![]() Боли в правом боку
Боли в правом боку – неспецифичный симптом, характерный для многих патологий. В большинстве случаев его появление связано с развитием воспалительных процессов в тканях и органах, находящихся в правой стороне тела человека – печени, правом легком, желчном пузыре, плевре, ребрах и др.
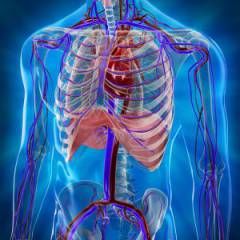
Анатомия грудной клетки
![]()
Грудная клетка представляет собой анатомическую область, расположенную в верхней половине туловища. В ее состав входят костно-мышечный скелет, внешние покровы, а также внутренние органы и ткани, находящиеся внутри грудной клетки. Костно-мышечный скелет образован соединением ребер с грудиной и позвоночным столбом (
позвоночником). К этим костным структурам крепятся межреберные, грудные и спинальные мышцы. Снаружи кости и мышцы покрыты
кожей и подкожной клетчаткой.
Внутри грудной клетки (
полости) находятся органы и ткани, которые, в основном, относятся к дыхательной и сердечно-сосудистой системе. Ими являются легкие, плевра, трахея, бронхи,
сердце, крупные сосуды и др. Большая часть органов и тканей, размещенных в грудной полости, локализуется в средостении.
Средостение – это анатомическая зона, посередине грудной полости и окруженная с боков легкими и плеврой, сзади - позвоночником, а спереди - грудиной. Для удобства и понимания расположения органов в средостении его разделяют на три участка – передний, средний и задний, в каждом из них размещены определенные органы.
Органы и ткани, располагающиеся в средостении
| Название участка средостения | Границы участка средостения | Органы и ткани, входящие в состав этого средостения |
| Переднее средостение | Данный участок спереди ограничен грудиной, сзади – перикардом (внешняя оболочка сердца). | Тимус |
| Внутренние грудные артерии |
| Внутренние грудные вены |
| Лимфатические узлы |
| Заднее средостение | Позади этого участка находится позвоночник, а спереди – трахея и перикард (мешок, в котором расположено сердце). | Грудная аорта
(участок аорты) |
| Пищевод |
| Сердце |
| Лимфатические узлы |
| Грудной лимфатический проток |
| Непарная вена |
| Парная вена |
| Блуждающие нервы |
| Среднее средостение | Среднее средостение расположено между передним и задним средостением. | Сердце |
| Перикард |
| Трахея |
Два основных бронха
(левый и правый) |
| Полые вены |
| Восходящий отдел и дуга аорты |
| Лимфатические узлы |
| Легочные вены |
| Легочные артерии |
От брюшной полости грудную клетку отделяет специальная плоская мышца – диафрагма, выполняющая в организме дыхательную функцию. Непосредственно под диафрагмой расположены органы брюшной полости. В правом боку (
правая подреберная область) находится печень вместе с желчным пузырем, в левом (
левой подреберной области) –
селезенка, между ними локализуются
желудок, брюшной отдел пищевода и начальный отдел тонкого
кишечника (
двенадцатиперстная кишка). Поперечный толстый кишечник имеет горизонтальное положение и следует от правого бока до левого, располагаясь рядом с вышеперечисленными органами под диафрагмой.
В некоторых случаях причинами болей в боку являются патологические процессы, которые появляются в органах брюшной полости (
печени, желчном пузыре, тонком кишечнике и др.), позвоночнике, сердце.
Боли в правом боку возникают при заболеваниях следующих органов и тканей: - кожа;
- ребра;
- позвоночник;
- легкие;
- плевра;
- сердце;
- диафрагма;
- печень;
- толстый кишечник;
- тонкий кишечник;
- желчный пузырь.
Кожа
Кожа – это самая поверхностная ткань, покрывающая снаружи стенки грудной полости, спины, живота и других анатомических образований. Кожу принято делить на несколько слоев. Самым поверхностным ее слоем является эпидермис, который представлен многослойным ороговевающим эпителием. Более ниже располагается соединительная ткань называемая дермой. В этом слое находятся потовые, сальные железы, волосяные фолликулы, нервы, иннервирующие кожу, а также сосуды, кровоснабжающие эпидермис. Наиболее глубоким слоем кожи является подкожно-жировая клетчатка, состоящая из жировых отложений.
Ребра
Ребра – костно-хрящевые структуры, формирующие основную часть скелета грудной клетки. Каждое ребро состоит из задней костной и передней хрящевой части, прикрепляющейся к грудине (
кость, локализующаяся на передней стенке грудной клетки, к которой прикрепляются ребра). Костная часть длиннее, чем хрящевая и имеет три зоны головку, шейку и тело. Головка и шейка расположены ближе к позвоночнику и соединены с ним. За ними следует тело, которое срастается с хрящевой частью ребра.
Ребра – это парные анатомические образования. Всего существуют двенадцать пар ребер, 7 пар из которых являются истинными (
т.е. каждое ребро отдельно срастается с грудиной), они расположены выше. Оставшиеся нижние ребра (
5 пар) относят к ложным ребрам, их хрящевые части срастаются друг с другом и прикрепляются к вышележащему ребру (
которое сращено с грудиной), таким образом, формируются две реберные дуги (
левая и правая), которые спереди прикрепляются к грудине снизу.
Каждое ребро имеет плоскую спиральную форму и две стороны наружную, обращенную к коже, и внутреннюю, укрывающую от повреждений межреберную артерию, нерв и вену.
Позвоночник
Позвоночник (
позвоночный столб) – анатомическое костное образование продолговатой формы, расположенное на задней поверхности шеи, спины и в области поясницы. Позвоночный столб образован последовательным соединением тел позвонков и межпозвоночных дисков. Помимо тела в состав каждого позвонка входит костная дуга и различные отростки, находящиеся кнаружи от тел позвонков. Наложенные друг на друга дуги позвонков формируют позвоночный канал, в котором залегает спиной мозг.
Межпозвоночный диск – это специальная амортизирующая структура, отделяющая друг от друга тела позвонков. Именно она придает гибкость позвоночнику и предотвращает его травмирование во время бега или ходьбы. Каждый межпозвоночный диск в своем центре имеет гелеобразную ткань (
студенистое ядро), которую окружает плотное фиброзное кольцо.
С анатомической точки зрения весь позвоночник делят на шейный, грудной, поясничный, крестцовый и копчиковый отделы. Эти отделы следуют друг за другом сверху вниз и находятся в определенных областях тела человека.
Особое место в появлении болей в правом боку занимает повреждение межреберных нервов (
остеохондроз, межреберная невралгия). Эти нервы формируются за счет слияния передних и задних корешков спинного мозга и выходят через межпозвоночные отверстия. Они направляются к передней стороне грудной клетки, локализуясь в межреберных промежутках под вышележащим ребром.
Легкие
Легкое представляет собой парный дыхательный орган, находящийся в грудной клетке. Оно имеет конусообразную форму. Его вершина расположена на уровне ключицы, а основание обращено к диафрагме. Каждое легкое размещено в соответствующей половине грудной полости и имеет схожее название. То есть легкое, находящееся в правой половине грудной клетки, будет называться правым легким, а то легкое, которое расположено на противоположной стороне – левым легким.
У нижней поверхности легких находится диафрагма, сзади к ним прилежит позвоночник, с наружной стороны эти органы соседствуют с ребрами, а с внутренней их стороны расположено средостение, а также корень легкого. Корень легкого это совокупность анатомических образований, которые входят в каждое легкое или выходят из него. В состав одного корня (
левого или правого) входят главный бронх, легочная артерия, вена, бронхиальная вена.
Легкие состоят из бронхов и легочной ткани (
паренхимы) и имеют долевую структуру. В левом легком выделяют две большие доли (
нижняя и верхняя), а правом – три (
верхняя, средняя, нижняя). Каждая из таких долей делится еще на более мелкие участки, которые называются бронхолегочными сегментами (
всего существуют 10 сегментов в каждом легком). Каждый сегмент кровоснабжается собственной артерией и к нему подходит отдельный сегментарный бронх.
Сегменты легких постепенно делятся еще на более мелкие структуры – вторичные легочные дольки, в состав которых входит множество легочных ацинусов. Последние представляют собой сгруппированные воздухоносные альвеолярные структуры (
альвеолы). Именно в этих структурах происходит газообмен между кровью и воздухом, поступившим в легкие через дыхательные пути.
Плевра
Плевра – это тоненькая серозная оболочка, покрывающая все наружные поверхности легких и внутреннюю стенку грудной полости. Каждое легкое покрыто висцеральным (
органным) листком плевры. Кнаружи от этого листка расположен другой листок плевры (
париетальный), выстилающий внутренние стенки грудной полости. Он покрывает изнутри ребра, диафрагму и наружную боковую поверхность средостения. Следует запомнить, что париетальных листков (
как и висцеральных) всего два, и каждый из них расположен в соответствующей половине грудной полости.
Плевра в грудной полости выполняет секреторную и смазывающую функцию. Она облегчает расправление легочной ткани при дыхании. В норме париетальные и висцеральные листки не срастаются между собой и отграничены друг от друга щелевидным пространством. Именно здесь при плевритах происходит скопление плеврального выпота (
жидкости).
Сердце
Сердце – это главный орган сердечно-сосудистой системы, который осуществляет насосную функцию и заставляет кровь постоянно перемещаться по сосудам. Сердце представляет собой камерный мышечный орган, состоящий из предсердий и желудочков.
Предсердия и желудочки – это полости (
камеры), размещенные внутри сердца. В анатомическом строении сердца выделяют два предсердия (
правое и левое) и два желудочка (
правое и левое). Правые отделы (
правое предсердие и правый желудочек), равно как и левые (
левое предсердие и левый желудочек), сообщаются друг с другом посредством предсердно-желудочковых отверстий.
Сердце находится в грудной полости слева в зоне среднего средостения. Оно состоит из трех слоев (
эпикарда, миокарда, эндокарда) и размещено в тонком мешке – перикарде. Эпикард является наружным слоем сердца и состоит из соединительной ткани. Основным слоем сердца является миокард, который представлен соединенными между собой сердечными мышечными клетками – миокардиоцитами.
Самым внутренним слоем сердца является эндокард, состоящий из гладкой соединительной ткани. В местах перехода одного отдела сердца в другой, эндокард, за счет своего удвоения, создает створки клапанов сердца. Всего таких клапанов четыре. Два из них располагаются между предсердиями и желудочками соответствующей половины сердца (
и называются предсердно-желудочковыми). Третий клапан находится на входе в аорту (
левый желудочек), а четвертый локализуется в отверстии легочного ствола (
правый желудочек).
Диафрагма
Диафрагма – плоская мышца, расположенная между грудной и брюшной полостями. Она в форме купола возвышается над органами брюшной полости и локализуется на уровне 4 - 8 межреберных промежутков. Анатомически данную мышцу разделяют на три отдела (
поясничный, реберный и грудинный), соединенных между собой тонкими пластинками из соединительной ткани. Из-за своей тонкости эти пластинки считаются слабыми зонами диафрагмы, что приводит к образованию
диафрагмальных грыж в этих местах.
Помимо барьерной функции (
разделения грудной и брюшной полостей) диафрагма еще выполняет дыхательную. Диафрагму относят к группе дыхательных мышц (
наряду с межреберными мышцами), задачей которых является регулирование отрицательного давления в грудной клетке и предотвращение слипания легочной ткани.
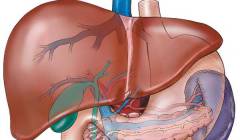
Печень
Печень представляет собой пищеварительную железу, которая расположена вверху брюшной полости в правом подреберье. Она имеет две поверхности (
стороны) – верхнюю и нижнюю. Верхней поверхностью печень прилежит к диафрагме, а на нижней ее стороне находится желчный пузырь. Всю печень принято делить на две большие доли – правую и левую, которая значительно меньше.
Ткань печени (
паренхима) образована слиянием печеночных клеток гепатоцитов, которые находятся в печени в виде групп – долек печени. Соседние дольки печени, объединяясь между собой, формируют сегменты печени. Таких сегментов всего восемь (
по четыре в каждой из больших долей печени) и у каждого из них есть своя артерия, вена, выводящий желчный проток.
Толстый кишечник
Толстый кишечник – это конечный отдел пищеварительной системы, сразу следующий за тонким кишечником. В нем выделяют несколько более мелких участков, расположенных друг за другом – слепой, восходящий, поперечный, нисходящий, сигмовидный, толстый кишечник. Заболевания первых трех частей (
слепой, восходящей и поперечной кишок) этого пищеварительного отдела играют существенную роль в развитии болей в правом боку, так как эти анатомические полые образования локализуются в правой половине брюшной полости (
за исключением второй половины поперечной толстой кишки).
Толстый кишечник – это полая трубка, в которой происходит образование и накопление фекальных масс. Он состоит из трех оболочек. Самой внутренней его оболочкой является слизистая, самой наружной – соединительная ткань (
серозная оболочка), а между ними находится мышечный слой (
мышечная оболочка).
Тонкий кишечник
Тонкий кишечник – это орган желудочно-кишечной системы, имеющий полостную структуру и являющийся продолжением желудка. Этот орган состоит из трех отделов (
двенадцатиперстной, слепой и подвздошной кишки). Стенка тонкого кишечника формируется за счет послойного соединения трех слоев – слизистого, мышечного и соединительнотканного.
Тонкий кишечник – это орган, выполняющий преимущественно всасывательную функцию в желудочно-кишечной системе. В этом органе происходят основные процессы всасывания питательных частиц из пищи, которую потребляет человек. Располагается этот орган, в основном, в середине брюшной полости в области пупка. Его средняя длина у взрослых равна восьми метрам. Тонкий кишечник в правой подвздошной области переходит в начальный отдел толстой кишки – слепую кишку.
Желчный пузырь
Желчный пузырь представляет собой полый орган, расположенный под печенью (
в правом подреберье). Его функция в организме заключается в сборе и накоплении желчи, оттекающей из печени. В состав стенки желчного пузыря входят слизистая, мышечная и соединительнотканная оболочка.
При попадании свежей пищи в начальный отдел тонкого кишечника (
двенадцатиперстную кишку), желчный пузырь начинает активно сокращаться и выталкивать, накопившуюся в нем, желчь в полость двенадцатиперстной кишки. Поступающая туда желчь участвует в процессах пищеварения.
Таким образом, желчный пузырь является мышечным регулятором притока желчи в полость тонкого кишечника.
Какие структуры могут воспаляться в правом боку?
![]()
Воспаление – это совокупность ответных реакций организма на повреждающее действие внешних и внутренних агентов (
факторов), вызывающих изменения в структуре и функции органов и тканей. Воспалительные процессы, происходящие в тканях, часто сопровождаются болью,
отеком тканей, нарушением их кровоснабжения и повышением тканевой
температуры.
Воспаление – это всегда признак какой-либо патологии либо какой-то болезни.
В правом боку могут воспаляться следующие структуры: - кожа;
- подкожная клетчатка;
- межреберные мышцы;
- хрящи;
- кости;
- правое легкое;
- плевра;
- нервы;
- сосуды;
- печень;
- толстый кишечник;
- тонкий кишечник;
- желчный пузырь.
Подпишитесь на Здоровьесберегающий видеоканал


Какие заболевания могут привести к болям в правом боку?
![]()
Боли в правом боку появляются при патологических процессах, сопровождающихся воспалением нервов и их рецепторов. Это нередко можно наблюдать при воспалительных заболеваниях легких (
например, пневмонии, пневмокониозе, туберкулезе и др.). Иногда боли в области правого бока бывают связаны с патологиями (
например, межреберная невралгия, остеохондроз), механизм возникновения, которых связан с механической компрессией нервных окончаний в различных органах и тканях.
Следует отметить тот факт, что данный симптом не служит абсолютным индикатором какой-либо болезни, который на нее указывает или является ее признаком. Нет, напротив, боли в правом боку – это общий симптом для многих заболеваний. Он встречается при патологиях дыхательной, сердечно-сосудистой, желудочно-кишечной систем.
Для лучшего понимания причин болей в правом боку все болезни и патологические процессы можно условно разделить на несколько групп, которые, по большей части, отражают анатомическое группирование органов.
Боли в правом боку могут вызывать заболевания следующих групп: - Заболевания тканей стенки грудной полости. Данные заболевания затрагивают поверхностные покровы грудной клетки. Примерами этих болезней могут быть межреберная невралгия, герпес Зостер, перелом ребра, остеохондроз. Эти патологии чаще всего являются причинами болей в области ребер.
- Заболевания органов и тканей, расположенных в грудной полости. Эти недуги поражают анатомические структуры, расположенные непосредственно в грудной полости (плевра, легкие, сердце), а также позвоночник. Из примеров таких болезней можно выделить ишемическую болезнь сердца, пневмонию, плеврит, остеохондроз. Именно эти патологии нередко служат причинами болей в правом боку.
- Заболевания органов и тканей, расположенных в брюшной полости. Для этих патологий характерно повреждение тканей толстого и тонкого кишечника, печени, желчного пузыря. Примерами таких патологий могут быть гепатит, цирроз печени, абсцесс печени, кишечная непроходимость, колит, энтерит, холецистит, желчнокаменная болезнь. Боли при этих болезнях появляются под ребром справа или в правом боку вверху живота.
- Заболевания, которые могут поражать любую структуру в организме. К этой группе можно отнести злокачественные новообразования и их метастазы. Опухоли – это патологические образования, повреждающие различные ткани. Они могут появляться в тканях легких, плевры, печени, кишечнике, коже, лимфатических узлах, костях и других анатомических структурах.
Причины, симптомы, диагностика и лечение болей в правом боку
![]()
Боли в правом боку довольно частый симптом, характерный для многих заболеваний. Этот симптом может появляться как в верхней (
в области грудной клетки), так и в нижней части правого бока (
в области живота). Основными причинами болей в правом боку могут быть болезни позвоночника, плевры, а также органов дыхательной и сердечно-сосудистой систем.
Выделяют следующие причины, которые могут вызывать боли в правом боку: - остеохондроз;
- ишемическая болезнь сердца (ИБС);
- пневмония;
- туберкулез;
- плеврит;
- пневмокониоз;
- опухоли и их метастазы.
Остеохондроз
Остеохондроз – заболевание, сопровождающееся дистрофическими нарушениями в суставах. Эта болезнь очень часто поражает межпозвоночные диски в позвоночном столбе (
позвоночнике). Выделяют шейный, грудной и поясничные остеохондрозы. Именно грудной и поясничный остеохондроз могут стать причиной болей в правом боку.
Причины В основе механизма появления остеохондроза лежит нарушение кровоснабжения межпозвоночных дисков, которое приводит к нарушению их структуры, рельефа, эластичности. Излишки разрастающейся ткани начинают сдавливать участки нервов, выходящих из спинного мозга. Кроме нарушения кровоснабжения остеохондрозу позвоночника способствуют различные факторы, инициирующие или усиливающие прогрессирование заболевания.
Выделяют следующие факторы, способствующие развитию остеохондроза: - травмы позвоночника;
- лишний вес;
- плоскостопие;
- физические перегрузки позвоночного столба;
- малоподвижный образ жизни;
- стресс;
- генетическая предрасположенность;
- возрастные изменения;
- нерациональное питание.
Симптомы Остеохондроз характеризуется появлением продолжительных, тянущих болей в области позвоночника. Эти боли со временем начинают иррадиировать (
отдавать) в другие области грудной клетки (
правую, левую, центральную, правую подреберную области). Болевой синдром, как правило, связан с физическими нагрузками, сменной позиции тела (
например, при наклонах), надавливанием на пораженные зоны позвоночного столба.
Диагностика Для выявления остеохондроза можно обратиться к неврологу или врачу-ревматологу. Они направят пациента на необходимые обследования и выпишут рациональное лечение. При травмах спины лучше всего стоит обратиться в отделение травматологии к врачу-травматологу.
Методы диагностики, используемые при остеохондрозе
| Название метода | Признаки остеохондроза |
| Анамнез | Боли в области позвоночного столба, отдающие в любую зону. Наличие в прошлом травм, физических перегрузок, стресса и других факторов риска. |
| Внешний осмотр | При пальпации можно наблюдать болезненность в области позвоночника. |
| Рентгенография | Уменьшение высоты межпозвоночного диска, нарушение его структуры, наличие остеофитов (окостенелых отростков), склероз структур диска. |
| Компьютерная томография |
| Магнитно-резонансная томография |
Лечение При лечении остеохондроза прибегают к многосторонней терапии, которая направлена на снятие боли, уменьшение воспалительных процессов в межпозвоночных дисках, а также снижение прогрессирования склерозирования и разрушения структуры дисков.
Медикаментозные средства, применяющиеся для лечения остеохондроза
| Группа препаратов | Механизм действия | Название препарата | Дозировка |
| Болеутоляющие средства | Уменьшают болезненность в месте дистрофических явлений. | Парацетамол | Употребляют по 500 мг 3 - 5 раз в сутки. Максимальная суточная доза составляет 4000 мг. |
| Трамадол | Применяют при болевом синдроме по 50 мг. Максимальная суточная доза составляет 0,4 г. |
| Залдиар | Используют по 2 – 5 таблеток в сутки. Максимальное допустимое суточное количество равно 8 таблеткам. |
| Нестероидные противовоспалительные препараты | Уменьшают воспалительные процессы и интенсивность болей. | Ибупрофен | Максимальная суточная доза равна 600 – 800 мг. |
| Мелоксикам | По 7,5 – 15 мг в сутки. |
| Нимесулид | По 200 мг в день. |
| Кеторолак | По 10 – 30 мг в день. |
| Хондропротекторы | Восстанавливают нормальную структуру хрящевой ткани, предотвращают дегенеративные процессы в суставах. | Алфлутоп | Делают внутримышечные уколы по 1 мл один раз в сутки на протяжении 2 - 3 недель. |
| Артра | Применяют по 1 таблетке два раза в сутки в течение 3 недель. Затем по 1 таблетке в день на протяжении 3 – 6 месяцев. |
| Терафлекс | По одной таблетке 2 раза в сутки. Затем дозировку уменьшают и употребляют по 1 таблетке в сутки. |
Ишемическая болезнь сердца (ИБС)
Ишемическая болезнь сердца (
ИБС) – патология, для которой характерно уменьшение сосудистого притока крови к сердечной мышце. Это вызывает дефицит кислорода (
ишемию) у миокардиоцитов (
сердечных мышечных клеток), они начинают постепенно отмирать, замещаясь соединительной тканью.
Причины Причинами ишемической болезни сердца могут быть любые факторы, которые нарушают проходимость коронарных сосудов (
сосудов, питающих мышцу сердца) в миокарде (
сердечная мышца).
Существуют следующие причины ишемической болезни сердца: - атеросклероз;
- сосудистый тромбоз (закупорка сосуда);
- артериальная гипертензия (повышение артериального давления);
- стресс;
- артерииты (воспаление сосудов);
- интоксикации;
- физические перегрузки;
- травма сердца;
- прием наркотиков (амфетамина, кокаина);
- аномалии развития сосудов.
Симптомы Характерными симптомами при ИБС являются сдавливающие (
распирающие, сжимающие)
боли в грудной клетке,
одышка, сердцебиение. Боли чаще появляются в области грудины при физических нагрузках (
беге, быстрой ходьбе, подъему по лестнице), стрессе,
курении. Обычно они иррадиируют (
отдают) в левую сторону грудной клетки, иногда в правый бок, имеют непродолжительный характер (
около 15 минут) и стихают после прекращения физических нагрузок. Одышка и сердцебиение сопутствуют болевому синдрому, причем их выраженность зависит от степени тяжести заболевания. Также при ИБС наблюдают
тошноту,
рвоту, быструю утомляемость, снижение работоспособности,
слабость.
Диагностика При появлении сдавливающих болей в области грудины или сердца следует обратиться к врачу-кардиологу либо к врачу-терапевту. Стоит запомнить, что появление длительных (
более 15 минут), появившихся внезапно, болезненных ощущений в упомянутых зонах служит вероятным доказательством развития
инфаркта миокарда (
острый вид ишемической болезни сердца). При появлении такого симптома следует немедленно вызвать скорую помощь или обратиться в ближайшее отделение терапии (
или реанимации).
Методы диагностики ишемической болезни сердца
| Название метода | Признаки, характерные для ИБС |
| Анамнез | В анамнезе должны быть характерные для ИБС симптомы (иррадиирующая в стороны боль в области сердца, одышка, сердцебиение), возникающие при физических нагрузках. У пациентов врач уточняет наличие других патологий (сахарного диабета, атеросклероза и др.), факторов риска (курения, употребления алкоголя, наркотиков, переохлаждения, стресса и др.) |
| Внешний осмотр | При внешнем осмотре удается обнаружить бледность кожи, сердцебиение (аускультация и пальпация), нарушение ритма работы (аускультация) сердца. Пациенты часто обеспокоены, у них возникает одышка. |
| Электрокардиография | При ЭКГ обнаруживают нарушения сердечного ритма. |
| Сцинтиграфия миокарда | Обнаружение участков миокарда с кислородным голоданием (ишемией). |
| Эхокардиография | Позволяет оценить правильность мышечной работы сердца, определить анатомическую структуру сердца, а также выявить некоторые патологии, нарушающие функцию сердца (аномалию или порок развития, гипертрофию желудочка и др.). |
| Ангиография | При ангиографии можно обнаружить место нарушения кровоснабжения (локализацию пораженного коронарного сосуда) в сердечной мышце. |
| Анализ крови | В биохимическом анализе крови возможно повышение тропонина, фибриногена, глюкозы, жирных кислот, холестерина. При инфаркте миокарда наблюдают повышение активности креатинкиназы, лактатдегидрогеназы (ЛДГ), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ). |
Лечение Лечение ишемической болезни должно быть своевременным и комплексным. Оно должно включать как употребление медикаментов, предписанных лечащим врачом, так и соблюдением определенного образа жизни, способствующего профилактике дальнейшего ухудшения заболевания, а также предупреждению осложнений. Это достигается путем избегания факторов риска ИБС – курения, стресса, употребления алкоголя, наркотиков, переедания.
Препараты, применяемые при лечении ишемической болезни сердца
| Группа препаратов | Механизм действия | Название препарата | Дозировка |
| Нитраты | Расширяют сосуды. | Нитроглицерин | По 0,3 – 0,5 мг под язык, для купирования (снятия) болевого синдрома. |
| Изосорбид мононитрат | По 10 – 40 мг за один раз, 2 – 4 раза в сутки. |
| Изосорбид динитрат | Принимают по 10 – 20 мг 2 – 3 раза в день. |
| Бета-адреноблокаторы | Снижают частоту и глубину сердечных сокращений. | Атенолол | Суточная доза составляет от 25 до 200 мг. |
| Бисопролол | От 25 до 200 миллиграмм в день (в 2 – 3 приема). |
| Метопролол | Один раз в сутки по 5 – 20 миллиграмм. |
| Блокаторы кальциевых каналов | Расширяют сосуды. | Нифедипин (ретард форма) | По одному разу в сутки в дозе составляющей 30 – 90 мг. |
| Дилтиазем | По 30 – 90 мг несколько раз в сутки (обычно 2 – 3 раза). |
| Верапамил | По 80 - 120 мг 2 - 3 раза в день. |
| Антиагреганты | Снижают способность крови к свертыванию и образованию тромбов. | Ацетилсалициловая кислота | Суточная доза составляет 75 – 325 мг. Данный препарат применяют как средство для профилактики тромбозов. |
Иногда при лечении ИБС прибегают к хирургическому лечению. Его часто применяют при пороках или аномалиях развития сердца или в тех случаях, когда медикаментозное лечение не приносит никакого результата. Например, в поздних стадиях атеросклероза некоторым пациентам делают ангиопластику (
замещение пораженного сосуда пластиковой трубкой) коронарных сосудов или, например, коронарное шунтирование (
искусственное соединение аорты с зоной расположенной дальше блокирования сосуда). Хирургический метод всегда зависит от каждого конкретного случая и общего состояния пациента, наличия осложнений и тяжести ИБС.
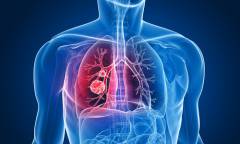
Пневмония
Пневмония – воспалительное заболевание легочной ткани. При пневмонии поражаются легочные альвеолы, бронхи, соединительная ткань легких, иногда появляется плеврит. Поражать данная болезнь может любые участки и сегменты как левого, так и правого легких.
Причины Существенную роль в развитии пневмонии играет инфицирование легочной ткани различными
бактериями (
стафилококками, пневмококками, синегнойной палочкой, стрептококками, легионеллами и др.). В некоторых случаях появляются пневмонии вирусной и грибковой природы, но это случается довольно редко и они, как правило, возникают при существенном снижении иммунной защиты организма. Инфицирование легких патогенными микробами по большей части происходит посредством вдыхания зараженного бациллами воздуха. Бывают случаи, когда может произойти гематогенный (
кровяной) занос
инфекции из первичных очагов в легкие. Такое, например, бывает при бактериальном
эндокардите (
гнойное воспаление внутренней оболочки сердца). Пневмонии очень часто являются осложнениями различных вирусных заболеваний (
гриппа, СПИДа и др.).
Симптомы Если пневмония возникла в правом боку, то пациент жалуется на боли в этой области. Болевой синдром сопровождается повышением температуры, чувством разбитости слабости,
кашлем, одышкой, снижением трудоспособности. Кашель в начале заболевания, как правило, сухой, затем он превращается во влажный, при котором начинает отделяться
мокрота в различных объемах. Цвет мокроты и ее характер зависят от тяжести и стадии болезни, от вида болезнетворных микробов, вызвавших пневмонию.
Диагностика При появлении болей в боку, одышки, высокой температуры и кашля следует скорее обратиться в ближайшее отделение пульмонологии к врачу-пульмонологу. Можно также проконсультироваться у семейного (
участкового) врача или терапевта, врача-инфекциониста в инфекционной больнице. Следует помнить, что пневмония - это тяжелое инфекционное заболевание, которое необходимо вовремя лечить иначе оно может привести к тяжелым осложнениям и даже смерти.
Методы диагностики пневмонии
| Название метода | Признаки пневмонии |
| Анамнез | Характерные признаки для пневмонии (боль в груди, кашель, одышка, высокая температура), предрасполагающие условия, в которых находился пациент (переохлаждение, иммунодефицитные состояния, плохое питание), сопутствующие инфекции. |
| Внешний осмотр | При внешнем осмотре обнаруживают бледность кожных покровов, отставание пораженной стороны в дыхательных движениях, учащение дыхания, нарушение сознания. При аускультации выявляют хрипы, шум трения плевры (плеврит). При перкуссии наблюдают притупление в области пораженного участка на грудной клетке. |
| Рентгенография | На снимках обнаруживают характерные для пневмонии инфильтраты (затемнения), поражающие один или более сегментов или долей легких. Также можно обнаружить плеврит, усиление легочного рисунка, изменение в размерах пораженного участка легкого. |
| Компьютерная томография |
| Фибробронхоскопия | Ее осуществляют для получения материала для бактериологического и цитологического обследования. |
| Анализ крови | Выраженный лейкоцитоз (повышение количества лейкоцитов в крови), анемия (снижение количества эритроцитов в крови). При вирусных и грибковых пневмониях – лимфоцитоз (повышение количества лимфоцитов в крови), моноцитоз (повышение количества моноцитов в крови). |
| Бактериологическое исследование | Наличие патогенных бактерий в мокроте и другом обследуемом материале. Это исследование назначают вместе с определением устойчивости бактерий к антибиотикам – антибиотикограммой. |
Лечение Любая пневмония должна лечиться в больнице под строгим наблюдением лечащего врача. Медикаментозное лечение пневмонии, в основном, состоит в интенсивной антибиотикотерапии (
лечение антибиотиками). Выбор антибиотика (
как и их дозировка) зависит от типа, тяжести пневмонии, а также от вида инфекционных возбудителей, обнаруженных микробиологическими исследованиями.
При лечении пневмонии используются следующие группы антибиотиков: - пенициллины (пенициллин);
- аминопенициллины (амоксициллин);
- фторхинолоны (ципрофлоксацин);
- аминогликозиды (гентамицин);
- цефалоспорины второго поколения (цефуроксим);
- цефалоспорины третьего поколения (цефтриаксон);
- карбапенемы (меропенем).
Помимо антибиотиков пациентам назначают комплексы
витаминов и
микроэлементов,
отхаркивающие средства (
ацетилцистеин, амброксол), бронхорасширяющие средства (
беродуал, ипратропия бромид). Витамины и микроэлементы способствуют повышению общего
иммунитета, улучшению иммунологических реакций. Отхаркивающие средства выводят мокроту из дыхательных путей. Бронхорасширяющие средства улучшают дыхание, а также вывод мокроты из дыхательной системы.
Туберкулез
Туберкулез – воспалительное заболевание инфекционной природы, вызванное бациллой Коха (
микобактерией туберкулеза). Это длительное, тяжелое заболевание, трудно поддающееся медикаментозному лечению. Туберкулез, в принципе, может поражать любую анатомическую структуру, однако в большинстве случаев он возникает в легких, лимфатических узлах грудной клетки, плевре, дыхательных путях (
бронхах, трахее).
Причины Туберкулез человека в 90% случаев вызван инфицированием штаммом (
типом) бактерий M. tuberculosis humanus (
человеческий вид). Существуют также и другие разновидности туберкулезных бактерий, которые способны вызвать эту болезнь.
Выделяют следующие дополнительные штаммы (типы) микобактерий туберкулеза (M. tuberculosis): - бычий тип (M. Tuberculosis bovines);
- мышиный тип (M. Tuberculosis microti);
- африканский тип (M. Tuberculosis africanus).
Симптомы Основными симптома туберкулеза считают присутствие кашля (
сухого или с мокротой), кровохаркания, грудных болей на стороне поражения. Лихорадка наблюдается не всегда (
особенно при легких формах) и связанна со степенью выраженности туберкулеза и наличием сопутствующих осложнений. Пациенты часто жалуются на общую слабость, недомогание, потерю массы тела, аппетита.
Диагностика Для диагностики туберкулеза и подтверждения его наличия необходимо обратиться к врачу-фтизиатру. Следует помнить, что туберкулез в начальных стадиях болезни имеет стертую (
слабовыраженную) клиническую симптоматику, поэтому его часто обнаруживают в запущенных стадиях при профилактических осмотрах. Чтобы избежать таких неприятностей, пациентам следует периодически и вовремя проходить медицинские осмотры, флюорографию, а также постоянно следить за собственным состоянием здоровья.
Методы диагностики туберкулеза
| Название метода | Признаки, характерные для туберкулеза |
| Анамнез | Сухой или влажный кашель, повышение температуры, присутствие кровохаркания, болей в груди, потеря аппетита, слабость. Нахождение пациента в контакте с другим больными туберкулезом. Положительные результаты предыдущих проб Манту. |
| Внешний осмотр | Потеря в весе, бледность внешних покровов. |
| Рентгенография | Присутствие одного или нескольких туберкулезных инфильтратов (локальных или диффузных) в легких, плевре, лимфатических узлах, казеозной (деструктивной) туберкулезной пневмонии, плеврального выпота (излишнего скопления плевральной жидкости) в грудной полости. |
| Компьютерная томография | То же. |
| Бронхоскопия | Туберкулезное поражение дыхательных путей. Этот метод также позволяет сделать биопсию (получение кусочка пораженной ткани) тканей для дальнейшего цитологического и бактериологического изучения. |
| Торакоскопия | Позволяет исследовать поверхности стенок грудной полости, легких, средостения и взять материал для дальнейших диагностических обследований. |
| Проба Манту | Положительная проба Манту. |
| Бактериологическое исследование | Обнаружение в мокроте или другом биологическом материале возбудителя туберкулеза. |
Лечение Лечение туберкулеза осуществляется по специальным терапевтическим схемам, включающим применение нескольких антибиотиков одновременно. Такой подход связан с высокой устойчивостью микобактерий туберкулеза к антибиотикам. Лечение туберкулеза очень длительное и зависит от его тяжести, стадии, формы, а также антибиотикограммы (
устойчивости микобактерий туберкулеза к определенным антибактериальным препаратам). Обычно оно состоит из двух стадий.
На первой стадии (
начальная интенсивная фаза лечения) назначают от 3 до 5 – 6 антибиотиков, которые необходимо употреблять на протяжении 2 месяцев. Эта стадия предназначена для массивного уничтожения микобактерий туберкулеза. Затем после нее следует вторая стадия лечения (
фаза продолжения лечения). На этом этапе пациенту назначают по два или три разных антибиотика, которые он должен использовать на протяжении 4 – 6 месяцев. Целью второй стадии является предотвращение рецидивов (
повторных обострений) заболевания. Дозировки антибактериальных препаратов подбираются индивидуально.
Схемы лечения, применяемые при туберкулезе
| Диагностическая категория | Вид туберкулеза | Антибиотики, применяемые в первой стадии лечения | Антибиотики, используемые во второй стадии лечения |
| Первая категория | Пациенты с первым случаем туберкулеза легких и положительным бактериологическим результатом при анализе мокроты. | Назначают изониазид, рифампицин, пиразинамид и этамбутол в течение 2 месяцев по 3 – 7 раз в неделю каждый препарат. | Изониазид и рифампицин (или изониазид и этамбутол) в течение 4 – 6 месяцев. Употребляют по 3 – 7 раз в неделю каждый препарат. |
| Пациенты с диффузным туберкулезом легких и отрицательным бактериологическим результатом при анализе мокроты. |
| Туберкулез легких на фоне ВИЧ-инфекции. |
| Тяжелый внелегочный туберкулез. |
| Вторая категория | Пациенты с рецидивом (повторением) болезни. | Прописывают изониазид, рифампицин, этамбутол, пиразинамид и стрептомицин на два месяца. Затем назначают только первые четыре препарата в течение одного месяца. Каждый препарат употребляют от 3 до 7 раз в неделю. | Назначают изониазид, этамбутол и рифампицин на протяжении 5 месяцев (применяют по 3 – 7 раз в неделю каждый препарат). |
| Третья категория | Пациенты с первым случаем туберкулеза легких и отрицательным бактериологическим результатом при анализе мокроты. | Назначают изониазид, рифампицин, пиразинамид (иногда еще этамбутол при недеструктивных формах туберкулеза) в течение 2 месяцев. Каждый антибиотик используют по 3 - 7 раз в неделю. | Применяют изониазид и рифампицин (или сочетание изониазида и этамбутола) в течение 4 – 6 месяцев по 3 – 7 раз в неделю каждый препарат. |
| Легкие ограниченные формы внелегочного туберкулеза. |
| Четвертая категория | Туберкулез с множественной лекарственной устойчивостью (т.е. туберкулез устойчивый ко многим антибиотикам). | Подбираются индивидуальные схемы лечения в соответствии с бактериологическим анализом на устойчивость микобактерии туберкулеза к различными антибиотикам (антибиотикограммой). |
Плеврит
Плеврит – это воспаление листков плевры. При этом заболевании могут поражаться как висцеральная, так и париетальная плевры. При плевритах в грудной полости довольно часто скапливается жидкость (
плевральный выпот), которая оказывает сдавливающее воздействие на легкие, нервы и другие ткани, вызывая тем самым болезненные ощущения в правом боку. Появление плеврального выпота связано с выходом жидкости из сосудов из-за нарушения сосудистого тонуса и процессов регуляции всасывания межтканевой жидкости.
Причины В настоящее время плеврит рассматривают как совокупность симптомов (
синдром), а не самостоятельную болезнь. Тем не менее, плевра это важная ткань, которая участвует в акте дыхания, поэтому ее поражение может вызвать непредвиденные осложнения со стороны других органов. Плевриты появляются при разных заболеваниях дыхательной, сердечно-сосудистой, пищеварительной систем и др.
Выделяют следующие заболевания, вызывающие плевриты: Симптомы Основным симптомом плеврита является колющая боль, связанная с дыхательным актом. Такая боль появляется при выдохе или при кашле, натуживании. Иногда пациента может беспокоить одышка, которая связана с механическим сдавлением легкого плевральным выпотом (
жидкостью). Плеврит может ассоциироваться с невысокой температурой. Все остальные симптомы (
если таковые имеются) обычно вызваны основным заболеванием, вызвавшим плеврит.
Диагностика Для диагностики или лечения плеврита следует обратиться в ближайшее отделение терапии (
к врачу-терапевту) или пульмонологии (
к врачу-пульмонологу). При травмах грудной клетки лучше будет обратиться к травматологу. Каждый из них обязан направить обратившегося к ним пациента на определенные исследования для установления причины плеврита.
Методы диагностики, используемые для обнаружения плеврита
| Название метода | Признаки, характерные для плеврита |
| Наружный осмотр | При наружном осмотре можно обнаружить поверхностное и частое дыхание. Сторона, где локализуется плеврит, нередко отстает в дыхательных движениях клетки. |
| При пальпации пальцами можно ощутить шум трения плевры. Также иногда можно обнаружить легкую болезненность в области плеча, при апикальных (верхушечных) формах плеврита, который возникает в области верхней доли правого легкого. |
| При аускультации выявляют шум трения листков плевры, ослабление дыхательных шумов. При наличии большого количества жидкости шум трения плевры может пропадать. |
| Рентгенологическое исследование | С помощью этого исследования удается обнаружить высокое расположение и ограниченность подвижности диафрагмы, локальное затемненное образование с косым или горизонтальным уровнем, а также смешение правого легкого и средостения в левую сторону. |
| Компьютерная томография | Это более качественный и детальный метод, чем рентгенография. Он позволяет более детально рассмотреть структурные образования грудной клетки, определить патологию, ее характер и степень тяжести. |
Ультразвуковое исследование
(УЗИ) | Помогает обнаружить наличие излишней жидкости, а также более точно провести плевральную пункцию. |
Исследование функции внешнего дыхания
(ФВД) | При плевритах возникает снижение жизненной емкости легких (ЖЕЛ). |
| Торакоскопия | Используют для детального рассмотрения поверхностей плевральной полости, забора (взятия) кусочков тканей для цитологического исследования. |
| Плевральная пункция | Плевральную пункцию осуществляют с целью облегчить состояние пациента и получить материал (плевральную жидкость) для лабораторного исследования (биохимического, микробиологического, цитологического). |
| Лабораторное исследование плевральной жидкости | Позволяет обнаружить повышенное количество белка, лактатдегидрогеназы (ЛДГ), амилазы и вредоносные микробы. Нередко выявляют изменение количества глюкозы, pH (кислотности). Также в плевральных выпотах встречаются примеси крови (при травмах, опухолях), гной с большим количеством лейкоцитов, эозинофилы (при аллергии, системных болезнях). |
Лечение Лечение плеврита, во-первых, должно быть направлено на устранение основной болезни, послужившей его причиной и, во-вторых, на избавление от самого плеврита. Лечение собственно плеврита строится на некоторых терапевтических принципах, которые необходимо всегда соблюдать.
Выделяют следующие принципы лечения плеврита: - Плевральная пункция. Ее используют при выпотных плевритах (плевриты, сопровождающиеся появлением жидкости в грудной полости) для аспирации (удаления) ненужной жидкости из грудной полости.
- Применение антибиотиков. Если доказано существование инфекционного плеврита, то назначают соответствующий антибиотик (с учетом антибиотикограммы) либо антибиотик широкого спектра действия.
- Использование мочегонных препаратов. При некоторых заболеваниях (сердечной, печеночной недостаточности), вызвавших плеврит, назначают мочегонные препараты (фуросемид, спиронолактон).
- Назначение противовоспалительных средств. Они применяются при некоторых сердечно-сосудистых и системных болезнях. Цель их применения – уменьшение воспаления и устранение болевого синдрома.
Пневмокониоз
Пневмокониоз – это профессиональная болезнь легких, появляющаяся у тех лиц, которые продолжительное время вдыхают токсичную пыль на работе.
Причины Длительное воздействие различных видов токсичной пыли на легочную ткань вызывает сначала ее воспаление (
это и провоцирует болевые ощущения в правом боку), а затем и ее замещение на патологическую соединительную ткань. Основными группами риска, у которых наиболее часто встречается данная патология, являются рабочие горнодобывающей, металлообрабатывающей, угольной промышленности.
Выделяют следующие наиболее распространенные виды токсичной пыли, вызывающие пневмокониоз: - угольная пыль;
- пыль диоксида кремния;
- тальковая пыль;
- металлическая пыль (содержащая примеси железа, алюминия и др.);
- асбестовая пыль.
Симптомы Боль при пневмокониозе чаще диффузная (
неограниченная) и появляется в области одной или обеих половин грудной клетки, спины, правого или левого бока. Токсичная пыль, являющаяся причиной пневмокониоза, может раздражать воздухоносные пути (
бронхи, трахею) и вызывать кашель. Для пневмокониоза характерно постепенное замещение легочной функциональной ткани (
бронхов, альвеол) на патологическую соединительную, которая не выполняет никакой функции в организме. Процесс постепенного замещения нормальной ткани легкого вызывает дыхательные нарушения, выражающиеся, в первую очередь, в появлении прогрессирующей одышки.
Диагностика Диагностика пневмокониоза направлена на детальное изучение симптомов болезни, условий труда пациента, химического состава пыли, режима труда. Для выяснения наличия патологического процесса в легких, а также для оценки степени функциональных изменений назначают рентгенологическое исследование,
компьютерную томографию, спирометрию.
Лечение Основным мероприятием при лечении пневмокониоза является изменение условий труда работающего пациента, перевод его на более легкую работу, несвязанную с вдыханием токсичной пыли. Также методика лечения пневмокониоза включает в себя назначение разных групп препаратов для повышения общей резистентности (
устойчивости) организма, выведения пыли, накопившейся в бронхах и снятие воспалительных процессов в легких.
Выделяют следующие группы препаратов, которые могут назначать при пневмокониозе: - стероидные противовоспалительные препараты (уменьшают воспалительные процессы);
- антибиотики (устраняют возможную инфекцию);
- витамины (повышают иммунитет и обменные процессы в организме);
- бронхорасширяющие и отхаркивающие средства (способствуют выведению токсичной пыли из легких);
- сердечно-сосудистые препараты (улучшают кровообращение в организме и дыхательные процессы).
Опухоли и их метастазы
Опухоль – это патологический процесс, возникающий вследствие нарушения деления клеток и характеризующийся их неконтролируемым делением и размножением.
В любой момент от опухолей, локализованных в различных органах (
печени, головном мозге, кишечнике, легком), могут оторваться и попасть в кровь ее клетки. С кровью они заносятся в другие органы и ткани (
плевру, лимфатические узлы, позвоночник, легкие) и оседают в них, образовывая новые, но уже вторичные опухоли. Эти вторичные опухолевые новообразования и называются метастазами.
Причины Опухоли в организме появляются в результате действия определенных внешних или внутренних агентов, повреждающих генетический аппарат клеток. В результате этого такие клетки утрачивают свою способность контролировать свое деление и рост. Так возникают опухоли, а факторы, которые этому способствуют, называют канцерогенными.
Существуют следующие канцерогенные факторы: - Химические канцерогенные факторы. Воздействие токсических веществ на генетический аппарат клеток способно вызывать злокачественные новообразования.
- Физические канцерогенные факторы. Примером этих факторов является воздействие радиации на ткани организма.
- Генетические канцерогенные факторы. Врожденные генетические мутации в клетках способны изменить нормальные процессы деления клеток и, следовательно, спровоцировать появление опухолей.
- Вирусные канцерогенные факторы. Некоторые вирусы могут вызывать изменения в геноме (генетический аппарат) клеток и служить причиной развития злокачественных новообразований.
Симптомы Опухоли различных тканей, возникающие в правом боку, в более поздних стадиях начинают сдавливать соседние ткани, в том числе и нервы, что и служит причиной появления болей в этой зоне. Механизм появления болей при метастазах тот же что и при опухолях. Кроме болевого синдрома опухоли и их метастазы могут ассоциироваться с другими симптомами, которые, в большей степени, зависят от локализации патологического образования. Например, если опухоль (
или метастаз) возникла в правом легком, то вместе с болями в этой области возможно появление кашля, повышенной температуры, одышки, кровохаркания (
появление крови в мокроте при кашле).
Диагностика Диагностикой и лечением опухолей и их метастазов занимается врач-онколог. Многие злокачественные новообразования в более ранних стадиях своего развития не имеют специфичных симптомов.
Методы диагностики опухолей и их метастазов
| Название метода | Признаки опухолей и их метастазов |
| Анамнез | Симптомы характерные для опухолей, контакт пациента с канцерогенными факторами. |
| Внешний осмотр | В некоторых случаях возможно нарушение симметричности тела, увеличение в размерах (например, печени, желчного пузыря) и смещение органов из тех областей, в которых они должны быть расположены. Иногда при пальпации удается обнаружить само патологическое образование. Такое нередко случается при опухолях печени, тонкого, толстого кишечника и др. |
| Рентгенография | Наличие объемных образований в органах и тканях, локализующихся в правом боку. |
| Компьютерная томография |
| Магнитно-резонансная томография (МРТ) |
| Ультразвуковое исследование (УЗИ) |
Эндоскопические исследования
(лапароскопия, торакоскопия, бронхоскопия, фиброгастродуоденоскопия и др.) | Обнаружение опухолевых образований или метастазов в брюшной (при помощи лапароскопии) или грудной полости (при помощи торакоскопии). Некоторые методы могут обнаружить опухоли в тонком кишечнике (>фиброгастродуоденоскопия) или в бронхах (бронхоскопия). |
| Анализ крови на онкомаркеры | Выявление в крови частиц, которые продуцируются в опухолях и выделяются ими в кровь. |
Лечение Наиболее эффективным методом устранения опухолей является их хирургическое удаление.
Причины, симптомы, диагностика и лечение болей в области ребер
![]()
Боли в области ребер часто могут иметь место при травмах грудной клетки, заболеваниях дыхательной системы (
пневмониях, плевритах), злокачественных новообразованиях или метастазах опухолей. В некоторых случаях боли в области ребер могут встречаться при заболеваниях органов (
например, при энтерите – воспаление тонкого кишечника), не находящихся рядом с этими костями. Этот феномен объясняется тем, что боли при этих болезнях имеют свойство к иррадиации (
отдаче) в другие области. Основными причинами болей в области ребер являются заболевания, сопровождающиеся повреждением и воспалением межреберных нервов.
Боли в области ребер могут появиться в следующих случаях: - межреберная невралгия;
- герпес Зостер;
- перелом ребра.
Межреберная невралгия
Межреберная невралгия представляет собой болевой синдром, связанный со сдавлением или повреждением грудных межреберных нервов и преимущественно возникающий в правом или левом боку. Эти нервы выходят из спинного мозга (
находится в позвоночнике) и направляются к грудине, локализуясь в глубине мышц между ребрами грудной клетки.
Причины Причинами развития межреберной невралгии являются различные заболевания, которые приводят к механическому повреждению (
сдавлению) и воспалению межреберных нервов. Этот синдром также может быть проявлением некоторых инфекционных болезней.
Выделяют следующие причины, вызывающие межреберную невралгию: - травмы позвоночника (в том числе и спортивные);
- опухоли позвоночника и грудной клетки;
- остеохондроз (болезнь, сопровождающаяся дегенеративными изменениями в межпозвоночных дисках);
- грыжа (смещение) межпозвоночного диска;
- пороки развития позвоночного столба;
- сколиоз (искривление позвоночника);
- туберкулез позвоночника и грудной клетки;
- сифилис позвоночника и грудной клетки;
- болезнь Бехтерева (воспалительное заболевание суставов);
- остеопороз позвоночника (заболевание, характеризующееся деминерализацией и размягчением позвонков).
Симптомы Боли между ребрами – главный симптом межреберной невралгии. Они могут быть постоянными или возникать при физических нагрузках, кашле, изменениях позиции тела в пространстве, нажатии на места расположения пораженного нерва (
межреберные промежутки). Боли бывают колющими, тянущими, они нередко сопровождаются онемением кожи в местах поврежденного межреберного нерва. Следует отметить, что иногда боль появляется вместе с незначительными подергиваниями межреберных мышц, изменением цвета (
может краснеть, бледнеть), температуры кожи.
Диагностика При появлении болей между ребрами следует обратиться к врачу-неврологу для выяснения возможной причины появления межреберной невралгии. Для диагностики этой патологии используют анамнестический метод (
анамнез), внешний осмотр и лучевые исследования (
рентгенографию, компьютерную томографию, магнитно-резонансную томографию).
Анамнестический метод необходим для сбора необходимой информации, касающейся появления и развития межреберной невралгии, ее характера, интенсивности и др. Внешний осмотр позволяет неврологу провести пальпацию пораженного участка, определить чувствительность кожи, ее температуру, а также выявить внешние патологические изменения кожи, мышц, костей (
ребер, позвоночника, грудины). Анамнестический метод и внешний осмотр это два метода, которые помогают лечащему врачу заподозрить не только наличие межреберной невралгии, но и ее причины.
Лучевые исследования (
рентгенография, компьютерная томография, магнитно-резонансная томография) направлены на исследование внутренних тканевых структур. Как правило, именно эти исследования являются последними и подтверждают или опровергают предварительный диагноз врача, сделанный во время анамнеза и внешнего осмотра.
Лечение Устранение межреберной невралгии основано на лечении основной патологии (
причины), которая ее вызвала. Однако для снятия болевых ощущений, в качестве симптоматического лечения, пациентам нередко назначают болеутоляющие и противовоспалительные средства.
Препараты, применяемые для снятия болей при межреберной невралгии
| Группа препаратов | Оказываемый эффект | Название препарата | Дозировка и методика применения |
| Местнораздражающие средства | Расширение сосудов, обезболивание, улучшение кровоснабжения, местнораздражающее действие. | Финалгон | Используется в форме мази и наносится на болезненные места не более 3 раз в сутки. |
Нестероидные противовоспалительные препараты
(НПВП) | Болеутоляющий и противовоспалительный эффекты. | Вольтарен | Применяется в форме пластыря, который нужно наносить на болезненный участок на 24 часа. В сутки рекомендуется использование не более одного пластыря. |
| Баралгин | Максимальная суточная доза составляет 3000 мг, разовая – 1000 мг. |
| Анальгин | По одной таблетке 2 – 3 раза в день. |
| Кетонал | По одной ампуле (внутривенно или внутримышечно) 1 – 2 раза в сутки. |
| Анальгетики | Уменьшение боли. | Темпалгин | По одной таблетке 3 раза в день. |
| Местные анальгетики | Уменьшают болевые ощущения в месте нанесения препарата. | Меновазин | Используется в жидком виде и наносится на болезненные участки по 1 – 3 раза в сутки. |
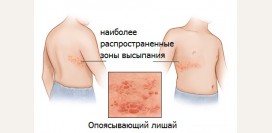
Герпес Зостер
Герпес Зостер (
опоясывающий лишай) – вирусное заболевание, которое поражает нервную систему и кожные покровы. Опоясывающий лишай наиболее часто наблюдают у людей старше 45 лет, в прошлом переболевших
ветрянкой (
ветряной оспой). У таких лиц вирусы ветряной оспы не уничтожаются полностью, а переходят в латентное (
спящее) состояние. Они могут долгое время находиться в нервных клетках спинного мозга и никак не воздействовать на организм. Однако при снижении общего иммунитета, чему способствуют различные предрасполагающие факторы, эти вирусы могут активироваться вновь. Они начинают размножаться и воспалять сначала те нервные ткани (
нервные узлы), в которых они находились, а затем и нервы (
нервные волокна), что и является причиной болевого синдрома при герпесе Зостер (
опоясывающем лишае).
Помимо воспаления нервных структур вирусы ветрянки поражают эпидермис (
поверхностный слой кожи), попадая туда по нервным волокнам пораженных нервов. В эпидермисе происходит специфическое воспаление с появлением пузырьков на его поверхности. Эти пузырьки и называются герпетическими высыпаниями.
Причины Герпес Зостер (
опоясывающий лишай) вызывается вирусом ветряной оспы (
вирусом ветрянки). Обычно герпес Зостер появляется на фоне снижения общего иммунитета. Такое случается при тяжелых инфекциях, опухолях и других предрасполагающих факторах.
Выделяют следующие предрасполагающие факторы, способствующие развитию герпеса Зостер: - переохлаждение;
- тяжелые инфекционные заболевания;
- злокачественные новообразования;
- травмы;
- заболевания крови;
- врожденные иммунодефицитные состояния;
- наркомания;
- алкоголизм;
- пожилой возраст;
- стресс;
- применение некоторых лекарственных средств (иммунодепрессантов, цитостатиков).
Следует помнить, что герпес Зостер не возникает у лиц, не болевших ранее ветрянкой.
Симптомы Основными симптомами этого заболевания являются болевой синдром и герпетические высыпания. При герпесе Зостер поражаются один или несколько нервов на одной стороне тела (
левой или правой). Герпетические высыпания и болевой синдром появляются на одной и той же стороне. Они могут локализоваться в области грудной клетки, шеи, брюшной полости, лица, бедер.
Болевой синдром может появляться как до (
прегерпетическая невралгия), так и после (
постгерпетическая невралгия) герпетических высыпаний. Иногда он ассоциируется с пузырьковыми высыпаниями. Однако чаще всего герпетические поражения кожи сопровождаются чувством жжения и
зудом.
При герпесе Зостер пациенты также могут предъявлять жалобы на слабость,
головные боли, повышение температуры,
боли в мышцах и суставах – симптомы, свидетельствующие об интоксикации организма. Такая интоксикация возникает вследствие токсического воздействия вирусных токсинов и продуктов распада собственных тканей на структуры головного мозга.
Диагностика При появлении герпетической
сыпи на коже следует обратиться к врачу-инфекционисту. Диагностика герпеса Зостер основана на выявлении характерных для этой болезни симптомов, наружных проявлений (
герпетических высыпаний на коже), а также применении вирусологических исследований крови для обнаружения возбудителя заболевания.
Лечение Лечение герпеса Зостер состоит в назначении
противовирусных препаратов, направленных на уничтожение возбудителя и препятствование его размножения. При данной болезни также местно применяют антисептики для профилактики нагноительных поражений кожи (
фурункулов, карбункулов). В тяжелых случаях герпеса Зостер используют дезинтоксикационное (
выводящее токсины) лечение и дегидратационную терапию (
снижающую количество жидкости в организме), а также использование антибиотиков (
при нагноении герпетических поражений кожи).
Для лечения неврологических болей, появляющихся после данного заболевания (
постгерпетические боли), применяют
нестероидные противовоспалительные препараты и седативные (
успокоительные) средства. Для укрепления общего иммунитета назначают комплексы витаминов (
особенно витамины группы B) и микроэлементов, а также иммуномодулирующие препараты.
Препараты, используемые для лечения герпеса Зостер
| Группа препарата | Цель применения | Название препарата | Дозировка препарата |
| Противовирусные средства | Блокирование размножения, а также уничтожение вирусов. | Ацикловир | Употребляют по 800 мг 3 – 4 раза в сутки. |
| Валацикловир | По 1 г 3 раза в день. |
| Пенцикловир | По 0,25 мг 3 раза в сутки. |
| Антисептики | Предотвращение развития гнойных заболеваний кожи, уничтожение патогенной микрофлоры в местах герпетических высыпаний. | Бриллиантовый зеленый
(зеленка) | Применяют местно 1% раствор зеленки. |
Перманганат калия
(марганцовка) | Применяют местно 5 - 10% раствор марганцовки. |
| Нестероидные противовоспалительные средства | Снижение воспалительных процессов и уменьшение болезненности. | Диклофенак | Максимальная суточная доза 150 – 200 мг. |
| Индометацин | Максимальная суточная доза 150 – 200 мг. В среднем принимают по 25 – 50 мг 2 – 3 раза в сутки. |
| Дезинтоксикационные средства | Выведение токсинов из организма. | Инфукол | Применяют внутривенно 6% раствор препарата из расчета 33 мл на один килограмм массы тела. |
| Реополиглюкин | Используют от 500 до 1000 мл препарата. Вводят внутривенно. |
Диуретики
(мочегонные) | Выведение жидкости из организма. | Фуросемид | По 20 – 40 мг 2 – 3 раза в сутки. |
| Ацетазоламид | Применяют от 125 до 250 мг препарата 1 – 3 раза в день. |
| Иммуномодуляторы | Повышение иммунитета. | Имунофан | Ежедневно по одному уколу на протяжении 15 – 20 дней. |
| Продигиозан | По 10 – 15 мкг каждые 2 – 3 суток. |
| Азоксимера бромид | Препарат вводят внутримышечно или внутривенно исходя из расчета 6 – 12 мг на один кг массы тела. |
Седативные средства
(успокаивающие) | Снятие повышенного раздражения. | Персен | По 2 – 3 таблетки 2 – 3 раза в сутки. |
| Деприм | По 1 таблетке 1 – 2 раза в сутки. |
Перелом ребра
Перелом ребра – патологический процесс, сопровождающийся нарушением структуры и целостности ребра.
Причины Перелом ребра обычно появляется при травмировании грудной клетки внешним механическим фактором при ударах, столкновениях, сотрясениях. Такое нередко происходит при драках, транспортных авариях, падениях человека с высоты, во время спортивных тренировок и др. Иногда перелом ребра может наблюдаться при заболеваниях, которые вызывают воспаление и деструктивные изменения в ребрах.
Перелом ребра может встречаться при следующих заболеваниях: - опухоли грудной клетки;
- остеопороз (заболевание, сопровождающееся размягчением костной ткани);
- аномалии развития скелета грудной клетки (ребер, позвоночника, грудины);
- ревматоидный артрит (воспалительное заболевание соединительной, костной и хрящевой ткани).
Симптомы Симптомы при переломе ребра появляются в месте его поражения и зависят от вида перелома (
внешний или внутренний) и тяжести повреждения грудной клетки. На месте перелома ребра при травмах, как правило, возникают боли, отечность,
синяки, ссадины. На пораженной стороне можно заметить деформацию скелета грудной клетки. При дотрагивании в месте перелома иногда можно услышать хрустящий звук – крепитацию, которая вызвана трением обломков ребра.
При внутренних переломах (
когда ребро ломается и входит вовнутрь) может иметь место отставание пораженной стороны грудной клетки в дыхательных движениях. При внешних переломах (
когда отломленные участки ребра видны на поверхности кожи) часто наблюдается кровотечение. Кровотечение может быть и при внутренних переломах, однако его увидеть не представляется возможным и в данном случае этот симптом является грозным осложнением перелома ребра.
Стоит отметить, что при тяжелых повреждениях грудной клетки симптомы перелома ребра значительно ярче и интенсивнее, чем при легких травмах. Тяжелые травмы грудной клетки вызывают серьезные осложнения (
внутренние кровотечения, ранения органов грудной полости и др.), которые могут привести к летальному исходу.
Другие заболевания (
остеопороз, ревматоидный артрит, опухоли), которые могут вызвать перелом ребра, довольно редко являются причиной этой патологии. Перелом ребра если и случается в этих случаях, то характеризуется неявными признаками для этого недуга и часто бывает замаскирован под симптомами основного заболевания.
Диагностика При травмах грудной клетки следует обратиться к травматологу, который своевременно может выявить перелом ребра, а также возможные для этой патологии осложнения. Диагностика перелома ребра складывается из клинического опроса (
о симптомах болезни), внешнего осмотра пациента и назначения ему специальных методов исследований (
рентгенографии, компьютерной томографии, ультразвукового обследования), которые помогают врачу-травматологу подтвердить диагноз.
Лечение Большой трудности в лечении неосложненный перелом ребра не составляет, так как его лечат медикаментами в домашних условиях или в поликлинике (
амбулаторно) под контролем врача-травматолога или участкового (
семейного) врача. Причина этого заключается в том, что ребра обладают хорошей способностью к срастанию и регенерации. Осложненные переломы (
те, у которых возникает внутреннее кровотечение, скопление крови в сердечной, грудной полости, ранение сердца, легких и др.) лечат в отделении травматологии.
Лечение перелома ребра состоит в назначении
обезболивающих средств и, в некоторых случаях, (
при ссадинах, нагноении легких ран в области поражения) антисептиков (
раствор зеленки или йода), антибиотиков. Для снятия болевых ощущений прописывают 2% раствор промедола (
1 мл), новокаиновые (
или прокаиновые) блокады. В ходе лечения обязательно проводят специальную лечебную гимнастику в сочетании с процедурами по физиотерапии (
электрофорез с различными лекарственными препаратами – кальций хлоридом, прокаином, некоторыми противовоспалительными средствами).
Причины, симптомы, диагностика и лечение болей под ребром справа
![]()
Боли под ребром справа нередко встречаются при болезнях желудочно-кишечной системы, а также при патологических процессах в органах, расположенных в грудной клетке. Довольно часто боли под ребром справа являются следствием инфекционных заболеваний, поразивших анатомические структуры, размещенные на соответствующей стороне. Такое встречается при туберкулезе, пневмонии, герпесе Зостер. Стоит отметить, что боли под ребром справа, в основном, наблюдаются при заболеваниях печени, желчного пузыря и толстого кишечника.
Боли под ребром справа могут появиться по следующим причинам: - гепатит;
- цирроз печени;
- колит;
- желчнокаменная болезнь;
- абсцесс печени.
Гепатит
Гепатит – заболевание печени, сопровождающееся воспалением ее тканей. Гепатит бывает острым или хроническим. Острый гепатит часто возникает на фоне тяжелых интоксикаций, инфекционных заболеваний и сопровождается быстрым некрозом (
омертвлением) тканей печени. Хронические формы гепатита появляются при затяжных инфекциях, опухолях, длительном употреблении алкоголя и др. Они характеризуются медленным разрушением печеночных клеток и тканей.
Причины Гепатит довольно распространенное заболевание желудочно-кишечной системы. Особую роль в появлении воспаления печени отводят вирусам гепатита. Основными этими вирусами являются вирус
гепатита А, вирус
гепатита B, вирус
гепатита С. Гепатиты могут быть вызваны и другими причинами.
Выделяют следующие причины, которые вызывают гепатит: - Хронический алкоголизм. При длительном и периодическом употреблении алкоголя ткани печени могут воспаляться. Это происходит благодаря токсическому действию этанола, содержащемуся в алкогольных напитках, на печеночные ткани.
- Интоксикации. Интоксикации (отравления) очень часто возникают при употреблении в пищу, загрязненных токсическими веществами (пестицидами, тяжелыми металлами), продуктов или воды.
- Аутоиммунные процессы. Иногда в организме происходят патологические перестройки в иммунной системе и тогда ее клетки начинают атаковать собственные ткани. Такие процессы и называются аутоиммунными. При них в печени возникают воспаление и участки омертвления печеночных тканей.
- Злокачественные новообразования. Опухоли, появившиеся в печени, могут сдавливать сосуды, питающие ту или иную зону печеночной ткани, что может приводить к некрозу этой области и развитию воспалительных процессов.
- Абсцессы. Абсцессы печени возникают при травмах брюшной полости, гематогенном заносе инфекции из других областей. В обоих случаях инфекция, попавшая в печень, может спровоцировать не только появление абсцессов, но и вызвать воспаление печени – гепатит.
- Кисты. Кистозные образования могут сдавливать окружающие ткани, вызывая при этом воспалительные явления в них.
- Лекарственные отравления. Лекарственные гепатиты могут иметь место при чрезмерном употреблении лекарственных препаратов. Ими могут быть антибиотики (гентамицин, тетрациклин, эритромицин), противовоспалительные средства (аспирин, индометацин), антигистаминные средства (ранитидин, циметидин) и другие.
Симптомы Основными симптомами гепатита являются боль в правом подреберье, тошнота, рвота,
желтуха (
пожелтение слизистых оболочек и кожных покровов), повышение температуры. Пациенты нередко жалуются на слабость, потерю аппетита, головные боли, снижение трудоспособности. Температура не всегда появляется при гепатите, она носит спонтанный характер и достигает, в большинстве случаев, 37 – 37,5 градусов. Боли, появляющиеся при гепатите, тупые и ассоциируются с чувством тяжести в правом подреберье или боку.
Диагностика При появлении болей в животе и в правой подреберной области следует обратиться к врачу-гастроэнтерологу, врачу-гепатологу или терапевту. Диагностика причины, вызвавшей гепатит, не отнимет много времени, а лечащий врач сможет быстро выписать необходимое лечение.
Диагностические методы, применяемые для выявления гепатита
| Название метода | Признаки гепатита |
| Анамнез | Учитываются специфичные для гепатита симптомы (боли в правом подреберье, повышение температуры, тошнота, рвота). Также анализируются факторы, способствующие появлению гепатита (употребление пациентом наркотиков, алкоголя, осуществление переливаний крови, полученные травмы живота и др.). |
| Внешний осмотр | Желтушность кожных покровов, нарушение сознания. |
| Рентгенография | Увеличение размеров печени, появление участков некроза, присутствие других патологий (опухолей, кист, абсцессов), способных вызвать гепатит. |
| Компьютерная томография |
Ультразвуковое исследование
(УЗИ) |
| Анализ крови | При общем анализе крове чаще обнаруживают изменение количества лейкоцитов, лимфоцитов, моноцитов, тромбоцитов. Наблюдают повышение СОЭ (скорости оседания эритроцитов). |
| Биохимические изменения крови состоят в повышении билирубина, желчных кислот, холестерина, альбумина и увеличении активности аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), гамма-глутамилтранспептидазы. |
| Положительные результаты на маркеры гепатита (при вирусных гепатитах) в анализе крови. |
| Обнаруживают аутоантитела (при аутоиммунных гепатитах), направленные на повреждение различных клеточных структур. |
| Диагностическая лапароскопия | Применяется для взятия кусочка ткани печени для цитологического, микробиологического обследований. |
Лечение Лечение гепатита зависит от его происхождения. Для лечения вирусных гепатитов в основном используют противовирусные средства. При токсических гепатитах сначала избавляются от токсического агента, действующего на организм, а затем прибегают к дезинтоксикационной терапии в комплексе с гепатопротекторами. При аутоиммунных гепатитах хорошо помогают иммунодепрессанты и глюкокортикостероиды, которые подавляют иммунный ответ организма, направленный на собственные клетки печени – гепатоциты.
Если гепатит был вызван опухолью, кистой, абсцессом, то применяют соответствующие хирургические мероприятия по их удалению из печени.
Группы препаратов, использующихся при лечении некоторых гепатитов
| Вид гепатита | Группа препаратов | Механизм действия | Название препарата | Дозировка препарата |
| Вирусный гепатит | Противовирусные средства | Ингибируют (блокируют) размножение вирусов. | Альфа-интерферон | Дозировка обоих препаратов зависит от вида гепатита, его тяжести, стадии, возраста пациента, наличия дополнительных осложнений. |
| Рибавирин |
| Аутоиммунный гепатит | Глюкокортикостероиды | Уменьшают воспалительные и иммунные реакции. | Преднизолон | Употребляют по 30 – 40 мг в день. Затем через некоторое время по 15 – 25 мг в сутки. |
| Иммунодепрессанты | Подавляют иммунную систему. | Азатиоприн | По 100 – 150 мг при лечении болезни и затем по 50 мг в сутки в качестве поддерживающего лечения. |
| Лекарственный гепатит | Гепатопротекторы | Защищают клетки печени от разрушения. | Гептор | До 4 таблеток в сутки. |
| Гепатосан | По 2 таблетки 3 раза в день. |
| Гептрал | Максимальная суточная доза составляет 1600 мг. |
| Дезинтоксикационные средства | Выводят токсические вещества из организма. | Реополиглюкин | Используют от 500 до 1000 мл препарата, который вводят внутривенно. |
Цирроз печени
Цирроз печени – патологический процесс, при котором наблюдается замещение печеночной ткани на соединительную. Это заболевание характеризуется длительным хроническим течением и постепенным нарушением нормальной функции печени с развитием прогрессирующей печеночной недостаточности.
Причины Цирроз печени вызывают различные заболевания, которые на протяжении долгого времени повреждают гепатоциты – клетки печени. Также в механизме развития данной болезни немало важную роль отводят нарушениям образования и разрушения коллагена.
Выделяют следующие заболевания, вызывающие цирроз печени: - вирусные гепатиты (гепатит B, C и D);
- алкогольный гепатит;
- склерозирующий холангит (заболевание, сопровождающееся деформацией желчевыводящих протоков и нарушением оттока желчи из печени);
- аномалии развития желчного пузыря и печени;
- опухоли желчного пузыря и печени;
- аутоиммунный гепатит;
- хронические отравления токсичными веществами (тяжелыми металлами, пестицидами, радиоактивными элементами);
- лекарственный гепатит;
- болезнь Уилсона-Коновалова (болезнь, связанная с нарушением транспортировки меди в организме);
- гемохроматоз (заболевание, связанное с недостаточным выведением железа из организма и постепенным его отложением в тканях);
- болезнь Бадда-Киари (болезнь, при которой происходит нарушение венозного оттока из печени);
- кисты печени.
Симптомы Симптомы цирроза зависят от вызвавшего его заболевания, от стадии, тяжести цирроза и других факторов. Однако наиболее часто при этом недуге можно выявить желтуху (
пожелтение кожи и слизистых оболочек), кровотечения (
носовые, внутренние, кровоточивость десен),
похудение, сосудистые звездочки, слабость, снижение трудоспособности, аппетита. Сосудистые звездочки представляют собой мелкие, красные точечки, появляющиеся на коже, которые возникают из-за расширения мелких сосудов кожи. В тяжелых формах этой болезни наблюдаются различные неврологические нарушения (
головные боли, нарушение сознания, потеря ориентации, бред, галлюцинации). Циррозу печени обычно предшествуют симптомы гепатита – боль в правом подреберье, тошнота, рвота, повышение температуры.
Диагностика Цирроз печени диагностируется и лечится в отделении гастроэнтерологии или гепатологии. Диагностика цирроза печени используется не только для подтверждения его наличия, но для выявления причины, вызвавшей эту патологию.
Методы диагностики цирроза печени
| Название метода | Признаки цирроза печени |
| Анамнез | Обнаружение характерных для гепатита или цирроза симптомов, факторов способствующих развитию цирроза (длительное употребление алкоголя, работа с токсическими веществами). Выявление сопутствующих заболеваний печени и желчевыводящих путей. |
| Внешний осмотр | Определение размеров печени и селезенки при пальпации, которые при циррозе увеличиваются в объеме. Обнаружение свободной жидкости в брюшной полости – асцита (является скрытым признаком цирроза). При внешнем осмотре также можно обнаружить желтушность (пожелтение) кожных покровов, сосудистые звездочки, располагающиеся на коже. Они похожи на мелкие, красные, ветвистые точки. |
| Компьютерная томография | Применяется для обнаружения структурных изменений, характерных для цирроза (склерозирование, увеличение плотности), а также других патологий (опухолей, кист, гепатитов). |
| Ультразвуковое исследование | Используется для выявления неоднородности печеночной ткани и признаков портальной гипертензии (нарушение оттока венозной крови по портальной вене). |
| Сцинтиграфия печени | Выявляет сниженное накопление тканями специальных диагностических радионуклеотидов. Это свидетельствует о замещении нормальных печеночных тканей соединительной. |
| Ангиография | Применяется для выявления портальной гипертензии (блокирование притока венозной крови по портальной вене в печень). |
| Лапароскопия с биопсией печени | Позволяет взять кусочек ткани печени для цитологического исследования и оценить степень клеточных и тканевых изменений, что позволяет определить причину цирроза печени. |
| Холангиография | Используется для выявления нарушения проходимости желчевыводящих путей. |
Фиброгастродуоденоскопия
(ФГДС) | Выявляет изменения большого сосочка двенадцатиперстной кишки, через который выводится желчь из желчных протоков в полость кишечника. |
| Анализ крови | Общий анализ крови при циррозе может выявить наличие анемии (снижение количества эритроцитов), лейкопению (снижение количества лейкоцитов), тромбоцитопению (снижение количества тромбоцитов). |
| При биохимическом анализе нередко наблюдается повышение уровня билирубина, АСТ (аспартатаминотрансфераза), АЛТ (аланинаминотрансфераза), гамма-глутамилтрансферазы, снижение количества альбумина, протромбинового индекса, холестерина. |
| Маркеры гепатитов могут обнаруживаться при циррозах печени вирусного происхождения. |
Лечение Специфическое лечение против цирроза печени в мире пока еще не разработано. Кроме того это заболевание является постепенно прогрессирующим, необратимым и приводит к развитию печеночной недостаточности. Все это свидетельствует о том, что цирроз печени является тяжелым заболеванием, которое трудно поддается медикаментозному лечению.
Препараты, которые используют в лечении некоторых циррозов печени
| Причина цирроза | Группа препаратов | Механизм действия | Название препарата | Дозировка |
| Вирусный цирроз | Противовирусные препараты | Блокируют размножение вирусов. | Альфа-интерферон | Назначается только пациентам с группой А по Чайлду (специальная классификация степени тяжести печеночной недостаточности). Дозировка зависит от тяжести цирроза. |
| Алкогольный цирроз | Гепатопротекторы | Защищают клетки печени от преждевременного распада, укрепляют клеточные мембраны. | Урсодезоксихолевая кислота | Используют по 0,5 – 1 г в сутки. |
| Аутоиммунный цирроз | Глюкокортикостероиды | Снижают воспаление в тканях. | Преднизолон | По 30 – 40 мг в сутки. |
Билиарный цирроз
(цирроз, возникший в результате стаза желчи) | Антихолестатики и гепатопротекторы | Снижают количество жирных кислот в организме, защищают мембраны клеток печени. | Билигнин | По 5 – 10 мг 3 раза в день. |
| Холестирамин | По 4 – 16 мг 3 раза в день. |
| Цирроз, появившийся на фоне болезни Уилсона-Коновалова | Детоксицирующие препараты | Выводят различные токсические элементы (в данном случае ионы меди). | Пеницилламин | По 150 мг в день. Дозу постепенно увеличивают до 1500 мг в сутки для достижения более лучшего лечебного эффекта. |
Колит
Колит представляет собой воспаление стенок толстого кишечника, при котором нарушаются нормальные функции (
моторика, всасывание полезных веществ и секреция слизи) этого отдела кишечного тракта.
Причины Причины колита бывают разнообразны. Многие из них вызывают не только функциональные изменения толстого кишечника (
нарушение моторики, всасывания и др.), но и изменяют нормальную анатомическую структуру его кишечной стенки.
Выделяют следующие причины, при которых появляется колит: - дисбактериоз (нарушение состава микрофлоры кишечника);
- отравление токсичными химическими веществами (пестицидами, ртутью, свинцом и др.);
- инфекционные заболевания (сальмонеллез, брюшной тиф, иерсиниоз, дифиллоботриоз и др.);
- радиоактивное излучение;
- опухоли;
- нерациональное питание;
- болезнь Крона (воспалительная патология неинфекционной природы, поражающая кишечник и сопровождающаяся деформацией его стенок);
- частичный тромбоз артерий (при атеросклерозе, аномалиях развития сосудов и др.), питающих толстый кишечник;
- алкоголизм;
- аллергические заболевания;
- заболевания других органов желудочно-кишечной системы (панкреатит, атрофический гастрит, холангит, желчнокаменная болезнь и др.);
- нерациональное употребление лекарственных препаратов (особенно антибиотиков, слабительных средств).
Симптомы Первым признаком колита являются болевые ощущения в животе, локализация которых в большей мере зависит от отдела толстого кишечника, который поражен. Если нарушения произошли в начальных отделах толстого кишечника (
в слепой, восходящей кишке и начальном отделе поперечной толстой кишки), то пациент будет чувствовать боли в правом боку. Если поражены оставшиеся отделы толстого кишечника (
оставшаяся часть поперечной кишки, нисходящая, сигмовидная, толстая кишки), то с большой вероятностью боли появятся в левом боку.
Боли при колите редко имеют местный характер, чаще при этом недуге болит вся сторона или весь живот. Характер болей зависит от причины, тяжести заболевания, наличия осложнений (
кровотечений, язв и др.). Нередко они тупые, распирающие, давящие, иногда бывают острые, колющие, жгучие. Болевые ощущения ассоциируются с тошнотой, рвотой, лихорадкой (
повышением температуры),
вздутием живота, а также нарушением стула. Последнее выражается в периодическом чередовании
диареи (
понос) и
запоров. После акта дефекации пациенты ощущают дискомфорт в животе и чувство неполного опорожнения кишечника. Довольно часто встречаются ложные позывы, при которых пациенты ходят часто в туалет “по большому”, однако не всегда им удается опорожнить кишечник.
Диагностика При появлении болей в нижней части правого бока стоит обратиться за квалифицированной помощью к врачу-гастроэнтерологу или терапевту. Если болевой синдром ассоциируется со значительным повышением температуры тела, то необходимо отправиться к врачу-инфекционисту в инфекционную больницу.
Методы диагностики колита
| Название метода | Признаки колита |
| Анамнез | Контактирование пациента с вредными химическими веществами (алкоголем, лекарственными препаратами, токсичными или радиоактивными веществами). Наличие у него признаков колита (болей в животе, вздутие живота, нарушение стула и др.) и другой сопутствующей патологии (аллергических болезней, панкреатита, холецистита и др.). При сборе анамнеза также учитывают характер и режим питания, злоупотребление спиртными напитками. |
| Внешний осмотр | При внешнем осмотре обращают внимание на вздутый болезненный живот. |
Анализ кала
(копрологическое исследование) | Нарушение консистенции фекальных масс, наличие большого количества слизи, крови (или эритроцитов), лейкоцитов, изменение запаха, цвета кала. |
| Ирригография | Выявляет наличие опухоли, нарушение моторики кишечника, изменение рельефа и структуры кишечника. |
| Ангиография | Используется для выявления нарушений (тромбозов, аномалий развития и др.) кровоснабжения толстого кишечника, которые вызывают ишемический колит (колит на фоне дефицита кислорода). |
| Компьютерная томография | Обнаруживает нарушения в слизистой оболочке толстого кишечника, а также злокачественные новообразования. |
| Колоноскопия | Выявляет воспаление, оттек, склероз, образование рубцов, язв, мелких кровотечений в слизистой оболочке толстого кишечника. |
| Микробиологическое исследование | Направлено на обнаружение патогенных микроорганизмов при инфекционных колитах (сальмонеллез, брюшной тиф, иерсиниоз, дифиллоботриоз). |
| Химический анализ крови | Предназначен для выявления токсичных элементов в крови (пестициды, ртуть, свинец и др.), послуживших причиной колита, в результате отравления. |
Лечение Лечение при колитах должно быть направлено на устранение причины заболевания, коррекцию микрофлоры кишечника, уменьшение воспаления, борьбу с диареей, снятие мышечного спазма толстого кишечника. Для медикаментозной терапии используются многочисленные группы препаратов, некоторые из которых и приведены ниже в таблице.
Препараты, применяемые при лечении колита
| Название группы препаратов | Цель применения | Название препарата | Дозировка |
| Противовоспалительные средства | Снижение воспалительных процессов в толстом кишечнике. | Месалазин | По 500 мг 3 раза в сутки. |
| Сульфасалазин | По 0,4 - 0,5 г 3 – 4 раза в сутки. |
| Антибиотики | Уничтожение инфекции. | Тетрациклин | По 0,25 г 4 раза в день. |
| Амоксициллин | По 500 мг 3 – 4 раза в день. |
| Ампициллин | По 500 мг 3 – 6 раз в день. |
| Противопаразитарные средства | Уничтожение глистов и простейших паразитов. | Вермокс | Принимают от 0,5 до 1,5 г 2 – 3 раза в сутки. |
| Гельминтокс | По 125 – 250 мг 3 – 6 раз в день. |
| Орнидазол | Употребляют по 1500 – 3000 мг в сутки. |
| Антидиарейные препараты | Снижение частоты диареи и ее полное устранение. | Лоперамид | По 0,002 г (одна таблетка) после каждого акта дефекации (только при наличии диареи), но не более 8 таблеток или 0,016 грамм. |
| Обволакивающие средства | Защита слизистой оболочки от действия раздражающих факторов. | Висмута субнитрат | По 250 – 500 мг 3 – 6 раз в день. |
| Прокинетики | Усиление перистальтики толстого кишечника. | Домперидон | Принимают от 10 – 60 мг по 3 – 4 раза в сутки. |
| Метоклопрамид | Употребляют от 5 до 10 мг по 3 раза в день. |
| Спазмолитики | Снижение спазма кишечной стенки. | Но-шпа | Максимальная разовая доза равна 80 мг. Принимать данный препарат рекомендуется не более 240 мг в день. |
| Дротаверин | По 1 таблетке 1 – 3 раза в сутки (не более 240 мг в сутки). |
| Плантекс | По одному пакетику 1 – 3 раза в сутки. |
| Эубиотики | Нормализация микрофлоры кишечника. | Бифидумбактерин | По 2 пакета 3 раза в сутки. |
| Бифиформ | По 2 – 3 капсулы в сутки. |
Желчнокаменная болезнь
Желчнокаменная болезнь – это патология пищеварительной системы, которая характеризуется образованием конкрементов (
камней) в полости желчного пузыря или в желчевыводящих протоках (
как печеночных, так и внепеченочных).
Причины Причины развития желчнокаменной болезни связаны с нарушением обмена веществ, поступающих в желчный пузырь (
холестерина, билирубина и др.). Обычно такие нарушения возникают под воздействием различных факторов риска.
Выделяют следующие факторы риска, способствующие развитию желчнокаменной болезни: - наследственная предрасположенность;
- нерациональное питание (употребление большого количества продуктов содержащих холестерин);
- ожирение;
- прием некоторых медикаментозных препаратов (клофибрат, эстрогены);
- сахарный диабет;
- холецистит (воспаление желчного пузыря);
- холангит (воспаление желчных протоков);
- аномалии развития желчного пузыря либо его желчных протоков;
- беременность.
Симптомы Боли при желчнокаменной болезни вызваны раздражением слизистой оболочки желчного пузыря (
или желчных протоков) камнем, появившимся в его полости. Камни при желчнокаменной болезни порой могут нарушать отток желчи из желчного пузыря. В этих случаях желчь продолжает накапливаться в этом полом органе, вызывая его увеличение. Постепенное расширение стенок служит дополнительным источником болей под ребром справа. Боли при данном заболевании наблюдаются в правом подреберье и нередко иррадиируют (
отдают) в правую лопатку или правую подмышечную область.
Дополнительными симптомами желчнокаменной болезни являются чувство тяжести в правом подреберье, нарушение аппетита, вздутие живота, повышение температуры, неустойчивость стула и желтуха (
пожелтение кожи). Иногда наблюдаются тошнота, повышение температуры и рвота.
Диагностика При появлении симптомов, характерных для желчнокаменной болезни (
болей под ребром справа, тошноты, рвоты, повышения температуры, желтухи и др.) необходимо сразу же обратиться к гастроэнтерологу или семейному врачу. Диагностика этой патологии включает в себя анализ жалоб пациента, использование лабораторных (
анализ крови, желчи) и лучевых методов исследований (
рентгенографии, ультразвукового исследования).
Методы диагностики желчнокаменной болезни
| Название метода | Признаки желчнокаменной болезни |
| Анамнез | Симптомы, характерные для данной патологии (боли и чувство тяжести под ребром справа, пожелтение кожи, тошнота, рвота, повышение температуры). |
| Внешний осмотр | При пальпации наблюдают болезненность в правом подреберье. |
| Рентгенография | Наличие камня в желчном пузыре, признаки воспаления слизистой оболочки желчного пузыря, застой желчи. |
| Ультразвуковое исследование |
| Холецистография |
| Биохимический анализ крови | Повышение билирубина, холестерина, холевой кислоты в крови. |
| Лапароскопия | Увеличение в размерах желчного пузыря, изменение его формы, цвета тканей (становятся багровыми). |
| Лабораторное исследование желчи | Наличие большого количества кристаллов желчных пигментов, что свидетельствует о концентрировании и застое желчи в желчном пузыре. |
Лечение Методику лечения желчнокаменной болезни выбирают в зависимости от размеров камня, стадии заболевания, а также наличия осложнений.
Выделяют следующие методы лечения желчнокаменной болезни: - Лекарственное растворение камней. Для этой цели назначают урсодезоксихолевую или хенодезоксихолевую кислоту. Используют эту методику на ранних стадиях болезни, когда размеры камня составляют не более 10 – 14 мм в диаметре и когда он не блокирует отток желчи из желчного пузыря.
- Литотрипсия. Литотрипсия – это дистанционное разрушение камней за счет ударных волн. Этот метод представляет собой безтравматичную процедуру и направлен на дробление большого камня на более мелкие части. Метод используют на ранних стадиях патологии, когда камни еще не затвердевают и не достигают больших размеров.
- Хирургическое вмешательство. Хирургическое лечение применяется в тех случаях, когда вышеперечисленные методы не оказывают нужного эффекта, а также тогда, когда при желчнокаменной болезни возникают разные осложнения (например, нагноение желчного пузыря).
Абсцесс печени
Абсцесс печени представляет собой патологическое образование, заполненное гноем и расположенное в толще печеночной ткани.
Причины Абсцесс печени – это инфекционная патология, появляющаяся в результате заноса болезнетворных бактерий в толщу печени. Попасть в этот орган инфекция может либо с током крови (
гнойные заболевания легких, сепсис и др.), либо из желчевыводящих путей (
нередко бывает при воспалении желчного пузыря или при воспалении желчевыводящих путей), либо при непосредственном контакте печени с пораженным органом (
гнойное воспаление толстого кишечника или желчного пузыря). Иногда абсцесс печени может появиться после хирургических операций или травм брюшной полости.
Симптомы Боли, возникающие при абсцессе печени, локализуются под ребром справа и являются следствием гнойно-некротического распада печеночных тканей. Абсцесс печени нередко сопровождается повышением температуры, желтухой (
пожелтением кожи), тяжестью в правом подреберье, тошнотой, рвотой, потерей аппетита, увеличением в размерах печени и селезенки, а также самого живота (
из-за скопления в нем большого количества жидкости).
Диагностика При появлении признаков абсцесса печени следует обратиться к терапевту (
или гастроэнтерологу) или семейному врачу. Если эти специалисты обнаружат признаки абсцесса печени, то пациента направят в отделение хирургии для лечения данной патологии.
Методы диагностики абсцесса печени
| Название метода | Признаки абсцесса печени |
| Анамнез | Боль в правом боку под правым ребром, высокая температура, тошнота, рвота, желтуха, тяжести в правом подреберье. |
| Внешний осмотр | Увеличение печени и селезенки в размерах, наличие жидкости в брюшной полости (асцит), появление болей при пальпации печени. |
| Рентгенография | Наличие полостного образования с жидкостью и газом в толще печеночной ткани. Ультразвуковое исследование также помогает провести пунктирование (укол длинной иглой) печени для удаления содержимого абсцесса в диагностических и лечебных целях. |
| Компьютерная томография |
Ультразвуковое исследование
(УЗИ) |
| Анализ крови | Анемия (снижение количества эритроцитов) и лейкоцитоз (повышение количества лейкоцитов) в общем анализе крови. |
Лечение Лечение абсцесса печени включает в себя его пункцию через кожу, удаление из него гнойного содержимого и назначение пациенту антибиотиков для борьбы с патогенными микробами. Иногда, в более тяжелых случаях, осуществляют хирургическую операцию по удалению самого абсцесса из печени.
Причины, симптомы, диагностика и лечение болей в правом боку вверху живота
![]()
Иногда боли могут возникать в правом боку в верхней части живота, что не всегда характерно только для заболеваний желудочно-кишечного тракта. Такие боли нередко бывают вызваны поражениями плевры, легких, органов средостения. Поэтому болевой синдром, появляющийся в этой зоне, довольно часто вызывает некоторые затруднения в его медицинской диагностике и выявлении причины его спровоцировавшей. Наиболее часто встречающимися причинами появления болей в правом боку вверху живота являются энтерит, кишечная непроходимость, холецистит.
Энтерит
Энтерит – патологический процесс, сопровождающийся воспалением и деформацией стенок тонкого кишечника. Характерным признаком энтерита является нарушение процессов всасывания питательных веществ из полости тонкого кишечника в кровь. Это вызывает различные дистрофические нарушения во всем организме.
Причины Существуют множество причин, которые могут вызывать воспаление тонкого кишечника и нарушать кишечное пищеварение. Энтериты могут быть следствием воздействия как одного, так и нескольких этиологических факторов (
причин). Например, энтериты часто возникают у тех лиц, которые нерационально питаются и употребляют алкоголь в больших количествах.
Выделяют следующие причины, вызывающие энтерит: - инфекционные заболевания (дизентерия, лямблиоз, сальмонеллез и др.);
- аномалии развития;
- аутоиммунные заболевания (заболевания, при которых собственные иммунные клетки поражают тонких кишечник);
- злокачественные новообразования тонкого кишечника;
- нерациональное питание;
- стресс;
- ионизирующее излучение;
- нарушение иммунитета;
- дисбактериоз;
- интоксикации (тяжелыми металлами, пестицидами, лекарственными средствами);
- продолжительное употребление алкоголя;
- хирургические операции на тонком кишечнике;
- попадание инородных тел.
Симптомы Для энтерита характерно появление болей различной интенсивности в области пупка или чуть выше, в верхней части живота сбоку. Как правило, они наблюдаются спустя 3 - 4 часа после приема пищи. Кроме болей при энтерите появляются вздутие живота, диарея (
жидкий стул), тяжесть и урчание в животе, стеаторея (
наличие блестящих каловых масс), тошнота, рвота. При инфекционных энтеритах боли чаще носят постоянный характер и ассоциируются с наличием повышенной температуры.
Энтерит сопровождается не только расстройством желудочно-кишечной системы, но и трофическими изменениями в организме (
внекишечными проявлениями заболевания) из-за нарушения процессов всасывания питательных веществ в тонком кишечнике.
При энтерите встречаются следующие внекишечные проявления: - снижение массы тела;
- трофические изменения кожных покровов (сухость, снижение эластичности, шелушение);
- нарушение роста и развития волос и ногтей (истончение, ломкость);
- мышечные нарушения (боли в мышцах, судороги, слабость);
- нарушение сердечной деятельности (аритмия, экстрасистолия, повышение или уменьшение частоты сердечных сокращений);
- нарушение зрения (из-за дефицита витамина А);
- неврологические нарушения (головные боли, снижение трудоспособности, бессонница, раздражительность и др.);
- кровотечения (дефицит витамина К);
- нарушения развития костей (дефицит витамина D);
- хейлит (заболевание, для которого характерно поражение уголков губ, возникающее на фоне дефицита витамина В2);
- воспаление языка (дефицит витамина В12).
Диагностика Для выявления энтерита и определения причины, вызвавшей его, нужно обратиться к врачу-гастроэнтерологу. Если боли в животе появились внезапно вместе с лихорадкой и диареей, то эти признаки, скорее всего, свидетельствуют о наличии инфекционного энтерита. В этих случаях лучше всего стоит обраться к врачу-инфекционисту.
Методы диагностики энтерита
| Название метода | Признаки энтерита |
| Анамнез | Наличие характерных для энтерита симптомов, сопутствующих или перенесенных заболеваний тонкого кишечника. Учитываются также условия труда на работе (например, имеется ли контакт пациента с токсическими, радиоактивными веществами и др.), режим питания и др. |
| Внешний осмотр | При энтерите обнаруживают трофические изменения кожи, снижение массы тела, бледность кожных покровов, болезненный и вздутый живот при пальпации, повышенную температуру. |
| Анализ крови | В общем анализе крови можно выявить анемию (снижение количества эритроцитов). |
| Биохимический анализ обнаруживает снижение количества альбуминов, кальция, калия, натрия, железа, различных витаминов. |
| Анализ кала | Для энтерита характерно наличие стеатореи (наличие в кале большого количества жиров), амилореи (повышенное выделение с фекальными массами крахмала), креатореи (повышение выделения с калом непереваренных мышечных и соединительных волокон). |
| Рентгенологическое исследование | Выявляет опухоли, аномалии развития. |
Фиброгастродуоденоскопия
(ФГДС) | При ФГДС можно наблюдать воспаление слизистой тонкого кишечника, деформацию его структуры, наличие язв, эрозий, опухолей, аномалий развития (если таковые есть в наличии). |
| Пробы на всасывание | Пробы на всасывание (например, с ксилозой или лактозой) выявляют снижение всасывательной способности тонкого кишечника. |
| Микробиологические исследования | Наличие болезнетворных микроорганизмов в анализах (кале, материале, взятом при биопсии, кишечном соке). |
Лечение Лечение энтеритов основано на нескольких базовых принципах, которые направлены на устранение причины заболевания, коррекцию нарушений всасывания и водно-электролитного баланса.
Лечение энтеритов включает в себя следующие элементы: - Этиотропное лечение. Этиотропное лечение направлено на устранение болезнетворных микроорганизмов (при инфекционных энтеритах). С этой целью назначают различные антимикробные препараты (антибиотики, противовирусные средства, противопаразитарные препараты).
- Противогрибковые препараты. Противогрибковые препараты в основном назначают для профилактики микозов, часто возникающих на фоне антибактериальной терапии.
- Назначение эубиотиков. Данные средства предотвращают дисбактериоз в кишечнике и улучшают процессы пищеварения.
- Диета. При энтеритах показано полноценное сбалансированное питание, включающее большое содержание питательных веществ (белков, жиров, углеводов, витаминов, минералов). Суточная энергетическая ценность должна достигать 3300 – 3600 ккал (белки – 120 г, жиры – 120 г, углеводы - 450 г).
- Пищеварительные ферменты. Для улучшения переваривания пищи прописывают ферментные препараты (панкреатин, мезим, энзистал, панзинорм).
- Коррекция водно-электролитного баланса. При снижении количества жидкости в организме (дегидратации) используют корректоры водно-электролитного баланса (баланса воды и химических элементов). Ими являются панангин, раствор глюкозы, раствор кальция глюконата.
- Коррекция кислотности крови. Для коррекции кислотности крови назначают раствор натрия бикарбоната (при повышении кислотности) или растворы калия хлорида, магния сульфата, кальция хлорида (при понижении кислотности).
- Коррекция массы тела. Для увеличения массы тела назначают белковые препараты (комплексы аминокислот, стероидные анаболики, плазму).
- Антидиарейные препараты. Антидиарейные препараты назначают для предотвращения диареи и нормализации стула.
Следует отметить, что указание видов антибиотиков или других этиотропных препаратов в описании лечения энтеритов без учета микробиологических (
бактериологических, вирусологических и др.) результатов не является рациональным.
Кишечная непроходимость
Кишечная непроходимость – совокупность симптомов (
синдром), свидетельствующих о нарушении продвижения фекальных масс по кишечнику. Кишечная непроходимость не является самостоятельным заболеванием, а всего лишь осложнением других патологий, приводящих к закупорке какого-либо отдела кишечника.
Причины Кишечная непроходимость является тяжелым осложнением. При ней возможен разрыв стенок кишечника с последующим попаданием фекальных масс в брюшную полость и развитием
перитонита (
воспаление брюшины – внутренней стенки брюшной полости).
Выделяют следующие причины кишечной непроходимости: - аскаридоз (паразитарное заболевание);
- рак кишечника;
- опухоли других органов;
- аномалии развития;
- грыжи брюшной полости;
- рубцы (возникающие после операции или воспалительного заболевания);
- инородные тела;
- острые интоксикации;
- заворот (образование узла) кишечника.
Симптомы При кишечной непроходимости встречаются
боли в животе, тошнота, рвота, вздутие передней стенки живота. Выделяют острую форму этого синдрома и хроническую. Для острой кишечной непроходимости характерно появление диффузных болей по всей передней стенке живота (
в том числе и в боковых областях). Боли часто являются интенсивными и не купируются болеутоляющими средствами. Скапливающиеся в кишечнике фекальные массы и газы быстро расширяют кишечные петли (
кишечник), что и проявляется вздутием живота при кишечной непроходимости. При этом синдроме пациенты часто чувствуют тошноту, у них возникает нарушение аппетита, рвота. Острая кишечная непроходимость очень часто появляется при грыжах, заворотах кишечника, острых интоксикациях, аскаридозе, попадании инородных тел в полость кишечника.
Хроническая кишечная непроходимость наиболее часто возникает при раке кишечника, опухолях соседних органов, аномалиях развития, рубцах и др. Она нередко переходит в острую кишечную непроходимость. Для этой формы характерны те же симптомы, которые не так сильно выражены. Они носят спонтанный или периодический характер и проходят со временем.
Диагностика При появлении болей (
особенно интенсивных), вздутия в области живота, а также тошноты и рвоты необходимо обратиться к хирургу. Если такой возможности нет, то следует вызвать скорую помощь. Ни в коем случае не следует ждать того момента, когда данные симптомы пройдут и тем более употреблять болеутоляющие средства, так как при медицинском осмотре эти препараты могут смазать (
укрыть) важные симптомы и врач окажется не в состоянии своевременно диагностировать кишечную непроходимость.
Методы диагностики кишечной непроходимости
| Название метода | Признаки острой кишечной непроходимости |
| Анамнез | Наличие диффузной боли в животе, тошноты, рвоты, сопутствующих заболеваний (опухолей, аномалий развития, грыж), перенесенных операций и др. |
| Внешний осмотр | Отмечают мягкий, вздутый живот при пальпации. При аускультации выслушиваются кишечные шумы (урчание, плеск), перистальтика кишечника. |
| Рентгенография | Обнаруживают вздутие кишечных петель, наполненных газом и жидкостью, вертикальные уровни жидкости (чаши Клойбера) в кишечнике, место закупорки кишечника и возможную ее причину. |
| Компьютерная томография |
Ультразвуковое исследование
(УЗИ) | Выявляют утолщение и расширение кишечной стенки, увеличение складок слизистой оболочки кишечника и отдаление их друг от друга. |
Фиброгастродуоденоскопия
(ФГДС) или фиброколоноскопия | Обнаруживают опухоли, рубцы и любую другую причину внутренней закупорки кишечника. |
| Электрокардиография | Позволяет исключить ишемическую болезнь сердца и оценить состояние функции сердца. |
| Диагностическая лапароскопия | Определяют внекишечную причину (если таковая имеется), которая вызывала кишечную непроходимость. |
Лечение В большинстве случаев для устранения кишечной непроходимости применяют хирургическое лечение. Оно включает в себя доступ в брюшную полость, удаление причины закупорки, элиминацию (
удаление) фекальных масс, санацию брюшной полости (
при перитоните – воспалении брюшины), закрытие (
сшивание) дефектов брюшной стенки и кишечника, через которые проводилась операция.
Холецистит
Холецистит представляет собой болезнь пищеварительной системы, при которой воспаляется желчный пузырь. Группой риска для данного заболевания считаются женщины от 40 до 60 лет, у которых данное заболевание регистрируется значительно чаще, чем у всех остальных.
Причины Основную роль в развитии холецистита играет инфекция. Проникая различными путями (
через кровь, лимфу, печень или кишечник) в стенку желчного пузыря, микроорганизмы вызывают ее воспаление. Основными микроорганизмами, вызывающими холецистит, являются бактерии (
стрептококки, эшерихии, протей, синегнойная палочка), глисты (
описторхоз, фасциолез, аскаридоз и др.), вирусы, простейшие (
лямблиоз). Кроме того существенную роль в развитии холецистита играют факторы, которые способствуют травматизации слизистой оболочки желчного пузыря и закупорке желчевыводящих путей (
камни, опухоли, кисты).
Симптомы Симптомами холецистита являются боль, лихорадка (
повышенная температура), желтуха, диспептические (
желудочно-кишечные) нарушения. Боль при этом заболевании появляется в правой подреберной области и может отдавать в правую лопатку, правую подмышечную область, эпигастральную зону (
локализуется под грудиной). Болевой синдром нередко усиливается при надавливании на область желчного пузыря, физических нагрузках, стрессе, употреблении в пищу жирных, приправленных блюд. Интенсивность и характер болей всегда различны. Они бывают как приступообразными острыми, так и периодическими тянущими.
Лихорадка является проявлением общей интоксикации организма токсинами микробов и продуктами распада собственных тканей. Она довольно часто сопровождается слабостью, снижением трудоспособности, миалгией (
боли в мышцах), артралгией (
боли в суставах). При гнойном воспалении желчного пузыря показатели температуры нередко достигают 38 – 39 градусов. При более легких формах болезни они не превышают 37 – 37,5 градусов.
Диспептические нарушения характеризуются тошнотой, рвотой, чувством тяжести в правой подреберной области,
отрыжкой,
изжогой. Иногда у таких пациентов возникают нарушения со стулом, вздутие живота.
Вследствие воспаления стенки желчного пузыря происходит ее отек, что служит причиной закупорки оттока (
стаз) желчи и ее скоплению в желчном пузыре. Эти процессы приводят к попаданию в кровь большого количества желчи и появлению желтухи. Она проявляется пожелтением наружных покровов (
кожи, слизистых оболочек) тела человека. Стаз желчи может быть обусловлен не только оттеком оболочки желчного пузыря, но и присутствием объемных образований в желчном пузыре или рядом с ним.
Диагностика При появлении болей в правой подреберной области следует обратиться к врачу-гастроэнтерологу или врачу-терапевту. В настоящее время диагностика холецистита не составляет больших трудностей, что позволяет лечащему врачу быстро выявить данную патологию и назначить необходимое и своевременное лечение.
Методы диагностики холецистита
| Название метода | Цель применения метода |
| Анамнез | Сбор и анализ данных, характерных для холецистита. |
| Внешний осмотр | Определение наличия болезненности при пальпации в правой подреберной области – зоне локализации желчного пузыря. |
| Рентгенография | Используют для определения положения, формы, а также нормальности структуры желчного пузыря. |
| Компьютерная томография |
Ультразвуковое исследование
(УЗИ) | Данный метод применяют для обнаружения изменений в стенке желчного пузыря (утолщения, склерозирования), а также для выявления объемных образований (камней, опухолей). |
Фиброгастродуоденоскопия
(ФГДС) | Осуществляют забор патологического материала (желчи, кусочков ткани) для дальнейших исследований. |
| Микробиологические исследования | Ищут возбудителя заболевания посредством вирусологических, бактериологических и паразитологических исследований. |
| Анализ крови | Обнаружение в общем анализе повышения количества лейкоцитов, эозинофилов, скорости оседания эритроцитов (СОЭ). В биохимическом анализе ищут повышение уровня билирубина, холестерина, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ). |
Лечение Лечение холецистита всегда зависит от его причины. Если эта болезнь вызвана только микроорганизмами, то используют соответствующую этиотропную терапию (
лечение антибактериальными, противовирусными, противопаразитарными средствами). Если холецистит вызван опухолью, травмой, кистой, аномалиями развития, то чаще всего применяют хирургические методы лечения. При интенсивных болях назначают болеутоляющие средства. Для улучшения оттока желчи используют желчегонные средства.
Препараты, применяемые для лечения холецистита
| Группа препарата | Цель применения | Название препарата | Дозировка препарата |
| Антибиотики | Уничтожение бактерий. | Ампициллин | По 500 мг 2 – 6 в сутки. |
| Эритромицин | По 250 мг 3 – 4 раза в сутки. |
| Тетрациклин | По 250 мг 3 – 4 раза в сутки. |
| Линкомицин | По 500 мг 3 раза в сутки. |
| Антиглистные средства | Устранение глистов. | Пирантел | По 250 мг 1 раз в сутки. |
| Мебендазол | По одной таблетке 3 раза в день. |
| Метронидазол | По 250 мг 3 раза в сутки. |
| Желчегонные средства | Увеличение оттока желчи. | Никодин | По 500 мг 3 раза в день. |
| Аллохол | По одной таблетке 3 раза в сутки. |
| Холагол | По 200 мг 3 раза в сутки. |
| Спазмолитики | Снятие боли, уменьшение спазма мускулатуры желчных протоков. | Резерпин | По 100 – 250 миллиграмм один раз в день. |
| Но-шпа | По 0,04 г 3 раза в сутки. |
| Метацин | По 0,004 г 3 раза в сутки. |
![]()
Почему болит правый бок внизу живота?
![]()
Боли в правом боку внизу живота характерны для заболеваний органов и тканей брюшной полости, расположенных на нижнем ее этаже. Чаще всего эти болезни вызываются болезнетворными микробами, которые вначале инфицируют и повреждают эти органы, ну а затем вызывают в них воспалительные процессы.
Основными причинами болей в правом боку внизу живота являются следующие патологии: Аппендицит Аппендицит – хирургическое заболевание, которое появляется вследствие воспаления аппендикса – червеобразного отростка слепой кишки. Данный отросток располагается рядом со слепой кишкой (
отдел толстого кишечника) в правой подвздошной области (
находится внизу правого бока). Главной причиной аппендицита является инфицирование червеобразного отростка патогенными бактериями, которые сначала вызывают в нем простое воспаление, сопровождающееся отеком и гиперемией (
покраснением) его тканей, а затем, еще сильнее повреждая ткани аппендикса, они провоцируют в нем гнойное расправление. Таким образом, боли в правом боку внизу живота при аппендиците являются следствием поражения его тканей болезнетворными бактериями.
Колит Колит – это патология пищеварительной системы, при которой поражается слизистый слой толстого кишечника. С точки зрения анатомии весь толстый кишечник разделяют на несколько отделов. Первые два его отдела (
слепая и восходящая кишки) расположены в правой половине живота, поэтому воспаление именно этих двух образований желудочно-кишечного тракта и приводит к появлению болевых ощущений в правом боку.
Перитонит Перитонит – это угрожающее жизни патологическое состояние, которое вызвано воспалением брюшины. Брюшина представляет собой тонкую ткань, выстилающую с внутренней стороны стенку брюшной полости и покрывающую некоторые органы (
находящиеся в животе) снаружи.
Перитонит чаще всего является следствием либо травмы живота, либо попадания содержимого других органов (
фекальных масс кишечника, сока поджелудочной железы или желудка) в полость живота. Последнее, в основном, связано с различными деструктивными болезнями, сопровождающимися разрушением стенки полостных органов. Например, перитонит нередко может иметь место при
язвенной болезни желудка, гнойном холецистите (
воспаление желчного пузыря), кишечной непроходимости, остром панкреатите (
воспаление поджелудочной железы). Именно воспаление тканей брюшины при перитоните и служит причиной появления болей в правом боку внизу живота.
Почему болит правый бок спереди?
![]()
Если правый бок болит спереди в верхней его части (
в области грудной клетки), то, скорее всего, эти болезненные ощущения вызваны болезнями легких, плевры, а также поражением структур стенки грудной клетки. Если болевой синдром локализуется ниже грудной клетки на правой стороне живота спереди, то его вероятными причинами будут патологии тех органов и тканей, которые расположены в месте появления болей. Обычно ими являются печень, толстый кишечник, желчный пузырь, брюшина, аппендикс.
Причины болей в правом боку спереди
Причины болей в верхнепередней области правого бока
(область грудной стенки) | Механизм появления болей в правом боку спереди | Причины болей в нижнепередней области правого бока
(область живота) | Механизм появления болей в правом боку спереди |
| Правосторонний плеврит | Повреждение и воспаление плевральных листков, покрывающих правое легкое. | Гепатит
(воспаление печени) | Воспаление паренхимы (ткани) печени. |
| Правосторонняя пневмония | Воспаление правого легкого. | Кишечная непроходимость | Боль появляется при растяжении кишечной стенки в результате блокирования отхождения фекальных масс по толстому или тонкому кишечнику. |
| Межреберная невралгия | Повреждение межреберных нервов, иннервирующих правую сторону грудной клетки. | Опухоли органов желудочно-кишечной системы
(печени, толстого кишечника, желчного пузыря, желудка) | Механическое сдавление окружающих опухоль тканей или органов брюшной полости, а также омертвление опухолевых тканей. |
| Перелом ребра | Травмирование межреберных нервов и тканей, находящихся вблизи поврежденного ребра. | Эхинококкоз печени
(паразитарное заболевание печени, сопровождающееся образованием кист – патологических полостных образований) | Механическое сдавление печеночных тканей кистозными образованиями. |
| Туберкулез легкого | Воспаление ткани легкого. | Перитонит | Воспаление брюшины. |
Эхинококкоз легкого
(паразитарное заболевание, при котором в легком образуются кисты) | Механическое сдавление кистой окружающих тканей легкого и плевры. | Аппендицит | Воспаление аппендикса – червеобразного отростка слепой кишки. |
Абсцесс
(гнойная полость) легкого | Гнойное воспаление и омертвление тканей легкого и плевры. | Колит | Воспаление толстого кишечника. |
Злокачественные новообразования грудной клетки
(легких, плевры, ребер, лимфатических узлов) | Механическое сдавление окружающих опухоль тканей или органов, а также некроз (омертвление) опухолевых тканей. | Желчнокаменная болезнь
(появление камня в желчном пузыре) | Травмирование слизистой оболочки желчного пузыря, появившимся камнем. |
| | | Холецистит
(воспаление желчного пузыря) | Воспаление внутренней оболочки желчного пузыря. |
Почему болит правый бок сзади?
![]()
Боли в правом боку сзади часто являются следствием различных
патологий позвоночника, которые сопровождаются его разрушением, нарушением его структуры и повреждением спинномозговых нервов, выходящих из позвоночного канала и иннервирующих области спины, правого (
и левого) бока, а также передней стенки грудной клетки.
Выделяют следующие заболевания, поражающие позвоночник и вызывающие боли в правом боку сзади: - Остеохондроз. Остеохондроз – заболевание, которое характеризуется поражением хрящей позвоночника, деформацией его структуры и компрессией спинномозговых нервов, которая и служит причиной боли.
- Межпозвоночная грыжа. Межпозвоночная грыжа – это патологический процесс, для которого характерно смещение межпозвоночного диска за пределы позвоночного столба и механическое сдавление межпозвоночных нервов.
- Травма позвоночника. Травмы позвоночника сопровождаются внезапным нарушением функции и структуры как самих позвонков, так и межпозвоночных дисков, что незамедлительно приводит к повреждению нервов спинного мозга и появлению болей в правом боку сзади.
- Болезнь Бехтерева. Болезнь Бехтерева – деструктивная болезнь, преимущественно поражающая суставы позвоночника. Она приводит к изменениям в структуре позвоночника, его деформации и появлению болей, связанных с компрессией спинномозговых нервов разрушенными позвонками.
- Инфекционные заболевания позвоночника (туберкулез, бруцеллез, сифилис). Данные патологии приводят к постепенному разложению костной, хрящевой и нервной ткани позвоночного столба. Боли при этих патологиях появляются вследствие воспаления и повреждения спинномозговых нервов.
Иногда боли в правом боку сзади встречаются при инфекционных болезнях легких, плевры, почек, которые повреждают не только ткани этих органов, но и нервные окончания их иннервирующие, что, собственно говоря, и служит причиной болевых ощущений в правом боку сзади.
Боли в правом боку сзади также могут появляться при следующих патологиях: - Пиелонефрит. Пиелонефрит представляет собой гнойное воспаление почечной ткани, возникающее вследствие ее инфицирования гноеродными бактериями.
- Пневмония. Пневмония – болезнь, характеризующаяся развитием воспаления в легочной паренхиме (ткани).
- Плеврит. Данное заболевание представляет собой воспаление плевральных листков, которое, в большинстве случаев, сопровождается накоплением в грудной полости патологической жидкости.
- Опухоли органов грудной полости (плевры, легкого, бронхов). Опухоли этих структур возникают в результате нарушения клеточного деления.
- Перелом правых ребер или правой лопатки. Наиболее часто эти патологии встречаются при травмах спины.
- Герпес Зостер (опоясывающий лишай). Герпес Зостер – это инфекционная болезнь, поражающая кожные покровы и межреберные нервы.
Почему болит правый бок после еды?
![]()
Боли в правом боку после еды встречаются при болезнях органов пищеварительной системы. Такими органами нередко являются тонкий кишечник, поджелудочная железа, печень, желчный пузырь.
Выделяют следующие наиболее частые причины болей в правом боку после еды: - Гепатит (воспаление печеночной ткани). Болевой синдром при гепатите нередко появляется или усиливается после приема пищи или алкоголя и часто ассоциируется с чувством тяжести. Боли при гепатите чаще всего встречаются в правом подреберье и вызваны воспалением ткани печени.
- Холецистит (воспаление желчного пузыря). Боли при холецистите локализуются под правым подреберьем и наблюдаются довольно часто после употребления жаренной, острой пищи, а также сладостей. Боли при холецистите появляются вследствие воспаления слизистой оболочки желчного пузыря.
- Панкреатит (воспаление поджелудочной железы). Боли при данной болезни обычно возникают спустя 30 – 60 минут после приема пищи. Болевые ощущения при панкреатите чаще всего появляются в центре живота, но иногда они могут иррадиировать (отдавать) в правую или левую боковую область живота или грудной клетки. Болевые ощущения, встречающиеся при панкреатите, связанны с воспалением ткани поджелудочной железы и нервных окончаний ее иннервирующих.
- Язва двенадцатиперстной кишки (начальный отдел тонкого кишечника). При язве двенадцатиперстной кишки боли локализуются в околопупочной или эпигастральной (зона живота, расположенная под грудиной) области, нередко они могут отдавать в правый бок. Болевой синдром, появляющийся в животе, нередко возникает через 2 – 4 часа после приема пищи. Его причиной служит разрушение поверхностных слоев внутренней стенки двенадцатиперстной кишки.