![]() Боль в животе
Боль в животе сверху является не самостоятельным заболеванием, а лишь одним из симптомов, распространенных в медицинской практике. Она может быть связана с самыми разными патологическими процессами, протекающими в организме. Поскольку сама
боль является субъективным чувством, по одному этому симптому невозможно правильно поставить диагноз. Одни люди в силу индивидуальных особенностей организма чувствуют боль сильнее, а другие – слабее. Измерить же интенсивность или характер болевых ощущений объективно (
например, с помощью специальных аппаратов) не представляется возможным.
Чаще всего болевые ощущения в верхней части живота связаны с заболеваниями
желудка и других органов, расположенных в этой анатомической области. Однако существуют и отраженные боли, источник которых может располагаться не там, где они ощущаются. Если говорить о верхней части брюшной полости, то сюда могут отдавать боли из других областей живота, грудной клетки, спины. Такая особенность объясняется строением нервной системы.
Учитывая возможность отраженных болей и распространенность данного симптома, можно заключить, что причин у болей вверху живота может быть очень много. Как правило, на первых этапах при их появлении поставить точный диагноз достаточно сложно. Для этого требуется госпитализация и проведение различных исследований.
Острая сильная боль в любой части живота в медицине известна под общим термином «острый живот». В данном случае требуется срочная госпитализация пациента для исключения опасных для жизни осложнений и патологий. Иногда, при сильных болях и видимых серьезных нарушениях, пациента в срочном порядке оперируют, а точный диагноз формулируют уже после хирургического вмешательства. Такая спешка объясняется тем, что острый
панкреатит, перфорация
язвы желудка и ряд других острых заболеваний создает прямую угрозу для жизни пациента, и промедление даже на час или два может быть фатальным.
Анатомия верхней части живота
![]()
Чаще всего боли в верхней части живота связаны с заболеваниями органов желудочно-кишечного тракта. Но болевые ощущения в этой области зависят также от особенностей иннервации различных органов, взаиморасположения органов в брюшной полости. Для лучшего понимания того, как распространяется боль, необходимо разобраться в строении и особенностях работы некоторых органов.
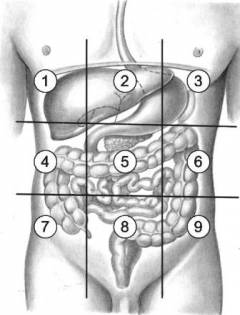
С анатомической точки зрения в брюшной полости выделяют следующие области: - надчревная область (эпигастрий) – верхний средний квадрат живота, от пупка до грудины;
- правое и левое подреберье – расположены по бокам от эпигастрия, частично – под реберными дугами;
- околопупочная область (мезогастрий) – центральный из 9 условных квадратов живота;
- правая и левая боковые области – по бокам от околопупочной области;
- надлобковая область – расположена в нижней части живота над соединением лобковых костей;
- правая и левая подвздошные ямки – по бокам от надлобковой области (в полости таза).
Жалуясь на боли в верхней части живота, пациенты обычно подразумевают эпигастрий и иногда подреберья. Нередко боли в этих областях распространяются на соседние квадраты, и определить их точное положение довольно трудно. Чаще всего болевые ощущения связаны с заболеваниями органов, расположенных в этих областях.
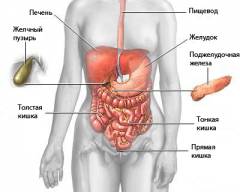
В верхней части живота располагаются следующие органы и анатомические образования: - пищевод;
- желудок;
- тонкий кишечник;
- толстый кишечник;
- печень;
- желчный пузырь;
- поджелудочная железа;
- селезенка;
- брюшина;
- диафрагма;
- грудина и ребра;
- сосуды брюшной полости.
Пищевод
Пищевод представляет собой полую трубку, по которой пища попадает из глотки в желудок. Большая часть пищевода располагается в грудной полости, и лишь небольшой его участок – в верхней части брюшной полости. Здесь он граничит с такими важными органами как легкие и дуга аорты, а в средней – с перикардом. В брюшную полость он попадает через пищеводное отверстие. В этом месте его просвет несколько сужается.
Стенки пищевода состоят из следующих слоев: - наружная оболочка из соединительной ткани (адвентициальная);
- мышечная оболочка, отвечающая за эластичность пищевода и проталкивание пищи в желудок;
- подслизистая основа;
- слизистая оболочка.
С болями в верхней части живота может быть связана брюшная часть пищевода (
от диафрагмы до желудка). В длину она имеет всего 1 – 3 см. На границе пищевода и желудка расположена круговая мышца – сфинктер. В норме она расслабляется для прохождения пищи в желудок, а после этого – сокращается, препятствуя
отрыжке,
изжоге или возврату пищи из желудка. Болевые ощущения при различных патологиях пищевода могут ощущаться за грудиной в нижней части, отдавать в спину (
редко) или локализоваться в верхней части брюшной полости. Непосредственно брюшная часть органа расположена несколько левее центральной линии живота.
Желудок
Желудок представляет собой полый орган желудочно-кишечного тракта (
ЖКТ), в котором пища входит в контакт с кислым желудочным соком и рядом
ферментов, расщепляющих питательные вещества. В брюшной полости желудок в наполненном состоянии занимает пространство от пупка до мечевидного отростка грудины, примерно по центральной линии живота (
большая часть – несколько левее от этой линии). В опорожненном состоянии он располагается несколько выше, в эпигастральной области.
С анатомической точки зрения в желудке выделяют следующие части: - передняя стенка, обращенная к передней брюшной стенке;
- задняя стенка, прилегающая к мышцам спины, позвоночнику и поджелудочной железе;
- малая кривизна – верхний край, расположенный ближе к диафрагме;
- большая кривизна – нижний, более длинный край;
- кардиальная часть – небольшая область вокруг пищеводного (кардиального) отверстия;
- дно желудка – часть, расположенная левее и выше пищеводного отверстия и прилегающая к диафрагме;
- привратниковая часть, расположенная снизу и справа, вокруг отверстия, выходящего в двенадцатиперстную кишку;
- тело желудка – большая часть органа, расположенная между кардиальной и привратниковой частями.
Сверху и справа желудок прилегает к печени, спереди – к передней брюшной стенке, сзади – к поджелудочной железе, а слева и вверху – к диафрагме. Небольшие участки также граничат с поперечной толстой кишкой, большим сальником, петлями тонкого кишечника,
селезенкой. В целом положение желудка по отношению к другим органам может значительно меняться в зависимости от того, наполнен он или пуст.
Со всех сторон желудок покрывают париетальные листки брюшины. Этим объясняются сильнейшие боли, которые развиваются при перфорации его стенки. Внутренняя поверхность желудка выстлана слизистой оболочкой, а средний слой представлен мышечными волокнами.
В слизистой оболочке желудка имеются различные клетки, отвечающие за его нормальную работу. Очень важную роль играют клетки, выделяющие соляную кислоту – основной компонент желудочного сока. Благодаря этому происходит расщепление многих веществ, поступающих в процессе питания. Другие клетки выделяют особую слизь, которая предохраняет стенки желудка от разъедания желудочным соком. В норме эти клетки работают таким образом, что происходит расщепление пищи, но сам орган не повреждается. Изменение этого баланса между агрессивными и защитными факторами неизбежно ведет к развитию различных заболеваний. Например, увеличение кислотности без сопутствующего выделения защитной слизи может стать причиной
гастрита или язвы желудка.
Тонкий кишечник
Тонкий кишечник является следующим за желудком отделом пищеварительного тракта. Он начинается от привратника желудка и заканчивается илеоцекальным клапаном (
отверстием, соединяющим тонкий и толстый кишечник). Его длина у взрослого человека может достигать от 2,5 до 4,5 м. В брюшной полости тонкий кишечник располагается в виде петель, прикрепленных к задней брюшной стенке с помощью брыжейки. Брыжейка представляет собой два сросшихся листка брюшины, между которыми расположены артерии и вены, осуществляющие кровоснабжение кишечника.
В тонком кишечнике выделяют следующие отделы: - Двенадцатиперстная кишка. Располагается непосредственно после желудка, за мышцей-привратником. Данный отдел имеет длину всего около 20 см. По форме он напоминает подкову, которая огибает головку поджелудочной железы. Двенадцатиперстная кишка граничит с печенью, желчным пузырем, желудком, поджелудочной железой и другими отделами кишечника. На стенке кишки расположен Фатеров сосочек – место, куда открываются протоки желчного пузыря и поджелудочной железы. Здесь происходит смешение пищи, поступившей из желудка, с пищеварительными ферментами и желчью. Это обеспечивает нормальное переваривание, всасывание и усвоение питательных веществ в других отделах кишечника.
- Тощая кишка. Петли тощей кишки располагаются в основном вертикально, в левой части брюшной полости. Здесь происходит собственно переваривание пищи. Сокращение стенок кишечника способствует хорошему перемешиванию пищевого комка с ферментами.
- Подвздошная кишка. В подвздошной кишке процесс пищеварения продолжается. Она располагается в правой части брюшной полости и заканчивается илеоцекальным клапаном. Отсюда непереваренные остатки пищи попадают в толстый кишечник.
Стенки тонкого кишечника имеют хорошо развитый слой гладкой мускулатуры, которая, сокращаясь, проталкивает пищу вдоль по пищеварительному тракту. Спазм этой мускулатуры может стать причиной сильных болей в животе (
кишечная колика). Внутренняя оболочка кишечника имеет множество ворсинок, отвечающих за хорошее всасывание питательных веществ в кровь. По венам кишечника кровь направляется к печени.
Толстый кишечник
Большая часть толстого кишечника располагается в нижней части брюшной полости. Однако часть его проходит и в верхней части живота и может стать причиной болей в этой области. В целом толстый кишечник является последней частью ЖКТ. Его длина составляет примерно 1 – 1,5 м. Здесь происходит всасывание воды и формирование каловых масс. В нижних отделах толстого кишечника они скапливаются.
Стенки этого органа не имеют полноценного гладкомышечного слоя. Мышцы здесь собраны в три ленты, которые проходят продольно по стенкам кишечника. Стенки имеют выпуклости (
гаустры). В определенных условиях они могут чересчур сильно выпячиваться, формируя слепые карманы – дивертикулы.
В толстом кишечнике выделяют следующие отделы: - Слепая кишка. Слепая кишка располагается в правой нижней части живота. Сюда открывается илеоцекальный клапан тонкого кишечника. Именно от слепой кишки, несколько ниже илеоцекального клапана, отходит червеобразный отросток – аппендикс.
- Восходящая ободочная кишка. Поднимается от правой подвздошной ямки к правому подреберью. Соприкасается с правой почкой и печенью.
- Поперечная ободочная кишка. Расположена горизонтально, справа налево, несколько ниже подреберий. Этот участок покрыт брюшиной с обеих сторон. Он проходит немного ниже желудка, граничит с печенью, желудком, петлями тонкого кишечника, селезенкой.
- Нисходящая кишка. Представляет собой продолжение поперечной кишки, направляясь от левого подреберья к левой подвздошной ямке. Слева и спереди она прилегает к брюшной стенке, а справа соприкасается с петлями тонкого кишечника.
- Сигмовидная кишка. Располагается в левой подвздошной ямке, соединяя нисходящую и прямую кишку. Здесь скапливается значительный объем каловых масс.
- Прямая кишка. Является последним отделом кишечника и заканчивается анальным отверстием.
Болевые ощущения в толстом кишечнике могут быть вызваны чрезмерно сильным растяжением его стенок либо злокачественным перерождением клеток в его стенках. Иногда возможны также нарушения кровоснабжения (
в норме оно осуществляется брыжеечными артериями). При этом для болей в средней и отчасти верхней части живота характерно поражение именно поперечной ободочной кишки, расположенной в этой области.
Печень
Печень является самой большой железой человеческого организма. Она может достигать массы 1,4 – 1,5 кг. Большая часть органа расположена в правом подреберье. Левая доля печени переходит среднюю линию живота примерно под рукояткой грудины и переходит в левое подреберье (
малая часть органа). Таким образом, заболевания печени чаще всего вызывают боли в правом подреберье и надчревной области.
В брюшной полости печень занимает верхнюю правую часть и прилегает задней и верхней поверхностью к диафрагме. Передняя же и нижняя поверхности обращены к органам брюшной полости. Это объясняет тот факт, что воспалительные процессы могут распространяться с одного органа на другой.
Печень граничит со следующими органами и анатомическими образованиями: - желчный пузырь;
- желудок;
- правая почка;
- петли тонкого кишечника;
- двенадцатиперстная кишка;
- толстый кишечник (угол между восходящей и поперечной кишкой);
- поджелудочная железа;
- нижняя полая вена и брюшная аорта.
Внутреннее строение печени достаточно сложное. Данный орган выполняет в организме множество различных функций, среди которых – детоксикация (
обезвреживание токсичных веществ), выработка ряда
белков крови и свертывающих факторов, выработка желчи, накопление энергетически активных веществ (
гликогена) и другие. Заболевания печени могут быть вызваны целым рядом различных веществ и сопровождаться самыми разными симптомами.
Болевые ощущения в области печени появляются в основном при ее увеличении в размерах. Дело в том, что паренхима (
внутренняя ткань) органа не имеет нервных окончаний, и ее разрушение – процесс безболезненный. Капсула же, окружающая орган, очень чувствительна. Если печень увеличивается, то капсула, как бы, становится ей мала, растягивается и вызывает сильные боли. Также боль может появиться при очаговом воспалении в области печени (
например, скопление гноя – абсцесс), когда воспалительный процесс затрагивает капсулу.
Желчный пузырь
Желчный пузырь располагается на нижней поверхности печени, в специальной ямке под левой ее долей. На передней брюшной стенке он проецируется примерно на уровне пересечения правого края прямой мышцы живота (
брюшного пресса) с реберной дугой. Таким образом, он расположен в верхней правой части живота. Данный орган не является жизненно важным. Он накапливает желчь, которая вырабатывается в печени, и выделяет ее небольшими порциями, по необходимости. После удаления желчного пузыря желчь начинает попадать напрямую из печени в двенадцатиперстную кишку, что ухудшает пищеварение.
В желчном пузыре выделяют следующие части: - Дно. Дном называется верхнепередняя часть. Она более широкая, чем тело или шейка, и может выступать из-под переднего края печени, соприкасаясь с мышцами передней стенки живота.
- Тело. Тело – основная, более узкая часть органа.
- Шейка. Шейкой называется область в месте перехода тела в желчевыводящий проток. Здесь имеется сфинктер (круговая мышца), образованный гладкомышечными волокнами. Он отвечает за контролируемое выделение желчи.
Желчный проток огибает двенадцатиперстную кишку сзади и направляется к головке поджелудочной железы. Здесь он соединяется с выводящим протоком этой железы и входит в стенку кишки. На уровне желчевыводящего протока часто происходит застревание
камней.
Болевые ощущения в желчном пузыре чаще всего вызваны спастическим сокращением гладкой мускулатуры в его стенках. Также чувствительна слизистая оболочка, которая выстилает его изнутри. Острые края камней повреждают ее, вызывая боли. Хроническое воспаление в этом случае может стать причиной ракового перерождения клеток.
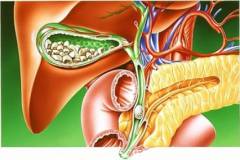
Поджелудочная железа
Поджелудочная железа располагается за желудком. Большая часть этого органа находится слева относительно срединной линии живота, а меньшая – справа. Железа лежит горизонтально на уровне 1 – 2 поясничных позвонков и достигает длины 15 – 19 см. Она расположена ретроперитонеально (
позади брюшины), то есть брюшина прилегает только к передней ее стенке.
В строении поджелудочной железы выделяют следующие части: - Хвост. Хвост расположен слева и достигает селезенки, левого надпочечника и почки.
- Тело. Тело является наиболее длинной частью железы, расположенной между хвостом и головкой. Спереди от тела лежит сальник и желудок, сзади – позвоночник, брюшная аорта, нижняя полая вена и чревное (солнечное) сплетение. Возможно, этим объясняется острая боль, возникающая при остром воспалительном процессе в железе.
- Головка. Головка железы расположена справа от срединной линии живота. Ее огибает двенадцатиперстная кишка. Спереди к головке прилегает также поперечная ободочная кишка, а позади располагается нижняя полая вена. Патологические процессы в головке (опухоли) могут пережимать выводящий проток и сосуды, проходящие рядом, вызывая широкий спектр различных симптомов.
- Выводящий проток. Наружный проток железы выходит между телом и головкой и объединяется с общим желчным протоком. При закупорке общего протока ниже места их соединения возможен заброс желчи во внутренний проток железы.
Внутреннее строение железы достаточно простое. Большая часть ее массы – это альвеолы (
круглые полости), в которых вырабатывается ряд пищеварительных ферментов. Отсюда ферменты в составе поджелудочного сока попадают во внутренний проток железы и покидают орган через выводящий проток. Ферменты поджелудочной железы активируются желчью. Поэтому при попадании желчи во внутренний проток железы и особенно в альвеолы, может начаться процесс разрушения органа собственными ферментами. Тогда говорят о некрозе поджелудочной железы.
Селезенка
Селезенка располагается в левой верхней части живота, под реберной дугой. Это орган иммунного контроля крови. Селезенка принимает участие в накоплении резервов крови, разрушении некоторых ее клеток, формировании иммунной защиты организма. Она имеет удлиненную и уплощенную форму. Во взрослом возрасте ее размеры могут варьировать. В среднем длина равна 11 – 12 см, а ширина – 6 – 8 см.
В строении селезенки выделяют следующие части: - Диафрагмальная поверхность. Это верхняя часть органа, прилегающая к диафрагме снизу.
- Висцеральная поверхность. Эта поверхность обращена к органам брюшной полости. С ней соприкасаются петли тонкой кишки, левая почка, желудок в наполненном состоянии, надпочечник, ободочная кишка, иногда и левая доля печени.
- Задний полюс. Так называют задний конец органа, направленный назад и вверх.
- Передний полюс. Так называют передний, более острый конец органа, направленный немного вперед.
- Ворота. Воротами селезенки называется небольшой участок переднего края, к которому подходит селезеночная артерия, селезеночная вена и нервы.
Селезенка со всех сторон покрыта брюшиной. Листки брюшины плотно срастаются с наружной капсулой органа на всей его поверхности, кроме ворот. Болевые ощущения и дискомфорт чаще всего появляются при увеличении органа или затруднении кровообращения в нем.
Брюшина
Брюшина представляет собой особую ткань, выстилающую брюшную полость изнутри. Она состоит из пластинки соединительной ткани и одного рядка плоских клеток. Брюшина покрывает стенки брюшной полости и переходит с них на органы. Это происходит путем образования брыжейки – сращения двух листков. Брыжейка наряду со связками фиксирует многие органы в брюшной полости. Брюшина является весьма чувствительной тканью, поэтому болевые ощущения в любой части живота нередко связаны с ее раздражением. В частности, имеет большое значение, какая именно брюшина затронута патологическим процессом.
Всю поверхность брюшины можно условно разделить на две части: - Висцеральная брюшина. Висцеральной называется та часть брюшины, которая покрывает внутренние органы. Раздражение этой брюшины ведет к появлению разлитых болей в животе, и больной не может точно сказать, где эпицентр боли.
- Париетальная брюшина. Париетальная брюшина покрывает стенки брюшной полости. Ее раздражение или вовлечение в патологический процесс вызывает локализованные боли. Пациент может довольно точно сказать, где именно у него болит.
В норме клетки брюшины выделяют некоторое количество жидкости. Она смачивает поверхность внутренних органов и обеспечивает их хорошее скольжение относительно друг друга. Все органы брюшной полости как-либо соприкасаются с брюшиной.
Выделяют следующие варианты положения органов относительно брюшины: - интраперитонеальное – если орган покрыт брюшиной со всех сторон (селезенка, желудок);
- ретроперитонеальное (экстраперитонеальное) – если орган лежит вне брюшной полости, за ней, а с брюшиной соприкасается лишь небольшая его часть (почки, поджелудочная железа);
- мезоперитонеальное – если орган покрыт брюшиной с двух сторон (например, петли кишечника, «подвешенные» на брыжейке).
Брюшина затрагивается практически при любом патологическом процессе. В верхней части живота чаще всего это происходит при перфорации язвы желудка,
двенадцатиперстной кишки, разрыве желчного пузыря. Воспаление брюшины называется
перитонитом и сопровождается очень интенсивными болями.
Диафрагма
Диафрагма – это плоская мышца, отделяющая грудную полость от брюшной. Она имеет куполообразную форму и состоит из множества мышечных волокон, переплетающихся между собой. Выпуклость купола обращена к грудной полости. Основной функцией диафрагмы является дыхание. При напряжении волокон и их сокращении диафрагма уплощается, легкие растягиваются, и происходит вдох. При расслаблении мышца вновь приобретает куполообразную форму, а легкие спадаются.
Диафрагма играет значительную роль в распространении болевых ощущений в верхней части живота. Как на нижней, так и на верхней поверхности мышцы проходит большое количество нервных волокон. Поэтому раздражение со стороны грудной полости может ощущаться как боль в верхней части живота. Со стороны грудной полости к мышце прилегают плевра (
поверхностная оболочка легких) и перикард (
сердечная сумка). Они являются весьма чувствительными анатомическими структурами. К нижней же поверхности мышцы прилегают печень, желудок, селезенка, частично - поджелудочная железа.
Сама же мышца редко бывает затронута какими-либо патологическими процессами. Через отверстия в ней проходят крупные сосуды (
аорта, нижняя полая вена) и пищевод. Практически сразу после выхода из отверстия диафрагмы пищевод переходит в желудок.
Грудина и ребра
Грудина и ребра, наряду с позвоночником, являются костным каркасом, формирующим грудную полость. Нижние ребра и мечевидный отросток грудины (
нижняя ее точка) также отчасти формируют верхнюю брюшную стенку. На этом уровне происходит прикрепление мышц передней брюшной стенки (
прямая и косые мышцы живота).
По нижнему краю каждого ребра проходит небольшая борозда, в которой располагаются артерия, вена и нерв. Соответствующие участки кожи и межреберные мышцы кровоснабжаются и иннервируются именно этими пучками. Межреберные нервы берут начало на уровне грудного отдела спинного мозга. То есть, патологические процессы на уровне позвоночника и грудной стенки могут распространяться на верхние отделы брюшной полости. Чаще всего речь идет о гиперчувствительности
кожи в области реберных дуг.
Сосуды брюшной полости
В брюшной полости имеется большое количество сосудов, которые отвечают за снабжение органов артериальной кровью и обеспечение оттока венозной крови. Главными сосудами являются брюшная аорта (
продолжение грудной аорты) и нижняя полая вена. Эти сосуды проходят по задней стенке брюшной полости, отдавая ветви к различным органам. Проблемы с кровоснабжением (
если речь идет об артериях) и с оттоком крови (
в случае вен) могут привести к различным патологиям внутренних органов, и, соответственно, к болям в животе.
Брюшная аорта отдает следующие ветви к органам брюшной полости: - диафрагмальные ветви – питание диафрагмы снизу;
- поясничные артерии – питание мышц поясницы;
- чревный ствол – питает отчасти желудок, печень, селезенку;
- верхняя и нижняя брыжеечные артерии – питают кишечник, ветвями – и другие органы;
- надпочечниковые и почечные артерии – парные, расположены по обе стороны аорты, питают соответственно надпочечники и почки;
- яичковые или яичниковые артерии (в зависимости от пола) – питают половые железы.
Артериальная кровь, поступающая по ветвям брюшной аорты, несет в ткани кислород и питательные вещества, поддерживающие жизнедеятельность клеток. Прекращение такого питания (
например, при закупорке или разрыве артерии) ведет к смерти клеток в определенном органе или мышце, что также может стать причиной болей.
Вены брюшной полости делятся на два больших бассейна. Первый – бассейн нижней полой вены. Вены, впадающие в этот сосуд напрямую, несут кровь, которая не фильтруется предварительно в печени. Второй бассейн – портальной (
воротной) вены, проходящей через печень. Сюда оттекает кровь от органов пищеварения и селезенки. При некоторых заболеваниях печени процесс фильтрации затрудняется, и кровь застаивается в портальной вене. Это может привести к переполнению кровью сосудов внутри других внутренних органов и развитию различных патологических процессов.
И артерии, и вены брюшной полости широко анастомозируют между собой (
образуют соединения) посредством более мелких сосудов. Поэтому закупорка одного сосуда не ведет к немедленной катастрофе. Область будет отчасти снабжаться кровью и из других источников. Однако данный механизм не универсален, и если в короткие сроки не восстановить нормальный кровоток, гибель клеток (
или даже целого органа) все равно происходит.
Какие структуры могут воспаляться в верхней части живота?
![]()
Зачастую причиной боли вверху живота является именно воспалительный процесс. Воспаление в целом является универсальной реакцией организма на самые разные раздражения или нарушения. Например, смерть клеток, проблемы с кровоснабжением или попадание инородного тела, как правило, вызывают воспалительный процесс. Боль является одной из характерных составляющих. Ее интенсивность зависит от того, в каком именно органе или ткани локализуется воспалительный процесс.
В верхней части живота воспаление может развиваться в следующих органах: - желудок – чаще всего речь идет о гастрите;
- двенадцатиперстная кишка – дуоденит;
- печень – гепатит;
- желчный пузырь – холецистит;
- кишечник – колит;
- пищевод – эзофагит;
- поджелудочная железа – панкреатит;
- желчевыводящий проток – холангит;
- брюшина – перитонит.
Селезенка воспаляется редко. Чаще она увеличивается в размерах при нарушениях в клеточном составе крови, иммунных реакциях или застое венозной крови. В остальных же органах воспаление имеет свои особенности. Например, в желудке воспалительный процесс локализуется в основном на уровне слизистой оболочки. При гепатите же идет диффузное (
распространенное) воспаление всей ткани печени с увеличением ее размеров.
Интенсивность боли при воспалении зависит от типа воспалительного процесса и его локализации. Чем лучше иннервирована область, где идет воспалительный процесс, тем сильнее будет боль (
например, при панкреатите или перитоните боль очень сильная, а при гепатите может проявляться лишь незначительным дискомфортом). Существует также несколько типов воспаления. Например, при образовании гноя (
с участием гноеродных микробов) боль сильнее, чем при простом воспалении. Также боль сильнее при некротическом процессе, который сопровождается смертью тканей.
Подпишитесь на Здоровьесберегающий видеоканал


Причины болей в верхней части живота
![]()
Как уже говорилось выше, причин, вызывающих боль в верхней части живота, может быть очень много. Далеко не всегда они связаны с заболеваниями органов, расположенных именно в этой анатомической области. Часто боль в различных отделах живота появляется при
заболеваниях крови, нарушениях обмена веществ, гормональных расстройствах. Непосредственная причина подобного нарушения может располагаться далеко от того места, где появляется боль.
Наиболее распространенными причинами болей в верхней части живота являются следующие заболевания: Язвенная болезнь желудка
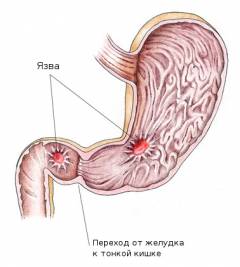
Язвенная болезнь желудка является, пожалуй, наиболее распространенным заболеванием, вызывающим боли в верхней части живота. Данная патология обычно развивается в тех случаях, когда кислотность желудка повышена (
вырабатывается больше соляной кислоты), а защитные механизмы органа по тем или иным причинам не предохраняют стенки. Этот патологический процесс имеет несколько стадий, каждая из которых часто выделяется в отдельную группу заболеваний.
Первой стадией можно считать гастрит. При данной патологии уже идет повреждение слизистой оболочки желудка, но сама язва еще не образовалась. Следует отметить, что гастриты бывают различного происхождения и не всегда вызваны только повышенной кислотностью. Воспалительный процесс может идти и при нормальной, и даже при пониженной кислотности желудка.
Возможными причинами гастритов считают следующие факторы: - Инфекция Helicobacter pylori. В настоящее время роль этой инфекции в развитии гастритов и язвы желудка уже доказана. Данный микроорганизм является кислотоустойчивым, поэтому способен колонизировать слизистую оболочку желудка, нарушая нормальные защитные механизмы на клеточном уровне. Из-за этого соляная кислота постепенно повреждает слизистую оболочку.
- Неправильное питание. Режим питания очень важен для здоровья желудка. Острая и пряная пища, например, способствует выработке соляной кислоты и повышает кислотность. Также не рекомендуется принимать только сухую пищу (пренебрегать первыми блюдами), так как это нарушает выработку защитной слизи. Кушать необходимо регулярно, без длительных перерывов между приемами пищи.
- Аутоиммунные механизмы. Иногда причиной гастрита становятся антитела, вырабатываемые иммунной системой к собственным клеткам. В данном случае это клетки слизистой оболочки желудка. Их разрушение ведет к усиленному воздействию кислоты на стенки органа.
- Недостаток витаминов. Для гармоничной выработки желудочного сока и защитных факторов слизистой оболочки необходим широкий набор витаминов. Их недостаток может привести, в том числе, и к появлению гастрита.
- Алкоголизм. Частое употребление алкоголя (особенно крепких алкогольных напитков) способствует повреждению слизистой оболочки и развитию воспалительного процесса.
- Курение. Курение на короткий срок модифицирует работу периферической нервной системы. На желудке это сказывается более интенсивной выработкой желудочного сока.
- Стресс. Многочисленные исследования показали, что люди, регулярно подвергающиеся психоэмоциональному стрессу, значительно чаще страдают от гастрита и язвенной болезни. Это объясняется выработкой особых гормонов и биологически активных веществ. С одной стороны, они помогают организму в целом адаптироваться к неблагоприятной обстановке, с другой – нарушают нормальный обмен веществ на уровне слизистой оболочки желудка.
- Другие заболевания. При проблемах с венозным оттоком (чаще всего на уровне портальной вены в печени) кровь застаивается в венах желудка. Нарушается обмен веществ, и в слизистой оболочке начинаются дегенеративные процессы. Поскольку соляная кислота продолжает вырабатываться, начинается воспалительный процесс. Несколько реже встречаются проблемы с артериальным кровоснабжением желудка (например, при аневризме в верхней части брюшной аорты).
Вышеперечисленные факторы приводят к дисбалансу между защитными механизмами слизистой оболочки и агрессивным воздействием желудочного сока. Развивается гастрит, который характеризуется продолжительными умеренными болями в верхней части живота по центру (
под ложечкой). При повышенной кислотности боли часто усиливаются натощак, когда желудок пустой, и несколько утихают после неплотного обеда.
Следующим этапом того же патологического процесса является язвенная болезнь желудка. В этом случае речь идет уже о сформировавшемся дефекте слизистой оболочки органа. Язва может локализоваться в различных отделах желудка, а также в двенадцатиперстной кишке. Боли могут появляться натощак, но прием пищи нередко усиливает их (
появляются через 30 – 60 минут после еды). Вызваны эти боли растяжением стенок, соприкосновением пищи с поверхностью язвы, усиленной выработкой желудочного сока. Как правило, боли сильнее при употреблении твердой, плохо пережеванной пищи.
Из сопутствующих симптомов при гастрите и язвенной болезни можно отметить
отсутствие аппетита, изжогу, ощущение тяжести в животе, потерю веса (
пациенты боятся много есть, чтобы не обострились боли). Иногда отмечают рвоту кислым содержимым желудка. У многих пациентов также наблюдаются нарушения стула (
запоры или диарея). Это объясняется тем, что на уровне желудка не происходит нормального расщепления питательных веществ, и пища хуже переваривается в дальнейшем в кишечнике.
При отсутствии должного лечения язвенная болезнь желудка может привести к ряду серьезных осложнений. Для них характерны другие симптомы и изменение характера болей. Выделять эти осложнения как отдельные причины болей в верхней части живота нелогично, так как, по сути, все они являются следствием одного и того же патологического процесса. Осложнения язвенной болезни могут поставить под угрозу жизнь пациента.
Наиболее типичными осложнениями язвы желудка являются следующие патологии: - Перфорация (прободение) язвы. Перфорация представляет собой образование сквозного дефекта в стенке органа. В результате этого содержимое желудка начинает попадать в брюшную полость, раздражая брюшину. Осложнение характеризуется внезапным обострением боли (кинжальная боль). Пациент не может найти себе места, мышцы живота доскообразно напряжены. Из желудка в брюшную полость попадает некоторое количество воздуха. Из-за этого в верхней части живота иногда наблюдается как бы вздутие. Оно является симптомом, типичным именно для перфорации язвы.
- Пенетрация язвы. При пенетрации также имеет место разрушение стенки желудка, однако его полость при этом сообщается с другим органом (тонкий кишечник, толстый кишечник и др.). Нарушается, соответственно, работа и второго органа.
- Кровотечение. Кровотечение из язвы возникает тогда, когда кислота разрушает крупный кровеносный сосуд в стенке желудка. Явного усиления болей при этом не возникает. Однако по мере наполнения желудка кровью может наблюдаться рвота с примесями крови. Стул при этом становится черным (от свернувшейся крови), полужидким или жидким. Данный симптом называется меленой.
- Рак желудка. Гастриты и язвенная болезнь могут нарушать нормальное деление клеток. Это повышает риск развития рака желудка. Подробнее это заболевание будет описано далее.
Статистически гастриты и язвенная болезнь желудка (
а также ее осложнения) являются наиболее частой причиной болей в эпигастрии. На протяжении жизни с ними сталкиваются более 10% людей. Данная группа заболеваний может встречаться практически в любом возрасте (
но у маленьких детей реже).
Спазм или стеноз привратника желудка
Некоторые специалисты считают, что спазм или стеноз привратника желудка также являются осложнением или последствием язвенной болезни. Однако у этого заболевания могут быть и другие причины. При данной патологии круговая мышца, расположенная на границе желудка и двенадцатиперстной кишки, сокращается, сужая просвет. Из-за этого пищевой комок задерживается в желудке и не может попасть в кишечник.
Существует два основных вида нарушений на этом уровне. Во-первых, это спазм мышцы. Он может возникнуть как следствие болезненного раздражения слизистой оболочки желудка при язвенной болезни. Однако также он наблюдается иногда при длительном стрессе, некоторых нервных расстройствах, а также других патологических процессах в данной анатомической области. Спазмом называется сильное и болезненное сокращение мышцы. Данное нарушение является функциональным, то есть, нет структурных изменений в самой мышце или в других слоях стенки. Под действием лекарств мышца привратника расслабляется, желудок опорожняется, и боли проходят.
Вторым вариантом данной патологии является стеноз привратника. При этом имеют место структурные изменения в мышце или слизистой оболочке. Например, стеноз может возникнуть, если язва, расположенная рядом с привратником, рубцуется. Просвет сужается вследствие разрастания соединительной ткани, и сокращение мышцы не имеет к этому прямого отношения.
Боли при стенозе или спазме привратника желудка имеют следующие отличительные особенности: - усиливаются после еды (обычно через полтора - два часа);
- заметно сильнее при употреблении твердой пищи;
- усиливаются при переедании;
- наиболее сильно они ощущаются не в эпигастрии, а немного ниже и правее (в месте проекции привратника на переднюю брюшную стенку);
- боли средней интенсивности, периодические;
- после плотного обеда может наблюдаться рвота с кислым содержимым;
- больных часто беспокоят отрыжка и изжога.
Холецистит
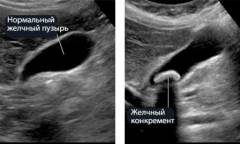
Холециститом называется воспаление желчного пузыря. В подавляющем большинстве случаев оно развивается из-за формирования в полости органа камней. Данное заболевание называется холелитиазом или
желчнокаменной болезнью. Окончательно причины образования камней в желчном пузыре не установлены. Существует множество различных теорий, отчасти объясняющих данную патологию. Чаще всего камни формируются из солей
билирубина,
холестерина и
кальция. Они могут быть различных размеров (
от нескольких миллиметров до нескольких сантиметров в диаметре).
Болевые ощущения при желчнокаменной болезни вызваны повреждением чувствительной слизистой оболочки желчного пузыря и спазматическим сокращением гладкой мускулатуры в его стенках. Приступ боли в этом случае называется
желчной коликой. Интенсивность желчной колики может быть очень сильной. Эпицентр боли располагается в верхней части живота между правым подреберьем и эпигастрием. Приступ длится от 15 – 20 минут до 4 – 5 часов.
При отсутствии срочного лечения возможны следующие осложнения желчнокаменной болезни: - Закупорка желчного протока. При закупорке желчевыводящего протока камнем боль обычно усиливается. Так как желчь перестает поступать в двенадцатиперстную кишку, возникают серьезные проблемы с пищеварением (в первую очередь – непереносимость жирной пищи). Накопление желчи в пузыре может способствовать растяжению его стенок и нарастанию боли.
- Воспаление желчного протока. Воспаление желчевыводящего протока называется холангитом. В отличие от холецистита он чаще всего сопровождается высокой температурой, иногда с обильным потоотделением и судорогами.
- Билиарный панкреатит. Так как поджелудочная железа и желчный пузырь имеют общий выводящий проток, то закупорка на уровне Фатерова сосочка может привести к попаданию желчи во внутренние протоки железы. Тогда происходит активация ферментов поджелудочного сока и развивается острый воспалительный процесс (вплоть до некроза – необратимого разрушения тканей).
- Эмпиема желчного пузыря. Эмпиемой называется скопление гноя в полости желчного пузыря. Оно возникает при попадании гноеродной микрофлоры (обычно кишечных бактерий) на травмированную слизистую оболочку. При этом характер боли может быть различным. Типично же стабильное повышение температуры (до 39 градусов и более).
- Перитонит. Без должного лечения может произойти разрыв стенки желчного пузыря (при участи микробов развивается гангрена). Тогда желчь попадает в свободную брюшную полость, раздражает брюшину, и развивается перитонит. Боль начинает распространяться и на другие области живота, напрягаются мышцы брюшной стенки, резко растет температура. Без хирургического вмешательства это может привести к смерти пациента.
В более редких случаях холецистит может развиться и не на фоне желчнокаменной болезни. Тогда имеет место лишь воспаление желчного пузыря, без камней. Боли при этом обычно не такие интенсивные, а температура может долгое время оставаться субфебрильной (
37 – 37,5 градусов).
Панкреатит
Панкреатитом называется воспаление поджелудочной железы. Оно может быть вызвано различными причинами (
чаще всего – избыточное потребление алкоголя, реже – желчнокаменная болезнь, наследственные факторы, травмы и др.). Различают острый и хронический панкреатит, которые вызывают различные боли и сильно отличаются по симптоматике.
При остром панкреатите боль возникает внезапно и сразу становится очень интенсивной. Она локализуется в эпигастрии и околопупочной области, но нередко отдает в подреберья и спину. Усиление болей происходит при глубоком вдохе, движениях. Мышцы живота в верхнем отделе при этом заметно напрягаются. Многие пациенты жалуются на
тошноту и повторную рвоту. Такое состояние крайне опасно для жизни и требует немедленной госпитализации.
При хроническом панкреатите боли обычно не такие интенсивные. Они также могут отдавать в подреберья или в спину, обостряются после еды. Длительность приступа боли может варьировать от нескольких часов до нескольких дней. Уменьшение болей наблюдается при соблюдении специальной
диеты. При долгосрочном наблюдении можно заметить снижение массы тела пациента. Из сопутствующих симптомов возможна
желтуха, тошнота и рвота (
при обострении).
Заболевания селезенки
При заболеваниях, затрагивающих селезенку, боль обычно локализуется в левом подреберье. Острые болевые ощущения в этом органе возникают достаточно редко. Чаще имеет место дискомфорт, связанный с увеличением размеров селезенки (
спленомегалией). Однако существует и ряд заболеваний, при которых возникают и острые боли. Сама ткань селезенки редко воспаляется, но патологические процессы в ней могут вызвать воспаление вокруг органа (
периспленит).
Ощутимые боли в левой верхней части живота могут наблюдаться при следующих заболеваниях и синдромах: - Спленомегалия. Увеличение селезенки не сопровождается сильными болями в левом подреберье. Как правило, это дискомфорт, усиливающийся при движении. Причиной спленомегалии могут быть инфекционные заболевания, портальная гипертензия (повышенное давление в воротной вене на уровне печени), аутоиммунные процессы, гематологические заболевания. В редких случаях селезенка может увеличиваться настолько, что ее нижний край достигнет уровня пупка.
- Гематологические заболевания. Заболевания кроветворной системы часто сопровождаются изменениями в составе крови. Увеличение селезенки является весьма распространенным проявлением таких патологий, так как этот орган принимает непосредственное участие в регулировании состава крови.
- Разрыв селезенки. При разрыве селезенки боль возникает внезапно и может быть очень сильной. Чаще всего разрыв является следствием тупой травмы живота, удара в левое подреберье. Однако разрыв возможен также при тяжелом течении некоторых инфекционных заболеваний (мононуклеоз, геморрагические лихорадки и др.). Селезенка разрывается иногда и при острых аутоиммунных процессах, из-за сильного ее увеличения. Разрыв селезенки является крайне опасным для жизни состоянием из-за массивного внутреннего кровотечения.
- Инфаркт селезенки. Инфарктом селезенки называется острое прекращение кровоснабжения органа. Оно вызвано попаданием или формированием тромба в селезеночной артерии. Закупорка артерии прекращает снабжение селезенки кислородом и питательными веществами. В таких условиях ткани органа быстро гибнут, вызывая острые боли. Лечение предусматривает срочное хирургическое вмешательство, часто с удалением всего органа.
- Абсцесс селезенки. Является редким заболеванием, при котором под капсулой органа происходит скопление гноя. Причиной появления абсцесса является попадание гноеродных микроорганизмов в орган. Как правило, это происходит с током крови. В кровь же микробы попадают из других гнойных очагов. Таким образом, абсцесс селезенки является в некотором смысле вторичным процессом, вызванным распространением инфекции по организму. Боли острые, усиливаются при нажатии. Почти всегда абсцесс сопровождается повышением температуры, головными болями и мышечными болями (из-за попадания токсинов в кровь).
При распространении инфекционного процесса на соседние органы или разрыве селезенке может возникнуть перитонит. При этом боли усилятся, и состояние пациента в целом станет тяжелее.
Существуют также физиологические причины болей в правом подреберье, не связанные с какой-либо патологией. Быстрое ускорение кровотока и повышение
артериального давления может вызвать колющие боли. Они обусловлены тем, что в селезенке не успевают расшириться протоки, и пропускная способность органа не успевает за усилением тока крови. Стенки растягиваются, вызывая болевые ощущения. Чаще всего такие боли возникают при длительной физической нагрузке (
бег, плавание на выносливость).
Заболевания позвоночника
Все отделы живота и органы, располагающиеся в брюшной полости, частично обеспечиваются иннервацией из спинного мозга. В частности, речь идет о чувствительной иннервации и восприятии боли. Таким образом, любые заболевания на уровне позвоночника, затрагивающие чувствительные корешки, могут восприниматься организмом как боль в верхней части живота. При этом вовсе не обязательно, чтобы в органах брюшной полости имелись какие-либо патологические изменения.
Боли вверху живота на фоне заболеваний позвоночника редко имеют выраженную интенсивность. Чаще это длительные, тупые боли, которые могут быть связаны с положением тела. То есть, в определенном положении боли сильнее (
если корешки ущемляются), а в другом положении они ослабевают или исчезают полностью.
К таким болям в верхней части живота могут привести следующие патологии позвоночника: - остеохондроз;
- травмы спины;
- спондилоартроз;
- арахноидит;
- опухоли позвоночника (первичные либо метастазы).
Также возможен воспалительный процесс или разрушение тканей в области позвоночника на фоне некоторых инфекций. Известны, например, случаи разрушения позвонков или их суставов при системном распространении туберкулезной инфекции (
редко, у невакцинированных детей). Также редким вариантом в наши дни является сухотка спинного мозга при запущенном
сифилисе.
Нарушения питания
Боли в верхней части живота нередко связаны с неправильным питанием. В частности, всем известно ощущение тянущей боли под «ложечкой» (
под мечевидным отростком грудины), появляющееся при сильном голоде. Оно связано с выделением желудочного сока, активностью мышечных волокон в стенках желудка. Также умеренные боли или дискомфорт в эпигастрии могут появляться после употребления некоторых продуктов питания. Это связано с различными особенностями пищеварения у разных людей.
Умеренные болевые ощущения могут возникать после употребления следующих продуктов: - жесткая пища (редька, сырая морковь, репа, капуста и др.) содержат грубые растительные волокна, которые с трудом проходят желудок;
- алкоголь может раздражать слизистую оболочку пищевода и желудка;
- пиво, квас, газированные напитки способствуют скоплению газов в кишечнике, которые и вызывают определенный дискомфорт;
- черный отрубной хлеб, несвежие продукты питания могут усилить процессы брожения в кишечнике, также способствующие газообразованию;
- молоко и молочные продукты могут вызывать дискомфорт в животе у людей, которые плохо переваривают лактозу (молочный сахар);
- слишком горячая или слишком холодная пища.
У детей боль в верхней части живота может быть связана с введением в их рацион новых продуктов питания. Это объясняется тем, что ферменты пищеварительной системы в детском возрасте работают не так хорошо, как у взрослых.
Инфаркт миокарда
Инфаркт миокарда представляет собой отмирание определенного участка сердечной мышцы из-за временной или постоянной остановки его кровоснабжения. Просвет коронарных сосудов, питающих сердечную мышцу, может сужаться по различным причинам. Это
атеросклероз (
отложение холестерина в виде бляшек), спазм, закупорка тромбами, попавшими сюда с током крови.
В подавляющем большинстве случаев боль при инфаркте миокарда локализуется за грудиной, в грудной клетке. Однако инфаркт задней стенки, прилегающей к диафрагме, часто характеризуется атипичным болевым синдромом. При этом боль появляется не в груди, а в животе (
чаще как раз в верхней его части). Это объясняется тем, что раздражается диафрагма, а ложное ощущение формируется из-за особенностей ее иннервации. Интенсивность болей в этих случаях может быть различной, от ноющих и тупых болей до острых и невыносимых (
в редких случаях).
Из сопутствующих симптомов возможна однократная рефлекторная рвота, но чаще симптомы со стороны ЖКТ все же отсутствуют, и кроме локализации боли ничего не говорит в пользу патологий в брюшной полости. В то же время, при тщательном обследовании можно отметить усиленное потоотделение, побледнение, нарушения пульса,
одышка, изменения артериального давления.
Аппендицит
Несмотря на то, что аппендикс располагается в правой подвздошной ямке, его воспаление иногда вызывает боли в верхней части живота. В данном случае речь идет о типичном для аппендицита дебюте боли. Она появляется в эпигастрии и лишь через полчаса или час опускается в правую нижнюю часть живота. Такое развитие болевого синдрома встречается по различным данным у 20 – 50% пациентов и сильно затрудняет раннюю диагностику болезни. Как правило, боль в эпигастрии при этом умеренная. Интенсивнее она становится только после перемещения в правую подвздошную ямку.
Сам аппендицит является, по сути, заболеванием с невыясненными до конца причинами. В воспалении червеобразного отростка могут играть роль паразитарные заболевания кишечника, нарушения иммунной системы, пищевой фактор. Основным способом лечения на данный момент является аппендэктомия – хирургическое удаление аппендикса.
Диафрагмальная грыжа
При диафрагмальной грыже происходит патологическое расширение пищеводного отверстия диафрагмы. Причины могут быть различными – механические растяжения, резкие сотрясения туловища (
например, после дорожно-транспортных происшествий), нарушения иннервации, приведшие к слабости мышц. Следствием расширения этого отверстия является выход органов брюшной полости в грудную полость. При диафрагмальной грыже в подавляющем большинстве случаев это кардиальная часть желудка.
Сама грыжа может не вызывать каких-либо болезненных ощущений, так как не происходит травматизации тканей. Пациент может лишь испытывать некоторое чувство дискомфорта в верхней части живота или за грудиной. Умеренные боли могут появляться после еды. Они объясняются патологическим сужением на уровне диафрагмы (
ведь желудок оказывается пережатым). Сокращения гладких мышц в стенках желудка растягивают мышечные волокна диафрагмы. Без лечения в будущем существует риск ущемления такой грыжи, когда мышечные волокна пережмут кровеносные сосуды. Тогда появляется острая боль и требуется немедленная помощь (
чаще всего – хирургическое вмешательство).
При диафрагмальной грыже могут наблюдаться следующие сопутствующие симптомы: - изжога;
- отрыжка;
- рвота непереваренной пищей;
- отсутствие аппетита (и как следствие – постепенная потеря веса);
- невозможность проглотить жесткую пищу;
- иногда – дискомфорт за грудиной при глубоком вдохе, одышка, нарушения сердечного ритма (из-за механического сдавливания желудком сердечной сумки и легкого).
Онкологические заболевания
Опухоли являются редким, но очень серьезным источником болевых ощущений в верхней части живота. В принципе раковые клетки могут появляться практически в любой ткани или органе человеческого тела, однако определенные ткани все же подвергаются такому перерождению чаще остальных. Болевые ощущения более характерны для злокачественных новообразований. Рост таких опухолей сопровождается разрушением окружающих их органов. Боль чаще появляется на поздних стадиях, когда лечение уже малоэффективно. Характер боли может быть различным, а интенсивность – очень сильной.
Чаще всего боли в верхней части живота вызывают злокачественные опухоли следующих органов и тканей: - Рак пищевода. Злокачественные новообразования пищевода в нижней его трети обычно дают боли в грудной полости, но могут отдаваться и в верхнюю часть живота (при вовлечении диафрагмы). Первым симптомом, обычно задолго до появления болей, является дисфагия – нарушение глотания. Часто пациент чувствует, что проглоченная пища застряла. Возможна рвота (через 10 – 15 минут после еды), отрыжка. На более поздних стадиях присоединяется боль, могут обнаруживаться метастазы в печени.
- Рак желудка. Рак желудка на ранних стадиях практически не вызывает каких-либо видимых нарушений. На поздних стадиях появляется раннее чувство насыщения, тупая боль (по мере разрушения тканей она становится все сильнее). В зависимости от локализации и размеров опухоли могут быть проблемы с опорожнением желудка, как при стенозе привратника, или дисфагия (при локализации в кардиальной части). Риску развития рака желудка более подвержены мужчины в возрасте около 60 лет либо пациенты, страдающие одним из следующих заболеваний: атрофический гастрит, инфекция Helicobacter pylori, полипы желудка, пищевод Баррета, синдром Гарднера и др.
- Рак печени. Чаще всего под раком печени понимают так называемую гепатоцеллюлярную карциному (опухоль из клеток печени – гепатоцитов), однако опухоль может развиваться и из других клеток в печени. Болезнь чаще всего развивается на фоне прогрессирующего цирроза, хронических вирусных гепатитов В и С. Боль локализуется в правом подреберье и вызвана растяжением капсулы органа. Она является не обязательным симптомом на ранних стадиях. Более типичными и часто предшествующими боли симптомами являются увеличение печени (гепатомегалия), асцит (скопление жидкости в брюшной полости), желтуха, а иногда и повышение температуры тела.
- Рак желчного пузыря. Чаще всего опухоли развиваются на фоне долгих лет желчнокаменной болезни или хронического холецистита. Злокачественная мутация клеток связана с длительным воспалительным процессом и рядом веществ, содержащихся в желчи. Симптомы часто схожи с таковыми при опухолях головки поджелудочной железы. Боль появляется на поздних стадиях, ей предшествуют нарушения стула (особенно после употребления жирной пищи), желтуха.
- Рак поджелудочной железы. Данное заболевание более распространено среди мужчин, а из предрасполагающих факторов доказана роль курения, потребления алкоголя и жирной пищи, наследственной формы хронического панкреатита. Боли локализуются в эпигастрии, часто отдают в спину на уровне нижних ребер. Другой особенностью является ослабление боли в положении эмбриона (туловище согнуто вперед). Боль появляется на поздних стадиях, когда, как правило, уже имеются метастазы в лимфоузлы или другие органы. Из сопутствующих симптомов часто отмечают потерю веса, вздутие живота, желтуху (из-за пережатия желчевыводящего протока опухолью). В некоторых случаях может повыситься содержание глюкозы в крови с появлением симптомов сахарного диабета (из-за нарушения выработки инсулина поджелудочной железой).
В редких случаях может обнаруживаться и метастатическое поражение брюшины (
так называемый карциноматоз брюшины). Тогда сразу большое количество мелких опухолей появляется на ее поверхности. Локализация боли будет зависеть от того, в каком месте на брюшине прорастают метастазы. Боли могут быть очень интенсивными.
Травмы живота
При тупых травмах живота не происходит рассечения или прокола кожи, однако такие травмы могут повредить внутренние органы, расположенные в брюшной полости. Такие повреждения могут быть нанесены не только в случае целенаправленных ударов, но также при сильном сотрясении или резкой остановке тела, в результате падения с высоты и т. п. Последствия таких травм различны и зависят от того, какой именно орган поврежден.
Возможными последствиями тупых травм в верхней части живота могут быть следующие повреждения: - Перелом ребер. При переломах или трещинах в ребрах спереди боль вполне может ощущаться в области мечевидного отростка грудины. Она появляется сразу после травмы и может быть достаточно сильной. Боль носит постоянный характер, усиливается при движении и глубоких вдохах.
- Разрыв селезенки. При разрыве селезенки (последствие ударов в левое подреберье) наблюдается массивное кровотечение, так как этот орган хорошо кровоснабжается. Боль очень сильная, возникает сразу после травмы. Пациент может быстро потерять сознание из-за массивной кровопотери. Без срочной операции высок риск летального исхода.
- Разрыв печени. При разрыве печени чаще всего происходит кровоизлияние непосредственно внутри органа. Образуется патологическая полость, заполненная кровью. Так как имеет место быстрое и сильное растяжение капсулы печени, боль очень сильная. Также существует высокий риск для жизни пациента и требуется срочное хирургическое вмешательство.
- Образование гематом. Гематомы представляют собой патологические полости, заполненные кровью. В данном случае речь идет о гематоме в мягких тканях передней брюшной стенки. Боль появляется сразу после удара и постепенно уменьшается (по мере рассасывания крови). На коже живота в месте удара хорошо видна поврежденная область, обычно это синяк и припухлость. Непосредственной угрозы для жизни при этом нет.
Другие причины
В данном разделе будут перечислены более редкие причины болей в верхней части живота. Из-за низкой распространенности их тяжелее диагностировать (
для этого требуется дополнительная аппаратура или лабораторные анализы). Сюда входят также отраженные боли, когда источник или причина находится в другой части брюшной или грудной полости.
Другими возможными причинами болей в верхней части живота могут быть следующие патологии: - Гепатит. При гепатитах различного происхождения (вирусных, токсических, аутоиммунных) боль, как правило, умеренная. Многие пациенты описывают ее скорее как чувство дискомфорта в правом подреберье. Резкая, колющая боль появляется в момент резкого поворота, наклона, при физической нагрузке. При хронических инфекционных гепатитах (особенно В и С) боли могут периодически появляться в течение долгого времени (годы).
- Перитонит. Перитонитом называется воспаление самой брюшины. Обычно оно развивается как следствие других заболеваний брюшной полости. Например, при перфорации стенки кишечника, разрыве аппендикса или желчного пузыря на брюшину попадают различные жидкости, вызывающие ее раздражение. В области эпигастрия перитонит может возникнуть на фоне перфорации язвы. Иногда разрыв стенки желудка может быть осложнением при некоторых диагностических процедурах (например, фиброгастродуоденоскопия). При перитоните наблюдаются сильные боли, доскообразное напряжение мышц живота, нарушения стула, возможна рвота. Состояние больного обычно тяжелое, требуется хирургическое вмешательство.
- Болезнь Крона. Данное заболевание является врожденным и может проявиться практически в любом возрасте. Чаще всего болезнь Крона поражает кишечник, но известны и случаи поражения желудка. Болезнь характеризуется воспалительным процессом на уровне слизистой оболочки. Воспаление это связано с нарушениями работы иммунной системы. Нередко одновременно с желудком поражается и определенный участок кишечника.
- Отравления. При пищевых отравлениях в организм попадают микроорганизмы или их токсины, которые появились в пище при неправильном ее хранении или некачественном приготовлении. Боль может локализоваться в любой части живота, в том числе и в верхней его части. Чаще всего одновременно наблюдается тошнота, рвота, диарея и другие симптомы со стороны ЖКТ.
- Порфирия. Данное заболевание обусловлено генетическими нарушениями. Дебютирует оно чаще во взрослом возрасте (у женщин также при беременности). Болезнь характеризуется присутствием в крови избытка порфиринов - особых веществ, формирующихся в кроветворной системе. Боли в животе (в том числе в верхней его части) возникают в виде приступов, длящихся по несколько часов.
Диагностика причин болей в верхней части живота
![]()
При болях верхней части живота быстро поставить правильный диагноз достаточно трудно, так как существует очень много различных болезней, вызывающих схожий болевой синдром. Первичное обследование пациента и анализ жалоб обычно не дает достаточно информации, чтобы подтвердить диагноз. Для этого приходится прибегать к дополнительным лабораторным или инструментальным методам исследования. Они прямо (
в виде изображения) или косвенно (
в виде результата анализа) укажут на существующую проблему.
Для диагностики при болях вверху живота могут использоваться следующие методы: Физикальное обследование пациента
Под физикальным обследованием пациента подразумевают первичный осмотр, который проводит врач при первом обращении пациента. Специалист ищет совокупность специфических признаков и симптомов болезни, которые помогли бы заподозрить правильный диагноз и подсказали бы, в каком направлении вести дальнейшие исследования. В качестве методов исследования при этом используют простейшие манипуляции.
Стандартными методами исследования при первичном осмотре являются: - Общий визуальный осмотр. При осмотре пациента с болями в животе можно обнаружить такие признаки как вздутие живота, изменение цвета кожи, наличие сыпи. Также осматривают склеры, пожелтение которых укажет на проблемы с печенью или желчным пузырем. При многих заболеваниях ЖКТ будет присутствовать налет на языке, который также выявляется на этом этапе.
- Пальпация. При болях в животе пальпация является важнейшим методом. С ее помощью можно оценить консистенцию печени, прощупать селезенку, определить, усиливается ли боль при надавливании и где расположен эпицентр боли. Все это очень важно для понимания патологического процесса.
- Перкуссия. Перкуссия – это выстукивание пальцами передней стенки живота. Изменения звука помогают определить плотность тканей. Этот метод важен для определения размеров печени и селезенки. Их увеличение укажет на проблемы с этими органами. Также перкуссией иногда можно обнаружить крупные новообразования в верхней части живота.
- Аускультация. Выслушивание шумов с помощью стетофонендоскопа (слушалка) необходимо для исследования работы сердца и легких. Это поможет исключить возможность отраженных болей из-за инфаркта или пневмонии.
Также на этом этапе производятся элементарные инструментальные исследования. Например, измеряется артериальное давление и температура тела. Давление может быть понижено из-за проблем с сердцем, внутреннего кровотечения. Температура обычно повышается при воспалительном или инфекционном процессе.
Рентгенография
Рентгенография относится к наиболее распространенным инструментальным методам исследования. Метод заключается в прохождении рентгеновских лучей через ткани тела. В зависимости от плотности тканей получается снимок, на котором специалист может различить контуры различных органов и анатомических образований.
В наши дни рентгенография вполне доступна в финансовом отношении. Исследование длится всего 5 – 10 минут, и через такой же промежуток времени можно ознакомиться с его результатами. Доза радиации, которую получает пациент за один раз, очень мала, поэтому на современных аппаратах можно обследовать даже детей и, при необходимости, беременных женщин (
хотя в этих случаях по возможности стараются прибегать к другим методам исследования).
Рентген может помочь выявить следующие причины болей в верхней части живота: - новообразования брюшной полости;
- язва желудка (особенно хорошо видна при контрастной радиографии, когда пациент пьет специальную массу для выявления границ желудка и пищевода);
- абсцессы в печени и брюшной полости;
- камни в почках и желчном пузыре;
- диафрагмальная грыжа;
- патологические изменения в позвоночнике.
Компьютерная томография и магнитно-резонансная томография
КТ и МРТ также направлены на получение изображения внутренних органов и визуального обнаружения патологии. В случае КТ, как и в рентгенографии, используются рентгеновские лучи. Однако снимки выполняются послойно, в виде срезов. Таким образом, врач получает целую серию высококачественных снимков. Их сопоставление дает специалисту более полное представление о патологии. В случае же МРТ пациента помещают в специальный аппарат, создающий очень сильное электромагнитное поле. Датчики регистрируют возбуждение ионов водорода, концентрация которых различная в зависимости от тканей. Так получают еще более четкое изображение.
С помощью КТ и МРТ можно увидеть те же патологии, что и при рентгенографии, но будут заметны и более мелкие дефекты (
например, тромбы в сосудах, формирующиеся камни мелких размеров). На МРТ также можно оценить состояние кровотока в различных органах. Это позволяет обнаружить, например, повышение давления в портальной вене. Таким образом, спектр структурных нарушений, который можно выявить с помощью КТ и МРТ, очень широк. В настоящий момент это наиболее точные (
но и наиболее дорогостоящие) методы визуализации органов брюшной полости.
Ультразвуковое исследование
Ультразвуковое исследование также является очень распространенным методом диагностики при болях вверху живота. Принцип метода заключается в прохождении ультразвуковых волн через ткани и регистрацию их отражения. Картинка формируется в зависимости от плотности тканей. Метод хорош тем, что он не имеет противопоказаний (
безопасен для всех пациентов) и дает результат сразу после проведения (
за 10 – 15 минут). Врач сам направляет волны с помощью специального датчика, что позволяет осмотреть интересующие его образования или органы под разными углами.
С помощью УЗИ можно обнаружить следующие патологические изменения в брюшной полости: - камни в почках и желчном пузыре;
- стеноз привратника желудка;
- абсцессы;
- новообразования;
- жидкость в брюшной полости;
- изменение размеров органов (в том числе диаметр сосудов) и их плотности;
- измерение скорости кровотока (в режиме Допплер).
Фиброэзофагогастродуоденоскопия
Минусом ФЭГДС является сложность проведения процедуры. Пациентам приходится глотать специальный зонд, снабженный небольшой видеокамерой и источником света (
аппарат – эндоскоп). Врач получает изображение слизистой оболочки пищевода и желудка, получает возможность записать видео, сделать снимки. Также при проведении этой процедуры можно взять пробы тканей для других анализов (
биопсия). Это может понадобиться при подозрении на злокачественные новообразования.
ФЭГДС обычно назначают при подозрении на следующие заболевания: - язва желудка;
- гастрит;
- новообразования желудка и пищевода;
- стеноз привратника желудка;
- наличие инфекции Helicobacter pylori.
Микробиологические методы исследования
Микробиологические методы применяются не так уж часто при диагностике болей вверху живота. Они необходимы, например, для обнаружения инфекции Helicobacter pylori при язвенной болезни желудка. Наличие или отсутствие этого микроорганизма определяет тактику в лечении пациента. Также микробиологические методы исследования необходимы при пищевых отравлениях, чтобы установить, какой именно микроб вызвал интоксикацию. Исследуют при этом рвотные массы, кал, недоеденную пищу, которой отравился пациент.
Чаще всего прибегают к следующим микробиологическим методам: - микроскопия;
- культуральный метод (выведение культуры микроба);
- обнаружение антигенов и антител (серологические реакции при инфекционных заболеваниях);
- полимеразная цепная реакция (дорогостоящий метод для обнаружения ДНК искомого микроорганизма).
Общий и биохимический анализ крови
Анализ крови является обязательным исследованием, который назначается всем пациентам, обратившимся к врачу с болями в верхней части живота. Клеточный состав крови и концентрация различных веществ в крови могут сильно меняться. Анализируя эти изменения, можно получить ценнейшую информацию о работе различных органов и систем организма. Часто именно анализ крови помогает подтвердить тот или иной диагноз.
Наиболее характерными изменениями при различных патологиях являются: - увеличение количества лейкоцитов и рост скорости оседания эритроцитов (СОЭ) – говорят о воспалительном процессе, часто об острой хирургической патологии;
- сильное увеличение или уменьшение эритроцитов, лейкоцитов или тромбоцитов характерно для гематологических заболеваний, вызывающих проблемы с селезенкой;
- уменьшение концентрации эритроцитов и гемоглобина (анемия) характерно для внутренних кровотечений при язве желудка;
- фермент амилаза увеличивается при панкреатите;
- увеличение щелочной фосфатазы характерно для желчнокаменной болезни;
- увеличение аланинаминотрансферазы (АЛАТ), аспартатаминотрансферазы (АСАТ) и билирубина говорит о патологии печени.
Существуют и другие показатели, исследование которых проводится по указанию лечащего врача при подозрении на конкретную патологию (
например, уровень порфиринов при подозрении на порфирию и др.).
Общий и биохимический анализ мочи
Анализ мочи имеет при болях вверху живота второстепенное значение, так как не дает обычно прямой информации о патологии органов, расположенных в этой области. Иногда рост определенных веществ (
например, белков порфиринов) говорит о наличии конкретных нарушений. В целом же анализ проводят для исключения мочекаменной болезни, при которой боль иногда отдает в живот и спину. Также по концентрации различных веществ в моче можно косвенно судить о нормальной работе печени и других органов.
Помимо перечисленных выше, существуют и другие методы, используемые в диагностике заболеваний органов верхней части живота. Обязательно, например, снятие
электрокардиограммы (ЭКГ) для исключения отраженных болей при инфаркте. При стенозе сфинктеров желудка есть аппараты, измеряющие силу сокращения мышцы. Однако эти исследования назначаются уже после постановки предварительного диагноза для сбора более полной информации о патологии.
Что делать при болях в верхней части живота?
![]()
При острых болях в верхней части живота ни в коем случае нельзя их долго терпеть. Следует немедленно обратиться за квалифицированной помощью. Чаще всего при сильных болях необходима консультация хирурга, так как именно он диагностирует опасные для жизни острые заболевания и решает, необходимо ли срочное хирургическое вмешательство. При умеренных болях можно обратиться к врачу терапевту или гастроэнтерологу, которые поставят предварительный диагноз и назначат дальнейшие методы исследования.
Госпитализация необходима во всех случаях острых внезапных болей в животе. Не исключается возможность опасной для жизни патологии, поэтому больного помещают в больницу до постановки окончательного диагноза. До этого момента не рекомендуется самостоятельный прием
обезболивающих средств (
без консультации с врачом) или согревание с помощью грелки. Боль может несколько утихнуть, что затруднит постановку диагноза и поставит под угрозу жизнь пациента.
Срочное хирургическое лечение часто необходимо при следующих патологиях: - перфорация язвы желудка;
- кровотечение из язвы;
- острый панкреатит;
- острый холецистит;
- перитонит.
В остальных случаях, если состояние пациента позволяет, поначалу прибегают к медикаментозному лечению. В зависимости от результатов дальнейшего обследования и эффективности консервативного лечения может быть вынесено решение о плановой хирургической операции.
Далее будут приведены приблизительные схемы лечения наиболее распространенных проблем, вызывающих боли вверху живота: - язвенная болезнь желудка;
- желчная колика;
- острый и хронический панкреатит.
Язвенная болезнь желудка
Лечение гастрита и язвенной болезни желудка является достаточно сложной задачей. Прежде всего, необходимо выяснить возможную причину этих патологий. Важно знать, ассоциированы ли они с инфекцией Helicobacter pylori или нет. Если микроб присутствует, к основному лечению добавляют курс антибиотикотерапии. В целом же в лечении язвенной болезни обычно используют широкий спектр препаратов, снижающих кислотность и уменьшающих секрецию желудочного сока. На фоне приема этих препаратов боли проходят. Если удается избавиться и от инфекционного агента, это является залогом того, что болезнь, скорее всего, не обострится в будущем. Также важным компонентом лечения является диета. Ее соблюдение чаще всего уменьшает боли.
Лечение неосложненной язвенной болезни можно проводить на дому. Госпитализация может понадобиться при сильном обострении болей или при наличии осложнений. Лечением пациента на дому обычно занимается семейный врач.
Комплексное лечение пациентов с язвенной болезнью желудка
| Схема лечения | Рекомендуемые препараты | Режим приема
(суточные дозы) | Цель применения |
| Схема 1 | Лансопразол | 30 мг 2 раза | Выбирают один из препаратов. Цель – понижение кислотности желудка через уменьшение выработки соляной кислоты. |
| Омепразол | 20 мг 2 раза |
| Пантопразол | 40 мг 2 раза |
| Рабепразол | 20 мг 2 раза |
| Ранитидин висмут цитрат | 400 мг 2 раза | Уменьшает выработку желудочного сока и активность фермента пепсина. |
| Кларитромицин | 500 мг 2 раза | Антибиотики против инфекции Helicobacter pylori. |
| Амоксициллин | 1000 мг 2 раза |
| Схема 2 | Лансопразол | 30 мг 2 раза | Выбирают один из препаратов. Цель – понижение кислотности желудка через уменьшение выработки соляной кислоты. |
| Омепразол | 20 мг 2 раза |
| Пантопразол | 40 мг 2 раза |
| Рабепразол | 20 мг 2 раза |
| Ранитидин висмут цитрат | 400 мг 2 раза | Уменьшает выработку желудочного сока и активность фермента пепсина. |
| Кларитромицин | 500 мг 2 раза | Выбирают либо метронидазол, либо тинидазол в комбинации с кларитромицином. Цель – уничтожение бактерии H. pylori, если анализ обнаружил ее после лечения по схеме 1. |
| Метронидазол | 500 мг 2 раза |
| Тинидазол | 500 мг 2 раза |
| Схема 3 | Лансопразол | 30 мг 2 раза | Выбирают один из препаратов. Цель – понижение кислотности желудка через уменьшение выработки соляной кислоты. |
| Омепразол | 20 мг 2 раза |
| Пантопразол | 40 мг 2 раза |
| Рабепразол | 20 мг 2 раза |
| Висмута субцитрат коллоидный | 120 мг 4 раза | Уменьшение выработки желудочного сока. |
| Метронидазол | 500 мг 3 раза | Одновременно оба препарата для избавления от H. pylori. |
| Тетрациклин | 500 мг 4 раза |
В данных схемах лечения на устранение боли направлены именно повторяющиеся препараты. Это ингибиторы протонной помпы, блокирующие выработку соляной кислоты в клетках. Эффект от их применения ощутим уже через несколько дней. При гастритах (
в том числе не связанных с инфекцией H. pylori) назначается один из этих препаратов на усмотрение лечащего врача. Также при сильных болях могут быть назначены специальные гели (
альмагель, фосфалюгель и др.), предохраняющие слизистую оболочку желудка.
Диета при гастрите и язвенной болезни основывается на следующих принципах: - Дробное питание. Пищу следует принимать 5 – 6 раз в день небольшими порциями, чтобы избежать переполнения желудка. Тогда боль после еды будет меньше, а пища переварится лучше.
- Исключение приправ. Большинство приправ (в том числе соль в большом количестве) добавляется в пищу не только для улучшения вкусовых качеств, но и для увеличения выделения желудочного сока. При гастрите или язве это только усугубит состояние пациента, а боли усилятся.
- Исключение твердой пищи. Твердая пища может механически раздражать слизистую оболочку кишечника, вызывая боли. Поэтому рекомендуется во время обострения питаться в основном супами, кашами и другой мягкой пищей.
- Оптимальная температура пищи. Температура подаваемых пациенту блюд должна варьировать от 15 до 55 градусов (в том числе чая, молока или других напитков). В противном случае не только усилятся боли в животе, но и замедлятся процессы заживления, и процесс лечения затянется.
- Исключение трудноперевариваемой пищи. К такой пище можно отнести большинство сырых овощей и фруктов, свежий белый хлеб, говядину (особенно жареную). Мясо рекомендуется подавать хорошо отваренным или приготовленным на пару тонкими кусочками, чтобы оно было как можно более мягким. Можно готовить котлеты, тефтели и другие блюда из мясного фарша. Однако в целом количество мяса в меню следует ограничить.
- Исключение факторов, усиливающих выделение желудочного сока. Из продуктов питания таким действием обладают кофе и некоторые сорта черных чаев. Их употребление, особенно на голодный желудок, может спровоцировать сильный приступ боли.
- Исключение алкоголя. Алкоголь оказывает прямое угнетающее действие на процесс регенерации клеток в слизистой оболочке. Кроме того, он обжигает область язвы, где слизистая оболочка разрушена. Вопреки распространенному заблуждению, он не дезинфицирует язву (в кислой среде желудка микробы и так не выживают), а просто необоснованно раздражает слизистую оболочку и вызывает боль.
- Сбалансированное питание. Язвенная болезнь – не повод уменьшать общее количество калорий, потребляемых в сутки. Просто следует разделить пищу на большее количество порций. В рацион обязательно должны входить мясо, каши, овощи (в виде супов), молочные продукты. Это обеспечит поступление в организм витаминов, необходимых для скорейшего рубцевания язвы.
Лечение по данной схеме может длиться несколько недель (
реже – несколько месяцев). После этого обычно происходит рубцевание язвы, и боли проходят. Однако ни одна схема лечения не может дать гарантии, что язва не откроется вновь в будущем. Это зависит в большей степени от самого пациента и его образа жизни (
соблюдение диеты, отказ от алкоголя и курения). При неэффективности медикаментозного лечения или развитии осложнений возможно оперативное лечение. Его тип и варианты проведения операции определяются локализацией язвы. Однако даже после удаления части желудка в местах наложения швов в будущем могут появиться новые язвы, если не была определена и устранена причина болезни.
Желчная колика
Желчная колика, которая возникает вследствие желчнокаменной болезни или, реже, вследствие других заболеваний желчного пузыря, является временным явлением. Однако боль может быть очень интенсивной, поэтому первостепенной задачей является именно устранение болевого синдрома. Поскольку боль в данном случае возникает из-за спазма гладкой мускулатуры, в качестве первой помощи используют спазмолитические средства (
в основном – М-холиноблокаторы). Они расслабляют мышцы и быстро снимают боль.
Наиболее эффективными спазмолитиками в данном случае будут следующие препараты: - атропина сульфат;
- скополамина гидробромид;
- аэрон;
- гоматропина гидробромид.
Обычные противовоспалительные или болеутоляющие средства в данном случае будут не так эффективны. Они несколько уменьшат восприятие боли, в то время как ее источник останется. Притупление болей может привести к тому, что больной не почувствует остро разрыва желчного пузыря. Перитонит, который разовьется вслед за этим, является куда более серьезной проблемой. Расслабление же гладких мышц практически исключает подобное осложнение.
В долгосрочной же перспективе необходимо лечение основного заболевания, которое вызвало желчную колику. Чаще всего для медикаментозного растворения камней в желчном пузыре используют препараты урсодезоксихолевой и хенодезоксихолевой кислоты. Они обладают свойством растворять камни при длительном применении (
обычно – месяцы). Однако не всем пациентам подходит данный метод лечения. При большом количестве камней, больших размерах, а также в зависимости от их химического состава врач может посоветовать хирургическое лечение. Чаще всего оно сопряжено с удалением всего желчного пузыря. Тогда риск повторения колик устраняется полностью и навсегда. Холецистэктомия (
удаление желчного пузыря) также необходима при любых осложнениях желчнокаменной болезни.
В последние годы также практикуется инструментальное дробление камней с помощью ультразвуковых волн. Однако данный метод также не является идеальным. Далеко не всегда удается полностью избавиться от камней. Кроме того, существует риск повторного их образования в будущем.
Острый и хронический панкреатит
Лечение хронического панкреатита обычно проводится на дому. В случае обострения или внезапного приступа острого панкреатита необходима срочная госпитализация. Медикаментозное лечение имеет ограниченную эффективность при остром панкреатите. Часто необходимо хирургическое вмешательство. Медикаментозное же лечение направлено на снижение выработки ферментов поджелудочной железой, обезболивание (
обычно комбинацией из наркотических и ненаркотических препаратов), внутривенное вливание поддерживающих растворов.
Чаще всего при остром панкреатите используют следующие медикаменты: - меперидин внутримышечно по 50 – 100 мг каждые 4 часа для устранения болей;
- сандостатин (октреотид) подкожно по 100 мкг трижды в сутки для снижения выработки пищеварительных ферментов в железе;
- панкреатин 0,5 г внутрь – перед едой для нормального переваривания и усвоения пищи.
Также необходима госпитализация пациента, аспирация (
высасывание) содержимого желудка и тщательный контроль за его состоянием. В тяжелых случаях может понадобиться искусственная вентиляция легких и другие реанимационные мероприятия.
При хроническом панкреатите важным компонентом лечения является соблюдение диеты. При обострении болезни рекомендуется голодание в течение нескольких суток (
минимальное количество пищи). Затем постепенно добавляют те продукты, которые наиболее легко усваиваются. К нормальному питанию при остром панкреатите пациент возвращается только через несколько недель. Для профилактики обострений перед приемом большого количества тяжелой пищи принимают
панкреатин или другие препараты, содержащие ферменты поджелудочной железы.
Особенности болей вверху живота
![]()
Как уже говорилось выше, боль вверху живота не является специфичным симптомом. Значительно легче обнаружить причину болезни, если рассматривать ее в сочетании с другими симптомами. Тогда круг возможных патологий сильно сужается. Иногда такие особенности болевого синдрома позволяют заподозрить правильный диагноз, только проанализировав жалобы пациента. Далее будут рассмотрены наиболее распространенные сочетания болей вверху живота с другими симптомами и жалобами.
Почему болит верх живота и тошнит?
Тошнота является весьма распространенным симптомом при заболеваниях ЖКТ. В сочетании с болью в верхней части живота, она с высокой степенью вероятности говорит о патологии желудка, кишечника, поджелудочной железы или печени. Именно эти органы, как отмечалось выше, обычно связаны с болями. В некоторых случаях тошнота также появляется при патологиях нервной системы, но при них, как правило, нет болей в животе. Также тошнота может быть связана с интоксикацией (
пищевым отравлением).
Сочетание болей в верхней части живота и тошноты может встречаться при следующих патологиях: - гастрит;
- панкреатит;
- гепатит;
- язвенная болезнь;
- холецистит;
- пищевые отравления.
Как правило, симптомы в этих случаях появляются после приема пищи. Это дает нагрузку на пораженный орган, и нарушения в его работе становятся более заметными.
Почему возникла острая боль вверху живота?
Появление внезапной острой боли в животе почти всегда связано с острой хирургической патологией. Как правило, это осложнение или внезапное обострение какого-либо хронического заболевания. Наиболее острая боль возникает при раздражении брюшины либо при ощутимом массовом поражении тканей. Также очень острая боль возникает при быстром расширении капсулы печени.
Острая, порой невыносимая боль вверху живота характерна для следующих патологий: - перфорация язвы желудка – боль возникает из-за попадания кислого содержимого желудка на брюшину;
- острый панкреатит – вследствие воспалительного процесса в поджелудочной железе в брюшную полость попадают ферменты, расщепляющие белки (протеолитические ферменты);
- желчная колика – из-за спазма гладких мышц желчного пузыря (обычно при застревании камня);
- перфорация кишечника – боль в верхней части брюшной полости может появиться при перфорации ободочной кишки (чаще вследствие опухоли);
- перитонит – при массивном воспалении брюшины;
- разрыв печени – из-за быстрого образования гематомы внутри органа и растяжения капсулы.
Также сильные боли характерны для злокачественных новообразований, например, для рака желудка. Однако в этом случае они обычно нарастают, а не появляются внезапно. Независимо от того, в каком месте возникла боль, следует сразу же вызвать скорую помощь. Самостоятельная транспортировка пациента в больницу может быть опасной. Только врачи в состоянии решить, какую именно помощь следует оказать пациенту на месте, а также как именно бороться с болевым синдромом.
Почему болит вверху живота и понос?
Как боль в животе, так и диарея (
понос) является весьма распространенным симптомом в медицинской практике. Однако нарушения переваривания и всасывания пищи, которые вызывают диарею, с большой степенью вероятности указывают на проблемы именно с органами ЖКТ. Другими словами, сужается круг причин.
Возможными причинами диареи и болей вверху живота являются следующие патологии: - язвенная болезнь желудка – нарушения переваривания пищи в желудке ведут к ее плохому всасыванию в кишечнике, отчего и возникает диарея;
- панкреатит – при воспалении поджелудочной железы (обычно хроническом) орган не выделяет достаточное количество пищеварительных ферментов;
- холецистит – нарушения оттока желчи приводят к тому, что жиры не усваиваются в кишечнике;
- синдром раздраженного кишечника – вызван сопутствующими нервными расстройствами или неправильным питанием (иногда стрессом), но боли при этом разлитые по всему животу, а эпизоды диареи чередуются с запорами.
Наиболее частой же причиной диареи и сопутствующих болей в животе являются пищевые отравления. Диарея обусловлена непосредственным действием микробов или их токсинов. Попадая в желудочно-кишечный тракт, они нарушают процесс переваривания и всасывания пищи. Всасывание же микробных токсинов на уровне слизистой оболочки вызывает болезненные спазмы гладких мышц кишечника. Следует отметить, что боли при таких отравлениях могут локализоваться не только в верхней части живота, но в других областях. Кроме того, в тяжелых случаях (
в зависимости от типа и количества микробов) пациенты могут жаловаться на рвоту, температуру, головные и мышечные боли,
слабость.
Почему болит верх живота и температура?
Температура является универсальной реакцией организма на различные патологические (
а иногда и физиологические) процессы. Данный симптом появляется при раздражении терморегуляционного центра в головном мозге особыми веществами – пирогенами. Пирогены образуются в результате ряда биохимических реакций под действием микробных токсинов, провоспалительных агентов, некоторых гормонов. В результате мозг дает команду для распада химических соединений в тканях с выделением энергии, и температура тела повышается.
В сочетании с болью в животе температура обычно говорит о воспалительном процессе, или, реже, о пищевом отравлении. Однако существуют и другие, более редкие причины, вызывающие подобную комбинацию симптомов. Во всех случаях приходится считаться с возможностью острого воспалительного процесса, представляющего потенциальную угрозу для жизни пациента.
Наиболее серьезными причинами повышения температуры и болей вверху живота являются следующие патологии: - гастрит – температура обычно субфебрильная, редко выше 38 градусов;
- язвенная болезнь желудка – температура может быть различной, при осложнениях – иногда и более 38 градусов;
- острый панкреатит – температура варьирует в широких пределах, может быстро меняться;
- пищевые отравления – температура может быть до 39 градусов и выше в зависимости от типа микроорганизмов и их количества, попавшего в организм;
- эпидемический паротит (свинка) – боли в животе на фоне температуры появляются при осложнении – вирусном панкреатите (встречается редко у невакцинированных детей).
При появлении температуры и болей в животе не рекомендуется принимать обезболивающие препараты, так как они могут исказить типичную для того или иного заболевания картину. При сильных болях следует сразу обратиться к врачу или вызвать «скорую». Высокую температуру (
выше 38,5 градусов) можно сбить один раз. Но если она не спадает, также нужно обратиться к специалисту для уточнения причины данных симптомов.
Почему болит верх живота и спина?
Сочетание болей вверху живота и в спине чаще всего связано с острыми патологическими процессами в органах задней части брюшной полости. Иногда причиной являются также патологические процессы на уровне позвоночника. В целом существует не так уж много заболеваний, которые вызывают подобное сочетание болей. Следует обратить внимание на характер и последовательность появления симптомов. Это поможет в определении причин.
Вызывать боли одновременно вверху живота и в спине могут следующие патологии: - Искривления позвоночника. Иннервация многих органов, мышц и участков кожи идет через спинномозговые нервы. Их корешки выходят в местах соединения позвонков. Они могут ущемляться при различных искривлениях позвоночника (например, на фоне остеохондроза или сколиоза). Тогда возможно сочетание болей в спине и животе приблизительно на одном уровне.
- Почечная колика. Чаще всего почечная колика вызвана движением камней при мочекаменной болезни (нефролитиаз). Боли при данном заболевании могут быть очень разнообразными. Наиболее типичны боли в пояснице с соответствующей стороны. Реже могут появляться также боли вверху и сбоку живота.
- Перфорация язвы желудка. Если язва, расположенная на задней стенке желудка, образует сквозное отверстие, происходит раздражение брюшины. Внезапно возникает сильная боль вверху живота, отдающая в спину.
- Острый панкреатит. Для острого панкреатита характерны опоясывающие боли, захватывающие эпигастрий, подреберья и отдающие в область поясницы.
- Желчная колика. При спастическом сокращении гладких мышц желчного пузыря боль чаще всего локализуется в верхней части живота, ближе к правому подреберью. Однако она может также отдавать в нижнюю часть живота, спину или плечо.
Из вышеперечисленных причин в первом случает боли будут не такими интенсивными, а их появление чаще всего будет связано с поворотами туловища, изменением положения тела. В остальных же случаях речь идет об острой, порой невыносимой боли, которая требует срочной квалифицированной помощи.
![]()
Почему болит верх живота при беременности?
![]()
Беременность является физиологическим состоянием организма женщины, а не патологией. Однако перестройки в организме в этот период зачастую провоцируют обострение различных хронических заболеваний и появление новых патологий. Некоторые из них могут стать причиной болей в верхней части живота.
Предпосылками для развития и обострения различных патологий во время беременности являются следующие изменения: - Гормональные перестройки. Для фиксации оплодотворенной яйцеклетки внутри матки, развития плаценты и нормального течения беременности в организме начинают вырабатываться особые гормоны. Они отчасти влияют на работу различных органов.
- Изменения в иммунной системе. Растущий плод, разумеется, не воспринимается материнским организмом как чужеродная ткань, однако его присутствие все равно требует некоторой адаптации иммунной системы. Во время беременности иммунная защита ослабевает, что становится предпосылкой для заражения различными инфекциями.
- Механические перестройки. Рост плода в животе в первом триместре не сильно затрудняет работу соседних органов. Однако на втором и особенно третьем триместрах просто увеличение плода в размерах создает определенные проблемы. В частности, петли кишечника смещаются несколько вверх, могут пережиматься некоторые сосуды. Все это способствует обострению хронических болезней и возникновению острых состояний.
- Интоксикация. Материнский организм является во время беременности как бы системой жизнеобеспечения для растущего плода. Он не только питает ребенка, но и принимает все продукты его жизнедеятельности. Весьма распространенной проблемой является токсикоз, при котором в крови матери накапливаются различные токсины.
В таких условиях частое обострение различных заболеваний является вполне очевидным. Непосредственно же боли вызваны обычно воспалительным процессом (
например, при гастрите или панкреатите), растяжением тканей (
при скоплении газов в сдавленных петлях кишечника), спазмом мышц (
при желчной или кишечной колике). При отравлении, например, также идет речь о спазме мышц, вызванном попаданием токсина.
В целом боли вверху живота чаще всего вызваны следующими заболеваниями: - гастрит – воспаление слизистой оболочки желудка;
- токсикоз беременных (но боли в животе – не обязательный симптом);
- желчная колика – как правило, при обострении желчнокаменной болезни (камни приходят в движение по мере роста плода);
- панкреатит – воспаление поджелудочной железы, как правило, идет обострение хронического панкреатита;
- аппендицит – воспаление червеобразного отростка (из-за подвижности слепой кишки в третьем триместре аппендикс поднимается вверх, и боль может отдавать в область правого подреберья);
- кишечная колика – болезненное сокращение гладких мышц в стенках кишечника (может быть разлитое по всему животу, а не только вверху).
Также замечено, что во время беременности из-за нарушений в работе иммунной системы могут обостриться некоторые аутоиммунные заболевания (
например, болезнь Крона). Часть из них прямо или косвенно поражает желудочно-кишечный тракт. Существует и ряд заболеваний с наследственной предрасположенностью, которые часто впервые проявляются у женщин во время беременности. К ним, например, относится порфирия. Боль при данном заболевании может быть очень сильной, но локализуется чаще вокруг пупка (
вверх может лишь отдавать).
При каких болезнях болит верх живота под ребрами?
![]()
Верхняя часть брюшной полости отчасти располагается под реберными дугами. Это объясняется куполообразной формой диафрагмы, мышцы, разделяющей брюшную и грудную полость. Для некоторых патологий органов в верхнем этаже брюшной полости характерны боли в правом или левом подреберьях. Такая локализация зачастую помогает поставить диагноз, так как сужает круг возможных причин. Прежде всего, необходимо разобраться, какие же органы находятся в области подреберий.
Под левой реберной дугой располагается селезенка, которая чаще всего и вызывает характерные боли. Также здесь находится кардиальная часть желудка, петли кишечника, а несколько позади – хвост поджелудочной железы и левая почка. Под правой реберной дугой практически все пространство занимает печень. На границе нижнего ребра спереди располагается желчный пузырь (
под печенью), а снизу и позади – правая почка. В большинстве случаев боли в правом подреберье вызваны заболеваниями печени и желчного пузыря.
Болевые ощущения в подреберьях обычно тянущие и тупые, а не острые. Это объясняется тем, что боль вызвана растяжением капсулы органа (
если речь идет о печени) или увеличением органа (
селезенка). Острая боль может возникнуть лишь при резком увеличении органа, когда капсула быстро растягивается, либо при разрыве органа.
Чаще всего боли в подреберьях вызваны следующими патологиями: - Гепатиты. Гепатитом называется воспаление печени. Оно может быть вызвано некоторыми токсинами либо вирусами (реже – бактериями). Во всех этих случаях появляется дискомфорт или умеренная продолжительная боль, связанная с увеличением печени и растяжением ее капсулы.
- Разрыв печени. Сопровождается невыносимой болью в правом подреберье. Капсула органа обычно не разрывается, но сама ткань печени повреждается, и возникает кровотечение внутри органа. Из-за этого капсула быстро растягивается, вызывая сильнейшие боли. Разрыв печени всегда является результатом тупой травмы (сильный удар, резкая остановка движения при ДТП).
- Желчнокаменная болезнь. Заболевание связано с образованием в желчном пузыре камней, которые травмируют слизистую оболочку органа и вызывают боли. Также может произойти закупорка выводящего протока желчного пузыря, из-за чего в органе скапливается желчь. При сокращении гладких мышц в стенках возникает острая боль примерно на уровне нижнего ребра справа (ближе к центральной линии живота). Такая боль называется желчной коликой.
- Увеличение селезенки. Данный синдром не всегда сопровождается болями. Он может быть следствием быстрого усиления кровообращения (например, при нагрузке без разминки, беге и др.). Также селезенка может увеличиваться при различных инфекционных заболеваниях и одновременно с патологиями печени (из-за застоя крови в селезеночной вене, которая направляется к печени).
Также боли в подреберьях могут быть вызваны другими, более редкими причинами, не связанными напрямую с органами, расположенными в этой области. Например, увеличение селезенки и болезненность в левом подреберье может отмечаться при некоторых гематологических заболеваниях (
заболеваниях кроветворной системы). Также боль может отдаваться в левое подреберье при атипичном болевом синдроме, сопровождающем инфаркт миокарда (
чаще задней стенки сердца). Иногда боль в подреберье пациенты путают с болью в межреберных мышцах. Такие боли возникают при
межреберной невралгии (
например, при искривлениях позвоночника или опоясывающем лишае).
Почему у ребенка болит верхняя часть живота?
![]()
Большинство причин, вызывающих боли вверху живота у взрослых, актуальны и для детей. Специфичных же причин, не встречающихся у взрослых, не так уж много. Проблема чаще всего заключается в том, что маленькие дети не могут точно указать, где у них болит, или сообщить о характере боли. Из-за этого значительно усложняется постановка правильного диагноза.
Возможными причинами болей в верхней части живота у детей являются: - Гастрит. Гастритом называется воспаление слизистой оболочки желудка. В подростковом возрасте это чаще всего связано с неправильным питанием. В более раннем же возрасте могут встречаться наследственные формы этого заболевания. Боли локализуются примерно по центру живота вверху, «под ложечкой».
- Гепатит. Чаще всего дети болеют инфекционными гепатитами, особенно гепатитом А (болезнь Боткина). Инфекция передается с загрязненной пищей. Вирус поражает клетки печени, вызывает их воспаление и увеличение органа в целом. Это может сопровождаться умеренными болями (а иногда и просто дискомфортом) в правом подреберье.
- Увеличение селезенки. Селезенка реагирует на множество различных процессов в организме, в которые вовлечены клетки крови или иммунная система. При многих инфекционных заболеваниях наблюдается увеличение этого органа. Боль появляется редко, более характерно чувство дискомфорта в левом подреберье.
- Физическая нагрузка. Для детей избыточная физическая нагрузка часто связана с болями в правом и/или левом подреберье. Это объясняется тем, что кровь начинает быстрее циркулировать, питая мышцы, а селезенка и печень не успевают приспособиться к новым условиям. Боль возникает после длительной нагрузки (длительный бег на выносливость). В этом случае речь не идет о каком-либо заболевании. Просто следует дать ребенку отдохнуть, а нагрузки в будущем увеличивать постепенно.
- Отравления. В отличие от взрослых, дети не всегда понимают важность употребления свежих продуктов. Обыкновенные пищевые отравления (стафилококковым токсином и др.) могут вызывать сильные боли вверху живота. Параллельно наблюдается слабость, иногда – рвота, диарея. Маленькие же дети, оставшиеся без присмотра, могут отравиться бытовой химией. Тогда боль будет вызвана химическим ожогом слизистой оболочки пищевода и желудка.
- Непереносимость некоторых веществ. Пищеварительная система маленьких детей сильно отличается от пищеварительной системы взрослых. В частности, речь идет об отсутствии некоторых ферментов. Таким образом, пища, которую взрослые переваривают нормально, может стать проблемой для детского организма и проявиться болями в животе. Также встречается врожденная непереносимость некоторых веществ (белка глютена, молочного сахара лактозы и др.). Одним из возможных симптомов при несоблюдении диеты будут боли вверху живота.
В то же время существует ряд заболеваний, которые могут вызвать боль в верхней части живота у взрослых, но почти не встречаются у детей. Обычно это болезни, появляющиеся из-за длительного воздействия неблагоприятных факторов. Например, инфаркт миокарда или язва желудка могут быть связаны с длительным курением, неправильным питанием, злоупотреблением алкоголем. Речь идет о долгих годах вредных привычек, поэтому у детей данные заболевания не встречаются. На образование камней в желчном пузыре также уходит обычно много лет, поэтому желчнокаменная болезнь более характерна для людей старше 40 лет.
У новорожденных и грудных детей существует еще много возможных патологий, которые могут проявляться болями в животе. Часто они связаны с определенными врожденными особенностями организма, которые проявляются как раз в первые месяцы или годы жизни.
Следует отметить, что боль вверху живота (
особенно резко возникшая и сильная) может указывать на весьма серьезные заболевания, требующие немедленной врачебной помощи. Поэтому при появлении данного симптома необходимо показать ребенка врачу-педиатру (
а в случае острой боли – хирургу). Например, весьма распространенный аппендицит тоже может в первые часы вызывать боль не справа внизу, а в верхней части живота. Подобная миграция боли часто сбивает родителей с толку.
Почему появляются боли в верхней части живота после еды?
![]()
Зависимость болей в животе от приема пищи является очень важной особенностью болевого синдрома, которую ни в коем случае нельзя оставлять без внимания. Дело в том, что такая зависимость прямо указывает на вовлечение желудочно-кишечного тракта (
ЖКТ) в патологический процесс. Это сильно сужает круг возможных причин и облегчает диагностику.
Для определения причины болей необходимо обратить внимание на следующие особенности: - Зависимость от вида пищи. После твердой пищи, например, часто появляются боли при гастрите или язвенной болезни желудка. Это объясняется механическим раздражением слизистой оболочки. Также боль может появиться, например, после кислой или соленой пищи. При чрезмерном употреблении жиров могут появляться боли в правом подреберье. Это говорит о том, что желчный пузырь не справляется со своими функциями (в норме именно желчь помогает усваивать жирную пищу). Боли в эпигастрии (по центру живота) после употребления алкоголя могут указывать на панкреатит. Таким образом, нужно обратить внимание, после какой именно пищи боли становятся сильнее.
- Зависимость от времени. В норме пищевой комок, формирующийся еще в ротовой полости, проходит все отделы ЖКТ за определенное время. То есть, пищевод, например, пища проходит за 3 – 10 минут (медленнее при наличии проблем). Боли, соответственно, появятся за грудиной примерно в это время. При язвенной болезни желудка боль появляется через полчаса или час. В это время пища раздражает поврежденный участок слизистой оболочки. При язве двенадцатиперстной кишки боль в верхней правой части живота появляется лишь через час или полтора после еды.
- Зависимость от качества. При пищевых отравлениях почти всегда можно связать появление болей вверху живота с употребление просроченных продуктов.
Таким образом, можно заключить, что боли вверху живота после еды чаще всего вызваны язвенной болезнью желудка и двенадцатиперстной кишки, панкреатитом (
воспаление поджелудочной железы), холециститом (
воспаление желчного пузыря). При гастрите (
воспаление слизистой оболочки желудка без локальных дефектов) боль после еды не так характерна. Чаще боль, наоборот, появляется на голодный желудок. Попадание же пищи снижает кислотность желудка и успокаивает боль. Однако существуют и исключения, зависящие от вида болезни.
При злокачественных опухолях желудка характер боли может быть различным. Она чаще всего появляется именно после еды, но четкой зависимости все же не прослеживается. Боль может быть и постоянной.
Следует отметить, что появление боли именно после еды еще и исключает целый ряд различных патологий. В основном это заболевания, которые не связаны с органами ЖКТ, но тоже проявляются болями в верхней части живота.
Если боли в верхней части живота появляются только после еды, то можно исключить следующие причины: - болезни позвоночника – тут боль обычно зависит от положения тела и движений;
- инфаркт миокарда – боль появляется после физической нагрузки;
- межреберная невралгия – боль может быть спровоцирована простудными заболеваниями;
- гематологические заболевания – нет четкой зависимости болей от еды или других факторов;
- болезни мышц – чаще связаны с напряжением мышц, движениями.
В целом же регулярное появление болей после еды чаще всего говорит о наличии определенных проблем, поэтому оставлять данный симптом без внимания нельзя. Следует обратиться к врачу-гастроэнтерологу или терапевту (
врачу общего профиля), чтобы провести необходимые обследования и выяснить причину болей.
Какие есть народные средства, если болит живот вверху?
![]()
Боли в верхней части живота являются распространенным симптомом, который знаком каждому человеку. Распространенность данной проблемы может навести на ошибочную мысль о том, что за этими болями не стоит никакая серьезная патология. Однако в медицине к болям в животе относятся крайне настороженно. Существует очень много различных причин, которые могут вызывать данный симптом, и некоторые из них представляют серьезную угрозу для здоровья пациента.
Именно поэтому использование народных средств в лечении болей вверху живота строго запрещается. Большинство пациентов не придает значения даже сильным болям. Они находят варианты лечения народными средствами, активно их применяют (
чаще всего безуспешно) и тратят время, которое могло быть использовано для диагностики проблемы и квалифицированной помощи.
Использование народных средств при болях в животе не рекомендуется по следующим причинам: - Большинство лекарственных растений обладает весьма узким спектром действия. Некоторые из них могут, например, снизить кислотность желудка и уменьшить боли при гастрите или язвенной болезни, другие – снять спазм мышц. Но универсального средства нет. При каждой патологии боль вызвана определенным механизмом. Поэтому до постановки диагноза велика вероятность, что выбранное народное средство попросту окажется неэффективным и не уменьшит боли.
- Многие пациенты принимают настои или отвары и ожидают видимого эффекта от них в течение нескольких часов или дней. В то же время такие острые состояния как перфорация язвы желудка или разрыв желчного пузыря требуют немедленного хирургического вмешательства. Промедление даже на час может поставить под угрозу жизнь пациента.
- Также большинство лекарственных трав обладают сравнительно медленным эффектом. Это объясняется низкой концентрацией активных веществ в любых отварах или настоях. При острой сильной боли (например, при желчной колике) ни одно народное средство не устранит боль. Фармакологические же препараты обладают гораздо более сильным и быстрым эффектом. Именно поэтому они должны быть использованы для снятия сильного болевого синдрома. Народные же средства могут использоваться при длительном лечении, в сочетании с фармацевтическими средствами.
- Народные средства направлены в основном на устранение функциональных нарушений. Боли же могут быть вызваны структурными нарушениями (стеноз привратника желудка, язва желудка и др.). В этих случаях основным методом лечения будет оперативное вмешательство, а традиционные методы лечения никак не смогут притупить боль.
Тем не менее, при лечении некоторых заболеваний можно использовать ряд рецептов
народной медицины. Однако при этом пациент должен обязательно знать свой диагноз, а лечение должно быть согласовано со специалистом. В этом случае народная медицина будет способствовать выздоровлению в целом. При этом средства, перечисленные ниже, не будут направлены именно на устранение появившейся боли.
Народные средства при некоторых заболеваниях, вызывающих боли вверху живота
| Заболевание | Народное средство | Способ приготовления | Режим приема |
| Гастрит | Сок алоэ с медом | На полстакана теплого сока необходимо 100 г меда. Мед размешивают до полного растворения. | По 1 чайной ложке трижды в день за 15 минут до еды в течение месяца. |
| Сок пустырника | Молодой пустырник хорошо промыть кипяченой водой и выжать сок. | Трижды в день по 1 чайной ложке, запивая небольшим количеством воды. |
| Язвенная болезнь | Отвар картофеля | Хорошо вымытый неочищенный картофель варят до готовности. Воду отфильтровывают и пьют, остудив (не солить). | По полстакана трижды в день натощак. |
| Облепиховый сок и масло | Готовят самостоятельно или приобретают в магазинах. | Сок – по 50 мл трижды в день, за час до еды. Масло – после сока по 1 чайной ложке. |
| Желчнокаменная болезнь | Настой рябины | Берут 50 г ягод на литр крутого кипятка. Настаивание длится 4 часа. | Настой пьют по 1 стакану трижды в день за 5 – 10 минут до еды. |
| Отвар горца змеиного | Корневище горца змеиного хорошо промывают, мелко нарезают и кидают в кипящую воду на 15 минут. На 1 л необходимо 2 столовые ложки корневища. Через 10 минут после приготовления отвар процеживают и остужают. | Принимать по 2 столовые ложки отвара за полчаса до еды. |
| Панкреатит | Проросший овес | Проросший овес промывают и смалывают в муку. Ее заливают холодной водой и кипятят 2 минуты. Затем остужают, не процеживая. Процеживают перед употреблением. | Пьют свежим (хранить не более 24 часов) по 20 – 30 мл маленькими порциями в течение дня. |
Таким образом, народные средства играют определенную роль в лечении некоторых заболеваний брюшной полости. Однако при появлении болей в животе сверху следует помнить, что роль эта второстепенная, и до постановки правильного диагноза и назначения основного лечения прибегать к нетрадиционной медицине опасно.