![]() Боль в локте
Боль в локте – это признак поражения локтевого сустава и/или тканей, расположенных рядом с ним (
мышц, связок, сухожилий, нервов и др.). Поражение структур и тканей локтя приводит к их воспалению, одним из проявлений которого и являются болевые ощущения. Боли в локте очень часто встречаются при различных патологиях локтевого сустава (
например, артрите, ушибе, вывихе, синовите и др.). Болевой синдром также характерен для заболеваний тканей, размещенных на некотором расстоянии вне локтевого сустава. Такое нередко наблюдается при эпикондилите (
воспаление места прикрепления мышц к плечевой кости),
бурсите (
воспаление околосуставной сумки),
растяжении связок и др.
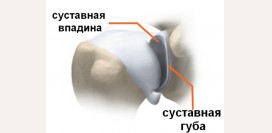
Анатомия области локтя
![]()
Локтевая область – это место стыка между костями предплечья (
локтевой и локтевой), расположенных ниже и костью плеча (
плечевая кость) - сверху. Соединение этих костей, формирует локтевой сустав, задняя часть которого (
вместе с другими анатомическими структурами, располагающимися вне сустава) условно называется локтем.
С наружной стороны локтевой сустав покрывают связки, которые сохраняют форму сустава, мышцы, которые участвуют в осуществлении движений не только в области локтя, но и кисти руки. Между вышеперечисленными структурами располагаются сосуды, нервы и околосуставные сумки. Самыми наружными тканями локтевой зоны являются
кожа и подкожная клетчатка, которые покрывают ее (
зону) со всех сторон и продолжаются на соседние области предплечья и плеча.
В области локтя имеются следующие анатомические структуры: - кожа и подкожная клетчатка;
- мышцы и мышечные сухожилия;
- околосуставные сумки;
- связки;
- локтевой сустав;
- сосуды и нервы.
Кожа и подкожная клетчатка
Кожа – это самая поверхностная ткань, которая покрывает сверху все остальные структуры, располагающиеся в локтевой зоне. Кожный покров состоит из эпидермиса, дермального слоя (
дермы) и подкожно-жировой клетчатки. Эпидермис – это многослойная тканевая структура, образующаяся за счет наложения друг на друга разных слоев (
роговой, блестящий, зернистый, шиповатый, базальный) клеток.
Глубже эпидермиса располагается дермальный слой (
дерма), который, в основном, состоит из соединительной ткани, нервный окончаний и сосудов, кровоснабжающих кожу на всем ее протяжении. Также из дермы произрастают придатки кожи – волосы, потовые и сальные железы. За дермой сразу следует подкожно-жировая клетчатка, состоящая их жировых отложений.
Кожа локтевой области довольно тонкая, она не имеет развитого подкожно-жирового слоя, поэтому даже поверхностные ушибы, имеющие место при травмах, могут приводить к серьезным повреждениям структур, находящихся непосредственно под кожей. Например, при легких ушибах локтя может сильно повреждаться локтевой нерв, проходящий под кожей вблизи локтевого отростка.
Мышцы и мышечные сухожилия
Мышцы – это те анатомические образования, которые приводят в движение части тела человека. Эти образования состоят из соединенных между собой мышечных клеток. Мышцы, расположенные в локтевой зоне, в основном, имеют продольную структуру, вытянуты в длину и относятся к скелетным мышцам. Большинство из них имеют два конца, представленных мышечными сухожилиями (
структуры, состоящие из соединительной ткани), которые, собственно говоря, и прикрепляются к костям.
Для того чтобы мышцы осуществляли свою функцию, один их конец должен прикрепляться к основной кости, а другой к той кости, которая должна перемещаться относительно основной. Также немало важной составляющей мышечной работы является нормальная нервная иннервация самих мышц, которая и заставляет эти образования сокращаться.
В области локтя прикрепляются мышцы как плеча, так и предплечья. Мышцы плеча способствуют движениям предплечья относительно плеча, то есть движениям в самом локтевом суставе. Мышцы предплечья регулируют движение кисти, а также вращение самого предплечья (
вращательные движения, осуществляемые в локтевом суставе) вокруг вертикальной оси. Мышцы плеча и предплечья делятся на группы в зависимости от их расположения и конкретной функции, которую они выполняют.
В зоне локтя прикрепляются следующие группы мышцы плеча: - мышцы разгибатели (локтевая мышца, трехглавая мышца плеча и др.);
- мышцы сгибатели (двуглавая мышца плеча, плечевая мышца и др.).
Мышц предплечья намного больше, чем плечевых, они располагаются в несколько слоев и прикрепляются к различным участкам костей, образующих локтевой сустав.
Выделяют следующие группы мышц предплечья, начинающихся в области локтя: - Передняя группа мышц. Эта группа мышц, которая преимущественно состоит из мышц сгибателей кисти руки. К ней, например, относят локтевой сгибатель запястья, лучевой сгибатель запястья, поверхностный сгибатель пальцев и др.
- Задняя группа мышц. Задняя группа мышц предплечья, в целом, состоит из мышц разгибателей (локтевой разгибатель запястья, разгибатель указательного пальца, разгибатель мизинца, разгибатель пальцев и др.).
- Латеральная группа мышц. Основная часть мышц этой группы отнесена к разгибателям запястья (длинный и короткий разгибатели запястья).
Околосуставные сумки
Околосуставные сумки представляют собой мягкие полые образования из соединительной ткани. По своей анатомической структуре они напоминают суставную капсулу, но отличаются от нее тем, что не содержат каких-либо соединяющихся костей и расположены на некотором расстоянии от сустава.
Околосуставные сумки – это полые и маленькие структуры, которые содержат синовиальную жидкость. Эти структуры упруги и препятствуют трению между твердыми (
кости) и более мягкими тканями (
мышцы, связки), что значительно понижает травматизацию последних при осуществлении каких-либо движений в локтевом суставе. В области локтя расположены межкостная локтевая, лучелоктевая и локтевая подкожная околосуставные сумки.
В диагностике болей в локте больший интерес представляет как раз локтевая подкожная околосуставная сумка, так как именно это образование очень часто воспаляется и служит источником болевого синдрома и отечности в локтевой зоне. Эта сумка расположена между кожей и локтевым отростком локтевой кости.
Локтевой сустав
Локтевой сустав по своей внутренней организации является одним из самых сложных суставов в организме человека. Он образуется при помощи одномоментного соединения трех костей – лучевой, плечевой и локтевой. Плечевая кость – основа плечевой области руки, которая находится между плечом (
та часть руки, которая соединяется с туловищем) и локтем.
Лучевая и локтевая кости относятся к костям предплечья, то есть той зоны руки, которая находится между началом кисти и локтем. Эти обе кости в зоне предплечья располагаются практически параллельно друг другу и находятся в одной плоскости, причем лучевая кость расположена с латеральной стороны (
наружная боковая), а локтевая - с медиальной (
внутренняя боковая).
Таким образом, локтевой сустав формируется за счет соединения двух нижних костей предплечья (
лучевой и локтевой) и одной кости плеча (
плечевая кость).
Сложность локтевого сустава состоит не в том, что его образует соединение трех костей, а в том, что сначала, перед его (
сустава) формированием, эти кости объединяются отдельно друг с другом, то есть происходит образование более мелких суставов. Таких суставов всего три (
плечелучевой, плечелоктевой, лучелоктевой суставы). И название их полностью совпадает с названием костей. Например, плечелучевой сустав образован соединением плечевой кости с лучевой костью предплечья и т. п.
В состав локтевого сустава входят следующие мелкие суставы: - плечелоктевой сустав;
- плечелучевой сустав;
- проксимальный (верхний) лучелоктевой сустав.
Плечелоктевой сустав Плечелоктевой сустав образован соединением локтевой вырезки локтевой кости и блоком плечевой кости. Локтевая вырезка представляет собой углубление (
в виде ковша) на проксимальном (
верхнем) конце локтевой кости, ограниченное сзади локтевым отростком (
который, собственно, и прощупывается на локте), спереди – венечным отростком локтевой кости и снизу – телом локтевой кости. Блок плечевой кости – это костная структура (
костный вырост) неправильной и цилиндрической формы, расположенная с медиальной (
внутренней боковой) стороны на нижнем (
дистальном) конце плечевой кости.
Плечелоктевой сустав относится к виду блоковидных винтообразных суставов, поэтому движения в этом суставе осуществляется преимущественно по фронтальной оси (
разгибание и сгибание).
Следует упомянуть еще одну структуру, которую можно прощупать на локте, но уже с внутренней стороны от локтевого отростка. Ей является медиальный (
внутренний боковой) надмыщелок – костный вырост плечевой кости. К нему прикрепляются сухожилия мышц сгибателей кисти.
Кроме медиального надмыщелка существует также латеральный (
внешний боковой), который также является костным выростом плечевой кости. К латеральному надмыщелку крепятся мышцы разгибателей кисти. Данный надмыщелок можно свободно пропальпировать пальцами справа (
то есть снаружи) от локтевого отростка.
Плечелучевой сустав Соединение головки мыщелка плечевой кости и суставной ямки на головке лучевой кости, формирует плечелучевой сустав. Головка мыщелка плечевой кости – костный вырост, локализованный с правой стороны на нижнем конце плечевой кости. Данная головка размещена ниже латерального (
внешнего бокового) надмыщелка (
его можно прощупать с внешней от локтевого отростка стороне) плечевой кости и служит его продолжением.
Суставная ямка головки лучевой кости представляет собой костную структуру вогнутой формы, расположенную на вершине головки лучевой кости, которая является верхним ее (
лучевой кости) концом. Плечелучевой сустав по своей механике является шаровидным и в нем возможны движения вдоль фронтальной (
сгибание и разгибание) и вертикальной (
вращение) осей.
Проксимальный (верхний) лучелоктевой сустав Проксимальный (
верхний) лучелоктевой сустав сформирован прикреплением боковой части головки лучевой кости к лучевой вырезке локтевой кости. Данная вырезка находится на латеральной (
наружной боковой) поверхности локтевой кости и обращена к головке (
верхний конец) лучевой кости. Лучевая вырезка локтевой кости имеет углубленную и продольную форму, благодаря чему она охватывает часть головки лучевой кости, образуя вместе с ней цилиндрической формы сустав.
Движения в проксимальном лучелоктевом суставе возможны лишь вокруг вертикальной оси, что существенно облегчает пронацию (
вращение предплечья вовнутрь) и супинацию (
вращение предплечья кнаружи) предплечья руки.
Все три сустава (
плечелучевой, плечелоктевой, лучелоктевой) в локтевой зоне тесно соприкасаются между собой и покрыты общей суставной капсулой, которая представляет собой образование из соединительной ткани, состоящее из нескольких слоев. Первым и самым внутренним слоем суставной капсулы является синовиальная оболочка, которая вырабатывает некоторое количество жидкости, смазывающей суставные поверхности (
концы соединяющихся между собой костей, покрытые гиалиновым хрящом) соприкасающихся костей. Двумя наружными слоями представлены соединительные ткани, имеющие более плотную и жесткую структуру, чем синовиальный слой. Они выполняют защитную функцию.
Суставная капсула - это ткань, которая в виде мешка обволакивает концы костей, входящих в локтевой сустав. Верхние ее концы прикрепляются к плечевой кости, а нижние вплетаются в костную ткань локтевой и лучевой костей, таким образом, чтобы их суставные поверхности полностью оказались в полости сустава.
Связки
Связки – это прочные и упругие соединительнотканные анатомические структуры, основной функцией которых является укрепление соединения костей в суставе и препятствие тем суставным движениям, которые выходят за рамки физиологических. Все вместе взятые связки формируют единый суставной аппарат локтевого сустава, который располагается с наружной стороны от суставной капсулы.
Связочный аппарат локтевого сустава состоит из следующих связок: - локтевая боковая связка;
- лучевая боковая связка;
- кольцевая связка;
- квадратная связка.
Локтевая боковая связка Локтевая боковая (
коллатеральная) связка укрепляет плечелоктевой сустав и находится с медиальной стороны над суставом. Она состоит из нескольких пучков соединительнотканных волокон, начинающихся на медиальном (
внутреннем боковом) надмыщелке плечевой кости, следующих вниз и заканчивающихся у краев локтевой вырезки.
Лучевая боковая связка Лучевая боковая (
коллатеральная) связка включает два пучка волокон, состоящих из соединительной ткани и берущих начало в районе латерального (
наружного бокового) надмыщелка плечевой кости. На начальных этапах волокна этих пучков идут вместе, но затем, в области головки лучевой кости, они разделяются (
или раздваиваются), охватывают головку этой кости спереди и сзади и следуют к лучевой вырезке локтевой кости, к которой они и прикрепляются. Таким образом, происходит крепкое скрепление плечелучевого, а также лучелоктевого суставов одной лучевой боковой связкой.
Кольцевая связка Кольцевая связка имеет горизонтальное положение и начинается на передней поверхности лучевой вырезки локтевой кости. Затем она следует спереди по поверхности головки лучевой кости, огибая ее с латеральной стороны, эта связка заканчивается на заднем крае лучевой вырезки локтевой кости. Таким образом, кольцевая связка в виде кольца охватывает и плотно удерживает головку лучевой кости в лучелоктевом суставе.
Квадратная связка Квадратная связка локализуется чуть ниже кольцевой связки. Она также соединяет и укрепляет между собой локтевую и лучевую кости. Начало квадратная связка берет у нижнего края лучевой вырезки локтевой кости. Далее ее пучки следуют диагонально вниз в сторону лучевой кости (
внешнюю боковую сторону) и там прикрепляются к ее шейке – образование на лучевой кости, располагающееся между головкой (
ее концом) и телом (
основная часть) кости.
Сосуды и нервы
Через локтевую область проходят важные сосуды и нервы, которые не только кровоснабжают и иннервируют эту область, но и двигаются дальше к остальным частям руки. Основными артериальными сосудами, которые можно обнаружить в локтевой зоне, являются плечевая, локтевая, лучевая, глубокая плечевая, а также возвратная межкостная артерии.
Главными нервными стволами (
нервами), проходящими в локтевой зоне, являются срединный, локтевой и лучевой нервы. Отток венозной крови из локтевой зоны обеспечивается плечевой, локтевой и лучевой венами.
Какие структуры могут воспаляться в локте?
![]()
Воспалительный процесс (
или воспаление) – это комплекс реакций (
отек, появление боли, покраснение, нарушение функции) организма, возникающих в ходе повреждения тканей. Вид воспаляемой структуры локтя в полной мере зависит от причины, которая наносит повреждение в этой зоне и вызывает там анормальные изменения и разрушения анатомической целостности.
В локте могут воспаляться следующие структуры: - Кожа и подкожная клетчатка. Кожа и подкожная клетчатка очень часто воспаляются при травматических повреждениях локтя (ушибах, переломах костей локтя, вывихах локтевого сустава).
- Мышцы и мышечные сухожилия. Мышцы и мышечные сухожилия воспаляются как при травмах локтя (переломах, вывихах, ушибах), так и при различных патологиях локтевого сустава (опухоль, артрит, остеомиелит, эпикондилит). Эти структуры не повреждаются в первую очередь, а в большинстве случаев воспаляются вторично.
- Связки. Связки подвергаются воспалению при их травматическом растяжении, а также при различных артритах, остеоартрозе локтевого сустава и др.
- Локтевой сустав. Поражение и воспаление структур локтевого сустава при разных его заболеваниях (например, артрите, остеоартрозе, остеомиелите, синовиальном хондроматозе, пирофосфатной артропатии и др.) играет главенствующую роль в появлении болей в локте.
- Околосуставные сумки. Воспалению в локте также могут подвергаться околосуставные сумки. Например, самым распространенным воспалительным заболеванием является локтевой бурсит, когда воспаляется локтевая подкожная околосуставная сумка локтевого сустава.
- Сосуды и нервы. Сосуды и нервы воспаляются при травмах локтя (ушибах, вывихах, переломах), опухолях, деформирующих патологиях локтевого сустава (остеоартрозе, артрите и др.).
Подпишитесь на Здоровьесберегающий видеоканал


Основные причины болей в локте
![]()
Боли в локте преимущественно вызывают болезни структур (
хрящей, костей, суставной капсулы) локтевого сустава. Например, болевые ощущения часто наблюдаются при артритах, остеоартрозе, пирофосфатной артропатии локтевого сустава. Патологиями, которые поражают внесуставные анатомические образования локтевой зоны и вызывают в ней боли, являются локтевой бурсит, эпикондилит, растяжение связок и др.
В основе развития самих причин болей (
то есть заболеваний), возникающих в локте, лежат различные инфекционные, аутоиммунные, онкологические, генетические, метаболические, травматические факторы. Например, появление вывиха или перелома костей локтя связано с травмой этой зоны, развитие инфекционного артрита локтевого сустава было бы невозможно, если в развитии этой патологии не поучаствовали бы болезнетворные
микробы.
Для некоторых патологий характерна мультифакториальная природа (
одновременное воздействие нескольких факторов) происхождения (
например, опухоль, аутоиммунный артрит, синовиальный хондроматоз и др.). Существуют патологии локтевой области, которые имеют место при нарушении обменных процессов внутри организма и также провоцируют болезненность в локте, например, пирофосфатная артропатия, синовит.
Присутствие генетической предрасположенности (
генетический фактор) к некоторым заболеваниям делает человека уязвимым к таким патологиям как опухоли локтя, интермиттирующий гидрартроз локтевого сустава, остеоартроз.
Длительные физические нагрузки (
травматический фактор) локтевого сустава приводят к нарушению питания суставных хрящей, развитию в нем воспалительных процессов и появлению остеоартроза, бурсита, синовита, артрита, интермиттирующего гидрартроза.
Существуют следующие основные причины, которые могут вызывать боли в локте: - синовит;
- растяжение связок локтя;
- перелом костей локтя;
- вывих локтевого сустава;
- артрит локтевого сустава;
- остеоартроз локтевого сустава;
- остеомиелит костей локтя;
- синовиальный хондроматоз локтевого сустава;
- опухоли локтевого сустава;
- интермиттирующий гидрартроз локтевого сустава;
- пирофосфатная артропатия локтевого сустава;
- ушиб локтевого сустава;
- локтевой бурсит;
- эпикондилит.
Диагностика причин болей в локте
![]()
Диагностика причин болей в локте, в целом, состоит из применения клинических (
анамнез, внешний осмотр, пальпация), лучевых (
рентгенография, компьютерная томография и др.) и лабораторных (
общий анализ крови, биохимический анализ крови и др.) методов исследований. Выбор и назначение каждого диагностического метода должен быть обусловлен предполагаемой причиной болей в локте, которою подозревает лечащий врач во время анализа жалоб пациента.
Методы диагностики причин болей в локте
| Название метода | Принцип метода | В диагностике каких патологий локтя может применяться данный метод? |
| Анамнез | Анамнез – это сбор сведений о симптомах болезни, ее течении, факторах, способствовавших развитию патологии. Эти сведенья врач получает при расспросе пациента. | Для всех патологий локтя. |
| Внешний осмотр | Внешний осмотр представляет собой оценку анатомической структуры локтевой зоны, при ее визуальном и пальцевом обследовании. | Для всех патологий локтя. |
| Рентгенография | Рентгенография – это диагностический метод, основанный на облучении исследуемой пораженной области локтя при помощи рентгеновского излучения и позволяющий получить достоверную информацию о внутренних структурах локтя. | Для всех патологий локтя. |
| Компьютерная томография | Принцип компьютерной томографии схож с принципом рентгенографии. Однако данный метод является точнее и информативнее. | Для всех патологий локтя (за исключением растяжения связок и вывиха). |
| Магнитно-резонансная томография | Этот метод основан на облучении локтевой зоны специальным электромагнитным излучением. При этом в момент облучения тело пациента должно находиться в постоянном магнитном поле. | - артрит;
- остеоартроз;
- опухоли.
|
| Контрастирование полости локтевого сустава | Принцип данного метода состоит во введении контрастного вещества в полость локтевого сустава и оценки его распределения в этом суставе. При наличии патологии такое вещество кроме полости сустава еще проникает и в окружающие сустав ткани. | |
| Ультразвуковое исследование | Это исследование основано на облучении интересующей врача области с помощью ультразвуковых волн. | - артрит;
- интермиттирующий гидрартроз;
- ушиб;
- локтевой бурсит.
|
| Сцинтиграфия | Сцинтиграфия заключается во введении в организм безвредных радиоактивных фармацевтических препаратов и анализа их распределения в локте. | |
| Диагностическая пункция сустава или околосуставной сумки локтя | Пункция сустава применяется для элиминации (удаления) патологической жидкости, скопившейся в локте. | - синовит;
- артрит;
- интермиттирующий гидрартроз;
- синовиальный хондроматоз;
- бурсит.
|
| Микробиологическое исследование | Данное исследование нужно для подтверждения инфекционной природы патологии локтя. | - синовит;
- синовиальный хондроматоз;
- интермиттирующий гидрартроз;
- артрит;
- бурсит.
|
| Лабораторное исследование жидкости локтевого сустава | Лабораторное исследование жидкости локтевого сустава помогает оценить ее характер и основные свойства, что просто необходимо для выявления причины болей в локте. | - интермиттирующий гидрартроз;
- синовит;
- артрит;
- бурсит;
- синовиальный хондроматоз.
|
| Иммунологическое исследование крови | Применение иммунологического исследования помогает оценить состояние иммунитета пациента, а также обнаружить патологические молекулы (например, аутоиммунные антитела) или инфекционные частицы, или антитела к инфекции, вызвавшей боли в локте. | |
| Общий анализ крови | Общий анализ крови – это рутинное и важное исследование, необходимое для предоставления общих данных о состоянии основных компонентов крови. | - синовит;
- артрит;
- остеомиелит;
- опухоли.
|
| Биохимический анализ крови | Биохимический анализ крови дает лечащему врачу информацию о биохимических веществах, содержащихся в плазме крови и которые могут меняться в зависимости от вида патологии локтя. | |
| Артроскопия локтевого сустава | Артроскопия локтевого сустава – это метод эндоскопического обследования этого сустава, позволяющий ввести диагностический зонд (специальная трубка с камерой на конце) в его полость. | - синовит;
- артрит;
- синовиальный хондроматоз;
- пирофосфатная артропатия;
- остеоартроз;
- опухоли;
- интермиттирующий гидрартроз;
|
| Биопсия локтевого сустава | Биопсия (взятие участка ткани) локтевого сустава может осуществляться в ходе проведения артроскопии этого сустава. | - синовиальный хондроматоз;
- синовит;
- артрит;
- пирофосфатная артропатия;
- остеоартроз;
- опухоли;
- интермиттирующий гидрартроз.
|
К каким врачам стоит обратиться, если болит локоть?
![]()
При травмах локтя как можно скорей следует обратиться к врачу-травматологу. Во всех других случаях за медицинской помощью лучше отправиться к семейному врачу. Этот врач относится к первичному звену медицинской системы. В его обязанности входит консультация пациента, первичная диагностика и выявление существующей патологии, оказание необходимой лечебной помощи (
конечно, в тех объемах, которые он может самостоятельно оказать пациенту), а также рекомендация пациенту врача более узкого профиля.
К узкопрофильным врачам относятся следующие виды специалистов: - Врач-онколог. Врач-онколог занимается диагностикой и лечением опухолей локтя.
- Невролог. Невролог лечит неврологические заболевания, которые связаны с поражением нервов, проходящих через локтевую зону.
- Ортопед. Врач-ортопед занимается коррекцией различных деформаций локтевого сустава, которые иногда возникают при остеоартрозе, артрите, опухолях и др.
- Ревматолог. Ревматолог – это тот специалист, который занимает распознаванием и лечением разнообразных воспалительных заболеваний локтя.
- Травматолог. Этот врач занимается диагностикой и лечением тех недугов, которые наблюдаются после различных травм (перелом костей локтя, вывих локтевого сустава, растяжение связок и др.).
Ко всем вышеперечисленным специалистам можно обратиться напрямую, однако эффективным это будет лишь при условии, что пациенту заведомо известно какая у него патология. Во всех остальных случаях пациент просто потеряет бесценное время и силы, так как присутствует очень большой риск, что врач, к которому он (
пациент) обратился, не сможет ничем помочь ему, кроме как оказать первую помощь (
если это необходимо) и направить его к другому специалисту.
Синовит
![]()
Синовит представляет собой заболевание суставов, при котором воспаляется внутренний слой суставной капсулы (
синовиальная оболочка) и в полости локтевого сустава накапливается патологическая жидкость. Скопление жидкости в полости сустава приводит к его увеличению, ограничению движений, появлению болевых ощущений. Воспалительные процессы в синовиальной оболочке также способствуют развитию болевого синдрома, который еще сильнее усиливается при сгибании или разгибании в локте. При данной болезни локоть болит не так сильно как, например, при переломе или вывихе сустава. Синовит чаще сопровождается чувством сдавления, распирания, дискомфорта в локтевом суставе при осуществлении в нем движений. В некоторых случаях при синовитах может наблюдаться повышение
температуры тела.
Синовит локтевого сустава наиболее часто наблюдается при его травматизации, аллергическом, аутоиммунном, инфекционном поражении (
вирусами, бактериями, паразитами).
Какие структуры повреждены?
При синовите локтевого сустава наблюдается поражение синовиальной оболочки его суставной капсулы, а также накопление выпота (
жидкости в суставе) различного характера (
серозного, гнойного, кровяного и др.), который нарушает и блокирует нормальную анатомическую механику суставных движений.
К какому доктору обратиться?
При травмах локтевого сустава следует обратиться к врачу-травматологу. Если симптомы синовита возникли внезапно без какой-либо понятной и объяснимой причины, то в таких случаях рекомендуется отправиться к врачу-ревматологу.
Диагностика синовита
Диагностика синовита в основном состоит из клинической оценки жалоб пациента, лабораторного изучения патологической жидкости, полученной при диагностической пункции локтевого сустава, а также использовании лучевых методов диагностики (
рентгенологического исследования, компьютерной томографии).
Методы диагностики синовита локтевого сустава
| Название диагностического метода | Зачем применяется данный метод? |
| Анамнез | Сбор анамнеза необходим для обнаружения специфичных синовиту симптомов, а также установления причины его вызвавшей. |
| Внешний осмотр | При внешнем осмотре оценивают анатомическую структуру локтя, его размеры, устанавливают наличие патологических образований, отека тканей или других изменений локтевой зоны. |
| Рентгенография | Данные методы используются для визуализации внутренней структуры локтевого сустава, оценки целостности внутри и внесуставных образований. При синовите нередко обнаруживают увеличение в размерах сустава, скопление в его полости жидкости, утолщение суставной капсулы, отек периартикулярного (околосуставного) пространства. |
| Компьютерная томография |
| Артроскопия | Используется для детальной визуализации внутренней структуры локтевого сустава, взятия биопсии (кусочка ткани синовиальной оболочки) и установления причины, которая послужила инициатором синовита. |
| Пункция локтевого сустава | Применяется для удаления жидкости из полости локтевого сустава. |
| Лабораторное исследование выпота локтевого сустава | Лабораторное исследование выпота локтевого сустава необходимо для установления причины, вызвавшей синовит. С этой целью в патологической жидкости, взятой при пункции локтевого сустава, определяют ее прозрачность, биохимический состав, оценивают количество и характер клеток и др. |
| Общий анализ крови | Используется для определения количества лейкоцитов, скорости оседания эритроцитов, показатели которых обычно повышены при инфекционных синовитах. |
| Иммунологическое исследование крови | Иммунологическое (серологическое) исследование крови чаще применяется при подозрении на инфекционную природу синовита локтевого сустава с целью выявления частиц болезнетворных микробов, циркулирующих в кровяном русле по сосудам. |
| Микробиологический анализ | Применяется для обнаружения в патологическом материале (при биопсии, пункции сустава), взятом от пациента, патогенных возбудителей (микробов) синовита. |
Получив результаты обследований, лечащий врач может точно установить этиологию (
причину) возникновения синовита. Все синовиты, которые могут встречаться в локтевом суставе принято делить на виды, отличающиеся друг от друга происхождением.
Выделяют следующие основные виды синовитов локтевого сустава: - Инфекционный синовит. Данный вид синовита появляется вследствие повреждения синовиальной оболочки различными микробами, которые проникли в локтевой сустав.
- Аутоиммунный синовит. Аутоиммунный синовит имеет место при поражении иммунной системой клеток синовиальной оболочки локтевого устава.
- Травматический синовит. Такой синовит появляется при травмах локтевой области и нередко ассоциируется с поражением других анатомических структур локтя.
- Аллергический синовит. Аллергический синовит – это результат чрезмерного ответа организма на аллерген. Он возникает как осложнение при аллергических реакциях. Его патогенетический механизм (механизм развития) основан на аутоиммунных реакциях.
- Дисметаболический синовит. Возникает при болезнях, связанных с нарушением обмена веществ (подагре, псевдоподагре, сахарном диабете и др.).
- Эндокринный синовит. Этот синовит возникает как осложнение заболеваний различных эндокринный желез (щитовидной, паращитовидной, надпочечников и др.).
- Генетический синовит. Генетический синовит вызван дефектами в генетическом аппарате клеток синовиальной оболочки. Такие дефекты вызывают нарушение развития внутреннего слоя капсулы сустава и способствуют появлению различных ее структурных аномалий.
Возможно ли лечение дома?
Перед тем как прибегать к лечению синовита дома нужно сначала установить его причину и степень тяжести в лечебном учреждении. При скоплении патологического выпота (
жидкости) в суставе, требуется немедленная его аспирация (
высасывание) при помощи лечебной пункции. Далее патологическую жидкость направляют в лабораторию для установления причины поражения синовиальной оболочки. Установив причину, лечащий врач отправляет пациента домой и назначает ему медикаментозное лечение.
Как лечится синовит в домашних условиях?
Лечение синовита зависит от причины его вызвавшей. Инфекционный синовит лечат
антибиотиками. При травматическом, генетическом и аутоиммунном синовитах применяют противовоспалительные средства. В борьбе с аллергическим синовитом хорошо помогают
антигистаминные препараты и противовоспалительные средства. Лечение эндокринного и дисметаболического синовитов основано на устранении эндокринных заболеваний, которые послужили их (
синовитов) причиной.
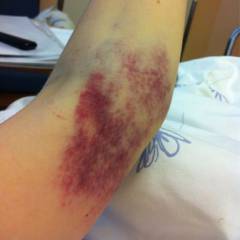
Растяжение связок локтя
![]()
Растяжение связок локтя – это патология, характеризующаяся нарушением первичной структуры связок и возникающая в результате частичного разрыва соединительнотканных волокон, входящих в их состав. Причиной такого разрыва служат внезапные и резкие движения в локтевом суставе, которые превышают по объему нормальные анатомические.
Обычно растяжение связок локтя имеет место при спортивных травмах, которые возникают во время спортивных тренировок, игр. Иногда сильный травматизм локтевого сустава может сопровождаться полным разрывом одной или нескольких связок. Разрыв связочного аппарата локтя часто ассоциируется с переломами или вывихами его костей.
Основными симптомами растяжения связок локтя являются боль и отек тканей в месте локализации поврежденной связки. При сильных растяжениях также в месте поражения можно обнаружить участок сине-фиолетового цвета – гематому (
синяк), которая является наружным проявлением локального подкожного кровотечения.
Болевые ощущения, появляющиеся при данной патологии, являются не такими сильными, как при переломах или вывихах, они усиливаются при пальпации или попытки осуществить какое-либо движение в локтевом суставе. Деформации локтевого сустава при растяжении связок не наблюдается, а активные и пассивные движения в нем, как правило, нарушены частично.
Какие структуры повреждены?
При растяжении связок локтя происходят микроразрывы соединительных волокон, из которых состоят связки. Иногда при растяжении связок локтя могут повреждаться мелкие сосуды (
в таких случаях имеет место подкожное кровотечение), а также воспалятся окружающие ткани – мышцы, подкожная клетчатка, кожа. Если эта патология ассоциируется с переломом или вывихом костей локтя, то весьма вероятно, что дополнительно повреждены суставная капсула, окружающие мышцы, их сухожилия, нервы, суставные хрящи, сосуды.
К какому доктору обратиться?
При появлении слабых или умеренных болей в области локтевого сустава после физических занятий стоит обратиться к травматологу. Обычно именно такие боли и являются признаком растяжения связок локтя. Чрезвычайно сильные болевые ощущения больше характерны для разрыва связок, вывиха или перелома костей локтевого сустава, диагностикой и лечением которых также занимается травматолог.
Диагностика растяжения связок локтя
Растяжение связок локтя, в большинстве случаев, не сопровождается каким-либо изменением анатомической структуры локтевого сустава. Поэтому изменения характерные для данной патологии часто не видны невооруженным глазом. Однако иногда этот недуг может сопровождаться отеком окружающих связку тканей и/или образованием синяка на поверхности кожи.
Для диагностики растяжения связок локтя применяют следующие методы: - Анамнез. Сбор анамнеза помогает лечащему врачу установить причину, повлекшую за собой появление растяжения связок локтя, выяснить жалобы пациента, определить наличие сопутствующих дополнительных болезней.
- Внешний осмотр. Внешний осмотр необходим для выявления локализации болевого синдрома, оценки функционирования локтевого сустава и наличия повреждения тканей как в самом суставе, так и за его пределами.
- Рентгенография. Осуществление рентгенографии необходимо для исключения возможных переломов или подвывихов костей локтевого сустава.
По результатам клинического и рентгенографического исследований врач может сделать вывод о том, какие именно связки поражены в локтевом суставе, какова степень их повреждения. Также он может выявить наличие или, наоборот, отсутствие неблагоприятных осложнений – переломов, вывихов и др.
Существуют следующие виды растяжения связок локтя: - растяжение боковой (коллатеральной) локтевой связки;
- растяжение боковой (коллатеральной) лучевой связки;
- растяжение кольцевой связки локтя;
- одновременное растяжение нескольких связок локтя.
Возможно ли лечение растяжения связок локтя дома?
Лечение растяжения связок локтя в домашних условиях возможно при неосложненных и легких формах этой патологии. Поэтому перед попытками самостоятельно лечения настоятельно рекомендуется проконсультироваться у травматолога, который, собственно говоря, может подтвердить наличие именно данной патологии, определить ее тяжесть и выяснить существуют или нет какие-либо осложнения, требующие хирургического вмешательства.
Как лечится растяжение связок локтя в домашних условиях?
Домашнее лечение растяжение связок локтевого сустава основано на некоторых принципах, которые включают комбинированное применение медикаментозных средств вместе с уменьшением движений в зоне пораженного локтя.
Выделяют следующие принципы лечения растяжения связок локтя: - Прием противовоспалительных средств. Противовоспалительные средства используются для уменьшения болевого синдрома, спадения отечности тканей и устранения воспалительных процессов. Наиболее часто в этих целях назначают нестероидные противовоспалительные препараты (ибупрофен, аспирин и др.). Их используют при выраженных болях в локте и сильном его отеке.
- Иммобилизация (обездвиживание) локтевого сустава. Иммобилизация локтевого сустава достигается путем бинтования его специальным эластичным бинтом. Рекомендуется также сделать повязку из бинта или косынки через плечо и носить ее несколько дней.
- Уменьшение активных движений в пораженном суставе. Пациенту необходимо как можно меньше осуществлять различные движения в локтевом суставе и предоставить ему полный покой. Чем меньше будет использовать этот сустав пациент, тем быстрее заживут пораженные связки, и тем скорее пройдут болевые ощущения и дискомфорт в пораженной области.
- Наложение холода на пораженный локоть. В первые сутки, когда пациент получил растяжение связок локтя, можно использовать холод как средство для снятия отека тканей. Для этого необходимо положить что-нибудь холодное (например, пузырь со льдом) на место травмы.
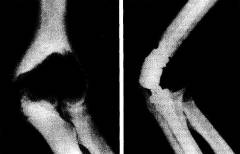
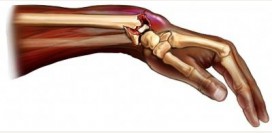
Перелом костей локтя
![]()
Перелом костей локтя является обычным явлением при механической травме (
ударах, падениях, компрессии и др.) локтевого сустава. Этот недуг возникает вследствие нарушения костной структуры костей, входящих в его состав. Такой перелом очень часто встречается при дорожно-транспортных авариях, спортивных тренировках, чемпионатах, его также можно наблюдать при падениях на улице в гололед, бытовых или производственных травмах.
Перелом костей локтя - это патология, для которой характерно появление болей, в области локтевого сустава, часто усиливающихся при нажатии. Поврежденный сустав нередко отечен, вблизи него наблюдаются подкожные кровотечения синюшного цвета, а пациент не может осуществлять активные движения в суставе. Костные отростки, образовавшиеся при переломе, иногда могут быть видны на поверхности кожи. В таких случаях перелом, сопровождается появлением наружного кровотечения и называется открытым.
Какие структуры повреждены?
При данной патологии может возникать перелом одного или нескольких участков костей, которые формируют локтевой сустав. Кроме того переломы костей локтя приводят к образованию острых осколков, которые смещаясь могут повредить соседние структуры локтевого сустава – суставную капсулу, хрящи, мышцы, мышечные сухожилия, связки, артерии и нервы.
К какому доктору обратиться?
При появлении резких болей в зоне локтя, усиливающихся после надавливания и ассоциирующихся с внутренним (
появление синяка) или наружным кровотечением, следует обратиться за медицинской помощью в ближайшее отделение травматологии к врачу-травматологу.
Диагностика перелома костей локтя
Диагностика перелома костей локтя довольна проста и не вызывает больших трудностей.
Она по большей части основана на применении лучевых методов диагностики (
рентгенологическое исследование и компьютерная томография), которые отлично запечатляют на снимках места, образовавшихся в результате травмы костных дефектов.
Для диагностики перелома костей локтя используют следующие исследования: - Анамнез. При получении данных анамнеза устанавливаются специфичные признаки перелома костей локтевой зоны. Особое внимание уделяется причине появления болей и времени, после которого они возникли.
- Внешний осмотр. Внешний осмотр выявляет наличие гематомы или наружного кровотечения вблизи локтя. Также данное исследование обнаруживает отечность и болезненность в локтевом суставе.
- Рентгенография и компьютерная томография. Помогают установить локализацию и вид перелома костей локтя, оценить его тяжесть, наличие возможных осложнений.
В зависимости от количества переломанных костей в локтевом суставе, а также от характера самих переломов, все переломы костей локтевого сустава делят на виды. Определение вида (
перелома) помогает врачу-травматологу выбрать тактику лечения и предотвратить возможные нежелательные осложнения.
Основные виды переломов костей локтя
| Вид перелома | Первая разновидность перелома костей локтя | Вторая разновидность перелома костей локтя | Третья разновидность перелома костей локтя |
| Внутрисуставной перелом одной из костей | Перелом только лучевой кости. | Перелом только плечевой кости. | Перелом только локтевой кости. |
| Внутрисуставной перелом нескольких костей | Простой перелом нескольких костей локтя. | Оскольчатый перелом (перелом, который сопровождается образованием острых костных осколков) нескольких костей локтя. | Смешанный перелом – это перелом, при котором наблюдается оскольчатый и простой переломы одновременно. |
Возможно ли лечение перелома костей локтя дома?
Выбор лечения перелома костей локтя зависит от его вида. Если перелом не сопровождается смещением отломанных участков кости (
то есть является простым), то в таких случаях врач-травматолог накладывает пациенту на пораженную руку гипсовую лангету и выписывает из отделения травматологии. Такую лонгету носят в течение 1 – 2 месяцев. После чего пациент выздоравливает, а гипсовую лонгету снимают с руки.
При переломах со смещением отломанных участков одной или нескольких костей прибегают к их хирургической реконструкции, последовательно соединяя отломки и восстанавливая первичную анатомическую структуру костей локтевого сустава.
Таким образом, лечение перелома костей локтя дома является практически не выполнимой задачей.
Вывих локтевого сустава
![]()
Вывих локтевого сустава представляет собой одну из форм нарушения суставной целостности, при котором происходит нарушение взаимодействия суставных поверхностей костей, формирующих данный сустав, из-за выхода одной кости (
или нескольких) за пределы суставного соединения.
Основными причинами появления вывиха локтевого сустава считают его травматическое повреждение, которое часто возникает при падениях на вытянутую в локте руку или при прямых ударах (
или опять же падениях) на уже согнутый локтевой сустав.
Вывих локтевого сустава сопровождается сильными болевыми ощущениями, возникающими сразу после травмы и отсутствием возможности самостоятельно согнуть или разогнуть руку в локте. У таких пациентов, как правило, заметна анатомическая деформация локтевого сустава, он отечен, болезнен. При пассивных движениях в пораженном суставе отмечается пружинистая ограниченность, при которой происходит обратное возвращение руки при попытке ее сгибания или разгибания в нем (
в зависимости от вида вывиха).
Какие структуры повреждены?
При вывихе локтевого сустава довольно часто происходит разрыв суставной капсулы, различных связок связочного аппарата локтевого сустава, мышечных волокон, повреждение нервов (
срединного, лучевого, локтевого), артерии, суставных хрящей, сухожилий мышц, надкостницы. При таком вывихе нередко встречаются переломы костей (
и их отростков), входящих в состав локтевого сустава (
плечевой, лучевой и локтевой).
К какому доктору обратиться?
При появлении резких болей в зоне локтевого сустава и серьезной его дисфункции, возникших после травмы, следует обратиться за специализированной медицинской помощью к врачу-травматологу.
Диагностика вывиха локтевого сустава
Диагностика вывиха локтевого сустава не вызывает у лечащего врача трудностей, так его появление сопровождается очевидной клинической картиной и результатами рентгенологического исследования, которые подтверждают нарушение анатомической целостности сустава.
Выделяют следующие методы диагностики, применяемые для выявления вывиха локтевого сустава: - Анамнез. Во время сбора анамнеза врач учитывает характерные для вывиха локтевого сустава симптомы (боль, ограниченность подвижности сустава, отечность и др.), наличие механической травмы, повлекшей за собой эту патологию.
- Внешний осмотр. Внешний осмотр включает в себя осмотр наружных покровов области локтевого сустава и определение специфичных вывиху признаков (анатомическая деформация сустава, его отечность, болезненность), выявляемых при пальпации. Внешний осмотр позволяет заподозрить конкретный вид вывиха локтя.
- Рентгенография. Рентгенография – это ключевой метод диагностики вывиха локтевого сустава, помогающий подтвердить наличие данного недуга. Результаты этого исследования достоверно указывают на присутствие вывиха и на его разновидность. Также использование рентгенографии может помочь в выявлении дополнительных патологий (например, переломов костей сустава), которые могут наблюдаться при вывихе локтевого сустава.
- Контрастирование полости сустава. Посредством введения в полость сустава контрастного вещества и последующей его (сустава) рентгенографии удается выявить поражение капсулы и связок сустава.
По результатам обследования пациента врач может диагностировать определенный вид вывиха локтевого сустава. Виды вывихов данного сустава отличаются расположением сместившихся по отношению друг к другу костей, формирующих локтевой сустав.
Существуют следующие виды вывихов локтевого сустава: - Передний вывих. Передний вывих локтевого сустава возникает тогда, когда локоть в момент его травмы находился в согнутом состоянии. При таком вывихе дистальная (нижняя) часть плечевой кости оказывается впереди по отношению к проксимальным (верхним) участкам локтевой и лучевой костей, которые смещаются кзади. Такое смещение создает визуальный обман укорочения предплечья и удлинения плечевого участка руки.
- Задний вывих. Этот вывих появляется при падении на разогнутую в локтевом суставе руку. Он сопровождается смещением плечевой кости кзади по отношению к лучевой и локтевой костям. Предплечье в этом случае оказывается немного длиннее нормы, а плечевая часть руки, наоборот, немного короче.
- Латеральный (внешний боковой) вывих. При латеральном вывихе локтевого сустава имеет место смещение костей предплечья во внешнюю боковую сторону от плечевой кости. Таким образом, одна или обе кости предплечья оказываются с правой стороны от плечевой кости. Правое предплечье и кисть руки при этом вывихе смещены в левую сторону.
- Медиальный (внутренний боковой) вывих. Данный вывих локтевого сустава (как и латеральный вывих) вызывает расширение сустава в поперечной плоскости. Предплечье и кисть руки при этом вывихе смещены в правую сторону, а плечевая кость расположена ближе к туловищу, то есть она смещена в левую.
- Дивергирующий вывих. Дивергирующий вывих представляет собой разъединение лучевой и локтевой костей в локтевом суставе и отдаление их друг от друга.
Возможно ли лечение дома?
Лечение вывиха локтевого сустава в домашних условиях противопоказано, так как оно требует, во-первых, предварительного подтверждения его наличия (
посредством диагностических методов), во-вторых, определения его вида (
передний вывих, задний вывих и др.) и, в-третьих, грамотного вправления костей под местной анестезией сустава, которое может сделать только специально обученный врач. Поэтому нельзя самостоятельно пытаться вправлять или каким-то другим способом лечить данный вывих, а следует обратиться за медицинской помощью в отделение травматологии.
Артрит локтевого сустава
![]()
Артрит локтевого сустава – это патология, сопровождающаяся воспалением его различных структур. Она характеризуется появлением болей, отечностью сустава, нарушением его функции, скоплением патологической жидкости в полости сустава. При отсутствии медикаментозного лечения длительно активный артрит вызывает деформацию суставных поверхностей локтевого сустава и еще большее нарушение его функции.
Воспалительный процесс при артрите является первопричиной появления болей в отличие от артроза локтевого сустава, при котором наблюдается сначала нарушение развития хрящевой ткани, ну а затем и возникновение воспаления в ней и соответственно в самом суставе.
Причиной артрита может быть инфекция, аутоиммунное поражение, интоксикации, аллергические реакции, травма и др.
Какие структуры повреждены?
Основными структурами, которые поражаются при артрите локтевого сустава, являются суставные хрящевые поверхности плечевой, локтевой и лучевой костей, участвующих в образовании этого сустава. Кроме них может также поражаться синовиальная оболочка, суставная капсула, связки локтевого сустава, близлежащие сухожилия мышц, нервы, сосуды.
К какому доктору обратиться?
При появлении болей в области локтя можно обратиться к семейному врачу. Он более детально рассмотрит жалобы пациента и посоветует ему обратиться за квалифицированной медицинской помощью к определенному специалисту, который будет в состоянии провести диагностику артрита и выписать необходимое лечение. Если нет возможности напрямую обратиться к семейному врачу, то можно отправиться к врачу-ревматологу.
Диагностика артрита локтевого сустава
Основной трудностью в медицинской диагностике артрита локтевого сустава является не определения его наличия, а причины его вызвавшей. Так как именно ее установление и служит отправным пунктом в назначении эффективного лечения. Для выяснения причины артрита используются разнообразные методы диагностики.
Методы диагностики артрита
| Метод диагностики | Признаки артрита |
| Анамнез | Присутствие симптомов характерных для артрита локтевого сустава. Наличие у пациента инфекционных (например, туберкулеза, бруцеллеза, вирусного гепатита и др.), аутоиммунных (например, псориаз, ревматоидный артрит и др.) заболеваний. Длительное употребление пациентом токсичных лекарственных препаратов. |
| Внешний осмотр | При пальпации локтевого сустава наблюдается его увеличение в размерах, локальное повышение температуры кожи над суставом, болезненность и ограничение его функциональных возможностей (сгибание, разгибание). Также при пальпации можно обнаружить патологические образования вблизи сустава, например, опухоли, ревматические узелки и др. |
| Рентгенография | Деструкция суставных хрящей, расширение капсулы сустава, увеличение полости локтевого сустава, отек окружающих тканей (связок, мышц), остеомиелит (воспаление костной ткани костей, формирующих локтевой сустав), деформация сустава. |
| Компьютерная томография |
| Магнитно-резонансная томография |
| Диагностическая пункция сустава | Наличие патологической жидкости в полости сустава. |
| Микробиологическое исследование | Наличие бактерий, вирусов и других микроорганизмов в крови пациента или патологической жидкости, взятой при помощи диагностической пункции. |
| Иммунологическое исследование крови | Наличие частиц микробов (в том числе и их ДНК) в крови пациента либо наличие аутоиммунных антител, характерных для псориаза (антитела к клеткам эпидермиса), ревматоидного артрита (ревматоидный фактор, антинуклеарные, антифиллагриновые антитела и др.), реактивного артрита (антитела к хламидиям, шигеллам, сальмонеллам и др.). |
| Общий анализ крови | При артрите локтевого сустава чаще всего можно наблюдать анемию (повышение количества эритроцитов), лейкоцитоз (повышение количества лейкоцитов), лимфоцитоз (повышение количества лимфоцитов), эозинофилию (повышение количества эозинофилов), повышение скорости оседания эритроцитов (СОЭ), моноцитоз (повышение количества моноцитов). |
| Исследование жидкости сустава | Изменение прозрачности, помутнение синовиальной жидкости, появление в ней лейкоцитов, нейтрофилов, большого количества белка, кристаллов кальция, уратов, гноя. |
| Ультразвуковое исследование | Обнаружение выпота (скопления патологической жидкости) в локтевом суставе. |
Исходя из полученных результатов диагностических исследований, лечащий врач может сделать вывод о причине артрита. В зависимости от причины все артриты локтевого сустава делят на виды.
Выделяют следующие основные виды артрита локтевого сустава: - ревматоидный артрит локтевого сустава;
- псориатический артрит локтевого сустава;
- инфекционный артрит локтевого сустава;
- реактивный артрит локтевого сустава.
Ревматоидный артрит локтевого сустава Ревматоидный артрит локтевого сустава развивается на фоне болезни, которая называется ревматоидным артритом. Для этой патологии характерно поражение нескольких суставов (
особенно суставов пальцев рук) одновременно и локтевой сустав иногда может входить в их число. Ревматоидный артрит – это аутоиммунное заболевание, для которого специфично поражение суставов собственными защитными белками иммунной системы (
иммуноглобулинами), а также иммунными клетками.
Диагностическими критериями, которые могут указывать на наличие у пациента ревматоидного артрита локтевого сустава, являются поражение нескольких суставов одновременно (
в том числе и локтевого), утренняя их скованность, наличие в крови у пациента аутоиммунных антител (
ревматоидный фактор, антинуклеарные, антифиллагриновые антитела и др.), поражение суставных хрящей локтевого сустава и наличие ревматоидных узелков. Последние представляют собой округлые, безболезненные структуры, которые располагаются под кожей рядом с пораженным суставом.
Псориатический артрит локтевого сустава Артрит локтевого сустава может появляться у пациентов страдающих псориазом. Псориаз – это незаразная хроническая болезнь, которая характеризуется возникновением на коже красных пятен, которые нередко шелушатся и имеют тенденцию к объединению.
Чаще всего при псориазе происходит ассоциированное поражение локтевого и других суставов (
в особенности пальцев рук), а также присутствует связь между появлением кожных высыпаний, типичных для псориаза и поражением суставов.
При псориатическом артрите локтевого сустава в крови пациентов можно обнаружить антитела к клеткам эпидермиса, а при рентгенографии локтевого сустава изъязвление его суставных поверхностей и их деформацию.
Инфекционный артрит локтевого сустава Причиной инфекционного артрита локтевого сустава являются различные микроорганизмы, которые случайно попали в его полость и вызвали повреждение его структур. Такой артрит могут вызывать бактерии (
микобактерия туберкулеза, сальмонелла, стафилококк, стрептококк, кишечная палочка и др.), вирусы (
вирусы гепатитов «В» и «С», парвовирусы и др.), глисты.
Инфекционный артрит локтевого сустава представляет собой вторичное проявление основного заболевания и чаще возникает в результате заноса болезнетворных бактерий в полость этого сустава. Данный артрит нередко сопровождается повышением температуры тела, болью в области пораженного сустава, патологическим накоплением в полости сустава жидкости, гноя, нарушением функции сустава и другими симптомами, которые специфичны для основной патологии.
Диагностика инфекционного артрита локтевого сустава основана на лабораторном анализе патологической жидкости, полученной при пункции пораженного сустава, путем определения в ней патогенных микробов. Также при таких артритах часто назначают общий анализ крови (
обнаружение повышения количества лейкоцитов) и иммунологическое исследование (
для выявления микробных частиц, циркулирующих в крови).
Реактивный артрит локтевого сустава Иногда при некоторых инфекциях (
и в частности, при кишечных инфекциях или мочеполовых инфекциях) или после выздоровления от них может возникнуть реактивный артрит локтевого сустава, который является следствием аутоиммунной агрессии организма по отношению к внутрисуставным структурам. Такая агрессия появляется в результате иммунологических нарушений и принятии иммунной системой организма суставных тканей организма за чужеродные частицы микробов. Таким образом, возникающий в этом случае артрит локтевого сустава является негнойным и не вызван попаданием в полость сустава болезнетворных бактерий.
Рентгенологическое исследование при реактивном артрите локтевого сустава выявляет отек суставных и околосуставных тканей, синовит (
воспаление синовиальной оболочки), изъязвление суставных хрящей, периостит (
воспаление надкостницы),
остеопороз (
деминерализация костей). Ультразвуковое исследование выявляет наличие патологической жидкости в полости сустава.
Лабораторное исследование суставного выпота, полученного путем пункции локтевого сустава, не обнаруживает признаков наличия патогенных бактерий, гноя. В крови пациентов с реактивным артритом локтевого сустава зачастую выявляют антитела (
защитные иммунные молекулы) к тем микробам, которые являются (
или в прошлом являлись) причиной
энтерита (
воспаления тонкого кишечника), колита (
воспаление толстого кишечника), а также
уретрита (
воспаление мочеиспускательного канала).
Возможно ли лечение дома?
В большинстве случаев артрит локтевого сустава лечится медикаментозно на дому. Однако всем пациентам все равно необходимо постоянно консультироваться с лечащим врачом в больнице или в поликлинике. Исключением из правил являются те ситуации, когда артрит локтевого сустава обнаруживают в запущенных случаях, когда сустав полностью деформировался. Обычно такое бывает, когда пациент долгое время не обращался за квалифицированной медицинской помощью. В таких случаях необходимо оперативное вмешательство и коррекция структурных нарушений.
Как лечится артрит локтевого сустава в домашних условиях?
Не стоит прибегать к самостоятельным попыткам лечения артрита и в особенности тех случаях, когда он не доказан медицинскими диагностическими исследованиями, так как многие заболевания локтевого сустава очень схожи между собой. Поэтому перед лечением артрита этого сустава, сначала необходимо проконсультироваться с врачом.
Выбор врачом медикаментозного лечения артрита локтевого сустава зависит от причины его вызвавшей, а точнее от самого вида артрита.
Медикаментозное лечение различных видов артрита локтевого сустава
| Вид артрита | Основные группы препаратов, использующихся для лечения данного вида артрита | Цель применения группы препаратов |
Ревматоидный или
псориатический артрит локтевого сустава | Нестероидные противовоспалительные препараты | Уменьшение воспаления в локтевом суставе. |
| Глюкокортикоиды | Снижение воспалительных и иммунных реакций в области локтевого сустава. |
| Препараты золота |
| Цитостатики | Подавление различных иммунных реакций и снижение иммунитета. |
| Инфекционный артрит локтевого сустава | Антибиотики | Уничтожение бактерий при бактериальном артрите локтевого сустава. |
| Противовирусные препараты | Уничтожение вирусов при вирусном артрите локтевого сустава. |
Противопаразитарные (антигельминтные)
средства | Уничтожение глистов при паразитарном артрите локтевого сустава. |
| Реактивный артрит локтевого сустава | Нестероидные противовоспалительные средства | Снижение воспалительных процессов в локтевом суставе. |
| Глюкокортикостероиды | Уменьшение воспаления и подавление иммунных реакций. |
| Антибиотики | Устранение инфекции. |
| Иммунодепрессанты | Подавление иммунной системы. |
Остеоартроз локтевого сустава
![]()
Остеоартроз локтевого устава – заболевание, причиной которого служит деструкция его суставных хрящей, возникающая в результате длительных физических перегрузок сустава и/или снижения устойчивости суставных поверхностей к этим нагрузкам.
Остеоартроз – это хроническая патология, которая сопровождается постепенной деформацией всего локтевого сустава. Деформирующим фактором служит не только постоянная механической нагрузка, но и воспалительные процессы, появляющиеся вследствие разрушения клеток и межклеточного вещества при деструкции хрящевой ткани.
Иногда болевые ощущения при этой болезни бывают связаны с мышечным спазмом мышц, располагающихся вблизи поврежденного сустава. Воспаление при остеоартрозе является вторичным в отличие от артрита локтевого сустава, при котором воспалительные процессы возникают сразу и являются основной причиной поражения суставных структур.
Остеоартроз локтевого сустава в начальных стадиях развития заболевания характеризуется появлением болевого синдрома и отечности в суставе и окружающих его тканях. Болевые ощущения и отечность, возникающие у таких пациентов, как правило, наблюдаются после длительных физических нагрузок локтя, они носят слабый или умеренный характер и уменьшаются при отдыхе. Затем, по мере прогрессирования патологии, боли становятся еще интенсивнее, возникают значительно чаще, даже при легких движениях в локтевом суставе, медленно стихают при отдыхе или вообще не проходят и мучают пациента в ночное время.
В более поздних стадиях заболевания наблюдается выраженная деформация локтевого сустава, ограничение суставных движений, сильный отек как самого сустава, так и околосуставных тканей. Возникает утренняя скованность локтевых движений, быстрая утомляемость мышц, расположенных рядом с суставом, за счет их постепенной атрофии. Эта атрофия вместе с деформирующими изменениями сустава приводит к появлению подвывихов в локтевой зоне.
Какие структуры повреждены?
При остеоартрозе локтевого сустава повреждаются многие его структуры. Главными структурами, которые поражаются, являются суставные хрящи, постепенно теряющие нормальную консистенцию, эластичность и клеточный состав по мере развития болезни. Кроме хрящей повреждается суставная капсула и, в частности, появляется синовит (
воспаление синовиальной оболочки) с выпотом, также происходит воспаление и отек периартикулярных (
околосуставных) тканей – связок, мышц, сухожилий, нервов, кожи и подкожной клетчатки, околосуставных сумок.
По мере деструкции хрящевой ткани локтевого сустава постепенно начинают вовлекаться в воспалительный процесс и подхрящевые участки костей (
локтевой, лучевой, плечевой), формирующих локтевой сустав. Со временем эти участки также подвергаются деформации, в них возникают патологические костные выросты –
остеофиты.
К какому доктору обратиться?
Перед тем как прибегать к самостоятельному лечению остеоартроза локтевого сустава, лучше пройти консультацию у специалиста. Диагностикой и лечением остеоартроза локтевого сустава занимается врач-ревматолог.
Диагностика остеоартроза локтевого сустава
Диагностика остеоартроза локтевого сустава в основном состоит из оценки данных, полученных в ходе клинического (
анамнез, внешний осмотр) и рентгенологического обследований, остальные же методы являются дополнительными и не всегда применяются во врачебной практике.
Методы диагностики остеоартроза локтевого сустава
| Метод диагностики | Признаки остеоартроза |
| Анамнез | Боли в локте, отечность, ограничение движений в локтевом суставе, утренняя скованность, утомляемость, снижение трудоспособности. |
| Внешний осмотр | Деформация, отек сустава и околосуставных тканей, болезненность при пальпации, появление костных выростов – остеофитов, вывихов. |
| Рентгенография | Деформация структуры сустава, сужение щели локтевого сустава, возникновение остеофитов (костных выростов), хрящевых эрозий, подхрящевого склероза (замещение костной ткани патологической соединительной). При данной патологии также встречается воспаление капсулы сустава (со скоплением внутри сустава патологической жидкости) и околосуставных тканей (связок, мышц, сухожилий и др.). |
| Компьютерная томография |
| Магнитно-резонансная томография |
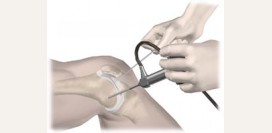
| Артроскопия | Артроскопия используется для взятия кусочка хрящевой ткани для цитологического обследования. |
Возможно ли лечение дома?
Лечение остеоартроза может проводиться в домашних условиях при легких формах заболевания и при отсутствии осложнений. В некоторых случаях при серьезной деформации сустава требуется эндопротезирование (
установление протеза) локтевого сустава, которое можно осуществить только в отделении ортопедии в медицинском учреждении.
Как лечится остеоартроз локтевого сустава в домашних условиях?
Остеоартроз локтевого сустава, в большинстве случаев, может лечиться в домашних условиях при помощи различных групп препаратов, назначенных врачом-ревматологом. Главными целями лечения этой болезни являются снятие болевого синдрома, уменьшение воспалительных явлений в суставе и повышение физической резистентности (
устойчивости) суставных хрящей к механическим нагрузкам.
Выделяют следующие группы препаратов, которые назначаются при медикаментозном лечении остеоартроза: - Нестероидные противовоспалительные средства. Примерами таких средств являются вольтарен, кеторолак, аэртал, мелоксикам, ибупрофен и др. Данные препараты используют для уменьшения воспалительных процессов и снятия болевых ощущений в локтевом суставе.
- Анальгетики. Анальгетики (обезболивающие) назначают для купирования болевого синдрома. Самыми распространенными препаратами этой группы являются залдиар и трамадол.
- Миорелаксанты. Если болевые ощущения в локте связаны с мышечным спазмом, то в таких случаях используют миорелаксанты, которые расслабляют мышцы и снижают их тонус. К таким препаратам относят мидокалм, баклофен, сирдалуд и др.
- Блокаторы кальциевых каналов. Данная группа препаратов применяется для улучшения кровоснабжения в костной ткани костей локтевого сустава. Примерами блокаторов кальциевых каналов являются венорутон, никошпан, троксевазин и др.
- Хондропротекторы. Хондропротекторы – это препараты, которые препятствуют разрушению суставных хрящей посредством регуляции деятельности хондроцитов (основные клетки хрящевой ткани). Основными препаратами этой группы являются артра, алфлутоп, терафлекс, дона, структум и др.
Остеомиелит костей локтя
![]()
Остеомиелит – это болезнь, сопровождающаяся гнойно-деструктивными процессами в кости (
или костях) и возникающая при различных обстоятельствах под действием определенных факторов. В зависимости от типа воздействующих факторов остеомиелит делится на экзогенный (
внешний) и эндогенный (
внутренний).
Экзогенный (
внешний) остеомиелит появляется после открытых травм локтевого сустава, которые сопровождались повреждением хрящевой и костной ткани, заносом патогенных бактерий из внешней среды в эти ткани, а также нарушением тканевого кровоснабжения. Данная форма остеомиелита часто может наблюдаться после открытых переломов, огнестрельных ран, порезов, хирургических операций. Экзогенный остеомиелит характеризуется появлением болей в области локтевого сустава,
озноба,
головных болей,
слабости, повышением температуры тела и нарушением суставных движений.
Эндогенный (
внутренний) остеомиелит встречается при попадании в кости локтевого сустава болезнетворных бактерий через кровеносные сосуды из других источников инфекции, присутствующих в организме. Такое часто имеет место при
фурункулах,
мастите (
воспаление молочной железы),
ангине и других гнойных заболеваниях. Эндогенный остеомиелит сопровождается появлением болевых ощущений и отечности в локтевом суставе, ограничением активных движений в нем, лихорадкой, головными болями, слабостью. Эта форма остеомиелита часто ассоциируется с артритом локтевого сустава.
Какие структуры повреждены?
При остеомиелите костная ткань разъедается и расплавляется под действием вредоносных микроорганизмов с образованием гноя на ее месте. Помимо костной ткани может повреждаться надкостница, хрящевая ткань, капсула сустава. Иногда в патологический процесс вовлекаются расположенные рядом сухожилия, нервы, сосуды, связки и мышцы.
К какому доктору обратиться?
Если болевой синдром развился спустя некоторое время после хирургического вмешательства (
после открытых переломов, огнестрельных ран, порезов, эндопротезирования локтевого сустава), то следует снова обратиться за помощью к тому же специалисту, который проводил операцию, то есть к врачу-травматологу или ортопеду.
Эндогенный остеомиелит трудно определить только исходя из жалоб пациента, так как он в основном подтверждается лучевыми методами диагностики (
рентгенографией, компьютерной томографией). Поэтому при появлении болей, отечности в области локтевого сустава и повышения температуры тела необходимо обратиться к врачу-ревматологу, который сможет оказать помощь пациенту и определить, какая именно патология беспокоит его. Если подтвердиться наличие остеомиелита, то ревматолог должен направить пациента на консультацию к хирургу или травматологу.
Диагностика остеомиелита
Рентгенография и компьютерная томография – главные методы диагностики остеомиелита костей локтевого сустава. Клинические исследования (
анамнез, внешний осмотр, пальпация) и общий анализ крови помогают лишь заподозрить наличие данной болезни.
При диагностике остеомиелита используют следующие основные исследования: - Анамнез. При анамнезе обращают внимание на симптомы, характерные для остеомиелита (боли в суставе, его отечность, повышение температуры тела, нарушение функции сустава и др.), а также события, способствовавшие их появлению (травмы, гнойные заболевания).
- Внешний осмотр. При внешнем покрове осматривают локтевой сустав и оценивают наличие каких-либо открытых повреждений. Пальпацией определяют место болезненности и отечности. Также оценивают степень нормального функционирования локтевого сустава.
- Рентгенография и компьютерная томография. Эти два метода позволяют определить место локализации гнойного очага в костной ткани, оценить его размеры, обнаружить наличие повреждений других тканевых структур локтевого сустава.
- Общий анализ крови. Общий анализ крови помогает выявить присутствие скрытого очага (источника) инфекции в организме.
Возможно ли лечение дома?
Лечение остеомиелита может быть как консервативным (
медикаментозным), так и хирургическим. Выбор типа лечения зависит от тяжести остеомиелита, наличия осложнений, размеров гнойного очага и других факторов. Легкие формы неосложненного остеомиелита чаще лечат консервативно в домашних условиях. В более тяжелых случаях, особенно при экзогенном остеомиелите, медикаментозное лечение комбинируют с хирургическими методами, суть которых заключается в удалении некротизированных (
погибших) участков костной ткани и гноя из пораженной кости. Тяжелые формы остеомиелита локтевого сустава лечатся в отделении хирургии или травматологии.
Как лечится остеомиелит в домашних условиях?
Главными целями лечения остеомиелита в домашних условиях являются повышение общей иммунологической резистентности (
устойчивости) организма и борьба с болезнетворными микробами, которые вызвали гнойное расплавление костной ткани.
Выделяют следующие медикаментозные средства, применяющиеся при лечении остеомиелита: - Антибиотики. Антибиотики используют для борьбы с вызвавшей остеомиелит инфекцией.
- Иммуномодуляторы. Данные средства назначаются для нормализации и стимулирования иммунной системы организмы, повышения иммунитета.
- Дезинтоксикационные средства. Дезинтоксикационные средства способны выводить из организма пациента токсические вещества микробов и продуктов распада костной ткани.
- Витамины и минералы. Применение витаминов и минералов направлено на повышение иммунологической устойчивости организма против вредоносной инфекции и ускорение его выздоровления.
Синовиальный хондроматоз локтевого сустава
![]()
Синовиальный хондроматоз локтевого сустава – патология, связанная с нарушением развития ткани синовиальной капсулы этого сустава. В результате нее внутри локтевого сустава возникают патологические выросты – хондромные тельца – образования неправильной формы и размеров, состоящие из хрящевой ткани. Эти тельца имеют, по большей части, доброкачественное течение с редкими формами перехода в синовиальные хондросаркомы – злокачественные опухоли.
Главной причиной развития синовиального хондроматоза считают нарушение метаболических (
обменных) процессов в локтевом суставе, на фоне которого нарушается регуляция клеточного деления клеток синовиальной оболочки.
Специфичными симптомами синовиального хондроматоза локтевого сустава являются боли в локте, отечность, нарушение сгибания или разгибания в суставе. Симптомы чаще возникают во время физических нагрузок или по мере роста самих хондромных телец, а также при увеличении их количества.
Какие структуры повреждены?
При синовиальном хондроматозе нарушается нормальная структура синовиальной оболочки суставной капсулы. Кроме того при данном заболевании в патологический процесс могут вовлекаться соседние ткани – мышечные сухожилия, околосуставные сумки, костная ткань костей, составляющих локтевой сустав.
К какому доктору обратиться?
При появлении признаков (
боли в суставе, отечность, нарушение функции локтевого устава) синовиального хондроматоза следует обратиться к ревматологу либо к травматологу.
Диагностика синовиального хондроматоза локтевого сустава
Основными методами диагностики синовиального хондроматоза являются лучевые методы (
например, рентгенография) и артроскопия, которые довольно отчетливо выявляют наличие хондромных телец в полости локтевого сустава. Окончательные положительные результаты наличия этой болезни предоставляет цитологическое исследование биоптата (
ткань, полученная при биопсии) синовиальной капсулы локтевого сустава.
Основные методы диагностики синовиального хондроматоза
| Название метода | Признаки синовиального хондроматоза |
| Анамнез | Боли в суставе и его отек, появляющиеся при нагрузках в локтевом суставе, невозможность осуществить движения в суставе. |
| Внешний осмотр | Нарушение активных и пассивных движений в локтевом суставе, его болезненность и отечность, выявляемые при пальпации локтя. |
| Рентгенография | Наличие одного или нескольких хондромных телец в полости сустава. |
| Компьютерная томография |
| Артроскопия |
| Биопсия | Биопсия (взятие участка ткани) синовиальной оболочки берется в момент артроскопии. После чего материал доставляется на цитологическое исследование для идентификации наличия синовиального хондроматоза. |
В зависимости от локализации обнаруженных при артроскопии и лучевых методах диагностики хондромных телец, а также от их доброкачественности (
подтверждается при цитологическом обследовании) все разновидности синовиального хондроматоза делят на формы.
Выделяют следующие формы синовиального хондроматоза: - Доброкачественная одиночная форма. Означает наличие одного доброкачественного хондромного тельца на синовиальной оболочке в полости локтевого сустава.
- Доброкачественная множественная форма. Данная форма отмечается при присутствии на синовиальной оболочке более одного хондромного тельца, имеющего доброкачественное течение.
- Доброкачественный остеоматоз. Доброкачественный остеоматоз представляет собой развитие хондромного доброкачественного тельца из костной ткани костей, формирующих локтевой сустав.
- Доброкачественный синовиальный хондроматоз околосуставных сумок. В данном случае поражаются околосуставные сумки локтевого сустава.
- Злокачественная форма. Злокачественные формы синовиального хондроматоза наблюдается при перерождении нормальных клеток хондромных телец в опухолевые.
- Комбинированная (смешанная) форма. Комбинированные формы встречаются при одновременном появлении в локтевом суставе доброкачественных и злокачественных форм, равно как и возникновении синовиального хондроматоза различной локализации.
Возможно ли лечение дома?
Медикаментозное лечение синовиального хондроматоза, которое можно проходить на дому или в стационаре в больнице, в большинстве случаев, не приносит ощутимых результатов. Поэтому основным методом лечения данного заболевания является хирургическая резекция (
удаление) хондромных хрящевых телец из локтевой зоны.
Опухоли локтевого сустава
![]()
Опухоль – патологическое образование, состоящее из злокачественных трансформированных (
изменившихся) клеток. Появление таких клеток происходит в результате нарушения процессов клеточного деления в тканях организма (
в данном случае в тканях локтевого сустава) на генетическом уровне. Опухоли локтевого сустава чаще наблюдаются при дефектах развития эмбриональных тканей, отвечающих за его формирование, или при превращении доброкачественных патологических разрастаний в злокачественные. Другими распространенными причинами развития опухолей могут быть хронические интоксикации, радиоактивное излучение, длительная и чрезмерная механическая перегрузка сустава.
Главенствующим и, по большей части, единственным ранним симптомом опухоли локтевого сустава являются боли. На начальных этапах болезни преобладают легкие, тянущие боли, которые появляются спонтанно в любое время суток. Болевые ощущения имеют прогрессирующий характер и, со временем, по мере роста опухолевидного образования, они становятся все сильнее и сильнее. В более поздних стадиях болезни боли тяжело купируются обезболивающими средствами, часто повторяются в течение суток и нередко иррадиируют (
отдают) в область предплечья или плеча.
Когда опухоль достигает больших размеров, она начинает блокировать нормальные движения локтевого сустава и нарушать его физиологическую функцию. Большие опухоли часто очень болезненны, и их очень легкого прощупать на поверхности кожи, поэтому заподозрить их наличие не составляет большого труда для лечащего врача.
Какие структуры повреждены?
В зависимости от типа ткани или структуры, из которой произрастает злокачественное образование, все опухоли разделяют на виды.
Основные виды опухолей локтевого сустава
| Вид опухоли | Характеристика опухоли |
| Остеохондрома | Остеохондрома – это доброкачественная опухоль, развивающаяся из костной и суставной хрящевой ткани. |
| Остеосаркома | Данная опухоль образуется из незрелой костной ткани костей локтевого сустава и имеет злокачественный и агрессивный характер. |
| Хондрома | Хондрома представляет собой злокачественное новообразование, произрастающее из хрящевой ткани. |
| Злокачественный синовиальных хондроматоз | Злокачественный синовиальный хондроматоз чаще является прямым осложнением обычного синовиального хондроматоза, которое появляется в результате трансформации доброкачественных клеток в злокачественные. |
| Хондросаркома | Хондросаркома возникает из незрелой ткани суставных хрящей. |
Стоит отметить, что многие виды опухолей помимо поражения тех тканей, из которых они, собственно, произрастают, оказывают негативное воздействие на окружающие их структуры. Так, опухоли локтевого сустава не только нарушают функции в самом суставе, но и вызывают воспаление в мышцах, суставной капсуле, соседней хрящевой, костной ткани, в околосуставных сумках, связках. Злокачественные новообразования часто сдавливают важные сосуды и нервы, проходящие в локтевой зоне. Иногда при опухолях происходит разрыв суставной капсулы, связок, мышечных сухожилий.
К какому доктору обратиться?
При появлении болей в локтевой зоне рекомендуется обратиться к семейному врачу или же к врачу-ревматологу, которые могут распознать наличие опухоли. Если кроме болей у пациента имеются жалобы на опухолеподобное образование, появившееся в локтевой области, то рекомендуется напрямую обратиться к врачу-онкологу.
Диагностика опухолей локтевого сустава
Диагностика опухолей локтевого сустава основана на радиологических методах исследований – рентгенографии и компьютерной томографии, а также подтверждения патологии при помощи цитологического исследования ткани, полученной при биопсии во время проведения артроскопии. Клинические методы исследований (
анамнез и внешний осмотр) помогают лечащему врачу на первых этапах заподозрить наличие патологического образования в локтевом суставе, которое может иметь канцерогенную (
опухолевую) природу.
Методы диагностики опухолей локтевого сустава
| Метод диагностики | Признаки опухоли локтевого сустава |
| Анамнез | Боли в области локтевого сустава, нарушение его нормальной функции. |
| Внешний осмотр | Наличие болезненности, отечности сустава, ограничение активных и/или пассивных движений в нем. Присутствие над на поверхностью кожи возвышающегося патологического образования. |
| Рентгенография | Выявление опухоли в полости локтевого сустава, в его близи или внутри костей, формирующих этот сустав. |
| Компьютерная томография |
| Магнитно-резонансная томография |
| Анализ крови на онкомаркеры | Наличие в крови частиц, которые продуцируются тем или иным видом опухолей. |
| Общий и биохимический анализ крови | При опухоли локтевого сустава наиболее часто можно встретить анемию (снижение количества эритроцитов), лейкопению (снижение количества лейкоцитов), лимфопению (снижение количества лимфоцитов), повышение скорости оседания эритроцитов (СОЭ), повышение С-реактивного белка, снижение белка и глюкозы в крови. |
| Артроскопия | Присутствие опухолевого образования в полости сустава. |
| Сцинтиграфия | Нарушение связывания радиоактивных веществ с теми местами, где расположен опухолевый очаг. |
| Биопсия | Наличие опухолевого перерождения клеток в кусочке ткани, взятой для цитологической диагностики. |
Возможно ли лечение дома?
Лечение опухоли локтевого сустава дома невозможно, так как эта патология лечиться хирургическим путем или комбинацией этого типа лечения с
химиотерапией (
лечение противоопухолевыми препаратами) и
лучевой терапией. Главными целями хирургической операции являются удаление опухоли из сустава и максимальная коррекция анатомических нарушений, вызванных опухолевым процессом.
Интермиттирующий гидрартроз локтевого сустава
![]()
Интермиттирующий гидрартроз – болезнь невыясненного происхождения, основным проявлением которой является спонтанное появление выпота (
жидкости) в полости локтевого сустава. Главными факторами, которые оказывают влияние на возникновение данной патологии, считаются нарушение эндокринной регуляции в организме, генетическая предрасположенность, периодический микротравматизм локтевого сустава, нарушения в иммунной системе.
Интермиттирующий гидрартроз характеризуется также появлением давящих и сковывающих болей в области локтя, усиливающихся при осуществлении каких-либо действий в локтевом суставе и нередко ассоциирующихся с увеличением объема локтевого сустава за счет скопления в нем большого количества жидкости. Следует запомнить, что отечность сустава не связана с его прямым воспалением, а является лишь следствием растягивания суставной капсулы под действием давления изнутри, которое оказывает скапливающийся в локтевом суставе выпот.
Последним симптомом этой болезни, возникновение которого вызвано и напрямую зависит от количества выпота в суставе, является ограничение активных и пассивных движений в локтевом суставе.
Какие структуры повреждены?
В целом, при интермиттирующем гидрартрозе воспаляется только синовиальная оболочка суставной капсулы локтевого сустава, которая в момент поражения отекает, интенсивно продуцирует и секретирует в полость сустава жидкость. Близлежащие к суставу ткани практически никогда не вовлекаются в патологический процесс.
К какому доктору обратиться?
При сильном отеке и болезненности локтевого сустава следует обратиться за помощью к ревматологу или семейному врачу.
Диагностика интермиттирующего гидрартроза
Так как причина интермиттирующего гидрартроза точно не выявлена, то диагностика данной патологии направлена лишь на выявление ее наличия, а также на дифференциальную диагностику этого заболевания с другими болезнями, при которых также имеет место воспаление синовиальной оболочки и появление выпота в локтевом суставе (
например, синовитом, артритом, опухолью и др.).
Методы диагностики интермиттирующего гидрартроза
| Название метода | Признаки интермиттирующего гидрартроза |
| Анамнез | Увеличение в размерах локтевого сустава, болевые ощущения в его зоне, связанные с движениями, ощущение давления и дискомфорта в пораженном суставе, ограничение его сгибательных и разгибательных движений. |
| Внешний осмотр | Отечность и нарушение функции локтевого сустава. |
| Рентгенография | Увеличение суставной щели, скопление жидкости в суставе, его увеличение в размерах, утолщение суставной капсулы. |
| Компьютерная томография |
| Ультразвуковое исследование | Наличие жидкости в локтевом суставе. |
| Исследование жидкости сустава | Прозрачная или немного мутная жидкость с небольшим содержанием белка и лейкоцитов. |
| Артроскопия | Расширение полости сустава, отек синовиальной оболочки. |
| Биопсия | Биопсия ткани сустава необходима для исключения других причин, при которых встречается синовит (воспаление синовиальной оболочки). |
| Микробиологическое исследование | Отсутствие микробной флоры в локтевом суставе. Данное исследование необходимо для исключения инфекционной причины выпота (скопления патологической жидкости). |
Возможно ли лечение дома?
Лечение дома возможно только после установления причины выпота в локтевом суставе, то есть подтверждения наличия именно интермиттирующего гидрартроза, а также после предварительного удаления патологической жидкости, скопившейся в полости сустава.
Как лечится интермиттирующий гидрартроз в домашних условиях?
Лечится эта патология медикаментозно при помощи противовоспалительных препаратов. Основными группами таких препаратов являются стероидные (
гормональные противовоспалительные) и нестероидные (
негормональные) средства. Примерами нестероидных противовоспалительных препаратов являются
кетопрофен,
диклофенак, нимесулид, аэртал, мелоксикам и др. Из стероидной группы противовоспалительных средств стоит выделить дексаметазон, метилпреднизолон, преднизолон.
Пирофосфатная артропатия локтевого сустава
![]()
Пирофосфатная артропатия – заболевание суставов, механизм развития которого связан с отложением солей кальция (
а точнее кальция пирофосфата дигидрата) в их полости, а также околосуставных тканях. Такое отложение происходит чаще у лиц пожилого возраста (
60 – 80 лет). Причинами появления пирофосфатной артропатии являются генетическая предрасположенность и некоторые болезни органов эндокринной системы, которые регулируют метаболизм (
обмен) кальция внутри организма. Например, данная патология нередко наблюдается при усилении работы паращитовидных желез (
гиперпаратиреоз) или при снижении нормальной функции щитовидной железы (
гипотиреоз). Значительную роль в развитии пирофосфатной артропатии играет нарушение обмена других минеральных элементов в организме – фосфора, железа, магния.
В клинической картине пирофосфатной артропатии выделяют приступообразную форму и хроническую. При приступообразной форме болевой синдром в локтевом суставе возникает внезапно и нарастает в течение суток. Пораженный локоть, как правило, при этой форме увеличен, болезнен, гиперемирован (
красного цвета). Постепенно болевые ощущения ослабевают, пропадая полностью через 1 – 2 недели. Боли снова нарастают через определенный промежуток времени, причем в межприступный период (
период между приступами) болевые ощущения у пациента отсутствуют. Приступообразную форму еще называют псевдоподагрой за ее сходство (
по клинической симптоматике) с болезнью отложения
мочевой кислоты в суставах (
подагрой), для которой больше характерно поражение суставов ног.
Хроническая форма пирофосфатной артропатии характеризуется появлением легких или умеренных ноющих и постоянных болей в локтевом суставе, который со временем подвергается деформации, в нем формируются остеофиты (
выросты из костной ткани), усиливающие боли при движениях в локте. Локтевой сустав при пирофосфатной артропатии отечен и функция его частично или полностью нарушается.
Какие структуры повреждены?
Отложение солей кальция пирофосфата (
дифосфата) дигидрата происходит практически в каждой структуре сустава, а также окружающих его связках, сухожилиях, околосуставных сумках. Однако большая часть такого кальция откладывается в суставных хрящах локтевого сустава и его капсуле. Накопление кальция в суставе и тканях, расположенных рядом с ним, вызывает их постепенное затвердевание, снижение их эластичности и повышение жесткости трущихся друг о друга поверхностей.
Со временем внутри локтевого сустава происходит медленное нарушение анатомической формы, соприкасающихся при физической работе сустава суставных поверхностей, поэтому в них появляется воспаление, отек и болевые ощущения. Следует отметить, что иногда в полости сустава может возникнуть воспалительный выпот, который также может препятствовать нормальной функции и блокировать некоторые движения в локтевом суставе.
К какому доктору обратиться?
При возникновении внезапного болевого синдрома в локте рекомендуется обратиться за медицинской помощью к врачу-ревматологу.
Диагностика пирофосфатной артропатии
Диагностика пирофосфатной артропатии основана на выявлении кристаллов солей кальция пирофосфата дигидрата в суставной жидкости (
или суставной ткани взятой при биопсии) и обнаружении отложения этих солей в тканях (
хондрокальциноз) сустава при помощи лучевых методов исследований (
рентгенографии и компьютерной томографии).
В диагностике пирофосфатной артропатии применяются следующие основные методы: - Анамнез. Сбор анамнестических сведений позволяет выявить специфичные для пирофосфатной артропатии симптомы и признаки. Также при анамнезе врач расспрашивает пациента о наличии других метаболических заболеваний (болезней обмена веществ), которыми может он болеть и о присутствии у родственников схожих симптомов.
- Внешний осмотр. Внешний осмотр выявляет увеличение в размерах и болезненность сустава, чаще связанную с различными движениями в локте. Эти движения нередко бывают ограничены либо из-за деформации локтевого сустава и образования в его близи остеофитов, либо из-за сильно выраженного болевого синдрома.
- Рентгенография и компьютерная томография. Данные лучевые методы диагностики направлены на выявление повышенного содержания солей кальция пирофосфата дигидрата как в суставных структурах, так и внесуставных образованиях (мышцах, связках, околосуставных сумках), окружающих локтевой сустав. Также эти методы выявляют наличие в суставе жидкости, расширение и утолщение суставной капсулы, увеличение просвета суставной щели.
- Лабораторное исследование жидкости сустава. Данное исследование необходимо для обнаружения в суставном выпоте кристаллов солей кальция.
- Артроскопия. Артроскопия локтевого сустава нужна для осмотра его суставной полости, исключения другой патологии, а также взятия биопсии суставной ткани для цитологического обследования, которое при пирофосфатной артропатии обнаруживает большое количество осевших в ней кристаллов кальция.
- Микробиологическое исследование жидкости сустава. Микробиологическое исследование жидкости сустава необходимо для исключения инфекционной природы воспалительного процесса в локтевом суставе.
Возможно ли лечение дома?
В целом, лечение пирофосфатной артропатии проводится дома под наблюдением семейного врача или врача-ревматолога, за исключением тех случаев, когда необходима пункция локтевого сустава для удаления патологического выпота или введение в его полость противовоспалительных веществ.
Как лечится пирофосфатная артропатия в домашних условиях?
Лечение данной патологии, в основном, состоит в устранении воспалительных процессов имеющих место в суставных и периартикулярных (
околосуставных) пространствах, а также лечении и коррекции метаболических или эндокринных нарушений.
Главные принципы лечения пирофосфатной артропатии в домашних условиях: - коррекция метаболических нарушений (если таковые имеются);
- лечение эндокринных заболеваний (если они присутствуют у пациента);
- назначение противовоспалительных препаратов (например, глюкокортикостероидов или нестероидных противовоспалительных средств);
- назначение противоподагрических средств (например, колхицина).
Ушиб локтевого сустава
![]()
Ушиб локтевого сустава - вид травматического повреждения закрытого типа, при котором имеет место повреждение различных тканей без существенного изменения их функции. Ушибы наиболее часто наблюдаются при падениях на локоть, ударах, механической компрессии локтевой зоны. Основными симптомами данной патологии являются боль в локте, появление синяка, увеличение локтевого сустава в размерах, нарушение его нормальной функции.
Болевые ощущения, возникающие в локте, как и его отечность напрямую связаны с воспалением поврежденных тканей. Появление синяка (
или синяков) вызвано межтканевым внутренним кровотечением, развившемся после микроразрывов сосудов, питающих ткани и структуры локтевой зоны. Нарушение нормальной функции локтевого сустава вызвано, в первую очередь, воспалительными процессами в структурах сустава, появившимися сразу после травмы, ну а во вторую - с гемартрозом. Гемартроз представляет собой скопление крови в полости сустава, которое появляется в ней в следствие травматизации и повреждения суставной капсулы локтевого сустава.
Какие структуры повреждены?
При ушибах локтевого сустава могут повреждаться разные структуры, причем их количество, площадь поражения и степень тяжести зависит от силы действующего травматического фактора, от механизма появления травмы, положения локтя в момент травмы и других важных факторов. При легких ушибах поражаются более поверхностные ткани – кожа, подкожная клетчатка, связки, мышцы, сухожилия, околосуставные сумки, крупные сосуды и нервы. При серьезных ушибах повреждению подвергаются структуры самого локтевого сустава – суставная капсула, хрящи, кости.
К какому доктору обратиться?
При травмах локтевой зоны необходимо обратиться за помощью в отделение травматологии к врачу-травматологу либо, если такой возможности нет, к врачу-хирургу в секцию хирургии.
Диагностика ушиба локтевого сустава
Диагностика ушиба локтевого сустава, в целом, состоит из клинических методов обследований и применения некоторых лучевых исследований для выявления наличия патологического выпота внутри сустава, а также исключения других видов закрытых травм (
например, перелома или вывиха костей локтя).
Выделяют следующие основные методы диагностики ушиба локтевого сустава: - Анамнез. При сборе анамнеза удается выяснить у пациента обстоятельства возникновения травмы, предположить ее тяжесть, определить ведущие жалобы, из-за которых сам пациент обратился за медицинской помощью.
- Внешний осмотр. При внешнем осмотре на коже пациента в месте повреждения можно обнаружить один или несколько синяков, отечность локтя, увеличение его в размерах, нарушение функции сустава.
- Рентгенография. Рентгенография выявляет свободную жидкость в локтевом суставе, изменение размеров суставной щели, расширение капсулы сустава, отек периартикулярных (околосуставных) тканей, межтканевые гематомы (ограниченные полости, заполненные кровью).
- Ультразвуковое исследование. Данное исследование позволяет быстро обнаружить наличие патологической жидкости в локтевом суставе.
Возможно ли лечение дома?
Перед тем как лечить в домашних условиях ушиб локтевого сустава, стоит сходить в медицинское учреждение на консультацию с травматологом или хирургом. Дело в том, что помимо ушиба существуют и другие виды закрытых травм локтевого сустава, например, перелом или вывих его костей, присутствие которых нельзя просто так игнорировать, так это чревато различными серьезными осложнениями. Поэтому после того как врач подтвердит наличие именно ушиба можно проходить лечение дома.
Иногда после диагностических процедур врач (
травматолог или хирург) может выявить скопление патологической жидкости в суставе, в таких случаях он при помощи специального шприца проколет сустав и удалит ее, а также назначит необходимое медикаментозное лечение для предотвращения повторного появления в локтевом суставе выпота (
патологической жидкости).
Как лечится ушиб локтевого сустава в домашних условиях?
Сразу же после ушиба локтя (
в первые 1 - 2 суток) стоит наложить мешочек со льдом или с ледяной водой на ушибленное место. Холод – эффективное средство в таких случаях, так как его действие направленно на суживание сосудов и понижение развития воспалительных процессов в поврежденных тканях. Пораженный локтевой сустав с момента ушиба и до спадения отека желательно иммобилизовать, то есть стараться не использовать его в повседневной деятельности, это поможет минимизировать болевые ощущения в самом суставе, а также снизить процессы воспаления в его структурах.
После использования холода (
или в сочетании с его применением) рекомендуется употребление
индометацина или диклофенака, которые представляют группу нестероидных противовоспалительных средств и оказывают обезболивающий эффект, препятствуют развитию отека в локтевом суставе и тканях, расположенных в его близи.
Локтевой бурсит
![]()
Локтевой бурсит – это патология, появляющаяся в результате воспаления подкожной локтевой околосуставной сумки, которая находится между локтевым отростком локтевой кости и кожей. Боль и присутствие припухлости с внешней стороны локтевого сустава (
прямо на локте) являются основными признаками данного заболевания.
Болевой синдром каждый раз усиливается при осуществлении пассивных и активных движений в суставе, при обычном прикосновении к патологическому образованию (
припухлости), которое является лишь увеличенной в своих размерах локтевой околосуставной сумкой. Ее увеличение связано с накоплением внутри нее разной по составу жидкости (
гной, кровь, слизь и др.). При локтевом бурсите патологическая припухлость бывает разных размеров (
обычно она становится больше локтевого отростка и полностью его покрывает сверху), при пальпации она относительно подвижна и имеет мягкую консистенцию.
Существует множество причин возникновения локтевого бурсита. Иногда эта патология появляется в результате механической травмы (
при ушибах, переломах, вывихах локтевого сустава), инфицирования тканей локтевой околосуставной сумки. Такой недуг нередко встречается при дегенеративных (
например, остеоартрозе локтевого сустава) и метаболических болезнях (
пирофосфатной артропатии, сахарном диабете и др.) и опухолях локтевого сустава. Относительно редко локтевой бурсит обнаруживают при остеомиелите, синовиальном хондроматозе.
Какие структуры повреждены?
При локтевом бурсите повреждается подкожная околосуставная сумка. Если эта патология появилась вторично, то есть на фоне другой болезни локтевого сустава (
например, при артрите, остеоартрозе, опухоли и др.), то также повреждаются характерные для этих заболеваний ткани и структуры.
К какому доктору обратиться?
Если у пациента наблюдается мягкая и болезненная припухлость в области локтя, а также боли в локтевом суставе и нарушение функции локтевого сустава, то ему следует обратиться за медицинской помощью к травматологу или врачу-хирургу.
Диагностика локтевого бурсита
Основными методами, которые обнаруживают бурсит локтевого сустава, являются клинические исследования (
анамнез, внешний осмотр, пальпация). При помощи этих методов лечащий врач быстро заподозрит наличие именно данной патологии, так как она имеет довольно специфичные признаки и легко диагностируется. Однако иногда могут потребоваться и другие необходимые исследования и, в частности, рентгенография или ультразвуковое исследование для уточнения диагноза, его подтверждения и исключения дополнительной патологии.
Также очень часто используется диагностическая пункция околосуставной сумки для удаления из нее жидкости и взятия ее на лабораторное исследование с целью уточнения причины, повлекшей за собой развитие локтевого бурсита.
Методы диагностики локтевого бурсита
| Название метода | Зачем применяется данный вид диагностики? |
| Анамнез | Анамнез применяется для выявления характерных для локтевого бурсита симптомов – болей в локте, наличия припухлости, нарушения функции локтевого сустава. |
| Внешний осмотр | При внешнем осмотре локтевой зоны выявляют увеличение локтя в размерах (в некоторых случаях и самого локтевого сустава), появление патологической припухлости (образования) округлой формы, мягкой по своей консистенции, болезненной и слегка подвижной. |
| Рентгенография | Данные исследования помогают выявить не только наличие увеличенной околосуставной сумки локтя, но и оценить состояние прилежащих к ней тканей и структур, а также обнаружить в них патологические изменения (если таковые имеются). |
| Компьютерная томография |
| Ультразвуковое исследование | Ультразвуковое исследование применяется для исследования внутренней структуры появившегося патологического образования на локте. |
| Исследование патологической жидкости, полученной из околосуставной сумки | Это исследование необходимо для анализа характера жидкости, обнаружения причины, вызвавшей локтевой бурсит. Например, если в патологической жидкости будут обнаруженные вредоносные бактерии, то это, с большой вероятность, послужит доказательством инфекционной природы локтевого бурсита и поможет в назначении эффективных лечебных препаратов. |
| Биопсия | Иногда бурсит локтевого сустава приобретает хроническое течение и повторяется время от времени. В таких случаях осуществляют биопсию ткани околосуставной сумки для цитологического обследования, которое необходимо для выявления причины этой патологии. |
Возможно ли лечение дома?
Лечение локтевого бурсита, по большей части, осуществляется дома при помощи медикаментозных препаратов и мазей. Однако стоит заметить, что его можно выполнять только после удаления жидкости из полости околосуставной сумки при помощи ее пункции, которую можно осуществить в медицинском учреждении после предварительной консультации с врачом.
Если локтевой бурсит долгое время беспокоит пациента, и он никак не может от него вылечится, то ему рекомендуется полное удаление подкожной околосуставной сумки посредством хирургического вмешательства.
Как лечится локтевой бурсит в домашних условиях?
Первичный бурсит (
то есть тот, который возник самостоятельно) лечат при помощи противовоспалительных средств или их комбинацией с антибиотиками (
в зависимости от результатов микробиологического исследования). При лечении вторичного бурсита (
того, который появился как осложнение другой патологии) основное внимание уделяют терапии основного заболевания, ну а затем также назначают противовоспалительные и/или антибактериальные препараты.
Эпикондилит
![]()
Эпикондилит – поверхностный воспалительный процесс, развивающийся в точках прикрепления мышц предплечья к надмыщелкам плечевой кости. Если поражается внешний боковой надмыщелок (
место прикрепления мышц разгибателей кисти) плечевой кости, то эту патологию называют латеральным эпикондилитом (
энтезитом латерального надмыщелка плечевой кости), а если с внутренний боковой (
место прикрепления мышц сгибателей кисти), то – медиальным эпикондилитом (
энтезитом медиального надмыщелка плечевой кости).
Основным клиническим проявлением эпикондилита является боль вблизи локтевого сустава (
в местах присоединения мышечных сухожилий к одному или обоим надмыщелкам плечевой кости), появляющаяся при сгибательных или разгибательных действиях (
чаще активных) в лучезапястном суставе (
сустав, расположенный между кистью руки и предплечьем). Как правило, болевые ощущения отсутствуют в покое и встречаются при пальпировании костных выступов латерального (
внешнего бокового) или медиального (
внутреннего бокового) надмыщелков плечевой кости, которые находятся по обе стороны от локтевого отростка локтевой кости.
Механизм развития эпикондилита связан с длительными физическими перегрузками лучезапястного сустава, которые возникают при выполнении различной однотипной работы по дому (
стирка, глажка, приготовление еды и др.), на работе (
у швей, маляров и др.), на тренировках (
теннис, пинг-понг, гольф и др.).
Какие структуры повреждены?
При эпикондилите поражаются точки (
или места) прикрепления сухожилий мышц сгибателей (
медиальный эпикондилит) или разгибателей (
латеральный эпикондилит) кисти к надмыщелкам (
соответственно медиальный и латеральный) плечевой кости. Эти точки представляют собой сложноорганизованные структуры, где встречается костная, хрящевая, фиброзная и другие типы тканей, которые тесно соединены между собой. Воспалительный процесс с этих мест может свободно проникать в соседние ткани – надкостницу, костную ткань, сухожилия мышц, а иногда и на сами мышцы. Ткани и структуры самого локтевого сустава практически никогда не подвергаются повреждению.
К какому доктору обратиться?
При болях в области медиального (
внутреннего бокового) или латерального (
наружного бокового) надмыщелка плечевой кости (
или зонах, расположенных с боков от локтевого отростка) следует обратиться за квалифицированной помощью к врачу-травматологу.
Диагностика эпикондилита
Эпикондилит имеет достаточно характерную симптоматику, по которой лечащий врач может быстро определить его присутствие. Лучевые методы диагностики (
рентгенография и компьютерная томография), иногда применяемые в обследовании пациента, используются для исключения других патологий (
например, опухолей плечевой кости).
Диагностика эпикондилита включает использование следующих методов исследований: - Анамнез. При анамнезе лечащему врачу удается установить наличие болевого синдрома, локализованного в надмыщелках плечевой кости и возникающего при сгибательных или разгибательных движениях в кисти. Также сбор анамнеза позволяет выявить определенный вид совершаемых действий (на работе, дома, при тренировках), которые могут быть причиной развития эпикондилита.
- Внешний осмотр. Внешний осмотр определяет наличие местной болезненности, наблюдающейся при пальпации мест соединения мышечных сухожилий с надмыщелками плечевой кости.
- Рентгенография и компьютерная томография. Данные методы позволяют обнаружить другие патологии (опухоли, повреждение нервов, перелом или вывих и др.), которые могут также быть источником болей в области локтевого сустава. Кроме того данные методы способны обнаружить ограниченные участки воспаления в области надмыщелков плечевой кости.
Возможно ли лечение дома?
Эпикондилит – это заболевание поверхностных тканей, легко поддающееся консервативному (
медикаментозному) лечению в домашних условиях и не требующее госпитализации пациента в больничный стационар.
Следует отметить, что иногда пациентам с эпикондилитом необходимо одна или несколько инъекций с анальгетиками и гормональными противовоспалительными средствами. Такие инъекции может осуществить врач-травматолог по своему усмотрению в лечебном учреждении.
Как лечится эпикондилит в домашних условиях?
Существуют некоторые главные принципы, которые должны помочь каждому пациенту в ходе домашнего лечения эпикондилита.
Выделяют следующие принципы лечения эпикондилита: - Наложение холода. При появлении болей в области надмыщелков плечевой кости следует сразу же приложить что-нибудь холодное (мешок со льдом или холодной водой и др.).
- Применение противовоспалительных мазей. Основным и единственным медикаментозным средством, которое применяется для лечения эпикондилита, являются нестероидные противовоспалительные препараты (диклофенак, вольтарен, индометацин, нурофен). Данные препараты следует использовать в форме мазей или гелей для достижения более эффективного проникновения активных лекарственных веществ в зоны поражения.
- Наложение повязки. Кроме использования лекарственных противовоспалительных мазей и наложения холода необходимо в свободное время носить повязку (из эластичного бинта или других материалов) на локтевом суставе, которая будет ограничивать движения в области локтя.
- Снижение нагрузки на лучезапястный сустав. Главным средством избавления от повторения или усиления эпикондилита является снижение сильной нагрузки на лучезапястный сустав (например, смена рабочего места или вида спорта).
![]()
Почему болит локоть при сгибании и/или разгибании руки?
![]()
Наиболее часто локоть при сгибании и/или разгибании руки болит вследствие различных патологий, поражающих структуры локтевого сустава. Обычно этими структурами являются суставные хрящи, костная ткань, суставная капсула. Боли в локте, возникающие при таких патологиях, всегда бывают различной интенсивности, которая, в большей степени, зависит от вида патологии, ее тяжести и масштаба поражения окружающих тканей.
Существуют следующие основные причины, которые вызывают болевые ощущения при сгибании и/или разгибании руки: - травматические поражения локтевого сустава;
- артрит локтевого сустава;
- опухоль локтевого сустава;
- интермиттирующий гидрартроз.
Травматические поражения локтевого сустава Травматические поражения локтевого сустава всегда служат одной из главных причин болезненности в локте. Например, боли в локте очень часто встречаются при его ушибах, переломах, вывихах его костей, растяжении связок. Болевой синдром при этих патологиях, как правило, усиливается при осуществлении сгибательных или разгибательных действий в поврежденном суставе и связан либо с нарушением целостности его структур (
например, при переломе или вывихе), либо процессами воспаления (
больше характерно для ушибов, растяжений связок), активно развивающимися в ответ на повреждение. Хотя стоит заметить, что процессы воспаления и повреждения всегда взаимосвязаны, и сказать сразу, что именно вызвало болезненность в локте, не всегда представляется возможным.
Артрит локтевого сустава Артрит локтевого сустава также является очень распространенной патологией, которая вызывает боли в локте. Причиной болезненности при артрите служит воспаление во внутрисуставных структурах, которое было вызвано разными факторами – инфекцией (
при инфекционном артрите), аутоагрессией организма (
при аутоиммунных и реактивных артритах), отложением солей минералов (
подагра, псевдоподагра и др.) и др.
Опухоль локтевого сустава Опухоль локтевого сустава может вызвать боли в локте при движениях. Механизмом появления болевых ощущений при этой патологии является выраженная деструкция окружающих тканей и механическая компрессия нервных окончаний растущей опухолью. Кроме того в тканях, которые поражает каким-либо образом опухоль, могут развиваться ответные воспалительные реакции, которые также служат причиной болезненности в локте.
Интермиттирующий гидрартроз Боли в локтевом суставе при интермиттирующем гидрартрозе во время сгибательных и/или разгибательных движений вызваны скоплением патологической жидкости внутри сустава, которая также мешает осуществить эти действия в полной мере, что вызывает существенный дискомфорт у пациента и заставляет его обратиться в лечебное учреждение.
Почему болят локти и колени?
![]()
Иногда боли в локте ассоциируются с болезненностью в коленях. Такое часто является проявлением системных аутоиммунных заболеваний (
например, ревматизм, ревматоидный артрит), механизм происхождения которых связан с нарушением иммунного ответа организма. В результате патологии иммунной системы ее клетки начинают воспринимать собственные ткани как чужие, что клинически выражается в одновременном поражении нескольких суставов.
Также сочетанное поражение локтей и коленей может иметь место при некоторых метаболических патологиях, которые возникают в результате отложения в суставах солей различных химических элементов. Например, при подагре наблюдается накопление солей мочевой кислоты, при пирофосфатной артропатии – солей кальция дифосфата дигидрата.
Выделяют следующие причины, при которых одновременно могут болеть локти и колени: - ревматоидный артрит;
- ревматизм;
- пирофосфатная артропатия;
- остеоартроз;
- подагра.
Ревматоидный артрит Болевые ощущения в локтях и коленях при ревматоидном артрите связаны с поражением и воспалением структур и тканей этих суставов иммунокомпетентными клетками. Причина появления нарушений иммунной системы, которая вызывает ревматоидный артрит до сих пор остается неизвестной.
Ревматизм Боли в локтях и коленях при ревматизме появляются в результате поражения структур этих суставов противострептококковыми антителами (
белковые иммунные молекулы, секретирующиеся клетками иммунной системы и направленные на борьбу со стрептококковой инфекцией). Такие антитела возникают в крови при ангине,
фарингите (
воспаление глотки) и остаются в ней после выздоровления человека.
Пирофосфатная артропатия Соли, откладывающиеся при этом заболевании, способствуют постепенной минерализации (
затвердеванию) суставных поверхностей локтевых и коленных суставов, что является главной причиной снижения их мягкости, эластичности. При трении друг о друга затвердевших суставных хрящей (
и других структур сустава) происходит их микротравматизация, что и служит причиной развития воспаления и болей в суставах.
Остеоартроз Боли в коленных и локтевых суставах при остеоартрозе связаны с дегенеративными процессами, происходящими в суставных хрящах этих суставов под воздействием постоянных и/или тяжелых физических нагрузок, которые со временем вызывают снижение эластичности, амортизационных свойств и приводят к затвердеванию хрящей.
Подагра Болезненность в суставах (
локтевых и коленных) при подагре вызвана воспалительными процессами, развивающимися вследствие накопления в них (
суставах) солей уратов (
мочевой кислоты). Накопление солей в суставных хрящах нарушает их форму и структуру, снижает их прочность и эластичность, поэтому при ходьбе они часто подвергаются травматизации и разрушению.
Почему болит локоть и немеет рука?
![]()
В некоторых случаях боли в локте могут ассоциироваться с онемением какой-либо части руки. Это связано с наличием патологии в локтевой зоне, которая сопровождается повреждением нервов, проходящих через нее и иннервирующих различные зоны кожи предплечья и кисти. Поражение нервов приводит нарушению их способности адекватно воспринимать внешние стимулы, то есть к временной потери кожной чувствительности, что субъективно ощущается пациентом как чувство онемения. Такое чувство нередко сопровождается покалыванием, зябкостью, нарушением плавности движений конечности, жжением и др.
Выделяют следующие патологии локтевой зоны, приводящие к онемению руки: - Перелом костей локтя. Перелом костей локтя приводит к повреждению нервов только в тех случаях, когда происходит смещение частей (отломков) поврежденной кости. Эти отломки собственно и могут повредить нервные стволы, проходящие в локтевой зоне.
- Ушиб локтевой зоны. Ушиб локтевой зоны – это один из видов закрытых и несерьезных повреждений мягких тканей, нервов, сосудов. Чаще всего ушибы приводят к легкой травматизации нервных окончаний, которые через некоторое время возвращают былую чувствительность.
- Ранение локтевой области. Ранение локтевой области - один из наиболее опасных видов травм, который может привести не только к повреждению нервов, но и к их полному разрыву.
- Опухоль локтевого сустава. Опухоли локтевого сустава по мере своего роста часто сдавливают их окружающие ткани (в том числе и нервы).
- Остеоартроз локтевого сустава. Повреждение нервов при остеоартрозе происходит благодаря развитию существенной деформации локтевого сустава и появлению различных костно-хрящевых выростов, которые оказывают компрессионное (сдавливающее) воздействие на нервы.
Стоит отметить, что возникновение онемения руки может быть не связано с патологией локтевой зоны. Так при некомфортном положении руки (
у которой уже имеется поражение локтевой области) в пространстве (
в кровати, на стуле, в кресле) может происходить компрессия (
сдавление) нервов собственными структурами локтевой зоны (
например, мышцами, связками и др.). Поэтому наличие патологии в локтевом суставе или тканях, расположенных поблизости, не всегда следует отождествлять или ассоциировать с онемением руки.
При каких патологиях сильно болит локоть?
![]()
Сильные боли в локте - признак серьезной патологии, при которой происходит мгновенная деструкция (
разрушение) хрящевой ткани суставных поверхностей, разрыв капсулы локтевого сустава, нарушение целостности костной ткани, а также сдавление нервов. Одно из этих нарушений в локтевой зоне может спровоцировать сильнейший болевой синдром и резкое ограничение функциональных возможностей локтевого сустава, а также всей руки в целом.
Локоть может сильно болеть при следующих патологиях: - Травма локтя. Серьезная травма локтя (перелом костей, вывих, ушиб) всегда провоцирует сильные боли в локте. Механизм их появления связан с разрушением тканей и развитием в них воспаления. Особенно сильные боли возникают при открытых травмах локтевой зоны (огнестрельных ранениях, открытых переломах, вывихах, ножевых ранениях).
- Псевдоподагра. Сильные боли при псевдоподагре (пирофосфатной артропатии) возникают вследствие воспаления структур локтевого сустава и околосуставных тканей, на фоне накопления в них кальциевых солей.
- Болезнь Кенига. Сильные боли при болезни Кенига вызваны мгновенно развивающимся подхрящевым некрозом одной из суставных поверхностей костей, формирующих локтевой сустав.
- Артрит локтевого сустава. Тяжелые формы многих артритов (инфекционного, ревматоидного, псориатического) клинически характеризуются появлением значительных болей в локтевых суставах. Механизм болевого синдрома, возникающего при артритах, связан с чрезмерным воспалением суставных хрящей, капсулы, связок и прилежащих тканей, а также скоплением патологической жидкости внутри сустава.
- Остеомиелит. Причиной сильных болей при остеомиелите является гнойное расплавление костной и хрящевой ткани костей, образующих локтевую зону, под действием вредоносных микроорганизмов.