Содержание статьи:
Болит спина. Диагностика и лечение болей в позвоночнике, в области лопаток, под ребрами, болей в спине справа или слева
 Боли в спине довольно часто возникают вследствие физического или психоэмоционального перенапряжения и в этом случае не представляют собой большую опасность. Однако появление длительных или острых болей в спине является достаточно веским поводом, для того чтобы обратиться за консультацией к врачу.
Боли в спине довольно часто возникают вследствие физического или психоэмоционального перенапряжения и в этом случае не представляют собой большую опасность. Однако появление длительных или острых болей в спине является достаточно веским поводом, для того чтобы обратиться за консультацией к врачу.Диагностика причин болей в спине
 В зависимости от заболевания, которое привело к появлению болей в спине, может понадобиться консультация терапевта, дерматолога, невролога, ортопеда, травматолога, инфекциониста, вертебролога, онколога, ревматолога и других. При некоторых заболеваниях выполняют дополнительные инструментальные исследования, что подразумевает консультирование с рентгенологом и/или врачом УЗИ.
В зависимости от заболевания, которое привело к появлению болей в спине, может понадобиться консультация терапевта, дерматолога, невролога, ортопеда, травматолога, инфекциониста, вертебролога, онколога, ревматолога и других. При некоторых заболеваниях выполняют дополнительные инструментальные исследования, что подразумевает консультирование с рентгенологом и/или врачом УЗИ.Диагностика фурункулеза, рожистого воспаления, эктимы и других пиодермий (гнойно-воспалительных заболеваний кожного покрова) является задачей врача-дерматолога или хирурга. Учитываются не только клинические симптомы заболевания, но также проводится визуальный осмотр пораженного сегмента кожи. Для подбора антибиотика проводят бактериальный посев, при котором на исследование берут содержимое из гнойника. Также необходимо сделать антибиотикограмму, которая выявит, к каким антибиотикам чувствителен и устойчив болезнетворный микроб.
Для того чтобы поставить диагноз миозит (воспаление мышечных тканей), необходимо проконсультироваться с неврологом. В ходе консультации врач учитывает типичные симптомы заболевания, собирает анамнез (расспрос пациента во время медицинского обследования), а также назначает дополнительные методы исследования, которые помогают подтвердить данный диагноз. К таким методам относят электромиографию, в ходе которой регистрируют исходящие от мышц спины электрические потенциалы. По амплитуде колебаний потенциала мышечной ткани судят о наличии или отсутствии патологии (миозита). Также для оценки структуры мышечной ткани и степени ее повреждения нередко прибегают к ультразвуковому исследованию. Как и при многих других воспалительных процессах, при миозите в общем анализе крови обнаруживают увеличение числа лейкоцитов (белых кровяных телец), повышение СОЭ (скорости оседания эритроцитов), а также повышение концентрации некоторых белков (С-реактивный белок).
Тендинит диагностируется на основании характерной клинической картины. Для подтверждения диагноза используется ультразвуковое исследование сустава и окружающих его тканей. Для того чтобы исключить более серьезную патологию, нередко прибегают к выполнению рентгенологического исследования. Диагностику осуществляет врач-травматолог.
Диагностика болезни Бехтерева (анкилозирующий спондилит) входит в задачи ревматолога и ортопеда. Помимо выявления специфических симптомов и сбора анамнеза, также проводят рентгенографию позвоночника. Результаты рентгенографии в большинстве случаев позволяют выявить так называемое «окостенение» позвоночного столба, при котором движения в позвоночнике постепенно становятся все более ограниченными. В некоторых ситуациях может быть назначена компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позвоночника. Данные методы не только позволяют судить о воспалительном процессе, локализующемся в костной ткани позвонков, но также помогают исключить другой вид патологии (дифференциальная диагностика). Кроме того, в отличие от рентгенографии именно КТ и МРТ позвоночника позволяют выявить данную патологию на ранних этапах. Для установления точного диагноза иногда проводят специальное исследование крови на наличие иммуногенетического маркера анкилозирующего спондилита (HLA-B27).
Диагностика забрюшинной флегмоны является одной из задач опытного хирурга. Данное патологическое состояние крайне тяжело отличить от острых гнойных процессов, которые локализуются в смежных областях, но обладают схожей симптоматикой. Так, например, забрюшинную флегмону очень часто приходится дифференцировать от воспаления околопочечной (паранефрит) или позадикишечной клетчатки (параколит). Гнойное воспаление околопочечной клетчатки, как правило, приводит к нарушениям мочеиспускания, в то время как при параколите выявляют эрозию или язвы слизистой толстого кишечника. Для постановки точного диагноза иногда прибегают к биопсии пораженной ткани, которую затем исследуют под микроскопом.
Подростковый кифоз (болезнь Шейермана-Мау) диагностируется ортопедом или неврологом. Основным клиническим проявлением данного заболевания является увеличение выраженности физиологического искривления (кифоз) грудного сегмента, который не может быть устранен при попытке максимального разгибания позвоночного столба. Необходимо отметить, что данное заболевание не доставляет существенного дискомфорта и поэтому его крайне редко диагностируют на начальных этапах. Прогрессирование болезни Шейермана-Мау ведет к возникновению боли в пояснице, повышенной скованности в позвоночнике, быстрой утомляемости. Рентгенографически выявляют своеобразную деформацию тел поясничных и грудных позвонков по типу клина. Наиболее информативным методом является магнитно-резонансная томография. Благодаря данному инструментальному методу диагностики можно обнаружить патологические изменения как в костной ткани позвонков (локализация и степень повреждения), так и в хрящевой и фиброзной ткани межпозвоночных дисков (дистрофические модификации). В некоторых случаях при подростковом кифозе выявляется межпозвоночная грыжа.
Для подтверждения диагноза сколиотического искривления позвоночника (сколиоз) нужна консультация врача-ортопеда. На первом этапе проводят ортопедический осмотр пациента в трех положениях – лежа, сидя и стоя. В лежачем положении визуально оценивают степень искривления позвоночного столба, а также тонус мышц живота. В положении сидя измеряют длину позвоночного столба, обнаруживают боковые искривления. Кроме того, оценивают положение тазовых костей. В стоячем положении ортопед производит измерение длины ног, определяется степень выраженности кифоза, проводится оценка подвижности поясничного сегмента позвоночника. Помимо этого определяется наличие несимметричного расположения лопаток. При сгибании позвоночника выявляют сколиотическое искривление. Также важно провести осмотр всей грудной клетки, поясницы, таза и живота. Также крайне важно провести неврологический осмотр, так как некоторые патологии центральной нервной системы могут усугублять течение сколиоза. Самым главным методом инструментальной диагностики сколиотического искривления позвоночника служит рентгенография. На рентгеновских снимках врач проводит измерение углов искривления позвоночника по методу Кобба (проводят две параллельные линии по позвонкам, не участвующим в искривлении, а затем измеряют полученный угол). Иногда прибегают к использованию магнитно-резонансной или компьютерной томографии для оценки состояния межпозвоночных дисков, нервной и мышечной ткани, а также, чтобы исключить наличие другой патологии.
Для того чтобы выявить туберкулезное поражение позвоночного столба, чаще всего необходима консультация врача-ортопеда. Типичные клинические проявления данного патологического заболевания должны дополняться рентгенографическим исследованием грудного и/или поясничного отдела позвоночника (в двух плоскостях). Чаще всего на снимках находят очаги разрушения костной ткани позвонков и тени, говорящие о наличии локальных скоплений гноя. Также выявляют уменьшение пространств между позвонками. В некоторых случаях может понадобиться проведение компьютерной томографии, которая может обнаружить расслоение межмышечных пространств, вызванное отеком тканей. Подтверждение диагноза проводится с помощью биопсии, в ходе которой на гистологическое исследование (изучение ткани в микроскопе) берут небольшой сегмент пораженной ткани позвоночника. В анализе крови, как правило, могут быть обнаружены признаки воспалительного процесса – повышение скорости оседания красных кровяных телец, повышение концентрации С-реактивного белка в крови и другие.
Диагностика поражения позвоночника бруцеллезом входит в задачи инфекциониста. В ходе сбора эпидемиологического анамнеза, выясняют о наличии контакта с крупным и/или мелким рогатым скотом, который является источником данного заболевания, или употребление в пищу недостаточно термически обработанных мясных или кисломолочных продуктов. При постановке точного диагноза учитывается не только клиническая картина болезни, которая, как правило, является не особо специфичной, но также проводят специфические лабораторные анализы, которые способны выявить возбудителя бруцеллеза в крови пациента (реакция Райта, ПЦР, реакция Кумбса). В некоторых случаях проводят аллергическую пробу с внутрикожным введением бруцеллина (проба Бюрне). Результат данной пробы позволяет говорить о наличии или отсутствии бруцеллеза.
Остеохондроз диагностируется врачом-неврологом. Необходимо тщательно собрать анамнез, а также провести физикальное обследование всей спины и позвоночного столба в частности. Вначале внимательно осматривают кожу спины для выявления покраснения или сыпи. Затем сравнивают симметричные сегменты тела (плечи, лопатки) на здоровой стороне и на пораженной. При обнаружении болезненного участка проводится его ощупывание (пальпация) с целью найти точку максимальной болезненности. Также данный метод ручного обследования позволяет выявить наличие отечности тканей, оценить тонус мышц и выявить в них спазм. Для определения болевой чувствительности используют иголку (сравнивают степень болезненности на пораженной и здоровой стороне). Для подтверждения диагноза прибегают к различным инструментальным методам диагностики. Наиболее дешевым и универсальным методом является рентгенография позвоночника. Для большей информативности чаще всего исследуют каждый сегмент позвоночного столба в отдельности. На рентгеновских снимках могут обнаруживать такие признаки остеохондроза как смещение тел позвонков, отложение солей в межпозвоночных дисках (обызвествление), патологическая подвижность в некотором сегменте позвоночника, сужение межпозвонковых щелей, выявление патологических костных разрастаний (остеофиты) и другие. В свою очередь, самым информативным методом в диагностике остеохондроза является магнитно-резонансная томография, которая является так называемым «золотым стандартом». Результаты МРТ дают возможность выявить патологические изменения дистрофического характера, локализующиеся в межпозвоночных дисках. В то же время, также можно определить точное место защемления спинномозгового нерва и степень его сдавливания. Именно этот метод позволяет в абсолютном большинстве случаев с уверенностью говорить о наличие данного патологического состояния.
Межпозвоночную грыжу выявляет ортопед. Характерные симптомы данной патологии дополняются инструментальными методами диагностики. Золотым стандартом принято считать магнитно-резонансную томографию. Благодаря данному методу врач может определить точную локализацию грыжи, ее размеры, степень защемления спинномозгового нерва, а также состояние окружающих тканей. Другим методом диагностики является компьютерная томография. Необходимо упомянуть, что рентгенография позвоночника не дает исчерпывающую информацию о данной патологии и лишь косвенно может подтвердить ее наличие.
Диагноз остеомиелит позвоночника подтверждается хирургом или ортопедом. Клиническая картина заболевания дополняется данными физикального обследования пораженного отдела позвоночника, в ходе которого пальпируют (ощупывают) и перкутируют (простукивают) болезненный участок. Как правило, кожа над местом гнойного поражения позвонков на ощупь теплая, припухлая и красная. Локализация очага поражения соответствует точке максимальной болезненности. Обязательно проводятся лабораторные анализы (сдается кровь и анализ мочи). В крови обнаруживают увеличение в крови числа белых кровяных телец (нейтрофилов), появление незрелых форм данных клеток (говорит об активизации иммунной системы) и повышение скорости оседания эритроцитов. В моче обнаруживается белок, что говорит о наличии воспалительного процесса. Большое значение в диагностике данного патологического процесса играют инструментальные методы. Чаще всего используют рентгенографию позвоночного столба, которая помогает обнаружить локализацию остеомиелита и степень разрушения позвонков. Чтобы выявить степень вовлечения в гнойно-воспалительный процесс окружающих тканей, прибегают к магнитно-резонансной томографии или компьютерной томографии. При обнаружении на снимках свищей (патологические каналы между тканями), как правило, выполняют фистулографию (рентгенография свищевого канала, который был предварительно заполнен контрастным веществом).
Для того чтобы убедиться в наличии смещения позвонков, необходимо проконсультироваться с вертебрологом или ортопедом. При постановке диагноза учитывается клиническая картина заболевания, а также проводятся визуальные методы диагностики. К ним относят рентгенографию и магнитно-резонансную томографию. На рентгенографическом снимке можно увидеть лишь изменение позиции позвонков по отношению друг к другу, в то время как магнитно-резонансная томография позволяет оценить местоположение и состояние не только позвонков, но также и всех паравертебральных мягких тканей (мышцы, которые располагаются возле позвонков), кровеносных сосудов и нервов. Так как при данной патологии нередко возникают стойкие нарушения в мышечной ткани, то целесообразно назначить электромиографию. Данный метод позволяет зарегистрировать электрические потенциалы, возникающие в скелетной мускулатуре, для того чтобы оценить активность мышечной ткани.
Перелом позвоночника является показанием для срочной госпитализации пострадавшего человека. О данной серьезной патологии говорят такие признаки как неспособность осуществлять движения в поврежденном сегменте, боль, которая может быть крайне выраженной, сильное напряжение мышц в месте перелома, возможно нарушение двигательной активности и чувствительности (симптоматика варьируется в зависимости от типа, места и особенности перелома). Для подтверждения диагноза выполняют рентгенографию в двух проекциях (передняя и боковая), на которых выявляют нарушение целостности костной ткани позвонков.
Подтверждение диагноза спинальной опухоли входит в задачу вертебролога или онколога. Во время диагностики учитываются характерные жалобы и данные анамнеза. Также проводят физикальный осмотр, во время которого врач внимательно оценивает состояние позвоночника и околопозвоночных тканей с помощью перкуссии (простукивание определенных зон для выявления болезненных ощущений) и пальпации (мануальное ощупывание). Кроме того, проводятся неврологические тесты, которые позволяют оценить рефлексы, мышечный тонус и силу, чувствительность тканей. Диагноз подтверждается на основании данных лабораторных и инструментальных методов исследования. Чаще всего используют компьютерную томографию или магнитно-резонансную томографию, которые позволяют не только визуализировать опухоль (ее размеры, локализацию и форму), но также позволяют судить о состоянии мышц, связок, нервной ткани. Реже могут использовать миелографию и КТ-миелографию, при которых в подпаутинное пространство спинного мозга вводят контрастное вещество и выявляют в реальном времени, на каком уровне имеется препятствие (опухоль). Использование лишь рентгенографии чаще всего не позволяет с уверенностью утверждать о наличии доброкачественной или злокачественной опухоли позвоночника. Стоит отметить, что при подозрении на злокачественную опухоль, как правило, прибегают к биопсии (исследование под микроскопом ткани опухоли) или сцинтиграфии, при которой в организм вводят радиоактивные изотопы (химические элементы, которые проявляют радиоактивность). Данный метод позволяет получить двумерное изображение позвоночника и окружающих его тканей при помощи гамма-томографа.
Для постановки диагноза миелит, необходимо проконсультироваться с врачом-неврологом. Доктор в обязательном порядке проводит неврологические тесты, направленные на выявление нарушений некоторых рефлексов. Также он может выявить появление патологических рефлексов, нарушение чувствительности и двигательной активности в конечностях, обнаружить дисфункцию сфинктеров (нарушение функции круговых мышц, которые принимают непосредственное участие в акте дефекации и мочеиспускания). Помимо этого проводят люмбальную пункцию (поясничная пункция), в ходе которой с целью диагностики берут спинномозговую жидкость. Наличие в ней увеличенного количества белка, а также ее мутность вместе с характерной симптоматикой говорит в пользу воспаления спинного мозга. В некоторых случаях могут назначить компьютерную или магнитно-резонансную томографию позвоночника.
Опоясывающий лишай, вызванный герпесом зостер, должен диагностироваться врачом-дерматологом. В большинстве случаев постановка диагноза базируется на развернутой клинике заболевания. Наличие односторонних герпетических высыпаний, а также болезненность по ходу межреберных нервов, как правило, указывает на опоясывающий лишай. Трудность возникает лишь тогда, когда постановка диагноза происходит в начальной стадии заболевания, для которой характерны неспецифические симптомы. В этом случае пациент может жаловаться на головную боль и головокружение, повышение температуры тела вместе с ознобом, на появление нарушений пищеварения, боль в грудной клетке (иногда и боль в области сердца). При нетипичных формах герпетическая сыпь может поражать слизистую глаза, лицо или ушную раковину (глазная и ушная форма опоясывающего лишая). При необходимости проводят лабораторное подтверждение диагноза. Для этого на вирусологическое исследование берут отпечатки и соскобы с очагов поражения. Также используют иммунофлюоресцентный метод (выявление в микроскопе светящихся комплексов антиген-антитело).
Межреберная невралгия может быть легко выявлена терапевтом или неврологом. Чаще всего подтвердить данный диагноз можно опираясь на клиническую картину данной патологии и внимательным физикальным осмотром межреберных промежутков. Иногда поставить диагноз является затруднительной задачей, так как кроме специфических симптомов возникают и некоторые другие, которые не являются специфическими для межреберной невралгии. В этом случае прибегают к использованию таких инструментальных методов диагностики как компьютерная и магнитно-резонансная томография. Данные методы позволяют точно определить уровень поражения спинномозгового нерва, а также исключить наличие объемных патологических процессов в грудном сегменте позвоночного столба (опухоль, позвоночная грыжа). Также прибегают к использованию электронейрографии. Данный метод регистрирует, с какой скоростью распространяются биоэлектрические импульсы по нервам, и позволяет выяснить, на каком уровне имеется поражение и какова его характеристика (механизм поражения, распространенность, вид патологического процесса). Для того чтобы исключить патологию сердца при левосторонней межреберной невралгии, проводят электрокардиограмму и ультразвуковое исследование сердца. При подозрении на опоясывающий лишай (герпес зостер) исследуют кровь на наличие антител (белковые частицы иммунной системы, которые связываются с чужеродными белками и формируют практически нерастворимые комплексы) к вирусу герпеса.
Перелом ребер должен диагностироваться врачом-травматологом. Кроме сбора анамнеза и учета клинической картины заболевания также проводят рентгенологическое исследование грудной клетки. Именно рентгенография позволяет в большинстве случаев выявить нарушение целостности ребер. В свою очередь, для исключения таких серьезных патологий как пневмоторакс (проникновение в плевральную полость воздуха, которое может привести к спаданию легкого) и гемоторакс (накопление в плевральной полости крови), которые могут возникать на фоне перелома ребер, проводят плевральную пункцию. В ходе данной манипуляции из плевральной полости производят отток жидкости, которую после этого исследуют (диагностическая пункция). В случае необходимости производят полное удаление скопления патологической жидкости, промывание раствором антисептиков, введение антибактериальных препаратов. Также в некоторых случаях назначают ультразвуковое исследование грудной клетки в межреберной плоскости. Кроме того, обязательно проводят общий анализ крови и мочи, для того чтобы исключить наличие осложнений.
Синдром Титце (воспаление хрящевой ткани ребер) диагностируется терапевтом или ортопедом и является не трудной задачей. После исключения других патологий, при которых может возникать боль в грудной клетке (стенокардия, инфаркт миокарда, межреберная невралгия и др.) врач, основываясь на клинической картине патологии (болезненность и припухлость в месте крепления хрящевой части ребер к грудине), может практически с уверенностью говорить о синдроме Титце. Чтобы полностью исключить наличие другой серьезной патологии может быть назначена рентгенография грудной клетки, компьютерная или магнитно-резонансная томография (для исключения опухоли или другого объемного образования). Общий анализ крови проводят с целью исключить наличие инфекционного процесса, а электрокардиограмму – нарушений в работе сердца.
Для подтверждения диагноза остеосаркома или хондросаркома (злокачественная опухоль костной или хрящевой ткани) ребер необходима консультация онколога. Важно в полной мере собрать анамнез и выявить все симптомы заболевания. Чтобы подтвердить диагноз необходимо провести серию дополнительных инструментальных, а также лабораторных исследований. Производят биопсию участка пораженной ткани для определения типа патологического процесса и его стадии. Также проводят рентгенографию или компьютерную томографию грудной клетки для определения точной локализации, формы и размера опухоли. Кроме того, данные методы позволяют выявить наличие метастазов в других органах и тканях.
Диагностикой синдрома крыловидной мышцы занимается врач-невролог или ортопед. Клиническая картина дополняется данными физикального осмотра. Пациента просят надавить вытянутыми руками на стену, после чего обнаруживают крыловидное выпирание лопатки. Также выявляют ограничение разгибания плеча (верхняя часть руки до локтя) и появление некоторых нарушений в движении плечевого пояса. Для того чтобы выявить изолированное поражение длинного грудного нерва, прибегают к использованию электромиографии (метод позволяет зарегистрировать электрические потенциалы, исходящие от мышечных тканей). Для исключения некоторых других патологий может быть назначена рентгенография плечевого пояса и грудной клетки. При обнаружении дополнительных неврологических симптомов (онемение и боли по ходу верхней конечности, головные боли) назначают магнитно-резонансную или компьютерную томографию плечевого сплетения, а также шейного или грудного отдела спинного мозга.
Выявляют экзостоз лопатки (шиповидное костно-хрящевое образование) чаще всего случайным образом на плановых осмотрах в школах (заболевание возникает в 10 – 18 лет, в период интенсивного роста костей). Чтобы поставить правильный диагноз ортопед проводит физикальный осмотр (ощупывает лопатку и осматривает кожный покров над ней), а затем направляет на рентген. На рентгеновских снимках можно увидеть количество экзостозов, их размеры, форму (шип, клин). Данные рентгенографии могут быть дополнены компьютерной или магнитно-резонансной томографией, которые позволяют оценить хрящевую часть экзостоза, а также, какие окружающие ткани могут быть сдавленными. Кроме того, КТ и МРТ могут подтвердить процесс злокачественного перерождения экзостоза.
Диагностика перелома лопатки входит в задачи травматолога и ортопеда. В ходе физикального осмотра выявляют болезненность и припухлость в области лопатки, а также патологический звук в виде хруста. При переломе шейки лопатки происходит смещение вниз плечевого пояса. Для того чтобы подтвердить диагноз, назначают пройти рентгенографическое исследование, которое позволяет точно локализовать место перелома, а также определить его форму и направление.
Остеомиелит лопатки очень часто напоминает флегмону (гнойное воспаление жировой и соединительной ткани разлитого характера) лопаточной области. Диагностикой данного заболевания должен заниматься хирург. Клиническая картина дополняется данными рентгенографии, компьютерной или магнитно-резонансной томографии. Обнаружение отслоения надкостницы, деструкции костной ткани (замещение костной ткани на другую патологическую ткань), а также секвестров (сегмент омертвевшей костной ткани) подтверждают данный диагноз. При наличии патологических сообщений между лопаткой и другими тканями (свищи) необходимо провести фистулографию (рентгенография свищевого канала, который был предварительно заполнен контрастным веществом). Данный метод позволяет определить направление и размер свищей.
При подозрении на опухоль лопатки пациента направляют на консультацию к врачу-онкологу. Проведя тщательный физикальный осмотр всей спины, врач назначает пройти определенные инструментальные и лабораторные методы исследования. На текущий момент для диагностики онкологических заболеваний спины чаще всего используют компьютерную и магнитно-резонансную томографию. Данные методы являются довольно информативными и позволяют локализовать опухоль, определить ее размер, форму, а также оценить состояние окружающих тканей (мышцы, кости, сосуды, соединительная ткань). Подтвердить диагноз можно, проведя биопсию. На исследование берется небольшой кусочек патологической ткани, который затем изучают под микроскопом для обнаружения опухолевых клеток.
Диагностика заболеваний желудочно-кишечного тракта, которые могут приводить к отраженным болям в спине, входит в задачи врача-гастроэнтеролога. Клиническая картина заболевания дополняется данными визуальных и неинвазивных (без нарушения целостности тканей) методов диагностики. Эндоскопию желудка или двенадцатиперстной кишки (ФЭГДС) проводят с целью обнаружить изъязвления слизистой оболочки. Также используют pH-метрию, которая позволяет судить о кислотообразующей функции. Для диагностики непроходимости кишечника могут использовать ультразвуковое исследование или рентгенографию. УЗИ позволяет выявить утолщение кишечной стенки при закупорке кишечника. Также данный метод позволяет обнаружить большое скопление жидкости и газов в случае нарушении двигательной функции кишечника (угнетение перистальтики и моторики). Ультразвуковое исследование позволяет выявить очаги поражения в поджелудочной ткани при панкреатите. Кроме того, могут проводить обзорную рентгенографию всей брюшной полости, которая в некоторых случаях выявляет кальцификацию тканей железы (отложение солей кальция). Информативен и биохимический анализ крови, который способен выявить высокие значения амилазы (фермент поджелудочной железы).
Заболевания дыхательной системы требуют консультации терапевта или пульмонолога.
Кроме учета симптоматических признаков патологии проводят физикальный осмотр грудной полости (пальпация, перкуссия, аускультация). Как правило, проводят рентгенографию грудной клетки, чтобы обнаружить затемнение одного или нескольких сегментов легкого. Чтобы определить тип возбудителя и его устойчивость к антибиотикам, проводят бактериологический посев мокроты, а также антибиотикограмму. Плеврит диагностируют с помощью ультразвукового исследования. Форму плеврита определяют после выполнения плевральной пункции с помощью бактериологического исследования патологического секрета. Рентгенография грудной клетки в большинстве случаев способна обнаружить раковую опухоль. В свою очередь, компьютерная томография позволяет не только локализовать рак легких, но также и обнаружить метастазы.
При возникновении почечной колики требуется консультация врача-уролога. Для подтверждения диагноза чаще всего проводят экскреторную урографию, которая позволяет обнаружить причину почечной колики. Вначале пациенту внутривенно вводят контрастное вещество, которое экскретируется (выводится) через почки и через некоторое время делают серию рентгенограмм. Экскреторная урография позволяет диагностировать мочекаменную болезнь, закупорку мочеточника камнем, гидронефроз (прогрессирующее расширение почечной лоханки, возникающее из-за нарушения оттока мочи) и нефроптоз (опущение почки).
При подозрении на пиелонефрит нужно проконсультироваться с нефрологом. Также необходимо выполнять ряд лабораторных анализов – биохимический и общий анализ крови, анализ мочи вместе с бактериологическим исследованием. Подтвердить диагноз помогает УЗИ мочевыделительной системы, а также экскреторная урография. В некоторых случаях может понадобиться компьютерная томография, чтобы оценить степень вовлечения в процесс окружающих тканей.
Лечение причин болей в спине
 В некоторых случаях боль в спине возникает на фоне банального мышечного перенапряжения или при длительном нахождении в неудобной позиции, но иногда данный симптом говорит о существующей патологии, которая может приводить к различным серьезным осложнениям. Именно поэтому при возникновении болей в спине следует как можно раньше записаться на прием к врачу.
В некоторых случаях боль в спине возникает на фоне банального мышечного перенапряжения или при длительном нахождении в неудобной позиции, но иногда данный симптом говорит о существующей патологии, которая может приводить к различным серьезным осложнениям. Именно поэтому при возникновении болей в спине следует как можно раньше записаться на прием к врачу.Первая помощь
Растяжение связок и мышц является крайне распространенным явлением, которое сопровождается болью в спине. Существуют некоторые общие правила в оказании первой помощи, которые способны уменьшить выраженность данных болевых ощущений, а также ускорить процесс восстановления при микротравмах.Первая помощь при растяжении связок и мышц спины должна включать следующие моменты:
- Локальное воздействие холода. Прикладывать холод к месту растяжения по возможности необходимо в первые минуты. Использовать можно как специальный гипотермический (холодовой) пакет или пузырь со льдом, так и любую ткань, которую предварительно необходимо смочить в холодной воде. Холод способен воздействовать на кожные и подкожные кровеносные сосуды и вызывать их временное спазмирование, что, в свою очередь, уменьшает вероятность развития отека тканей. Также холод несколько снижает чувствительность болевых окончаний, тем самым, уменьшая боль.
- Иммобилизация. Обеспечение неподвижности необходимо, чтобы исключить дальнейшее повреждение мышечной ткани или связочного аппарата спины. Пострадавший должен принять удобное для себя сидячее или лежачее положение и постараться совершать как можно меньше движений.
- Прием обезболивающих препаратов. Для того чтобы уменьшить выраженность болевых ощущений в первые 2 – 3 дня, рекомендуют принимать нестероидные противовоспалительные средства (анальгин, напроксен, парацетамол и др.), которые не только обладают обезболивающим эффектом, но также предотвращают развитие отека тканей и устраняют воспаление. Кроме того, можно воспользоваться гелями и мазями на основе диклофенака и кетопрофена (также входят в группу нестероидных противовоспалительных препаратов).
- Ограничение нагрузок. При растяжении мышц и связок в первые дни крайне важно воздерживаться от выполнения физической деятельности. Нужно максимально щадить поврежденные мышечные ткани или связки, так как повторная нагрузка может приводить к усугублению полученной травмы и даже к разрыву.
Консервативное и хирургическое лечение
Заболевания, которые приводят к болям в спине, могут лечиться как консервативным методом, используя лишь лекарственные средства и физиотерапевтические процедуры, так и хирургическим. Тактика лечения в каждом случае подбирается индивидуально и зависит от типа самого заболевания, его степени тяжести, наличия осложнений, сопутствующих заболеваний, возраста пациента и других параметров. Лечение болей в спине
| Название заболевания | Лечение |
| Заболевания кожи и подкожно-жировой клетчатки | |
| Фурункул (гнойно-некротическое поражение волосяного стержня и окружающей его ткани) | Чаще всего лечение неосложненного фурункула проводят консервативно. Кожу вокруг воспаленного волосяного фолликула несколько раз в сутки обрабатывают антисептическими средствами (например, этиловым спиртом). Важно не выдавить фурункул, так как это может привести к распространению процесса. В период, когда на кожном покрове появляется плотный и болезненный гнойник (пустула), пораженную кожу обрабатывают йодом. Также можно прикладывать к фурункулу сухое тепло. Через несколько дней сформированный стержень фурункула может быть удален хирургом. В этом случае он иссекает покрышку гнойника или накладывает стерильную повязку, предварительно пропитанную кератолитическими веществами, которые ускоряют процесс отторжения гнойного содержимого. Антибиотикотерапия назначается лишь в том случае, когда речь идет об осложненном фурункуле (возникновение таких осложнений как фурункулез, рожистое воспаление, воспаление лимфоузлов, заражение крови). Как правило, используют антибиотики с широким спектром действия (эритромицин, тетрациклин, амоксициллин). |
| Фурункулез (патологическое состояние, при котором на кожном покрове возникают фурункулы на различных стадиях развития) | В зависимости от длительности течения процесса лечение может быть как консервативным, так и хирургическим. Большое значение имеет личная гигиена. При данном патологическом состоянии ограничивают прием водных процедур или советуют во время принятия ванны добавлять в воду немного марганцовки. При любых порезах и царапинах кожу следует обрабатывать зеленкой или йодом, для того чтобы избежать дальнейшего распространения процесса. Сбалансированное питание и прием поливитаминных комплексов в некоторой степени помогает восстановить пораженную ткань. Кожный покров вокруг фурункулов настоятельно рекомендуют обрабатывать антисептиком не реже чем 3 – 4 раза в день. В период образования гнойно-некротических стержней кожу обкалывают раствором антибиотика с новокаином (для купирования болевого синдрома). На следующем этапе на пораженный участок кожи накладывают повязку с кератолитиками (улучшают отторжение поверхностного слоя кожи), что способствует скорейшему отторжению стержней фурункулов. Помимо этого, хирургом может назначаться прием стафилококкового анатоксина, который подавляет действие токсинов болезнетворных организмов, вызвавших данное заболевание (стафилококков). Важно не вскрывать фурункулы самостоятельно, так как это может усугубить процесс и привести к хроническому течению болезни. Хронический фурункулез, в свою очередь, лечится только хирургическим путем. Под местной анестезией производят удаление гнойно-некротических масс. После операции кожу обрабатывают перекисью водорода, а затем накладывают стерильную повязку с левосином или левомеколем (обладает противомикробным, обезболивающим, противовоспалительным и регенерирующим действием). Кроме того, назначается курс антибиотиков широкого спектра действия в больших дозах. Необходимо отметить, что в лечении фурункулеза хорошо зарекомендовали себя такие физиотерапевтические процедуры как УВЧ (воздействие на ткани высокочастотного электромагнитного поля), электрофорез с антимикробными препаратами и ПУВА-терапия (ультрафиолетовая фототерапия). |
| Карбункул (острое гнойно-некротическое воспаление кожного покрова и окружающих тканей вокруг нескольких волосяных фолликулов) | Лечение данного образования подразумевает прием антибиотиков с широким спектром действия в высоких дозах (ампиокс, амоксициллин, тетрациклин и др.). При отсутствии сильной лихорадки, а также при относительно небольшом размере карбункула лечение можно проводить амбулаторно. Показанием к госпитализации является наличие выраженной интоксикации организма, которая может выражаться сильной головной болью, нарушением сознания, неврологическими болями (боли по ходу нерва, возникающее из-за его сдавливания). Так как карбункул сопровождается довольно сильным болевым синдромом, целесообразным является назначение обезболивающих препаратов (анальгин, парацетамол, пенталгин). Кроме того, назначают молочно-растительную диету с исключение из рациона жареного, соленного и перченного. Если очаг некротизированной (омертвевшей) ткани еще не сформировался, то тогда пораженный участок кожи обрабатывают антисептиком (этиловый спирт), а затем накладывают стерильную повязку. В некоторых случаях могут быть назначены физиотерапевтические процедуры с использованием ультрафиолетовых лучей (УФО) или ультравысокочастотных электромагнитных волн (УВЧ). Иногда консервативное лечение может приводить к обратному развитию инфильтрата, но чаще всего карбункул приводит к формированию объемного очага некроза, который должен иссекаться хирургическим путем. Операция проводится под местной анестезией и заключается в прокалывании стенки инфильтрата с последующим дренажом полости. Для того чтобы исключить возможность развития осложнений в послеоперационном периоде, назначают курс антибиотикотерапии. |
| Эктима (заболевание кожи, при котором происходит ее глубокое поражение) | Лечение подбирается индивидуально и зависит от количества гнойников (фликтен). Одиночный гнойник вскрывают, после чего на кожный покров накладывается асептическая повязка с синтомицином или фурацилином. Данные медицинские препараты обладают выраженным противомикробным действием и широко используются для обработки и лечения ран. В свою очередь, при появлении множественных фликтен врач назначает курс антибиотиков (эритромицин, тетрациклин, ампициллин). Кроме того, локально могут применять лазеротерапию, УВЧ-терапию и ультрафиолетовую фототерапию. Крайне не рекомендуется мочить или смачивать гнойнички (фликтены) в воде. Также важно исключить сладкую, соленую и жареную пищу из рациона. Для этого назначают растительно-молочную диету в сочетании с витаминотерапией. |
| Рожистое воспаление (поражение подкожно-жировой клетчатки) | В зависимости от формы заболевания тактика лечения может быть различной. При эритематозной форме (образование болезненного и отечного участка кожи с покраснением) назначают комбинированные антибиотики (ампициллин, фуразолидон, эритромицин, ципрофлоксацин). В некоторых случаях используют криотерапию, в ходе которой поверхностный слой кожного покрова подвергается кратковременному замораживанию струей хлорэтила. Также нередко назначают противовоспалительные препараты в виде таблеток (фенилбутазон). Вне зависимости от формы рожистого воспаления необходим постельный режим, а также ограничение физической нагрузки. Лихорадочное состояние купируют с помощью парацетамола или ибупрофена. В том случае, когда данная патология протекает вместе с выраженной интоксикацией, назначают растворы гемодеза, мафусола, но чаще всего прибегают к внутривенному введению 5% раствора глюкозы. При буллезной форме рожи, когда на коже возникают довольно крупные пузыри с прозрачной жидкостью, необходимо использовать повязки, смоченные фурацилином. Если буллезная форма дополняется подкожными кровоизлияниями (буллезно-геморрагическая форма), то тогда кожу смазывают 5% линиментом дибунола. Данный бальзам обладает выраженным антиоксидантным и противовоспалительным эффектом. Также показана ультрафиолетовая фототерапия (подавляет рост болезнетворных микроорганизмов). В стадии ремиссии (исчезновение всех симптомов заболевания) назначают парафиновые и озокеритовые аппликации, которые усиливают кровоток в воспаленных тканях, что ускоряет процесс регенерации. Рецидивирующее (повторно возникающее) рожистое воспаление лечат с помощью анаболических стероидных средств (ретаболил), которые усиливают регенерацию тканей и иммуностимулирующих препаратов (продигиозан). |
| Заболевания мышечной, соединительной и жировой ткани | |
| Миозит (воспалительный процесс, который локализуется в мышечных тканях) | В случае если миозит возникает на фоне другого инфекционного, аутоиммунного (иммунная система атакует клетки и ткани организма) или воспалительного процесса, то тогда в первую очередь следует лечить основное заболевание. Воспаление мышечной ткани, которое возникло вследствие чрезмерных физических нагрузок или стало последствием переохлаждения, лечат с помощью анальгезирующих или обезболивающих медикаментов. Внутрь назначают анальгин, аспирин или парацетамол, в то время как на пораженную область следует наносить мази или гели, в состав которых входит кетопрофен или диклофенак. Для того чтобы восстановительный период протекал максимально быстро, необходимо временно ограничить или полностью отказаться от физических нагрузок. Необходимо заметить, что для лечения миозита нередко прибегают к использованию физиотерапевтических процедур. В данном случае чаще всего прибегают к лечебному массажу, иглоукалыванию, а также к занятиям лечебной физкультурой. |
| Тендинит (воспаление соединительной ткани сухожилия) | Лечение является консервативным. Для снятия воспаления и купирования болевого синдрома назначают локальное применение мазей и гелей, относящихся к группе противовоспалительных нестероидных препаратов (кетопрофен, диклофенак, индометацин). Также очень важно с самого начала полностью ограничить нагрузку на плечевой пояс. Именно отсутствие физической нагрузки способствует нормальной регенерации (восстановление) поврежденных волокон сухожилия. Кроме того, рекомендуют накладывать эластичный бинт на плечевой сустав. Частью консервативного лечения является физиотерапия. Чаще всего назначают сеансы магнитотерапии (воздействие на поврежденную ткань магнитного поля), электрофореза (введение в организм медицинский препаратов с помощью электрического поля), фонофореза (введение в ткани лекарственных средств с помощью ультразвукового воздействия), ударно-волновой терапии (воздействие на сустав волн низкой частоты), лечебного массажа. |
| Забрюшинная флегмона (гнойное расплавление забрюшинной клетчатки, разлитого характера) | Лечение может быть как консервативным, так и хирургическим. В начале назначают курс антибиотикотерапии с использованием антибактериальных препаратов, обладающих широким спектром действия (пенициллины, линкозамиды, макролиды), которые вводят непосредственно в место очага воспаления жировой клетчатки или внутримышечно. Также могут использоваться обезболивающие препараты и успокоительные средства. Пациенты с забрюшинной флегмоной должны придерживаться постельного режима. Наличие постоянной лихорадки, выраженной интоксикации организма и выявление сформированного гнойного образования (инфильтрата) является прямым показанием к проведению операции. В ходе данной операции производят широкие разрезы как поверхностных, так и более глубоких тканей, для того чтобы обеспечить лучший отток гноя. Необходимо заметить, что операция выполняется под общим наркозом. Затем полость промывают раствором антисептиков и антибиотиков, после чего обеспечивают дренаж (введение в полость дренажной системы, через которую гной или другая патологическая жидкость способна оттекать наружу). На раневую поверхность накладывают повязку с левосином или левомеколем (имеют антибактериальное действие, а также улучшают заживление ран). При необходимости применяют дезинтоксикационную терапию (вливание физраствора, глюкозы, плазмаферез), назначают жаропонижающие и обезболивающие препараты (ибупрофен, аспирин, анальгин). В послеоперационном периоде в обязательном порядке назначают антибиотики. |
| Заболевания позвоночника | |
| Остеохондроз (дистрофические изменения, возникающие в межпозвоночных дисках) | На начальных этапах остеохондроз лечат консервативно. Для купирования болевых ощущений, а также для уменьшения степени воспалительного процесса назначают принимать внутрь парацетамол, анальгин, нурофен, аспирин, пенталгин. Не менее важно ускорить процесс регенерации хрящевой ткани межпозвоночных дисков, что достигается путем приема хондропротекторов (терафлекс, дона, румалон, структум, артрон комплекс и др.). Стоит отметить, что физиотерапевтические процедуры являются неотъемлемой частью лечения остеохондроза. Чаще всего назначают электрофорез, иглоукалывание, лечебную физкультуру, лечебный массаж, а также мануальную терапию. Снижение веса в некоторых случаях позволяет улучшить результаты лечения, так как позволяет уменьшить нагрузки на позвоночный столб. Сильные и постоянные боли в спине купируют с помощью миорелаксантов (понижают двигательную активность мышц) или с помощью внутрикостной блокады с введением раствора новокаина или лидокаина в позвонок. Хирургическое лечение показано лишь в запущенных случаях. Показанием к операции служит выявление сильного сдавливания нервной ткани спинного мозга (синдром конского хвоста) или отсутствие терапевтического эффекта от консервативного лечения. В ходе такой операции, производят коррекцию положения позвонков, а при необходимости удаляют патологические костные наросты (остеофиты) или межпозвоночную грыжу. Для закрепления позвонков в правильном анатомическом положении используют металлические пластины, стержни и винты. |
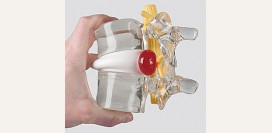
| Межпозвоночная грыжа | Лечение данной патологии проводят консервативным путем. В течение 2 – 3 месяцев необходимо соблюдать строгий постельный режим. Для снятия болевых ощущений назначают нестероидные противовоспалительные препараты в виде гелей и мазей (диклофенак, кетопрофен и др.). Немаловажное значение имеет лечебная гимнастика с выполнением специально подобранных упражнений в период ремиссии (утихание симптомов заболевания). Также может использоваться тракционный способ лечения, который подразумевает вытягивание позвоночника, что позволяет частично или полностью устранить грыжу за счет втягивания сдавленного межпозвоночного диска на свое место. Лишь при абсолютной неэффективности консервативного лечения (неослабевающие боли, нарушение чувствительности) прибегают к хирургической операции. Так называемым «золотым стандартом» служит микрохирургическое удаление межпозвоночного диска через небольшое отверстие (микродискэктомия). В начале данной операции отделяются межпозвоночные ткани, затем удаляется часть смежных дуг позвонков, для того чтобы обеспечить доступа к самой грыже. Риск каких-либо неврологических осложнений после такого рода манипуляций остается минимальным. |
| Смещение позвонков (спондилолистез) | Преимущественно лечится консервативным путем. Для того чтобы остановить дальнейшее смещение позвонков друг по отношению друг к другу, назначают лечебную гимнастику, направленную на укрепление скелетных мышц туловища (уменьшение нагрузки на сам позвоночный столб). Для купирования болевого синдрома назначают нестероидные противовоспалительные препараты в таблетированной форме (анальгин, ибупрофен, парацетамол, аспирин) или в виде мазей и гелей для наружного применения (мелоксикам, кетопрофен, диклофенак). В случае если консервативное лечение не дает положительных результатов, тогда прибегают к хирургическому лечению, при котором производят декомпрессию сдавленных спинномозговых корешков. |
| Сколиоз (искривление позвоночного столба) | Лечение зависит от степени сколиотического искривления позвоночного столба. При сколиозе 1 степени назначают лечебный массаж и специальный комплекс упражнений (лечебная физкультура), который помогает укреплять мышечный корсет спины. Также рекомендуют заниматься плаваньем. Сколиоз 2 степени корректируется не только с помощью лечебной гимнастики, но также и при помощи ношения специальных корсетов Шено, которые стабилизируют позвоночник (корсетотерапия). Спать нужно на умеренно жестких поверхностях или на ортопедическом матрасе и подушке. Если сколиоз прогрессирует, то врач назначает носить деротирующий корсет (жестко фиксирует корпус, не давая ему осуществлять определенные движения) 18 – 23 часа в сутки в течение 10 – 20 дней. Стоит отметить, что вышеуказанные консервативные методы могут полностью избавить от сколиоза только детей и подростков. Развитие сколиоза в более старшем возрасте можно лишь откорректировать, но не избавиться полностью от него уже нельзя. Показанию к хирургической операции служит сколиоз 3 или 4 степени. Данный метод лечения позволяет зафиксировать позвоночник в правильном положении, используя металлические пластины или стержни, которые прикрепляются к позвоночному столбу с помощью крючков и шурупов. Хирургический способ устраняет сколиотическое искривление, но также и не позволяет осуществлять движения в нем. Важно упомянуть, что при сколиозе противопоказаны любые виды вытяжения, так как они только усугубляют нестабильность позвоночника. |
| Кифоз (искривление позвоночника в переднезаднем направлении) | На текущий момент не существует лечения, которое бы полностью устраняло данное патологическое состояние позвоночника. Первая степень кифоза поддается наилучшему лечению в ходе мануальной терапии. Стоит оговориться, что лечебный эффект наступает лишь в том случае, когда работает профессионал. В противном случае некорректное воздействие на мышцы и позвонки спины может привести к смещению позвонков и усугубить данную патологию. При запущенных формах кифоза проводят хирургическое лечение, в ходе которого позвоночник фиксируется в физиологическом положении с помощью металлических пластинок. Через определенный промежуток времени данные пластинки убирают. Положительный эффект от данной операции, как правило, сохраняться до 2 – 3 лет. |
| Болезнь Бехтерева (воспаление позвоночника неинфекционного характера) | Лечение данного заболевания проводится консервативным путем. Могут назначаться как нестероидные противовоспалительные препараты (диклофенак, индометацин, напроксен), так и стероидные (гидрокортизон или преднизолон). Широкое распространение в лечении болезни Бехтерева получили блокаторы фактора некроза опухоли альфа (ФНО-α), которые в значительной степени подавляют воспалительный процесс (инфликсимаб, адалимумаб и устекинумаб). В период ремиссии показано применение таких физиотерапевтических процедур как мануальная терапия, лечебная физкультура, лечебный массаж, мануальная терапия, УВЧ-терапия, парафиновые аппликации. Важно спать на умеренно жесткой кровати или на ортопедическом матрасе. Допускается пользование тонкой подушкой, но лучше спать без нее. Стоит отметить, что во время лечения физические нагрузки на позвоночный столб полностью противопоказаны. |
| Туберкулез позвоночника | Лечение должно проводиться в специализированной клинике. Пациента с туберкулезом позвоночника размещают на специальной кровати, которая способствует полной иммобилизации (обездвиживание). Сильные боли, возникающие на фоне компрессии спинномозговых нервов, устраняют с помощью вытяжения позвоночника (с использованием петли Глиссона). Также назначаются обезболивающие медикаменты (анальгин, пенталгин, напроксен или др.). В стадии ремиссии некоторые пациенты должны временно или постоянно носить специальный корсет, который поддерживает позвоночник. Главным компонентом консервативного лечения является антибиотикотерапия. Препаратами выбора являются рифампицин, изониазид, пиразинамид, этамбутол, стрептомицин. Важную роль играют санитарно-гигиенические условия, а также усиленное и высококалорийное питание. При вовлечении в патологический процесс большей части позвоночника, а также, если консервативное лечение не способствует снижению болевого синдрома, прибегают к хирургической операции. В этом случае хирург удаляет нежизнеспособные ткани, а также промывает раствором антисептиков и антибиотиков свищевые ходы. |
| Бруцеллез позвоночника (поражение позвоночника, вызванное проникновением в организм возбудителя бруцеллеза) | При легком течении заболевания лечение проводят амбулаторно. Для лучшего терапевтического эффекта назначают сразу два или три антибиотика (сочетание рифампицина, доксициклина, стрептомицина, офлоксацина, гентамицина или др. антибиотиков). Также применяют нестероидные противовоспалительные препараты (ибупрофен, индометацин, напроксен и др.), иммуностимулирующие лекарственные вещества (тималин, дибазол), а для снятия болевых ощущений проводят новокаиновую блокаду. При неэффективности вышеупомянутого лечения в некоторых случаях проводят хирургическую операцию с целью иссечь нежизнеспособные ткани. В период ремиссии (исчезновение всех симптомов заболевания) нередко назначают лечебную физкультуру, а также физиотерапевтические процедуры с использованием высокочастотного электромагнитного поля, радоновые ванны и аппликации парафина. |
| Остеомиелит (гнойное воспаление позвонков с вовлечением в патологический процесс окружающих тканей) | Данное патологическое состояние является прямым показанием к госпитализации. Помимо введения ударных доз антибактериальных препаратов (линкомицин, фторхинолоны, цефалоспорины) крайне важно полностью ограничить движения в позвоночнике. Это достигается путем внешней иммобилизации специальными жесткими воротниками, если патологический процесс локализуется в шейном отделе или с помощью жесткого корсетирования нижележащих отделов позвоночного столба. Так как остеомиелит, как правило, сопровождается умеренной или выраженной интоксикацией, то целесообразно прибегнуть к внутривенному вливанию физраствора, 5% глюкозы, плазмы, кровезаменителей, а также к плазмаферезу (забор, очистка и обратное вливание плазмы). Для стимулирования иммунной системы назначаются левамизол, циклоферон, леакадин. Для улучшения обменных процессов в нервных тканях назначают прием витаминов группы В. После улучшения состояния врач может назначить лечебную физкультуру, электрофорез и магнитотерапию. Необходимо отметить, что в большинстве случае при своевременно начатой терапии с применением адекватных схем лечения патологический процесс можно полностью остановить. В том случае, если гнойное поражение распространяется на другие ткани, а также при поражении спинного мозга немедленно назначают хирургическую операцию. При данной операции в костной ткани позвонков проделывают отверстия, через которые затем эвакуируют гной и омертвевшие ткани, вводят антисептики и антибиотики, а также промывают и удаляют свищевые ходы. |
| Перелом позвонков | Лечение зависит от вида перелома. Так, например, компрессионный перелом (перлом, возникший под действием сильного сжатия) в зависимости от степени повреждения лечат 3 разными способами. При минимальных повреждениях костной ткани позвонка предписывают ношение специального корсета в течение 1 – 2 месяцев. Кроме того, назначают лечебный массаж и физиотерапевтические процедуры (ультравысокочастотная терапия, теплолечение с использованием парафиновых аппликаций и горного воска). Важно полностью ограничить нагрузку на позвоночный столб и спать на твердой поверхности. Также назначается специальный комплекс упражнений (лечебная физкультура), которые способствуют укреплению мышечного корсета. При более серьезных компрессионных переломах через небольшое отверстие вводят в полость тела позвонка иглу, через которую закачивают костный цемент. В случае если непосредственно поврежден спинной мозг или спинномозговые нервы проводят открытую операцию. Для купирования болевого синдрома в зависимости от интенсивности могут использоваться как наркотические, так и ненаркотические обезболивающие препараты. Переломы позвоночника также могут устраняться при помощи скелетного вытяжения и расправления. |
| Спинальная опухоль (опухоль позвоночника или спинного мозга) | Чаще всего прибегают к хирургическому лечению спинальной опухоли. Именно полное удаление новообразования дает самый лучший терапевтический результат, однако в ходе микрохирургической операции (операция, выполняемая под микроскопом) существует некоторый риск повредить здоровые нервные ткани, что в дальнейшем вызовет различные неврологические нарушения. Кроме того, иногда прибегают к химиотерапии (использование химических препаратов тормозящих рост опухолевых клеток) и/или радиотерапии (воздействие на пораженные клетки ионизирующего излучения, которое замедляет рост опухоли). Стоит отметить, что хирургическому лечению намного лучше поддаются именно доброкачественные опухоли. В свою очередь, злокачественные спинальные неоплазии (новообразования) могут метастазировать (распространение раковых клеток по организму) в другие ткани и органы. В этом случае прибегают к паллиативной операции, направленной на удаление лишь видимой опухоли для облегчения течения патологического процесса. В некоторых случаях, когда в ходе банального обследования была выявлена доброкачественная опухоль небольших размеров, прибегают к выжидательной тактике. Если данная опухоль не увеличивается в размерах в течение длительного времени, а также не сдавливает окружающие ткани, за ней просто периодически наблюдают, делая рентгеновские снимки. Данная тактика чаще всего используется при выявлении спинальной опухоли у лиц пожилого возраста. |
| Миелит (воспаление спинного мозга) | С самого начала заболевания пациент должен соблюдать строгий постельный режим. Вне зависимости от причины, вызвавшей миелит, назначают антибактериальную терапию. В больших дозах используют такие антибиотики как стрептомицин, пенициллин, сульфазин. Для уменьшения выраженности воспалительной реакции также назначают глюкокортикоиды в высоких дозах. Если наблюдается задержка мочи, то проводят катетеризацию мочевого пузыря (введение в полость катетера, через который происходит отток мочи). Через катетер могут вводить антисептические вещества (колларгол, протаргол, раствор борной кислоты, марганцовки) для промывания мочевого пузыря. Также назначают внутривенное вливание 40% раствора уротропина, который обладает антисептическим действием (особенно в мочевыделительной системе). Для лечения параличей используют прозерин, мидокалм и другие медикаменты. Через 2 – 3 месяца после начавшегося заболевания назначают курс электрофореза с йодом, очаговую диатермию (локальное воздействие переменного высокочастотного электрического тока с целью нагрева тканей), грязелечение, а также назначают сероводородные ванны. В некоторых случаях (наличие центральных параличей с повышенным мышечным тонусом и усилением рефлексов) показана операция Ройла-Хантера, в ходе которой перерезают соединительные ветви узлов симпатической системы на уровне поясничного сегмента. |
| Болезнь Шейермана-Мау (юношеский кифоз) | Раннее выявление данной патологии позволяет прибегнуть к консервативному методу лечения. Хорошо зарекомендовал себя комплексный подход, который включает в себя лечебный массаж, мануальную терапию, лечебную физкультуру (специально подобранные упражнения) и занятие плаваньем. В то же время необходимо соблюдать режим труда и отдыха. Физическая нагрузка должна быть умеренной и дозированной. Спать следует на поверхности средней жесткости, которая позволяет несколько откорректировать искривление позвоночника. При отсутствии необходимого терапевтического эффекта от вышеуказанного лечения, а также при наличии постоянных и сильных болей в позвоночнике назначают хирургическое лечение. Суть операции в том, чтобы зафиксировать искривленный сегмент позвоночника в физиологически правильном положении путем использования металлических винтов и пластин. |
| Заболевания, сопровождающиеся болью в области ребер | |
| Межреберная невралгия (боль, вызванная сдавливанием межреберных нервов) | При возникновении межреберной невралгии необходимо в течение нескольких дней соблюдать постельный режим (лежать необходимо на ровной и жесткой кровати). Также необходимо отказаться от выполнения каких-либо физических нагрузок и по возможности избегать психоэмоциональных стрессов. Лечение данного патологического состояния проводится медикаментозно. Для снятия болевого синдрома назначают принимать анальгетические средства (обезболивающие), такие как анальгин, седал-М, пенталгин, а также использовать внутрь, ректально или внутримышечно нестероидные противовоспалительные препараты (диклофенак, кетопрофен, ибупрофен, вольтарен, пироксикам или индометацин). Кроме того, нередко назначают курс витаминотерапии. Упор делается на витамины группы В (В1, В6, В12), которые крайне благотворно влияют на центральную нервную систему. В редких случаях, когда возникают мышечные спазмы, прибегают к использованию миорелаксантов (баклофен, тизанидин, клоназепам), помогающих снимают данный спазм. Для уменьшения эмоционального напряжения и снятия тревожности выписывают успокоительные средства (ново-пассит, персен, афобазол). В случае длительных и мучительных болей проводят новокаиновую или лидокаиновую блокаду, в ходе которой в пораженное межреберье по нижнему края ребра вводят 3 – 5 миллилитра 1% раствора новокаина или лидокаина. |
| Перелом ребер | Так как перелом ребер вызывает крайне сильную боль на первом этапе необходимо провести срочное обезболивание. Чаще всего прибегают к использованию промедола – наркотического обезболивающего препарата. Для уменьшения подвижности грудной клетки во время транспортировки, ее аккуратно забинтовывают тугой повязкой (данную манипуляцию не проводят лишь у лиц пожилого возраста, так как существует риск возникновения пневмонии). При неосложненном переломе (при переломе не более 1 – 2 ребер) лечение, как правило, производят амбулаторно (на дому). В свою очередь, перелом 3 и более ребер или наличие какого-либо осложнения (воспаление легких, пневмоторакс, гемоторакс, плеврит и др.) является прямым показанием к госпитализации. Медикаментозное лечение неосложненного перелома ребер осуществляется с помощью спирт-новокаиновой блокады. На первом этапе выявляют место перелома, а затем вводят туда 10 миллилитров 1 – 2% раствора новокаина. Не извлекая иглы, в тоже место вводят 1 миллилитр 70% спирта, который увеличивает время обезболивания. После этого назначают прием отхаркивающих средств. В случае если блокада не купировала болевой синдром, через несколько дней процедуру повторяют снова. При обнаружении скопления большого количества патологической жидкости или крови (пневмоторакс или гемоторакс) проводят лечебную плевральную пункцию. Лечение же посттравматического воспаления легких проводят путем применения антибиотиков широкого спектра действия (цефалоспорины, фторхинолоны, пенициллины, карбапенемы). |
| Опоясывающий лишай (вирусное заболевание, вызванное герпесом зостер, которое проявляется поражением кожи и нервной системы) | В большинстве случаев данное заболевание заканчивается самостоятельным выздоровлением даже без какого-либо лечения. Однако для облегчения течения заболевания, а также чтобы избежать развития осложнений целесообразно прибегнуть к медикаментозному лечению. Для того чтобы уменьшить выраженность болевого синдрома, назначают прием обезболивающих таблеток (анальгин, пенталгин, ибупрофен, парацетамол). Для купирования крайне сильных болей в области межреберья назначают нейронтин и оксикодон. Также хорошие результаты в купировании сильной боли показывает амантадин (в одно и то же время купирует боль и является противовирусным препаратом). Помимо этого у пожилых пациентов и людей с ослабленной иммунной системой проводят антивирусную терапию. Пациентам назначают такие противогерпетические препараты как ацикловир, фамцикловир, валацикловир. Кроме того, могут быть назначены лекарственные средства, обладающие как противовирусным действием, так и иммуностимулирующим (циклоферон, виферон, генферон). В случае если к вирусной инфекции присоединяется бактериальная инфекция, то назначают антибактериальные препараты широкого спектра действия (цефалоспорины, карбапенемы, фторхинолоны, пенициллины). |
| Синдром Титце (воспаление хрящевой ткани ребер) | В абсолютном большинстве случаев назначают медикаментозное лечение, которое проводят амбулаторно (на дому). Чаще всего назначают использовать различные гели и мази, которые обладают противовоспалительным и обезболивающим эффектом (на основе диклофенака и кетопрофена). В случае упорных болей проводят введение в место максимальной болезненности раствора новокаина вместе с гидрокортизоном (стероидный гормон, который обладает выраженным противовоспалительным действием). Помимо этого нередко назначают акупунктуру, лечебный массаж и такие физиотерапевтические процедуры как (ультравысокочастотная терапия, электрофорез, магнитотерапия). |
| Остеосаркома и остеохондрома ребер (злокачественные опухоли ребер, при которых поражается костная или хрящевая ткань ребер) | Лечение зависит от многих факторов. Учитывается не только стадия самого заболевания, но также и возраст пациента, наличие сопутствующих заболеваний, общее состояние. Наиболее действенным способом лечения является хирургическая операция. В предоперационный период показана химиотерапия с использованием таких цитостатиков (химиотерапевтические препараты, которые останавливают рост раковых клеток) как ифосфамид, доксорубицин, метотрексат. После того как курс химиотерапии дал положительные результаты, проводят операцию. Данное хирургическое лечение носит щадящий характер и подразумевает удаление пораженного сегмента ребра с его заменой на имплантат, который может быть из металла, полимера или собственной кости. Полное удаление одного или нескольких ребер необходимо лишь в случае, когда опухоль прорастает в сосудисто-нервный пучок или мышцы межреберья. В послеоперационном периоде также назначают курс химиотерапии, для того чтобы исключить возможность возникновения метастазов. При наличии абсолютных противопоказаний к хирургическому лечению пациентам назначают пройти курс радиотерапии. |
| Заболевания, сопровождающиеся болью в области лопаток | |
| Синдром крыловидной лопатки (паралич передней зубчатой мышцы, который приводит к болезненному выпячиванию лопатки назад) | Лечение должно быть направлено на устранение фактора, который привел к сдавливанию длинного грудного нерва (не носить тяжелые рюкзаки и сумки или удалить опухоль, которая сдавливает нерв). Болевые ощущения купируют с помощью нестероидных противовоспалительных препаратов, которые также обладают обезболивающим эффектом (кетопрофен, мелоксикам, напроксен, индометацин и др.). Стоит отметить, что при данном заболевании необходимо избегать повторяющихся движений и тех движений в плече, которые вызывают и/или усиливают боль. Наряду с медикаментозным лечением назначают физиотерапевтические процедуры. Парафиновые и озокеритовые аппликации на область лопатки, лечебная гимнастика и лечебный массаж помогают быстрее избавиться от болей. Иногда прибегают к хирургическому лечению. В этом случае нижний край лопатки фиксируют к 8 ребру. |
| Остеомиелит лопатки (гнойное поражение кости лопатки) | Лечение проводится только хирургическим способом. Во время операции вскрывают флегмону (гнойное воспаление жировой и соединительной ткани разлитого характера), расположенную вблизи лопатки, промывают полость антисептиками и антибиотиками. Нежизнеспособные костные сегменты лопатки иссекают. Свищи также промывают, а затем иссекают. В некоторых случаях, когда большая часть костной ткани разрушена, прибегают к полному удалению лопатки. В этом случае стараются оставить лишь надкостницу и края лопатки, что создает предпосылки для восстановления кости в будущем. Операцию заканчивают ушиванием раны и подведением дренажной системы, которая обеспечивает отток любой патологической жидкости, а также позволяет вводить антибиотики широкого спектра действия непосредственно в область лопатки. |
| Перелом лопатки | В большинстве случаев переломы лопатки лечат консервативным путем. Для купирования болевого синдрома в область лопатки вводят 10 – 40 миллилитров новокаина. При переломах тела лопатки, нижнего или верхнего угла, шейки, суставной впадины, клювовидного и акромиального отростка в подмышечную впадину подкладывают валик, а также производят фиксацию плеча с помощью повязки Дезо. Данная бинтовая повязка фиксирует плечо к грудной клетке и поддерживает предплечье. В том случае, когда происходит перелом акромиона или клювовидного отростка со смещением, верхнюю конечность фиксируют с помощью отводящей шины (торакобрахиальная повязка). При переломе шейки лопатки со смещением иногда прибегают к скелетному вытяжению за локтевой отросток (20 – 30 дней), а затем накладывают иммобилизирующую повязку. В случае неэффективности вышеуказанного метода лечения прибегают к операции. Также операция необходима при переломах, где имеется сильное смещение отломков или в случае, когда наблюдается нарушение функции плечевого сустава. |
| Экзостоз лопатки (шиповидное костно-хрящевое образование) | Если экзостоз, достигая больших размеров, начинает сдавливать окружающие ткани, то в этом случае прибегают к хирургическому лечению. В ходе такой операции экзостоз полностью удаляют в пределах здоровой ткани кости лопатки. Важно также удалить прилегающую к экзостозу надкостницу, чтобы в дальнейшем избежать рецидива (повторное возникновение) данного заболевания, а также исключить возможность злокачественного перерождения. В зависимости от объема и сложности операция может быть выполнена как под местной анестезией, так и под общим наркозом. Стоит отметить, что назначать физиотерапевтические процедуры на область лопатки категорические запрещено, так как это может спровоцировать бурный рост костно-хрящевой ткани экзостоза и, в конечном счете, привести к раковой опухоли. |
| Опухоль лопатки (остеохондрома, остеома, хондрома) | Хирургическая операция является наиболее действенным методом лечения опухолей. За несколько недель или месяцев до операции пациенту назначают пройти курс химиотерапии (метотрексат, ифосфамид, доксорубицин). Операцию проводят только после того, как химиотерапия дала положительный результат (отсутствие роста опухоли). В ходе операции удаляют опухоль и пораженную костную и хрящевую ткань. Важно по возможности оставить края лопатки вместе с надхрящницей, так как это способствует дальнейшей регенерации лопатки. Чтобы снизить вероятность возникновения метастазов в послеоперационном периоде назначают повторный курс химиотерапии. В некоторых случаях, когда имеются противопоказания к хирургическому лечению опухоли, назначается курс радиотерапии. |
| Заболевания желудочно-кишечного тракта, которые приводят к отраженным болям в спине | |
| Язва желудка или двенадцатиперстной кишки | Стоит отметить, что лечение язвенной болезни должно подбираться сугубо индивидуально. На текущий момент наибольшей популярностью пользуются трехкомпонентные и четырехкомпонентные схемы лечения. Выбор в пользу трехкомпонентной схемы подразумевает использование сразу двух антибиотиков (омепразол, амоксициллин или кларитромицин). Кроме того, назначают препараты (пантопразол, лансопразол), которые блокируют выработку соляной кислоты (блокаторы протонного насоса). В свою очередь, в четырехкомпонентной схеме используют один или два антибиотика (кларитромицин, амоксициллин или тетрациклин), один из блокаторов протонного насоса, а также один препарат висмута. Важным моментом в лечении язвенной болезни желудка и двенадцатиперстной кишки является соблюдение специально подобранной диеты. Помимо этого следует избегать стрессовых ситуаций, а также необходимо отказаться от курения и алкоголя. В довольно редких случаях, когда консервативное лечение не приносит положительных результатов прибегают к хирургическому вмешательству. В ходе операции удаляют часть слизистой оболочки, пораженной язвой, а в некоторых случаях перерезают веточки парасимпатических нервов, чтобы уменьшить секрецию соляной кислоты. |
| Панкреатит (воспаление поджелудочной железы) | Чаще всего лечение проводят консервативным путем. С самого начала заболевания назначают голодную диету, которой следует придерживаться в течение нескольких дней. Болевой синдром купируют с помощью ненаркотических, а в некоторых случаях и наркотических обезболивающих препаратов. Также назначают антиферментные препараты, которые останавливают дальнейшее разрушение тканей поджелудочной железы собственными энзимами. В случае необходимости проводят внутривенные вливания. По показаниям могут проводить удаление нежизнеспособной ткани и приобретенных кист поджелудочной железы. В дальнейшем назначают диету №5. При обострении хронического панкреатита в первую очередь используют обезболивающие медикаменты. Также назначают принимать панкреатические ферменты, которые уменьшают функциональную нагрузку на поджелудочную железу. |
| Кишечная непроходимость | Вначале прибегают к консервативному лечению. При наличии сильных болей дают обезболивающие, при необходимости проводят дезинтоксикационную терапию, а также при помощи желудочного зонда освобождают верхние отделы желудочно-кишечного тракта от застойного содержимого. При неэффективности данных мероприятий проводят хирургическую операцию, в ходе которой нежизнеспособные участки кишечника иссекают. Затем культи кишечника послойно сшивают, полость промывают антисептиками и антибиотиками, а с помощью дренажа обеспечивают отток патологического содержимого из брюшной полости. |
| Болезни сердечно-сосудистой системы, которые приводят к отраженным болям в спине | |
| Инфаркт миокарда (одно из проявлений ишемической болезни сердца) | Болевой синдром купируют с помощью наркотических анальгетиков (морфин). Если наблюдается повышенное возбуждение, паника и тревога, то целесообразно назначить транквилизатор для устранения данных состояний (диазепам, феназепам). Для снижения риска тромбообразования в первые минуты внутривенно вводят аспирин (ацетилсалициловая кислота). Также вводят препараты, которые препятствуют свертыванию крови (гепарин). Кроме того, могут назначаться бета-адреноблокаторы (расширяют сосуды, в том числе и коронарные, что способствует устранению боли), ингибиторы ангиотензинпревращающего фермента (фермент, вырабатываемый почками и обладающий сосудосуживающим действием). Иногда прибегают к хирургическому методу лечения. К одному из способов хирургического вмешательства при инфаркте относят коронарную ангиопластику. В ходе операции в пораженный кровеносный сосуд устанавливают специальный стент (упругая металлическая конструкция в виде трубочки), который расширяет просвет сосуда и обеспечивает нормальный кровоток. В случае если произошло сужение правой или левой коронарной артерии (являются главными сосудами, кровоснабжающими сердце), то прибегают к аортокоронарному шунтированию. Данная операция направлена на восстановление кровоснабжения миокарда (сердечная мышца) путем создания обходного русла от аорты к участку с уменьшенным притоком артериальной крови. |
| Стенокардия (заболевание, которое проявляется кратковременной болью или дискомфортом в области сердца) | Боль купируют с помощью таблетки, спрея или аэрозоля нитроглицерина. Данное лекарственное средство приводит к расширению сосудистой стенки, тем самым, устраняя спазм коронарных сосудов. В случае если боль не проходит, то через 3 – 5 минут рекомендуют снова принять нитроглицерин (до 3 раз). Если под рукой нет нитроглицерина, можно воспользоваться изосорбидом или изокетом (также расширяют коронарные сосуды). Стоит отметить, что данные препараты довольно быстро снижают артериальное давление, что может стать причиной потери сознания. Именно поэтому после приема данных таблеток пациент должен находиться в сидячем или полулежачем положении. |
| Заболевания почек, при которых наблюдаются отраженные боли в спине | |
| Пиелонефрит (воспаление почки и лоханки) | В большинстве случаев прибегают к консервативному лечению. Назначают комбинацию из антибиотиков (пенициллины, цефалоспорины, фторхинолоны, аминогликозиды). Для того чтобы снизить свертываемость крови, назначают антикоагулирующие препараты и антиагреганты (гепарин, трентал). Чтобы снизить температуру тела и уменьшить болевой синдром назначают принимать нестероидные противовоспалительные препараты (диклофенак, ибупрофен и др.). Если пиелонефрит возникает на фоне обструкции мочевыводящих путей камнем, то проводят катетеризацию мочеточника. Гнойные формы пиелонефрита чаще всего лечат хирургически. Во время операции капсулу почки полностью удаляют, а затем вскрывают гнойник. Гнойную полость промывают антисептиками и антибактериальными препаратами и полностью иссекают. |
| Почечная колика | Так как боль при почечных коликах довольно часто является довольно выраженной, то целесообразно назначать наркотические обезболивающие средства (морфин, промедол). В случаях, когда боль не столь выражена, следует принимать нестероидные противовоспалительные средства (ибупрофен, парацетамол, диклофенак). Для снятия спазма гладкой мускулатуры мочевыделительной системы применяют спазмолитики (папаверин, дротаверин). Если консервативный метод лечения не принес необходимого результата, то тогда проводят катетеризацию. Почечная колика, вызванная закупоркой мочеточника камнем, чаще всего лечиться с помощью нефролитотомии («золотой стандарт» в лечении камней в почках и мочевыделительной системы). В ходе данной малоинвазивной хирургической процедуры (с минимальным повреждением тканей) в брюшной стенке делают небольшой разрез (не более 1 сантиметра), через который получают доступ к органам мочевыделительной системы. Затем камень удаляют с помощью специальной трубки (нефроскоп). Перед удалением камня большого размера его предварительно подвергают ударно-волновому дроблению (литотрипсия). |
| Патологии дыхательной системы, сопровождающиеся болями в спине | |
| Воспаление легких | В первую очередь назначают антибиотики широкого спектра действия (фторхинолоны, карбапенемы, макролиды, пенициллины). Для снятия спазма бронхов назначают принимать бронхолитики (сальбутамол, изопреналин, теофиллин). Чтобы обеспечить лучшее отхождение мокроты принимают отхаркивающие препараты (амброксол, бромгексин, АЦЦ). Для уменьшения выраженности воспалительного процесса используют стероидные или нестероидные противовоспалительные препараты. Нередко в комплексе с медикаментозным лечением используют физиотерапевтические процедуры (ультрафиолетовая фототерапия, парафиновые и озокеритовые аппликации, вибрационный массаж, лечебная гимнастика). |
| Плеврит (воспаление листков плевры) | Лечение плеврита должно проводиться параллельно с лечением инфекционного процесса (пневмония, туберкулез), который привел к воспалению плевры. Назначают принимать нестероидные противовоспалительные средства (аспирин, индометацин, диклофенак и др.), а в некоторых случаях стероидные препараты, уменьшающие выраженность аллергического компонента данного заболевания (дексаметазон, преднизолон). Для удаления скопившегося патологического секрета в плевральной полости проводят пункцию. Целесообразно вводить в плевральную полость антибиотики для снижения риска возникновения эмпиемы плевры (большое скопление гнойного содержимого в плевральной полости). Вне зависимости от причины, вызвавшей данное заболевание, пациент должен соблюдать постельный режим. В период ремиссии, когда симптомы плеврита полностью исчезают, для восстановления функции дыхания назначают специальную дыхательную гимнастику и лечебный массаж. |
| Рак легких | При отсутствии противопоказаний проводят хирургическое лечение. По возможности удаляют первичный опухолевый очаг, ближайшие лимфоузлы, жировую клетчатку, которая может способствовать метастазированию (путь метастазирования). В некоторых ситуациях помимо операции назначают курс химиотерапии и радиотерапии. Противопоказанием к хирургическому лечению служит обнаружение отдаленных метастазов, прорастание опухоли в соседние органы и ткани, серьезные заболевания дыхательной и сердечно-сосудистой системы (декомпенсация). В этой ситуации прибегают к радиотерапии как к самостоятельному методу лечения рака легкого. Паллиативная терапия применяется в том случае, когда вышеупомянутые способы лечения не дали результатов или в виду противопоказаний неосуществимы. Данный подход подразумевает прием болеутоляющих, переливание компонентов крови, дезинтоксикационную терапию, борьбу с малокровием, психологическую помощь, что позволяет улучшить качество жизни пациентам. |
Боли в области позвоночника
 Чаще всего боль в позвоночнике является следствием сдавливания и воспаления спинномозговых корешков (радикулит). Данная патология может возникать при чрезмерных физических нагрузках или являться следствием дегенеративно-дистрофических заболеваний, поражающих межпозвоночные диски. Помимо этого существует множество других заболеваний, которые также проявляются болями в области позвоночника.
Чаще всего боль в позвоночнике является следствием сдавливания и воспаления спинномозговых корешков (радикулит). Данная патология может возникать при чрезмерных физических нагрузках или являться следствием дегенеративно-дистрофических заболеваний, поражающих межпозвоночные диски. Помимо этого существует множество других заболеваний, которые также проявляются болями в области позвоночника.Боли в области позвоночника чаще всего возникают в следующих ситуациях:
- остеохондроз;
- радикулит;
- грыжа позвоночника;
- смещение позвонков.
Остеохондроз
Остеохондроз представляет собой довольно распространенную патологию, которая приводит к дистрофическим изменениям в хрящевой ткани межпозвоночных дисков. Остеохондроз может поражать любой сегмент позвоночника, но чаще всего он возникает в поясничном и крестцовом отделах.Из-за чрезмерной и постоянной нагрузки на позвоночник хрящевая ткань, которая сверху покрывает каждый межпозвоночный диск, постепенно изнашивается. Это, в свою очередь, приводит к уменьшению расстояния между соседними позвонками и сдавливанию спинномозговых нервов. Именно компрессия спинномозговых корешков вызывает боли в спине, шее или крестце различной интенсивности.
Наиболее частыми причинами развития остеохондроза позвоночного столба являются:
- Возраст. С возрастом хрящевая ткань теряет способность быстро регенерировать. Связанно это с тем, что в клетках хрящевой ткани (хондробласты) исчерпываются запасы сложных белковых молекул (протеогликаны), которые отвечают за амортизирующие свойства (деструктивные изменения преобладают над репаративными). В конечном счете, данные патологические изменения в хондробластах приводят к разрушению хрящевой ткани межпозвоночных дисков.
- Чрезмерная физическая нагрузка неблагоприятно воздействует на позвоночник и на межпозвоночные диски в частности. Постоянный микротравматизм создает благоприятные условия для дистрофических изменений в клетках хрящевой ткани. Поврежденные клетки не имеют возможности восстановиться, что усугубляет патологический процесс.
- Работа в неудобной позе. Длительное пребывание в неудобной сидячей или стоячей позе крайне отрицательно сказывается на работе скелетных мышц спины. В итоге нагрузка на межпозвоночные диски распределяется неравномерно, что создает предпосылки к разрушению хряща межпозвоночных дисков.
- Врожденные и приобретенные деформации позвоночника, такие как сколиоз и кифоз также способствуют развитию остеохондроза. Дело в том, что искривление позвоночного столба приводит к перераспределению нагрузки. В результате этого на некоторые позвонки и межпозвоночные диски нагрузка значительно увеличивается. Постепенно создаются благоприятные условия для дистрофических изменений в хрящевой ткани межпозвоночных дисков.
- Неполноценное питание. Некоторые пищевые продукты способны ускорять и улучшать процесс обновления хрящевой ткани (их называют натуральными хондропротекторами). К такими продуктам питания можно отнести заливное из мяса и рыбы, холодец, тушеное мясо вместе с суставными хрящами, соевые продукты, авокадо, а также бульоны из рыбы и мяса.
- Лишний вес. Увеличение массы тела неблагоприятно сказывается не только на работе внутренних органов, но также и на работе опорно-двигательного аппарата. Постепенно скелетные мышцы спины не могут поддерживать нормальное положение позвоночника, что приводит к увеличению нагрузки на межпозвоночные диски.
Радикулит
По сути, радикулит является симптомом, а не самостоятельной патологией. Под понятием радикулит подразумевают воспаление спинномозговых корешков. Наиболее частая причина радикулита – сдавливание корешков спинного мозга. Главным проявлением радикулита является боль по ходу сдавленного спинномозгового нерва.Болевой синдром при радикулите развивается крайне внезапно и, как правило, носит приступообразный характер. Кроме боли могут появляться нарушение тактильной чувствительности (снижение чувствительности или ощущение мурашек, покалывание в конечности), а в некоторых случаях и двигательные расстройства. Так как самой частой причиной радикулита служит остеохондроз крестцово-поясничного отдела, то нередко радикулит в данном сегменте приводит к ишиасу (воспаление седалищного нерва). Данная патология проявляется болью в пояснице, которая довольно часто отдает в заднюю часть нижней конечности (бедро, голень и стопу).
Радикулит может возникать на фоне следующих патологий:
- остеохондроз;
- позвоночные остеофиты (патологические разрастания костной ткани позвонков);
- грыжа межпозвоночного диска;
- травма позвоночного столба.
Грыжа позвоночника
Грыжа позвоночника представляет собой такое патологическое состояние, при котором происходит разрыв периферической части межпозвоночного диска вместе со смещением его центральной части. Грыжа межпозвоночного диска чаще всего возникает у физически активного населения, в возрасте от 25 до 45 лет.Стоит отметить, что межпозвоночная грыжа также как и радикулит чаще всего возникает на фоне остеохондроза. Излюбленная локализация данного патологического состояния – поясничный сегмент позвоночного столба. Разрыв периферического кольца диска приводит к смещению ядра назад, что приводит к сдавливанию корешков спинного мозга. Грыжа позвоночника проявляется радикулитом – по ходу нерва возникает боль, нарушается тактильная чувствительность и двигательная функция конечности. Нередко грыжа поясничного отдела приводит к вовлечению в патологический процесс седалищного нерва (ишиас).
Смещение позвонков
Смещение позвонков (спондилолистез) проявляется изменением позиции позвонка по отношению к соседним позвонкам. Смещение позвонков может возникать у людей практически всех возрастных групп.Стоит отметить, что незначительные смещения позвонков могут никак не проявляться на протяжении всей жизни. В свою очередь, если спондилолистез приводит к сдавливанию корешков спинного мозга, то тогда возникает болевой синдром вследствие радикулита. Наиболее часто смещение происходит в поясничном отделе, что проявляется симптомами ишиаса. Главным проявлением является боль, которая локализуется в поясничной области и отдает в нижнюю конечность. Кроме того, возникает парестезия, которая проявляется чувством жжения, покалывания и/или онемения. В некоторых случаях снижается тактильная и болевая чувствительность. Иногда наблюдаются проблемы с актом мочеиспускания и дефекации.
Причины, которые приводят к смещению позвонков, следующие:
- врожденные или приобретенные аномалии развития позвоночного столба;
- слабость мышечно-связочного аппарата спины;
- травма позвоночника;
- дегенеративно-дистрофические заболевания позвоночника;
- опухоль позвоночника.
Боли в области ребер
 Болевые ощущения в ребрах могут возникать по различным причинам. Наиболее частой причиной таких болей является компрессия или сдавливание межреберных нервов. Полученная травма грудной клетки или грудного сегмента позвоночного столба также довольно часто сопровождаются болевым синдромом. Выраженная боль в области ребер в некоторых случаях может свидетельствовать о злокачественном новообразовании (раковая опухоль).
Болевые ощущения в ребрах могут возникать по различным причинам. Наиболее частой причиной таких болей является компрессия или сдавливание межреберных нервов. Полученная травма грудной клетки или грудного сегмента позвоночного столба также довольно часто сопровождаются болевым синдромом. Выраженная боль в области ребер в некоторых случаях может свидетельствовать о злокачественном новообразовании (раковая опухоль).Наиболее частые причины болей в области ребер следующие:
- межреберная невралгия;
- герпес зостер;
- перелом ребра.
Межреберная невралгия
Межреберная невралгия (торакалгия) характеризуется раздражением или сдавливанием межреберных нервов. Боль чаще всего локализуется по ходу пораженных нервов, но в некоторых случаях она может отражаться в поясницу, в лопаточную область или в грудину. Нередко данную боль описывают как острую, жгучую и пронзительную. Приступы болевого синдрома, которые сопровождают межреберную невралгию, наиболее интенсивны на вдохе. Интенсивность болевых ощущений возрастает при резких движениях, кашле, чихании.Стоит отметить, что помимо боли иногда могут возникать спазмы межреберных мышц. Кожный покров в межреберье, как правило, приобретает бледный или красный оттенок. В месте поражения самого нерва выявляют потерю чувствительности и онемение.
Межреберную невралгию вызывают следующие состояния и заболевания:
- длительное пребывание в неудобной позе;
- физическое перенапряжение;
- психоэмоциональное перенапряжение (стресс);
- переохлаждение;
- неудачное резкое движение;
- травма грудной клетки;
- остеохондроз грудного сегмента позвоночного столба;
- болезнь Бехтерева (неинфекционное воспаление позвоночника);
- плеврит (воспаление листков плевры);
- спинальная опухоль;
Герпес зостер
Опоясывающий лишай, вызванный герпесом зостер (Herpes zoster), проявляет себя односторонней кожной сыпью и выраженным болевым синдромом. Данное вирусное заболевание имеет, как правило, возникает в зимний или осенний период времени. Чаще всего заболевают пожилые люди старше 60 – 65 лет. В довольно редких случаях опоясывающий лишай может рецидивировать (возникать повторно).Опоясывающий лишай вызван вирусом герпеса, который также является возбудителем ветрянки (ветряная оспа). После того как человек переболел ветрянкой, данный вирус концентрируется в задних рогах спинного мозга и переходит в латентный режим (никак себя не проявляет). Через десятки лет герпес зостер способен вновь активизироваться, приводя к возникновению опоясывающего лишая. Выход из латентного состояния возможен благодаря снижению сопротивляемости иммунной системы.
Следующие причины способны спровоцировать активизацию герпеса зостер:
- стресс;
- физическое перенапряжение;
- ВИЧ-инфекция;
- прием иммунодепрессантов (препараты, которые угнетают иммунную систему);
- доброкачественные и злокачественные опухоли;
- трансплантация органов.
У пациентов с иммунодефицитом опоясывающий лишай способен приводить к генерализованным высыпаниям (по всей грудной клетке), а также вызывать поражение спинного и головного мозга.
Перелом ребра
Перелом ребра представляет собой патологическое состояние, при котором происходит нарушение целостности костной или хрящевой ткани ребер. Перелом ребер представляет собой самое часто встречаемое повреждение грудной клетки. Как правило, перелом ребра возникает вследствие падения на выступающие объекты, ударов или в результате сильного сдавливания грудной клетки. Намного реже переломы ребер возникают вследствие некоторых инфекционных болезней, остеопорозе (уменьшение плотности костной ткани, что приводит к снижению прочности) или на фоне опухолевого процесса, который локализуется в грудной клетке. Именно из-за остеопороза переломы ребер у пожилых людей встречаются несколько чаще.Перелом ребер, как правило, сопровождается сильной болью, которая усиливается во время выполнения движений, кашля, разговора или при глубоком дыхании. Кожа грудной клетки становится бледной, возникает отек мягких тканей, иногда выявляют гематому (скопление крови под кожей). Если при переломе ребра была нарушена целостность кожи, то при прощупывании можно обнаружить крепитацию воздуха. Данный симптом напоминает поскрипывание. Также обнаруживается деформация грудной клетки в виде ступеньки.
Необходимо заметить, что перелом лишь одного ребра в большинстве случаев не сопровождается какими-либо осложнениями (гемоторакс, повреждение органов грудной полости, пневмоторакс и др.).
Боли в области лопаток
 Болевой синдром, локализующийся в области лопаток, может возникать вследствие растяжения связок и мышц, травмы или дегенеративно-дистрофических заболеваний позвоночника. Иногда боли в данной области являются отраженными и могут свидетельствовать о наличии заболеваний, которые связаны с желудочно-кишечным трактом или сердечно-сосудистой системой.
Болевой синдром, локализующийся в области лопаток, может возникать вследствие растяжения связок и мышц, травмы или дегенеративно-дистрофических заболеваний позвоночника. Иногда боли в данной области являются отраженными и могут свидетельствовать о наличии заболеваний, которые связаны с желудочно-кишечным трактом или сердечно-сосудистой системой.Боли под лопаткой
Причиной болей под лопаткой может становиться целый ряд патологий. Данная боль может возникать на фоне травмы лопатки или свидетельствовать об остеохондрозе. В некоторых случаях болевые ощущения под лопаткой могут указывать на такие серьезнейшие патологии как инфаркт, язвенная болезнь или почечная колика.К болям под лопаткой могут привести следующие патологии:
- Остеохондроз грудного отдела позвоночника может проявляться болями в плече, грудной клетке, в подлопаточной и надлопаточной области, а также в грудной клетке. Боль является следствием сдавливания спинномозговых корешков грудного сегмента. Кроме боли возникает потеря чувствительности и двигательные расстройства в верхних конечностях. Стоит отметить, что остеохондроз в грудном отделе позвоночника возникает намного реже, чем в поясничном отделе.
- Межреберная невралгия сопровождается болями по ходу межреберного нерва. Компрессия нижних спинномозговых корешков грудного отдела нередко проявляется болями под лопатками. Боль обычно острая и пронзительная. Приступ боли может возникать при резких движениях, чихании или кашле. Иногда могут появляться спазмы межреберных мышц.
- Язва желудка может проявляться не только болями в верхней части живота, но также и отражаться в грудной отдел позвоночника, грудину, а также в область под лопатками. Болевые ощущения возникают непосредственно после приема пищи. Также возникает изжога, отрыжка, тошнота, рвота и снижение массы тела. Для язвенной болезни характерна сезонность обострений (осень и весна).
- Печеночная (желчная) колика возникает вследствие сильного спазма желчного пузыря или на фоне закупорки желчных путей (внутрипеченочных или внепеченочных) камнем. Главным симптомом колики является колющая, режущая или раздирающая боль в правом подреберье, которая иногда может отражаться в правое плечо, в правую лопатку и подлопаточную область, шею или челюсть. В редких случаях боль иррадиирует (распространяется) влево, имитируя при этом приступ стенокардии (боль в сердце длительностью не более 15 минут).
- Пиелонефрит, как правило, проявляется болью в пояснице, но в некоторых случаях боль может ощущаться в области подреберья, под лопаткой или в подвздошной области. Кроме боли, возникают дизурические проявления (учащенное и болезненное мочеиспускание). Острый пиелонефрит сопровождается лихорадкой, ознобом, мышечной слабостью, головными болями, а иногда тошнотой с рвотой.
- Почечная колика также как и желчная может вызывать сильную боль в подлопаточной области. Стоит отметить, что данная локализация болей довольно редкая. Чаще всего боль распространяется по ходу мочеточника и отдает в пах и бедро. Кроме того, может возникать учащение мочеиспускания, которое нередко сопровождается болью в мочеиспускательном канале.
- Инфаркт миокарда возникает вследствие недостаточного притока артериальной крови к сердечной мышце, что, в конечном счете, приводит к некрозу (омертвлению) участка миокарда. Сильная и длительная боль в груди нередко отражается в левое плечо и руку, в лопатку и подлопаточную область, шею, челюсть, в верхнюю часть живота.
- Травма лопатки может возникать при прямом ударе в лопатку или после падения на спину. В некоторых случаях травма является следствием падения на выпрямленную руку или на локоть. Боль может возникать как в самой лопатки, так и под лопаткой. Болевой синдром усиливается во время движений в плечевом поясе. При переломах лопатки боль становится острой, возникает припухлость и отек мягких тканей.
Боли между лопатками
Боли между лопатками чаще всего связаны с патологией позвоночного столба. Одной из самых распространенных причин возникновения данной боли является остеохондроз грудного отдела позвоночника. Также к данным болям приводит врожденный кифоз и сколиоз. Стоит отметить, что некоторые заболевания пищеварительной, дыхательной или сердечно-сосудистой системы, могут сопровождаться иррадиирующими (отдающими) болями в область между лопатками.К болям между лопатками могут приводить следующие заболевания:
- Кифоз представляет собой искривление грудного отдела позвоночника, которое проявляется сутулостью, а в более запущенных случаях – горбатостью. Боль возникает из-за возросшей нагрузки на мышцы и связки спины. Также нередко нарушается функция дыхательных мышц.
- Остеохондроз грудного сегмента позвоночного столба развивается из-за дистрофических изменений в хрящевой ткани, которая входит в состав межпозвоночных дисков. Потеря эластичности межпозвоночных дисков, в свою очередь, ведет к уменьшению пространства между позвонками. В конечном счете, остеохондроз приводит к сдавливанию спинномозговых нервов грудного отдела спинного мозга (вызывает межреберную невралгию). Данное заболевание позвоночника проявляется сильными и схваткообразными болями по ходу пораженного нерва, которые иногда могут локализоваться между лопатками.
- Смещение грудных позвонков также может вызывать компрессию корешков спинного мозга, что проявляется возникновением выраженной и приступообразной боли. Боль чаще всего локализуется в межреберье, но иногда она отражается в плечо, руку, грудину, надлопаточную или подлопаточную область. Кроме того, могут возникать парестезии в верхних конечностях (чувство жжения, онемения или покалывания), снижение тактильной чувствительности и двигательные расстройства.
- Сколиоз представляет собой боковое искривление позвоночника. При сколиозе происходит уменьшение расстояния между позвонками, что приводит к сдавливанию спинномозговых корешков (радикулит). В зависимости от степени сколиотического искривления может нарушаться не только осанка, но также и нормальное положение органов малого таза и тазовых костей.
- Поддиафрагмальный абсцесс характеризуется скоплением гноя под диафрагмой. Данная патология является осложнением таких заболеваний желудочно-кишечного тракта как аппендицит (воспаление аппендикса), холецистит (воспаление желчного пузыря), перитонит (воспаление брюшины). Кроме болей под лопаткой или между лопатками, как правило, возникает высокая лихорадка (до 39 – 40ºС), ознобы, головная боль, мышечная слабость, потеря аппетита.
- Стенокардия является одним из проявлений ишемической болезни сердца, для которой характерно появление сердечной боли или чувства дискомфорта за грудиной. Боль может отдавать в левое плечо, руку, шею, между лопатками и под левой лопаткой. Отличительная особенность стенокардии в том, что приступ болевых ощущений никогда не длится более 15 минут.
- Язва желудка может проявлять себя не только болями в верхней части живота, но также и в области лопатки (между лопатками и под лопаткой). Боль описывают как сильную, острую, жгучую, а иногда и кинжальную. В большинстве случаев также возникает изжога, тошнота, рвота, потеря аппетита.
Боли под левой лопаткой
Боль под левой лопаткой нередко возникает на фоне некоторых патологий, связанных с пищеварительной системой. Также такая боль может свидетельствовать о сдавливании межреберного нерва слева. Стоит отметить, что в некоторых случаях боль в данной области говорит о крайне серьезной патологии сердца, что требует немедленной госпитализации (при инфаркте миокарда).Боли под левой лопаткой могут возникать вследствие следующих причин:
- межреберная невралгия;
- стенокардия;
- инфаркт миокарда;
- язва желудка;
- панкреатит;
- перелом нижних ребер;
- левосторонняя почечная колика.
Боли под правой лопаткой
Боли под правой лопаткой чаще всего возникают на фоне различных патологий, связанных с пищеварительной или мочевыделительной системой. Нередко данная боль говорит о достаточно серьезных заболеваниях, которые требуют немедленной госпитализации и лечения.К болям под правой лопаткой приводят следующие заболевания:
- холецистит;
- желчная колика;
- ретроцекальный аппендицит;
- правосторонняя почечная колика.
Когда боли отдают в лопатку?
Существует довольно большое количество заболеваний, которые могут проявляться болями в лопатке. Длительная боль в лопатке, не связанная с физическим или умственным перенапряжением, может свидетельствовать о серьезном заболевании внутренних органов.Следующие заболевания, сопровождаются отраженными болями в лопатку:
- Инфаркт миокарда является одним из проявлений ишемической болезни сердца, при которой наблюдается относительная или абсолютная недостаточность кровоснабжения сердечной мышцы. Инфаркт миокарда приводит к некрозу (омертвение) участка сердечной мышцы и сопровождается сильной болью в груди. Довольно часто боль может отражаться в левое плечо, руку, лопатку. При инфаркте приступ болей может длиться десятки минут. В некоторых случаях данная патология может приводить к остановке сердца.
- Стенокардия также является одной из форм ишемической болезни сердца, но проявляется не так выражено как инфаркт миокарда. При стенокардии боли редко длятся более 10 – 15 минут. Боль, которая локализует в грудной клетке, также может отдавать в лопатку, в левое плечо и руку. В отличие от инфаркта миокарда, боль при стенокардии в абсолютном большинстве случаев купируется нитроглицерином или другими нитратами (препараты, которые способны расширять сосуды и снижать артериальное давление).
- Пиелонефрит – воспалительное заболевание, при котором в патологический процесс вовлекается не только почечная ткань (межклеточная ткань) но и лоханка почки (воронкообразная полость, которая связывает почку и мочеточник). Острый пиелонефрит сопровождается повышением температуры тела, ознобом, головными болями, тошнотой и рвотой. Появившаяся тупая боль в пояснице нередко отражается в нижнюю часть живота, пах, половые органы, а иногда иррадиирует (отдает) в лопатку.
- Почечная колика представляет собой один из самых часто встречаемых синдромов, связанных с мочевыделительной системой. Почечная колика может возникать из-за выраженного спазма гладкой мускулатуры мочеточника или почки, при перегибе мочеточника. Также данный синдром появляется на фоне нарушения оттока мочи (закупорка камнем, сгустком крови, гноем) или при нарушении кровоснабжения почек. Внезапный приступ резкой и сильной боли может продолжаться минуты или десятки минут. Боль локализуется в поясничной области и отражается в подвздошную область, в пах, во внутреннюю поверхность бедра, половые органы. В некоторых случаях боль распространяется вверх, достигая лопатки.
- Желчная колика характеризуется возникновением приступообразных болей. Данное патологическое состояние возникает вследствие спазма гладкой мускулатуры желчевыводящих протоков или из-за закупорки данных протоков камнем (конкремент). Боль, локализующаяся в правом подреберье, может отдавать в правую руку, в лопатку, в грудную клетку. Желчная колика нередко сопровождается тошнотой и многократной рвотой, не приносящей облегчения. Иногда возникает нарушение стула (чаще всего запор). Длительное нарушение оттока желчи приводит к развитию желтухи, при которой в кровь проникает большое количество билирубина (именно билирубин придает коже и слизистым желтый оттенок).
- Поддиафрагмальный абсцесс представляет собой осложнение таких патологий как холецистит, аппендицит и перитонит. Поддиафрагмальный абсцесс представляет собой скопление гноя под диафрагмой, что проявляется высокой лихорадкой, ознобами, слабость, головными болями, повышенной потливостью. Затем возникают болевые ощущения в нижней части грудной клетки, которые отражаются в ключицу, лопатку или плечо. Нередко наблюдается одышка и непродуктивный (сухой) кашель. Пораженная сторона грудной клетки, как правило, отстает при дыхании.
- Спинальная опухоль представляет собой группу доброкачественных или злокачественных новообразований, которые возникают и поражают спинной мозг и/или позвоночный столб. Боль чаще всего локализована в грудном или поясничном сегменте позвоночника. Характерная особенность таких болей в том, что они максимально выражены ночью или утром, пока человек находится в горизонтальном положении. Нередко боль отражается в нижние или верхние конечности, грудную клетку или лопатку. В дальнейшем может происходить потеря тактильной чувствительности, возникать мышечная слабость, нарушаться осанка (вследствие сколиоза или кифоза).

Почему болит спина и живот?
 Появление болевых ощущений в спине и в животе чаще всего свидетельствует о наличии заболевания желудочно-кишечного тракта. В большинстве случаев патологии, которые привели к данным сочетанным болям, имеют инфекционную природу и нуждаются в немедленном лечении.
Появление болевых ощущений в спине и в животе чаще всего свидетельствует о наличии заболевания желудочно-кишечного тракта. В большинстве случаев патологии, которые привели к данным сочетанным болям, имеют инфекционную природу и нуждаются в немедленном лечении.Чаще всего к боли в спине и животе приводят следующие патологии:
- Язвенная болезнь. Язва желудка и двенадцатиперстной кишки приводит к острым болям в эпигастрии (самая верхняя часть живота), которые также могут отражаться в грудной отдел позвоночного столба и поясницу. При язве двенадцатиперстной кишки возникают «голодные боли», которые исчезают только после приема пищи. Другая модальность (категория) у болей при язве желудка. Данные боли возникают или усиливаются непосредственно после приема пищи. Также язвенная болезнь проявляется частой изжогой, тошнотой с рвотой, снижением аппетита. Как правило, язвенная болезнь возникает или обостряется осенью или весной (сезонность заболевания).
- Кишечная непроходимость в некоторых ситуация может приводить к возникновению сочетанной боли в поясничной области и в животе. При длительном или резком нарушении кровоснабжения кишечника может происходить некроз тканей (омертвение), который сопровождается острой болью. Постепенно боль утихает и становится тупой. Для некоторых форм кишечной непроходимости также характерно появление многократной и неукротимой рвоты. Скопление каловых масс и газов в петлях кишечника проявляется асимметрией и вздутием живота.
- Аппендицит представляет собой одну из самых частых патологий брюшной полости, при которой происходит воспаление червеобразного отростка. Воспаление аппендикса, имеющего нетипичное расположение (сзади от слепой кишки), приводит к возникновению тупых болей в животе, в правом подреберье и в правой подлопаточной области. Также возникает лихорадка (37,5 – 38oС), тошнота, однократная или двукратная рвота, потеря аппетита, нарушение стула (диарея).
Почему болит спина и отдает в ноги?
 Боль в спине, которая иррадиирует (отдает) в нижние конечности, как правило, говорит о компрессии и воспалении седалищного нерва (ишиас). Седалищный нерв сформирован из нижних поясничных и всех крестцовых спинномозговых нервов и является самым большим нервом в человеческом организме. Необходимо упомянуть, что данный крупный нерв отдает свои ветви в ягодицу, заднюю поверхность бедра, голень и стопу.
Боль в спине, которая иррадиирует (отдает) в нижние конечности, как правило, говорит о компрессии и воспалении седалищного нерва (ишиас). Седалищный нерв сформирован из нижних поясничных и всех крестцовых спинномозговых нервов и является самым большим нервом в человеческом организме. Необходимо упомянуть, что данный крупный нерв отдает свои ветви в ягодицу, заднюю поверхность бедра, голень и стопу.Болевые ощущения при ишиасе, как правило, имеют односторонний характер. Боль вначале возникает в пояснично-крестцовом сегменте, а затем, распространяясь по ходу седалищного нерва, отдает в заднюю поверхность нижней конечности.
Чаще всего к ишиасу приводит поясничный остеохондроз. При данном дегенеративном заболевании в хрящевой ткани межпозвоночных дисков возникают дистрофические изменения. Постепенно расстояние между позвонками уменьшается, что может становиться причиной компрессии нервной ткани седалищного нерва. Другой причиной ишиаса может быть межпозвоночная грыжа, при которой происходит разрыв периферической части межпозвоночного диска (фиброзно-кольцевая часть диска) и выпячивание его ядра в сторону седалищного нерва с его сдавливанием.