Кто такой дерматолог?
![]() Дерматолог
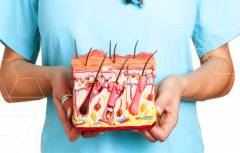
Дерматолог – это специалист по
болезням кожи, ногтей, волос и слизистых оболочек. Иногда врачей-дерматологов, особенно занимающихся научной деятельностью, называют дерматопатологами. Такой акцент на слово «патология» указывает, что дерматолог глубоко изучает причины возникновения кожных болезней и участвует в клинических исследованиях и проверках эффективности того или иного метода лечения.
Чем занимается дерматолог?
![]()
Дерматологи занимаются выявлением причин заболеваний кожи, их лечением и профилактикой.
Дерматолог диагностирует и лечит следующие болезни: - гнойничковые болезни кожи – фолликулиты, фурункулы, карбункулы, гидраденит, импетиго, эктима, рожа;
- грибковые заболевания кожи (микозы) – кератомикозы, дерматофитии (эпидермофития, трихофития, микроспория), кандидозы;
- вирусные болезни кожи – простой герпес, папилломавирус (вирус бородавок);
- паразитарные болезни кожи – чесотка, вшивость (педикулез), лейшманиоз, демодекоз;
- все виды лишая – разноцветный, простой лишай лица, опоясывающий, красный плоский, розовый лишай Жильбера, стригущий лишай, хронический лишай Видаля;
- дерматиты и дерматозы – контактные и аллергические дерматиты, экзема, нейродермит (атопический дерматит), токсидермии, крапивница, отек Квинке;
- болезни кожи неуточненной природы – псориаз, пузырчатка (пемфигус), болезнь Дюринга;
- болезни придатков кожи и губ – акне, себорея, розацеа, алопеция (облысение), хейлиты;
- нарушение пигментации кожи – веснушки, хлоазмы, лентиго, витилиго, лейкодерма;
- опухоли кожи – липома, гемангиома, лимфома, меланома, саркома Капоши;
- венерические болезни – сифилис, гонорея, донованоз, шанкроид, хламидиоз, генитальный кандидоз, трихомониаз, микоплазмоз, генитальный герпес, папилломавирусная инфекция (остроконечные кондиломы).
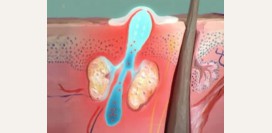
Фолликулит
Фолликулит – это воспаление мешочка (
фолликула), в котором расположен волос. Если воспаляется только поверхностная часть волосяного фолликула, то такое состояние называют остиофолликулитом, а если инфекция проникает в средний и глубокий отделы мешочка, то такое воспаление называют фолликулитом. Причина фолликулитов – стафилококковая
инфекция кожи, которая возникает при наличии предрасполагающих факторов.
К предрасполагающим факторам развития фолликулитов относятся: Остиофолликулит проявляется как желтовато-белый пузырек, пронизанный волосом и окруженный покрасневшей кожей, а фолликулит – как болезненный узелок ярко-красного цвета. Часто у мужчин образуются множественные фолликулиты в области бороды, усов, реже – бровей (
вульгарный сикоз).
Фурункул и карбункул
Фурункул (
чирей) – это гнойное воспаление, которое поражает не только волосяного фолликула, но и окружающей его ткани, при этом в процессе воспаления сам фолликул некротизируется (
разрушается). Если воспаляются несколько расположенных рядом фолликулов, то развивается обширное гнойное воспаление – карбункул. Если же фурункулы образуются на расстоянии друг от друга, но их несколько, то процесс называют фурункулезом. Фурункулы и карбункулы возникают при усугублении и осложнении фолликулита. После вскрытия фурункула и карбункула выделяется гной, а на их месте образуется язва, которая постепенно рубцуется. Все это происходит в течение 2 недель.
В отличие от фолликулита, при фурункуле и карбункуле может развиться лихорадка.
Гидраденит
Гидраденит – это гнойное воспаление потовых желез. Чаще всего гидраденит располагается в подмышечной области, вокруг сосков, пупка, половых органов и заднего прохода. Воспаленные железы имеют вид болезненных уплотнений, которые могут увеличиваться до размеров куриного яйца. Узлы спаиваются с окружающей тканью, кожа над ними размягчается, истончается и в итоге образуется свищ, через который наружу выделяется гной. Иногда узлы могут рассасываться, не вскрываясь.
Импетиго
Импетиго (
от латинского слова impeto – поражать, нападать) – это поверхностное гнойное поражение кожи, при котором на открытых участках кожи образуются вялые пузыри с тонкими стенками (
фликтены), заполненные мутноватым содержимым (
иногда в них присутствует кровь). Вокруг этих пузырей образуется венчик красного цвета. Фликтены быстро вскрываются, и на их месте образуются эрозии (
поверхностный дефект кожи), которые покрываются корками или чешуйками (
вследствие высыхания содержимого пузыря). После заживления временно остаются красные пятна. Весь этот процесс длится около недели, в тяжелых случаях – несколько недель.
Причина импетиго – гнойные
стафилококки (
бета гемолитический стрептококк группы А).
Импетиго может поражать область вокруг ногтя (
поверхностный панариций), уголки рта (
заеда, щелевое импетиго), слизистые оболочки рта, носа, конъюнктиву (
импетиго слизистых).
Эктима
Эктима (
от греческого слова ekthyma – гнойный прыщ) – глубокое язвенное поражение кожи, вызванное стрептококковой инфекцией, которое возникает на фоне пониженного
иммунитета.
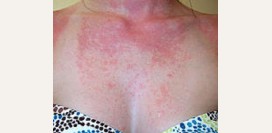
Рожа
Рожа (
латинское название переводится как красная кожа) – это острое инфекционное воспаление кожи и слизистых оболочек. Возбудителем рожи являются
стрептококки группы A, золотистый стафилококк, гемофильная палочка и пневмококки. На коже лица и голеней (
излюбленное расположение) появляется красное отечное пятно, которое быстро увеличивается в размерах, приобретая форму «языков пламени», вызывает сильную
боль, чувство жжения. При этом отмечается лихорадка,
озноб, резкое и выраженное ухудшение самочувствия,
увеличение местных лимфатических узлов.
Флегмона
Флегмона – острое гнойное инфекционное воспаление кожи и подкожной клетчатки, вызываемое стрептококками и стафилококками. Подкожная флегмона это гнойник без четких границ ярко-красного цвета, на ощупь горячий и болезненный. На коже может наблюдаться пузырьковая
сыпь и кровоизлияния. Чаще поражается кожа лица и нижних конечностей.
Лишай
Под общим названием «лишай» объединены кожные заболевания, при которых на коже появляются сильно шелушащиеся пятна и/или плотные узелки. В отличие от других заболеваний пятна и узелки являются единственными элементами кожной сыпи и не трансформируются в другие элементы.
Существуют следующие виды лишая: - Простой лишай лица (сухая стрептодермия) – болезнь вызывается стрептококком, развивается, в основном, у детей в осенне-зимний период (период обветриваний и гиповитаминоза) и проявляется крупными шелушащимися пятнами бледно-розового цвета на лице, при этом лицо становится как бы «припудренным».
- Красный плоский лишай – это хроническое воспалительное (предположительно аутоиммунное) заболевание кожи и слизистых оболочек рта и половых органов (реже поражаются ногти и волосы). На пораженном участке образуются красные или фиолетовые узелковые высыпания с восковидным блеском. Кожа становится бугристой, высыпания приобретают различные формы (дуга, овал, кольца), появляется шелушение, чешуйки, которые отделяются с трудом.
- Стригущий лишай – это грибковое поражение волос (трихофития, микроспория);
- Разноцветный лишай (отрубевидный лишай) – это слабозаразное грибковое заболевание кожи, которое чаще всего встречается у лиц молодого и среднего возраста. Возбудителем болезни являются дрожжеподобные грибы. Разноцветный лишай проявляется округлыми пятнами разных размеров светло-коричневого цвета (цвета «кофе с молоком»), которые располагаются на коже груди, живота, спины (реже – на шее и конечностях) и имеют четкие границы. Пятна могут расти и сливаться друг с другом. При легком поскабливании поверхность пятен шелушится. Чешуйки бывают настолько мелкими, что напоминают отруби (отсюда второе название болезни – отрубевидный лишай). Под воздействием солнечных лучей эти пятна не темнеют, выделяются как очаги белого цвета (лейкодерма).
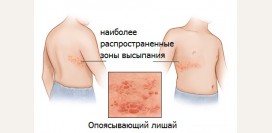
- Опоясывающий лишай – вирусное заболевание кожи и нервной ткани, которое вызывается вирусом герпеса 3-го типа и проявляется высыпаниями с образованием быстро вскрывающихся болезненных зудящих пузырьков по ходу пораженных нервов. Чаще всего поражаются межреберные нервы, а сыпь располагается вдоль ребер, отсюда название «опоясывающий». Повторных высыпаний обычно не наблюдается.
- Розовый лишай Жильбера (питириаз) – болезнь инфекционной природы (вызывается предположительно вирусами герпеса 6-го и 7-го типа). На коже туловища вдоль линий Лангера (линии, в направлении которых кожа максимально растяжима) образуются розовые пятна, причем первое пятно бывает самым большим и называется материнским. Пятна быстро начинают шелушиться, отмечается зуд. Заболевание проходит самостоятельно в течение 4 – 5 недель, независимо от приема лекарственных препаратов.
- Простой хронический лишай Видаля (ограниченный нейродермит) – нервно-аллергическое заболевание, при котором наблюдается очень сильный зуд, высыпания на фоне красных пятен с шелушением кожи, следы от расчесов.
- Лишай при заболеваниях внутренних органов – амилоидный лишай, микседематозный лишай, атрофический лишай (склеродермия).
Кератомикозы
Кератомикозы – это группа грибковых болезней кожи, при которых поражается только поверхностный слой кожи (
роговой слой) и волосы.
К кератомикозам относятся следующие болезни: - разноцветный (отрубевидный) лишай – образование на коже пятен цвета «кофе с молоком», которые становятся белыми под воздействием солнечных лучей;
- узловая трихоспория (пьедра) – заболевание кутикулы волос, при котором на волосе образуются участки белого или черного цвета, при этом волос приобретает каменистую плотность («piedra» – камень).
Дерматомикозы
Дерматомикозы или дерматофитии – это кожные болезни, вызванные плесневыми грибками (
дерматофитами), которые поражают не только кожу, но и ногти и волосы.
Существуют следующие виды дерматомикозов: - микоз крупных складок – это грибковое поражение паховых складок (паховая эпидермофития), а также межпальцевых поверхностей стоп (эпидермофития стоп), вызванное грибком эпидермофитоном;
- микозы стоп, кистей и туловища – это руброфития и трихофития (при поражении кистей и стоп частично поражаются ногти);
- микозы волосистой части головы – микроспория, трихофития и фавус.
Кандидозы
Кандидоз – это грибковое поражение кожи, ногтей и слизистых оболочек (
в тяжелых случаях поражаются внутренние органы), которое вызывается дрожжеподобными грибами рода Candida.
Существуют следующие формы кандидоза: - кандидоз слизистой оболочки полости рта (в том числе губ и языка);
- генитальный кандидоз (кандидоз половых органов);
- кандидоз ногтей (онихомикоз) и околоногтевого валика (паронихий);
- кандидозная опрелость (в межпальцевых складках кистей и стоп, под молочными железами, в паховых и межъягодичной складках);
- кандидоз внутренних органов (глотки, пищевода, кишечника, бронхов и легких).
Урогенитальный (
мочеполовой) кандидоз не считается болезнью передающейся половым путем, так как возбудители заболевания – а именно грибки рода Candida – являются условно-патогенными (
условно-болезнетворными) микроорганизмами естественной
микрофлоры влагалища. Если количество «полезных» бактерий превышает количество условно-патогенных, то последние не размножаются и не вызывают инфекции. Если же баланс нарушается (
больше грибков проникают при половом контакте), то грибки начинают проявлять свои болезнетворные качества, вызывая вагинальный кандидоз (
молочница), кандидозный баланит (
воспаление головки полового члена), кандидозный
уретрит (
воспаление мочеиспускательного канала). При кандидозе возникает сильный зуд и жжение в области мочеполовых органов, а также отмечаются творожистые выделения.
Герпетическая инфекция
Этот термин включает в себя большую группы заболеваний, вызываемых различными типами вируса герпеса (
herpes – ползучий). У всех вирусов герпеса имеется особенность проникать в ткани человека и существовать там в неактивном состоянии до того момента, пока не ослабнет иммунная система организма. Носителями вируса герпеса являются 90% людей, но проявляется он только у 50%.
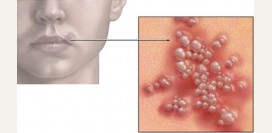
Существуют следующие виды герпеса: - простой герпес – вызывается вирусом герпеса человека 1-го типа и проявляется сильно зудящими болезненными пузырьками на губах, в области крыльев носа, на слизистой ротовой полости во время или после острой респираторной инфекции (ОРВИ);
- генитальный герпес – вызывается вирусом герпеса 2-го типа и проявляется болезненными высыпаниями в области мочеполовых органов, при этом пузырьки быстро вскрываются и образуются эрозии, которые покрываются корочками;
- герпетический панариций – герпетические высыпания на пальцах рук, возникающие, в основном, у медицинских работников (стоматологи, анестезиологи), которые контактируют со слизистыми оболочками больных герпесом;
- герпес новорожденных – наблюдается у детей, которые заразились вирусом герпеса, проходя через родовые пути матери.
Бородавки
Появление бородавок на коже обусловлено вирусом папилломы (
от латинского слова papilla – сосочек, полип). Обычно бородавки образуются при снижении иммунитета. Особенностью этих вирусов является их потенциальная онкогенность – возможность вызывать злокачественные образовании кожи или слизистых оболочек.
Существуют следующие виды бородавок: - простые бородавки – безболезненные плотные сосочковые образования цвета кожи, с бугристой поверхностью, которые образуются в области кистей и стоп (иногда в области коленей);
- плоские (юношеские) бородавки – образуются на лице и кистях, их возвышение над кожей незначительное, а поверхность гладкая, поэтому они называются плоскими;
- подошвенные бородавки – образуются на подошвенной поверхности стоп, иногда их путают с мозолью, так как при ходьбе они вызывают боль;
- подногтевые бородавки – образуются под свободным краем ногтевых пластинок пальцев кистей, реже стоп, в связи с чем, свободный край ногтя приподнимается;
- остроконечные кондиломы (венерические бородавки) – пальцеобразные выпячивания на поверхности кожных покровов и слизистых оболочек мочеполовых органов (головка полового члена, отверстие мочеиспускательного канала, половых губ, влагалища, шейки матки, паховой области и области заднего прохода).
Чесотка
Чесотка – это инфекционное заболевание, которое вызывается чесоточным клещом. Заражение происходит при контакте с кожей больного или через предметы быта. Поражается, в основном, кожа в области межпальцевых складок кистей, передняя и боковая поверхность живота, область ягодиц, поясницы, молочные железы и мужские половые органы. На этих участках возникает сильный зуд (
усиливается ночью и после купания), пузырчатые высыпания, при расчесывании которых они вскрываются, на их месте образуются эрозии, корочки. Характерным является наличие чесоточных ходов, которые невооруженным глазом видны как парные точечные высыпания или корочки на расстоянии друг от друга (
места входа и выхода клеща).
Вшивость
Вшивость (
педикулез) – паразитарное заболевание кожи и волос, вызываемое кровососущими
паразитами.
Существуют следующие формы педикулеза: - головной педикулез;
- платяной педикулез;
- фтириаз (лобковый педикулез).
При всех формах заболевания отмечается сильный зуд, следы от расчесов, ярко-красные узелковые высыпания, эрозии.
Лейшманиоз
Лейшманиоз – это паразитарное заболевание, которое наблюдается в странах с жарким климатом и вызывается простейшими лейшманиями. Эти простейшие паразиты переносятся москитами. В месте внедрения лейшмании (
кожа лица, рук) появляется бугорок багрового цвета, который увеличивается в размерах, превращаясь в лейшманиому, изъязвляется, а потом рубцуется.
Демодекоз
Демодекоз – паразитарное заболевание кожи, которое вызывается клещами Demodex, живущими на коже лица и в волосяных фолликулах. В процессе своей жизнедеятельности клещ вызывает такие жалобы как зуд, чувство жжения и воспалительные реакции. У больных расширяются кожные поры, наблюдается повышенная жирность кожи, шелушение и покраснение кожи лица.
Контактный дерматит
Контактные дерматиты – это воспалительная реакция кожи, возникающая в результате непосредственного контакта с внешними раздражителями.
Контактный дерматит могут вызывать следующие факторы: - физические факторы – трение, давление, высокие и низкие температуры, все виды облучения, электрический ток и другое;
- химические факторы – кислоты, щелочи (мыла, средства по уходу за кожей), лекарственные препараты местного применения, соки растений (ядовитый плющ), насекомые и другие факторы.
Чаще всего поражаются те участки кожи, которые подвергаются частому воздействию воды (
кисти рук, веки, губы). У больных появляются жжение и зуд. Проявления контактного дерматиты различны, в зависимости от выраженности и длительности воздействия раздражителя на кожу. При легком повреждении отмечается покраснение и отек. При умеренном повреждении на коже появляются крупные пузыри с бесцветной жидкостью. Если раздражитель поражает не только всю толщу кожи, то возникает омертвение тканей. При хроническом воздействии кожа уплотняется, покрывается пятнами и чешуйками.
Аллергический дерматит
Аллергический дерматит (
аллергический контактный дерматит) – воспалительное заболевание кожи, возникающее в месте, где произошел контакт с
аллергеном и развивается вследствие формирования ответной аллергической реакции организма. В отличие от контактных дерматитов, в развитии аллергического дерматита участвуют иммунные клетки организма, которые выделяют вещества, стимулирующие местную воспалительную реакцию. При аллергическом дерматите возникает сильный зуд, отек, покраснение и высыпания с образованием пузырей. Кожные симптомы аллергического дерматита появляются только при повторном контакте с аллергеном (
моющие средства, стиральные порошки, лекарственные препараты, средства по уходу за кожей, красители).
Экзема
Экзема (
от греческого слова ekzeo – вскипаю) – остро или хроническое аллергическое заболевание кожи, которое проявляется выраженной местной воспалительной реакцией (
красной и отечной кожей), сильным зудом, высыпаниями (
пузырьки, узлы), эрозиями с мокнутием.
Причиной экземы могут быть: - бактерии, грибки;
- химические вещества;
- физические факторы;
- лекарственные препараты;
- пищевые продукты;
- аутоиммунные реакции организма.
Атопический дерматит (нейродермит)
Атопический дерматит относится к группе аллергических заболеваний, которые имеют наследственную предрасположенность. К таким болезням относятся
бронхиальная астма,
поллиноз, аллергический
ринит, отек Квинке, крапивница. В аллергической реакции при этих болезнях участвуют особые антитела (
специфические иммуноглобулины класса E), которые при других
аллергиях не обнаруживаются в крови. Болезнь начинается с детского возраста (
диатез) и проявляется сильным зудом, высыпаниями и покраснением кожи.
Токсико-аллергические дерматиты
Токсико-аллергические дерматиты или токсидермии – это острое аллергическое воспаление кожи (
иногда и слизистых оболочек), которое развивается, если раздражитель проникает сначала в кровь, а потом в кожу. В кровь аллергены могут попадать из дыхательных путей или желудочно-кишечного тракта.
Токсидермии могут проявляться следующими симптомами: - пятнистая сыпь – сосудистые, пигментные или геморрагические пятна, поверхность которых гладкая и шелушащаяся;
- крапивница – на коже возникает волдырь (отек), зуд, жжение;
- отек Квинке – при возникновении аллергического отека в слизистой оболочке дыхательных путей, их просвет почти полностью закрывается, и развивается приступ удушья.
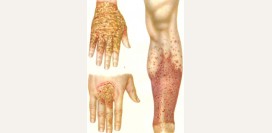
Псориаз
Псориаз – это хроническое кожное заболевание, причины которого еще до конца не изучены. Считается, что болезнь имеет наследственную предрасположенность, которая проявляется при воздействии некоторых факторов окружающей среды (
вирусы, стрептококки, алкоголь, некоторые лекарственные препараты), при этом в организме нарушается баланс между веществами, стимулирующими воспаление и угнетающими его. Это приводит к иммунным расстройствам и аллергическим реакциям. Болезнь поражает не только кожу, но и ногти, суставы, позвоночник и почки. При псориазе на коже волосистой части головы, в области крупных суставов, поясницы появляются шелушащиеся бляшки ярко-красного цвета.
Пузырчатка (пемфигус)
Пузырчатка или пемфигус – кожная болезнь неуточненной (
предположительно аутоиммунной) природы, при которой в крови образуются аутоантитела (
антитела против собственных клеток), активно атакующие клетки кожи и слизистых оболочек, вызывая их разрушение.
При пузырчатке возникают следующие симптомы: - на коже образуются пузыри, после вскрытия которых появляется эрозия;
- верхний слой кожи начинает шелушиться и отделяться в виде коричневых корочек, под которыми образуются язвочки;
- неприятный запах изо рта;
- повышенное слюноотделение;
- боль при жевании пищи.
Болезнь Дюринга
Болезнь Дюринга (
герпетиформный дерматит Дюринга) – это доброкачественное хроническое заболевание, при котором на коже образуются пузырьки, напоминающие сыпь при герпесе, с сильным зудом и жжением. Кожные симптомы сочетаются с нарушением всасывания в тонком
кишечнике (
целиакия или глютеновая недостаточность).
Себорея
Себорея – это болезненное состояние кожи, которое возникает из-за чрезмерного выделения измененного кожного сала сальными железами кожи.
Себорея имеет следующие проявления: - блестящая кожа – в местах выделения большого количества сала кожа становится блестящей и влажной;
- черные точки – закупоренные сальными пробками поры (протоки сальных желез);
- белые угри – сальные кисты в виде мелких желто-белых пузырьков;
- перхоть – сильное шелушение кожи головы;
- жирные волосы – после мытья волос они быстро пропитываются салом и начинают блестеть.
Акне
Акне или простые угри – это воспалительное заболевание сальных желез и волосяных фолликулов.
Причинами акне могут быть: - увеличение продукции кожного сала (себорея);
- утолщение рогового слоя эпидермиса (гиперкератоз);
- инфицирование кожи бактериями и паразитами (демодекоз);
- воспаление.
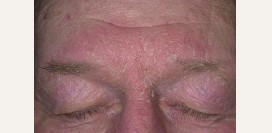
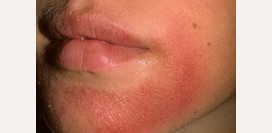
Розацеа
Розацеа или розовые угри – это хроническое кожное заболевание, при котором возникает постоянное покраснение кожи, сосудистые звездочки (
телеангиоэктазии) и образуются воспалительные элементы (
пузырьки, узелки). Эта болезнь поражает, в основном, женщин старше 40 лет, поэтому причиной болезни считают гормональные нарушения в организме.
Алопеция
Алопеция – это образование округлых очагов облысения (
гнездная алопеция). Считается, что причиной выпадения волос на ограниченном участке головы является аутоиммунная реакция организма, при этом большое значение придают психическим
стрессам.
Хейлит
Хейлиты – это воспалительные заболевания губ.
Существуют следующие виды хейлитов: - контактные хейлиты – возникают при контакте раздражителей с губами (косметика, облучение, высокие или низкие температуры, электрический ток и другие факторы), при этом образуются пузырьки, которые быстро вскрываются, обнажая эрозивную поверхность;
- аллергические хейлиты – возникают при повторном воздействии аллергического фактора на губы (помада, зубная паста, стоматологические вещества, цитрусовые, экзотические фрукты, сигареты, жевательная резинка), при этом на месте вскрывшихся пузырьков образуются корочки и чешуйки;
- эксфолиативный хейлит – возникает вследствие навязчивого состояния, при котором человек постоянно облизывает губы, в итоге губы становятся сухими и покрываются корочками, а больной жалуется на жжение и болезненность губ;
- гландулярный хейлит – возникает вследствие аномалии мелких слюнных желез, при этом на границе слизистой оболочка рта и губ появляются красные точки (устья расширенных слюнных желез), из которых выделяются капельки слюны, а при длительном течении возникают белесоватые кольца (участки лейкоплакии);
- симптоматические хейлиты – поражение губ при атопическом дерматите, при приеме некоторых медикаментов (ретиноиды), при инфекционных болезнях (герпес, стрептодермия, кандидоз, туберкулез, сифилис) и гиповитаминозах (дефицит витаминов A, B, C).
Аномалии пигментации кожи
Цвет кожи зависит от присутствия в ней «красящего вещества» (
пигмента меланина), который образует в меланоцитах (
клетках базального слоя эпидермиса) из аминокислоты тирозина или под влиянием ультрафиолетовых лучей. Под воздействием различных факторов активность меланоцитов может изменяться, что приводит к местному изменению оттенка кожи.
Существуют следующие виды нарушения пигментации кожи: - Веснушки – мелкие пигментные пятна круглой или овальной формы, которые появляются на лице, шее, кистях рук. Веснушки появляются в летний период и исчезают зимой. Появление веснушек обусловлено наследственной предрасположенностью.
- Хлоазмы (мелазмы) – более крупные по сравнению с веснушками пигментные пятна, имеющие неправильные очертания. Они могут быть светло-коричневого, темно-желтого или темно-коричневого цвета. Хлоазмы появляются симметрично на лбу, вокруг глаз, на щеках, над верхней губой у женщин в возрасте 30 – 35 лет. Возникновение хлоазм связано с изменением гормонального фона при беременности, приеме противозачаточных таблеток, при нарушении функции печени или наличии наследственной предрасположенности.
- Родинки (невусы) и родимые пятна – врожденные или приобретенные кожные отметины, которые обычно темнее всей остальной кожи. Цвет родимых пятен может быть красным, коричневым, черным, фиолетовым. Родинки могут возвышаться над поверхностью кожи. Их появление обусловлено наследственными причинами, гормональными нарушениями, облучением, вирусами и другими факторами. Большинство родинок безопасны, но при частом трении могут перерастать в злокачественную опухоль кожи.
- Лентиго – доброкачественное пигментное пятно желтого цвета. Лентиго может быть старческим, детским и юношеским солнечным и наследственным. Лентиго крайне редко переходит в злокачественную форму.
- Лейкодерма – участки кожи, которые отличаются от всей остальной кожи более светлым оттенком, что обусловлено недостатком или полным отсутствием в них пигмента меланина. Участки лейкодермы могут быть округлыми или неправильной формы, в зависимости от причин. Чаще всего обесцвечивание возникает после воспалительных процессов (поствоспалительная лейкодерма) или при воздействии химических веществ на кожу (профессиональная лейкодерма). Особой формой лейкодермы является ожерелье Венеры – симптомом сифилиса в виде белых очагов неправильной формы в области шеи и груди.
- Витилиго (пегая кожа, болезнь белых пятен) – это появление на здоровой коже белых депигментированных пятен, которые имеют склонность к росту и слиянию. Часто обесцвеченные пятна появляются симметрично. Волосы в области пятен могут сохранять свой цвет, а могут также обесцвечиваться. Депигментированные участки очень чувствительны к ультрафиолетовым лучам, под воздействием которых наблюдается их покраснение и отек (эритема). Болезнь начинается в детстве и прогрессирует с возрастом. Причина болезни неизвестна.
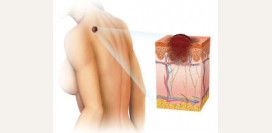
Опухоли кожи
Опухоли кожи могут быть доброкачественными и злокачественными. Также кожа может поражаться при распространении злокачественных клеток из других органов (
метастазы).
Наиболее часто встречаются следующие виды опухолей: - Саркома Капоши – злокачественная опухоль, которая образуется из эндотелия кровеносных сосудов в коже. На коже голеней и стоп образуются красные или коричневые пята неправильной формы с четкими краями, которые затем превращаются в узелки и большие бляшки.
- Лимфомы кожи – возникают вследствие образования большого количества лимфоидных клеток в коже, имеют злокачественную природу. На коже появляются шелушащиеся пятна с узелковой сыпью или эрозиями;
- Меланома – злокачественная опухоль кожи из клеток, вырабатывающих пигмент меланин (меланоцитов). Участки гиперпигментации при меланоме имеют черные вкрапления, неправильные формы, четкие края и слегка возвышаются над поверхностью кожи.
- Пигментная ксеродерма – дистрофические изменения кожи, которые вызваны непереносимостью солнечного света и часто приобретают злокачественную форму;
- Липома – доброкачественная опухоль в подкожно-жировой клетчатке, которая состоит из жировых клеток.
- Гемангиома – доброкачественная опухоль из кровеносных сосудов.
Сифилис
Сифилис – это инфекционное заболевание, возбудителем которого является бледная трепонема. Болезнь передается преимущественно половым путем и поражает кожу, слизистые оболочки, нервную систему, внутренние органы и кости. Первое проявление сифилиса (
твердый шанкр) наблюдается в месте внедрения трепонемы (
обычно на половых органах). Твердый шанкр – это гладкая безболезненная эрозия или язва с правильными округлыми очертаниями синюшно-красного цвета. Наблюдается увеличение лимфоузлов вблизи твердого шанкра. Дальнейшие проявления сифилиса различны (
пятнистая сыпь, узелковая сыпь, алопеция, лейкодерма, гумма).
Гонорея
Гонорея – это инфекционное
заболевание, передающееся половым путем, возбудителем которого являются гонококки. При гонорее поражаются слизистые оболочки мочеполовых органов, прямой кишки, ротовой полости и редко глаз.
При гонорее возникают следующие жалобы: Хламидиоз
Хламидийная инфекция – одна из самых частых инфекций, передающихся половым путей, возбудителем которой являются
хламидии. Инфекция передается преимущественно половым путем. Кроме поражения мочеполовых органов, эти бактерии являются причиной таких заболеваний как венерический
лимфогранулематоз (
гнойное воспаление лимфоузлов, расположенных вблизи мочеполовых органов), трахома (
поражение конъюнктивы и роговицы глаз),
пневмонии. Урогенитальный (
мочеполовой) хламидиоз может протекать бессимптомно, а может иметь выраженные проявления.
Урогенитальный хламидиоз вызывает следующие жалобы: Хламидиоз обычно сочетается с другими инфекциями половых путей.
Трихомониаз
Трихомониаз – это инфекция передающаяся половым путем, вызываемая простейшими микроорганизмами трихомонадами. Иногда заражение может произойти при использовании общего постельного белья (
особенно у девочек), а также во время родов. Трихомонады способны перемещаться, благодаря наличию жгутиков и переносить на своей поверхности бактерии (
чаще всего гонококки) и вирусы.
При трихомониазе возникают следующие жалобы: - серо-желтые, пенистые выделения из половых путей или мочеиспускательного канала с неприятным запахом;
- зуд, жжение в области половых органов и мочеиспускательного канала;
- болезненность во время полового контакта;
- выделение крови со спермой;
- эрозии или язвы на коже головки полового члена;
- боли в промежности или в нижней части живота.
Микоплазмоз
Урогенитальный микоплазмоз – это инфекция мочеполового тракта, передаваемая половым путем, возбудителем которого является
микоплазма. У микоплазм отсутствует клеточная оболочка, а также РНК и ДНК. Микоплазмоз очень часто протекает бессимптомно, поэтому, во избежание осложнений, необходимо диагностировать и лечить инфекцию вовремя.
Микоплазмоз может вызывать следующие жалобы: - гнойные или слизистые выделения из мочеиспускательного канала или влагалища;
- зуд, жжение в области наружных половых органов, промежности;
- болезненность во время полового акта;
- зуд и жжение во время мочеиспускания;
- кровянистые выделения между менструациями.
Донованоз
Донованоз (
венерическая гранулема) – это хроническое, медленно прогрессирующее заболевание, которое передается преимущественно половым путем. Болезнь развивается в странах с влажным и жарким климатом. Возбудителем болезни являются калиматобактерии или тельца Донована. В местах внедрения бактерий образуются узелки величиной с горошину, которые быстро изъязвляются (
язвенная форма). Образовавшаяся язва имеет склонность к расширению своих границ. Из язвы иногда выделяется скудное гнойное содержимое с неприятным запахом. На дне язвы образуются бородавчатые разрастания бледно-розового цвета, которые легко кровоточат (
веррукозная форма), впоследствии образуется также молодая зернистая соединительная ткань – грануляции (
цветущая форма). При рубцевании происходит сужение мочеиспускательного канала, заднего прохода и влагалища. В тяжелых случаях язвенное поражение охватывает всю толщу кожи, подкожно-жировую клетчатку, связки, мышцы и кости, вызывая их некроз (
омертвение).
Шанкроид
Шанкроид (
синонимы – мягкий шанкр, венерическая язва, третья венерическая болезнь) – острая
венерическая инфекция, которая вызывается стрептобактерией Дюкрея. Встречается в странах Африки, Азии, Центральной и Южной Америки. Регистрируется также в некоторых странах Европы (
Великобритания, Италия, Португалия). Шанкроид является кофактором (
сопутствующим фактором) передачи
ВИЧ, то есть облегчает проникновению вируса СПИДа в клетки организма (
среди больных шанкроидом отмечена высокая распространенность ВИЧ-инфекции).
На месте внедрения стрептобактерий Дюкрея образуется очень болезненная язва, которая имеет неправильную округлую форму и быстро увеличивается в размерах. Через 1 – 2 месяца при отсутствии осложнений язва рубцуется.
Подпишитесь на Здоровьесберегающий видеоканал


Как проходит прием врача-дерматолога?
![]()
На прием к врачу-дерматологу можно идти без предварительной подготовки. Исключение составляют случаи, когда нужно сдать анализы (
следует идти на прием натощак) или провести исследование слизистых оболочек половых органов (
не обрабатывать дезинфицирующими средствами, мазями, не делать спринцеваний, то есть идти на прием, оставив все, как есть). Если поражена кожа лица, то лучше не наносить косметику, а при изменениях ногтей следует предварительно снять лак.
Во время приема дерматолог расспрашивает пациента о его жалобах, осматривает пораженный участок и всю кожу, проводит ощупывание, поскабливание кожи.
В результате врач устанавливает дерматологический статус пациента – состояние его кожи. Чтобы определить протяженность высыпаний врач-дерматолог проводит осмотр кожи под косыми лучами света в темном помещении (
трансиллюминация).
Иногда дерматолог может поставить диагноз и назначить лечение уже на этом этапе, но в большинстве случаев, для точного диагноза врачу будут необходимы данные анализов (
анализ крови, анализ кала). Даже если у пациента есть результаты анализов, сделанных ранее, в некоторых случаях могут потребоваться более свежие сведения.
С какими симптомами чаще обращаются к дерматологу?
![]()
Поход к дерматологу необходим при высыпаниях на коже, зуде, возникновении пигментаций и других изменений кожи. Посещение кабинета врача-дерматолога является обязательным для людей определенных профессий (
работники сферы медицины и обслуживания).
Симптомы, с которыми следует обратиться к дерматологу
| Симптом | Механизм возникновения | Какими методами выявляют причины? | При каких заболеваниях наблюдается? |
| Пятнистая сыпь | - Сосудистые пятна – возникают вследствие местного расширения поверхностных сосудистых сплетений. Сосудистые пятна могут быть мелкими (розеолы) и крупными (эритемы) воспалительными и невоспалительными (телеангиоэктазии). При надавливании пятна исчезают и появляются вновь при прекращении давления.
- Геморрагические пятна – возникают при выходе красных клеток крови (эритроцитов) из сосудистого русла в межклеточное пространство кожи. Они не исчезают при надавливании.
- Пигментные пятна – возникают при накоплении (гиперпигментация) или дефиците и отсутствии (депигментации) пигмента меланина на ограниченном участке кожи.
- Эритематозно-сквамозные пятна – это красноватые пятна с выраженным шелушением кожи. | | - аллергический дерматит;
- контактный дерматит;
- токсидермии;
- экзема;
- болезнь Дюринга;
- розацеа;
- разноцветный лишай;
- простой лишай лица;
- розовый лишай;
- рожа;
- сифилис;
- родинки (невусы) и родимые пятна;
- веснушки;
- лентиго;
- хлоазмы;
- меланома;
- витилиго;
- лейкодерма;
- псориаз;
- себорея;
- микозы (трихофития, микроспория, руброфития, эпидермофития);
- саркома Капоши.
|
| Сыпь с образованием пузырьков | - пузырьки возникают в тех случаях, когда при воспалительной реакции образуется полость, где накапливается серозное (бесцветное), гнойное (бело-желтое) или геморрагическое (кровь) содержимое. | - осмотр кожи;
- дерматоскопия;
- микроскопическое исследование соскоба с кожи;
- гистологическое исследование содержимого пузырьков;
- бактериологическое исследование (бак посев);
- кожные пробы;
- йодная проба;
- серологический анализ крови;
- полимеразная цепная реакция;
- общий анализ крови;
- биохимический анализ крови;
- анализ кала.
| - импетиго;
- герпес;
- чесотка;
- опоясывающий лишай;
- контактный дерматит;
- аллергический дерматит;
- экзема;
- розацеа;
- пузырчатка;
- болезнь Дюринга;
- хейлиты;
- рожа;
- чесотка.
|
| Узелковая сыпь | - воспалительный отек в глубоких слоях кожи;
- разрастание рогового слоя эпидермиса. | - осмотр кожи;
- дерматоскопия;
- микроскопическое исследование соскоба с кожи;
- гистологическое исследование содержимого пузырьков;
- бактериологическое исследование (бак посев);
- кожные пробы;
- йодная проба;
- серологический анализ крови;
- полимеразная цепная реакция;
- общий анализ крови;
- биохимический анализ крови;
- анализ кала.
| - сифилис;
- все виды лишая;
- аллергические и контактные дерматиты;
- атопический дерматит (нейродермит);
- экзема;
- болезнь Дюринга;
- псориаз;
- лейшманиоз;
- вшивость;
- саркома Капоши.
|
| Сыпь с образованием волдырей | - быстрый и кратковременный отек сосочкового слоя кожи с расширением кожных сосудов. | - осмотр кожи;
- дерматоскопия;
- гистологическое исследование кожного биоптата;
- кожные пробы;
- йодная проба;
- иммунологический анализ крови;
- общий и биохимический анализ крови;
- анализ кала.
| - крапивница;
- болезнь Дюринга.
|
| Сыпь с образованием гнойничков | - при проникновении в волосяной фолликул, подкожно-жировую клетчатку, потовые или сальные железы бактерии активно размножаются, а ответная реакция организмы вызывает образование гноя (смесь лейкоцитов и погибших микробов). | - осмотр кожи;
- микроскопическое и бактериологическое исследование соскоба с кожи;
- общий и биохимический анализ крови;
- анализ кала.
| - фолликулиты;
- фурункулез;
- карбункул;
- акне;
- флегмона;
- гидраденит;
- эктима;
- импетиго.
|
| Сильный зуд | - раздражение нервных окончаний веществами, которые выделяются при воспалительной или аллергической реакции (гистамин, брадикинин, трипсин, калликреин, вещество P);
- раздражение кожи при движении паразитов по коже;
- раздражающие вещества попадают на кожу извне (химические вещества). | - осмотр кожи;
- поскабливание кожи;
- дерматоскопия;
- микроскопическое исследование соскоба с кожи;
- гистологическое исследование кожного биоптата;
- кожные пробы;
- йодная проба;
- серологический анализ крови;
- полимеразная цепная реакция;
- общий и биохимический анализ крови;
- анализ кала.
| - аллергический дерматит;
- контактный дерматит;
- токсидермии;
- герпес;
- чесотка;
- вшивость;
- демодекоз;
- атопический дерматит;
- лишай Видаля (ограниченный нейродермит);
- крапивница;
- болезнь Дюринга;
- псориаз;
- кандидоз.
|
| Покраснение кожи | - расширение сосудов при воспалительной или аллергической реакции. | - осмотр;
- микроскопическое исследование соскоба с кожи;
- серологический анализ кожи;
- общий и биохимический анализ крови;
- анализ кала.
| - рожа;
- простой лишай;
- демодекоз;
- контактный дерматит;
- аллергический дерматит;
- токсидермии;
- розацеа.
|
| Сухая кожа | - потеря межклеточных связей клеток рогового слоя под воздействием различных факторов, что облегчает потерю влаги через кожу. | - осмотр;
- микроскопическое исследование соскоба с кожи;
- поскабливание шелушений;
- кожные пробы;
- ph-метрия кожи;
- серологический анализ крови;
- общий и биохимический анализ крови;
- анализ кала.
| - атопический дерматит;
- контактный дерматит;
- токсидермии;
- себорея;
- розацеа;
- хейлиты;
- простой лишай лица;
- псориаз;
- экзема.
|
| Жирная кожа | - повышенная выработка кожного сала сальными железами. | - осмотр кожи;
- pH-метрия кожи;
- микроскопическое и бактериологическое исследование соскоба с кожи;
- общий и биохимический анализ крови;
- анализ кала.
| |
| Высыпания на половых органах | - воспалительный процесс, вызванный бактериям, вирусами, грибками или простейшими. | - осмотр;
- микроскопическое и бактериологическое исследование соскоба или мазка со слизистой оболочки мочеполовых органов;
- гистологическое исследование соскоба с кожи или мазка со слизистой оболочки мочеполовых органов;
- серологический анализ крови;
- полимеразная цепная реакция.
| - кандидоз;
- чесотка,
- герпес;
- сифилис;
- шанкроид;
- донованоз;
- трихомониаз.
|
| Выделения из влагалища или уретры | - гонорея;
- хламидиоз;
- микоплазмоз;
- кандидоз;
- трихомониаз;
- генитальный герпес;
- донованоз;
- мягкий шанкр.
|
| Пигментация или депигментация кожи | - местное увеличение или уменьшение количества пигмента меланина при воспалении, злокачественном процессе, аллергии или вследствие наследственной предрасположенности. | - осмотр кожи;
- дерматоскопия;
- гистологическое исследование кожного биоптата;
- микроскопическое исследование соскоба с кожи;
- йодная проба;
- серологический анализ крови;
- общий и биохимический анализ крови.
| - разноцветный лишай;
- розовый лишай;
- сифилис;
- веснушки;
- хлоазмы;
- лентиго;
- меланома.
|
| Шелушение кожи, образование чешуек | - усиление процесса ороговения клеток эпидермиса;
- нарушение удаления (отделения) ороговевших клеток с поверхности кожи. | - осмотр кожи;
- поскабливание;
- витропрессия;
- микроскопическое и бактериологическое исследование соскоба с кожи;
- гистологическое исследование кожного биоптата;
- кожные пробы;
- йодная проба;
- серологический анализ крови;
- полимеразная цепная реакция;
- общий и биохимический анализ крови;
- анализ кала.
| - дерматомикозы;
- все виды лишая;
- контактные дерматиты;
- атопический дерматит;
- аллергический дерматит;
- токсидермии;
- пузырчатка;
- демодекоз;
- сифилис;
- псориаз;
- лимфома кожи.
|
| Эрозии и язвы | - эрозия представляет собой дефект кожи в пределах эпидермиса (надкожицы), возникающий при вскрытии пузырьков, узелков и гнойничков, который заживает без образования рубцов;
- язва является глубоким дефектом, который захватывает кожу, подкожно-жировую клетчатки и подлежащие ткани (мышцы, связки) и заживает с образованием рубца. | - осмотр кожи;
- поскабливание;
- дерматоскопия;
- микроскопическое и бактериологическое исследование соскоба с кожи;
- гистологическое исследование кожного биоптата или содержимого пузырьков;
- кожные пробы;
- йодная проба;
- серологический анализ крови;
- полимеразная цепная реакция;
- общий и биохимический анализ крови;
- анализ кала.
| - сифилис;
- шанкроид;
- чесотка;
- вшивость;
- лейшманиоз;
- атопический дерматит;
- аллергические дерматиты;
- экзема;
- импетиго;
- герпес;
- опоясывающий лишай;
- пузырчатка;
- фолликулиты;
- фурункулы, карбункулы;
- псориаз;
- рожа;
- глубокие микозы;
- трихомониаз;
- лимфома кожи.
|
| Патологические образования на коже или слизистых оболочках | - разрастание шиповатого слоя эпидермиса под воздействием вирусной инфекции;
- скопление пигмента меланина, которое возвышается над поверхностью кожи;
- инфильтрация (наводнение и уплотнение) сосочкового слоя дермы. | - осмотр кожи;
- дерматоскопия;
- гистологическое исследование кожного биоптата;
- уксусная проба;
- серологический анализ крови;
- полимеразная цепная реакция;
- общий и биохимический анализ крови.
| - бородавки;
- остроконечные кондиломы;
- родинки;
- лентиго;
- меланома;
- лимфома;
- липома;
- лейшманиоз;
- сифилис.
|
| Изменение волос | - рубцевание волосяных фолликулов после воспалительной реакции;
- нарушение процесса накопления пигмента в волосяных фолликулах. | - осмотр кожи головы;
- дерматоскопия (трихоскопия);
- микроскопическое исследование соскоба с кожи головы и волос;
- бактериологическое исследование соскоба с кожи головы;
- гистологическое исследование кожного биоптата;
- серологическое исследование крови;
- общий и биохимический анализ крови.
| - пьедра (трихоспория);
- трихофития (стригущий лишай);
- сифилис;
- алопеция;
- витилиго.
|
| Изменение ногтей и кожи вокруг ногтей | - проникновение инфекции в ногтевые участки;
- распространение воспалительного, аллергического или злокачественного процесса на ногтевые участки;
- повреждение ногтя при прямом контакте с раздражающим веществом. | - осмотр кожи;
- микроскопическое и гистологическое исследование соскоба с ногтевой пластины;
- дерматоскопия;
- кожные пробы;
- серологический анализ крови;
- поскабливание.
| - поверхностный панариций;
- микозы;
- кандидоз;
- псориаз;
- экзема;
- контактные дерматиты;
- красный плоский лишай;
- меланома.
|
Какие исследования проводит дерматолог?
![]()
Прежде всего, дерматолог выясняет жалобы пациента и проводит осмотр кожи. Врач задает вопросы о давности появления жалоб, о том, что именно провоцирует их появление, как питается пациент, каковы условия его работы, имеются ли физические, умственные или психоэмоциональные перегрузки, аллергия, отмечались ли в семье подобные жалобы и другое. Вопросы могут касаться и внутренних органов, так как кожа является "зеркалом" организма, а жалобы со стороны кожи могут быть связаны с нарушением функции любого органа.
После расспроса проводится осмотр кожи при рассеянном дневном свете или достаточно ярком электрическом освещении в теплой, но не жаркой комнате (
холод вызывает спазм сосудов кожи, а высокая температура – их чрезмерное расширение). При этом дерматолог может попросить пациента раздеться полностью, чтобы осмотреть всю кожу, а не только пораженный участок. При осмотре дерматолог часто использует лупу, чтобы лучше рассмотреть высыпания.
Методы исследования, которые проводит дерматолог
| Исследование | Какие заболевания выявляет? | Как проводится? |
| Исследования, проводимые на приеме у дерматолога |
Ощупывание
(пальпация) | - гнойничковые болезни кожи;
- сифилис;
- шанкроид;
- рожа.
| Врач пальцами проводит ощупывание кожи, берет ее в складку, сдвигает, чтобы определить ее эластичность, температуру тела, болезненность высыпаний, их спаянность с соседними участками и консистенцию. |
Поскабливание
(граттаж) | - дерматомикозы;
- разноцветный лишай;
- розовый лишай;
- хронический лишай Видаля;
- контактные дерматиты;
- атопический дерматит;
- аллергический дерматит;
- пузырчатка;
- демодекоз;
- сифилис;
- псориаз;
- лимфома кожи;
- псориаз.
| С помощью предметного стекла (стекло для микроскопического исследования) или тупого скальпеля дерматолог поскабливает кожу, чтобы определить шелушится ли она, и насколько плотно чешуйки прикреплены к коже. |
Диаскопия
(витропрессия) | - аллергический дерматит;
- контактный дерматит;
- токсидермии;
- экзема;
- болезнь Дюринга;
- розацеа;
- разноцветный лишай;
- простой лишай лица;
- розовый лишай;
- рожа;
- сифилис;
- родимые пятна;
- веснушки;
- лентиго;
- хлоазмы;
- псориаз;
- себорея;
- микозы;
- саркома Капоши.
| С помощью предметного стекла или диаскопа (прозрачная пластмассовая пластинка) врач надавливает на пораженный участок. Так определяется характер пятен на коже (сосудистые, пигментные или геморрагические пятна). |
| Дермографизм | - экзема;
- псориаз;
- почесуха;
- дерматиты;
- атопический дерматит;
- крапивница.
| Дермографизм – это реакция сосудов на механическое раздражение кожи. Для определения дермографизма деревянным шпателем или рукояткой неврологического молоточка проводят по коже. После этого на месте проведения в норме остается след красного цвета (расширение сосудов, которое длится до 3 минут). Если появляется белый след или красный след держится дольше трех минут, то это говорит о нарушении сосудистого тонуса. |
| Дерматоскопия | - лентиго;
- родинки;
- меланома;
- чесотка;
- вши;
- псориаз;
- алопеция.
| Это новый метод исследования кожи и волос с помощью дерматоскопа-трихоскопа (аппарата с камерой), с последующей обработкой полученных результатов на компьютере. На экране компьютера получается 20 кратно и более увеличенное изображение исследуемой области. |
| Специальные методы исследования |
Кожные пробы
(аллерготесты) | - атопический дерматит (нейродермит);
- контактный дерматит;
- токсидермия;
- экзема;
- хейлиты;
- микозы.
| С помощью аппликации, прокола кожи или образования царапины внутрь кожи вводят известные аллергены под разными номерами, чтобы определить имеется ли повышенная чувствительность организма к какому-либо аллергену.
Таким же способом проводят пробы с грибковыми фильтратами. Реакция кожи может возникнуть сразу (через 20 минут) или в течение 2 дней (в редких случаях – через месяц). |
| Люминесцентная диагностика | - отрубевидный лишай;
- туберкулез кожи;
- трихофития (стригущий лишай);
- лейкоплакия;
- рак кожи;
- трихомониаз;
- лейкодерма;
- витилиго.
| С помощью специальной лампы (лампа Вуда), которая излучает ультрафиолетовые лучи, исследуют пораженный участок или материал под микроскопом. При этом отмечается «самосвечение» (флюоресценция или люминесценция) некоторых высыпаний. |
| Йодная и уксусная пробы | - остроконечные кондиломы при папилломавирусной инфекции;
- разноцветный лишай;
- чесотка;
- болезнь Дюринга.
| Пораженный участок обрабатывают 5% уксусной кислотой или йодом. |
| pH-метрия кожи | - акне;
- себорея;
- псориаз;
- атопический дерматит.
| Определение кислотно-щелочной реакции кожи проводят с помощью специального прибора – pH метра. |
| Лабораторные исследования |
| Биопсия и гистологическое исследование кожного биоптата или содержимого пузырей | - микозы;
- бородавки;
- опухоли кожи;
- лейшманиоз;
- чесотка;
- вшивость;
- вирусные болезни;
- псориаз;
- пузырчатка;
- болезнь Дюринга;
- себорея;
- акне;
- розацеа;
- алопеция;
- сифилис;
- родинки;
- меланома;
- витилиго.
| Под микроскопом проводится исследование кусочка кожи или содержимого пузырей. В качестве объекта биопсии выбирают диагностически наиболее ценный патологический элемент на коже (лучше всего подходят свежие элементы). Саму процедуру биопсии проводят под местной анестезией. Если патологический элемент маленький, то его удаляют полностью. Если же элемент крупный, то удаляют его периферийную (крайнюю) часть вместе с краем окружающей здоровой кожи. Материал берут с помощью скальпеля, электрохирургического ножа или при пункции (прокол) кожи. Результаты исследования получают через 2 – 10 дней. |
| Микроскопическое исследование соскоба с кожи, мазков-отпечатков или волос | - гнойничковые заболевания кожи;
- вирусные заболевания кожи;
- микозы;
- кандидоз;
- чесотка;
- вши;
- демодекоз;
- разноцветный лишай;
- розовый лишай;
- гонорея;
- пузырчатка;
- сифилис;
- алопеция;
- себорея;
- акне;
- розацеа;
- алопеция;
- сифилис;
- донованоз;
- шанкроид.
| Взятый материал кладут на предметное стекло, обрабатывают щелочью (20% раствором гидроксида калия) или окрашивают специальным образом, после чего исследуют под микроскопом. Результат исследования получают через 1 – 2 дня. |
| Микроскопическое исследование соскоба с мочеполовых органов | - гонорея;
- хламидиоз;
- трихомониаз;
- микоплазмоз;
- урогенитальный кандидоз;
- донованоз;
- сифилис.
|
| Бактериологическое исследование соскоба с кожи или из мочеполовых органов | - гнойничковые болезни кожи;
- микозы;
- герпес;
- вирусные заболевания кожи;
- гонорея;
- хламидиоз;
- сифилис;
- трихомониаз;
- микоплазмоз;
- урогенитальный кандидоз;
- донованоз;
- шанкроид.
| На питательную среду делают посев соскоба с кожи. После чего ждут роста культуры бактериальных или грибковых клеток. Чтобы выявить вирус, используют не питательные среды, а культуры живых клеток (так как вирус может размножаться только внутри клеток). |
| Серологическое исследование крови | - красная волчанка;
- экзема;
- сифилис;
- микоплазмоз;
- хламидиоз;
- трихомониаз;
- болезнь Дюринга;
- герпес;
- красный плоский лишай;
- пузырчатка;
- гонорея;
- хламидиоз;
- микоплазмоз;
- урогенитальный кандидоз.
| В пробирке проводится реакция антиген-антитело и определяется количественный и качественный состав антител к вирусам, бактериям, грибкам и аллергенам. Для этого чаще всего используют иммуноферментный анализ крови (ИФА) и реакцию иммунофлюоресценции (РИФ). |
| Полимеразная цепная реакция | - герпес;
- папилломавирус (бородавки, кондиломы);
- опоясывающий лишай;
- хламидиоз;
- трихомониаз;
- микоплазмоз;
- урогенитальный кандидоз;
- шанкроид.
| С помощью ПЦР выявляется ДНК вируса, бактерий и грибков. |
| Общий анализ крови | - назначается при любом виде высыпаний и зуде, а также для контроля состояния организма в период лечения (возможные побочные эффекты).
| Кровь берут натощак для определения гемоглобина, эритроцитов, лейкоцитов и их фракций (нейтрофилы, эозинофилы, макрофаги и лимфоциты). |
| Биохимический анализ крови | Натощак берут анализ крови и определяют содержание в ней глюкозы, билирубина, мочевины и креатинина, при необходимости исследуют уровень гормонов в крови. |
| Анализ кала | - назначается при любых высыпаниях на коже и зуде.
| Обязательно проводят исследование кала на яйца глист и дисбактериоз. |
Какими методиками лечит врач-дерматолог?
![]()
Лечение кожных болезней проводится различными способами, в зависимости от причин, которые привели к их развитию. Венерические болезни лечат одновременно у обоих партнеров, даже если у второго жалобы отсутствуют.
Врач-дерматолог назначает несколько видов терапии: - местная терапия – это нанесение лекарственных средств непосредственно на очаг поражения;
- общая или системная терапия – это прием препаратов внутрь или их введение внутримышечно и внутривенно;
- физиотерапия – воздействие физических методов на очаг поражения.
Методы лечения кожных болезней
| Заболевание | Основные методы лечения | Примерная длительность лечения |
| Гнойничковые заболевания кожи |
| Фолликулит | - местное лечение – пораженные очаги смазывают антисептиками (зеленка) и мазями с антибиотиком (банеоцин, гентамициновая мазь, мупироцин);
- общая терапия – иммуностимуляторы (иммунал);
- физиотерапия – ультрафиолетовое облучение, аутогемотерапия.
| - препараты назначаются сроком на 7 – 10 дней;
- курс ультрафиолетового облучения составляет 5 – 10 сеансов.
|
| Фурункулы и карбункулы | - местная терапия – очаги поражения обрабатывают антисептиками (зеленка), кожу вокруг очага обрабатывают дезинфицирующими и противовоспалительными растворами (борная кислота, салициловая кислота);
- вскрытие очага и дренирование – вскрытие проводят в отделении хирургии, после чего с помощью ватной турунды смоченной гипертоническим раствором натрия хлорида проводят дренирование и ставят стерильную салфетку;
- мази с антибиотиками – проводят после отхождения гнойных масс (мупироцин, гентамициновая мазь, банеоцин);
- общая терапия – прием антибиотиков внутрь (амоксиклав, ципрофлоксацин и другие);
- физиотерапия – ультравысокочастотная терапия (УВЧ), соллюкс, ультразвук.
|
| Гидраденит |
| Импетиго | - местное лечение – смазывание очагов антисептиками (зеленка) и противовоспалительными мазями (борно-дегтярная мазь), мазями с антибиотиками (мупироцин, банеоцин).
| - длительность лечения составляет 7 – 10 дней.
|
| Эктима | - местное лечение – мази с антибиотиками (мупироцин, банеоцин), заживляющие мази и растворы (мазь Микулича, СП и другие, раствор нитрата серебра);
- общая терапия – антибиотики внутрь, иммуностимуляторы (тактивин, тималин и другие), готовые антитела (гамма-глобулины), витаминотерапия (B1, B6, A, C, P), аутогемотерапия.
| - курс лечения составляет 10 – 15 дней.
|
| Рожа | - местное лечение – повязки с раствором антисептика (фурацилина), противовоспалительными мазями (бальзам Вишневского, ихтиоловая мазь), мазями, стимулирующими заживление кожи (метилурациловая мазь);
- общая терапия – антибиотики внутрь (пенициллины, эритромицин, бисептол), поливитаминные препараты;
- физиотерапия – ультравысокочастотная терапия (УВЧ), лазеротерапия, криотерапия.
| - курс лечения 7 – 10 дней;
- курс УВЧ составляет 7 – 10 сеансов;
- курс криотерапии – 10 – 12 сеансов;
- курс лазеротерапия – 5 – 7 сеансов.
|
| Флегмона | - хирургическое лечение – под общим обезболиванием рассекают кожу, удаляют гной и омертвевшие ткани, ставят дренаж;
- медикаментозное лечение – внутримышечное введение антибиотиков (гентамицин), обеспечение покоя пораженному участку, обильное питье (если гноя еще нет);
- физиотерапия – ультравысокочастотная терапия (УВЧ), магнитотерапия, согревающие компрессы (если нет гноя).
| - антибиотики принимают 7 – 14 дней;
- физиотерапия проводится в течение 10 – 15 сеансов.
|
| Лишаи |
| Простой лишай лица | - местное лечение – комбинированные мази с антибиотиками и кортикостероидами (гиоксизон, дермозолон), противовоспалительные мази (желтая ртутная мазь с резорцином и 1% салициловой кислотой);
- общее лечение – антибиотики внутрь (эритромицин), поливитамины;
- физиотерапия – общее ультрафиолетовое облучение.
| - курс лечения – 7 – 14 дней;
- курс физиотерапии составляет 6 – 8 процедур.
|
Разноцветный лишай
(отрубевидный) | - местное лечение – противогрибковые мази, кремы (ламизил, кетоконазол) и спреи (ламизил), шампуни (низорал), противовоспалительные и противоаллергические средства (60% раствор гипосульфита натрия с 6% раствором неразведенной соляной кислоты – метод Демьяновича);
- общая терапия – прием противогрибковых препаратов внутрь (флуконазол, кетоконазол), повышение сопротивляемости организма (иммуностимуляторы, витамины).
| - противогрибковые препараты местного назначения используют в течение 1 – 2 недель;
- внутрь противогрибковые препараты принимают 7 – 10 дней;
- лечение методом Демьяновича проводят в течение 5 – 6 недель.
|
| Опоясывающий лишай | - местное лечение – противовирусные мази (ацикловир, интерферон), дезинфицирующие средства (растворы бриллиантового зеленого (зеленка), метиленового синего (синька), фукорцин);
- общая терапия – прием противовирусных препаратов внутрь или их введение внутримышечно (ацикловир, интерферон), витаминотерапия;
- физиотерапия – электрофорез с новокаином на болевые точки, диатермия, ультразвук, ультрафиолетовое облучение.
| - ацикловир принимают внутрь в течение 7 дней, а интерферон вводят внутримышечно 5 дней;
- курс диатермии составляет 6 – 10 сеансов, ультразвука – 10 – 12 сеансов.
|
| Розовый лишай Жильбера | - местное лечение – избегать трения кожи, ограничить водные процедуры, используют мази или кремы с кортикостероидами (гидрокортизоновая мазь, метилпреднизолоновая мазь);
- общая терапия – антигистаминные препараты (супрастин, зиртек), кортикостероиды (преднизолон), противовирусные препараты (ацикловир);
- физиотерапия – ультрафиолетовое облучение.
| - кортикостероидные мази применяют не более 7 дней;
- курс ультрафиолетового облучения – 10 сеансов;
- преднизолон внутрь принимают до исчезновения основных проявлений болезни.
|
| Красный плоский лишай | - лечебное питание – гипоаллергенная диета;
- местное лечение – противовоспалительные мази (бетаметазон с салициловой кислотой, гидрокортизон);
- общая терапия – прием кортикостероидных противовоспалительных препаратов внутрь (преднизолон, бетаметазон), антигистаминные препараты внутрь или внутримышечно (клемастин);
- физиотерапия – фототерапия, ПУВА-терапия.
| - лечение кортикостероидами назначается на 4 – 8 недель;
- фототерапия назначается в течение 6 – 12 недель;
- курса ПУВА-терапии составляет 8 – 23 сеанса.
|
Простой хронический лишай Видаля
(ограниченный нейродермит) | - лечебное питание – преимущественно растительная гипоаллергенная диета;
- местная терапия – антигистаминные препараты (фенистил-гель), кортикостероидные мази (гидрокортизоновая мазь, адвантан), дезинфицирующие и регенерирующие средства (пиритион цинка, деготь, ихтиол);
- общая терапия – прием внутрь антигистаминных препаратов (супрастин, зиртек), кортикостероидов (преднизолон), в тяжелых случаях антибиотиков и иммунодепрессантов (циклоспорин A).
| - лечение кортикостероидами проводят до исчезновения зуда, после чего постепенно уменьшают дозу и прекращают использование;
- антигистаминные препараты используют и в период обострения, и при отсутствии симптомов.
|
| Грибковые заболевания кожи (микозы) |
Трихоспория
(пьедра) | - местное лечение – бритье волос или мытье головы антисептическими растворами (горячий раствором сулемы), вычесывание узелков частой расческой.
| - если сбрить волосы, то наступает быстрое выздоровление;
- при местной терапии лечение длительное.
|
| Эпидермофития | - местное лечение – противогрибковые мази и кремы (клотримазол, ламизил, низорал, бифоназол), примочки с ихтиолом и бриллиантовым зеленым, комбинированные мази с кортикостероидами (клотримазол + бетаметазон).
| - курс лечения противогрибковыми препаратами составляет несколько недель;
- комбинированные препараты с кортикостероиды применяют до 3 дней.
|
| Микозы стоп | - местное лечение – противогрибковые препараты наносят на пораженную кожу и ногти (клотримазол, ламизил, экзодерил), применяют противовоспалительные и дезинфицирующие средства (ихтиол, деготь), ставят повязки с антисептиками (борной кислотой, раствором бриллиантового зеленого);
- общая терапия – прием противогрибковых препаратов внутрь (низорал), повышение сопротивляемости организма (витамины, иммуностимуляторы);
- хирургическое лечение – удаление ногтевых пластинок.
| - курс лечения противогрибковыми препаратами длительный – 3 – 12 месяцев.
|
Микозы волосистой части головы
(трихомикозы) | - местная терапия – противогрибковые кремы (ламизил, экзодерил, клотримазол), примочки с противовоспалительными и дезинфицирующими средствами (хлоргексидин, раствор борной кислоты, ихтиол, деготь);
- общая терапия – противогрибковые препараты внутрь (гризеофульвин, ламизил, низорал).
| - курс лечения составляет 3 – 4 недели.
|
| Кандидоз | - общая терапия – прием противогрибковых препаратов внутрь (флуконазол, клотримазол, нистатин), поливитаминные препараты;
- местная терапия – противогрибковые свечи, кремы, мази (клотримазол, амфотерицин), смазывание воспаленных участков противовоспалительными и дезинфицирующими средствами (раствор Люголя, гексидина).
| - при генитальном кандидозе достаточно одной таблетки флуконазола;
- в остальных случаях длительность лечения составляется от 7 дней до 3 недель.
|
| Вирусные заболевания кожи и слизистых |
| Герпетическая инфекция | - местное лечение – противогерпетические мази, кремы (виролекс, зовиракс, бонафтон, риодоксол), антисептические средства (зеленка, марганцовка), средства для быстрого заживления (масло шиповника, облепиховое масло);
- общая терапия – прием противогерпетических препаратов внутрь (ацикловир, валацикловир, мангиферин), введение иммуностимуляторов внутримышечно (циклоферон, полудан, неовир, поливитаминные комплексы), при выраженной местной реакции назначают противовоспалительные препараты внутрь (индометацин).
| - длительность приема противогерпетических препаратов составляет 5 – 7 дней;
- курс внутримышечных инъекций иммуностимуляторов – не более 10 дней;
- индометацин принимают 10 – 14 дней.
|
| Бородавки | - медикаментозная терапия – прием противовирусных и иммуностимулирующих препаратов внутрь (циклоферон, ронколейкин, виферон, иммуномакс), противовирусные мази – 5% теброфеновая, 3% оксолиновая;
- химическое разрушение бородавок – прижигание бородавок (солкодерм, раствор нитрата серебра, резорцин, подофиллин);
- физическое разрушение бородавок – криодеструкция, лазеротерапия, диатермокоагуляция и другие методы.
| - прижигающие препараты используют до 5 недель, иногда и дольше;
- физические методы удаляют бородавки и кондиломы в течение одного сеанса;
- криодеструкция бородавок и кондилом проводится в течение 3 – 6 сеансов;
- противовирусные и иммуномодулирующие препараты принимают в течение 2 недель.
|
| Остроконечные кондиломы |
| Паразитные болезни кожи |
| Чесотка | - местное лечение – противочесоточные средства (серная мазь, эмульсия и мазь бензилбензоата, перметрин).
| - курс лечения составляет обычно до 7 дней.
|
| Вшивость | - местное лечение – противопедикулезные спреи и шампуни (линдан, перметрин, малатион).
| - курс лечения составляет 15 – 20 дней.
|
| Лейшманиоз | - общая терапия – противопротозойные препараты (препараты сурьмы внутримышечно), антибиотики внутрь и внутримышечно (мономицин, доксициклин, метронидазол);
- местная терапия – противопротозойные препараты (препараты сурьмы), кортикостероиды вводят в очаги поражения (бугорки), ставят повязки с антибиотиками;
- разрушение бугорков – криотерапия или диатермокоагуляция.
| - курс инъекций – 3 – 5 дней (применяют несколько курсов с перерывами).
|
| Демодекоз | - немедикаментозное лечение – прекращение использования косметики и питательных кремов, диета;
- местное лечение – антибактериальные мази (зинерит), ретиноидные мази (адапален), антибактериальные и отшелушивающие мази и кремы (базирон), противопаразитарные средства (бензилбензоат, серная мазь, дегтярное мыло болтушки с трихополом, стрептоцидом и серой);
- общая терапия – антибиотики внутрь (метронидазол, тетрациклин), антигистаминные препараты (супрастин, зиртек), кальция глюконат;
- физиотерапия – криотерапия жидким азотом.
| - курс криотерапии составляет 10 – 15 процедур;
- медикаментозная терапия длится около 2 – 3 недель.
|
| Дерматиты |
| Контактный дерматит | - немедикаментозное лечение – исключение контакта с раздражающим веществом, промывание кожи, использование перчаток;
- медикаментозная терапия – местное применение противовоспалительных (кортикостероиды) и антигистаминных (фенистил-гель) препаратов, антибиотиков (мупироцин), холодных повязок с антисептиками (раствор бриллиантового зеленого);
- хирургическое лечение – при глубоком повреждении кожи удаляет омертвевшие ткани.
| - курс лечения составляет около 2 недель.
|
| Аллергический дерматит | - немедикаментозное лечение – исключение контакта с раздражающим веществом, промывание кожи, использование перчаток;
- медикаментозная терапия – местное и общее применение кортикостероидов (бетаметазон, преднизолон), антигистаминных препаратов (фенистил-гель, супрастин), антибиотиков (мупироцин, амоксициллин, ципрофлоксацин), иммунодепрессантов (циклоспорин), холодных повязок с антисептиками (раствор бриллиантового зеленого);
- физиотерапия – ультрафиолетовое облучение и ПУВА-терапия.
| - курс лечения составляет около 2 недель;
- при экземе курс физиотерапии длительный – 25 – 30 процедур;
- курс ПУВА-терапии – 15 – 20 сеансов.
|
| Экзема |
| Атопический дерматит |
| Токсидермии | - немедикаментозное лечение – гипоаллергенная диета, отмена препаратов, вызывающих аллергию;
- медикаментозная терапия – антигистаминные препараты внутрь (лоратадин, клемастин), кортикостероиды внутримышечно (бетаметазон, дексаметазон), иммунодепрессанты (омализумаб);
- неотложная терапия – эпинефрин подкожно или внутримышечно.
| - кортикостероиды применяют не более 14 дней;
- омализумаб применяют в течение месяца;
- антигистаминные препараты назначают на месяц до исчезновения симптомов.
|
| Болезни кожи неуточненной природы |
| Псориаз | - местное лечение – кортикостероиды (гидрокортизон, преднизолон), противовоспалительные мази (пиритион цинка, мази с салициловой кислотой, ихтиол, деготь), ретиноиды (аквадетрим);
- общая терапия – иммунодепрессанты или цитостатики (метотрексат, циклоспорин), биологические препараты (инфликсимаб);
- физиотерапия – ультразвук, криотерапия, селективная фототерапия.
| - курс лечения кортикостероидами составляет 3 – 4 недели;
- аналоги витамина D3 принимают в течение 6 – 8 недель;
- пиритион цинка используют 1 – 1,5 месяца;
- курс фототерапии составляет 15 – 35 процедур;
- курс лечения ультразвуком составляет 8 – 14 сеансов;
- курс криотерапии составляет 20 – 25 процедур.
|
Пузырчатка
(пемфигус) | - общая терапия – кортикостероиды внутрь (преднизолон), цитостатики (метотрексат), иммунодепрессанты (циклоспорин), противовирусные препараты (циклоферон, ацикловир);
- местная терапия – дезинфицирующие растворы (мирамистин, бриллиантовый зеленый).
| - терапия кортикостероидами обычно длится 3 – 4 недели;
- курс цитостатиками и иммунодепрессантами устанавливается в индивидуальном порядке (до получения эффекта).
|
| Болезнь Дюринга | - лечебная диета – исключить из меню продукты, содержащие глютен (пшеница, рожь, овес, ячмень) и йод (морепродукты, фейхоа, хурма);
- общая терапия – антибактериальные противовоспалительные препараты (сульфасалазин), антигистаминные препараты (супрастин, зиртек);
- местное лечение – кортикостероидные мази или кремы (бетаметазон, триамцинолон), обработка пузырей антисептиками и дезинфицирующими растворами (бриллиантовый зеленый, мирамистин).
| - диету нужно соблюдать в течение всей жизни;
- сульфасалазин принимают до наступления эффекта;
- антигистаминные препараты принимают в течение 7 дней;
- кортикостероиды принимают только при выраженном зуде до его исчезновения.
|
| Болезни придатков кожи |
| Себорея | - немедикаментозное терапия – гипоаллергенная диета, исключение из рациона мучных, копченых, жареных продуктов, конфет и шоколада;
- местное лечение – мази с кортикостероидами (гидрокортизон) и иммунодепрессантами (такролимус), березовый деготь, пиритион цинка, аэрозоли с антибиотиками, противогрибковые шампуни, примочки с борной кислотой, бриллиантовым зеленым;
- общая терапия – антигистаминные препараты (супрастин, зиртек), кальция глюконат;
- физиотерапия – ультрафиолетовое облучение, криотерапия.
| - кортикостероиды используют не более 14 дней;
- иммунодепрессанты местного действия – до 6 недель;
- примочки ставят в течение недели;
- курс УФО составляет 20 – 25 процедур;
- курс криотерапии составляет 10 – 15 сеансов.
|
| Акне | - немедикаментозное лечение – гипоаллергенная диета, исключение из рациона мучных, копченых, жареных продуктов, конфет и шоколада;
- общая терапия – антибиотики (тетрациклин, метронидазол), гормональные препараты (верошпирон, янина, кортикостероиды), ретиноиды (роаккутан);
- местное лечение – ретиноиды (ретиноевая мазь, адапален), антибактериальные и отшелушивающие мази или кремы (скинорен, базирон), антибактериальные гели (клиндамицин);
- физиотерапия – криотерапия, электрокоагуляция, селективная импульсная фототерапия, лазеротерапия.
| - антибиотики принимают не более 8 недель;
- кортикостероиды назначаются короткими курсами (не более 14 дней);
- ретиноиды принимают внутрь от 16 до 24 недель, а местно используют в течение 4 – 8 недель;
- скинорен и базирон используют до 3 месяцев;
- в среднем курс фототерапии составляет 5 – 7 сеансов;
- курс криотерапии составляет 10 – 15 сеансов;
- курс лазеротерапии составляет до 5 сеансов;
- курс диатермокоагуляции составляет 4 – 6 процедур.
|
| Розацеа |
Алопеция
(облысение) | - немедикаментозное лечение – психоэмоциональный покой;
- общая терапия – кортикостероиды (преднизолон), цитостатики (метотрексат), иммунодепрессанты (циклоспорин);
- местное лечение – стимуляторы роста волос (миноксидил), инъекции кортикостероидов (бетаметазон, триамцинолон);
- физиотерапия – фототерапия, ПУВА-терапия.
| - кортикостероиды принимают 3 дня в месяц в течение 3 месяцев;
- цитостатики принимают от 9 до 18 месяцев;
- длительность лечения циклоспорином составляет от 2 до 12 месяцев;
- курс фототерапии составляет не более 24 сеансов.
|
| Хейлиты | - немедикаментозное лечение – прекращение контакта с раздражающим веществом или аллергеном, уход за губами (гипоаллергенная зубная паста, гипоаллергенная и солнцезащитная помада);
- местная терапия – примочки с вяжущими и противовоспалительными средствами (танин, борная кислота), комбинированные кортикостероидные мази с антибиотиком (бетаметазон + гентамицин);
- общая терапия – антигистаминные препараты (супрастин, зиртек), глюконат кальция;
- разрушение мелких сальных желез – электрокоагуляция, лазерная терапия (при гландулярном хейлите).
| - длительность лечения зависит от основного заболевания, при котором поражаются губы.
|
| Пигментация и депигментация кожи |
| Веснушки | - защита от солнца – применяют солнцезащитные кремы с высоким коэффициентом защиты (SPF=40);
- медикаментозное лечение – отшелушивающие средства (серная мазь, салициловая мазь, скинорен), отбеливающие средства (маски из глины с лимоном и перекисью водорода, цинковая мазь, ретиноевая мазь);
- физиотерапия – химический пилинг, криотерапия, лазерная терапия, дермабразия (отшелушивание), селективная импульсная фототерапия.
| - солнцезащитные кремы нужно применять с ранней весны до октября;
- цинковую мазь применяют до получения желаемого эффекта;
- серная мазь назначается на 12 дней;
- салициловую кислоту нельзя использовать более 1 месяца;
- скинорен используют как минимум 3 месяца;
- ретиноевую мазь нужно использовать вечером 1 – 2 раза в неделю (не чаще);
- 1 курс криотерапии включает 10 – 20 процедур;
- пилинги проводят 1 – 2 раза в год;
- курс дермабразии составляет до 12 процедур;
- лазерное удаление требует от 1 до 3 процедур;
- курс фототерапии составляет 10 процедур.
|
| Хлоазмы |
| Лентиго |
| Родинки, родимые пятна | - удаление родинок/родимых пятен – с помощью лазера, электрического тока, криотерапии, хирургическим способом;
- уход за кожей после удаления родинок – ну мочить рану, не снимать корку, беречь рану от солнца.
| - длительность реабилитации составляет от 2 до 6 месяцев.
|
| Меланома | - общая терапия – иммуностимуляторы (интерфероны, интерлейкины, ипилимумаб);
- лучевая терапия – применяется при наличии метастазов опухоли;
- химиотерапия (местная или общая) – противоопухолевые цитостатические препараты (дакарбазин, кармустин, циклофосфан и другие);
- удаление меланомы – хирургическое иссечение кожи и местных лимфатических узлов, лазерное удаление меланомы.
| - курс лечения зависит от распространенности злокачественного процесса (метастазов).
|
| Лейкодерма | - защита от солнца – избегать солнечного облучения, использовать солнцезащитные средства (SPF 30 и более);
- восстановление пигментации – физиотерапия (ПУВА-терапия, дозированное ультрафиолетовое облучение), лазеротерапия, препараты на основе экстракта плаценты (мелангин), витаминотерапия, прием препаратов меди;
- депигментация (отбеливающие средства) – для устранения пигментации на оставшихся участках (20% эфира монобензона, Derma blend);
- маскировка пигментации – с помощью косметических средств (эффект временный);
- гормональные препараты – местное или общее применение кортикостероидов;
- хирургическое лечение – пересадка кожи или меланоцитов.
| - курс физиотерапии составляет 10 – 12 процедур, назначают несколько курсов (лечение может длиться до года);
- курс лечения мелангином составляет 6 месяцев;
- гормональные мази используют в течение 3 – 4 месяцев.
|
| Витилиго |
| Венерические болезни |
| Сифилис | - антибактериальные препараты – бензилпенициллин, амоксициллин, цефтриаксон;
- неспецифическое лечение – витаминотерапия, экстракты алоэ, иммуностимуляторы (левамизол, метилурацил);
- физиотерапия – аутогемотерапия с ультрафиолетовым облучением вводимой крови.
| - длительность антибактериальной терапии зависит от стадии и тяжести сифилиса.
|
| Гонорея | - антибактериальная терапия – цефтриаксон, азитромицин, ципрофлоксацин, доксициклин внутрь, внутримышечно или внутривенно;
- специфическая иммунотерапия – введение гонококковой вакцины;
- неспецифическое лечение – аутогемотерапия, пирогенал, левамизол, метилурацил, реинфузия (сбор и обратное вливание) крови после облучения лазерным светом.
| - курс антибиотиков составляет 7 – 14 дней;
- реинфузия крови после облучения лазерным светом проводится в течение 3 – 4 дней на фоне приема антибиотиков.
|
| Хламидиоз | - антибактериальная терапия – азитромицин, эритромицин, доксициклин, офлоксацин;
- повышение иммунитета – противовирусные препараты (виферон, циклоферон), витамины, восстановление микрофлоры влагалища (лактобактерии).
| - курс антибиотиков составляет 1 – 3 недели.
|
| Микоплазмоз |
| Трихомониаз | - антибактериальная терапия – метронидазол, тинидазол, орнидазол;
- иммунотерапия – вакцина из специальных лактобацилл, иммуностимуляторы (пирогенал), аутогемотерапия, аппликации с пчелиным медом, влагалищный электрофорез, лактобактерии;
- местная терапия – применение противовоспалительных и дезинфицирующих средств (у мужчин применяется нитрат серебра, борная кислота, женщинами показаны спринцевания или сидячие ванночки с борной кислотой и левомицетином).
| - курс антибиотикотерапии составляет 5 – 7 дней;
- влагалищный электрофорез назначают по 10 – 15 процедур;
- местная терапия проводится в течение 8 – 15 дней.
|
| Донованоз | - антибактериальная терапия – доксициклин, эритромицин, ципрофлоксацин;
- местное лечение – примочки на язву дезинфицирующими средствами, присыпки;
- хирургическое лечение – иссечение рубцов при сужении влагалища, уретры и заднего прохода.
| - антибиотикотерапия длится до 3 недель.
|
| Шанкроид | - антибактериальная терапия – ко-тримоксазол (бисептол), гентамицин, азитромицин, ципрофлоксацин;
- местное лечение – антибактериальные мази (стрептоцидовая мазь) наносят на язвенный дефект, а вокруг язвы обрабатывают антисептиками (раствором фурацилина).
| - курс антибактериальных препаратов составляет 7 – 14 дней.
|
Механизм лечебного действия медикаментозных и физиотерапевтических методов лечения кожных болезней
| Метод лечения | Лечебные свойства |
| Лекарственные средства |
| Антибиотики | - нарушение процесса образования бактериальной клеточной стенки;
- изменение проницаемости клеточной стенки бактерий;
- нарушение процесса синтеза белка бактериями.
|
| Сульфаниламиды | - сульфаниламиды по своему химическому строению похожи на парааминобензойную кислоту, которая необходима многим бактериям для своей жизнедеятельности, и если вместо парааминобензойной кислоты бактерии используют сульфаниламидные препараты, то их рост и развитие нарушаются.
|
| Противогрибковые средства | - воздействие препаратов на грибок обусловлено нарушением процесса образования их клеточной стенки, которая защищает грибок от гибели.
|
| Противочесоточные и противопедикулезные средства | - проникновение препарата через хитиновый покров паразитов и накопление его в организме клеща в токсических дозах приводит к разрушению взрослых особей и личинок;
- воздействие на ионные каналы нервной системы паразитов приводит к обездвиживанию взрослых особей, личинок и гнид.
|
| Противовирусные препараты | - нарушение процесса образования нормальной ДНК или РНК вируса;
- блокирование проникновения вируса в клетки организма;
- подавление процесса сборки вирусных частиц внутри клетки организма.
|
Кортикостероиды
(гормональные противовоспалительные препараты) | - угнетает различные звенья аллергического и воспалительного процессов в организме.
|
| Негормональные противовоспалительные средства | - подавление выделения веществ, стимулирующих воспаление (простагландинов и лейкотриенов);
- стимуляция апоптоза (запрограммированной гибели поврежденных клеток);
- уменьшение количества нейтрофилов (лейкоцитов) в зоне воспалительной реакции;
- подавление аллергической реакции вследствие угнетения Т-лимфоцитов и тучных клеток.
|
| Антигистаминные препараты | - антигистаминные препараты связываются с нервными окончаниями, предназначенными для гистамина (вещества, стимулирующего аллергические реакции), тем самым, подавляя аллергию.
|
| Препараты кальция | - снижают проницаемость сосудов, тем самым, уменьшая воспалительную и аллергическую реакцию.
|
| Иммуностимуляторы | - повышают устойчивость организма к инфекции, благодаря активации Т-лимфоцитов и/или B-лимфоцитов;
- оказывают противовирусное действие или стимулируют выделение интерферонов (естественной противовирусной защиты организма).
|
| Иммунодепрессанты | - тормозят иммунные реакции;
- уменьшают кожную чувствительность к аллергическим веществам.
|
| Цитостатики | - подавляют процессы деления и развития клеток организма и злокачественной опухоли.
|
| Антисептические и дезинфицирующие средства | - блокируют ферменты микроорганизмов;
- оказывают прижигающее действие;
- нарушают структуру клеточной мембраны бактерий;
- способствуют высвобождению кислорода (окисление), которое оказывает пагубное действие на микроорганизмы.
|
| Средства, ускоряющие процессы регенерации | - стимулируют процесс синтеза белка в очаге повреждения;
- стимулируют образование коллагена, эластина в коже;
- способствуют улучшению питания кожи и ее обогащению кислородом, благодаря увеличению притока крови к коже.
|
| Ретиноиды | - ускоряют деление клеток кожи;
- тормозят процесс ороговения;
- ослабляют связи между роговыми чешуйками, что вызывает отшелушивающий эффект;
- уменьшают количество и улучшают качество вырабатываемого кожного сала;
- уменьшают воспаление;
- уменьшают активность фермента тирозиназы, который обеспечивает образование меланина (пигмента кожи).
|
| Отшелушивающие средства | - размягчают и растворяют роговые чешуйки кожи, ослабляя между ними связь, после чего они легко отделяются от кожи.
|
| Физиотерапевтические методы |
| Ультрафиолетовое облучение | - стимулирует процесс образования меланина в коже;
- запускает процессы заживления ран;
- разрушает чужеродные белки в коже;
- повышает местный иммунитет;
- подавляет аллергические реакции.
|
| ПУВА-терапия | - одновременное использование фототерапия (УФО) и препаратов, которые усиливают ее эффекты (псоралены).
|
Селективная импульсная фототерапия
(IPL) | - стимулирует выработку коллагена (омоложение кожи);
- разрушает меланин;
- разрушает гемоглобина в расширенных сосудистых звездочках;
- активирует порфирин, который производит кислород, оказывающий пагубное воздействие на бактерии.
|
Инфракрасное облучение
(соллюкс) | - расширяет сосуды и повышает их проницаемость, способствуя рассасывание хронических очагов воспаления;
- активирует процесс заживления ран и язвенных дефектов.
|
Лазеротерапия/
лазерная деструкция | - улучшает кровоснабжение кожи;
- снимает воспалительный и аллергический отек;
- усиливает заживление кожи;
- активирует местный иммунитет;
- разрушает оболочки микроорганизмов;
- снижает болевую чувствительность;
- разрушает патологические образования на коже и слизистой оболочке.
|
| Магнитотерапия | - улучшает кровообращения в коже и ткани получают больше кислорода;
- способствует рассасыванию воспаления;
- уменьшает зуд и аллергические реакции;
- ускоряет процесс заживления язв.
|
Ультравысокочастотная терапия
(УВЧ) | - оказывает противовоспалительное действие;
- повышает активность местного иммунитета.
|
| Согревающие компрессы | - улучшают кровоснабжение кожи;
- способствуют рассасыванию очагов хронического воспаления;
- вызывает расширение кожных пор и способствует более глубокому проникновению вещества, которое входит в состав компресса.
|
| Ультразвук | - уменьшает воспалительный отек и способствует его рассасыванию;
- активирует местный иммунитет.
|
Криотерапия/
риодеструкция
(терапия жидким азотом или снежной угольной кислотой) | - оказывает омолаживающее действие;
- улучшает кровоснабжение тканей;
- уничтожает патологические образования на коже или слизистых оболочках.
|
| Диатермия/диатермокоагуляция | - улучшает кровоснабжение кожи;
- ускоряет отток лимфы;
- способствует рассасыванию очагов воспаления;
- повышает активность местного иммунитета;
- усиливает регенерацию кожи;
- вызывает прижигание патологических тканей на коже и слизистых оболочках.
|
| Лекарственный электрофорез | - более глубокое проникновение лекарственных средств, которые переносятся электрическим током к очагу поражения.
|
| Другие методы |
| Аутогемотерапия | - устраняет гнойные процессы;
- повышает устойчивость организма к инфекциям;
- способствует удалению шлаков и токсинов из организма;
- стабилизирует гормональный дисбаланс организма;
- способствует заживлению ран;
- уменьшает отечность, зуд и покраснение кожи;
- улучшает кровоснабжение кожи и лимфоотток;
- способствует удалению аллергенов из крови;
- оказывает омолаживающее действие на кожу.
|
| Химические пилинги | - увлажняют кожу;
- способствуют отшелушиванию ороговевших чешуек кожи;
- отбеливают кожу;
- уменьшают чувствительности к свету и устраняют участки с повышенной пигментацией;
- усиливают местный иммунитет;
- уменьшают процессы ороговения;
- омолаживают кожу;
- оказывают антисептическое и противогрибковое действие.
|
| Дермабразия | - разглаживает кожу;
- омолаживает кожу;
- устраняет излишнюю жирность кожи;
- удаляет акне, пигментные пятна.
|
Врач-дерматолог, дерматовенеролог и дерматолог-косметолог – это один и тот же специалист?
![]()
Врач-дерматолог, дерматовенеролог и дерматолог-косметолог – это врачи, которые лечат болезни кожи, ее придатков (
волос, ногтей), а также болезни, при которых одновременно поражается кожа и слизистые оболочки. Однако эти специалисты отличаются друг от друга.
Дерматовенеролог
Дерматовенеролог – это специалист в области болезней, передающихся половым путем и поражающим кожу и слизистые оболочки половых органов, мочеиспускательного канала, заднего прохода и ротовой полости, то есть те участки, которые участвуют в половом акте (
в том числе и извращенном).
Дерматолог-косметолог
Дерматолог-косметолог занимается лечением косметических дефектов кожи, волос и ногтей, выбирает правильный уход за кожей, проводит профилактику старения, удаляет нежелательные волосы, родинки. Указание на то, что косметолог является дерматологом, означает, что это специалист с высшим медицинским образованием, который после окончания медицинского ВУЗа прошел клиническую ординатуру по специальности «Дерматовенерология», а затем прослушал курс лекций по
косметологии. Курс косметологии может пройти также медработник со средним медицинским образованием или врач другой узкой специальности, при этом такие специалисты называются просто косметологами, а не дерматологами-косметологами.
Врач-дерматолог
Врач-дерматолог – это специалист, который практикует диагностику и лечения кожных и венерических болезней. В отличие от дерматолога-косметолога может не знать и не применять методов современной косметологии, то есть он занимается лечением болезней кожи, а не эстетических проблем с ней.
Помощь врача-дерматолога необходима также в тех случаях, когда болезнь кожи является не самостоятельным заболеванием, а симптомом и формой другой болезни. В этих случаях проводится его консультация, и учитываются рекомендации по лечению. Например, при туберкулезе, склеродермии, красной волчанке наблюдается поражение кожи, однако болезни имеют системный характер, то есть поражают весь организм, поэтому лечение не может ограничиваться устранением только видимых симптомов на коже.
Другие узкие специалисты-дерматологи
Среди дерматологов существуют и другие более узкие специальности. Например, дерматолог-трихолог занимается лечение проблем с волосами, а дерматохирурги проводят инъекции омолаживающих средств и другие инвазивные вмешательства – методики, которые не являются открытыми хирургическими операциями, но требуют некоторых хирургических навыков. Существуют также такие специалисты как дерматологи-иммунологи (
лечат аллергические болезни кожи) и дерматологи-онкологи (
лечат опухоли кожи).