![]() Инфаркт миокарда
Инфаркт миокарда представляет собой частичную гибель (
некроз) сердечной мышцы, который развивается из-за нарушений притока крови к данному участку. Согласно актуальной Международной Классификации Болезней десятого пересмотра (
МКБ-10) это самостоятельное заболевание, имеющее свой код (
I21). Тем не менее, инфаркт иногда расценивают и как одну из форм
ишемической болезни сердца. Это понятие объединяет нарушения поставки крови к сердечной мышце в целом.
В наши дни инфаркт миокарда является одной из наиболее частых причин смерти. Он всегда расценивается как неотложное состояние, которое требует срочной медицинской помощи для спасения жизни пациента. В первый час от начала приступа умирает от 35 до 50% пациентов. Еще около 25% умирают в течение года от различных осложнений или повторных приступов. Полное восстановление функций
сердца без осложнений и
сердечной недостаточности в будущем отмечается всего у 10 – 12% пациентов.
Распространенность инфаркта миокарда в обществе неоднородна. В среднем в мире частота данного заболевания составляет 300 – 500 человек на 100000 населения в год (
0,5% или один из двухсот человек). Значительно варьируют показатели в зависимости от пола. У мужчин инфаркт миокарда случается в 4 – 5 раз чаще, чем у женщин. Другим важным показателем является возраст. Несмотря на то, что инфаркт постепенно «молодеет», он все же чаще встречается у людей после 50 – 60 лет. Для лиц моложе 30 лет это очень редкое заболевание.
Анатомия сердца
![]()
Сердце является одним из жизненно важных органов, главным органом сердечно-сосудистой системы. Основной его задачей является перекачивание крови по организму. Сердце располагается в грудной полости таким образом, что большая его часть (
около двух третей) находится по левую сторону грудины, а меньшая (
примерно треть) – по правую сторону. В грудной полости орган не крепится к стенкам связками или мышцами. Он как бы подвешен на крупных сосудах, которые от него отходят. Сердце граничит с легкими (
сзади и сверху), диафрагмой (
снизу) и передней грудной стенкой (
спереди). Правая его часть также граничит с другими органами средостения (
пространство между легкими, за грудиной).
С точки зрения анатомии на сердце принято различать следующие ориентиры: - Основание сердца. Так называется его верхняя, более широкая часть. Из нее выходят крупные сосуды, подносящие и выносящие кровь.
- Верхушка сердца. Так называется его нижняя, более узкая часть. Она направлена вниз, влево и вперед по отношению к основанию.
- Венечная борозда. Представляет собой поперечную борозду, опоясывающую сердце несколько ниже основания. В ней проходит одноименная артерия, и она соответствует линии, разделяющей предсердия и желудочки.
Таким образом, орган представляет собой конус или пирамиду с широким основанием, вершина которого направлена вниз, вперед и влево. В этом же направлении в норме проходит так называемая электрическая ось сердца, о которой будет рассказано далее.
В строении сердца можно выделить следующие отделы и собственные системы: - камеры сердца;
- стенки сердца;
- проводящие волокна;
- клапаны сердца;
- фиброзный каркас;
- сердечная сумка;
- коронарные сосуды.
Камеры сердца
Сердце человека состоит из четырех камер. Через эти камеры кровь перекачивается путем последовательного сокращения их стенок и слаженной работы сердечных клапанов. В норме кровь движется только в одну сторону и не возвращается в предыдущую камеру. В различных камерах сердца начинаются и заканчиваются круги кровообращения (
большой и малый). Ритм сокращения при перекачивании крови включает два основных состояния – систолу и диастолу. Систола – это сокращение мышц в стенке камеры. Благодаря этому объем камеры сокращается, и кровь выбрасывается дальше. В диастолу мышцы в стенках расслабляются, и камера наполняется новой порцией крови. Систола является энергозатратным процессом. Именно в этой фазе сердечная мышца тратит кислород для выполнения работы (
собственно, перекачивания крови). Диастола – процесс пассивный, и происходит он без затрат энергии. При расслаблении мышцы стенки принимают прежнюю форму, а отрицательное давление внутри камеры способствует всасыванию новой порции крови.
Человеческое сердце состоит из следующих камер: - Правое предсердие. Располагается в верхней правой части сердца. В диастолу оно наполняется венозной кровью, которую приносят верхняя и нижняя полые вены. Здесь заканчивается большой круг кровообращения. Во время систолы кровь изгоняется в правый желудочек. От левого предсердия камера отделена межпредсердной перегородкой.
- Правый желудочек. Располагается в правой нижней части сердца, справа и немного сзади относительно левого желудочка. В диастолу он наполняется кровью из правого предсердия, а в систолу выбрасывает кровь в легочную артерию. Здесь начинается малый круг кровообращения. Правый желудочек меньше левого по объему. Давление в нем также ниже, поскольку в малом круге сопротивление сосудов меньше, чем в большом.
- Левое предсердие. Располагается в верхней левой части сердца. В диастолу наполняется артериальной кровью из легочных вен. В систолу кровь изгоняется в полость левого желудочка. Здесь заканчивается малый круг кровообращения.
- Левый желудочек. Является самой большой камерой сердца. В диастолу сюда поступает кровь из левого предсердия, а в систолу она изгоняется в аорту. Здесь начинается большой круг кровообращения. Артериальная кровь при сокращении этой камеры разгоняется по всем артериям в организме, разнося кислород. Чаще всего при инфаркте миокарда страдает функция именно левого желудочка.
Малым кругом кровообращения называется сеть сосудов легких, в которой происходит газообмен и превращение венозной крови в артериальную. Большой круг охватывает все артерии и вены внутренних органов и тканей. Благодаря этому происходит их питание. Поскольку вся кровеносная система человека представляет замкнутый круг, перебои в работе одной из камер (
сужение, расширение, застой крови и т. п.) со временем обязательно отразятся на работе остальных отделов органа.
Стенки сердца
Стенки каждой из камер сердца состоят из трех основных слоев. Помимо этих слоев (
а точнее, внутри них) в них проходят волокна проводящей системы, о которой будет подробно рассказано далее. Толщина стенок сердца в каждой из его камер неоднородна. Строение сердечных стенок имеет огромное значение для понимания того, что такое инфаркт миокарда.
В стенках сердца содержатся следующие слои: - Эндокард. Данный слой толщиной всего 0,5 – 0,6 мм выстилает все камеры сердца. Он состоит в основном из волокон соединительной ткани. Функцией эндокарда является образование створок клапанов и сухожильных нитей, которые регулируют работу этих клапанов. Кроме того, благодаря эндокарду кровь в полостях сердца течет равномерными потоками (ламинарное течение) без завихрений и образования тромбов.
- Миокард. Миокард – это мышечный слой сердца, который отвечает за сердечные сокращения. Он состоит из особых клеток - кардиомиоцитов. Помимо механического сокращения они могут хорошо передавать биоэлектрический импульс, что очень важно для нормального сокращения всей камеры. Миокард предсердий не сообщается с миокардом желудочков. За счет этого импульсы распространяются по нему в строгой последовательности – сначала идет сокращение стенок предсердий и с небольшой задержкой – желудочков. Это необходимо для нормального перекачивания крови по сосудам. Кардиомиоциты, как было сказано выше, в систолу потребляют кислород. Его поставляют коронарные сосуды. Эти клетки очень чувствительны к нехватке кислорода. Она быстро вызывает их ишемию (кислородное голодание, сопровождающееся болью) и некроз (гибель). Наиболее толстый слой миокарда расположен в стенках левого желудочка, а наиболее тонкий – в стенках предсердий. Это связано с давлением, которое должна преодолевать кровь, выбрасываемая во время систолы.
- Эпикард. Представлен листком соединительной ткани, который оборачивает миокард снаружи и плотно сращен с ним. Эпикард охватывает также места отхождения крупных сосудов. Здесь он заворачивается и переходит в перикард (сердечную сумку). Часто эпикард называют также висцеральным листком перикарда.
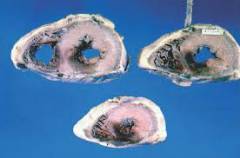
С точки зрения анатомии инфаркт представляет собой зону в толще миокарда, куда некоторое время не поступало достаточное количество кислорода. Эта зона обычно располагается в области, которая потребляет больше всего энергии – в стенке левого желудочка. Значительно реже встречается инфаркт в миокарде правого желудочка. На стадии ишемии говорят об ишемической болезни сердца, и лишь когда наступает гибель клеток – об инфаркте. Со временем погибшие клетки как бы растворяются, а на их месте образуется плотная соединительная ткань – постинфарктный рубец.
Проводящие волокна
Проводящая система сердца представляет собой совокупность узлов и проводящих путей, которые вырабатывают и распространяют биоэлектрический импульс по миокарду. Под воздействием этого импульса происходит сокращение мышечных клеток. Нарушения проведения импульса ведут к
аритмии, при которой камеры сердца сокращаются вразнобой, а процесс перекачивания крови замедляется.
Проводящая система сердца состоит из следующих частей: - Синоатриальный узел. Расположен вблизи от места впадения полых вен в правое предсердие. Он задает физиологический ритм сокращений сердца (60 – 80 ударов в минуту). Если импульс генерируется в этом узле и распространяется далее по всем отделам проводящей системы, то такой ритм называют синусовым.
- Межпредсердный пучок Бахмана. Передает импульс на миокард левого предсердия.
- Межузловые тракты Бахмана, Венкебаха и Тореля. Проходят в толще миокарда правого предсердия. Передают импульс к атриовентрикулярному узлу.
- Атриовентрикулярный узел. Расположен в месте слияния всех камер сердца. Он способен вырабатывать собственный ритм (но более медленный), если синоатриальный узел не посылает импульсы. Проведение импульса через атриовентрикулярный узел замедлено. Это необходимо, чтобы создать паузу между систолой предсердий и желудочков и дать крови время перейти в следующую камеру.
- Пучок Гиса. Распространяет импульс от атриовентрикулярного узла по миокарду желудочков. Состоит из правой и левой ножки (у левой различают еще левую заднюю ветвь). В миокард левого желудочка идет больше проводящих путей, так как он массивнее. В норме сокращение обоих желудочков происходит одновременно.
Если рассматривать сердце целиком, то получится, что импульс распространяется от синоатриального узла вперед, влево и вниз. Именно в этом направлении идет электрическая ось сердца, о которой говорилось выше. Это как бы общее направление для всех проводящих путей, если рассматривать его путем сложения векторов (
что и делается в электрокардиографии).
Такое понятие как блокада часто встречается при инфаркте миокарда. Блокадой называется прекращение проведения импульсов (
или сильное замедление) на определенном участке (
например, в атриовентрикулярном узле или на уровне левой ножки пучка Гиса). Блокада может возникнуть из-за того, что зона некроза захватила и клетки проводящей системы.
При наличии рубца или зоны ишемии проводимость миокарда меняется. Погибшие клетки хуже проводят импульс, и данный участок не сокращается одновременно с остальным миокардом. Если некроз захватил и ветви проводящей системы, могут наблюдаться сбои в ритме сокращений – аритмии.
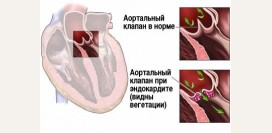
Клапаны сердца
Клапаны сердца отвечают за то, чтобы кровь попадала из одной камеры в другую в правильном направлении. В развитии инфаркта миокарда они играют второстепенную роль, хотя в определенных ситуациях могут поспособствовать ишемии. Клапаны состоят из фиброзного кольца и нескольких створок. Эти створки легко открываются в одну сторону. В другую же сторону они не могут вывернуться из-за небольших сухожильных тяжей. Эти тяжи крепятся к так называемым сосочковым мышцам, расположенным внутри желудочков. Поражение сосочковых мышц и тяжей при инфаркте миокарда ведет к проблемам в работе клапана.
В сердце располагаются четыре клапана: - трехстворчатый клапан – между правым предсердием и желудочком;
- клапан легочной артерии – на выходе из правого желудочка;
- митральный клапан – между левым предсердием и желудочком;
- аортальный клапан – на выходе из левого желудочка.
Основными проблемами, которые встречаются в работе клапанов, является их
стеноз или недостаточность. Стенозом называется сужение клапана, при котором через него не может пройти нормальный объем крови. Например, стеноз аортального клапана ведет к тому, что при сокращении левого желудочка не вся кровь проходит в аорту. Возрастает давление в камере и увеличивается нагрузка на миокард (
что также может способствовать развитию инфаркта). Недостаточностью называют ситуацию, когда клапан не выполняет свои функции. То есть, в диастолу левого желудочка он наполняется не только кровью из предсердия, но еще и частью крови, которая возвращается из аорты. В результате меньше крови попадает в большой круг кровообращения и появляются симптомы сердечной недостаточности.
Фиброзный каркас
Фиброзным каркасом называется пластинка из соединительной ткани, которая располагается перпендикулярно оси сердца, разделяя предсердия и желудочки. Именно она формирует кольца митрального и трехстворчатого клапанов. К фиброзной пластинке крепятся мышечные волокна. Благодаря ей импульс переходит с предсердий на желудочки только через атриовентрикулярный узел, а не просто по мышце. Таким образом, ее основные функции – разделительная (
между двумя мышечными массивами) и функция каркаса, к которому крепятся мышечные волокна и клапаны.
Сердечная сумка
Сердечная сумка или перикард – это внешняя оболочка сердца, которая не сращена плотно с органом. Перикард является продолжением эпикарда (
париетальным листком), состоящим из соединительной ткани. Он отделяет сердце от легкого и других органов грудной полости. Между перикардом и эпикардом существует небольшая щель. Благодаря ей вокруг сердца образуется так называемая полость перикарда. В ней содержится небольшое количество жидкости, устраняющей трение между листками. Таким образом, благодаря наличию перикарда сердце сокращается легче.
Коронарные сосуды
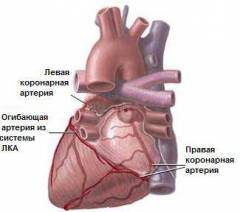
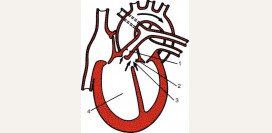
Коронарными называются сосуды, обеспечивающие миокард кровью. Именно их заболевания чаще всего становятся причиной инфаркта миокарда. Коронарные артерии берут начало из аорты непосредственно после ее выхода из левого желудочка. Они проходят сначала в венечной борозде, а затем, разделяясь на ветви, переходят непосредственно на стенки сердца.
Наиболее крупными коронарными артериями (КА) являются: - левая КА (почти сразу делится на несколько ветвей);
- правая КА (идет по стенке правого предсердия на заднюю поверхность сердца);
- передняя межжелудочковая ветвь (от левой КА, идет по передней стенке желудочков);
- огибающая ветвь (от левой КА, идет по стенке левого предсердия);
- диагональная ветвь (от огибающей ветви, встречается не всегда);
- задние нисходящие ветви огибающей артерии (идут книзу по задней стенке левого желудочка);
- задняя нисходящая ветвь правой КА (идет вниз по задней стенке правого желудочка).
Закупорка или сужение любой из ветвей коронарных артерий ведет к резкому ухудшению поставки крови в определенную часть миокарда. Именно это обычно становится причиной инфаркта. Важной особенностью коронарных артерий является наличие большого количества коллатералей. Так называются небольшие сосудистые мостики, соединяющие бассейны двух крупных ветвей. Они частично поддерживают жизнеспособность миокарда в случае сужения одной из ветвей. Смерть клеток (
некроз) наступает при недостаточном кровоснабжении через коллатерали.
После перенесенного инфаркта даже без хирургического вмешательства коронарный кровоток обычно восстанавливается. Образуются новые мостики между бассейнами нескольких ветвей, которые обеспечивают кровью жизнеспособные участки.
Причины инфаркта миокарда
![]()
В настоящее время доказано, что инфаркт миокарда может быть вызван множеством различных причин. В некоторых случаях его и вовсе правильнее считать осложнениями других патологических процессов, происходящих в организме пациента. Все эти причины объединяет общий механизм развития данного заболевания. Под воздействием различных внешних и внутренних факторов ухудшается кровоснабжение миокарда. Прекращение поступления крови ведет к смерти кардиомиоцитов и замещению поврежденного участка соединительной (
рубцовой) тканью. С точки зрения механизма развития этой патологии можно выделить несколько основных причин (
патофизиологических).
Ухудшение или прекращение кровоснабжения миокарда может быть вызвано следующими причинами: - Сужение коронарной артерии. В норме коронарные артерии равномерно распределяют кислород по всем участкам сердечной мышцы. Их сужение ведет к тому, что крови поступает недостаточно. Развивается ишемия миокарда. Если речь идет о постепенном сужении, говорят об ишемической болезни сердца (ИБС), которая проявляется стенокардией – болями за грудиной. Сужение может быть вызвано спазмом (сокращением мышц в стенках сосудов). Тогда расслабление мышц вновь расширяет просвет и восстанавливает кровоток. Другим вариантом является утолщение внутреннего слоя сосудов (интимы). Тогда процесс необратим и идет прогрессирующее сужение просвета.
- Тромбоз коронарной артерии. В данном случае речь идет о перекрывании кровотока тромбом. Он может постепенно образовываться в просвете сосуда (тромбоз) либо быть принесен из других сосудов (эмболия). В обоих случаях возникает препятствие внутри неизмененной коронарной артерии. Это резко снижает кровоток и быстро ведет к гибели кардиомиоцитов.
- Повышенные потребности в кислороде. Обычно у коронарных сосудов есть определенный резерв относительно поставки кислорода. Например, при выполнении физической нагрузки они расширяются, поставляя больше кислорода. Сердечная мышца потребляет его в больших количествах, так как работает в усиленном режиме. В редких случаях потребности миокарда в кислороде возрастают настолько, что коронарные артерии уже не в силах обеспечивать питание сердечной мышцы. Тогда также может случиться инфаркт.
Эти три механизма являются универсальными для всех причин инфаркта миокарда. Именно они объясняют смерть (
некроз) кардиомиоцитов. Сами эти механизмы могут возникать при различных патологиях, которые и будут в этом случае первопричиной заболевания.
Чаще всего инфаркт миокарда развивается на фоне следующих патологических процессов: - атеросклероз;
- воспалительное поражение коронарных артерий;
- травмы;
- утолщение артериальной стенки;
- эмболия коронарных артерий;
- несоответствие потребностей миокарда и поставки кислорода;
- нарушения свертывания крови;
- послеоперационные осложнения;
- аномалии развития коронарных артерий.
Атеросклероз
Атеросклерозом называется заболевание, поражающее внутреннюю оболочку (
интиму) артерий. В определенных условиях в ней начинают откладываться
жиры (
а именно - соединения холестерина), клетки крови и другие вещества. Это приводит к формированию так называемой атеросклеротической бляшки. Из-за нее сужается просвет пораженного сосуда, а кровоток ухудшается. В настоящее время атеросклероз является одним из самых распространенных заболеваний сердечно-сосудистой системы и самой частой причиной инфаркта миокарда.
В подавляющем большинстве случаев атеросклероз коронарных артерий встречается у пожилых людей. Это объясняется воздействием различных факторов внешней среды (
избыток животных жиров в пище, курение и др.) и тем, что на формирование атеросклеротических бляшек нужно время (
годы, десятилетия).
Статистически атеросклеротическое поражение артерий обнаруживается у 95% пациентов, перенесших инфаркт миокарда. У 55 – 70% пациентов наблюдается одновременное поражение 2 и более коронарных артерий. Чаще всего бляшка формируется в крупной артерии, после чего отрывается и закупоривает одну из ее ветвей.
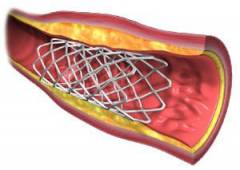
В настоящее время изучаются следующие возможные причины атеросклероза: Выявление атеросклероза до инфаркта миокарда вполне реально. Поскольку бляшки образуются постепенно, больные обычно страдают от ишемической болезни сердца, приступов стенокардии. Именно на этом этапе следует обратиться к врачу и провести соответствующие исследования. Если будут обнаружены значительные сужения в коронарных артериях, можно провести хирургическое лечение (
стентирование, шунтирование сосудов). Это восстановит кровоснабжение миокарда и предотвратит инфаркт.
Воспалительное поражение коронарных артерий
Воспалительный процесс в целом сопровождается отеком и уплотнением (
иногда и последующим склерозом) тканей. Если он локализуется во внутренней оболочке артерий, его называют артериитом. При этом происходит сужение просвета сосуда, и объем крови, поступающий к миокарду, снижается. Если на этом фоне повысится потребность сердца в кислороде, может развиться инфаркт. На практике артерииты коронарных артерий как причина инфаркта миокарда, встречаются очень редко. Воспаление может иметь как инфекционную, так и неинфекционную природу. Процесс обычно обратим при правильном лечении.
Причиной инфаркта миокарда могут стать артерииты при следующих заболеваниях: Травмы
Приникающие ранения и открытые травмы грудной клетки чаще всего приводят к прямому повреждению сердечной мышцы. Это может вызвать смерть кардиомиоцитов и очаговый
кардиосклероз, однако не будет относиться к инфарктам (
из-за другого механизма развития). Однако при закрытых травмах груди может возникнуть так называемая контузия миокарда. При этом определенная часть крови покидает просвет коронарных сосудов. В результате через несколько дней после травмы могут возникнуть различные проблемы. Активация факторов свертывания может привести к формированию тромба непосредственно в просвете сосуда (
так называемый тромб in situ). Это остановит кровоток и приведет к инфаркту.
Проблема заключается в том, что далеко не всегда врачи помнят о риске инфаркта после закрытых травм. Рекомендуется госпитализировать пациента до окончательной стабилизации его состояния.
Утолщение артериальной стенки
Ряд заболеваний может привести к нарушению обмена веществ (
метаболизма). Вследствие этого по различным молекулярным механизмам в стенках артерий начинают откладываться определенные вещества. Клинически это проявляется утолщением стенок сосудов и ухудшением коронарного кровотока. Чаще всего этот процесс необратим и медленно прогрессирует (
в отличие от воспалительного процесса, о котором говорилось выше). Иногда утолщение стенок возникает из-за разрастания соединительной ткани под воздействием каких-либо внешних факторов.
Утолщение стенок коронарных артерий может наблюдаться при следующих патологиях: - амилоидоз;
- мукополисахаридоз;
- болезнь Фабри;
- гомоцистинурия;
- ювенальный склероз интимы (с отложением кальция в стенках);
- гиперплазия на фоне неправильного приема контрацептивных препаратов (у женщин);
- гиперплазия после лучевой терапии опухолей средостения.
Из-за утолщения стенок сужается просвет сосуда, и кровоток ухудшается. Повышается риск ишемии миокарда, а в определенных условиях (
физическая нагрузка, коронароспазм) и инфаркта. На практике все вышеперечисленные заболевания сами по себе встречаются довольно редко. Инфаркт же в этих случаях является скорее их осложнением.
Эмболия коронарных артерий
Эмболией называется закупорка артерии оторвавшимся тромбом. В коронарные артерии кровь попадает непосредственно из аорты, поэтому существует не так много мест, где могут образоваться тромбы. Это полость левого желудочка, полость левого предсердия и легочные вены. Тромбы, образовавшиеся в венах нижних конечностей или еще где-либо в организме, попадут в правые отделы сердца и вызовут эмболию легочной артерии или ее ветвей. Пройти через капилляры легких в левые отделы сердца они не смогут. Таким образом, эмболия коронарных артерий встречается достаточно редко. Причиной почти всегда являются заболевания сердца.
К тромбоэмболии коронарных артерий могут привести следующие патологии: - инфекционный эндокардит (эмболы представляют собой скопления микроорганизмов в полости желудочка);
- абактериальный эндокардит;
- тромбы, образовавшиеся на имплантированных клапанах и введенных катетерах (из-за активации системы свертывания);
- папиллярная фиброэластома клапана аорты (редко).
В этих случаях, как правило, имеет место обширный инфаркт. Предынфарктный период может отсутствовать вовсе. Тромб отрывается, попадает из аорты в коронарную артерию и застревает там, полностью перекрывая доступ крови в определенную область миокарда. Как правило, быстро восстановить кровоток не получается. Образуется значительный участок некроза, а прогноз не слишком благоприятный. Симптомы появляются и развиваются быстро, высок риск тяжелых осложнений острейшего периода.
Несоответствие потребностей миокарда и доставки кислорода
В ряде ситуаций, как уже говорилось выше, сердце вынуждено работать в усиленном режиме, в то время как возможности коронарных сосудов ограничены. При этом также может наступить смерть кардиомиоцитов и инфаркт миокарда. Основной причиной являются заболевания и расстройства, при которых ускоряется частота сердечных сокращений или сердечная мышца вынуждена сокращаться с большей силой.
Повышенные потребности миокарда в кислороде могут возникать при следующих патологиях: - Стеноз (сужение) аорты на любом уровне. При этом сердце сокращается сильнее, чтобы протолкнуть кровь через суженный участок. Мышца начинает потреблять больше энергии.
- Пороки развития (стеноз) клапана аорты. Механизм тот же, что и в предыдущем случае, но сужение имеет место на уровне клапана (например, врожденное сращение его створок)
- Тиреотоксикоз. Так называется повышенный уровень гормонов щитовидной железы в крови (тироксин и трийодтиронин). Он может наблюдаться при ряде заболеваний этого органа или при некоторых патологиях гипофиза. Под действием гормонов щитовидной железы ускоряется частота сердечных сокращений.
- Пониженное артериальное давление в течение длительного времени также может вызвать инфаркт. Мозг распознает проблему и дает сигнал сердцу сокращаться быстрее, чтобы повысить давление. Если этого не происходит (например, после массивных кровотечений), то сердце попросту начинает расходовать энергию, не восполняя ее усиленным притоком артериальной крови.
Нарушения свертывания крови
В редких случаях тромб появляется прямо в просвете коронарной артерии. Как правило, это имеет место при заболеваниях, сопровождающихся повышенным свертыванием крови. В первую очередь, речь идет о повышенном уровне
тромбоцитов (
тромбоцитоз). Он может встречаться при полицитемии. После травм или при
сепсисе может иметь место также диссеминированное внутрисосудистое свертывание (
ДВС). При этом тромбы образуются хаотично в различных сосудах, а не только в коронарных артериях. При любом из этих вариантов сужается или закрывается просвет артерии, и возникает острая ишемия миокарда.
Послеоперационные осложнения
Иногда инфаркт может являться осложнением в послеоперационном периоде. Чаще всего речь идет об операциях на сердце или в непосредственной близости от него. Возможен также спазм или закупорка коронарных артерий при некоторых диагностических процедурах. Далеко не всегда при этом речь идет именно о врачебных ошибках. Встречаются ситуации, когда предсказать такое осложнение практически невозможно.
Инфаркт может являться осложнением следующих медицинских вмешательств: - коронарное шунтирование (иногда именно в замененном участке сосуда быстро образуется тромб);
- ушивание аневризмы сердца (если не проводится параллельно пластика сосудов);
- имплантация кардиостимулятора;
- коронарография (введение катетера может привести к спазму коронарных сосудов).
Для профилактики тромбообразования во всех этих случаях назначаются препараты, разжижающие кровь. Пациент обязательно находится под надзором врачей еще некоторое время.
Аномалии развития коронарных артерий
В редких случаях имеют место наследственные или врожденные дефекты, которые отражаются на работе сердца. Существуют генетические заболевания, при которых увеличивается частота сердечных сокращений (
повышается потребность в кислороде), нарушается распространение импульса по миокарду. Во внутриутробном периоде может не образоваться просвет коронарной артерии. Тогда сразу после рождения будет выраженная ишемия определенного участка сердца. Врожденные и наследственные проблемы (
в качестве причин инфаркта) чаще всего встречаются у молодых людей. Для людей более пожилого возраста эта причина не характерна.
Для людей более молодого возраста, не страдающих от ИБС и стенокардии, есть смысл обратить внимание на ряд факторов риска. Их наличие или отсутствие позволяет оценить риск развития инфаркта миокарда в будущем. Доказано, что сознательное избегание некоторых факторов является очень эффективной профилактикой заболевания.
Факторами, косвенно влияющими на риск развития инфаркта, являются: - случаи инфаркта миокарда в семье (у кровных родственников);
- случаи сахарного диабета в семье;
- повышенный уровень холестерина;
- курение;
- «сидячий» образ жизни (гиподинамия);
- гипертония (повышенное артериальное давление).
Подпишитесь на Здоровьесберегающий видеоканал


Признаки и симптомы инфаркта миокарда
![]()
Ведущим симптомом при инфаркте миокарда является боль за грудиной, которая напоминает приступы стенокардии, но отличается большей интенсивностью. В зависимости от размеров очага, его расположения и степени нарушения насосной функции, у пациента появляются и другие симптомы. В целом считается, что клиническая картина инфаркта миокарда достаточно специфична, поэтому при типичном течении болезни его обычно не путают с другими патологиями. Значительно труднее распознать атипичные проявления инфаркта. Они часто имитируют другие заболевания, а симптомы, на первый взгляд, никак не связаны с нарушениями в работе сердца.
При типичном течении инфаркта миокарда обычно наблюдаются следующие симптомы и проявления болезни:
- боль за грудиной;
- потоотделение;
- побледнение кожи;
- одышка;
- страх смерти;
- потеря сознания.
Боль за грудиной
Как уже говорилось выше, боль является наиболее частым и выраженным симптомом инфаркта миокарда. При данном заболевании она имеет ряд отличительных особенностей, которые позволяют сразу предположить правильный диагноз. Однако боль не является обязательным симптомом. В ряде случаев она может отсутствовать (
атипичное течение). Чаще всего такой вариант течения болезни встречается у пожилых людей, несколько реже – у пациентов, больных сахарным диабетом. В обоих случаях это объясняется нарушениями обмена веществ, при которых происходят изменения в нервных волокнах.
Боль при инфаркте иногда бывает трудно различить с приступом стенокардии. Многие пациенты, страдающие от атеросклероза коронарных артерий, привыкают к периодическим болям. Из-за этого они могут не обратить вовремя внимания на изменение характера боли.
Отличия болевого синдрома при стенокардии и инфаркте миокарда
| Критерий | Стенокардия | Инфаркт миокарда |
| Длительность | Как правило, боль появляется в виде приступов. Каждый из приступов длится в среднем 5 – 15 минут. Между приступами есть паузы, когда боль ослабевает. | Может развиваться постепенно, напоминая приступ стенокардии. Однако боль не ослабевает (чаще нарастает) и длится от 15 – 20 минут до нескольких часов. |
| Интенсивность | Боль постепенно нарастает, может быть очень сильной. | Боль может нарастать постепенно или появляться внезапно. Она значительно интенсивнее, чем во время приступа стенокардии. Пациенты со стенокардией обычно отмечают это, рассказывая о болезни. |
| Сопутствующие симптомы | Других симптомов зачастую не наблюдается. Одышка или другие признаки сердечной недостаточности встречаются очень редко. | Вместе с болью появляется холодный пот, страх смерти. Пациент часто сам чувствует, что с сердцем что-то не так. |
| Реакция на нитроглицерин | Боль хорошо купируется нитроглицерином. Через 3 – 5 минут его эффект уже заметен и боль начинает спадать, так как кровоснабжение миокарда восстанавливается. | Нитроглицерин восстанавливает кровоток, но, так как часть клеток уже погибла, боль уже не проходит. Нитроглицерин дают с целью не допустить распространение зоны некроза. |
| Локализация боли | Обычно локализуется за грудиной, редко распространяется в другие области. | При типичной форме также локализуется за грудиной, но может отдавать в шею или в левое плечо. |
В целом боль носит постоянный характер. Разные пациенты характеризуют ее по-разному - колющая, ноющая, жгучая, сдавливающая. Последняя характеристика встречается наиболее часто, так как пациент из-за боли не может нормально вдохнуть, и грудь как бы сжимают. В зависимости от интенсивности болевого синдрома больной может быть поначалу несколько возбужден, но потом двигается меньше. Часто при внезапном ее начале пациент хватается рукой за грудь, инстинктивно указывая, что болит именно там.
Чаще всего боль у пациентов появляется в следующих случаях: - физическая нагрузка;
- сильный стресс;
- избыточное употребление алкоголя, никотина, наркотических препаратов;
- переедание.
Эти факторы являются своеобразным пусковым механизмом во многих случаях. Поэтому пациенты, рассказывая о своих ощущениях, часто отмечают, что боль началась в определенных условиях.
Потоотделение
Данный симптом присутствует у большей части пациентов. Он появляется сразу после начала болевого приступа и представляет собой реакцию вегетативной нервной системы. Пот обычно обильный, липкий, холодный. Он быстро появляется и быстро высыхает. В редких случаях (
при атипичном течении) пот может выступить без выраженного болевого синдрома.
Побледнение кожи
Побледнение кожи в начале приступа боли может быть рефлекторным. Если зона инфаркта достаточно велика и насосная функция левого желудочка нарушена, то бледность остается и объясняется уже сердечной недостаточностью. Нормальный цвет кожи у здоровых людей обусловлен не только пигментами в толще кожи, но и кровеносными сосудами. Когда они расширены и наполнены кровью, у человека появляется здоровый румянец. У пациентов же с инфарктом эти сосуды сужаются (
отчасти в ответ на боль, отчасти – чтобы «экономить» кровь для более важных органов). Из-за этого внешне кожа кажется более бледной. Также из-за сниженного кровообращения могут мерзнуть пальцы рук и ног.
Одышка
Одышка представляет собой форму расстройства дыхания. Пациент не может ритмично, глубоко дышать и испытывает из-за этого серьезный дискомфорт. Одышка при инфаркте миокарда появляется из-за сильной боли, а также из-за нарушения работы левого желудочка. Кровь не перекачивается в аорту, из-за чего она застаивается в левом предсердии и малом круге кровообращения. Переполнение сосудов легких мешает нормальному газообмену, что и провоцирует одышку.
Данный симптом может сохраняться длительное время после острейшей стадии инфаркта. Это зависит от того, насколько успешно смогут врачи восстановить работу сердца и появятся ли какие-либо осложнения. Например, частые аритмии или аневризма сердца могут вызывать одышку даже тогда, когда в зоне инфаркта уже сформировался рубец.
При тяжелых нарушениях кровообращения (
кардиогенный шок, разрыв сердца), которые также могут встречаться при инфаркте, одышка быстро переходит в непродуктивный (
сухой)
кашель, а без оказания экстренной помощи – в
отек легких. При отеке в легких скапливается жидкость, которая при кашле и дыхании может выделяться в виде розовой пены. Бледность кожи в этом случае переходит в цианоз (
посинение кожных покровов) губ, кончика носа, ушей, кончиков пальцев.
Страх смерти
Данный симптом является специфичным для инфаркта миокарда, но весьма субъективным. Дело в том, что именно так многие пациенты описываю свои ощущения во время приступа. Это объясняется внезапным приступом боли, нарушением дыхания и сердцебиения.
Потеря сознания
Потеря сознания может встречаться при резком падении артериального давления. Она объясняется нарушением кровообращения и кислородным голоданием мозга. При типичном течении болезни данный симптом встречается редко.
Появление симптомов на различных стадиях инфаркта
| Стадия инфаркта | Возможные симптомы |
| Предынфарктная | На данном этапе может появиться ряд незначительных симптомов-предвестников, которым зачастую не придают значения. Однако их появление необязательно, болезнь может начаться сразу с острейшей стадии. Возможными предвестниками являются незначительное посинение (цианоз) губ и ногтей, сбивчивый пульс на запястьях, гиперчувствительность кожи на груди, тупые боли и дискомфорт за грудиной (при стенокардии, которая затем переходит в инфаркт). |
| Острейшая | Основным симптомом является боль. Пациент возбужден или же, наоборот, неподвижен. Также бывают «замирания» сердца, холодный пот, одышка, страх смерти, усиленное сердцебиение, выраженная слабость (больной буквально не стоит на ногах из-за резкого падения артериального давления). |
| Острая | Боль, как правило, исчезает. На первый план выходят проявления, так называемого, резорбционно-некротического синдрома. Это своеобразная интоксикация организма продуктами распада погибших кардиомиоцитов. Возможны одышка, головные боли, повышение температуры (37 – 38 градусов), пониженное артериальное давление, нарушения сердечного ритма. |
| Подострая | Боль может вернуться, если появятся новые участки ишемии, но чаще всего она отсутствует. Пульс нормализуется, но пониженное артериальное давление может еще сохраняться. Иногда (если пациент и до инфаркта страдал гипертонией) давление повышается вновь. |
| Постинфарктная | Возможно появление болей (стенокардия), если инфаркт был следствием атеросклероза. У большинства больных какие-либо симптомы отсутствуют. |
Помимо типичных симптомов и проявлений инфаркта миокарда существуют и атипичные формы этой болезни. Они встречаются несколько реже. На первое место, как правило, выходят симптомы со стороны других органов и систем (
не сердечно-сосудистой), а
боль в груди отсутствует или уходит на второй план. В таких случаях бывает непросто не только поставить правильный диагноз, но даже заподозрить проблему с сердцем. Атипичные формы чаще встречаются у пожилых пациентов (
после 60 лет) или пациентов с другими хроническими заболеваниями. Комплексы симптомов для удобства диагностики объединены в синдромы.
Атипичные проявления инфаркта миокарда в острейшем периоде
| Название синдрома | Описание, основные симптомы и проявления | Заболевания со схожими проявлениями |
| Атипичный болевой синдром | Регистрируется, когда боль в области сердца не так выражена, а сильнее она ощущается в других местах. Такими местами могут быть шея, нижняя челюсть (вплоть до имитации зубной боли), левое ухо, область горла, левая лопатка. | Невралгии, сколиоз или остеохондроз грудного и шейного отдела позвоночника, зубная боль, отит. |
| Абдоминальная форма | Возникает обычно при инфаркте задней стенки, в области миокарда, лежащей на диафрагме. Отмечают боли в животе, в межлопаточной области, вздутие живота (метеоризм), тошноту и рвоту (иногда даже повторную), отрыжку, нарушение пищеварения. В редких случаях может сопровождаться кровотечением в желудочно-кишечном тракте. Тогда отмечается рвота «цвета кофейной гущи», падение артериального давления. | Язва желудка или двенадцатиперстной кишки, обострение гастрита, панкреатит, холецистит. |
| Астматическая форма | Возникает при резком ухудшении насосной функции сердца, когда в легких начинает застаиваться кровь. Типичными симптомами являются нарастающее ощущение удушья, одышка, пенистая розовая мокрота (признак отека легких), холодный пот, резкое побледнение кожи. | Другие заболевания сердца, вызывающие острую левожелудочковую недостаточность, приступ бронхиальной астмы. |
| Коллаптоидная форма | Возникает при быстром развитии такого осложнения как кардиогенный шок. Симптомы связаны в основном с резким падением артериального давления. Пациент теряет сознание либо жалуется на резкое потемнение в глазах, головокружение. Пульс учащается, но остается слабым. | Шоковые состояния, вызванные другими причинами (гиповолемический шок при кровотечениях, анафилактический шок и другие). |
| Отечная форма | Наблюдается при тотальной сердечной недостаточности (и левого, и правого желудочков). Иногда такая форма развивается при обширных инфарктах с выраженными нарушениями ритма. Основными симптомами являются одышка, головокружение, слабость, нарастающий отек в области голеней (если больной сидит или стоит) или поясницы (если больной лежит). В тяжелых случаях постепенно развивается асцит – скопление жидкости в брюшной полости из-за повышения давления в воротной вене. | Легочное сердце, нарушения ритма другого генеза, пневмосклероз, нарушения работы клапанов. |
| Аритмическая форма | Нарушения ритма являются распространенным симптомом и при типичном течении болезни. Об атипичной форме говорят, если аритмия становится основным проявлением инфаркта, а другие признаки (боль, одышка) отсутствуют. | Пароксизмальная тахикардия и другие формы расстройства сердечного ритма, не сопровождающиеся инфарктом. |
| Церебральная форма | Более типична для пожилых людей, у которых имеются проблемы с кровообращением в сосудах мозга (например, атеросклероз церебральных артерий). Из-за ухудшения работы сердца поступление кислорода в мозг снижается. Первыми признаками болезни становится головокружение, шум в ушах, потемнение в глазах, обморок, тошнота, общая слабость. | Тромбоэмболия церебральных артерий (в том числе как осложнение инфаркта), ишемический или геморрагический инсульт. |
| Стертая форма | Характеризуется отсутствием ярких симптомов. Боль в груди напоминает скорее дискомфорт, слабость умеренная и быстро проходит, усиленному потоотделению (также короткому) пациент не придает большого значения. | Может расцениваться пациентом (да и многими врачами) как отсутствие какой-либо патологии. Диагноз подтверждает лишь ЭКГ или другие инструментальные обследования. |
В целом инфаркт миокарда является заболеванием с очень разнообразными проявлениями. Именно поэтому диагноз никогда не ставится на основании данных общего осмотра или жалоб пациента. Однако следует иметь в виду, что при появлении вышеописанных симптомов есть вероятность, что это именно проявление инфаркта.
Если симптомы не проходят, следует срочно обратиться к врачу или вызвать скорую помощь для уточнения диагноза.
Виды инфаркта миокарда
![]()
Инфаркт миокарда является одной из наиболее изученных патологий сердца. На протяжении многих лет специалисты из разных стран предлагали различные классификации этого заболевания для облегчения работы врачей. В настоящее время считается общепризнанным деление по нескольким критериям, которые имеют научное и практическое обоснование.
Наиболее распространена классификация инфарктов по следующим признакам: - площадь некроза;
- стадия процесса;
- локализация зоны некроза;
- наличие осложнений;
- клиническое течение.
Классификация по площади некроза
В данной классификации учитывается площадь поражения сердечной мышцы и ее глубина. Эти показатели можно определить с помощью электрокардиографического исследования, поэтому типы практически совпадают с ЭКГ-классификацией. Практическое применение такого разделения состоит в том, чтобы врачи знали приблизительный прогноз для данного пациента.
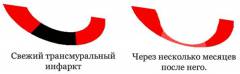
По площади и глубине некроза выделяют следующие виды инфаркта миокарда: - Крупноочаговый трансмуральный. Крупноочаговый инфаркт означает, что погибло большое количество кардиомиоцитов. Термин трансмуральный же – что зона некроза проходит через всю толщу миокарда (от эндокарда до эпикарда) либо охватывает большую ее часть. На ЭКГ такой инфаркт проявляется модификацией зубцов Q и S. Поэтому данный тип называют еще инфарктом с патологическим зубцом QS. Пациенты с этим типом находятся в наиболее тяжелом состоянии. Велик риск тяжелых осложнений и летального исхода.
- Крупноочаговый нетрансмуральный. При данном типе инфаркта речь также идет о смерти большого участка сердечной мышцы, однако очаг не поражает мышцу насквозь, как при трансмуральном варианте. Прогноз для пациента несколько лучше, хотя смертность и риск осложнений также остаются высокими. На ЭКГ данный тип проявляется появлением патологического зубца Q.
- Мелкоочаговый субэндокардиальный. Чаще всего в этом случае образуется очаг относительно небольших размеров, который находится непосредственно под эпикардом, в нижних слоях миокарда. Данный вид менее опасен, так как сократительная функция отчасти поддерживается более поверхностными мышечными волокнами. Благодаря этому также уменьшается риск осложнений. В редких случаях субэндокардиальные зоны некроза могут быть и довольно большими по площади. Тогда их следует классифицировать как крупноочаговый инфаркт. На ЭКГ патологического изменения зубца Q обычно не наблюдается.
- Мелкоочаговый интрамуральный. Интрамуральные очаги располагаются непосредственно в толще миокарда и не граничат с эндокардом или эпикардом. Такие зоны обычно не достигают больших размеров, и их классифицируют как мелкоочаговый инфаркт. Риск для пациента в данном случае наименьший, хотя вероятность неблагоприятного исхода все равно существует. На ЭКГ интрамуральный инфаркт не формирует патологического зубца Q.
Размеры очага и его локализация напрямую зависят от калибра коронарной артерии, по которой не проходит кровь.
Классификация по стадии процесса
В течении инфаркта миокарда выделяют несколько стадий. С физиологической точки зрения они отличаются тем, какие именно процессы происходят в сердечной мышце в конкретный момент времени. Практическая же польза в том, что на разных этапах следует придерживаться различной тактики в лечении. К тому же, для каждого этапа характерны свои осложнения или проявления болезни. Все это помогает правильно диагностировать и лечить заболевание.
В течении инфаркта обычно выделяют следующие этапы (стадии): - Предынфарктный (продромальный). Чаще всего данная стадия определяется уже после того, как произошел собственно инфаркт. Фактически она совпадает по проявлениям и симптомам с нестабильной стенокардией. Это форма ишемической болезни сердца, когда боли за грудиной усиливаются, учащаются по сравнению с прошлым состоянием пациента либо возникают впервые (впервые возникшая нестабильная стенокардия). Во всех этих случаях имеет место ухудшающееся кровоснабжение сердечной мышцы, которое в любой момент может перейти в некроз с развитием инфаркта. Длительность периода в таком случае может составлять от нескольких часов до нескольких дней. Диагностировать именно предынфарктный синдром в этот период времени очень трудно. Поэтому многие специалисты рассматривают продромальный период как условный и необязательный в приведенной классификации.
- Острейший. Острейшим периодом называются первые 2 часа от начала приступа. В этот период формируется очаг некроза. Чаще всего данный период наступает под воздействием каких-либо провоцирующих факторов, о которых было сказано выше. Из проявлений болезни в этом периоде наиболее выражен болевой синдром.
- Острый. Острым называют период от 2 часов до 7 – 14 (чаще всего 8 – 10) дней после начала приступа. В этот промежуток времени окончательно формируется очаг, содержащий погибшие кардиомиоциты. Сердечная мышца в пораженной области размягчается, клетки разрушаются. Всасывание некротических масс в кровоток вызывает так называемый резорбционно-некротический синдром, играющий важную роль в диагностике заболевания. Боль для данной стадии уже не характерна. Она может сохраняться, если лечение не было проведено правильно, и очаг некроза все еще постепенно увеличивается.
- Подострый. В подостром периоде на месте погибших мышечных клеток образуется так называемая грануляционная ткань, которая впоследствии превращается в соединительную (рубцовую). Длительность этого периода во многом зависит от того, как протекает период восстановления. При неосложненном течении болезни он занимает 6 – 8 недель. В этот срок образуется и набирает прочность соединительнотканный рубец. Для пациентов, перенесших инфаркт, данный период означает уменьшение риска. Дело в том, что наиболее серьезные и опасные осложнения, которые часто заканчиваются смертью пациента, случаются именно на острой или острейшей стадии. При диагностическом обследовании нормализуются многие показатели. В частности, в анализе крови исчезают признаки резорбционно-некротического синдрома.
- Постинфарктный. Данный период называют иногда также периодом постинфарктного кардиосклероза. Этот термин обозначает, что очаг некроза полностью зарос прочной соединительной тканью. Так как рубец уже не превратится обратно в сердечную мышцу, постинфарктный период, длится, фактически, до конца жизни. При этом выделяют ранний постинфарктный период (до полугода) и отдаленный (более полугода). У большинства пациентов какие-либо симптомы к этому времени уже проходят. Однако у некоторых возвращаются приступы стенокардии. Наиболее частым осложнением является хроническая сердечная недостаточность.
Как правило, каждый из периодов имеет свои особенности на ЭКГ. Именно это исследование позволяет быстро установить стадию и выбрать правильную тактику лечения.
Классификация по локализации зоны некроза
Немаловажное значение имеет и то, в какой части сердечной мышцы произошел инфаркт. Это во многом отражается на процессе распространения импульсов по миокарду в целом. Кроме того, помогает прогнозировать и предотвращать определенные осложнения болезни. Например, при инфаркте в передней стенке левого желудочка или в области верхушки сердца высок риск образования
аневризмы. Точную локализацию зоны некроза можно предварительно определить с помощью ЭКГ, а затем уточнить с помощью других, более точных исследований.
В подавляющем большинстве случаев инфаркта миокарда речь идет о поражении мышцы левого желудочка. Намного реже встречается инфаркт правого желудочка. Предпосылкой для него может стать, например, легочное сердце, которое предполагает увеличение мышечной массы этого отдела. Одновременно с массой возрастает и потребность этого отдела в кислороде. Исключительно редко встречается инфаркт предсердий.
В стенках же левого желудочка зона некроза может располагаться следующим образом: - передний – строго на передней стенке сердца;
- переднеперегородочный (также – переднесептальный) – передняя стенка с захватом части перегородки;
- перегородочный (септальный) – изолированный очаг в толще межжелудочковой перегородки;
- верхушечный – изолированно в области верхушки сердца;
- передневерхушечный – крупный очаг на передней стенке с переходом на верхушку;
- переднебоковой – очаг переходит с передней стенки на левую стенку;
- переднебазальный – очаг располагается в верхней части передней стенки, ближе к предсердию;
- распространенный передний – с захватом передней и боковой стенки, а также межжелудочковой перегородки;
- боковой – изолированный очаг в левой стенке;
- заднедиафрагмальный – очаг в нижней части задней стенки, которая прилегает к диафрагме;
- заднебоковой – очаг переходит с задней стенки на левую часть органа;
- заднебазальный – очаг высоко на задней стенке, ближе к предсердиям;
- задний – изолированный очаг примерно на середине задней стенки;
- распространенный задний – с захватом все задней стенки.
Точное указание места некроза не обязательно. По результатам ЭКГ указывается предполагаемая область, если невозможно дать точных данных. При необходимости наиболее точным методом можно считать сцинтиграфию миокарда.
Классификация по наличию осложнений
По этому критерию различают осложненный и неосложненный инфаркт миокарда. В первом случае речь идет о последовательном улучшении состояния пациента после перенесенного инфаркта. На месте некроза мышцы образуется плотный рубец из соединительной ткани, который, однако, не оказывает серьезного влияния на работу сердца. Все же чаще всего на определенной стадии встречаются различные осложнения. Они могут серьезно ухудшить общее состояние пациента и привести к летальному исходу, несмотря на то, что до их появления выздоровление шло хорошо.
Список возможных осложнений инфаркта миокарда с их подробным описанием приведен в соответствующем разделе.
Классификация по клиническому течению
Данная классификация включает несколько критериев, которые отражают особенности течения и проявления болезни у пациента. Сюда относится, например, типичное или атипичное течение. В первом случае речь идет об ангинозных болях и наличии основных симптомов, указанных в соответствующем разделе. При атипичном варианте болевой синдром не так выражен либо имитирует другие заболевания.
Кроме того, различают несколько вариантов течения заболевания. Различают, например, так называемое затяжное течение. Под ним понимают появление новых очагов некроза (
либо расширение существующего) в течение 2 – 3 дней после начала приступа. Другими словами, затягивается острейший период заболевания. При этом возрастает риск осложнений, прогноз ухудшается. Диагностировать затяжное течение можно по данным ЭКГ. Там картина, характерная для острейшего периода инфаркта, постепенно будет появляться в новых отведениях.
Другим вариантом является повторный инфаркт миокарда (
существует также аналогичный термин – рецидивирующий инфаркт). Под ним понимают новый инфаркт, возникший уже после окончания острой фазы, в промежутке от 3 дней до 8 недель после первого приступа. Некоторые специалисты считают, что повторным можно назвать лишь инфаркт, возникший после окончательного рубцевания первого очага (
то есть не раньше, чем через 2 месяца). Очаги, появляющиеся до этого срока, относят к рецидивирующему течению. Единого мнения относительно этой классификации пока нет.
Диагностика инфаркта миокарда
![]()
Диагностика инфаркта миокарда является подчас весьма сложной задачей. Для оказания эффективной помощи важно поставить предварительный диагноз как можно быстрее. Однако при атипичных вариантах течения болезни (
о которых говорилось выше) инфаркт легко спутать с другими патологиями. Обычно лишь после госпитализации пациента и полноценного обследования удается окончательно подтвердить диагноз и классифицировать данный случай. Многие методы диагностики направлены не столько на обнаружение самого инфаркта, сколько на исследование функций сердца и раннюю диагностику осложнений. Это позволяет вовремя предпринять необходимые лечебные мероприятия и составить более точный прогноз на будущее.
В диагностике инфаркта миокарда применяются следующие методы обследования: - физикальное обследование;
- электрокардиография (ЭКГ);
- эхокардиография (ЭхоКГ);
- сцинтиграфия миокарда;
- коронарография;
- магнитно-резонансная томография (МРТ);
- определение биохимических маркеров некроза.
Физикальное обследование
Физикальное обследование включает те методы, которые может применить врач без использования дополнительной аппаратуры. Они требуют определенных навыков от специалиста, который их использует. При достаточном опыте врача предварительный диагноз может быть поставлен уже по данным физикального обследования. На этом основании может быть начато лечение на догоспитальном этапе. В дальнейшем для подтверждения и уточнения диагноза следует прибегать к более объективным методам диагностики.
Физикальное обследование пациента включает четыре основных метода: - Осмотр и сбор анамнеза. Для постановки диагноза очень важно собрать у пациента всю информацию о течении болезни. Уточняется срок, когда появились или участились приступы боли за грудиной, выясняется их характер. Порой удается определить и фактор, который спровоцировал приступ (физическая нагрузка, стресс и др.). Данные осмотра и анамнеза соответствуют симптомам и проявлениям болезни, о которых говорилось в соответствующем разделе. Особенно важно выяснить характер и особенности болевого синдрома.
- Пальпация. Пальпацией называет прощупывание тканей. При инфаркте миокарда необходимо найти верхушечный толчок - точку сердца, плотно прилегающую к передней грудной стенке. В норме он определяется в пятом межреберье слева по средней ключичной линии (перпендикулярно середине ключице). Площадь верхушечного толчка составляет 2 – 4 см2. Смещение этой точки при инфаркте происходит редко, но бывает при некоторых осложнениях (аневризма сердца). Также с помощью пальпации можно прощупать лимфоузлы, которые указывают на воспалительный процесс (при инфаркте могут слегка увеличиться в остром и подостром периоде). Также пальпаторно определяется частота и наполненность пульса. При инфаркте он может быть ослабленным, отсутствовать вовсе либо определяться с серьезными нарушениями ритма. Определение пульса обычно проводится на запястьях. При подозрении на тромбоэмболию сосудов нижних конечностей также проверяют пульс на бедренной артерии, в подколенной ямке и за лодыжкой.
- Перкуссия. Данный метод основан на простукивании грудной клетки (обычно через переднюю грудную стенку) с целью определения границ сердца. Специфических изменений при инфаркте миокарда перкуссия обычно не выявляет. На фоне нарушения насосной функции и застоя крови может произойти расширение левого желудочка. Тогда граница сердца сместится влево. Расширение границ также может говорить о ряде осложнений (перикардит, аневризма сердца).
- Аускультация. Аускультация проводится с помощью стетофонендоскопа. Ее целью является выявление патологических тонов и шумов сердца, которые врач определяет на слух. Первый тон сердца при инфаркте обычно ослаблен (особенно если зона некроза захватила папиллярные мышцы митрального клапана). Также типичен систолический шум в области верхушки сердца. Появление патологических третьего и четвертого тонов сердца говорит о развивающейся левожелудочковой недостаточности. На 3 – 4 день после приступа может быть слышен также шум трения перикарда (в подостром периоде при отсутствии осложнений этот шум пропадает).
Кроме того, при обследовании пациента врач обязательно проверяет артериальное давление (
которое обычно снижено) и измеряет температуру. Температура может повышаться в остром периоде в рамках резорбционно-некротического синдрома. Падение давления связано с нарушением насосной функции сердца.
Электрокардиография
ЭКГ по многим причинам является наиболее распространенным и универсальным методом в диагностике инфаркта миокарда. В основе этого исследования лежит создание электромагнитного поля путем наложения специальных электродов на тело пациента. После этого специальный аппарат (
электрокардиограф), активируя различные электроды, определяет, как распространяется волна возбуждения по миокарду. Комбинируя различные сочетания (
так называемые отведения), можно с высокой точностью определить характер и место поражения сердечной мышцы.
Несомненным преимуществом ЭКГ является его невысокая стоимость, портативность аппарата (
исследование можно провести прямо на дому у пациента), скорость получения результата (
в течение 10 – 15 минут). Для самого пациента процедура является совершенно безболезненной и безопасной. При этом по результатам ЭКГ можно быстро понять, имеет место очередной приступ стенокардии, или же речь идет именно об инфаркте миокарда. На разных этапах патологического процесса и при различных осложнениях показатели могут меняться. Это также имеет большое диагностическое значение.
Обычно ЭКГ снимают в 12 отведениях, которые отражают распространение импульса в определенных отделах сердца: - I отведение – передняя или боковая стенка;
- II отведение – частично отражает изменения как в передней, так и в задней стенке;
- III отведение – в области задней стенки, прилегающей к диафрагме;
- aVL – боковая стенка;
- aVF – преимущественно задняя стенка (включая диафрагмальную поверхность);
- aVR – согласно некоторым авторам, отражает кровоток по левой коронарной артерии;
- V1, V2 – мышечные волокна межжелудочковой перегородки;
- V3 – только передняя стенка (образованная в основном миокардом левого желудочка);
- V4 – область верхушки сердца;
- V5, V6 – боковая стенка левого желудочка.
Изменения в соответствующих отведениях и сравнение волн позволяет с высокой точностью сказать, какие именно отделы миокарда оказались поражены. Кроме того, по результатам ЭКГ в любом отведении можно сделать выводы о частоте сердечных сокращений, их ритмичности, наличии внеочередных сокращений (
экстрасистол) или блокаде проведения импульса на определенном уровне. Это позволяет начать правильное лечение сразу же после снятия ЭКГ.
Основные признаки инфаркта миокарда на ЭКГ на различных стадиях
| Стадия инфаркта | Описание ЭКГ |
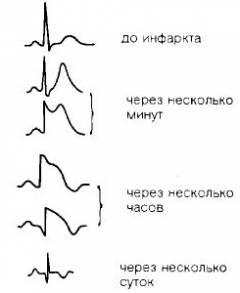
| Предынфарктный период | Обычно наблюдается снижение сегмента ST более чем на 1 мм ниже изолинии (реже смещение кверху). Появление «коронарного» отрицательного зубца Т. Отсутствие патологического зубца Q, так как некроза еще не было. |
| Острейшая стадия | В первые 15 – 20 минут, в ишемической фазе, некроза клеток еще нет. Однако ишемия приводит к увеличению амплитуды и заострению зубца Т. После этого идет расширение зоны ишемии, которое характеризуется смещением интервала ST книзу от изолинии. По мере распространения зоны некроза (когда инфаркт становится трансмуральным) сегмент ST поднимается кверху от изолинии, куполообразно выпячивается и иногда сливается с зубцом Т. После формирования зоны некроза уже в этой стадии может появиться патологический зубец Q или QS. |
| Острая стадия | В данной стадии зона некроза уже сформировалась, поэтому основным признаком на ЭКГ является наличие патологического зубца Q или QS. Амплитуда зубца R уменьшается, а сегмент ST обычно остается куполообразно поднятым над изолинией. Если зона некроза располагается под эндокардом и не приближается к эпикарду, зубец Q не формируется. Так различают Q-инфаркт (трансмуральный, более тяжелый вариант) и не Q-инфаркт (субэндокардиальный, с лучшим прогнозом). |
| Подострая стадия | В данной стадии сохраняется патологический зубец Q или QS, так как зона некроза все еще присутствует. Сегмент ST возвращается на уровень изолинии. Зубец Т обычно отрицательный, но постепенно его глубина уменьшается. Когда амплитуда зубца Т перестает изменяться (что видно из повторных данных ЭКГ), подострую стадию считают завершившейся. |
| Постинфарктный период | Данные ЭКГ, по сути, отражают очаговый кардиосклероз. Регистрируется зубец Q или QS, который обычно сохраняется до конца жизни. Сегмент ST расположен на изолинии, а амплитуда зубца T не меняется со временем. Если со временем зубец Q уменьшается (глубина и ширина), то речь, вероятно, идет о формировании новых сосудов и разрастании (гипертрофии) миокарда вокруг зоны некроза. Это можно расценивать как хороший признак. Углубление же зубца T, наоборот, часто говорит о том, что в зоне рубца все еще сохраняется ишемия миокарда. |
Патологический зубец Q, таким образом, является, пожалуй, основным критерием при постановке диагноза с помощью ЭКГ. О нем можно говорить, если ширина этого зубца (
продолжительность) составляет более 0,04 с (
по некоторым данным 0,03 с), а его амплитуда превышает 25% от амплитуды соседнего зубца R в том же отведении. Существуют и другие критерии распознавания патологического зубца Q.
Эхокардиография
ЭхоКГ – это один из способов визуализации сердца. Картинка при этом строится с помощью отраженных ультразвуковых волн, которые посылает и улавливает специальный аппарат. Изображение врач видит в режиме реального времени. Исследование является полностью безопасным и безболезненным для пациента. Оно не имеет абсолютных противопоказаний. Длительность процедуры обычно не превышает 15 – 20 минут (
может варьировать в зависимости от целей исследования).
При инфаркте миокарда ЭхоКГ может предоставить следующую информацию: - локальное ухудшение работы миокарда (некротизированный участок не сокращается в обычном ритме);
- в режиме допплер оценивается скорость кровотока, в том числе фракция выброса (что важно для диагностики сердечной недостаточности);
- обнаружение формирующихся тромбов;
- обнаружение формирующейся аневризмы сердца (в том числе ее формы, размеров, толщины стенок);
- обнаружение признаков перикардита;
- оценка работы сердечных клапанов;
- оценка состояния основных сосудов;
- обнаружение расширения полостей сердца и других структурных дефектов.
В настоящее время ЭхоКГ является обязательным исследованием при инфаркте миокарда. Его обычно назначают и повторно (
при профилактическом посещении кардиолога в постинфарктном периоде) для наблюдения изменений в динамике.
Сцинтиграфия миокарда
Сцинтиграфия или радионуклидное обследование миокарда является весьма информативным диагностическим методом. Суть метода заключается во введении в кровоток радиоактивных изотопов, которые могут избирательно накапливаться в определенных тканях. Наибольшее диагностическое значение имеют
99mTc-пирофосфат и
201Tl. В первом случае изотоп накопится в мертвых клетках миокарда. Очаг удастся хорошо увидеть на снимке только тогда, когда масса некротизированного участка более 3 г (
обширный инфаркт). Оптимальным временем проведения исследования с технецием является промежуток от 24 до 48 часов после начала приступа. Более слабое накопление можно обнаружить еще 1 – 2 недели. Проблема данного исследования заключается в том, что на снимке будут видны все очаги некроза (
в том числе и те, которые образовались не на фоне инфаркта, а при кардиомиопатиях, опухолях и других патологиях).
Сцинтиграфия с таллием (
201Tl) имеет другую функцию. Этот изотоп накапливается, наоборот, в тех участках, которые хорошо снабжаются кровью. Таким образом, на снимке будет виден жизнеспособный миокард, а область некроза «подсвечиваться» не будет. Наиболее информативно это исследование в первые 6 часов после приступа. Чаще всего его попросту не успевают провести. Диагностическое значение имеет так называемый нагрузочный тест с таллием. При этом пациент, которому был введен изотоп, выполняет дозированную нагрузку, а врачи оценивают, как меняется кровоснабжение различных участков миокарда. Полученные данные важны для предсказания повторных инфарктов.
Оба варианта сцинтиграфии используются в основном в тех случаях, когда у врачей возникают проблемы с расшифровкой ЭКГ. Например, при повторном инфаркте миокарда данные ЭКГ могут быть непонятными из-за наличия старых рубцов.
Коронарография
Коронарография является достаточно сложным методом исследования, который направлен на изучение кровотока в коронарных артериях. Через специальный катетер, введенный через бедренную артерию, в коронарные сосуды впрыскивается особое контрастное вещество. Оно постепенно распространяется по артериям. После этого делается снимок, на котором хорошо видна вся сеть сосудов сердца. Этот метод помогает обнаружить атеросклеротические бляшки, определить место тромбоза (
контраст не распространится в области, куда не попадает кровь).
Основными показаниями к проведению коронарографии являются: - планирование операции на коронарных сосудах (в обязательном порядке);
- кардиогенный шок;
- возникновение приступов стенокардии в раннем постинфарктном периоде (для возможного хирургического восстановления кровотока и предотвращения повторного инфаркта);
- тяжелая сердечная недостаточность или пороки клапанов (когда речь идет о возможной хирургической коррекции).
Данное исследование назначается не всем пациентам. Отчасти это связано с довольно высокой стоимостью и необходимостью в специальных реактивах (
контраст) и аппаратуре. В том числе врачам следует считаться с возможностью ряда осложнений этого метода. Именно из-за них исследование назначают в основном тяжелым пациентам, для которых оно жизненно необходимо. Для остальных же это будет неоправданный риск.
Возможными осложнениями коронароангиографии являются: - кровотечение в месте хирургического доступа (обычно – бедренная артерия);
- занесение инфекции при процедуре;
- провокация приступа аритмии;
- аллергия (при индивидуальной непереносимости компонентов контраста);
- отслоение интимы (внутреннего слоя) артерии с перекрытием просвета.
Магнитно-резонансная томография
Данный метод является весьма дорогостоящим и редко применяется в диагностике инфаркта миокарда. Он основан на улавливании движений атомов водорода в магнитном поле высокой напряженности. При инфаркте структура некротизированных участков и рубцовой ткани отличается от здорового миокарда. С помощью МРТ можно выявить даже небольшие поврежденные участки. Например, хорошо визуализируются все слои сердечной стенки, и видно точное расположение очага. Также МРТ с высокой точностью определяет форму аневризм и другие структурные аномалии.
В специальных режимах данный метод исследования также применяется для выявления тромбов, определения структуры коронарных сосудов. Основным минусом МРТ является необходимость специальной аппаратуры – собственно томографа. Это повышает стоимость исследования, в то время как аналогичные данные (
пусть и менее точные) можно получить с помощью более дешевых и быстрых методов. Основным показанием считают невозможность точной интерпретации результатов ЭКГ и ЭхоКГ.
Определение биохимических маркеров некроза
При инфаркте миокарда происходит разрушение кардиомиоцитов (
некроз). При этом компоненты и ферменты этих клеток попадают в кровоток. Данное явление называют резорбционно-некротическим синдромом. Вещества, которых в норме нет в крови, но которые появляются после инфаркта, называются маркерами воспаления или некроза миокарда. Каждый из них повышается в определенный промежуток времени после смерти сердечной мышцы. Наиболее достоверный результат можно получить при динамическом наблюдении (
последовательный повтор анализов на несколько маркеров).
Диагностические критерии инфаркта при определении основных маркеров некроза
| Биохимический маркер | Время появления маркера в крови (от момента некроза) | Определение максимальных величин | Нормальные показатели |
| Тропонин-Т | С 3 – 4 часов до 2 недель | Через 12 – 72 часа | Менее 0,1 нг/мл |
| Тропонин-I | С 4 – 6 часов до 10 дней | Примерно через сутки | Менее 0,5 нг/мл |
| Миоглобин | С 2 – 3 часов до 1 – 2 дней | Через 6 – 10 часов | 50 – 85 нг/мл |
| Креатинфосфокиназа (КФК) | С 3 – 8 часов до 3 – 6 дней | Через 24 – 36 часов | 10 – 195 МЕ/л |
| Лактатдегидрогеназа (ЛДГ) | С 8 – 10 часов до 10 – 12 дней | Через 1 – 3 дня | 240 – 480 МЕ/л (при определении оптическим тестом) |
| Аспартатаминотрансфераза (АСТ) | С 6 – 8 часов до 5 – 6 дней | Через 1 – 2 дня | Менее 34 – 41 МЕ |
В ряде случаев биохимические маркеры некроза могут повышаться и без инфаркта миокарда. Тогда следует искать другое заболевание, которое повлияло на данные лабораторного исследования и могло имитировать инфаркт. Подтвердив другой диагноз, больному назначают соответствующее лечение.
Кроме инфаркта причиной появления биохимических маркеров (особенно тропонинов) могут быть следующие заболевания: - острые или хронические нарушения работы почек;
- гипертонический криз (быстрое и сильное повышение артериального давления);
- тяжелая застойная сердечная недостаточность;
- воспаление сердечной мышцы (миокардит) различного происхождения;
- травмы (контузия сердца);
- некоторые медицинские процедуры (электростимуляция, биопсия миокарда);
- ожоги, захватывающие более 30% поверхности кожи;
- некоторые инфильтративные заболевания (саркоидоз, амилоидоз, гемохроматоз).
Общий и биохимический анализ крови
Результаты
общего анализа крови и
биохимического анализа крови меняются в рамках резорбционно-некротического синдрома, о котором говорилось выше. Как правило, может наблюдаться умеренный лейкоцитоз (
повышение уровня лейкоцитов), повышение
СОЭ. Эти изменения характерны для острейшей стадии и первых дней острого периода. Если они сохраняются в дальнейшем, следует искать другие причины (
не инфаркт). Если причиной нарушения коронарного кровообращения стал тромб, в анализе крови может быть изменено количество эритроцитов, а также ряд показателей свертываемости крови.
Все вышеперечисленные методы обследования необходимы для постановки верного диагноза инфаркта миокарда. Однако на первых этапах, еще до применения инструментальных методов, врачу важно определить, имеет ли место инфаркт либо другое заболевание. Дело в том, что иногда проявления этой патологии (
особенно атипичные формы) могут быть очень схожи с болезнями других органов и систем. Этап, на котором исключаются другие диагнозы, называется дифференциальной диагностикой.
Дифференциальная диагностика инфаркта миокарда
| Болезнь, которую дифференцируют с инфарктом миокарда | Основные отличия данной патологии от инфаркта миокарда |
| Тромбоэмболия легочной артерии (ТЭЛА) | Болезнь часто развивается после серьезных травм с повреждением сосудов и переломами крупных костей (из-за попадания воздуха или жировых капель в кровоток). Чаще встречается у людей с тромбозом вен или их варикозным расширением. Побледнение и посинение кожи лучше видны в верхней половине туловища. При кашле отделяемое может содержать кровь. Определяется шум трения плевры при аускультации и просветление легочного поля по данным рентгенографии. |
| Расслаивающая аневризма аорты | Боль возникает резко, без нарастания, как при инфаркте. Боль часто иррадиирует, захватывая новые области. По мере расслоения стенок она как бы спускается вниз по туловищу. Боль может не проходить даже после применения наркотических обезболивающих препаратов. Пульс на руках чаще всего исчезает. |
| Перикардит | При остром перикардите боль не так интенсивна, как при инфаркте. Она усиливается на глубоком вдохе или при смене положения тела. При аускультации отчетливо слышен шум трения перикарда, который носит постоянный характер (при инфаркте он иногда появляется через несколько дней после приступа). На ЭКГ может также смещаться сегмент ST, но зубец Q не образуется. |
| Спонтанный пневмоторакс | Боль возникает резко, без нарастания. Быстро развивается одышка и цианоз кожи. На стороне пневмоторакса грудная клетка не участвует в процессе дыхания (из-за разгерметизации плевральной полости). При аускультации над спавшимся легким не слышны дыхательные шумы. На рентгенограмме с пораженной стороны отсутствует легочной рисунок (легкое спалось). |
| Панкреатит | Острый панкреатит может быть спровоцирован приемом очень жирной пищи, алкоголя. Часто сопровождается рвотой, а боль носит опоясывающий характер с эпицентром в эпигастрии (верхний центральный квадрат живота, между подреберьями). При пальпации резко усиливаются боли в животе. В крови и моче растет уровень альфа-амилазы. |
| Перфорация язвы желудка | Боль редко распространяется в область грудины, она локализована в эпигастрии. Появляется боль практически мгновенно, нет ее постепенного нарастания, которое характерно для инфаркта. Между печенью и диафрагмой обычно скапливается небольшое количество воздуха (лучше заметно на рентгенограмме). При пальпации определяется доскообразный живот (сильное напряжение мышц из-за раздражения брюшины). |
Таким образом, постановка диагноза при инфаркте миокарда порой является довольно сложной задачей даже для опытных врачей. С одной стороны, заподозрить эту болезнь можно уже по первым симптомам (
боль в груди). С другой стороны, подтверждение диагноза и начало эффективного лечения возможно только после применения инструментальных методов обследования и проведения лабораторных анализов.
Оказание первой медицинской помощи при инфаркте миокарда на месте
![]()
При инфаркте миокарда очень важно начинать лечение как можно быстрее. Именно поэтому Всемирная Организация Здравоохранения (
ВОЗ) разработала ряд рекомендаций по оказанию первой помощи на догоспитальном этапе. Еще до приезда бригады скорой помощи сам пациент (
по возможности) либо люди, оказавшиеся рядом, могут, следуя этим рекомендациям, повысить шансы на благополучный исход лечения.
Дело в том, что смертность при инфаркте во многом зависит от того, насколько большой участок миокарда погиб. Чем дольше не поступает кровь к клеткам и чем больше площадь поражения, тем выше риск летального исходи либо серьезных осложнений в будущем. Поэтому с первых минут приступа необходимо сделать все, чтобы облегчить нагрузку на сердце и поспособствовать восстановлению кровотока.
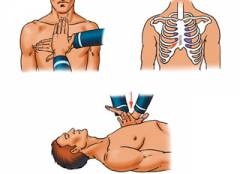
Основными мерами, которые должны быть предприняты на догоспитальном этапе, являются: - Правильное положение больного. Наилучшим положением является полусидячее со слегка согнутыми коленями. Это облегчает циркуляцию крови, снижает нагрузку на сердце, предотвращает распространение области некроза.
- Облегчение дыхания. От боли у больного часто перехватывает дыхание. Чтобы улучшить приток кислорода, необходимо расстегнуть туго затянутый воротник, снять галстук.
- Прием нитроглицерина. У многих больных с инфарктом миокарда уже были проблемы с сердцем в прошлом. Часто у них имеется при себе нитроглицерин – распространенный препарат, улучшающий сердечное кровообращение. Тогда таблетку кладут под язык. Здесь препарат постепенно рассасывается и быстро попадает через сосуды в языке к сердцу. Если таблетку выпить, эффект будет более медленным. Расширение коронарных сосудов нитроглицерином ограничит зону некроза и немного облегчит боли. Некоторые специалисты не рекомендуют давать нитроглицерин, если он не был назначен пациенту ранее. Оптимальная доза на догоспитальном этапе инфаркта – 0,5 мг. Ее можно повторить дважды с перерывом в 5 минут (суммарная доза не более 1,5 мг). О приеме нитроглицерина следует уведомить врачей скорой помощи. При систолическом артериальном давлении ниже 90 мм рт. ст. применение нитроглицерина не рекомендуется.
- Прием аспирина. Аспирин обладает так называемым антиагрегантным действием (препятствует слипанию тромбоцитов) и разжижает кровь. Это улучшает ее поступление к сердечной мышце и замедляет гибель кардиомиоцитов. Аспирин лучше всего разжевать. Оптимальной дозой в данном случае считают 300 мг, однако надо считаться с тем, что пациент мог принять этот препарат незадолго до приступа. Тогда дозу уменьшают. Ряд специалистов допускает применение аспирина на догоспитальном этапе инфаркта миокарда даже в тех случаях, когда у пациента имеется аллергия на это лекарство. Однако тогда следует считаться с другими серьезными осложнениями.
- Транспортировка больного. В идеале транспортировка больного осуществляется бригадой скорой помощи. В машине имеется необходимый набор лекарств и оборудования, чтобы продолжать оказание помощи в пути. В случае, когда нет возможности вызвать врачебную помощь, либо ее приезд может сильно затянуться по каким-либо причинам, необходимо самостоятельно доставить пациента в больницу. При этом стараются избегать резких движений и придать ему все то же оптимальное полусидячее положение. Скорость госпитализации играет при этом очень большую роль, так как только в больнице могут эффективно восстановить кровоток. Самому человеку с инфарктом за руль садиться категорически не рекомендуется, так как в любой момент возможна потеря сознания.
- Сердечно-легочная реанимация. Так называется комплекс мероприятий, направленный на искусственное поддержание кровообращения. Ее начинают, если у пациента есть два из трех основных критериев - отсутствие сознания, пульса либо нестабильное дыхание. Сердечно-легочная реанимация состоит из непрямого массажа сердца и искусственной вентиляции легких. Первый представляет собой ритмичные нажатия на область грудины для обеспечения перекачивания крови. Искусственная вентиляция легких – это искусственное дыхание рот в рот для обеспечения поступления воздуха в легкие. При этом нос пациента зажимают. В идеале сердечно-легочную реанимацию выполняют два человека, которые периодически меняются функциями. Жизнедеятельность стараются поддерживать до приезда врачей скорой помощи.
- Применение портативного дефибриллятора. В настоящее время все больше распространяется практика установки портативных дефибрилляторов в местах большого скопления людей. При оказании первой помощи необходимо осведомиться, нет ли поблизости такого аппарата. Это поможет запустить сердце в случае его остановки. Применение дефибриллятора ни в коем случае не означает прерывание сердечно-легочной реанимации. Короткая пауза делается только в момент разряда.
Все эти меры начинают применять в первые минуты после начала приступа. Вызывать скорую помощь следует уже через 3 – 5 минут, если боль за грудиной не ослабевает. Если пациент ранее страдал от стенокардии, и прием нитроглицерина устранил приступ, речь, скорее всего, шла не об инфаркте. Иногда пациенты со стенокардией убеждают окружающих, что никакой опасности нет и это просто очередной приступ. Однако инфаркт, по сути, просто является исходом приступа стенокардии. Клетки не только страдают от нехватки кислорода, но и гибнут. Чтобы снизить риск летального исхода помощь вызывают, несмотря на протесты пациента.
Лечение инфаркта миокарда
![]()
Лечение инфаркта миокарда всегда должно проводиться в стационарных (
больничных) условиях. Данное заболевание напрямую угрожает жизни пациента. Необходимо как можно быстрее доставить пациента в больницу. Однако, как уже говорилось выше, транспортировка больного должна осуществляться в специальных условиях. Их может обеспечить кардиобригада на скорой помощи. Пациента госпитализируют по результатам ЭКГ либо при видимых серьезных нарушениях в работе сердца. После курса лечения пациент проходит длительный период реабилитации в домашних условиях. Рекомендуется в этот период также санаторно-курортное лечение. В обоих случаях он должен периодически посещать врача-кардиолога для профилактического наблюдения за работой сердца и своевременного обнаружения осложнений.
Лечение инфаркта всегда должно быть направлено на основные патологические процессы, которые вызвали данное заболевание. Чем быстрее и успешнее у врачей получится решить создавшиеся проблемы, тем лучше будет прогноз для пациента на будущее.
Основными задачами в лечении инфаркта миокарда являются: - Нормализация кровотока в артериях сердца. Как известно, инфаркт обычно возникает из-за спазма или закупорки одной из коронарных артерий. Чем быстрее получится восстановить поступление крови, тем меньше кардиомиоцитов погибнет и тем больше у пациента шансов выжить.
- Ограничение площади инфаркта. Мелкоочаговый инфаркт, локализующийся в толще миокарда наименее опасен. Поэтому лечение направлено на защиту нормальных мышечных клеток и ограничение очага поражения. Ошибки в лечении ведут к развитию крупноочагового инфаркта, который характеризуется высокой смертностью и тяжелыми осложнениями в будущем.
- Снятие боли. Является необходимым условием, так как пациент может попросту умереть из-за сильных болевых ощущений (остановка сердца).
- Профилактика осложнений. Инфаркт опасен тяжелыми осложнениями, которые можно предотвратить своевременным лечением.
Все методы и способы лечения инфаркта миокарда можно разделить на две большие группы. В первую входят те лекарственные средства, которые назначаются в ранней стадии заболевания, при поступлении пациента в больницу. Целью их назначения является устранение симптомов, предотвращение более серьезного повреждения миокарда. Вторая группа назначается уже после того, как острый период заболевания прошел. С их помощью врачи стараются минимизировать риск осложнений и последствий болезни.
На ранней стадии инфаркта миокарда применяются следующие лекарственные средства: - анальгетики (обезболивающие);
- транквилизаторы;
- тромболитическая терапия;
- антиагреганты;
- антикоагулянты;
- бета-адреноблокаторы;
- нитраты;
- ингибиторы ангиотензинпревращающего фермента (АПФ).
Анальгетики
Обезболивающие препараты применяют обычно врачи скорой помощи, прибывшие на вызов, либо врачи в стационаре, если пациент был доставлен в больницу не специалистами. Поскольку боли при инфаркте миокарда могут быть очень сильными, для их снятия обычно используют наркотические обезболивающие из группы опиоидов.
Для снятия боли применяют следующие препараты: - Морфин. Вводится медленно, внутривенно. Начальная доза составляет 4 – 8 мг. Если она не снимает боль, вводят еще 2 мг через 5 – 10 минут. Эту дозу (2 мг) можно повторить еще раз. Морфин перед введением нужно развести в растворе NaCl 0,9%. На 10 мг необходимо 10 мл раствора.
- Фентанил. Также вводится внутривенно, стандартная доза – 0,05 – 0,1 мг.
- Дроперидол. Не является строго обезболивающим препаратом. Применяется в комбинации с наркотическими анальгетиками для так называемой нейролептанальгезии. Также вводится внутривенно, медленно, 5 – 10 мг. Доза подбирается индивидуально, в зависимости от показателей артериального давления (чем оно выше, тем больше доза).
Мощные анальгетики обычно купируют болевой синдром уже через 3 – 5 минут. При необходимости в стационаре их можно применять повторно. Нейролептанальгезия снимает не только боль, но и такие симптомы как чрезмерное возбуждение, тревогу, страх смерти.
Транквилизаторы
Применяются достаточно редко и только в острейшей фазе. Препараты этой группы необходимы, чтобы снять психомоторное возбуждение, если таковое возникло у больного (
на фоне боли или сопутствующих расстройств). Предпочтение отдают диазепаму, который вводится внутривенно в дозе 5 – 10 мг.
Тромболитическая терапия
Тромболитическая терапия – это направление в лечении, целью которого является растворение тромба в коронарной артерии и восстановление нормального кровотока. Она не может вернуть к жизни погибшие кардиомиоциты, но не допускает распространения зоны некроза. Это очень важно для профилактики серьезных осложнений и улучшения прогноза для пациента на будущее.
Считается, что основным показанием для начала тромболитической терапии является подъем сегмента ST на кардиограмме. В этом случае тромболитические препараты начинают давать как можно быстрее. Наилучший эффект от лечения достигается при введении медикамента в первый час после начала приступа. На практике так быстро оказать квалифицированную помощь очень сложно. В настоящее время более реальным лимитом считают первые 3 часа.
Наиболее эффективные препараты для тромболитической терапии
| Название препарата | Рекомендуемая доза | Особые указания |
| Алтеплаза | 100 мг | Вводится внутривенно (в/в), первые 15 мг – сразу, затем 50 мг в течение получаса и еще 35 мг в течение часа. |
| Стрептокиназа | 1,5 млн. ЕД | Вводится в/в, постепенно в течение часа. |
| Проурокиназа | 80 мг | Вводится в/в, первые 20 мг – сразу, затем 60 мг капельно в течение часа. |
| Ретеплаза | 20 ЕД | Вводится в/в двумя дозами по 10 ЕД с перерывом в полчаса. |
| Тенектеплаза | 0,5 мг на 1 кг веса тела пациента | Вводится в/в в течение 5 – 10 секунд. |
Все препараты данной группы имеют ряд побочных эффектов. Они повышают риск спонтанных кровотечений. В связи с этим имеется ряд важных противопоказаний, которые исключают применение тромболитической терапии для некоторых пациентов. Тогда для восстановления коронарного кровотока приходится применять другие способы лечения.
Тромболитическую терапию запрещено применять при следующих патологиях: - геморрагический инсульт в прошлом;
- ишемический инсульт, перенесенный в последние полгода;
- в послеоперационном периоде (в течение месяца после хирургического вмешательства);
- наличие злокачественных опухолей;
- кровотечения в желудочно-кишечном тракте (ЖКТ) в недавнем прошлом (например, на фоне язвы желудка);
- ряд заболеваний кроветворной системы.
Антиагреганты
Препараты данной группы влияют на клетки крови. В первую очередь, это касается тромбоцитов, которые хуже слипаются между собой и не присоединяются к внутренней оболочке сосудов. Благодаря этому риск образования тромбов снижается. Кроме того, антиагреганты воздействуют на мембраны
эритроцитов, облегчая их прохождение по капиллярам. В результате кровь легче и быстрее течет через суженные участки сосудов. Кровоснабжение миокарда восстанавливается, и распространение зоны некроза замедляется.
В настоящее время предпочтение отдают ацетилсалициловой кислоте (
аспирин). Начальная доза, непосредственно после приступа (
в острейшей стадии инфаркта), составляет разово 160 – 325 мг. Принимается препарат в виде таблеток, которые разжевывают для более быстрого эффекта. После этого аспирин или его аналоги назначают в дозе 15 – 160 мг 1 раз в день. Длительность лечения определяет лечащий врач исходя из состояния пациента. Статистически применение аспирина в остром и подостром периоде инфаркта снижает вероятность серьезных осложнений на 25 – 30%.
Показанием к началу лечения антиагрегантами является обнаружение подъема сегмента ST на кардиограмме. Основным противопоказанием (
исключающим дальнейшее лечение аспирином) считается язвенная болезнь желудка или двенадцатиперстной кишки, так как аспирин агрессивен в отношении слизистой оболочки ЖКТ.
Антикоагулянты
Антикоагулянты назначаются иногда для усиления эффекта тромболитической терапии. Целесообразность их применения определяет лечащий врач исходя из результатов анализов. Даная группа веществ также препятствует образованию тромбов. Ее применение в остром и подостром периоде значительно снижает вероятность тромбоэмболии. В то же время риск побочных эффектов от тромболитической терапии (
кровотечения) возрастает. При лечении урокиназой данная группа препаратов не назначается.
Основными антикоагулянтами, которые применяются для лечения инфаркта миокарда, являются: - нефракционированный гепарин (сначала внутривенно, затем – подкожно);
- далтепарин – подкожно;
- надропарин кальция – подкожно;
- эноксапарин натрия – подкожно.
Доза этих препаратов рассчитывается индивидуально в зависимости от того, с какими тромболитиками их комбинируют. При подборе дозы также важно учитывать данные лабораторных исследований. В частности, ориентируются на показатели АЧТВ (
активированное частичное тромбопластиновое время), которое отражает свертываемость крови.
Бета-адреноблокаторы
Данная группа препаратов применяется для снижения нагрузки на сердце и уменьшения потребности миокарда в кислороде. Бета-адреноблокаторы снижают частоту сердечных сокращений, ослабляют сердечные сокращения. За счет этого мышца меньше нагружается, и очаг некроза не распространяется дальше. Данная группа препаратов является обязательным компонентом лечения. Их назначают во всех периодах, если у больного нет противопоказаний.
Бета-адреноблокаторы в лечении инфаркта миокарда
| Название препарата | Дозировка и режим приема |
| Атенолол | Вводится в/в 2,5 – 5 мг, по необходимости дважды с интервалом в 10 – 15 минут. Затем переходят на пероральный прием (внутрь в виде таблеток). Через 15 минут дают внутрь 50 мг, а затем по 100 мг в сутки. Длительность курса определяется индивидуально. |
| Метопролол | В/в по 2,5 – 5 мг за один раз. При отсутствии побочных эффектов вводится повторно несколько раз с интервалом 2 – 5 минут, пока суммарная доза не составит 15 мг (3 – 6 введений). Затем переходят на прием в таблетках. В тот же день через 15 минут еще 50 мг перорально, затем 2 дня по 200 мг/сут в 4 приема, далее по рекомендации врача. |
| Пропранолол | В/в 2 – 3 мг за раз, затем еще по 1 мг каждые 3 – 4 минуты. Общая доза не должна превышать 0,1 мг на 1 кг массы тела пациента. Через 2 часа внутрь назначается еще 40 мг, затем – несколько дней по 80 мг трижды в день. |
Данная группа препаратов снижает частоту сердечных сокращений (
при правильном использовании) до 50 – 60 ударов в минуту. Поэтому их не назначают, если у пациента и без того низкая ЧСС (
частота сердечных сокращений), давление либо имеются симптомы выраженной сердечной недостаточности. На ЭКГ противопоказанием считается удлинение интервала P – Q до 0,24 с и более. Другим побочным эффектом бета-блокаторов может стать сужение бронхов мелкого калибра. Поэтому препараты данной группы не назначают людям с астмой или астматической формой инфаркта. Часто противопоказания являются временным явлением. После стабилизации работы сердца и дыхательной системы эти препараты все равно включаются в курс лечения. Обычно их начинают вводить в малых дозах, а затем постепенно повышают, добиваясь нужного лечебного эффекта.
Применение бета-блокаторов после инфаркта снижает риск рецидива, образования аневризмы сердца и серьезных сбоев сердечного ритма. Некоторым пациентам эти препараты приходится принимать еще долгое время после сердечного приступа (
месяцы, годы).
Ингибиторы АПФ
Ингибиторы ангиотензинпревращающего фермента (
АПФ) назначаются в основном пациентам с выраженной сердечной недостаточностью, которая развилась после обширного инфаркта. Эти препараты расширяют сосуды и снижают артериальное давление, замедляют работу сердца. Они противопоказаны пациентам с систолическим (
верхним) давлением ниже 100 мм рт. ст., пациентам с почечной недостаточностью и беременным женщинам. Лечение начинают препаратами с коротким сроком действия в малых дозах (
обычно это каптоприл). Если он нормально переносится пациентом, постепенно его переводят на другие, более сильные аналоги пролонгированного (
более длительного) действия.
В лечении инфаркта миокарда могут применяться следующие ингибиторы АПФ: - Каптоприл. Начальная доза – 6,25 – 12,5 мг, с повышением до 100 - 150 мг (по 50 мг за один раз 2 – 3 раза в сутки).
- Рамиприл. Начальная доза 1,25 – 2,5 мг, с повышением до 10 мг (дважды в сутки по 5 мг).
- Эналаприл. Начальная доза – 2,5 мг, с повышением до 20 мг (по 10 мг 2 раза в сутки).
- Лизиноприл. Начальная доза – 2,5 – 5 мг, с повышением до 20 мг (дважды в сутки по 10 мг).
Следует отметить, что многие пациенты продолжают медикаментозное лечение в течение очень длительного времени (
месяцы, годы). Это необходимо при наличии повышенного риска осложнений или повторных инфарктов. Такие осложнения, как, например, аневризма сердца или хроническая сердечная недостаточность, могут потребовать приема определенных лекарств до конца жизни. Схемы лечения в этом случае подбираются индивидуально лечащим врачом в зависимости от состояния пациента. Кроме того, если была определена причина инфаркта, может потребоваться дополнительный курс лечения, направленный на ее устранение (
антибиотикотерапия при инфекционном поражении сердца, иммуносупрессия при некоторых системных заболеваниях, гиполипидемическая терапия при атеросклерозе и повышенном уровне холестерина в крови).
Помимо медикаментозного лечения существует ряд хирургических операций и манипуляций, которые иногда применяются для лечения инфаркта миокарда и его осложнений. К ним прибегают только по особым показаниям, и они необходимы далеко не всем пациентам.
Для лечения инфаркта прибегают также к следующим видам оперативных вмешательств: - Чрескожное коронарное вмешательство. В данном случае речь идет о минимально инвазивных способах восстановления кровотока в коронарных артериях. Методика выполнения данной процедуры схожа с таковой при коронарографии. В крупный сосуд (обычно бедренную артерию) вводится специальный зонд, который проводят к месту закупорки в коронарной артерии. С его помощью устраняют тромб. При сужении сосуда можно установить специальный металлический стент. Это тоненькая прочная сеточка, надетая на баллончик на конце зонда. Баллончик подводят к месту сужения и надувают. Стент расширяет участок сосуда и не даст ему сузиться в будущем. Основным осложнением процедуры является тромбоз стента, так как тромбоциты имеют свойство скапливаться и слипаться возле металлического каркаса. После стентирования длительное время пациент принимает антикоагулянтные препараты в профилактических целях.
- Шунтирование коронарных сосудов. Данная операция значительно сложнее, нежели стентирование коронарных сосудов. Речь идет об операции на открытом сердце с применением аппарата для поддержания искусственного кровообращения. Врач с помощью небольшого фрагмента сосуда (обычно подкожной вены) создает обходной путь для крови вокруг места закупорки или сужения. Это восстанавливает полноценный кровоток и улучшает работу сердца. Минус данного способа лечения в том, что он не может быть выполнен сразу после инфаркта, когда пациент еще нестабилен. Применяется он на более поздних этапах, чтобы улучшить состояние больного в постинфарктном периоде.
- Иссечение аневризмы сердца. Данный метод применяется при формировании постинфарктных аневризм. Эти образования постоянно угрожают разрывом и сильнейшим кровотечением с летальным исходом. В связи с этим рекомендуется их хирургическое удаление с одновременным укреплением поврежденного участка миокарда. Операция проводится только после того, как больной полностью восстановится после инфаркта.
- Установка водителей ритма. При тяжелых нарушениях ритма сердца, которые не удается нормализовать медикаментами, врачи могут поставить специальный водитель ритма. Это своеобразный генератор импульсов, который подавляет автоматизм синусового узла и задает нормальный ритм сокращений. В настоящее время существует множество различных моделей кардиостимуляторов, каждый из которых предназначен для определенных групп пациентов.
Эффективность лечения определяется по результатам ЭКГ и клиническим наблюдениям. На ЭКГ отмечают быстрое снижение сегмента ST (
по сравнению с уровнем подъема в острейшем периоде). Это говорит о том, что кровоток по блокированным коронарным артериям восстановлен. Клинически хорошими признаками являются уменьшение или исчезновение боли, одышки, восстановление нормального сердечного ритма.
Последствия и осложнения инфаркта миокарда
![]()
Все последствия и осложнения инфаркта могут представлять серьезную угрозу для жизни и здоровья пациента. Как правило, их появление связано с нарушениями работы сердца, затруднениями в перекачивании крови или активацией системы свертывания крови. Для каждого из периодов инфаркта характерны свои осложнения. Большинство наиболее опасных нарушений встречается в острейшей и острой стадии. Значительное количество пациентов, перенесших инфаркт, погибает именно из-за развития тех или иных осложнений.
Наиболее частыми осложнениями острого инфаркта миокарда являются: - нарушения ритма;
- сердечная недостаточность;
- кардиогенный шок;
- острая аневризма сердца;
- разрыв сердца;
- синдром Дресслера;
- тромбоэмболические осложнения.
Нарушения ритма
Разнообразные нарушения сердечного ритма наблюдаются у 92 – 97% пациентов, что делает их наиболее распространенным осложнением инфаркта. Возникают они в основном из-за того, что очаг некроза нарушает равномерное распределение биоэлектрического импульса по миокарду, однако конкретных механизмов развития этого осложнения много. Чем больше очаг поражения, тем более выраженными будут нарушения ритма. С этой точки зрения все они делятся на три большие группы.
По степени опасности для пациента выделяют следующие группы нарушений сердечного ритма: - Не влияющие на прогноз. Сюда относятся нарушения выработки импульса синусовым узлом. Это могут быть тахикардии или брадикардии, а также спонтанно возникающие экстрасистолы (внеочередные сокращения миокарда). Объединяет их то, что импульс вырабатывается, как и в нормальных условиях, в синусовом узле, а затем беспрепятственно распространяется по миокарду. К этой же группе относят миграцию водителей ритма по предсердиям.
- Ухудшающие прогноз. К этой категории относят выраженные тахикардии (более 110 ударов в минуту) и брадикардии (менее 50 ударов в минуту), а также чересчур частые желудочковые экстрасистолы. В этих случаях сокращения желудочков не обеспечивают перекачивание нужного количества крови, и возрастает риск сердечной недостаточности. Сходными по степени опасности являются атриовентрикулярные блокады (торможение импульса в области атриовентрикулярного узла и собственный ритм этого узла), пароксизмальные тахикардии и синдром слабости синусового узла.
- Угрожающие жизни пациента. Эти осложнения являются наиболее серьезными, так как могут привести к смерти пациента из-за быстрого ухудшения работы сердца. К ним относят пароксизмальную желудочковую тахикардию, асистолию желудочков (отсутствие их сокращений), а также фибрилляцию и трепетание желудочков (хаотичные сокращения с большой частотой).
Как правило, наиболее серьезные нарушения ритма встречаются непосредственно после инфаркта, в острейшем или остром его периоде. Существенную роль при этом играет болевой синдром, расположение зоны некроза, объем пораженного участка. По мере образования рубцовой ткани ритм сердечных сокращений обычно стабилизируется, но периодические приступы могут возникать до конца жизни (
особенно при образовании хронических аневризм и других осложнениях.).
Сердечная недостаточность
Сердечная недостаточность после перенесенного инфаркта миокарда может быть острой или хронической. Наиболее опасна острая недостаточность левого желудочка, которая может возникнуть в острейшем и остром периоде заболевания. Она представляет собой серьезное нарушение насосной функции сердца. Левый желудочек, миокард которого поврежден инфарктом, перестает справляться с объемом поступающей в него крови.
Основными причинами развития острой сердечной недостаточности после инфаркта являются: - большая зона некроза (15 – 25% массы миокарда левого желудочка);
- смерть сосочковых мышц, регулирующих работу митрального клапана (вызывает митральную недостаточность);
- тяжелые нарушения ритма;
- перфорация (прорыв) межжелудочковой перегородки;
- образование острой аневризмы сердца.
В результате левый желудочек не может нормально сокращаться, в нем застаивается часть крови, либо его стенки перестают растягиваться, чтобы принять кровь в диастолу. В аорту не поступает нужного количества крови, что вызывает гипоксию тканей и органов. В легких же, наоборот, происходит застой жидкости. Если функции левого желудочка нарушены сильно, может возникнуть такое осложнение как отек легких. При этом жидкость начинает проникать из капилляров в альвеолы, постепенно заполняя их. Без срочной медицинской помощи это вызывает быструю остановку дыхания.
Хроническая сердечная недостаточность обычно возникает через месяцы или годы после перенесенного инфаркта. Механизм ее появления также связан с повреждением миокарда левого желудочка и ухудшением его работы. Однако в этом случае повреждения не такие тяжелые, поэтому непосредственной угрозы для жизни пациента обычно не возникает. Зато хроническая сердечная недостаточность может вызывать кашель, одышку,
сердечные отеки, общую слабость, головокружение и другие симптомы, ухудшающие качество жизни. Кроме того, это осложнение с трудом поддается лечению. Поначалу функцию левого желудочка можно поддерживать медикаментозным лечением. Однако нарушения со временем обычно становятся тяжелее, поэтому всегда существует риск перехода хронической сердечной недостаточности в острую.
Кардиогенный шок
Кардиогенный шок – это наиболее тяжелое проявление острой левожелудочковой недостаточности. Он возникает из-за резкого ухудшения насосной функции сердца. Считается, что это осложнение возникает при инфаркте, захватившем около 40% массы миокарда (
и более). Значительная часть стенки левого желудочка попросту перестает сокращаться, и слишком малый объем крови нагнетается в аорту. Сердце неспособно поддерживать нормальное артериальное давление. В таких условиях организм уже не способен компенсировать недостаточность другими механизмами (
например, сужение сосудов). Речь идет о выраженном кислородном голодании жизненно важных органов.
Частота этого осложнения у больных с инфарктом варьирует в широких пределах в зависимости от скорости и качества оказания медицинской помощи. При своевременном вмешательстве специалистов она достигает 7% от всех пациентов с данной патологией, а без адекватной помощи – 20%.
Коронарный шок опасен тем, что при нем формируется так называемый порочный круг. В аорте не поддерживается нормальное давление, из-за чего меньше крови попадает и в коронарные артерии. Это еще больше угнетает работу миокарда. Учитывая сопутствующие нарушения в работе других органов, кардиогенный шок может быстро привести к летальному исходу.
Первыми симптомами кардиогенного шока может стать потеря сознания либо жалобы на туман перед глазами, ощущение сердцебиения, резко возникшая общая слабость. Кожа становится бледной с сероватым или синеватым оттенком (
так называемый, серый цианоз). Основным диагностическим признаком является отсутствие пульса либо едва уловимый нитевидный пульс, а также падение систолического артериального давления ниже 90 мм рт. ст. Нарушения в работе левого желудочка могут привести к застою крови в легких и даже отеку легких. Во всех этих случаях для спасения жизни пациента необходимы срочные реанимационные мероприятия, которые, однако, все равно не исключают летальный исход.
Острая аневризма сердца
Острой аневризмой сердца называется аневризма, появляющаяся в первые 2 недели после инфаркта миокарда. Это ограниченное выпячивание стенки сердца (
обычно на передней стенке левого желудочка или в области верхушки). Аневризма образуется из-за локального уменьшения прочности и эластичности миокарда. Под действием внутреннего давления стенка растягивается, образуя патологическую полость. В этом месте сердце не сокращается, поэтому часто происходит застой крови.
Аневризма сердца опасна по следующим причинам: - существует риск разрыва с серьезнейшим кровотечением;
- часто наблюдаются нарушения сердечного ритма;
- высока вероятность развития сердечной недостаточности;
- в полости аневризмы часто образуются тромбы.
Дополнительная опасность существует из-за того, что болезнь часто протекает без серьезных симптомов. В то же время аневризму можно заметить или заподозрить при проведении профилактических обследований (
ЭКГ, ЭхоКГ и др.). При данном осложнении инфаркта миокарда чаще всего необходимо хирургическое лечение с ушиванием и укреплением слабого места.
Разрыв сердца
Является, безусловно, самым опасным осложнением инфаркта миокарда, так как практически всегда заканчивается быстрой смертью пациента. Частота разрывов сердца в первую неделю после инфаркта составляет по некоторым данным до 2,5%. Стенка сердца разрывается обычно при трансмуральных инфарктах. В этом случае соединительная ткань не успевает набрать прочность, чтобы противостоять высокому давлению внутри сердца.
Считается, что риск разрыва повышается в следующих случаях: - у женщин (статистически примерно вдвое чаще);
- при первом инфаркте (при повторных риск этого осложнения невысок);
- при высоком уровне МВ-фракции креатинфосфокиназы;
- при несоблюдении режима в постинфарктном периоде (избыточная физическая нагрузка);
- при несвоевременно начатом лечении (обращение к специалисту более чем через сутки после приступа);
- прием глюкокортикоидных средств и нестероидных противовоспалительных средств (они ухудшают рубцевание в зоне некроза).
Эффективного лечения данного осложнения не существует, так как открывающееся кровотечение при разрыве остановить практически невозможно. Усилия врачей и пациента в постинфарктном периоде должны быть направлены, в первую очередь, на профилактику разрыва сердца (
своевременное начало лечения, соблюдение режима).
Синдром Дресслера
Постинфарктный аутоиммунный синдром Дресслера является достаточно редким осложнением (
менее чем у 5% пациентов, перенесших инфаркт). Обычно он развивается в остром периоде, однако были описаны и случаи появления его симптомов в острейшем периоде инфаркта. Синдром включает в себя развитие поражения ряда тканей, которые не связаны напрямую с миокардом.
При синдроме Дресслера могут наблюдаться следующие клинические варианты: - Перикардит. Такой вариант течения синдрома Дресслера является наиболее распространенным. Перикардит представляет собой воспаление сердечной сумки. Это может проявляться постоянными ноющими болями в груди, шумом трения при аускультации, подъем сегмента ST на ЭКГ (без осложнений он к этому времени уже возвращается к норме). В целом течение болезни напоминает обыкновенный фибринозный либо (реже) экссудативный перикардит. Обычно воспалительный процесс проходит самостоятельно в течение 1 – 2 недель, однако встречаются и более тяжелые варианты.
- Плеврит. Представляет собой воспаление плевры – серозной оболочки, покрывающей легкие. В рамках синдрома Дресслера встречаются как фибринозные, так и экссудативные плевриты. В отличие от многих других плевритов, в данном случае в жидкости из плевральной полости будет большое количество лимфоцитов и эозинофилов. Болезнь проявляется болями при дыхании (особенно на глубоком вдохе), приступами болезненного кашля, трением плевры при аускультации. Обычно плеврит при синдроме Дресслера хорошо поддается лечению.
- Пневмонит. Пневмонитом называется воспаление собственной ткани легких (альвеол). Как проявление постинфарктного аутоиммунного синдрома он встречается реже, чем плеврит или перикардит. Основным проявлением является кашель, при котором может быть небольшое количество отделяемого (иногда с кровью). Однако вязкой мокроты, как при инфекционном поражении, не образуется. На рентгенограмме обычно обнаруживают несколько очагов в нижних долях легких (с одной или обеих сторон). Без лечения возможны инфекционные осложнения с серьезными последствиями.
- Синовит. Синовитом называется поражение синовиальной оболочки суставов. При этом в полости самого сустава может скапливаться больше количество жидкости. Синовит, протекающий на фоне трех вышеперечисленных форм, относят к типичному проявлению синдрома Дресслера, но изолированное поражение суставов встречается редко и считается атипичным. Болезнь дает о себе знать умеренными болями и ухудшением подвижности различных суставов. Могут поражаться локтевые, плечевые, лучезапястные и другие крупные суставы. В редких случаях встречается синдром передней грудной стенки (когда поражаются суставы, соединяющие грудину с ребрами).
- Атипичные проявления. Атипичными называются другие формы синдрома Дресслера, протекающие без трех основных форм, перечисленных выше. Они встречаются очень редко, но могут быть чрезвычайно разнообразными. Это затрудняет диагностику, так как многие врачи не могут связать симптомы с перенесенным инфарктом. Атипичными проявлениями синдрома Дресслера могут быть экзема, поражение кожи (дерматит), поражение сосудов (васкулит), поражение почек (гломерулонефрит), развитие астматического синдрома.
Постинфарктный синдром Дресслера имеет аутоиммунную природу. Это означает, что за повреждение вышеперечисленных органов и тканей ответственен собственный
иммунитет пациента. Из-за некроза в кровь попадает ряд веществ, которые в норме содержатся только внутри кардиомиоцитов. Часть из них имеют диагностическое значение, а часть воспринимается как чужеродные вещества. Организм распознает их и начинает вырабатывать специфические антитела. Именно эти антитела и вызывают воспалительный процесс во всех тканях, структура которых похожа на высвободившиеся вещества. Часто синдром Дресслера сопровождается рядом системных изменений. У пациента повышается температура, растет уровень эозинофилов в крови (
показатель вовлечения иммунной системы), увеличивается СОЭ (
показатель воспалительного процесса). Одновременно поражается один или несколько из вышеперечисленных органов (
но поражение всех сразу встречается крайне редко).
Тромбоэмболические осложнения
Данная группа представляет собой осложнения, которые возникли из-за формирования и отрыва тромба. Этот тромб передвигается по сосудам и застревает в узком участке, вызывая закупорку (
окклюзию). Острое нарушение кровообращения приводит к ишемии определенного органа или даже целого анатомического отдела, которые снабжаются кровью чрез этот сосуд.
Тромбы у пациентов после инфаркта формируются по следующим причинам: - активация свертывающей системы крови;
- формирование тромба в полости левого желудочка возле зоны инфаркта (из-за воспалительного процесса);
- формирование тромба в полости аневризмы (если она образуется);
- застойная сердечная недостаточность;
- нарушения ритма;
- наличие атеросклеротических бляшек (которые могли стать, в том числе, причиной инфаркта);
- застой крови в венах нижних конечностей (часто с развитием тромбофлебита).
Из-за наличия всех этих факторов в настоящее время тромболитическая терапия включена в обязательную медикаментозную помощь пациентам с инфарктом. Ее применение снижает риск образования и отрыва тромбов. Эти осложнение в настоящее время встречаются не более чем в 4 – 5% случаев.
Оторвавшиеся тромбы могут вызвать закупорку следующих сосудов: - Легочная артерия. В этом случае речь идет о тромбах, сформировавшихся в венах (обычно нижних конечностей) или в полости правого желудочка. Тромб проходит по правым отделам сердца и попадает в малый круг кровообращения. Здесь он закупоривает легочную артерию или одну из ее ветвей, вызывая тяжелейшее нарушение дыхания и кровообращения.
- Бифуркация брюшной аорты. В данном случае речь идет о тромбе, который застревает в самом нижнем отделе брюшной аорты – на уровне ее раздвоения (бифуркации). Подвздошные артерии, на которые расходится аорта, значительно уже, поэтому крупный тромб не проходит дальше. У пациента быстро нарушается кровоснабжение нижних конечностей (исчезает пульс на бедренной артерии, в подколенной ямке и возле лодыжек), появляются клинические признаки шока.
- Артерии нижних конечностей. Если тромб у пациента несколько меньших размеров, то он может пройти бифуркацию и вызвать закупорку одной из артерий нижних конечностей. Тогда пульс исчезнет только в одной ноге ниже места закупорки. Общее состояние будет не таким тяжелым, но без своевременной помощи существует риск омертвения и вынужденной ампутации конечности.
- Селезеночная артерия. Является достаточно редким осложнением. При нем тромб попадает в артерию, питающую селезенку. Возникают резкие боли в левом подреберье, так как без кислорода в селезенке начинают образовываться очаги некроза.
- Мезентериальные артерии. Так называются артерии и их ветви, питающие артериальной кровью петли кишечника. Их закупорка ведет к парезу кишечника (исчезновению нормальной моторики), сильным болям в животе без конкретной локализации (висцеральные боли), появлению признаков общей интоксикации.
- Почечные артерии. Фиксация тромба в артерии, питающей почку, вызывает сильные односторонние боли в поясничной области. Резко уменьшается образование мочи, растет артериальное давление.
- Мозговые (церебральные) артерии. Небольшой тромб, попавший в кровоток мозга, может привести к ишемическому инсульту, который нередко заканчивается летальным исходом или тяжелейшими необратимыми нарушениями.
Все перечисленные виды тромбоза (
кроме первого) могут встретиться в острейшем или остром периоде инфаркта левого желудочка. Тромбоэмболия легочной артерии встречается при развитии сопутствующего тромбофлебита либо (
редко) при инфаркте правого желудочка. Во всех этих случаях возникает серьезный риск для жизни пациента. Растворение тромба (
тромболизис) необходимо осуществить в как можно более короткие сроки, пока не погибли ткани. Именно из этих соображений пациенту длительное время после инфаркта рекомендуют находиться в больнице.
Для предотвращения вышеперечисленных осложнений рекомендуется соблюдать следующий профилактический режим в постинфарктном периоде: - Первые 1 – 2 дня пациенты строго соблюдают постельный режим. Это необходимо для исключения каких-либо нагрузок, которые могут повлечь резкие изменения сердечного ритма или давления. В этот период в месте некроза начинает понемногу образовываться рубцовая ткань.
- На 2 – 3 день постинфарктного периода разрешается сидеть на кровати или в кресле, неподалеку от кровати. Принимать пищу также можно уже в сидячем положении.
- На 3 – 5 день (в зависимости от тяжести состояния) разрешается ненадолго вставать с постели, медленно перемещаться по комнате. Разрешено и посещение туалета, но только в присутствии медицинского персонала.
- На 4 – 7 день разрешаются короткие прогулки по салону, по этажу больницы либо на улице (но без использования лестниц). Длительность прогулки должна составлять 10 – 20 минут, и она не должна слишком сильно утомлять пациента. Первые прогулки совершаются в присутствии медицинского персонала.
- Через неделю после перенесенного инфаркта при отсутствии осложнений пациент может самостоятельно совершать прогулки длительностью до 30 минут. Также разрешается принимать теплый душ. Температура воды должны быть комфортной, чтобы не вызывать нарушения дыхания, сердечного ритма (при холодной воде) или сильное расширение сосудов (если вода слишком горячая).
- На вторую неделю возможна выписка пациента. Желательно еще в больнице начать выполнять легкие физические нагрузки. Это позволит врачам оценить, как организм реагирует на них, и нет ли угрозы повторного инфаркта или других осложнений. Как вариант такой нагрузки можно попросить пациента медленно подняться по лестнице на 1 – 2 этажа.
В каждом конкретном случае данный режим может быть изменен в соответствии с состоянием пациента. Зависит это, прежде всего, от состояния больного, сопутствующих заболеваний, наличия осложнений. Например, при нарушениях сердечного ритма или признаках сердечной недостаточности реабилитация проходит медленнее. Такой постепенный и дозированный режим нагрузок снижает вероятность осложнений. В некротизированном участке начинает набирать прочность соединительная ткань, восстанавливается нормальная сократимость сердца.
![]()
Что делать после инфаркта миокарда?
![]()
Пациентам, перенесшим инфаркт миокарда, следует после выписки из больницы и до конца жизни стараться придерживаться особого образа жизни. В первые месяцы после болезни это поможет избежать различных осложнений, а позже – повторных инфарктов. Чем прилежнее пациент будет соблюдать предписанные нормы и правила, тем быстрее он поправится и тем полноценнее будет его жизнь в будущем.
Наиболее важными правилами после перенесенного инфаркта являются: - Исключение тяжелой физической работы. Физическая нагрузка требует усиленного притока крови к мышцам. Сердце начинает быстрее и сильнее сокращаться, чтобы обеспечить такую поставку крови. Однако после перенесенного инфаркта могут иметься слабые места (аневризмы, постинфарктный кардиосклероз), которые могут разорваться. Кроме того, возрастает риск повторного инфаркта. Длительность режима ограниченной физической нагрузки определяется лечащим врачом, который внимательно следит за состоянием пациента.
- Соблюдение диеты. После инфаркта рекомендуется придерживаться лечебной диеты номер 6 по Певзнеру. Она способствует нормальному кровообращению, понижает давление и ограничивает поступление животных жиров в организм. Последнее очень важно, так как в животных жирах содержится холестерин, который является одной из причин атеросклероза и инфаркта. В постинфарктном периоде важно исключить из рациона алкоголь, жареное мясо, жирные бульоны, соленую и острую пищу. Следует отдавать предпочтение в еде овощам и фруктам, кашам, нежирным сортам мяса и рыбы.
- Регулярный осмотр у врача. Ни один профилактический режим или диета не исключает полностью вероятность осложнений. Чтобы своевременно их обнаружить или просто оценить эффективность профилактических мероприятий, необходимо регулярно посещать врача-кардиолога. Иногда может потребоваться проведение ЭКГ, ЭхоКГ или анализ крови и анализ мочи.
Все эти мероприятия ощутимо улучшат жизнь пациента. Дело в том, что они в принципе разгружают сердце, поэтому реже будут появляться такие нежелательные симптомы как одышка, боли за грудиной, нарушения сердечного ритма.
Соблюдая вышеперечисленные профилактические меры можно оценивать их эффективность по следующим показателям: - отсутствие симптомов сердечной недостаточности или стенокардии (нет болей за грудиной либо приступы стали реже);
- артериальное давление не поднимается выше 130/80 мм рт. ст.;
- уровень общего холестерина крови по результатам лабораторных анализов ниже 4 – 4,5 ммоль/л;
- уровень холестерина липопротеинов низкой плотности менее 2 – 2,6 ммоль/л;
- уровень глюкозы ниже 6 ммоль/л.
Если по результатам обследования эти показатели вписываются в норму, риск повторного инфаркта миокарда сильно снижается. Однако прерывать соблюдение режима нельзя, так как ситуация может со временем ухудшаться. Если же, несмотря на все усилия пациента, хотя бы один из вышеуказанных критериев не укладывается в норму, следует обратиться к врачу. Возможно, все же произошли какие-либо структурные изменения в сердце либо развились осложнения. Тогда общие принципы профилактики остаются прежними, но врач добавит к ним регулярный прием определенных лекарственных средств.
Можно ли лечить инфаркт миокарда народными средствами?
![]()
Инфаркт миокарда является одним из серьезнейших заболеваний сердечно-сосудистой системы, которое часто заканчивается смертью пациента. В связи с этим самолечение средствами народной медицины недопустимо. Во-первых, ни одно лекарственное растение не сравнится по скорости действия с фармакологическими препаратами. А скорость воздействия при инфаркте во многом предопределяет успех лечения. Во-вторых, при лечении инфаркта многие препараты вводятся внутривенно (
также для ускорения лечебного эффекта).
Однако использовать народные средства при инфаркте миокарда все же можно. В основном это относится к постинфарктному периоду, когда у больного еще могли сохраниться остаточные явления после сердечного приступа, но соединительная ткань в месте инфаркта уже сформировалась и риск серьезных осложнений значительно снизился. На этом этапе лекарственные растения могут способствовать стабилизации работы сердца, улучшению питания миокарда кровью, скорейшей реабилитации пациента.
Для лечения инфаркта миокарда в подостром и постинфарктном периоде можно применять следующие народные средства: - Лимонная цедра. При инфаркте ее рекомендуют жевать для улучшения коронарного кровообращения, устранения болей в груди.
- Сок лука. Свежевыжатый сок лука смешивают в равной пропорции с медом. Это средство улучшает работу сердца, стабилизирует частоту сердечных сокращений. Принимают полученную смесь 1 – 2 раза в день по одной чайной ложке. Длительность лечения составляет 1 – 2 недели, после чего нужно сделать перерыв.
- Настой женьшеня. Измельченный корень женьшеня смешивают с медом в пропорции 1 к 25. Настаивание на меде позволяет вытянуть из женьшеня большее количество питательных веществ. Процесс длится 5 – 7 дней. После этого настой принимаю трижды в день по половине чайной ложки.
- Сок моркови. Морковный сок, смешанный с растительным маслом, ускоряет процесс образования соединительной ткани в зоне инфаркта. За счет этого процесс выздоровления длится быстрее, а вероятность осложнений снижается. Данное средство можно применять уже через 4 – 5 дней после инфаркта по полстакана в день. На полстакана сока берут 1 чайную ложку растительного масла.
- Сердечный сбор. Сбор лечебных трав, настоянный в термосе в виде крепкого чая, может значительно ускорить выздоровление в постинфарктном периоде. Основными ингредиентами являются цветки клевера, лабазник, сушеница болотная, чистотел, шалфей. На 0,5 литра кипятка берется 10 г смеси сушеных трав. Перед настаиванием смесь можно кипятить в течение 1 – 2 минут. Затем ее оставляют остывать в темном месте на 3 – 4 часа. Принимают ее трижды в день по четверти стакана, после еды.
Существуют и другие народные средства для лечения инфаркта. Однако объединяет их несколько простых правил. Во-первых, ни одно из них не может заменить квалифицированной медицинской помощи и современных препаратов. Во-вторых, при решении лечиться народными средствами, необходимо предупредить об этом лечащего врача. Дело в том, что некоторые лекарственные растения могут усилить или, наоборот, блокировать действие назначенных медикаментов. Из-за этого лечебный эффект будет не таким, как предполагалось, повысится риск осложнений и побочных реакций.
Что нельзя после инфаркта миокарда?
![]()
Инфаркт миокарда является тяжелым недугом, который вызывает ряд патологических изменений в организме человека. Данные изменения в сочетании с предшествующими заболеваниями накладывает определенные ограничения на ежедневную активность для людей, переживших инфаркт миокарда.
Необходимо понимать, что после инфаркта миокарда, во избежание повторных приступов, необходимо кардинальное изменение некоторых аспектов жизни. В основном это касается режима дня, питания и хронического лечения.
После инфаркта миокарда необходимо исключить следующие факторы: - Чрезмерная физическая активность. Чрезмерная физическая активность является фактором, который может спровоцировать неадекватное усиление работы сердца (на фоне постинфарктных изменений), что может вызвать новый приступ кислородного голодания миокарда с развитием ряда тяжелых осложнений. Поэтому людям, перенесшим инфаркт, не рекомендуется практиковать спортивные дисциплины с высокими нагрузками. В то же время следует отметить, что умеренная и «разумная» физическая активность способна благотворно влиять на восстановительные процессы в сердце. Кроме того, ранняя мобилизация уменьшает риск тромботических осложнений. Наиболее рациональным считается режим физической нагрузки, который включает лечебную гимнастику, непродолжительные прогулки, аэробные упражнения. Под контролем грамотного специалиста возможно постепенное увеличение нагрузок.
- Психоэмоциональный стресс. Психический и эмоциональный стрессы являются факторами, которые могут косвенно увеличить потребность миокарда в кислороде (путем увеличения частоты сердечных сокращений, спазма сосудов и пр.), что на фоне нарушенного кровообращения в коронарных артериях является крайне неблагоприятным фактором. По этой причине следует избегать излишнего психического утомления.
- Неправильное питание. Неправильное питание является одной из ведущих причин развития атеросклеротических изменений сосудов. Кроме того, употребление в пищу ряда вредных веществ может оказать прямое токсическое действие на миокард и другие органы. После инфаркта миокарда следует избегать жирной, жаренной, нездоровой пищи. Следует увеличить долю овощей и фруктов в своем рационе. Следует избегать изнуряющих диет и голодание. Питание должно быть здоровым и сбалансированным.
- Употребление алкоголя, курение. Чрезмерное употребление алкоголя и курение являются всем известными факторами риска для развития сердечно-сосудистых заболеваний. Отказ от курения и алкоголя может значительно улучшить качество жизни и улучшить прогноз.
- Резкая смена климата. После перенесенного инфаркта миокарда следует избегать резкой смены климата, так как это может спровоцировать ряд неблагоприятных физиологических реакций.
После инфаркта ни в коем случае нельзя самостоятельно менять лечение или отказываться от него. Прописанные врачом препараты являются основой профилактики осложнений и дальнейшей терапевтической тактики, поэтому их следует применять до тех пор, пока врач не изменит схему схемы лечения.
В каком возрасте чаще бывает инфаркт миокарда?
![]()
Инфаркт миокарда встречается в основном у людей после 40 лет (
причем чаще у мужчин). Это объясняется тем, что в этот период уже проходит достаточно времени, чтобы успел развиться атеросклероз коронарных артерий – основная причина инфаркта. В то же время люди ведут еще достаточно активный образ жизни (
занимаются спортом, активно курят и употребляют алкоголь). Все это объясняет пик заболеваемости именно в возрасте 40 – 60 лет. У пациентов более старшего возраста патология коронарных артерий также часто, но они обычно ведут более спокойный образ жизни и не подвергаются такому количеству различных факторов, которые могу спровоцировать инфаркт.
В целом в последние годы инфаркт постепенно молодеет. Пик заболеваемости смещается в сторону молодых людей. Не так уж редко в медицинской практике встречаются и инфаркты у людей 30 – 40 лет. В детском возрасте это заболевание практически не встречается. У новорожденных детей иногда бывают острые нарушения коронарного кровообращения, но вызваны они не атеросклерозом, а врожденными аномалиями развития сосудов.
В целом при оценке риска инфаркта нужно ориентироваться на воздействие следующих факторов: - курение (и стаж курильщика);
- алкоголизм;
- неправильное питание (избыток животных жиров);
- повышенный уровень холестерина в крови;
- наличие родственников, перенесших инфаркт миокарда, или умерших от него;
- гиподинамия («сидячий» образ жизни);
- признаки ишемической болезни сердца (боли за грудиной при физической нагрузке);
- сахарный диабет и ряд заболеваний обмена веществ;
- повышенное артериальное давление.
Чем больше вышеперечисленных факторов воздействует на пациента, тем в более молодом возрасте можно ожидать инфаркт миокарда. Таким образом, пик заболеваемости вокруг 40 – 50 лет правилен при рассмотрении общества в целом. Для каждого же отдельного пациента врач-кардиолог может сделать индивидуальный прогноз относительно возможности инфаркта.
Бывает ли повторный инфаркт миокарда?
![]()
Инфаркт миокарда является тяжелой патологией, которая во многих случаях может развиваться повторно.
В зависимости от периода возникновения повторного приступа различают следующие формы недуга: - Рецидив инфаркта миокарда. Рецидивом называется повторный приступ инфаркта миокарда, который развился в периоде от 3 дней до двух месяцев после первоначальной патологии. В большинстве случаев при подобном течение заболевания возникает нарушение кровообращения в той же зоне, где возник первоначальный некроз. Связано это с повторным снижением кровотока по поврежденному коронарному сосуду. При этом наблюдается расширение зоны ишемии с отмиранием большего объема сердечной мышцы.
- Повторный инфаркт миокарда. Повторный инфаркт миокарда развивается через 2 и более месяца после первоначального приступа. При данном варианте патологии нарушения кровообращения возникают на фоне склеротических изменений сердечной мышцы.
В подавляющем большинстве случаев повторный инфаркт миокарда возникает на фоне необратимых изменений в коронарных сосудах, которые развиваются из-за атеросклероза или других хронических заболеваний.
Во избежание рецидивов острого инфаркта миокарда следует строго следовать прописанному врачом лечению, а также тщательно соблюдать диету и режим.
Профилактика повторного инфаркта миокарда включает в себя следующие мероприятия: - Ограничение физической активности. Физическая активность способна оказывать как благотворное, так и крайне неблагоприятное воздействие на сердечную мышцу. Здоровое сердце может относительно хорошо переносить адекватные физические нагрузки, постепенно к ним приспосабливаясь и улучшая свою функцию. Однако сердечная мышца, в которой возникли склеротические и дегенеративные изменения на фоне инфаркта миокарда, становится менее толерантной к нагрузкам. Поэтому людям, перенесшим инфаркт миокарда, рекомендуется ограничить свою физическую активность и избегать изнуряющих физических упражнений. Наиболее рациональным в данной ситуации является занятие лечебной физкультурой, непродолжительные прогулки.
- Здоровое питание. Неправильное питание в комбинации с нарушением обмена некоторых веществ является основной причиной развития атеросклероза. Для того чтобы уменьшить риск возникновения данного недуга, следует избегать пищи, богатой холестерином (животные жиры), и употреблять преимущественно растительные продукты.
- Адекватное лечение. В большинстве случаев, для нормализации состояния организма и для улучшения работы сердечной мышцы недостаточно только диеты и режима. Необходимо эффективное и корректное медикаментозное лечение, которое позволит устранить основной спектр вредных для сердца факторов. При этом крайне важным является понимание со стороны пациента, что риски, связанные с побочными эффектами медикаментозных препаратов, многократно перекрываются их положительным терапевтическим эффектом.
Бывает ли инфаркт правого желудочка?
![]()
Инфаркт правого желудочка является патологическим состоянием, которое встречается в медицинской практике гораздо реже, чем инфаркт левого желудочка. Однако данный недуг также является состоянием, которое требует немедленной медицинской помощи, так он может спровоцировать ряд тяжелых осложнений и даже стать причиной смерти.
Инфаркт правого желудочка развивается при нарушении кровообращения в проксимальных (
то есть начальных) отделах правой коронарной артерии. Однако в связи с более низкой потребностью сердечной мышцы правого желудочка в кислороде и питательных веществах, некротические измерения развиваются реже и требуют большего промежутка времени. Согласно статистике, инфаркт правого желудочка встречается примерно в 15% случаев среди всех инфарктов.
Правый желудочек представляет собой тонкостенную мышечную камеру, которая перекачивает кровь из венозного русла в легкие, а затем – в левый желудочек (
в большой круг кровообращения). Нарушение работы данного отдела сердца отражается, в первую очередь, на легочной системе с последующим развитием признаков левожелудочковой недостаточности. Связано это с уменьшением притока крови к левому желудочку, в результате чего значительно снижается артериальное давление.
Инфаркт правого желудочка сопровождается следующими симптомами: - Одышка. Одышка при инфаркте правого желудочка несколько отличается от таковой при патологии левого желудочка. Если во втором случае развивается застой крови в малом круге кровообращения (легочные сосуды), то в первом не обеспечивается достаточного насыщения крови кислородом. В результате больной ощущает недостаток воздуха.
- Боль за грудиной. Боль за грудиной является одним из ведущих симптомов острого инфаркта миокарда вне зависимости от локализации очага некроза. Однако довольно часто данный признак может отсутствовать. Обычно боль острая, приступы длятся 5 – 15 минут.
- Головокружения и потеря сознания. Головокружение и потеря сознания являются симптомами, которые развиваются вследствие снижения артериального давления и, соответственно, нарушения кровоснабжения головного мозга.
- Спутанность сознания. Спутанность сознания возникает из-за кислородного голодания головного мозга. Данный симптом проявляется сонливостью, апатией, нарушениями мышления, иногда – агрессией.
- Снижение продукции мочи. Снижение системного артериального давления приводит к нарушению кровообращения на уровне периферических тканей и внутренних органов. Так как гипотензия развивается на фоне сниженного наполнения кровью левого желудочка, большинство компенсаторных механизмов оказываются неэффективными. В результате нарушается кровоснабжение всех органов, в том числе и почек, что проявляется снижением продукции мочи (менее 200 – 150 мл в сутки).
- Синюшность конечностей. Синюшность конечностей и кожных покровов развивается вследствие недостаточного поступления кислорода к периферическим тканям и из-за застоя венозной крови.
- Вздутие вен шеи. Из-за снижения насосной функции правого желудочка развивается застой венозной крови в большом круге кровообращения, что особенно заметно на уровне шейных вен, которые разбухают и становятся вздутыми.
В основе диагностики инфаркта правого желудочка лежит инструментальное исследование. Наиболее информативными является
УЗИ сердца, электрокардиограмма (
ЭКГ) и исследование артерий сердца.
Лечение инфаркта правого желудочка является достаточно сложным процессом, который направлен на нормализацию кровоснабжения в жизненно важных органах за счет стабилизации давления и улучшения насосной функции сердца. Немаловажным является своевременное восстановление кровообращения по поврежденным коронарным сосудам.
Как не пропустить признаки приближающегося инфаркта? Первая помощь при инфаркте