Вагинит или кольпит — инфекционно-воспалительное заболевание слизистой оболочки влагалища, которое проявляется жжением, зудом и выделениями различного характера. Однако не всегда поражается только слизистая влагалища. Иногда в процесс вовлекается слизистая канала
шейки матки — развивается
вагинит и
цервицит. Также возможно и воспаление слизистой наружных половых органов (вульвы) —
вульвовагинит.
Биоценоз влагалища — защитная половая система
![]()
Предохраняет от внедрения болезнетворных микроорганизмов с последующим развитием заболевания. Работа этой системы контролируется гормонами.
В первой фазе менструального цикла: - Вырабатываются в достаточном количестве эстрогены (женские половые гормоны). Под их влиянием усиливается рост клеток слизистой влагалища, в которых много гликогена — идеального питания для лактобактерий (полезных живых микроорганизмов).
- Во влагалище образуется больше слизи — создается механическое препятствие для проникновения бактерий.
Во второй фазе менструального цикла: - Больше вырабатывается прогестерона, который усиливает отшелушивание верхнего слоя клеток слизистой оболочки влагалища.
- Лактобактерии (палочки Дедерлейна) покрывают стенки влагалища, препятствуя прикреплению и размножению болезнетворных микроорганизмов. Кроме того, лактобактерии расщепляют гликоген до молочной кислоты — создается кислая среда.
В норме у женщины во влагалище обитает большое количество условно-патогенных бактерий, не вызывающих развитие заболевания. Их рост сдерживается лактобактериями (около 95% от общего числа бактерий). Причем условно-патогенная флора может быть абсолютно любой: гарднерелла, атопобиум вагинальный, грибок рода кандида,
уреаплазма, стафилококки, стрептококки и другие.
При нарушении слаженной работы защитной системы влагалища формируется болезнь.
Бактериальный вагинит, причины:
Наиболее часто в развитии вагинита участвуют несколько факторов одновременно.
Заболевание может возникнуть в любом возрасте.
Вагинит у женщин
Встречается часто, что связанно с активной половой жизнью и наличием большого количества провоцирующих факторов.
1. Специфический вагинит
Развивается при заболеваниях, передающиеся половым путем (
ЗППП). Болезнетворные микроорганизмы проникают во влагалище во время незащищенного полового акта от больного партнера: трихомонады, гонококки, хламидии, микоплазмы и другие.
2. Неспецифический вагинит
Развивается под воздействием причин, приводящих к ухудшению работы защитной половой системы. В таких условиях условно-патогенные бактерии (стафилококки,
стрептококки и другие) начинают расти и размножаться, становясь потенциально опасными.
- Стрессовые ситуации (хронические, острые)
Приводят к изменению гормонального баланса. Дело в том, что прогестерон, который больше вырабатывается во второй половине цикла, и гормон
стресса (кортизол) образуются из одного и того же вещества группы стероидов. При стрессе весь запас этого вещества уходит на образование кортизола, тогда как на синтез прогестерона не хватает сырья.
- Несоблюдение правил личной гигиены
Изменяет нормальный баланс микроорганизмов во влагалище, создавая условия для размножения условно-патогенной флоры.
- Нарушение работы иммунной системы
Происходит при аутоиммунных заболеваниях,
переохлаждении, после затяжных
ОРВИ,
гриппа,
пневмонии и других состояний. В результате снижается защитная функция слизистой влагалища, что создает условия для прикрепления и размножения бактерий, вирусов, грибов.
- Нерациональный прием антибиотиков, лечение противоопухолевыми препаратами (цитостатиками)
Подавляют размножение и активность палочек Дедерлейна, что ведет к усилению размножения грибка (кандиды) и условно-патогенных бактерий.
При
гормональных заболеваниях нарушается выработка, а также баланс между эстрогенами и прогестероном. Например, при
синдроме поликистозных яичников,
сахарном диабете обоих типов,
ожирении.
При физиологических состояниях также возможно нарушение гормонального баланса:
Во время беременности из-за гормональной перестройки организма матери для вынашивания плода.
В пременопаузе (за несколько лет до прекращения
менструации), с наступлением
менопаузы и в постменопаузе.
- Повреждение половых органов
Нарушается целостность слизистой влагалища и возникает риск занесения
инфекции.
Повреждение возможно:
- Во время медицинских манипуляций: аборта, диагностического выскабливания, удаления или установки внутриматочной спирали.
- При травме и/или инородном теле во влагалище, спринцевании, бурном половом акте.
Вагинит у девочек
![]() Неспецифический вагинит
Неспецифический вагинит развивается наиболее часто.
Предрасполагающие факторы: - Не до конца сформирована защитная система влагалища.
- Недостаточная кислотность влагалища.
- Имеется недостаток эстрогенов.
- Несозревшая иммунная система.
Могут приводить к развитию вагинита: Специфический вагинит у детей встречается редко.
Заражение
гонококковой инфекцией или трихомониазом детей происходит от больных взрослых через грязное белье либо при совместном использовании загрязненных предметов. Однако гонококки и трихомонады быстро погибают во внешней среде.
Поэтому современные авторы не придают большого значения такому пути передачи, а заражение через воду (в бассейне, общем душе) практически исключается.
Новорожденная девочка может заражаться гонококками или трихомонадами от больной матери в момент
родов.
Хламидии и микоплазмы обладают способностью проникать через плаценту. Поэтому заражение может происходить либо во время родов, либо в период
внутриутробного развития.
Девочки-подростки заражаются во время незащищенного полового акта.
Подпишитесь на Здоровьесберегающий видеоканал


Виды вагинитов
Выделяются несколько основных типов инфекционных и неинфекционных вагинитов.
Специфический вагинит
Вызывается микроорганизмами, передающимися половым путем: -
![]() Влагалищной трихомонадой — простейшим жгутиковым организмом, который вызывает трихомонадный вагинит. Заболевание занимает первое место в мире по распространенности.
Влагалищной трихомонадой — простейшим жгутиковым организмом, который вызывает трихомонадный вагинит. Заболевание занимает первое место в мире по распространенности.
-
![]() Гонококком — микробом с плотной оболочкой, который приводит к развитию гонорейного вагинита.
Гонококком — микробом с плотной оболочкой, который приводит к развитию гонорейного вагинита.
- Микроорганизмы Mycoplasma Genitalium и Chlamydia trachomatis, которые занимают промежуточное положение между вирусами и бактериями, живут в других клетках (трихомонадах, в слизистой оболочке влагалища). Первый «вредитель» вызывает микоплазменный вагинит, второй — хламидийный вагинит.
Если во влагалище находится несколько видов болезнетворных микроорганизмов (бактерии, грибы), то вагинит считается специфическим, в зависимости от основного возбудителя.
Неспецифический вагинит
Вызывается условно-патогенной флорой — бактериями, которые всегда присутствуют во влагалище, но их рост сдерживается. При нарушении работы защитной системы влагалища развивается заболевание.
![]() Неспецифический вагинит при беременности и кандидозный вагинит при беременности
Неспецифический вагинит при беременности и кандидозный вагинит при беременности Во время беременности происходит физиологическая перестройка организма будущей матери — это необходимое условие для вынашивания плода:
- Повышается выработка прогестерона (гормона беременности), который усиливает образование гликогена, но его не успевают перерабатывать лактобактерии. Между тем, гликоген — прекрасная питательная среда для бактерий и грибков.
- Понижается активность иммунной системы для того, чтобы она «не видела» плод, который является «чужим» для организма матери.
Атрофический вагинит Развивается из-за понижения уровня основных гормонов в организме женщины: прогестерона, тестостерона и эстрогенов.
Изменения могут быть естественными при физиологическом угасании функции
яичников, либо вызваться искусственными факторами — при удалении яичников или после
химиотерапии.
На этом фоне нарушается защитная работа половой системы: понижается количество лактобактерий и меняется кислотность влагалища. Также уменьшается количество слизи и приток
крови к влагалищу — причина сухости и истончения его стенок, что повышает риск травмирования.
Кандидозный вагинит (молочница) Вызываться интенсивным размножением собственного грибка из-за нарушения защитной системы влагалища. Возбудителями кандидозного вагинита в 70-75% случаев является Candida albicans (
кандида альбиканс или дрожжевой грибок), в 25-30% — Сandida non-albikans (группа разнородных грибов).
Течение вагинита
Зависит от давности возникновения заболевания и характера воспаления.
Острый вагинит протекает с выраженными проявлениями, возникающими в начале заболевания. При своевременном назначении лекарственных препаратов излечение наступает быстро.
Подострый вагинит — пересечение острой и хронической формы болезни с высокой вероятностью излечения.
Хронический вагинит протекает длительно — в течение нескольких месяцев или даже лет, с периодами обострения и ремиссии (утихания симптомов).
Хроническое течение может быть обусловлено:
- Неправильным лечением острого процесса.
- Особенностями болезнетворного микроорганизма.
- Общим состоянием организма: наличием гормонального заболевания, пониженной активностью иммунной системы и другими факторами.
Признаки вагинита
Связаны с изменениями, которые вызываются бактериями и грибками на стенках слизистой влагалища.
Общие симптомы вагинитов
- Изменение запаха, характера и количества выделений из половых путей.
- Появление зуда и раздражения, чувства давления и распирания во влагалище и вульве.
- Болезненный половой акт и мочеиспускание.
- Иногда появляются небольшие кровянистые (мажущие) выделения после полового акта.
- Возможно нарушение общего состояния: повышение температуры тела, недомогание.
Однако различные виды вагинитов имеют отличительные особенности в зависимости от причины, приведшей к развитию заболевания.
Гонорейный вагинит
![]()
Гонококки прочно прикрепляются к клеткам слизистой оболочки влагалища, канала шейки
матки,
мочеиспускательного канала и мочевого пузыря с последующим быстрым размножением и развитием воспаления.
Первые типичные признаки болезни появляются обычно спустя 3-7 дней после заражения. У 45-50% больных проявления болезни могут отсутствовать.
Острый гонорейный кольпит (вагинит): - Возникают гнойные выделения бело-желтого или зеленого цвета.
- Слизистая влагалища краснеет, становится отечной и болезненной.
- Появляются ложные позывы и болезненность мочеиспускания, ощущение неполного опорожнения мочевого пузыря, щекотания в мочевыводящем канале.
Однако нередко имеются лишь
невыраженные признаки, которые неправильно расцениваются: выделения связывают с
кандидозом, боль при мочеиспускании — с
циститом.
Хронический гонорейный кольпит (вагинит) Развивается при определенных условиях, которые затрудняют выздоровление:
- Гонококки имеют плотную капсулу, через которую трудно проникают антибиотики.
- Микробы могут уничтожать фагоциты (клетки иммунной системы), которые призваны бороться с инфекцией.
Симптомы хронического гонорейного вагинита могут отсутствовать, либо они не выражены: небольшие выделения неопределенного характера, тянущие
боли внизу живота.
Особенности гонореи у женщин Гонококки способны проникать в окружающие ткани (матку, маточные трубы) и/или с током крови разноситься по всему организму (суставы,
сердце). Поэтому в 20% случаев
развиваются осложнения, а к местным симптомам (если они имеются) присоединяются и другие проявления болезни:
- Вагинит и цервицит — возникают боли внизу живота и в боку.
- Острый эндометрит (воспаление слизистой оболочки полости матки) — межменструальные кровотечения.
- Сальпингит (поражение маточных труб) — нарушается общее состояние: повышается температура тела, появляется озноб, рвота и вздутие живота.
- Поражение суставов — боли и отечность суставов.
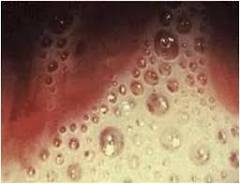
Трихомонадный вагинит
![]() Трихомонады имеют некоторые особенности:
Трихомонады имеют некоторые особенности: - Передвигаются при помощи жгутиков, которыми они повреждают клетки и разрыхляют стенку влагалища.
- Растворяют белки слизистой оболочки влагалища, приводя к развитию воспаления.
- Из влагалища постепенно попадают в канал шейки матки, мочеиспускательный канал и мочевой пузырь.
Первые признаки заболевания возникают обычно через 3-5 дней после заражения, иногда — через 1-4 недели.
Острый трихомонадный кольпит (вагинит) - Появляются пенистые выделения (содержат пузырьки газа) желтого, желто-зеленого или желто-серого цвета, часто с неприятным либо сладковатым запахом.
- Возникает жжение, раздражение, дискомфорт в области влагалища и наружных половых органов, боль во время полового акта.
- Боль во время мочеиспускания — признак инфицирования уретры.
Хронический трихомонадный кольпит (вагинит) Развивается и проявляется симптомами в силу особенностей трихомонад:
- Поглощают фагоциты (клетки иммунной системы) и лейкоциты (белые кровяные тельца), которые призваны с ними бороться.
- Способны «маскироваться» под эпителий слизистой влагалища за счет строения клеточной стенки, поэтому иммунная система их не «видит».
- Поглощают другие болезнетворные микроорганизмы (гонококки, микоплазмы, хламидии), защищая их от клеток иммунной системы и действия антибиотиков. Более того, при помощи усиков трихомонады передвигаются, перенося другие бактерии в верхние отделы мочеполовой системы.
По статистике у 10% пациенток имеется только трихомонадная инфекция, а у 90% — смешанная в различных комбинациях, что существенно затрудняет лечение.
Симптомы при хроническом течении трихомонадного вагинита могут отсутствовать либо имеются выделения белого цвета неопределенного характера. При комбинированном течении заболевания нередко присоединяются признаки и другой инфекции.
Рецидивы (обострения) возникают при нарушении функции яичников, после полового акта, приема алкоголя, простудных или вирусных заболеваний.
Хламидийный и микоплазменный вагинит
Невыраженные признаки болезни могут появляться спустя 10-14 дней после заражения: необильные и не вызывающие дискомфорта выделения, небольшой зуд и жжение. При сочетанном течении болезни (например, с трихомонадой или гонококками), как правило, появляются признаки, характерные для сопутствующей инфекции.
Однако наиболее часто заболевание протекает бессимптомно.
Неспецифический вагинит
Вызван размножением условно-патогенной флоры, которая повреждает слизистую оболочку влагалища и приводит к развитию местного воспаления.
Общие признаки: - Выделения в основном жидкие и водянистые, иногда пенистые или гнойные. Обычно не имеют резкого запаха. При выраженном отшелушивании клеток слизистой влагалища они становятся густыми, приобретая зловонный запах.
- Зуд в области наружных половых органов — результат раздражения от вытекающих выделений.
- Нередко появляется чувство жжения, ощущения давления внизу живота.
- Возможны ложные позывы на мочеиспускание.
- Болей при неспецифическом вагините обычно не возникает, общее состояние не нарушается.
Рецидивирующий вагинит По статистике после, казалось бы, успешного лечения нередко вновь возникают симптомы болезни: через 1 месяц — в 15-35% случаев, через 3 месяца — в 30-40%. Лишь у половины женщин через 70-90 дней восстанавливается нормальная
микрофлора влагалища.
Что приводит к рецидивам? - Недостаточно хорошо и правильно пролеченный ранее вагинит.
- При любом воспалительном процессе на слизистой влагалища образуется биологическая пленка. Под ней скапливаются бактерии и грибы вместе с погибшими лейкоцитами и клетками слизистой оболочки влагалища. Спустя какое-то время болезнетворные микроорганизмы вновь активизируются.
После успешного лечения биологическая пленка растворяется под воздействием кислой среды и достаточного количества лактобактерий, что ведет к нормализации работы защитной системы влагалища.
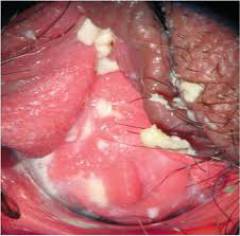
Кандидозный вагинит
![]() Грибок
Грибок прикрепляется и механически повреждает клетки слизистой влагалища. Также он вырабатывает специальные
ферменты и вещества, которые разрушают белки слизистой оболочки влагалища.
Острый кандидозный кольпит (вагинит) Появляются обильные, густые и творожистые выделения, которые плотно прилипают к стенкам влагалища и имеют кисловатый запах. Возникает сильный зуд, жжение и раздражение, которое усиливается после полового акта, теплых водных процедур (душ, ванна). Местно — покраснение, а также
отек слизистой влагалища и входа в него.
Хронический кандидозный кольпит (вагинит) Развивается при течении болезни более двух месяцев. Симптомы не выражены, но они усиливаются при воздействии провоцирующих факторов: перед менструацией и/или во время беременности, переохлаждении.
Атрофический вагинит
![]() Симптомы возникают и нарастают постепенно:
Симптомы возникают и нарастают постепенно: - Чувство сухости во влагалище — обычно первый признак заболевания, который связан с нарушением притока крови к стенке влагалища.
- Кровоточивость во время полового акта вызвана обилием сосудов, которые близко находятся к слизистой оболочке и легко повреждаются при малейшей травме.
- Дискомфорт во время полового акта (диспареуния) связан с недостаточным кровоснабжением и поступлением кислорода к стенке влагалища.
- Зуд и жгучая мучительная боль возникают из-за истончения и атрофии (уменьшение объема и потеря функции) слизистой оболочки влагалища.
- Обильные асептические выделения (в мазке отсутствуют лейкоциты и болезнетворные микроорганизмы) вызваны истечением лимфы за счет повреждения поверхностных мелких лимфатических сосудов — например, во время полового акта.
Наличие того или иного признака и его выраженность зависят от степени гормональных изменений и частоты обострений заболевания.
Острый вагинит при беременности
При специфическом вагините симптомы зависят от возбудителя, приведшего к развитию заболевания.
Например, при трихомониазе выделения пенистые с неприятным запахом желтого или желто-зеленого цвета, при кандидозе — творожистые, и другие симптомы.
Хламидийный и микоплазменный вагиниты зачастую никакими симптомами не проявляются, либо могут возникать выделения неопределенного характера (белого, бело-желтоватого цвета), небольшой дискомфорт и зуд.
При неспецифическом вагините проявления заболевания зависят от того, какой микроб преобладает. Например, при распространенных грибково-бактериальных вагинитах
выделения из половых путей обычно желтовато-белого цвета с творожистыми сгустками. Нередко возникают неприятные ощущения внизу живота.
Вагинит у детей
Имеет свои особенности в проявлениях и течении.
Гонококковый вагинит Чаще болеют дети в возрасте от 3 до 12 лет. Редко поражается только влагалище. В 60% случаев в процесс вовлекается мочеиспускательный канал, в 0,5% — прямая кишка.
Заболевание иногда протекает бессимптомно, но в большинстве случаев
первые признаки появляются спустя 1-3 дня (реже через 2-3 недели) после заражения:
- Обильные гнойные выделения зеленоватой окраски, оставляющие при высыхании корочки.
- Покраснение наружных половых органов и кожи на внутренней поверхности бедер.
- Ребенок жалуется на боль при мочеиспускании и ложные позывы на дефекацию.
Поражение слизистой шейки матки наблюдается редко, но возможно хроническое течение с частыми рецидивами заболевания.
Трихомонадный вагинит Острое течение: появляются жидкие пенистые выделения белесоватого либо зеленоватого цвета, иногда с примесью крови.
В периоде новорожденности слизистая влагалища имеет свои особенности строения, благодаря чему
трихомониаз может самостоятельно излечиваться. Однако паразиты нередко сохраняются в мочеиспускательном канале до девятимесячного возраста.
Неспецифический вагинит Появляются выделения из половых путей: при поражении
стафилококком — густые, желто-белого цвета, кишечной палочкой — водянистые, желтовато-зеленого цвета. Возникает зуд и жжение, слизистая наружных половых органов краснеет. Возможно
увеличение лимфатических узлов в паховых областях. Рецидивы возникают редко.
Кандидозный вагинит Симптомы при остром заболевании такие же, как и у взрослых: творожистые выделения, зуд и жжение в области наружных половых органов. Хроническое течение болезни наблюдается редко.
Диагностика вагинита
Проводится гинекологический осмотр и ряд исследований. Также обследуются все половые партнеры женщины.
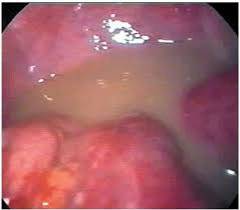
Гинекологический осмотр
![]()
Осуществляется врачом-гинекологом в специальном кресле.
Во время осмотра доктор: - Проводит пальцевое влагалищное исследование.
- Водит гинекологическое зеркало во влагалище — осмотр в зеркалах. Процедура несколько неприятная, а при наличии заболевания — болезненная. Гинеколог обращает внимание на характер выделений, а также состояние слизистой (покраснение, отек, утолщение) влагалища, вульвы и шейки матки.
- Набирает необходимые анализы.
Подготовка к осмотру гинеколога Придерживайтесь определенных правил, чтобы не исказились результаты анализов:
- Накануне примите душ.
- Исключите сексуальные контакты за 24 часа до осмотра.
- Не пользуйтесь специальными гигиеническими средствами, кремами, гелями и не спринцуйтесь за 24 часа до осмотра.
- Будьте готовы откровенно ответить на вопросы о менструальном цикле (дата последней менструации, болезненность менструации, длительности цикла, межменструальные кровотечения), характере и запахе выделений, зуде, половом партнере, болезненности полового акта и другие.
- Заранее обдумайте вопросы, которые хотите задать врачу.
- Постарайтесь надеть удобную одежду, поскольку вам придется раздеваться.
- Не пользуйтесь вагинальными свечами, антибиотиками либо противогрибковыми препаратами за 5-7 дней до осмотра. Возможно искажение результатов мазка и/или бактериального посева.
Мазок из влагалища
![]()
Набирается из просвета канала шейки матки и влагалища при помощи специальной петли/палочки. В
мазке можно определить лейкоциты (свидетельство бактериального процесса), эпителий слизистой влагалища, грибок, трихомонаду, гонококки, кокковые бактерии и лактобактерии.
Мазки осматриваются под микроскопом во влажном виде (лучше выявляется грибок) и после специального окрашивания.
Посев из влагалища
![]()
Набирается в стерильную пробирку при помощи стерильной петли/палочки из просвета канала шейки матки, а иногда и из мочеиспускательного канала. Затем материал сеется на специальные питательные среды для роста бактерий и грибков. Метод позволяет выявить болезнетворный микроорганизм, а также его чувствительность к тому или иному антибиотику.
Результат обычно готов в течение 5-7 дней. После его получения целенаправленно назначается именно тот препарат, который с наибольшей вероятностью воздействует на бактерию или грибок.
Однако не всегда в обычном мазке либо бактериологическом посеве обнаруживаются бактерии, трихомонады и грибок. Поэтому набор анализа осуществляется в дни менструации, либо проводится провокация, наиболее часто — физическая: употребление накануне забора анализа острой пищи либо алкоголя.
ПЦР мазок из влагалища
![]()
При исследовании определяется не сам микроорганизм, а мельчайшие частицы его ДНК — двуспиральной молекулы дезоксирибонуклеиновой кислоты, которая содержит всю генетическую информацию организма. Все живые существа (например, растения, животные, бактерии, грибы) в каждой своей клетке имеют свою нить ДНК.
Применяется полимеразная цепная реакция (
ПЦР), принцип которой основан на выявлении лишь небольшого участка такой
генетической информации на нити ДНК. Для анализа набирается материал в специальную пробирку из просвета уретры (мочеиспускательного канала) и канала шейки матки.
ПЦР считается наиболее точным методом для диагностики, позволяющим выявить большое количество болезнетворных микроорганизмов, особенно при хроническом течении болезни: хламидии,
микоплазмы гонококки и других.
Определение антител при ЗППП
Основано на
выявлении белков — антител (Ig) в крови, которые вырабатываются иммунной системой для борьбы с возбудителем болезни. Определяются IgM — свидетельство острого течения, и IgG — хронического течения болезни. Нормы обычно у каждой лаборатории имеются свои.
Процент достоверной диагностики довольно высокий, но возможны как ложноположительные, так и ложноотрицательные результаты.
Лечение вагинита
Представляет определенные трудности, поскольку болезнетворные микроорганизмы быстро вырабатывают устойчивость ко многим препаратам.
С целью решения этой проблемы
для практикующих гинекологов ведущими врачебными сообществами и ВОЗ разработаны разные схемы лечения. Применение того или иного метода зависит от многих факторов: возбудителя болезни, наличия общих хронических заболеваний, гормонального фона, течения процесса (острого или хронического), эффективности предыдущего курса и других.
При неправильном использовании лекарственных препаратов заболевание протекает длительно, с частыми обострениями, нередко ведя к развитию осложнений и/или вторичного
бесплодия. Поэтому
самолечение недопустимо, а лучше при первых симптомах болезни
обратиться к врачу.
Схема лечения вагинита
Лечение специфического вагинита
Общий подход: в начале назначаются препараты первой линии, а при их неэффективности либо наличии
аллергии — препараты второй линии.
![]() Лечение трихомониаза у женщин Применяются внутрь препараты 5-нитроимидазола
Лечение трихомониаза у женщин Применяются внутрь препараты 5-нитроимидазола, которые повреждают ДНК трихомонад.
Лечение острого трихомониаза - Метронидазол — по 500 мг 2 раза в сутки на протяжении 7 дней, либо 2 г однократно.
- Тинидазол 2 г однократно.
Лечение хронического трихомониаза - Метронидазол — по 250 мг 2 раза в сутки в течение 10 дней, либо — по 400 мг 2 раза в день в течение 5-8 суток.
- Тинидазол — по 1 г однократно в сутки. Курс — 10 дней.
При неэффективности Метронидазола применяются другие препараты из этой группы: Ниморазол, Тенонитрозол, Орнидазол, Орнидазол + Тенонитрозол.
![]() Свечи при трихомониазе
Свечи при трихомониазе - Метрогил действует против трихомонад и некоторых бактерий.
- Комбинированные препараты, которые борются с трихомонадами, грибками и другими бактериями — например, Гиналгин или Клион-Д.
Курс лечения — 7-10 дней.
![]() Лечение гонококковой инфекции
Лечение гонококковой инфекции В настоящее время на гонококки практически не действуют препараты группы пенициллина (пенициллин,
бензилпенициллин, бензоатин-пенициллин) и
тетрациклина. Поэтому применяются лекарственные средства по схемам, которые рекомендованы ВОЗ.
Острый гонорейный вагинит (без распространения по организму)
1. Назначается один из препаратов первой линии однократно: Цефтриаксон — в/м 250 мг, Цефиксим — внутрь 400 мг, Спектиномицин — в/м 2 г или Левофлоксацин — внутрь 250 мг.
2. Препараты второй линии: однократно применяется Цефотаксим 0,5 г в/м, Норфлоксацин — внутрь 0,8 г, Ломефлоксацин — внутрь 0,4 г или Офлоксацин — внутрь 400 мг.
Хронический гонорейный вагинит Назначается один из препаратов первой линии:
- Цефалексин — внутрь в первые два дня по 0,5 г 4 раза в день, начиная с 3-го дня — по 0,25 г четыре раза в день. Курсовая доза — 7 г.
- Цефобид — 1 г в сутки в/м. Курсовая доза — 5 г.
- Цефтриаксон — по 1 г в/в или в/м 1 раз в сутки. Курс — 7 дней.
- Спектиномицин — по 2 г в/м каждые 12 часов. Курс — 7 дней.
Препараты второй линии: Цефотаксим — 1 г в/в каждые 8 часов, Канамицин — 1 миллион единиц в/м каждые 12 часов,
Ципрофлоксацин — 500 мг в/в каждые 12 часов. Курс — 7 дней.
На заметку! 1. Лечение гонореи обычно проводится в сочетании с Азитромицином, поскольку наиболее часто она протекает совместно с хламидиями. При остром течении назначается 1-2 г однократно внутрь, при хроническом — 1-2 г в течение 7 дней. 2. При сочетании гонококка с другими болезнетворными микроорганизмами к лечению гонореи добавляются соответствующие препараты. Например, для борьбы с трихомонадой — Метронидазол. 3. После лечения проводится контроль: обычно набираются повторные анализы трехкратно, с интервалом в 24 часа. При необходимости перед забором проводят провокацию. Хламидийный вагинит и Микоплазменный вагинит Специфика микроорганизмов — проживать внутри других клеток (например, слизистой оболочки влагалища или трихомонад). Поэтому применяются антибиотики, обладающие свойством накапливаться в очаге инфекции и проникать в клетки.
При хламидиозе Препараты первой линии: назначается однократно Азитромицин 1 г, либо
Доксициклин 100 мг 2 раза в сутки в течение 7 дней.
Препараты второй линии внутрь:
Эритромицин — по 500 мг 4 раза в сутки, Джозамицин — по 500 мг 2 раза в день, Спирамицин — 3 миллиона единиц 3 раза в день, Левофлоксацин — 500 мг один раз в день либо Офлоксацин — 300 мг 2 раза в день. Курс лечения — 7 дней.
![]() При микоплазмозе
При микоплазмозе - Азитромицин — один раз в сутки по 500 мг, затем — по 250 мг один раз в сутки еще в течение 2-3 дней.
- Джозамицин — по 500 мг 3 раза в день. Курс – 7-10 дней.
- Моксифлоксацин (группа фторхинолонов) применяется только в тяжелых случаях и является препаратом запаса.
Лечение неспецифического вагинита
Назначаются группы противомикробных препаратов, эффективность которых одинаковая при местном или общем применении. Однако местное лечение вызывает меньше побочных реакций.
Препараты группы 5-нитроимидазола Повреждают ДНК бактерий, которые способны жить без кислорода (анаэробов).
Внутрь назначается Метронидазол по одной из схем: по 500 мг 2 раза в сутки в течение 5-7 дней, либо 2 г однократно.
Местно: Метронидазол гель 0,75% вводится во влагалище при помощи аппликатора два раза в сутки. Курс — 5-7 дней.
Тинидазол назначается внутрь по одной из схем:
- 2 г однократно.
- 2 г один раз в сутки. Курс — 2 дня.
- 1 г в сутки. Курс — 5 дней.
Применяются и другие препараты из группы 5-нитроимидазола: Орнидазол, Ниморазол, Тенонитрозол.
![]() Антибиотики группы линкозамидов
Антибиотики группы линкозамидов - Нарушают синтез белка в микробах — строительного материала для жизнедеятельности.
- Проникают в ткани, которые плохо обеспечиваются кислородом.
- Оказывают влияние как в отношении микробов, способных жить без кислорода, так и для жизнедеятельности которых нужен кислород (аэробов).
- В сравнении с метронидазолом действуют эффективнее, но не влияют на трихомонады.
Наиболее часто назначается Клиндамицин (Далацин) по одной из схем:
- Внутрь 300 мг 2 раза в сутки. Курс — 7 дней.
- Вагинальные свечи 100 мг на ночь. Курс — 3 дня.
- Вагинальный крем 2% — вводится 1 аппликатор на ночь. Курс — 5-7 дней.
Антисептики Приводят к гибели микробов, грибков и вирусов при соприкосновении. Столь же эффективны при неспецифическом вагините, как и антибиотики.
Схемы применения:
- Деквалиния хлорид 10 мг 1 вагинальная таблетка. Курс — 6 дней.
- Хлоргексидина биглюконат 16 мг 1 вагинальная свеча 2 раза в сутки. Курс — 5 дней.
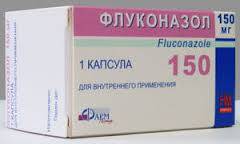
Рецидивирующий неспецифический вагинит Первый этап. Назначается Клиндамицин либо Метронидазол по общим схемам и дозировкам лечения неспецифического вагинита. К лечению добавляется противогрибковый препарат —
Флуконазол 150 мг внутрь в первый день лечения.
Второй этап. Применяются вагинальные
пробиотики (живые культуры полезных бактерий) для восстановления микрофлоры и разрушения биологической пленки слизистой влагалища — например, Вагисан, Лактонорм, Ацилакт. Курс — 10-14 дней.
Лечение кандидозного вагинита (молочницы)
![]()
Тактика зависит от разновидности выявленного грибка и течения болезни.
Лечение дрожжевого грибка (Candida albicans
) Острое и неосложненное течение Назначается один из препаратов внутрь:
- Флуконазол (Дифлюкан) — 150 мг однократно.
- Итраконазол — по 200 мг 2 раза в течение одного дня.
Хроническое течение (обострения более 4 раз в год) Для основного лечения применяется одна из схем:
- Флуконазол — по 150 мг внутрь трижды с интервалом 72 часа (один раз в три дня) в течение двух недель. Курс — 5 таблеток.
- Флуконазол — 50 мг ежедневно. Курс — 14 дней.
- Итраконазол — по 200 мг дважды в течение одного дня (курс — 1 день), либо по 200 мг один раз в день в течение трех суток. Курс — 3 дня.
Лечение разнородных грибков (Сandida non-albicans)
Некоторые из них хорошо лечатся при стандартном подходе. Однако существует около 5% устойчивых разновидностей, для борьбы с которыми применяются другие препараты и схемы.
В России назначается внутрь Нистатин по 500 тысяч единиц 4-8 раз/сутки в течение 21 дня, за рубежом — Флуцитозин внутрь по 500 мг в 4 приема.
Свечи при кандидозе Лечение дрожжевого грибка Применяются вагинальные свечи или таблетки: Клотримазол, Терконазол, Миконазол, Сертаконазол и другие. При остром течении заболевания курс лечения длится неделю, при хроническом — 10-14 дней.
Лечение разнородных грибков Вагинальные свечи зарекомендовали себя хорошо, поскольку грибки располагаются поверхностно на слизистой влагалища:
- Борная кислота и Нистатин в вагинальных свечах дважды в день. Курс — 14 дней.
- Пимафуцин в свечах дважды в день. Курс — 14 дней. Препарат не действует против дрожжевого грибка.
На заметку! Отсутствие в мазках грибка, но наличие симптомов болезни (жалобы, местные изменения, выделения) — показание для лечения, поскольку в мазке мицелий гриба обнаруживается только при достаточно высоком скоплении. Лечение атрофического вагинита
Вначале проводится стандартное основное лечение неспецифического вагинита с применением общего и/или местного лечения. Далее назначаются вагинальные свечи или капсулы с лактобактериями (Лактонорм, Ацилакт).
Одновременно с основным лечением или после его окончания используются эстрогены для улучшения состояния слизистой влагалища.
Принципы гормонального лечения ![]() В пременопаузе
В пременопаузе — женщина менструирует, но обычно уже имеются сбои в цикле.
Применяются комбинированные гормональные контрацептивы с общим действием в таблетках (КОКи), кожные пластыри, гели для нанесения на кожу.
Обычно лечение проводится циклично, с появлением менструальноподобной реакции в дни отмены приема. Выбор препарата зависит от уровня собственных гормонов женщины (определяется при помощи
анализа крови на гормоны) и наличия сопутствующих заболеваний. Например, при болезненной менструации назначается Жанин, длительных кровотечениях — Клайра, сочетании
миомы и
эндометриоза — Визанна и так далее.
В менопаузе и постменопаузе менструация отсутствует.
Гормональные препараты принимаются в постоянном режиме: -
![]() Внутрь (Фемостон, Анжелик) в виде накожных пластырей или гелей. Используются при выраженных общих проявлениях климакса: остеопороз, головокружения, приливы, депрессия и другие.
Внутрь (Фемостон, Анжелик) в виде накожных пластырей или гелей. Используются при выраженных общих проявлениях климакса: остеопороз, головокружения, приливы, депрессия и другие. - При назначении учитываются сопутствующие заболевания женщины и наличие риска образования тромбов.
- Препараты с общим действием не применяются, если менструация закончилась более 10 лет назад либо возраст женщины более 65 лет. Таким пациенткам проводится только местное лечение гормонами.
Местная гормональная терапия назначается наиболее часто.
Показания к применению:
- Общие проявления климакса отсутствуют либо они не выражены.
- Имеются противопоказания для лечения гормонами с общим действием: некоторые хронические заболевания, риск образования тромбов.
Применяются вагинально свечи, гели или крема с содержанием эстрогенов: Эстринорм, Овестин и другие.
Лечение вагинита при беременности
Проводится в зависимости от вида вагинита разрешенными препаратами.
Лечение трихомониаза у беременных По рекомендации Российского общества акушеров-гинекологов проводится только местно: со второго триместра беременности назначается Метронидазол (гель, свечи) по 500 мг вагинально два раза в сутки. Курс — 7 дней.
По рекомендации Центра по контролю и профилактике заболеваний (CDC) США на любом сроке
беременности назначается Метронидазол внутрь 2 г один раз.
Лечение гонореи при беременности Применяется Цефтриаксон либо Спектиномицин по тем же схемам и дозировкам, как и вне беременности.
Хламидийная и микоплазменная инфекция Лечение проводится на любом сроке беременности Джозамицином по 500 мг 2 раза в сутки. Курс — 7 дней. Также возможно назначение Азитромицина по 1 г внутрь однократно, если польза для матери превышает потенциальный риск для плода.
Неспецифический вагинит при беременности Одинаковые подходы к лечению за рубежом и в Российской Федерации.
Антисептики применяются во время всей беременности по тем же схемам и дозировкам, как и вне беременности.
Антибиотики назначаются вагинально, начиная со II триместра по одной из схем:
- Метронидазол-гель 0,75% — 1 аппликация (5 г). Курс — 5 дней.
- Далацин (Клиндамицин) — 1 вагинальная свеча 100 мг на ночь. Курс — 3 дня. Препарат назначают с осторожностью, только если польза для матери превышает возможный риск для плода.
Кандидозный вагинит при беременности Применяется только местное лечение в течение 7-14 дней:
- Пимафуцин — на любом сроке беременности для лечения candida non-albicans.
- Тержинан, Клотримазол, Ливарол — начиная со II триместра беременности.
- Бетадин — только в первом триместре беременности.
Лечение вагинита у детей
Имеет ряд особенностей, поскольку не все лекарственные средства можно применять в детском возрасте. Препараты назначаются в возрастной дозировке либо в соответствии с массой тела.
Лечение трихомониаза у детей: используется Метронидазол. Курс — 7 дней.
Лечение гонореи у детей: применяются схемы и препараты, рекомендованные для взрослых с подбором дозы по возрасту.
Лечение кандидоза у детей. Назначаются препараты для приема внутрь: Нистатин — с рождения, Флуконазол и Пимафуцин — с возраста одного года,
Кетоконазол — с трех лет.
Хламидийная и микоплазменная инфекция: обычно у детей младшего возраста используется Эритромицин, с восьми лет — Азитромицин и/или Доксициклин.
Неспецифический вагинит Основное лечение. Возможно применение Метронидазола внутрь. При необходимости и если позволяет возраст ребенка — специальные свечи для девочек, которые имеют меньший размер — например, Гексикон Д.
Местно — применение сидячих ванночек (не спринцевания!) с отварами листьев шалфея, ромашки или календулы, обладающих противовоспалительными и противомикробными свойствами. Затем наружные половые органы смазываются облепиховым маслом либо масляным раствором витамина А, что способствует восстановлению слизистой оболочки.
Проводится лечение основного заболевания: при острицах назначаются противогельминтные препараты (Пирантел, Вермокс), при сахарном диабете — сахароснижающие препараты, при заболеваниях
кишечника — лактобактерии для приема внутрь.
Назначаются витамины внутрь для улучшения работы иммунной системы, а при необходимости — с осторожностью выписывают
иммуностимуляторы (например, Виферон).
(!) Обязательно важно обучать девочек правилам личной гигиены.
Вагинальные таблетки и свечи для лечения вагинита
Применяются в зависимости от возбудителя и этапа лечения.
Комбинированные свечи
Добавляются к основному лечению либо используются самостоятельно. Удобны для применения, поскольку вагиниты часто бывают смешанными.
![]() Лечение вагинитов Тержинаном —
Лечение вагинитов Тержинаном — неспецифического и кандидозного.
- Нистатин и Тернидазол борются с грибками.
- Неомицин — антибиотик широкого спектра действия, который действует против многих микробов: стафилококков, стрептококков, кишечной палочки и других.
- Дексаметазон — гормон, уменьшающий местный зуд, воспаление и жжение.
Применяется 1 вагинальная таблетка в день перед сном. Курс — от 6 до 20 дней.
Гиналгин — для лечения трихомонадного и неспецифического вагинитов, восстановления
нормальной микрофлоры влагалища. - Метронидазол и Хлорхинальдол борются с трихомонадой и другими микробами.
- Лимонная кислота способствует росту и размножению лактобактерий.
Применяется 1 вагинальная таблетка в день. Курс — 7-10 дней.
Полижинакс — для лечения неспецифического и кандидозного вагинитов.
Неомицин и полимиксин В действуют против многих микробов, нистатин уничтожает грибки. Вводится одна вагинальная таблетка глубоко во влагалище 1 раз в день. Курс — 6-12 дней.
Клион-Д — для лечения кандидозного, трихомонадного и неспецифического вагинитов
- Метронидазол действует против трихомонад и некоторых бактерий.
- Миконазол борется с грибками.
Назначается однократно на ночь. Курс — 10-14 дней.
Противогрибковые свечи
Нистатин, Клотримазол, Терконазол, Бутоконазол, Сертаконазол, Эконазол, Миконазол
и другие. Применяются обычно два раза в день. Курс — в среднем от 7 до 14 дней.
Таблетки, капсулы и свечи с лактобактериями
Способствуют растворению биологической пленки на стенках влагалища, восстанавливают кислотность влагалища, нормализуют баланс между палочками Дедерлейна и условно-патогенной флорой.
Препараты с живыми полезными бактериями (пробиотики)
применяются после основного лечения любого вагинита. Желательно перед их использованием повторить мазок, чтобы убедиться в отсутствии воспаления.
Курс применения обычно составляет 10-14 дней. При необходимости лечение продлевают либо повторяют через некоторое время.
Пробиотики
назначаются даже во время беременности на любом сроке.
Наиболее часто используемые препараты Гинофлор, который содержит: - Ацидофильные молочнокислые бактерии.
- Эстриол — женский половой гормон, ускоряющий восстановление слизистой влагалища.
- Лактозу, которая способствует размножению полезных живых лактобактерий.
Вагисан, Лактонорм, Ацилакт содержат ацидофильные молочнокислые бактерии.
Народное лечение вагинита
В комплексе с лекарственными препаратами ускоряет выздоровление.
Народные средства для сидячих ванночек
![]() Настой из цветков ромашки и календулы, листьев шалфея
Настой из цветков ромашки и календулы, листьев шалфея Измельчить и перемешать в равных пропорциях. Из полученного сырья взять 2 ст. л. и залить 200 мл кипятка, затем настаивать на водяной бане в течение 30 минут. После снять с огня, остудить и отжать. К полученному настою долить теплую воду до исходного объема.
Настой из травы чистотела: 2 ст. л. измельченной травы залить 1 литром кипятка, настоять в термосе 3 часа, остудить и отжать.
Настой из полевого хвоща: 2 ст. л. измельченной травы залить 200 мл кипятка и настаивать в термосе 3 часа, затем остудить и отжать.
(!) Спринцевания в домашних условиях не рекомендуется применять для лечения вагинитов. Лечение атрофического вагинита народными средствами
Направлено на восполнение организма женскими половыми гормонами. Применяются средства с содержанием фитоэстрогенов (растительных эстрогенов).
![]() Корень солодки
Корень солодки содержит фитоэстрогены, улучшает работу иммунной системы.
Применяется в виде готовых биологически активных добавок к пище либо настоя.
Настой из корня солодки Приготовление: 1 ст. л. измельченного корня залить 200 мл кипятка, настаивать на водяной бане 15 минут, затем остудить и отжать. Применять внутрь по 1 ст. л. трижды в день, за полчаса до еды.
Цветки красного клевера содержат фитоэстрогены, витамин С, предшественник витамина А и эфирные масла. Улучшают обмен веществ в тканях и ускоряют выздоровление. Возможно применение в виде готовых БАД либо настоя.
Настой из цветков красного клевера Приготовление: 2 ст. л. сырья залить 200 мл кипятка, настоять 1 час, остудить и отжать. Принимать по 1/3 стакана 2-3 раза в день перед едой. Курс — 2-3 недели, затем — перерыв с повторным приемом через 2-3 недели.
Диета при вагините
Направлена на создание условий для выздоровления.
![]() На время лечения из питания исключается:
На время лечения из питания исключается: - Алкоголь, который не совместим с приемом лекарственных препаратов и может привести к развитию аллергии.
- Острая, жирная, соленая, копченая и жареная пища, которая увеличивает нагрузку на желудочно-кишечный тракт и организм в целом, замедляя выздоровление. При проведении провокации такой пищей обостряется заболевание.
Следует ограничить сладости (мороженое,
шоколад, сахар, мед), которые способствуют нарушению кислотности влагалища и размножению грибков.
![]() Рекомендуемые продукты питания:
Рекомендуемые продукты питания: - Кисломолочные продукты (кефир, творог, сметана, простокваша, йогурт) улучшают работу желудочно-кишечного тракта и организма в целом.
- Бобовые, печень, грибы, шпинат, орехи — источники витаминов группы В.
- Витамин А и Е содержатся в брокколи, шпинате, кураге, батате, морской капусте.
- Витамином С богаты многие фрукты: смородина, яблоки, цитрусовые и другие.
- Источники цинка — кедровые орехи, овсяная и гречневая крупы, фасоль; магния — орехи и морепродукты; кальция — творог, брынза.
- В мясе, рыбе, яйцах и твороге содержится много белка — строительного материала для всех процессов, происходящих в организме.
- Для улучшения работы ЖКТ необходима клетчатка, которая присутствует во всех свежих овощах и фруктах. Кроме того, она является еще и прекрасным источником витаминов.
При атрофическом вагините рекомендуется употреблять продукты с высоким содержанием растительных эстрогенов, как красный виноград и соя.
Профилактика вагинита
Специфический вагинит: при случайных половых связях с непостоянными партнерами пользоваться барьерными методами контрацепции (
презервативами).
Неспецифический вагинит: - Не пользоваться самостоятельно свечами для лечения вагинита. При неправильном назначении они сами могут привести к развитию болезни, поскольку содержат антибиотики и антисептики.
- Во время лечения антибиотиками принимать противогрибковые препараты в профилактических дозах.
- Не спринцеваться.
- Соблюдать гигиену половых органов.
- Ежедневное носить удобное нижнее белье из хлопчатобумажной ткани, которая обеспечивает доступ воздуха к наружным половым органам. Стринги и белье из синтетической ткани создают условия для размножения условно-патогенной флоры во влагалище.
- Своевременно лечить хронические заболевания.
Можно ли заниматься сексом при вагините?
Половые сношения на время лечения прекращаются. Разрешаются
половые контакты только с использованием презерватива на основе латекса. В противном случае лечение будет неэффективным.
Как проводится лечение партнера при вагините?
При специфическом вагините все партнеры получают основное лечение даже при отсутствии признаков заболевания. При неспецифическом вагините лечение партнера не проводится.
Чем отличается вагинит от вагиноза?
Специфический вагинит вызывается заболеваниями, передающимися половым путем. То есть при попадании во влагалище болезнетворного микроорганизма извне.
При неспецифическом вагините и бактериальном вагинозе
нарушается баланс между лактобактериями и условно-патогенной флорой: - При неспецифическом вагините увеличивается количество стафилококков и стрептококков, кишечной палочки, протея — микробов которые могут жить и развиваться только в присутствии кислорода.
- При бактериальном вагинозе увеличивается количество гарднерелл в сочетании с бактериями: анаэробами (не могут жить без кислорода) и аэробами (могут жить без кислорода).
К возникновению обоих заболеваний приводят идентичные причины, а их проявления одинаковые. Поэтому отличить их по жалобам и симптомам сложно — необходимо тщательное обследование.
Для лечения неспецифического вагинита и бактериального вагиноза используются одни и те же схемы лекарственных препаратов.
Применяется ли спринцевание при вагините?
Врачами спринцевание признано нецелесообразным.
Во время выполнения процедуры
создаются условия для образования биологической пленки и замедления выздоровления: - Травмируется слизистая влагалища.
- Вымываются как микробы, так и нормальная микрофлора с лейкоцитами, которые призваны бороться с болезнетворными микроорганизмами.
Передается ли вагинит половым путем?
Специфический вагинит вызывается микроорганизмами, передающимися половым путем: трихомонада, гонококк, микоплазма и хламидии. При неспецифическом вагините заражение половых партнеров не происходит.