Уровень
гемоглобина является одним из главных и важнейших показателей клинического или
общего анализа крови. По сути, повышение данного лабораторного показателя не указывает на определенную патологию, а лишь свидетельствует о том, что в организме развертывается патологический процесс, который и приводит к повышению гемоглобина.
Гемоглобин представляет собой сложный транспортный белок, главной функцией которого является перенос кислорода к тканям. Молекула гемоглобина имеет в своем составе четыре компонента или субъединицы, каждая из которых содержит атом
железа, к которому и присоединяться кислород. Кроме того, именно соединение железа и кислорода придает
эритроцитам специфический ярко-красный цвет (
характерно для артериальной крови). Благодаря тому, что гемоглобин связывается с красными кровяными тельцами, он способен с током крови проникать во все ткани человеческого организма и отдавать кислород, который крайне необходим для обеспечения различных биохимических процессов в клетках.
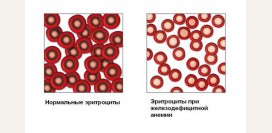
Ниже представлена таблица с данными о содержании гемоглобина в крови по возрастным группам. Стоит отметить, что показатели гемоглобина могут слегка отличаться в зависимости от инструментов и методов подсчета, используемых в каждой отдельной лаборатории.
Нормальное содержание гемоглобина у взрослых и детей
| Возраст | Пол | Единицы измерения (г/л) |
| Новорожденные дети |
| До 2-х недель | - | 134 – 198 |
| С 2-х до 4 недель | - | 107 – 171 |
| Грудничковые дети |
| С 4 недель до 8 недель | - | 94 – 130 |
| С 8 недель до 4 месяцев | - | 103 – 141 |
| С 4 до 6 месяцев | - | 111 – 141 |
| С 6 до 9 месяцев | - | 114 – 140 |
| С 9 месяцев до 1 года | - | 113 – 141 |
| Дети преддошкольного возраста |
| С 1 года до 5 лет | - | 100 – 140 |
| Дети преддошкольного и младшего школьного возраста |
| С 5 до 10 лет | - | 115 – 145 |
| Подростковый возраст |
| С 12 до 15 лет | женщины | 115 – 150 |
| мужчины | 120 – 160 |
| С 15 до 18 лет | женщины | 117 – 153 |
| мужчины | 117 – 166 |
| С 18 до 45 лет | женщины | 117 – 155 |
| мужчины | 132 – 173 |
| С 45 до 65 лет | женщины | 117 – 160 |
| мужчины | 131 – 172 |
| После 65 лет | женщины | 120 – 161 |
| мужчины | 126 – 174 |
| | Беременные женщины | |
| Первый триместр | - | 112 – 160 |
| Второй триместр | - | 108 – 144 |
| Третий триместр | - | 100 – 140 |
Патологии, которые могут приводить к повышению гемоглобина
Стоит отметить, что однократное выявление повышенного уровня гемоглобина в клиническом анализе крови еще ни о чем не говорит. В этом случае следует повторно сдать анализ крови, так как данное состояние иногда может возникать транзиторно и носить временный характер. В том случае если повторный анализ вновь выявил повышенное значение гемоглобина, то тогда необходимо проконсультироваться с врачом.
Повышение уровня гемоглобина может указывать на различные заболевания дыхательного тракта, сердечно-сосудистой и кроветворной системы, а также возникать на фоне других патологических состояний.
Выделяют следующие патологические состояния, которые могут приводить к повышению гемоглобина: Необходимо отметить, что уровень гемоглобина может повышаться во время длительного нахождения людей в горной местности (
более 1500 метров над уровнем моря). Вдыхание атмосферного воздуха с низким парциальным давлением кислорода (
низкое содержание кислорода в воздухе) приводит к возникновению кислородного голодания. Для того чтобы устранить данное патологическое состояние в организме, запускается целый ряд компенсаторных процессов. Главными органами, которые определяют снижение поступления кислорода к тканям, являются почки. Именно в почках происходит выработка особого гормона эритропоэтина, который стимулирует образование новых эритроцитов (
за счет активизации стволовых клеток на уровне костного мозга), а также способствует повышению уровня гемоглобина (
стимуляция эритропоэза).
Сходная ситуация возникает у людей, которые злоупотребляют
курением. Вследствие длительного воздействия на организм угарного газа (
монооксид углерода) количество поступающего кислорода к тканям значительно снижается. Связано это с тем, что угарный газ также как и кислород, способен взаимодействовать с гемоглобином, однако соединение гемоглобина с угарным газом (
карбоксигемоглобин) крайне трудно расщепляется. В конечном счете, в крови циркулирует большое количество карбоксигемоглобина, который очень длительное время не способен вновь связывать кислород, что и приводит к кислородному голоданию. На фоне данного патологического процесса включаются адаптационные механизмы с повышением уровня гемоглобина.
Другой причиной повышения уровня гемоглобина является повышенная физическая нагрузка на организм. У спортсменов (
штангисты, биатлонисты, бегуны на длинные дистанции) или людей, которые занимаются тяжелым физическим трудом (
шахтеры, грузчики), потребность тканей в кислороде может возрастать в несколько раз (
усиливаются окислительно-восстановительные реакции в мышцах). Именно поэтому организм нуждается в большем количестве гемоглобина, который связывает кислород в капиллярах легких (
мельчайшие сосуды, которые вместе с альвеолами легких участвуют в процессе газообмена), а затем переносит его в клетки мышечной ткани (
миоциты).
В довольно редких случаях данное патологическое состояние может возникать на фоне приема резко повышенных дозировок
витаминов группы В (
В5, В6, В9, В12). Прием эритропоэтина в качестве допинга также способствует повышению гемоглобина (
позволяет улучшить спортивные результаты). Кроме того, повышенный гемоглобин может быть генетически обусловлен.
Стоит отметить, что незначительное или кратковременное повышение уровня гемоглобина в крови (
превышение значения верхней границы нормы на несколько единиц), как правило, практически никак не проявляется. При более значительном и длительном повышении данного показателя возникает целый ряд различных симптомов.
На фоне повышения гемоглобина могут возникать следующие симптомы: Повышенный гемоглобин при обезвоживании организма
При обезвоживании организма (
дегидратация) наблюдается потеря жидкой части крови (
плазма). В итоге происходит сгущение крови, при котором количество всех клеток крови (
в том числе эритроцитов вместе с гемоглобином) увеличивается по отношению к плазме. Однако стоит оговориться, что при обезвоживании количество форменных элементов крови, по сути, остается таким же как и в норме. Именно из-за сгущения крови данные клинического анализа могут в значительной степени видоизменяться.
Сильное обезвоживание приводит к нарушению водно-солевого баланса, что крайне негативно влияет на работу различных органов и всего организма в целом. В некоторых случаях обезвоживание способно приводить к летальному исходу.
Степени обезвоживания организма (по Покровскому)
| Степень обезвоживания организма | Потерянная жидкость в пересчете на массу тела |
| 1 степень | 2 – 3% |
| 2 степень | 3 – 6% |
| 3 степень | 6 – 9% |
| 4 степень | Более 9% |
Обезвоживание организма чаще всего возникает на фоне повторной
рвоты или при длительном
поносе, а также при длительном пребывании на солнце.
К обезвоживанию организма могут приводить следующие ситуации: - Пищевые отравления или кишечные инфекции, как правило, сопровождаются повторной рвотой и диарей. В этом случае организм за короткое время теряет большое количество жидкости, что может вызвать обезвоживание различной степени тяжести. Так, например, при холере больной человек в сутки может потерять более 20 литров жидкости (вследствие поноса).
- Перегрев организма вызывает повышенное потоотделение. Если температура окружающей среды превышает 35 – 36ºС, то в этом случае организм может терять до одного литра жидкости за 60 минут путем потоотделения, тем самым, приводя к обезвоживанию. Стоит отметить, что длительный перегрев организма, в свою очередь, может становиться причиной солнечного или теплового удара. При данных состояниях наблюдаются различные нарушения со стороны центральной нервной системы и сердечно-сосудистой системы, что может, в конечном итоге, привести к смерти (остановка дыхания или остановка сердца).
- Ожоги также могут приводить к обезвоживанию организма. При глубоких или обширных ожогах происходит выход жидкой части крови из поверхностных сосудов. При этом организм за достаточно короткое количество времени может потерять более 2 – 3 литров воды и электролитов (калий, натрий, хлор и т. д.).
Диагностика обезвоживания организма при повышенном гемоглобине
Диагностика обезвоживания основывается на субъективных (
то, что чувствует человек) и объективных (
то, что может определить врач) симптомах. Самым ранним субъективным проявлением обезвоживания является чувство жажды. Кроме того, может возникать еще целый ряд симптомов, которые помогают выявить различную степень потери жидкости.
Симптомы обезвоживания организма
| Симптом | Механизм возникновения |
| Чувство жажды | Потеря жидкости приводит к тому, что кровь постепенно начинает сгущаться. В конечном счете, особые клетки продолговатого мозга, входящие в состав так называемого центра жажды, способны определять такое состояние как гемоконцентрация (сгущение крови) и вызывать чувство жажды посредством возбуждения определенных зон коры головного мозга. Чувство жажды проявляется сухостью во рту (ксеростомия). |
| Общая слабость | Для поддержания нормальной деятельности всех тканей организм нуждается в воде, которая является необходимым компонентом для многих биохимических процессов. Снижение поступления жидкости в организм или быстрая потеря жидкости на фоне пищевых отравлений или кишечных инфекций вызывает общее недомогание и слабость. |
Учащение пульса
(тахикардия) | Потеря жидкой части крови (плазма), непосредственно приводит к уменьшению объема циркулирующей крови. В свою очередь, это приводит к тому, что на уровне сердечно-сосудистой системы запускаются приспособительные механизмы, направленные на компенсацию данного состояния (в том числе и увеличение чистоты сердечных сокращений). |
Снижение артериального давления
(гипотония) | Является прямым следствием уменьшения объема циркулирующей крови. Кровенаполнение тканей, а также само кровяное давление падает в зависимости от степени потери жидкой части крови. |
| Непроизвольные спазмы мышц | Чаще всего возникают при пищевых интоксикациях. Частая рвота приводит к потере не только жидкости, но также и электролитов, которые обуславливают проведение электрических импульсов от нервов к мышцам. В итоге в мышцах возникает нехватка магния, кальция и калия, что ведет к нарушению возбудимости нервной ткани (проявляется возникновением мышечных спазмов). |
Снижение выделения мочи
(снижение диуреза) | При обезвоживании организма на уровне гипоталамуса (высший центр регуляции эндокринной системы) вырабатывается антидиуретический гормон (вазопрессин). Данный гормон задерживает воду в организме путем увеличения почечной реабсорбции (повторное всасывание воды из просвета почечных канальцев). Кроме того, именно вазопрессин приводит к сужению кровеносных сосудов, что в определенной степени приводит к повышению артериального давления. |
| Темный цвет мочи | Реабсорбция воды на уровне почечных канальцев приводит к тому, что моча становится концентрированной и приобретает темно-желтый или светло-коричневый цвет. Кроме того, большое содержание таких продуктов азотистого обмена как мочевина, мочевая кислота придает моче специфический запах аммиака. |
| Нарушение сознания | Возникает из-за снижения артериального давления. В итоге к нервным клеткам головного мозга поступает недостаточное количество питательных веществ и кислорода, поставляемых с артериальной кровью. Снижение кровоснабжения мозга в начале проявляется головной боль и головокружением, а затем приводит к предобморочным или обморочным состояниям. |
Симптомы у взрослых и детей могут несколько отличаться и зависят от типа обезвоживания и степени тяжести данного патологического состояния. Выявление симптомов обезвоживания является задачей педиатра. В случае обнаружения данных симптомов необходимо срочно обратиться к врачу или вызвать бригаду скорой помощи.
Симптомы обезвоживания у детей
| Симптомы обезвоживания | Умеренное обезвоживание | Выраженное обезвоживание |
| Глаза | Запавшие. | Запавшие. |
| Общее состояние | Беспокойное или возбужденное. | Летаргическое или бессознательное. |
| Питье | Пьет много и с жадностью. | Пьет мало или может не пить совсем. |
Эластичность кожи
(проверяют с помощью собирания кожи в складку) | Кожная складка расправляется медленно, но меньше чем за 2 секунды. | Кожная складка расправляется очень медленно (более 2 секунд). |
Лечение обезвоживания организма при повышенном гемоглобине
Стоит еще раз оговориться, что диагностикой и тем более лечением обезвоживания детей должен заниматься грамотный и добросовестный врач (
педиатр). Нижеуказанные методы и схемы лечения даются исключительно в ознакомительных целях.
Если причиной обезвоживания стал перегрев организма вследствие солнечного или теплового удара, то пострадавшего следует как можно быстрее перенести в прохладное и хорошо проветриваемое место или в тень, а затем вызвать бригаду скорой помощи. Для улучшения притока воздуха необходимо расстегнуть верхние пуговицы рубашки, а также ослабить ремень. Пострадавшего лучше усадить или уложить на спину, а если он находится в бессознательном состоянии уложить набок (
для предотвращения западания языка или асфиксии рвотными массами). Для устранения перегрева организма необходимо наложить холодный компресс на лоб, а также на заднюю поверхность шеи (
подойдет смоченный под холодной водой платок). Кроме того, по возможности необходимо принять прохладную, но не холодную ванную (
температура не должна быть меньше 17 – 18ºС). Для устранения жажды пациенту нужно дать выпить достаточное количество воды (
лучше всего прохладной).
Если обезвоживание возникло по причине кишечной инфекции (
вирусного или бактериального происхождения) или из-за пищевого отравления, то в этом случае помимо этиотропного лечения, направленного на нейтрализацию болезнетворных
микробов, также проводят регидратацию организма (
восполнение потерянной жидкости). Для этого используют так называемые регидратанты, которые представляют собой растворы, содержащие воду, электролиты (
натрий, кальций и калий), а также глюкозу. Данные препараты не только восстанавливают водно-электролитный баланс, но также и выравнивают кислотно-щелочное равновесие крови.
Стоит отметить, что восполнение жидкости в зависимости от степени обезвоживания может достигаться оральным путем (
в виде питья) или парентеральным (
внутривенное вливание). Для определения величины потери жидкости необходимо знать данные лабораторных анализов (
клинический анализ крови), а также массу тела пациента. Используя специальную формулу, врач определяет количество потерянной жидкости, а затем подбирает регидратант, его дозировку и метод введения. Например, если у пациента с массой тела 90 килограмм диагностировали обезвоживание 3 степени, при котором человек теряет около 8% от массы тела, то в этом случае следует ввести 7200 мл регидратанта (
90x8=7200). К регидратантам относят такие препараты как регидрон, гидровит, тригидрон, гастролит, раствор Рингера.
Для лечения обезвоживания у детей также используют вышеупомянутые препараты, однако точную дозировку, подбирают исходя из возраста, веса и степени обезвоживания ребенка. Данные расчеты, а также выбор препаратов и способов их введения должны проводиться только лечащим врачом.
Подпишитесь на Здоровьесберегающий видеоканал


Повышенный гемоглобин при эритремии
![]()
Эритремия (
полицитемия или болезнь Вакеза) представляет собой хроническое заболевание кроветворной системы, при котором наблюдается увеличение количества красных кровяных телец (
эритроциты), гемоглобина, объема крови, а также увеличение в размерах
селезенки. Кроме того, помимо эритроцитов, характерно повышение количества белых кровяных телец (
лейкоциты) и кровяных пластинок (
тромбоциты). По сути, полицитемия является
лейкозом (
злокачественное заболевание крови), при котором происходит перерождение клеток-предшественниц кроветворения (
стволовые клетки). Чаще всего данную патологию выявляют у лиц старше 40 – 50 лет.
Стоит отметить, что при данной патологии в основном происходит увеличение количества красных кровяных телец. Число эритроцитов в крови увеличивается до 5,7 – 10x10
12 клеток на 1 литр крови у мужчин и до 5,2 – 9x10
12 клеток/л у женщин. В свою очередь, гемоглобин у мужчин превышает значения 175 – 177 г/л, а у женщин – 167 – 171 г/л.
Диагностика эритремии при повышенном гемоглобине
Эритремия может протекать доброкачественно долгие годы, не вызывая сильного дискомфорта. Прогноз значительно ухудшается при переходе патологического процесса из хронического в острый. В этом случае частой причиной летального исхода является образование тромбов в таких жизненно важных органах как сердце, мозг и легкие.
Диагностикой данного заболевания кроветворной системы должен заниматься врач-гематолог. Существует целый ряд признаков, которые указывают на данное заболевание. Однако нужно отметить тот факт, что болезнь Вакеза развивается исподволь и для проявления некоторых характерных симптомов требуется достаточно большое количество времени (
месяцы или даже годы).
Симптомы эритремии
| Симптом | Механизм возникновения |
| Ранние симптомы эритремии |
| Красный оттенок кожных покровов и слизистых оболочек | Скопление в поверхностных сосудах кожи большого количества красных кровяных телец, а также гемоглобина приводит к тому, что кожа приобретает интенсивный красный оттенок. Лучше всего это заметно на коже лица и конечностей. В свою очередь, слизистые оболочки также приобретают ярко-красный оттенок. |
| Неврологические нарушения | Возникают на самых ранних стадиях данного заболевания. Перераспределение мозгового кровоснабжения, наблюдаемое при заболевании, вместе с уменьшением снабжения кислородом клеток мозга (гипоксия) приводит к головной боли различной локализации, головокружению, нарушению координации движений (уменьшение кровоснабжения мозжечка), снижению памяти и работоспособности. Кроме того, пациенты страдающие полицитемией становятся раздражительными, у них возникает необоснованное чувство тревоги и страха. |
| Поздние симптомы эритремии |
Увеличение селезенки
(спленомегалия) | Селезенка является органом, который способен депонировать кровь. В том случае, если объем циркулирующей крови, а также количество форменных элементов крови (клетки крови) увеличивается, то это рефлекторно приводит к увеличению селезенки. В норме селезенка не прощупывается. Однако при некоторых патологиях, в том числе и при эритремии, врач выявляет путем пальпации (глубокое прощупывание левого подреберья) увеличенную и твердую по консистенции селезенку.
В некоторых случаях кроме селезенки также может увеличиваться и печень (гепатомегалия). Помимо этого, нередко наблюдается замещение функциональных клеток печени (гепатоциты) соединительной тканью, что, в конечном счете, приводит к циррозу печени. |
Повышение артериального давления
(гипертония) | При болезни Вакеза происходит увеличение числа всех кровяных клеток. Вследствие этого кровь становится более вязкой и скорость ее продвижения по сосудам снижается. В этом случае на уровне сердечно-сосудистой системы включаются адаптационные механизмы, которые путем увеличения артериального давления нормализуют скорость продвижения крови по артериям. |
| Кровотечения из носа, десен и внутренних органов | Увеличение объема циркулирующей крови вместе с повышением кровяного давления приводит к чрезмерному растягиванию сосудов. Мелкие сосуды не обладают высокой эластичностью, и при чрезмерном растяжении сосудистой стенки нередко возникает разрыв сосуда. Кроме того, на фоне увеличения числа тромбоцитов и эритроцитов в просвете сосудов возникают тромбы, что может стать причиной возникновения инфарктов внутренних органов (селезенка, почки, миокард). |
Чтобы поставить точный диагноз в расчет также берутся и некоторые другие показатели клинического анализа крови.
При эритремии выявляют следующие изменения общего анализа крови: - увеличение количества красных кровяных телец (более 5,7x1012 клеток/л у мужчин и 5,2x1012 клеток/л у женщин);
- увеличение количества белых кровяных телец (выше 12x109 клеток/л);
- увеличение количества кровяных пластинок (400x109 клеток/л);
- повышение гемоглобина (свыше 175 г/л у мужчин и 167 г/л у женщин);
- снижение скорости оседания эритроцитов (ниже 1 мм/час).
Стоит отметить, что приводить к изменению показателей общего анализа крови может целый ряд других патологических состояний (
воспаление, обширные ожоги, онкологические заболевания, гипервитаминоз витаминов группы В). Именно поэтому крайне важно провести дифференциальную диагностику заболевания (
исключить наличие другой патологии).
Лечение эритремии при повышенном гемоглобине
На начальном этапе лечения эритремии назначают кровопускание (
флеботомия). Перед процедурой внутривенно вводят гепарин в количестве 5000 ЕД (
для улучшения микроциркуляции и снижения вязкости крови). Затем раз в 3 – 4 дня производят удаление 300 – 400 миллилитров крови до тех пор, пока уровень гемоглобина не будет превышать 150 г/л. Единственным противопоказанием для проведения флеботомии является чрезмерно повышенный уровень кровяных пластинок (
свыше 800x109 клеток/л).
В последнее время вместо кровопускания все чаще применяют другой способ лечения – эритроцитаферез. В основе данного метода лежит обособленное выведение из крови эритроцитов. Преимуществом эритроцитафереза по сравнению с обычным кровопусканием является снижение количества эритроцитов и понижение гемоглобина без выведения из кровяного русла жидкой части крови.
Так как полицитемия является лейкозом, то в лечении, как правило, используют цитостатики. Данная группа лекарственных средств воздействует на опухолевые клетки и останавливает их бесконтрольное деление. Выбор препарата и дозировку в каждом отдельном случае подбирает лечащий врач-гематолог.
Цитостатики для лечения эритремии
| Название цитостатика | Механизм действия | Форма выпуска | Дозировка |
| Миелобромол | Подавляет функцию костного мозга, что приводит к угнетению кроветворения и уменьшению формирования клеток крови (эритроциты, тромбоциты, лейкоциты). | Таблетки по 250 миллиграмм. | В первые 20 – 40 дней следует принимать по 250 миллиграмм препарата каждый день или через день. В дальнейшем дозировку уменьшают в два раза до 125 миллиграмм. Если наблюдаются положительные сдвиги в лечении, то медикамент назначают еще на 2 – 3 месяца в поддерживающей дозе 125 – 250 миллиграмм, которую необходимо принимать от 1 до 3 раз в 7 дней. |
| Имифос | Воздействует на опухолевую ткань и угнетает ее активность. Препарат напрямую воздействует на генетический аппарат опухолевых клеток (нуклеиновые кислоты, входящие в состав ДНК) и, тем самым, снижает деление данных злокачественных клеток. | Ампулы или флаконы, содержащие по 50 миллиграмм имифоса. | Препарат вводят через день по 50 мг (разводят в 10 – 20 мл физраствора). Данное лекарственное средство можно вводить внутримышечно либо внутривенно. Курс лечения составляет 500 – 600 мг (10 – 12 ампул). |
На сегодняшний день наиболее эффективным методом лечения эритремии считают использование радиоактивного фосфора. Проникая внутрь организма, радиоактивный фосфор концентрируется в костной ткани и проявляет угнетающее действие на функцию костного мозга. В большей степени происходит торможение образования именно красных кровяных телец. Радиоактивный фосфор принимают внутрь по 4 раза в день в течение 6 – 7 дней. При необходимости курс лечения следует повторить, но не ранее чем через 4 – 5 месяцев после предыдущего курса. Противопоказанием к проведению данного лечения является наличие у пациента декомпенсированной
патологии печени или почек (
последняя стадия поражения органа, при котором наблюдается истощение всех компенсаторно-приспособительных процессов).
Эффективность лечения проверяется в динамике на основании результатов клинического анализа крови и некоторых других параметров и анализов (
размер селезенки, наличие неврологических нарушений и т. д.).
Повышенный гемоглобин при сердечной недостаточности
Сердечная недостаточность представляет собой такое патологическое состояние, при котором наблюдается нарушение работы сердца, что, в конечном счете, приводит к недостаточному кровоснабжению различных тканей и органов. Сердечная недостаточность бывает острой и хронической. Острая сердечная недостаточность, как правило, возникает на фоне
инфаркта миокарда (
гибель участка сердечной мышцы вследствие частичного или полного прекращения его кровоснабжения) или при внезапных нарушениях внутрисердечной гемодинамики, которые могут возникать вследствие поражения сердечных клапанов, разрыва перегородки между желудочками сердца или по некоторым другим причинам. Кроме того, данное патологическое состояние нередко приводит к кардиогенному шоку (
выраженное снижение сократительной функции сердца),
отеку легких и/или
легочному сердцу (
расширение правого предсердия и желудочка из-за повышения давления в системе малого круга кровообращения).
Хроническая сердечная недостаточность, в свою очередь, чаще всего возникает при поражении сердца вследствие таких хронических заболеваний как
ишемическая болезнь сердца,
гипертония (
повышенное артериальное давление) и
кардиомиопатия (
поражение сердечной мышцы). В конечном счете, происходит нарушение насосной функций, и сердце становится не способным адекватно перекачивать кровь к тканям и органам.
Стоит отметить, что чаще всего именно хроническая сердечная недостаточность является причиной повышения эритроцитов, а также гемоглобина в крови. Дело в том, что на фоне длительного нарушения насосной функции сердечной мышцы ткани не получают в достаточном количестве кислород и питательные вещества вместе с артериальной кровью. Вследствие этого запускается адаптивная реакция (
на уровне почек в большом количестве синтезируется гормон эритропоэтин), в результате которой костный мозг начинает производить большее количество красных кровяных телец, а на уровне печени, селезенки и лимфатических узлов происходит усиленный синтез гемоглобина. Значительно возросшие показатели гемоглобина и эритроцитов помогают организму компенсировать недостаточный приток артериальной крови к органам.
К хронической сердечной недостаточности могут приводить следующие патологии: - врожденные или приобретенные пороки сердца (триада Фалло, стеноз легочной артерии, тетрада Фалло, недостаточность трехстворчатого клапана и др.);
- гипертония (повышение артериального давления);
- различные заболевания сердца воспалительной и невоспалительной природы (миокардиты, эндокардиты);
- ишемическая болезнь сердца (недостаточность кровоснабжения сердечной мышцы);
- инфаркт миокарда (омертвение участка сердечной мышцы на фоне недостаточного притока артериальной крови).
Диагностика сердечной недостаточности при повышенном гемоглобине
Для того чтобы диагностировать такую патологию как сердечная недостаточность, необходима консультация врача-кардиолога. На первом этапе доктор проводит физикальный осмотр пациента (
визуализация кожных покровов, прослушивание сердца) и выявляет различные симптомы данного заболевания.
Симптомы сердечной недостаточности
| Симптом | Механизм возникновения |
| Симптомы слабо или умеренно выраженной сердечной недостаточности |
| Повышенная утомляемость | На фоне сердечной недостаточности наблюдается снижение поступления к тканям артериальной крови, которая обеспечивает клетки кислородом и различными питательными веществами. Те, в свою очередь, абсолютно необходимы для самых разнообразных биохимических процессов. Истощение энергетических запасов на уровне клеток центральной нервной системы, а также снижение поступления в них глюкозы (главный источник энергии для нервных клеток) приводит к повышенной утомляемости, снижению работоспособности и эмоциональной лабильности (частая смена настроения). |
| Кашель | Возникает рефлекторно вследствие застоя в легких. Данные застойные явления, в свою очередь, появляются из-за нарушения нормального функционирования легочного круга кровообращения (недостаточность кровоснабжения). Кашель возникает периодически, как правило, является непродуктивным (без мокроты). В более запущенных случаях кашель может сочетаться с кровохарканьем (гемоптизис). |
| Одышка | Также является следствием застойных процессов в легких. Сердечная недостаточность приводит к тому, что часть жидкости из легочных капилляров (мелкие сосуды) направляется в альвеолы легких (легочные мешочки, которые вместе с капиллярами осуществляют процесс газообмена). В свою очередь, это приводит к тому, что наполненные жидкостью альвеолы не способны участвовать в процессе газообмена. Чем больше альвеол содержит жидкость, тем меньше кислорода организм может усвоить при вдыхании воздуха, и тем более существенны симптомы дыхательной недостаточности. |
Учащение дыхания
(тахипноэ) | Для того чтобы компенсировать дыхательную недостаточность, организм вынужден переходить на учащенное дыхание. Увеличение числа дыхательных сокращений в некоторой степени способствует устранению дыхательной недостаточности за счет увеличения поступления в организм кислорода. |
| Сердечные шумы | Чаще всего возникают из-за различных дефектов клапанного аппарата сердца (при клапанной недостаточности или стенозе). При недостаточности одного из клапанов кровь способна двигаться в обратном направлении, что вызывает характерный сердечный шум. При стенозе клапана шум возникает из-за затруднения прохождения крови через суженое клапанное отверстие. Стоит отметить, что громкость сердечного шума зависит от скорости движения и вязкость крови, а также от степени сужения или недостаточности клапанного отверстия. |
Увеличение числа сердечных сокращений
(тахикардия) | Чтобы обеспечить улучшенный приток артериальной крови к органам, частота сердечных сокращений увеличивается. Данный механизм чаще всего имеет негативные последствия, так как приводит к гипертрофии левого желудочка (увеличение мышечного слоя) и усиливает саму сердечную недостаточность. |
| Отеки нижних конечностей | Сердечные отеки возникают вследствие застойных процессов в большом круге кровообращения. При этом часть жидкости из кровяного русла вен выходит в окружающие ткани (тем самым, образуются отеки). Как правило, данные сердечные отеки возникают именно на нижних конечностях, так как именно здесь возникает выраженный застой венозной крови при сердечной недостаточности. |
Цианоз
(синюшность кожных покровов и слизистых оболочек) | Сердечная недостаточность характеризуется снижением поступления артериальной крови и, в частности, кислорода к клеткам организма. Нехватка кислорода приводит к тому, что в сосудах начинается скапливаться гемоглобин, связанный с углекислым газом, который и придает синюшный оттенок коже и слизистым оболочкам. |
| Симптомы конечной сердечной недостаточности |
Асцит
(скопление жидкости в брюшной полости) | Является следствием застоя крови в системе большого круга кровообращения (правожелудочковая сердечная недостаточность). В этом случае жидкая часть крови выходит из русла сосудов брюшной полости и постепенно в ней накапливается. В некоторых случаях на фоне выраженной сердечной недостаточности в брюшной полости может скапливаться от 5 до 15 литров жидкости. |
Цирроз печени
(замена функциональной печеночной ткани на соединительную) | Возникает на фоне длительной сердечной недостаточности. Снижение поступления кислорода к клеткам печени (гепатоциты) в сочетании с венозным застоем приводит к перерождению печеночной ткани. Стоит отметить, что цирроз печени также приводит к асциту или усугубляет его течение. Связанно это с тем, что при циррозе наблюдается снижение выработки белков (в частности альбумина, который входит в состав крови). В итоге происходит снижение онкотического давления (белки способствуют удержанию жидкости в кровяном русле), что способствует возникновению отеков нижних конечностей и асцита. |
Пневмосклероз
(замещение функциональной легочной ткани на соединительную ткань) | Также как и цирроз печени возникает из-за длительной гипоксии (снижение поступления к тканям кислорода). Застойные процессы в малом кругу кровообращения приводят к гипоксии легочной ткани, которая нуждается в большом количестве кислорода. Необходимо заметить, что диффузный пневмосклероз (вовлечение в патологический процесс одного или сразу двух легких) в значительной степени усугубляет дыхательную недостаточность. |
| Сильное истощение | При выраженной сердечной недостаточности все клетки организма без исключения испытывают в большей или меньшей степени дефицит в питательных веществах и кислороде. Это приводит к тому, что запасы гликогена (глюкоза в организме запасается в печени и мышцах в виде полимера гликогена) в организме постепенно истощаются и клетки начинают использовать собственные белки, жиры и углеводы на нужды организма. Сильное истощение, как правило, возникает на фоне цирроза печени из-за значительного снижения выработки различных белков организма. |
Чтобы подтвердить наличие сердечной недостаточности прибегают к использованию целого ряда различных диагностических мероприятий. Кроме того, нужно выявить первопричину, которая привела к данной тяжелой патологии сердечно-сосудистой системы.
При диагностике сердечной недостаточности используют следующие лабораторные и функциональные методы исследования: - Биохимический анализ крови помогает выявить нарушение электролитного состава крови (снижение калия и натрия). Повышение общего уровня холестерина и фракции липопротеинов низкой и очень низкой плотности способствует развитию атеросклероза и осложняет течение сердечной недостаточности. Обнаружение повышенного уровня глюкозы в крови приводит к сахарному диабету, что также усугубляет хроническую сердечную недостаточность. Снижение общего белка в крови и различных белковых фракций говорит в пользу дистрофических изменений в печени, которые могут возникать на фоне застойных процессов из-за правожелудочковой сердечной недостаточности.
- Электрокардиография (ЭКГ) используется для оценки ритма и проводимости сердечной мышцы. Также данный метод дает представление о том, в каком объеме кровоснабжается миокард (помогает выявить ишемию миокарда). Благодаря электрокардиографии можно обнаружить признаки ишемической болезни сердца.
- Эхокардиография (УЗИ сердца) позволяет выявить признаки ишемической болезни сердца, а также обнаружить врожденные или приобретенные дефекты клапанов сердца. Кроме того, УЗИ сердца помогает дать оценку насосной функции сердечной мышцы.
- Рентгенография грудной полости выполняют для обнаружения дистрофических изменений легочной ткани (пневмосклероз), которые возникают на фоне застойных явлений в малом круге кровообращения.
Лечение сердечной недостаточности при повышенном гемоглобине
Лечение хронической сердечной недостаточности, в первую очередь, направлено на стабилизацию насосной функции миокарда, сердечного ритма, а также гемодинамики (
кровяное давление и скорость движения крови). Также важно уделять внимание и другим патологиям, которые осложняют течение хронической сердечной недостаточности (
сахарный диабет, повышенное артериальное давление, ишемическая болезнь сердца).
Основными лекарственными средствами, которые используются для лечения хронической сердечной недостаточности, являются: - Мочегонные препараты (диуретики) способствуют выведению из организма избыточной жидкости, которая может приводить к развитию отеков тканей. Применение диуретиков также способствует уменьшению кровяного давления. Чаще всего используют такие мочегонные препараты как фуросемид, лазикс или спиронолактон.
- Сердечные гликозиды улучшают сократимость сердечной мышцы (улучшают насосную функцию сердца). Кроме того, данная группа лекарственных средств обладает умеренным противоаритмическим и противоотечным действием. Для лечения хронической сердечной недостаточности назначают такие сердечные гликозиды как строфантин и дигоксин.
- Нитраты купируют приступ стенокардии (сердечная боль вследствие спазма коронарных сосудов). Нитраты расширяют артерии, питающие сердечную мышцу, а также несколько снижают артериальное давление. Чаще всего используют нитроглицерин, изокет или изосорбид.
- Бета-адреноблокаторы уменьшают потребность сердечной мышцы в кислороде за счет снижения сократимости миокарда и уменьшения частоты сердечных сокращений. Как правило, из данной группы лекарственных средств назначают пропранолол, метопролол и бисопролол.
- Ингибиторы ангиотензинпревращающего фермента подавляют особый энзим, который вырабатывается в почках. Данный фермент повышает артериальное давление за счет спазма периферических сосудов, а также способствует выходу жидкости из сосудистого русла в окружающие ткани, тем самым, приводят к образованию отеков (фермент усиливает синтез гормона альдостерона). К данной группе относят рамиприл, эналаприл, каптоприл.
- Противосвертывающие препараты (антикоагулянты) применяются для снижения риска возникновения тромбов при ишемической болезни сердца. Используют гепарин и варфарин, а также такой кроверазжижающий препарат как аспирин.
Кроме лекарственных средств, крайне важно придерживаться специальной
диеты (
диета №10), ограничивать прием жидкости и поваренной соли, следить за массой тела, а также заниматься умеренной или минимальной физической деятельностью.
Повышенный гемоглобин при дыхательной недостаточности
![]()
Дыхательная недостаточность представляет собой такое патологическое состояние, при котором легкие не способны обеспечить поступление в организм кислорода в необходимом количестве. Также под данным понятием понимают такую ситуацию, когда легкие и сердце работают на пределе своих возможностей, чтобы обеспечить нормальный газовый состав крови.
К дыхательной недостаточности могут приводить самые разнообразные причины, однако не все из них приводят к повышению гемоглобина. Как правило, повышение гемоглобина вызывают некоторые хронические болезни бронхов и легочной ткани, которые в конечном итоге приводят к хронической дыхательной недостаточности.
Самые частые причины, которые приводят к дыхательной недостаточности и сочетаются с повышением гемоглобина, следующие: - Легочное сердце – увеличение правого желудочка и предсердия на фоне повышения давления в системе малого круга кровообращения. Данное патологическое состояние может развиваться вследствие некоторых заболеваний легочной ткани и бронхов, при выраженной деформации грудной клетки, а также на фоне поражения сосудов легких (тромбоэмболия легочной артерии). По скорости развития патологического процесса выделяют острое и хроническое легочное сердце. Стоит отметить, что хроническое легочное сердце приводит к истощению компенсаторных функций сердечно-сосудистой системы и как следствие к хронической сердечной недостаточности.
- Фиброз легких характеризуется постепенным замещением легочной ткани на соединительную ткань. Фиброз может возникать на фоне пневмонии, туберкулеза легких, при ревматоидном артрите (патология соединительной ткани, при которой поражаются мелкие суставы) или вследствие длительного воздействия на организм такого профессионального фактора как производственная пыль (пневмокониоз). Для данного заболевания легких характерна одышка, кашель, цианоз (синюшный оттенок кожных покровов и слизистых оболочек) и общая слабость.
- Хроническая обструктивная болезнь легких представляет собой патологию, для которой характерно прогрессирующее поражение бронхов и альвеол (легочные мешочки, которые участвуют в процессе обмена газов) вследствие воспалительного процесса. Данный воспалительный процесс возникает из-за гиперчувствительности дыхательной системы к различным веществам и газам. В понятие хронической обструктивной болезни легких (ХОБЛ) входят такие патологии как эмфизема легких (значительное расширение альвеол, которое приводит к утрате их функционирования), хронический обструктивный бронхит, фиброз легких, легочное сердце.
Повышение показателей гемоглобина при хронической легочной недостаточности имеет схожий механизм с таковым при хронической сердечной недостаточности. Дело в том, что при дыхательной недостаточности нарушается процесс газообмена. В дальнейшем это приводит к тому, что ткани и органы получают значительно меньшее количество кислорода. Чтобы как-то скомпенсировать гипоксию (
снижение концентрации кислорода в крови) на уровне почек вырабатывается гормон эритропоэтин, который стимулирует костный мозг (
гемопоэз). В конечном счете, это приводит к усиленному синтезу (
выработка) красных кровяных телец, а также увеличению количества молекул гемоглобина, способных связывать и транспортировать столь нужный организму кислород.
Диагностика дыхательной недостаточности при повышенном гемоглобине
Диагностикой дыхательной недостаточности занимается врач-пульмонолог. На первом этапе нужно выявить симптомы, которые характерны для данного патологического состояния.
Симптомы дыхательной недостаточности
| Симптомы | Механизм возникновения |
| Кашель | По сути, является защитной реакцией, которая способствует очищению бронхов различного калибра от мокроты, пыли, слизи, кусочков пищи, инородных тел или любых других раздражающих веществ, а также при спазме гладкой мускулатуры бронхов. Стоит отметить, что фиброз легких, как правило, не сопровождается кашлем, так как легочная ткань не содержит кашлевых рецепторов. |
Учащение дыхания
(тахипноэ) | Нарушение газового состава крови (соотношение кислорода и углекислого газа в крови) приводит к возбуждению рецепторов дыхательного центра в головном мозге. В результате этого частота дыхания повышается, однако при дыхательной недостаточности тип дыхания является поверхностным, что не позволяет легким в полной мере насыщать кислородом весь организм. |
| Одышка | Возникает из-за того, что дыхание становится более частым, но недостаточно глубоким. Чаще всего на фоне вышеуказанных патологий дыхательной системы возникает одышка на выдохе (экспираторная одышка). Связанно это с сужением и спазмом бронхов среднего и мелкого калибра (воздух подолгу задерживается в мелких бронхах и не способен быстро покидать воздухоносные пути). |
Увеличение числа сердечных сокращений
(тахикардия) | Так как дыхательная система не в состоянии обеспечить адекватное поступление кислорода и насыщения им артериальной крови, то сердцу приходится усиленно работать. Данный адаптационный механизм позволяет в некоторой степени компенсировать дыхательную недостаточность. Стоит отметить, что столь интенсивная работа сердечной мышцы на протяжении долгого периода времени может привести к серьезным осложнениям (ишемическая болезнь сердца, сердечная недостаточность и т. д.). |
Цианоз
(синюшность кожных покровов и слизистых оболочек) | Снижение поступления кислорода в дыхательные пути приводит к неадекватному процессу газообмену. В итоге кислород не насыщает артериальную кровь, а венозная кровь содержит большое количество углекислого газа. Именно большая концентрация углекислого газа в поверхностных сосудах кожи и слизистых придает им синюшный оттенок. |
| Повышенная усталость | Является прямым следствием истощения компенсаторно-приспособительных возможностей дыхательной, а затем и сердечно-сосудистой системы. Кроме того, негативное влияние на все ткани организма имеет длительная гипоксия (снижение концентрации кислорода в крови), которая возникает на фоне дыхательной недостаточности. Без нужного количества кислорода энергетические процессы в клетке становятся на порядок менее эффективными (переход от аэробного к анаэробному гликолизу). |
Диагностика дыхательной недостаточности направлена на выявление первопричины (
заболевание, которое привело к данной патологии). Кроме того, важно определить степень дыхательной недостаточности и ее форму.
Для выявления причины дыхательной недостаточности используют следующие методы диагностики: - Рентгенография грудной клетки позволяет обнаружить различные изменения в легочной ткани и бронхах, которые возникают на фоне хронической дыхательной недостаточности. Если хроническая обструктивная болезнь легких (ХОБЛ) вызвана хроническим обструктивным бронхитом, то тогда на рентгеновских снимках выявляют деформацию бронхов, а также утолщение стенок бронхов. В свою очередь, при эмфизематозном варианте ХОБЛ выявляют нечеткие и размытые контуры сосудистого рисунка легких, а также низкое стояние диафрагмы. Для легочного сердца характерно увеличение правого желудочка за счет чего тень сердца несколько увеличивается в переднем направлении (выявляются в прямой проекции).
- Спирометрия представляет собой метод исследования внешнего дыхания, с помощью которого измеряют жизненную емкость легких (объем воздуха, который может уместиться в легких), а также скорость прохождения воздуха. Данные спирометрии позволяют выявить тип дыхательной недостаточности. При ХОБЛ наблюдается затруднение дыхания на выдохе (экспираторная одышка). Кроме того, при хронической дыхательной недостаточности все показатели спирометрии в различной степени снижены.
- Эхокардиография необходима в том случае, когда необходимо подтвердить диагноз легочное сердце. УЗИ сердца выявляет расширение и гипертрофию (увеличение объема мышечного слоя) правого желудочка сердца, а также увеличение давления в малом кругу кровообращения.
- Исследование газового состава крови используют, главным образом, для того чтобы определить степень насыщения кислородом артериальной крови. Кроме того, метод позволяет узнать парциальное давление (давление одного из газов в смеси) как кислорода, так и углекислого газа.
Лечение дыхательной недостаточности при повышенном гемоглобине
Лечение хронической дыхательной недостаточности сводится к лечению первопричины и проведению общих мероприятий. К последним относят вибрационный массаж грудной клетки (
способствует отхождению мокроты и бронхиальной слизи), препаратов разжижающих мокроту (
амброксол, ацетилцистеин, бромгексин, карбоцистеин и др.), а также использование оксигенотерапии (
вдыхание воздуха с повышенной концентрацией кислорода).
Лечение хронической обструктивной болезни (
ХОБЛ) направлено на уменьшение выраженности симптомов данной патологии, а также снижение риска возникновения различных осложнений. Наибольшим терапевтическим эффектом обладают бронхолитики. Данные препараты (
сальбутамол, фенотерол и др.) снимают спазм гладкой мускулатуры бронхов и, тем самым, облегчают дыхание, улучшая процесс газообмена. Немаловажное значение в лечении обострений хронической обструктивной болезни имеют глюкокортикоиды (
будесонид, флутиказона пропионат), которые используют в сочетании с бронхолитиками. Глюкокортикоиды представляют собой стероидные гормоны, которые обладают выраженным противовоспалительным действием.
Так как легочное сердце, по сути, является следствием некоторых заболеваний дыхательной и сердечно-сосудистой системы (
бронхиальная астма, тромбоэмболия легочной артерии, ХОБЛ), то необходимо как можно раньше диагностировать и начать лечение первопричины. Помимо этого, также проводят симптоматическое лечение (
для уменьшения выраженности симптомов заболевания) с использованием бронхолитиков (
сальбутамол, фенотерол), блокаторов кальциевых каналов (
нифедипин), нитратов (
нитроглицерин), антагонистов рецепторов эндотелина (
бозентан) и других препаратов (
в зависимости от клинических проявлений).
Специфического лечения фиброза легких на сегодняшний день не существует. Чтобы остановить прогрессирование данной патологии прибегают к использованию антифиброзных лекарственных средств (
колхицин). Эти препараты тормозят замещение легочной ткани на соединительную. Кроме того, используются глюкокортикоиды (
преднизолон) и цитостатики (
азатиоприн). В том случае, когда на фоне фиброза легкого усугубляется течение дыхательной недостаточности нередко прибегают к трансплантации легких.
Повышенный гемоглобин при заболеваниях почек
![]()
Одной из причин повышения уровня гемоглобина могут выступать различные заболевания почек. При повреждении почечной ткани, а также при стенозе почечных сосудов (
сужение просвета почечных артерий) рефлекторно происходит увеличение выработки почечного гормона эритропоэтина. Данный гормон оказывает стимулирующее действие на эритропоэз, в результате чего костный мозг усиливает синтез красных кровяных телец. В свою очередь, в селезенке, печени, а также в лимфоузлах происходит усиленная выработка гемоглобина.
Гемоглобин может повышаться на фоне следующих почечных патологий: - Киста почки – доброкачественное образование, которое представляет собой полость, которая наполнена жидкостью. Данная полость может достигать 10 и более сантиметров в диаметре и, тем самым, сильно сдавливать не только сосуды и ткани самой почки, но также и окружающие ткани и органы. Существует два типа кисты почек – простая или солитарная (киста имеет одну полость) и сложная киста (имеет в своем составе более двух камер). Главной причиной возникновения кисты почки является локальное нарушение оттока мочи на уровне одного из почечных канальцев. Основными симптомами патологии являются боль или дискомфорт в пояснице, повышение артериального давления (преимущественно повышается диастолическое давление), а также наличие крови в моче (гематурия).
- Стеноз почечных артерий представляет собой такое патологическое состояние, при котором происходит сужение одной или сразу нескольких артерий почек. Самой частой причиной стеноза почечных артерий является отложение на внутренней поверхности сосудов атеросклеротических бляшек (атеросклероз сосудов). Данная патология проявляется повышением артериального давления и уменьшением поступления артериальной крови к тканям почки (ишемия). Стоит отметить, что повышение артериального давление, вызванное различными почечными патологиями, довольно плохо поддается лечению.
- Отторжение почечного трансплантата характеризуется появлением целого комплекса клинических и иммунологических реакций, возникающих при несовместимости тканей пересаженной почки и организмом реципиента. Отторжение может быть сверхострым и развиться в течение нескольких минут, в то время как при хроническом отторжении почечного трансплантата требуются недели или месяцы. Для отторжения почечного трансплантата характерно появление таких симптомов как лихорадка, повышение артериального давления, уменьшение выделения мочи (снижение диуреза). Кроме того, в моче обнаруживаются протеины, форменные элементы крови, а также увеличивается уровень продуктов азотистого обмена (мочевина, креатин, креатинин).
- Гидронефроз представляет собой прогрессирующее расширение почечных чашечек и лоханок (воронкообразные образования, которые соединяют почку и мочеточник), которое возникает на фоне нарушения оттока мочи. В свою очередь, нарушение оттока мочи может появляться на фоне мочекаменной болезни, из-за сдавливания мочевыделительных путей опухолью или при их повреждении. Для гидронефроза характерна боль в животе (различной выраженности), появление в моче крови, а также наличие увеличенной почки, которую можно прощупать при пальпации живота.
Диагностика заболеваний почек при повышенном гемоглобине
К повышению гемоглобина способно привести лишь некоторое ограниченное число заболеваний почек. Диагностикой почечных патологий занимается врач-нефролог или уролог. Сбор анамнеза (
вся возможная информация о болезни) включает в себя выявление всех симптомов болезни как субъективных, так и объективных.
Общие симптомы для различных почечных патологий
| Симптомы | Механизм возникновения |
Повышенное артериальное давление
(гипертония) | Повышение артериального давления характерно для многих заболеваний почек. Так, например, на фоне стеноза почечных артерий наблюдается снижение притока крови к почкам, что приводит к задержке воды и натрия в организме. В свою очередь, увеличение объема циркулирующей крови способствует нарастанию артериального давления. Кроме того, участок почки, который плохо кровоснабжается (ишемия почечной ткани), выделяет большое количество ренина, который посредством сложного механизма (активация ангиотензина, а затем альдостерона) приводит к спазму артерий и еще больше усугубляет гипертонию. |
| Боль в пояснице | В составе почечной капсулы, а также в сосудах почки расположено большое количество болевых окончаний. Любое перерастяжение или сдавливание капсулы или сосудов способно вызывать болевой синдром. Стоит отметить, что чем сильнее механическое воздействие на ткани, тем более выраженной становится боль в пояснице. |
Наличие крови в моче
(гематурия) | В норме высокомолекулярные вещества, такие как белок, а также эритроциты не способны проходить через мембрану нефронов (структурно-функциональная единица почки). На фоне различных почечных заболеваний целостность мембраны нефронов могут повреждаться и в мочу могут попадать даже довольно крупные белковые молекулы и форменные элементы крови (в том числе и эритроциты). Стоит отличать микрогематурию, когда эритроциты в моче можно обнаружить лишь с помощью микроскопа и макрогематурию (обнаружение крови в моче невооруженным глазом). |
Для того чтобы подтвердить наличие того или иного заболевания почек, необходимо провести целый ряд диагностический манипуляций.
Для диагностики почечных патологий используют следующие лабораторные и функциональные методы исследования: - Общий анализ мочи является обязательным методом лабораторного исследования, который проводят при абсолютно всех патологиях мочевыделительной системы. Так, например, при гидронефрозе в моче обнаруживают белок и эритроциты, а при отторжении почечного трансплантата – лимфоциты (клетки иммунной системы), белки, а также почечные цилиндры, что говорит о разрушении почечных клубочков. При некоторых заболеваниях отток мочи в значительной степени нарушается, что приводит к снижению выделения мочи.
- Ультразвуковое исследование почки является довольно простым и распространенным методом диагностики, который, однако позволяет косвенно подтвердить наличие той или иной почечной патологии (позволяет выявить кисту, подтвердить наличие гидронефроза, стеноза почечных артерий или отторжения почечного трансплантата). При стенозе почечных артерий УЗИ выявляет равномерное уменьшение размера почки, связанное с ишемией почечной ткани (недостаточный приток артериальной крови). Для гидронефроза характерно увеличение почечных чашечек и лоханок. В случае отторжения почечного трансплантата данный метод выявляет умеренное увеличение трансплантата в размере. В свою очередь, при таком заболевании как киста почки, ультразвуковое исследование позволяет определить форму кисты, а также узнать количество полостных образований.
- Артериография почки используется для оценки состояния сосудов (артерий) почки. Данный метод крайне информативен в диагностике стеноза почечных артерий, а также в том случае, когда есть подозрение на сдавливание почечных артерий кистой или любым другим объемным образованием. Артериография почки позволяет локализовать и определить степень сдавливания сосуда или сосудов.
- Рентгеноконтрастное исследование почек позволяет исследовать мочевыделительные пути. Для этого перед процедурой пациенту внутривенно вводят особое контрастное вещество, которое позволяет визуализировать и дать оценку проходимости мочевыводящих путей.
- Компьютерная томография почек является высокоинформативным методом, способным обнаружить различные объемные образования (киста, опухоль), камни в почках, изменения на уровне сосудов, а также изменения воспалительной природы.
Лечение заболеваний почек при повышенном гемоглобине
Наличие той или иной почечной патологии предполагает использование разных тактик и способов лечения. В учет берется степень тяжести заболевания, наличие сопутствующих патологий, возраст и общее состояние пациента.
Гидронефроз является показанием для немедленной госпитализации и хирургического лечения с целью обеспечить отток скопившейся мочи в почке. Для этого проводят чрескожную пункционную нефростомию. В ходе данной операции врач прокалывает почечную лоханку с помощью специальной иглы, а затем полученное отверстие расширяется до необходимых размеров. Отток мочи производят с помощью специального катетера. В дальнейшем необходимо как можно скорее выявить и начать лечить то заболевание, которое привело к гидронефрозу (
мочекаменная болезнь, аденома простаты, стриктура уретры).
Лечение кисты почки может быть консервативным или хирургическим. Медикаментозное лечение используют лишь в том случае, когда полостное образование в почке не вызывает проблем с оттоком мочи и не сдавливает почечные сосуды. В противном случае прибегают к хирургической операции. Существуют два основных способа хирургического лечения. Первый способ подразумевает более щадящую операцию, в ходе которой с помощью иглы из полости кисты откачивают всю жидкость, а затем вводят особое вещество (
имеет склерозирующее действие), которое вызывает заращение стенок кисты. Второй способ предполагает проведение стандартной операции с более широким доступом к почке. В этом случае врач может не только удалить саму кисту, но также и при необходимости выполнить частичную резекцию почки или нефрэктомию (
полное удаление почки).
Лечение отторжения почечного трансплантата предполагает комплексный подход. В основе данной терапии лежит подавление иммунной системы, что позволяет затормозить и даже остановить процесс отторжения.
Лечение отторжения подразумевает использование следующих лекарственных средств: - Глюкокортикоиды представляют собой группу медикаментов, которые в значительной степени подавляют иммунную систему. Это приводит к тому, что иммунный ответ на наличие в организме чужеродного объекта (почечный трансплантат) становится не столько выраженным. Чаще всего используют преднизолон. Дозировка препарата подбирается лечащим врачом исходя из формы и тяжести патологического процесса.
- Иммунодепрессанты подавляют цитотоксические Т-лимфоциты, которые связываются с чужеродными тканями и приводят к повреждению последних. На текущий момент широкое распространение нашел такой препарат как циклоспорин. Также сходным действием обладает такролимус.
- Антитимоцитарный, а также антилимфоцитарный иммуноглобулины используют для разрушения цитотоксических лимфоцитов. Стоит отметить, что данные иммуноглобулины (антитела) используются как до операции по пересадке имплантата, так и после.
Стеноз почечных артерий лечится хирургическим способом. На сегодняшний день широко используются два типа операции – стентирование и баллонная дилатация артерий. Оба вида хирургических манипуляций являются малоинвазивными (
менее травматичны по сравнению со стандартной операцией). В первом случае к месту стеноза почечной артерии при помощи специального баллонного катетера доставляют стент, который представляет собой полую трубку, состоящую из ячеек. Данное приспособление имеет жесткую структуру, благодаря чему способно поддерживать просвет артерии. При баллонной дилатации необходимый участок сосуда расширяют с помощью специального баллона. В том случае, если стеноз почечной артерии развился на фоне атеросклероза, то тогда прибегают к шунтированию. Во время такой операции создается дополнительный путь для кровотока в обход пораженного сосуда.
Повышенный гемоглобин при онкологических заболеваниях
![]()
Как правило, при различных доброкачественных и злокачественных онкологических заболеваниях происходит снижение числа эритроцитов и гемоглобина (
анемия). Однако в редких случаях наблюдается обратная ситуация, когда опухоль непосредственно влияет на уровень эритропоэтина, вызывая его повышение. В свою очередь, данный гормон почек воздействует на костный мозг и активизирует стволовые клетки, которые дифференцируются и в дальнейшем становятся эритроцитами. Выброс в кровь эритропоэтина также повышает гемоглобин в крови.
Значение гемоглобина могут резко повышаться при следующих онкологических заболеваниях: - рак почки;
- рак печени (гепатома);
- поликистоз печени (образование множества кист в печени);
- гемангиобластома мозжечка (доброкачественная опухоль, которая возникает в кровеносных сосудов);
- миома матки (доброкачественная опухоль мышечного слоя матки);
- аденома гипофиза (доброкачественная опухоль, которая, как правило, поражает переднюю долю гипофиза);
- маскулинизирующие опухоли яичников (опухоли, при которых в больших количествах вырабатываются мужские половые гормоны);
- опухоль надпочечников.
Диагностика онкологических заболеваний при повышенном гемоглобине
Диагностикой различных опухолей занимается врач-онколог. Крайне важно выявить опухолевый процесс как можно раньше для избежания озлокачествления процесса и метастазирования (
распространения раковых клеток в другие ткани и органы). Существует различные методы диагностики, которые позволяют врачу выявить и подтвердить наличие онкологического заболевания.
Для диагностики онкологических заболеваний могут проводить следующие высокоинформативные методы лабораторного и функционального исследования: - Биопсия подразумевает удаление небольшого участка пораженной ткани или органа (биоптат) для дальнейшего изучения под микроскопом. В свою очередь, цитологическое исследование (исследование клеток) взятой на обследование ткани позволяет оценить форму, количество, размер и расположение клеток, что дает право подтвердить или опровергнуть наличие опухолевого процесса.
- Компьютерная томография (КТ) представляет собой высокоинформативный метод, который позволяет послойно изучить практически любой орган или ткань. Благодаря компьютерной томографии можно не просто подтвердить наличие опухоли, но также и определить ее локализацию, размер и форму.
- Магнитно-резонансная томография (МРТ) является еще более информативным методом, по сравнению с компьютерной томографией, однако и стоит она дороже. МРТ наиболее часто используют для обнаружения опухолей головного мозга (аденома гипофиза). При подозрении на наличие опухолевого процесса в одном из органов брюшной полости, как правило, прибегают к компьютерной томографии.
- Анализ на онкомаркеры позволяет обнаружить в крови специфические белки, которые появляются только при определенных онкологических заболеваниях. Данный метод помогает выявить на ранней стадии неоплазию (опухоль) яичников, печени и некоторых других органов, а также обнаружить присутствие метастазов в крови.
Лечение онкологических заболеваний при повышенном гемоглобине
Лечение онкологических заболеваний является сложной задачей, для решения которой требуется комплексный подход. Онколог должен учитывать стадию и тип патологического процесса, общее состояние пациента, наличие сопутствующих заболеваний, а также его возраст. В том случае, если диагностирована запущенная раковая опухоль (
проникновение раковых клеток во многие органы и ткани), то тогда прибегают к паллиативной терапии. Суть данного метода лечения заключается в поддержании функции жизненно важных органов, уменьшении выраженности различных симптомов (
в том числе боли), а также в улучшении качества жизни пациента.
Выделяют следующие методы лечения онкологических заболеваний: - Химиотерапия подразумевает использование различных противоопухолевых препаратов, которые тормозят или останавливают деление опухолевых клеток. В то же время, данные препараты воздействуют и на нормальные клетки, но в значительно меньшей степени. Для лучшего терапевтического эффекта химиопрепараты часто комбинируют между собой. Несмотря на то, что у данного метода лечения онкологических заболевания существует множество побочных эффектов (выпадение волос и поражение ногтей, угнетение функции костного мозга, нарушение работы пищеварительного тракта, печени), применение химиотерапии иногда бывает единственным способом замедлить распространение опухолевого процесса и, тем самым, продлить жизнь пациенту.
- Хирургическое удаление опухоли является наиболее радикальным и действенным способом лечения. В зависимости от размера опухоли проводят частичное или полное удаление органа. В ходе операции удаляют не только опухоль, но также и близлежащие здоровые ткани и лимфатические узлы, которые могут выступать в качестве путей для распространения опухолевых клеток по всему организму (метастазирование). Стоит отметить, что перед операцией и после нее проводят курс химиотерапии. Это позволяет повысить вероятность полного выздоровления. В некоторых случаях при прорастании опухоли в соседние органы (рак) может потребоваться паллиативная операция (частичное удаление органа).
- Радиотерапия применяется наиболее часто для лечения злокачественных опухолей. В основе метода лежит ионизирующее облучение патологической ткани (опухоли), что приводит к прекращению деления раковых клеток. Данный метод также имеет ряд побочных эффектов, из которых можно выделить выпадение волос, общую слабость, тошноту и рвоту, угнетение кроветворения.
Повышенный гемоглобин при ожогах
![]()
В некоторых случаях причиной повышения показателей гемоглобина может стать массивный ожог. В данной ситуации наблюдается повреждение эпителия и более глубоких слоев кожного покрова, что способствует выходу из поверхностных сосудов кожи наружу большого количества плазмы (
жидкая часть крови). За счет этого происходит сгущение крови (
гемоконцентрация). Хотя общий анализ крови и выявляет увеличение числа всех клеток крови (
лейкоциты, эритроциты, тромбоциты) и гемоглобина, фактически данные показатели находятся в пределах нормы (
такая картина характерна при сгущении крови).
По глубине поражения кожных покровов выделяют четыре степени ожога. Стоит отметить, что лишь ожоги второй и третей степени могут приводить к гемоконцентрации и проявляться повышением показателей гемоглобина в общем анализе крови.
Выделяют 4 степени ожогов: - Ожог 1 степени характеризуется поражением самого верхнего слоя кожи – рогового слоя эпидермиса. На месте ожога появляется покраснение, которое сочетается с невыраженным отеком. При прикосновении к месту ожога возникает боль. В течение первых пяти дней наблюдается слущивание клеток рогового слоя и полное заживление (эпителизация).
- Ожог 2 степени проявляется поражением большого количества слоев эпидермиса (вплоть до базального слоя). Помимо покраснения, отека и боли, на коже возникают пузыри с прозрачной жидкостью (серозная жидкость). Благодаря тому, что базальный слой сохранен, кожа способна в течение 7 – 10 дней полностью регенерировать (в базальном слое содержаться стволовые клетки).
- Ожог 3 степени может проходить с частичным или полным поражением дермы (второй функциональный слой кожи). В первом случае на месте ожога возникает струп (сухая корка) темного цвета, а также большие пузыри с красноватым содержимым (кровь). Кроме того, пораженная кожа становится отечной. Стоит отметить, что большинство болевых рецепторов отмирают, поэтому болевая чувствительность значительно снижается. В том случае, если некоторые участки росткового слоя кожи сохраняются, а также не возникает вторичной кожной инфекции (проникновение бактерий через поврежденную кожу), то возможна эпителизация (заживление кожного покрова без рубцов). В противном случае на месте ожога образуется рубцовая ткань.
- Ожог 4 степени характеризуется не только полным поражением кожи, но также и повреждением более глубоких тканей (соединительная ткань, мышцы, суставы, кости). Данная степень ожога проявляется обугливанием тканей.
Диагностика ожогов при повышенном гемоглобине
Диагностика ожогов является несложной задачей. Единственная сложность заключается в определении глубины поражения и площади ожоговой поверхности. Кроме того, на фоне массивных ожогов может возникнуть ожоговая болезнь. Под данным термином понимают совокупность всех симптомов и реакций человеческого организма, возникающих при обширных и глубоких термических ожогах.
Очень важно с самого начала заподозрить наличие ожоговой болезни, так как на фоне данной патологии нередко возникают серьезные осложнения (
резкое снижение объема циркулирующей крови, шок, гангрена, абсцессы, менингит, энцефалопатия), которые могут приводить к смертельному исходу.
Всего выделяют 4 стадии ожоговой болезни: - Ожоговый шок является первой стадией ожоговой болезни и в зависимости от ее тяжести может длиться от нескольких часов до 2 – 3 суток. На этой стадии характерно появление различных нарушений кровообращения на уровне капилляров (мелкие сосуды).
- Острая ожоговая токсемия начинается со 2 – 3 дня и длится, примерно, 7 – 9 дней. Для этой стадии характерно появление выраженной интоксикации (рвота, головокружение, головная боль, общая слабость, снижение аппетита) вследствие попадания в организм токсичных продуктов распада тканей.
- Период ожоговой инфекции характеризуется доминированием инфекционного процесса в клинической картине ожоговой болезни. Вследствие повреждения кожных покровов возникают благоприятные условия для проникновения различных болезнетворных микроорганизмов как в саму кожу, так и в более глубокие слои. Длительность периода ожоговой инфекции может быть разной – начиная от одной недели и заканчивая несколькими месяцами. На этом этапе крайне важно проводить периодическую хирургическую обработку ран и использовать различные антисептики и антимикробные препараты.
- Период выздоровления начинается с того момента, когда ожоговая рана начинает заживать. При глубоких ожогах регенерация ткани происходит путем грануляции с образованием грубых рубцов.
Лечение ожогов при повышенном гемоглобине
Очень важно начать оказывать помощь пострадавшему человеку или самому себе, еще до того как приедет скорая помощь. Своевременное оказание первой помощи намного облегчает дальнейший процесс лечения ожогов в стационаре, а также снижает шансы развития различных осложнений.
Первая помощь при ожогах заключается в следующем: - Устранить контакт с повреждающим фактором. На первом этапе необходимо полностью остановить воздействие повреждающего термического фактора (огонь), химического (кислота, щелочь или соли тяжелых металлов) или электрического фактора на кожный покров человека.
- Охладить кожный покров с помощью прохладной воды. Локальное воздействие холода вызывает спазм периферических сосудов, что позволяет уменьшить выраженность болевых ощущений, устранить отек и замедлить выход из сосудов жидкой части крови. Держать под холодной водой поверхность кожи, пораженную ожогом, следует не менее 20 минут и не позднее чем через 2 – 2,5 часа после контакта с повреждающим фактором (в дальнейшем данная процедура практически не эффективна). Стоит отметить, что при некоторых химических ожогах (например, воздействие на кожу алюминия) контакт с водой может только усугубить ситуацию.
- Наложить стерильную повязку на место ожога. Данная простая манипуляция позволит избежать дальнейшего контакта пораженной кожи с окружающей средой и позволит существенно снизить вероятность ее инфицирования. Стерильной повязкой может выступать как обычная повязка из марли, так и чистый носовой платок. При наложении повязки крайне важно не сильно сдавливать окружающие ткани, так как это приведет к усилению отека и боли. Также не рекомендуется очищать ожоговые раны в том случае, когда под рукой нет материала для перевязки.
- Прием обезболивающих лекарств является неотъемлемой частью оказания первой помощи при массивных или глубоких ожогах. Могут быть использованы такие анальгетики как парацетамол, ибупрофен, анальгин, диклофенак.
На госпитальном этапе проводят комплексное лечение, которое зависит от степени тяжести и обширности ожогов. Важно с самого начала следить за артериальным давлением и объемом циркулирующей крови. Резкое падение данных показателей приводит к шоковому состоянию – самому грозному осложнению, которое способно в считанные минуты унести жизнь пациента.
В лечении ожогов используют: - Антимикробные препараты подавляют рост и деление болезнетворных бактерий, проникнувших внутрь организма через ожоговые поверхности. Чаще всего используют препараты широкого спектра действия (эритромицин, тетрациклин, левомицетин), которые эффективны в отношении многих видов микроорганизмов.
- Анальгетики помогают устранить боль. Могут применяться как обычные обезболивающие (анальгин, парацетамол), так и наркотические анальгетики (фентанил, дроперидол, кетамин).
- Инфузионная терапия необходима для стабилизации гемодинамики (кровяного давления) и нормализации объема циркулирующей крови. Посредством капельниц в организм вводят кристаллоидные и коллоидные растворы, которые, по сути, возмещают потерянную плазму в кровяном русле. Кроме 40% раствора глюкозы также используют растворы, корректирующие кислотно-щелочное равновесие, препараты нормализующие работу сердца (сердечные гликозиды) и т. д.
В случае необходимости проводят хирургическое лечение. Некротизированные (
нежизнеспособные) ткани удаляют, а на месте ожоговой поверхности проводят кожную пластику (
восстановление кожного участка).
![]()
Каковы причины повышенного уровня гемоглобина у ребенка?
Стоит отметить, что показатели гемоглобина у новорожденных детей могут достигать значений 200 – 225 грамм на литр (
является нормой), в то время как у взрослых верхнее значение данного показателя не должно превышать 170 г/л. В дальнейшем уровень гемоглобина у ребенка постепенно снижается.
Повышение гемоглобина в крови ребенка может свидетельствовать о различных заболеваниях или патологических состояниях. Вне зависимости от причины возникновения при выявлении повышенного уровня гемоглобина необходимо в обязательном порядке проконсультироваться с врачом-педиатром.
Причинами повышения гемоглобина у ребенка могут быть: - Обезвоживание организма – самая частая причина повышения уровня гемоглобина. Данное состояние особенно часто возникает при различных кишечных инфекциях, которые сопровождаются диареей. На фоне диареи организм ребенка теряет большое количество жидкости, что приводит к сгущению крови (гемоконцентрация). Именно на фоне гемоконцентрации показатели гемоглобина могут значительно повышаться.
- Врожденные пороки сердца нередко приводят к сердечной недостаточности. Данное патологическое состояние проявляется тем, что органы и ткани получают кислород и питательные вещества в недостаточном количестве. Снижение концентрации кислорода в крови (гипоксия) улавливается на уровне почек. Для компенсации гипоксии почками вырабатывается гормон эритропоэтин. Именно благодаря эритропоэтину происходит повышение уровня гемоглобина и количества эритроцитов в крови, что позволяет в определенной степени компенсировать ишемию тканей (уменьшение кровоснабжения).
- Эритремия представляет собой хроническое онкологическое заболевание кроветворной системы, для которого характерно повышение уровня гемоглобина и лейкоцитов, тромбоцитов и эритроцитов. Данная патология возникает из-за малигнизации (злокачественное перерождение) стволовых клеток, расположенных в костном мозге.
- Онкологические заболевания, такие как рак почки или рак печени, также могут приводить к повышению уровня гемоглобина. Данные злокачественные онкологические заболевания вызывают повышение уровня гемоглобина и красных кровяных телец посредством повешения выброса гормона эритропоэтина почками.
Какие продукты способны повышать гемоглобин?
![]()
В некоторых случаях повышение гемоглобина может быть вызвано приемом в пищу большого количества продуктов, содержащих железо. Именно накопление железа в организме способствует повышению синтеза белка гемоглобина (
транспортный белок, который переносит кислород и углекислый газ). Железо, содержащееся в продуктах животного происхождения, усваивается значительно лучше, чем в растительной пище.
Продукты, содержащие большое количество железа
| Продукты растительного происхождения | Продукты животного происхождения |
| Бобовые (фасоль, горох) | Сыр |
| Грибы | Печень (говяжья, свиная) |
| Лесные орехи | Почки |
| Сухофрукты (курага, сушеный чернослив, сушеная груша) | Мясо (кролик, индейка, телятина, говядина) |
| Халва | Скумбрия |
| Овсяные хлопья | |
| Морская капуста | |
| Фисташки | |
| Яблоки | |
Пациентам, у которых обнаружен повышенный гемоглобин, стоит избегать употребления в пищу большого количества вышеупомянутых продуктов
питания. В свою очередь, данные продукты должны входить в основной рацион тех людей, у которых диагностировали анемию (
снижение гемоглобина).
Почему гемоглобин повышается при стрессе?
В основе стрессовых ситуаций лежат различные сложные процессы и реакции. На первом этапе (
стадия тревоги) происходит выброс в кровь большого количества адреналина и норадреналина, которые мобилизуют весь организм. Данные гормоны вызывают активацию симпатической нервной системы, что, в свою очередь, проявляется
тахикардией (
увеличение числа сердечных сокращений), артериальной гипертонией (
повышение давления), тахипноэ (
учащенное дыхание), усилением распада гликогена (
гликоген и глюкоза используются в качестве энергии). На данной стадии организм испытывает потребность в большом количестве кислорода и питательных веществах, так как все системы органов работают на предельных возможностях. Частые стрессовые ситуации запускают адаптивные процессы, направленные на увеличение числа эритроцитов, а также гемоглобина, который мог бы в большем количестве доставлять кислород к клеткам организма.
Стоит отметить, что повышение гемоглобина могут вызывать различные стрессовые факторы (
инфекции, травмы, неблагоприятный климат, психические нагрузки), однако чаще всего данный показатель общего анализа крови повышается после физических перегрузок. Именно поэтому у спортсменов или людей, занимающихся тяжелым физическим трудом, нередко выявляют повышенный гемоглобин. Это связывают с тем, что при недостаточном поступлении кислорода к тканям на уровне почек происходит повышение выброса гормона эритропоэтина. Данный гормон воздействует на костный мозг, что приводит к увеличению числа красных кровяных телец (
эритроциты). В свою очередь, в печени, лимфатических узлах и селезенке происходит усиленный синтез гемоглобина. Данные адаптивные процессы помогают организму компенсировать нехватку кислорода, который крайне необходим во время физической деятельности.
Какие лекарственные препараты приводят к повышению уровня гемоглобина?
![]()
Для лечения и профилактики малокровия (
анемия) широко применяются различные лекарственные средства, которые содержат железо. Данные препараты способствуют восстановлению и накоплению железа в организме, которое необходимо для образования гемоглобина.
Наиболее часто используют следующие препараты, содержащие железо: - Сорбифер Дурулес – препарат, выпускаемый в форме капсул, который содержит 100 миллиграмм железа. Благодаря особой технологии (Дурулес) ионы железа высвобождаются не сразу, а постепенно, что позволяет повысить биодоступность препарата (степень усвояемости препарата организмом).
- Актиферрин композитум содержит не только железо (сульфат железа), но также и фолиевую кислоту, которая участвует в образовании гемоглобина. Препарат выпускается в форме капсул.
- Тотема также является комбинированным препаратом, который содержит железо (глюконат железа) и некоторые другие микроэлементы (медь, марганец). Тотема представляет собой темно-коричневый раствор, который выпускается в ампулах.
- Мальтофер представляет собой лекарственное средство, содержащее гидроксид железа. Лекарственное средство выпускается в форме таблеток.
Необходимо отметить, что бесконтрольный прием препаратов железа способен привести к эритроцитозу (
повышение содержания эритроцитов в крови), повышению гемоглобина и некоторым другим нежелательным последствиям. Именно поэтому при использовании данных лекарственных средств необходимо периодически сдавать общий анализ крови. При выявлении каких-либо отклонений в клиническом анализе крови врач поможет быстро скорректировать лечение и избежать осложнений.