Содержание статьи:
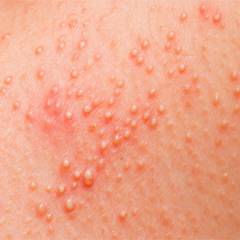 Пиодермия является гнойным поражением кожи, которое возникает вследствие внедрения в кожный покров разных болезнетворных бактерий. Пиодермия может возникать на фоне различных заболеваний кожи, которые сопровождаются сильным зудом. В некоторых случаях гнойное поражение кожи может приводить к серьезным последствиям и осложнениям.
Пиодермия является гнойным поражением кожи, которое возникает вследствие внедрения в кожный покров разных болезнетворных бактерий. Пиодермия может возникать на фоне различных заболеваний кожи, которые сопровождаются сильным зудом. В некоторых случаях гнойное поражение кожи может приводить к серьезным последствиям и осложнениям.Согласно статистике пиодермия занимает одно из первых мест среди всех заболеваний кожи. В абсолютном большинстве случаев пиодермия вызывается гноеродными (пиогенными) бактериями. Главными представителями данной группы являются стафилококки и стрептококки. Данные бактерии являются нормальными обитателям кожных покровов, но при местном снижении барьерных свойств кожи, способны проникать в нее и вызывать гнойное поражение.
Необходимо отметить, что при пиодермии помимо кожи могут поражаться волосяные луковицы, сальные железы, потовые железы и подкожно-жировая клетчатка.
Интересные факты
- Ссадины, порезы, расчесы кожи могут создать входные ворота для внедрения инфекции.
- Нередко кожный покров способны поражать сразу несколько видов гноеродных микроорганизмов.
- Ведущую роль в возникновении пиодермии играют стафилококки.
- Пиодермии возникают чаще у детей, чем у взрослых.
- Причиной пиодермии может стать генетическая предрасположенность.
- Пиодермия может быть вызвана длительным психоэмоциональным истощением организма.
Строение кожи
 Кожа является защитным барьером организма, который каждую секунду контактирует с внешней средой. Кожа является самым большим органом человеческого организма. В среднем, площадь поверхности кожного покрова достигает 1,5 - 2 квадратных метров.
Кожа является защитным барьером организма, который каждую секунду контактирует с внешней средой. Кожа является самым большим органом человеческого организма. В среднем, площадь поверхности кожного покрова достигает 1,5 - 2 квадратных метров.Кожа выполняет целый ряд важных функций. Кожный покров защищает ткани и органы от воздействия разных факторов агрессии. Здоровая кожа является непроницаемой для многих болезнетворных микроорганизмов. Под воздействием солнечных ультрафиолетовых лучей в коже происходит синтез витамина Д, который предотвращает развитие рахита и участвует в регуляции обмена некоторых макроэлементов в организме человека (фосфор и кальций). Кожный покров принимает участие в поддержании водно-солевого обмена, а также в терморегуляционном процессе.
Необходимо отметить, что кожный покров человеческого организма является постоянным местом обитания множества условно-патогенных микроорганизмов. Эти микроорганизмы не могут навредить здоровому человеку. В случае если происходит местное снижение иммунитета кожного покрова, то создаются благоприятные условия для внедрения в кожу гноеродных бактерий.
Кожа состоит из следующих функциональных слоев:
- эпидермис;
- дерма;
- подкожно-жировая клетчатка.
Эпидермис
Необходимо различать два типа кожи – толстый и тонкий. Толстый тип кожи является очень прочным, способен выдерживать существенные механические воздействия и покрывает лишь некоторые участки тела (подошвы и ладони). Тонкий тип кожи имеет в своем составе меньшее количество функциональных слоев и клеток и покрывает все остальное тело. Стоит отметить, что именно в тонком типе кожи расположено множество сальных желез и волосяных луковиц.Эпидермис выполняет множество разных функций. В поверхностном слое кожи образуется особый пигмент - меланин. Этот пигмент защищает организм человека от чрезмерного воздействия солнечной радиации (ультрафиолетовые лучи). В эпидермисе вырабатываются специальные клетки иммунитета (лимфокины).
Эпидермис состоит из пяти функциональных слоев:
- Роговой слой расположен наиболее поверхностно. Самый массивный роговой слой находится на подошвах ног и ладонях, а самый тонкий роговой слой - на лице и веках. Основными клетками данного слоя являются кератиноциты (эпителиоциты). Эти клетки вырабатывают белок кератин, который участвует в нормальном процессе ороговения. Между главными клетками рогового слоя расположено цементирующее вещество, которое придает особую прочность данному слою.
- Блестящий слой представлен одним или двумя рядами плоских кератиноцитов, которые лишены ядра. Необходимо отметить, что в тонкой коже блестящий слой практически отсутствует.
- Зернистый слой состоит из немногочисленных рядов клеток, которые располагаются практически параллельно направлению кожи. Зернистый слой обладает влагостойкостью, что не позволяет различным жидкостям проникать в более глубокие слои эпидермиса.
- Шиповатый слой состоит из множества кератиноцитов, которые имеют шиповатую форму. Кератиноциты данного слоя тесно прилегают друг к другу за счет шиповатых выпячиваний, которые придают данному слою прочность.
- Базальный слой залегает наиболее глубоко из всех функциональных слоев эпидермиса. Он состоит из постоянно делящихся кератиноцитов и обеспечивает процесс обновления кожного покрова. Базальный слой прилегает непосредственно к базальной мембране. Данная мембрана играет важную роль в процессе регенерации кожи, а также принимает участие в обменных процессах.
Дерма
Дерма, или собственно кожа, по сравнению с эпидермисом представляет собой более массивный функциональный слой. В собственно коже условно различают два слоя. Каждый из этих слоев состоит из большого числа соединительнотканных тяжей, которые выдерживают значительные механические воздействия по типу растяжения. В дерме расположена сеть мельчайших сосудов (капилляров), питающих не только собственно кожу, но и эпидермис. Данный процесс возможен за счет диффузии, при которой питательные вещества могут достигать клеток эпидермиса. Необходимо отметить, что в дерме расположены многочисленные нервные окончания (рецепторы), которые участвуют в восприятии тактильных, болевых и температурных ощущений.В дерме можно разделить на два функциональных слоя:
- Сосочковый слой расположен наиболее поверхностно. Он состоит из соединительной ткани, которая достигает эпидермиса в виде своеобразных сосочков. Сосочковый слой хорошо развит в толстом типе кожи и относительно слабо в тонкой коже. Сосочковый слой обладает прочностью за счет плотно прилегающих друг к другу соединительнотканных тяжей (коллаген) и эластичностью за счет белка эластина. Необходимо отметить, что сосочковый слой непосредственно определяет кожный рисунок на складках и бороздках ладоней и стоп.
- Сетчатый слой, который располагается более глубоко, имеет в своем составе прочные соединительнотканные тяжи, которые переплетаясь образуют некое подобие сети. Сетчатый слой дермы, благодаря большому количеству коллагеновых волокон (коллаген отвечает за прочность тканей), способен выдерживать очень большие механические нагрузки.
Подкожно-жировая клетчатка
Подкожно-жировая клетчатка обладает некоторой подвижностью по отношению к дерме. Основными клетками подкожно-жировой клетчатки являются адипоциты (липоциты). Адипоциты способны запасать воду и некоторые питательные вещества, а потом при необходимости транспортировать их туда, где это необходимо. Жировая ткань не дает теплу покидать организм (процесс терморегуляции).Придатки кожи
Придатками кожи называют производные кожного покрова, которые развиваются из эпидермиса. К придаткам кожи можно отнести сальные, потовые, молочные железы, волосы и ногти.При пиодермии поражается кожа и некоторые ее придатки:
- волосы;
- сальные железы;
- потовые железы;
- ногти.
Волосы, как и кожа, является частью защитного покрова организма человека. Каждый волос состоит из стержня и луковицы. Стержень является видимой частью волоса, а луковица залегает под кожей на определенной глубине. Стержень волоса является сложной структурой и состоит из трех частей.
- Сердцевина (мозговое вещество) стержня волоса состоит из многочисленных кератиноцитов. Кератиноциты придают прочность волосам и защищают их от механического повреждения. Мозговое вещество за счет специальных структур принимает участие в процессе транспортирования питательных веществ и воды вглубь луковицы волоса.
- Корковый слой состоит из уже ороговевших клеток (кератиноциты, которые потеряли свое ядро). Главные клетки коркового слоя имеют вытянутую форму и придают эластичность и прочность всему волосу. В корковом веществе располагается пигмент меланин, который в зависимости от типа придает волосам определенный цвет.
- Наружный слой волоса состоит из мелких клеток, которые по форме напоминают чешуйки. Клетки наружного слоя волоса, накладываясь друг на друга, выполняют защитную функцию. Если чешуйчатые клетки повреждаются, то волос теряет свой блеск, становится очень хрупким и, в конечном счете, выпадает.
Сальные железы
Сальные железы вырабатывают кожное сало, которое обладает антисептическими свойствами (подавляют рост микроорганизмов), а также способствует удержанию влаги в эпидермисе. Расположены данные железы практически по всему телу (исключение составляет кожа ладоней и стоп). Кожное сало, помимо прочего, необходимо для смазывания кожи и волос. Сальные железы в течение дня способны выработать, в среднем, 18 - 20 грамм кожного сала. Количество вырабатываемого кожного сала зависит от работы эндокринной системы. Сальные железы чаще всего располагаются в непосредственной близости от волосяных луковиц.
Потовые железы
Потовые железы участвуют в терморегуляции и защищают организм человека от перегревания. Потовые железы за сутки выделяют примерно пол-литра пота. Пот представляет собой воду и небольшое количество органических и неорганических веществ. Стоит отметить, что у женщин потовых желез меньше, чем у мужчин. Самое большое количество потовых желез расположено на коже ладоней. Процесс потоотделения напрямую зависит от микроклиматических условий.
Ногти
Ногти необходимы для защиты тыльных поверхностей фаланг пальцев на руках и ногах, так как под ними расположено большое количество нервных окончаний. Ноготь, по сути дела, состоит из роговой пластинки, расположенной на ногтевом ложе. Данная пластинка состоит из белка кератина, который придает ногтю значительную прочность. Ноготь состоит из тела, корня и свободного края.
Свойства возбудителей пиодермии
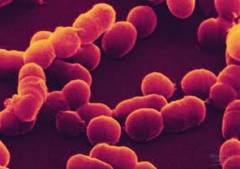 Кожа является открытой динамической системой, которая колонизирована большим количеством микроорганизмов. Некоторые из них не представляют опасности для здорового человека (условно-патогенные микроорганизмы), а другие способны вызывать серьезные заболевания у здоровых людей (патогенные микроорганизмы).
Кожа является открытой динамической системой, которая колонизирована большим количеством микроорганизмов. Некоторые из них не представляют опасности для здорового человека (условно-патогенные микроорганизмы), а другие способны вызывать серьезные заболевания у здоровых людей (патогенные микроорганизмы).Возбудителями пиодермии являются следующие бактерии:
- стафилококки;
- стрептококки.
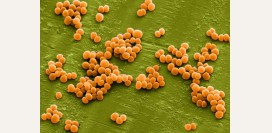
Стафилококки
Стафилококки являются представителями нормальной микрофлоры кожи (среда обитания). Стафилококки способны колонизировать практически всю кожу. Чаще всего в большом количестве их можно найти в кожных складках, под ногтями, а также на некоторых слизистых оболочках.Именно стафилококки играют ведущую роль в развитии пиодермии. Согласно статистике у больных пиодермией их находят в 30 – 80% случаев. Существует около 20 видов стафилококков, из которых наибольшее значение в контексте пиодермии имеют золотистый стафилококк, сапрофитный стафилококк и эпидермальный стафилококк.
Стафилококки представляют собой неподвижные бактерии правильной шарообразной формы. Данные микроорганизмы являются не особо требовательными бактериями. Они могут расти как в среде, где содержится кислород, так и в среде, где он отсутствует. Стафилококки обладают различными механизмами, которые помогают им проникать в кожу и приводить к гнойно-воспалительному процессу (факторы патогенности).
У стафилококков выделяют следующие факторы патогенности:
- адгезины;
- протеин А;
- капсула;
- ферменты;
- токсины.
Адгезины являются белками поверхностного слоя стафилококков, которые участвуют в процессе прикрепления бактерий к межклеточному веществу кожного покрова (в эпидермисе и дерме). Скорость прикрепления зависит от степени гидрофобности адгезинов (адгезины избегают контакта с молекулами воды). Чем выше гидрофобность, тем больше вероятность прикрепления стафилококков. Также адгезины способны связываться с некоторыми внеклеточными структурами (фибронектин) и улучшать процесс прикрепления (адгезия).
Протеин А
Протеин А (агглютиноген А) принимает участие в прикреплении стафилококков к кожному покрову. Протеин А способен подавлять иммунный ответ (попадание бактерий в организм приводит к активации иммунной системы) организма на внедрение бактерий и тем самым приводить к гнойному поражению кожного покрова (свойство суперантигена). Также данный белок приводит к локальным и системным аллергическим реакциям. Одной из таких реакций является анафилактический шок. Данное состояние особо опасно из-за стремительного падения артериального давления (коллапс), что может послужить причиной смертельного исхода.
Капсула
Капсула является самой внешней оболочкой стафилококка. Она защищает бактерию от нейтрализации клетками иммунной системы, а также принимает участие в процессе прикрепления бактерии в эпидермисе и дерме. Капсула повышает степень заразности бактерии (вирулентность). Капсула стафилококка может маскировать протеин А.
Ферменты
В процессе жизнедеятельности стафилококки вырабатывают различные ферменты, которые повышают их выживаемость. Данные ферменты способствуют процессу проникновения и распространения внутри организма (факторы «защиты и агрессии»).
- Липаза представляет собой фермент, который способен расщеплять жиры, входящие в состав кожного сала. Липаза в значительной мере облегчает процесс проникновения стафилококка в кожу, сальные и потовые железы.
- Гиалуронидаза может расщеплять сложные углеводы, входящие в состав межклеточного вещества дермы. Данный фермент способен увеличивать проницаемость тканей и клеток, что повышает вероятность проникновения в кожу стафилококковой инфекции.
- Стафилококковая протеиназа способна расщеплять связи между белками. Протеиназа может нейтрализовывать некоторые антитела (молекулы, которые распознают и уничтожают вредоносные вещества) и тем самым подавлять иммунный ответ.
- Плазмокоагулаза является основным ферментом стафилококка. Плазмокоагулаза обладает способностью обволакивать бактерию в особо прочную пленку из белка фибрина (фибрин участвует в свертывании крови). Данная пленка представляет собой дополнительную капсулу, которая защищает бактерию.
Токсины являются продуктами жизнедеятельности стафилококков, которые способны вызывать иммунный ответ. Токсины представляют собой ядовитые вещества, которые способны повреждать клетки кожного покрова и других тканей человеческого организма. У стафилококков обнаружен целый ряд токсинов, способных вызывать разные патологические изменения в организме.
- α-токсин является одним из основных токсинов и встречается практически у всех болезнетворных стафилококков. При взаимодействии с клетками кожи α-токсин способен приводить к их повреждению, а в дальнейшем и разрушать клетки. В дерме α-токсин способен связываться с клетками соединительной ткани.
- β-токсин (сфингомиелиназа) обнаруживается у четверти всех стафилококков. Данные токсин обладает свойством разрушать красные кровяные тельца (эритроциты). При понижении температуры сфингомиелиназа становится наиболее активной.
- Эксфолиативные токсины выявляются примерно в 4% случаев. Эксфолиативные токсины способны разрушать межклеточные мостики в зернистом слое эпидермиса, а также приводить к отторжению рогового слоя. Данные токсины могут действовать как локально (только на кожу), так и системно (на весь организм).
Стрептококки
Стрептококки, так же как и стафилококки, имеют правильную сферическую форму. Располагаются стрептококки в виде цепочки различной длины. Стрептококки способны длительное время сохраняться в пыли, а также на различных предметах домашнего обихода. Также стрептококки хорошо переносят низкие температуры.Согласно статистике у больных пиодермией стрептококк выделяют примерно в 10% случаев. Пиодермия может быть вызвана тремя типами стрептококков – гемолитическим стрептококком, зеленящим стрептококком и негемолитическим стрептококком. Именно гемолитический стрептококк наиболее часто вызывает пиодермию по сравнению с другими видами стрептококков.
У стрептококков выделяют следующие факторы патогенности:
- Токсины стрептококков способны повреждать клеточные мембраны (цитотоксическое действие). Также токсины могут подавлять иммунный ответ человеческого организма (иммунодепрессивное действие) и поражать не только кожный покров, но и другие ткани и органы.
- Белок М является главным фактором вирулентности, который отвечает за степень заразности стрептококков. Данный белок подавляет иммунный ответ организма за счет маскировки различных компонентов клеточной стенки стрептококка.
- Ферменты стрептококков очень схожи с ферментами стафилококков. Данные белковые молекулы повышают выживаемость бактерий и способствуют проникновению стрептококков в кожу.
Причины пиодермии
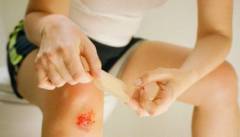 Стафилококки и некоторые стрептококки являются постоянными обитателями кожи человека. Каждый человек в течение своей жизни является временным или постоянным носителем данных бактерий. В основном именно стафилококк приводит к развитию пиодермии. В некоторых случаях происходит смешанное инфицирование разными видами возбудителей.
Стафилококки и некоторые стрептококки являются постоянными обитателями кожи человека. Каждый человек в течение своей жизни является временным или постоянным носителем данных бактерий. В основном именно стафилококк приводит к развитию пиодермии. В некоторых случаях происходит смешанное инфицирование разными видами возбудителей.Можно выделить два типа факторов, которые способствуют развитию пиодермии:
- внутренние факторы;
- внешние факторы.
Внутренние факторы
Общее состояние организма играет большую роль в развитии пиодермии. Снижение местного иммунитета, наличие сопутствующих заболеваний, нарушения в работе нервной или эндокринной систем являются внутренними факторами, которые могут стать пусковым механизмом и привести к гнойно-воспалительному поражению кожи.На развитие пиодермии влияют следующие внутренние факторы:
- снижение иммунитета;
- возраст;
- генетическая предрасположенность;
- переутомление;
- заболевания эндокринной системы;
- очаги хронической инфекции.
Снижение иммунитета может стать следствием различных болезней и патологических состояний.
- Общее истощение негативно сказывается на работе всех органов и тканей организма. Иммунитет является крайне чутким к дефициту поступающих в организм питательных веществ. При истощении организма иммунная система не способна полноценно выполнять свои функции, и в некоторых случаях это может привести к пиодермии. Стоит отметить, что организм является ослабленным и в весенне-зимний период времени, когда наблюдается снижение поступления в организм необходимых витаминов и минеральных веществ.
- Травматизм средней и тяжелой степени приводит к снижению иммунитета. Вследствие травматизма происходит увеличение выработки гормонов надпочечников, способных угнетать иммунную систему. Необходимо отметить, что в послеоперационном периоде также происходит снижение иммунитета.
- Аутоиммунные болезни являются следствием нарушения функционирования иммунной системы. Данные заболевания приводят к тому, что иммунная система начинает атаковать собственные клетки организма. В качестве лечения используют лекарства, которые подавляют иммунную систему. Как следствие, это может привести к различным инфекционным заболеваниям, включая гнойно-воспалительное поражение кожи.
- Раковые заболевания нарушают функционирование практические всех тканей и органов организма. Чаще всего иммунная система подавляется при лейкемии (злокачественное поражение крови). Главные функционирующие клетки иммунной системы при лейкемии становятся неспособными выполнять свои функции, что приводит к возникновению различных заболеваний.
Было отмечено, что дети чаще, чем взрослые подвержены гнойно-воспалительному поражению кожи. Особенно часто пиодермия поражает детей до 3 – 4 лет. Это связывают с неполноценной защитной функцией кожного покрова. Кожа детей значительно тоньше, чем у взрослых, а кожное сало обладает недостаточными антибактериальными свойствами. Также для маленьких детей характерно состояние физиологического иммунодефицита, когда работа иммунной системы не может в полной мере обеспечить защиту организма.
Генетическая предрасположенность
Вероятность развития пиодермии у людей с генетической предрасположенностью значительно выше. Различные наследственные заболевания кожи, а также некоторые факторы риска способствуют развитию гнойно-воспалительного поражения кожи, а также переходу данного заболевания в стадию хронического течения.
Переутомление
Длительное утомление организма снижает эффективность работы иммунной системы. Переутомление повышает риск возникновения различных заболеваний и травм. Иммунная система при переутомлении не в состоянии полноценно выполнять свои функции по выявлению и нейтрализации болезнетворных бактерий, которые попали в организм. Также при переутомлении снижается местная барьерная функция кожного покрова, что создает необходимые условия для внедрения в кожу гноеродных бактерий.
Заболевания эндокринной системы
Некоторые эндокринные заболевания (например, сахарный диабет) способны приводят к снижению барьерных свойств кожи. Кожный покров теряет эластичность, а также становится уязвимым к различным условно-патогенным инфекциям.
Очаги хронической инфекции
При неправильном лечении некоторых заболеваний (амигдалит, холецистит) существует вероятность возникновения хронических очагов инфекции. Человек, как правило, не подозревает о существование данных очагов, так как они никак себя не проявляют. В случае снижения иммунитета данный очаг хронической инфекции активизируется и приводит к распространению бактерий по всему организму. В некоторых случаях это может стать пусковым механизмом для развития пиодермии.
Внешние факторы
Внешние, или экзогенные факторы, играют существенную роль в возникновении гнойно-воспалительного поражения кожи. Использование в быту различных химических средств, повышенная потливость, мелкие травмы кожи – все это может создавать благоприятные условия для возникновения пиодермии.- Температурный фактор. Переохлаждение или перегревание кожного покрова снижает барьерные свойства эпидермиса и дермы. Высокие и низкие температуры негативно влияют на кожу и приводят к снижению как местного, так и общего иммунитета. Стоит отметить, что дети являются особенно восприимчивыми к влиянию высоких и низких температур.
- Повышенное потоотделение. Сочетание повышенного потоотделения со смещением кислотности пота в щелочную среду нередко является сопутствующим фактором в возникновении пиодермии. При изменении кислотности пота некоторые бактерицидные вещества на поверхности кожи теряют свои свойства и не способны инактивировать стафилококковые и стрептококковые бактерии.
- Использование в быту обезжиривающих средств. Частое использование различных раздражающих обезжиривающих веществ приводит к повреждению кожного покрова. Химические вещества не только раздражают кожу, но и нарушают ее целостность, создавая при этом эрозивные участки. Пораженная кожа является входными воротами для стафилококковой и стрептококковой инфекции.
- Микротравматизм кожи. Под микротравматизмом понимают различные мелкие травмы кожи – ссадины, порезы, царапины, ушибы, расчесы. Чаще всего микротравматизм встречается на производстве и в быту. Отсутствие или неправильная обработка раны создают благоприятные условия для проникновения в кожу гноеродной инфекции.
- Загрязненная окружающая среда. Экологическое состояние внешней среды влияет на все аспекты человеческой деятельности. Плохая экология может в значительной степени снижать иммунитет. Также загрязненная окружающая среда значительно повышает степень обсемененности (микробное число) кожного покрова различными микроорганизмами.
Симптомы пиодермии
 Симптомы пиодермии зависят от типа возбудителя. Поражение кожного покрова может быть поверхностным или глубоким, а течение - острым или хроническим. Стоит отметить, что чаще всего пиодермия вызывается стафилококковой инфекцией.
Симптомы пиодермии зависят от типа возбудителя. Поражение кожного покрова может быть поверхностным или глубоким, а течение - острым или хроническим. Стоит отметить, что чаще всего пиодермия вызывается стафилококковой инфекцией.В зависимости от типа возбудителя выделяют следующие типы пиодермии:
- стафилодермия;
- стрептодермия;
- стрептостафилодермия.
Стафилодермия
Стафилококковая инфекция, как правило, поражает сальные и потовые железы, а также волосяные фолликулы (волосяные луковицы). Стафилококки могут приводить к гнойно-воспалительному процессу как в поверхностном слое кожного покрова, так и в более глубоких слоях (дерма и придатки кожи).Выделяют следующие формы стафилодермии:
- остиофолликулит;
- фолликулит;
- везикулопустулез;
- сикоз;
- фурункул;
- фурункулез;
- псевдофурункулез;
- карбункул;
- гидраденит.
Остиофолликулит (импетиго Бокхарта) является первичным элементом всех форм стафилодермии. Проникая внутрь устья волосяной луковицы, стафилококк поражает волосяной фолликул и приводит к образованию небольшого по размеру гнойничка (пустула). В дальнейшем пустула покрывается бурой корочкой, а гнойное содержимое рассасывается. Гнойнички, как правило, не склонны к слиянию между собой и не увеличиваются в размерах. Чаще всего поражается кожа лица, особенно зона бороды и усов. Также могут поражаться и другие части тела, где располагаются длинные и пушковые волосы (верхние и нижние конечности, зона между лопатками, грудь). Длительность течения остиофолликулита не превышает 5 дней. Процесс заканчивается без образования шрама на месте поражения.
Фолликулит
Фолликулит представляет собой гнойно-воспалительный процесс, который локализуется в волосяной луковице. Фолликулит имеет острое течение и проявляется в виде небольшого узелка (папулы) красно-розового цвета. При надавливании на узелок пациент жалуется на болезненные ощущения. Через 48 – 72 часа узелок трансформируется в гнойничок с желто-зеленым содержимым (гноем). В центре гнойничка виднеется темно-серая точка, которая обозначает устье луковицы волоса. Чаще всего воспалительный процесс затихает, а на месте поражения остается небольшое пятно с шелушением. Но иногда после выделения гноя на месте гнойничка образуется язвочка, которая в дальнейшем трансформируется в точеный шрам. Стоит отметить, что в этом случае волосяной сосочек полностью разрушается, что не позволяет расти волосу на этом месте. Длительность течения фолликулита, как правило, составляет 6 – 7 дней.
Везикулопустулез
Визикулопостулез в большинстве случаев выявляется у новорожденных или у детей до трех лет. При данной форме стафилодермии поражаются потовые железы. На месте поражения формируются небольшие гнойнички, которые имеют тенденцию к слиянию. Чаще всего поражается кожа подмышечных впадин, паховая зона, а также волосистая часть туловища и головы. Данная форма стафилодермии, как правило, начинается с потницы (повышенное потоотделение). Общее состояние организма при везикулопустулезе практически не изменяется. Длительность течения везикулопустулеза составляет 8 – 10 дней.
Сикоз
Сикоз является хроническим воспалительным процессом, при котором стафилококковая инфекция поражает волосяные фолликулы. Чаще всего поражается кожа бороды, усов и подмышечных впадин. В некоторых случаях может поражаться кожа паховой зоны, а также брови и волосистая часть головы. Для сикоза характерно поражение волосяных луковиц по типу фолликулита и остиофолликулита с постоянными рецидивами (повторными обострениями). Также в патологический процесс вовлекаются практически все волосяные фолликулы в пораженной области. Гнойнички появляются постепенно, на коже виднеются точечные эрозии и серозно-гнойные корочки. При сикозе волосы становятся ломкими и хрупкими, и при небольшом усилии легко выдергиваются. Как правило, сикозом болеют только мужчины. Часто это связывают с микротравмами во время бритья.
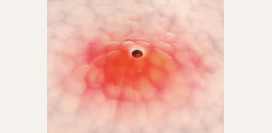
Фурункул
Фурункул представляет собой некротически-гнойный воспалительный процесс, который локализуется в волосяном фолликуле, сальной железе, а также в окружающей их ткани. Вызывает данную форму стафилодермии золотистый стафилококк. Как правило, в процесс может вовлекаться кожа лица, затылка, шеи и задней части туловища. Проникая в волосяную луковицу, стафилококковая инфекция приводит к образованию очень болезненного фурункула, который локализуется на покрасневшем участке кожи. Фурункул представляет собой воспалительный узелок, который возвышается над уровнем кожи и содержит в центре гнойное содержимое (стержень). На 3 – 4 день в центре фурункула происходит процесс омертвения тканей (некроз). В этот период боль значительно усиливается, а температура тела повышается. Как правило, по истечении нескольких дней гнойный стержень отторгается, а на его месте формируется рубец. Необходимо отметить, что в случае расположения фурункула на коже лица возможен ряд серьезных осложнений (сепсис, менингит).
Фурункулез
При фурункулезе на поверхности кожи возникают фурункулы на различных стадиях развития. Фурункулез может поражать как ограниченные сегменты кожного покрова (шею, поясницу, ягодицы, предплечья), так и иметь генерализованный характер, поражая при этом различные участки кожи (общий фурункулез). При остром фурункулезе фурункулы возникают практически в одно и то же время. Хронический фурункулез, в свою очередь, характеризуется возникновением повторных гнойных высыпаний в течение месяцев и даже лет на фоне состояния иммунодефицита. Фурункулез приводит к повышению температуры до 40 – 41ºС, появлению головных болей, потере аппетита, ознобу, снижению работоспособности.
Псевдофурункулез
Псевдофурункулез представляет собой гнойно-воспалительный процесс, который поражает потовые железы. Псевдофурункулез, как правило, возникает у детей младше одного года. Чаще всего поражается не выводной проток потовой железы, а вся железа в целом. На месте поражения появляются плотные узелки, которые со временем увеличиваются в размере (до 3 – 4 см). Кожа над пораженными потовыми железами становится багрово-фиолетового цвета. В дальнейшем гнойно-воспалительный процесс расплавляет ткани, и через небольшие отверстия в коже гнойное содержимое прорывается наружу. На месте поражения при заживлении образуется рубцовая ткань. В большинстве случаев поражается кожа нижних конечностей, спина, затылок. В некоторых случаях псевдофурункулез может приобретать генерализованный характер. При псевдофурункулезе нередко наблюдаются осложнения, такие как отит, конъюнктивит (воспаление слизистой глаза), пневмония, остеомиелит (воспаление костного мозга), сепсис (заражение крови), менингит (воспаление мозговых оболочек).
Карбункул
Карбункул характеризуется гнойно-некротическим воспалением сразу нескольких волосяных луковиц и сальных желез. Карбункул может возникать на волосистой части лица, на шее, затылке, а также в поясничной области. На первом этапе развития карбункула в коже обнаруживают 3 – 4 плотных узла, которые в дальнейшем сливаясь образуют один инфильтрат (скопление клеток крови, плазмы и микроорганизмов). Размеры инфильтрата в некоторых случаях могут достигать 8 – 10 см. Кожа на месте поражения становится темно-синей и напряженной. Данная стадия длится, в среднем, 8 – 12 дней и характеризуется крайней болезненностью. Далее на месте инфильтрата формируются гнойнички, которые вскрываясь способствуют отторжению гноя и некротических масс (омертвевшие ткани). Кожа в этой стадии напоминает решето. После отторжения гноя в центре карбункула образуется глубокая язва. Данная стадия длится 2 – 3 недели. В дальнейшем происходит регенерация ткани с образованием массивного грубого шрама. В большинстве случаев данная форма заболевания сопровождается повышенной температурой тела (39,5 - 40ºС), ознобом, тошнотой и рвотой. Если карбункул возник на фоне общего истощения организма, то тогда возможен бред, галлюцинации и невралгические боли (болевые ощущения, которые возникают по ходу нерва). Чаще всего осложнения возникают при локализации карбункула в зоне носогубной складки (сепсис, остеомиелит, тромбоз синусов головного мозга).
Гидраденит
Гидраденит является гнойно-воспалительным процессом, при котором поражаются потовые железы. Чаще всего гидраденит локализуется в подмышечных впадинах и в области промежности. В месте поражения потовой железы формируется небольшая болезненная припухлость размером от 1 до 2 см. В дальнейшем данная область увеличивается, а боль нарастает. В центре инфильтрата формируется отверстие, которое служит для выделения гноя. Кожный покров на месте поражения отекает и имеет темно-красный цвет. Гидраденит сопровождается повышением температуры тела (37 - 38ºС) и состоянием недомогания. Рубец на месте поражения формируется через 12 – 15 дней. В некоторых случаях в патологический процесс может вовлекаться целая группа потовых желез. Рецидивы при гидрадените возникают довольно часто, особенно у людей с сахарным диабетом.
Стрептодермия

Выделяют следующие формы стрептодермии:
- импетиго стрептококковое;
- заеда;
- лишай простой;
- паронихия поверхностная;
- рожистое воспаление;
- целлюлит;
- эктима.
Импетиго стрептококковое (импетиго Фокса) отличается высокой заразностью. На месте поражения образуются поверхностные пузырьки с прозрачным содержимым внутри. Размер фликтен не превышает 1 см. В дальнейшем содержимое пузырьков мутнеет и высыхает, превращаясь в тонкую корочку. После того как корочка отпала кожа остается слегка покрасневшей (гиперемия), а также появляется шелушение. Период развития фликтены длиться примерно 4 – 5 дней. Нередко когда количество фликтен увеличивается, что приводит к периферическому распространению процесса. При стрептококковом импетиго может поражаться не только кожа, но и кайма губ, а также слизистые оболочки ротовой полости, бронхов, глаз и полости носа. Необходимо отметить, что при данном виде заболевания нередко возникают осложнения в виде воспаления лимфатических узлов и лимфатических сосудов.
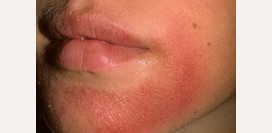
Заеда
Заеда (щелевидное импетиго) может поражать не только углы рта, но и другие сегменты кожного покрова. Кожа углов рта становится покрасневшей и отечной, а в глубине виднеется болезненная эрозия щелевидной формы. Процесс регенерации осложняется постоянным движением губ, а также смачивание заеды слюной. Данная форма стрептодермии склонна к рецидивам и хроническому течению.
Лишай простой
Как правило, простой лишай возникает у детей в весенний период времени. Возбудителем простого лишая является малопатогенный стрептококк. В большинстве случаев поражаются открытые участки кожи (лицо, руки). Взрослые болеют значительно реже, чем дети. Простой лишай приводит к образованию розовых пятен круглой формы, которые покрыты тонкими полупрозрачными чешуйками. В первые недели после излечения на месте поражения остается белое пятно (депигментация). Данное заболевание имеет тенденцию к рецидивирующему течению.
Паронихия поверхностная
Данная стрептодермия характеризуется поражением ногтевого валика (кожаная складка, которая окружает ноготь). Встречается поверхностная паронихия с одинаковой частотой как у детей, так и у взрослых. Кожа в месте микротравмы становится красной, отечной и болезненной. Затем происходит формирование небольшого пузыря с прозрачным содержимым. Через несколько дней данный пузырь превращается в гнойничок, который может занимать значительную часть ногтевого валика. При хроническом течении кожа ногтевого валика имеет синюшный оттенок, а по периферии виднеется тонкий слой отслаивающейся кожи. На месте поражения периодически выделяется небольшая капля гноя. Роговая пластинка ногтя со временем становится тусклой и деформированной.
Рожистое воспаление
Рожистое воспаление (рожа) представляет собой поверхностное поражение подкожно-жировой клетчатки с выраженным поражением лимфатических сосудов. Рожистое воспаление в большинстве случаев встречается у детей и пожилых людей. Стрептококковая инфекция, поражая кожу, приводит к образованию болезненной эритемы (покрасневший участок кожи), которая имеет ярко-красный цвет и напоминает кожуру апельсина. Пораженная кожа отечная, блестящая и горячая на ощупь. В некоторых случаях рожа может приводить к распространению процесса в более глубокие ткани.
Целлюлит
Целлюлит является острым воспалением подкожно-жировой клетчатки. Целлюлит в большинстве случаев возникает при внедрении в глубокие слои кожного покрова стрептококковой инфекции (стрептококк группы А). Целлюлит поражает, как правило, нижние конечности и редко лицо. Кожный покров на месте поражения горячий, болезненный и имеет ярко-красный цвет. Нередко в пределах зоны поражения возникают мелкие и крупные пузыри. Целлюлит приводит к повышению температуры тела, ознобу, недомоганию. В некоторых случаях целлюлит может приводить к таким осложнениям как остеомиелит, гломерулонефрит (заболевание почек), лимфангит (воспаление лимфатических сосудов).
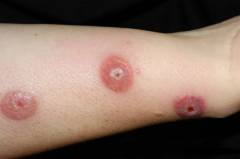
Эктима
Эктима характеризуется появлением пузырьков с гнойным или гнойно-кровянистым содержимым. Кожа на месте поражения становится красной, а на ее поверхности образуется небольшой пузырек с гноем. В дальнейшем на поверхности фликтены образуется коричневая корочка, которая держится пару недель. При отторжении корочки обнаруживается язва сферической формы. Заживление язвы происходит с образованием рубцовой ткани. Чаще всего при эктиме поражается кожа нижних конечностей, поясницы и ягодиц. Зоны поражения могут быть как единичные, так и множественные.

Стрептостафилодермия
Иногда кожный покров могут поражать сразу несколько типов гноеродных бактерий. Смешенная инфекция, состоящая из стафилококков и стрептококков, поражает глубокие слои кожи и склонна к периферическому росту. В некоторых случаях возможно изъязвление кожного покрова. Стоит отметить, что смешанная инфекция поражает людей с сильно ослабленным иммунитетом.Выделяют следующие формы стрептостафилодермий:
- импетиго стрепто-стафилококковое;
- пиодермия хроническая язвенно-вегетирующая;
- фолликулит рубцующийся.
Стрепто-стафилококковое импетиго характеризуется появлением на пораженной коже пузырьков с прозрачным содержимым. Чаще всего болеют дети, причем в детских коллективах может произойти вспышка данного заболевания. Иногда стрепто-стафилококковое импетиго может быть осложнением чесотки или педикулеза. На начальном этапе заболевания кожный покров на месте поражения становится красным. В дальнейшем образуется фликтена с прозрачным содержимым, которое в течение нескольких часов превращается в гной. При вскрытии данной фликтены образуется небольшая эрозия. Эрозия покрывается сначала тонкими, а потом массивными корочками. Через неделю корочки отторгаются, а под ними виднеется небольшое шелушащееся пятно. В дальнейшем пятно полностью исчезает.
Пиодермия хроническая язвенно-вегетирующая
Данная форма стрептостафилодермии может поражать людей любого возраста. Язвенно-вегетирующая пиодермия длится в течение многих месяцев и даже лет. При данном заболевании на пораженной коже вначале образуются гнойнички и фолликулиты. В дальнейшем на их месте образуются бляшки различных размеров красно-синего цвета. Данные бляшки имеют неправильную овальную форму и слегка приподняты над поверхностью кожи. На поверхности бляшек, как правило, расположено несколько язвочек. Процесс заживления приводит к образованию неровного рубца. В некоторых случаях одна сторона поражения рубцуется, а вторая продолжает расти. Стоит отметить, что процесс может поражать практически любую область кожного покрова, но чаще всего поражается волосистая часть головы, руки, паховая зона, подмышечная область, голени.
Фолликулит рубцующийся
При данной форме стрептостафилодермии происходит воспаление волосяной луковицы, которое приводит к разрушению волосяного сосочка, что проявляется в виде стойкого облысения (алопеция). Рубцующийся фолликулит в большинстве случаев встречается у взрослых мужчин. В основном поражается волосистая часть головы (височная и теменная область). Очаги поражения могут быть различными по форме и по размерам. В конечном счете, на месте поражения волосяного фолликула образуются небольшие рубцы. В некоторых случаях рубцовые очаги могут сливаться и образовывать более массивные очаги.
Лечение пиодермии
 Лечение пиодермии в зависимости от клинической формы и степени тяжести заболевания может проводиться дерматологом или хирургом. В лечении пиодермии чаще всего прибегают к использованию антибиотиков. Подавляя рост стафилококков и стрептококков, антибиотики являются главным звеном в лечении различных форм пиодермии.
Лечение пиодермии в зависимости от клинической формы и степени тяжести заболевания может проводиться дерматологом или хирургом. В лечении пиодермии чаще всего прибегают к использованию антибиотиков. Подавляя рост стафилококков и стрептококков, антибиотики являются главным звеном в лечении различных форм пиодермии.Выделяют следующие методы лечения пиодермии:
- препараты местного действия;
- антибиотикотерапия;
- иммунотерапия;
- хирургическое лечение;
- народные методы лечения.
Препараты местного действия
Препараты местного действия назначаются в случае поверхностного поражения кожных покровов и придатков кожи. Перед использованием препаратов местного действия необходимо произвести первичную обработку раны – очистить от некротических (омертвевших) тканей, вскрыть гнойнички и фликтены.В качестве препаратов местного действия в лечении пиодермии могут использоваться различные спиртовые растворы, местные (топические) антимикробные и антисептические препараты, аэрозоли, гели и мази.
Препараты местного действия для лечения пиодермии
| Название препарата | Форма выпуска | Механизм действия | Способ применения |
| Салициловая кислота | Мазь для наружного применения. | Размягчает роговой слой эпидермиса, что способствует процессу заживления раны. Обладает противовоспалительным эффектом. Подавляет рост бактерий в поверхностном слое кожного покрова. | Мазь используют наружно, нанося тонкий слой на пораженный участок кожи (0,25 г на 1 квадратный сантиметр). После нанесения на кожу накладывают стерильный перевязочный материал, который предварительно пропитывают в мази. Смена повязки должна проводиться один раз в три дня вплоть до полного удаления гнойно-некротических масс. Курс лечения не должен превышать 7 дней. |
| Бриллиантовый зеленый (зеленка) | Спиртовой раствор для наружного применения. | Подавляет рост стафилококков и стрептококков (грамположительных бактерий). | Наносят наружно на очаги пораженной кожи. Необходимо обрабатывать также и окружающие здоровые участки кожи. |
| Калия перманганат (марганцовка) | Порошок для приготовления раствора для наружного применения. | Обладает выраженным обеззараживающим действием за счет высвобождения атомов кислорода. Способен подавлять действие некоторых токсинов. | Наружно для промывания раневых поверхностей (0,1 – 0,5% раствор). Для обработки язвенных поверхностей используют 2 – 5% раствор калия перманганата. |
| Фукорцин | Раствор для наружного применения. | Подавляет рост стафилококков и стрептококков. Также обладает противогрибковым действием. | Наносят наружно на пораженные участки кожи трижды в день. После полного высыхания можно дополнительно наносить различные мази и пасты. |
| Хлоргексидин | Гель для наружного применения. | Способен подавлять рост или полностью уничтожать гноеродные бактерии. Сохраняет свою активность в гное, крови, а также в других биологических жидкостях (секретах). | Наносят наружно на пораженную кожу дважды в сутки. Курс лечения зависит от формы пиодермии. |
| Бетадин | Раствор для наружного применения. | Обладает выраженным противомикробным действием, за счет высвобождения йода при контакте с кожей. | Смачивают стерильный материал или накладку и обрабатывают пораженный участок кожи. Раствор должен быть 7,5 или 10%. |
| Триамцинолон | Крем для наружного применения. | Являясь глюкокортикоидным препаратом, подавляет воспалительный процесс, а также снижает интенсивность местной аллергической реакции. | Лечение должно начинаться с применения 0,1% крема, а после достижения необходимого лечебного эффекта переходят на 0,025% с постепенной отменой. Крем используют 2 – 3 раза в день. |
Курс лечения препаратами местного действия составляет, в среднем, 1 – 2 недели. Иногда прибегают к использованию комбинированных препаратов, которые совмещают противовоспалительное и иммунодепрессивное действие (подавление местного иммунитета).
Препараты комбинированного действия для лечения пиодермии
| Название препарата | Форма выпуска | Механизм действия | Способ применения |
| Фуцикорт | Крем для наружного применения. | Значительно уменьшает выраженность воспалительных симптомов (отек, боль, покраснение). Антибиотик, в составе комбинированного препарата связываясь с белком клеточной стенки, подавляет рост и размножение гноеродных бактерий. | Наносят наружно на пораженную кожу дважды в день. Длительность курса лечения составляет 14 дней. |
| Гиоксизон | Мазь для наружного применения. | Подавляет воспалительную и аллергическую реакцию, которые возникают как осложнение пиодермии. Подавляет рост стрептококков и стафилококков. Обладает противозудным действием. | Наносят на пораженные сегменты кожи тонким слоем дважды в день. Длительность курса лечения подбирается в каждом случае индивидуально. |
| Лоринден С | Крем для наружного применения. | Оказывает противовоспалительное действие. Снижает степень выраженность аллергических реакций. Подавляет рост стафилококков и стрептококков. | Наносят наружно трижды в день тонким слоем с наложением окклюзионной повязки. Повязку необходимо менять раз в день. |
Антибиотикотерапия
Применение антибиотиков необходимо в случае отсутствия необходимого эффекта от лечения препаратами местного действия. Также антибиотики используются при таких пиодермиях как фурункул, карбункул, которые расположены на лице или шеи, а также при пиодермиях, которые осложняются различными сопутствующими заболеваниями.Лечение антибиотиками должно проводиться с учетом антибиотикограммы. Антибиотикограмма является методом, который используется для установления чувствительности бактерий к различным антибиотикам. Исходя из полученных результатов врач в каждом отдельном случае подбирает наиболее подходящий антибактериальный препарат.
При пиодермиях легкой и средней степени тяжести антибиотики назначают внутрь. При тяжелых формах, а также при наличии сопутствующих заболеваний лечение проводят путем внутривенных инъекций (парентерально). В случае острого течения пиодермии курс лечения антибиотиками должен назначаться на 6 – 7 дней, а при хроническом течении – не менее 7 – 10 дней.
Антибиотики для лечения пиодермии
| Группа антибиотиков | Представители | Механизм действия | Применение |
| Пенициллины | Амоксициллин | Является антибиотиком широкого спектра действия, который подавляет рост грамположительных бактерий (стрептококки и стафилококки) и грамотрицательных бактерий. Связываясь с клеточной стенкой бактерий, приводит к ее разрушению. | Внутрь, до или после еды. Взрослым по 0,5 – 1 г трижды в сутки. Детям по 0,125 – 0,25 г трижды в сутки. |
| Ампиокс | Являясь комбинированным препаратом (ампициллин и оксациллин) способен подавлять рост и разрушать различные виды микроорганизмов. | Внутрь, по 0,5 – 1 г 2 – 3 раза в день. Детям в возрасте от 7 до 14 лет по 50 мг/кг/сутки. При необходимости доза может быть увеличена в 2 раза. | |
| Цефалоспорины | Цефалексин | Нарушает целостность бактериальной стенки, что приводит к ее разрушению. Обладает широким спектром действия. | Внутрь, за полчаса до еды, запивая жидкостью. Взрослым по 0,25 – 0,5 г каждые 6 часов. Детям по 50 – 100 мг/кг/сутки. |
| Цефазолин | Подавляет рост бактерий и разрушает клеточную стенку стафилококков и стрептококков. Также эффективен в борьбе со смешанной инфекцией. | Внутривенно или внутримышечно по 3 – 4 раза в сутки. Средняя суточная дозировка составляет 2 – 4 г. Начальная доза должна составлять 0,5 г. | |
| Цефотаксим | Имеет широкий спектр действия. Разрушает клеточную стенку бактерий. | Внутривенно или внутримышечно. При пиодермии легкой степени тяжести по 1 г каждые 10 – 12 часов, при средней тяжести по 1 – 2 г. Продолжительность внутривенной инфузии должна составлять 1 час. | |
| Тетрациклины | Тетрациклина гидрохлорид | Блокирует выработку белков бактерий. Имеет широкий спектр действия. | Внутрь по 0,25 – 0,5 г 3 – 4 раза в день. Препарат следует запивать большим количеством жидкости. |
| Доксициклин | Проникая внутрь микроорганизмов, подавляет выработку белка. Препарат имеет широкий спектр действия. | Внутрь по 100 – 200 мг в день, запивая большим количеством воды. Первая доза должна составлять 150 – 200 мг/сут. | |
| Аминогликозиды | Гентамицин | Нарушает синтез белков бактерий. Имеет широкий спектр действия. | Внутривенно по 2 – 3 раза в день. Суточная доза должна быть подобрана из расчета 3 мг/кг/сут. |
| Тобрамицин | Обладает широким спектром действия. Блокирует синтез белков микроорганизмов. | Внутривенно или внутримышечно. Суточная доза должна составлять 3 мг/кг. Внутривенно препарат вводят в течение 30 – 60 минут. | |
| Амикацин | Разрушает клеточную стенку бактерий. Блокирует синтез белков микроорганизмов. | Внутривенно и внутримышечно. Внутривенно по 5 мг/кг каждые 7 – 8 часов. Максимальная суточная доза 1,5 г/сут. | |
| Макролиды | Эритромицин | Блокирует синтез белков микроорганизмов. Высокоэффективен по отношению к стафилококкам и стрептококкам. | Разовая доза составляет 0,25 – 0,5 г. Препарат принимается раз в 6 часов. |
| Кларитромицин | Блокирует синтез белков бактерий. Подавляет рост внутриклеточных и внеклеточных микроорганизмов. | Внутрь, по 0,25 - 0,50 г каждые 10 - 12 часов. Максимальная суточная доза препарата не должна превышать 0,5 г. |
Иммунотерапия
Иммунотерапия представляет собой метод лечения заболевания с помощью препаратов, которые стимулируют иммунный ответ по отношению к определенным болезнетворным микроорганизмам.Иммунотерапия назначается в том случае, когда речь идет о хроническом течении пиодермии с повторными обострениями не реже одного раза в 3 месяца. Для того чтобы назначить иммунотерапию необходимо исследовать основные показатели иммунной системы (иммунограмма).
В качестве лечения пиодермии могут использоваться следующие препараты иммунотерапии:
- Стафилококковый анатоксин приводит к образованию в организме специфических иммунных клеток (иммуноглобулинов), которые способны нейтрализовать стафилококк и его токсины.
- Сухая стафилококковая вакцина обладает антимикробным и иммуномодулирующим действием. Данная вакцина стимулирует иммунную систему и увеличивает количество специфических иммуноглобулинов, способных эффективно противостоять стафилококковой инфекции.
- Антистафилококковый иммуноглобулин человека содержит иммуноглобулины человека, которые помогают иммунной системе лучше справляться со стафилококковой инфекцией.
- Стафилококковый бактериофаг представляет собой вирус, который способен проникать в клетки стафилококков и разрушать их.
- Стрептококковый бактериофаг обладает специфичностью к стрептококку. При проникновении внутрь бактерии бактериофаг приводит к ее разрушению.
- Стрептококковая вакцина, так же как и стафилококковая, активизирует иммунную систему для борьбы с инфекцией. Данная вакцина способствует образованию специфических иммуноглобулинов, которые способны нейтрализовать стрептококковую инфекцию.
- Лейкинферон представляет собой интерферон, который обладает иммуностимулирующим действием. Интерферон усиливает иммунный ответ, воздействуя на различные клетки иммунной системы (Т-киллеры и макрофаги).
Хирургическое лечение
Хирургическое лечение необходимо лишь в том случае, когда гнойно-воспалительный процесс протекает злокачественно с образованием большой зоны омертвения тканей (некроза). Чаще всего хирургическое лечение необходимо в случае таких стафилодермий как фурункул, карбункул, гидраденит. Хирургическое лечение заключается в прокалывании стенки гнойника остроконечным скальпелем с последующим дренажем полости. Предварительно необходимо воспользоваться местной анестезией или замораживанием хлорэтилом. После хирургического лечения назначается антибиотикотерапия.Необходимо отметить, что самостоятельное насильственное удаление гнойно-некротического стержня абсолютно не допускается, так как это может повлечь за собой серьезные осложнения.
Народные методы лечения
Народные методы могут быть использованы для лечения легких форм пиодермии. Существует огромное количество народных средств, которые помогут уменьшить боль, устранить зуд, снять отек и способствовать скорейшей регенерации тканей.Необходимо отметить, что при тяжелых формах пиодермии народные методы лечения не имеют необходимого терапевтического эффекта, а в некоторых случаях могут даже навредить.
Для лечения пиодермии могут применяться следующие средства народной медицины:
- Одуванчик лекарственный. Для того чтобы приготовить настой из лекарственного одуванчика необходимо залить 2 чайные ложки сухих корней и листьев одуванчика одним стаканом воды (250 мл). Далее следует 5 – 10 минут проварить данную смесь и настаивать в течение 8 часов. Принимать настой необходимо до еды по полстакана.
- Чистотел. Необходимо смешать 10 – 20 грамм листьев чистотела и 100 мл подсолнечного масла. Данная смесь наносится на пораженные участки кожи трижды в день в течение 3 недель.
- Почки тополя. Необходимо мелко измельчить 2 стакана почек тополя. Далее залить почки 200 мл растительного масла и настаивать в течение суток. После этого смесь нужно вскипятить и охладить. Пораженную кожу необходимо смазывать дважды в день.
- Семена укропа. Залить 2 столовые ложки семян укропа 0,5 л воды и дать настояться 10 минут. Данным настоем смазывать пораженные участки кожи 3 раза в день.
- Сок картофеля. Необходимо натереть на мелкой терке картофелину, которая предварительно должна быть очищена от кожуры. Полученная масса наносится на марлю, которой перебинтовывается пораженный участок кожи. Держать повязку необходимо в течение 2 часов трижды в день.
Профилактика пиодермии
 Возникновение пиодермий зависит от различных предрасполагающих факторов. Повышенная потливость, тесная одежда, несоблюдение правил личной гигиены, наличие пиодермии в семье или в рабочем коллективе, бытовые условия и многие другие факторы способствуют возникновению гнойно-воспалительного поражения кожи.
Возникновение пиодермий зависит от различных предрасполагающих факторов. Повышенная потливость, тесная одежда, несоблюдение правил личной гигиены, наличие пиодермии в семье или в рабочем коллективе, бытовые условия и многие другие факторы способствуют возникновению гнойно-воспалительного поражения кожи.Выделяют следующие профилактические меры против пиодермии:
- обработка микротравм кожных покровов;
- санация очагов хронической инфекции;
- правила личной гигиены.
Обработка микротравм кожных покровов
Микротравматизм кожных покровов является основной причиной возникновения пиодермии. Для того чтобы избежать микротравматизм на производстве предусмотрено использование средств индивидуальной защиты – перчаток и рукавиц. Также каждый человек обязан знать, как нужно оказывать первую помощь при мелких травмах кожи, а также знать, что для этого необходимо.Кожу вокруг раневой поверхности необходимо обработать 70% раствором спирта или 5% спиртовым раствором йода. Далее сама раневая поверхность обрабатывается 3% раствором перекиси водорода или раствором фурацилина. Обработка раны йодом не рекомендуется, так как есть вероятность произвести ожог. Далее на уже обработанную раневую поверхность нужно наложить стерильную повязку, которую нужно периодически менять. Если раневая поверхность незначительна, то можно воспользоваться бактерицидным пластырем.
Санация очагов хронической инфекции
Санация очагов хронической инфекции представляет собой комплекс лечебно-профилактических мер, направленных на оздоровление человеческого организма и устранение всех очагов с хронической инфекцией. Санация производится вне зависимости от того, есть ли какие-либо симптомы или нет. При наличии очага хронической инфекции (хронический холецистит, хронический тонзиллит) пациентов чаще всего беспокоит незначительно повышенная температура тела (37 – 37,5ºС), потеря аппетита, быстрая утомляемость, плохой сон. Стоит отметить, что в каждом индивидуальном случае врач подбирает необходимый метод санации очагов хронической инфекции.Правила личной гигиены
Правила личной гигиены должна соблюдаться как на производстве, так и в быту. На производстве необходимо постоянно следить за своевременной чисткой спецодежды, за правильностью работы душевых кабин. Также важно соблюдать чистоту на рабочем месте.В быту необходимо использовать специальные антибактериальные мыла, регулярно стирать одежду, так как на ней может скапливаться большое количество стафилококков и стрептококков.
При использовании антибактериального мыла необходимо соблюдать ряд правил:
- использовать антибактериальное мыло 1 – 2 раза в неделю;
- раз в 2 – 3 месяца менять сорт мыла, так как гноеродные бактерии способны адаптироваться к определенным антибактериальным компонентам;
- мыло используется только для мытья рук или для других участков кожи при наличии микротравматизма;
- после того как руки были намылены необходимо подождать 30 секунд для достижения максимального эффекта.