![]() Боли в животе справа
Боли в животе справа – одна из самых распространенных жалоб в медицинской практике. К сожалению,
боль является лишь симптомом, который может быть вызван самыми разными патологическими процессами. Ни один врач не может сразу сказать, отчего появились болевые ощущения у того или иного пациента. Для этого необходимо собрать как можно более подробную информацию о его состоянии, проанализировать характер болей и сопутствующие симптомы.
Сильная боль в животе справа укладывается в весьма распространенное понятие в медицине – «острый живот». Это определение сразу настораживает опытных специалистов, так как за болью в животе могут стоять заболевания, представляющие угрозу для жизни пациента. Поэтому к диагностике и лечению пациентов с этим симптомом всегда подходят очень серьезно. Разумеется, в большинстве случаев боль оказывается преходящей, вызванной физиологическими причинами (
вздутие кишечника, плотный обед, запоры). Однако даже в этих случаях лучше перестраховаться и обратиться к врачу, ведь такие заболевания как
холецистит или
аппендицит иногда тоже могут начинаться с умеренных болей, обостряющихся после еды, а уже через несколько часов поставить под угрозу жизнь пациента.
У боли в животе справа может быть различное происхождение. Источник чаще всего располагается в правой части брюшной полости, но иногда и в грудной клетке, в спине или в левой части живота. Это объясняется особенностями прохождения нервных волокон. Для лучшего понимания патологий, вызывающих боли в правой части живота, необходимо разобраться в анатомии и физиологии этой области.
Анатомия правой части живота
![]()
Брюшная полость представляет собой замкнутое пространство, сообщающееся с другими полостями тела посредством отверстий. Сверху брюшная полость ограничена плоской мышцей – диафрагмой. Она отделяет ее от грудной полости. Снизу брюшная полость ограничена условно от полости таза. Сзади ее границей можно считать задний листок брюшины, который отделяет брюшную полость от забрюшинного пространства. Здесь располагается ряд жизненно важных органов и других анатомических образований.
Внешне животом принято считать переднюю стенку, на которой располагается ряд ориентиров. Сверху хорошо видны реберные дуги, которые сходятся к костному выступу в центре – мечевидному отростку грудины. Ниже в качестве ориентира берется пупок, еще ниже и по бокам – гребни подвздошных костей. От них к средней линии идут связки, которые можно прощупать. По средней линии внизу прощупываются лобковые кости. У людей, не страдающих от лишнего веса, в расслабленном состоянии за ориентир берут также плоскую мышцу брюшного пресса.
Относительно вышеперечисленных ориентиров на передней стенке живота выделяют девять областей (квадрантов): - правое подреберье – верхний правый квадрант;
- эпигастрий – средний верхний квадрант (также называют областью «под ложечкой»);
- левое подреберье – левый верхний квадрант;
- правая боковая область – правый средний квадрант;
- околопупочная область – центральный квадрант;
- левая боковая область – левый центральный квадрант;
- правая подвздошная ямка – правый нижний квадрант;
- надлобковая область – центральный нижний квадрант;
- левая подвздошная ямка – левый нижний квадрант.
Снаружи располагается брюшная стенка, состоящая из нескольких слоев. Внутри – собственно брюшная полость. В правой части брюшной полости располагается целый ряд важных анатомических структур и органов, которые при различных заболеваниях могут вызывать боли.
С анатомической точки зрения в правой части живота можно выделить следующие анатомические образования и органы: - брюшная стенка;
- нижние правые ребра;
- печень;
- желчный пузырь и желчные протоки;
- желудок и двенадцатиперстная кишка;
- поджелудочная железа;
- тонкий кишечник;
- толстый кишечник;
- червеобразный отросток (аппендикс);
- брюшина;
- правая почка и мочеточник;
- мочевой пузырь;
- сосуды брюшной полости.
Брюшная стенка
Передней брюшной стенкой называется совокупность нескольких слоев мягких тканей. Наиболее поверхностным слоем является
кожа. В этой области она достаточно подвижна, за исключением небольшого участка вокруг пупка. Следующим слоем является подкожная жировая клетчатка, толщина которой может варьировать в широких пределах. Более толстая она в нижней части передней брюшной стенки. Под клетчаткой располагается поверхностная фасция – листок из соединительной ткани, выполняющий разделительную и отчасти защитную функцию.
Далее брюшная стенка состоит из довольно толстого слоя мышц. В ее образовании принимает участие сразу несколько мышц, имеющих различное направление волокон. Это обеспечивает подвижность туловища. Крепятся мышцы брюшной стенки к ребрам,
позвоночнику, фасциям мышц спины, тазовым костям и связкам.
В образовании брюшной стенки принимают участие следующие мышцы: - боковая стенка – поперечная мышца живота, внутренняя и наружная косые мышцы;
- передняя стенка – прямая мышца живота (брюшной пресс), пирамидальная мышца;
- задняя стенка – квадратная мышца поясницы, подвздошные мышцы.
Нижние правые ребра
Нижние правые ребра (
от VII до XII) принимаю участие в образовании брюшной стенки. Нижележащие ребра от VIII до X соединяются не с грудиной, а с предыдущим ребром, поэтому они называются ложными. К грудине их присоединяет общий широкий хрящ над мечевидным отростком. Последние два ребра не соединяются с грудиной и не выходят на переднюю брюшную стенку. Они заканчиваются сбоку в толще мышц и называются колеблющимися.
Правые ребра выполняют в основном защитную функцию для печени и функцию каркаса, к которому крепятся мышцы. Болевые ощущения могут быть связаны с травмой ребер (
переломы, трещины). Существует мало патологий, которые поражают именно эти кости. По нижней поверхности ребра проходит одноименный сосуд и нерв, иннервирующий участок кожи. Подобные особенности иннервации объясняют появление некоторых симптомов (
например, высыпания и поверхностные боли вдоль проекции одного из ребер при опоясывающем лишае).
Печень
Печень является самой крупной железой в человеческом организме. В ней выделяют правую (
большую) и левую (
малую) доли. Большая часть печени располагается под правой реберной дугой. Левая доля – примерно по средней линии живота, а малая ее часть – слева, также под ребрами. В поперечной борозде, которая разделяет доли печени, располагаются ворота. Сюда входит крупная воротная вена, которая разветвляется внутри органа. Венозная кровь от печени возвращается к
сердцу через нижнюю полую вену, которая также проходит рядом с печенью.
Ткани печени внутри лишены нервных окончаний, поэтому боли она не чувствует. Однако снаружи орган покрыт плотной капсулой из соединительной ткани, в которой есть множество нервных окончаний. При растяжении капсулы возникают сильные болевые ощущения под правой реберной дугой.
В организме человека печень выполняет следующие функции: - детоксикация (нейтрализация некоторых токсинов);
- выработка желчи, которая стекает отсюда в желчный пузырь;
- накопление гликогена (энергетический запас);
- образование факторов свертывания крови и ряда белков крови;
- выведение из организма ряда токсичных веществ (например, связывание билирубина и его выделение с желчью).
Печень расположена под диафрагмой и граничит со многими внутренними органами - двенадцатиперстной кишкой, желудком, восходящей и поперечной толстой кишкой, правой почкой, желчным пузырем и т. д. Патологические процессы в этом органе также могут повлиять на кровоток в воротной вене, из-за чего пострадают многие внутренние органы.
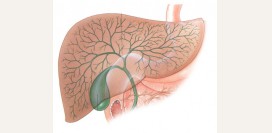
Желчный пузырь и желчные протоки
Желчный пузырь является небольшим полым органом, прилегающим к нижней поверхности печени. Также он граничит с двенадцатиперстной кишкой. В строении желчного пузыря выделяют дно (
верхнюю часть), тело и шейку (
нижнюю часть). Далее шейка переходит в желчевыводящий проток. У некоторых людей их может быть несколько, это является индивидуальной особенностью организма, однако всегда имеется главный проток. Он соединяется с выводным протоком поджелудочной железы, образуя общий проток, который открывается в двенадцатиперстную кишку.
Основной функцией желчного пузыря является накопление желчи, которая образуется в печени. В определенных условиях желчные кислоты могут образовывать соли и сливаться в камни. Тогда говорят о
желчнокаменной болезни. Чаще всего это происходит при нарушениях оттока желчи и ее застое. Болевые ощущения в желчном пузыре могут быть вызваны механическим раздражением его слизистой оболочки (
при желчнокаменной болезни), перерастяжением стенок органа, спазмом гладкой мускулатуры, которая присутствует в стенке.
Желчный пузырь не является жизненно важным органом и может быть удален хирургическим путем. Тогда желчные пути соединяются таким образом, чтобы желчь стекала из печени непосредственно в двенадцатиперстную кишку.
Желудок и двенадцатиперстная кишка
Желудок представляет собой полый орган, расположенный в верхней части брюшной полости. Большая его часть располагается в центре и слева, меньшая – справа относительно срединной линии живота. В желудок пища попадает по пищеводу, а выходит из него через привратник. Это особая круговая мышца, расположенная в месте перехода желудка в двенадцатиперстную кишку.
С точки зрения анатомии в желудке выделяют следующие части: - кардиальная часть, расположенная справа вверху и прилегающая к диафрагме;
- тело желудка – центральная часть;
- привратниковая часть, расположенная внизу и справа;
- задняя стенка желудка;
- передняя стенка желудка;
- малая кривизна (верхний правый край органа);
- большая кривизна (нижний край органа).
Желудок является относительно подвижным органом, хотя он и прикреплен связками к соседним органам (
печени, селезенке). Он покрыт листками брюшины, поэтому прободение его стенки чревато развитием
перитонита. Болевые ощущения в органе могут возникать из-за ожога слизистой оболочки собственным кислым желудочным соком (
если вырабатывается недостаточно слизи, предохраняющей клетки органа). Также в стенке желудка имеется мышечный слой, который может сокращаться, вызывая болезненные спастические боли.
Физиологически клетки желудка вырабатывают целый ряд веществ, играющих важную роль в пищеварении. Наиболее значимым является соляная кислота, которая обуславливает высокую кислотность желудочного сока. Благодаря этому происходит расщепление многих питательных веществ, поступающих в желудочно-кишечный тракт (
ЖКТ), а также нейтрализуются многие болезнетворные
бактерии и токсичные вещества.
Двенадцатиперстная кишка является следующим за желудком отделом ЖКТ. Ее длина равна приблизительно 20 см, от привратника желудка до подвешивающей связки. В отличие от желудка, здесь щелочная среда, поддерживаемая секретом клеток слизистой оболочки. Именно в двенадцатиперстную кишку открываются протоки желчного пузыря и поджелудочной железы. Таким образом, здесь происходит контакт пищевого комка с различными пищеварительными
ферментами. Двенадцатиперстная кишка соприкасается с печенью, головкой поджелудочной железы, брюшной аортой, проходящей позади нее, а также с другими петлями кишечника.
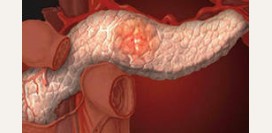
Поджелудочная железа
Данная железа располагается позади желудка, на уровне I и II поясничных позвонков. Она удлинена и расположена между двенадцатиперстной кишкой (
чуть правее срединной линии) и селезенкой (
под левой реберной дугой). От желудка поджелудочная железа отделена сальниковой сумкой, толщина которой может быть различной. В целом данный орган располагается забрюшинно, на задней стенке брюшной полости.
В поджелудочной железе выделяют следующие части: - головка (справа);
- тело (центральная часть);
- хвост (узкая левая часть).
Сквозь все эти части проходит выводной проток железы, который затем покидает ее и, соединяясь с желчным протоком, открывается в двенадцатиперстную кишку. Поджелудочная железа выделяет ряд важных пищеварительных ферментов, расщепляющих
белки и другие вещества. Кроме того, в ней имеются небольшие островки особых клеток, выделяющих жизненно важный гормон
инсулин (
эндокринная функция).
Болевые ощущения возникают чаще всего из-за активации ферментов внутри органа (
при попадании желчи или закупорке протока). Тогда начинается расщепление тканей железы ее собственными ферментами. Из-за богатой иннервации боль при этом очень сильная.
Тонкий кишечник
Тонкий кишечник является наиболее длинным участком пищеварительного тракта. Его длина у взрослого человека достигает 6 – 7 метров, от подвешивающей связки двенадцатиперстной кишки до илеоцекального клапана, соединяющего просвет тонкой и слепой кишки. Данный орган расположен петлями. Каждая петля подвешена на брыжейке, через которую к различным участкам подходят сосуды и нервы.
В тонком кишечнике происходит процесс переваривания пищи и ее всасывание в кровь. Этот орган хорошо кровоснабжается. На внутренней поверхности органа имеется слизистая оболочка, богатая особыми ворсинками. Через них и происходит всасывание питательных веществ. Также в стенках кишечника имеются участки лимфатической ткани (
Пейеровы бляшки), являющиеся частью иммунной системы. В норме просвет тонкой кишки колонизирован различными бактериями, участвующими в пищеварении.
Болевые ощущения в области тонкой кишки могут быть вызваны спазмом гладкой мускулатуры. Она образует мышечный слой в стенке и участвует в процессе проталкивания пищи по кишечнику. Это явление называется перистальтикой. Также боль может появляться при раздражении слизистой оболочки, растяжении стенки, распространении воспалительного процесса со стенки кишки на брюшину, покрывающую орган.
Толстый кишечник
Толстый кишечник является терминальным отделом ЖКТ. Он идет вокруг брюшной полости, от правой подвздошной ямки, над пупком, в левую подвздошную ямку. Мышечный слой в данном отделе пищеварительного тракта развит слабее. Собственно, мышцы представлены тремя отдельными лентами, тянущимися вдоль кишки.
В толстом кишечнике выделяют следующие отделы: - слепая кишка, расположенная в правой подвздошной ямке (сюда открываются отверстия илеоцекального клапана и аппендикса);
- восходящая кишка, идет вверх, к печени;
- ободочная кишка, проходит над пупком от печени к селезенке слева;
- нисходящая кишка, спускается слева от селезенки в левую подвздошную ямку;
- сигмовидная кишка, расположена в левой подвздошной ямке;
- прямая кишка, терминальный отдел, заканчивающийся анальным отверстием.
В толстом кишечнике происходит всасывание некоторых веществ, ферментация (
с участием большого количества бактерий) остатков пищи, накопление каловых масс перед дефекацией. Болевые ощущения на этом уровне могут быть вызваны перерастяжением стенок или их внутренним повреждением (
например, при кишечных инфекциях или опухолях).
Червеобразный отросток (аппендикс)
Промежуточным звеном желудочно-кишечного тракта, связывающим толстую кишку с тонкой, является слепая кишка. На расстоянии в 2,5 – 3,5 см ниже места перехода тонкой кишки в слепую (
так называемый илеоцекальный клапан) расположено ответвление, известное как червеобразный отросток (
аппендикс). Размер и положение червеобразного отростка индивидуальны и могут сильно варьировать. В большинстве случаев длина аппендикса составляет примерно 8,5 см, а его диаметр – около 8 мм. Расположение червеобразного отростка взаимосвязано с положением слепой кишки, и в норме аппендикс, как и слепая кишка, располагается в правой подвздошной ямке.
Различают четыре основных расположения аппендикса: - Нисходящее положение. Один из наиболее часто встречающихся типов расположения червеобразного отростка (40 – 45% случаев). Если длина аппендикса достаточно велика, его конец может достигать малого таза, что в случае воспаления может привести к его сращиванию с мочевым пузырем.
- Латеральное положение. Встречается довольно часто (25% случаев) и характеризуется расположением отростка в центральной части брюшной полости, параллельно подвздошной кишке.
- Медиальное положение. Встречается реже (17 – 20% случаев). В этом случае аппендикс расположен максимально сбоку в правом боковом околоободочном канале.
- Восходящее положение. Довольно редкое положение (13% случаев). В данном случае отросток располагается за слепой кишкой.
Червеобразный отросток сообщается со слепой кишкой, а также прилегает к различным отделам толстого и тонкого кишечника. Также в ряде случаев аппендикс может прилегать к мочеточнику и мочевому пузырю, что может привести к распространению воспалительного процесса на данные органы. Стенки червеобразного отростка, как и стенки кишечника, состоят из брюшины, подбрюшинного, мышечного и подслизистого слоев и слизистой оболочки. Большое значение имеет лимфоидный аппарат аппендикса, образованный локальными скоплениями лимфоидной ткани. Также червеобразный отросток снабжен брыжейкой, которая фиксирует его в брюшной полости, включает в себя нервные окончания и кровеносные сосуды. Анатомические и физиологические особенности аппендикса позволяют ему выполнять ряд важных функций в человеческом организме.
К наиболее значимым функциям аппендикса относят: - Барьерная функция. Обеспечивается лимфоидной тканью, расположенной в тканях червеобразного отростка, и способствует защите организма от кишечных инфекций.
- Секреторная функция. Клетки слизистой оболочки вырабатывают в небольших количествах такие ферменты как амилаза и липаза.
- Гормональная функция. Здесь продуцируется ряд второстепенных гормонов, влияющих на перистальтику кишечника.
Брюшина
Брюшиной называется особая оболочка, выстилающая брюшную полость изнутри и покрывающую многие органы. Участок, выстилающий стенки полости, называется париетальной брюшиной, а покрывающий органы – висцеральной брюшиной. Часть органов в брюшной полости покрыта брюшиной почти полностью (
петли кишечника, желудок и др.). Они лежат внутрибрюшинно. Другие же органы покрыты брюшиной лишь с одной стороны. Например, почки и поджелудочная железа лежат забрюшинно. При переходе на некоторые органы (
например, петли кишечника), листки брюшины срастаются, образуя особую связку, брыжейку. Она фиксирует орган к стенке брюшной полости. Данная оболочка хорошо иннервирована, и малейшее ее раздражение травмой, воспалительным процессом или чужеродными веществами вызывает сильные боли.
В нижней части брюшной полости брюшина образует несколько карманов, расположенных между органами малого таза. Эти органы покрыты брюшиной только сверху. В карманах в области малого таза может скапливаться патологическая жидкость (
при асците, кровотечении, вскрытии гнойника). Иногда это вызывает раздражение и воспаление.
Правая почка и мочеточник
Почки являются парным органом, располагающимся под нижними ребрами, позади петель кишечника. Они имеют бобовидную форму и весят 150 – 200 г. Со стороны позвоночника каждая почка имеет углубление (
ворота). В ворота входит почечная артерия, и из них же выходит почечная вена. Сверху, над почками, располагаются железы внутренней секреции –
надпочечники. Эти органы расположены позади брюшной полости (
брюшина их не покрывает).
Правая почка граничит со следующими органами и анатомическими образованиями: - диафрагма;
- квадратная мышца поясницы;
- поперечная мышца живота;
- большая поясничная мышца;
- надпочечник;
- печень;
- правый изгиб ободочной толстой кишки;
- нисходящая часть двенадцатиперстной кишки;
- задний париетальный листок брюшины.
Внутреннее строение почки достаточно сложное. Ее функциональным элементом являются нефроны. Здесь происходит фильтрация крови и образование первичной мочи. Нефронов в каждой почке около миллиона, и располагаются они в поверхностном слое. Ближе к воротам имеется полость, называемая почечной лоханкой. Сюда поступает отфильтрованная вторичная моча из нефронов. Из лоханки выходит мочеточник, и моча направляется по нему в мочевой пузырь.
Большую роль в нормальном процессе фильтрации внутри почки играет
артериальное давление. При слишком низких или высоких его показателях кровь фильтруется медленнее, и в ней остается часть токсичных продуктов обмена веществ. Также большое значение имеет целостность самого фильтрационного аппарата. При некоторых заболеваниях микроскопические мембраны поражаются, и кровь фильтруется хуже. На мембранах в процессе фильтрации также могут оставаться некоторые вещества (
например, тяжелые металлы при отравлении), вызывая закупорку пор.
Болевые ощущения на этом уровне чаще всего вызваны растяжением или деформацией органа, так как при этом растягивается его капсула. Также очень чувствителен эпителий в почечной лоханке. При его раздражении (
чаще всего камнями) возникает
почечная колика.
Мочеточник представляет собой длинный проток, соединяющий почку и мочевой пузырь. В нем выделяют брюшную и тазовую часть. В стенках мочеточника имеется слой гладких мышц, которые могут сокращаться. Изнутри он также выстлан чувствительным эпителием. Просвет мочеточника достаточно узкий, поэтому он может закупориваться небольшими
камнями из почек, в ходе воспалительного процесса внутри канала либо сдавливаться соседними органами.
Мочевой пузырь
Мочевой пузырь является полым органом, расположенным в надлобковой области. Его дно (
верхний край) поднимается над лобковыми костями только в наполненном состоянии. В опорожненном же он располагается позади костей, в полости малого таза. Книзу от дна стенки пузыря сужаются, образуя его шейку. Она постепенно переходит в мочеиспускательный канал. У мужчин пузырь соприкасается с прямой кишкой, семявыводящими протоками, передней брюшной стенкой и предстательной железой. У женщин – с передней стенкой
матки, мочеполовой диафрагмой, влагалищем. Сверху к нему прилегают петли тонкой кишки. Именно этим объясняется возможность перехода воспалительного процесса с распространением болей в правую часть живота.
Мочевой пузырь имеет хорошо развитую мышечную оболочку, а его стенки имеют высокую эластичность. Это позволяет ему менять свой объем и сокращаться во время мочеиспускания. Болезненность может быть связана с воспалительным процессом в слизистой оболочке либо с растяжением органа при его переполнении мочой.
Сосуды брюшной полости
В связи с большим количеством органов брюшной полости и их сложным взаиморасположением здесь находится довольно разветвленная система кровоснабжения. Большинство артерий брюшной полости берут начало от брюшной части аорты. Это крупный непарный сосуд, расположенный примерно в центре полости и идущий по задней ее стенке. Давление крови в брюшной аорте довольно высокое. Стенка сосуда состоит из трех основных слоев - поверхностного, гладкомышечного и интимы (
внутренний слой).
От брюшной аорты отходят следующие ветви (сверху вниз): - диафрагмальные ветви, питающие диафрагму;
- поясничные артерии (парные, идут по задней стенке), питающие мышцы и кожу в области поясницы;
- чревный ствол, отдающий крупные ветви к желудку, печени и селезенке;
- верхняя брыжеечная артерия, питающая петли кишечника;
- нижняя брыжеечная артерия, питающая нижние отделы кишечника (в том числе сигмовидную и прямую кишку);
- средняя надпочечниковая артерия (парная), питающая надпочечники;
- почечная артерия (парная), направляющаяся к воротам почек;
- яичниковая/яичковая артерия (в зависимости от пола), снабжающая кровью часть органов мочеполовой системы.
Заканчивается брюшная аорта раздвоением (
бифуркацией) на две подвздошные артерии. У некоторых людей могут быть добавочные небольшие ветви артерий, что также относится к вариантам нормы. Многие артерии брюшной полости анастомозируют (
соединяются) между собой, улучшая кровоток в данной области.
Вены брюшной полости образуют достаточно сложную систему, обеспечивающую отток венозной крови несколькими путями. Большинство органов отдает кровь в крупную воротную вену, проходящую через печень. Сюда направляется кровь от кишечника, селезенки, желудка, поджелудочной железы. В случае проблем с прохождением крови по воротной вене (
при заболеваниях печени) застой крови возникает во всех вышеперечисленных органах. Помимо воротной вены в брюшной полости проходит нижняя полая вена. Она идет по задней стенке, параллельно с брюшной аортой. Сюда впадают вены от мышц поясницы, мочеполовой системы, почек, надпочечников. Сразу после выхода из печени воротная вена также впадает в нижнюю полую вену. Как и артерии брюшной полости, вены анастомозируют между собой, улучшая кровообращение во внутренних органах.
Какие структуры могут воспаляться в правой части живота?
![]()
В большинстве случаев болевые ощущения в правой части живота вызывает воспалительный процесс, который может быть различной интенсивности. Воспаление является универсальной защитной реакцией организма на различные внешние или внутренние раздражители. При занесении в какой-либо орган
инфекции, при его травме или нарушении кровоснабжения организм начинает бороться с возможными последствиями. Для этого в пораженную область мигрируют особые клетки, способные бороться с инфекцией и уничтожать омертвевшие ткани. Возникает отек органа или ткани. В совокупности это приводит к химическому или механическому раздражению чувствительных нервных окончаний, и мозг расшифровывает этот сигнал как боль в определенной части тела.
Наиболее часто в правой части брюшной полости воспаляются следующие анатомические образования и органы: - печень (гепатит);
- желчный пузырь (холецистит);
- желчные протоки (холангит);
- желудок (гастрит);
- толстый кишечник (колит);
- тонкий кишечник (энтерит);
- аппендикс (аппендицит);
- поджелудочная железа (панкреатит) – чаще в области головки органа;
- почка;
- мочеточник;
- брюшина (перитонит);
- мышцы (миозит).
Воспалительный процесс может быть неспецифическим или специфическим. Неспецифическим называется асептическое воспаление (
без участия микробов) либо воспаление, вызванное смешанной
микрофлорой, когда невозможно выявить основного возбудителя. При специфическом же воспалении речь идет о конкретной инфекции, распространившейся на тот или иной орган. Такие микроорганизмы как Micobaterium tuberculosis (
возбудитель туберкулеза) или Treponaema pallidum (
возбудитель сифилиса) могут поражать практически любую ткань организма (
мышцы, кости, органы и др.). Воспаление, вызванное ими, будет не таким острым в силу особенностей возбудителя. Зачастую боль может долгое время отсутствовать.
Подпишитесь на Здоровьесберегающий видеоканал


Причины болей в правой части живота
![]()
Боли в правой части живота могут появляться по самым разным причинам и носить различный характер. В целом болевые ощущения появляются вследствие раздражения нервных рецепторов, расположенных в различных тканях. Следует отметить, что такие рецепторы присутствуют не везде. Например, в паренхиме (
внутренней ткани) печени их нет, поэтому разрушение этой ткани не сопровождается болями. В то же время, в капсуле, окружающей печень, таких рецепторов много, поэтому патологический процесс на поверхности органа (
под капсулой) вызовет сильные боли.
Болевые ощущения могут возникать в различных частях брюшной полости. Иногда причина может располагаться не там, где ощущается боль. То есть, причиной болей в правой половине живота могут быть заболевания органов, расположенных в левой части брюшной полости, в грудной клетке и т. п. Также нужно отметить, что при некоторых заболеваниях пациенты жалуются на боль по всему животу (
включая правую часть) или на мигрирующие боли, меняющие свою локализацию. Чтобы понять причину этого явления, нужно рассмотреть основные виды болей в животе.
Боли в животе бывают следующих трех видов: - Висцеральные боли. Висцеральными болями называются те боли, которые возникают непосредственно в органах или при патологических процессах, затрагивающих висцеральную брюшину. Такие боли могут быть мигрирующими или разлитыми по всему животу. Пациент часто не может обозначить их точную локализацию и указывает лишь на область.
- Париетальные боли. Данные боли возникают при раздражении париетальной (пристеночной) брюшины. Обычно они более интенсивны, а пациент может точно указать их локализацию.
- Отраженные боли. Причины отраженных болей в животе могут быть самыми разными. Сюда можно отнести заболевания периферических нервов и даже головного мозга (при раздражении определенного участка мозга или мозговых оболочек возникает чувство боли в животе).
В целом патологий, которые по вышеперечисленным механизмам вызывают боли в правой части живота, существует очень много. Для удобства их можно сгруппировать по органам, которые поражаются патологическим процессом. Хотя в некоторых случаях разные заболевания одного и того же органа дают различные болевые ощущения.
Основные причины болей в животе справа
| Пораженный орган или система | Возможные заболевания этих органов и систем |
| Печень | - гепатиты;
- печеночный или околопеченочный абсцесс;
- новообразования печени.
|
| Желчный пузырь и желчевыводящие протоки | - холецистит;
- холелитиаз;
- холангит;
- новообразования желчного пузыря.
|
| Аппендикс | |
| Толстый и тонкий кишечник | |
| Поджелудочная железа | - панкреатиты;
- новообразования поджелудочной железы.
|
| Желудок и двенадцатиперстная кишка | |
| Брюшина | |
| Сосуды брюшной полости | |
| Мочевыделительная система | |
| Позвоночник и спинной мозг | - спондилоартроз;
- туберкулез;
- травма;
- первичная или метастатическая опухоль кости;
- менингомиелит;
- арахноидит;
- эпидуральный абсцесс;
- сухотка спинного мозга.
|
| Брюшная стенка | |
| Инфекционные заболевания | |
| Органы грудной клетки | |
| Другие причины | - абдоминальная мигрень;
- синдром Мюнхгаузена;
- отравления (свинец, таллий, никотин, барий, морфин, ацетилхолин);
- растяжение мышц;
- порфирия;
- диабетическая кома;
- абдоминальная пурпура Шенлейна-Геноха;
- метеоризм;
- травмы живота.
|
Болезни печени
При заболеваниях печени боль обычно располагается в правом подреберье. Чаще всего она возникает вследствие растяжения соединительнотканной капсулы, в которую заключен орган. Растяжение происходит, если печень увеличивается в размерах (
вследствие воспалительного процесса или кровоизлияния в органе). Иногда капсула также затрагивается при воспалительных процессах, протекающих в непосредственной близости от нее. Тогда боль обычно более сильная.
Довольно распространенными причинами умеренных болей в области печени являются гепатиты. Так называется группа заболеваний, при которых идет воспаление тканей печени, ее увеличение в размерах. Гепатиты могут быть различного происхождения. В зависимости от этого у пациентов могут наблюдаться и различные сопутствующие симптомы, помимо боли.
Гепатиты по происхождению можно разделить на следующие группы: - Вирусные гепатиты. Вирусные гепатиты нередко приобретают хроническое течение с периодическими обострениями. Как правило, боли при этом умеренные и напоминают скорее чувство дискомфорта. Некоторые вирусные гепатиты (особенно гепатит С) повышают риск рака печени, что приводит к появлению более выраженных болей.
- Токсические гепатиты. Воспаление печени также может быть вызвано избыточным потреблением алкоголя, некоторых лекарственных препаратов (например, парацетамола), попаданием в организм различных бытовых и промышленных токсинов. Воспаление может развиваться быстро, из-за чего печень увеличится и боль будет острой.
- Гепатиты при инфекционных заболеваниях. При ряде инфекционных заболеваний (геморрагические лихорадки, краснуха, вирус Эпштейн-Барр и др.) печень также может оказаться затронутой, однако боли при этом не будут выраженными.
- Другие гепатиты. Иногда причиной воспаления и увеличения печени становится радиоактивное облучение, некоторые аутоиммунные процессы и другие причины.
В целом при гепатитах боль чаще всего усиливается при движении. Из сопутствующих симптомов могут наблюдаться проблемы с пищеварением (
из-за недостаточного образования желчи), кровотечения (
только при тяжелом течении), субфебрильная
температура (
37 – 37,5 градусов). Однако у каждого гепатита имеются свои особенности течения, и боль не является обязательным симптомом.
Абсцессы могут располагаться внутри или около печени. Они представляют собой ограниченную полость с гноем, которая образуется в результате жизнедеятельности гноеродных микробов. Обычно образование абсцессов сопровождается высокой температурой, усиленным потоотделением, болью в мышцах и
головными болями (
синдром общей интоксикации).
В случае
рака печени речь идет о мутации нормальных гепатоцитов или других клеток, располагающихся внутри органа. Неконтролируемое деление этих клеток ведет к появлению новообразования, которое растягивает орган. Боль и другие симптомы может появиться только на поздних стадиях заболевания. Нередко в печень попадают метастазы опухолей других органов брюшной полости.
В редких случаях причиной растяжения капсулы печени является паразитарное заболевание
эхинококкоз. Оно сопровождается образованием в органе гигантской кисты, увеличение которой и растягивает капсулу, вызывая боли. На начальных стадиях (
когда киста еще маленькая) капсула еще не растягивается и боли отсутствуют.
Болезни желчного пузыря и желчевыводящих протоков
При острых болях в правой верхней части живота наиболее распространенной причиной являются заболевания желчного пузыря и желчевыводящих протоков. Собственно боль возникает из-за спазма гладких мышц (
колика). Интенсивность болей во время колики может быть очень высокой. При этом боль плохо снимается обычными болеутоляющими средствами. Для облегчения состояния пациента требуется применение спазмолитиков – особой группы препаратов, расслабляющей гладкие мышцы. Существует целый ряд заболеваний желчевыводящей системы, которые могут вызывать боли в животе.
Наиболее частыми патологиями желчного пузыря являются: - Холецистит. Холециститом называется любое воспаление желчного пузыря, независимо от причины, его вызвавшей. Чаще всего причиной является желчнокаменная болезнь, о которой будет рассказано далее. В целом воспалительный процесс (без камней) не вызывает сильных болей, может сопровождаться нарушениями пищеварения и умеренным повышением температуры. Острый холецистит как следствие желчнокаменной болезни может принимать несколько форм. При водянке желчного пузыря в нем скапливается слизь, при эмпиеме – гной, а при разрыве развивается перитонит.
- Холелитиаз. Желчнокаменная болезнь или холелитиаз является весьма распространенным хирургическим заболеванием. Камни могут формироваться по различным причинам (наследственные факторы, неправильное питание, некоторые болезни печени). До момента закупорки шейки желчного пузыря никаких симптомов может не быть, однако при закупорке развивается желчная колика. Сильная боль локализуется на границе эпигастрия и правого подреберья, может отдавать в плечо или поясницу. Приступ может длиться от 10 – 15 минут до нескольких часов. Без квалифицированного лечения могут развиться различные осложнения, описанные выше.
- Холангит. Заболевание характеризуется воспалением желчевыводящих протоков (иногда и внутрипеченочных). Часто развивается вследствие застревания небольшого камня, попавшего в проток из желчного пузыря. Болезнь сопровождается сильными болями коликообразного характера, желтухой (пожелтением кожи) и высокой температурой. Без лечения возможно сопутствующее развитие панкреатита. Боль локализуется в эпигастрии или правом подреберье.
- Новообразования желчного пузыря. Часто опухоли развиваются у людей, страдающих от желчнокаменной болезни и хронического холецистита. Предрасполагающим фактором является длительное воспаление и постоянное травмирование слизистой оболочки камнями, а также застой желчи в пузыре. При злокачественной опухоли боли могут быть очень сильными, носят постоянный характер (или в виде частых приступов), высок риск разрыва и развития перитонита.
Аппендицит
Аппендицит является одним из наиболее распространенных заболеваний в хирургической практике и одной из наиболее типичных причин болей в правой нижней части живота. Считается, что для этой патологии характерны острые боли в правой подвздошной ямке, однако на практике все гораздо сложнее. Порой болевой синдром при аппендиците проявляется атипичными отраженными болями, что затрудняет постановку диагноза. Например, у многих пациентов боль поначалу появляется в эпигастрии, постепенно нарастает и лишь потом (
через 1 – 2 часа) мигрирует в правую нижнюю часть живота. Если же аппендикс занимает нетипичное положение в брюшной полости, боль может распространяться в правое подреберье, в надлобковую область, в поясницу.
Среди возможных причин воспаления аппендикса рассматривают следующие: - Закупорка просвета. При чрезмерном сужении просвета аппендикса в нем может скапливаться слизь. Это ведет к растяжению стенок, нарушению кровообращения и развитию воспалительного процесса.
- Скопление инородных тел. Широко распространено мнение, что в аппендиксе скапливаются непереваренные остатки пищи (шелуха семечек, косточки и др.). На самом деле в большинстве случаев эти фрагменты выходят естественным путем, не задерживаясь в аппендиксе. Однако при проблемах с моторикой кишечника (сократительной активностью) они могут попасть в червеобразный отросток, травмировать слизистую оболочку и вызвать воспаление.
- Инфекция. Иногда причиной аппендицита называют скопление кишечных паразитов (глистов) в червеобразном отростке. Однако эта теория не объясняет аппендицит у людей, не страдающих от паразитарных заболеваний.
- Иммунные реакции. В последние годы активно обсуждается роль аппендикса в работе иммунной системы. Лимфатическая ткань, которой богаты его стенки, может воспалиться на фоне различных системных инфекций.
Однозначно причины аппендицита пока не выяснены. Скорее всего, имеет место сочетание нескольких факторов.
Из сопутствующих симптомов помимо боли можно отметить
рвоту (
обычно однократную), которая рефлекторно появляется в начале заболевания. Также характерно повышение температуры до субфебрильных показателей. При развитии гнойного или некротического процесса (
если не оказана вовремя помощь), температура достигает 38 – 39 градусов и более.
Болезни толстого и тонкого кишечника
Достаточно часто боли в животе связаны с патологией толстого или тонкого кишечника. Если говорить о болях в правой части живота, то чаще всего речь идет о петлях тонкого кишечника, расположенных в этой области, а также слепой и восходящей толстой кишке. Однако из-за особенностей иннервации кишечника боли при некоторых заболеваниях могут быть разлитыми, без четкой локализации.
Наиболее часто боли в животе вызывают следующие заболевания кишечника: - Дивертикулез. Дивертикулами называются слепые выпячивания (карманы) в стенке кишечника. Они могут быть врожденными либо образовываться на протяжении жизни из-за перенесенных заболеваний или других предрасполагающих факторов. Чаще встречаются дивертикулы толстой кишки, реже – одиночные дивертикулы тонкого кишечника. Сам по себе дивертикул не вызывает боли. Однако, будучи патологическим выпячиванием, он может воспалиться (например, из-за скопления в нем патогенных микробов). Тогда происходит раздражение брюшины, и появляются боли, зачастую напоминающие таковые при аппендиците, однако их локализация может быть различной.
- Болезнь Крона. Данное заболевание характеризуется хроническим воспалительным процессом в различных участках ЖКТ. Чаще всего поражается кишечник. Причины данной патологии не выяснены, но определенную роль играют врожденные генетические мутации и иммунные механизмы. Болезнь протекает с периодическими обострениями, во время которых одним из симптомов может быть боль в правой части живота. Обычно она не так интенсивна, как при кишечной непроходимости или новообразованиях. Характерно наличие крови в стуле, могут наблюдаться сопутствующие поражения кожи, глаз и других органов. В период ремиссии (затихания между обострениями) болей нет.
- Колит. Колитом называется воспаление кишечника, которое может развиваться по различным причинам. Если речь не идет о кишечных инфекциях, то стоит отметить передозировку некоторыми лекарственными препаратами (слабительные, некоторые антибиотики, салицилаты и другие), а также отравления токсичными химическими соединениями. Редко встречается лучевой колит, когда причиной болезни является радиоактивное излучение. Боль может быть очень интенсивной, как правило, спровоцирована резкими движениями, тряской, неправильным питанием. Вызвана она спазмом гладкой мускулатуры в стенках органа. Из сопутствующих симптомов часто наблюдаются метеоризм, запоры.
- Неспецифический язвенный колит. Данное заболевание характеризуется выраженным воспалительным процессом на уровне слизистой оболочки толстой кишки. Точные его причины неизвестны. Предполагается роль врожденных генетических аномалий, неправильного питания, аутоиммунных механизмов, кишечных инфекций. Боль чаще всего появляется внизу живота, распространяется на левую нижнюю часть и иногда захватывает правые отделы толстого кишечника. В тяжелых случаях боли могут быть очень интенсивными, а без лечения может произойти перфорация кишечника с развитием перитонита.
- Новообразования кишечника. Опухоли толстого и, реже, тонкого кишечника могут вызывать очень сильные боли, которые с трудом снимаются даже сильными обезболивающими препаратами. На начальных этапах болезнь может протекать бессимптомно, со временем вызывая дискомфорт, ощущение вздутия, тошноту, нарушения стула. Связано это непосредственно с разрушением тканей, сдавливанием соседних органов, сужением просвета кишечника. Обычно боль локализуется в месте новообразования. На поздних стадиях стенка кишечника может разрушаться с появлением внутреннего кровотечения и картины острого перитонита.
- Целиакия. Данное заболевание характеризуется врожденной непереносимостью некоторых злаковых культур (в частности, белка глиадина, присутствующего в них). В ответ на попадание этого белка в кишечник происходит атрофия ворсинок слизистой оболочки в тонкой кишке. Так как болезнь врожденная, обнаруживают ее обычно у детей. Интенсивная боль для данного заболевания не характерна. Больные чаще описывают ее как дискомфорт, вздутие без конкретной локализации. Из сопутствующих симптомов ведущим является нарушение стула (диарея).
- Синдром раздраженного кишечника. Чаще всего от данного заболевания страдает толстый кишечник. Проявляется болезнь разнообразными нарушениями стула, болями и дискомфортом в животе. Локализация и интенсивность болей может быть различной. Часто появлению боли предшествует плотный обед, стресс или психоэмоциональная нагрузка. Причиной болезни считают неправильное питание, нервные расстройства, дисбактериоз кишечника. У женщин болезнь встречается в несколько раз чаще, нежели у мужчин.
- Непроходимость кишечника. Чаще встречается непроходимость тонкого кишечника, так как его просвет физиологически уже. Закупорка может произойти из-за наличия послеоперационных рубцов (после резекции участка кишки в месте швов), на фоне новообразований в стенках кишки, реже из-за сдавливания извне (соседними органами). Нарушение транзита содержимого кишечника вызывает растяжение его стенок выше места обструкции (закупорки). Возникает болезненный спазм, в просвете скапливаются газы и частично переваренная пища. Боль может появиться только через 1 – 2 дня после закупорки и, постепенно нарастая, стать очень сильной. Сопутствующие симптомы – отрыжка с неприятным запахом изо рта, длительное отсутствие стула, метеоризм, иногда рвота. Без своевременного лечения может произойти разрыв стенки с развитием перитонита. Максимально интенсивна боль в месте закупорки, но чаще она носит разлитой характер. Усиливается после еды, при движениях, при нагрузке.
Болезни поджелудочной железы
Среди заболеваний поджелудочной железы, вызывающих боли в животе, наиболее распространенными являются панкреатиты различной этиологии (
происхождения). Острый панкреатит в большинстве случаев бывает спровоцирован приемом большого количества алкоголя. Также среди возможных причин следует отметить закрытую травму живота и желчнокаменную болезнь, когда камень закупоривает общий проток желчного пузыря и поджелудочной железы. Воспалительный процесс в железе развивается быстро и может без срочного лечения привести к летальному исходу. Боль является первым и наиболее типичным симптомом. Она почти всегда локализуется в эпигастрии, но может также распространяться в правое или левое подреберье, часто отдает в спину или в поясницу. Резкие движения,
кашель (
даже глубокий вдох), надавливание на область эпигастрия резко усиливают боль. Может наблюдаться также тошнота или рвота.
При хроническом панкреатите не первый план выходят расстройства пищеварения. Боль не такая интенсивная, но приступ может длиться от нескольких часов до нескольких дней. Усиление болей наблюдается после приема пищи. Типичным признаком также является постепенная потеря в весе.
Новообразования поджелудочной железы также могут вызывать сильные боли. Для локализации в правой верхней части живота более типичны опухоли головки поджелудочной железы. Болевой синдром может быть различной интенсивности. Он более выражен после приема пищи. Также у многих пациентов отмечается желтуха, потеря массы тела. Иногда нарушается и эндокринная функция железы (
снижается выработка инсулина), что ведет к повышению уровня сахара в крови.
Болезни желудка и двенадцатиперстной кишки
Заболевания желудка чаще всего дают боли в эпигастрии и лишь в редких случаях отчетливо распространяются на правую часть живота (
при этом затрагивается в основном правая верхняя часть). Наиболее распространенной причиной таких болей является гастрит и
язвенная болезнь. По сути, эти процессы имеют общий механизм развития, связанный с повреждением слизистой оболочки. Первопричиной может быть инфицирование бактерией Helicobacter pylori, которая колонизирует слизистую оболочку желудка, а также повышенная кислотность. При язве желудка боли носят периодический характер и усиливаются, если не поесть вовремя. Если при гастрите боли обычно умеренной интенсивности, то при язве желудка они могут быть очень интенсивными. Из сопутствующих симптомов можно отметить
изжогу.
При локализации язвы в двенадцатиперстной кишке боль ощущается отчетливо справа. Обычно она не так интенсивна, как, например, при приступе желчнокаменной болезни (
хотя точка максимальной болезненности может совпадать). Боль усиливается при пальпации (
прощупывании) правой верхней части живота. Она не так зависит от приема пищи, как при язве желудка.
Другими заболеваниями желудка и двенадцатиперстной кишки, вызывающими боли в животе, являются: - Новообразования желудка. Рак желудка на первых этапах не всегда сопровождается болевыми ощущениями. Иногда он длительное время протекает бессимптомно. При появлении болей они носят постоянный характер, не всегда зависящий от приема пищи. Боль может быть очень интенсивной (особенно на поздних стадиях). В отличие от изжоги, сопровождающей язвенную болезнь, для рака не обязательна повышенная кислотность. Может наблюдаться отрыжка (не кислая), отсутствие аппетита, ощущение переполнения желудка, желудочные кровотечения. При раковой опухоли пациент значительно быстрее теряет в весе, нежели при язве или стенозе привратника.
- Перфорация язвы. Перфорация или прободение язвы – опасное осложнение язвенной болезни, которое ставит под угрозу жизнь пациента. Происходит изливание кислого содержимого желудка в брюшную полость. Боль очень интенсивная, разлитая, захватывает практически всю верхнюю часть живота (в том числе и справа). Симптоматика соответствует перитониту и описана в соответствующем разделе.
- Стеноз или спазм привратника. Привратником называется сфинктер (круговая мышца), расположенная между желудком и двенадцатиперстной кишкой. При нарушениях иннервации происходит ее спазм (сокращение). В результате пища задерживается в желудке, вызывая неприятные, а иногда и болезненные ощущения. Если речь идет о стенозе привратника, то симптоматика будет схожей, но проблема в перерождении мышечной ткани и патологическом сужении просвета. Если при спазме боли уходят после расслабления мышцы, то при стенозе проблемы с опорожнением желудка происходят постоянно. Боли умеренной интенсивности локализуются в эпигастрии и ближе к правому подреберью.
Заболевания, затрагивающие брюшину
Как уже говорилось выше, брюшина во многом определяет характер болей в животе (
локализованы они только справа либо разлиты по всему животу). Чаще всего брюшина затрагивается как осложнение заболеваний других органов брюшной полости. Наиболее опасным осложнением при этом считается перитонит, или, собственно, воспаление брюшины. Перитонит может возникнуть при попадании в свободную брюшную полость инфекции, крови, каловых масс, желчи или других биологических жидкостей. Также воспаление может быть связано с метастазами злокачественных опухолей, распространившимися по брюшине.
Как ткань организма брюшина очень чувствительна к любым раздражениям. Поэтому болевой синдром при перитонитах выражен очень сильно. Боль носит постоянный характер, может немного ослабевать в определенном положении (
зависит это от локализации воспаления). Она почти не ослабевает при приеме обычных болеутоляющих средств. Боль в животе справа при перитоните может отдавать в спину, поясницу, в ногу, грудную клетку или даже в плечо. Болезнь представляет серьезнейшую опасность для жизни, так как без своевременного лечения риск летального исхода достаточно высок.
Различают следующие виды перитонита по распространенности и локализации: - местный – с воспалением брюшины в пределах одного квадранта живота;
- распространенный – с воспалением в 2 – 5 квадрантах;
- тотальный – распространившийся на 6 и более отделов.
Боль острая, порой невыносимая. Больной старается не шевелиться, так как это усиливает болевые ощущения. Мышцы живота чаще всего очень напряжены, пальпировать их не удается. Живот также не участвует в дыхании. Все эти симптомы говорят о выраженном распространенном воспалительном процессе, характерном именно для перитонита.
Другой распространенной причиной болей в правой части живота является спаечная болезнь кишечника. Ее появление объясняется способностью брюшины в ответ на воспаление выделять особый белок – фибрин. Со временем он образует соединительнотканные волокна в месте воспаления, и некоторые органы могут оказаться прикрепленными друг к другу. Боли в этих случаях почти всегда появляются при движении, на фоне метеоризма, во время акта дефекации, у женщин во время
беременности. Они объясняются тем, что органы, которые в норме относительно подвижны, начинают растягиваться мостиками соединительной ткани.
Спаечная болезнь может развиться по следующим причинам: - перенесенные воспалительные заболевания брюшной полости (аппендицит, перитонит);
- хронические воспалительные процессы (аппендикулярный пластрон и др.);
- после асцита (когда жидкость в брюшной полости уже рассосалась);
- после перенесенных операций;
- после некоторых заболеваний женской половой сферы (аднексит, оофорит, кисты яичников и др.).
Чаще всего соединительнотканные мостики образуются между петлями тонкого кишечника. Однако могут быть затронуты и другие органы, покрытые брюшиной - толстая кишка, мочевой пузырь, матка и др. Болевой синдром имеет различную локализацию и интенсивность. В правой части живота боль локализуется при затрагивании спаечным процессом слепой кишки, петель тонкой кишки в этой области, правого
яичника у женщин. Сопутствующие симптомы зависят от того, какой именно орган поражен и в какой степени. Могут наблюдаться нарушения пищеварения, мочеиспускания, стула, сбои
менструального цикла.
Острый мезаденит является относительно редким заболеванием. Он характеризуется воспалением лимфатических узлов в брыжейке кишечника. Воспалительный процесс обычно вторичный и вызван инфекционными заболеваниями кишечника или воспалительным процессом в брюшной полости (
особенно с образованием гноя). Боль может быть различной как по интенсивности, так и по локализации.
Болезни сосудов брюшной полости
В редких случаях причиной болей в животе могут быть различные заболевания сосудов брюшной полости. Сами стенки сосудов редко провоцируют болевые ощущения, даже при перерастяжении или деформации. Чаще всего боль вызвана нарушением кровообращения. То есть по пораженному сосуду перестает поступать кровь в достаточном количестве, из-за чего происходит кислородное голодание тех или иных тканей или органов. Это-то и вызывает болевые ощущения.
В качестве возможных причин болей в животе можно отметить следующие сосудистые заболевания: - Тромбоз мезентериальных артерий. Мезентериальные артерии питают петли кишечника и некоторые органы. В случае их закупорки (тромбоза) возникает резкая боль. Быстро развивается отмирание тканей, которые не снабжаются кислородом. В процесс вовлекается и брюшина с развитием перитонита. В качестве тромба могут выступать метастазы опухолей (частички ткани), сгустки бактерий (например, при бактериальном эндокардите), склеенные тромбоциты при нарушениях свертываемости крови.
- Аневризма брюшной аорты. Аневризмой называется патологическое расширение сосуда из-за выпячивания его стенки. Оно может быть врожденным или приобретенным и развивается из-за высокого давления крови в сосуде и локальной слабости сосудистой стенки (потеря эластичности). Чаще всего аневризмы не вызывают болей. Однако из-за завихрений в токе крови могут образоваться тромбы. Также может произойти расслоение стенки, сопровождаемое сильными болями. Чаще всего боль локализуется по срединной линии живота, но в зависимости от локализации и размеров аневризмы может отдавать в правую часть.
- Атеросклероз мезентериальных артерий (абдоминальная ангина). Атеросклерозом называется системное заболевание сосудов, при котором поражаются чаще всего артерии. Болезнь характеризуется структурными изменениями в стенках сосудов и появлением на них так называемых бляшек. В результате патологического процесса просвет сосуда сужается, а стенка теряет свою эластичность (что, кстати, создает предпосылки к появлению аневризмы). Первопричиной считают избыточное потребление холестерина и «вредных жиров», генетическую предрасположенность, ожирение. Болезнь проявляется прогрессирующим ухудшением кровотока в органах брюшной полости, что может вызывать болевые ощущения и дискомфорт. Острая боль возникает в тех случаях, когда просвет артерии перекрывается полностью (тромбоз).
- Тромбоз артерий отдельных органов. В случае тромбоза артерии, питающей отдельный орган, возникнет соответствующая симптоматика (например, тромбоз почечной артерии с остановкой кровоснабжения этого органа). При этом появляются острые боли, которые обычно соответствуют локализации органа в брюшной полости. Сопутствующие симптомы зависят от того, какой именно орган поражен (например, при тромбозе почечной артерии могут возникнуть проблемы с мочеиспусканием, артериальным давлением).
- Тромбоз вен брюшной полости. Тромбоз вен не вызывает таких острых болей, как тромбоз артерий. Процесс развивается медленнее. По мере притока крови к области тромбоза, вена переполняется и растягивается. На практике довольно часто встречается тромбоз воротной вены, идущей через печень. Боль появляется не всегда, по мере переполнения вен, подносящих кровь к этому месту. Из сопутствующих симптомов можно отметить асцит (скопление жидкости в брюшной полости) и расширение поверхностных вен живота, носящее название «голова медузы».
Болезни мочевыделительной системы
Боли в правом боку могут быть вызваны рядом патологий мочевыделительной системы, хотя чаще боли при этих патологиях все же отдают в поясницу (
так как почка расположена за брюшиной). Если говорить о патологиях почек, то в первую очередь причиной болей может стать нефролитиаз или почечнокаменная болезнь. Камни образуются из-за отложения солей
мочевой кислоты или (
реже) других продуктов обмена. Острые края камней травмируют чувствительный эпителий почечной лоханки, вызывая сильнейшие боли – почечные колики. Также боль появляется из-за закупорки мочевыводящего протока. В результате моча застаивается, а почка растягивается. Наиболее сильные боли ощущаются именно в месте проекции почки (
в данном случае справа, со спины, на уровне нижних ребер). Иногда боль может отдавать в правый бок.
Из заболеваний, поражающих части почки, можно отметить следующие патологии: - Пиелонефрит. При пиелонефрите в почечную лоханку попадает гноеродная микрофлора и образуется гной. Боли могут быть достаточно сильными и распространяться на правую часть живота. Инфекция заносится с током крови либо поднимается по мочеточнику из нижних отделов мочевыделительной системы.
- Гломерулонефрит. В данном случае речь идет о воспалении почечных клубочков. Нарушается процесс фильтрации мочи. Боль умеренная (и не всегда присутствует). Иногда отдает в правую часть живота. Процесс часто является двусторонним. Причиной гломерулонефрита могут быть некоторые инфекции, аутоиммунные процессы, отравление пестицидами и некоторыми тяжелыми металлами.
Другой причиной может стать обструкция правого мочеточника. Обычно это связано с локальным воспалительным процессом либо попаданием в мочеточник маленького камня (
как следствие нефролитиаза). Иногда имеет место сдавливание мочеточника извне новообразованиями в брюшной полости (
обычно при раке слепой или восходящей кишки). Боль локализуется в месте закупорки, при обструкции в нижней трети мочеточника может имитировать боли при аппендиците. Однако она обычно не является такой острой.
Сильные боли могут появляться при раке почки. Они связаны с ростом опухоли, сдавливанием соседних структур, разрушением тканей. Особенно выражен болевой синдром, если опухоль прорастает через задний париетальный листок брюшины.
При цистите (
воспалении мочевого пузыря) наиболее сильно боль ощущается в нижней части живота, в надлобковой области. Иногда она может отдавать в правую или левую подвздошные ямки.
Болезни позвоночника и спинного мозга
Заболевания позвоночника и спинного мозга зачастую вызывают боли путем раздражения чувствительных нервных корешков на уровне нижних грудных и верхних поясничных позвонков. Причины поражения позвоночника могут быть различными. Нередко это последствия травмы или системных заболеваний, поражающих суставные соединения между позвонками. Значительно реже встречается в медицинской практике специфическое инфекционное поражение позвоночника или спинного мозга (
при распространении туберкулезной инфекции, сифилиса). Возбудители этих болезней могут поражать практически любую ткань, а в область позвоночника заносятся с током крови. Гноеродные бактерии могут стать причиной образования абсцессов в области спинномозговых оболочек.
При заболеваниях позвоночника боль может быть весьма интенсивной. Локализоваться она будет не только в области спины, но и как бы распространяясь по брюшной стенке справа. Боль обычно усиливается при попытке поворота или наклона туловища. При инфекционном поражении может подниматься температура.
Заболевания, затрагивающие брюшную стенку
Нередко причина болей в животе кроется не в проблемах с органами брюшной полости, а в заболеваниях ее стенки. Прежде всего, это касается мышц и кожи. Также распространенной хирургической проблемой является
грыжа, которая при ущемлении вызывает сильные боли.
При опоясывающем лишае появление локализованных болей может предшествовать высыпаниям на коже. Болезнь вызвана поражением межреберных нервов
вирусом герпеса. Боль при этом будет умеренная. Она появляется при нажатии или даже просто прикосновении к коже, которую иннервирует пораженный нерв. Через 1 – 3 дня после появления гиперчувствительности кожи на этом месте, как правило, появляются высыпания, характерные для герпеса. Данное заболевание излечивается с трудом обострение обычно спровоцировано снижением общего
иммунитета. На фоне лечения
противовирусными препаратами постепенно исчезают и высыпания, и боль.
Также боль может быть спровоцирована следующими видами грыжи: - Пупочная грыжа. При пупочной грыже дефект мышечной стенки локализуется в области пупка. При нагрузке (а также кашле, глубоком вдохе) в этот дефект выходит одна из петель кишечника, что можно почувствовать, приложив руку, а иногда и просто заметить невооруженным глазом. Болей при этом, как правило, нет, так как петля кишки возвращается в брюшную полость после нормализации внутрибрюшного давления. Однако ущемленная грыжа приводит к тому, что кровоснабжение петли, вышедшей из брюшной полости, нарушается. Развивается некроз тканей, и появляются острые боли.
- Паховая грыжа. При паховой грыже выход петли кишечника происходит через паховый канал. Боли также появляются при ущемлении и локализуются в правой подвздошной ямке (если речь идет о грыже справа), иногда отдавая в ногу.
- Диафрагмальная грыжа. В данном случае часть желудка выходит в грудную полость через дефект в мышечных тяжах диафрагмы. Даже без ущемления больного могут беспокоить нарушения пищеварения, рвота, отрыжка, боли в эпигастрии. При ущемлении же боль становится острой и может отдавать как в правое, так и в левое подреберье.
Другой возможной причиной болей является воспалительный процесс собственно в мышцах брюшной стенки (
миозит). Он может наблюдаться при некоторых вирусных заболеваниях, болезнях нервной системы, позвоночника, аутоиммунных процессах.
Заболевания кожи на передней брюшной стенки нетрудно различить. Обычно это воспалительные процессы после неглубоких порезов или ссадин, в которые попала инфекция. На коже имеется область покраснения, иногда виден дефект или собственно гнойник. Болезненность локальная, острее боль становится при надавливании.
Инфекционные заболевания
Существует большое количество инфекционных заболеваний, которые могут вызывать боли в животе. В медицине их выделяют в отдельную группу кишечных инфекций. В норме в просвете толстого и тонкого кишечника присутствует много микроорганизмов, которые помогают переваривать пищу и поддерживают другие физиологические процессы. Часть этих микробов относится к условно патогенным. Это означает, что они не могут вызвать болезнь у здорового человека. Однако при ослаблении иммунитета они вполне способны стать возбудителями определенных патологических процессов.
Чаще же причиной инфекции становятся патогенные микроорганизмы, которые в норме в кишечнике не встречаются, а при попадании вызывают определенное заболевание, протекающее с различной степенью тяжести. Боль в животе (
в том числе в правой его части) присутствует практически во всех случаях. Поражаться может любая часть кишечника, хотя для каждого микроорганизма более типично поражение определенного участка. Заражение многими кишечными инфекциями происходит обычно с едой.
Наиболее распространены следующие кишечные инфекции: - Шигеллез. Шигеллы – возбудители дизентерии. В большинстве случаев поражаются терминальные отделы толстого кишечника, и боль локализуется в левой подвздошной области, но иногда она бывает разлитая либо мигрирует в правую нижнюю часть живота. Из сопутствующих симптомов следует выделить повышение температуры, общее недомогание, ложные позывы на дефекацию, примеси крови в стуле. Чаще всего заболевание длится 5 – 10 дней.
- Сальмонеллез. Существует достаточно большое количество сальмонелл, вызывающих заболевания кишечника различной степени тяжести. Боли могут быть весьма интенсивными, локализуются чаще в нижней части живота. Болезнь сопровождается повышением температуры, диареей, потерей аппетита и общим недомоганием. Наиболее опасен вид сальмонеллы S. typhi, вызывающий брюшной тиф. В наши дни это заболевание встречается редко, но без лечения есть риск смертельного исхода.
- Холера. Холера является наиболее опасной из кишечных инфекций. Помимо болей в животе наблюдается частый стул (более 10 – 15 раз в сутки) с сильным обезвоживанием организма. Именно обезвоживание без квалифицированного лечения может привести к летальному исходу. При тяжелом течении болезни могут наблюдаться судороги, учащение дыхания, нарушения мочеиспускания. Температура у больных чаще нормальная или понижена (из-за обезвоживания).
- Эшерихиоз. Существует несколько групп эшерихиозов, каждая из которых характеризуется некоторыми отличиями. Общим симптомом для всех является боль в животе, учащенный стул. Течение болезни обычно легче, чем при других кишечных инфекциях.
- Иерсиниоз. Иерсиниоз считается кишечной инфекцией, хотя характеризуется широким разнообразием симптомов. Могут наблюдаться высыпания на коже, резкое повышение температуры до 39 – 40 градусов, кровоизлияния в склеры глаз и др. Боли в животе могут быть различного характера и отмечаются не у всех пациентов.
Существуют и другие инфекции, способные вызвать боли в животе. При столбняке, например, возбудитель попадает в раны или ссадины на коже (
чаще всего при их загрязнении землей). После этого бактерия вырабатывает сильный токсин, воздействующий на нервную систему. Боли появляются сперва в месте попадания возбудителя (
обычно в конечности). Боль в животе является второстепенным и необязательным симптомом, вызвана она болезненным сокращением мышц. Заболевание крайне опасно и часто заканчивается летальным исходом.
При ботулизме возбудитель болезни попадает в организм с пищей (
часто он размножается в мясных консервах домашнего приготовления). Здесь начинается выработка мощного токсина, также воздействующего на центральную нервную систему (
ЦНС). Почти у всех больных в первые часы наблюдаются боли в животе и другие симптомы, типичные для кишечной инфекции. Однако они быстро уходят на второй план, так как поражение ЦНС ведет к нарушениям дыхания. В некоторых случаях может развиваться паралич кишечника (
из-за нарушения иннервации) и непроходимость. Прогноз при данном заболевании также очень серьезный.
Помимо бактериальных инфекций причинами болей в животе могут стать паразиты. Существует очень большое количество паразитарных заболеваний, при которых возбудители размножаются именно в кишечнике. Болезнь часто протекает без повышения температуры. Боли чаще всего умеренные, могут локализоваться в любой части живота. Паразитарные заболевания могут длиться годами, вызывая периодические боли и общее недомогание. В редких случаях они вызывают серьезные осложнения - непроходимость кишечника, кровотечения в ЖКТ, перфорацию кишечника с развитием перитонита.
Наиболее распространены следующие паразитарные заболевания, вызывающие боли в животе: Как и при кишечных инфекциях, паразиты чаще всего попадают в кишечник с пищей (
фекально-оральный путь передачи).
Заболевания органов грудной клетки
Иногда причиной болей в правой части живота могут быть заболевания органов, расположенных в соседней грудной полости. Распространение болевых ощущений чаще всего происходит через диафрагму. Причинами выступают некоторые патологические процессы в сердце или правом легком.
В случае инфаркта миокарда болевой синдром может проявляться отраженными болями в животе, которые могут быть весьма интенсивны. При этом боли непосредственно за грудиной или в области сердца могут полностью отсутствовать. Чаще всего такой вариант наблюдается при инфаркте задней стенки сердца, которая прилегает к диафрагме. Некроз участка мышцы вызывает раздражение окружающих тканей, и боль через диафрагму передается в живот. Она может локализоваться в любой части живота сверху. Зависит это от конкретного места омертвения сердечной мышцы. Из сопутствующих симптомов чаще всего присутствует
одышка, невозможность вдохнуть полной грудью, ощущение дискомфорта (
не обязательно боли) за грудиной. Тошнота или даже однократная рвота также могут наблюдаться, но они являются следствием раздражения нервного узла, регулирующего моторику ЖКТ. Данный симптом часто вводит врачей в заблуждение, заставляя подозревать проблемы с желудком или кишечником.
Также боли в правой части живота могут возникать при следующих заболеваниях правого легкого: - Правосторонняя пневмония. При пневмонии в нижней доле правого легкого начинает скапливаться жидкость и развивается воспалительный процесс. Если он затрагивает плевру (чувствительная оболочка, покрывающая легкое), то боль может передаться на диафрагму и в область печени. Она обычно не острая, постоянная, уменьшается в положении лежа на правом боку (при этом амплитуда движений легкого уменьшается, и плевральный листок прижимается к диафрагме), а усиливается при глубоком вдохе. Из сопутствующих симптомов можно отметить температуру, одышку, кашель (но на начальном этапе болезни ни один из этих симптомов не является обязательным).
- Инфаркт легкого. Инфаркт легкого возникает при тромбоэмболии ветви легочной артерии, по которой кровь поступает в правые нижние доли легкого. Источником тромбоза чаще всего являются пузырьки воздуха (воздушная эмболия), капельки жира (жировая эмболия), фрагменты злокачественных опухолей, попавших в венозный кровоток. Легочная ткань при тромбозе артерии быстро гибнет, что вызывает серьезные нарушения дыхания и острую боль, которая может распространяться на правую верхнюю часть живота. Однако проблемы с дыханием в этом случае не позволяют перепутать истинную причину болей с патологиями брюшной полости.
- Диафрагмальный плеврит. Плевритом называется воспаление плевры, которое может быть последствием пневмоторакса, системной или дыхательной инфекции, аутоиммунного процесса. Если воспаляется участок плевры, прилегающий к диафрагме справа, боли часто распространяются вниз. Они могут быть достаточно интенсивными и имитировать патологии печени или желчного пузыря. Специфическим симптомом будет то, что боли ослабевают или вовсе исчезают при задержке дыхания (легкое не двигается, воспаленная плевра не трется о грудную стенку). Также возможно повышение температуры.
Другие причины
Боли в правой части живота могут быть вызваны и другими заболеваниями системного характера. При этом речь обычно идет о нарушении работы какой-либо системы организма в целом, а боли в животе являются лишь одним из возможных проявлений (
иногда необязательных или временных). Обнаружить такие патологии труднее всего, так как в первую очередь врачи ищут причину болей непосредственно в брюшной полости.
Другими возможными причинами болей в животе являются: - Абдоминальная мигрень. Данное заболевание обусловлено генетически. Обычно оно начинается проявляться с детского возраста периодическими приступами умеренных (а иногда и весьма интенсивных) болей в животе. Боль чаще всего разлитая и захватывает различные участки живота. Приступ может длиться от нескольких минут до нескольких часов, а частота приступов – до нескольких раз в сутки. Проблема в данном случае лежит в нарушениях на уровне головного мозга, поэтому другие симптомы со стороны ЖКТ отсутствуют (тошнота, рвота, диарея и др.). Абдоминальную мигрень достаточно трудно диагностировать, поэтому больные зачастую долго ходят по врачам.
- Отравления. Боль в животе может сопровождать различные отравления. При пищевых отравлениях речь чаще всего идет о попадании в кишечник микробных токсинов. В этих случаях боли могут длиться от нескольких часов до нескольких дней. Они появляются через несколько дней после употребления несвежих продуктов. Также боли в животе характерны для отравления другими веществами, среди которых свинец, таллий, никотин, барий, морфин, ацетилхолин. Боли могут быть связаны с поражением периферической нервной системы. Также возможна паралитическая кишечная непроходимость (исчезновение моторики кишечника) с застоем его содержимого.
- Растяжение мышц. Причиной болей в правой части живота может быть и обычное растяжение мышц брюшного пресса. Растяжение является следствием длительной и тяжелой нагрузки (например, после тренировок у спортсменов). Боль будет усиливаться при нагрузке мышцы и исчезать в состоянии покоя. Она проходит самостоятельно в течение нескольких дней.
- Порфирия. Порфириями называется группа заболеваний, при которых в крови увеличивается количество белка порфирина (или его предшественников). Наиболее типичны боли в животе при острой перемежающейся порфирии. Болезнь является врожденной и связана с определенными генетическими мутациями. Во время обострения (приступа) боль может быть очень сильной и локализоваться практически в любой части живота. Из сопутствующих симптомов в острой фазе можно отметить мочу розового цвета, поражение нервной системы (на более поздних стадиях). Болезнь встречается чаще у женщин, обострение может произойти во время беременности или после приема некоторых фармакологических препаратов (барбитураты, сульфаниламиды, анальгин).
- Диабетическая кома. В некоторых случаях боли в животе могут появляться у больных, страдающих от сахарного диабета. Обычно они являются предвестниками диабетической комы (серьезного ухудшения общего состояния). Причиной болей является повышение уровня сахара в крови и сгущение крови. Это вызывает раздражение брюшины и болезненное напряжение мышц брюшной стенки. Боль может быть очень интенсивной, разлитой по всей области живота. Из сопутствующих симптомов важное диагностическое значение имеют понижение температуры, снижение упругости кожи, запах ацетона изо рта при дыхании. Параллельно учащается пульс и понижается артериальное давление.
- Пурпура Шенлейна-Геноха. При данном заболевании происходит поражение сосудистых стенок циркулирующими иммунными комплексами. В результате происходит тромбоз их просвета и локальные кровоизлияния. Чаще всего болезнь проявляется кожными высыпаниями (из-за кровотечений в сосуды кожи). Однако у многих больных (а у детей почти в 60% случаев) присутствует и абдоминальный синдром. Боль вызвана кровоизлияниями в стенку кишечника. Она может быть очень интенсивной и длиться по несколько часов. Чаще всего боль носит схваткообразный характер из-за болезненного спазма гладких мышц. Из сопутствующих симптомов иногда присутствуют примеси крови в стуле, рвота с кровью, кровоизлияния в других органах и тканях.
- Метеоризм. Как уже говорилось выше, метеоризмом называется скопление газов в кишечнике, которое приводит к его вздутию. Это может быть как одним из симптомов заболеваний ЖКТ, так и вполне нормальной реакцией организма на некоторую пищу. Например, употребление бобовых, газированных напитков, пива или черного отрубного хлеба приводит к метеоризму без всякой патологии. Происходит растяжение стенок органа, и могут появиться умеренные болезненные ощущения. Они исчезают сами собой по мере переваривания пищи и выхода газов естественным путем. Такое расстройство как дисбактериоз (изменение нормальной микрофлоры кишечника) тоже способствует образованию газов. Причиной дисбактериоза может стать длительное лечение антибиотиками.
- Травмы живота. Боль может быть следствием тупой травмы живота, когда брюшная стенка не повреждается. В результате сильных ударов может появиться внутреннее кровотечение (например, при надрыве печени, сопровождаемом острейшей болью). Также в результате ударов могут образовываться синяки и ссадины мягких тканей передней брюшной стенки. Тогда следы травмы видны при осмотре, боль усиливается при нажатии на место удара. Проникающие ранения в живот (с рассечением или проколом брюшной стенки), разумеется, сопровождаются сильнейшей болью и представляют серьезную угрозу для жизни.
Отдельно следует отметить синдром Мюнхгаузена. Данное заболевание признается не всеми врачами и не во всех странах официально рассматривается как отдельная патология. Больные с данным синдромом нарочно придумывают симптомы, стараясь привлечь к себе внимание. Поскольку боль является субъективным симптомом (
врач не может проверить объективными методами, есть она или нет), такие пациенты часто жалуются именно на боль в животе, зная, что причин может быть очень много. Синдром Мюнхгаузена очень трудно диагностировать, не имея подробной истории жизни и болезней пациента. Врачам приходится поочередно исключать все возможные причины болей, поэтому процесс диагностики может затянуться на годы. У пациентов с данным синдромом могут наблюдаться (
но не обязательно) и другие психические нарушения, как правило, они проходили лечение во множестве клиник, но безуспешно.
Особенности болей правой части живота
![]()
Иногда причиной болей в правой части живота являются заболевания репродуктивной системы. В этом случае причины будут различными в зависимости от пола пациента. Это объясняется анатомическими и физиологическими особенностями организма. Как правило, характер болей и механизм их развития в этих случаях не имеют отличительных особенностей. Отличаться будут сопутствующие симптомы (
например, при некоторых воспалительных заболеваниях репродуктивной системы боль часто бывает спровоцирована предшествующим половым актом). Причины, связанные с полом пациента, называют гендерными, и их можно выделить в отдельную группу.
Возможные причины болей в животе справа у мужчин и у женщин
| Причины у мужчин | Причины у женщин |
| | |
Почему болит справа внизу живот у мужчин?
Простатит может быть причиной болей в нижней правой части живота у мужчин. Это воспалительное заболевание (
острое или хроническое), которое характеризуется воспалением тканей предстательной железы. Чаще всего данное заболевание вызвано патогенной или условно патогенной микрофлорой, попавшей сюда по мочеиспускательному каналу.
Возможными возбудителями являются следующие микроорганизмы: Боль чаще всего локализуется в нижней части живота, но может распространяться в бок, в промежность, в нижнюю часть поясницы. Из сопутствующих симптомов могут присутствовать затруднения мочеиспускания (
из-за сужения мочеиспускательного канала на уровне простаты) и нарушения эрекции.
Опухоли простаты чаще всего развиваются на фоне хронического простатита или хронических
венерических заболеваний. Они более характерны для мужчин старше 45 лет. Рассматривается также возможная роль питания и некоторых
заболеваний почек. При опухолях простаты боль может быть очень сильной. Ее распространение в целом соответствует болям при простатите. Если она отдает в правую нижнюю часть живота, значит речь, скорее всего, идет о прорастании опухоли вверх с воспалением участка брюшины. Тогда может развиться картина тазового перитонита (
пельвиоперитонита). Из специфических симптомов в этом случае можно отметить сопутствующие нарушения дефекации (
если затронута и прямая кишка), алую кровь в моче.
Почему болит справа внизу живот у женщин?
У женщин причины болей внизу справа более разнообразны. Это объясняется возможной беременностью, а также зависимостью менструального цикла от гормонального фона. Боль в животе у женщин нередко бывает временной, преходящей, когда врачам так не удается установить причину болей. Однако обращаться к специалисту в каждом случае все равно надо, потому что существует риск весьма опасных патологий.
Наиболее опасными патологиями у женщин, дающими боли в животе справа, являются: - Внематочная беременность. При внематочной беременности оплодотворенная яйцеклетка прикрепляется не в теле матки, а в одной из маточных труб. По мере роста плода происходит растяжение стенки органа, сопровождающееся сильными болями. Без хирургического лечения возможен разрыв с развитием перитонита. Боль при этом острая, появляется внезапно. Справа она локализуется, соответственно, при прикреплении плода в правой маточной трубе. Внематочная беременность чаще возникает у женщин, делавших аборты, страдающих от синдрома Ашермана или спаечной болезни органов малого таза.
- Киста яичника. Киста яичника чаще всего формируется из неразорвавшегося фолликула, предшественника яйцеклетки. Такие кисты могут быть наполнены кровью или серозным содержимым и достигать несколько сантиметров в диаметре. Они редко вызывают острые интенсивные боли в животе. Однако при разрыве такой кисты в яичнике справа (апоплексия яичника), существует риск развития перитонита. В брюшной полости на УЗИ обнаруживается свободная жидкость. Чаще всего разрыв спровоцирован физической нагрузкой, резкими движениями, тупой травмой живота.
- Аднексит. Аднекситом называется воспаление придатков матки, к которым относятся маточные трубы и яичники. В первом случае речь идет о сальпингите, а во втором – об оофорите. Воспалительный процесс может быть вызван инфекцией, поднявшейся из нижних отделов мочеполовой системы. В роли возбудителя выступают кишечные бактерии (кишечная палочка, клебсиелла и др.), синегнойная палочка, золотистый стафилококк, гонококки. Реже воспаление может быть вызвано туберкулезом. Если воспалительный процесс поражает придатки справа, то боли могут имитировать боль при аппендиците (примерно одинаковая локализация и интенсивность). Окончательно установить причину порой возможно только путем хирургического вмешательства.
- Новообразования матки. При некоторых опухолевых заболеваниях матки боль также может распространяться в правую нижнюю часть живота. Это может быть обычный дискомфорт (при полипах или миоме) или сильные боли с периодическими маточными кровотечениями (при злокачественных новообразованиях).
При подозрении на одно из вышеперечисленных заболеваний ведением пациентки занимается врач-гинеколог.
![]()
Почему болит живот справа и нога?
![]()
Чаще всего подобное сочетание болей встречается при проблемах с позвоночником либо заболеваниях, локализующихся в правой подвздошной ямке (
в правой нижней части живота). Распространение боли почти всегда происходит вниз, то есть заболевания ног редко вызывают боли в животе. При диагностике такого болевого синдрома нужно обратить внимание на то, какие еще симптомы присутствуют у пациента, а также на характер болей. Обычно боли усиливаются или ослабевают в зависимости от каких-либо факторов (
движение, нагрузка, надавливание на нижнюю часть живота). Почти всегда одновременная болезненность правой ноги и правой части живота являются следствием одного и того же заболевания.
Возможными причинами такого сочетания болей могут быть следующие патологии: - Аппендицит. Аппендицит является одним из наиболее распространенных заболеваний брюшной полости. Воспаление червеобразного отростка слепой кишки вызывает раздражение брюшины и появление болей в правой подвздошной ямке. Если аппендикс удлинен и спускается в полость малого таза, то боли могут иррадиировать (распространяться) вниз, в том числе в область бедра. Однако такое сочетание болей при аппендиците отмечается достаточно редко. Боль усиливается при надавливании на проекцию аппендикса, иногда и при активном движении ногой (из-за напряжения мышц пресса). Пассивные движения ногой (когда мышцы не напрягаются, а ногу двигают руками) не вызывают усиление болей.
- Паховая грыжа. При паховой грыже болей обычно не бывает. Она представляет собой выход содержимого брюшной полости через паховый канал вниз. Это может вызывать чувство дискомфорта, но редко – боль. Однако непрооперированная вовремя грыжа может быть ущемлена. При этом паховый канал сужается, а петля кишечника, находящаяся в нем, не получает артериальной крови. Острая боль может распространяться на весь живот, отдавать в ногу.
- Заболевания позвоночника. При некоторых заболеваниях позвоночника (спондилоартроз, травмы, опухоли и др.) происходит ущемление и воспаление нервных корешков. Нервы, выходящие на уровне поясницы и крестца, образуют нервное сплетение, из которого выходит седалищный нерв. По нему боль может распространяться по всей ноге, причем ее усиление иногда происходит в состоянии покоя. Также при этом могут наблюдаться более слабые боли в нижней части живота, в паху, в спине (около позвоночника справа на уровне поясницы).
- Заболевания мочеполовой системы. При некоторых заболеваниях мочеполовой системы боль может распространяться одновременно в правую часть живота и в ногу. У женщин это воспалительные патологии в области матки и яичников, у мужчин – острый простатит. Также у обоих полов подобные боли могут возникать при цистите – воспалении мочевого пузыря. В редких случаях боль отдает в ногу и при заболеваниях почек. Объясняется это тем, что правая почка и мочеточник лежат на подвздошной мышце, по которой боль и отдает в бедро.
- Заболевания мышц. Миозит или воспаление мышечной ткани иногда возникает вследствие аутоиммунных или инфекционных процессов в организме. В редких случаях возможно сочетанное поражение мышц ноги и живота справа.
- Воспаление тазобедренного сустава. При некоторых заболевания может развиться артрит правого тазобедренного сустава. Часто он является следствием системных заболеваний соединительной ткани или аутоиммунных процессов. Иногда воспаление развивается после полученной травмы. В редких случаях наблюдают септический (инфекционный) некроз головки бедренной кости. Во всех этих случаях боль может быть очень сильной. Она, как правило, усиливается при движении в суставе (и активном, и пассивном), отдает больше в ногу и в пах, в меньшей степени – в нижнюю правую часть живота.
Почему болит в животе справа и в пояснице?
![]()
Одновременное появление болей в животе справа и в пояснице может быть вызвано некоторыми патологиями позвоночника, мышц брюшной стенки, некоторых органов либо мочевыделительной системы. Для определения причины таких болей нужно обратить внимание на то, где появилась боль впервые. Чаще всего либо
боль в пояснице, либо в животе является отраженной, распространившейся из другого очага. Также необходимо выявить сопутствующие симптомы, которые будут различными в случае поражения той или иной системы.
Боли в животе и поясницы могут быть вызваны следующими группами заболеваний: - Болезни позвоночника. Боль появляется вследствие воспаления (из-за ущемления или воспалительного процесса) чувствительных нервных корешков спинного мозга. Обычно она острее справа от позвоночника и распространяется по боковой стенке в правую часть живота. Часто она усиливается при наклонах и поворотах туловища и успокаивается в состоянии покоя.
- Заболевания мышц. Растяжения мышц могут сопровождаться болями, которые ощущаются на протяжении всей мышцы, от позвоночника до прямой мышцы живота (мышцы брюшного пресса). Такие боли умеренные по интенсивности, усиливаются при напряжении мышцы. В редких случаях боль в мышце может быть вызвана миозитом, воспалением мышечной ткани (на фоне инфекционных или аутоиммунных заболеваний). Тогда боль может быть более сильной и носить постоянный характер. В области спины она обычно ощущается несколько слабее.
- Панкреатит. Для острого панкреатита (воспаление поджелудочной железы) характерны опоясывающие боли на уровне подреберий. Эпицентр обычно располагается в области эпигастрия (проекция поджелудочной железы), а оттуда боль распространяется в обе стороны живота и поясницу. Боль может быть очень острой, сковывающей. Пациенту может быть трудно двигаться.
- Желчная колика. При желчнокаменной болезни сокращение гладких мышц желчного пузыря может вызывать очень сильные боли. Их эпицентр располагается в правом подреберье, ближе к эпигастрию, но распространяются такие боли в плечо, в область сердца, а иногда и в спину. Сопутствующие болям тошнота и рвота чаще говорят о проблемах с желчным пузырем и поджелудочной железой.
- Болезни органов мочевыделительной системы. При различных патологиях почек боль чаще всего локализуется в области поясницы, сбоку. Если воспалительный процесс затрагивает мочеточник или близлежащий участок брюшины, боль может отдавать в область живота. Боли справа вызваны, соответственно, поражением правой почки. Из сопутствующих симптомов, говорящих в пользу поражения почек, надо отметить разнообразные нарушения мочеиспускания.
Таким образом, сочетание болей в правой части живота и в пояснице значительно облегчает процесс диагностики. Такие заболевания как язва желудка и двенадцатиперстной кишки либо патологии кишечника значительно реже вызывают подобную комбинацию болей.
Почему болит внизу живота справа и температура?
![]()
Повышение температуры тела является достаточно распространенным симптомом при самых разных заболеваниях. Механизм развития этого симптома достаточно сложен. Имеет место выделение в организме или попадание в него извне особых токсичных веществ. Эти вещества запускают цепочку биохимических реакций, в результате которых образуются вещества пирогены. Они могут воздействовать на центр терморегуляции в мозге, который и повышает температуру. Происходит это за счет расширения сосудов и усиления распада некоторых химических соединений.
При болях в правой части живота температура может быть вызвана как локальной воспалительной реакцией без участия болезнетворных микробов, так и инфекцией, попавшей в организм извне. Эти два симптома сочетаются при довольно большом количестве различных патологий.
Возможными причинами болей в животе и повышения температуры являются: - Аппендицит. Температура обычно появляется после начала болей и достигает 37 – 37,5 градусов. Без оказания помощи процесс развивается и температура растет.
- Холецистит. Температура также поднимается в зависимости от распространенности воспалительного процесса.
- Холангит. При воспалении желчевыводящего протока появляется характерная триада симптомов - боль в правом подреберье ближе к средней линии живота, желтуха и волнообразно повышающаяся температура (до 39 градусов) с ознобом и обильным потоотделением.
- Перитонит. Обширное воспаление брюшины, вызванное прободением кишечника или другого полого органа, вызывает сильнейшие боли и повышение температуры до 38 – 39 градусов. Особенно высока температура при гнойных процессах (абсцессы).
- Кишечные инфекции. Температура может достигать 38 – 39 градусов и более, в зависимости от конкретного возбудителя. Она также может подниматься и снижаться волнообразно. По мере выздоровления температура снижается, а боли исчезают. При глистных инфекциях температура тоже может повышаться (обычно до 37 – 37,5 градусов), но ее снижение не означает выздоровление.
- Грыжа. При неущемленной грыже ни болей, ни температуры нет. Однако неожиданное появление этих симптомов у человека, знающего, что у него грыжа, часто говорит об ущемлении и развитии перитонита.
- Заболевания мочеполовой системы. Такие патологии как пиелонефрит, цистит, аднексит, простатит также могут вызывать значительное повышение температуры. Боль чаще будет локализоваться в правой нижней части живота.
В целом резкое появление болей в животе и повышение температуры чаще всего говорит о серьезной патологии, лечение которой нельзя откладывать. Самолечение также может только ухудшить состояние больного, потому что различные заболевания требуют различного подхода к их лечению. Нередко быстрое появление данных симптомов говорит о патологиях, при которых необходимо срочное хирургическое вмешательство. Поэтому в подобных ситуациях следует незамедлительно вызвать специалиста для постановки диагноза и возможной госпитализации больного.