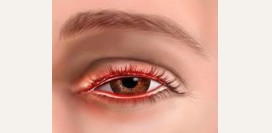
![]() Покраснение глаз
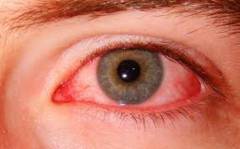
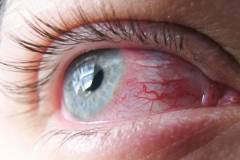
Покраснение глаз является одним из самых распространенных симптомов. Причинами возникновения покраснения глаз могут служить как различные
патологии глаз, так и перенапряжение зрительного анализатора. Чаще всего данный симптом возникает на фоне ежедневной многочасовой работы за компьютером. Кроме того, краснота глаз также возникает при длительном вождении транспортного средства, работе с мелкими объектами, физическом перенапряжении,
стрессе, неправильном
питании, ношении неправильно подобранных линз или очков. Стоит отметить, что понятие покраснение глаз является синонимом таких понятий как инъекция сосудов наружной оболочки глаз, гиперемия наружной оболочки глаз, а также синдром «красного глаза».
Покраснение глаз возникает из-за расширения поверхностных сосудов глаза и повышения в них кровяного давления. В некоторых случаях сосуды могут повреждаться, что приводит к образованию кровавых пятен на слизистой оболочке глаза.
Вследствие того, что покраснение глаз является симптомом целого множества различных офтальмологических заболеваний, появление данного симптома является весомым поводом для обращения к врачу-офтальмологу за консультацией.
Что такое белочная часть глаза?
![]()
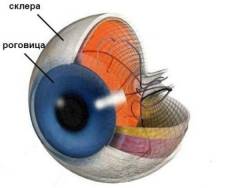
Белочная оболочка, или склера, представляет собой наружную оболочку глаза, которая образованна из плотной соединительной ткани. В состав склеры входят беспорядочно расположенные плотные тяжи белка коллагена. За счет этих плотных тяжей склера имеет белесоватый оттенок. Склера занимает примерно 5/6 всей наружной оболочки глаза и расположена в средней и задней части глаза, в то время как передняя часть глаза представлена роговицей.
Толщина склеры незначительна и может варьироваться в пределах от 0,3 до 1 мм. Задний отдел склеры имеет решетчатую пластинку, через которую проходит зрительный нерв, который обеспечивает передачу нервных импульсов от сетчатки глаза в головной мозг. Также через данную пластинку проходят сосуды сетчатки. Так как данная пластинка является относительно тонкой, то при повышении внутриглазного давления или в результате нарушения кровоснабжения решетчатая пластинка может чрезмерно растягиваться, тем самым, защемляя сосудисто-нервный пучок (
зрительный нерв и сосуды сетчатки). В свою очередь, это может приводить к серьезным нарушениям зрения (
вплоть до слепоты). Белочная оболочка выполняет целый ряд функций.
Белочная оболочка выполняет следующие функции: - Защитная функция. Является наиболее важной функцией склеры. Большое количество пучков коллагена в белочной оболочке глаза не только защищает глаз от внешних механических воздействий, но также и обуславливает постоянство формы глазного яблока.
- Рецепторная функция. Сквозь склеру проходит большое количество нервных окончаний и сосудов, за счет чего эта структура чувствительна к любым внешним воздействиям. Стоит отметить, что через склеру также проходят пучки нервных волокон зрительного нерва. Данный нерв обеспечивает проведение импульсов от периферического зрительного анализатора непосредственно в структуры головного мозга, отвечающие за обработку изображения.
- Место прикрепления мышц глаза. К белочной оболочке в количестве 6 штук крепятся глазодвигательные мышцы (наружная прямая, верхняя косая, верхняя прямая, нижняя прямая, нижняя косая, внутренняя прямая). Данные мышцы обеспечивают весь объем движений глазного яблока.
- Отток жидкости из глаза. В склере имеется небольшой венозный сосуд (канал Шлемма), через который происходит отток водянистой влаги.
Белочная оболочка глаза состоит из 3 слоев. Каждый из слоев имеет свою характеристику и особенности строения.
В белочной оболочке глаза выделяют следующие слои: - Эписклера (эписклеральный слой) является наиболее поверхностным слоем белочной оболочки. Эписклеральный слой богат кровеносными сосудами (имеется поверхностная и глубокая сосудистая сеть), в особенности передние отделы. Данные сосуды находятся в толще прямых глазодвигательных мышц глаза.
- Собственное вещество склеры представляет собой средний слой, который состоит из соединительной ткани. В данном слое склеры имеется большое количество коллагеновых волокон, придающих склере прочность, а также некоторое количество белка эластина, отвечающего за эластичность данной структуры.
- Темная (бурая) склеральная пластинка представлена слоем соединительной ткани, который отграничивает саму склеру и сосудистую оболочку глаза, главной функцией которой является кровоснабжение сетчатки. В состав темной склеральной пластинки входят пигментные клетки (хроматофоры), которые придают внутренней пластинке склеры темно-коричневый цвет.
Строение слизистой глаза и оболочек глаза
![]()
Глазное яблоко представляет собой крайне сложный механизм, который, несмотря на свои размеры, выполняет большое количество разнообразных функций. Так, например, рецепторный аппарат глаза (
представлен сетчаткой глаза) обеспечивает восприятие и преобразование внешних видимых раздражений, получаемых из внешней среды, в нервные импульсы. Затем по зрительному нерву данные импульсы передаются в зрительную зону коры больших полушарий, где, собственно, и возникает изображение (
по сути, видят не глаза, а мозг). Помимо этого, в глазном яблоке имеется светопреломляющий аппарат, функционирующий как система из линз, которая передает на сетчатку перевернутое и несколько уменьшенное изображение. Чтобы обеспечить наилучшую фокусировку изображения глаз также обладает и специальным аккомодационным аппаратом, который помимо этого также обеспечивает наилучшую приспосабливаемость при различных условиях освещения.
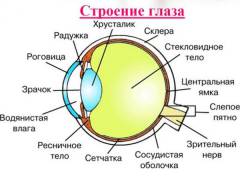
Глаз состоит из 3 основных оболочек. Каждая из этих оболочек, в свою очередь, разделяется на отделы, которые выполняют различные функции.
Выделяют следующие оболочки глаза: - Наружная оболочка является наиболее поверхностной оболочкой глаза, которая состоит из плотных тяжей соединительной ткани и выполняет защитную функцию. Помимо этого, наружная оболочка способствует постоянному сохранению шарообразной формы глазного яблока, а также поддерживает тонус глазного яблока. Наружная оболочка имеет заднюю непрозрачную часть (склеру) и переднюю прозрачную (роговица).
- Сосудистая оболочка является средней оболочкой глаза. Данная оболочка пронизана многочисленными кровеносными сосудами, которые доставляют питательные вещества различным тканям глаза (артерии), а также обеспечивают отток продуктов обмена (вены). В состав сосудистой оболочки входит радужная оболочка, цилиарное тело и, собственно, сосудистая оболочка (хориоидея).
- Сетчатка (сетчатый слой) представляет собой сложно устроенный отдел глаза, который выполняет рецепторную или сенсорную функцию. Именно сетчатка отвечает за восприятие и преобразование света в нервные импульсы, которые затем передаются по зрительному нерву в кору больших полушарий затылочного отдела.
Помимо белочной оболочки выделяют следующие важные оболочки и структуры глаза: - конъюнктива;
- роговица;
- радужная оболочка;
- хрусталик;
- цилиарное тело;
- стекловидное тело;
- собственно сосудистая оболочка глаза;
- сетчатка;
- зрительный нерв;
- слезный аппарат.
Конъюнктива
Конъюнктива глаза (
слизистая оболочка) является прозрачной и тонкой оболочкой, которая покрывает сверху глазное яблоко, а также заднюю поверхность верхнего и нижнего века. Именно конъюнктива глаза является первой структурой, которая взаимодействует с различными неблагоприятными факторами внешней среды (
пыль, ветер, солнечное излучение, низкие и высокие температуры и т. д.).
Основной функцией слизистой оболочки глаза является участие в образовании слезной жидкости. Слезы из слезных желез попадают в конъюнктивальный мешок (
пространство под нижним веком), где скапливается, а затем при движении век выводятся на роговицу. Стоит отметить, что в состав конъюнктивы глаза входят собственные слезные (
конъюнктивальные) железы.
Конъюнктива глаза довольно хорошо кровоснабжается. Различные офтальмологические заболевания, стресс, физическое или психическое перенапряжение и целый ряд других причин может привести к расширению сосудов конъюнктивы, за счет чего происходит их полнокровие (
гиперемия). Именно расширение и скопление крови в мелких сосудах слизистой оболочки глаза и воспринимается как покраснение глаз.
Роговица
Непосредственным продолжением белочной оболочки (
склеры) в передней части глаза является роговица (
роговая оболочка). Роговица имеет выпуклую форму спереди и вогнутую сзади. Данная структура является оптической структурой, которая выполняет функцию линзы.
Характерная особенность роговицы – полное отсутствие в ней кровеносных сосудов. Питательные вещества, а также кислород поступают в роговую оболочку за счет осмоса и диффузии. Так, например, передние слои роговицы получают питание за счет слезной жидкости, а задние – из влаги передней камеры глаза (
расположена между роговицей и радужной оболочкой). Роговица хорошо иннервирована и поэтому крайне чувствительна к различным механическим, химическим и физическим воздействиям. В состав роговицы входят 5 слоев.
Выделяют следующие слои роговой оболочки: - Поверхностный слой роговицы (эпителий роговицы) является абсолютно прозрачным и характеризуется полным отсутствием в нем сосудов. В свою очередь, это не мешает эпителию роговицы при повреждении быстро восстанавливаться, как правило, не оставляя помутнений. По сути, данный слой является продолжением эпителия слизистой оболочки глаза (конъюнктива). Поверхностный слой роговицы выполняет защитную функцию (защищает более глубокие структуры глаза), а также регулирует содержание жидкости в роговице.
- Передняя пограничная пластинка (боуменова мембрана) не содержит клеток и состоит из плотных тяжей коллагена, которые переплетены между собой. Коллаген является белком, который придает значительную прочность данной оболочке роговицы. За счет того, что в передней пограничной пластинке нет клеток, при повреждении данная структура не способна восстанавливаться. Процесс регенерации в этом случае сопровождается помутнением. Стоит отметить, что функции передней пограничной пластинки роговицы являются не до конца ясными.
- Собственное вещество роговой оболочки (строма) представляет собой наиболее массивный слой из всех, входящих в роговицу. Строма роговицы является прозрачным слоем, который образован большим количеством тонких коллагеновых пластинок, расположенных параллельно по отношению друг к другу. Помимо этого, в собственном веществе роговой оболочки имеется вещество, которое связывает коллагеновые пластинки (мукопротеид), одиночные клетки, выполняющие защитные функции (фибробласты, лимфоидные клетки) и клетки, которые способствуют процессу регенерации (роговичные кератоциты).
- Задняя пограничная пластинка (десцеметова оболочка) состоит из большого количества белка эластина, который придает ей значительную эластичность и прочность. Кроме того, данный слой роговицы хорошо регенерирует, за счет клеток эндотелия. К тому же эти клетки могут мигрировать и восстанавливать другие слои роговицы (данный слой является базальной мембраной роговицы).
- Эндотелий роговицы (задний эпителий) представляет собой один слой клеток, который непосредственно граничит с передней камерой глаза, расположенной позади от роговицы и омывается внутриглазной жидкостью. Задний эпителий роговицы выполняет несколько функций. Во-первых, данный слой участвует в обменных процессах роговицы. Во-вторых, клетки заднего эпителия защищают строму от воздействия водянистой влаги. В-третьих, данный слой хорошо регенерирует. В-четвертых, благодаря заднему эпителию образуется трабекулярная сеть (соединение края радужки с задним краем эндотелия роговицы).
Радужная оболочка
Радужная оболочка является круглой и тонкой диафрагмой глаза, которая в центре имеет отверстие (
зрачок) и расположена непосредственно за роговицей и перед хрусталиком. Радужная оболочка имеет губчатую структуру и представлена радиальными соединительнотканными перемычками. Кроме того, радужка имеет в своем составе клетки с пигментом
меланином. Именно от количества данных клеток в радужке и зависит цвет глаз. Так, например, у людей с голубыми, зелеными или серыми глазами количество пигментных клеток в радужной оболочке незначительно, в то время как у людей с коричневыми или черными глазами в радужке содержится большое количество меланина. Стоит отметить, что цвет радужки, а также ее рисунок генетически запрограммированы.
В зависимости от условий поступления в глаза света зрачок способен сужаться при сильном освещении или, наоборот, расширяться, если освещение недостаточное. Кроме того, в ответ на воздействие различных внутренних и внешних раздражителей, конвергенцию (
сведение зрительных осей глаз) и аккомодацию (
фокусировка на объектах, находящихся на разном расстоянии) также происходит сужение или расширение зрачков. Изменение величины зрачка осуществляется за счет радиальной мышцы, которая отвечает за расширение зрачка, а также круговой, обеспечивающей его сужение.
Большая часть радужной оболочки находится во взвешенном состоянии и лишь в области корня радужная оболочка фиксируется к цилиарному телу (
часть сосудистой оболочки глаза). Омывается радужка жидкостью из передней (
пространство между роговицей и радужкой) и задней камер глаза (
пространство между радужкой и хрусталиком). Стоит отметить, что радужка вместе с роговицей образуют особую структуру (
угол передней камеры), через которую происходит отток внутриглазной жидкости, которую вырабатывает задний эпителий роговицы.
Хрусталик
Хрусталик глаза является эластичным прозрачным телом, которое выполняет функцию линзы (
наряду с роговицей, стекловидным телом и водянистой влагой). По своей форме хрусталик напоминает двояковыпуклый диск. Передняя часть хрусталика прилегает к радужной оболочке, а задняя – к стекловидному телу (
прозрачная водянистая масса, расположенная между сетчаткой и хрусталиком).
Хрусталик на 60 – 65% состоит из воды, а также
белков,
жиров,
витаминов, неорганических соединений (
кальций, натрий, калий). Как и все элементы светопреломляющего аппарата глаза, хрусталик полностью лишен сосудов и нервов. Питание хрусталика происходит за счет диффузии и осмоса из ближайших отделов глаза.
Хрусталик имеет собственную капсулу. Данная капсула соединена с цилиарным телом при помощи цинновой связки. Именно натяжение или расслабление цинновой связки и приводит к изменению радиуса кривизны хрусталика, что позволяет фокусироваться как на близких, так и на дальних предметах (
аккомодация).
Цилиарное тело
Цилиарное (
ресничное) тело представляет собой переднюю часть сосудистой оболочки глаза. Данная структура имеет вид замкнутого кольца, состоящего из соединительной ткани и клеток мышечной ткани (
миоциты), которые формируют цилиарную (
аккомодационную) мышцу.
При помощи мелкой связки (
цинновая связка) к цилиарному телу крепится хрусталик. За счет сокращения и расслабления цилиарной мышцы происходит регуляция кривизны хрусталика (
обеспечивается процесс аккомодации). Так, при сокращении цилиарной мышцы связка, идущая от цилиарного тела к хрусталику (
цинновая связка) расслабляется, что приводит к тому, что хрусталик становится выпуклым (
уменьшается натяжение сумки хрусталика). В результате этого процесса становится возможным фокусироваться на близкорасположенных предметах. Если же цилиарная мышца расслабляется, то тогда цинновая связка сокращается и хрусталик становится уплощенным. Это приводит к отдалению фокуса.
Другой функцией цилиарного тела является выработка прозрачной жидкости (
водянистая влага), которая заполняет переднюю и заднюю камеры глаза.
Стекловидное тело
Стекловидное тело – прозрачное вещество, имеющее гелеобразную консистенцию, которое заполняет пространство между сетчатым слоем и хрусталиком (
занимает более 2/3 всего объема глаза). В состав стекловидного тела входит вода (
98%) и органические вещества (
2%). Данные органические вещества (
гиалуроновая кислота, протеогликаны, витрозин, муцин) поддерживают постоянное давление внутри глаза, обеспечивают постоянство формы глазного яблока, а также участвуют в преломлении света, попадающего на сетчатку. Кроме того, стекловидное тело предотвращает смещение при
травме таких структур как сетчатый слой, хрусталик и цилиарное тело.
Также как и другие светопреломляющие элементы глаза, стекловидное тело не имеет собственных сосудов и нервных волокон. Поэтому питательные вещества, а также кислород поступают в стекловидное тело путем диффузии и осмоса.
Собственно сосудистая оболочка глаза
Собственно сосудистая оболочка глаза (
хориоидея) является наиболее массивным слоем сосудистой оболочки (
составляет 2/3 всей сосудистой оболочки). Хориоидея располагается под склерой. Между данными оболочками имеется пространство, в которое оттекает внутриглазная жидкость.
Основной задачей хориоидеи является питание сетчатки глаза, а также стекловидного тела, которое занимает около 2/3 объема глаза и располагается между хрусталиком и сетчаткой. Именно поэтому данная оболочка представлена многочисленными кровеносными сосудами разного калибра. Кроме того, собственно сосудистая оболочка глаза принимает участие в поддержании нормального внутриглазного давления (
обеспечивает отток внутриглазной жидкости).
Выделяют следующие слои собственно сосудистой оболочки глаза: - Надсосудистая пластинка сформирована соединительной тканью, которая представлена белком эластином. Помимо этого, в данной пластинке имеются пигментные клетки, содержащие меланин.
- Сосудистая пластинка имеет в своем составе артерии и вены крупного калибра.
- Сосудисто-капиллярная пластинка является промежуточным слоем, который в основном представлен кровеносными сосудами среднего калибра.
- Стекловидная пластинка (мембрана Бруха) отделяет хориоидею от сетчатки. Стекловидная пластинка наряду с сосудисто-капиллярной пластинкой осуществляет питание наружного слоя сетчатки, а также принимает участие в регуляции процесса аккомодации.
Сетчатка
Сетчатка (
сетчатый слой) является внутренней оболочкой глаза, которая устроена крайне сложно. Сетчатый слой соприкасается со стекловидным телом с внутренней стороны и с сосудистой оболочкой с наружной стороны. В сетчатке выделяют зрительную часть, которая имеет в своем составе светочувствительные клетки, а также слепую часть, не имеющей клеток, которые способны воспринимать свет. Именно зрительная часть сетчатки имеет сложное строение (
состоит из 10 слоев), которое позволяет воспринимать цветное изображение при помощи светочувствительных клеток (
палочки и колбочки), а затем преобразовывать световое раздражение в нервные импульсы. Помимо палочек и колбочек (
являются первыми нейронами зрительного пути), имеются также биполярные нейроциты (
связующее звено) и ганглиозные нейроциты, которые дают начало зрительному нерву.
Зрительный нерв
Зрительный нерв является промежуточным звеном между периферическим зрительным анализатором (
глазом) и затылочными областями коры больших полушарий, где происходит обработка изображения. Свое начало зрительный нерв берет от сетчатого слоя. В дальнейшем зрительный нерв выходит через глазное отверстие из глазницы. Затем зрительный нерв правого и левого глаза в области турецкого седла (
место, где расположен гипофиз) сливаются и образуют частичный зрительный перекрест (
перекрещиваются только внутренние части зрительных нервов). В дальнейшем зрительные нервы достигают первичных подкорковых зрительных центров (
верхнее двухолмие, зрительный бугор, гипоталамус), где и заканчивается периферическая часть зрительных путей. От данных зрительных центров зрительные пути веерообразно расходятся по височной доле мозга, а затем, собираясь, следуют к затылочным долям коры больших полушарий (
центральная часть зрительных путей). Именно в затылочных долях находится центр, который отвечает за образование зрительного образа и световосприятие.
Слезный аппарат
Слезный аппарат представляет собой систему, которая отвечает за выработку и отток слезной жидкости. Слеза на 98% состоит из воды. Остальные 2% составляют различные белки,
углеводы, кислоты и неорганические соединения (
калий, хлор, натрий, кальций). В слезном аппарате выделяют слезопродуцирующий и слезоотводящий отделы.
Слезный аппарат состоит из следующих отделов: - Слезопродуцирующий отдел состоит из слезной железы и небольших добавочных желез. Слезная железа располагается в специальном углублении лобной кости (слезная ямка), которая находится в верхненаружной части глазницы. Слезная железа имеет дольчатое строение. Кроме этого, также имеются мелкие добавочные железы, которые расположены в основании верхнего и нижнего века. В среднем, за сутки вырабатывается 0,5 – 1 мл слезы. При неблагоприятных погодных условиях (сильный ветер, мороз) секреция слез может увеличиться в несколько раз. Во время плача может образовываться более 10 мл секрета.
- Слезоотводящий отдел начинается выводными протоками слезной железы, которые открываются в верхний конъюнктивальный мешок. Затем слезы оттекают во внутренний угол глазной щели (в слезное озеро) и через слезные отверстия (верхнее и нижнее) попадают в слезные канальца. В дальнейшем слезная жидкость из канальцев направляется в слезный мешок, расположенный у внутреннего угла глазницы, и по носослезному протоку в полость носа.
Слеза является секретом, который выполняет целый ряд важных для глаза функций. Во-первых, слезы постоянно покрывают наружную поверхность роговицы, тем самым, поддерживая преломляющую способность глаза. Во-вторых, с помощью слез происходит очищение наружной оболочки глаза от различных чужеродных объектов и микроорганизмов. В-третьих, в состав слез входит вещество с бактерицидным действием (
лизоцим).
Стоит отметить, что при некоторых системных заболеваниях соединительной ткани (
ревматизм, артриты, васкулиты, системная красная волчанка и др.) слезный аппарат также может вовлекаться в воспалительный процесс, что приводит к недостаточной выработке слез и появлению синдрома сухого глаза.
Подпишитесь на Здоровьесберегающий видеоканал


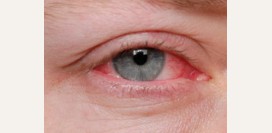
Причины красноты глаз
![]()
Краснота глаз может возникать на фоне некоторых инфекционных заболеваний, при
аллергии, на фоне травмы глазного яблока или иметь неинфекционный характер.
Нередко причиной покраснения глаз является их чрезмерное перенапряжение. К чрезмерному утомлению глаз приводит каждодневная многочасовая работа за монитором компьютера, работа с мелкими деталями, длительный просмотр телевизора. Работа при недостаточном естественном и/или искусственном освещении также является дополнительным негативным фактором, способствующим быстрому утомлению глаз и вызывающим покраснение глаз.
Другой частой причиной появления красноты глаз является попадание в них различных инородных объектов. В глаза может попадать пыль, песок, мелкие насекомые. Пренебрежение в использовании защитной маски на производстве может также негативно сказываться на здоровье глаз. Так, например, в глаза может попадать стружка, различные химические вещества, которые способны травмировать и поражать слизистую глаз.
У женщин покраснение глаз может вызывать использование различных косметических средств. В отличие от
кожи, слизистая оболочка глаз менее устойчива к различным химическим веществам, содержащимся в косметике. Так как некоторая косметическая продукция для лица содержит в своем составе кислоты (
хотя и слабые) или другие химические вещества, то даже их небольшое попадание на чувствительную конъюнктиву глаза может вызвать
зуд, жжение и покраснение.
Нередко у женщин глаза начинают краснеть во время
беременности. Стоит заметить, что наиболее интенсивно данный симптом проявляется во время
родов.
Краснота глаз может являться неспецифическим симптомом какого-либо инфекционного заболевания. Чаще всего данный симптом бывает вызван различными острыми респираторными вирусными инфекциями (
ОРВИ), такими как
грипп,
парагрипп, аденовирусная
инфекция. Кроме того, возникновение
кашля при различных острых респираторных заболеваниях повышает давление в сосудистой сети глаз и способствует возникновению красноты.
В некоторых случаях краснота глаз является постоянным «спутником» некоторых спортсменов. Так, например, спортсмены, которые занимаются тяжелой атлетикой (
штангисты), бодибилдеры, легкоатлеты (
метание ядра, молота, диска) практически всегда из-за больших нагрузок имеют покрасневшие глаза.
Самой частой причиной появление покрасневших глаз у маленьких детей является долгий плач. Кроме того, если ребенок часто тужится (
например, при запорах), то это также непременно приводит к появлению данного симптома.
Употребление алкоголя в больших количествах или наркотических веществ также приводит к появлению такого симптома как покрасневшие глаза.
Длительное пребывание в неблагоприятных климатических условиях нередко может нанести вред здоровью глаз. Сильный ветер, пониженная или повышенная температура в определенной мере могут травмировать слизистую оболочку глаза. Кроме того, прямое воздействие солнечного света на зрительный анализатор способно вызвать непроизвольное слезотечение и покраснение глаз.
Причины покраснения глаз
| Причина | Механизм возникновения |
| Плач | Во время плача сосуды слизистой глаз расширяются, а давление в них значительно повышается. Сама слизистая глаз за счет этого начинает сильно отекать. В свою очередь, работа слезных желез направлена на устранение отека путем выведения из организма лишней жидкости (в данном случае это слезы). Стоит отметить, что степень красноты и отека глаз зависит от длительности и интенсивности плача. |
| Попадание в глаза различных инородных предметов | Слизистая глаз является довольно чувствительной структурой. Попадание в глаза песка, пыли или других чужеродных веществ нередко сопровождается покраснением глаза, отеком слизистой оболочки и зудом. В данном случае покраснение глаз вызвано расширением сосудов на фоне раздражения веточек зрительного нерва. |
Воздействие неблагоприятных климатических факторов
(повышенная или пониженная температура воздуха, перепады атмосферного давления, ветер) | Прямое воздействие солнечных лучей, ветра, высоких или низких температур способно высушивать слизистую оболочку глаз, в результате чего возникают микротравмы конъюнктивы. Низкие температуры, в свою очередь, могут иметь прямое повреждающее действие на слизистую оболочку глаза. В результате этого возникает воспалительный процесс, который проявляется расширением кровеносных сосудов, отеком и болью. Кроме того, постоянное воздействие ветра на незащищенные глаза может приводить к попаданию в них песчинок, соринок или других инородных предметов. |
| Зрительное перенапряжение | При длительном зрительном контакте количество морганий уменьшается. В свою очередь, это приводит к пересыханию слизистой оболочки глаз. Неувлажненная слизистая глаза становится крайне чувствительной и при трении с наружной частью век возникает дискомфорт, зуд, усталость и покраснение. |
| Недосыпание | При постоянном недосыпании клетки всего организма не в полной мере восстанавливаются, в результате чего их функция нарушается. Все дело в том, что на клетки негативно влияют продукты метаболизма (отработанные молекулы, которые клетка выделяет во внеклеточное пространство), которые не в полной мере удаляются во время сна. Глаза реагируют на недостаточное количество сна появлением таких симптомов как зуд, чувство инородного тела, покраснение, боль. Стоит отметить, что полноценный сон является необходимым условием не только для здоровья глаз, но и для всего организма. |
| Ношение контактных линз | Первый контакт слизистой глаза с контактными линзами очень часто приводит к тому, что глаза становятся красными. Связанно это с тем, что слизистая оболочка глаз воспринимает линзы как инородный объект, из-за чего возникает воспалительная реакция. В большинстве случаев данная реакция в дальнейшем постепенно проходит. Если контактные линзы неправильно подобраны (несоответствующий радиус кривизны линзы), то они могут быть слишком подвижными или статичными, что также вызывает дискомфорт и приводит к покраснению глаз. Кроме того, глаза могут краснеть в результате длительного ношения линз, которые для этого не предназначены (ношение линз дольше положенного срока). Это может привести к инфекционному воспалению роговицы и/или наружной оболочки глаза (кератоконъюнктивит), аллергическому воспалению, повреждению роговицы глаза деформированной линзой или нарушению притока кислорода к роговице. Особое внимание стоит соблюдать при очистке линз, так как несвоевременное или неправильное применение обеззараживающих средств создает предпосылки к накоплению на поверхности линз довольно значительного количества микроорганизмов, которые могут вызывать инфекционные заболевания глаз. |
| Ношение некорректно подобранных очков | Неправильно подобранные очки, также как и линзы, могут создавать значительный дискомфорт и приводить не только к покраснению глаз, но и к появлению боли, рези и жжения. Если очки подобраны без определения остроты зрения и других параметров (расстояние между зрачками, обнаружение астигматизма, косоглазия или пресбиопии), тогда они приводят к тому, что человек постоянно вынужден напрягать глаза. В результате этого сосуды, в том числе поверхностные, становятся расширенными и переполненными, возникает отек глаз, а также может возникать головная боль, головокружение и повышение артериального давления. |
| Действие табачного дыма | Табачный дым содержит большое количество химических соединений, способных вызывать раздражение слизистой глаз. Контакт с табачным дымом вызывает покраснение глаз, зуд, жжение, дискомфорт. Наиболее выраженное действие на глаза (вплоть до рези и слезотечения) табачный дым оказывает в непроветриваемых и замкнутых пространствах. Помимо этого, постоянное воздействие химических веществ на конъюнктиву глаза способствует аллергическому воспалению слизистой оболочки глаз (аллергический конъюнктивит). |
| Употребление алкоголя и некоторых наркотических средств | Алкоголь обладает свойством расширять кровеносные сосуды. Данный эффект возникает при употреблении незначительных доз алкоголя или в том случае, когда концентрация алкоголя в крови снижается при его злоупотреблении (покраснение глаз, как правило, возникает на следующие сутки). В расширенные сосуды устремляется больше крови, в результате чего отчетливо виднеются поверхностные сосуды белочной оболочки (появляется покраснение глаз). Некоторые наркотические вещества (марихуана, кокаин, каннабис, опиум) также способствуют расширению сосудов (вазодилатационный эффект). Помимо этого, может наблюдаться блеск глаз, а также сильное сужение или расширение зрачков. |
| Физическое и психическое перенапряжение | Причинами покраснения глаз может становиться кашель, чихание, рвота, потуги при запоре. Дело все в том, что любое длительное физическое напряжение повышает давление, в результате чего поверхностные сосуды белочной оболочки глаза наполняются кровью (гиперемия) и становятся видимыми. Умственная деятельность также может стать причиной повышения давления и появления покраснения глаз. |
| Недостаток некоторых витаминов и минеральных веществ | Для здоровья глаз крайне важно получать с пищей достаточное количество витаминов, минералов и полиненасыщенных жирных кислот (омега-3 и омега-6-ненасыщеные жирные кислоты). Несбалансированное питание, которое не способно обеспечить суточную потребность в витаминах А, С, Е, которые являются антиоксидантами, крайне неблагоприятно влияет на работу зрительного анализатора. Дело в том, что данные витамины выполняют очень важную роль по нейтрализации свободных радикалов (активные формы кислорода, которые повреждают мембраны клеток). В свою очередь, такие минералы как медь и цинк способствуют лучшему усвоению различных питательных веществ, а также витаминов. Помимо витаминов и минералов для полноценного функционирования зрительного анализатора также необходимы и полиненасыщенные жирные кислоты. |
Также выделяют следующие причины красноты глаз: - инфекционные поражения глаз (блефарит, конъюнктивит, ячмень, гнойное поражение века);
- аллергическое воспаление глаз (отек Квинке, аллергический конъюнктивит, весенний катар);
- ревматические поражения глаз (увеит, склерит, синдром сухого глаза);
- травматическое повреждение глаз.
Кроме того, помимо вышеуказанных причин инфекционной и неинфекционной природы к покраснению глазных яблок приводит также повышение внутриглазного давления, астигматизм и некоторые другие патологии.
Другие причины покраснения глаз
| Причина | Механизм возникновения |
Глаукома
(повышенное внутриглазное давление) | При глаукоме происходит постепенное или стремительное повышение внутриглазного давления за счет частичного или полного нарушения оттока внутриглазной жидкости. Под действием повышенного кровяного давления сосуды глаза начинают расширяться. Именно расширенные кровеносные сосуды конъюнктивы приводят к появлению такого симптома как покраснение. Острый приступ глаукомы также может в крайне короткие сроки приводить к сильному покраснению, отеку, сильной боли в глазу и в затылке. Стоит отметить, что данная патология может приводить к полной утрате зрения из-за нарушения функционирования кровеносных сосудов, которые питают зрительный нерв. |
Астигматизм
(искажение и размытость зрительных образов из-за нарушения оптического строения глазного яблока) | Нечеткость изображения создает предпосылки к быстрому утомлению глаз, что проявляется повышением внутриглазного давления, а также головной болью. Если давление в камерах глаза растет, то кровеносные сосуды расширяются и становятся переполненными кровью (проявляется в виде покраснения глаз). |
Инфекционные поражения глаз (кератит, блефарит, конъюнктивит, ячмень, нагноение века)
Одной из самых частых причин покраснения глаз является воспаление какой-либо структуры или оболочки органа зрения. Нередко воспаляется не сама наружная оболочка глаза, а близлежащие ткани. Однако за счет того, что различные ткани глаза располагаются в непосредственной близости, воспаление также приводит к вовлечению в патологический процесс поверхностных сосудов глаза. В дальнейшем данные сосуды расширяются и становятся переполненными кровью. Благодаря данному механизму регуляции тонуса сосудов организм пытается увеличить приток белых кровяных телец (
лейкоциты) и других факторов специфического и неспецифического
иммунитета к очагу воспаления.
Стоит отметить, что покраснение глаз также может вызывать грипп и другие острые респираторные заболевания. Связанно это с тем, что при вирусной или бактериальной инфекции происходит выброс большого количества биологически активных веществ (
медиаторы воспаления), способных расширять кровеносные сосуды. В результате этого по расширенным сосудам к пораженным инфекцией тканям устремляется больший объем крови, что повышает скорость нейтрализации иммунной системой болезнетворных микробов.
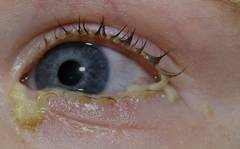
Выделяют следующие наиболее частые инфекционные офтальмологические заболевания, которые способны приводить к покраснению глаз: - Кератит – воспаление роговой оболочки глаза. Кератит могут вызывать некоторые бактерии (золотистый стафилококк, синегнойная палочка), вирусы (вирус простого герпеса 1 типа, герпес зостер), грибы (фузариум) или простейшие (амебы). Для данного инфекционного поражения глаз характерно появление таких симптомов как светобоязнь, боль и покраснение глаз, слезотечение, ощущение песка в глазах. Раздражение роговицы приводит к блефароспазму, который проявляется стойким смыканием век из-за спазма круговой мышцы глаза. Помимо этого, тускнеет роговица, что приводит к снижению остроты зрения (роговица является одной из линз глаза). При несвоевременном или неадекватном лечении роговая оболочка глаза может изъязвляться, что приводит к появлению бельма.
- Блефарит представляет собой воспалительный процесс, который затрагивает краевую часть век. Данное воспаление носит двухсторонний характер, то есть затрагивает веко как с наружной, так и с внутренней части. Вызываться данное заболевание может различными бактериями (стафилококк, стрептококк), вирусами (вирус герпеса 1 – 3-го типа), грибами (питироспорум), членистоногими (клещи рода Демодекс) и даже вшами. Стоит заметить, что блефарит является одним из самых часто встречающихся инфекционных заболеваний глаз. Необходимо также упомянуть, что другой причиной блефарита является воспалительный процесс неинфекционной природы. В этом случае на передней план выходит не инфекция как таковая, а неадекватные иммунологические процессы. Так, например, неинфекционный блефарит может возникать на фоне поражения кожи экземой (заболевание кожи с характерной сыпью в виде гнойничков и пузырьков, сопровождающейся зудом), розовыми угрями или при себорее (заболевание кожи, возникающее из-за повышенной секреции сальных желез кожи). В некоторых случаях данная патология появляется из-за закупоривания и воспаления мейбомиевых желез, которые, по сути, представляют собой несколько видоизмененные сальные железы, расположенные в краевой части век (краевой блефарит). Особенность блефарита заключается в том, что данное заболевание, как правило, имеет хроническое течение и трудно поддается лечению. При местном снижении иммунитета, вызванное различными факторами (инфекции, воздействие пониженной температуры, несбалансированное питание), блефарит может вновь перейти в активную стадию. Кроме того, чаще всего блефаритом болеют именно женщины в возрасте от 35 до 45 лет (около 70 – 80% всех случаев). Кроме того, данная патология также может приводить к распространению воспалительного процесса на конъюнктиву глаза, роговицу, а также может становиться причиной уменьшения выработки глазом слезы (синдром сухого глаза).
- Конъюнктивит представляет собой воспаление наружной оболочки глаза. Для данного офтальмологического заболевания характерно появление отека, полнокровие мелких сосудов конъюнктивы и наличие патологического отделяемого с наружной оболочки глаза. Нередко конъюнктивит сочетается со жжением век, а также со снижением остроты зрения. Причиной инфекционного конъюнктивита может стать бактериальная инфекция (гонококк, хламидия, пневмококк, стрептококк, стафилококк) или вирусная (аденовирус, герпес, краснуха, корь, ветрянка). Стоит отметить, что чаще всего инфекционный конъюнктивит вызван аденовирусной инфекцией (75 – 80%). В довольно редких случаях конъюнктивит возникает на фоне грибковой инфекции (как правило, это возникает у лиц с ослабленной иммунной системой). Воспаление конъюнктивы глаза может иметь разлитой характер и приводить к распространению процесса на роговицу (кератоконъюнктивит) или на веки (блефароконъюнктивит). У взрослых конъюнктивит нередко возникает на фоне хронического блефарита.
- Ячмень – остропротекающее гнойное воспаление волосяной луковицы ресницы или сальной железы, расположенной вблизи волосяной луковицы. Ячмень, как правило, вызван попаданием в глаза золотистого стафилококка. В начале заболевания в области края века образуется болезненная припухлость небольшого размера. Также возникает отек слизистой глаза, покраснение и зуд. В течение следующих 3 – 4 дней в области данной припухлости формируется желтая головка, которая содержит гной и расплавленные омертвевшие ткани волосяной луковицы или сальной железы. В некоторых случаях на фоне появления ячменя может повышаться температура тела (как правило, до 37 – 37,5ºС), возникать головная боль, недомогание, снижение аппетита. Самостоятельное удаление ячменя абсолютно противопоказано из-за возможности распространения инфекции внутрь глаза, а затем - в головной мозг.
- Нагноение века (абсцесс и флегмона века). Абсцесс или флегмона века представляют собой такой тип воспаления тканей, при котором на первое место выходит нагноение, в результате чего ткани подвергаются расплавлению. Под абсцессом подразумевают такой патологический процесс, который является лимитированным (гной не выходит за пределы очага воспаления). В свою очередь, при флегмоне границы очага воспаления являются стертыми, поэтому при флегмоне за короткий период времени может происходить разлитое нагноение многих структур органа. Абсцесс или флегмона века в большинстве случаев развивается при попадании в глаза таких бактерий как стафилококк или стрептококк. Именно данные микробы способны вызывать воспаление, для которого характерен процесс нагноения тканей (данные микробы также называют гноеродными бактериями). Попадание данных бактерий в полость глаза может возникать и при самостоятельном выдавливании ячменя, что категорически запрещено, а также при гнойном синусите (воспаление пазух носа) гнойном воспалении век (язвенный блефарит).
Инфекционные поражения роговицы и конъюнктивы глаз
| Заболевание | Механизм возникновения |
Кератит
(воспаление роговицы) | Воспалительный процесс, локализующийся в роговице, приводит к образованию и высвобождению значительного количества сосудорасширяющих факторов (гистамин, брадикинин). Данный механизм позволяет усилить приток артериальной крови к очагу воспаления, что улучшает вероятность благоприятного исхода заболевания. |
Блефарит
(воспалительный процесс, который локализуется в краевой части века) | Воспаление краевой части века в большинстве случаев приводит к вовлечению в патологический процесс наружной оболочки глаза (конъюнктива). Одной из характерных особенностей любого воспалительного процесса является локальное расширение сосудов. Некоторые вещества (гистамин, брадикинин, простагландины), которые вырабатываются при воспалении (являются медиаторами воспаления), способны расслаблять сосудистую стенку, в результате чего сосуды постепенно расширяются. По расширенным сосудам в пораженные ткани глаза в большем количестве устремляется кровь. Именно с током крови в очаг воспаления попадают различные вещества и компоненты именной системы, обладающие бактерицидным действием (лизоцим, система комплемента), а также клетки и молекулы, участвующие в иммунном ответе и эффективно нейтрализующие болезнетворные микробы (макрофаги, лейкоциты, опсонины, Т-лимфоциты и В-лимфоциты, антитела). Покраснение глаз в этом случае представляет собой расширение и переполнение кровью (гиперемия) поверхностные сосуды наружной оболочки глаза. |
Конъюнктивит
(воспаление наружной оболочки глаза) | Воспаление непосредственно конъюнктивы глаз приводит к локальному выбросу большого количества активных веществ, обладающих сосудорасширяющим действием (гистамин, брадикинин). В расширенных сосудах скапливается кровь, что и проявляется в виде покраснения глаз. |
Ячмень
(гнойное воспаление сальной железы и/или волосяной луковицы ресницы) | Гнойное воспаление наружного края века (волосяная луковица или сальная железа) проявляется болью, отеком слизистой глаза, покраснением, локальным повышением температуры. Для любого воспаления характерно высвобождение большого количества биологически активных веществ, которые воздействуют на сосуды и вызывают их расширение. В дальнейшем в расширенные сосуды устремляет большое количество крови, что способствует нейтрализации болезнетворных микроорганизмов в очаге воспаления. |
Абсцесс или флегмона века
(гнойное воспаление века) | Гнойное воспаление века (ограниченное или разлитое) в абсолютном большинстве случаев приводит к вовлечению конъюнктива глаза. Воспалительная реакция при флегмоне или абсцессе века приводит к выраженному расширению сосудистой стенки и переполнению кровью поверхностных сосудов глаза (за счет воздействия сосудорасширяющих веществ). |
Аллергическое воспаление глаз (отек Квинке, аллергический конъюнктивит, весенний катар)
В силу анатомических и физиологических особенностей глаз уязвим для воздействия различных
аллергенов. Большое количество аллергенов находится именно в окружающем воздухе, в результате чего данные вещества постоянно контактируют с поверхностью глаз, а также со слизистой носа.
Некоторые чужеродные для организма вещества при попадании в глаза способны вызывать аллергическую реакцию. В основе данной реакции лежит неадекватная форма ответа иммунной системы (
гиперчувствительность), на воздействие аллергена. В ходе аллергического процесса происходит выброс различных активных молекул (
в первую очередь, гистамина), которые отвечают за расширение сосудов. Стоит отметить, что чаще всего аллергия возникает только при вторичном контакте с аллергеном.
К покраснению глаз могут приводить следующие аллергические реакции: - Ангионевротический отек (отек Квинке) представляет собой общую аллергическую реакцию организма на попадание какого-либо аллергена. Данная реакция характеризуется довольно острым началом (возникает за несколько десятков минут после контакта с аллергеном) и проявляется отеком подкожной жировой клетчатки (чаще всего поражается лицо). Воздействие аллергена на глаза вызывает их покраснение, отек, резь и слезотечение. При попадании раздражающих веществ на слизистую носа также возникает отек и ринорея (повышенное выделение слизи из носа). Самым опасным осложнением данного состояния является выраженный отек слизистой глотки, что может привести к удушью и стать причиной смерти.
- Аллергический конъюнктивит – воспаление наружной оболочки глаза. Причиной аллергического конъюнктивита может стать поллиноз (сезонная аллергия на растительную пыльцу), инфекция глаза бактериального или вирусного происхождения, лекарственная аллергия, воздействие различных химических веществ на слизистую глаза. В некоторых случаях аллергия может возникнуть от ношения контактных линз (в особенности на линзы, которые предназначены для длительного ношения). Стоит отметить, что аллергический конъюнктивит нередко сопровождает такие заболевания как бронхиальная астма и атопический дерматит (хроническое воспаление кожи, имеющее аллергическое происхождение, которое возникает у лиц с генетической предрасположенностью). Самым основным проявлением аллергического конъюнктивита является сильный зуд. Кроме того, пациенты также жалуются на резь в глазах, слезотечение, покраснение глаз. В некоторых случаях может возникать светобоязнь. Данная патология занимает первое место среди всех аллергических воспалений глаз, а также постоянно растет ее частота выявления (достигает около 12 – 15% среди всего населения).
- Весенний кератоконъюнктивит (весенний катар) характеризуется возникновением аллергической реакции роговицы и наружной оболочки глаз. Особенностью весеннего кератоконъюнктивита является тот факт, что данное заболевание в основном регистрируют в странах с сухим и жарким климатом, в особенности в весеннее и летнее время. Некоторые ученые считают что фактором, провоцирующим начало заболевания, является прямое воздействие солнечных лучей (ультрафиолетовое излучение). Весенний катар чаще всего диагностируется у мальчиков в возрасте от 5 до 20 лет. Одной из причин проявления данной болезни является генетическая предрасположенность. Также отмечено, что дети с весенним катаром очень часто страдают и от других аллергических заболеваний (атопический дерматит, экзема, бронхиальная астма). При данном патологическом состоянии происходит выработка большого количества иммуноглобулинов Е, которые играют значительную роль в появлении аллергической реакции (запускают каскадные процессы с выделение биологически активных веществ).
Аллергическое воспаление глаз
| Заболевание | Механизм возникновения |
Отек Квинке
(отек подкожной жировой клетчатки) | Попадание аллергенов в глаза приводит к запуску аллергической реакции, в основе которой лежит отек подкожной жировой ткани. Так как в области век и около глазных яблок имеется жировой слой, то при отеке Квинке может наблюдаться выраженный отек глаз, вплоть до полного закрытия глазной щели. Кроме того, происходит активация различных клеток (тучные клетки, базофилы), которые начинают усиленно выбрасывать в межклеточное пространство сосудорасширяющие вещества (гистамин), воздействующие на поверхностные и глубокие сосуды глаз. В итоге, покраснение глаз является следствием расширения и переполнения кровью поверхностных сосудов. |
Аллергический конъюнктивит
(воспаление наружной оболочки глаза аллергической природы) | Воздействие аллергенов различной природы вызывает отек наружной оболочки глаз, а также покраснение, зуд и жжение в глазах. Причиной появление данных симптомов является выброс целого ряда биологически активных веществ (гистамин, серотонин, интерлейкины, простагландины, протеазы, брадикинин и др.), которые способны влиять на клеточные процессы. Так как аллергия представляет собой патологический иммунный ответ, то данные биологически активные вещества вырабатываются в чрезмерных концентрациях и способны оказывать негативное действие. При аллергии наблюдается изменение тонуса сосудов, что связано с сосудорасширяющим действием гистамина. Отек тканей вызван воздействием серотонина, гистамина и брадикинина, которые увеличивают проницаемость сосудов (жидкость из русла сосудов устремляется в ткани). Повреждение клеток возникает из-за несоответствия между провоспалительными и противовоспалительными биологически активными веществами (преобладают медиаторы, которые вызывают и поддерживают воспалительную реакцию). |
Весенний кератоконъюнктивит
(воспаление роговицы и наружной оболочки глаза, возникающее в детском возрасте) | Воздействие жаркого климата и ультрафиолетовых лучей на некоторых лиц с генетической предрасположенностью к данному заболеванию приводит к тому, что иммунная система начинает неадекватно реагировать на данные климатические условия. В конечном итоге, запускается целый каскад реакций, который характерен для аллергического процесса. Выделение большого количества гистамина и расширение сосудов связанно с активацией некоторых клеток (тучные клетки и базофилы). В расширенных поверхностных сосудах скапливается большое количество крови, что и проявляется в виде покраснение глаз (инъекция склер). |
Ревматические поражения глаз (увеит, склерит, синдром сухого глаза)
Ревматические болезни представляют собой обширную группу заболеваний, для которых характерно поражение соединительной ткани. Наиболее часто при данных заболеваниях страдают именно суставы. Помимо этого, нередко в патологический процесс вовлекаются и другие органы и ткани (
в том числе и орган зрения). Стоит отметить, что ревматические поражения глаз чаще всего диагностируют у детей.
Увеит представляет собой воспаление сосудистой оболочки глаза. Наиболее частой причиной появление увеита, особенно в детском возрасте является наличие у пациента ревматического заболевания. Кроме того, увеиты могут также быть вызваны различными инфекциями (
бактериальная, вирусная, грибковая, паразитарная). Для данной патологии характерно появление таких симптомов как покраснение глаз, острая боль, нарушение зрения (
вплоть до слепоты), слезотечение.
Склерит – воспаление склеры глаза. Под склеритом понимают воспалительный процесс, который охватывает все три слоя склеры (
эписклера, собственное вещество склеры темная склеральная пластинка). Для склерита характерно появление таких симптомов как покраснение глаз, снижение остроты зрения, боль и чувство дискомфорта в пораженном глазу. Склерит чаще всего диагностируют у женщин, в возрасте от 40 до 50 лет.
Синдром сухого глаза (
сухой кератоконъюнктивит) характеризуется снижением выработки слез, что, в конечном счете, приводит к сухости глаз. Чаще всего данным заболеванием страдают лица женского пола, в возрасте от 40 до 50 лет (
совпадает с наступлением менопаузы), а также пожилые лица обоих полов старше 60 лет. Синдром сухого глаза нередко сочетается с такими заболеваниями как
гастрит с пониженной кислотностью,
стоматит (
поражение ротовой полости). Симптомы данной патологии нередко возникают у тех, кто много работает за компьютером, читает и долго водит транспортное средство. Связанно это с уменьшением частоты моргания, в результате чего глаз в недостаточной степени смазывается слезами и становится сухим. В дальнейшем наблюдается атрофия слезных желез (
замещение желез на соединительную ткань). Основными симптомами данного заболевания является жжение и сухость, а также ощущение песка в глазах.
Ревматические поражения глаз
| Причина | Механизм возникновения |
Увеит
(воспаление сосудистой оболочки) | Воспалительный процесс, который затрагивает сосудистую оболочку глаза, также приводит к вовлечению в патологический процесс сосудов слизистой оболочки. Для любого воспаления характерно появление боли, отека тканей, покраснения, локального или общего повышения температуры, а также нарушение функции данной ткани или органа. К покраснению глаз в данном случае приводит расширение (дилатация) сосудов, которое является следствием воздействия гистамина (биологически активное вещество, оказывающее сосудорасширяющее действие). |
Склерит
(воспаление белковой оболочки глаза) | Воспаление белковой оболочки вызывает расширение и переполнение поверхностных сосудов глаза (гиперемия). Воздействие таких воспалительных медиаторов (биологически активных веществ) как гистамин и брадикинин снижает тонус сосудов, в результате чего наблюдается сосудорасширяющий эффект. По расширенным сосудам вглубь тканей устремляется кровь, которая доставляет в очаг поражения различные клетки иммунной системы, которые помогают бороться с инфекцией. |
Синдром сухого глаза
(недостаток образования слезного секрета) | Снижение образование слезными железами секрета или повышенная испаряемость слез приводит к сухости глаз. Это, в свою очередь, проявляется раздражением, зудом, чувством песка в глазах. Покраснение глаз возникает из-за раздражения слизистой оболочки глаз при ее трении с наружной частью слизистой век. |
Травматическое повреждение глаз
Травматическое повреждение глаза проявляется нарушением целостности одной или нескольких структур глаза в ответ на чрезмерное воздействие (
механическое, физическое или термическое). Как правило, таким воздействием является прямая травма тупым или острым предметом. Кроме того, повреждение может возникать при попадании сильных щелочей или кислот на слизистую глаза (
химическая травма). Воздействие чрезвычайно высоких или низких температур, а также резкое изменение атмосферного давления также может приводить к травме глаз.
Покраснение при травматическом повреждении глаз возникает из-за расширения мелких сосудов, входящих в состав краевой сосудистой сети глаза. Данную сеть сосудов образуют мелкие ветви передних ресничных артерий. Расположена краевая сосудистая сеть в месте соединения роговицы и склеры. Стоит отметить, что у данной сосудистой сети выделяют поверхностный и глубокий слой и именно глубокий слой чаще всего повреждается при травме глаза. В зависимости от силы травматического воздействия покраснение чаще всего бывает умеренным или выраженным (
при разрыве сосудов с последующим кровоизлиянием). Кроме того, травма глаза приводит к раздражению глазного нерва, что, в свою очередь, проявляется появлением светобоязни, слезотечения и боли в глазу.
К покраснению глаз могут приводить следующие повреждения структур глазного яблока: - Повреждение роговицы приводит к появлению таких симптомов как покраснение глаза, спазм век (блефароспазм), появление ощущения песка в глазах, боль, светобоязнь и слезотечение. Ушиб роговицы может проявляться помутнением и снижением роговичного рефлекса (смыкание век при раздражении роговицы).
- Повреждение склеры характеризуется появлением кровоизлияния в стекловидном теле глаза, снижением остроты зрения, болью в поврежденном глазу, а также снижением внутриглазного давления. Стоит отметить, что тяжелое повреждение склеры в некоторых случаях может привести к полной утрате зрения.
- Повреждение радужной оболочки может сопровождаться полным и неполным ее отрывом. При незначительном повреждении радужки возникает умеренно выраженная боль, стойкое расширение зрачка (мидриаз), спазм век (блефароспазм), светобоязнь и слезотечение. При частичном отрыве радужки болевой синдром более выраженный. Если происходит полный отрыв радужки, то тогда образуется секторальный дефект (радужка значительно смещается), а также возникает снижение остроты зрения и светобоязнь.
- Повреждение цилиарного тела сопровождается покраснением глаза, появлением слезотечения, светобоязни. Довольно часто повреждение ресничного (цилиарного) тела приводит к воспалению самого ресничного тела, а также радужной оболочки (иридоциклит). При полном отрыве цилиарного тела внутриглазное давление падает, передняя камера уменьшается в размерах, а также может происходить отслойка сосудистой оболочки.
При травматическом повреждении глаз (
вне зависимости от степени тяжести) необходимо срочно обратиться к офтальмологу за консультацией.
Диагностика причин красноты глаз
![]()
Для того чтобы точно поставить диагноз, врач-офтальмолог должен тщательным образом собрать всю информацию о заболевании. Учитываются характерные жалобы, которые предоставляет пациент, а также факторы, при которых симптоматика заболевания усиливается или, наоборот, стихает. Кроме того, важна характеристика симптомов (
длительность, выраженность), наличие дополнительных сопутствующих заболеваний. Не менее важно узнать о месте работы, так как профессиональная деятельность пациента может быть сопряжена с постоянным контактом с различными вредными факторами на производстве (
химические, биологические и физические). Наличие в прошлом хирургических операций на глаза или травм также является важной информацией для врача.
На втором этапе специалист проводит осмотр глаз. Начинают с наружного осмотра, который подразумевает оценку состояния кожи вокруг глаз и век, а также слизистой глаз. С помощью щелевой лампы врач может более детально оценить состояние ресниц, заднего края век, конъюнктивы, роговицы. Помимо этого, в большинстве случае необходимо определить остроту зрения пациента. В зависимости от патологии также определяют внутриглазное давление, суммарную слезопродукцию (
тест Ширмера) и некоторые другие показатели и параметры.
При необходимости врач может прибегнуть к дополнительным методам лабораторной диагностики. Так, например, при инфекционном поражении глаз важно взять мазок или сделать соскоб с пораженной части глаза для дальнейшего определения возбудителя. При бактериальной или смешанной инфекции также определяют чувствительность микроорганизма к различным
антибиотикам (
антибиотикограмма).
Диагностика инфекционных поражений глаз (кератит, блефарит, конъюнктивит, ячмень, гнойное поражение века)
Кератит может протекать стремительно быстро и поэтому необходимо как можно раньше диагностировать и начать лечение данного офтальмологического заболевания. Для кератита характерно появление боли и покраснения глаза, ощущение песка, отек слизистой глаза, светобоязнь, блефароспазм (
непроизвольное закрытие век), обильное слезотечение. Для определения причины кератита необходимо взять соскоб с роговицы для последующего бактериологического анализа. В том случае, если данный метод не выявил в материале болезнетворных бактерий, то тогда прибегают к серологическому анализу, который выявляет специфические молекулы вируса (
антигены) или используют метод
ПЦР (полимеразная цепная реакция), который способен выявить даже крайне малое содержание генетического материала бактерий, вирусов или грибов в анализе.
Помимо покраснения глаз для блефарита характерно появление целого ряда дополнительных симптомов. Так, например, инфекционный блефарит, вызванный золотистым стафилококком, на ранних этапах проявляется появлением ощущения инородного объекта в глазу. Затем к данному симптому присоединяется зуд и жжение, тяжесть век, склеивание краев век, а также повышенная утомляемость глаз. Визуально при внешнем осмотре в случае простого блефарита врач обнаруживает гнойные корочки на краю век, склеенные ресницы, а также изъязвленные края век. Если патологический процесс прогрессирует, то это сказывается на состоянии ресниц и края век (
потеря ресниц, неправильный рост, процесс рубцевания края век). Помимо этого, определяют остроту зрения с помощью таблицы Сивцева (
специальная таблица, на которой изображены различные буквы). Также оценивают состояние слезной пленки, конъюнктивы, а также переднего и заднего края век с помощью биомикроскопического метода (
окрашивание структур глаза различными красителями для дальнейшего изучения с использованием щелевой лампы). При рецидивирующем блефарите (
повторное возникновение заболевания) важным моментом является определение возбудителя данного заболевания (
бактериологический посев корочек, образующихся на краях век).
При визуальном осмотре при конъюнктивите обращает на себя внимание отек наружной оболочки глаза, инъекция сосудов глазного яблока (
покраснение глаз), наличие патологического отделяемого из полости конъюнктивы, которое может быть гнойным, слизистым или слизисто-гнойным. В дальнейшем офтальмолог исследует остроту зрения, а также проводит измерение внутриглазного давления (
только при отсутствии гнойных выделений и мелких изъязвлений на роговице). Также проводится биомикроскопия глаз (
специальное окрашивание) с использованием щелевой лампы. Для того чтобы определить возбудителя заболевания и назначить правильное лечение, врач, как правило, направляет пациента пройти дополнительные лабораторные исследования. Золотым стандартом является культуральный метод, который позволяет выделить даже небольшое количество болезнетворных микроорганизмов в соскобах или мазках-отпечатках с роговицы и конъюнктивы. Минусами данного метода является трудоемкость и дороговизна (
результат может быть получен не ранее чем на 2 – 3 день). Альтернативой являются экспресс методы, которые позволяют за более короткое время обнаружить наличие в материале бактерий, вирусов или грибов. Стоит отметить, что лечение назначается в день консультации, а результаты данных лабораторных исследований помогают скорректировать схему лечения и добиться наилучших результатов.
Диагностика ячменя, как правило, не вызывают каких-либо затруднений. Обнаружение типичной желтой головки на краю века является отличительным признаком данного офтальмологического заболевания. Помимо этого, врач также опирается на типичную симптоматику (
боль, припухлость края века, отек и покраснение глаза). Если ячмень еще не сформирован, то прибегают к визуальному осмотру глаза с выворотом века с использованием бокового освещения.
Нередко гнойное воспаление века является следствием выдавливания ячменя или распространения гнойного процесса из глазницы или носовых пазух. Пациенты с гнойным воспалением века жалуются на сильную глазную и головную боль, невозможность полностью открыть пораженный глаз. Кроме этого, возникает выраженный отек слизистой глаза, покраснение века и глаза, светобоязнь, блефароспазм (
стойкое смыкание век из-за спазма круговой мышцы глаза). Для абсцесса и флегмоны века характерно появление желтого окрашивания наружной оболочки глаза.
Диагностика аллергического воспаления глаз
Диагностикой аллергических заболеваний должен заниматься врач-аллерголог. В том случае если аллергия проявляется лишь специфическим воспалением глаз, то тогда необходима консультация офтальмолога. Стоит, однако, отметить, что некоторые состояния, имеющие аллергическую природу (
например, отек Квинке), являются неотложными, и поэтому любой врач или фельдшер обязаны уметь распознавать симптомы, а также назначать и применять соответствующие медикаменты (
антигистаминные и/или гормональные препараты, адреналин).
При отеке Квинке (
ангионевротический отек) возникает сильный отек подкожно-жировой клетчатки. Чаще всего в патологический процесс вовлекается лицо и верхние конечности. Вследствие отека век глазная щель может быть частично или полностью закрытой. Также сильно отекают губы, слизистая щек и глотки. Помимо отека, в некоторых случаях также может возникать зуд и жжение. Наиболее грозным проявлением отека Квинке является удушье, вызванное выраженным отеком слизистой оболочки глотки. В этом случае, воздух из полости носа или рта в недостаточном количестве попадает в легкие. Стоит отметить, что существует приобретенная и врожденная форма отека Квинке. Характерной особенностью врожденной формы является низкая эффективность медикаментов, имеющих противоаллергический эффект (
данная форма не связана с воздействием на организм аллергенов).
Диагностика аллергического конъюнктивита входит в задачу аллерголога или офтальмолога. В самом начале необходимо в полной мере узнать о симптомах заболевания, а также их выраженности. В дальнейшем, понадобиться проведение кожных аллергопроб, которые позволят указать, какие аллергены у данного пациента способны вызывать патологическую иммунную реакцию, лежащую в основе аллергии. Если у человека возникает бурная местная аллергическая реакция в месте введения аллергена, то это свидетельствует о наличии аллергии на него. Постановка кожных аллергопроб может быть в виде прик-тестов (
прокалывание кожи на глубину 1 мм), скарификационных тестов (
нанесение царапин) или внутрикожных тестов (
прокалывание кожи на глубину 2 – 3 мм).
Как правило, аллергопробы выполняют на внутренней поверхности кожи предплечья. Прокол кожи каждый раз проводят новым ланцетом. Расстояние между проколами должно составлять 2 – 3 сантиметра. После прокалывания кожи врач наносит различные аллергены и через 20 минут производят учет результатов. В зависимости от размера покраснения (
гиперемия кожи) реакция на аллерген может быть отрицательной, сомнительной, положительной, резко положительной и очень резко положительной. Стоит отметить, что у данного метода диагностики существуют противопоказания. Так, например, постановка аллергопроб не проводится у людей, имеющих злокачественное новообразование (
опухоль) или активную форму
туберкулеза. Кроме этого, противопоказанием также является беременность и детский возраст (
до 3 лет).
Для диагностики весеннего катара (
весенний кератоконъюнктивит) врач учитывает возраст и пол пациента (
как правило, страдают мальчики до 9 – 16 лет), а также сезонность заболевания (
обострения возникают весной или летом). Кроме того, у данных пациентов нередко обнаруживаются сопутствующие заболевания (
бронхиальная астма, атопический дерматит, экзема). Для подтверждения диагноза врач-офтальмолог проводит офтальмоскопию (
проверяет глазное дно), а затем тщательно обследует конъюнктиву глаза при помощи бокового освещения. Помимо этого берутся соскобы с конъюнктивы с последующим выявлением в данных соскобах большого количества
эозинофилов (
клетки, которые принимают активное участие в аллергической реакции). Стоит отметить, что существует несколько форм весеннего катара.
Выделяют следующие формы весеннего катара: - Лимбальная форма характеризуется появлением валика сероватого оттенка в месте перехода склеры глаза в роговицу (лимб). Во время обострения заболевания данный валик может разрастаться и частично нарастать на роговицу. Поверхность валика является неровной. Также данное разрастание имеет белые точки, в которых содержится большое количество эозинофильных клеток.
- Конъюнктивальная форма проявляется образованием на слизистой верхнего века специфических образований, которые напоминают сосочки. Конъюнктива в данной области утолщается, а также приобретает молочный оттенок.
- Смешанная форма является сочетанием лимбальной и конъюнктивальной формы весеннего кератоконъюнктивита. Данная форма наиболее часто приводит к поражению конъюнктивы верхнего века, вследствие чего острота зрения постепенно снижается.
Диагностика ревматических поражений глаз (увеит, склерит, синдром сухого глаза)
Так как ревматические поражения глаз являются следствием какого-либо ревматического заболевания, то необходима консультация не только врача-офтальмолога, но также и ревматолога. При увеите наблюдается снижение остроты зрения, появляется острая боль в глазу с распространением в область носа, челюсти, лба или виска. Характерно появление светобоязни, слезотечения и спазма век (
блефароспазм). Наличие тех или иных симптомов и их выраженность зависит от локализации патологического процесса. Различают передний увеит с поражением передних отделов сосудистой оболочки и задний увеит, при котором воспаление локализуется в задних отделах данной оболочки глаза. Визуальный осмотр пораженного глаза при переднем увеите позволяет выявить наличие синеватого кольца вокруг роговицы (
полнокровие сосудистой сети), также на роговице могут появляться скопления клеток, которые поначалу имеют сероватый цвет.
Характерно изменение цвета радужной оболочки глаза. Так, например, у пациентов с темной радужной оболочкой глаза становятся ржаво-рыжими, а с серой – светло-зеленными. Кроме того, возникает отек радужки, а ее рисунок становится несколько размытым. Как правило, внутриглазное давление несколько снижается или не изменяется. Зрачок сужен (
миоз), а реакция на свет ослаблена. В свою очередь, для заднего увеита характерно снижение зрения и появление фотопсий, которые представляют собой световые феномены перед глазами в виде ярких вспышек, молний, фигур, мушек. Воспаление глазного дна вызывает структурные нарушения стекловидного тела глаза. При осмотре сосудистой оболочки и сетчатки (
офтальмоскопия) зона воспаления выглядит как очаг с размытыми краями белого цвета. В дальнейшем данный очаг постепенно замещается на соединительную ткань.
При склерите может поражаться как передний (
передний склерит), так и задний отдел склеры (
задний склерит). Кроме того, патологический процесс может быть ограниченным (
узелковый склерит) или распространяться на всю склеру (
диффузный склерит). В редких случаях склерит вызывает отмирание тканей склеры (
некротизирующий склерит). При узелковом склерите происходит образование воспалительного узелка, который несколько приподнят над наружной оболочкой глаза. Данный узелок отечен и гиперемирован (
сосуды расширены и переполнены кровью). Кроме того, для переднего склерита характерно появление сильной глазной боли, которая нередко отдает в висок или верхнюю челюсть. Также к данным симптомам может присоединяться светобоязнь и слезотечение. Пораженный сегмент глаза, как правило, имеет красно-фиолетовый цвет.
Задний склерит диагностируют довольно редко. Для данной формы характерно напряжение глазного яблока, однако покраснение, как правило, отсутствует. Для некротизирующего склерита, вызванного ревматоидным заболеванием (
как правило, ревматоидным артритом), характерно длительное и безболезненное течение, которое, однако, приводит к постепенному истончению склеры и ее выпячиванию. Неосторожное воздействие на склеру (
микротравмы) в этом случае может привести к ее разрыву.
Характерно снижение остроты зрения. Также проводится измерение глазного давления и забор соскоба с поверхности очага воспаления (
при узелковом склерите). Стоит отметить, что при склерите очень часто в патологический процесс также вовлекается роговица (
склерозирующий кератит).
Синдром сухого глаза протекает в несколько фаз. Всего выделяют 4 фазы данной глазной патологии.
Выделяют следующие стадии синдрома сухого глаза: - 1 стадия (блефароконъюнктивит). Пациенты предъявляют жалобы на жжение, сухость и резь в глазах, периодическую красноту. Визуальный осмотр выявляет утолщение и переполнение кровью краев век. В уголках век определяются пенистые выделения. Кроме того, конъюнктива становится рыхлой.
- 2 стадия (эпителиальная дистрофия роговицы). Характерно появление светобоязни, роговица отекает и становится тусклой, а на ее поверхности возникает слизистая пленка, которая практически не снимается. По утрам трудно открывать глаза из-за сухости. Покраснение глаз становится более выраженным (возникает смешанная инъекция сосудов). Кроме того, на поверхности роговицы начинают образовываться мелкие подвижные нити, которые свободно свисают с роговицы.
- 3 стадия (нитчатый кератит). Зрение резко снижается, боль в глазах усиливается. Визуальный осмотр выявляет большое число полупрозрачных тяжей на роговице. Данные тяжи или нити представляют собой небольшие трубки из эпителиальных клеток, которые наполнены слизью.
- 4 стадия (глубокий ксероз роговицы). Основной симптом данной стадии – полная потеря зрения. При осмотре роговица сплошь покрыта полупрозрачными нитями (вид шевелюры). К тому же роговица приобретает серый оттенок, а также становится шероховатой и тусклой.
Крайне важно определить стабильность слезопродукции, а также исследовать суммарную и основную слезопродукцию. Одним из таких тестов является проба Норна. В ходе данного исследования слезную пленку подкрашивают специальным раствором (
флуоресцеин натрия), а потом высчитывают, с какой частотой в слезной пленке возникают небольшие разрывы (
указывает на выделение слезной жидкости).
Диагностика травматического повреждения глаз
Травмы глаз могут возникать на производстве или в быту. Нередко травматическое повреждение глаз возникает у детей (
детский травматизм). Глазное яблоко является довольно хрупким органом и при чрезмерном внешнем воздействии его структуры могут терять свою целостность. Это может стать причиной частичной или полной потери зрения, что, в свою очередь, приводит к
инвалидности.
Чаще всего травматический фактор приводит к повреждению век, конъюнктивы глаза, склеры и роговицы. Для травмы поверхностных структур глаза характерно появление таких симптомов как боль в пораженном глазу, ощущение инородного тела, отек, зуд и жжение, а также слезотечение. Повреждение сосудов глаза приводит к кровотечению. Помимо этого, травма может усугубиться из-за проникновения в глаза инфекции. Так, например, даже несущественная травма глаза может привести к воспалению радужной оболочки и цилиарного тела (
иридоциклит), сосудистой оболочки (
увеит), зрительного нерва, а иногда и к вовлечению в воспалительный процесс практически всех структур глаза (
панофтальмит). Довольно часто наблюдается снижение остроты зрения из-за снижения прозрачности одной из светопреломляющих сред глаза (
роговица, стекловидное тело, водянистая влага). Стоит отметить, что появление некоторых или сразу всех вышеперечисленных симптомов является веской причиной срочно обратиться к офтальмологу.
Повреждение конъюнктивы чаще всего возникает из-за попадания в глаз инородного тела или в результате прямого удара. Во втором случае под конъюнктивой возникает кровоизлияние. Для повреждения конъюнктивы характерно появление таких симптомов как боль в глазу, спазм век, ощущение песка, светобоязнь. При боковом (
фокальном) освещении или при использовании щелевой лампы врач выявляет инородное тело, которое может находиться на поверхности конъюнктивы или внедряться в ее ткани. В зависимости от степени раздражения наружной оболочки глаза степень покраснения может варьироваться. Если инородный предмет имеет растительное или животное происхождение (
может являться сильным аллергеном), то тогда на первое место выходит отек глаза и сильное жжение и зуд. Нередко инородное тело за счет повышенного слезоотделения попадает в бороздку на внутренней поверхности века. Именно поэтому офтальмолог должен вывернуть веко и затем обследовать слизистую века и данную бороздку.
Для определения повреждения роговицы врач закапывает в глаз раствор флуоресцеина, который окрашивает область повреждения в светло-зеленый цвет. Благодаря этому методу (
биомикроскопия глаза) можно узнать глубину повреждения. Для выявления клинически невидимых инородных тел в роговице проводят обзорную эхографию (
ультразвуковое исследование). Стоит отметить, что повреждение роговицы нередко приводит к снижению ее прозрачности и, соответственно, к снижению остроты зрения. Кроме того,
ожог или повреждение роговицы, как правило, сопровождаются снижением чувствительности данной структуры.
Повреждение склеры, также как и роговицы, выявляется с помощью биомикроскопического метода (
закапывание в глаз специального красителя флуоресцеина), который выявляет размеры и глубину повреждения. Кроме того, врач также может воспользоваться ультразвуковой диагностикой. Как правило, выявление повреждения склеры не представляет собой каких-либо сложностей.
Повреждение цилиарного тела и радужки выявляют с помощью гониоскопии. Данный метод позволяет врачу с помощью специальной линзы (
гониолинза) и щелевой лампы тщательно осмотреть радужно-роговичный угол и выявить повреждения различной степени тяжести.
Лечение патологий, приводящих к красноте глаз
![]()
Лечение глазных заболеваний сводится не только к выбору подходящего метода лечения (
консервативный или хирургический метод), но также и к предупреждению различных осложнений, которые могут возникать при той или иной патологии. Немаловажное значение уделяется и немедикаментозному лечению (
физиотерапия), которое позволяет ускорить процесс регенерации тканей глаза.
Лечение инфекционных поражений глаз
Инфекционные поражения глаз могут вызываться различными болезнетворными микроорганизмами (
бактерии, вирусы, грибы, простейшие). Именно поэтому для проведения адекватного лечения первостепенной задачей врача является определение природы возбудителя заболевания.
Лечение кератита
Кератит, вызванный болезнетворными бактериями, лечат с помощью антибиотиков. Обычно используют глазные мази или капли на основе
эритромицина,
тетрациклина, офлоксацина, левофлоксацина. Подбор антибиотика осуществляется на основании результатов антибиотикограммы (
определение чувствительности бактерии к различным антибиотикам). Капли или мазь необходимо использовать до 4 – 6 раз в сутки в течение 5 – 10 дней.
При язвенном поражении роговицы назначают такие антибиотики как неомицин или канамицин. В некоторых случаях антибиотики также назначают и внутрь.
Если кератит привел к появлению бельма (
помутнение роговицы), то вначале прибегают к консервативному лечению. Как правило, используются различные
ферменты (
лидаза, папаин, коллализин), которые могут растворить бельмо. При отсутствии эффекта необходима хирургическая операция (
кератопластика или пересадка роговицы). В некоторых случаях выходом из ситуации может послужить косметическая линза, которая помогает скрыть дефект роговицы.
В том случае, если причиной воспаления роговицы является вирусная инфекция, то тогда назначают
интерферон (
офтальмоферон). Данный препарат имеет противовирусное и иммуностимулирующее действие. Препарат следует капать до 6 – 8 раз в день.
Стоит отметить, что на время лечения кератита настоятельно не рекомендуется носить контактные линзы. Связанно это с тем, что контактные линзы могут являться источником инфекции.
Лечение блефарита
Лечение инфекционного блефарита сводится к обработке век специальными антисептическими растворами, которые имеют обеззараживающее свойство.
Кроме того, для того чтобы непосредственно воздействовать и нейтрализовать возбудителя, используют мази или растворы, содержащие антибиотики. Если лечение не дает хороших результатов, а также при рецидивирующем течении блефарита, используют глюкокортикостероидную мазь, которая подавляет воспаление и снимает отек. В задачу врача входит не только назначение правильной схемы лечения, но также и обучение, как правильно обрабатывать веки растворами и мазями.
В лечении инфекционного блефарита используются следующие препараты: - Антибиотики. Могут использоваться глазные капли, которые содержат такие антибиотики как хлорамфеникол, колбиоцин, ципрофлоксацин, тобрамицин, офлоксацин. Также могут назначаться глазные мази (тетрациклиновая, эритромициновая, фузидовая). Обрабатывать края век антибиотиками следует, как правило, 3 раза в день (утром, в обед и вечером). Дозировка должна назначаться врачом (зависит от возраста пациента).
- Антисептики. Веки чаще всего обрабатывают с помощью раствора зеленки (1%), а также закапывают раствором сульфата цинка (0,25%), мирамистином (0,01%) или борной кислотой (2%). Данные антисептические растворы закапывают три раза в сутки по 1 капле.
- Глюкокортикостероиды (гормональные препараты) используются в виде глазных капель или глазной мази. Чаще всего назначают раствор дексаметазона (0,1%) по 1 капле три раза в сутки или глазную мазь, содержащей гидрокортизон (1 – 2,5%), которой обрабатывают веки до 3 раз в сутки.
Лечение конъюнктивита
Лечение конъюнктивита должно начинаться с определения возбудителя (
вирусная, бактериальная или грибковая инфекция). В том случае если возбудитель заболевания неизвестен, то тогда используют различные антисептические вещества и антибиотики широкого спектра действа, которые способны подавлять рост и размножение болезнетворных бактерий. Удаление патологического отделяемого с воспаленной конъюнктивы проводится путем промывания конъюнктивальной полости с помощью раствора антисептиков (
чаще всего используют раствор нитрофурала или слабый раствор марганцовки).
При остром бактериальном конъюнктивите в течение первых 3 – 6 дней каждые 2 – 3 часа необходимо закапывать в глаза раствор антибиотика. В дальнейшем если воспаление стихает, частота закапывание должна быть уменьшена до 4 – 6 раз в сутки.
Для лечения бактериального конъюнктивита используют следующие антибиотики широкого спектра действия: - цефтриаксон (раствор или глазная мазь 0,3%);
- ципрофлоксацин (раствор или глазная мазь 0,3%);
- раствор мирамистина (0,01%);
- тетрациклиновая глазная мазь (1%);
- эритромициновая глазная мазь (1%).
В том случае, если причиной бактериального конъюнктивита стал гонококк, то тогда прибегают к использованию
бензилпенициллина,
цефазолина, эритромицина, сульфацетамида, а при хламидийном конъюнктивите прибегают к длительному применению мирамистина, эритромициновой или тетрациклиновой глазной мази, сульфацетамида (
в течение 1 – 3 месяцев).
Лечение вирусного конъюнктивита сводится к закладыванию за веко оксолиновой мази (
2 – 4 раза в сутки) и закапыванию интерферона (
офтальмоферон), имеющего противовирусное действие, не менее 5 – 8 раз в сутки. В некоторых случаях помимо местного лечения также необходим системный прием антибиотиков.
После того как воспаление стихнет (
вне зависимости от природы заболевания), назначают закапывать глазные капли, содержащие глюкокортикостероиды (
помогают уменьшить выраженность воспаления) по 2 раза в сутки. Чаще всего используют раствор дексаметазона (
0,1%) в течение 6 – 7 дней.
Крайне важно соблюдать правила личной гигиены (
использование отдельного полотенца и салфеток, частое и тщательное мытье рук, использование отдельной пипетки для каждого глаза). Только в этом случае лечение будет максимально эффективным, а вероятность распространения инфекции существенно снизится.
Лечение ячменя
Если заболевание удается диагностировать на ранних сроках, то тогда врач назначает обрабатывать кожу века 70% этиловым спиртом или 1% раствором зеленки 4 – 6 раз в день в течение 3 – 5 дней. Нередко это позволяет полностью уничтожить болезненных микробов в очаге воспаления и остановить заболевание. Кроме того, также назначают закапывание в конъюнктивальный мешок глазных капель с антибактериальным действием (
тобрекс, эритромицин, фуциталмик). В некоторых случаях наряду с антибиотиком может понадобиться использование глюкокортикостероидов (
гормональные препараты), которые позволяют в значительной степени подавить воспалительную реакцию (
гидрокортизон, дексаметазон).
Самостоятельное выдавливание гноя абсолютно противопоказано, так как это может привести к распространению инфекции вглубь глаза (
разлитое гнойное воспаление глазницы), а в некоторых случаях стать причиной воспаления мозговых оболочек (
менингит) или появления
тромбов в сосудах головного мозга.
Лечение гнойного воспаления век
Гнойно-воспалительные процессы, локализующиеся в глазнице, могут представлять значительную опасность из-за непосредственной близости с головным мозгом. Именно поэтому лечение подразумевает вскрытие очага инфекции. В начале проводят местную анестезию, а затем хирург-окулист проводит разрез по краю века. Получив доступ к гнойной полости, врач максимально тщательно удаляет все ее содержимое. Затем полость промывается раствором антисептиков и антибиотиков. Стоит отметить, что операция длится не более 10 – 20 минут.
После операции пациент в течение 7 – 14 дней принимает внутрь антибактериальные препараты широкого спектра действия. Кроме того, для уменьшения возникновения рецидивов (
повторное заболевание) назначают курс ультрафиолетового облучения крови. Данная процедура обладает иммуностимулирующим действием.
Лечение аллергического воспаления глаз
Необходимым условием для лечения аллергического воспаление глаз является полное устранение контакта с аллергеном. В том случае если это невозможно, тогда необходимо насколько это возможно ограничить контакт с аллергеном, а также принимать препараты от аллергии (
антигистаминные или гормональные препараты). Подбором препарата должен заниматься врач. Необходимо брать в расчет возраст пациента, вид и форму аллергии, наличие сопутствующих заболеваний со стороны сердечно-сосудистой системы, почек и печени, а также наличие беременности у женщин. Кроме того, доктор также должен учитывать вид трудовой деятельности пациента, так как некоторые медикаменты могут вызывать довольно сильную сонливость или заторможенность.
Лечение ревматический поражений глаз (увеит, склерит, синдром сухого глаза)
Для лечения ревматических заболеваний используется лечение, которое позволяет полностью заблокировать или в определенной мере регулировать системные и местные аутоиммунные процессы. Именно аутоиммунные процессы (
иммунная система атакует свои собственные клетки) являются основой любой ревматической болезни. Врач-ревматолог должен, исходя из проявлений заболевания и анализов лабораторных исследований, определить первопричину и затем назначить соответствующее лечение.
Лечение увеита
Чтобы подавить патологические иммунные процессы, а также снизить выраженность воспаления назначают глюкокортикостероиды (
являются синтетическими аналогами стероидных гормонов, вырабатываемых надпочечниками). При переднем увеите, помимо лечения основного заболевания, назначают глазные мази и капли с глюкокортикостероидами (
дексаметазон, бетаметазон). В случае необходимости прибегают к субконъюнктивальным уколам (
укол проводят под конъюнктиву с предварительным местном обезболиванием). Для лечения задних увеитов используют ретробульбарные инъекции (
лекарство вводят несколько позади от глазного яблока). Схема лечения и дозировка препарата зависит от тяжести заболевания, наличия сопутствующих патологий, формы увеита.
Лечение склерита
Лечение склерита должно начинаться с определения ревматоидного заболевания, которое привело к воспалению склеры. Системно назначают принимать глюкокортикостероиды, что способствует уменьшению выраженности патологических иммунных процессов. Чаще всего применяют преднизолон или дексаметазон (
схема лечения подбирается лечащим врачом). Также используют противовоспалительные препараты в виде глазных капель на основе
диклофенака (
вольтарен офта, диклофенак лонг). При некротизирующем склерите (
вызывает гибель клеток склеры глаза) может понадобиться частичная пересадка склеры.
Лечение синдрома сухого глаза
Синдром сухого глаза лечат с использованием различных капель, которые, по сути, представляют собой искусственные слезы. К таким препаратам можно отнести систейн ультра, карбомер и др. Как правило, глаза закапывают по 3 – 4 раза в день по 1 – 2 капли.
При необходимости (
наличие 3 или 4 стадии заболевания) назначают хирургическое лечение. На пораженный орган накладывают специальное био-покрытие (
контактная линза, конъюнктива, роговица, амнион), которое позволяет восстановить прозрачность роговицы, а также остановить патологические процессы в ней. Для предотвращения возникновения глазной инфекции назначают принимать антибиотики, а также противовоспалительные медикаменты (
зависит от возбудителя и выраженности воспаления).
Лечение травматических повреждений глаз
Способ и схема лечения травматического повреждения глаз зависит от характера и объема травмы, а также развившихся осложнений. При получении травмы глаза, которая приводит к возникновению таких симптомов как боль, жжение, ощущение песка, обильное слезотечение, светобоязнь и снижение остроты зрения, необходимо срочно обратиться к офтальмологу.
При серьезном ранении конъюнктивы, роговицы или века обычно проводится хирургическая обработка, в результате которой врач накладывает швы. Для снижения вероятности возникновения инфекции проводится курс антибиотикотерапии (
локально и/или внутрь). Локально, как правило, применяют альбуцид, тетрациклин, эритромицин. Для улучшения регенерации роговицы используют такие препараты как адгелон, энкад, корнерегель, актовегин.
Стоит отметить, что большинство травм глаза являются проникающими. Данный вид травматизма характеризуется повреждением как склеры, так и роговицы (
наружных оболочек глаза), приводя к необратимому снижению остроты зрения (
вплоть до полной утраты).
Первая помощь
Инородное тело, которое вызвало повреждение конъюнктивы, склеры или роговицы глаза, необходимо извлечь. В некоторых случаях мелкие соринки могут самостоятельно выходить из глаза. Активное моргание и промывание глаз водой способствует данному процессу. В том случае если инородное тело не получилось извлечь при помощи промывания, то тогда необходимо обратиться к офтальмологу. Врач за короткое время сможет извлечь любой инородный объект. Стоит отметить, что при попытке самостоятельно удалить инородный предмет руками, материей или другим предметом существует большой риск внести инфекцию в глаза.
На первом этапе в поврежденный глаз или глаза закапываются капли или закладывают мазь, которые обладают дезинфицирующим и/или антибактериальным эффектом (
альбуцид, тетрациклин, эритромицин, тобрамицин). Затем глаз закрывают стерильной повязкой. Для уменьшения отека слизистой к глазу можно приложить холод. При этом нужно позаботиться, чтобы холодовой пакет не сдавливал глаз. Обратиться к специалисту необходимо желательно в тот же день.
При сильном кровотечении на глаз накладывают стерильную ватно-марлевую повязку. В любом другом случае использовать вату нельзя. Связанно это с тем, что мелкие ватные ворсинки могут попасть в глаз и привести к усилению боли и дискомфорта.
Если повреждение глаза явилось следствием химического ожога, то тогда следует обильно промыть глаза проточной холодной водой. Чтобы полностью вывести химические вещества глаз следует промывать не менее 10 – 15 минут. Холодная вода, в свою очередь, поможет сузить кровеносные сосуды глаза, что уменьшит боль и отек.
Не допускается попадание воды в глаза в том случае, когда речь идет о проникающем ранении (
наличие сквозной раны и кровотечения). Вода может проникнуть в переднюю камеру глаза, что приведет к повышению внутриглазного давления.
![]()
Почему глаз красный и слезится, что делать?
![]()
Покраснение глаз вместе со слезотечением может сигнализировать о каком-либо глазном заболевании. Нередко глаза слезятся и краснеют при воздействии на них табачного дыма или различных раздражающих химических веществ. Сильный ветер и мороз также могут раздражать и даже травмировать слизистую глаза. Кроме того, причиной появления данных симптомов может быть и аллергическая реакция.
Стоит отметить, что если к покраснению глаз и слезотечению также присоединяется глазная боль и светобоязнь, то необходимо как можно раньше проконсультироваться с врачом-офтальмологом. В данном случае с высокой долей вероятности можно говорить о возникновении офтальмологического заболевания.
Выделяют следующие наиболее частые причины покраснения глаз и слезотечения: - Травма глаза может приводить к обильному слезотечению и покраснению глаза. Даже незначительные повреждения слизистой глаза (конъюнктива), роговицы или склеры могут вызвать сильное раздражение, боль, покраснение и слезотечение. Покраснение сосудов связанно с повреждением мелких поверхностных сосудов наружной оболочки глаза. В свою очередь, слезотечение возникает из-за раздражения веточек глазного нерва. Рефлекторное слезотечение в этом случае позволяет очистить слизистую глаза от микробов, которые могли быть занесены в глаза во время травмы. В слезе содержится вещество лизоцим, которое обладает бактерицидным эффектом и способно нейтрализовать различные болезнетворные микроорганизмы. При любой даже самой незначительной травме глаза следует обратиться за консультацией к специалисту.
- Воспалительный процесс в глазнице также может приводить к покраснению глаз и слезотечению. Так, например, данные симптомы характерны для воспаления роговицы (кератит), слизистой оболочки глаза (конъюнктивит) и краевой части век (блефарит). Расширение кровеносных сосудов наружной оболочки глаз связанно с выделением большого количества сосудорасширяющих веществ (гистамин, брадикинин). Слезотечение, а также светобоязнь возникает из-за сдавливания отеком периферических веточек глазного нерва. Стоит отметить, что инфекционный процесс может распространяться на более глубокие структуры глаза, вызывая поражения сосудистой оболочки глаза или сетчатки. В редких случаях офтальмологические заболевания могут стать причиной воспаления мозговых оболочек (менингит) или закупорки венозных синусов (сосудов) мозга. Именно поэтому, чтобы подавить рост и размножение бактерий назначают капли или мази, которые содержат антибиотики. Подбором антибиотиков должен заниматься лечащий врач.
- Воздействие различных химических веществ на слизистую глаза. Раздражающие химические вещества могут встречаться на производстве, в быту или находится непосредственно в атмосфере. Контакт со слизистой глаза аммиака, соединений хлора, фтора или серы, а также воздействие щелочей или кислот приводит к сильному раздражению. В результате этого возникает жжение в глазах, покраснение, сильное слезотечение, ощущение песка в глазах. Ношение защитных очков на производстве позволяет уберечь глаза от химических веществ. В быту самой частой причиной слезотечения и покраснения глаз является обработка лука. Связанно это с тем, что при разрезании лука в воздух попадает вещество лакриматор. При взаимодействии с влажной слизистой глаза лакриматор превращается в серную кислоту, что и приводит к раздражению и обильному слезотечению. Стоит отметить, что малые дозы лакриматора, как правило, никак не влияют на здоровье глаз, что нельзя сказать о различных детергентах. При попадании моющих средств на слизистую глаза может возникать химический ожог. Наиболее часто по данной причине страдают дети. Причиной сильного раздражения глаз также может стать превышение предельно допустимых концентрации некоторых веществ в атмосфере. Чаще всего от этого страдают люди, проживающие в непосредственной близости от крупных промышленных фабрик и заводов.
- Воздействие неблагоприятных климатических условий. К покраснению глаз и сильному слезотечению может привести прямое воздействие солнечных лучей, сильный ветер или мороз. В данном случае обильное слезотечение имеет рефлекторный характер. Все дело в том, что при неблагоприятных погодных условиях слизистая оболочка может быстро пересыхать, что делает наружный слой глаз (склера, роговица, конъюнктива) крайне восприимчивыми к любому внешнему воздействию. Именно поэтому выделение большого количества слезной жидкости способствует сохранению целостности наружной оболочки глазного яблока.
- Попадание в глаз инородных предметов. При попадании в глаза различных соринок, песчинок или мелких насекомых возникает покраснение, слезотечение, боль, ощущение песка или инородного тела. Выработка большого количества слезной жидкости в данном случае способствует более легкому выведению инородного тела из глаза. В свою очередь, покраснение глаз возникает из-за расширения поверхностных кровеносных сосудов в результате сильного раздражения слизистой оболочки глаза. Промывание глаза проточной водой позволяет в некоторых случаях удалить инородное тело из глаза. В том случае, если данная манипуляция не помогла, то тогда нужно обратиться к офтальмологу.
- Зрительное перенапряжение является наиболее частой причиной слезотечения и красноты глаз. При длительном зрительном контакте частота морганий несколько уменьшается, что становится причиной пересыхания слизистой оболочки глаза. Неувлажненная слизистая в дальнейшем, соприкасаясь с наружной частью век, может травмироваться. Кроме того, при зрительном перенапряжении возникают такие симптомы как чувство дискомфорта, жжение, зуд, усталость, снижение остроты зрения. Для снятия зрительного перенапряжения рекомендуется соблюдать режим труда и отдыха, делать микропаузы каждые 45 минут, а также использовать препараты искусственной слезы в виде капель (систейн, слезин, визомитин и др.)
- Ношение неправильно подобранных очков или линз создает дополнительную нагрузку на зрительный анализатор и быстро приводит к перенапряжению и усталости глаз. Покраснение глаз в данном случае возникает вследствие повышения давления в сосудах. В свою очередь, образование большого количества слезной жидкости может быть реакцией на линзы (при их первом использовании), так как линзы, по сути, являются инородным телом для глаза. Стоит отметить, что ношение неправильно подобранных линз или очков нередко сопровождается головокружением и головной болью, вызванными повышением артериального давления.
- Аллергическая реакция может стать причиной сильного покраснения глаз и обильного слезотечения. В основе аллергии лежит выделение большого количества биологически активных веществ, которые расширяют кровеносные сосуды, вызывая покраснение глаза. Кроме того, для аллергии характерен отек слизистой глаза, слезотечение, сильный зуд. В некоторых случаях может возникать светобоязнь. При аллергическом конъюнктивите (воспаление слизистой оболочки глаза) необходимо принимать антигистаминные препараты (супрастин, диазолин, лоратадин и др.), а также максимально сократить время контакта с раздражающими веществами.
Почему глаз красный и гнойные выделения, что делать?
![]()
Гнойные выделения из глаз свидетельствуют о попадании в ткани гноеродных бактерий. К таким бактериям можно отнести золотистый стафилококк, а также гноеродный стрептококк. Данные бактерии могут приводить к разлитому гнойному воспалению в глазнице и в дальнейшем стать причиной менингита (
воспаление мозговых оболочек) и
тромбоза мозговых синусов (
сосудов). Именно поэтому при обнаружении гнойных выделений из глаза следует немедленно обратиться к офтальмологу.
Наиболее частые причины появления гнойных выделений из глаза следующие: - Ячмень представляет собой гнойное воспаление волосяной луковицы ресницы и находящейся рядом сальной железы. В самом начале заболевания на месте очага инфекции образуется небольшая припухлость. По мере увеличения зоны воспаления также присоединяется боль, отек слизистой оболочки глаз, зуд, светобоязнь и покраснение. В последующие 3 – 5 дней боль может усиливаться, так как очаг воспаления подвергается гнойному расплавлению (разрушение клеток железы, волосяной луковицы и окружающей ткани). Результатом данного расплавления является сформированная желтая головка, которая содержит внутри гной, а также мертвые клетки. Стоит отметить, что самостоятельное удаление ячменя категорически запрещено, так как может привести к заносу и распространению инфекции в более глубокие ткани.
- Гнойное поражение век (абсцесс или флегмона века) характеризуется ограниченным или разлитым гнойным воспалением, локализующимся в тканях века. Причиной гнойного поражения век может стать неправильное лечение ячменя, гнойное воспаление носовых пазух (синусит) или язвенная форма воспаления края век (язвенный блефарит). В отличие от ячменя при абсцессе или флегмоне очаг поражения несколько больше, что обуславливает более выраженный болевой синдром. Кроме того, флегмона века может стать причиной распространения гнойной инфекции за пределы глазницы.
- Язвенный блефарит характеризуется воспалением края века (волосяные мешочки ресниц). В отличие от ячменя язвенный блефарит поражает большую часть края век, а также имеет рецидивирующее течение (возможны повторные случаи заболевания). Кроме того, для язвенного блефарита характерно образование гнойных корочек, которые при удалении обнажают небольшие язвочки. При неправильном или несвоевременном лечении язвенный блефарит может приводить к деформации век.
Лечением офтальмологических заболеваний, сопровождающимися гнойными выделениями, должен заниматься опытный врач-офтальмолог. Для подавления роста и размножения гноеродных бактерий использую антибиотики. Подбор антибиотика зависит от чувствительности возбудителя заболевания.
Почему глаз красный, болит и реагирует на свет, что делать?
![]()
Самой частой причиной покраснения и боли в глазах, а также светобоязни является травма глаза. Даже несущественное повреждение слизистой оболочки глаза может вызывать сильную боль, покраснение, слезотечение и светобоязнь. Кроме этого, данная симптоматика характерна и для некоторых офтальмологических заболеваний.
Выделяют следующие наиболее частые причины светобоязни, покраснения и боли в глазах: - Травма нередко становится причиной появления реакции на свет, покраснения и боли в глазах. Все дело в том, что повреждение поверхностных структур глаза (склера, роговица, слизистая оболочка) приводит к сильному раздражению глазного нерва, в результате чего и возникает боль, расширение кровеносных сосудов, отек и светобоязнь. Кроме того, возникает ощущение инородного тела и зуд. Чем серьезнее повреждение, тем более выраженными становятся симптомы. Довольно часто травматизм глаза приводит к заносу инфекции. Чтобы не допустить распространения инфекции используют глазные антибиотики (мази, капли).
- Аллергия характеризуется повышенной чувствительностью организма к каким-либо аллергенам. В качестве аллергенов могут выступать различные химические вещества, пыль, микробы, пыльца растений, которые непосредственно контактируют со слизистой глаза. Как правильно, при аллергическом кератоконъюнктивите (воспаление роговицы и слизистой оболочки глаза) возникает покраснение, отек слизистой и зуд, но в некоторых случаях может также появляться дискомфорт и боль. При аллергии следует использовать такие антигистаминные препараты как диазолин, супрастин, лоратадин, которые снижают отек слизистой оболочки глаза и устраняют зуд.
- Воспаление некоторых оболочек глаза может вызывать покраснение, светобоязнь и болевые ощущения в глазу. Так, например, к данной симптоматике приводит воспаление роговицы (кератит), склеры (склерит) или слизистой оболочки глаза (конъюнктивит). Так как воспалительный процесс, как правило, возникает вследствие бактериальной инфекции, то целесообразно использовать антибиотики в виде капель или мазей. Подбор антибиотика осуществляется лечащим врачом.
Почему глаз красный, отекает и чешется, что делать?
![]()
Аллергическое воспаление конъюнктивы (
слизистая оболочка глаза) является самой распространенной причиной того, что слизистая глаз становится отечной, а также возникает зуд и покраснение. Кроме того, к данным симптомам также присоединяется слезотечение и светобоязнь.
В основе аллергического конъюнктивита лежит повышенная чувствительность организма к какому-либо аллергену или группе аллергенов. В конечном итоге, иммунная система, вместо того чтобы нейтрализовать аллерген, вызывает воспалительную реакцию с высвобождением большого количества гистамина и других биологически активных веществ, которые поддерживают аллергию. Так, например, гистамин приводит к расширению сосудов и выходу жидкой части крови в окружающие ткани, что сопровождается покраснением глаз и отеком слизистой. Другие медиаторы воспаления (
интерлейкины, серотонин, цитокины и др.) способствуют выделению большого количества слезной жидкости, вызывают раздражение нервных окончаний, что приводит к появлению зуда, светобоязни и слезотечения.
Выделяют следующие аллергены: - пыль;
- пыльца растений;
- продукты питания (молоко, мясо, рыба, морепродукты, орехи, мед, ягоды и др.);
- продукты бытовой химии;
- шерсть домашних животных (собаки, кошки, хомяки и др.);
- некоторые лекарства (аллергия может возникать на любой компонент препарата);
- химические вещества на производстве;
- косметика.
Лечение аллергического конъюнктивита основывается на двух принципах. Во-первых, необходимо полностью избегать контакта с аллергеном или, если это невозможно, минимизировать время контакта. Во-вторых, пациентам с аллергическим конъюнктивитом назначают принимать антигистаминные препараты (
супрастин, лоратадин, диазолин, клемастин и др.), которые значительной степени подавляют действие свободного гистамина (
главный медиатор аллергической реакции), тем самым, устраняя симптомы аллергии.
Почему у ребенка красные глаза?
![]()
Покраснение глаз в детском возрасте может возникать по разным причинам. Выделяют неинфекционные и инфекционные причины. К первым относят плач, потуги при запоре и воздействие неблагоприятных климатических факторов на слизистую глаза (
ветер, солнечные лучи, мороз). Ко второй группе относят различные заболевания глаз инфекционной или аллергической природы.
Выделяют следующие самые частые причины покраснения глаз у ребенка: - Частый плач приводит к повышению давления в кровеносных сосудах глаза. В результате этого стенки сосудов начинают расширяться и переполняться кровью, что и проявляется как покраснение глаз. Чем больше ребенок плачет, тем сильнее выраженность покраснения.
- Детские вирусные инфекции, такие как корь, краснуха, парагрипп, ветрянка также могут вызывать покраснение глаз. Все дело в том, что при данных инфекциях в кровотоке циркулируют вирусы, в том числе, воздействуя на кровеносные сосуды глаз. В дальнейшем вирус может проникать и поражать ткани зрительного анализатора. Воспаление в этом случае характеризуется расширением сосудов глаза, появлением отека, зуда, дискомфорта и боли.
- Попадание инородного тела в глаз нередко становится причиной раздражения слизистой и покраснения глаз. Маленький ребенок не может самостоятельно удалить инородный предмет (пыль, песчинки, мелкие насекомые и т. д.), который раздражает слизистую. В ответ на это глаз начинает слезиться и краснеть. Выделение слез способствует обеззараживанию конъюнктивы глаза (слизистая оболочка), так как в слезной жидкости есть вещество лизоцим, которое имеет антибактериальное действие. В свою очередь, покраснение глаз, которое проявляется расширением сосудов, способствует усилению кровотока и помогает быстрее справиться с потенциальной инфекцией.
- Глазные заболевания инфекционной природы, такие как воспаление склеры (склерит), роговицы (кератит), слизистой оболочки глаза (конъюнктивит) и края век (блефарит) сопровождаются выраженным покраснением глаз. Кроме того, при вышеупомянутых офтальмологических болезнях также возникает отек, боль, зуд, слезотечение и быстрая утомляемость глаз. Данные заболевания могут вызывать как бактерии, так и вирусы, грибы или простейшие. Именно поэтому необходимо точно установить причину болезни, чтобы назначить правильное лечение.
- Аллергия также является довольно частой причиной покраснения глаз в детском возрасте. Контакт слизистой глаз с некоторыми аллергенами приводит к запуску патологической иммунной реакции, в результате которой происходит выраженное расширение кровеносных сосудов. Через расширенные сосуды в окружающие ткани выходит жидкая часть крови, тем самым, вызывая отек. Также наблюдается сильный зуд, который вызван раздражением нервных окончаний, находящихся в слизистой глаза.
Почему утром глаза красные?
![]()
Появление покраснения глаз в утренние часы, как правило, говорит о перенапряжении зрительного анализатора. Постоянная многочасовая работа за компьютером без перерыва или банальное недосыпание приводит к тому, что ткани глаза не успевают восстановиться за время сна. В свою очередь, это приводит к повышению давления в сосудах и их расширению, что проявляется как покраснение глаз.
Выделяют следующие наиболее частые причины покраснения глаз, возникающие после сна: - Хроническое недосыпание приводит к истощению всех систем организма. Со стороны сердечно-сосудистой системы наблюдается нарушение сосудистого тонуса, что ведет к повышению кровяного давления и расширению сосудов (в том числе и сосудов глаз). Помимо этого, ткани глаз при недосыпании испытывают большую нагрузку и не успевают до конца восстановиться. В результате этого глаза становятся красными, возникает отек, дискомфорт и жжение. Хроническое недосыпание также является причиной возникновения синдрома сухого глаза (снижение выработки слез).
- Длительная работа с компьютером приводит к перенапряжению зрительного анализатора. Частота морганий значительно падает, что вызывает пересыхание слизистой и ее раздражение. В результате этого, глаза становятся красными, отекшими, а также возникает ощущение песка в глазах.
- Злоупотребление алкоголем способствует сильному повышению кровеносного давления. Также давление повышается в сосудах глаз, приводя к их расширению и переполнению кровью. Именно поэтому у лиц злоупотребляющих алкоголем возникает покраснение и отек глаз.
Почему глаза постоянно красные?
![]()
Одной из наиболее частых причин постоянного покраснения глаз является хроническое недосыпание. При недосыпании все ткани организма испытывают большие нагрузки и не могут до конца восстановиться. В норме во время сна конечные продукты обмена веществ должны удаляться по кровеносным сосудам. Кроме того, большинство тканей снижают свою метаболическую активность, работая на минимуме. При хроническом недосыпании со стороны глаз наблюдается покраснение, вызванное расширением сосудов слизистой оболочки и повышением кровяного давления, а также отек, ощущение песка в глазах, дискомфорт. Существуют и другие причины, которые приводят к тому, что покраснение глаз становится постоянным.
Выделяют следующие причины постоянного покраснения глаз: - Ношение неправильно подобранных очков или линз приводит к быстрому переутомлению зрительного анализатора. Связанно это с тем, что человек в данном случае должен постоянно напрягать свое зрение. Помимо покраснения, также возникает отек слизистой оболочки глаз, головокружение и головная боль.
- Несбалансированное питание может значительно ухудшить остроту зрения. Состояние зрительного анализатора зависит от поступления в организм витаминов А, Е и С. Недостаток данных витаминов в суточном рационе способствует ухудшению остроты зрения, появлению красноты глаз, быстрой утомляемости зрительного анализатора.
- Ежедневная многочасовая работа за монитором компьютера является одной из самых частых причин постоянного покраснения глаз. Все дело в том, что частота морганий глаз при работе за компьютером сильно падает, что, в свою очередь, приводит к пересыханию слизистой оболочки глаз. В дальнейшем это приводит к раздражению, расширению сосудов слизистой (покраснение глаз), жжению, зуду и боли. Также наблюдается светобоязнь и ощущение песка в глазах.