Содержание статьи:
На фоне пандемии и прививочного процесса населения от COVID-19 в обществе активно формируется негативное отношение и недоверие к вакцинам. Причем не только к вакцинам против ковида, но и, в целом, ко всему процессу вакцинации как методу профилактики инфекционных заболеваний. Это чрезвычайно вредит профилактике болезней, поскольку доверие общества к безопасности вакцин – это важнейшее условие ее успешности. Вместе с тем, именно профилактические прививки позволили ликвидировать или свести к минимуму многие, тяжело протекающие инфекционные заболевания, которые могут привести к смерти или инвалидности.
Среди таких инфекций можно назвать:
- туберкулез;
- корь;
- гепатиты А и В;
- коклюш;
- дифтерию;
- гемофильную (Hib) инфекцию;
- столбняк;
- полиомиелит;
- паротит эпидемический (свинку);
- краснуху;
- опоясывающий герпес или ветряную оспу;
- клещевой энцефалит;
- брюшной тиф.
Прививки против гриппа, ковидной инфекции являются эффективным средством влияния на эпидемический процесс.
Фазы "восприятия вакцинации" среди населения и его влияние на заболеваемость
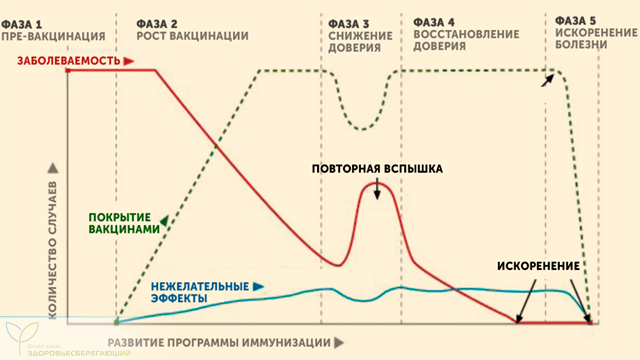
Несмотря на это, практически всем известно так называемое "антипрививочное движение", которое широко представлено в социальных сетях. Под его влиянием усиливается скептическое отношение к прививкам, формируется агрессивное восприятие рекомендаций врачей и отказ от прививок, что приводит к снижению охвата населения и возвращению показателей заболеваемости к высокому уровню. Причин этого явления множество.
В основе отказа от прививок лежат различные мотивы:
- боязнь реакции или осложнений после вакцинации;
- недооценка риска заражения;
- ошибочное мнение, что лучше переболеть, базирующееся на незнании или недооценке осложнений и исходов заболевания, от которого делается прививка;
- недоверие к "традиционной" медицине;
- неприятие посягательства на личность со стороны общества;
- религиозные причины.
Сегодня мы рассмотрим лишь одну из причин, а именно реакцию организма на прививки – почему одним после прививки плохо, а у других все проходит без проблем? То есть, мы будем говорить простым и доступным языком о поствакцинальных реакциях, которые многие из Вас считают ненормальным явлением. Но вначале несколько определений, чтобы у нас не было разночтения, и Вы понимали, о чем идет речь.
Что такое вакцина?
Это медицинский препарат, в котором содержится белок чужеродного организму агента (антиген), на который организм вырабатывает антитела (белки плазмы крови), предназначенные для уничтожения возбудителей инфекционных заболеваний (бактерий или вирусов), попавших в организм. В качестве антигенов при производстве вакцин используют убитые или ослабленные вирусы или бактерии, продукты их жизнедеятельности (токсины) или же структурные части вирусов или бактерий.
В чем смысл вакцинации?
Основная цель ее – создание невосприимчивости к возбудителю заболевания. Это достигается путем формирования самим организмом активного иммунного ответа на антиген, содержащийся в вакцине. По сути, путем вакцинации мы имитируем природный инфекционный процесс, знакомим иммунную систему человека с инфекционным возбудителем, на введение которого он вырабатывает антитела. В составе вакцинного препарата содержатся одни и те же антигены, что и в возбудителе того же заболевания, соответственно, механизм иммунного ответа один и тот же.
В чем преимущества вакцинации?
Если в двух словах, то наличие антител в организме, выработавшихся под действием вакцины, во время контакта человека с реальным возбудителем позволит предотвратить заражение или обеспечить относительно легкое течение заболевания в отличие от "естественного" инфекционного процесса, зачастую протекающего тяжело, с частыми осложнениями, а в ряде случаев – со смертельным исходом.
Должен ли организм реагировать на прививку, и какие реакции можно считать нормальными?
Прежде всего, нужно уяснить, что в основе реакции на прививку смогут лежать множество различных факторов.
Соответственно, выделяют реакции:
- вызванные непосредственным действием вакцины;
- развивающиеся при нарушениях качества (технологии изготовления, доставки и хранения) вакцинного препарата;
- возникающие при нарушении процедуры вакцинации;
- психогенные реакции, вызванные страхом инъекции;
- случайные (нехарактерные) реакции.
Затем совокупность реагирования организма на прививку мы должны разграничить на такие понятия как физиологически нормальная поствакцинальная реакция, развивающаяся на внедрившийся чужеродный для организма агент и поствакцинальные осложнения, являющиеся патологической реакцией на вакцинальный препарат, выходящие за пределы физиологической нормы. Поствакцинальные осложнения – тема отдельного разговора, а сейчас рассмотрим всю совокупность поствакцинальных реакций, появление которых многих пугает.
Принято считать, что реакция организма (в определенных рамках) на правильно выполненную прививку качественной вакциной у лиц, не имеющих противопоказаний, является естественным процессом, вызванным действием вакцинного препарата. В основе реакции – реагирование на чужеродную субстанцию для организма – как на антиген, так и на компоненты вакцины (вспомогательные вещества, стабилизаторы, консерванты) – это физиологическая норма и патологией не является.
При этом рамки этой реакции могут различаться, что определяется:
- технологией изготовления вакцины;
- видом инфекционного антигена (свойствами вакцины);
- схемой (путями) введения в организм (пероральный, внутрикожный, подкожный, внутримышечный);
- индивидуальными особенностями организма (наличие аллергической патологии, иммунодефицитные состояния, хронические заболевания).
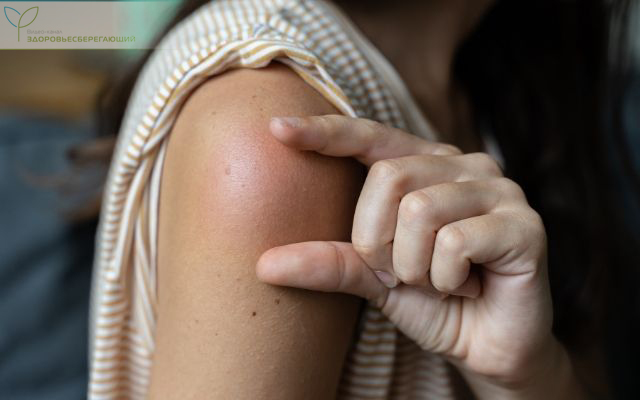
Различают местную и системную реакцию организма. При этом и среди местных, и среди общих проявлений выделяют незначительные (слабовыраженные) реакции и сильно выраженные реакции.
Местная реакция
К ней относятся проявления, которые развиваются в месте ведения препарата.
Они включают:
- болезненность различной степени;
- отек, не превышающий 4,9 см;
- гиперемию (покраснение) диаметром до 7,9 см;
- уплотнение (инфильтрат).
Появляются такие реакции у части привитых лиц в течение первых суток после введения как живых, так и неживых вакцин. Опасности не представляют и проходят самостоятельно на протяжении 1 – 3 дней. Такие симптомы считаются нормальным проявлением местной реакции и Вам не нужно беспокоиться. Исключение составляют живые бактериальные вакцины, например, БЦЖ, при которых на месте введения образуется инфильтрат размером 5 – 10 мм с образованием корочки. Обратное развитие продолжается 2 – 4 месяца, а на месте реакции формируется поверхностный рубчик.
Показателем сильно выраженных местных реакций являются отек, диаметр которого превышает 5 см, покраснение диаметром более 8 см, развитие лимфангита или лимфаденита, сильная болезненность. Появление такой реакции может быть проявлением аллергии и повторное введение вакцины не допускается.
Важно!
Выраженные местные реакции, сохраняющиеся 3 суток, требуют обращения к врачу. Нельзя наносить на место реакции какие-либо мази, массировать и прогревать это место.
Почему возникают местные реакции?
В основе их развития лежат физиологические причины, а именно местный воспалительный процесс, развивающийся как защита на повреждение кожного покрова (сам укол) и попадание в организм в месте введения вакцины чужеродных белковых субстанций.
Физиологическим проявлением воспалительного процесса являются:
- гиперемия (покраснение), обусловленное расширением артериол в очаге воспаления;
- местное повышение температуры (жар) воспаленного участка, в его основе усиленный прилив теплой артериальной крови, повышение теплопродукции в очаге воспаления;
- отек – в его основе выход жидкой части (экссудация) крови через сосудистую стенку капилляров в зону воспаления, развивающиеся под влиянием медиаторов воспаления;
- припухлость – обусловлена увеличением кровенаполнения ткани, набухания тканевых элементов;
- боль – возникает вследствие раздражения чувствительных окончаний нервов биологически активными веществами (брадикинин, простагландины, гистамин, серотонин) и сдавления рецепторов нервных волокон воспалительным отеком;
- инфильтрат – развивается в результате скопления эритроцитов, лимфоидных и плазматических клеток в качестве реакции на повреждение кожи.
Следует учитывать, что в некоторые вакцины (АКДС, против гепатита) добавляются специальные ингредиенты (адъюванты). Это делается для активации местной реакции (воспалительного ответа) на вводимый антиген, с целью усиления иммунного ответа. Поскольку иммунный ответ на введение живых вакцин достаточно сильный, адъюванты вводят преимущественно в инактивированные вакцины.
Общая реакция
Она проявляется интоксикацией (повышением температуры тела, общей слабостью, головной болью), головокружением, снижением аппетита.
Почему повышается температура, и развиваются общие симптомы?
В основе повышения температуры после введения вакцины лежит физиологическая реакция на инфекционные пирогены (вещества, вызывающие повышение температуры тела) к которым относятся белки, токсины, структурные части вирусов или бактерий. Взаимодействуя с клетками иммунной системы, первичные пирогены запускают процесс выработки так называемых "цитокинов", которые оказывают воздействие на центр терморегуляции головного мозга, вызывая, тем самым, повышение температуры тела.
Температурная реакция на прививку может быть слабой – температура до 38 градусов, средней – температура 38 – 40 градусов и тяжелой – температура выше 40 градусов при выраженной интоксикации. Общие реакции развиваются в первые двое сутки у относительно небольшой части привившихся лиц, максимальное их проявление наблюдается через 10 – 14 часов. После чего постепенно (в течение 36 – 48 часов) температура снижается до нормы и общее состояние восстанавливается.
Развитие других общих симптомов (слабости, головной боли, снижения аппетита) уже вторично и вызвано как воздействием непосредственно повышенной температуры на организм (разве у Вас присутствует аппетит при повышенной температуре или нет слабости вне процесса вакцинации?), так и незначительным токсическим воздействием вакцинного препарата. Это является нормальным проявлением и не должно Вас беспокоить.
При введении вакцин на основе живых патогенов общая реакция может дополняться катаральными проявлениями в носоглотке (насморк, кашель, боль в горле), например, после противокоревой вакцины, кратковременной сыпью на фоне введении вакцины от ветряной оспы и краснухи, увеличением слюнных желез при вакцинации от эпидемического паротита, учащением стула на фоне вакцинации против ротавирусной инфекции. Сроки появления реакций при использовании живых вакцин составляют от 5 до 15 суток после прививки.
Степень выраженности, частота развития и длительность поствакцинальных реакций организма определяется преимущественно двумя параметрами – видом вакцины (свойствами препарата) и индивидуальными особенностями организма прививающегося.
Удельный вес поствакцинальных реакций в зависимости от вида вакцины
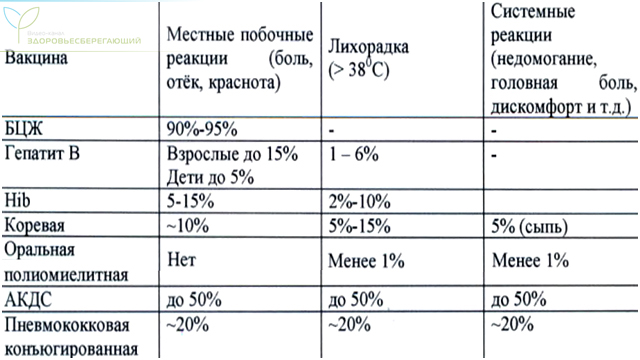
Как видно, наибольшее число поствакционных реакций приходится на вакцины БЦЖ, АКДС, в то время как при введении других вакцин эти показатели существенно ниже.
Если говорить, в целом, то поствакцинальные реакции при введении инактивированных вакцин или комбинированных с анатоксинами (против гриппа, ковидной инфекции, дифтерии, столбняка, коклюша, пневмококков, менингококков, брюшного тифа, гепатита типа А и В, бешенства, клещевого энцефалита, вируса папилломы человека) проявляются преимущественно в слабовыраженной форме, развиваются рано, являются однотипными, их проявления носят кратковременный характер и не вызывают существенных расстройств здоровья. В то время как при введении ослабленной живой вакцины (против туберкулеза, ветряной оспы, кори, опоясывающего лишая, эпидемического паротита, краснухи, полиомиелита, желтой лихорадки) поствакцинальные реакции специфичны для каждого вида вакцины и развиваются позже.
Подавляющее большинство неживых вакцин формируют менее напряженный и относительно недлительный иммунитет по сравнению с живыми вакцинами, поэтому необходима повторная вакцинация.
Индивидуальными особенностями организма, влияющими на поствакцинальные проявления, являются:
- наличие хронической патологии;
- сенсибилизация организма (повышенная чувствительность к чужеродным агентам);
- приобретенные или врожденные иммунодефекты, например, генетическая предрасположенность к аутоиммунным или аллергическим заболеваниям;
- если поствакцинальные реакции носят чрезмерно сильный характер, они переводятся в категорию поствакцинальных осложнений.
Если после прививки реакция у человека отсутствует – это нормально или нет?
Это совершенно нормально. Поствакцинальные реакции являются проявлением процесса выработки иммунитета, однако и их отсутствие не свидетельствует о том, что этот процесс не происходит. Реакция организма каждого из нас индивидуальна и определяется множеством факторов – возрастом, состоянием здоровья организма (наличием или отсутствием хронических заболеваний), состоянием иммунитета.
Эффективность вакцины не зависит от реакции организма на ее введение. Нас же не удивляет разная реакция людей на одно и то же событие – кто-то спокоен, кто-то бурно реагирует, а у кого-то развивается стресс или депрессия.
Таким образом, можно сделать следующие выводы:
- После прививки наиболее часто развиваются местные реакции, реже – системные, которые являются физиологическим проявлением процесса формирования иммунного ответа организмом. С осложнениями эти реакции ничего общего не имеют.
- При правильно выполненной прививке с учетом противопоказаний, которые для каждой вакцины индивидуальны, реакции безопасны, кратковременны и проходят на протяжении нескольких дней.
- Местные и системные реакции, в обозначенных рамках, специального лечения не требуют. Для купирования некоторых симптомов, например, температуры выше 38 градусов или выраженной боли в месте укола можно принять противовоспалительные или обезболивающие лекарственные средства (парацетамол, анальгин, ибупрофен и др.). Также в поствакцинальном периоде рекомендуется, употреблять больше жидкости, минимизировать физические или психические нагрузки, избегать переохлаждения и перегрева организма, отказаться от приема алкогольсодержащих напитков.
- Риск развития реакции на прививку несравним с риском осложнений от инфекционных болезней.

Надеемся, что полученная Вами информация будет способствовать осознанию преимуществ вакцинации и принятию решения о ее необходимости, уменьшению неоправданного страха перед этой процедурой. Не следует забывать и о существовании принципа добровольности вакцинации – отношение к своему здоровью и выбор способа его сохранения всегда остается за Вами.
Список литературы и библиографических ссылок:
- Караулов А. В., Калюжин О. В. – Иммунотерапия инфекционных болезней, проблемы и перспективы // Терапевтический архив, 2013, Т. 85, № 11, С. 100 – 108
- Государственная фармакопея Российской Федерации – ХТП издание. Том II.
- Харит С. М., Лакоткина Е. А., Черняева Т. В., Кощеева Ю. В., Скрипченко Н. В. – Клинико-лабораторные критерии диагностики, терапии и профилактики поствакцинальных осложнений (пособие для врачей) // СПб, 2001, С. 40
- Всемирная Организация Здравоохранения – Надзор за безопасностью иммунизации. Руководство для менеджеров программ иммунизации по надзору за побочными явлениями после иммунизации. Второе издание. Женева, 2013
- Chen RT etal. Vaccine, 1994: 12(6):542 – 550
- Медуницын Н. В., Миронов А. Н., Мовсесянц А. А., – Теория и практика вакцинологии. Монография / Москва, Издательство ООО "Ремедиум", 2015
- Общая фармакопейная статья "Вакцины и анатоксины". ОФС.1.7.1.0004.15
- Таточенко В. Н., Озерецковский Н. А. – Иммунопрофилактика, 2001 (справочник), С. 169