Гломерулонефрит – заболевание, при котором происходит поражение почечной ткани. При этом заболевании поражаются в первую очередь почечные клубочки, в которых происходит первичная фильтрация крови. Хроническое течение данного заболевания приводит постепенно к утрате способности почек выполнять свою функцию – очищать кровь от токсических веществ с развитием почечной недостаточности.
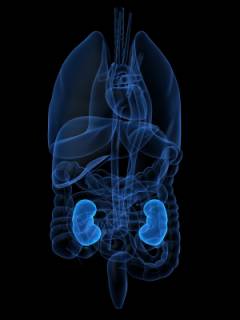
Что такое почечный клубочек и как работают почки?
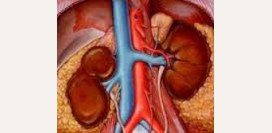
Кровь, поступающая в почки по почечной артерии распределяется внутри почки по мельчайшим сосудам, которые впадают в так называемый почечный клубочек.
Что такое почечный клубочек? ![]()
В почечном клубочке ток крови замедляется, как сквозь полупроницаемую мембрану жидкая часть крови с электролитами и растворенными в крови органическими веществами просачивается в Боуменову капсулу (которая как обертка обволакивает почечный клубочек со всех сторон). Из клубочка клеточные элементы крови с оставшимся количеством плазмы крови выводится через почечную вену. В просвете Боуменовой капсулы отфильтрованная часть крови (без клеточных элементов) называется первичной мочой.
Что такое Боуменова капсула и канальцы почек (петля Генле)? ![]()
Но в этой моче растворено помимо токсических веществ множество полезных и жизненно необходимых – электролиты, витамины, белки и т.д. Для того, чтобы все полезное для организма опять вернулось в состав крови, а все вредное выводилось в составе конечной мочи, первичная моча проходит через систему трубок (петля Генле, почечный каналец). В ней происходят постоянные процессы перехода растворенных в первичной моче веществ сквозь стенку почечного канальца. Пройдя чрез почечный каналец первичная моча сохраняет в своем составе токсические вещества (которые нужно вывести из организма) и теряет те вещества, которые не подлежат выведению.
Что происходит с мочой после ее фильтрации? После фильтрации конечная моча выводится через почечный каналец в лоханку почки. Накапливаясь в ней, моча постепенно в просвете мочеточников оттекает в мочевой пузырь.
Что происходит при гломерулонефрите в почках?
![]()
Главным образом при гломерулонефритах поражаются клубочки почек.
- Из за воспалительной реакции стенка сосудов клубочков происходят следующие изменения:
- Стенка сосудов почечного клубочка становится проницаемой для клеточных элементов
- Формируются микротромбы, которые закупоривают просвет сосудов клубочков.
- Замедляется или вовсе прекращается ток крови в сосудах пораженных клубочков.
- В просвет боуменовой капсулы попадают клеточные элементы крови.
- Клетки крови в просвете боуменовой капсулы закупоривают ее просвет.
- Клетки крови закупоривают просвет почечных канальцев.
- Нарушается весь процесс фильтрации крови и первичной мочи в пораженном нефроне (нефрон – это комплекс: почечный клубочек + Боуменова капсула+ почечные канальцы).
- Из-за нарушения кровотока в почечном клубочке происходит запустевание просвета его сосудов и замещение их соединительной тканью.
- В результате закупорки почечных канальцев клетками крови происходит запустевание их просвета и слипание стенок с замещением всего нефрона соединительно тканью.
- Постепенное «отмирание» нефронов ведет к снижению объемов фильтруемой крови, что и является причиной почечной недостаточности.
- Почечная недостаточность ведет к тому, что в крови накапливаются токсические вещества, а необходимые организму вещества не успевают возвращать в состав крови оставшиеся нефроны почек.
Причины хронического гломерулонефрита Из выше изложенного становится понятным, что причиной нарушения работы почек является развивающийся в почечных клубочках воспалительный процесс. Теперь коротко о причинах воспаления почечных клубочков.
- Общие инфекционные заболевания
- Ревматические и аутоиммунные заболевания:
- системная красная волчанка (СКВ)
- системные васкулиты
- болезнь Шёнлейна - Геноха
- наследственный лёгочно-почечный синдром
- Проведение вакцинации и переливание компонентов крови
- Интоксикация веществами:
- Отравление органическими растворителями
- алкогольные напитки
- отравление ртутью
- отравление свинцом
- Лучевая терапия, лучевая болезнь
Подпишитесь на Здоровьесберегающий видеоканал


Виды и симптомы хронического гломерулонефрита
По течению и клиническим проявлениям выделяют следующие виды:
1.Латентный – наиболее часто встречающийся (составляет около 45% от всех случаев хронического гломерулонефрита). Проявляется не выраженными
внешними симптомами: умеренная отечность и повышение артериального давления. Более проявляется данными лабораторного обследования:
общий анализ мочи выявляет повышенный уровень белка, эритроцитов и лейкоцитов.
2.Гематурический – редко встречающаяся форма (составляет не более 5 % от общего числа больных). Проявляется следующими
внешними признаками: моча розового или красного цвета.
В общем анализе мочи выявляется повышенное количество измененных эритроцитов.
3.Гипертонический – часто встречающаяся форма (составляет около 20% от общего числа заболеваемости). Проявляется следующими
внешними симптомами: постоянное повышение артериального давления, повышение объемов выделяемой суточной мочи, ночные позывы на мочеиспускание.
В общем анализе мочи выявляются повышенное содержание белка и измененных эритроцитов, плотность мочи незначительно ниже нормы или в пределах нижней границы нормы.
4.Нефротический - часто встречающаяся форма (около 25 %). Проявляется болезнь следующими
внешними признаками: повышенное артериальное давление, выраженная отечность, сниженное количество выделяемой суточной мочи. Лабораторные признаки в
общем анализе мочи: повышенная плотность мочи, повышенное содержание белка в моче;
биохимический анализ крови выявляет: снижение общего белка (в основном за счет альбуминов), повышение холестерина крови.
5.Смешанный (нефротический-гипертонический) – характеризуется симптомами, двух вышеописанных форм: нефротической и гипертонической.
Методы диагностики хронического гломерулонефрита Для диагностики всех видов хронического гломерулонефрита используются следующие виды обследований: | Вид диагностики | Зачем назначается? |
| Общий анализ мочи | В этом анализе выявляются изменения следующих показателей: плотность мочи, наличие белка и цилиндров, наличие лейкоцитов и эритроцитов, цвет мочи. |
| Биохимический анализ крови | В этом анализе исследуются следующие показатели: общий уровень белка крови, уровень альбуминов крови, уровень креатинина, мочевины, уровень холестерина и всех фракций жиров (липидограмма). |
| Биопсия почек и микроскопия биоптата | Этот метод исследования позволяет исследовать тканевые изменения в структуре клубочков почек и выявляет различные морфологические формы гломерулонефрита. Во многом, гистологическая форма гломерулонефрита является критерием к назначению адекватного лечения. |
Стадии хронического гломерулонефрита
Стадия компенсации Начальная стадия (стадия компенсации) функциональная активность почек не изменена.
| Внешние признаки: | Лабораторные признаки: |
- Отсутствуют
- Незначительное повышение артериального давление
- Умеренные отеки
| - Умеренное повышение белка мочи Обнаружение измененных эритроцитов в моче Изменения плотности мочи
- На этой стадии постепенно способность концентрации мочи снижается – данные нарушения выявляются посредством пробы по Зимницкому. Читать подробнее о пробе.
|
Стадия декомпенсации - связана с прогрессированием болезни с нарушением работы почек (стадия декомпенсации). Стадия с нарушением функции почек и развитием хронической почечной недостаточности.
| Внешние признаки | Лабораторные признаки |
- Накопление в крови азотистых соединений, сопровождается следующими симптомами: головная боль, тошнота, рвота
- Значительное повышение артериального давления: связано с задержкой в организме воды, нарушением электролитного баланса и гормональными нарушениями.
- Повышенное количество выделяемой суточной мочи (полиурия). Этот процесс связан с неспособностью почек концентрировать мочу. Полиурия сопровождается следующими симптомами: сухость кожи, постоянная жажда, общая слабость, головная боль.
| Общий анализ мочи - Повышение уровня белка мочи
- Понижение плотности мочи
- Наличие цилиндров в моче (гиалиновые, зернистые)
- Эритроциты в моче: часто значительно выше нормы.
|
Уремия - тяжелая степень почечной недостаточности. На этой стадии заболевания почки окончательно теряют способность поддерживать нормальный состав крови.
| Внешне и лабораторные признаки |
| В крови идет постоянное накопление азотистых токсических соединений (мочевина, креатинин, остаточный азот). Эта интоксикация сопровождается следующими симптомами: общая слабость, головная боль, спутанность сознания, кома, запах аммиака в выдыхаемом воздухе. |
Диагностика хронического гломерулонефрита
| Внешние признаки острого гломерулонефрита |
- Болезненность в поясничной области, периодически возникает
- Возможно ощущение постоянной жажды
- Повышенное/сниженное отхождение мочи (в зависимости от стадии процесса)
- Отеки наблюдаются чаще в утренние часы отечные веки
- Повышение артериального давление (не всегда)
- Изменение цвета мочи (моча розовая, красная или цвета мясных помоев)
- Повышенная утомляемость, апатия, головные боли
| ![]() |
| Лабораторные признаки острого гломерулонефрита: |
| Общий анализ мочи: | ![]() |
- Цвет мочи: розовый, красный, цвет мясных помоев
- Эритроциты измененные: присутствуют, много
- Цилиндры: эритроцитарные, зернистые, гиалиновые
- Плотность мочи: повышена/снижена или норма (зависит от стадии болезни)
- Белок: обнаруживается, значительно выше нормы (симптом характерен для всех видов болезни)
|
| Проба Зимницкого: |
- Увеличение/снижение суточного объема выделяемой мочи
- Повышение/снижение плотности мочи
- Показатели пробы Зимницкого зависят от стадии хронического гломерулонефрита и формы заболевания.
|
| Биохимический анализ крови: |
- Снижен уровень белка крови (за счет снижения альбуминов)
- Обнаружение С реактивного белка
- Повышение уровня холестерина крови
- Обнаружение сиаловых кислот
- Повышение уровня азотистых соединений крови (характерен для продвинутых стадий болезни)
|
| Иммунологическое исследование крови: |
- нарастание титра антистептолизина О (АСЛ-О),
- повышение антистрептокиназы,
- повышение антигиалуронидазы,
- повышение антидезоксирибонуклеазы В;
- возрастание гамма глобулинов общего IgG и IgM
- снижение уровня факторов комплемента С3 и С4
|
| Инструментальные исследования |
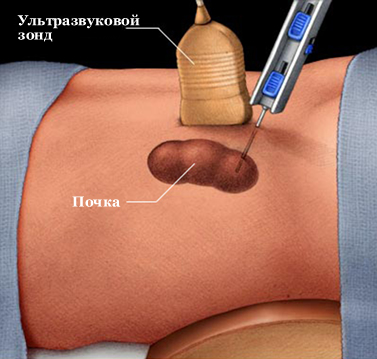
| УЗИ почек: | ![]() |
- размер почек в норме или уменьшен
- повышение эхогенности ткани почек
- понижение скорости фильтрации клубочков почек
|
| Биопсия почек: |
- признаки клеточной пролиферации (размножение клеток клубочков)
- инфильтрация клубочков моноцитами и нейтрофилами (миграция в клубочки иммунных клеток)
- наличие плотных отложений иммунных комплексов (наполнение клубочков антителами).
|
Лечение хронического гломерулонефрита
| Вид лечения | Цель | Практические сведения |
- Санация очагов хронического воспаления
| Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек | - Удаление кариозных зубов
- Удаления хронически воспаленных миндалин, аденоидов.
- Лечение хронического гайморита
|
| | Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. |
| | Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7
Особенности питания:
- Снизить потребление соли
- Ограничить количество потребляемой жидкости
- Потребление продуктов богатых калием и кальцием бедных натрием
- Ограничение потребления животного белка
- Обогащение рациона растительными жирами и сложными углеводами.
|
- Препараты антикоагулянты и антиагреганты
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. | - Дипиридамол в дозировке 400-600 мг/сутки
- Тиклопидин в дозировке 0,25 г 2 р/сутки
- Гепарин в дозировке от 20 - 40 тыс. ЕД/сутки. Длительность курса - 3 до 10 недель.
- Дозировки и длительность лечения определяется лечащим врачом на основании данных лабораторных анализов и течения заболевания.
|
| Нестероидные противовоспалительные препараты | Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. | Индометацин
- Назначается курсом в несколько месяцев
- На начальном этапе назначается суточная доза в 25 мг.
- Спустя несколько дней (при хорошей переносимости препарата) дозировка постепенно увеличивается до 100-150 мг в сутки.
|
| | Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты:
- Преднизолон применяют в индивидуальной дозировке, рассчитанной по формуле 1 мг/кг/сутки 6-8 недель, после дозировку препарата снижают до 30 мг/сутки с постепенным снижением дозировки вплоть до полной отмены.
- Периодическое проведение пульс терапии по назначению лечащего врача (назначение краткосрочное высоких доз стероидных препаратов).
Цитостатические препараты:
- циклофосфамид в дозировке 2-3 мг/кг/сутки
- хлорамбуцил в дозировке 0,1-0,2 мг/кг/сутки
- циклоспорин в дозировке 2,5-3,5 мг/кг/сутки
- азатиоприн в дозировке 1,5-3 мг/кг/сутки
|
- Препараты, снижающие артериальное давление
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. | - каптоприл в дозировке 50-100 мг/сутки
- эналаприл в дозировке 10-20 мг/сутки
- рамиприл в дозировке 2,5-10 мг/сутки
|
| | Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. | - гипотиазид в дозировке 50-100 мг
- фуросемид в дозировке 40-80 мг
- урегит в дозировке 50-100 мг
- альдактон в дозировке 200-300 мг/сутки
|
| | В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
- Вид хронического воспаления
- Чувствительность к антибиотику возбудителя инфекционного заболевания
- Переносимость препарата пациентом.
|
Прогноз по здоровью при хроническом гломерулонефрите
В условиях отсутствия лечения заболевание неуклонно ведет к потере почками функционально активных нефронов с постепенным возникновением почечной недостаточности.
При активном лечении с подавлением активности иммунной системы течение заболевания значительно улучшается, почечная недостаточность не развивается или сроки ее наступления значительно отодвигаются.
Имеются данные о полной ремиссии (успешного излечения болезни) на фоне лечения с подавлением иммунной активности.
В чем особенности хронического гломерулонефрита у детей?
![]() Общие особенности гломерулонефрита в детском возрасте
Общие особенности гломерулонефрита в детском возрасте:
- Клиническая картина заболевания может сильно различаться.
- Хронический гломерулонефрит – наиболее распространенная причина хронической почечной недостаточности у детей (кроме новорожденных).
- До 40% всех случаев гемодиализа и трансплантации почек у детей проводится по поводу хронического гломерулонефрита.
Основные причины хронического гломерулонефрита у детей:
- В большинстве случаев причины неизвестны. Заболевание развивается как первично хроническое, то есть до этого у ребенка не было острого гломерулонефрита.
- Не исключена роль нерациональной терапии хронических очагов инфекции (больные зубы, воспаленные миндалины), тяжелых гиповитаминозов, переохлаждения и неполноценного питания во время острого гломерулонефрита.
- Определенную роль играют медленно текущие инфекционные процессы: цитомегаловирусная инфекция, гепатит B, парагрипп и др.
- Врожденные нарушения структуры почечной ткани.
- Наследственные иммунодефициты (снижение функции иммунной системы, обусловленное генетическими нарушениями).
Основные формы хронического гломерулонефрита у детей:
- нефротическая (отечно-протеинурическая);
- гематурическая;
- смешанная.
Особенности нефротической формы хронического гломерулонефрита у детей:
- Заболевание развивается остро после переохлаждения, ангины, острой респираторной инфекции, прививок, либо без видимых причин.
- Основные симптомы – отеки и наличие белка в моче.
- Заболевание протекает долго, периоды улучшения состояния сменяются новыми обострениями. Постепенно развивается хроническая почечная недостаточность.
Особенности гематурической формы хронического гломерулонефрита у детей:
- Обычно жалобы отсутствуют – ребенок чувствует себя нормально.
- В моче обнаруживается небольшое количество эритроцитов и белка. Иногда такие изменения сохраняются в течение 10-15 лет без каких-либо симптомов.
- У многих детей обнаруживают хронический тонзиллит (воспаление миндалин) и другие хронические очаги инфекции.
- Периодически могут возникать отеки, боль в пояснице, головная боль, повышенная утомляемость, боли в животе.
- У некоторых детей заболевание сопровождается анемией, бледностью, повышением артериального давления.
- Если симптомы сохраняются в течение длительного времени – есть риск хронической почечной недостаточности.
Особенности смешанной формы хронического гломерулонефрита у детей:
- Характерно сочетание примесей крови и белка в моче, отеков, повышения артериального давления.
- Проявления повышенного артериального давления: головные боли и головокружение, боли в пояснице, вялость, раздражительность, ухудшение зрения, иногда судороги.
- Часто отмечается анемия, бледность.
- Заболевание протекает тяжело, очень рано развивается хроническая почечная недостаточность.
Принципы диагностики хронического гломерулонефрита у детей – как и у взрослых. Лечение назначают строго индивидуально, в зависимости от формы заболевания, наличия хронической почечной недостаточности, осложнений, сопутствующих заболеваний.
![]() Как проводится диспансерное наблюдение детей, страдающих хроническим гломерулонефритом?
Как проводится диспансерное наблюдение детей, страдающих хроническим гломерулонефритом? Диспансерное наблюдение осуществляется до тех пор, пока ребенка не переведут во взрослую поликлинику:
- общий анализ мочи, осмотр участкового педиатра и измерение артериального давления – 1 раз в месяц;
- проба Зимницкого – 1 раз в 2-3 месяца;
- электрокардиография (ЭКГ), консультация отоларинголога (ЛОР-врача) и стоматолога – 2 раза в год.
Для таких детей необходимо разработать индивидуальный план занятий физкультурой и прививок. Важно вовремя выявлять хронические очаги инфекции и проводить лечение, при этом нужно избегать назначения лекарственных препаратов, которые могут оказывать токсическое действие на почки. Ребенка необходимо беречь от переохлаждения. Многим детям назначают удаление воспаленных
аденоидов и
миндалин, но к этому вопросу нужно подходить строго индивидуально – операция может привести к обострению инфекции.
В чем разница между гломерулонефритом и пиелонефритом?
Гломерулонефрит – хроническое заболевание, при котором изначально развивается поражение
почечных клубочков, в которых происходит фильтрация плазмы крови и образование мочи. Остальные структуры почки вовлекаются в патологический процесс вторично.
При
пиелонефрите патологический процесс преимущественно поражает
канальцевую систему почек,
почечные лоханки, чашечки, а также
межуточную ткань почки.
Основные различия между хроническим пиелонефритом и гломерулонефритом:
| | Хронический гломерулонефрит | Хронический пиелонефрит |
| Какие структуры преимущественно поражаются? | Почечные сосуды и клубочки. | Почечные лоханки, чашечки, канальцевая система, межуточная ткань. |
| Какова основная причина заболевания? | Иммунные реакции. | Бактериальные инфекции. |
| Каковы основные симптомы во время обострения? | - боли в пояснице;
- отеки на лице по утрам;
- повышение артериального давления, головные боли, головокружение.
| |
| Кто чаще всего болеет? | Люди молодого возраста. | |
Отличить одно заболевание от другого сможет только врач, после осмотра пациента, обследования и сдачи анализов.
Как протекает хронический гломерулонефрит при беременности?
![]()
Хронический гломерулонефрит встречается у 0,1-9% беременных женщин. Симптомы заболевания определяются его формой (латентная, нефротическая, гипертоническая, смешанная). Беременная женщина, страдающая хроническим гломерулонефритом, должна постоянно находиться под наблюдением у акушера и нефролога. Периодически нужно ложиться в больницу для обследования и лечения.
Основная цель лечения хронического гломерулонефрита во время
беременности – борьба с симптомами.
Назначают:
- препараты, снижающие уровень артериального давления;
- белковые препараты для внутривенного введения (с целью борьбы со снижением уровня белка в крови);
- противоаллергические препараты;
- общеукрепляющие средства;
- препараты железа – при сильной анемии.
Возможные осложнения беременности, протекающей на фоне хронического гломерулонефрита:
- ОПГ-гестоз (отеки, появление белка в моче, повышение артериального давления). Он развивается на достаточно ранних сроках беременности, имеет тяжелое течение, может приводить к почечной недостаточности, отеку легких, поражению головного мозга.
- Невынашивание беременности.
- Внутриутробная гибель плода.
- Кровотечения во время родов, связанные со снижением свертываемости крови.
Какими народными средствами можно лечить хронический гломерулонефрит?
![]()
Хронический гломерулонефрит – серьезное заболевание, способное приводить к тяжелым осложнениям. Его диагностикой и лечением должен заниматься только врач. Тем не менее, некоторые
народные рецепты могут улучшить состояние и дополнить основной курс лечения. Перед применением любых народных методов обязательно проконсультируйтесь со своим доктором!
Если говорить о применении лекарственных растений, то пациентам с хроническим пиелонефритом, в том числе детям, рекомендуется принимать в течение 1-2 месяцев с интервалом в 1 месяц
почечный сбор по Ковалевой.
Дают ли инвалидность при хроническом гломерулонефрите?
![]()
Основным поводом к присвоению группы
инвалидности при хроническом гломерулонефрите является хроническая почечная недостаточность. Врач назначает пациенту обследование, после чего отправляет на
медико-социальную экспертизу (МСЭ).
Критерии присвоения группы инвалидности при хронической почечной недостаточности:
| Группа инвалидности | Ограничения | Показания |
| I | - Снижение способности к самообслуживанию 3 степени.
- Снижение способности к передвижению 3 степени.
- Снижение трудоспособности 3 степени.
Более половины всего времени днем пациент нуждается в посторонней помощи. | - Терминальная (конечная) стадия хронической почечной недостаточности.
- Нарастание уремии и азотемии даже после трансплантации почки и при проведении диализа.
- Тяжелые и необратимые осложнения.
- Тяжелые сопутствующие заболевания.
|
| II | - Снижение способности к самообслуживанию 2 степени.
- Снижение способности к передвижению 2 степени.
- Снижение трудоспособности 2 степени.
Пациент может работать, но только на дому или в специально созданных условиях. | - Терминальная (конечная) стадия хронической почечной недостаточности. Нарушение работы органов 2 степени.
- Азотемия и уремия не нарастают в течение 1-2 лет после трансплантации почки и при проведении диализа.
- Отсутствуют необратимые осложнения и тяжелые сопутствующие заболевания.
|
| III | - Снижение способности к самообслуживанию 1 степени.
- Снижение способности к передвижению 1 степени.
- Снижение трудоспособности 1 степени.
| - Азотемия отсутствует.
- Хроническая почечная недостаточность на начальной стадии.
- Легкое или умеренное нарушение работы внутренних органов.
|
Решение о присвоении той или иной группы инвалидности принимается врачами, входящими в состав комиссии, в индивидуальном порядке, после ознакомления с медицинской документацией и оценки состояния пациента.
В каких санаториях можно лечиться при хроническом гломерулонефрите?
Больным с хроническим гломерулонефритом показан теплый сухой климат, солнечные ванны.
Показания и противопоказания к санаторно-курортному лечению при хроническом гломерулонефрите:
| Показания | Противопоказания |
- латентная форма;
- гематурическая форма с небольшими примесями крови в моче;
- гипертоническая форма с повышением артериального давления в пределах 180 и 105 мм. рт. ст.;
- нефротическая форма с нерезко выраженными симптомами;
- небольшие проявления хронической почечной недостаточности.
| - примеси большого количества крови в моче, которые видны невооруженным глазом;
- повышение артериального давления более 180 и 105 мм. рт. ст.;
- II и III стадии хронической почечной недостаточности;
- уремия (отравление организма собственными продуктами обмена при тяжелой почечной недостаточности).
|
Курорты, подходящие для людей, страдающих хронической почечной недостаточностью:
| Название курорта | Особенности |
Байрамали![]() | - находится в одноименном городе, в Мургабском оазисе, на территории Туркмении;
- основная специализация – лечение заболеваний почек;
- климат – засушливый континентальный, летом температура в тени достигает +40°C;
- основной метод лечения – тепловые ванны;
- курортный сезон продолжается с апреля по сентябрь;
- рекомендуемый курс лечения – 36 дней.
|
Ситораи-Махи-Хаса![]() | - находится в Узбекистане, на восточной окраине города Бухара;
- основная специализация – лечение почечных заболеваний;
- климатические условия близки к таковым в Байрамали;
- один из лечебных факторов – сульфатно-хлоридная натриевая вода.
|
Кавказские минеральные воды![]() | - группа курортов в Ставропольском крае;
- один из самых крупных и старейших курортов России;
- местные курорты специализируются на лечении разных заболеваний, в том числе хронических патологий почек;
- более 130 минеральных источников;
- богатые запасы иловых грязей.
|
Санатории Ялты![]() | - морской воздух, насыщенный солями и минералами;
- основные лечебные факторы – климат, фитонциды хвойных лесов, воздушные и солнечные ванны;
- санатории находятся на южном побережье Крыма, в самой теплой части полуострова.
|
Освобождают ли от армии при хроническом гломерулонефрите?
![]()
Это регламентировано «Требованиями к состоянию граждан, подлежащих первоначальной постановке на воинский учет, призыву на военную службу, поступающих на военную службу по контракту, поступающих в училища, военно-учебные заведения, военнослужащих, граждан, пребывающих в запасе ВС РФ».
Согласно статье 71 этих «Требований», при хронических заболеваниях почек, к которым относится хронический гломерулонефрит (а также
нефросклероз,
хронический пиелонефрит,
первично-сморщенная почка,
хронический интерстициальный нефрит,
амилоидоз почек и др.), предусмотрены следующие категории годности:
- при значительном нарушении работы почек (наличие хронической почечной недостаточности) – категория Д – «не годен»;
- при умеренном нарушении функции почек – категория В – «ограниченно годен».
Освидетельствование проводят после того, как призывник прошел обследование и лечение в стационаре.
Какова профилактика хронического гломерулонефрита?
![]() Риски возникновения заболевания можно значительно снизить, если соблюдать следующие рекомендации
Риски возникновения заболевания можно значительно снизить, если соблюдать следующие рекомендации:
- Правильное закаливание. Его цель – снизить чувствительность к холоду, сделать организм менее восприимчивым к заболеваниям, которые обычно возникают в результате переохлаждения.
- Своевременное лечение хронических очагов инфекции. Необходимо обратиться к врачу и полностью пройти курс лечения. Хронические очаги являются своего рода «рассадниками» инфекции в организме. Возбудители могут распространяться из них в почки и другие органы, вызывать воспаление.
- Введение вакцин и сывороток строго по показаниям. Они содержат чужеродные вещества, в ответ на которые в организме развиваются иммунные реакции. При нерациональном и частом введении вакцин и сывороток иммунный ответ может привести к заболеванию.
Можно ли рожать при хроническом гломерулонефрите?
![]()
Это зависит от формы заболевания, наличия обострения во время беременности. Выделяют три степени риска:
- Минимальный риск. Характерен для латентной формы хронического гломерулонефрита. Большинство женщин рожают здоровых детей. Осложнения развиваются в 20% случаев.
- Выраженный риск. Характерен для нефротической формы заболевания. Осложнения встречаются в 20-50% случаев.
- Максимальный риск. Характерен для гипертонической, смешанной формы гломерулонефрита, сопровождающегося тяжелой почечной недостаточностью. Осложнения развиваются более чем у половины женщин. Высок риск рождения недоношенного ребенка, его гибели. Особенно опасны во время беременности острые гломерулонефриты и обострения хронических. В этом случае врач обычно рекомендует досрочное родоразрешение или прерывание беременности.
Что такое волчаночный гломерулонефрит? Какие особенности он имеет?
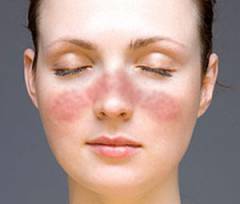
![]() Системная красная волчанка
Системная красная волчанка – хроническое заболевание, которое чаще всего возникает у молодых людей в результате патологических иммунных реакций. Оно может проявляться большим количеством разных симптомов, один из которых –
волчаночный гломерулонефрит.
Некоторые цифры и факты:
- У многих больных гломерулонефрит является самым тяжелым проявлением системной красной волчанки, от него зависит общий прогноз.
- Синдромы гломерулонефрита имеются у 30-90% больных системной красной волчанкой.
- Поражение почек в той или иной степени имеется у всех больных.
Симптомы волчаночного гломерулонефрита
Симптомы заболевания зависят от активности процесса:
| Клинический вариант гломерулонефрита | Симптомы |
| Подострый (быстропрогрессирующий) | - Уже на ранних стадиях заболевания отмечается повышение артериального давления.
- Быстро нарастает нарушение функции почек (почечная недостаточность).
- Если не проводить активное лечение, через 6-12 месяцев развивается терминальная (конечная) стадия хронической почечной недостаточности.
- В общем анализе мочи в умеренных или больших количествах обнаруживаются белки, цилиндры, эритроциты.
|
| Активный | - Повышение артериального давления и почечная недостаточность могут нарастать с разной скоростью, в зависимости от того, как быстро в почках нарастают патологические изменения.
- В общем анализе мочи в умеренных или больших количествах обнаруживаются белки, цилиндры, эритроциты.
|
| Неактивный | - Течение благоприятное.
- Терминальная стадия почечной недостаточности практически никогда не наступает.
- В общем анализе мочи обнаруживается небольшое количество белка и эритроцитов.
|
Какие заболевания могут напоминать хронический гломерулонефрит?
Сложнее всего различить острый и хронический гломерулонефрит. Если заболевание началось остро, сопровождается отеками, повышением артериального давления, выраженными изменениями в моче, то, скорее всего, это острый гломерулонефрит. Однако, те же симптомы могут возникать и при обострении хронического гломерулонефрита.
Заболевания, при которых могут также отмечаться изменения в моче (появление белка, эритроцитов,
лейкоцитов):
- Хронический пиелонефрит. Заболевание, при котором воспаление преимущественно развивается в лоханках, чашечках, канальцевой системе почек.
- Амилоидоз. Заболевание, при котором нарушается обмен белков и углеводов, в почечной ткани откладывается амилоид – соединение, состоящего из белков и полисахаридов (углеводных молекул-полимеров). В результате нарушается функция почек.
- Подагра. Заболевание, при котором происходит нарушение обмена мочевой кислоты. Ее соли откладываются в тканях, в результате чего развивается поражение суставов и почек.
Заболевания, которые похожи на гематурическую форму хронического пиелонефрита:
Гематурический вариант хронического гломерулонефрита часто является не самостоятельным заболеванием, а симптомом таких патологий, как
инфекционный эндокардит,
геморрагический васкулит.
Гипертоническая форма хронического гломерулонефрита часто напоминает
гипертоническую болезнь.
Для того чтобы установить точный диагноз, врач назначает пациенту обследование, включающее различные инструментальные исследования и
лабораторные анализы – их набор подбирается индивидуально, в зависимости от конкретной ситуации. Иногда окончательная диагностика возможна только после биопсии почек.
Можно ли употреблять алкоголь при гломерулонефрите?
![]()
Потребление алкоголя негативно влияет на состояние всех органов и систем, и почки – не исключение. Спиртное может усугубить течение хронического гломерулонефрита, поэтому от него рекомендуется отказаться полностью. Табу распространяется и на газированные напитки.
Можно ли есть арбузы при гломерулонефрите?
![]()
Людям, страдающим хроническим гломерулонефритом, можно есть арбузы. Но так как в них содержится много жидкости, рекомендуемое максимальное количество потребляемых арбузов определяется в зависимости от формы и стадии заболевания. Посоветуйтесь с лечащим врачом. Иногда при хроническом гломерулонефрите даже рекомендуется устраивать разгрузочные «арбузные» дни.
Каковы осложнения хронического гломерулонефрита?
Помимо потери нефронов и развития почечной недостаточности, хронический гломерулонефрит может приводить к следующим осложнениям:
Исход заболевания зависит от двух факторов: формы хронического гломерулонефрита и степени нарушения функции почек:
- латентная форма – прогноз благоприятен;
- гематурическая и гипертоническая форма – прогноз серьезен;
- смешанная и протеинурическая форма – прогноз неблагоприятен.