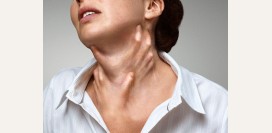
Аллергия на молоко представляет собой один из видов пищевой аллергии, при котором развивается состояние повышенной чувствительности иммунной системы к данному продукту питания. Чаще данным видом аллергии страдают дети до трех лет. По статистике каждый двенадцатый житель планеты в детстве перенес аллергию на молоко, и ожидается, что к 2050 году каждый восьмой человек будет болен как минимум одним аллергическим заболеванием.
Коровье молоко представляет собой один из наиболее часто встречаемых
аллергенов. Считается, что молоко содержит порядка 25 антигенов, которые поодиночке могут привести к аллергизации организма человека. В случае, если это происходит, лечение данного недуга становится тяжелым ярмом для пациента ввиду того, что прогресс в лечении достигается нечасто и требует от пациента большой сознательности. К сожалению, многие больные не способны проявить достаточно серьезное отношение лечению из-за недооценки последствий, к которым может привести этот недуг.
Одним из важнейших аспектов данной темы считается аллергия, развивающаяся на грудное молоко у новорожденного ребенка. Ранее считалось, что данное явление не может существовать ввиду высокой совместимости материнского молока и пищеварительного тракта ребенка. Однако последние исследования в данной области развеяли этот миф и доказали, что ребенок при определенных обстоятельствах может иметь аллергию на молоко не только после рождения, а находясь даже еще в утробе матери.
Интересные факты - дисбактериоз является одной из наиболее частых причин аллергии на молоко у новорожденных;
- коровье молоко является одним из наиболее сильных аллергенов, существующих в природе;
- кипяченое молоко значительно безопаснее сырого с точки зрения развития аллергии;
- аллергия на молоко является излечимым заболеванием, однако требует серьезно подхода к лечению;
- высокая чувствительность организма к молоку может развиться даже у людей, никогда его не употреблявших.
- кисломолочные продукты значительно менее аллергены, чем само молоко;
- соблюдение матерью гипоаллергенной диеты во время беременности предотвращает развитие аллергии на молоко у ребенка.
Причины аллергии на молоко
![]()
Основной причиной развития аллергии на молоко является более выраженная, чем в норме, реакция иммунной системы на данное вещество. В норме организм никогда не сталкивается с цельным молоком, за исключением женщин, кормящих грудью. Однако, сформировавшееся в их
молочных железах молоко не вызывает повышенной иммунной реактивности ввиду того, что иммунные клетки распознают его как составную часть организма и не атакуют. Однако, попадая в желудочно-кишечный тракт ребенка или взрослого, молоко, прежде чем всосаться в
кишечнике, распадается на множество составных частей. Составные части являются простыми аминокислотами, жирными кислотами и углеводами, которые организм встречал ранее и не считает опасными для себя. Аллергизация организма молоком развивается только в том случае, если все или некоторые его составляющие части в неизмененном виде проникают в кровеносное русло и сталкиваются как минимум с одной клеткой иммунной системы.
Барьерные механизмы предотвращения аллергии
Для того чтобы вещества, с которыми повседневно сталкивается организм, не вызывали аллергии природой предусмотрен ряд физиологических барьеров. Данные барьеры различным способом взаимодействуют с потенциальными аллергенами, но придерживаются одной цели – не допустить контакта чужеродного вещества и крови человека.
Физиологическими барьерными механизмами организма являются: - кожа;
- кожные железы;
- слезная жидкость;
- слюна;
- желудочный сок и ферменты;
- кишечный сок и ферменты;
- микрофлора толстого кишечника;
- мерцание дыхательного эпителия и др.
Кожа
Многие ученые придерживаются того мнения, что кожа является органом, равнозначным по значению с другими органами, такими как почки, печень и легкие. Это подтверждается тем, что кожа, как и почки, участвует в выделении из организма токсических веществ. Как и печень кожа участвует в синтезе некоторых жизненно необходимых веществ. Как и в легких в коже происходят дыхательно-обменные процессы. Безусловно, интенсивность перечисленных процессов значительно уступает вышеназванным органам, однако это нисколько не преуменьшает роли кожи в масштабах организма.
Кожа пассивно участвует в защите организма от чужеродных веществ, препятствуя их проникновению. Она состоит из 4 – 5 слоев, в зависимости от части тела, которую покрывает. Более того, кожа постоянно обновляется. Считается, что для того, чтобы у здорового человека кожа полностью сменилась необходимо от 24 до 28 дней. За это время клетки, которые находятся в самом внутреннем, базальном слое кожи, перемещаются кнаружи и созревают. Этот механизм поддерживает целостность кожи на протяжении жизни.
Несмотря на то, что возникновение аллергии на молоко после кожного контакта с ним является достаточно редким явлением, в истории такие случаи все же встречались. Один из таковых описан в Нидерландах, когда 42-летняя доярка, ни разу в жизни не пробовавшая молоко из-за казавшегося ей неприятным запаха, приобрела аллергию к нему. Единственным актуальным путем проникновения аллергена в данном случае является кожный.
Кожные железы
Кожные железы относятся к железам наружной секреции. Они выполняют множество функций, таких как поддержание электролитного баланса, участие в процессах терморегуляции, создание антибактериального слоя на коже и т. д.
Различают сальные и потовые железы. Сальные железы производят вещество под названием себум, иными словами, маслянистое вещество, создающее на коже тончайший физиологический слой жира. Жир попадает в микротрещины кожи, увеличивая ее прочность. Более того, жир отталкивает влагу, а, соответственно, защищает кожу от контакта с водорастворимыми аллергенами. Однако себум также способствует проникновению жирорастворимых и мыльных веществ в глубокие слои кожи.
Потовые железы производят жидкий секрет, богатый ионами хлора и фосфора, а также содержащий лизоцим природный антисептик. Лизоцим является полезным, когда аллергенами являются определенные
бактерии. Уничтожая их, он предотвращает сенсибилизацию организма к данному микробу.
Слезная жидкость
Слезная жидкость является биологической средой организма, основной функцией которой является поддержание целостности радужки глаза и защита ее от различных чужеродных веществ, попадающих на ее поверхность. Являясь жидкой средой, слезная жидкость способствует смыванию чужеродного вещества, а лизоцим, содержащийся в ней, оказывает губительное действие на чужеродные бактерии.
Слюна
Слюна является жидким секретом околоушных, подъязычных, подчелюстных и множества одиночных, расположенных в ротовой полости, слюнных желез. Слюна имеет щелочную среду и содержит такие ферменты как амилаза и мальтаза. Данные ферменты осуществляют начальное расщепление углеводов пищи, уменьшая их антигенные свойства. Чем ниже антигенные свойства вещества, тем меньше шанс того, что на него разовьется повышенная чувствительность иммунной системы. Кроме того, в слюне содержится небольшое количество иммуноглобулинов и белков. При попадании молока в ротовую полость мальтаза и амилаза слюны расщепляет лактозу, присутствующую в нем в изобилии, до простых сахаров и глюкозы. Этим объясняется сладковатый привкус молока, особенно если его подержать во рту некоторое время.
Желудочный сок и ферменты
В
желудке происходит дальнейшее расщепление пищевых веществ, содержащихся в молоке, на меньшие по размеру молекулы. Кислая среда желудка и такие ферменты как пепсин и казеиназа воздействуют на молоко таким образом, что казеин (
один из наиболее аллергенных белков молока) теряет свою привычную форму и свойства. Внешне это приводит к створаживанию молока. Створоженное молоко намного лучше усваивается кишечником и значительно реже вызывает аллергию. Этим объясняется тот факт, что кефир и другие кисломолочные продукты намного реже вызывают аллергию, чем само молоко.
Кишечный сок и ферменты
В кишечнике происходит конечное расщепление пищевых веществ на минимальные фрагменты, которые могут перейти из просвета кишечника в кровь. Этому способствует перепад среды, которая в желудке была кислой, а в кишечнике стала щелочной, а также ферменты, которые присутствуют в нем в большем количестве, чем в любой другой части организма. Расщеплению жиров во многом способствует желчь. При попадании на каплю жира желчь расщепляет ее на множество мелких капель. В итоге суммарная площадь поверхности мелких капель во много раз превысит площадь поверхности одной большой капли. Соответственно, большее количество ферментов сможет быть вовлечено в переработку капли жира, и многократно снизится время, необходимое для ее полного всасывания.
Микрофлора толстого кишечника
В организме человека толстый кишечник следует за тонким. Учитывая то, что около 80% полезных веществ всасывается из пищи в тонком кишечнике, на долю толстого остается всего лишь 15 – 20%. Однако, толстый кишечник выполняет еще и иммунную функцию, как прямую, так и косвенную.
Прямая функция заключается в том, что в толстом кишечнике содержатся некоторые виды бактерий, называемых облигатной микрофлорой толстого кишечника. Их можно назвать полезными лишь до тех пор, пока они находятся в просвете толстого кишечника. При попадании их на пищу они стремительно размножаются и производят токсины, которые, попадая снова в желудочно-кишечный тракт, вызывают развитие
пищевого отравления. Однако польза данных бактерий так же бесспорна. Они поглощают 15 – 20% пищевых веществ, оставшихся на долю толстого кишечника и взамен выделяют вещества, токсические для организма, которые впоследствии выводятся с калом. Но до тех пор, пока они находятся в кишечнике, они стимулируют иммунную систему, поддерживая ее постоянный тонус для борьбы с любыми другими микробами.
Косвенная иммунная функция также относится к сфере влияния облигатной микрофлоры. В ее состав входит большое количество видов бактерий, концентрация которых находится в строгом равновесии. При попадании в просвет толстого кишечника с пищей других видов бактерий облигатная микрофлора восстанавливает равновесие, уничтожая невостребованные виды. Таким образом, потенциальные аллергены, которыми могут быть микроорганизмы, уничтожаются собственной микрофлорой организма.
Мерцание дыхательного эпителия
Дыхательный эпителий является слизистой оболочкой, выстилающей просвет дыхательных путей от носоглотки и гортани до мельчайших бронхиол. Этот эпителий обладает важной особенностью, отличающей его от других эпителиев. Он движется в прямом смысле этого слова. Его поверхность состоит из мельчайших ресничек, которые постоянно сокращаются. Движения ресничек направлены от мелких бронхиол к носовой полости, поэтому, когда какой-либо аллерген вдыхается и оседает на слизистой оболочке дыхательных путей, через некоторое время он выводится в носовую полость, где удаляется вместе со слизью.
Подпишитесь на Здоровьесберегающий видеоканал


Механизм развития аллергии на молоко
Классическая аллергическая реакция, каковой является и аллергия на молоко, развивается в три стадии: - стадия иммунных реакций;
- стадия биохимических реакций;
- стадия клинических проявлений.
Стадия иммунных реакций
Данная стадия характеризуется первым контактом иммунной системы с аллергеном, в результате чего происходит процесс, называемый сенсибилизация организма. Молоко, особенно коровье, является веществом с сильными антигенными свойствами, что означает, что оно способно сильно стимулировать иммунную систему к агрессивным действиям. По своему составу молоко состоит из
белков,
жиров,
углеводов, микроэлементов и даже антител. По подсчетам ученых в коровьем молоке содержится приблизительно 25 антигенов, каждый из которых самостоятельно может вызвать аллергизацию организма. Антигеном называется составная часть аллергена, которая отличает его от других веществ. Однако, при термической обработке большинство антигенов теряют форму и становятся безвредными. Это является еще одним аргументом в пользу кипячения молока перед употреблением, помимо того, что при кипячении погибает большинство болезнетворных микробов. Таким образом, кипяченое молоко менее вероятно вызовет аллергию, чем сырое.
Наиболее устойчивыми к кипячению являются такие белки молока как Р-лактоглобулин и казеин. Однако данные вещества успешно обезвреживаются организмом при контакте с кислым желудочным соком и его ферментами. Соответственно, здоровый организм успешно изолирует иммунную систему от антигенов молока. Но стоит какому-либо из барьерных механизмов ослабиться, как создается слабое место для проникновения крупных молекул молока в кровеносное русло.
В случае развития подобного сценария чужеродное для организма вещество, каковым является коровье молоко (
или любое другое), поглощается иммунными клетками организма и уничтожается в них. Процесс уничтожения чужеродного вещества сопряжен с его полной разборкой на мелкие составные части. Затем иммунная клетка, уничтожившая потенциальный аллерген, выставляет на свою поверхность его антигены и оповещает таким образом остальные встречающиеся ей иммунные клетки о встреченном ею агрессоре. Так, в течение короткого времени информация об одном или нескольких аллергенах коровьего молока распространяется во все лимфатические узлы организма – места, где в наибольшем количестве находятся иммунные клетки. Создается популяция иммунных клеток, предназначенная для противодействия антигенам молока, если те повторно попадут в кровь.
Иммунные клетки подразделяются на два основных типа – Т- и В-
лимфоциты. Т-лимфоциты, в свою очередь, бывают четырех видов - Т-хелпер, Т-супрессор, Т-киллер и Т-памяти. Т-хелпер и Т-супрессор регулируют интенсивность оказываемых иммунных реакций, Т-киллер непосредственно уничтожает чужеродный антиген. Т-памяти длительное время циркулируют в крови, в отличие от других иммунных клеток, и в течение всей жизни организма хозяина сохраняют информацию о встреченном чужеродном антигене. Если даже через много лет после первичного контакта с сенсибилизировавшим организм веществом произойдет новый контакт, то Т-клетки памяти незамедлительно запустят каскад иммунных реакций для его скорейшего уничтожения. На этом принципе основана
вакцинация населения от редких, но опасных болезней, таких как
корь,
краснуха,
дифтерия и др.
В-лимфоциты, осуществляют иной вид
иммунитета. При необходимости они трансформируются в плазматические клетки, которые не атакуют аллерген самостоятельно, а производят антитела различных классов, которые разрушают его самостоятельно или с помощью системы комплемента и Т-лимфоцитов. Таким образом осуществляется гуморальный или внеклеточный иммунитет.
Стадия биохимических реакций
Стадия биохимических реакций развивается при повторном контакте аллергена с иммунной системой человека. В место контакта активно мигрируют Т-лимфоциты и антитела и приступают к уничтожению антигена. Попутно высвобождается ряд веществ, которые и приводят к появлению классических признаков аллергии, таких как
сыпь,
зуд,
температура, затрудненное дыхание и др. К таким веществам, в первую очередь, относят гистамин, серотонин и брадикинин. Эти вещества, называемые иначе медиаторами воспаления, производятся и хранятся в специальных тучных клетках и высвобождаются под влиянием команды любой иммунной клетки.
Высвобождаясь в ткань, они расширяют сосуды в области поражения, таким образом замедляя кровоток и улучшая условия для осаждения лимфоцитов на сосудистую стенку. Осаждаясь на сосудистой стенке лимфоциты проникают через нее в очаг аллергической реакции и вступают в борьбу с аллергеном. Замедление кровообращения преследует еще одну цель – ограничение распространения аллергена через кровеносное русло по всему организму. Данный механизм крайне важен, поскольку при его неполноценности развиваются анафилактические реакции, представляющие угрозу жизни.
Вместе с гистамином, серотонином и брадикинином в аллергический процесс включаются и другие медиаторы воспаления, которые косвенно или напрямую влияют на течение аллергического процесса. К ним относятся различные интерлейкины, цитокины, лейкотриены, нейромедиаторы, фактор некроза опухолей и многие другие факторы. В совокупности они обеспечивают подъем температуры тела, зуд и болевую реакцию.
Стадия клинических проявлений
Данная стадия характеризуется ответной реакцией тканей на выделение биологически активных веществ. Поскольку молоко является одним из наиболее сильных аллергенов, то диапазон ответной реакции организма будет велик - от простой
крапивницы до
анафилактического шока. Выраженность клинических проявлений напрямую зависит от дозы аллергена, скорости его распространения по организму, степени чувствительности иммунной системы к нему и состояния самой иммунной системы. Также реакция организма может отличаться по срокам проявления. Так, различают четыре основных типа аллергических реакций. Первый, второй и третий тип протекают как реакция гиперчувствительности немедленного типа. В данном случае счет идет на секунды, минуты, реже на часы. Четвертый тип аллергических реакций протекает как реакция гиперчувствительности замедленного типа. При этом типе аллергическая реакция развивается в течение часов и даже суток.
Возможными проявлениями аллергии на молоко являются: Факторы риска, способствующие развитию аллергии на молоко
Аллергия на грудное молоко может развиться у новорожденного ребенка, а у взрослого человека может развиться аллергия на молоко млекопитающих животных. Механизм аллергизации организма практически идентичен в обоих случаях, но факторы, приводящие к аллергии, отличаются. Именно поэтому факторы риска условно разделены на врожденные и приобретенные, а приобретенные, в свою очередь, на приобретенные в первый год жизни и после первого года.
Факторы риска, приводящие к врожденной аллергии на молоко: - наследственная предрасположенность;
- употребление матерью во время беременности высокоаллергенных продуктов;
- излишнее употребление молока во время беременности;
- интенсивная медикаментозная терапия во время токсикозов;
- недостаточность секреторного иммунитета;
- особенности иммунного ответа;
- изменение врожденного баланса провоспалительных и противовоспалительных цитокинов;
- повышенная чувствительность периферических тканей к медиаторам аллергии;
- нарушение ферментативной деятельности фагоцитов;
- врожденное нарушение процессов дезактивации биологически активных веществ.
Наследственная предрасположенность
У некоторых народностей и этнических групп существует генетически запрограммированная недостаточность некоторых ферментов, переваривающих белки молока. Представителями такой популяции являются некоторые кочующие племена северных регионов Сибири. Употребление молока вызывает у них выраженную
диарею и
боли в животе, а также делает организм более чувствительным к данному продукту. При повторном употреблении молока у этих людей к привычным симптомам непереносимости добавляются и симптомы аллергии, которые, как указывалось ранее, могут быть очень разнообразными.
Употребление матерью во время беременности высокоаллергенных продуктов
Клинически доказанным считается тот факт, что дети, рожденные от матерей, которые во время беременности позволяли себе употребление высокоаллергенных продуктов, также имели аллергию на определенные вещества, в том числе и на молоко. К данным продуктам относятся коровье молоко, яйца, рыба, арахис, соя, цитрусовые, клубника, земляника, черная смородина, лесные орехи, ракообразные и даже пшеница. Это не означает, что данные продукты следует полностью исключить из рациона, однако следует употреблять их крайне умеренно, зная о возможных последствиях. Причина состоит в том, что внутриутробно плод получает питательные вещества от организма матери через пуповину. Те питательнее вещества, которые циркулируют в крови матери, могут внести неполадки в развивающуюся иммунную систему плода. Итогом таких неполадок, как правило, становится нарушение иммунной толерантности организма к определенным веществам.
Излишнее употребление молока во время беременности
Молоко является высококалорийным и ценным, с точки зрения белкового состава, продуктом. Однако при избыточном его употреблении, часть белков молока доходит до кишечника в недостаточно подготовленном для всасывания виде из-за ограниченного ресурса ферментов его переваривающих. В результате часть крупных, непереваренных белков молока всасывается в неизмененном виде. Поскольку данные белки неизвестны организму, клетки иммунной системы матери его поглощают, и при последующем попадании молока даже в нормальном количестве оно вызывает аллергию как у матери, так и у ребенка из-за тесного взаимодействия иммунных систем двух организмов во время беременности.
Интенсивная медикаментозная терапия во время токсикозов беременности
Токсикоз развивается как реакция организма матери на растущий в ней плод. Он развивается, когда возникает дисбаланс между факторами, поддерживающими беременность и факторами иммунной системы, стремящимися отторгнуть плод, как чужеродное тело. Во время токсикоза в организме матери происходят миллионы химических реакций ежесекундно. В кровь выделяется множество биологически активных веществ, которые параллельно с их прямым эффектом значительно изменяют общее состояние самой матери. В таких условиях все системы ее организма и организма плода работают на износ.
При наслоении на данное состояние какого-либо другого заболевания, такого как
воспаление легких,
цистит или
синусит возникает необходимость приема таких лекарственных средств как
антибиотики,
жаропонижающие или
обезболивающие препараты. Данные медикаменты обладают побочным эффектом, проявляющимся развитием синдрома нестабильности клеточных мембран. Сущность данного синдрома заключается в высвобождении медиаторов аллергии даже при малейшем раздражении. Поскольку организмы матери и плода тесно связаны, данный синдром проявится у ребенка и может сохраниться на всю жизнь. Одним из его проявлений является аллергиеподобная реакция на любое вещество (
молоко, клубника, шоколад и др.) или физический фактор (
холод, тепло, физическая нагрузка, солнечный свет и др.), провоцирующий высвобождение медиаторов аллергии.
Недостаточность секреторного иммунитета
Многие железы внутренней и внешней секреции организма выделяют секрет, содержащий вещества, обезвреживающие многие потенциальные аллергены до их контакта со слизистыми организма. К данным веществам относятся лизоцим и иммуноглобулины класса А. Помимо этого, сама слизь выполняет защитную функцию, поскольку препятствует прямому контакту аллергена со слизистым эпителием, параллельно увеличивая время, отводимое лизоциму и иммуноглобулину А для уничтожения вещества, способного вызвать аллергизацию организма. У некоторых людей существует врожденная недостаточность защитных веществ в слюне, слезной жидкости и секрете шишечных желез. Это приводит к тому, что агрессивное вещество, которым может быть в том числе и молоко, беспрепятственно проникает в кровь и при повторном контакте с ними вызывает развитие аллергического процесса.
Особенности иммунного ответа
Иммунная система здорового человека отличается четким балансом количества определенных ее элементов и отлаженным взаимодействием между ними. Под влиянием многочисленных факторов могут произойти нарушения в правильном внутриутробном развитии иммунной системы. Вследствие этого иммунные клетки могут оказаться излишне активными, количество антител будет превышать нормальные значения, а соотношение между различными их классами будет нарушено. Вышеуказанные изменения будут способствовать повышенному аллергическому фону, при котором любое вещество, а тем более молоко, вызовет аллергическую реакцию.
Изменение врожденного баланса провоспалительных и противовоспалительных цитокинов
Цитокины являются веществами-регуляторами скорости и интенсивности протекания воспалительного процесса в организме. Провоспалительные цитокины усиливают воспалительный процесс, а противовоспалительные цитокины, напротив, его уменьшают. Поскольку аллергический процесс является специфическим воспалением, то он также подчиняется влиянию цитокинов. При определенных нарушениях эмбрионального развития возникает сдвиг равновесия в сторону провоспалительных цитокинов, приводящий к тому, что ребенок рождается с повышенной реактивностью. В такой ситуации молоко, являясь сильным аллергеном, спровоцирует сенсибилизацию организма и развитие аллергии на данный продукт в дальнейшем.
Повышенная чувствительность периферических тканей к медиаторам аллергии
Основными медиаторами аллергии являются гистамин, серотонин и брадикинин. При взаимодействии данных веществ с тканями развиваются симптомы, характерные для воспалительного процесса. В случае, когда периферические ткани обладают высокой чувствительностью к вышеуказанным медиаторам, ткани отвечают на нормальное по силе раздражение чересчур активно, и обычное воспаление перерастает в аллергический процесс.
Нарушение ферментативной деятельности фагоцитов
Фагоцитами называются клетки макрофагальной системы, расположенные как в крови, так и в остальных тканях организма, которые выполняют функцию сбора и уничтожения различных веществ, выполнивших свою функцию, фрагментов отмерших клеток даже вредоносных бактерий. Одной из функций фагоцитов является поглощение и уничтожение медиаторов аллергии. В случае замедленного обмена веществ данных клеток медиаторы аллергии более длительное время находятся в тканях и, соответственно, оказывают более выраженный эффект. При этом возрастает аллергический фон организма, а молоко, являясь сильным аллергеном, вероятнее всего сенсибилизирует иммунную систему и при повторном попадании в организм вызовет аллергическую реакцию.
Врожденное нарушение процессов дезактивации биологически активных веществ
Биологически активные вещества, в большом количестве выделяемые в ткани организма во время рецидива аллергии, должны своевременно удаляться и обезвреживаться. К таким веществам относятся гормоны, нейротрансмиттеры, медиаторы различных фаз воспалительного процесса и т. д. Обезвреживание данных веществ осуществляется упомянутыми ранее фагоцитами, а также ферментами печени и почек. Часть веществ связывается с белками крови и циркулирует в ней в связанном виде до тех пор, пока не освободятся обезвреживающие их ферменты. При недостаточной функции обезвреживающих систем биологически активные вещества накапливаются и вызывают усиление аллергического фона.
Факторы риска, приводящие к аллергии на молоко в первый год жизни: - срыв гипоаллергенной диеты во время кормления грудью;
- позднее прикладывание к груди;
- раннее искусственное вскармливание.
Срыв гипоаллергенной диеты во время кормления грудью
Во время беременности и особенно в период
лактации женщина, в обязательном порядке, должна соблюдать диету, исключающую наиболее аллергенные продукты питания. При нарушении такой диеты некоторые элементы запрещенных продуктов попадают в молоко менее чем через 2 часа после употребления. При попадании такого молока в недостаточно развитый желудочно-кишечный тракт ребенка высокоаллергенные продукты в неизмененном виде всасываются в кишечнике. Это происходит из-за того, что ферменты, которые должны их перерабатывать, либо еще отсутствуют в кишечнике, либо присутствуют, но в недостаточной концентрации. В результате развивается повышенная чувствительность иммунной системы ребенка к определенному аллергену. Коровье молоко таким же образом может вызвать аллергию у ребенка при употреблении его матерью, особенно если у нее самой низкая толерантность к молоку.
Позднее прикладывание к груди
Согласно последним руководствам по акушерству и гинекологии, новорожденный должен быть приложен к груди матери не позднее, чем через 2 часа после
родов. Данная мера предназначена для того, чтобы сократить период, в течение которого кишечник новорожденного остается пустым, или выражаясь более точно, не содержащим материнского молока. Грудное молоко и особенно молозиво (
густое, беловатое, липкое вещество, выделяющееся из молочных желез в первые 2 – 3 дня кормления грудью) содержат большое количество антител, которые уничтожают патогенные микробы, уже населяющие кишечник новорожденного. При увеличении данного периода до 5 – 6 часов у 70% новорожденных развивается дисбактериоз, который является фактором, способствующим появлению аллергии у ребенка даже на грудное молоко, несмотря на то, что оно является наиболее подходящим продуктом для его питания.
Раннее искусственное вскармливание
Качество искусственных детских питательных смесей на сегодняшний день значительно улучшилось. Они содержат практически все компоненты, которые находятся в грудном молоке и даже те, которыми оно могло бы быть обогащено. Однако они имеют один важный недостаток – отсутствие антител. Именно антитела поддерживают иммунитет ребенка против тех инфекций, с которыми сталкивался организм матери за всю ее жизнь. Антитела матери, передаваемые с молоком, защищают ребенка до тех пор, пока его собственный иммунитет не сможет защищать организм самостоятельно. Иначе говоря, до тех пор, пока ребенок питается грудным молоком, он защищен от инфекций гораздо лучше, чем, если бы его кормили лучшими существующими на сегодняшний день искусственными смесями. Соответственно, при существовании риска
инфекции, существует и риск развития аллергии, поскольку многие инфекции создают условия для проникновения потенциальных аллергенов в кровяное русло.
Факторы риска, приводящие к приобретенной аллергии на молоко после первого года жизни: - патология желудочно-кишечного тракта;
- болезни печени;
- глистная инвазия;
- необоснованный прием иммуностимуляторов;
- агрессивные средовые факторы;
- приобретенные гиповитаминозы;
- длительный прием ингибиторов АПФ.
Патология желудочно-кишечного тракта
Как указывалось ранее, желудочно-кишечный тракт (
ЖКТ) является своего рода барьером, препятствующим проникновению аллергена в организм в том виде, в котором он мог бы причинить ему вред. Поэтапное воздействие на молоко как на потенциальный аллерген сначала кислых, а затем щелочных сред, различных ферментов и микрофлоры кишечника лишает его антигенных свойств и возможности взаимодействовать с иммунной системой.
При наличии заболевания одного из отделов пищеварительной системы (
гастрит, язва желудка, хронический дуоденит и т. д.) молоко подвергается менее тщательной обработке. Всасываясь в кровь в виде крупной молекулы, оно воспринимается организмом не как питательное вещество, а как агрессивный фактор, который должен быть уничтожен. При повторном контакте с ним воспалительный процесс может начаться даже до проникновения его в кровь, например, в просвете кишечника. При этом у больного появятся диарея и боли по всему животу, поднимется температура тела. Появление сыпи укажет на аллергическую природу заболевания и в совокупности с фактом употребления молока будет установлен диагноз аллергии на данный пищевой продукт.
Болезни печени и желчного пузыря
Печень является органом, выделяющим в просвет кишечника желчь, которая участвует в расщеплении жиров молока. Желчный пузырь обладает свойством накапливать и концентрировать желчь для того, чтобы выделить ее в определенную фазу пищеварения и ускорить расщепление жиров. При заболевании одного из данных органов, их функция страдает, и переваривание молока оказывается неполным. При проникновении в кровь непереваренных молекул молока развивается аллергизация организма данным продуктом.
Существует еще одна важная функция печени, которая оказывает влияние на течение аллергического процесса. Данной функцией является обезвреживание гистамина - одного из медиаторов аллергического процесса. При заболевании печени, таком как токсический
гепатит или
цирроз, гистамин дезактивируется значительно медленнее и, соответственно, дольше находится в организме и даже накапливается. Длительное пребывание гистамина в крови ведет к более интенсивным симптомам воспаления, таким как зуд, покраснение и
отек пораженного очага.
Глистная инвазия
Глисты являются
паразитами, способными находиться в любом органе человека. Наиболее частая их локализация – тонкий и толстый кишечник, печень и печеночные протоки. Помимо прямого их действия, разрушения тканей и поглощения части питательных веществ организма существует и второстепенное действие, связанное с их анатомией. Оболочка гельминта состоит из вещества, называемого хитин. Хитин является чрезвычайно сильным природным аллергеном и вместе с этим обладает раздражающим действием на окружающие ткани. При этом хитин устойчив к щелочной среде кишечника и может длительно сохраняться в его просвете. При употреблении молока на фоне глистной инвазии хитин создает условия для его всасывания в кровь в цельном неизмененном виде. В крови происходит уничтожение молекул молока иммунными клетками и аллергизация организма.
Необоснованный прием иммуностимуляторов
Иммуностимуляторы являются достаточно распространенными лекарственными средствами, которые в аптеках обычно отпускаются без рецепта врача, как потенциально безвредные. Они оказывают стимулирующее действие на иммунную систему, придают бодрости и улучшают работоспособность. По всем признакам данные препараты вызывают только положительные эффекты. Однако врачи используют данную группу лекарств только при очень четких и узких показаниях. При приеме иммуностимуляторов без соответствующих показаний происходит сдвиг иммунной системы в сторону увеличения ее агрессивности по отношению даже к безвредным веществам. После 2 – 3 месяцев приема данных препаратов у пациента появляются аллергии на вещества, которые он успешно употреблял ранее.
Агрессивные средовые факторы
К агрессивным средовым факторам относятся загрязненность питьевой воды, длительное воздействие малых доз радиоактивных веществ, хозяйственные удобрения, информационная загрязненность, частые
стрессы и др. Все перечисленные факторы отрицательно сказываются на корректной работе иммунной системы. В одном случае происходит снижение ее функции, что приводит к обострению хронических заболеваний и более частому заражению острыми вирусными инфекциями. В другом случае, в ответ на увеличение количества угрожающих факторов, происходит усиление ее функции, выражающееся появлением аллергий и аутоиммунных заболеваний, при которых иммунная система атакует собственные ткани организма.
Приобретенные гиповитаминозы
Витамины ответственны за протекание большинства биохимических процессов в человеческом организме. Чаще всего они входят в состав коферментов, которые выполняют роль катализаторов, иначе говоря, ускорителей химических реакций. При недостатке витаминов скорость обменных процессов органов иммунной системы снижается. Чаще это приводит к снижению иммунитета, но в ряде случаев происходит обратный процесс, проявляющийся развитием аллергий и аутоиммунных болезней. К витаминам, дефицит которых может привести к появлению аллергии, в том числе и на молоко, относятся витамины А и Е, цинк, селен, медь, карнитин, таурин и др. У новорожденных детей аллергии по причине гиповитаминозов практически не встречаются, поскольку они питаются грудным молоком или искусственными смесями, которые содержат необходимые дозы вышеуказанных витаминов.
Длительный прием ингибиторов АПФ
Ингибиторы АПФ (
ангиотензин превращающий фермент) являются одной из наиболее эффективных групп препаратов, применяемых при артериальной гипертензии (
повышенное артериальное давление). Представителями данной группы лекарств являются каптоприл, рамиприл, энап, амприл и др. Данные препараты обеспечили себе хорошую репутацию за счет высокой эффективности, различной длительности действия и удобной системы дозировки. Однако механизм их действия сопряжен с замедлением обезвреживания брадикинина – одного из медиаторов аллергии, ответственного преимущественно за возникновение болевых ощущений. Соответственно, длительный прием препаратов группы каптоприла приводит к накоплению брадикинина в тканях. Параллельно с этим увеличивается аллергический фон за счет снижения порога возбудимости тканей. Увеличение аллергического фона приводит к тому, что высокоаллергенные продукты, такие как молоко, развивают сенсибилизацию организма, чего не случилось бы при нормальной иммунной реактивности организма.
Симптомы аллергии на молоко
![]() Клиническая картина аллергии на молоко во многом зависит от следующих факторов:
Клиническая картина аллергии на молоко во многом зависит от следующих факторов: - доза аллергена – количество молока, при котором развиваются первые признаки аллергии;
- степень сенсибилизации организма к молоку – мера чувствительности иммунной системы к определенному аллергену;
- состояние иммунной системы – общая способность организма к противостоянию вредным факторам;
- чувствительность периферических тканей к медиаторам аллергии – сила ответа тканей на импульсы, подаваемые иммунной системой.
Наиболее рациональным представляется разделение симптомов на группы, согласно нарушению функций определенных систем.
Симптомы поражения желудочно-кишечного тракта
Различают следующие симптомы поражения пищеварительной системы: - боль в животе;
- рвота;
- диарея.
Боль в животе Проявления боли в животе во многом зависят от возраста больного. Так, у ребенка первого года жизни чаще наблюдаются острые, распространенные по всему животу боли. Ввиду малого возраста и отсутствия возможности указать на больную часть тела, боль в животе проявляется изменением общего состояния. Появляется плаксивость, ребенок не может найти себе места и постоянно ищет положение, в котором боль была бы минимальна. При легком нажатии на живот плач усиливается, и ребенок инстинктивно отстраняет от себя руку обследуемого.
У детей после первого года жизни чаще развивается подострые или хронические боли. Боль лучше локализуется по сравнению с более ранним возрастом. Боль в околопупочной области свидетельствует об остром
энтерите аллергической природы. При этом характер болей волнообразный, поэтому поведение ребенка будет меняться. Периоды плача будут сменяться периодами покоя. Механизм болей при этом связан с перистальтическими волнами кишечника. Воспаленная и отечная слизистая кишечника сокращается и растягивается в такт перистальтическим волнам, что и провоцирует появление болей. При легком нажатии на живот не определяется каких-либо отклонений от нормы или определяется небольшое
вздутие живота. Хроническое течение аллергии на молоко опасно тем, что оно имеет вялый характер, и мать не всегда сможет догадаться о несовместимости данного продукта с организмом ребенка и не станет исключать его из рациона. Это со временем может привести к хроническому
панкреатиту,
холециститу и
холангиту, а также к недостаточности ферментов кишечника с развитием вторичной
целиакии.
У взрослых симптомы поражения желудочно-кишечного тракта, как правило, выражены меньше, чем у детей и сводятся к болям в области желудка. Появление болей, в данном случае, связано с избыточным накоплением гистамина в крови во время фазы активных клинических проявлений аллергии. Гистамин является одним из веществ, повышающих кислотность желудочного сока. При повышенной кислотности слизь, покрывающая желудок, разъедается, и соляная кислота постепенно разрушает желудочную стенку. Этим объясняются сопутствующие язвы желудка и двенадцатиперстной кишки, а также частое чувство
изжоги у больных с многолетней аллергией на молоко. Характер болей волнообразный. На фоне пустого желудка боли усиливаются, а при употреблении какой-либо пищи стихают, а затем снова появляются. Этот феномен связан со снижением кислотности желудочного сока, когда происходит его разбавление пищей.
Рвота Рвота является рефлекторным актом, вызываемым раздражением слизистой желудка и части слизистой двенадцатиперстной кишки. У детей рвота является одним из первых признаков аллергии, поэтому исключительно важно определить ее причину. Рвота, вызванная аллергией на молоко, возникает обычно через несколько минут после употребления данного продукта. Ее интенсивность и длительность повторения приступов зависит от количества выпитого молока. Чем больше молока попало в желудок, тем больше площадь контакта слизистой с аллергеном, и тем более выраженной будет ответная реакция. Рвота происходит сначала содержимым желудка и двенадцатиперстной кишки, а затем, когда желудок опорожнится, желчью и слизью. Пустые позывы к рвоте крайне болезненны и проходят только после внутривенного введения десенсибилизирующих препаратов (
преднизолон, дексаметазон) и прокинетиков (
метоклопрамид, домперидон).
У взрослых данный защитный механизм менее чувствителен, поэтому рвота, как проявление аллергического процесса, практически не встречается.
Диарея Диарея возникает преимущественно при аллергии у пациентов детского и раннего подросткового возраста. Она характеризуется многократным (
5 – 10 раз в сутки) жидким, плохо переваренным стулом. Длительность диареи зависит от длительности течения аллергического процесса. Стул нормализуется через 2 – 3 дня после выведения молока из организма.
У детей до 1 года диарея может протекать с явлениями острого
колита. При этом в стул приобретает белесоватый окрас из-за большого количества непереваренного молока и сгустков слизи. В особо тяжелых случаях в стуле могут присутствовать примеси крови. Частота стула достигает 15 – 20 раз в сутки. В конце первого дня – начале второго отмечаются признаки
обезвоживания организма ребенка. Довольно часто анус и зона вокруг него разъедается едкими веществами, содержащимися в стуле, что выражается в раздражении данной области.
У взрослых диарея, вызванная аллергической реакцией, встречается достаточно редко. Она менее выражена, чем у детей и длится не более 1 – 2 дней. При ее отсутствии пациент может ощущать чувство дискомфорта в животе и усиленную перистальтику кишечника.
Симптомы поражения кожи
![]() Различают следующие симптомы поражения кожи:
Различают следующие симптомы поражения кожи: Кожные проявления аллергии на молоко проявляются в виде крапивницы и отека Квинке. Данные патологические состояния могут пройти самостоятельно, но требуют постоянного надзора за больным, поскольку имеют тенденцию к резкому усугублению состояния.
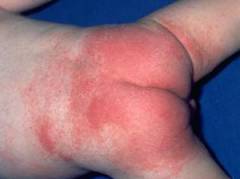
Сыпь Сыпь является классическим проявлением крапивницы при аллергии на молоко. Она локализуется преимущественно в области живота, спины, паха и локтевых сгибов. На конечностях сыпь менее выражена. Основными ее элементами являются волдыри. Их диаметр вначале не превышает 2 – 3 см, но объединяясь они могут достигать 50 – 60 см и покрывать всю поверхность живота или спины. Волдыри наполнены прозрачной или желтоватой жидкостью. Кожа над ними обычно бледно-розового или неярко красного цвета. Вскрывать волдыри не стоит ни при каких обстоятельствах, поскольку это не вызовет облегчения состояния больного и может привести к инфицированию раны.
У детей до 6 – 7 лет отмечается сыпь вокруг рта, поскольку с его слизистой молоко контактирует в первую очередь. Этот вид сыпи отличается от первого тем, что не распространяется и не сливается. Основными элементами данной сыпи являются пятна и папулы, представляющие собой небольшие круглые участки кожи (
2 – 5 мм) с небольшим возвышением по центру.
Возникновение сыпи связано с проникновением антигенов молока в кровь, где они атакуются антителами и системой комплемента. Сливаясь, они образуют комплекс, который притягивается к сосудистой стенке и оседает на нее. В месте осаждения данного комплекса развивается местная воспалительная реакция, одними из компонентов которой является расширение сосудов, объясняющее покраснение и выход жидкой части крови в межклеточное пространство. Этим объясняется скопление жидкости в волдырях.
Зуд Зуд, как правило, сопутствует сыпи и начинается вместе с первыми ее признаками. Интенсивность зуда изменяется параллельно с изменением динамики сыпи, поскольку оба эти симптома являются следствием действия на ткани одного и того же медиатора аллергии – гистамина. Гистамин воздействует на нервные окончания с определенной интенсивностью. Чем большее количество гистамина действует на нервное окончание, тем больше импульсов в секунду периферический нейрон посылает головному мозгу. Чем больше импульсов получает мозг, тем интенсивнее ощущается зуд.
Зуд может быть признаком другого заболевания, например, ядерной
желтухи или
чесотки. При желтухе зуд появляется за несколько часов, до того как появится желтый окрас кожи и склер. При чесотке зуд возникает без сыпи и локализуется преимущественно между складками пальцев, в области половых органов и околоанальной зоны.
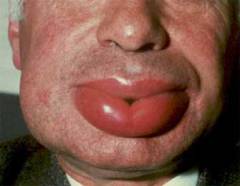
Отек Квинке (ангионевротический отек) Данный вид отека известен любому врачу, поскольку он является одним из тяжких осложнений аллергической реакции, способным привести к смерти больного. По статистике 12% людей на земном шаре хоть раз перенесли это состояние. Существует острая и хроническая форма данного заболевания. Поскольку острая форма наиболее опасна, далее речь пойдет именно о ней.
Отек развивается через короткое время после контакта больного с аллергеном, чаще от нескольких секунд до нескольких минут. Поражается преимущественно рыхлая соединительная ткань, присутствующая в губах, веках, ушных раковинах и щеках. По мере прогрессирования отека он распространяется на нижележащие структуры. При достижении голосовых связок появляется
одышка, синюшность кожных покровов и слизистых. При отсутствии помощи больному на данном этапе происходит полное смыкание голосовой щели и прекращается процесс дыхания. Важной особенностью отека является то, что он развивается на неизмененной ткани и его цвет повторяет цвет кожи. Рельеф кожи становится более блестящим из-за ее натяжения.
Различают 4 степени тяжести отека Квинке: - Отек верхнего этажа лица. Граница – нижний край крыльев носа.
- Отек всего лица. Граница – линия, проведенная от угла нижней челюсти до подбородка.
- Отек верхней части шеи. Граница – верхний край щитовидного хряща.
- Отек нижней части шеи и грудной клетки.
Отек Квинке отличается от почечного отека тем, что последний возникает по утрам и проходит в течение дня. От сердечного отека отек Квинке отличается тем, что является более плотным, не оставляет вдавления после нажатия на него. Это различие объясняется тем, что сердечный отек состоит преимущественно из жидкости и содержит мало белка, а отек Квинке содержит много белка, поскольку он аллергического происхождения. К тому же ангионевротический отек является теплым при прикосновении, иногда даже теплее, чем непораженные им ткани, и развивается только сверху вниз. Сердечные отеки при прикосновении холодные и распространяются снизу вверх.
Симптомы поражения дыхательной системы
Различают следующие симптомы поражения дыхательной системы: Заложенность носа Данный симптом является проявлением аллергического ринита и риносинусита. По статистике, причиной более половины аллергических ринитов у детей до 1 года является аллергия на коровье молоко и овощные соки. Механизм этого явления заключается в развитии воспалительного отека слизистой в месте первого контакта аллергена со слизистой оболочной. В данном случае местом контакта является ротоглотка, от которой воспаление распространилось на носоглотку и слизистую пазух. Отек слизистой носовых дыхательных путей приводит к их сужению.
При острой аллергической реакции заложенность носа возникает спустя несколько минут после контакта с аллергеном, после чего развивается вышеуказанная клиника. При хроническом течении заболевания развивается разрастание лимфоидной ткани
миндалин и слизистой носа. Первое грозит частыми
ангинами, а второе – развитием
аденоидов.
Одышка Данный симптом появляется только при стремительном и агрессивном течении аллергического процесса и требует экстренной медицинской помощи и последующего наблюдения в палате интенсивной терапии.
Различают несколько видов одышки в зависимости от длительности различных фаз дыхания: - инспираторная;
- экспираторная;
- смешанная.
Инспираторная одышка развивается при образовании препятствия на пути прохождения воздуха в легкие. При аллергии на молоко данным препятствием чаще становятся отекшие голосовые связки и реже сильно увеличенные миндалины. При данном типе одышки вдох затруднен и удлинен, а выдох обычный.
Экспираторная одышка развивается, когда аллергическая реакция запускает приступ бронхиальной
астмы, основным проявлением которого является бронхоспазм. В результате воздух беспрепятственно проходит в альвеолы, а выходит только при приложении определенного усилия. При данном типе одышки вдох является свободным и коротким, а выдох длинным и затрудненным. В момент приступа больные вынуждены принимать специфическое положение, при котором руки упираются в стол, стул или подоконник. При этом положении фиксируется верхний плечевой пояс, и к акту дыхания помимо диафрагмы подключаются межреберные и лестничные мышцы, дополнительно сокращающие грудную клетку и изгоняющие воздух наружу. Выдох сопровождается специфическим свистом, слышным на расстоянии.
Смешанная одышка при аллергии на молоко, как и при любой другой аллергии, развивается нечасто. В одном случае ее возникновение связывают с редко встречающимся синдромом Хайнера, при котором в ответ на употребление коровьего молока развивается аллергическая реакция, проявляющаяся первичным гемосидерозом легких и их отеком. В другом случае появление смешанной одышки вызвано острой
сердечной недостаточностью. Из-за необходимости
сердца усиленно работать при снижении артериального давления на фоне анафилактического шока развивается
инфаркт миокарда. При развитии инфаркта миокарда происходит застой крови в легких, постепенно переходящий в отек легких. При таком типе дыхания больной стремится принять вертикальное положение. Дыхание частое и поверхностное. На лице выражение паники и страха смерти.
Цианоз Цианоз является кожным проявлением одышки и недостатка кислорода в тканях. Цвет кожных и слизистых покровов изменяется на синий, серый и в крайне тяжелом состоянии на лилово-фиолетовый. Это связано с тем, что
гемоглобин (
белок, находящийся в эритроцитах крови и ответственный за процессы газообмена), связывая углекислый газ, приобретает темную окраску по сравнению с соединением гемоглобина с кислородом, которое является ало-красным. При длительном кислородном голодании в крови начинают преобладать соединения гемоглобина с углекислотой, которые окрашивают кровь в темный цвет.
Раньше и более интенсивно окрашиваются участки тонкой кожи и наиболее удаленные от туловища части тела. Обычно цианоз начинается с легкой синюшности носогубного треугольника и пальцев рук. При прогрессировании гипоксии (
недостаток кислорода в тканях), посинение распространяется на кожу кистей и предплечий, вовлекаются ступни и голени. Синюшность туловища и в частности грудной клетки является плохим прогностическим признаком.
Кашель Данный симптом является рефлекторным ответом организма на раздражение рецепторов гортани. В случае аллергии на молоко кашель возникает при распространении ангионевротического отека на гортань. Дыхательный эпителий, выстилающий слизистую данного органа, становится избыточно раздражимым. Вследствие этого даже обычные дыхательные потоки или незначительное изменение температуры или влажности вдыхаемого воздуха могут вызвать кашель. Типичный для ларинготрахеита кашель является лающим и резким. Для него характерно приступообразное течение с длинным вдохом – репризой.
Осиплость голоса Осиплость голоса развивается по той же причине, что и кашель, однако в данном случае отек распространяется на голосовые связки. В результате связки отекают, утолщаются и перестают образовывать звук при прохождении через них потоков воздуха. По мере сужения голосовой щели голос пропадает совсем, а воздух проходит в легкие с характерным тихим свистом.
Заложенность ушей Данный симптом не является специфическим для аллергии на молоко. Скорее он связан с воспалительными явлениями в полости рото- и носоглотки. При аллергическом поражении данных отделов развивается отек евстахиевых труб – полых каналов, сообщающих полость среднего уха с ротовой полостью. Основной задачей данных каналов является поддержание одинакового давления в барабанной полости и в атмосфере. Этот механизм обеспечивает сохранность барабанной перепонки и поддерживает функцию слуха во время резких перепадов давления, которые случаются, например, при падении и наборе высоты, при взрывах.
Вегетативные нарушения
Вегетативные нарушения являются проявлениями компенсаторных механизмов, призванных восстановить равновесие, нарушенное по причине аллергического процесса. Данные механизмы активируются преимущественно при угрожающих жизни состояниях, ярким примером которых является анафилактический шок. По статистике, по меньшей мере половина смертей от анафилаксии наступили после употребления молока.
При аллергии на молоко развиваются следующие вегетативные нарушения: - сердцебиение;
- частое дыхание;
- головокружение, тошнота и потеря равновесия;
- потеря сознания.
Сердцебиение Данный симптом является ответом организма на резкое снижение артериального давления при развитии анафилактического шока. Пациентом оно ощущается как колочение в грудной клетке, ощущение, что сердце вот-вот выпрыгнет. Сердцебиение сопровождается чувством дискомфорта и непонятной тревоги. Частота сердечных сокращений увеличивается с целью поддержания артериального давления. При достижении значения в 140 ударов в минуту наступает порог, после которого увеличение частоты сердцебиения не имеет смысла, так как больше не является эффективным. Тем не менее, при дальнейшем падении давления частота сердцебиения продолжает возрастать до 180, 200 и даже 250 ударов в минуту. При таком темпе сердечная мышца скоро истощается, и нормальный ритм сменяется
аритмией. При отсутствии медикаментозного вмешательства в данную минуту аритмия влечет за собой повторное падение артериального давления до нулевых значений. Циркуляция крови прекращается, а мозг, являющийся самым чувствительным к гипоксии органом, погибает в среднем через 6 минут.
Частое дыхание Тахипноэ или учащенное дыхание также является следствием падения артериального давления. С одной стороны, оно связано с тем, что снижается скорость кровотока, ткани получают недостаточно кислорода и сообщают об этом головному мозгу. Последний увеличивает содержание кислорода в крови, посредством увеличения частоты дыхательных движений. С другой стороны, учащение сердцебиения связано с эмоциональной реакцией пациента на резкое ухудшение состояния.
Головокружение, тошнота и потеря равновесия Вышеуказанные симптомы развиваются в результате кислородного голодания и снижения функций мозжечка. Данный отдел головного мозга ответственен за поддержание постоянного тонуса скелетных мышц, а также их координированную работу. При нарушении его функционирования возникает развязность походки, теряется точность движений, почерк становится крупным и размашистым, возникает ощущение резко увеличившегося веса собственного тела. Принятие горизонтального положения улучшает кровоснабжение мозжечка и временно восстанавливает состояние пациента. Однако при дальнейшем развитии анафилактического шока симптомы возвращаются и усугубляются.
Потеря сознания Синкопальное состояние, иначе именуемое потерей сознания, развивается при систолическом артериальном давлении менее 40 – 50 мм рт. ст. Оно вызвано острым кислородным голоданием нервной ткани головного мозга. В отсутствии кислорода происходит замедление сообщения между корой и подкорковыми структурами. При полном разобщении деятельности данных структур головного мозга больной впадает в
кому. Длительность нахождения пациента в таком состоянии определяет то, насколько велики шансы полной реабилитации после возвращения его в сознание.
Диагностика аллергии на молоко
![]()
Своевременная и точная диагностика аллергии на молоко исключительно важна в свете осложнений, которые она может за собой повлечь. Кроме того, правильный диагноз предполагает правильное лечение и соблюдение необходимого образа жизни. В конечном итоге все вышеуказанные меры приводят к максимальному уменьшению отрицательных эффектов аллергии на молоко и улучшают общее качество жизни.
К какому доктору обращаться в случае проблем?
Специалистом, который непосредственно занимается лечением аллергических заболеваний и в частности лечением аллергии, вызванной молоком, является врач-аллерголог. Некоторые симптомы и осложнения аллергического процесса могут лечить и другие специалисты. Дерматолог занимается лечением кожных проявлений аллергии. Нефролог лечит хронический рецидивирующий
гломерулонефрит, который может быть инициирован аллергическим процессом. Ревматолог окажется полезным при необходимости дифференциации аллергии от одного из ревматоидных заболеваний, кожные проявления которых бывают очень схожими с аллергическими. Пульмонолог лечит бронхиальную астму, которая нередко возникает у больных с многолетней аллергией на молоко. Врач-терапевт занимается лечением аллергий легкой и средней степеней тяжести.
На приеме у доктора
Придя на прием к врачу пациент должен полностью сосредоточиться на своей болезни и предоставить специалисту всю необходимую ему информацию. Порой доктору приходится спрашивать больного о некоторых нюансах, о которых последний не хотел бы распространяться. Даже несмотря на это, пациенту стоит ответить на неприятные вопросы, поскольку в ряде случаев именно эти ответы позволяют пролить свет на причину заболевания, даже если самому пациенту они кажутся несущественными и не относящимися к делу.
К наиболее вероятным вопросам лечащего врача относятся: - На какие проявления аллергии пациент предъявляет жалобы?
- Что провоцирует появление аллергических состояний?
- Каким образом происходит контакт организма с аллергеном?
- После употребления какого количества молока появляются признаки аллергии?
- В течение какого времени после употребления молока развивается аллергическая реакция?
- Как часто, в среднем, возникает аллергическая реакция?
- Проходят ли признаки аллергии самостоятельно или приходится прибегать к использованию медикаментов?
- Какие медикаменты использует пациент, и насколько они оказываются эффективны?
- В каком возрасте появились первые признаки аллергии?
- Существуют ли аллергии на другие вещества, помимо молока?
- Есть ли у пациента родственники, страдающие аллергическими заболеваниями?
- Есть ли вероятность, что аллергические симптомы вызываются другим веществом и маскируются употреблением молока (аллергия на свинец, присутствующий в краске, нанесенной на чашку; аллергия на полиэтилен упаковки молока; аллергия на промышленные консерванты и т. д.)?
- Чем еще питается больной, какие гигиенические средства использует в быту?
- Существуют ли сопутствующие хронические заболевания?
- Какие препараты принимает пациент ежедневно по поводу сопутствующих заболеваний?
Осмотр пациента Крайне удачно, если пациент попадает к врачу-аллергологу во время проявления аллергической реакции. В таком случае врач имеет возможность собственными глазами наблюдать все существующие симптомы и сразу же провести некоторые обследования для уточнения аллергической природы вышеуказанных проявлений. Для этого необходимо продемонстрировать врачу места, где симптомы присутствуют наиболее обильно. Например, сыпь часто проявляется на интимных частях тела. Несмотря на сложную ее локализацию, сыпь необходимо показать доктору, так как она может являться симптомом другого заболевания. Например, сыпь на ягодицах и ногах является одним из первых признаков менингококковой инфекции, которая намного опаснее аллергии. Однако, если признаков аллергии нет на момент визита к врачу, то ни в коем случае не нужно провоцировать их появления намеренным употреблением молока. Практика показывает, что после такой провокации пациенты часто не успевают дотянуться даже до телефонной трубки и вызвать скорую помощь, не говоря уже о визите к врачу.
Присутствие симптомов аллергии в момент обследования определенно упрощает постановку диагноза, но даже при их отсутствии врач может предположить степень их выраженности по косвенным остаточным явлениям на коже. Помимо этого, было бы весьма полезно, если бы пациент имел с собой фотографии, сделанные в момент рецидива аллергической реакции. Желательно, чтобы фотографии были четкими, сделанными с различных ракурсов при хорошем освещении.
Лабораторная диагностика
Помимо сбора анамнеза заболевания и осмотра пациента для окончательного установления диагноза обычно выполняется ряд лабораторных анализов и провокационных тестов.
Следующие лабораторные анализы и клинические тесты используются для подтверждения диагноза аллергии на молоко: Общий анализ крови Данный анализ можно назвать рутинным, однако он часто ориентирует лечащего врача в сторону предполагаемой группы заболеваний. При аллергическом заболевании, будет умеренно увеличено количество лейкоцитов (
12 – 15 * 10^9), причем наибольшей их фракцией будут клетки
эозинофилы (
более 5%).
Скорость оседания эритроцитов также будет умеренно увеличена до 15 – 25 мм/час. Эти данные не являются специфичными для какого-либо аллергена. Более того, они могут с той же долей вероятности указывать на присутствие организме гельминтов.
Общий анализ мочи При правильном выполнении забора мочи (
начисто вымытые половые органы и забор средней порции мочи в стерильный контейнер) и хороших лабораторных условиях данный анализ может предоставить важную информацию о развитии аллергического процесса. В первую очередь, будет повышен уровень белка, что свидетельствует об общем воспалительном процессе. Появление в моче эритроцитов говорит о несостоятельности фильтрационной функции почечных нефронов, развивающейся при воспалительных процессах в данном органе. Иногда в моче определяются цилиндры, содержащие цельные или полуразрушенные эозинофилы. Их нахождение, свидетельствует об аллергическом поражении почечной ткани и развитии гломерулонефрита как осложнения аллергии на молоко.
Биохимический анализ крови При данном лабораторном исследовании увеличенными окажутся острофазовые белки воспаления (
С-реактивный белок, фактор некроза опухолей и др.). Кроме того, на протекание аллергической реакции укажет повышение количества циркулирующих в крови иммунных комплексов.
Иммунограмма Иммунограмма представляет соотношение различных классов иммуноглобулинов (
антител), циркулирующих в крови. Для аллергической реакции характерно преобладание иммуноглобулинов класса Е, но иногда встречаются аллергические реакции, протекающие без их вовлечения.
Выявление сенсибилизированных к белкам молока лимфоцитов и антител Этот лабораторный анализ является одним из наиболее точных базовых анализов, устанавливающих непосредственно связь между употреблением молока и развитием аллергического процесса у отдельно взятого индивида. Точность данного анализа приближается к 90%.
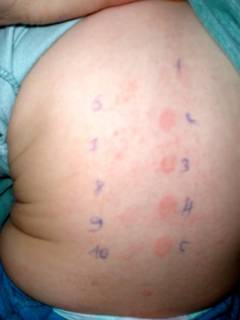
Скарификационные тесты Помимо лабораторных анализов в аллергологии часто практикуется использование кожных скарификационных тестов. В ходе их проведения на коже предплечья или спины делаются неглубокие царапины длиной 0,5 – 1,0 см, на которые наносятся по одной капле разного аллергена. Около каждой царапины ручкой надписывается краткое обозначение аллергена, который был нанесен. В случае аллергии на молоко в качестве аллергенов используют по отдельности различные белки, жиры и углеводы, входящие в его состав. По последним данным молоко содержит порядка 25 антигенов, каждый из которых может спровоцировать аллергическую реакцию. Через определенное время вокруг одной или нескольких царапин образуется воспалительный вал, больший по размеру, чем вокруг остальных царапин. Это означает, что организм проявляет аллергическую реакцию к данному компоненту молока.
Лечение аллергии на молоко
![]()
К лечению аллергии на молоко следует подходить со всей серьезностью. В первую очередь, необходимо изменить образ жизни таким образом, чтобы абсолютно исключить данный аллерген из рациона. Периодически следует проходить курсы профилактического лечения, направленные на снижение сенсибилизации к молоку. Наконец, крайне важно правильно и своевременно оказать помощь пациенту в разгаре аллергической реакции, поскольку это зачастую определяет дальнейшую его судьбу.
Медикаментозное лечение в остром периоде аллергии
Препараты для купирования аллергии
| Группа препаратов | Устранение симптомов | Механизм действия | Представители | Способ применения |
| Антигистаминные | Сыпь, отек, зуд, одышка, кашель, осиплость голоса,
заложенность носа, заложенность ушей, боль в животе | Прекращение синтеза гистамина и ускорение процессов его разрушения в тканях | Гель: | 1 – 2 раза в сутки тонким слоем, наружно |
| Фенистил |
| Таблетки: | по 25 мг 3 – 4 раза в сутки внутрь |
Супрастин
|
Клемастин
| по 1 мг 2 раза в сутки внутрь |
| Лоратидин | 10 мг 1 раз в сутки внутрь |
| Сироп: | 10 мг 1 раз в сутки внутрь |
Лоратидин
|
| Инъекции: | 0,1 % - 2 мл 1 – 2 раза в сутки внутримышечно |
| Клемастин |
Системные
кортикостероиды | Сыпь, отек, зуд, одышка, тошнота, головокружение, кашель, осиплость голоса,
заложенность носа, заложенность ушей, боль в животе | Мощное противовоспалительное, противоаллергическое и иммуносупрессивное действие | Инъекции: | 4 – 8 мг 1 – 2 раза в сутки внутримышечно |
| Дексаметазон |
| Местные кортикостероиды | Сыпь, отек, зуд, одышка | Мощное противовоспалительное, противоаллергическое и иммуносупрессивное действие | Мазь: | 0,1 % тонким слоем 1 – 2 раза в сутки наружно |
| Адвантан |
| Спрей: | 200 – 400 мкг (1 – 2 пуфа) 2 раза в сутки, ингаляторно |
| Будесонид |
| Стабилизаторы мембран тучных клеток | Отек, сыпь, зуд, одышка, кашель, осиплость голоса | Повышение порога возбудимости мембран тучных клеток | Таблетки: | 1 мг 2 раза в сутки, внутрь |
| Кетотифен |
Системные
адреномиметики | Головокружение, потеря равновесия, потеря сознания | Сужение кровеносных сосудов и усиление работы сердца | Инъекции: | 0,1 % - 1 – 2 мл внутривенно медленно! При реанимационных мероприятиях |
| Адреналин |
Местные
адреномиметики | Заложенность носа | Мощное сосудосуживающее действие, уменьшение отека | Капли в нос: | 0,1% по 2 – 3 капли 4 раза в сутки, интраназально |
| Ксилометазолин |
| Бронходилататоры | Одышка | Сужение кровеносных сосудов бронхов и расслабление мышц их стенки | Спрей: | 1 – 2 пуфа (0,1 – 0,2 мг) не чаще 1 раза в 4 – 6 часов, ингаляторно |
| Сальбутамол |
| Инъекции: | 2,4 % - 5 мл в 5 – 10 мл физиологического раствора, внутривенно медленно! |
| Эуфиллин |
| Местные анестетики | Кашель, зуд | Повышение порога возбудимости нервных рецепторов | Гель: | 5% тонким слоем 1 – 2 раза в сутки, наружно;
0,3 г 3 – 4 раза в сутки внутрь |
| Капли: |
| Бензокаин |
| Спазмолитики | Рвота, боль в животе | Расслабление гладкой мускулатуры | Инъекции: | 2% 1 – 2 мл 2 – 4 раза в сутки внутримышечно |
| Папаверин |
| Дротаверин | 1% 2 – 4 мл 1 – 3 раза в сутки внутримышечно |
| Противодиарейные | Диарея | Ускорение обратного всасывания жидкости из просвета кишечника | Капсулы: | 4 – 8 мг в сутки, внутрь |
| Лоперамид |
| Эубиотики | Диарея | Восстановление нормальной микрофлоры при дисбактериозе у хронических аллергиков | Капсулы: | 1 капсула 2 раза в сутки, внутрь |
| Субтил |
| Ферментные препараты | Боль в животе, диарея | Возмещение недостающих ферментов кишечника и поджелудочной железы у хронических аллергиков | Таблетки: | 1 – 2 драже 3 раза в сутки, внутрь |
| Фестал |
| Мезим | 1 – 2 таблетки 3 раза в сутки, внутрь |
| Желчегонные | Боль в животе, диарея | Устранение дефицита желчи у хронических аллергиков | Таблетки: | 1 таблетка 2 – 3 раза в сутки, внутрь |
| Холивер |
Гипосенсибилизация организма
Лечение аллергии методом десенсибилизации и гипосенсибилизации было внедрено в начале двадцатого века и с тех пор практически не претерпело существенных изменений. Существует два подхода. Первый практически не используется ввиду большого риска для жизни пациента и сомнительной эффективности. Он заключается в том, что в организм больного с аллергией на молоко или на определенный его компонент внутривенно вводится концентрированный раствор того самого аллергена. Вопреки ожиданиям, аллергическая реакция не развивается по причине того, что иммунная система на некоторое время оказывается парализованной большим количеством чужеродного антигена. Недостаток данного метода состоит в том, что ошибка, связанная с неправильным расчетом дозы аллергена, может привести к развитию анафилактического шока, из которого вывести пациента не всегда удается даже при наличии необходимых медикаментов. В случае же успеха, эффект, как правило, не очень длительный и сенсибилизация организма к молоку восстанавливается.
Второй подход более практичен и наиболее часто используется. По автору данный метод называется "гипосенсибилизация по Безредко". Его принцип заключается в регулярном внутривенном введении больному с аллергией на молоко небольшой дозы раствора, содержащего аллерген. Доза аллергена должна быть такой, чтобы, с одной стороны, спровоцировать слабый ответ иммунной системы, а с другой, не ввести пациента в анафилактический шок. По мере прогрессирования лечения дозу постепенно увеличивают до тех пор, пока пациент не сможет употреблять чистый продукт. Такой метод чаще используется при аллергии на вещества, контакт с которыми невозможно ограничить без ущерба для качества жизни пациента (
пыль, бензин и т. д.). Молоко является продуктом, который может безболезненно для пациента быть исключен из рациона и замещен другими продуктами с похожим составом. Поэтому к применению данного метода прибегают редко, несмотря на то, что он демонстрирует хорошие результаты. При аллергии на один компонент молока полное излечение наступает у 90% пациентов. При аллергии на два и более компонента результативность снижается до 60%.
Образ жизни
Поскольку молоко не является жизненно необходимым продуктом питания, оно может быть с легкостью заменено на другие продукты с похожим химическим составом, которые не будут вызывать аллергию. Поэтому от больного требуется соблюдение единственного правила – полное исключение молока и молочных продуктов из рациона.
Важно помнить, что даже после многолетнего профилактического лечения, когда, казалось бы, аллергия полностью вылечена, нельзя допускать контакта с молоком. Первый контакт после длительного перерыва не вызовет бурной аллергической реакции по причине того, что со временем титр антител к молоку многократно снизится. Однако спустя несколько дней иммунная система выработает новые антитела, и при повторном контакте с молоком аллергическая реакция будет значительно более выраженной.
Также рекомендуется наравне с аллергеном исключить из рациона продукты, богатые гистамином и те, которые обладают повышенным гистаминоосвобождающим действием. К таким продуктам относят клубнику, цитрусовые, бобовые, квашеную капусту, орехи и кофе.
Профилактика аллергии на молоко
В некоторых случаях аллергию на молоко можно предотвратить. В данном случае речь идет о поведении матери во время беременности и периода лактации и его влиянии на развитие плода. В случае, когда аллергия на молоко уже проявилась, не остается ничего иного, как максимально уменьшать контакт организма с данным веществом.
Что нужно делать?
- Во время беременности пить молоко не чаще 2 раз в неделю по 1 стакану за прием;
- Исключить из рациона продукты, содержащие большое количество гистамина;
- Вместо молока употреблять кисломолочные продукты;
- Исключить из рациона продукты промышленного консервирования;
- Вводить прикорм позднее, чем полагается, если в семье есть родственники с аллергическими заболеваниями;
- Периодически проходить профилактические курсы лечения от аллергии;
- Обеспечить себя и близких родственников аптечкой первой помощи при аллергии;
- Восстанавливать недостаток веществ, присутствующих в молоке за счет приема дополнительных витаминов и микроэлементов;
- Один или два раза в год получать противоглистное лечение.
Чего нужно избегать?
- Позднего прикладывания новорожденного к груди;
- Срыва гипоаллергенной диеты у матери;
- Раннего искусственного вскармливания;
- Стрессовых ситуаций;
- Длительного течения кишечных расстройств и дисбактериоза;
- Агрессивных средовых факторов;
- Бесконтрольного приема иммуностимуляторов.