Хронический панкреатит – это хроническое, воспалительное заболевание поджелудочной железы с последующим разрастанием в ней соединительной ткани, развивающееся под воздействием различных причин, результатом, является утрата выработки и выделения ферментов и гормонов поджелудочной железы. В результате недостатка ферментов (трипсина, амилазы и липазы) поджелудочной железы нарушается пищеварение (переработка пищи) и проявляется различными симптомами. Хронический панкреатит характеризуется, периодами обострения (развивается при нарушении режима питания или злоупотребление алкоголем) и периодами ремиссии (утихание симптомов).
Заболевают хроническим панкреатитом, любые возрастные группы, женского и мужского пола. В последние годы, тенденция к этому заболеванию увеличилась, за счёт снижения общего уровня жизни и увеличения числа лиц, употребляющих алкоголь низкого качества. Женщины заболевают чаще, чем мужчины, это связанно с заболеванием желчнокаменной болезнью.
- Физиология экзокринной функции поджелудочной железы
- Причины панкреатита
- Симптомы панкреатита
- Осложнения панкреатита
- Диагностика панкреатита
- Как снять боль при обострении хронического панкреатита?
- Что такое реактивный панкреатит?
- Почему после панкреатита развивается сахарный диабет?
- Почему панкреатит часто сочетается с холециститом?
Физиология экзокринной функции поджелудочной железы
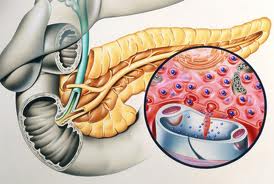 Под экзокринной функцией поджелудочной железы, понимают, способность образования и выделения ферментов (трипсина, амилазы и липазы) поджелудочной железы. Ферменты выделяются специальными секреторными клетками (панкреацитами) поджелудочной железы и в составе с поджелудочным соком через проток, выделяются в двенадцатипёрстную кишку. При помощи ферментов поджелудочной железы происходит переваривании белков, жиров и углеводов, входящие в состав пищи, этот процесс происходит в желудке и тонком кишечнике. Каждый фермент имеет свою функцию: липаза расщепляет жиры до жирных кислот и глицерина, амилаза расщепляет углеводы до моносахаридов, трипсин расщепляет белки до пептидов.
Под экзокринной функцией поджелудочной железы, понимают, способность образования и выделения ферментов (трипсина, амилазы и липазы) поджелудочной железы. Ферменты выделяются специальными секреторными клетками (панкреацитами) поджелудочной железы и в составе с поджелудочным соком через проток, выделяются в двенадцатипёрстную кишку. При помощи ферментов поджелудочной железы происходит переваривании белков, жиров и углеводов, входящие в состав пищи, этот процесс происходит в желудке и тонком кишечнике. Каждый фермент имеет свою функцию: липаза расщепляет жиры до жирных кислот и глицерина, амилаза расщепляет углеводы до моносахаридов, трипсин расщепляет белки до пептидов.
Причины панкреатита
 Основным механизмом для развития хронического панкреатита, является повышение давления в протоке поджелудочной железы и застой в нём поджелудочного сока. Длительный застой в протоке, приводит к нарушению его структуры, в результате чего ферменты поджелудочной железы, легко проникают в собственную ткань, разрушая её клетки (аутолиз) и развитие хронического воспалительного процесса.
Основным механизмом для развития хронического панкреатита, является повышение давления в протоке поджелудочной железы и застой в нём поджелудочного сока. Длительный застой в протоке, приводит к нарушению его структуры, в результате чего ферменты поджелудочной железы, легко проникают в собственную ткань, разрушая её клетки (аутолиз) и развитие хронического воспалительного процесса.
| Хроническое употребление алкоголя | Злоупотребление алкоголем приводит к развитию хронического панкреатита. Под воздействием этанола входящего в состав алкоголя, происходит сокращение (спазм) сфинктера Одди (он регулирует поступление поджелудочного сока в 12-пёрстную кишку), в результате развивается застой поджелудочного сока в собственном протоке железы. Так же алкоголь изменяет состав поджелудочного сока, увеличивая в нём количество белков. В результате чего белки выпадают в осадок, образуя так называемые пробки, в которых откладываются соли кальция (они затвердевают), что приводит к закупорке протоков поджелудочной железы и застою вырабатываемого сока. Застой, как отмечалось выше, приводит к воспалительному процессу; |
| Заболевания желчного пузыря (желчнокаменная болезнь) | Воспаление желчного пузыря может приводить к развитию хронического панкреатита. Из-за анатомии развития протока желчного пузыря и протока поджелудочной железы, соединяющиеся вместе, образуют общий проток, который одним отверстием открывается в кишечник. Если камень вышел из желчного пузыря и застрял в общем протоке, происходит нарушение выведение и желчи и сока поджелудочной железы и развитие в обоих органах воспалительного процесса; |
| Энтерит, язва 12-перстной кишки | Длительное воспаление слизистой 12-перстной кишки вляет на скорость оттока панкреатического сока. Воспаленная слизистая способствует отеку тканей и затруднению оттока панкреатического сока в просвет кишечника. Так же, хронические нарушения моторики кишечника, нарушают выведение сока поджелудочной железы. |
| Язвенная болезнь желудка | Может приводить к хроническому панкреатиту в результате пенетрации (проникновения) язвы в поджелудочную железу и разрушение её ткани; |
| Нарушение режима питания | Употребление жирной пищи, острой, жаренной создает дополнительную нагрузку на поджелудочную железу. В связи с этим ей приходится усиленно вырабатывать необходимые для пищеварения ферменты, которые могут оказывать повреждающее действие и на саму железу. |
| Врождённые аномалии поджелудочной железы | Как правило, эти аномалии связаны с измененем просвета протока поджелудочной железы. Нарушают отток панкреатического сока (сужение или кисты протока, неправильная форма поджелудочной железы и другие); |
| Генетические мутации | Такие заболевания как муковисцидоз, поликистоз приводят к наследственному панкреатиту |
| Венозный застой в поджелудочной железе | Как правило, возникает при сердечной или печёночной недостаточности, приводит к отёку и воспалению её ткани |
| Инфекции, поражающие железистую ткань | Инфекционный паротит, туберкулез. При инфекционном поражении поджелудочной нарушается ее работа, и активация пищеварительных ферментов может наступать уже в самой железе, а не в просвете кишечника, как это должно быть. |
| Прием токсичных лекарственных препаратов | Оказывая токсическое действие на поджелудочную железу, эти препараты способствуют нарушению синтеза ферментов и воспалению самой железы. |
| Выработка организмом аутоантител | Сбой в работе иммунной системы вызывает иммунное поражение поджелудочной железы с развитием аутоиммунного панкреатита. При этом виде панкреатита сама иммунная система борется с клетками поджелудочной и с компонентами панкреатического сока. |
Информация в статье носит справочный характер и не заменяет консультацию врача. Перед применением рекомендаций обратитесь к специалисту.
Симптомы панкреатита
 |
Описание сиптома и его причины |
|
При хроническом панкреатите, развивается в результате следующих механизмов: нарушение оттока сока поджелудочной железы, недостаточное поступление кислорода к железе, в результате увеличенного её размера (отёк), воспаление нервных окончаний. Умеренная давящая или жгучая боль локализуется в левом боку или в левом боку с переходом на спину «опоясывающая боль». Чаще появляется через 3-4 часа, после обильного употребления жирной, жареной, острой пищи или злоупотребления алкоголя. Утихают боли при голодании или наклоне туловища вперёд в положении сидя. |
|
Заключается в том, что пациент отмечает ряд симптомов: усиленное слюноотделение, тошнота, рвота, вздутие живота, понос, отрыжка, отвращение от жирной пищи. Все эти явления вызваны тем, что поджелудочная не справляется со своей пищеварительной функцией — имеется ферментативная недостаточность поджелудочой. |
|
Из-за недостатка ферментов поджелудочной нарушется процесс расщепления сложных молекул потребляемой нами еды на более мелкие, которые способные усваиваться в кишечнике. В связи с этим обстоятельством, при панкреатите, даже усиленное питание может сопровождаться снижением массы тела, недостатомк витаминов в организме, сухостью кожи, ломкостью ногтей, недостатком железа в организме (анемия) и другиеми симптомами. |
|
Поражение поджелудочной, в результате нарушения выработки инсулина, может привести к развитию сахарного диабета |
|
Много неусвоенной пищи из тонкого кишечника посупает в толстый, где обитает множество бактерий. Излишнее снабжение бактерий толстого кишечника питательными веществами приводит к повышенному газообразованию, диарее, учащенным актам дефекации. |
Осложнения панкреатита

- Сахарный диабет (в результате недостаточной выработки инсулина поджелудочной железой);
- Кахексия (общее истощение организма), из-за нарушения всасывания всех необходимых питательных веществ (результат недостаточности ферментов поджелудочной железы);
- Образование абсцессов (полость с гноем), кист (в результате хронического воспаления);
- Левосторонний плеврит (воспаление плевры) или пневмония, при распространении воспалительного процесса на соседние органы;
- Ателектаз (спадение легочной ткани) лёгкого, в результате сдавления основания лёгкого, увеличенной, воспалённой поджелудочной железой;
- Инфаркт селезёнки, развивается в результате сдавления селезёнки, воспалённой железой;
- Камни поджелудочной железы, чаще при алкогольном панкреатите;
- Билиарная гипертензия (повышение давления в протоках желчного пузыря) с развитием холецистита и гепатита;
- Инфекционные процессы (перитониты – воспаление брюшины, септические состояния – инфекция в крови, парапанкреатит – воспаление околопанкреатической клетчатки), развиваются при распространении инфекции за пределы поджелудочной железы;
- Желтуха, развивается в результате сдавления желчных протоков;
- Рак поджелудочной железы, развивается долгие годы у пациентов, не принимающих лечение, не соблюдающих режим питания, и обладающие генетической предрасположенностью.
Диагностика панкреатита

- Общий анализ крови, является неспецифическим методов, выявляет признаки воспаления:
- Может увеличиваться число лейкоцитов (>9*109);
- увеличение скорости оседания эритроцитов (>15мм/ч).
- Биохимический анализ крови:
- Снижение общего белка 25 000 Ед).
Принятие большого количества пищеварительных ферментов из вне, тормозит продукцию и выделение таких же ферментов из собственной поджелудочной железы.
Поджелудочная железа выделяет мощные пищеварительные ферменты, которые могут перерабатывать продукты питания, но и способны повредить себя саму. При панкреатите происходит их неконтролируемый выброс, что вызывает повреждение тканей железы, усугубляя воспаление.
5. Снять вздутие Принять ветрогонные или пеногасители.
Вариант: Симетикон 2-4 капсулы (Эспумизан, Симетикон и др.)Вздутие часто усиливает болевые ощущения при панкреатите. Вздутие вызывает растяжение гладкой мускулатуры кишечника, на что реагируют болевые рецепторы. Так же чрезмерное вздутие нарушает транзит по кишечнику, что еще больше усугубляет застой и газообразование, а с ним и симптомы заболевания. 6. Голод, холод и покой Ни есть ничего во время обострения. Соблюдать постельный режим. Основные принципы лечения, помогающие «остыть» воспаленной поджелудочной железе. Однако слишком долгое голодания, как показывают последние исследования, могут приводить к нарушению защитных механизмов слизистой пищеварительного тракта и развитию патогенной флоры, что может вызвать инфекционные осложнения со стороны поджелудочной железы. Поэтому возвращаться к питанию следует после стихания симптомов, но при этом должна соблюдаться строгая диета.
Выше перечисленные методы помощи рассчитаны на приступы обострения хронического панкреатита легкой и средней тяжести. Однако если после применения данных методов симптомы не уменьшаются, а еще больше прогрессируют, следует незамедлительно вызвать скорую помощь. Острые и прогрессирующие боли в области живота всегда грозный звонок, на который следует незамедлительно реагировать.Как снять боль при обострении хронического панкреатита?
Устранение боли при хроническом панкреатите является непростой задачей, так как до сих пор ученые не нашли главный механизм её возникновения. Поэтому часто различные методы лечения бывают не столь эффективны. Постараемся комплексно подойти к решению данной проблемы. В мире существуют две ведущие теории боли при хр. панкреатите нейрогенная и теория об избыточном давлении внутри протоков и ткани поджелудочной железы. В связи с этим основные современные принципы лечения направлены именно на устранение этих механизмов.
Всемирная Организация Здравоохранения предлагает ступенчатый подход к устранению боли при хр. панкреатите. Принцип заключается в поэтапном назначении препаратов от наименьшей обезболивающей способности до наступления необходимого эффекта. Пример: сначала назначается парацетамол, если нет эффекта, затем дают более сильное вещество как кодеин, далее трамадол и так в случаи неудач дело доходит до мощных наркотических препаратов как морфин.
Так же существуют хирургические методы лечения боли, которые применяются в случаи, когда фармакологические методы не дают результатов.
Как же помочь себе в домашних условиях, снять болевые ощущения при этом не навредить организму. В первую очередь вы должны быть уверенны, что это точно обострение хронического панкреатита, иначе вы можете стереть клинику другого заболевания и потерять драгоценное время. Если не уверены, не занимайтесь самолечением. Если же у вас поставлен диагноз и это не первый случай, тогда вы можете воспользоваться данной рекомендацией.
Рассмотрим основные шаги:
Что делать? Дозировка Эффект 1. Принять таблетку Парацетамола. 1 таблетка – 500 мг,
1 прием 1-2 таблетки,
В день 3-4 раза.
Важно! В день не более 4 грамм парацетамола. Риск тяжелых осложнений со стороны печени.
Пожилым и людям с нарушенной функцией печени или почек суточная доза должна быть менее 4 грамм в сутки.Действует на нейрогенный механизм боли. Оказывает обезболивающее действие, снижает температуру, уменьшает воспаление.
Важно!
Высокий профиль безопасности при правильном приеме.
В отличие от других нестероидных противовоспалительных препаратов не повреждает слизистую пищеварительного тракта.2. Принять таблетку Но-Шпы (или другого спазмолитика). 1 таблетка – 40мг или 80 мг
На прием 40-80 мг,
В день 3-4 раза.
При возможности сделать внутримышечную инъекцию 2% раствором Дротаверина (Но-Шпа).
Возможен прием любых других спазмалитиков (препаратов снимающих спазмы).Спазмы ведущий компонент боли при панкреатите.
Препарат снимает спазмы гладкой мускулатуры кишечника, сфинктеров и протоков, улучшает отток, что приводит к снижению давления в протоках железы (внитрипротоковая теория).
3. Принять капсулу
Омепразола (Лансопразола, Пантопразола и т.п.).1 капсула – 20 мг (омепразол), 30мг — (Лансопразол);
1 капсула в день;Препарат снижает кислотность желудка тем самым: 1) уменьшает раздражение кишечника (спазмы, боль), соляной кислотой поступающей из желудка в верхние отделы кишечника;
2) Компенсируется нарушенная способность поджелудочной железы поддерживать щелочную среду в верхних отделах кишечника, необходимая для активации пищеварительных ферментов.4. Принять ферментные препараты (Мезим 20000 или другие ферментные препараты). На прием до 4-8 таблеток.
В день 3-4 раза;
Важно, чтоб содержание протеазы в ферментном препарате было высокое (> 25000 Ед.)Назначение большого количества ферментов снижает секрецию поджелудочной железы, что способствует уменьшению давления в её протоках. Тем самым воздействуя на механизм формирования боли.
Важно, чтоб принимаемые препараты не были в капсуле. Эффективность таблетированых форм была выше в ряде мировых исследований (США, Германия).5. Принять Симетикон (Эспумизан и др.). На прием 2-4 капсулы;
В день 2-3 раза.Избыточные газообразования в кишечники, растягивает гладкую мускулатуру, вызывая болевые ощущения. 6. Голод. Голод необходим на время обострения, как только симптомы стихают можно и даже нужно есть. Главное придерживаться правильной диеты. Последние научные исследования доказали, что длительное голодания после приступа панкреатита, может отрицательно сказаться на защитных функциях слизистой оболочки пищеварительного тракта, а это в свою очередь приводит к размножению патогенной микрофлоры и в дальнейшем может, приводит к осложнениям со стороны поджелудочной железы.
В случае прогрессирования симптомов не медлите, обратитесь к специалисту или вызовите скорую помощь.
Что такое реактивный панкреатит?
Реактивный панкреатит — это острое воспаление поджелудочной железы, возникающее на фоне обострения хронических заболеваний пищеварительного тракта.Наиболее частые причины: желчекаменная болезнь, дискинезия желчевыводящих путей, холецистит, хронический гепатит, цирроз печени, воспаление 12-перстной кишки, гастрит, язва желудка и 12-перстной кишки. Так же реактивный панкреатит может развиться после хирургических вмешательств, травмы, эндоскопического исследования (пример: ретроградная панкреатография).
Реактивный панкреатит является одной из форм острого панкреатита, поэтому симптомы заболевание те же. Диагностика и лечение так же особо не отличаются от основных принципов ведения больных с острым панкреатитом.
Почему после панкреатита развивается сахарный диабет?
Поджелудочная железа это орган, имеющий 2 основные функции:
1. Экзокринная (выработка и выделение пищеварительных ферментов);
2. Эндокринная (производство гормонов, инсулин, глюкагон и др.)За производство гормонов в поджелудочной железе отвечают особые участки называемые островки Лангерганса, они занимают всего 1-2% от всей железы. В островках содержаться специфические бета-клеки, отвечающие за выработку инсулина. А инсулин это основной гормон, отвечающий за проникновение глюкозы (сахара) из крови в клетки. Если его нет, то весь сахар остается в крови, приводя к повреждению сосудов, нервов и органов, так проявляется диабет.
Панкреатит это воспаление поджелудочной железы, которое может, приводит к повреждению клеток отвечающих за выработку пищеварительных ферментов так и бета – клеток, ответственных за выработку инсулина. Диабет развивающийся после панкреатита называют панкреатогенным. Таким образом, диабет может классифицироваться на:- Панкреатогенный диабет – вызванный заболеванием поджелудочной железы (низкий уровень инсулина в крови).
- Диабет I типа – вызванный аутоиммунным нарушением, когда клетки собственной иммунной защиты повреждают бета-клетки поджелудочной железы (низкий уровень инсулина в крови).
- Диабет II типа, вызванный метаболическими нарушениями, рецепторы клеток организма теряют чувствительность к инсулину (высокий уровень инсулина в крови).
Диабет может развиться как после острого панкреатита, если было повреждено большая часть ткани поджелудочной железы. Так и на фоне длительно прогрессирующего (5-10 лет) хронического панкреатита, при котором, происходит замещение функциональной ткани на нефункциональную (фиброзную, отложения кальция). Однако эта железа имеет высокую компенсаторную способность и нарушения её функции начинают проявляться только тогда, когда повреждено более 90% клеток.
Почему панкреатит часто сочетается с холециститом?
Основная причина кроится в анатомическом родстве поджелудочной железы и желчного пузыря. Две системы выведения пищеварительных ферментов соединяются в одну и открываются в полость кишечника. Общий желчный проток соединяется с общим поджелудочным протоком, образуя общий выводящий проток, который открывается в полость кишечника на уровне 12-перстной кишки. Такая тесная взаимосвязь объясняет частое сочетание патологий этих двух органов. Однако они связаны не только анатомически, но и функционально, выполняя единую функцию расщепления пищевого комка. Многие ферменты поджелудочной железы просто не активны без желчных компонентов.Пример: поджелудочный фермент липаза, который расщепляет жиры, просто не будет работать без воздействия желчи. Так же и функциональные возможности желчного пузыря не проявляются в полной мере без нормального функционирования поджелудочной железы. Например, выделения бикарбоната поджелудочной железой позволяет снизить кислотность в 12-перстной кишке, это необходимое условие для активации ферментов, как поджелудочной железы, так и нормально работы желчных кислот.
Главной причиной развития острого панкреатита по всему миру являются камни желчного пузыря, которые формируются на фоне длительного воспалительного процесса (хронический холецистит). Камень, попадая в общий проток, создает условия для повышения давления в протоках, поджелудочной железы, это приводит к тому, что поджелудочный сок со всеми его ферментами возвращается обратно в железу, где происходит их активация. Это приводит к повреждению тканей железы и развитию острого воспалительного процесса.
Тесная взаимосвязь двух органов как анатомически так и функционально, обуславливает и подход к лечению того или иного органа. Часто лечение бывает безрезультатным, только из-за того, что не берется во внимание их взаимосвязь. Нормальная работа одного органа не может состояться без нормальной работы другого, если они являются компонентами одной системы.

