Хронический панкреатит это воспалительное заболевание поджелудочной железы, протекающие циклически (обострения сменяются временными неполными ремиссиями) и характеризуется необратимыми изменениями тканей поджелудочной железы (фиброз).
Каждый год регистрируется 10 новых случаев хронического панкреатита на 100000 населения. Панкреатит чаще встречается среди мужчин в возрасте между 45-54 годами. Также хочется отметить, что хронический панкреатит в 3 раза чаще встречается среди негроидной расы.
Анатомия и физиология поджелудочной железы
![]() Анатомия поджелудочной
Анатомия поджелудочной
Поджелудочная железа это непарный, по строению дольчатый орган, длина которого 10-23 сантиметра, вес 50-60 грамм. Каждая долька состоит из эпителиальных клеток. Несколько долек образуют ацинус. У взрослого человека поверхность поджелудочной железы бугристая за счёт долек.
Топографически поджелудочная железа расположена позади желудка. Часть её находится в левом подреберье.
В железе различают головку, тело и хвост. Головка расположена между изгибами двенадцатиперстной кишки. Форма её напоминает молоток. Тело железы имеет три поверхности: переднюю, заднюю, нижнюю. Передняя поверхность соприкасается с желудком. Задняя поверхность обращена к задней брюшной стенке, а нижняя поверхность обращена вниз не соприкасаясь с другими органами.
Из поджелудочной железы выходит главный проток (вирсунгов), который вливается в общий желчный проток и открывается на верхушке большого сосочка двенадцатиперстной кишки.
Главный проток образуется из слияния множества мелких протоков. Функция этого протока в прохождении секрета (как по трубе) и доставки его в двенадцатиперстную кишку.
![]() Физиология поджелудочной железы
Физиология поджелудочной железы
Поджелудочная железа это железа смешанной секреции (внутренней и наружной)
Внутренняя секреция заключается в выработке гормонов: инсулина, глюкагона, липокаина.
Инсулин вырабатывается бета клетками. Функция этого гормона состоит в снижении количества сахара (глюкозы) в крови, увеличения потребления глюкозы клетками организма.
Глюкагон - гормон вырабатывающийся альфа клетками. Он является прямым антагонистом инсулина то есть повышает глюкозу в крови. Липокаин предохраняет организм от гиперлипидемии (повышенного количества жиров в крови).
Внешняя секреция отвечает за выделение поджелудочного сока в двенадцатиперстную кишку.
В норме в сутки вырабатывается от 1000 до 1500 панкреатического сока. В состав панкреатического сока помимо воды и различных микроэлементов входят множество ферментов. Основные ферменты: трипсин, липаза, лактаза, амилаза.
1. Трипсин – фермент класса гидролаз, расщепляющий пептиды и белки. Выделяется поджелудочной железой в неактивной форме (трипсиноген). Активируется в двенадцатиперстной кишке под действием желчи.
2. Амилаза – фермент расщепляющий крахмал (картофель) до олигосахаридов.
3. Липаза - водорастворимый фермент, который переваривает жирные кислоты (содержатся в мясе), а также жирорастворимые витамины A, D, E, K.
4. Лактаза – фермент расщепляющий лактозу (содержится в молоке) до галактозы и глюкозы.
Причины развития хронического панкреатита
Чтобы понять причины, приведшие к хроническому панкреатиту, опишу несколько форм этого заболевания.
Формы хронического панкреатита
![]() 1. Первичный панкреатит – заболевание начинается с поражения поджелудочной железы.
1. Первичный панкреатит – заболевание начинается с поражения поджелудочной железы.
Причины
- Алкоголизм
- Наследственность
- Медикаментозная интоксикация
- Табакокурение
- Стресс
2. Вторичный панкреатит – поражение поджелудочной железы происходит из-за заболеваний близ лежащих органов
Причины
- Заболевание желчного пузыря (холецистит с образование камней).
- Хронические гепатиты и цирроз печени
- Присутствие в желчевыводящих путях паразитов
- Повышенная функция паращитовидных желез (гиперпаратиреоидизм)
- Такие заболевания как: Муковисцидоз (наследственное заболевание с поражение желез внешней секреции), болезнь Крона, различные виды аллергий.
Что же происходит в поджелудочной железе при первичном панкреатите?
![]() 1. Теория токсических метаболитов
1. Теория токсических метаболитов
При употреблении алкоголя активируются ферменты, находящиеся в поджелудочной железе. Это приводит к разрушению железы (некрозу) и впоследствии к образованию фиброза (замещение нормальной ткани поджелудочной железы соединительной) и кальцинатов (образования, состоящие из соединительной ткани и кальция).
2. Нейроимунная теория
Гласит, что в организме под действием аллергенов (при аллергии) появляются антитела против тканей поджелудочной железы.
Антитела разрушают различные структуры поджелудочной железы, вызывая хроническое воспаление. Воспаление ведёт к усилению образования фиброза поджелудочной железы.
3. Теория появления болезни на уровне узких каналов
Смысл этой теории в образовании камней, которые закрывают каналы, выводящие поджелудочный сок. Происходит накопление сока в выводящих канальцах и активация ферментов, что ведёт к разрушению нормальной структуры поджелудочной железы и развитию фиброза.
Симптомы хронического панкреатита
![]() 1. Боль
1. Боль
Локализуется в эпигастрии (верхняя часть живота), иногда опоясывающая боль, которая отдаёт в поясницу, левую руку. Появляется после приёма жирной пищи, сладостей или принятия алкоголя.
Характер боли: давящая, тупая или ноющая длящаяся от несколько часов до несколько суток. Болевые приступы обычно повторяются несколько раз в день.
Причины болей при панкреатите
Закупорка выводящих каналов (повышения давления внутри каналов)
- Нейрогенная. Появляется вследствие воспаления нервных пучков, которые иннервируют поджелудочную железу.
- Ишемическая боль. Боль из-за снижения кровоснабжения поджелудочной железы. Вследствие этого тканям не хватает кислорода и питательных веществ.
Синдром мальабсорбции (плохое всасывание)
Проявляется сниженной способностью всасывания белков, жиров, углеводов на уровне тонкого кишечника. Этот синдром появляется из-за значительного снижения выработки поджелудочного сока железой.
Из-за снижения в крови белков, микроэлементов организм начинает использовать собственные белки, микроэлементы из различных тканей - появляется мышечная слабость.
Причина снижения массы тела при панкреатите
Происходит по причине мальабсорбции.
Организм расходует собственный жировой запас. Последствием этого является снижение количества витаминов (A,D,E,K) в крови
- Астения (нехватка сил, общая слабость)
- Нарушение сна (бессонница, поверхностный сон)
- Адинамия (снижение двигательной активности)
Диспептический синдром – множество симптомов связанных с процессом питания
- Снижение аппетита
- Отрыжка воздухом
- Тошнота
- Рвота, которая не приносит облегчения
- Метеоризм – вздутие живота. Происходит из-за накопления большого количества газов в кишечнике.
- Нарушения стула - выделение большого количества кала (полифекалия), с не переваренными остатками пищи.
Эндокринный синдром
Развивается через некоторое время (несколько лет) после начала заболевания. Проявляется снижение выработки инсулина. Это ведёт к развитию сахарного диабета.
Аллергический синдром
Включает аллергию на различные медикаменты, пищу.
Течение хронического панкреатита.
Характер течения зависит от масштаба необратимых морфологических (фиброз) изменений в железе. Чем больше зона фиброза, тем тяжелее течение заболевания.
Также течение зависит от наличия или отсутствия такого осложнения как сахарный диабет. Если сахарный диабет присутствует, течение заболевания значительно осложняется.
Диагностика хронического панкреатита
Беседа у врача
![]() Доктор сначала спросит вас о ваших жалобах. Особенно углублённо остановится на вопросах диеты (что больше всего любите кушать?). Доктор осведомиться о том было ли это заболевание до момента обращения за медицинской помощью и как долго.
Доктор сначала спросит вас о ваших жалобах. Особенно углублённо остановится на вопросах диеты (что больше всего любите кушать?). Доктор осведомиться о том было ли это заболевание до момента обращения за медицинской помощью и как долго.
-Обследование больного
1. Осмотр пациента.
Кожа – сухая, эластичность и тургор снижены, что говорит о прогрессивном течении (снижение веса и дистрофия мышц).
Язык – сухой, белого цвета с налетом, сосочки языка атрофированы – говорит о присутствии хронического заболевания желудочно-кишечного тракта.
Живот вздут из-за наличия в кишечнике большого количества газов (метеоризм).
2. Пальпация (прощупывание живота)
При поверхностной пальпации в области эпигастрия и левой подреберной части живота отмечается появление болей.
При глубокой пальпации можно прощупать поджелудочную железу (в норме поджелудочная железа не пальпируется). Железа увеличена в размерах, твердой консистенции.
После опроса врач назначит несколько анализов.
Анализы при панкреатите
![]() 1. Общий анализ крови – незначительное повышение лейкоцитов (показатель воспалительного процесса), увеличения скорости оседания эритроцитов тоже как признак воспаления.
1. Общий анализ крови – незначительное повышение лейкоцитов (показатель воспалительного процесса), увеличения скорости оседания эритроцитов тоже как признак воспаления.
2. Определения ферментов поджелудочной железы в крови.
Повышение уровня ферментов крови характерно для рецидива (обострение) хронического панкреатита.
Альфа амилаза начинает расти в крови через 2 часа после начала рецидива.
Максимальный уровень данного фермента отмечается через 24 часа после обострения.
На 4 день количество фермента нормализуется.
Липаза – максимальные значения достигает на 2-4 день от начала обострения. Держится увеличенной 10-12 дней. Наличие липазы в крови указывает на тяжесть процесса, на некроз (разрушение) клеток поджелудочной железы.
Трипсин – увеличение в крови трипсина характерно только для поражения поджелудочной железы.
3. Тест непрямой стимуляции экскреторной функции поджелудочной железы
Тест основан на стимуляции экскреторной функции поджелудочной железы с помощью принятия внутрь 300 граммов пищи в жидком виде.
Эта пищевая смесь содержит в себе 5% протеинов, 6% липидов и 15% углеводов. В течении 2 часов берётся 4 пробы (с интервалом в 30 минут) содержимого двенадцатиперстной кишки и определяется активность поджелудочных ферментов.
4. Прямой функциональный тест
Тест основан на интубации двенадцатиперстной кишки и последующей стимуляции секреции ферментов.
5. Копрологический анализ (анализ кала)
В кале находим стеаторею (присутствие в кале липидов).
6. Тест для определения эндокринной функции поджелудочной железы
Тест основан на принятии внутрь 75 грамм глюкозы. В норме через 2 часа уровень глюкозы в крови должен быть между 8 и 11 милимоль/литр. Если цифра сахара крови выше 11, то тест считается положительным (присутствует нарушение эндокринной функции).
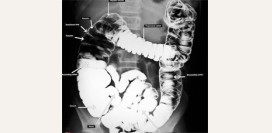
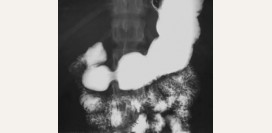
Инструментальные обследования
![]() Рентгенография брюшной полости
Рентгенография брюшной полости
Для хронического панкреатита характерно наличие кальцинатов (образования состоящие из соединительной ткани и солей кальция) в поджелудочной железе.
УЗИ поджелудочной железы
На УЗИ визуализируется:
- увеличение размера поджелудочной железы
- неровность контуров
- различные деформации канальцев поджелудочной железы
- кальцификаты
- Расширение протока поджелудочной железы > 3 миллиметров
Компьютерная томография
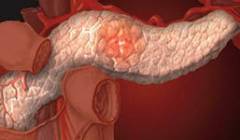
Можно определить сопутствующие патологии поджелудочной железы: кисты, опухоли.
Селективная ретроградная ангиография
Это исследование проводится определения качества кровоснабжения поджелудочной железы: гиперваскуляризация железы, а также нарушения циркуляции крови по селезёночной вене, что ведет к портальной гипертензии (увеличение давления в портальной вене).
Дуоденография релаксационная
Исследование проводится для определения увеличения головки поджелудочной железы и изменения большого двенадцатипёрстного сосочка.
Осложнения хронического панкреатита
![]() 1. Нарушение оттока желчи – появляется при значительном увеличении головки поджелудочной железы. Как результат появляется механическая желтуха.
1. Нарушение оттока желчи – появляется при значительном увеличении головки поджелудочной железы. Как результат появляется механическая желтуха.
2. Дуоденальный стеноз – или сужение двенадцатиперстной кишки, что приводит к истощающим частым рвотам из-за невозможности нормального прохода пищи по кишечному тракту.
3. Панкреатические абсцессы – ограниченное гнойное воспаление тканей поджелудочной железы с образованием полости с гноем. Проявляется резкой болью в области поджелудочной железы, лихорадкой, ознобом, высокой температурой тела 38.5 – 40 градусов Цельсия.
4. Кисты поджелудочной железы – образуются либо из-за некроза (гибель клеток) поджелудочной железы, либо вследствие закупорки протоков.
5. Эндокринная недостаточность или проще сахарный диабет – при разрушении клеток вырабатывающих инсулин
6. Рак поджелудочной железы – повышается в десятки раз вероятность заболевания раком у больных с осложненным хроническим панкреатитом.
Лечение панкреатита
![]() Медицинские предписания
Медицинские предписания
Лечение всегда начинается с исключения контакта больного и причинного фактора.
1. Исключить употребление алкоголя
2. Исключение курения
3. Прекращение приёма препаратов оказывающих токсическое действие на поджелудочную железу (фуросемид, аспирин, глюкокортикостероиды)
4. Устранение закупорки выводных протоков.
Корректное и успешное лечение в период обострения возможно только в больнице в отделении гастрологии!
Режим
В период обострения хронического панкреатита постельный режим вплоть до улучшения состояния больного. В период относительной ремиссии режим обычный
Диета при панкреатите
![]() Питание в течении дня нужно разделить на 4-5 приёмов и небольшими порциями.
Питание в течении дня нужно разделить на 4-5 приёмов и небольшими порциями.
В период неполной ремиссии
1. Продукты которые следует исключить из рациона.
- ржаной и свежий хлеб, изделия и слоеного и сдобного теста
- мороженное
- кофе, какао
- газированные и холодные напитки
- свежие и консервированные соки
- молочные продукты повышенной жирности
- жаренная, копченая, соленая рыба
- любые виды консервов, а также копчености и солености
- вареные и жареные яйца
- супы на жирном мясе и рыбе, окрошка, щи
- жирные сорта мяса: утка, гусь, свинина
- блюда из бобовых
- редька, репа, редис, чеснок, щавель, грибы
- сырые фрукты и ягоды (виноград, банан, финики, инжир и другие)
- любые пряности
2. Продукты, которые следует употреблять при хроническом панкреатите
- пшеничный хлеб из муки 1-го и 2-го сорта обязательно подсушенный
- протертые супы из картофеля, моркови, кабачками
- вареный на воде рис, гречка, овсянка, вермишель
- мясо не жирных сортов (говядина, телятина, кролик, индейка, цыплята) в отварном виде, в рубленом виде (котлеты, бефстроганов и другие виды блюд)
- отварные или печеные овощи (картофель, морковь)
- нежирная рыба (в отварном виде)
- молочные продукты пониженной жирности (свежий некислый творог), различные пудинги
- спелые некислые фрукты и ягоды, протертые сырые или запеченные
- слабый чай с лимоном, отвар шиповника
- сливочное масло (30 грамм) , подсолнечное масло (10-15 мл) – в блюда
В период обострения
- Голодная диета 1-2 дня с постоянным приёмом минеральной воды (через каждые 2 часа)
- Потом постепенно включение продуктов как овощное пюре или протертая каша
Медикаментозное лечение
![]() 1. Обезболивающие
1. Обезболивающие
Обычно начинают с нестероидных противовоспалительных (парацетамол, диклофенак, нимесулид). Парацетамол назначается в дозе 650 миллиграмм. В случае сильных болей назначают трамадол 50 – 100 мг. Через каждые 6 часов. Используют также баралгин.
При очень сильных болях применяют наркотические обезболивающие.
Промедол 1% - 1мл. внутримышечно.
Часто боль имеет спастический характер (боль из-за спазма) тогда эффективны спазмолитики (препараты снимающие спазм) – Папаверин, Дротаверин 200 мг. 2 раза в день.
2. Снижение секреции панкреатического сока и снижение внутреннего панкреатического давления
Октреотид или Сандостатин применяется для снижения экзокринной секреции. Дозировка 100 микрограмм подкожно 3 раза в день. Либо назначается другой препарат
Фамотидин (блокатор Н2 гистаминовых рецепторов) - 20 мг. 3 раза в день.
Рабепразол (ингибитор протонного насоса) – 10 – 20 мг. 2 раза в день.
Препараты снижающие кислотность: Маалокс, Алмагель – применяется для поддержания кислотности в желудке больше 4 и для разрушения желчных кислот в двенадцатиперстной кишке.
3. Ферментотерапия - применяется для заместительного лечения экзокринной недостаточности.
Применяются такие препараты как: Панкреатин, Трифермент, Креон. Принимается после каждого приёма пищи.
4. Антиоксидантная лечение (применяется для снижения уровня радикалов кислорода и водорода, которые очень токсичны для организма)
Витамины группы Е, С, бета-каротин.
5. Антибиотикотерапия. Очень часто рецидив панкреатита сопровождается инфекцией особенно если присутствуют камни или стаз.
Пенициллины или цефалоспорины 5-7 дней.
6. Препараты, снижающие токсичность
Различные растворы: Раствор Рингера, Гемодез, Физ. раствор. Эти препараты вводятся внутривенно капельно.
Если присутствует различные сужения (стенозы), камни или опухоли рекомендуется хирургическое лечение.
Эндоскопические операции проводятся с помощью специального эндоскопа. При стенозе большого сосочка производится расширение. Камни из протоков извлекаются эндоскопом с насадкой похожей на крючок.
В случае наличия панкреатического сока в брюшной полости проводится дренирование (размещение специальных трубок которые помогают в удалении поджелудочного сока из брюшной полости).
Профилактика панкреатита
На первом месте это коррекция факторов риска: алкоголизм, различные метаболические расстройства. Необходимо постоянно придерживаться диеты. Также необходима постоянная коррекция лечения. Для этого рекомендуется посещать гастролога 2 раза в год в отсутствии рецидивов. При рецидивах необходимо сразу обращаться к врачу.
Можно ли пить кефир при панкреатите?
![]() Диета при панкреатите является одним из основных лечебно-профилактических мероприятий. В период обострения хронического панкреатита, а также во время острого панкреатита рекомендуется воздерживаться от приема какой-либо пищи, так как это может спровоцировать повышение уровня продукции пищеварительных ферментов поджелудочной железы, что может усугубить течение заболевания. В эти периоды употребление кефира является крайне нежелательным. Однако в периоды ремиссии хронического панкреатита (ослабление или исчезновение симптомов) пить кефир можно, а в некоторых случаях его употребление даже рекомендовано.
Диета при панкреатите является одним из основных лечебно-профилактических мероприятий. В период обострения хронического панкреатита, а также во время острого панкреатита рекомендуется воздерживаться от приема какой-либо пищи, так как это может спровоцировать повышение уровня продукции пищеварительных ферментов поджелудочной железы, что может усугубить течение заболевания. В эти периоды употребление кефира является крайне нежелательным. Однако в периоды ремиссии хронического панкреатита (ослабление или исчезновение симптомов) пить кефир можно, а в некоторых случаях его употребление даже рекомендовано.
Панкреатит представляет собой воспаление поджелудочной железы. При этом острый панкреатит возникает под действием ряда неблагоприятных факторов и сопровождается саморазрушением тканей железы под действием собственных пищеварительных ферментов. Хронический панкреатит, который в большинстве случаев развивается как следствие острого, представляет собой ситуацию, при которой некоторая часть железы перестает нормально функционировать, и ее микроскопическая структура значительно нарушена. При этом возникают значительные изменения в уровне производимых пищеварительных ферментов, что накладывает некоторые ограничения на ежедневный рацион.
При хроническом панкреатите рекомендуется диета с низким содержанием жиров, так как при данном заболевании в первую очередь страдает функция ферментов, расщепляющих жиры. Степень ограничения зависит от тяжести заболевания, однако в большинстве случаев не рекомендуется превышать лимит в двадцать грамм жиров в сутки. При наличии расстройств пищеварения на фоне соблюдения данного ограничения следует обратиться к врачу, который может назначить адекватную заместительную терапию. Обычно в этих случаях выписывают медикаментозные препараты, содержащие готовые ферменты поджелудочной железы, искусственное замещение которых позволяет восполнить существующий дефицит. Количество употребляемых белков в большинстве случаев рекомендуется увеличить. Углеводный рацион в целом зависит от эндокринной функции поджелудочной железы, то есть от ее способности производить инсулин. При нарушении этого процесса количество углеводов следует строго контролировать. Однако при нормальной эндокринной функции количество употребляемых углеводов можно несколько увеличить.
Кефир является кисломолочным продуктом, который содержит в себе достаточно высокое количество полезных микроорганизмов, способных нормализовать микрофлору кишечника. Это позволяет стабилизировать многие процессы в пищеварительном тракте, а также способствует нормальному формированию стула. По этой причине кефир рекомендован больным, которые на фоне панкреатита страдают от запоров. Однако не следует пить более двухсот – трехсот граммов кефира в сутки.
Можно ли при панкреатите есть свежие овощи?
![]() Употребление свежих овощей при панкреатите не рекомендовано, так как данные продукты способствуют усилению бродильных процессов в кишечнике, что может стать причиной ряда неприятных симптомов и даже спровоцировать некоторые серьезные осложнения.
Употребление свежих овощей при панкреатите не рекомендовано, так как данные продукты способствуют усилению бродильных процессов в кишечнике, что может стать причиной ряда неприятных симптомов и даже спровоцировать некоторые серьезные осложнения.
При хроническом панкреатите возникает серьезное нарушение функции поджелудочной железы с изменением количества и состава продуцируемого ей пищеварительного сока. В результате нарушается процесс переваривания ряда питательных веществ. Это вызывает изменения как общего состояния больного (из-за нарушения всасывания питательных веществ может возникнуть общее истощение), так и изменение внутреннего баланса кишечника. Из-за сдвига во внутренней среде кишечника нарушается жизнедеятельность его нормальной микрофлоры (микроорганизмы, живущие в просвете кишечника, которые способствуют нормальному пищеварению), что провоцирует бродильные процессы.
Свежие овощи, несмотря на свою неоспоримую пользу для здоровых людей и высокое содержание витаминов, при хроническом панкреатите способны спровоцировать усиление бродильных процессов. При этом развивается вздутие живота, возникает дискомфорт, развивается диарея или, в более редких случаях, запор.
Кроме того, свежие овощи оказывают выраженное стимулирующее воздействие на ткани поджелудочной железы, тем самым увеличивая количество продуцируемого пищеварительного сока. Несмотря на то, что на первый взгляд данное воздействие может казаться благоприятным, на самом деле это не так. Дело в том, что на фоне измененной структуры поджелудочной железы нарушены и ее резервные возможности, то есть, избыточная стимуляция приводит не к улучшению работы железы, а к ухудшению или к обострению заболевания. Поэтому исключение свежих овощей и их соков крайне важно при панкреатите.
Следует отметить, что при остром панкреатите, также как и при обострении хронического панкреатита, рекомендуется избегать не только свежих овощей и фруктов, но вообще любого энтерального питания (пищи, которая попадает в желудочно-кишечный тракт через рот и желудок).
Что такое острый панкреатит?
![]() Панкреатит представляет собой воспалительное заболевание поджелудочной железы, которое может протекать как в хронической, так и в острой форме. При этом острый панкреатит отличается по своему течению, клиническим проявлениям и прогнозу от хронического. Данный недуг является довольно распространенным среди населения, и его частота составляет примерно 40 случаев на сто тысяч населения.
Панкреатит представляет собой воспалительное заболевание поджелудочной железы, которое может протекать как в хронической, так и в острой форме. При этом острый панкреатит отличается по своему течению, клиническим проявлениям и прогнозу от хронического. Данный недуг является довольно распространенным среди населения, и его частота составляет примерно 40 случаев на сто тысяч населения.
Острый панкреатит возникает, когда факторы, задействованные в поддержании нормальной работы клеток и структур поджелудочной железы, внезапно перевешиваются агрессивными факторами различной природы.
Основным фактором агрессии при развитии острого панкреатита выступают пищеварительные ферменты, продуцируемые самой поджелудочной железой. При достаточной концентрации данные ферменты способны самостоятельно активироваться, что в итоге приводит к саморазрушению железы (поэтому в основе лечения лежат мероприятия, направленные на снижение продукции поджелудочных ферментов).
Выделяют следующие возможные причины острого панкреатита:
- Употребление алкоголя. Употребление алкоголя рассматривается как одна из основных причин возникновения острого панкреатита, которая встречается не менее чем в 35% случаев. При этом количество алкоголя, выпитого накануне возникновения острой воспалительной реакции, может значительно разниться у различных людей и быть достаточно небольшим. Возникает панкреатит из-за того, что под действием этилового спирта увеличивается проницаемость внутренних протоков поджелудочной железы, что позволяет крайне агрессивным ферментам достигать тканей с развитием повреждения клеток. Кроме того, алкоголь увеличивает концентрацию белков в составе поджелудочного сока, благодаря чему формируются протеиновые пробки в небольших протоках, что значительно затрудняет отток секрета.
- Камни в желчных протоках. Желчнокаменная болезнь является одной из наиболее распространенных причин возникновения острого панкреатита. При данном недуге из-за смещения равновесия при образовании желчи в желчном пузыре могут образовываться и скапливаться различных размеров конкременты (камни). Миграция данных камней по желчным протокам может вызвать их закупорку с застоем желчи и развитием, так называемой, механической желтухи. Однако при миграции камней в область общего протока для желчевыводящих путей и для поджелудочной железы может возникнуть также и острый панкреатит. Развитие острой воспалительной реакции в данном случае связано с повышением давления в протоках поджелудочной железы и накоплением ферментов, которые активируются и начинают оказывать агрессивное воздействие на клетки органа.
- Травмы. Закрытые и открытые травмы брюшной полости способны вызвать значительное повышение уровня ферментов поджелудочной железы в крови за счет развития острой воспалительной реакции, которая возникает на фоне повреждения как клеточных структур железы, так и ее протоков.
- Ретроградная холангиопанкреатография. Ретроградная холангиопанкреатография (РХПГ) представляет собой малоинвазивную процедуру, в ходе которой при помощи гибкого эндоскопа (трубка, оснащенная осветительными приборами, с помощью которой можно выполнять ряд манипуляций) производится извлечение камней из желчных протоков. Так как отверстие, через которое в двенадцатиперстную кишку попадает желчь, является общим и для поджелудочной железы, его повреждение или отек могут стать причиной развития острой воспалительной реакции.
- Употребление ряда лекарственных препаратов. Панкреатит, спровоцированный лекарственными препаратами, возникает достаточно редко, даже среди населения, принимающего потенциально токсичные препараты. В большинстве случаев данный недуг протекает в легкой форме.
Редкими причинами возникновения панкреатита являются следующие патологии:
- инфекция;
- врожденный панкреатит;
- чрезмерно повышенный уровень кальция в крови;
- различные нарушения в структуре поджелудочной железы;
- чрезмерно высокий уровень триглицеридов в крови;
- опухоли;
- действие токсинов;
- хирургические процедуры;
- сосудистые аномалии;
- аутоиммунные процессы.
Для острого панкреатита характерна выраженная клиническая картина с бурным началом и значительным дискомфортом. В основе симптоматики лежит сильная боль, которая, однако, сопровождается и другими признаками. Следует отметить, что несмотря на довольно характерную клиническую картину, для подтверждения диагноза необходимы дополнительные обследования или консультация опытного специалиста.
Для острого панкреатита характерны следующие симптомы:
- Боль. Боль обычно высокой интенсивности, располагается в верхней части живота, иногда с некоторым акцентом в левую или правую часть. Зачастую боль является опоясывающей. В некоторых случаях боли уменьшаются в положении на спине. Длительность болей различная, но обычно - более одного дня.
- Тошнота и рвота. Тошнота и рвота могут сопровождаться полным отсутствием аппетита. В некоторых случаях возникает диарея.
- Жар и учащенное сердцебиение. Встречаются более чем в половине случаев. Могут сопровождаться снижением артериального давления с развитием соответствующей симптоматики (снижение продукции мочи, головокружения, слабость).
Лечение острого панкреатита основывается на восполнении потерянных жидкостей и стабилизации водно-электролитного баланса, а также на сбалансированной энергетической поддержке. Для снижения продукции ферментов поджелудочной железы обычное питание исключается. В некоторых случаях назначаются антибиотики (как для лечения, так и для профилактики). При необходимости прибегают к хирургическому вмешательству.
Каковы симптомы острого панкреатита?
![]() Острый панкреатит является серьезным заболеванием поджелудочной железы, при котором ткани органа воспаляются, и происходит их повреждение за счет пищеварительных ферментов, продуцируемых самой железой. Данный недуг сопровождается рядом выраженных симптомов, которые развиваются достаточно быстро.
Острый панкреатит является серьезным заболеванием поджелудочной железы, при котором ткани органа воспаляются, и происходит их повреждение за счет пищеварительных ферментов, продуцируемых самой железой. Данный недуг сопровождается рядом выраженных симптомов, которые развиваются достаточно быстро.
Острый панкреатит проявляется следующими симптомами:
- Боль в животе. Боль в животе при остром панкреатите является доминирующим симптомом, который причиняет наибольший дискомфорт больному. Боль обычно тупая, ноющая и продолжительная. Обычно боль возникает внезапно и постепенно усиливается в интенсивности, пока не достигнет своего максимума. В большинстве случаев боль локализуется в верхней средней части живота, однако в некоторых ситуациях она может сильнее ощущаться с левой или правой стороны (в зависимости от зоны поджелудочной железы, подвергшейся наибольшему повреждению). Боль распространяется назад, на поясничную область в виде пояса. Обычно болевое ощущение усиливается при физической нагрузке и уменьшается в покое и в положении на спине. Продолжительность данного симптома может быть различной в зависимости от течения заболевания, но в большинстве случаев составляет более одного дня.
- Тошнота и рвота. Тошнота и рвота возникают в большинстве случаев. При этом тошнота не связана с приемом пищи, а рвота не приносит значительного облегчения. В некоторых случаях возникает расстройство стула по типу диареи.
- Жар. Возникновение жара связано с выбросом в кровь биологически активных веществ, которые формируются в месте развития воспалительной реакции. Повышенная температура встречается более чем у двух третей больных. Обычно лихорадка не превышает 38 градусов, однако при инфекционной природе панкреатита эта цифра может быть более высокой.
- Учащенное сердцебиение. Учащение сердцебиения связано с несколькими факторами. Во-первых, повышение температуры рефлекторно вызывает учащение сердцебиения в среднем на 10 ударов в минуту на каждый один градус выше нормы. Во-вторых, воздействие провоспалительных веществ на сердечно-сосудистую систему может вызвать непосредственное изменение в работе сердца. В-третьих, под действием как ферментов поджелудочной железы, выброшенных в кровь, так и некоторых других факторов, может возникнуть снижение артериального давления, что рефлекторно вызывает учащение пульса, так как это позволяет сохранять адекватное кровоснабжение внутренних органов даже на фоне сниженного давления.
- Напряжение мышц живота. Под действием ферментов поджелудочной железы может возникнуть раздражение листков брюшины (оболочка покрывающая большинство органов брюшной полости и ее стенки) с развитием рефлекторного защитного механизма, проявляющегося напряжением мышц передней брюшной стенки.
- Вздутие живота, отсутствие перистальтики. Раздражение брюшины и воздействие биологически активных веществ на кишечник вызывает нарушение его работы с уменьшением или полным устранением перистальтики (ритмичные сокращения кишечника, направленные на перемешивание и перемещение содержимого). В результате возникает вздутие живота (нет транзита газов), развивается запор. Из-за скопления токсичного содержимого кишечника может разиться синдром интоксикации.
- Нарушение дыхания. При остром панкреатите нередко отмечаются нарушения дыхательной функции, что связано с раздражением диафрагмы (основная дыхательная мышца) воспаленной поджелудочной железой, а также из-за скопления жидкости в плевральной полости.
Отдельно следует упомянуть о желчной колике, которая не является симптомом острого панкреатита, но нередко ему предшествует. Проявляется данная колика периодическими и сильными болями в правом подреберье, которые могут сопровождаться рвотой, тошнотой, вздутием живота. Кроме того, при миграции камней из желчного пузыря нередко возникает механическая желтуха, для которой характерно повышение температуры, боль в правом подреберье и пожелтение склер и кожных покровов. Данное состояние может спровоцировать панкреатит, так как небольшой камень в желчных протоках может закупорить и общий с ними проток поджелудочной железы.
Как лечить острый панкреатит?
![]() Лечение острого панкреатита во многом зависит от тяжести заболевания. В большинстве случаев, при относительно легком и неосложненном течении болезни лечение проводится в терапевтических отделениях. При развитии неблагоприятной эволюции, развитии осложнении или панкреонекроза (отмирание тканей поджелудочной железы) больные поступают в отделения интенсивной терапии для проведения адекватного лечения.
Лечение острого панкреатита во многом зависит от тяжести заболевания. В большинстве случаев, при относительно легком и неосложненном течении болезни лечение проводится в терапевтических отделениях. При развитии неблагоприятной эволюции, развитии осложнении или панкреонекроза (отмирание тканей поджелудочной железы) больные поступают в отделения интенсивной терапии для проведения адекватного лечения.
В основе лечения острого панкреатита с неосложненным течением лежат следующие принципы:
- разгрузка поджелудочной железы;
- коррекция водно-электролитных нарушений;
- энергетическая поддержка;
- устранение первоначальной причины (если это возможно);
- симптоматическое лечение.
Снижение нагрузки на поджелудочную железу и уменьшение ее синтетической активности является крайне важным принципом по двум причинам. Во-первых, при снижении активности железы уменьшается продукция пищеварительных ферментов, которые оказывают неблагоприятное действие на ее ткани, расщепляя ее. Во-вторых, уменьшение нагрузки способствует более быстрой и полной регенерации поврежденных структур и клеток.
Снятие нагрузки с поджелудочной железы осуществляют следующими путями:
- Диета. Поступление пищи в желудок является одним из главных факторов, которые стимулируют внешнюю секрецию поджелудочной железы. Устранение этого путем прекращения питания (старый принцип лечения – голод, холод и покой) позволяет значительно снизить уровень пищеварительных ферментов. При необходимости продолжения энтерального питания (то есть питания с использованием желудочно-кишечного тракта) в область после двенадцатиперстной кишки может быть помещен специальный зонд, по которому могут подаваться особые питательные смеси.
- Лекарственные препараты. Некоторые лекарственные препараты (соматостатин, октреотид) оказывают подавляющее воздействие на клетки поджелудочной железы, уменьшая их секреторную активность.
Коррекция водно-электролитных нарушений проводится путем внутривенного вливания жидкостей. Состав жидкостей может быть различным и подбирается в зависимости от типа нарушения, а также от доминирующей симптоматики и общего состояния больного. Наиболее часто используется физиологический раствор, представляющий собой стерильный 0,9% раствор NaCl в воде. Данный препарат позволяет эффективно замещать потерянные объемы жидкости, а также восполняет ионы хлора, утраченные вместе с рвотными массами. Нередко используют раствор глюкозы, так как он позволяет восполнить энергетические потери организма (которые на фоне голода, повышенной температуры и общего недомогания значительно возрастают). При необходимости включаются и другие жидкости.
Вливание больших объемов внутривенных растворов позволяет уменьшить степень интоксикации, за счет «вымывания» токсинов из организма. Кроме того, данные жидкости стабилизируют кровообращение в крупных и мелких сосудах, улучшают работу внутренних органов. Основным показателем нормального водно-электролитного баланса является адекватная продукция мочи.
Энергетическая поддержка осуществляется путем внутривенного введения специальных препаратов, содержащих питательные частицы определенного состава и типа. Основным богатым энергией продуктом является раствор глюкозы. Однако при необходимости в рацион включают растворы аминокислот и эмульсии жиров. При первой возможности, когда функции поджелудочной железы стабилизируются, больные переводятся на обычное питание, которое является более естественным.
Первоначальная причина может быть устранена следующими мероприятиями:
- Применение антибиотиков. В некоторых случаях панкреатит вызывается инфекционными агентами, которые могут быть уничтожены корректно подобранными антибиотиками. Однако в большинстве случаев антибиотики назначают с целью профилактики инфекционных осложнений, которые могут развиться на фоне нарушенной функции кишечника.
- Ретроградная холангиопанкреатография. Ретроградная холангиопанкреатография является малоинвазивной процедурой (не связана с массивным повреждением тканей), в ходе которой с помощью специального инструмента удаляются камни или другие объекты, вызвавшие закупорку протока поджелудочной железы.
- Хирургическое вмешательство. В некоторых ситуациях для разрешения острого панкреатита или для устранения его первоначальной причины необходимо проведение хирургической операции. При этом проводятся как лапароскопические вмешательства (введение небольших манипуляторов через 3 маленьких разреза), так и лапаротомические (широкий разрез передней брюшной стенки). Выбор операционной техники зависит от типа поражения и степени воспаления поджелудочной железы. Если развились осложнения или возник панкреонекроз (отмирание тканей железы) необходим широкий доступ к поврежденным органам.
Симптоматическое лечение направлено на устранение болей и других беспокоящих пациента клинических проявлениях недуга. Мероприятия, составляющие основу данного лечения, не оказывают или оказывают крайне малое воздействие на сам воспалительный процесс в поджелудочной железе и не способствуют устранению первоначальной причины заболевания.
Можно ли лечить панкреатит народными средствами?
![]() Панкреатит является довольно серьезной патологией, с которой трудно справиться без применения современных фармакологических препаратов. В принципе, выздоровление даже при остром панкреатите может произойти самопроизвольно. Однако бездействие чревато возможным разрушением тканей и гибелью клеток железы (панкреонекроз). Народные средства при обострении панкреатита редко могут кардинально изменить ситуацию и улучшить состояние больного. Их применение оправдано в основном в период ремиссии болезни (при хроническом панкреатите), когда нет острых проявлений.
Панкреатит является довольно серьезной патологией, с которой трудно справиться без применения современных фармакологических препаратов. В принципе, выздоровление даже при остром панкреатите может произойти самопроизвольно. Однако бездействие чревато возможным разрушением тканей и гибелью клеток железы (панкреонекроз). Народные средства при обострении панкреатита редко могут кардинально изменить ситуацию и улучшить состояние больного. Их применение оправдано в основном в период ремиссии болезни (при хроническом панкреатите), когда нет острых проявлений.
Лечебное действие народных средств направлено на улучшение оттока сока из поджелудочной железы. Нередко обострение объясняется именно его задержкой в протоках органа. Некоторые лекарственные средства способствуют расслаблению гладких мышц и расширению протоков. Это уменьшает вероятность обострения. Кроме того, ряд средств повышает защитные свойства клеток органа. Это ослабляет разрушающее действие ферментов поджелудочной железы.
Из народных средств определенный эффект в лечении хронического панкреатита имеют следующие рецепты:
- Отвар овса. Молодые зерна овса замачивают в кипяченой воде и ставят в теплое место. На вторые или третьи сутки (когда они прорастают) их перемалывают (или просто измельчают). Полученную муку заливают крутым кипятком и продолжают кипятить еще несколько минут. После этого отвар должен остыть в течение 15 – 30 минут. Полученный кисель пьют свежеприготовленным. Заготовить заранее проросшие зерна можно, но кисель нужно пить только свежим.
- Настой зверобоя. На 1 столовую ложку сбора сухой травы необходимо 2 стакана крутого кипятка. Настаивание длится несколько часов, пока настой не остынет до комнатной температуры. После этого его пьют по полстакана трижды в день за 30 минут до еды. У некоторых пациентов данное средство может вызывать усиление болей. В этом случае от него следует отказаться.
- Корень лопуха и ромашка. Сушеный корень лопуха и цветки ромашки смешивают в равных пропорциях и заливают кипятком. На 10 г смеси необходимо 300 – 400 мл кипятка. Настаивание длится 4 – 6 часов в темном месте, после чего настой пьют дважды в день перед едой по 150 мл. Это успокаивает боли и улучшает работу поджелудочной железы.
Следует отметить, что в случае появления острых болей (обострение панкреатита) прибегать к вышеперечисленным народным средствам не следует. Они не могут решить проблему, если уже начался выраженный воспалительный процесс или разрушение тканей органа. В то же время они могут снять или ослабить некоторые симптомы и проявления болезни (тошнота, рвота, интенсивные боли). Из-за этого врачам будет труднее поставить правильный диагноз. Квалифицированное лечение будет начато с опозданием, что поставит под угрозу жизнь пациента.
Поэтому применение народных средств в лечении панкреатита лучше всего оговаривать заранее с лечащим врачом. Он сможет адекватно оценить состояние больного и предостеречь от применения тех средств, которые ухудшат его состояние (спровоцируют обострение).
Каково примерное меню при хроническом панкреатите?
Поджелудочная железа это орган пищеварения, который выделяет специальные ферменты и гормоны, помогающие переварить пищу и усвоить питательные вещества.
Цель диеты при хроническом панкреатите:
- Снизить раздражение поджелудочной железы;
- Устранить симптомы заболевания (боль, вздутие, тошнота, жидкий стул и др.);
- Обеспечить организм необходимыми питательными веществами.
При хроническом воспалении поджелудочной железы в первую очередь снижается способность переваривать и усваивать жиры, что проявляется болями в животе и жидким стулом. В связи с этим основным принципом при составлении меню является низкое содержание жира в дневном рационе не более 50 грамм жира в сутки.
Пища с низким содержанием жиров и оптимальным содержанием белков и углеводов снижает нагрузку на поджелудочную железу, уменьшает ее воспаление и предотвращает её дальнейшее повреждение.
При составлении меню должны соблюдаться ряд основных принципов:
| Принципы | В чем смысл? |
| 1. Низкое содержание жира до 50 грамм в сутки. При этом общее количество жира должно быть равномерно распределено на все приемы пищи. | Снижение нагрузки на поджелудочную железу, возможность переработать и усвоить все жиры. Устраняет боль, диарею, а так же нарушение всасывания других веществ. |
| 2. Небольшой объем пищи до 300-400 грамм на один прием. Другие ориентиры: Объем пищи не должен превышать размер вашего кулака или ориентироваться на ощущения, необходимо съедать столько пищи, чтоб оставалось желание съесть как минимум еще столько же. | Оптимальный объем пищи позволяет ослабленной поджелудочной железе выделить достаточное количество ферментов для полного переваривания продуктов питания. Это уменьшает застой и брожение остатков непереваренной пищи, что снижает вздутие, боль, тошноту и другие неприятные ощущения. |
| 3. Частый прием пищи 5-7 раз в сутки. | Помогает обеспечить организм, всеми необходимыми питательными веществами учитывая малый объем принимаемой пищи. Улучшает защитные свойства слизистых оболочек пищеварительного тракта. |
| 4. Пища и напитки должны быть теплыми | Устраняет спазмы, улучшает выделение пищеварительных ферментов, улучшает процессы расщепления питательных веществ. |
| 5. Исключить вещества, чрезмерно раздражающие поджелудочную железу и слизистую пищеварительного тракта (алкоголь, курение, чрезмерно жаренное, острое, соленое, копченное, и др.). | Способствует восстановлению функции поджелудочной железы. Снижает риск развития обострений и осложнений. |
Какие продукты предпочесть при хроническом панкреатите?
| Группа продуктов | Рекомендуемые | Следует ограничить |
| Мясо, рыба, яйца | Запеченное, отварное, тушеное или приготовленное на пару нежирное мясо: телятина, говядина, кролик, индейка, курица (без кожи), рыба; консервированный тунец в собственном соку, без масла, яйца всмятку, яичные белки, паровой омлет. | Жаренное, жирное мясо, мясо курицы с кожей, органы животных (печень и др.), утка, гусь, жареные яйца, бекон, консервированный тунец в масле, хот-доги, салями, колбасы, копченая рыба |
| Молочные продукты | Обезжиренная или с низким содержанием жирности молочная продукция как: молоко, сыры, йогурт, сметана. | Сливочные и сырные соусы, сливки, жареный сыр, молочные продукты с высокой жирностью, молочные коктейли. |
| Альтернативные продукты мясу и молочным изделиям | Миндальное/рисовое молоко и продукты изготовленные из них, соевые продукты, тофу. | Кокосовое молоко, орехи, ореховое масло, пережаренные бобы, жареный тофу. |
| Зерновые, хлебобулочные, крупы, бобовые | Цельнозерновые: хлеб (желательно вчерашний), кус-кус, обезжиренные крекеры, лапша, паста, рис, пшено, перловка, кукуруза, овсянка. | Печенье, круассаны, картофель фри, жаренный картофель или кукуруза, чипсы, жаренный рис, сладкие рулеты, кексы, свежий хлеб, сдобная выпечка. |
| Фрукты | Свежие, замороженные, консервированные фрукты. Желательно употреблять термически обработанные. Без кожуры, мягкие, сладковатые, без грубых семян.. К примеру: Сладкие запеченные яблоки, бананы, голубика. Переносимость фруктов при хроническом панкреатите весьма индивидуальна. | Не употреблять кислые фрукты и их сорта: лимон, вишня, красная смородина и др. Авокадо в ограниченном количестве – большое содержание жиров. Дыня, арбуз небольшие ломтики 1-2 в день. Исключить жареные фрукты. Ограничить виноград особенно с косточкой, крыжовник, сливы, абрикосы. |
| Овощи | Свежие, замороженные и приготовленные. Желательно употреблять термически обработанные. Удалять кожуру и большие семена. Тыква, морковь, свекла, кабачки, картофель. | Жареные овощи, капуста, сырой репчатый лук, болгарский перец, редис, редька, чеснок, шпинат, щавель, дайкон, томаты, огурцы, белокочанная капуста, баклажаны, зеленый горошек, молодая фасоль. |
| Десерт | Яблочный соус, пудинги, шербет, мармелад, небольшое количество шоколада, мёд, варенье. | Пирожные, торты, конфеты, пироги, заварной крем, пончики. |
| Напитки | Компот из сухофруктов, Отвар из фиников, спортивные напитки, некрепкий чай, минеральная вода Боржоми, Ессентуки №17. | Напитки со сливками, газированные напитки, алкоголь, квас. Соки из цитрусовых, винограда. |
| Специи и приправы | Зеленый кардамон, корица, мускатный орех, растительное/сливочное масло в небольших количествах, кленовый сироп, обезжиренный майонез, горчица, соль, сахар (в ограниченном количестве). | Сало, майонез, маслины, заправки для салатов, паста тахини. |
| При низком весе, можно использовать специальные добавки, содержащие особый вид жиров как Триглицериды со средней длиной цепочкой (MTC Oil, middle-chain triglycerides). Для всасывания этих жиров не требуются ферменты поджелудочной железы. Приобрести такие жиры можно в магазинах спортивного питания в виде отдельных смесей или же их можно найти в кокосовом и в косточковом пальмовом масле (Palm Kernel Oil). МТС Oil добавлять в еду, 1-3 чайных ложек на день. Так же такими жирами богаты пищевые добавки как: Peptamen и Vital. |
Меню на день с содержанием 50 грамм жиров
| Прием пищи | Продукты |
| Завтрак | - Паровой омлет из 1 яйца со шпинатом (белок);
- 1 гренка из цельнозернового хлеба с маслом (менее 1 чайной ложки);
- ½ стакана овсянки;
- ½ стакана черники;
- Чай, кофе или компот из сухофруктов.
|
| Перекус | - Фруктовый коктейль: 1 чашка соевого или миндального молока взбитого с 1 чашкой обезжиренного йогурта и 1 банан.
|
| Обед | - Индейка и бутерброд с сыром: 2 кусочка цельнозернового хлеба, 80 грамм грудинки индейки или курицы (белок);
- 1 пластинка сыра с низким содержанием жира,
- Отварные кусочки моркови или свеклы,
- ½ стакана яблочного сока (некислого).
|
| Перекус | - 1 стакан обезжиренного творога (белок);
- 1-2 запеченных яблока;
|
| Ужин | - 100 грамм нежирной рыбы (белок);
- 100-150 грамм приготовленного риса;
- 1-2 отваренной моркови;
- Цельнозерновая булочка;
- 1 чайная ложка сливочного масла;
- Некрепкий чай или компот из сухофруктов.
|
| Перекус | - 3 хлебца (пшенично-овсяные);
- ½ стакана голубики (или другие рекомендуемые фрукты);
- 1 чашка молока с 1 % жирности (белок);
|
- Старайтесь добавлять белок к каждому приему пищи и перекусу (грудинка, рыба, яичный белок, обезжиренные молочные продукты, соя и др.).
- Если одной диеты не достаточно для устранения симптомов следует до приема пищи принять препараты замещающие ферменты поджелудочной железы (Мезим, Креон, Панреатин и т.п.).
|
Важно! Выше были приведены общие принципы питания при хроническом панкреатите подходящие для большинства людей страдающих данным заболеванием. Однако стоит отметить, что каждый организм индивидуален, пол, возраст, раса, генетика, нагрузки, сопутствующие заболевания и др., поэтому составление меню дело особо индивидуальное. В первую очередь вы должны прислушиваться к вашему организму, чтобы подобрать для себя такой рацион, который ваш организм лучше всего воспринимает. Во всем нужен разумный подход и золотая середина. Обязательно проконсультируйтесь с лечащим врачом!
Как помочь себе при приступе панкреатита?
Лучший способ помочь себе это обратиться к квалифицированному специалисту, так как множество заболеваний могут иметь схожие симптомы.
Но если у вас данные симптомы повторяются не первый раз и диагноз вам уже известен, вы можете сделать следующие действия, которые должны помочь при приступе хронического панкреатита и при этом не навредить.
| Шаги | Что делать? | В чем смысл? |
| 1. Снизить боль | Принять обезболивающее средство. Таблетка 500 мг Парацетамол. 1-2 таблетки, до 3 раз в день. Важно! Осторожно принимать лицам пожилым, людям с нарушениями функции печени и почек. Не принимать больше, чем написано в инструкции. | Наиболее безопасное обезболивающее средство при панкреатите рекомендованное ВОЗ является парацетамол. Парацетамол обезболивает, уменьшает воспаление, снижает температуру. |
| 2. Устранить спазм | Принять спазмолитик Варианты: Таблетка 40-80 мг Дротаверин (Но-Шпа, Беспа, Биопша, Дроверин и др.), или спазмолитик из другой группы: Мебеверин (Дюспаталин, Ниаспам), Метеоспазмил ( 2 в 1 спазмолитик и пеногаситель) и др. Если есть возможность сделать внутримышечную инъекцию эффект наступить быстрее (Дротаверина, Папаверина). | Основной симптом обострения панкреатита это боль. Боль вызвана в основном спазмом гладкой мускулатуры кишечника и сфинктеров. Поэтому назначение спазмолитиков является наиболее эффективным и в то же время безопасным способом устранения боли. Однако не стоит забывать, что такие препараты снижают давление и людям с низким артериальным давлением следует быть осторожными в приеме. |
| 3. Снизить кислотность желудка | Принять гастропротектор, препарат снижающий секрецию соляной кислоты в желудке Вариант: Ингибиотры протонной помпы: Омепразол, Лансопразол, Пантопразол и др. Достаточно 1 таблетки. Можно добавить обвалакивающие средства Маалокс, Фосфалюгель и др. | При снижении кислотности в желудке, меньше раздражается кишечник и поджелудочная железа, что уменьшает спазмы, вздутия и тем самым болевые ощущения. |
| 4. Снизить секрецию поджелудочной железы | Принять ферментные препараты такие как: Мезим 20000, Пангрол, Креон 40000. 2-4 таблетки. Важно, чтоб ферментный препарат имел в своем составе большое количество протеаз. (>25 000 Ед). | Принятие большого количества пищеварительных ферментов из вне, тормозит продукцию и выделение таких же ферментов из собственной поджелудочной железы. Поджелудочная железа выделяет мощные пищеварительные ферменты, которые могут перерабатывать продукты питания, но и способны повредить себя саму. При панкреатите происходит их неконтролируемый выброс, что вызывает повреждение тканей железы, усугубляя воспаление. |
| 5. Снять вздутие | Принять ветрогонные или пеногасители. Вариант: Симетикон 2-4 капсулы (Эспумизан, Симетикон и др.) | Вздутие часто усиливает болевые ощущения при панкреатите. Вздутие вызывает растяжение гладкой мускулатуры кишечника, на что реагируют болевые рецепторы. Так же чрезмерное вздутие нарушает транзит по кишечнику, что еще больше усугубляет застой и газообразование, а с ним и симптомы заболевания. |
| 6. Голод, холод и покой | Ни есть ничего во время обострения. Соблюдать постельный режим. | Основные принципы лечения, помогающие «остыть» воспаленной поджелудочной железе. Однако слишком долгое голодания, как показывают последние исследования, могут приводить к нарушению защитных механизмов слизистой пищеварительного тракта и развитию патогенной флоры, что может вызвать инфекционные осложнения со стороны поджелудочной железы. Поэтому возвращаться к питанию следует после стихания симптомов, но при этом должна соблюдаться строгая диета. |
Выше перечисленные методы помощи рассчитаны на приступы обострения хронического панкреатита легкой и средней тяжести. Однако если после применения данных методов симптомы не уменьшаются, а еще больше прогрессируют, следует незамедлительно вызвать скорую помощь. Острые и прогрессирующие боли в области живота всегда грозный звонок, на который следует незамедлительно реагировать.
Как снять боль при обострении хронического панкреатита?
Устранение боли при хроническом панкреатите является непростой задачей, так как до сих пор ученые не нашли главный механизм её возникновения. Поэтому часто различные методы лечения бывают не столь эффективны. Постараемся комплексно подойти к решению данной проблемы. В мире существуют две ведущие теории боли при хр. панкреатите нейрогенная и теория об избыточном давлении внутри протоков и ткани поджелудочной железы. В связи с этим основные современные принципы лечения направлены именно на устранение этих механизмов. Всемирная Организация Здравоохранения предлагает ступенчатый подход к устранению боли при хр. панкреатите. Принцип заключается в поэтапном назначении препаратов от наименьшей обезболивающей способности до наступления необходимого эффекта. Пример: сначала назначается парацетамол, если нет эффекта, затем дают более сильное вещество как кодеин, далее трамадол и так в случаи неудач дело доходит до мощных наркотических препаратов как морфин.
Так же существуют хирургические методы лечения боли, которые применяются в случаи, когда фармакологические методы не дают результатов.
Как же помочь себе в домашних условиях, снять болевые ощущения при этом не навредить организму. В первую очередь вы должны быть уверенны, что это точно обострение хронического панкреатита, иначе вы можете стереть клинику другого заболевания и потерять драгоценное время. Если не уверены, не занимайтесь самолечением. Если же у вас поставлен диагноз и это не первый случай, тогда вы можете воспользоваться данной рекомендацией.
Рассмотрим основные шаги:
| Что делать? | Дозировка | Эффект |
| 1. Принять таблетку Парацетамола. | 1 таблетка – 500 мг, 1 прием 1-2 таблетки, В день 3-4 раза. Важно! В день не более 4 грамм парацетамола. Риск тяжелых осложнений со стороны печени. Пожилым и людям с нарушенной функцией печени или почек суточная доза должна быть менее 4 грамм в сутки. | Действует на нейрогенный механизм боли. Оказывает обезболивающее действие, снижает температуру, уменьшает воспаление. Важно! Высокий профиль безопасности при правильном приеме. В отличие от других нестероидных противовоспалительных препаратов не повреждает слизистую пищеварительного тракта. |
| 2. Принять таблетку Но-Шпы (или другого спазмолитика). | 1 таблетка – 40мг или 80 мг На прием 40-80 мг, В день 3-4 раза. При возможности сделать внутримышечную инъекцию 2% раствором Дротаверина (Но-Шпа). Возможен прием любых других спазмалитиков (препаратов снимающих спазмы). | Спазмы ведущий компонент боли при панкреатите. Препарат снимает спазмы гладкой мускулатуры кишечника, сфинктеров и протоков, улучшает отток, что приводит к снижению давления в протоках железы (внитрипротоковая теория). |
| 3. Принять капсулу Омепразола (Лансопразола, Пантопразола и т.п.). | 1 капсула – 20 мг (омепразол), 30мг - (Лансопразол); 1 капсула в день; | Препарат снижает кислотность желудка тем самым: 1) уменьшает раздражение кишечника (спазмы, боль), соляной кислотой поступающей из желудка в верхние отделы кишечника; 2) Компенсируется нарушенная способность поджелудочной железы поддерживать щелочную среду в верхних отделах кишечника, необходимая для активации пищеварительных ферментов. |
| 4. Принять ферментные препараты (Мезим 20000 или другие ферментные препараты). | На прием до 4-8 таблеток. В день 3-4 раза; Важно, чтоб содержание протеазы в ферментном препарате было высокое (> 25000 Ед.) | Назначение большого количества ферментов снижает секрецию поджелудочной железы, что способствует уменьшению давления в её протоках. Тем самым воздействуя на механизм формирования боли. Важно, чтоб принимаемые препараты не были в капсуле. Эффективность таблетированых форм была выше в ряде мировых исследований (США, Германия). |
| 5. Принять Симетикон (Эспумизан и др.). | На прием 2-4 капсулы; В день 2-3 раза. | Избыточные газообразования в кишечники, растягивает гладкую мускулатуру, вызывая болевые ощущения. |
| 6. Голод. Голод необходим на время обострения, как только симптомы стихают можно и даже нужно есть. Главное придерживаться правильной диеты. Последние научные исследования доказали, что длительное голодания после приступа панкреатита, может отрицательно сказаться на защитных функциях слизистой оболочки пищеварительного тракта, а это в свою очередь приводит к размножению патогенной микрофлоры и в дальнейшем может, приводит к осложнениям со стороны поджелудочной железы. |
В случае прогрессирования симптомов не медлите, обратитесь к специалисту или вызовите скорую помощь.
Что такое реактивный панкреатит?
Реактивный панкреатит - это острое воспаление поджелудочной железы, возникающее на фоне обострения хронических заболеваний пищеварительного тракта.
Наиболее частые причины: желчекаменная болезнь, дискинезия желчевыводящих путей, холецистит, хронический гепатит, цирроз печени, воспаление 12-перстной кишки, гастрит, язва желудка и 12-перстной кишки. Так же реактивный панкреатит может развиться после хирургических вмешательств, травмы, эндоскопического исследования (пример: ретроградная панкреатография).
Реактивный панкреатит является одной из форм острого панкреатита, поэтому симптомы заболевание те же. Диагностика и лечение так же особо не отличаются от основных принципов ведения больных с острым панкреатитом.
Почему после панкреатита развивается сахарный диабет?
Поджелудочная железа это орган, имеющий 2 основные функции:
1. Экзокринная (выработка и выделение пищеварительных ферментов);
2. Эндокринная (производство гормонов, инсулин, глюкагон и др.).
За производство гормонов в поджелудочной железе отвечают особые участки называемые островки Лангерганса, они занимают всего 1-2% от всей железы. В островках содержаться специфические бета-клеки, отвечающие за выработку инсулина. А инсулин это основной гормон, отвечающий за проникновение глюкозы (сахара) из крови в клетки. Если его нет, то весь сахар остается в крови, приводя к повреждению сосудов, нервов и органов, так проявляется диабет.
Панкреатит это воспаление поджелудочной железы, которое может, приводит к повреждению клеток отвечающих за выработку пищеварительных ферментов так и бета – клеток, ответственных за выработку инсулина. Диабет развивающийся после панкреатита называют панкреатогенным. Таким образом, диабет может классифицироваться на:
- Панкреатогенный диабет – вызванный заболеванием поджелудочной железы (низкий уровень инсулина в крови).
- Диабет I типа – вызванный аутоиммунным нарушением, когда клетки собственной иммунной защиты повреждают бета-клетки поджелудочной железы (низкий уровень инсулина в крови).
- Диабет II типа, вызванный метаболическими нарушениями, рецепторы клеток организма теряют чувствительность к инсулину (высокий уровень инсулина в крови).
Диабет может развиться как после острого панкреатита, если было повреждено большая часть ткани поджелудочной железы. Так и на фоне длительно прогрессирующего (5-10 лет) хронического панкреатита, при котором, происходит замещение функциональной ткани на нефункциональную (фиброзную, отложения кальция). Однако эта железа имеет высокую компенсаторную способность и нарушения её функции начинают проявляться только тогда, когда повреждено более 90% клеток.
Почему панкреатит часто сочетается с холециститом?
Основная причина кроится в анатомическом родстве поджелудочной железы и желчного пузыря. Две системы выведения пищеварительных ферментов соединяются в одну и открываются в полость кишечника. Общий желчный проток соединяется с общим поджелудочным протоком, образуя общий выводящий проток, который открывается в полость кишечника на уровне 12-перстной кишки. Такая тесная взаимосвязь объясняет частое сочетание патологий этих двух органов. Однако они связаны не только анатомически, но и функционально, выполняя единую функцию расщепления пищевого комка. Многие ферменты поджелудочной железы просто не активны без желчных компонентов. Пример: поджелудочный фермент липаза, который расщепляет жиры, просто не будет работать без воздействия желчи. Так же и функциональные возможности желчного пузыря не проявляются в полной мере без нормального функционирования поджелудочной железы. Например, выделения бикарбоната поджелудочной железой позволяет снизить кислотность в 12-перстной кишке, это необходимое условие для активации ферментов, как поджелудочной железы, так и нормально работы желчных кислот.
Главной причиной развития острого панкреатита по всему миру являются камни желчного пузыря, которые формируются на фоне длительного воспалительного процесса (хронический холецистит). Камень, попадая в общий проток, создает условия для повышения давления в протоках, поджелудочной железы, это приводит к тому, что поджелудочный сок со всеми его ферментами возвращается обратно в железу, где происходит их активация. Это приводит к повреждению тканей железы и развитию острого воспалительного процесса.
Тесная взаимосвязь двух органов как анатомически так и функционально, обуславливает и подход к лечению того или иного органа. Часто лечение бывает безрезультатным, только из-за того, что не берется во внимание их взаимосвязь. Нормальная работа одного органа не может состояться без нормальной работы другого, если они являются компонентами одной системы.
 Анатомия поджелудочной
Анатомия поджелудочной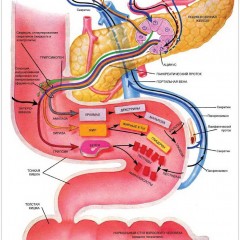
 1. Первичный панкреатит – заболевание начинается с поражения поджелудочной железы.
1. Первичный панкреатит – заболевание начинается с поражения поджелудочной железы. 1. Теория токсических метаболитов
1. Теория токсических метаболитов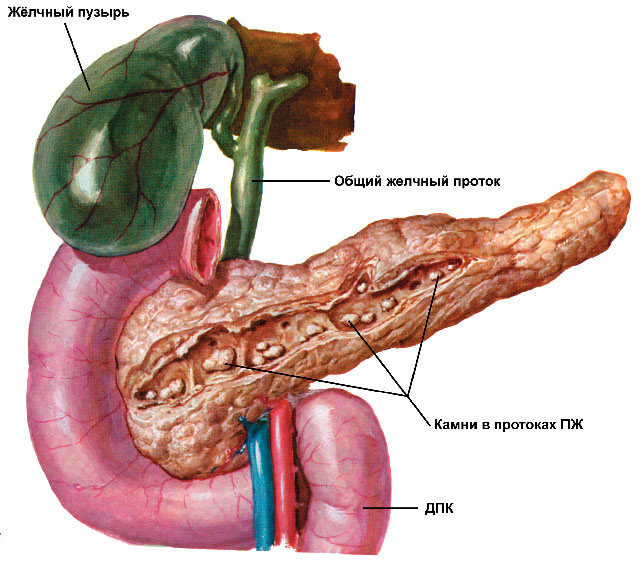 1. Боль
1. Боль Доктор сначала спросит вас о ваших жалобах. Особенно углублённо остановится на вопросах диеты (что больше всего любите кушать?). Доктор осведомиться о том было ли это заболевание до момента обращения за медицинской помощью и как долго.
Доктор сначала спросит вас о ваших жалобах. Особенно углублённо остановится на вопросах диеты (что больше всего любите кушать?). Доктор осведомиться о том было ли это заболевание до момента обращения за медицинской помощью и как долго.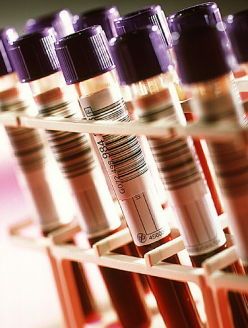 1. Общий анализ крови – незначительное повышение
1. Общий анализ крови – незначительное повышение  Рентгенография брюшной полости
Рентгенография брюшной полости 1. Нарушение оттока желчи – появляется при значительном увеличении головки поджелудочной железы. Как результат появляется механическая желтуха.
1. Нарушение оттока желчи – появляется при значительном увеличении головки поджелудочной железы. Как результат появляется механическая желтуха. Медицинские предписания
Медицинские предписания Питание в течении дня нужно разделить на 4-5 приёмов и небольшими порциями.
Питание в течении дня нужно разделить на 4-5 приёмов и небольшими порциями. 1. Обезболивающие
1. Обезболивающие