Содержание статьи:
Миеломная болезнь (плазмоцитома) – злокачественная опухоль костного мозга, состоящая из плазматических клеток, которые в результате мутации превратились в злокачественные миеломные клетки. В пораженных костях костный мозг может полностью состоять из таких атипичных клеток. Болезнь относится к парапротеинемическим лейкозам, которые часто называют «рак крови».
При миеломной болезни злокачественные клетки не выходят в кровь. Но они вырабатывают видоизмененные иммуноглобулины – парапротеины, которые поступают в кровяное русло. Эти белки откладываются в тканях в виде особого вещества – амилоида и нарушают работу органов (почек, сердца, суставов).
Проявления миеломной болезни: боли в костях, патологические переломы, тромбозы и кровотечения. Начальные стадии плазмоцитомы протекают бессимптомно и выявляются случайно: на рентгене или при значительном повышении белка в моче.
Локализация. Опухоль образуется преимущественно в плоских костях (череп, ребра, таз, лопатки) и в позвонках. Вокруг злокачественных клеток появляются полости с ровными краями. Это результат лизиса (растворения) костной ткани остеокластами – особыми клетками, которые отвечают за разрушение застаревших костных клеток.
Причины возникновения миеломной болезни окончательно не выяснены. Заболевание преимущественно обнаруживается у людей подвергшихся радиоактивному облучению.
Статистика. Миеломная болезнь – наиболее распространенное заболевание среди плазмоклеточных опухолей: 1% от всех онкологических заболеваний и 10% от онкологических болезней крови. Ежегодно миеломная болезнь обнаруживается у 3 человек на 100 тысяч населения. Статистика заболеваемости выше у людей с черным цветом кожи. Большинство заболевших – мужчины старше 60 лет. Люди до 40 лет болеют исключительно редко.![]() Плазмоциты или плазматические клетки – клетки, продуцирующие антитела для обеспечения иммунитета. По сути, это лейкоциты, образующиеся из В-лимфоцитов. Они обнаруживаются в красном костном мозге, лимфатических узлах, кишечнике, небных миндалинах.
Плазмоциты или плазматические клетки – клетки, продуцирующие антитела для обеспечения иммунитета. По сути, это лейкоциты, образующиеся из В-лимфоцитов. Они обнаруживаются в красном костном мозге, лимфатических узлах, кишечнике, небных миндалинах.
У здоровых людей плазмоциты составляют 5% от всех клеток костного мозга. Если их количество превысило 10%, то это уже говорит о развитии болезни.
Функции плазмоцитов – производство антител-иммуноглобулинов, обеспечивающих иммунитет в жидкостях (крови, лимфе, слюне). Плазмоциты являются одноклеточными железами, которые вырабатывают сотни иммуноглобулинов за секунду.
Как образуются плазмоциты? Этот процесс состоит из нескольких этапов:
![]() На одной из стадий созревания В-лимфоцитов происходит сбой и вместо плазмоцита образуется миеломная клетка, которая имеет злокачественные свойства. Все миеломные клетки происходят из одной мутировавшей клетки, которая многократно клонировалась. Скопление этих клеток называется плазмоцитомой. Такие опухоли могут образовываться внутри костей или мышц, они бывают единичные (солитарные) или множественные.
На одной из стадий созревания В-лимфоцитов происходит сбой и вместо плазмоцита образуется миеломная клетка, которая имеет злокачественные свойства. Все миеломные клетки происходят из одной мутировавшей клетки, которая многократно клонировалась. Скопление этих клеток называется плазмоцитомой. Такие опухоли могут образовываться внутри костей или мышц, они бывают единичные (солитарные) или множественные.
Злокачественная клетка образуется в костном мозге и прорастает в костную ткань. Там миеломные клетки активно делятся, их количество увеличиваются. Сами они обычно не выходят в кровь, но выделяют большое количество патологического иммуноглобулина парапротеина. Это патологический иммуноглобулин, который не принимает участия в иммунной защите, а откладывается в тканях и может быть обнаружен при анализе крови.
Попадая в костную ткань, миеломные клетки начинают взаимодействовать со своим окружением. Они активируют остеокласты, которые разрушают хрящи и костную ткань, образуя пустоты.
Миеломные клетки также выделяют особые белковые молекулы – цитокины. Эти вещества выполняют ряд функций:
Течение болезни медленное. С момента появления первых миеломных клеток до развития яркой клинической картины проходит 20-30 лет. Однако после появления первых симптомов болезни, в течение 2-х лет может привести к летальному исходу, если не будет назначено правильное лечение.
![]() Причины миеломной болезни до конца не выяснены. Среди врачей нет однозначного мнения, что провоцирует мутацию В-лимфоцита в миеломную клетку.
Причины миеломной болезни до конца не выяснены. Среди врачей нет однозначного мнения, что провоцирует мутацию В-лимфоцита в миеломную клетку.
У кого повышен риск развития миеломной болезни?
Пока злокачественных клеток не много, болезнь себя не проявляет. Но постепенно их количество увеличивается, и они заменяют нормальные клетки костного мозга. При этом в кровь поступает большое количество парапротеинов, которые негативно влияют на организм.
![]() Симптомы:
Симптомы:
![]() Для лечения миеломной болезни используется несколько методов:
Для лечения миеломной болезни используется несколько методов:
Монохимиотерапия – лечение одним химиотерапевтическим препаратом.
Химиотерапевтические препараты может назначать только врач-химиотерапевт, имеющий опыт в применении цитостатиков. Во время лечения необходим постоянный контроль за состоянием пациента и показателями периферической крови.
Полихимиотерапия – лечение миеломной болезни с помощью комплекса противоопухолевых средств.
В полихимиотерапии самыми эффективными признаны схемы VAD и VBMCP. На протяжении 6 месяцев после установки диагноза проводят 3 курса полихимиотерапии.
Схема VAD
Схема VBMCP
После достижения ремиссии в течение длительного периода назначают интерферон альфа 3 раза в неделю по 3 млн ЕД в для поддержания организма.
Химиотерапия угнетает кроветворение, поэтому периодически требуется трансфузия (вливание) эритроцитной, лейкоцитной или тромбоцитной массы.
Эффективность полихимиотерапии при миеломной болезни: у 41% больных удается достичь полного исчезновения симптомов (полная ремиссия). У 50% симптомы значительно уменьшились (частичная ремиссия).
К сожалению, у значительной части больных, даже после успешного лечения возникает рецидив. Это связано с тем, что в состав опухоли входят разнообразные клетки. Одни из них погибают во время курса химиотерапии, другие остаются и со временем дают начало новой опухоли. Обострение миеломной болезни лечат препаратами с большей активностью.
![]() Выздоровление при миеломной болезни случается редко. От единичной опухоли можно избавиться с помощью трех вариантов лечения:
Выздоровление при миеломной болезни случается редко. От единичной опухоли можно избавиться с помощью трех вариантов лечения:
Врачи индивидуально подбирают лечение, которое позволяет контролировать болезнь. Комплексное использование химиотерапии и стероидных гормонов позволяет добиться ремиссии сроком на 2-4 года. Есть случаи, когда пациенты живут до 10-ти лет.
Среди пожилых людей химиотерапия низкими дозами и дексаметазон обеспечивают 2-хлетнюю выживаемость у 90% больных. Без лечения продолжительность жизни таких больных не превышает 2-х лет.
При миеломной болезни злокачественные клетки не выходят в кровь. Но они вырабатывают видоизмененные иммуноглобулины – парапротеины, которые поступают в кровяное русло. Эти белки откладываются в тканях в виде особого вещества – амилоида и нарушают работу органов (почек, сердца, суставов).
Проявления миеломной болезни: боли в костях, патологические переломы, тромбозы и кровотечения. Начальные стадии плазмоцитомы протекают бессимптомно и выявляются случайно: на рентгене или при значительном повышении белка в моче.
Локализация. Опухоль образуется преимущественно в плоских костях (череп, ребра, таз, лопатки) и в позвонках. Вокруг злокачественных клеток появляются полости с ровными краями. Это результат лизиса (растворения) костной ткани остеокластами – особыми клетками, которые отвечают за разрушение застаревших костных клеток.
Причины возникновения миеломной болезни окончательно не выяснены. Заболевание преимущественно обнаруживается у людей подвергшихся радиоактивному облучению.
Статистика. Миеломная болезнь – наиболее распространенное заболевание среди плазмоклеточных опухолей: 1% от всех онкологических заболеваний и 10% от онкологических болезней крови. Ежегодно миеломная болезнь обнаруживается у 3 человек на 100 тысяч населения. Статистика заболеваемости выше у людей с черным цветом кожи. Большинство заболевших – мужчины старше 60 лет. Люди до 40 лет болеют исключительно редко.
Что такое плазмоциты?
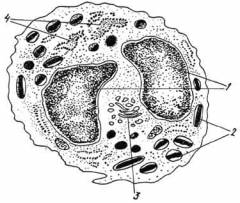 Плазмоциты или плазматические клетки – клетки, продуцирующие антитела для обеспечения иммунитета. По сути, это лейкоциты, образующиеся из В-лимфоцитов. Они обнаруживаются в красном костном мозге, лимфатических узлах, кишечнике, небных миндалинах.
Плазмоциты или плазматические клетки – клетки, продуцирующие антитела для обеспечения иммунитета. По сути, это лейкоциты, образующиеся из В-лимфоцитов. Они обнаруживаются в красном костном мозге, лимфатических узлах, кишечнике, небных миндалинах.У здоровых людей плазмоциты составляют 5% от всех клеток костного мозга. Если их количество превысило 10%, то это уже говорит о развитии болезни.
Функции плазмоцитов – производство антител-иммуноглобулинов, обеспечивающих иммунитет в жидкостях (крови, лимфе, слюне). Плазмоциты являются одноклеточными железами, которые вырабатывают сотни иммуноглобулинов за секунду.
Как образуются плазмоциты? Этот процесс состоит из нескольких этапов:
- Предшественники плазмоцитов – В-лимфоциты образуются из стволовых клеток в печени и костном мозге. Это происходит в эмбриональный период, до рождения ребенка.
- В-лимфоциты с током крови попадают в лимфатические узлы и селезенку, лимфоидную ткань кишечника, где происходит их созревание.
- Здесь В-лимфоцит «знакомится» с антигеном (частью бактерии или вируса). Посредниками в этом процессе становятся другие иммунные клетки: моноциты, макрофаги, гистиоциты и дендритные клетки. Впоследствии, В-лимфоцит будет вырабатывать иммуноглобулины для обезвреживания только одного антигена. Например, вируса гриппа.
- В-лимфоцит активируется – начинает выделять антитела. На этом этапе он превращается в иммунобласт.
- Иммунобласт активно делится – клонируется. Он образует множество идентичных клеток, способных выделять одинаковые антитела.
- В результате последней дифференцировки клонированные клетки превращаются в одинаковые плазмоциты или плазматические клетки. Они вырабатывают иммуноглобулины и с их помощью защищают организм от чужеродных антигенов (вирусов и бактерий).
Что такое миеломная болезнь?
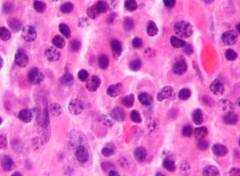 На одной из стадий созревания В-лимфоцитов происходит сбой и вместо плазмоцита образуется миеломная клетка, которая имеет злокачественные свойства. Все миеломные клетки происходят из одной мутировавшей клетки, которая многократно клонировалась. Скопление этих клеток называется плазмоцитомой. Такие опухоли могут образовываться внутри костей или мышц, они бывают единичные (солитарные) или множественные.
На одной из стадий созревания В-лимфоцитов происходит сбой и вместо плазмоцита образуется миеломная клетка, которая имеет злокачественные свойства. Все миеломные клетки происходят из одной мутировавшей клетки, которая многократно клонировалась. Скопление этих клеток называется плазмоцитомой. Такие опухоли могут образовываться внутри костей или мышц, они бывают единичные (солитарные) или множественные.Злокачественная клетка образуется в костном мозге и прорастает в костную ткань. Там миеломные клетки активно делятся, их количество увеличиваются. Сами они обычно не выходят в кровь, но выделяют большое количество патологического иммуноглобулина парапротеина. Это патологический иммуноглобулин, который не принимает участия в иммунной защите, а откладывается в тканях и может быть обнаружен при анализе крови.
Попадая в костную ткань, миеломные клетки начинают взаимодействовать со своим окружением. Они активируют остеокласты, которые разрушают хрящи и костную ткань, образуя пустоты.
Миеломные клетки также выделяют особые белковые молекулы – цитокины. Эти вещества выполняют ряд функций:
- Стимулируют рост миеломных клеток. Чем больше в организме миеломных клеток, тем быстрее появляются новые очаги болезни.
- Угнетают иммунитет, в задачи которого входит уничтожение опухолевых клеток. Результатом становятся частые бактериальные инфекции.
- Активизируют остеокласты, которые разрушают кости. Это приводит к боли в костях и патологическим переломам.
- Стимулируют рост фибробластов, секретирующих фиброген и эластин. Это повышает вязкость плазмы крови и вызывает появление синяков и кровотечений.
- Вызывают рост клеток печени – гепатоцитов. При этом нарушается образование протромбина и фибриногена, ведущее к снижению свертываемости крови.
- Нарушают белковый обмен (особенно при миеломе Бенс-Джонса), что провоцирует поражение почек.
Течение болезни медленное. С момента появления первых миеломных клеток до развития яркой клинической картины проходит 20-30 лет. Однако после появления первых симптомов болезни, в течение 2-х лет может привести к летальному исходу, если не будет назначено правильное лечение.
Причины миеломной болезни
У кого повышен риск развития миеломной болезни?
- Мужчины. Миеломная болезнь развивается, когда уровень мужских половых гормонов снижается с возрастом. Женщины болеют значительно реже.
- Возраст 50-70 лет. Люди младше 40 лет составляют лишь 1% больных. Это обясняется тем, что с возрастом иммунитет слабее выявляет и уничтожает раковые клетки.
- Генетическая предрасположенность. У 15% больных родственники также страдают от этой формы лейкоза. Такая особенность вызвана мутацией гена, который отвечает за созревание В-лимфоцитов.
- Ожирение нарушает обмен веществ, снижает иммунитет, что создает условия для появления злокачественных клеток.
- Радиоактивное облучение (ликвидаторы аварии на ЧАЭС, люди прошедшие лучевую терапию) и длительное воздействие токсинов (асбест, мышьяк, никотин). Эти факторы повышают вероятность мутации в процессе формирования плазмоцита. В результате он превращается в миеломную клетку, которая дает начало опухоли.
Симптомы миеломной болезни
При плазмоцитоме в первую очередь страдают кости, почки и иммунная система. Симптомы миеломной болезни зависят от стадии развития опухоли. У 10% больных клетки не вырабатывают парапротеины и болезнь протекает бессимптомно.Пока злокачественных клеток не много, болезнь себя не проявляет. Но постепенно их количество увеличивается, и они заменяют нормальные клетки костного мозга. При этом в кровь поступает большое количество парапротеинов, которые негативно влияют на организм.
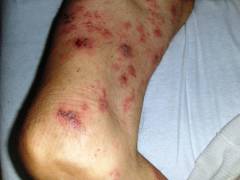 Симптомы:
Симптомы:- Боли в костях. Под воздействием миеломных клеток в кости образуются полости. Костная ткань богата болевыми рецепторами, при их раздражении развивается ноющая боль. Она становится сильной и острой при повреждении надкостницы.
- Боли в сердце, суставах, мышечных сухожильях связаны с отложением в них патологических белков. Эти вещества нарушают функционирование органов и раздражают чувствительные рецепторы.
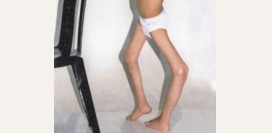
- Патологические переломы. Под воздействием злокачественных клеток в кости образуются пустоты. Развивается остеопороз, кость становится хрупкой и ломается даже при незначительной нагрузке. Чаще всего происходят переломы бедренных костей, ребер и позвонков.
- Снижение иммунитета. Нарушается функция костного мозга: он вырабатывает недостаточно лейкоцитов, что приводит к угнетению защитных сил организма. Количество нормальных иммуноглобулинов в крови уменьшается. Часто возникают бактериальные инфекции: отит, ангина, бронхит. Болезни затяжные и плохо поддаются лечению.
- Гиперкальциемия. Из разрушенной костной ткани большое количество кальция попадает в кровь. Это сопровождается запорами, болью в животе, тошнотой, выделением большого количества мочи, эмоциональными расстройствами, слабостью, заторможенностью.
- Нарушение функции почек – миеломная нефропатия вызвана тем, что кальций откладывается в почечных протоках в виде камней. Также почки страдают от нарушения белкового обмена. Парапротеины (белки, вырабатываемые раковыми клетками) поступают через почечный фильтр, и откладывается в канальцах нефронов. При этом почка сморщивается (нефросклероз). Кроме того нарушается отток мочи из почек. Жидкость застаивается в почечных чашечках и лоханках, при этом атрофируется паренхима органа. При миеломной нефропатии отеки отсутствуют, артериальное давление не повышено.
- Анемия, преимущественно нормохромная – цветовой показатель (соотношение гемоглобина к количеству эритроцитов) остается в норме 0,8 -1,05. При повреждении костного мозга снижается выработка эритроцитов. При этом пропорционально уменьшается концентрация гемоглобина в крови. Поскольку гемоглобин отвечает за транспортировку кислорода, то при анемии клетки ощущают кислородное голодание. Это проявляется быстрой утомляемостью, снижением концентрации внимания. При нагрузке возникает одышка, сердцебиение, головная боль, бледность кожи.
- Нарушения свертываемости крови. Повышается вязкость плазмы. Это приводит к спонтанному склеиванию эритроцитов в виде монетных столбиков, что может вызвать образование тромбов. Снижение уровня тромбоцитов (тромбоцитопения) приводит к спонтанным кровотечениям: носовым и десенным. Если повреждаются мелкие капилляры, то кровь выходит под кожу – образуются синяки и кровоподтеки.
Диагностика миеломной болезни
- Сбор анамнеза. Врач анализирует, как давно появились боли в костях, онеменеие, утомляемость, слабость, кровотечения, кровоизлияния. Учитывается наличие хронических заболеваний и вредных привычек. На основе результатов лабораторных и инструментальных исследований ставиться диагноз, определяется форма и стадия миеломной болезни, назначается лечение.
- Осмотр. Выявляет внешние признаки миеломной болезни:
- опухоли на разных участках тела, преимущественно на костях и мышцах.
- кровоизлияния, возникшие в результате нарушения свертываемости крови.
- бледность кожных покровов – признак анемии.
- учащенный пульс – попытка сердца компенсировать недостаток гемоглобина ускоренной работой.
- Общий анализ крови. Лабораторное исследование, которое позволяет оценить общее состояние системы кроветворения, функции крови и наличие различных заболеваний. Забор крови осуществляется утром натощак. Для исследования берут 1 мл крови из пальца или из вены. Врач-лаборант изучает каплю крови под микроскопом, существуют автоматические анализаторы.
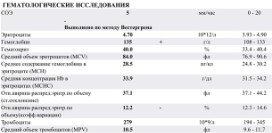
О миеломной болезни свидетельствуют такие показатели:- повышение СОЭ – свыше 60-70 мм/час
- снижено количество эритроцитов – мужчины менее 4 10^12 клеток/л, женщины менее 3,7 10^12 клеток/л.
- снижено количество ретикулоцитов – менее 0,88% (из 100% эритроцитов)
- снижено количество тромбоцитов – менее 180 10^9 клеток/л.
- снижено количество лейкоцитов – менее 4 10^9 клеток/л.
- снижен уровень нейтрофилов – менее 1500 в 1 мкл (менее 55% от всех лейкоцитов)
- повышен уровень моноцитов – свыше 0,7 10^9 (более 8% от всех лейкоцитов)
- гемоглобин снижен – менее 100 г/л
- в крови могут обнаружиться 1-2 плазматические клетки.
Из-за угнетения кроветворной функции костного мозга уменьшается количество кровяных клеток (эритроцитов, тромбоцитов, лейкоцитов). Общее количество белка увеличивается за счет парапротеинов. Высокий уровень СОЭ свидетельствует о наличии злокачественной патологии. - Биохимический анализ крови позволяет оценить работу отдельных органов и систем по наличию того или иного вещества в крови.
Кровь забирается в утренние часы натощак, до приема лекарств и других исследований (рентгена, МРТ). Кровь берут из вены. В лаборатории в пробирки с кровью добавляют химические реагенты, которые вступают в реакцию с определяемыми веществами. Миеломную болезнь подтверждают:- увеличение общего белка – свыше 90-100 г/л
- альбумин снижен мене 38 г/л
- уровень кальция повышен – свыше 2,75 ммоль/литр.
- мочевая кислота повышена – мужчины свыше 416,5 мкмоль/л, женщины свыше 339,2 мкмоль/л
- креатинин повышен – мужчины свыше 115 мкмоль/л, женщины свыше 97 мкмоль/л
- уровень мочевины повышен – более 6,4 ммоль/л
Выявленные отклонения свидетельствуют о повышении белка в крови за счет патологических парапротеинов, выделяемых миеломными клетками. Высокие уровни мочевой кислоты и креатинина указывают на поражение почек. -
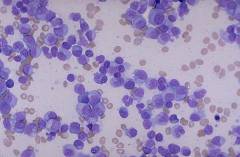
![]() Миелограмма (трепанобиопсия) – изучение особенностей строения клеток костного мозга. С помощью специального прибора – трепана или иглы И. А. Кассирского делают пункцию (прокол) грудины или подвздошной кости. Извлекают образец клеток костного мозга. Из полученной паренхимы готовят мазок и под микроскопом изучают качественный и количественный состав клеток, их типы, соотношение, степень созревания.
Миелограмма (трепанобиопсия) – изучение особенностей строения клеток костного мозга. С помощью специального прибора – трепана или иглы И. А. Кассирского делают пункцию (прокол) грудины или подвздошной кости. Извлекают образец клеток костного мозга. Из полученной паренхимы готовят мазок и под микроскопом изучают качественный и количественный состав клеток, их типы, соотношение, степень созревания.
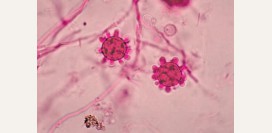
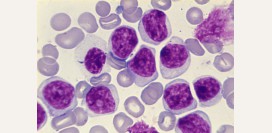
Результаты при миеломной болезни:- большое количество плазматических клеток – свыше 12%. Это указывает, на их аномальное деление и вероятность онкологических изменений.
- обнаруживаются клетки с большим количеством цитоплазмы, которая интенсивно окрашивается. В цитоплазме могут содержаться вакуоли. В ядерном хроматине заметен характерный рисунок, напоминающий колесо. Данные клетки не типичны для костного мозга здорового человека.
- угнетение нормального кроветворения
- большое количество незрелых нетипичных клеток
Изменения свидетельствуют, что нарушена нормальная работа костного мозга. Его функциональные клетки заменены злокачественными плазматическими клетками.
- Лабораторные маркеры миеломной болезни
Для исследования берут кровь из вены в утренние часы. В ряде случаев может быть использована моча. В сыворотке крови обнаруживаются парапротеины, выделяемые миеломными клетками. В крови здоровых людей этих измененных иммуноглобулинов не обнаруживается.
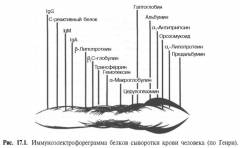
![]() Парапротеины обнаруживаются с помощью иммуноэлектрофореза. Кровь добавляют в гель на основе агара. К противоположным участкам предметного стекла подсоединяют анод и катод, после чего проводят электрофорез. Под воздействием электрического поля антигены (белки плазмы крови и парапротеины) перемещаются и располагаются на стекле в виде характерных дуг - узкой полосы моноклонового белка. Для лучшей визуализации и повышения чувствительности в гель добавляют краситель и сыворотку с антигенами.
Парапротеины обнаруживаются с помощью иммуноэлектрофореза. Кровь добавляют в гель на основе агара. К противоположным участкам предметного стекла подсоединяют анод и катод, после чего проводят электрофорез. Под воздействием электрического поля антигены (белки плазмы крови и парапротеины) перемещаются и располагаются на стекле в виде характерных дуг - узкой полосы моноклонового белка. Для лучшей визуализации и повышения чувствительности в гель добавляют краситель и сыворотку с антигенами.
В зависимости от варианта миеломы выявляют:- парапротеин класса IgG
- парапротеин класса IgА
- парапротеин класса IgD
- парапротеин класса IgЕ
- бета-2 микроглобулин
Данный анализ считается самым чувствительным и точным исследованием для определения миеломной болезни. - Общий анализ мочи – лабораторное исследование мочи, в ходе которого определяют физико-химические характеристики мочи и под микроскопом изучают ее осадок. Для исследования необходимо собрать среднюю порцию утренней мочи. Это делают после обмывания половых органов. В течение 1-2 часов мочу требуется доставить в лабораторию, иначе в ней размножаться бактерии и результаты анализа будут искаженными.
При миеломной болезни в моче обнаруживается:- повышение относительной плотности – в моче содержится большое количество молекул (в основном белка)
- наличие эритроцитов
- повышено содержание белка (протеинурия)
- присутствуют цилиндры в моче
- белок Бенс-Джонса (фрагменты парапротеина) – свыше 12 г/сут (выпадает в осадок при нагревании)
Изменения в моче свидетельствуют о поражении почек парапротеинами и нарушении белкового обмена в организме.
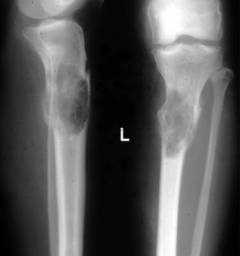
- Рентгенография костей метод рентгенологического исследования костей. Цель выявить участки поражения костей и подтвердить диагноз «миеломная болезнь». Для того чтобы получить полное представление о степени поражения делают снимки с передней и боковой проекции.
Изменения на рентгене при миеломной болезни:
- признаки очагового или диффузного остеопороза (снижение плотности костной ткани)
- «дырявый череп» – круглые очаги разрушения в черепе
- плечевые кости – отверстия в виде сот или «мыльных пузырей»
- ребра и лопатки имеют отверстия, «изъеденные молью» или «сделанные пробойником»
- позвонки сдавливаются и укорачиваются. Они приобретают вид «рыбьих позвонков»
При рентгенографии запрещено использование контрастных веществ. Так как йод, входящий в их состав, образует нерастворимый комплекс с белками выделяемыми миеломными клетками. Это вещество сильно повреждает почки. - Спиральная компьютерная томография (СКТ) – исследование, основанное на серии рентгеновских снимков, сделанных с разных ракурсов. На их основе компьютер составляет послойные «срезы» человеческого тела.
- очаги разрушения кости
- опухоли мягких тканей
- деформация костей и позвонков
- ущемление спинного мозга в результате разрушения позвонков
Томография помогает выявить все очаги поражения костей и оценить распространенность миеломной болезни.
Лечение миеломной болезни
 Для лечения миеломной болезни используется несколько методов:
Для лечения миеломной болезни используется несколько методов:- химиотерапия – лечение с помощью токсинов, пагубно действующих на миеломные клетки
- трансплантация костного мозга или стволовых клеток
- лучевая терапия – лечение единичных плазмоцитом с помощью ионизирующего облучения
- хирургическое лечение – удаление поврежденной кости при единичных плазмоцитомах
Лечение миеломной болезни химиотерапией
Химиотерапия является основным методом лечения единичных и множественных плазмоцитом.Монохимиотерапия – лечение одним химиотерапевтическим препаратом.
| Представители | Механизм лечебного действия | Способ применения |
| Мелфалан Эффективность при назначении составляет 50%. | Углеродные соединения встраиваются в молекулу ДНК миеломных клеток. Это приводит к перекрестному связыванию двух цепочек ДНК и злокачественные клетки прекращают размножаться. | По 0,15 – 0,2 мг на килограмм массы тела в течение 4-х дней. Интервал между курсами лечения 4 недели. Препарат принимают внутрь или внутривенно. |
| Циклофосфамид (циклофосфан) Эфективность при монотерапии приближается к 50% | Действующее вещество встраивается в ДНК злокачественной клетки и заменяет собой одно из звеньев молекулы. При этом нарушается процесс деления клеток. Вызывает гибель миеломных клеток. | Внутрь по 50–200 мг на протяжении 2-3 недель. Внутримышечно по 200–400 мг. Инъекции делают 2-3 раза в неделю. Курс 3-4 недели. Внутривенно по 600 мг на 1 кв. м поверхности тела. Курс лечения одна инъекция в 2 недели. Необходимо 3 дозы. |
| Леналидомид Эффективен у 60% больных. Повышает выживаемость до 42 месяцев. | Повышает иммунную защиту против злокачественных клеток – активирует Т-киллеры. Препятствует образованию новых кровяных сосудов (капилляров) питающих опухоли. | Капсулу 25 мг проглатывать, не разжевывая, запивая достаточным количеством жидкости. Употребляют ежедневно в одно и то же время после еды. Курс лечения 3 недели, перерыв 7 дней. Перед повторным курсом необходима коррекция дозы. Ее пошагово снижают: 25, 15, 10, 5 мг. Препарат принимают совместно с дексаметазоном ( по 40 мг 1 раз в день) |
Химиотерапевтические препараты может назначать только врач-химиотерапевт, имеющий опыт в применении цитостатиков. Во время лечения необходим постоянный контроль за состоянием пациента и показателями периферической крови.
Полихимиотерапия – лечение миеломной болезни с помощью комплекса противоопухолевых средств.
В полихимиотерапии самыми эффективными признаны схемы VAD и VBMCP. На протяжении 6 месяцев после установки диагноза проводят 3 курса полихимиотерапии.
Схема VAD
| Препараты | Механизм лечебного действия | Способ применения |
| Винкристин | Препарат блокирует белок, необходимый для постройки внутриклеточного скелета (микротрубочек) миеломных клеток. Останавливает деление клеток. | По 0,4 мг/день 1-4 дня. Препарат вводят постоянно внутривенно на протяжении суток. |
| Адриамицин (доксорубицин) | Подавляет рост и размножение клеток. При его применении образуются свободные радикалы. Они воздействуют на мембраны клеток, угнетают синтез нуклеиновых кислот (ДНК) несущих наследственную информацию. | Вводят внутривенно из расчета 9 мг/м² поверхности тела в день. Курс лечения 1-4 дня в виде постоянной капельницы. |
| Дексаметазон | Назначается в качестве профилактики побочных эффектов при химиотерапии. | Принимают внутрь или внутривенно по 40 мг/день. Дни 1-4, 9-12, 17-20. |
Схема VBMCP
| Препараты | Механизм лечебного действия | Способ применения |
| Кармустин | Угнетает обменные процессы в клетке, нарушает энергообеспечение и деление злокачественных клеток. | Вводится внутривенно капельно в первый день лечения. Дозу подбирают индивидуально из расчета 100-200 мг/м2 поверхности тела. Следующая доза через 6 недель (по результатам анализа крови). |
| Винкристин | Блокирует митотическое деление клеток. | Препарат вводят внутривенно капельно по 1,4 мг/м² поверхности тела. Водят в первый день лечения. |
| Циклофосфамид | Оказывает токсическое действие на злокачественные клетки, обладает противоопухолевым эффектом. Нарушают целостность цепочек ДНК и размножение миеломных клеток. | Назначают индивидуально. Примерная дозировка по 400 мг/м² внутривенно в 1-й день лечения. |
| Мелфалан | Останавливает синтез белка, необходимого для размножения миеломных клеток. Разрушает их молекулы ДНК. | Применяют внутрь по 8 мг/м². Дни лечения с 1-го по 7-й. |
| Преднизолон | Кортикостероиды применяют для уменьшения побочного действия химиопрепаратов и профилактики гиперкальцемии. | Применяют внутрь по 40 мг/м² в дни с 1-го по 7-й. |
После достижения ремиссии в течение длительного периода назначают интерферон альфа 3 раза в неделю по 3 млн ЕД в для поддержания организма.
Химиотерапия угнетает кроветворение, поэтому периодически требуется трансфузия (вливание) эритроцитной, лейкоцитной или тромбоцитной массы.
Эффективность полихимиотерапии при миеломной болезни: у 41% больных удается достичь полного исчезновения симптомов (полная ремиссия). У 50% симптомы значительно уменьшились (частичная ремиссия).
К сожалению, у значительной части больных, даже после успешного лечения возникает рецидив. Это связано с тем, что в состав опухоли входят разнообразные клетки. Одни из них погибают во время курса химиотерапии, другие остаются и со временем дают начало новой опухоли. Обострение миеломной болезни лечат препаратами с большей активностью.
Устранение симптомов миеломной болезни
- Обезболивание
Обезболивание при миеломной болезни проводится трехступенчато:
I ступень – нестероидные противовоспалительные препараты (спазган, седалгин, индометацин, ибупрофен) используют для лечения слабой боли.
Препарат Механизм действия Способ применения Спазган Оказывает обезболивающее, спазмолитическое и жаропонижающее действие. Препарат блокирует окончания парасимпатических нервных волокон, обеспечивая устранение спазмов и обезболивание. Назначают при болях в костях и внутренних органах. По 1 таблетке 2 раза в день независимо от приема пищи. Седалгин Обезболивающее средней силы с успокаивающим эффектом. Рекомендовано при сдавливании нервного корешка и боли по ходу спинномозгового нерва. По 1-2 таблетки 2-3 раза в день. Индометацин Блокирует синтез простагландинов, веществ ответственных за появление боли.
Один из сильнейших нестероидных обезболивающих препаратов.Принимают внутрь по 25 мг 2-3 раза в день после еды. При необходимости доза может быть увеличена до 150 мг в сутки. Ибупрофен Замедляет синтез простагландинов и фермента циклооксигеназы, чем ослабляет воспаление и боль. Эффективен при болях в костях и суставах. В таблетках по 0,2 г 3-4 раза в день. Для профилактики раздражения слизистой оболочки желудка, рекомендовано принимать после еды.
II ступень – слабые опиоиды, они же наркотические анальгетики (кодеин, трамундин, трамадол, дигидрокодеин, просидол). Для усиления обезболивающего эффекта используют совместно с нестероидными противовоспалительными препаратами (парацетамол, диклофенак, кеторолак). Назначают при нарастании болевого синдрома.
Препарат Механизм действия Способ применения Кодеин Оказывают болеутоляющий эффект. Выделяемый из препаратов морфин связывается с опиодными рецепторами центральной нервной системы и блокирует прохождение болевых импульсов По 0,015 г 4 раза в день. Максимальная суточная доза 0,06-0,09 г. Трамадол По 0, 05 – 0,1 г 3-4 раза в день. Суточная доза не должна превышать 0,4 г. Дигидрокодеин По 0,06 – 0,12 г. Действие препарата длится до 12 часов, принимают 2 - 3 раза в день. Просидол Активирует обезболивающую систему на разных уровнях ЦНС. Изменяет восприятие боли на эмоциональном уровне. Таблетки для рассасывания под языком по 0,01–0,02 г. Максимальная доза 0,05–0,25 г в сутки.
Внимание! При длительном применении вызывают привыкание и наркотическую зависимость.
III ступень – опиоиды сильного действия (морфин, омнопон, бупренорфин, налоксон, дюрагезик) предпочтительнее для лечения выраженной боли.
Препарат Механизм действия Способ применения Морфин Подавляет сильную боль. Вещество блокирует прохождение болевых импульсов через рецепторы нервной системы. Оказывает успокаивающее действие. По 0,01 г 4-5 раз в сутки. Омнопон Связываются с опиодными рецепторами нервной системы и подавляют чувствительность к боли. По 0,02–0,04 г 3-4 раза в день. Суточная доза не должна превышать 0,12 г. Бупренорфин По 0,2-0,4 мг. Эффективен в меньших концентрациях, чем морфин. Суточная доза не должна превышать 1,2-1,6 мг. Налоксон Вытесняет химические вещества, которые связываются с болевым рецептором. Связывается с опиатными рецепторами и блокирует их работу. Принимают по 0,4 мг не более 2-х раз в день.
Строго соблюдайте дозировку и рекомендации врача. Это снижает риск развития побочных эффектов и зависимости.
![]() Процедуры для обезболивания при миеломной болезни
Процедуры для обезболивания при миеломной болезни - Магнитотурботрон. Лечение магнитным полем низкой частоты оказывает положительное воздействие на организм:
- вызывает противовоспалительный и обезболивающий эффект
- замедляет митотическое деление злокачественных миеломных клеток
- повышает иммунитет и активирует естественную противоопухолевую защиту
- уменьшает побочные эффекты химиотерапии.
Продолжительность 10-15 минут. Курс 10 сеансов. Желательно повторять лечение 2 раза в год. - Электросон. Воздействие на структуры мозга импульсными токами низкой или звуковой частоты (1-130 Гц), прямоугольной формы, малого напряжения и силы. Раздражение рефлекторных зон на коже век и затылка, а также непосредственное влияние тока на мозг вызывает:
- дремоту и сонливость
- снижает чувствительность к боли
- оказывает успокаивающее действие
Длительность процедуры 30-90 минут. Курс лечения 10-15 сеансов.
- Магнитотурботрон. Лечение магнитным полем низкой частоты оказывает положительное воздействие на организм:
- Нарушение обмена кальция
Для нормализации состава крови необходимо употреблять 3-4 литра жидкости в сутки. При этом излишки кальция вымываются из организма с мочой. Ее количество должно составлять 3-4 литра в сутки. 2 раза в сутки определяют количество электролитов, чтобы поддерживать в норме ионы калия и магния.
Препарат Механизм действия Способ применения Ибандронат натрия (Ибандроновая кислота) Подавляет разрушение кости, уменьшает концентрацию кальция в крови. Предотвращает появление метастазов в кости. Назначают короткими курсами. Вводят внутривенно по 2-4 мг в сутки. Кальцитонин Регулирует обмен кальция в костной ткани. Подавляет разрушение костей, способствует выведению кальция с мочой. Вводят подкожно или внутримышечно 6–12 ч по 4–8 МЕ/кг.
Курс 2-4 недели. После чего дозу уменьшают и продолжают лечение 6 недель.Преднизолон Пульс-терапия высокими дозами для подавления воспалительных реакций. Тормозит активность В-лимфоцитов и миеломных клеток. 40 мг/м² принимают внутрь.
Курс 5-7 дней.Витамин D (эргокальциферол) Для профилактики остеопороза и разрушения кости. 300-500 ME в сутки в течение 45 дней. Андрогены: метандростенолон Нормализует обмен белков и укрепляет костную ткань в сочетании с витамином D. Принимают внутрь по 0,005-0,01 г в день перед едой. Курс до 6 недель. - Лечение почечной недостаточности при миеломной болезни
Повреждение большого числа нефронов приводит к нарушению функции почек. В основе лечения почечной недостаточности лежит борьба с основным заболеванием. Цель: уменьшить количество миеломных клеток и их парапротеинов, которые откладываются в почках. Также назначают препараты, поддерживающие почки, и средства для выведения токсинов.
Препарат Механизм действия Способ применения Хофитол Увеличивает выделение мочевины с мочой, способствует очищению крови. 5-10 мл препарата вводят внутривенно или внутримышечно. 12 инъекций на курс. Ретаболил Анаболический препарат назначают для снижения уровня азота в крови. С его помощью азот из мочевины используется в организме для синтеза белка. Внутримышечно вводят по 1 мл 1 раз в неделю. Курс 2-3 недели. Натрия цитрат Применяют для борьбы с нарушением кислотно-щелочного баланса и повышенной кислотностью крови. Одновременно снижается количество кальция в крови. Принимают в таблетках по 1,5-2 г 3 раза в день после еды. Суточная доза не должна превышать 4-8 г. Празозин Периферический вазодилататор снижает артериальное давление, повышает почечный кровоток и улучшает клубочковую фильтрацию Первую дозу принимают на ночь, лежа в постели. Возможно сильное снижение давления вплоть до обморочного состояния. В дальнейшем по 0.5-1 мг 2-3 раза в день Каптоприл Ингибитор АПФ снижает сопротивление сосудов, расширяет их просвет. Нормализует внутриклубочковое кровообращение в почках. Способствует их нормальной работе и скорейшему выведению кальция. По 0.25-0.5 мг/кг 2 раза в день натощак. Можно под язык. Клубочковые диуретики (мочегонные) не рекомендуются при лечении миеломной болезни.
Питьевой режим – около 3-х литров в день. Количество выделяемой мочи должно быть в пределах 2-2,5 литра.
Если нет отеков, то нет необходимости ограничивать потребление соли. Это может привести к нарушению электролитного баланса (слабости, потере аппетита, обезвоживанию).
Рекомендована диета с низким содержанием белка до 40-60 г в сутки. Ограничивают потребление мяса, рыбы, яиц.
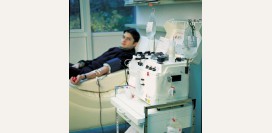
При высоком уровне мочевины в крови рекомендован гемодиализ – очищение крови вне организма с помощью аппарата «искусственная почка».
Прогноз при миеломной болезни?
 Выздоровление при миеломной болезни случается редко. От единичной опухоли можно избавиться с помощью трех вариантов лечения:
Выздоровление при миеломной болезни случается редко. От единичной опухоли можно избавиться с помощью трех вариантов лечения:- Пересадка костного мозга
- Удаление поврежденной кости
- Трансплантация гемопоэтических стволовых клеток совместно с химиотерапией мелфаланом. Метод довольно токсичен и связан с высокой смертностью (5-10%).
- болезнь выявлена на ранних стадиях
- пациент не имеет тяжелых сопутствующих заболеваний
- хорошая чувствительность к лечению цитостатическими средствами
- организм хорошо переносит лечение и не возникло тяжелых побочных эффектов
Врачи индивидуально подбирают лечение, которое позволяет контролировать болезнь. Комплексное использование химиотерапии и стероидных гормонов позволяет добиться ремиссии сроком на 2-4 года. Есть случаи, когда пациенты живут до 10-ти лет.
Среди пожилых людей химиотерапия низкими дозами и дексаметазон обеспечивают 2-хлетнюю выживаемость у 90% больных. Без лечения продолжительность жизни таких больных не превышает 2-х лет.