Содержание статьи:
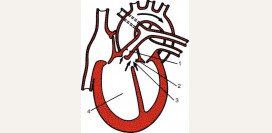
Артериальный проток – это короткий сосуд длиной 4-12 мм и диаметром 2-10 мм, который соединяет аорту и легочную артерию. Он жизненно необходим ребенку до рождения. Пока малыш находится в матке, легкие еще не работают, и в них помещается совсем небольшое количество крови. Чтобы избежать перегрузки легочных сосудов и правой половины сердца, лишняя кровь переливается из легочной артерии в аорту через артериальный проток.
После рождения легкие расправляются, и им требуется вся кровь из правого желудочка. Поэтому организм вырабатывает специальное вещество – брадикинин, которое заставляет сжиматься мышечные стенки артериального протока. Обычно это происходит на протяжении первых суток после родов. Постепенно в протоке разрастается соединительная ткань, и он превращается в связку. Этот процесс может продлиться до трех месяцев.
Но иногда заращение не происходит и между аортой и легочной артерией остается соединение – открытый артериальный проток (ОАП). Давление крови в аорте в несколько раз выше, чем в сосудах легких. Поэтому кровь из нее переливается в легочную артерию и присоединяется к объему, который вытолкнул правый желудочек. В этом случае в легких циркулирует большой объем крови и сердцу становится труднее его перекачивать. Если размер артериального протока не большой, то организм привыкает к такой нагрузке. Но сердце в этом случае работает интенсивнее и быстрее изнашивается. Поэтому считается, что без лечения люди с таким пороком сердца могут прожить до 40 лет.
![]() Открытый артериальный (боталлов) проток у детей относится к врожденным порокам сердца. Эта патология считается достаточно мягкой. В большинстве случаев не вызывает у новорожденных и малышей более старшего возраста серьезных проблем со здоровьем.
Открытый артериальный (боталлов) проток у детей относится к врожденным порокам сердца. Эта патология считается достаточно мягкой. В большинстве случаев не вызывает у новорожденных и малышей более старшего возраста серьезных проблем со здоровьем.
У одного ребенка на каждые 2000 новорожденных есть этот дефект. А у недоношенных детей такой диагноз ставится почти каждому второму. Проявления болезни и тактика лечения зависят от размера протока.
![]() Самочувствие
Самочувствие
Открытый артериальный проток у детей врачи относят к «белым» порокам. Это означает, что в момент рождения кожа ребенка бледная и не имеет синюшного оттенка. При таких пороках венозная кровь с малым количеством кислорода не попадает в левую половину сердца и аорту, а значит органы ребенка не испытывают недостатка в кислороде. Поэтому в большинстве случаев у доношенных детей самочувствие нормальное.
Размер артериального протока, при котором появляются симптомы болезни у новорожденных:
![]()
![]() Электрокардиограмма. Исследование электрических токов, которые возникают в сердце и заставляют его сокращаться. Эти разряды улавливают чувствительные датчики аппарата, которые крепятся на грудную клетку. Потом электрические потенциалы записываются в виде кривой, зубцы которой отражают распространение возбуждения в сердце. Изменения при открытом артериальном протоке:
Электрокардиограмма. Исследование электрических токов, которые возникают в сердце и заставляют его сокращаться. Эти разряды улавливают чувствительные датчики аппарата, которые крепятся на грудную клетку. Потом электрические потенциалы записываются в виде кривой, зубцы которой отражают распространение возбуждения в сердце. Изменения при открытом артериальном протоке:
Эхокардиография (УЗИ сердца). Диагностический аппарат создает ультразвуковую волну, которая проходит внутрь тела и с разной частотой отражается от разных органов или поглощается ими. Датчик преобразует «ультразвуковое эхо» в подвижное изображение на экране монитора. Это дает возможность рассмотреть:
Ангиография. Диагностическая процедура, при которой через отверстие в катетере вводят контрастное вещество. Оно распространяется по сосудам с током крови и его хорошо видно на рентгене. При подозрении на открытый боталлов проток, кровь в левом желудочке окрашивают «контрастом» и она уходит в аорту. Если артериальный проток открыт, то через него окрашенная кровь попадает в легочную артерию и в сосуды легких. Уже через минуту рентген определит наличие этого вещества в легких.
Спиральная компьютерная томография с 3D реконструкцией изображения. Этот метод соединяет в себе свойства рентгеновского излучения и возможности компьютера. После того, как организм сканируется рентгеновскими лучами с разных сторон, компьютер создает трехмерное изображение исследуемого участка тела со всеми мельчайшими деталями:
Ингибиторы циклоксигеназы: Индометацин, Нурофен.
Эти противовоспалительные нестероидные препараты блокируют действие веществ, мешающих естественному закрытию протока. В результате происходит спазм гладкомышечной стенки артериального протока, и он закрывается.
![]() Разработана схема введения индометацина внутривенно:
Разработана схема введения индометацина внутривенно:
Эти препараты ускоряют образование и выведение мочи, тем самым помогают уменьшить объем крови, которая циркулирует в организме. Это снимает отеки и облегчает работу сердцу. Дозируют препараты исходя из соотношения 1-4 мг/кг в сутки.
Сердечные гликозиды: Изоланид, Целанид
Улучшают работу сердца, помогая ему сокращаться интенсивнее и мощнее. Эти средства снижают нагрузку на сердечную мышцу и дают ей возможность отдохнуть, удлиняя периоды расслабления (диастолы). На первом этапе для насыщения организма принимают по 0,02—0,04 мг/кг в сутки. С четвертого дня дозу уменьшают в 5-6 раз.
Обычно проводят два курса медикаментозного лечения. Если они не дали результата и проток не закрылся, то в этом случае назначают операцию.
Показания к проведению операции
Противопоказания для проведения операции
Примерно в 0,1% случаев через несколько лет аортальный проток может открыться опять. Повторная операция связана с определенным риском из-за образования спаек.
Виды операций
![]()
Лечение открытого артериального протока
Самое эффективное лечение открытого артериального протока – операция, во время которой врач перекрывает ток крови из аорты в легочную артерию.
В каком возрасте лучше делать операцию?
Оптимальный возраст для устранения дефекта среднего размера (4-9 мм) 3-5 лет.
При широком протоке (больше 9 мм) или при протоке больше 1,5 мм у недоношенного ребенка операцию делают через несколько дней после рождения.
В том случае, когда открытый артериальный проток проявился после полового созревания, то операцию могут провести в любом возрасте.
Открытая операция по закрытию ОАП
Кардиохирург делает разрез между ребер и закрывает проток.
![]() Показания к проведению операции
Показания к проведению операции
Эндоваскулярное закрытие артериального протока
![]() В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.
В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.
Показания к проведению операции
Из операционной вас переведут в палату реанимации, возможно, потребуется подключение к специальным аппаратам, которые будут следить за пульсом, давлением, ритмом сердца и поддерживать ваш организм. Для бесперебойного дыхания в рот вставляют специальную дыхательную трубку, из-за нее вы не сможете говорить.
Современные средства для наркоза исключают проблемы при пробуждении. Чтобы боль в груди вас не беспокоила, выпишут обезболивающие препараты, которые препятствуют воспалению раны.
Первый день вам придется соблюдать строгий постельный режим. Это означает, что вставать нельзя. Но уже через сутки вас переведут в палату интенсивной терапии и разрешат передвигаться по палате.
До заживления шва вам потребуется ежедневно ходить на перевязку. Через сутки из раны удалят дренаж и посоветуют носить специальный корсет, который не даст шву разойтись.
Первые 3-4 дня может незначительно подниматься температура – так организм реагирует на операцию. Ничего страшного, но лучше сообщить об этом врачу.
Делайте дыхательную гимнастику с толчкообразным выходом каждый час и занимайтесь лечебной физкультурой: разминайте кисти рук. Лежа в постели сгибайте ноги в коленях, не отрывая стопы от кровати. Отводите руки в плечевом суставе, не поднимая с постели.
Вам придется пробыть в больнице 5-7 дней. Когда врач убедится, что ваше состояние стабильно улучшается, то вас выпишут домой. Первое время ваши возможности будут несколько ограничены, поэтому необходимо, чтобы рядом был кто-нибудь, кто будет помогать вам по хозяйству.
Перед выпиской вам расскажут, как обрабатывать швы. Их нужно один раз в сутки смазывать зеленкой или настойкой календулы. В дальнейшем врач порекомендует вам мазь для предотвращения образования рубцов: Контрактубекс.
Принять душ можно будет после того, как рана заживет. Шов достаточно вымыть теплой мыльной водой, а потом осторожно просушить мягким полотенцем.
Физические нагрузки наращивайте постепенно. Начинайте с прогулок на короткие дистанции – 100-200 метров. Каждый день немного увеличивайте нагрузки. Через 2-3 недели вы почти полностью восстановитесь.
На третий день можно принимать твердую пищу. От жирного копченого и жареного пока придется воздержаться. В течение недели расширяйте рацион и переходите к привычной пище.
Первые две недели важно избегать запоров. Поэтому употребляйте больше овощей и фруктов в любом виде, кисломолочных продуктов, сухофруктов.
Чтобы быстрее восстановить силы после операции вам понадобится много белка (мясо животных и птицы, рыба и морепродукты) и витамины, которых много в свежих фруктах. Если нет возможности обеспечить потребности организма с едой, то врач посоветует вам дополнительно принимать комплекс витаминов.
Чтобы сохранить здоровье сердца и сосудов придется соблюдать некоторые ограничения. Откажитесь от маргарина и животных жиров, кондитерских изделий, сдобы и старайтесь не переедать.
Если операцию сделали ребенку, то родителям необходимо помнить несколько правил:
![]()
![]() Восстановление после хирургического лечения открытого артериального протока проходит намного легче и быстрее, по сравнению с другими операциями на сердце. Уже через полгода ваш малыш ничем не будет отличаться от остальных детей, и вы навсегда забудет о днях, проведенных в больнице.
Восстановление после хирургического лечения открытого артериального протока проходит намного легче и быстрее, по сравнению с другими операциями на сердце. Уже через полгода ваш малыш ничем не будет отличаться от остальных детей, и вы навсегда забудет о днях, проведенных в больнице.
После рождения легкие расправляются, и им требуется вся кровь из правого желудочка. Поэтому организм вырабатывает специальное вещество – брадикинин, которое заставляет сжиматься мышечные стенки артериального протока. Обычно это происходит на протяжении первых суток после родов. Постепенно в протоке разрастается соединительная ткань, и он превращается в связку. Этот процесс может продлиться до трех месяцев.
Но иногда заращение не происходит и между аортой и легочной артерией остается соединение – открытый артериальный проток (ОАП). Давление крови в аорте в несколько раз выше, чем в сосудах легких. Поэтому кровь из нее переливается в легочную артерию и присоединяется к объему, который вытолкнул правый желудочек. В этом случае в легких циркулирует большой объем крови и сердцу становится труднее его перекачивать. Если размер артериального протока не большой, то организм привыкает к такой нагрузке. Но сердце в этом случае работает интенсивнее и быстрее изнашивается. Поэтому считается, что без лечения люди с таким пороком сердца могут прожить до 40 лет.
Открытый артериальный проток у детей
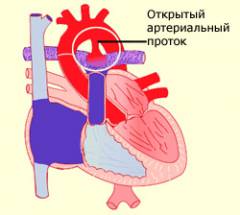 Открытый артериальный (боталлов) проток у детей относится к врожденным порокам сердца. Эта патология считается достаточно мягкой. В большинстве случаев не вызывает у новорожденных и малышей более старшего возраста серьезных проблем со здоровьем.
Открытый артериальный (боталлов) проток у детей относится к врожденным порокам сердца. Эта патология считается достаточно мягкой. В большинстве случаев не вызывает у новорожденных и малышей более старшего возраста серьезных проблем со здоровьем.У одного ребенка на каждые 2000 новорожденных есть этот дефект. А у недоношенных детей такой диагноз ставится почти каждому второму. Проявления болезни и тактика лечения зависят от размера протока.
Врожденные причины
- ребенок родился недоношенным, сроком до 37 недель, чем меньше срок и ниже вес младенца, тем выше риск развития ОАП;
- ребенок во время беременности и несколько минут после рождения испытывал кислородное голодание (гипоксию);
- во время беременности мать переболела краснухой и у ребенка развилась врожденная краснуха;
- ребенок родился с синдромом Дауна, синдром Эдвардса или другими хромосомными заболеваниями;
- употребление матерью алкоголя, гормональных или снотворных препаратов или других токсических веществ в период беременности;
- недоразвитие мышечного слоя, который должен обеспечить сжатие и закрытие артериального протока;
- высокий уровень биологически активных веществ – простагландинов, которые мешают стенкам протока сократиться.
Симптомы и внешние признаки
 Самочувствие
СамочувствиеОткрытый артериальный проток у детей врачи относят к «белым» порокам. Это означает, что в момент рождения кожа ребенка бледная и не имеет синюшного оттенка. При таких пороках венозная кровь с малым количеством кислорода не попадает в левую половину сердца и аорту, а значит органы ребенка не испытывают недостатка в кислороде. Поэтому в большинстве случаев у доношенных детей самочувствие нормальное.
Размер артериального протока, при котором появляются симптомы болезни у новорожденных:
- Доношенные дети – размер протока почти равен диаметру аорты, более 9 мм;
- Недоношенные дети – размер протока более 1,5 мм.
Самочувствие ребенка
- частый пульс больше 150 ударов в минуту;
- одышка, учащенное дыхание;
- ребенок быстро устает и не может нормально сосать грудь;
- нарушения дыхания, ребенок нуждается в искусственной вентиляции легких;
- спит мало, часто просыпается и плачет;
- задержка в физическом развитии;
- плохая прибавка в весе;
- ранние пневмонии, которые плохо поддаются лечению;
- дети постарше отказываются от активных игр.
Объективные симптомы
У недоношенных и детей со средними и крупными дефектами проявляются такие симптомы ОАП: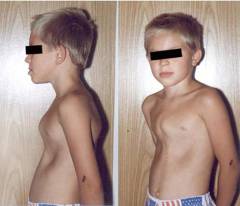
- сердце сильно увеличено и занимает почти всю грудную клетку, это выявляется при простукивании;
- при прослушивании слышны сильные и частые сокращения сердца. Таким образом сердце пытается увеличить объем крови, поступающий к органам, ведь часть его уходит обратно в легкие;
- хорошо заметна пульсация в крупных сосудах, результат повышенного давления крови в артериях после сильного сокращения желудочков;
- с помощью стетоскопа выслушивается шум в сердце, который возникает при прохождении крови из аорты в легочную артерию через боталлов проток;
- кожа бледная из-за рефлекторного спазма мелких сосудов;
- с возрастом на груди появляется возвышение – «грудной горб».
Диагностика
- Электрокардиограмма – в большинстве случаев без изменений. Признаки перегрузки правой половины сердца появляются после того, как сосуды легких сжимаются в ответ на переполнение кровью. Сердцу становится трудно перекачивать по ним кровь и его камеры растягиваются.
- Рентген грудной клетки показывает изменения связанные с переполнением легочных сосудов кровью и нагрузкой на правое предсердие и желудочек:
- увеличение правой половины сердца;
- выбухание легочной артерии;
- расширение крупных сосудов легких.
- Ангиография разновидность рентгенологического исследования, при которой в сосуды вводят контрастное вещество, чтобы изучить направление тока крови:
- «закрашенная» кровь из левой половины сердца через проток попадает в легочную артерию;
- наполнение легочного ствола кровью с контрастным веществом.
- Фонокардиография – графическая запись звуков сердца.
- выявляет специфический шум, который принято называть «машинным».
- выявляет специфический шум, который принято называть «машинным».
- Эхокардиография или УЗИ сердца позволяет:
- увидеть наличие открытого артериального протока;
- установить диаметр отверстия;
- вычислить количество и направление крови, проходящей через него (при использовании допплерографии).
- Катеризация сердца (зондирование или короногорамма) выявляет:
- повышение давления в правом желудочке;
- насыщение крови кислородом в правых отделах сердца и в легочной артерии;
- иногда можно ввести катетер из легочной артерии в аорту.
- Компьютерная томография при ОАП определяет:
- открытый проток;
- его размеры и особенности расположения.
 Электрокардиограмма. Исследование электрических токов, которые возникают в сердце и заставляют его сокращаться. Эти разряды улавливают чувствительные датчики аппарата, которые крепятся на грудную клетку. Потом электрические потенциалы записываются в виде кривой, зубцы которой отражают распространение возбуждения в сердце. Изменения при открытом артериальном протоке:
Электрокардиограмма. Исследование электрических токов, которые возникают в сердце и заставляют его сокращаться. Эти разряды улавливают чувствительные датчики аппарата, которые крепятся на грудную клетку. Потом электрические потенциалы записываются в виде кривой, зубцы которой отражают распространение возбуждения в сердце. Изменения при открытом артериальном протоке:- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца, развивается после значительного повышения давления в сосудах легких.
- расширены крупные сосуды легких. Это связано с застоем в них больших количеств крови;
- увеличение границ сердца;
- увеличение легочного ствола, в который вливается дополнительный объем крови из аорты;
- в тяжелых случаях видны признаки отека легких.
- непрерывный «механический» шум, который слышен и во время сокращения, и при расслаблении сердца.
- открытый артериальный проток;
- диаметр отверстия в нем;
- состояние и толщину сердечной мышцы;
- ток крови, который забрасывается из аорты в легочную артерию (доплеровское исследование).
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- если отверстие в протоке достаточно большое, то можно ввести зонд из легочной артерии в аорту.
Ангиография. Диагностическая процедура, при которой через отверстие в катетере вводят контрастное вещество. Оно распространяется по сосудам с током крови и его хорошо видно на рентгене. При подозрении на открытый боталлов проток, кровь в левом желудочке окрашивают «контрастом» и она уходит в аорту. Если артериальный проток открыт, то через него окрашенная кровь попадает в легочную артерию и в сосуды легких. Уже через минуту рентген определит наличие этого вещества в легких.
Спиральная компьютерная томография с 3D реконструкцией изображения. Этот метод соединяет в себе свойства рентгеновского излучения и возможности компьютера. После того, как организм сканируется рентгеновскими лучами с разных сторон, компьютер создает трехмерное изображение исследуемого участка тела со всеми мельчайшими деталями:
- открытый артериальный проток;
- его длина, ширина;
- наличие сужений в разных его частях;
- строение и состояние сосудов, по которым планируется ввести зонд;
- особенности движения крови через боталлов проток.
Лечение
Медикаментозное лечение
Медикаментозное лечение открытого артериального протока направлено на то, чтобы блокировать выработку простагландинов, которые мешают закрыться этому сосуду. Помочь в этом могут мочегонные средства и нестероидные противовоспалительные препараты. В первые дни после рождения шанс на успешное лечение значительно выше.Ингибиторы циклоксигеназы: Индометацин, Нурофен.
Эти противовоспалительные нестероидные препараты блокируют действие веществ, мешающих естественному закрытию протока. В результате происходит спазм гладкомышечной стенки артериального протока, и он закрывается.
 Разработана схема введения индометацина внутривенно:
Разработана схема введения индометацина внутривенно:- первые двое суток: начальная доза 200 мкг/кг, потом 2 дозы по 100 мкг/кг каждые 12 часов.
- 2-7 сутки: начальная доза 200 мкг/кг, потом 2 дозы по 200 мкг/кг с интервалом в сутки.
- 7-9 сутки: начальная доза 200 мкг/кг, потом 2 дозы по 250 мкг/кг с интервалом в сутки.
Эти препараты ускоряют образование и выведение мочи, тем самым помогают уменьшить объем крови, которая циркулирует в организме. Это снимает отеки и облегчает работу сердцу. Дозируют препараты исходя из соотношения 1-4 мг/кг в сутки.
Сердечные гликозиды: Изоланид, Целанид
Улучшают работу сердца, помогая ему сокращаться интенсивнее и мощнее. Эти средства снижают нагрузку на сердечную мышцу и дают ей возможность отдохнуть, удлиняя периоды расслабления (диастолы). На первом этапе для насыщения организма принимают по 0,02—0,04 мг/кг в сутки. С четвертого дня дозу уменьшают в 5-6 раз.
Обычно проводят два курса медикаментозного лечения. Если они не дали результата и проток не закрылся, то в этом случае назначают операцию.
Хирургическое лечение ОАП
Операция – самый надежный метод лечения открытого артериального протока у детей и взрослых.Показания к проведению операции
- Медикаментозное лечение не помогло закрыть проток.
- Заброс крови из аорты в легочную артерию.
- Появились признаки застоя крови и повышения давления в сосудах легких.
- Длительные бронхиты и пневмонии, которые плохо поддаются лечению.
- Нарушения работы сердца – сердечная недостаточность.
Противопоказания для проведения операции
- Заброс крови из легочной артерии в аорту, что говорит о тяжелых изменениях в легких, которые не удастся исправить с помощью операции.
- Тяжелые заболевания печени и почек.
- Полностью устраняется причина нарушения кровообращения,
- Сразу после операции становится легче дышать и постепенно восстанавливается работа легких.
- Очень маленький процент смертности и осложнений после операции 0,3-3%.
Примерно в 0,1% случаев через несколько лет аортальный проток может открыться опять. Повторная операция связана с определенным риском из-за образования спаек.
Виды операций
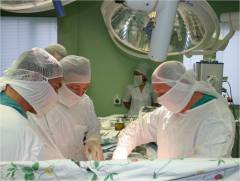
- Эндоваскулярное закрытие артериального протока – малотравматичная операция, не требующая вскрытия грудной клетки. Врач через крупный сосуд ставит в артериальный проток специальное устройство – окклюдер, которое перекрывает ход крови.
- Открытая операция. Врач делает относительно небольшой разрез на грудной клетке и перекрывает дефект. В результате операции прекращается ток крови, а в самом протоке постепенно откладывается соединительная ткань и он зарастает.
- ушитие артериального протока;
- перевязывание протока толстой шелковой нитью;
- пережатие протока специальной клипсой.
Самое эффективное лечение открытого артериального протока – операция, во время которой врач перекрывает ток крови из аорты в легочную артерию.
В каком возрасте лучше делать операцию?
Оптимальный возраст для устранения дефекта среднего размера (4-9 мм) 3-5 лет.
При широком протоке (больше 9 мм) или при протоке больше 1,5 мм у недоношенного ребенка операцию делают через несколько дней после рождения.
В том случае, когда открытый артериальный проток проявился после полового созревания, то операцию могут провести в любом возрасте.
Открытая операция по закрытию ОАП
Кардиохирург делает разрез между ребер и закрывает проток.
 Показания к проведению операции
Показания к проведению операции- Размер протока у доношенных детей больше 9 мм, у недоношенных больше 1,5 мм.
- Заброс крови из аорты в легочную артерию.
- Зависимость новорожденного от аппарата искусственной вентиляции легких, когда ребенок не может дышать самостоятельно.
- Ранние затяжные пневмонии, плохо поддающиеся лечению.
- Проток остается открытым после двух курсов лечения нестероидными противовоспалительными препаратами (Индометацин).
- Признаки нарушения работы легких и сердца из-за заброса дополнительного объема крови в легочные сосуды.
- Выраженная сердечная недостаточность – сердце не справляется с перекачиванием крови по организму, внутренние органы страдают от недостатка питательных веществ и кислорода. Симптомы: перебои в работе сердца, посинение кожи и слизистых оболочек, отек легких, нарушение работы почек, увеличение печени, отеки конечностей, скопление жидкости в животе.
- Высокая легочная гипертензия – склерозирование мелких легочных сосудов и альвеол, пузырьков в которых происходит обогащение крови кислородом. Давление в сосудах легких поднимается выше 70 мм рт. ст и это приводит к тому, что кровь забрасывается уже из легочной артерии в аорту.
- Тяжелые сопутствующие заболевания, которые могут стать причиной смерти во время и после операции.
- врачи имеют большой опыт в проведении подобных операций, что гарантирует хороший результат;
- хирург может устранить дефект любого диаметра;
- операция может проводиться при любой ширине сосудов, что особенно важно, когда ребенок родился раньше срока.
- примерно в одном проценте случаев артериальный проток открывается повторно;
- операция является физической травмой и для реабилитации необходимо 2-6 недель;
- во время и после операции могут возникнуть осложнения связанные с кровотечением или воспалением раны.
- Подготовка к операции:
- анализ крови на группу и резус фактор, на свертываемость;
- анализ крови на СПИД и сифилис;
- общий анализ крови;
- общий анализ мочи;
- анализ кала на яйца глистов;
- рентген грудной клетки;
- УЗИ сердца.
- Консультация с врачами. Перед операцией вы обязательно встретитесь с хирургом и анестезиологом, которые расскажут вам о ходе операции и развеют ваши страхи. У вас уточнят, есть ли аллергия на лекарства, чтобы правильно выбрать препарат для наркоза.
- В ночь накануне операции советуют принять снотворное, чтобы хорошо отдохнуть.
- Перед операцией врач внутривенно вводит препараты для общего наркоза. Через несколько минут наступает глубокий медикаментозный сон.
- Кардиохирург делает небольшой разрез между ребер, через который получает доступ к сердцу и аорте. При этой операции нет необходимости подключать аппарат искусственного кровообращения, так как сердце самостоятельно перекачивает кровь по телу.
- Врач устраняет дефект наиболее приемлемым способом:
- перевязывает толстой шелковой ниткой;
- пережимает проток специальным зажимом (клипсой);
- перерезает артериальный проток и после этого ушивает оба его конца.
- Врач накладывает шов на рану, оставляет резиновую трубочку для отведения жидкости. Потом накладывают повязку.
Эндоваскулярное закрытие артериального протока
 В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.
В последнее время большинство операций выполняются через крупные сосуды в верхней части бедра.- Если диаметр протока меньше 3,5 мм, то используют спираль «Gianturco»;
- Если диаметр протока больше то используют окклюдер «Amplatzer».
- Открытый артериальный проток любого размера.
- Заброс крови из аорты в легочную артерию.
- Неэффективность медикаментозного лечения.
- Заброс крови из легочной артерии в аорту.
- Необратимые изменения в легких и сердце.
- Сужение сосудов, по которым должен пройти катетер.
- Сепсис и воспаление сердечной мышцы (миокардит).
- не требует вскрытия грудной клетки;
- быстрое восстановление после процедуры 10-14 дней;
- минимальный риск развития осложнений.
- не проводится, если есть воспалительный процесс или тромбы в сердце;
- не эффективно если проток расположен не типично;
- не улучшит состояние, если давление в сосудах легких настолько высокое, что начался заброс крови из легочной артерии в аорту (третья степень легочной гипертензии);
- диаметр бедерной артерии должен быть больше 2 мм.
- За несколько дней до процедуры потребуется сделать УЗИ сердца кардиограмму и сдать анализы, чтобы удостовериться, что нет никакого воспалительного процесса, который может вызвать осложнения.
- Консультация с кардиохирургом и анестезиологом. Врачи ответят на ваши вопросы, уточнят состояние вашего здоровья и реакцию на медикаменты.
- Взрослых оперируют под местным наркозом – обезболивают место введения зонда. Детям делают общий наркоз.
- Процедуру проводят в рентгенологическом кабинете. С помощью оборудования врач видит, как продвигается катетер и как проходит операция.
- Хирург дезинфицирует кожу в верхней части бедра и делает небольшой разрез на артерии и вводит в него катетер. С его помощью к артериальному протоку доставляют специальное устройство, которое перекрывает просвет, и не пропускает кровь в аорту.
- После установки «заглушки» через катетер водят контрастное вещество, которое попадает в кровеносные сосуды. Считается, что операция выполнена успешно, если на рентгене видно, что оно не переходит из аорты в легочный ствол.
- Врач извлекает катетер и накладывает шов на стенку артерии и на кожу. После этого человека отвезут в палату.
- В первые сутки нельзя садится и сгибать ноги, чтобы в артерии не образовывался тромб. Но потом восстановление пойдет быстро и через 3-5 дней можно будет вернуться домой.
Реабилитация после открытой операции при ОАП
Из операционной вас переведут в палату реанимации, возможно, потребуется подключение к специальным аппаратам, которые будут следить за пульсом, давлением, ритмом сердца и поддерживать ваш организм. Для бесперебойного дыхания в рот вставляют специальную дыхательную трубку, из-за нее вы не сможете говорить.
Современные средства для наркоза исключают проблемы при пробуждении. Чтобы боль в груди вас не беспокоила, выпишут обезболивающие препараты, которые препятствуют воспалению раны.
Первый день вам придется соблюдать строгий постельный режим. Это означает, что вставать нельзя. Но уже через сутки вас переведут в палату интенсивной терапии и разрешат передвигаться по палате.
До заживления шва вам потребуется ежедневно ходить на перевязку. Через сутки из раны удалят дренаж и посоветуют носить специальный корсет, который не даст шву разойтись.
Первые 3-4 дня может незначительно подниматься температура – так организм реагирует на операцию. Ничего страшного, но лучше сообщить об этом врачу.
Делайте дыхательную гимнастику с толчкообразным выходом каждый час и занимайтесь лечебной физкультурой: разминайте кисти рук. Лежа в постели сгибайте ноги в коленях, не отрывая стопы от кровати. Отводите руки в плечевом суставе, не поднимая с постели.
Вам придется пробыть в больнице 5-7 дней. Когда врач убедится, что ваше состояние стабильно улучшается, то вас выпишут домой. Первое время ваши возможности будут несколько ограничены, поэтому необходимо, чтобы рядом был кто-нибудь, кто будет помогать вам по хозяйству.
Перед выпиской вам расскажут, как обрабатывать швы. Их нужно один раз в сутки смазывать зеленкой или настойкой календулы. В дальнейшем врач порекомендует вам мазь для предотвращения образования рубцов: Контрактубекс.
Принять душ можно будет после того, как рана заживет. Шов достаточно вымыть теплой мыльной водой, а потом осторожно просушить мягким полотенцем.
Физические нагрузки наращивайте постепенно. Начинайте с прогулок на короткие дистанции – 100-200 метров. Каждый день немного увеличивайте нагрузки. Через 2-3 недели вы почти полностью восстановитесь.
Питание после операции
Первые два дня пища должна быть жидкой: бульоны, кисели, соки с мякотью, йогурты, супы пюре.На третий день можно принимать твердую пищу. От жирного копченого и жареного пока придется воздержаться. В течение недели расширяйте рацион и переходите к привычной пище.
Первые две недели важно избегать запоров. Поэтому употребляйте больше овощей и фруктов в любом виде, кисломолочных продуктов, сухофруктов.
Чтобы быстрее восстановить силы после операции вам понадобится много белка (мясо животных и птицы, рыба и морепродукты) и витамины, которых много в свежих фруктах. Если нет возможности обеспечить потребности организма с едой, то врач посоветует вам дополнительно принимать комплекс витаминов.
Чтобы сохранить здоровье сердца и сосудов придется соблюдать некоторые ограничения. Откажитесь от маргарина и животных жиров, кондитерских изделий, сдобы и старайтесь не переедать.
Если операцию сделали ребенку, то родителям необходимо помнить несколько правил:

- не поднимайте ребенка под мышки и не подтягивайте за руки;
- первые две недели избегайте физических нагрузок, старайтесь, чтобы ребенок меньше плакал;
- если ребенок маленький, то чаще носите его на руках;
- если малыш много времени проводит в кроватке, то переворачивайте его с боку на бок раз в час;
- научите ребенка пускать мыльные пузыри или надувать пляжный мяч, чтобы улучшить работу легких;
- несколько раз в день проделывайте дыхательные упражнения: выдох через губы сложенные трубочкой, выдох через соломинку в воду;
- первые полгода избегайте опасных ситуаций, которые могут закончиться травмой грудной клетки;
- поле выписки делайте поглаживающий массаж на здоровых участках тела для улучшения кровообращения.
 Восстановление после хирургического лечения открытого артериального протока проходит намного легче и быстрее, по сравнению с другими операциями на сердце. Уже через полгода ваш малыш ничем не будет отличаться от остальных детей, и вы навсегда забудет о днях, проведенных в больнице.
Восстановление после хирургического лечения открытого артериального протока проходит намного легче и быстрее, по сравнению с другими операциями на сердце. Уже через полгода ваш малыш ничем не будет отличаться от остальных детей, и вы навсегда забудет о днях, проведенных в больнице. Открытый артериальный проток
Аортальный стеноз
Дефект межжелудочковой перегородки
Дефект межпредсердной перегородки
Аортальный клапан и его пороки
Пороки сердца