Содержание статьи:
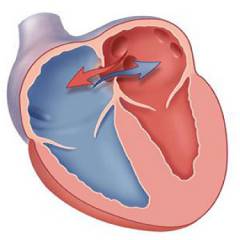
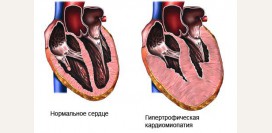
Дефект межпредсердной перегородки – это врожденный порок сердца, при котором в перегородке, разделяющей правое и левое предсердие, есть отверстие. Из-за разницы давлений кровь из левого предсердия переливается в правое. Это приводит к увеличению нагрузки на правый желудочек и повышению давления в легочных сосудах.
Примерно 600 новорожденных на миллион рождаются с этой особенностью, что составляет 7-12% от всех врожденных пороков сердца. Эта патология может сочетаться с другими пороками сердца или возникать самостоятельно.
Если заболевание не лечить, то с годами сердечная мышца истощается, появляются нарушения ритма, повышается риск образования тромба. Этот сгусток крови может стать причиной инфаркта или инсульта. Поэтому без лечения срок жизни людей с дефектом межпредсердной перегородки составляет 40-50 лет.
Эти причины могут вызвать 3 вида дефектов межпредсердной перегородки:![]() Дефект межпредсердной перегородки ДМП у новорожденных в большинстве случаев не вызывает серьезных нарушений и заметных симптомов. Единственный признак болезни – синеватый оттенок кожи в момент рождения. У новорожденных детей толщина стенок предсердий и давление в них почти одинаковые, поэтому артериальная кровь и венозная не смешиваются и нагрузка на желудочки не возрастает.
Дефект межпредсердной перегородки ДМП у новорожденных в большинстве случаев не вызывает серьезных нарушений и заметных симптомов. Единственный признак болезни – синеватый оттенок кожи в момент рождения. У новорожденных детей толщина стенок предсердий и давление в них почти одинаковые, поэтому артериальная кровь и венозная не смешиваются и нагрузка на желудочки не возрастает.
У малышей первого месяца порок проявляется только побледнением и синеватым оттенком кожи вокруг рта, который появляется при плаче или беспокойстве.
Первые симптомы появляются на 3-4 месяце или к концу года. Самочувствие ребенка ухудшается, появляются:
Объективные симптомы, которые обнаруживает врач при осмотре ребенка:
Чаще всего эти признаки болезни появляются не у новорожденного, а у малыша дошкольного возраста.
![]() Рентгеновский снимок фиксирует:
Рентгеновский снимок фиксирует:
![]() Ангиокардиография позволяет определить переливается ли кровь в правое предсердие через отверстие в межпредсердной перегородке. Для этого кровь в левом предсердии окрашивают контрастным веществом во время катетеризации сердца. Если на рентгеновском снимке видно, что вещество попало в сосуды легких, то это доказывает наличие дефекта в перегородке.
Ангиокардиография позволяет определить переливается ли кровь в правое предсердие через отверстие в межпредсердной перегородке. Для этого кровь в левом предсердии окрашивают контрастным веществом во время катетеризации сердца. Если на рентгеновском снимке видно, что вещество попало в сосуды легких, то это доказывает наличие дефекта в перегородке.
Первые годы жизни болезнь может совсем себя не проявлять, поэтому у новорожденных врач может не обнаружить никаких ее признаков. Часто диагноз ставится после того, как ребенку сделали УЗИ сердца по другому поводу.
Примерно 600 новорожденных на миллион рождаются с этой особенностью, что составляет 7-12% от всех врожденных пороков сердца. Эта патология может сочетаться с другими пороками сердца или возникать самостоятельно.
Если заболевание не лечить, то с годами сердечная мышца истощается, появляются нарушения ритма, повышается риск образования тромба. Этот сгусток крови может стать причиной инфаркта или инсульта. Поэтому без лечения срок жизни людей с дефектом межпредсердной перегородки составляет 40-50 лет.
Дефект межпредсердной перегородки у новорожденных
Причины
Врожденный дефект межпредсердной перегородки появляется у ребенка, когда он находится в матке. Способствуют этому такие факторы:- наследственная предрасположенность;
- прием препаратов содержащих литий, прогестерон, третиноин;
- перенесенные во время беременности болезни: краснуха, эпидемический паротит, вирус Коксаки;
- сахарный диабет у матери;
- алкоголизм матери приводит к тому, что 50% детей рождаются с пороками сердца.
Эти причины могут вызвать 3 вида дефектов межпредсердной перегородки:
- Открытое овальное окно(ООО). У всех детей в период внутриутробного развития есть отверстие между предсердиями – овальное окно. Оно необходимо ребенку до тех пор, пока его легкие не дышат самостоятельно. После рождения это отверстие закрывается специальным клапаном, который через несколько месяцев плотно прирастает к межпредсердной перегородке. Но в некоторых случаях клапан слишком маленький, чтобы закрыть овальное окно полностью. Иногда створка нормального размера, но она по каким-то причинам не прирастает к перегородке. В спокойном состоянии эта «дверца» закрыта, но если возникает физическая или эмоциональная нагрузка, давление в предсердьях возрастает и створка открывается. Тогда кровь из левого желудочка переливается в правый.
- Дефект в нижней части перегородки - первичный. Отверстие находится в нижней части перегородки над клапанами, которые соединяют предсердия с желудочками. Иногда порок захватывает и сами клапаны, и их створки становятся слишком маленькими, чтобы выполнять свои функции.
- Дефект в верхней части перегородки - вторичный. Соединяют между собой верхние отделы предсердий. Обычно они связаны с аномалиями верхней полой вены.
Симптомы и внешние признаки
 Дефект межпредсердной перегородки ДМП у новорожденных в большинстве случаев не вызывает серьезных нарушений и заметных симптомов. Единственный признак болезни – синеватый оттенок кожи в момент рождения. У новорожденных детей толщина стенок предсердий и давление в них почти одинаковые, поэтому артериальная кровь и венозная не смешиваются и нагрузка на желудочки не возрастает.
Дефект межпредсердной перегородки ДМП у новорожденных в большинстве случаев не вызывает серьезных нарушений и заметных симптомов. Единственный признак болезни – синеватый оттенок кожи в момент рождения. У новорожденных детей толщина стенок предсердий и давление в них почти одинаковые, поэтому артериальная кровь и венозная не смешиваются и нагрузка на желудочки не возрастает.У малышей первого месяца порок проявляется только побледнением и синеватым оттенком кожи вокруг рта, который появляется при плаче или беспокойстве.
Первые симптомы появляются на 3-4 месяце или к концу года. Самочувствие ребенка ухудшается, появляются:
- одышка;
- быстрая утомляемость;
- ребенок слабо сосет грудь;
- малыш вялый и отказывается от игр;
- ухудшается аппетит;
- сердцебиение при физической нагрузке, плаче;
- после активных игр появляется одышка и чувство нехватки воздуха;
- отставание в физическом развитии;
- ребенок часто болеет затяжными бронхитами и пневмониями.
Объективные симптомы, которые обнаруживает врач при осмотре ребенка:
- ребенок худой и слабо развит физически;
- кожа бледная;
- правая половина сердца может быть увеличена, это определяют с простукивая пальцами по грудной клетке;
- на левой половине грудной клетки появляется выпячивание из-за увеличения сердца – сердечный горб;
- в левой половине груди заметна пульсация, ее врач может прощупать ладонью;
- в сердце слышны шумы, которые вызываются завихрениями крови при прохождении суженых клапанов.
Инструментальные исследования
Электрокардиография Кардиограмма выявляет перегрузку правого предсердия и желудочка.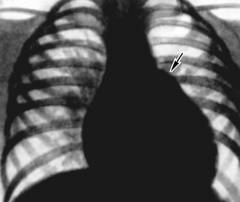 Рентгеновский снимок фиксирует:
Рентгеновский снимок фиксирует: - увеличение правых отделов сердца;
- застой крови в легких, который проявляется в расширении крупных артерий;
- сужение мелких сосудов – они на снимке не видны.
- отверстие в межпредсердной перегородке;
- увеличение правого желудочка.
- можно ввести зонд из правого предсердия в левое;
- кровь, взятая из правого предсердия, богаче кислородом, чем образец крови из полых вен;
- повышенное давление крови в правых камерах сердца и сосудах легких. Эти цифры помогают узнать, сколько крови переливается из левого предсердие в правое.
 Ангиокардиография позволяет определить переливается ли кровь в правое предсердие через отверстие в межпредсердной перегородке. Для этого кровь в левом предсердии окрашивают контрастным веществом во время катетеризации сердца. Если на рентгеновском снимке видно, что вещество попало в сосуды легких, то это доказывает наличие дефекта в перегородке.
Ангиокардиография позволяет определить переливается ли кровь в правое предсердие через отверстие в межпредсердной перегородке. Для этого кровь в левом предсердии окрашивают контрастным веществом во время катетеризации сердца. Если на рентгеновском снимке видно, что вещество попало в сосуды легких, то это доказывает наличие дефекта в перегородке.Первые годы жизни болезнь может совсем себя не проявлять, поэтому у новорожденных врач может не обнаружить никаких ее признаков. Часто диагноз ставится после того, как ребенку сделали УЗИ сердца по другому поводу.
Диагностика дефекта межпредсердной перегородки у новорожденных
Поставить диагноз «дефект межпредсердной перегородки» у новорожденных помогают результаты обследования:- Прослушивание сердца. Врач медицинской трубкой (стетоскопом) прослушивает звуки, которые издает сердце во время сокращения. Он слышит звук сжатия желудочков, закрытия клапанов аорты и легочной артерии. При данном пороке к ним присоединяются различные шумы. Они возникают вследствие завихрений, которые создает поток крови, проходя под напором через суженные отверстия клапанов.
- Рентген. Рентгеновские лучи проходят сквозь тело неравномерно. Плотные структуры (кости и сердце) частично поглощают излучение и на снимке их изображения выглядят более темными. При дефекте межпредсердной перегородки у новорожденных заметно:
- увеличение сердца;
- расширение легочной артерии и крупных сосудов легких.
- Электрокардиография. Этот метод регистрирует электрические импульсы, которые появляются при работе сердца. Специальный аппарат улавливает биологические токи с помощью датчиков, которые крепятся на грудную клетку. Он записывает их в графическом виде. При патологии появляются:
- признаки увеличения и перегрузки правого желудочка;
- нарушения ритма.
- Эхокардиография или УЗИ сердца. Специальный аппарат регистрирует отраженные от стенок и клапанов сердца ультразвуковые сигналы и составляет из них изображение. На мониторе можно рассмотреть:
- дефект в межпредсердной перегородке;
- увеличение правого желудочка.
- Катетеризация сердца. Этот вид исследований редко проводят в раннем возрасте, в связи с тем, что сосуды ребенка маленького диаметра. Процедуру назначают, когда есть заметные симптомы и ребенок нуждается в операции. Гибкий катетер вводят в бедерную артерию и осторожно продвигают в правое предсердие. С его помощью можно взять пробы крови для исследований. Процедуру проводят под контролем рентгена. Поэтому врач всегда видит, как продвигается катетер и где он находится. При дефекте межпредсердной перегородки:
- трубка проходит из правого предсердия в левое;
- анализы из разных камер сердца подтверждают смешивание крови.
- Ангиография сердца. Если во время катетеризации вести в вену контрастное вещество, которое поглощает рентгеновские лучи, то оно с кровью распространится по сосудам. На рентгеновском снимке будут заметны особенности тока крови. Можно определить попадает ли кровь из левого предсердия в правую половину сердца и в сосуды легких.
Маленький ребенок не может рассказать, как он себя чувствует, поэтому инструментальные методы дают врачу основную информацию о сердце малыша. - увеличение размеров сердца;
- частые простудные заболевания, которые заканчиваются пневмониями;
- утолщение стенок легочной артерии;
- застой крови в сосудах легких;
- опасность появления астмы из-за частых простуд.
- острые инфекционные заболевания;
- обострения хронических болезней;
- тяжелые нарушения свертываемости крови.
- Открытая операция при дефекте межпредсердной перегородки
![]() Операция проходит под общим наркозом. Хирург делает разрез возле грудины или между ребер. Ребенка подключают к аппарату, который заменяет сердце и легкие. После этого сердце очищают от крови, и врач устраняет дефект.
Операция проходит под общим наркозом. Хирург делает разрез возле грудины или между ребер. Ребенка подключают к аппарату, который заменяет сердце и легкие. После этого сердце очищают от крови, и врач устраняет дефект.
Существует две разновидности операций на открытом сердце:- Наложение шва. Небольшие отверстия в перегородке врач может зашить. Таким образом, края отверстия сближаются, и оно постепенно зарастает.
- Наложение заплаты:
- Заплата из собственной наружной оболочки сердца – перикарда;
- Заплата из синтетической ткани.
- застой крови в легких;
- увеличение правого желудочка сердца;
- отставание в росте и весе;
- частые пневмонии;
- отеки и другие признаки нарушения кровообращения.
- хирург может одновременно исправить и другие аномалии, например западение полых вен или проблемы с клапанами сердца;
- врач может исправить дефекты в перегородке любого размера;
- высокоточная хирургическая работа.
- необходимо сделать разрез на грудной клетке длиной 7-10 см;
- для полного восстановления потребуется 4-7 недель.
- Наложение шва. Небольшие отверстия в перегородке врач может зашить. Таким образом, края отверстия сближаются, и оно постепенно зарастает.
- Закрытие дефекта окклюдером через сосуды
Эта операция считается малотравматичной, ведь хирург не будет разрезать грудную клетку. Он сделает небольшой надрез на бедре ребенка и введет в него гибкую трубку. На ее конце прикреплено устройство, которое напоминает миниатюрный зонтик из двух проволочных дисков. Оно называется окклюдер. Когда зонтик достигает отверстия в межпредсердной перегородке, то врач открывает его и фиксирует в отверстие. Постепенно соединительная ткань прорастает в него и окклюдер становится частью сердца. Операция проходит под контролем ренгенологического оборудования и длится меньше часа.
Показания к проведению операции:- дефект межпредсердной перегородки небольшого размера до 1 см;
- отверстие расположено в центре перегородки;
- ткань перегородки плотная и не измененная.
- нет необходимости делать большой разрез;
- не остается заметных рубцов и шрамов;
- малотравматичный метод, который ребенок переносит значительно легче;
- выписывают из больницы на 2-3 день;
- через 10-14 дней полное восстановление;
- нет необходимости подключать аппарат, который обеспечивает искусственное кровообращение, и останавливать сердце.
- можно проводить только в том случае, если сосуды достаточно крупные и в них нет участков сужения;
- нельзя проводить если у ребенка есть патология клапанов сердца или в его камерах есть тромбы;
- потребуется принимать аспирин или другие препараты для профилактики появления тромбов.
- Генетические. В семье, где есть родственники с пороком сердца, выше риск рождения ребенка с вторичным дефектом межпредсердной перегородки.
- Плохая экология:
- проживание в местности с высоким уровнем радиации
- работа на вредном производстве
- употребление овощей с высоким содержанием нитратов
- Болезни матери во время беременности:
- краснуха
- ветрянка
- герпес
- сифилис
- сахарный диабет
- западения полых вен в предсердие;
- многочисленные отверстия;
- один крупный дефект.
Симптомы
![]() Симптомы вторичного дефекта межпредсердной перегородки на первом году жизни есть только у 1% детей. У остальных порок развивается постепенно, признаки болезни появляются в трехлетнем возрасте и усиливаются к 16-20 годам. Хотя бывают случаи, что эта патология себя никак не выявляет, и ее обнаруживают случайно у людей после 40 лет.
Симптомы вторичного дефекта межпредсердной перегородки на первом году жизни есть только у 1% детей. У остальных порок развивается постепенно, признаки болезни появляются в трехлетнем возрасте и усиливаются к 16-20 годам. Хотя бывают случаи, что эта патология себя никак не выявляет, и ее обнаруживают случайно у людей после 40 лет.
Ухудшение самочувствия возникает если размер отверстия приближается к 1,5 кв.см:
- тахикардия – сердце сокращается чаще, чем 90 ударов в минуту;
- бледность кожи связана со спазмом поверхностных сосудов;
- частые простудные заболевания, трудноизлечимые бронхиты, пневмонии – следствие плохого кровообращения в легких;
- одышка при незначительной нагрузке, чувство нехватки воздуха;
- приступы головокружения, которые могут привести к обмороку – признаки кислородного голодания головного мозга;
- приступы сильного сердцебиения. Иногда удары неравномерные. Это свидетельство нарушения в работе сердечной мышцы. Она недополучает кислород и это приводит к тому, что сбивается работа проводящей системы сердца, отвечающей за его сокращения.
- выпячивание грудной клетки в районе сердца – грудной горб. Он появляется из-за того, что правая половина сердца увеличивается и давит изнутри на ребра.
- при прослушивании сердца врач выявляет шумы. Их появление связано с прохождением крови сквозь суженные отверстия клапанов, особенно легочной артерии. При этом возникают завихрения и волны, которые врач слышит через стетоскоп. Прохождение крови через дефект между предсердиями шума не вызывает.
- при прослушивании легких слышны шумы и влажные хрипы, которые возникают в связи с нарушением кровообращения. Мелкие артерии легких сильно сужены, спазмированы и кровь плохо омывает альвеолы легких, в которых происходит насыщение ее кислородом.
- бледность кожи, синеватый оттенок стоп и пальцев рук. Этот симптом говорит о плохой циркуляции крови по мелким периферическим сосудам.
- нарушения сердечного ритма. Сердце сокращается не через равные промежутки времени, а хаотично. Особенно часто возникает мерцательная аритмия, когда предсердия не сжимаются, а дрожат – мелко, часто и неритмично.
- при простукивании врач определяет увеличение правого предсердия и желудочка. Это результат того, что через отверстие в межпредсердной перегородке переливается много крови, и она перегружает правую половину сердца.
Результаты инструментального исследования
Электрокардиография – с помощью электродов на коже удается уловить биотоки, которые возникают в сердце и заставляют его мышцы сокращаться. Электрокардиограмма показывает:
- нарушения ритма работы сердца;
- признаки перегрузки и увеличения правого желудочка.
![]() УЗИ сердца (эхокардиография) – метод, который с помощью отраженных от сердца ультразвуковых сигналов, позволяет получить изображение сердца на экране монитора. Его разновидность цветное допплеровское картирование помогает увидеть не только отверстие в межпредсердной перегородке, его размеры и местоположение, но и определить, перетекает ли кровь из одного предсердия в другое.
УЗИ сердца (эхокардиография) – метод, который с помощью отраженных от сердца ультразвуковых сигналов, позволяет получить изображение сердца на экране монитора. Его разновидность цветное допплеровское картирование помогает увидеть не только отверстие в межпредсердной перегородке, его размеры и местоположение, но и определить, перетекает ли кровь из одного предсердия в другое.
Фонокардиография – методика исследования сердца, которая позволяет записать все звуки, которые производит сердце в графическом виде. На фонокардиограмме запечатлен шум, который возникает при прохождении крови через суженное отверстие легочной артерии.
Зондирование полостей сердца. В правую половину сердца, через локтевую или бедренную вену, вводится гибкий катетер. Он позволяет измерить давление в камерах сердца и взять пробы крови. Если через дефект в перегородке переливается кровь, то давление в правых отделах сердца повышается. Увеличивается количество кислорода в правой половине сердца и легочной артерии.
У одних людей признаки вторичного дефекта межпредсердной перегородки проявляются явно, а у других есть только некоторые из перечисленных симптомов. Вторичный дефект протекает легче, чем первичный, но все равно требует лечения.
Диагностика
Врач ставит диагноз «вторичный дефект межпредсердной перегородки» на основании таких результатов обследования:
- Осмотр:
- бледность кожи
- сердечный горб
- Прослушивание и фонокардиография:
- шумы в сердце
- шумы в сердце
- Электрокардиография:
- перегрузка правого желудочка
- нарушение частоты и ритма сокращений сердца
- Рентгенография:
- увеличение правой половины сердца
- расширение кровеносных сосудов в легких
- увеличение легочной артерии
- Зондирование полостей сердца:
- повышенное давление крови в правом желудочке
- большое количество кислорода в крови правого желудочка и легочной артерии
- УЗИ сердца:
- наличие дефекта в межпредсердной перегородке
- движение перегородки во время сокращения предсердий
- определяет размер отверстия
- ток крови из левого предсердия в правое или наоборот
Лечение вторичного дефекта межпредсердной перегородки
Медикаментозное лечение
Если у вас или у вашего ребенка болезнь не вызывает тяжелых симптомов, а проявляется только одышкой после физических нагрузок и утомляемостью, то нет необходимости в операции. В большинстве случаев достаточно 1 раз в год делать УЗИ сердца и кардиограмму. Но если возникнут другие признаки болезни, то врач назначит принимать лекарства.
![]() Бета-блокаторы: Индерал
Бета-блокаторы: Индерал
Кардиолог назначит этот препарат, если заметит, что ваше сердце бьется слишком часто и неритмично. Индерал ограничивает воздействие адреналина и норадреналина в организме. Это приводит к уменьшению силы сокращений сердца, снижению частоты ударов и нормализации ритма. Начинают лечение с приема 20 мг 3 раза в сутки. Потом дозу увеличивают до 40 мг 2 раза в сутки.
Сердечные гликозиды: Дигоксин
Это лекарство заставляет сердце работать лучше и потреблять меньше кислорода. Сокращение сердца происходит быстрее и интенсивнее, а период расслабления увеличивается. Растет скорость движения крови по организму и это помогает избавиться от отеков. Принимают по схеме:
- насыщение организма по 0,5 мг 2 раза в сутки;
- со второго дня по 0,25 мг каждые 6 часов на протяжении 7 дней;
- поддерживающая доза 0,125–0,25 мг в сутки.
Средства, которые помогают снизить свертываемость крови и риск образования сгустков (тромбов) в предсердиях и венах. Это профилактика развития инфаркта и инсульта, которые могут стать осложнением порока сердца. Варфарин назначают по 5 мг в сутки на 4 дня. На пятый день врач индивидуально определяет поддерживающую дозу 2,5-7 мг/сутки. Препарат принимают 1 раз в день в одно и то же время.Хирургическое лечение
![]() Операция – единственный эффективный метод лечения вторичного дефекта межпредсердной перегородки.
Операция – единственный эффективный метод лечения вторичного дефекта межпредсердной перегородки.
Показания к операции:
- усиление симптомов и ухудшение состояния;
- нарушения ритма сокращений сердца;
- увеличение давления в сосудах легких;
- 40% крови переходит из левого предсердия в правое.
Противопоказания к операции
- IV стадия легочной гипертензии. Она имеет такие признаки:
- одышка и утомляемость даже в покое;
- полная непереносимость физической нагрузки.
- заброс крови из правого предсердия в левое;
- недостаточность левого желудочка.
- Ушивание вторичного дефекта межпредсердной перегородки
Это операция на открытом сердце, во время которой хирург накладывает шов на небольшие дефекты в межпредсердной перегородке. Обязательное условие – ее ткань должна быть здоровая и достаточно плотная.
Показания:- отверстие диаметром до 3 см;
- повышенное давление в сосудах легких;
- отставание в физическом развитии у детей;
- медикаментозное лечение не эффективно;
- в правое предсердие забрасывается 40% крови из левой половины сердца.
- позволяет предупредить развитие серьезных осложнений со стороны легких и сердца;
- быстро улучшает состояние;
- нормализует работу сердца и устраняет симптомы болезни.
- является довольно травматичной;
- требуется подключение аппарата искусственного кровообращения;
- реабилитация длится около 4-6 недель.
- Пластика заплатой вторичного дефекта межпредсердной перегородки
![]() Хирург делает разрез вдоль грудины или между ребер и подключает пациента к аппарату искусственного кровообращения. После этого он очищает сердце от крови и ставит заплату из синтетического материала или кусочка наружной оболочки сердца на отверстие в межпредсердной перегородке.
Хирург делает разрез вдоль грудины или между ребер и подключает пациента к аппарату искусственного кровообращения. После этого он очищает сердце от крови и ставит заплату из синтетического материала или кусочка наружной оболочки сердца на отверстие в межпредсердной перегородке.
Показания к операции- крупные дефекты в верхней части перегородки;
- повышение давления в легочных артериях и венах;
- увеличение правого желудочка;
- нарастание симптомов и ухудшение самочувствия.
- тяжелые поражения легких из-за повышенного давления в их сосудах;
- слабость желудочков сердца;
- возраст старше 75 лет.
Операция при дефекте межпредсердной перегородки является единственным эффективным методом лечения. Людям, у которых есть симптомы болезни, необходимо провести ее как можно раньше – до того, как в легких и сердце разовьются тяжелые нарушения. Если сделать операцию на ранних стадиях болезни, то это сохранит ваше здоровье и поможет полностью избавиться от проблем с сердцем.
Показания к операции
- Сердечная недостаточность, которая не поддается лечению: одышка, хрипы в легких, отеки, кашель, ухудшение работы сердца.
- Больше 40 % крови из левого предсердия забрасывается в правое.
- У детей отставание в физическом развитии. У взрослых непереносимость физических нагрузок, быстрая утомляемость.
- Повышенное давление в легочных артериях.
- Заброс крови из правого предсердия в левое. Это свидетельствует, что болезнь уже зашла далеко, и давление в сосудах легких и правой половине сердца значительно превысило норму. В таком случае сильно возрастает риск осложнений во время операции и есть вероятность того, что хирургическое лечение не принесет ожидаемого эффекта.
- Сильная сердечная недостаточность: полная непереносимость нагрузок, одышка даже в покое. Сердце перегружено и истощено. Это может привести к неблагоприятному исходу операции.
- Тяжелые поражения легких печени и почек. В этом случае опасно подключать пациента к аппарату искусственного кровообращения.
- Очаг инфекции в организме: гайморит, тонзиллит, пиелонефрит. Сначала необходимо пройти курс лечения антибиотиками, чтобы не возникло осложнений после операции.
Ответ на этот вопрос зависит от состояния вашего сердца и проявлений болезни.
- Если нарушения в работе сердца вызывают задержку в росте, то операцию необходимо сделать в 4-5 лет.
- Если состояние стало ухудшаться в подростковом возрасте, то операцию делают в 15-16 лет. Это наилучший вариант.
- Если болезнь впервые выявлена во взрослом возрасте, то оптимальным считается возраст 35-40 лет.
Этапы операции
Подготовка к операции.
Необходимо сдать анализы и пройти исследования:
![]()
- клинический анализ крови
- общий анализ крови
- определение группы крови и резус-фактора
- рентген органов грудной клетки
- анализ на свертываемость крови
- исследование кала на яйца глистов
- УЗИ сердца и допплерография
- электрокардиография
- Нормализация работы сердца. Для улучшения работы сердца и повышения тонуса сосудов используют те же препараты, что и для лечения: Анаприлин, Дигоксин, Варфарин.
- Консультация с врачом. Хирург расскажет вам о ходе операции и ответит на волнующие вопросы.
- Вам порекомендуют не употреблять пищу за 8 часов до операции.
- Вечером накануне операции необходимо принять снотворное, чтобы отдохнуть.
- Общая анестезия. Операция на открытом сердце всегда проводится под общим наркозом. Часто во время операции врачи специально снижают температуру тела, чтобы ваш организм меньше нуждался в кислороде и легче переносил вмешательство. С помощью лекарственных препаратов вас погрузят в медикаментозный сон. Вы не будете ничего чувствовать, а проснетесь в реанимационной палате, когда все будет уже закончено.
- Разрез на грудной клетке. Чаще всего хирург делает разрез вдоль грудины и приоткрывает грудную клетку. Это дает хороший доступ к сердцу.
- Подключение к аппарату искусственного кровообращения. Аппарат подключается к артериям и венам вместо сердца. Он перекачивает кровь, очищает ее от углекислого газа и обогащает кислородом.
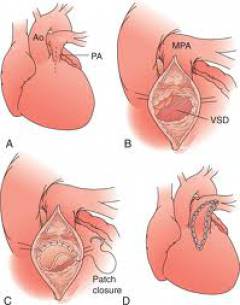
- Исследование дефекта межпредсердной перегородки. Хирург разрезает боковую стенку правого предсердия и с помощью специального отсоса удаляет кровь из сердца. После этого он осматривает дефект, изучает состояние перегородки и планирует дальнейшую операцию.
- Устранение дефекта. Если отверстие между предсердиями небольшое, его диаметр меньше 3 см, то его ушивают. Если дефект большой или перегородка слишком тонкая, то накладывают заплату из синтетических тканей или участка внешней оболочки сердца. Заплату пришивают непрерывным швом.
- Мероприятия для исключения осложнений. Чтобы пузырьки воздуха не попали в кровеносную систему и не вызвали инфаркт или эмболию, врач осторожно заполняет сосуды легких кровью. Воздух из желудочков удаляют через прокол с помощью специальной иглы. Непрерывным швом зашивают разрез на правом предсердии.
- Отключение аппарата искусственного кровообращения. Сердце соединяют с аортой, легочным стволом и венами. После этого оно вновь включается в работу и самостоятельно перекачивает кровь.
- Наложение швов. Хирург накладывает швы на разрез в грудной клетке, но оставляет дренаж – это тонкая резиновая трубочка, которая нужна для отведения раневой жидкости наружу. Один конец закреплен внутри грудной клетки, а другой находится под повязкой.
В большинстве случаев результаты операции очень хорошие. Сразу нормализуется кровообращение и исчезает застой крови в легких. Осложнения возникают только в 2% случаев. Чаще всего у людей, старше 65 лет, с запущенным течением болезни.Реабилитация
Первые недели после операции желательно носить бандаж, который будет фиксировать шов и не даст ему разойтись.
Строго придерживайтесь рекомендаций врача, соблюдайте постельный режим, а позже, с разрешения доктора, передвигайтесь по палате. Движение улучшает работу сердца, вы дышите глубже и восстанавливаете функцию легких. Каждый день вы сможете пройти и сделать немного больше чем вчера. Вернуться к своим обычным нагрузкам вам удастся через 2-3 месяца.
Первые две недели придется забыть о ванне и душе. Обтирайте тело влажной губкой, смоченной в мыльной воде в местах, где нет швов. Первые дни трудно будет проделывать это самостоятельно, поэтому обратитесь за помощью к близким.
После того, как швы полностью заживут, можно будет принять теплый душ. Первые разы лучше делать это сидя, желательно, чтобы кто-нибудь находился неподалеку.
Немедленно обратитесь к врачу, если у вас:
- появились сильные боли в месте операции;
- швы покраснели, напухли, из них сочится жидкость;
- поднялась температура выше 38°С.
Как ухаживать за больным после операции на сердце
![]() Эмоции
Эмоции
Первый месяц после операции настроение человека меняется очень резко и часто. От эйфории, что операция прошла успешно, до депрессии по поводу зависимости от окружающих и ограниченности собственных возможностей. Иногда близкие люди вместо благодарности за свои труды слышат раздраженные комментарии и жалобы. Будьте терпеливы, через этот период проходят все и он скоро закончится. Подбадривайте человека и внушайте ему веру в успех.
Профилактика респираторных заболеваний
После операции на сердце человек легко может простудиться. Сейчас, когда иммунитет ослаблен, и легкие еще не восстановились, после вирусной инфекции (грипп, ОРВИ) могут возникнуть сильные осложнения. Да и обычный кашель становится причиной резкой боли в груди и расхождения швов. Поэтому следите, чтобы не было сквозняков, помогайте одеться потеплее и не допускайте общения с заболевшими людьми.
Прием лекарств
Напоминайте больному вовремя принимать лекарства и следите, чтобы он соблюдал дозировку.
Уточните у врача, для чего принимать тот или иной препарат, как часто, до еды или после, и какие могут быть побочные эффекты. Если после приема лекарств появились неприятные ощущения (тошнота, головокружение, учащение пульса) сообщите врачу, он заменит этот препарат на другой.
Ведите график приема лекарств. Отмечайте каждую принятую таблетку, чтобы не забыть или не выпить двойную дозу.
Питание
Питание после операции должно быть вкусным, разнообразным, калорийным и легким. Это поможет восстановить силы, побороть стресс и ускорить выздоровление. Первые 1-2 месяца строгих ограничений не будет, но потом всю жизнь вам придется питаться правильно, ограничивать калории, соль и потребление жира.
Рекомендуемые продукты:
- углеводы и клетчатка: пророщенное зерно, овощи, фрукты, зелень, крупы и мюсли, хлеб с отрубями;
- белок: морская рыба и нежирное мясо, кисломолочные продукты;
- продукты с высоким содержанием железа: яблоки, печень, шпинат, изюм;
- масла: растительное или сливочное.
- алкоголь;
- кондитерские изделия на маргарине или с кремом;
- газированные напитки;
- мучные блюда;
- копчения и маринады;
- жирные сорта мяса.
Физические нагрузки
![]() После возвращения домой вы можете выйти на прогулку. Расстояние должно быть небольшое – 100-300 м. Останавливайтесь, когда почувствуете усталость. Ежедневно понемногу увеличивайте нагрузку, уже через месяц вы сможете преодолеть 1-2 км.
После возвращения домой вы можете выйти на прогулку. Расстояние должно быть небольшое – 100-300 м. Останавливайтесь, когда почувствуете усталость. Ежедневно понемногу увеличивайте нагрузку, уже через месяц вы сможете преодолеть 1-2 км.
Делайте гимнастику для кистей рук, надувайте воздушные шарики и пускайте мыльные пузыри. Эти «развлечения» отлично тренируют легкие.
Самостоятельно пройти 1 лестничный пролет можно через 7-10 дней после выписки, но лучше, чтобы вас кто-то подстраховывал.
Работа по дому первый месяц должна быть минимальная. Можете вытереть пыль или помыть посуду.
Если вы можете без труда подниматься 2 лестничных пролета и проходить около 500 метров, то через 2-3 недели после выписки можете возобновить сексуальную жизнь. Для начала используете позы, в которых вы будете испытывать минимальную нагрузку. Небольшая одышка – это норма, но если появилась боль в груди, то лучше сделать паузу.
На втором месяце расширяйте список работы по дому и в саду, каждый день проходите на 100-200 метров больше. Делайте зарядку в медленном темпе. Можете снова начать водить машину на небольшие расстояния.
Через два месяца, когда заживут швы, врачи проведут функционально-нагрузочный тест. Он покажет, готовы ли вы к увеличению физических нагрузок и специальной лечебной гимнастике.
Вовремя проведенная операция и здоровый образ жизни помогают 80% людей стать абсолютно здоровыми.
Дефект межпредсердной перегородки у взрослых
![]() Дефект межпредсердной перегородки у взрослых – это отверстие в перегородке, которая отделяет правое предсердие от левого. Бывает, что врачи не выявили этот врожденный порок сердца в детстве из-за отсутствия признаков болезни. Тогда его первые симптомы проявляются к 30 годам.
Дефект межпредсердной перегородки у взрослых – это отверстие в перегородке, которая отделяет правое предсердие от левого. Бывает, что врачи не выявили этот врожденный порок сердца в детстве из-за отсутствия признаков болезни. Тогда его первые симптомы проявляются к 30 годам.
Эта особенность развития сердца составляет 8% от всех врожденных пороков сердца. У женщин встречается в 2 раза чаще, чем у мужчин.Причины
Причины дефекта межпредсердной перегородки у взрослых – это врожденные патологии, которые были выявлены во взрослом возрасте.
- Открытое овальное окно – это отверстие, которое есть у всех людей в период внутриутробного развития и должно закрыться на первом году жизни. Но иногда этого не происходит и между предсердиями остается просвет.
- Собственно дефекты межпредсердной перегородки:
- Отсутствие межпредсердной перегородки;
- Множество отверстий небольшого диаметра;
- Одно большое отверстие, которое может располагаться любой части перегородки.
Симптомы и внешние признаки
Самочувствие
Иногда первые признаки дефекта межпредсердной перегородки появляются только во взрослом возрасте, когда добавочный объем крови заставляет увеличиться правый желудочек и нарушает работу сердца. Когда давление в легочной артерии и правом желудочке превышает 30 мм рт.ст, то возникают такие симптомы:
- утомляемость и слабость;
- одышка ври ходьбе, а со временем и в спокойном состоянии;
- приступы головокружения;
- частые бронхиты и пневмонии;
- бледность кожи;
- при приступах кашля или физической нагрузке появляется синюшный оттенок на пальцах, губах;
- отеки ног.
Что может обнаружить врач во время осмотра:
- тонкая бледная кожа, иногда с синеватым оттенком под ногтями и в области губ. Это связано со спазмом мелких артерий;
- влажные хрипы в легких, вызванные застоем крови в сосудах. Нарушение кровообращения приводит скоплению в бронхах слизи и отечной жидкости;
- при простукивании заметно увеличение размеров сердца в связи с тем, что правый желудочек растягивается и его стенка становится более плотной;
- при прослушивании стетоскопом слышен негрубый шум во время сокращения желудочков. Он возникает во время прохождения крови через суженное отверстие в клапане легочной артерии;
- нарушения ритма сокращений сердца, особенно предсердий – мерцательная аритмия.
Данные инструментального обследования
Электрокардиограмма указывает на:
- перегрузку правого желудочка;
- нарушения ритма сокращений предсердий.
- увеличение правой половины сердца;
- хорошо заметны легочные артерии, которые переполняются кровью из-за повышенного давления в сосудах легких;
- легочная артерия увеличена, а аорта, наоборот уменьшена в связи с изменением давления крови в них.
- отверстие в межпредсердной перегородке;
- его размеры и расположение;
- заброс крови из одного предсердия в другое (при исследовании методом
Катетеризация сердца обнаруживает:
- увеличение концентрации кислорода в правой половине сердца по сравнению с пробами взятыми из устья полых вен. Это происходит из-за того, что богатая кислородом кровь из левого предсердия перемешивается с «бедной» кровью в правой половине;
- увеличение давления в правом желудочке за счет добавочного объема крови из левого предсердия;
- возможность ввести зонд из правого предсердия в левое через дефект.
Диагностика
Дефект межпредсердной перегородки у взрослых диагностируют на основе данных инструментального исследования.
Электрокардиография
Безопасное, безболезненное и широкодоступное исследование, основанное на регистрации биологических токов, которые возникают в сердце. Их улавливают специальные электроды, которые крепятся на грудную клетку. Результаты записываются на бумажную ленту в виде графической кривой. Эта линия может многое рассказать врачу о работе вашего сердца. При дефекте межпредсердной перегородки заметны такие изменения:
- признаки перегрузки правого желудочка;
- нарушения ритма.
Это исследование основано на том, что рентгеновские лучи пронизывают насквозь мягкие ткани нашего тела, но частично поглощаются внутренними органами: сердцем, сосудами, костями. Эта картина фиксируется на чувствительной пленке и получается рентгеновский снимок. При этой патологии выявляют:
- расширение правого желудочка и предсердия;
- тень сердца похожа на шар;
- артерии легких переполнены кровью и хорошо видны.
![]() Диагностическая процедура, которая основана на свойствах ультразвука. Он может проникать в тело и отражаться от органов. Специальный датчик улавливает такое «эхо» и на его основе создает изображение. Врач, как по телевизору, наблюдает за работой вашего сердца, его мышечной стенки и клапанов. Чтобы получить полную картину нужно исследовать сердце с разных сторон. Изменения на УЗИ:
Диагностическая процедура, которая основана на свойствах ультразвука. Он может проникать в тело и отражаться от органов. Специальный датчик улавливает такое «эхо» и на его основе создает изображение. Врач, как по телевизору, наблюдает за работой вашего сердца, его мышечной стенки и клапанов. Чтобы получить полную картину нужно исследовать сердце с разных сторон. Изменения на УЗИ:
- отверстие в межпредсердной перегородке;
- его размеры и расположение.
Одна из разновидностей ультразвукового исследования. Позволяет выявить крупные клетки крови, которые проходят через отверстие между предсердиями. Звуковые волны с большей частотой отражаются от клеток, которые движутся в направлении датчика, а от тех, которые удаляются – с меньшей. Таким образом удается определить направление тока крови. Что может выявить врач:
- кровь не переливается из одной половины сердца в другую, это говорит о том, что болезнь на ранней стадии и не требует лечения;
- движение крови из левого предсердия в правое. В начальной стадии болезни переливается немного крови, со временем ее количество увеличивается и может доходить до 50%;
- ток крови из правого предсердия в левое. Говорит о том, что болезнь зашла далеко, и давление в сосудах легких стало очень высоким.
В отличие от предыдущих процедур, эта связана с проникновением внутрь сосудов и сердца. Узкая трубка, диаметром 2-4 мм, сделана из специального материала, который при нагревании становится очень мягким и податливым. Катетер продвигают по сосудам к сердцу и вводят в его полость. С его помощью можно брать пробы крови из разных камер сердца для анализа, измерять в них давление и вводить контрастные вещества. Контролировать свои действия врачу помогает рентген. Дефект межпредсердной перегородки у взрослых доказывает:
- возможность ввести катетер из правого предсердия в левое;
- повышенное давление в правом желудочке и легочной артерии;
- содержание кислорода в крови правого предсердия выше, чем в полых венах.
Это исследование проводят одновременно с катетеризацией. Через просвет в катетере в левое предсердие вводят контрастное вещество, которое хорошо заметно на рентгене. Если есть отток крови в правое предсердие, то это вещество скоро попадет в сосуды легких и его зафиксируют на рентгеновском снимке.Лечение
Медикаментозное лечение не сможет заставить отверстие в перегородке зарасти, но способно уменьшить проявления болезни.
Сердечные гликозиды: Дигоксин
![]() Препарат снижает давление в правом предсердии и правом желудочке, облегчая работу сердца. Улучшает сокращения желудочков, они сжимаются быстро и мощно, поэтому сердце имеет больше времени для отдыха. Также Дигоксин будет полезен тем, кто страдает от аритмии и сердечной недостаточности. Дозировка по 1 таблетке по 0,25 мг 4-5 раз в первый день, в дальнейшем 1-3 раза в сутки.
Препарат снижает давление в правом предсердии и правом желудочке, облегчая работу сердца. Улучшает сокращения желудочков, они сжимаются быстро и мощно, поэтому сердце имеет больше времени для отдыха. Также Дигоксин будет полезен тем, кто страдает от аритмии и сердечной недостаточности. Дозировка по 1 таблетке по 0,25 мг 4-5 раз в первый день, в дальнейшем 1-3 раза в сутки.
Препараты, разжижающие кровь: Варфарин, Аспирин
Снижают свертываемость крови и предупреждают образование тромбов в сердце и сосудах. Варфарин принимают 1 раз в день в одно и то же время по 5 мг в первые сутки, в дальнейшем дозу устанавливают индивидуально.
Аспирин снижает склеивание тромбоцитов. Его принимают по 325 мг 3 раза в сутки. Длительность лечения от 6 недель. Чтобы защитить слизистую желудка аспирин принимают после еды, желательно его растворить в воде.
Препараты для нормализации ритма - бета-адреноблокаторы: Пропранолол
Средство необходимо тем, у кого бывают приступы тахикардии – учащенного сердцебиения и мерцательной аритмии. Применяют по 20 мг 3-4 раза в сутки, если не будет ожидаемого эффекта, то врач может увеличить дозу. Отменять препарат нужно постепенно, иначе могут возникнуть сильные нарушения ритма.
Мочегонные средства: Амилорид, Триамтерен
Препараты помогают устранить отеки и уменьшить объем крови, а значит снизить давление в сосудах легких. Эти средства сохраняют калий и не дают ему вымываться из организма с мочой. Применяют в первой половине дня по 0,05-0,2 г. Эти лекарства можно пить на протяжении нескольких месяцев.Операция дефекта межпредсердной перегородки у взрослых
Единственный метод лечения дефекта межпредсердной перегородки у взрослых – это операция. Оптимально было бы провести ее до 16 лет, пока не возникли изменения в работе сердца и легких. Но если порок сердца выявлен позже, то операцию могут сделать в любом возрасте.
Вы не нуждаетесь в операции, если дефект межпредсердной перегородки выявлен случайно при прохождении УЗИ, он не вызывает никаких изменений в размерах сердца и его функционировании.
Показания к операции:
- заброс крови из левого предсердия в правое;
- увеличение давления в правой половине сердца выше 30 мм рт. ст.
- слабость, утомляемость, одышка и другие проявления болезни, которые мешают вести нормальную жизнь.
- тяжелые изменения в ткани легких;
- недостаточность левого желудочка;
- заброс крови из правого предсердия в левое.
Виды операций
Открытая операция на сердце
Хирург делает надрез на грудной клетке и отсоединяет сердце от сосудов. На время его функции берет на себя специальный аппарат, который перекачивает кровь по телу и обогащает ее кислородом. Сердце очищают от крови с помощью коронарного отсоса. Хирург делает надрез на правом предсердии и устраняет дефект. Это можно сделать разными способами.
- Наложение шва. Отверстие в межпрежсердной перегородке зашивают. Так поступают с вторичными дефектами, которые расположены в верхней части перегородки и имеют средние размеры.
- Наложение заплаты из синтетической ткани или лоскутка наружной оболочки сердца – перикарда. Это метод лечения первичных дефектов, которые находятся в нижней части перегородки, ближе к желудочкам. А также крупных отверстий, расположенных в любом месте перегородки.
После этого зашивают разрез на сердце, подключают его к кровеносным сосудам и накладывают шов на разрез на грудной клетке.
- отверстие диаметром больше 1см. при наличии симптомов болезни;
- нарушение кровообращения, когда сердце не обеспечивает потребность организма;
- частые бронхиты и пневмонии;
- непереносимость физических нагрузок;
- сужение (спазм) легочных сосудов и повышение давления в них – легочная гипертензия.
- быстро восстанавливает нарушенное кровообращение в легких и по всему телу;
- позволяет устранить дефекты любого размера и местоположения;
- высокая точность выполнения.
- требуется сделать большой разрез на грудной клетке;
- необходимо подключать аппарат для искусственного кровообращения;
- период восстановления занимает до 2 месяцев, а полная реабилитация до полугода.
![]() Это операция считается менее травматичной – она не требует вскрытия грудной клетки. Катетер вводят через отверстия, которые делают в крупных сосудах в области паха или на шее. Трубку осторожно продвигают в правое предсердие. На ее конце закреплено одно из устройств для закрытия дефекта:
Это операция считается менее травматичной – она не требует вскрытия грудной клетки. Катетер вводят через отверстия, которые делают в крупных сосудах в области паха или на шее. Трубку осторожно продвигают в правое предсердие. На ее конце закреплено одно из устройств для закрытия дефекта:
- «Пуговичные устройства» - два диска, которые устанавливают по обе стороны межпредсердной перегородки и соединяют между собой нейлоновой петлей.
- Окклюдер – это приспособление похожее на зонтик, которое открывается в левом предсердии и перекрывает доступ из него крови.
- дефекты размером среднего размера до 4 см в центральной части межпредсердной перегородки;
- заброс крови из левого предсердия в правое;
- утомляемость;
- одышка при выполнении физической работы.
- сразу после операции вы почувствуете себя намного лучше;
- низкий риск осложнений;
- не требует подключения к аппарату искусственного кровообращения;
- у взрослых может проводиться под местным наркозом;
- восстановление занимает 2 недели.
- операция не эффективна при крупных дефектах;
- нельзя проводить если есть сужения в сосудах;
- не подходит, если дефект расположен в нижней части перегородки или устьев полых и лёгочных вен.
Лечение
Если вашему новорожденному ребенку поставили диагноз «дефект межпредсердной перегородки», то переживать рано. Открытое овальное окно в большинстве случаев зарастает на протяжении первого года жизни. И такая особенность сердца есть у всех малышей этого возраста.Другое дело, если кроме овального окна в межпредсердной перегородке есть и другие отверстия или в сердце развились сразу несколько пороков. Тогда врачи будут внимательно наблюдать за вашим ребенком и темпами его развития. Если появятся признаки болезни, которые будут вызывать отставание в прибавке роста и веса, то могут порекомендовать операцию в 3-4 года. Но это скорее исключение из правил. Обычно операцию по устранению дефекта проводят к 16 годам, чтобы у ребенка не развилась сердечная недостаточность и спазм сосудов легких.
Медикаментозное лечение. Никакие лекарства не заставят исчезнуть отверстие между предсердиями. Лечение направлено на уменьшение проявлений болезни и профилактику осложнений. в педиатрии применяют такие препараты.
Мочегонные препараты: Гипотиазид
Назначают только в том случае, если есть отеки конечностей или признаки нарушения кровообращения в легких. Дозу рассчитывают исходя из такого соотношения: 1-2 мг/кг массы тела. Например, для ребенка весом 30 кг доза может составлять 30-60 мг. Принимают утром один раз в день. Необходимо помнить, что если ваш ребенок будет пить мочегонные средства с лекарствами, которые снижают давление, то эффект последних значительно усилится и малыш может потерять сознание. Помните об этом и всегда точно соблюдайте схему приема лекарств, которую назначил врач.
Бета-блокаторы: Анаприлин
Этот препарат используют для снижения давления, предупреждения нарушений сердечного ритма. Он снижает потребность сердечной мышцы в кислороде и уменьшает частоту сокращений сердца. Препарат назначают детям старше трех лет по 0,25 мг/кг массы тела. Дневную дозу разделяют на равные части и принимают 3-4 раза в сутки.
Препараты, для снижения свертываемости крови: Аспирин
Этот препарат не дает тромбоцитам склеиваться и образовывать тромбы. Чтобы меньше раздражать слизистую оболочку желудка, аспирин желательно растворять в воде. Детям старше 2 лет назначают по 100 мг/сутки. После 6 лет дозу увеличивают до 200 мг/сутки. Это количество препарата разбивают на 3-4 раза. Принимают после еды с большим количеством воды или молока.
Сердечные гликозиды: Дигоксин
Расширяет сосуды и увеличивает объем крови, который сердце выталкивает за одно сокращение, делает ритм сердца более медленным. Поэтому его назначают детям с частым пульсом, повышенным давлением и плохим кровообращением. Для этих целей Дигоксин назначают в дозе 0,05-0,08 мг на килограмм массы тела. Срок лечения не более 7 дней.
Лекарства назначают длительно, чтобы улучшить кровообращение и снизить нагрузку на сердце или коротким курсом, чтобы подготовить ребнка к операции.
Операции при дефекте межпредсердной перегородки у новорожденных
Обычно нет необходимости делать операцию срочно. Потому если новорожденный не имеет других серьезных пороков сердца, то врачи советуют провести ее в возрасте 4-5 лет.Показания к проведению операции:
Виды операций
Вторичный дефект межпредсердной перегородки
Межпредсердная перегородка у эмбриона развивается в 2 этапа. Сначала нарастает первый листок - первичная межпредсердная перегородка. Потом параллельно ей растет вторичная межпредсердная перегородка.Вторичный дефект межпредсердной перегородки – это порок сердца, связанный с нарушениями в ее развитии. Чаще всего отверстия имеют небольшие или средние размеры и располагаются в верхней части перегородки. В большинстве случаев этот порок сердца обнаруживается у девочек.
Причины возникновения
Вторичный дефект межпредсердной перегородки встречается чаще и протекает легче, чем первичный, связанный с недоразвитием первичной перегородки.Вторичный дефект межпредсердной перегородки – это врожденный порок сердца. Отверстие в перегородке образовывается еще до рождения. Врачи выделяют несколько причин аномального развития:
Дефект межпредсердной перегородки
Аортальный стеноз
Открытый артериальный проток
Дефект межжелудочковой перегородки
Аортальный клапан и его пороки
Пороки сердца