Кто такой кардиолог?
Кардиолог – это врач, который выявляет и лечит болезни
сердца и сосудов. Сердце и сосуды составляют единую сердечно-сосудистую систему, так как вместе они выполняют одну из важнейших функций – кровоснабжение организма. Нарушение работы одного отдела неизбежно приводит к нарушению работы другого.
Среди кардиологов существуют следующие узкие специалисты: - аритмолог – лечит нарушения ритма сердца и восстанавливает синхронность работы всех его отделов;
- кардиохирург (сердечно-сосудистый хирург) – это кардиолог, который проводит открытые операции на сердце;
- инвазивный (интервенционный) кардиолог – врач, который для лечения сосудов, клапанов и дефектов сердца использует «закрытые» внутрисосудистые или внутрисердечные вмешательства (инвазивные методы);
- детский кардиолог – знаком с особенностями сердца ребенка до 18 лет, выявляет врожденные пороки сердца и направляет к нужному специалисту;
- детский кардиохирург – проводит открытые операции на сердце у детей с врожденными пороками сердца.
Чем занимается кардиолог?
Кардиолог осуществляет диагностику, лечение и профилактику
сердечно-сосудистых патологий. Врач-кардиолог также занимается восстановлением функций сердца, если они нарушаются при заболеваниях других органов.
Работа кардиолога заключается в следующем: - своевременно обнаружить и устранить факторы риска болезней сердечно-сосудистой системы;
- предупредить развитие болезней сердца (первичная профилактика);
- предупредить развитие осложнений при уже возникшей болезни сердца (вторичная профилактика);
- выбрать подходящее лечение для конкретного больного;
- периодически следить за состоянием больных, которые подверглись закрытому или открытому хирургическому вмешательству;
- поддерживать состояние пациента в период реабилитация после инфаркта или операции.
Кардиолог лечит следующие болезни: Ишемическая болезнь сердца
Ишемией (
от латинского слова «ischaemia» – задерживаю кровь) называется недостаточное кровоснабжение органа. Ишемическая болезнь сердца развивается при поражении коронарных артерий, питающих сердечную мышцу (
международное название болезни – «болезнь коронарных артерий»). Причина болезни – атеросклеротическое сужение, спазм или
тромбоз сосудов. Основное проявление – это приступы
боли в грудной клетке (
стенокардия или грудная жаба).
Инфаркт миокарда
Инфаркт миокарда – это тяжелая форма ишемической болезни сердца, при которой клетки сердечной мышцы на определенном участке погибают, и на их месте образуется рубец.
Инфаркт миокарда развивается, если питающая артерия полностью закупоривается, и клетки сердечной мышцы не получает крови в течение 30 минут и более.
Сердечная недостаточность
Сердечная недостаточность – это не болезнь, а состояние, при котором сердце не способно качать кровь по всему организму в нужном объеме и на нужной скорости. Сердечная недостаточность возникает при длительном течении всех сердечных болезней, а также заболеваний других органов, при которых увеличивается нагрузка на миокард (
сердечную мышцу).
Гипертоническая болезнь
Гипертоническая болезнь – это постоянное повышение
артериального давления. Болезнь имеет наследственную предрасположенность и проявляется, если человек ведет нездоровый образ жизни - курит, страдает лишним весом, злоупотребляет алкоголем, мало двигается и имеет хронический
стресс.
Вторичные (симптоматические) артериальные гипертензии
Симптоматическая артериальная гипертензия (
hyper – сверх, tensio – напряжение, давление) – это повышение артериального давления, которое является симптомом другого заболевания, то есть имеет конкретную причину (
в отличие от гипертонической болезни).
Артериальная гипертензия чаще всего возникает при заболеваниях следующих органов: Врожденные пороки сердца
Врожденные пороки сердца – это аномалии развития перегородок и клапанов сердца, а также крупных сосудов, выходящих из сердца или впадающих в него.
Врожденные пороки сердца бывают двух видов: - «белые» пороки сердца (отмечается бледность кожи) – дефект межжелудочковой или межпредсердной перегородки, открытый аортальный проток, коарктация аорты, стеноз легочной артерии;
- «синие» пороки сердца (наблюдается синюшный цвет кожи) – тетрада Фалло, аномалия Эбштейна, отсутствие трехстворчатого клапана, неправильное расположение крупных сосудов, связанных с сердцем.
Приобретенные пороки сердца
Приобретенные пороки сердца – это нарушение строения и функции сердечных клапанов, которое возникает вследствие болезней, которые человек переносит в течение жизни.
Основными причинами развития приобретенных пороков сердца являются: - ревматизм;
- инфекционный эндокардит;
- атеросклероз клапанов (возрастные изменения).
Приобретенные пороки сердца проявляются либо сужением отверстия клапана (
стеноз), либо его разрушением (
недостаточность).
Миокардиты
Миокардит – это воспалительное заболевания сердечной мышцы. Воспаление миокарда возникает не только при бактериальной или вирусной
инфекции, но и при аллергических реакциях и воздействии
токсинов на сердечную мышцу. Миокардит не имеет характерных только для него симптомов и часто «маскируется» под другие заболевания.
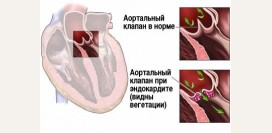
Инфекционный эндокардит
Инфекционный эндокардит – это инфекционное воспаление внутренней оболочки сердца (
эндокарда), при котором на клапанах или подклапанных структурах образуются вегетации (
разрастания эндокарда), которые постепенно разрушают клапан и приводят к формированию пороков сердца. Опасность вегетаций не ограничивается поражением клапана. Частички эндокардиальных разрастаний могут отрываться, уноситься током крови и закупоривать артерии. Особенно опасна эмболия (
закупорка сосуда образованием, которое приносится током крови) сосудов мозга.
Инфекционный эндокардит может развиваться на прооперированных клапанах, на протезированных клапанах или внутрисердечных устройствах (
«зонтики», электроды).
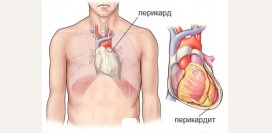
Перикардиты
Перикардит – это инфекционное или неинфекционное воспаление листков околосердечной сумки, в которой расположено сердце. Перикард часто поражается при аллергических и аутоиммунных заболеваниях, а также при накоплении в организме токсинов и распространении метастазов злокачественных опухолей.
Листки имеют многочисленные сосудистые клубочки, поэтому при воспалении в полости перикарда в нем часто скапливается жидкость. После всасывания жидкости могут образоваться
спайки между листками, которые не позволяют сердцу расширяться и наполняться кровью.
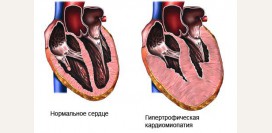
Кардиомиопатии
Кардиомиопатия – это поражение сердечной мышцы, при котором наблюдается расширение отделов сердца или утолщение его стенок. При этом отсутствуют объективные причины для таких изменений, то есть у больного не обнаруживаются такие патологии как ишемическая болезнь сердца, инфаркт миокарда, пороки сердца, гипертоническая болезнь и другие заболевания, причины которых изучены и установлены.
Экстрасистолия
Экстрасистола (
extra – вне, кроме, systola – сокращение) – это преждевременное сокращение сердца, которое не вписывается в основной ритм (
сокращение «не по плану»). Экстрасистола вызывается внеочередным электрическим импульсом, исходящим не из синусового узла (
водителя ритма), а из других «активных» отделов проводящей системы сердца. Частое возникновение экстрасистол называется экстрасистолия. Человек может не почувствовать экстрасистолу, но чаще всего она ощущается как чувство замирания сердца. Причиной такого явления может быть болезнь сердца или нарушение функций других органов (
в этом случае экстрасистола является лишь «реакцией» сердца).
Тахикардия
Тахикардия (
tachys – быстрый, cardio – сердце) – это учащенный ритм сердца (
более 100 ударов в минуту), который задает синусовый узел или другой «активный» участок предсердий или желудочков сердца.
Причинами, заставляющими сердце биться быстрее, могут быть не только болезни сердца, но и любые нарушения в организме, при которых происходит «мобилизация» стрессовых систем. Все тахикардии обычно имеют общие симптомы - сердцебиение,
головокружение,
обморок. Установить вид тахикардии можно с помощью
ЭКГ (кардиограммы) или электрофизиологического исследования.
Мерцательная аритмия
Мерцательная аритмия (
синоним – фибрилляция предсердий) – это нарушение сердечного ритма, при котором наблюдается частое (
400 – 700 в минуту) и беспорядочное сокращение отдельных групп мышечных волокон предсердий. При этом каждая группа мышц «желает» задать свой ритм всему сердцу.
Мерцательная аритмия может быть постоянной или возникать в виде приступов тахикардии (
сердцебиения). Причины мерцательной аритмии разнообразны и могут быть связаны с сердечной и внесердечной патологией.
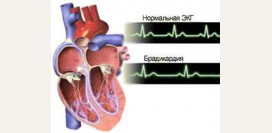
Брадикардия
Брадикардии (
bradys – медленный, cardio – сердце) – это урежение сердечного ритма менее 60 сокращений в минуту. Медленный ритм не всегда является патологией. Например, у тренированных людей сердце за одно сокращение выталкивает больше крови, чем в норме, поэтому быстрый ритм работы ему не нужен. Во время занятий
йогой ритм также замедляется. Брадикардия может быть семейной (
такое наблюдалось в семье Наполеона Бонапарта). Патологические причины брадикардии могут быть связаны с изменениями в самом сердце (
блокады и аритмии) или при воздействии внесердечных факторов на синусовый узел (
лекарственные препараты, тяжелые заболевания внутренних органов, опухоли и сотрясение мозга).
Блокады сердца
Блокады сердца – это нарушение (
замедление или прекращение) прохождения электрического импульса по проводящей системе сердца (
нервным волокнам). Блокады могут возникнуть на любом участке нервных волокон сердца (
предсердия, желудочки). Многие блокады никак не ощущаются и выявляются только на электрокардиограмме, так как нервный импульс находит обходные пути, для того чтобы добраться до нужного места. Однако некоторые блокады (
особенно возникающие внезапно) могут привести к остановке сердца, если сердце не успеет «включить резервные водители ритма».
Синдром WPW
Под странным названием «синдром WPW» (
синдром Вольфа-Паркинсона-Уайта) скрывается состояние, при котором электрический импульс от предсердий к желудочкам проходит не обычным путем, а обходным. Этот феномен никак нельзя почувствовать, его можно только зафиксировать на электрокардиограмме. Однако опасность состоит в том, что наличие дополнительного пути между предсердием и желудочком создает возможность для постоянного движения импульса по кругу (
как белка в колесе). При этом могут возникать приступы сердцебиения (
тахикардии), головокружение, удушье и обмороки.
Атеросклероз аорты
При атеросклерозе аорты в ее стенке образуется атеросклеротическая бляшка (
скопление липидов), которая суживает просвет аорты. Обычно жалобы, связанные с атеросклерозом аорты появляются у людей преклонного возраста.
Аневризма аорты
Аневризмой аорты называют мешковидное выбухание ее стенки или ее расширение более чем в два раза по сравнению с нормой. При расширении стенка аорты истончается, и возникает риск ее разрыва или расслоения. Под влиянием ударов пульсовой волны (
например, при высоком артериальном давлении) происходит повреждение внутренней оболочки аорты, особенно если имеется ее атеросклероз или воспаление.
Легочная гипертензия
Легочная гипертензия – это высокое давление в легочной артерии (
отходит от правого желудочка и направляется к легким).
Причинами повышения давления в легочной артерии являются: - врожденные и приобретенные пороки сердца;
- болезни легких и бронхов;
- тромбоэмболия легочной артерии;
- слабое сокращение левых отделов сердца (недостаточность левого желудочка).
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии – это закупорка просвета ее ствола или ветвей тромбами, которые переносятся током крови из вен или образуются в правых отделах сердца.
Внутрисердечные тромбы
Тромбы в полостях сердца – это осложнение других сердечно-сосудистых заболеваний, при которых создаются благоприятные условия для образования сгустков крови внутри сердца. Такие условия возникают, если повреждается внутренняя оболочка сердца (
инфекционный эндокардит), какой-то участок сердечной мышцы не сокращается (
инфаркт миокарда, сердечная недостаточность, мерцательная аритмия), имеются инородные объекты внутри сердца (
клапанные протезы, электрод кардиостимулятора).
Нарушение обмена жиров (дислипидемия)
Дислипидемией (
дис – нарушение, липос – жир, эма – кровь) называют высокое содержание в крови жиров (
липидов), которые вызывают атеросклероз и низкое содержание липидов, защищающих сосудистую стенку от атеросклероза.
Опухоли сердца
Около 80 – 90% всех опухолей сердца составляют доброкачественные опухоли. Из них чаще всего встречается миксома левого предсердия, которая имеет ножку и напоминает
полип. Миксома свисает в полость левого предсердия и может создавать препятствие току крови из предсердия в желудочек. Частички миксомы могут отрываться, уноситься током крови и закупоривать просвет различных артерий (
чаще всего мозговых).
Злокачественные опухоли сердца встречаются редко, чаще всего наблюдается поражение перикарда (
перикардит) при распространении (
метастазе) злокачественных клеток из других органов.
Опухоли сердца не имеют характерных только для них симптомов, они всегда «маскируются» под другие болезни сердца (
аритмии, сердечная недостаточность, порок сердца, инфаркт миокарда).
Подпишитесь на Здоровьесберегающий видеоканал


С какими симптомами обращаются к кардиологу?
Консультация кардиолога необходима во всех случаях появления неприятных ощущений не только в области сердца, но и в любом другом отделе грудной клетки (
особенно за грудиной). Другими словами, к кардиологу нужно идти, если сердце «дает о себе знать». Существует, однако, категория больных, которые непременно должны обследоваться у кардиолога, даже, если у них отсутствуют какие-либо жалобы. В первую очередь, это люди, страдающие
сахарным диабетом (
могут не ощущать боли при развитии инфаркта миокарда) и имеющие наследственную предрасположенность к болезням сердца и сосудов (
случаи инфарктов и инсультов среди родственников).
Симптомы, с которыми следует обратиться к кардиологу
| Симптом | Механизм возникновения | Какие исследования проводятся для диагностики причин? | При каких болезнях возникает? |
| Боль/дискомфорт в груди и в области сердца при ходьбе | - нарушение кровотока через суженные коронарные артерии;
- ухудшение питания сердечной мышцы;
- образование тромба в коронарной артерии;
- сдавление мелких артерий;
- низкое содержание кислорода в крови.
| | - ишемическая болезнь сердца (стенокардия);
- инфаркт миокарда;
- легочная гипертензия.
|
| Боль/дискомфорт в груди и в области сердца в покое | - спазм коронарной артерии;
- повышение чувствительности нервной системы к импульсам, поступающим из сердца;
- воспаление сердечной мышцы.
| - электрокардиография;
- эхокардиография;
- тредмил-тест;
- стресс-эхокардиография;
- коронарная ангиография;
- чреспищеводная эхокардиография;
- суточное мониторирование по ЭКГ Холтеру;
- суточное мониторирование артериального давления;
- чреспищеводная электрическая стимуляция сердца;
- сцинтиграфия миокарда;
- катетеризация сердца и ангиокардиография;
- рентгеноскопия органов грудной клетки;
- компьютерная томография;
- позитронно-эмиссионная томография;
- магнитно-резонансная томография;
- биопсия миокарда;
- липидограмма;
- коагулограмма;
- анализ на маркеры повреждения миокарда (тропонин, МВ-КФК, АСТ, ЛДГ-1);
- анализ на натрийуретический пептид (NT-proBNP);
- посев крови на стерильность;
- общий анализ крови;
- анализ на глюкозу в крови;
- анализ на мочевину, креатинин и печеночные ферменты.
| - ишемическая болезнь сердца;
- сердечная недостаточность;
- пороки сердца;
- миокардиты;
- инфекционный эндокардит;
- перикардиты;
- пороки сердца;
- кардиомиопатии;
- гипертоническая болезнь;
- атеросклероз аорты;
- аневризма аорты;
- тромбоэмболия легочной артерии.
|
| Одышка/удушье | - застой крови в легочных венах при ухудшении сокращения сердца;
- поступление в мозг крови с малым количеством кислорода вызывает стимуляцию дыхательного центра и дыхание учащается.
| - электрокардиография;
- эхокардиография;
- тредмил-тест;
- стресс-эхокардиография;
- коронарная ангиография;
- суточное мониторирование ЭКГ по Холтеру;
- катетеризация сердца и ангиокардиография;
- внутрисердечное электрофизиологическое исследование;
- чреспищеводная электростимуляция;
- чреспищеводная эхокардиография;
- сцинтиграфия миокарда;
- биопсия миокарда;
- рентгенография грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- позитронно-эмиссионная томография;
- биопсия миокарда;
- липидограмма;
- коагулограмма;
- анализ на маркеры повреждения миокарда (тропонин, МВ-КФК, АСТ, ЛДГ-1);
- анализ на натрийуретический пептид (NT-proBNP);
- посев крови на стерильность;
- общий анализ крови;
- анализ на глюкозу в крови;
- анализ на мочевину, креатинин, калий и печеночные ферменты.
| - ишемическая болезнь сердца;
- инфаркт миокарда;
- сердечная недостаточность;
- пороки сердца;
- миокардит;
- инфекционный эндокардит;
- тахикардии;
- мерцательная аритмия;
- брадикардии;
- мерцательная аритмия;
- блокады сердца;
- аневризма аорты;
- легочная гипертензия;
- тромбоэмболия легочной артерии;
- опухоли сердца.
|
| Высокое артериальное давление | - сужение сосудов вследствие спазма или атеросклероза;
- увеличение количества жидкости, которая циркулирует по сосудам;
- усиление сердечных сокращений.
| - электрокардиография;
- эхокардиография;
- суточное мониторирование артериального давления;
- рентгеноскопия органов грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- липидограмма;
- общий анализ крови;
- анализ крови на глюкозу, мочевину, креатинин и калий.
| - гипертоническая болезнь;
- атеросклероз аорты;
- вторичные артериальные гипертензии.
|
| Низкое артериальное давление | - расширение сосудов из-за потери тонуса;
- обезвоживание организма;
- снижение сократительной способности сердечной мышцы.
| - электрокардиография;
- эхокардиография;
- тредмил-тест;
- стресс-эхокардиография;
- коронарная ангиография;
- суточное мониторирование ЭКГ по Холтеру;
- суточное мониторирование артериального давления;
- катетеризация сердца и ангиокардиография;
- внутрисердечное электрофизиологическое исследование;
- чреспищеводная электростимуляция;
- чреспищеводная эхокардиография;
- сцинтиграфия миокарда;
- биопсия миокарда;
- рентгенография грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- позитронно-эмиссионная томография;
- биопсия миокарда;
- липидограмма;
- коагулограмма;
- анализ на маркеры повреждения миокарда (тропонин, МВ-КФК, АСТ, ЛДГ-1);
- анализ на натрийуретический пептид (NT-proBNP);
- общий анализ крови;
- анализ на глюкозу в крови;
- анализ на мочевину, креатинин, калий и печеночные ферменты.
| - инфаркт миокарда;
- сердечная недостаточность;
- миокардиты;
- перикардиты;
- тахикардии;
- брадикардии;
- мерцательная аритмия;
- блокады сердца;
- опухоли сердца.
|
| Сердцебиение | - увеличение частоты сердечных сокращений (более 90 ударов в минуту);
- повышенная чувствительность «сильных» сокращений сердца.
| - электрокардиография;
- суточное мониторирование ЭКГ по Холтеру;
- эхокардиография;
- суточное мониторирование артериального давления;
- тредмил-тест;
- коронарная ангиография;
- катетеризация сердца и ангиокардиография;
- рентгеноскопия органов грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- липидограмма;
- коагулограмма;
- анализ на маркеры повреждения миокарда (тропонин, МВ-КФК, АСТ, ЛДГ-1);
- анализ на натрийуретический пептид (NT-proBNP);
- посев крови на стерильность;
- общий анализ крови;
- анализ на глюкозу в крови;
- анализ на мочевину, креатинин, калий и печеночные ферменты.
| - ишемическая болезнь сердца (стенокардия);
- инфаркт миокарда;
- сердечная недостаточность;
- гипертоническая болезнь;
- вторичные артериальные гипертензии;
- пороки сердца
- миокардит;
- инфекционный эндокардит;
- перикардит;
- тахикардии;
- мерцательная аритмия;
- тромбоэмболия легочной артерии;
- легочная гипертензия;
- опухоли сердца.
|
| «Перебои» в работе сердца | - возникновение внеочередных сердечных сокращений;
- «паузы» в работе сердца при блокадах.
| - электрокардиография;
- эхокардиография;
- тредмил-тест;
- стресс-эхокардиография;
- суточное мониторирование ЭКГ по Холтеру;
- суточное мониторирование артериального давления;
- рентгеноскопия органов грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- липидограмма;
- коагулограмма;
- анализ на маркеры повреждения миокарда (тропонин, МВ-КФК, АСТ, ЛДГ-1);
- анализ на натрийуретический пептид (NT-proBNP);
- посев крови на стерильность;
- общий анализ крови;
- анализ на глюкозу в крови;
- анализ на мочевину, креатинин, калий и печеночные ферменты.
| - стенокардия;
- инфаркт миокарда;
- сердечная недостаточность;
- гипертоническая болезнь;
- вторичные артериальные гипертензии;
- пороки сердца;
- миокардиты;
- перикардиты;
- экстрасистолия;
- тахикардии;
- брадикардии;
- мерцательная аритмия;
- легочная гипертензия;
- опухоли сердца.
|
| Слабость, быстрая утомляемость | - кислородное голодание всего организма из-за пониженной насосной функции сердца;
- хроническое воспаление, истощающее организм;
- недостаточное обогащение крови кислородом в легких.
| - электрокардиограмма;
- эхокардиография;
- коронарная ангиография;
- катетеризация сердца и ангиокардиография;
- рентгеноскопия органов грудной клетки;
- биопсия миокарда;
- общий анализ крови;
- анализ крови на глюкозу;
- анализ крови на мочевину, креатинин, калий и печеночные ферменты;
- липидограмма;
- коагулограмма;
- посев крови на стерильность;
- анализ на маркеры повреждения миокарда (тропонин, МВ-КФК, АСТ, ЛДГ-1);
- анализ на натрийуретический пептид (NT-proBNP).
| - сердечная недостаточность;
- пороки сердца;
- инфекционный эндокардит;
- миокардит;
- перикардит;
- легочная гипертензия.
|
| Обморок или головокружение | - резкое уменьшение частоты сердечных сокращений (менее 40 ударов в минуту), в результате в минуту мозг получает меньше крови, чем нужно;
- сужение клапанов сердца, что создает препятствие на пути крови из сердца в мозг;
- недостаточное обогащение кислородом крови при врожденных пороках сердца.
| - электрокардиография;
- эхокардиография;
- катетеризация сердца и ангиокардиография;
- суточное мониторирование ЭКГ по Холтеру;
- рентгенография органов грудной клетки;
- общий анализ крови;
- анализ крови на глюкозу, мочевину, креатинин, калий и печеночные ферменты;
- коагулограмма;
- компьютерная томография;
- магнитно-резонансная томография.
| - тахикардии;
- брадикардии;
- мерцательная аритмия;
- блокады сердца;
- пороки сердца
- тромбоэмболия легочной артерии;
- легочная гипертензия;
- опухоли сердца (миксома).
|
| Кашель | - застой крови в легких и раздражение бронхов при понижении насосной функции сердца;
- сдавление бронхов увеличенным левым предсердием или перикардом.
| - электрокардиография;
- эхокардиография;
- катетеризация сердца и ангиокардиография;
- рентгеноскопия органов грудной клетки;
- компьютерная томография;
- магнитно-резонансная томография;
- общий анализ крови;
- коагулограмма;
- анализ на натрийуретический пептид (NT-proBNP).
| - сердечная недостаточность;
- аневризма аорты;
- мерцательная аритмия;
- пороки сердца;
- легочная гипертензия;
- тромбоэмболия легочной артерии;
- опухоли сердца.
|
| Кровохарканье | - разрыв мелких капилляров в легких из-за высокого давления в легочной артерии;
- закупорка легочных артерий тромбом из правых отделов сердца;
- отек легких и пропотевание эритроцитов из сосудов в мелкие бронхи.
| - электрокардиограмма;
- эхокардиография;
- рентгеноскопия органов грудной клетки;
- катетеризация сердца;
- ультразвуковое исследование сосудов;
- компьютерная томография;
- магнитно-резонансная томография;
- коагулограмма;
- общий анализ крови;
- анализ на натрийуретический пептид (NT-proBNP).
| - сердечная недостаточность;
- пороки сердца;
- аневризма аорты;
- тромбоэмболия легочной артерии;
- легочная гипертензия;
- опухоли сердца.
|
| Отеки | - застой крови в венах нижних конечностей при снижении насосной функции сердца.
| - электрокардиография;
- эхокардиография;
- рентгеноскопия органов грудной клетки;
- чреспищеводная эхокардиография;
- биопсия миокарда;
- катетеризация сердца и ангиокардиография;
- общий анализ крови;
- коагулограмма;
- анализ на натрийуретический пептид
- (NT-proBNP).
| - сердечная недостаточность;
- пороки сердца;
- миокардиты;
- перикардиты;
- легочная гипертензия;
- опухоли сердца.
|
Какие исследования проводит кардиолог?
Прием кардиолога начинается с расспроса о жалобах пациента. Уже во время разговора с пациентом кардиолог может примерно установить диагноз, так как многие жалобы бывают очень характерными для той или иной болезни. Важной является информация об образе жизни пациент (
вредные привычки, физическая активность), наличии наследственности (
болезни сердца у родственников), других болезнях, которые пациент перенес в прошлом или имеет в настоящий момент.
После расспроса кардиолог измеряет артериальное давление и выслушивает сердца с помощью стетоскопа. Во время первого визита к кардиологу выполняются также электрокардиография и эхокардиография. При необходимости назначаются дополнительные анализы и исследования.
Исследования, которые проводит кардиолог
| Исследование | Какие заболевания выявляет? | Как проводится? |
Электрокардиография
(ЭКГ) | - ишемическая болезнь сердца (стенокардия);
- инфаркт миокарда;
- сердечная недостаточность;
- экстрасистолия;
- мерцательная аритмия;
- тахикардии;
- брадикардии;
- блокады сердца;
- синдром WPW;
- кардиомиопатии;
- миокардиты;
- перикардиты;
- легочная гипертензия;
- тромбоэмболия легочной артерии.
| На кожу в области сердца ставят шесть электродов и еще четыре – в области предплечий и лодыжек, после чего регистрируется электрическая активность сердца в виде электрокардиограммы. |
Эхокардиография
(ЭхоКГ) | - ишемическая болезнь сердца;
- инфаркт миокарда;
- сердечная недостаточность;
- врожденные пороки сердца;
- приобретенные пороки сердца;
- миокардиты;
- инфекционный эндокардит;
- перикардиты;
- внутрисердечные тромбы;
- атеросклероз аорты;
- аневризма аорты.
- опухоли сердца;
- кардиомиопатии;
- легочная гипертензия;
- тромбоэмболия легочной артерии;
- опухоли сердца.
| Исследование проводят в положении пациента лежа на левом боку. Ультразвуковой датчик устанавливают над областью сердца и исследуют строение, сократимость сердца и кровоток через клапаны в обычном режиме и режиме доплера. |
| Тредмил-тест | - ишемическая болезнь сердца (стенокардия);
- инфаркт миокарда;
- сердечная недостаточность;
- экстрасистолии;
- мерцательная аритмия;
- тахикардии;
- брадикардии;
- блокады сердца.
| Пациент ходит по бегущей дорожке (именно ходит, а не бежит), а ее скорость и наклон постепенно увеличиваются. В ходе теста постоянно регистрируется электрокардиограмма и артериальное давление. Цель исследования – выявить связь жалоб со стороны сердца с физической нагрузкой. Вместо дорожки можно использовать велотренажер. |
| Стресс-эхокардиография с добутамином | - ишемическая болезнь сердца;
- стенокардия;
- инфаркт миокарда;
- сердечная недостаточность.
| Перед исследованием выполняют эхокардиографию. После чего внутривенно капельно с помощью автоматической капельницы вводят добутамин (препарат, стимулирующий работу сердца) и снова повторяют эхокардиографию. |
| Суточное мониторирование ЭКГ по Холтеру | - ишемическая болезнь сердца (стенокардия);
- экстрасистолия;
- мерцательная аритмия;
- тахикардии;
- брадикардии;
- блокады сердца;
- синдром WPW.
| Электроды, регистрирующие электрическую активность сердца, прикрепляются к грудной клетке, а сам регистратор прикрепляется на поясе к туловищу. В течение 24 часов пациент живет своей обычной жизнью и записывает в дневнике, что именно он делал в течение дня, в какое время возникли жалобы. Данные из регистратора проходят компьютерную обработку, и выдается отчет о нарушениях сердечного ритма. |
| Суточное мониторирование артериального давления | - гипертоническая болезнь;
- вторичные (симптоматические) артериальные гипертензии.
| Колебание артериального давления регистрируется с помощью обычной манжеты, фиксированной на «нерабочей» руке пациента, которая периодически надувается под контролем микропроцессора. Данные записываются на устройстве, прикрепленном на поясе к туловищу, которое после исследования передает данные компьютеру для расшифровки. В течение суток пациент ведет дневник, в котором он отмечает изменения в самочувствии, время сна, работы и другие события. |
| Рентгенография органов грудной клетки | - сердечная недостаточность;
- приобретенные пороки сердца;
- врожденные пороки сердца;
- опухоли сердца;
- атеросклероз аорты;
- аневризма аорты;
- легочная гипертензия;
- тромбоэмболия легочной артерии.
| Исследование тени сердца и состояния легких проводят в положении стоя в разных проекциях (прямой, левой и правой боковой). |
| Коронарная ангиография | - ишемическая болезнь сердца (стенокардия);
- инфаркт миокарда.
| Исследование проводят в положении пациента лежа на диагностическом столе в рентген-операционной комнате. Специальный катетер (трубку) через кожу вводят в бедренную или плечевую артерию и проводят его до аорты. После этого поочередно вводят рентгеноконтрастное вещество в правую и левую коронарные артерии, и на экране монитора появляется изображение сосудов сердца. |
| Внутрисердечное электрофизиологическое исследование | - экстрасистолия;
- мерцательная аритмия;
- тахикардии;
- брадикардии;
- блокады сердца;
- синдром WPW.
| Проводится в положении пациента лежа на столе в рентген-операционной. Специальный катетер с регистрирующими электродами вводят через вену плеча, подключичную или бедренную вену и доводят до правых отделов сердца. После их расположения нужным образом регистрируют электрическую активность разных отделов сердца в виде электрограммы. |
| Чреспищеводная электрическая стимуляция сердца | - экстрасистолия;
- мерцательная аритмия;
- тахикардии;
- брадикардии;
- блокады сердца;
- синдром WPW;
- ишемическая болезнь сердца (стенокардия).
| Проводят в положении пациента лежа или сидя. Через нос или рот в пищевод на глубину 45 см вводят катетер с регистрирующим электродом, который устанавливают на уровне предсердий. После этого начинается подача стимулов для сокращения сердца, причем частота стимуляции постепенно увеличивается. |
| Чреспищеводная эхокардиография | - ишемическая болезнь сердца;
- инфаркт миокарда;
- сердечная недостаточность;
- врожденные пороки сердца;
- приобретенные пороки сердца;
- миокардиты;
- инфекционный эндокардит;
- перикардиты;
- внутрисердечные тромбы;
- атеросклероз аорты;
- аневризма аорты.
- опухоли сердца;
- кардиомиопатии.
| Исследование проводят в положении пациента лежа на левом боку. Через рот в пищевод вводят специальную трубку, на конце которой имеется ультразвуковой датчик. С помощью изменения положения датчика получают эхо-изображение сердца в разных плоскостях, исследуют кровоток внутри сердца. |
| Катетеризация сердца и ангиокардиография | - инфаркт миокарда;
- сердечная недостаточность;
- пороки сердца;
- кардиомиопатии;
- аневризма аорты;
- тромбоэмболия легочной артерии;
- легочная гипертензия;
- опухоли сердца.
| Пациент лежит на спине в рентген-операционной комнате. Катетер с баллончиком на конце вводят в подключичную вену, если нужно попасть в правые отделы сердца и легочную артерию, или в бедренную артерию, если нужно исследовать левые отделы сердца и аорту. |
| Сцинтиграфия миокарда | - ишемическая болезнь сердца;
- инфаркт миокарда;
- сердечная недостаточность;
- кардиомиопатии.
| Исследование проводится в положении пациента лежа на диагностическом столе. Внутривенно вводят радиопрепарат с меченым атомом технеция или талия, который накапливается в миокарде. Излучение меченых атомов регистрируется с помощью гамма-камеры, которая вращается вокруг пациента. |
Ультразвуковое исследование сосудов
(дуплекс) | - атеросклероз;
- аневризма аорты.
| Исследование проводится в двух режимах одновременно. Двухмерный режим выдает картинку, а режим доплера – цветовое обозначение кровотока в сосудах. Во время исследования пациент обычно лежит, при необходимости интересующую конечность сгибают или приподнимают. |
Сфигмография
(регистрация скорости пульсовой волны) | - атеросклероз крупных артерий.
| Во время исследования пациент находится в положении лежа на спине, При исследовании сонной артерии шея должна быть на одном уровне с туловищем, а при исследовании бедренной артерии ногу необходимо выпрямить и слегка повернуть кнаружи. Специальный регистрирующий датчик, установленный над сосудом, преобразует механические колебания стенки артерии в электрические и записывает их в виде графика. |
| Магнитно-резонансная томография | - аневризма аорты;
- ишемическая болезнь сердца;
- стенокардия;
- кардиомиопатии;
- болезни перикарда;
- пороки сердца;
- аневризма аорты;
- опухоли сердца;
- легочная гипертензия;
- тромбоэмболия легочной артерии;
- внутрисердечные тромбы;
- опухоли сердца.
| Исследование проводится в положении пациента лежа на диагностическом столе, который в процессе исследования проводят внутрь томографа. В течение исследования внутривенно вводят контрастное вещество (гадолиний). |
| Компьютерная томография | - ишемическая болезнь сердца;
- кардиомиопатии;
- опухоли сердца;
- перикардиты;
- врожденные пороки сердца;
- приобретенные пороки сердца;
- легочная гипертензия;
- тромбоэмболия легочной артерии;
- аневризма аорты;
- внутрисердечные тромбы.
| Во время исследования пациент лежит на диагностическом столе внутри круглого сканера. Параллельно внутривенно вводят йодсодержащее контрастное вещество. Чтобы изучить сердце в конкретную фазу, исследование синхронизируют с электрокардиографией. |
| Позитронная эмиссионная томография | - ишемическая болезнь сердца;
- инфаркт миокарда.
| Для исследования используют короткоживущие изотопы, которые при внутривенном введении накапливаются в живых клетках сердечной мышцы. |
| Биопсия миокарда | - миокардиты;
- кардиомиопатии;
- опухоли сердца.
| Биопсия сердечной мышцы (прижизненный забор тканей) осуществляется с помощью биоптома, который имеет на конце щипчики. Пациент лежит на спине в рентген-операционной. Врач вводит биоптом в закрытом виде вместе с катетером в правые или левые отделы сердца через подключичную вену или бедренную артерию, раскрывает щипчики и отсекает участок миокарда. |
Какие лабораторные анализы назначает кардиолог?
Первым делом кардиолог должен выяснить, связаны ли жалобы пациента с патологией сердца или они возникают как реакция со стороны сердца на болезнь другого органа. Для этого был создан набор специальных анализов, которые называются кардиологический профиль.
Кардиологический профиль
С помощью кардиологического профиля (
группа анализов) кардиолог узнает о возможном недавнем повреждении сердечной мышцы и оценивает риск развития инфаркта миокарда в будущем.
Анализы кардиологического профиля назначаются при следующих болезнях: - повышенное артериальное давление;
- стенокардия (хроническая ишемическая болезнь сердца);
- аритмии;
- тахикардии и брадикардии;
- атеросклероз сосудов (аорты, нижних конечностей);
- болезни сосудов мозга (инсульт);
- после перенесенного инфаркта миокарда.
Кардиологический профиль включает
биохимические анализы крови. Для биохимического анализа нужна кровь из вены, поэтому кровь из пальца для исследования не подходит (
из пальца можно взять только капиллярную кровь). Кровь сдают натощак после 12 часового голодания, утром. За 30 минут до сдачи анализа нельзя курить, активно двигаться и нервничать.
Анализы кардиологического профиля
| Показатель | Норма | Когда повышается? | Когда понижается? |
| Липидограмма |
| Общий холестерин | <5,0 ммоль/л (<190 мг>) | - атеросклероз;
- семейные нарушения обмена жиров;
- застой желчи в печени;
- болезни почек;
- сахарный диабет;
- понижение функции щитовидной железы (гипотиреоз);
- повышенная выработка кортикостероидов в надпочечниках.
| |
Холестерин липопротеидов низкой плотности
(ХС ЛПНП) | <3,36 ммоль/л (<130 мг>) |
Холестерин липопротеидов высокой плотности
(ХС ЛПВП) | более 1,2 ммоль/л (или более 46 мг/дл) | - регулярная высокая физическая активность;
- прием некоторых лекарственных препаратов (инсулин, статины, фибраты, противозачаточные таблетки, содержащие эстроген);
- алкоголизм;
- хронический гепатит и цирроз печени.
| |
| Триглицериды | <1,7 ммоль/л (<130 мг>) | - семейные нарушения липидного обмена;
- болезни печени;
- застой желчи;
- панкреатиты;
- ишемическая болезнь сердца;
- инфаркт миокарда;
- сахарный диабет;
- подагра;
- понижение функции щитовидной железы (гипотиреоз);
- болезни почек;
- повышенная выработка кортикостероидов в надпочечниках;
- лекарственные препараты (конкор, противозачаточные таблетки, содержащие эстрогены, мочегонные);
- беременность.
| - наследственные нарушения обмена липидов;
- хронические болезни легких;
- нарушение всасывания в кишечнике;
- тяжелые болезни печени;
- повышение функции щитовидной железы (гипертиреоз);
- повышение функции паращитовидной железы (гиперпаратиреоз);
- лекарственные препараты (гепарин, витамин C, противозачаточные таблетки, содержащие прогестерон).
|
| Коагулограмма (анализ свертываемости крови) |
| Время свертывания крови | 5 – 10 минут | - лечение гепарином;
- лечение аспирином;
- болезни печени;
- уремия.
| - прием контрацептивов;
- кровотечение.
|
АЧТВ
(активированное частичное тромбопластиновое время) | 35 – 45 секунд | - лечение гепарином (используется в качестве теста для контроля действия гепарина).
| - склонность к образованию тромбов.
|
| Протромбиновое время | 12 – 18 секунд | - прием варфарина;
- болезни печени;
- дефицит витамина K;
- наследственный дефицит факторов свертывания крови.
| - склонность к образованию тромбов.
|
МНО
(международное нормализованное отношение, INR) | 0,8 – 1,15 |
| Фибриноген | 2 – 4 г/л | - инфаркт миокарда;
- воспаление почек;
- пневмонии;
- прием гепарина, противозачаточных таблеток, содержащих эстроген;
- ревматизм, системная красная волчанка и другие заболевания соединительной ткани;
- инфекционные заболевания;
- послеоперационный период;
- амилоидоз;
- беременность;
- менструация;
- злокачественные опухоли.
| - кровотечения;
- прием гепарина, фенобарбитала, анаболиков, гормонов (андрогенов), рыбьего жира, вальпроевой кислоты;
- лейкозы;
- болезни печени;
- рак простаты (с метастазами в костный мозг).
|
| D-димер | <0,5 мкг/мл (500 нг/мл) | - тромбоэмболия легочной артерии;
- внутрисердечные тромбы;
- тромбоз глубоких вен нижних конечностей;
- курение, злоупотребление кофе;
- тромболитическая терапия (разрушение тромба);
- злокачественные новообразования;
- панкреатит;
- травма и хирургическое вмешательство;
- тяжелая инфекция;
- беременность;
- болезни печени.
| - не имеет диагностического значения.
|
| Маркеры (признаки) повреждения миокарда |
Тропонины
(высокочувствительные) | минимально допустимые значения могут отличаться, в зависимости от лаборатории | - инфаркт миокарда;
- миокардит;
- стенокардия;
- сердечная недостаточность;
- кардиомиопатии;
- тромбоэмболия легочной артерии.
| - не имеет диагностического значения.
|
MB-КФК
(MB фракция креатинфосфокиназы) | 5 – 25 Ед/л | - инфаркт миокарда;
- миокардит;
- стенокардия;
- тахикардия;
- после коронарной ангиографии и дефибрилляции.
| - не имеет диагностического значения.
|
АсАТ
(аспарагиновая аминотрансфераза) | до 171 Ед/л | - инфаркт миокарда;
- миокардит;
- болезни печени.
| - не имеет диагностического значения.
|
ЛДГ-1
(лактатдегидрогеназа-1) | 72 – 182 МЕ/л | - инфаркт миокарда;
- миокардит;
- сердечная недостаточность;
- тромбоэмболия легочной артерии;
- болезни печени;
- миокардит;
- воспалительный процесс в организме;
- после тяжелой физической нагрузке;
- после коронарной ангиографии или дефибрилляции.
| - не имеет диагностического значения.
|
| Маркер сердечной недостаточности |
NT-proBNP
(мозговой натрийуретический пептид) | 0 – 125 пг/мл | - хроническая сердечная недостаточность
| – |
Необходимость проводить все анализы кардиологического профиля возникает не всегда. Кардиолог может назначить несколько самых необходимых анализов. Такие анализы входят в кардиориск-скрининг – профилактическое исследование крови для выявления риска сердечных заболеваний.
Кардиориск-скрининг включает следующие анализы: - общий холестерин (ОХС);
- холестерин липопротеидов низкой плотности (ХС ЛПНП);
- холестерин липопротеидов высокой плотности (ХС ЛПВП);
- триглицериды (ТГ);
- фибриноген;
- C-реактивный белок (высокочувствительный);
- протромбин;
- МНО;
- калий, натрий, хлор.
Общий анализ крови
Общий анализ крови не имеет прямого отношения к сердечным болезням, однако в некоторых случаях помогает определиться с причиной жалоб пациента. Для анализа берут кровь из пальца с помощью специальной иглы.
Кардиолог назначает общий анализ крови, чтобы обнаружить следующие изменение: - увеличение количества лейкоцитов, ускорение СОЭ – воспалительная реакция, которая наблюдается при инфаркте миокарда, миокардите, перикардите, инфекционном эндокардите;
- уменьшение количества гемоглобина (анемия) – может быть причиной аритмий и кислородного голодания сердечной мышцы;
- одновременное уменьшение числа эритроцитов и гемоглобина – является признаком кровотечения и анемии, что также приводит к реакции со стороны сердца;
- увеличение количества эритроцитов – наблюдается при хроническом кислородном голодании организма (болезни легких, нарушение носового дыхания), на которое сердце реагирует аритмиями.
Биохимический анализ крови
Обязательным является анализ крови на глюкозу, так как сахарный диабет ускоряет развитие атеросклероза сердечных сосудов. Чтобы исключить патологию печени и почек, а также проконтролировать побочные эффекты кардиологических лекарственных препаратов, кардиолог назначает анализ крови на мочевину, креатинин, калий и уровень печеночных ферментов (
АлАТ, АсАТ).
Определить уровень сахара в крови можно, взяв кровь из пальца или из вены (
более точный анализ). Остальные анализы можно осуществить только с помощью забора крови из вены.
Посев крови на стерильность
Посев крови на стерильность назначается, чтобы исключить или уточнить наличие инфекционного эндокардита, который может протекать без четких проявлений.
Забор крови для анализа крови на стерильность проводится следующим образом: - кровь берут еще до начала лечения антибиотиками;
- если больной уже принимает антибиотики, то чтобы взять анализ на три дня их отменяют (если состояние больного позволяет);
- для анализа берут кровь из вены;
- кровь берут три раза с интервалом 60 минут, так как микробы поступают в кровь «порциями».
Рост микробов определяется в течение 48 – 72 часов, после чего обязательно определяют чувствительность возбудителей к антибиотикам.
Какие болезни лечит кардиолог?
В сферу деятельности кардиолога входят не только болезни сердца, но и заболевания сосудов. Для лечения могут быть использованы лекарственные препараты, закрытые вмешательства с помощью катетера (
инвазивные методы) и открытые операции на сердце.
Методы лечения болезней сердца и сосудов
| Заболевание | Основные методы лечения | Примерная длительность лечения | Прогноз |
Ишемическая болезнь сердца
(стенокардия) | - изменение образа жизни – диета с ограничением жиров, умеренная физическая активность, отказ от курения, умеренное употребление алкоголя;
- медикаментозное лечение – препараты нитроглицерина (кардикет, моносорб), антитромбоцитарные препараты (аспирин, клопидогрел), препараты, уменьшающие потребность миокарда в кислороде (небилет, конкор), препараты, улучшающие метаболизм в миокарде (предуктал), препараты, замедляющие процесс атеросклероза (аторвастатин, омега 3);
- инвазивное лечение – баллонная дилатация (расширение) и установка стента в коронарную артерию;
- хирургическое лечение – создание обходных путей для кровотока из аорты (аортокоронарное шунтирование).
| - некоторые препараты необходимо принимать в течение всей жизни;
- после стентирования коронарной артерии больного обычно выписывают через 2 дня;
- после операции больного наблюдают в больнице в течение 7 – 10 дней. | - прогноз в целом относительно благоприятный при своевременном выявлении болезни;
- при поражении крупных артерий или при одновременном сужении нескольких артерий прогноз хуже;
- если после стентирования артерии или хирургического лечения не принимать медикаменты, возможно закрытие оперированного сосуда.
|
| Инфаркт миокарда | - неотложное медикаментозное лечение – разрушение образовавшегося тромба в сосуде (стрептокиназа, алтеплаза, тенектеплаза), угнетение свертывания крови (гепарин, фраксипарин), антитромбоцитарные препараты (аспирин, клопидогрел), препараты нитроглицерина (внутривенно), кислород;
- инвазивное лечение – баллонная дилатация (расширение) и стентирование коронарных артерий;
- хирургическое лечение – создание обходных путей для кровотока из аорты (аортокоронарное шунтирование);
- медикаментозное лечение в период реабилитации – препараты, уменьшающие нагрузку на сердце (престариум, рамиприл, конкор, небилет), антитромбоцитарные препараты (аспирин, клопидогрел), препараты, уменьшающие количество липидов в крови (аторвастатин, розувастатин, омега 3).
| - некоторые препараты (аспирин, конкор, престариум) необходимо принимать в течение всей жизни;
- после стентирования коронарных артерий клопидогрел принимают в течение 1 года (иногда дольше);
- после стентирования или операции больного выписывают после стабилизации состояния. | - чем крупнее пораженная коронарная артерия, тем больше участок миокарда и тем хуже прогноз;
- прогноз ухудшается при развитии осложнений;
- при отсутствии своевременного лечения погибает около 50% пациентов.
|
| Сердечная недостаточность | - устранение симптомов – мочегонные (фуросемид, торасемид, гипотиазид, верошпирон), препараты нитроглицерина (кардикет, моносорб);
- усиление сокращений сердца – строфантин, дигоксин, добутамин;
- уменьшение нагрузки на сердца – престариум, небилет, кораксан, дилатренд, валсартан;
- профилактика образования тромбов в сосудах и сердце – аспирин, варфарин;
- инвазивное лечение – ресинхронизирующая терапия (установка кардиостимулятора);
- хирургическое лечение – трансплантация сердца.
| - требуется постоянный прием лекарственных препаратов и периодическое лечение в больнице. | - прогноз зависит от основного заболевания и своевременного лечения;
- частота обострения зависит от приема медикаментов;
- длительность жизни и количество госпитализаций уменьшается при постоянном приеме препаратов, улучшающих прогноз (аспирин, престариум, небилет);
- ресинхронизирующая терапия улучшает качество жизни и улучшает прогноз.
|
| Гипертоническая болезнь | - изменение образа жизни – снижение избыточного веса, ограничение соли и алкоголя, отказ от курения, физическая активность.
- медикаментозное лечение – бета-адреноблокаторы (небилет, конкор, дилатренд), мочегонные (арифон, гипотиазид, фуросемид, торасемид), сосудорасширяющие препараты (амлодипин, рамиприл, лозартан).
| - при постоянно высоком давлении требуется постоянный прием препаратов, понижающих давление;
- при сезонных обострениях лечение назначается до стабилизации состояния. | - прогноз благоприятный при своевременном лечении;
- при длительном течении болезни без нормализации давления часто возникают осложнения (инсульт, инфаркт миокарда);
- артериальное давление обычно легко поддается контролю с помощью лекарственных препаратов при их регулярном приеме;
- в легких случаях изменение образа жизни достаточно для снижения давления.
|
| Симптоматические артериальные гипертензии | - лечение основного заболевания;
- применение препаратов, понижающих давление (конкор, фуросемид, рамиприл, лозартан, амлодипин и другие).
| - длительность приема препаратов зависит от причины (основного заболевания). | - прогноз зависит от длительности основного заболевания;
- артериальное давление с помощью обычной лекарственной терапии понижается с трудом и редко доводится нормальных цифр;
- лечение основного заболевания обычно приводит к самостоятельной нормализации давления или уменьшению дозы препаратов.
|
| Врожденные пороки сердца | - медикаментозное лечение – показано для стабилизации общего состояния перед операцией или при позднем обнаружении порока, когда операция не имеет смысла (соответствует лечению сердечной недостаточности);
- хирургическое лечение – показано почти при всех врожденных пороках сердца, некоторые пороки можно устранить при закрытом вмешательстве с помощью катетера (установка «зонтика»).
| - после хирургической коррекции пороков требуется периодически проходить осмотр у врача. | - большинство пороков сердца при своевременном выявлении и хирургической коррекции имеют благоприятный прогноз;
- при развитии стойких изменений в сердце и легких (обнаружение порока в дошкольном возрасте или у взрослых) операция не приводит к улучшению состояния;
- некоторые аномалии развития сердца без оперативного вмешательства оказываются несовместимы с жизнью.
|
| Приобретенные пороки сердца | - медикаментозное лечение – лечение основного заболевания (ревматизм, инфекционный эндокардит), устранение симптомов сердечной недостаточности;
- хирургическое лечение – показано замена клапана или расширение суженного отверстия с помощью открытой операции на сердце или закрытого вмешательства с помощью катетера (инвазии).
| - требуется постоянный прием лекарственных препаратов;
- после хирургического лечения требуется временный или постоянный прием варфарина. | - при легкой степени порока прогноз благоприятный;
- после хирургической коррекции симптомы значительно уменьшаются или исчезают вовсе;
- при отсутствии лечения болезнь обычно прогрессирует, и могут возникать опасные для жизни нарушения сердечного ритма.
|
| Миокардит | | - длительность терапии зависит от причины заболевания и может составлять от нескольких дней до 2 месяцев. | - при легких формах болезнь редко диагностируется;
- при тяжелых формах миокардит осложняется сердечной недостаточностью.
|
| Инфекционный эндокардит | - антибактериальная терапия – назначаются несколько антибиотиков (бензилпенициллин, гентамицин, цефтриаксон, ванкомицин, имипенем) из разных групп одновременно, в зависимости от чувствительности возбудителя, и противогрибковые препараты (амфотерицин B, флуконазол);
- контроль над свертываемостью крови – гепарин, свежезамороженная плазма, трентал, курантил, реополиглюкин;
- иммуномодуляторы – тактивин, тималин, иммуноглобулин человека нормальный;
- очищение крови – плазмаферез, гемосорбция, ультрафиолетовое облучение крови, внутрисосудистое лазерное облучение крови;
- хирургическое лечение – механическое удаление инфицированных тканей, вегетаций, коррекция клапанного порока.
| - курс антибактериальной терапии составляет 4 – 6 недель. | - прогноз в большинстве случаев неблагоприятный, часто развиваются осложнения;
- без лечения болезнь может привести к смерти больного.
|
| Перикардиты | - противовоспалительные препараты – диклофенак, ибупрофен, индометацин;
- кортикостероиды – преднизолон;
- антибиотики – ампициллин, аугментин, рифампицин;
- устранение симптомов сердечной недостаточности – внутривенное введение физраствора, плазмы и препаратов, усиливающих сокращение сердца (дигоксин, добутамин);
- пункция перикарда – прокол полости околосердечной сумки, введение в нее катетера для извлечения жидкости и промывания полости;
- хирургическое лечение – удаление перикарда.
| - длительность лечения зависит от выраженности симптомов, обычно составляет 3 – 4 недели. | - прогноз в целом благоприятный и зависит от причины перикардита;
- развитие осложненных форм перикардиты наблюдается в 25% случаев.
|
| Кардиомиопатии | - устранение симптомов сердечной недостаточности;
- нормализация артериального давления;
- регуляция сердечного ритма;
- трансплантация сердца.
| - требуется постоянный прием препаратов. | - прогноз зависит от типа кардиомиопатии;
- исход кардиомиопатии – развитие сердечной недостаточности.
|
| Экстрасистолия | - устранение причины – лечение основного заболевания;
- медикаментозная терапия – применение антиаритмических препаратов (конкор, кордарон, дигоксин, пропафенон, верапамил, лидокаин).
| - длительность приема медикаментов зависит от причины экстрасистолии. | - прогноз зависит от причины экстрасистолии;
- некоторые экстрасистолии могут переходить в тахикардию и даже вызвать остановку сердца.
|
| Тахикардии | - устранение причины – лечение основного заболевания;
- медикаментозное лечение – применение антиаритмических препаратов (дигоксин, кордарон, конкор, пропафенон, верапамил, магния сульфат и другие);
- электрическая дефибрилляция – нанесение на область сердца электрического разряда;
- профилактика осложнений – варфарин, гепарин, прадакса;
- чреспищеводная электрокардиостимуляция – восстановление сердечного ритма с помощью электрода, введенного в пищевод;
- хирургическое лечение – радиочастотная катетерная абляция (прижигание «активных» очагов), установка электрокардиостимулятора (с функцией дефибриллятора).
| - лекарственные препараты могут быть назначены на длительный срок или только во время приступов;
- после хирургической абляции обычно лекарства отменяют (при некоторых аритмиях). | - прогноз зависит от «серьезности» причины и вида тахикардии;
- некоторые тахикардии могут вызвать остановку сердца.
|
| Мерцательная аритмия | - в большинстве случаев требуется постоянный прием лекарственных препаратов для контроля ритма и предупреждения приступов и осложнений. | - имеется высокий риск развития осложнений (инсульты);
- даже после хирургического лечения требуется прием некоторых препаратов;
- в большинстве случаев хирургическое лечение оказывается малоэффективным.
|
| Брадикардии | - устранение причины – отмена препаратов, лечение инфаркта миокарда, болезней других органов;
- медикаментозное лечение – атропин, экстракт белладонны, капли Зеленина;
- установка электрокардиостимулятора – временного или постоянного.
| - длительность лечения зависит от причины брадикардии и возможности ее устранения. | - прогноз в целом благоприятный;
- многие брадикардии не вызывают жалоб (бессимптомные) и не требуют лечения;
- при появлении симптомов (слабость, головокружение, обмороки) необходимо установить кардиостимулятор;
- больные с установленным кардиостимулятором могут вести обычный образ жизни.
|
| Блокады сердца | - уменьшение дозы или отмена препаратов, которые могут вызывать блокаду (дигоксин, конкор, верапамил);
- устранение причин (при некоторых блокадах это возможно);
- медикаментозное лечение (атропин);
- установка электрокардиостимулятора (временного или постоянного).
| - лечение зависит от типа блокады и ее причин. | - при острых (возникших внезапно) блокадах имеется высоких риск остановки сердца.
|
| Синдром WPW | - медикаментозное лечение – пропафенон, кордарон, соталол (вне приступов), выбор медикамента для снятия тахикардии зависит от ее вида;
- лечение электрическим методом – электрическая дефибрилляция или чреспищеводная электростимуляция;
- хирургическое лечение – радиочастотная абляция (прижигание) дополнительного обходного пути.
| - если приступы тахикардии появляются часто, то требуется постоянный прием медикаментов;
- при редких приступах возможно применение лекарственного препарата только при необходимости. | - при отсутствии симптомов прогноз благоприятный;
- при развитии тахикардии есть опасность остановки сердца;
- медикаментозное лечение не всегда эффективно, так как часто развивается привыкание к препаратам (у половины пациентов);
- после хирургического лечения тахикардии прекращаются, так как устраняется механизм их развития.
|
| Аневризма аорты | - лечение основного заболевания – антибиотики (при воспалении аорты) и нормализация содержания липидов в крови (аторвастатин, розувастатин);
- предупреждение разрыва – поддержание низкого артериального давления и уменьшение силы сердечных сокращений (небилет, конкор);
- хирургическое лечение – удаление расширенного участка и его замещение искусственным протезом;
- внутрисосудистая операция – установка протеза (стент-графт) внутри аорты.
| - требуется постоянный прием препаратов и контроль над размерами аневризмы. | - имеется высокий риск развития осложнений (разрыв аорты, инсульт).
|
| Легочная гипертензия | - увеличение кислорода в крови – ингаляция кислорода, расширение бронхов (теофиллин, тербуталин);
- снижение давления в легочной артерии – нифедипин, престариум, нитроглицерин, ревацио, траклир, эпопростенол;
- устранение симптомов сердечной недостаточности – мочегонные (фуросемид, торасемид), усиление сокращений сердца (дигоксин, добутамин);
- предупреждение осложнений – антибиотики, препараты, понижающие свертываемость крови (варфарин);
- предсердная септостомия – создание дефекта между предсердиями с помощью катетера с баллоном на конце (закрытое вмешательство);
- хирургическое лечение – коррекция порока, трансплантация легких и/или сердца.
| - требуется постоянный прием препаратов;
- пациенты часто принимают лечение в больнице. | - прогноз зависит от формы гипертензии и ее основной причины.
|
| Тромбоэмболия эмболия легочной артерии | - поддержка дыхания и кровообращения – ингаляция оксида азота (NO), внутривенное введение плазмы, усиление сокращений сердца (добутамин), повышение давления (норадреналин);
- разрушение тромба – стрептокиназа, алтеплаза;
- уменьшение свертываемости крови – гепарин, варфарин, прадакса, клопидогрел;
- хирургическое лечение – удаление тромба с помощью закрытого вмешательства (инвазия) или открытой операции и установка фильтров в просвете нижней полой вены (кава-фильтр).
| - длительность терапии зависит от тяжести состояния;
- при высоком риске повторной тромбоэмболии рекомендуется постоянный прием варфарина или прадаксы. | - прогноз при отсутствии лечения неблагоприятный;
- имеется высокий риск летального исхода.
|
| Внутрисердечные тромбы | - предупреждение отрыва тромба – постельный режим;
- разрушение тромба – стрептокиназа, алтеплаза;
- снижение свертываемости крови – аспирин, клопидогрел, гепарин, фраксипарин, варфарин, прадакса;
- лечение основного заболевания – мерцательная аритмия, сердечная недостаточность, инфаркт миокарда;
- хирургическое лечение и профилактика – открытая операция по удалению тромба, имплантация «зонтика» в ушко левого предсердия.
| - лечение и профилактика проводится в течение 3 месяцев;
- в некоторых случаях мерцательной аритмии показан постоянный прием варфарина и прадаксы;
- аспирин нужно принимать постоянно. | - имеется высокий риск отрыва тромба, с развитием осложнений (инсульт) и летального исхода;
- имплантация «зонтика» позволяет предупредить образование тромбов.
|
Нарушение обмена жиров
(дислипидемии) | - немедикаментозное лечение – диета, отказ от курения, умеренное употребление алкоголя, физическая активность, психоэмоциональный покой;
- медикаментозное лечение – подавление образования холестерина в печени (аторвастатин, розувастатин), уменьшение всасывания «внешнего» холестерина, поступающего с пищей (эзетимиб), стимуляция использования «внутреннего» холестерина для синтеза желчи (холестирамин), расщепление липопротеидов очень низкой плотности (липантил), нормализация всего липидного спектра (никотиновая кислота, витамин PP), активации нужных генов (омега 3).
| - длительность применения препаратов зависит от риска развития атеросклероза (коэффициент атерогенности);
- при эффективности диеты препараты назначают только при высоком риске. | - при наследственных формах прогноз менее благоприятный, так как высокий уровень холестерина наблюдается с молодого возраста;
- при соблюдении диеты и здорового образа жизни риск атеросклероза значительно уменьшается.
|
| Опухоли сердца | - удаление опухоли (открытая операция на сердце).
| – | - при миксоме сердца после ее удаление прогноз благоприятный;
- если опухоль не удалять, возможны опасные для жизни осложнения.
|