Содержание статьи:
 Туляремия – острая зоонозная инфекция, протекающая с поражением лимфатических узлов и внутренних органов. Термин «зоонозная» означает, что возбудитель этой инфекции обитает в организме определенных животных.
Туляремия – острая зоонозная инфекция, протекающая с поражением лимфатических узлов и внутренних органов. Термин «зоонозная» означает, что возбудитель этой инфекции обитает в организме определенных животных.Восприимчивость людей к туляремии составляет 100 процентов, что означает, что каждый человек, перенесший контакт с возбудителем, заболевает. Болезнь является сезонной, и большинство случаев инфицирования приходятся на лето и осень. Являясь природно-очаговой инфекцией, туляремия встречается на всех континентах, расположенных в северном полушарии. На территории Российской Федерации эта инфекция встречается повсеместно, но большее количество случаев регистрируется в регионах, расположенных в таких регионах как северный, центральный и западносибирский. Так, из общего количества выявляемых заражений за год (от 100 до 400 случаев) 75 процентов приходится на эти регионы. Порядка 70 процентов всех пациентов с туляремией являются городскими жителями, не прошедшими вакцинацию. Смертность от туляремии варьирует от 0,5 до 1 процента.
Интересные факты о туляремии
Возбудитель туляремии был определен в 1911 – 1912 годах исследователями Маккоем и Чепиным. Первыми выявленными носителями бактерии были суслики. Первые, официально зарегистрированные случаи туляремии относятся к началу 20 века. Однако анализ ряда вспышек инфекционных заболеваний («доброкачественная чума», «климатические бубоны») в 19 столетии говорит о том, что это были неправильно диагностированные всплески туляремии. Первый зарегистрированный случай заражения человека произошел в Северной Америке в 1910 году. В Европе туляремия среди людей была впервые диагностирована в Австрии в 1917 году.В России это заболевание было обнаружено в период с 1926 по 1928 год сразу в нескольких областях, в число которых входили Рязанская, Тюменская, Воронежская. Перед началом Великой Отечественной Войны туляремия проявила себя как заболевание, способное поражать большое количество людей. В период 1940 года на территории Советского Союза было зарегистрировано порядка 10 тысяч случаев инфицирования людей. Во время Отечественной Войны количество случаев заражения туляремией значительно увеличилось. Советский исследователь биологического оружия Кен Алибек вынес версию о том, что инфекционные вспышки не были случайностью и носили искусственный характер. В качестве доказательств ученый приводит тот факт, что в период с 1941 по 1942 год количество заражений туляремией увеличилось в десять раз, а через год снова снизилось. Порядка 70 процентов заболевших поступали в военные госпитали с легочной формой заболевания, что свидетельствует о том, что болезнь распространялась умышленным путем. По данным очевидцев, которые Кен Алибек приводит в поддержку своей версии, туляремией солдаты заражались от мышей.
Первая версия биологического оружия, действовавшего на базе возбудителя туляремии, была создана в 1941 году. Испытана разработка советских ученых была в битве под Сталинградом. Летом 1942 года среди немецких солдат было диагностировано большое количество случаев заражения туляремией. Это привело к тому, что наступление противника было приостановлено. Спустя неделю, зараженные грызуны проникли на территории, занятые советской армией, в результате чего инфекция начала быстро распространяться среди советских солдат и мирных жителей. Мыши заражали продукты и воду, что приводило к многочисленным случаям инфицирования людей, среди которых два закончились летальным исходом. Для того чтобы погасить вспышку инфекции в район боевых действий было переброшено 10 передвижных госпиталей.
Разработка биологического оружия продолжилась и в послевоенные годы. В период 80-ых годов было налажено массовое производство ракет, боеголовки которых содержали бактерии туляремии.
Возбудитель туляремии
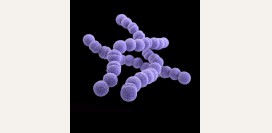
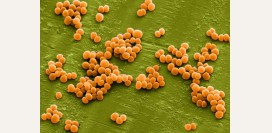
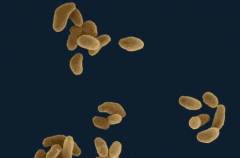 Возбудителем туляремии является бактерия Francisella tularensis. Это внутриклеточный паразит, который в организме человека обитает в фагоцитах (клетках иммунной системы). Паразитируя в этих клетках, он подавляет их способность убивать чужеродные микроорганизмы, тем самым снижая защитную функцию организма.
Возбудителем туляремии является бактерия Francisella tularensis. Это внутриклеточный паразит, который в организме человека обитает в фагоцитах (клетках иммунной системы). Паразитируя в этих клетках, он подавляет их способность убивать чужеродные микроорганизмы, тем самым снижая защитную функцию организма.Естественным резервуаром этих бактерий являются позвоночные животные из отряда грызунов. В основном это крысы, мыши, зайцы, а также домашние животные – овцы, свиньи, кролики. От них человек, как правило, заражается трансмиссивным путем (с укусами комаров или клещей), контактным и реже алиментарным.
Структура и морфологические свойства Francisella tularensis
Francisella tularensis – это мелкая, кокковидная палочка, средний размер который колеблется от 0,3 мкм до 0,5 мкм. Она неподвижна, не образует ни жгутиков, ни спор. Окружена мелкой капсулой, что повышает ее устойчивость во внешней среде.Бактерии быстро погибают под действием высоких температур. Однако они резистентны к действию низких температур. Так, если при кипячении бактерии погибают за одну минуту, то при температуре 0 градусов Цельсия они сохраняются в течение 10 месяцев. В течение долгого времени они выживают в зерновых культурах (более полугода), в почве, в шкурах умерших животных.
В лабораторных условиях возбудители туляремии растут очень медленно. Им необходимы специальные, обогащенные витаминами и глюкозой среды. Francisella tularensis – это строго аэробный микроорганизм, то есть для своей жизнедеятельности он использует кислород. В бескислородных средах он погибает.
Существует несколько подвидов этой бактерии. Так, исходя из степени патогенности, выделяют два подвида - подвид А и В. Первый подвид отличается крайне высокой патогенностью. На сегодняшний день он рассматривается как возможное биологическое оружие. В лабораторных условиях доказано, что одна клетка подвида А вызывает смерть кроликов, тогда как для аналогичного эффекта необходимо один миллиард клеток подвида В. Подвид В отличается меньшей патогенностью и вызывает легкие формы туляремии. Он встречается в Северной Америке, Азии и Европе.
По распространенности по континентам выделяют американский, среднеазиатский и европейско-азиатский подвид.
Основные факторы патогенности
Факторами патогенности называются те структуры бактерий, которые обеспечивают им быстрое проникновение и распространение по организму. Также они обеспечивают бактериям способность приспосабливаться к меняющимся условиям среды. Например, наличие капсулы у возбудителя туляремии предохраняет ее от воздействия дезинфицирующих растворов, а также обеспечивает ей адгезию (прилипание) к клетке хозяина.Основными факторами патогенности возбудителя туляремии являются:
- капсула;
- белки внешней мембраны;
- липополисахарид;
- ферменты.
Капсулой называется внешняя тонкая оболочка, которая на 70 процентов состоит из липидов (жиров) и на 30 из белков. Липиды, участвующие в строении капсулы, имеют сложное строение и соединены с полисахаридами (углеводами). Также капсула может содержать некоторые кислоты или аминокислоты. Такое сложное строение обеспечивает защиту бактериям - толстый слой липидов предохраняет их от высыхания. Вещества, содержащиеся в капсуле, могут выступать в качестве питательных веществ и служить источником питания на протяжении неблагоприятного для жизни бактерии периода.
Кроме этого капсула обладает и антигенными свойствами. Это значит, что она стимулирует антимикробный ответ организма, активируя при этом иммунную систему.
Белки внешней мембраны
Внешняя мембрана - это структура, которая окружает по всему периметру бактериальную клетку. Она следует сразу за капсулой и представлена белками (15 – 20 процентов), углеводами (15 - 30 процентов) и липидами (40 процентов). Белковый спектр очень разнообразен и представлен 25 фракциями. Эти белки способны оказывать модулирующий эффект на активность макрофагов. Известно, что макрофаги как представители иммунной системы человека, способны захватывать и переваривать патогенные бактерии. Таким образом, они реализуют защитную функцию иммунной системы. Однако возбудитель туляремии изменяет эту способность. Во-первых, с помощью специальных ферментов он проникает в фагоциты и нарушает их функции. Во-вторых, некоторые белки способны связываться с фрагментами антител, нарушая тем самым активность и макрофагов, и всей системы комплимента (составляющего иммунной системы).
Липополисахарид
Липополисахарид является компонентом внешней мембраны, состоящим из молекул полисахарида (цепочки углеводов) и липидов. Он является основным фактором патогенности Francisella tularensis и главным антигеном. Липидная часть липополисахарида играет роль эндотоксина, который, в свою очередь, высвобождается из клетки при ее разрушении. Таким образом, когда бактерии, попав в кровь, разрушаются, то из них высвобождается большое количество эндотоксина. Именно эндотоксин провоцирует интоксикацию организма и является причиной токсического шока.
Полисахаридная часть обладает выраженными антигенными свойствами и является основным стимулятором гуморального иммунитета. Также липополисахарид участвует в переходе бактерий из активной формы в неактивную. Этот феномен называется аттенуацией и встречается он при попытке культивировать бактерии в лабораторных условиях. Этим объясняется сложность диагностики туляремии бактериологическим методом.
Ферменты
Возбудитель туляремии обладает широким спектром различных ферментов, которые обеспечивают прикрепление бактерий к клеткам, проникновение внутрь макрофагов и другие вирулентные способности. Основным таким ферментом является нейраминидаза. Она разрушает рецепторы на поверхности клеток, таким образом, проникая в них. Нейраминидаза, как и другие структуры бактерии, обладает антигенными свойствам.
Антигенная структура
Francisella tularentis обладает сложной антигенной структурой. В антигенную структуру включены те компоненты клетки, которые способны стимулировать иммунный ответ. Стимуляторами иммунного ответа у возбудителя туляремии являются капсула, липополисахарид, многочисленные белки и ферменты. Однако основными антигенами являются компоненты липополисахарида и клеточной стенки. Выделяют поверхностный (Vi) антиген, сопряженный с клеточной стенкой, и соматический или же ядерный (О) антиген.Патогенез возбудителя туляремии
Возбудитель туляремии проникает в организм человека через кожу, слизистые оболочки или же дыхательные пути. Очень часто в месте его первичного внедрения формируется первичный очаг, который имеет вид небольшого изъявления. После того как бактерии попали в организм, они разносятся с током лимфы по лимфатическим узлам. Там они активно размножаются, стимулируя развитие лимфаденита – увеличение лимфатических узлов. Сильно увеличенный лимфатический узел называется бубон. Погибая, они выбрасывают в кровь большое количество эндотоксина. Развивается фаза общей интоксикации. Далее бактерии проникают в кровь, провоцируя развитие бактериемии. Вместе с током крови бактерии проникают во внутренние органы, где вызывают специфические воспаления в легких, печени, селезенке. Во внутренних органах бактерии формируют туляремийные гранулемы. Внешне они выглядят как бело-желтые, округлые образования, величиной от 1 до 4 мм. В центре этих гранулем находятся участки омертвения. Особенностью Francisella tularentis является ее способность формировать аллергический компонент иммунной реакции.Способы инфицирования туляремией
К источникам бактерий туляремии относятся:
- грызуны – полевка обыкновенная, водяная крыса, домашняя мышь, ондатра;
- зайцеобразные – зайцы, кролики, пищухи;
- домашние животные – крупный и мелкий рогатый скот (коровы и овцы), свиньи.
Пути инфицирования туляремией
| Пути передачи | Как происходит заражение |
| Трансмиссивный | Заражение происходит через укус блох, слепней и других членистоногих, которые переносят бактерии от источника (грызунов, зайцеобразных) к человеку. |
| Контактный | При непосредственном контакте с источником туляремии (животным или грызуном). Или же при контакте с предметами, загрязненными выделениями этих животных. |
| Аэрогенный | При вдыхании воздуха и частичек пыли, содержащих туляремийные бактерии. |
| Водный | При употреблении зараженной бактериями туляремии воды. |
| Алиментарный | При употреблении продуктов от больных животных, например, мяса инфицированного кролика. |
Трансмиссивный путь
Этот путь заражения туляремией реализуется при укусе насекомыми. Насекомые (клещи, комары) передают источник туляремии, который далее проникает в кровь и лимфатическую систему человека. Этот путь заражения является преобладающим как среди взрослых, так и среди детей.Контактный путь заражения
Контактный путь заражения преобладает в сельской местности. Для этой местности также характерны основные вспышки заболевания. В группу риска входят фермеры, рыбаки, охотники.Наибольшему риску заразиться туляремией контактным способом подвержены охотники и работники боен. Заражение происходит при разделке туш животных или обработке их шкур. При этом чаще всего развиваются контактные формы туляремии, а именно бубонная и язвенно-бубонная. Первичный аффект локализуется на кистях рук, то есть там, где был непосредственный контакт с инфицированным животным. Если человек необработанными руками дотрагивался до глаз, то вероятно проникновение возбудителя через слизистую глаза и развитие глазобубонной формы заболевания.
Аэрогенный путь
Происходит при вдыхании инфицированного воздуха с частичками пыли. Бактерии, проникая в дыхательную систему человека, вызывают развитие легочной формы туляремии. Данному механизму больше подвержены работники ферм. В воздух бактерии чаще всего попадают при разделке шкур животных. Ингаляционный путь заражения также может быть реализован при обмолоте хлеба. В этом случае бактерии туляремии попадают в легкие или конъюнктиву из нижних стогов пшеницы.В группу риска входят работники мельниц, фермеры, обработчики зерновых и фуражных культур.
Водный и алиментарный пути заражения
В этом случае заражение происходит при употреблении воды или пищи, которые инфицированы бактериями туляремии. Известно, что с мочой и экскрементами зараженных грызунов (или других источников) бактерии попадают в открытые водоемы, почву, скирды зерновых на полях. При купании в таких водоемах или же при употреблении воды из них бактерии попадают в желудочно-кишечный тракт человека и начинают инфильтрировать лимфатические узлы. Для этого пути заражения характерно развитие абдоминальной формы туляремии.Бактерии могут попадать в организм человека и при употреблении необработанного мяса или даже при контакте с ним.
Сезонность и очаговость туляремии
Вспышки туляремии имеют определенную сезонность и природную очаговость. Так для язвенно-бубонной и бубонной формы (то есть для локальных форм) характерны весенние вспышки заболевания. Это связанно с развитием в этот период промысловой охоты на водяных крыс. Для легочной и ангинозной формы характерен осенний период заболеваемости. Это обусловлено высоким инфицированием в этот период диких грызунов. Трансмиссивный путь инфицирования характерен для июля – августа. Максимальный пик заболеваемости приходится на время сенокоса и уборочных работ.Природными очагами туляремии являются:
- пойменно-болотный;
- луго-полевой;
- лесной;
- степной (или мышиный);
- тундровый;
- предгорно-ручьевой.
Помимо природной очаговости различают несколько видов вспышек туляремии. Для каждой вспышки характерен свой пик заболеваемости и особенности течения болезни.
Выделяют следующие виды вспышек туляремии:
- сельскохозяйственная – возникает при работе с сеном, соломой, зерновыми;
- промышленная – возникает весной в период половодья и связана с отловом ондатры или водяной крысы;
- водная – приходится на начало лета, обусловлена полевыми работами и использованием для этого открытых водоемов;
- бытовая – возникает при работе дома, на даче. Заражение происходит при раздаче корма животным, при сушке и обработке продуктов, подметании пола.
Симптомы туляремии
 Симптомы туляремии очень разнообразны и представлены как общими симптомами интоксикации, так и специфическими признаками. Общие симптомы характеризуют начало заболевания вне зависимости от его формы.
Симптомы туляремии очень разнообразны и представлены как общими симптомами интоксикации, так и специфическими признаками. Общие симптомы характеризуют начало заболевания вне зависимости от его формы.Существуют следующие общие симптомы туляремии:
- высокая температура;
- озноб;
- резкая головная боль;
- боль в мышцах;
- инъекция сосудов склеры;
- сыпь.
Все эти симптомы характерны для большинства микробных инфекций, в том числе и для зоонозов.
Дальнейшая клиническая симптоматика заболевания во многом определяется входными воротами и локализацией патологического процесса. Условно выделяют локальные формы туляремии с поражением кожи, слизистых и лимфатических узлов и формы с преимущественным поражением внутренних органов.
Локальные формы туляремии
Для этой формы туляремии характерно как изолированное поражение кожи, так и совместное со слизистыми оболочками.Локальными формами туляремии являются:
- бубонная;
- язвенно-бубонная;
- глазобубонная;
- ангинозно-бубонная.
Эти формы наиболее часто встречаются при проникновении возбудителя через кожу.
Бубонная форма
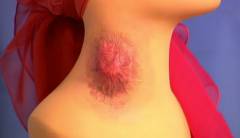
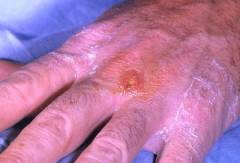
Основным симптомом этой формы является наличие бубона – увеличенного лимфатического узла. Развиваются они из-за интенсивного размножения в лимфатических узлах бактерий туляремии.
Бубоны могут быть как одиночными, так и множественными. Как правило, это подмышечные, паховые или бедренные лимфатические узлы. Появляются они на 3 – 5 день болезни и начальный размер их составляет 2 – 3 сантиметра. Отличием увеличенных лимфатических узлов при туляремии является их болезненность. По мере прогрессирования патологии бубоны увеличиваются до 8 – 10 сантиметров. Они отчетливо проступают под кожей. Несмотря на свои размеры с подкожной жировой клетчаткой бубоны связаны неплотно, что обеспечивает им небольшую подвижность. Кожа над ними долгое время сохраняет свою окраску.
Эволюция бубонов может быть разнообразна. У половины больных бубоны самостоятельно регрессируют в течение 2 – 4 месяцев. У остальной половины они могут нагнаиваться. При этом содержимое бубонов размягчается, кожа над ними становится отечной. Сами бубоны становятся резко болезненными, плотными и горячими. Боль уменьшается, когда гной прорывается наружу. Гнойное содержимое обладает густой консистенцией, белого цвета, без ярко выраженного запаха. Оно состоит из омертвевших клеток, клеток воспаления и непосредственно из самих туляремийных бактерий.
Язвенно-бубонная форма
Для этой формы туляремии также характерны бубоны, а также общие симптомы интоксикации. Отличием ее является наличие первичного аффекта, который образуется в месте внедрения туляремийных бактерий. Этот аффект представлен небольшой язвой, по периметру которой образуется ободок («кокарда»).
Изначально на месте внедрения бактерий формируется небольшое пятнышко, которое далее переходит в папулу, а потом в пузырек. На 5 – 7 день заболевания содержимое пузырька начинает нагнаиваться, в результате чего формируется пустула. Пустулой называется глубокое полостное образование, которое заполнено гнойным содержимым. Когда пустула прорывается, на ее месте образуется небольшая (изначально), малоболезненная язва. Края этой язвы приподняты и придают ей кратерообразный вид. По краям образуется темная корочка с шелушащимися краями – «кокарда».
Глазобубонная
Эта форма туляремии встречается редко, в 1 – 2 процентах случаев. Для нее характерно поражение глаз. Развивается она в случаях, когда возбудитель туляремии попадает на слизистую оболочку глаз. Для глазобубонной формы характерно развитие фолликулярного конъюнктивита и язвенных поражений слизистой глаз. Конъюнктива глаза ставится ярко-красной, ее слизистая образует множественные фолликулы (круглые образования), в результате чего больному становится трудно двигать глазами, поднимать веки. Из слизистых оболочек глаза нередко выделяется густой, желтоватый гной.
Ангинозно-бубонная
Эта форма туляремии встречается менее чем в одном проценте случаев. Для нее характерно поражение небных миндалин, то есть развитие тонзиллита. Заболевание начинается с резких болей в горле, которые обусловлены увеличивающимися миндалинами. Пациенту становится трудно глотать, он отказывается от еды. На небных миндалинах при этом образуются фибриновые пленки (аналогичные, как при дифтерии) и множественные некротические изъязвления. После этого на миндалинах образуются глубокие язвы, которые впоследствии замещаются рубцовой тканью. Все это происходит на фоне сильной интоксикации и высокой температуры. Также параллельно увеличиваются шейные и околоушные миндалины. Динамика развития бубонов при ангинозно-бубонной форме такая же, как и при других формах.
Туляремия с поражением внутренних органов
Эта форма туляремии развивается при аэрогенном или алиментарном заражении. Бактерии туляремии, попадая в организм, оседают как в лимфатических узлах, так и во внутренних органах. Размножаясь, они провоцируют развитие специфического воспаления. В результате, во внутренних органах развиваются специфические туляремийные гранулемы, аналогичные туберкулезным. Центр этих гранулем состоит из мертвой ткани органа и бактерий туляремии. Функция органов при этом начинает страдать. В дальнейшем в них откладываются соли кальция и гранулемы кальцифицируются. В зависимости от того, какой орган был поражен, выделяют несколько форм туляремии.Выделяют следующие формы туляремии с поражением внутренних органов:
- легочная;
- абдоминальная.
При этой форме туляремии поражаются органы дыхательной системы – легочная ткань, трахея, бронхи. Легочная форма может протекать с преимущественным поражением легочной ткани и развитием пневмонии (пневмонический вариант) или же с поражением бронхов и развитием бронхита (бронхитический вариант).
Заболевание начинается с появления внезапных, резких болей в грудной клетке. В течение первых дней появляется сухой кашель, который быстро становится влажным. Мокрота при легочной форме туляремии скудная, слизистого или слизисто-гнойного характера. В крайне тяжелых формах мокрота становится с примесью крови (геморрагической).
Бронхитический вариант отличается умеренной интоксикацией и, соответственно, более легким течением. Одновременно с бронхами поражаются бронхиальные и парабронхиальные лимфатические узлы. Заболевание протекает от двух до трех недель.
Пневмонический вариант отличается более тяжелым и затяжным течением. Для туляремийной пневмонии характерны периодические рецидивы (обострения болезни) и многочисленные осложнения (абсцессы, плевриты). Вместе с легочной тканью поражаются медиастинальные лимфатические узлы. Длительность этой формы составляет от 2 месяцев и более.
Абдоминальная форма
При этой форме туляремии патологический процесс затрагивает мезентериальные лимфатические узлы. Основными симптомами является боль в животе, рвота, расстройства стула. Туляремийные бактерии с током крови также попадают в печень, селезенку. В результате этого эти органы увеличиваются и становятся болезненными. Этот симптом носит название гепатоспленомегалии. Грозным осложнением абдоминальной формы при туляремии является кишечное кровотечение.
Генерализованная форма
Это форма является самой сложной и развивается она, как правило, у людей со сниженным иммунитетом. При этой форме в крови наблюдается большое количество туляремийных бактерий и их токсинов. Такое состояние называется сепсисом и поэтому генерализованная форма носит еще название септической.Симптомами генерализованной формы являются:
- температура 39 – 40 градусов Цельсия;
- озноб;
- сниженное артериальное давление;
- аритмия;
- одышка;
- спутанное сознание;
- сыпь.
Давление резко падает (менее 90 миллиметров ртутного столба), отмечаются перебои в работе сердца. Сознание больных спутанное, может развиваться бред. Быстро нарастает дыхательная недостаточность. При этой форме туляремии могут развиваться менингиты, энцефалиты. Бактерии туляремии часто поражают сердечную систему, а именно сердечную мышцу. Таким образом, развивается миокардиодистрофия (дистрофия мышцы сердца), которая проявляется одышкой, нарушенным ритмом (аритмией), слабостью сердечной деятельности.
При этой форме чаще, чем при других, появляется мелкая сыпь. Связано это с действием эндотоксина на кровеносные капилляры. Через поврежденную стенку капилляров кровь пропитывается в кожные покровы. В результате этого на руках и ногах появляется симметричная розеолезная сыпь. Она выглядит в виде перчаток на руках, в виде гетр на ногах, в виде воротника на шее и груди или же в виде маски на лице. Изначально сыпь светло-красная, но потом постепенно темнеет, приобретая медный оттенок. Исчезает она через 10 – 14 дней.
Диагностика туляремии
Обследование у врача
При подозрении на туляремию, человек должен обратиться к инфекционисту или семейному врачу. Медик опрашивает пациента, для того чтобы получить информацию о давности возникновения симптомов, их характере и интенсивности. Также проводится определение эпидемиологического анамнеза, для которого врач уточняет, вступал ли пришедший на обследование человек в контакт с инфицированными больными людьми или животными, посещал ли зоны повышенного риска. Далее врач проводит общий осмотр и физикальное обследование пациента. На базе полученных сведений медик может назначить дальнейшие диагностические исследования, чтобы подтвердить или опровергнуть первоначальный диагноз.Жалобы, характерные для пациентов с туляремией
При выслушивании пациента врач не только констатирует жалобы, но и детализирует их характер. Пациенты с туляремией жалуются на высокую температуру, которая держится на протяжении длительного времени и не сбивается жаропонижающими препаратами. Инфицированный человек испытывает сильные головные боли и болезненные ощущения в мышцах. Также для данного заболевания свойственна слабость, общее недомогание, снижение работоспособности. Характерны для туляремии тошнота, отсутствие аппетита и другие симптомы пищевого отравления.
Другими, свойственными для этой инфекции жалобами пациентов, являются:
- повышенное потоотделение;
- озноб;
- проблемы со сном;
- снижение артериального давления;
- кожная сыпь;
- увеличение лимфатических узлов.
Опрос пациента
Целью опроса является выяснение начала заболевания, для чего врач спрашивает у пациента о давности возникновения симптомов и их особенностях. Медик обращает внимание на динамику проявлений, уточняя о периодах их усиления и затухания. Также в ходе опроса врач старается определить возможный источник инфекции и способ заражения. Ответы на данные вопросы позволяют установить точный диагноз, сроки инкубационного периода и избежать заражения туляремией других людей.
Вопросами, которые задает врач для эпидемиологического анамнеза, являются:
- наличие сходных симптомов у соседей, коллег по работе, членов семьи;
- участие в охоте, рыбалке, туристических походах;
- были ли поездки за границу;
- подвергался ли пациент укусам животных или насекомых;
- какова профессиональная сфера деятельности больного;
- принимал ли участие человек в забое скота или разделке животных;
- соответствуют ли санитарным нормам условия работы или места постоянного проживания;
- употреблял ли пациент некипяченую воду, сырое молоко, слабопрожаренное мясо, немытые фрукты и овощи.
Во время осмотра пациента врач исследует кожные покровы, глазные склеры, ротовую полость. Также проводится пальпация живота и общий осмотр пациента. Анализируя характер обнаруженных внешних признаков туляремии, врач делает заключение о форме и других нюансах заболевания.
К внешним симптомам туляремии относятся:
- увеличенные лимфатические узлы;
- покраснение глаз;
- воспаленная слизистая горла;
- увеличенная печень и селезенка (при редкой тифоидной форме болезни);
- хрипы и ослабленные дыхательные шумы (при туляремической пневмонии);
- гиперемия кожи в области лимфатических узлов;
- сыпь на коже в виде мелких кровоизлияний;
- отекшее и припухшее лицо;
- синюшно-багровый оттенок лица;
- кровоизлияния в форме точек на слизистой рта.
Лабораторные исследования
Лабораторная диагностика туляремии включает несколько методов исследований. Из-за разнообразной и неоднозначной клинической картины эти методы играют решающую роль в диагностике туляремии. Материалом для исследования могут служить гнойное содержимое из бубонов, мокрота или кровь.Методами лабораторного исследования при туляремии являются:
- аллергический метод;
- серологические методы;
- бактериологические методы.
Этот метод включает кожные тесты, которые проводятся в первую неделю болезни. Эти тесты относятся к высокоспецифичным методам ранней диагностики туляремии. Они основываются на проявлении местной аллергической реакции у людей, болеющих туляремией. В свою очередь, эта реакция обусловлена наличием аллергического компонента, который стимулируется этим возбудителем.
Тест заключается во внутрикожном введении тулярина и в развитии соответствующей кожной реакции. Тулярином называется биологический препарат, который состоит из взвеси убитых туляремийных бактерий. Его наносят на кожу предплечья скарификационным методом. На месте введения тулярина через 24 – 48 часов появляется местная аллергическая реакция в виде покрасневшего уплотнения (инфильтрата). Результат теста оценивается по величине инфильтрата. Если через 24 – 48 часов на месте введения тулярина появляется инфильтрат более 5 мм, то реакция считается положительной, и значит, человек болен туляремией. Положительная проба также может быть у вакцинированных или переболевших людей. У них положительный аллергический тест сохраняется в течение нескольких лет.
Преимуществом этого метода является его высокая специфичность, легкость, быстрота проведения, а также то, что он становится положительным уже с 3 – 5 дня заболевания.
Серологические методы
Эти методы включают реакции, основанные на комплексе антиген-антитело. Антителами называются сложные белки, которые синтезируются иммунной системой в ответ на проникновение чужеродных бактерий. Антигенами называются те структуры чужеродных бактерий, которые способны стимулировать иммунный ответ, то есть выработку антител. У бактерий туляремии в качестве антигенов выступает липополисахарид, капсулы, белки. В организме человека, когда встречаются антитело и антиген, они образуют комплекс. Данный комплекс воспроизводится и in-vitro (в лабораторных условиях).
В диагностике туляремии чаще всего используется реакция агглютинации (РА). Визуально она проявляется в виде хлопьев или осадка, которые представляют собой склеенные бактерии туляремии и антитела.
Для постановки реакции берут 3 мл крови больного, из которой получают сыворотку (так как именно в ней содержаться антитела). В качестве антигена используется туляремийный диагностикум, который содержит миллиарды микробов туляремии. Реакцию ставят как на стекле (ориентировочная реакция), так и в пробирке (развернутая реакция).
Изначально на стекле смешивают каплю сыворотки больного и туляремийного диагностикума. Если при смешивании образуется осадок, который выглядит в виде небольших хлопьев, то реакция считается положительной. Если же хлопья не образуются – то отрицательной, и значит, человек не болен туляремией. Это быстрый вариант реакции агглютинации и используется он в экспресс-диагностике. Далее делается более подробная и развернутая реакция, которая ставится в пробирке.
Еще одной чувствительной реакцией в диагностике туляремии является реакция непрямой гемагглютинации (РПГА). Она основывается на том же принципе, что и предыдущая реакция. Однако антигены в этой реакции сорбируются (прикрепляются) на поверхности эритроцитов. В этом случае образуется комплекс антитело+антиген+эритроцит. Образование комплекса приводит к склеиванию и выпадению в осадок эритроцитов.
Реакция ставится в планшетах-лунках или пробирках. При положительной реакции на дне пробирки (лунки) образуется фестончатый осадок. При отрицательной реакции (когда не произошло образование комплекса) эритроциты не склеиваются, а оседают на дно пробирки в виде пуговки.
Бактериологические и биологические методы
Эти методы основываются на выделении чистых культур бактерий на специальные среды. Однако изначально выделить культуру туляремийных бактерий из биологического материала (крови или мокроты) никогда не удается. Поэтому изначально применяют биологическую пробу. Для этого материалом взятого от больного заражают лабораторных свинок, которые наиболее восприимчивы к туляремии. Уже после того как животное было заражено, от него берут кровь и засевают на специальные среды. Эти среды обогащены аминокислотами, глюкозой, желтком. Посевы помещают в термостат на 5 дней, где культуры растут при температуре 37 градусов Цельсия. Растут колонии туляремийных бактерий в виде небольших колоний, напоминающих капельки росы. Если посев был осуществлен на жидкую среду, то она мутнеет, а на ее дне образуется осадок.
Далее колонии исследуются под микроскопом.
Данным методом исследуется вода, пищевые продукты и смывы с различных объектов на предмет наличия возбудителя туляремии.
Лечение туляремии
Детоксикация организма
Детоксикация организма является важным этапом в лечении туляремии. Она применяется с целью выведения токсинов и самих бактерий из организма больного человека. Для этого используются коллоидные растворы с добавлением витаминов группы В, а также вещества, которые связывают и выводят токсины (сорбенты). Также с этой целью применяется тактика форсированного диуреза – искусственная стимуляция мочевыделения. Препараты, применяемые с целью детоксикации
| Название препарата | Механизм действия | Как принимать |
| Реамберин | Оказывает свое детоксикационное действие благодаря уменьшению свободных радикалов и восстановлению энергетических обменов. Также устраняет кислородное голодание клеток (антигипоксический эффект) и восстанавливает кислотно-щелочной баланс. | Суточная доза препарата для взрослых равняется 500 – 800 мл. Препарат вводится внутривенно капельно со скоростью 1 мл в минуту. |
| Поливедон | Благодаря своему низкомолекулярному строению связывает токсины и выводит их из организма. Выведение происходит через почки. Препарат также усиливает почечный кровоток, что, в свою очередь, увеличивает мочевыделение. | Разовая доза равняется 200 – 400 мл. Вводят внутривенно капельно со скоростью 40 капель в минуту. Препарат предварительно подогревают до температуры тела. |
| Венофундин | Увеличивает объем циркулирующей крови, тем самым, способствуя улучшению гемодинамических показателей (пониженного артериального давления при генерализованных формах туляремии). | Доза препарата в сутки равняется 250 – 500 мл. Вводится препарат очень медленно и под постоянным контролем состояния больного. |
| Витамин С | Обладает антигипоксическим (устраняет кислородное голодание) действием. Также подавляет воспалительный процесс. | В острый период заболевания препарат вводится внутривенно одновременно с капельницами, разводя препарат в физиологическом или другом растворе. Далее можно перейти на внутримышечное введение препарата – по одной ампуле глубоко в мышцу в течение 7 дней. |
| Пиридоксин (витамин В6) | Активирует обменные процессы в организме, особенно в мышце миокарда. Также усиливает энергетические процессы в нервной ткани. Препарат особенно необходим при генерализованных формах туляремии с поражением сердца и головного мозга. | Можно применять как внутривенно, так и внутримышечно по 50 – 150 мг (1 – 3 ампулы) в сутки в течение 10 – 14 дней. |
| 20-процентный раствор глюкозы + фуросемид (метод форсированного диуреза) | Являясь высокоосмолярным раствором, глюкоза повышает объем циркулирующей жидкости. Фуросемид выводит эту жидкость через почки, тем самым, выводя токсины из организма. | 800 мл глюкозы вводят внутривенно, через час после начала капельницы вводят 40 мг (одна ампула) фуросемида. |
Лечение антибиотиками
Антибиотикотерапия (лечение антибиотиками) играет ведущую роль в лечении различных форм туляремии. Используются антибиотики из группы аминогликозидов (стрептомицин, гентамицин) и антибиотики тетрациклинового ряда (тетрациклин, доксициклин). Антибиотики, которые используются в лечении туляремии
| Название препарата | Механизм действия | Как принимать |
| Стрептомицин | Проникает внутрь бактерий через их клеточную стенку. Внутри клетки связывается с рибосомами (органеллами клетки) и нарушает синтез белков. | При локальных формах вводится внутримышечно по 500 мг два раза в день в течение 10 дней. При легочной и абдоминальной форме - по 1 грамму два раза в день. |
| Гентамицин | При локальных формах – внутримышечно по 80 мг два раза в день. При туляремии с поражением внутренних органов – по 80 мг 4 раза в день. | |
| Доксициклин | Ингибирует синтез необходимых белков, что приводит к гибели клеток. | Внутрь по 100 мг (одна таблетка) два раза в день. |
| Тетрациклин | Внутрь по 500 мг 4 раза в сутки. |
Вакцинация от туляремии
Вакцинация от туляремии главным образом предназначена для предупреждения заражения патогенными бактериями и развития заболевания. Особенно важно применение вакцинации населения в очагах с большим риском заражения туляремийной палочкой.Вакцину от туляремии с профилактической целью назначают всем возрастным группам, начиная от детей 7 лет.
Когда назначается?
Вакцинация от туляремии назначается по-разному в зависимости от эпидемиологических особенностей различных природных очагов инфекции.
По особым показаниям проводится плановая вакцинация всего населения определенного географического района, исключением являются только дети до 7 лет и лица с противопоказаниями.
Особыми условиями, при которых проводится вакцинация от туляремии всего населения, являются:
- существуют зарегистрированные случаи заболевания туляремией в данном районе в прошлом;
- существуют зарегистрированные случаи заболевания туляремией в смежных районах в прошлом;
- доказано присутствие возбудителя туляремии в организмах животных и объектах окружающей среды путем выделения культур возбудителя.
Лицами, которым назначается плановая вакцинация от туляремии в неэпидемиологических зонах, являются:
- сельскохозяйственные работники, которые тесно соприкасаются с зерновыми и овощными культурами (работники хранилищ, мельниц, заводов по переработке сельскохозяйственных продуктов);
- сельскохозяйственные работники, которые имеют дело со скотом и домашней птицей (работники ферм и мясокомбинатов);
- дератизаторы (лица, занимающиеся уничтожением грызунов);
- дезинсекторы (лица, занимающиеся уничтожением насекомых);
- работники санитарно-противоэпидемической службы;
- лица, которые временно посещают эпидемические районы туляремии в связи с работой в поймах рек (для покоса, ловли рыбы, охоты, строительных работ);
- лица, которые делают заготовки шкурок грызунов (ондатр, водяных крыс, зайцев);
- сотрудники меховых фабрик, которые работают в сфере первичной обработки шкурок;
- работники лесных хозяйств и лесопилок;
- персонал лабораторий, работающий с культурами бактерий туляремии.
Что содержит вакцина?
Туляремийная вакцина содержит особый вакцинный штамм (тип) живых ослабленных бактерий. Особенность этого штамма состоит в низкой реактогенности (способности вызывать патологические реакции организма).
Ослабленные бактерии туляремии выращиваются на специальных средах в лабораторных условиях. При помощи вакуума бактерии высушиваются, и приготавливается лиофилизат (сухая взвесь бактерий).
Для вакцинации населения лиофилизат растворяется дистиллированной водой и наносится на кожу или вводится подкожно.
Введение вакцины от туляремии
| Накожный способ | Подкожный способ | |
| Доза препарата | 2 капли раствора (около 200 миллионов бактерий туляремии). | 0,1 миллилитр раствора (около 10 миллионов бактерий туляремии). |
| Место введения | Наружная поверхность средней трети плеча. | Наружная поверхность средней трети плеча. |
| Техника выполнения |
|
|
Какова эффективность при заболевании?
Эффективность вакцинации от туляремии очень высока. Благодаря введению ослабленных бактерий туляремии в организме человека создается большое количество специфических антител против вредоносного возбудителя. Полное формирование специфического иммунитета наступает через 20 – 30 дней после проведения вакцинации. Если в организм проникнут новые живые бактерии туляремии, то специфические антитела уничтожат их, предупредив развитие заболевания. Стойкий противотуляремийный иммунитет сохраняется на срок до пяти лет. По истечении этого срока, при необходимости, возможна ревакцинация (повторная вакцинация) против туляремии.
Реакция и противопоказания для вакцинации
Местная реакция на прививку должна развиваться у всех пациентов, прошедших вакцинацию. В случае накожного метода нанесения на месте насечек в течение 4 – 5 дней появляются покраснения и отек, диаметр которого не больше 15 миллиметров. По периметру насечек могут возникать небольшие везикулы (пузырьки). Спустя 10 – 15 дней местная реакция утихает, на месте поставленной прививки формируется корочка. У некоторых людей может отмечаться увеличение и болезненность лимфатических узлов.
При внутрикожной вакцинации на месте укола может возникать припухлость и покраснение. В течение 2 – 3 суток может развиваться общее недомогание, головная боль, повышенная температура. В случае если пациент ранее болел туляремией, реакция на иммунизацию более бурная. Перед проведением вакцинации проводится опрос и осмотр человека для выявления противопоказаний.
Противопоказаниями для проведения прививки против туляремии являются:
- обострения хронических заболеваний;
- острые болезни инфекционного и неинфекционного характера;
- иммунодефицит;
- злокачественные болезни крови;
- новообразования злокачественного типа;
- склонность к аллергическим заболеваниям;
- беременность и период грудного вскармливания.
Хирургическое удаление или вскрытие нагноившихся бубонов
Вскрытие нагноившихся бубонов производится крайне редко, потому как более чем в половине случаев они нагнаиваются и прорываются сами. При этом происходит самопроизвольное излитие гноя из раны. В этом случае рекомендуется лишь обрабатывать уже открытую рану раствором антисептика. После этого следует наложить повязку с тетрациклиновой или стрептомициновой мазью.Если же нагноившийся бубон самопроизвольно не вскрывается, то рекомендуется хирургическое вмешательство. Вскрытие бубона происходит под местной анестезией, поэтому безболезненно для пациента.
Техника проведения
Эта хирургическая манипуляция должна проводиться в стерильных условиях. Кожу над поверхностью бубона несколько раз обрабатывают раствором йода. Далее скальпелем производят широкий разрез. После проведения разреза из раны вытекает гной. Его необходимо максимально эвакуировать, чтоб предотвратить повторное нагноение. Как правило, излившийся гной подлежит дальнейшему исследованию (бактериологической и биологической диагностике). Образовавшуюся полость обрабатывают антисептиком, а затем накладывают повязку с мазью. Периодически повязку рекомендуется менять, а на рану накладывать антибактериальную мазь.
Профилактика туляремии
Профилактика туляремии заключается в ограничении контактов с потенциальными носителями заболевания. Необходимо соблюдать предосторожность и правила личной гигиены, посещая зоны, где риск инфицирования повышен. Присутствие в потенциальных очагах заражения туляремией может быть связано с профессиональной или бытовой деятельностью человека.Мероприятиями, которые позволят избежать заболевания, являются:
- соблюдение мер предосторожности во время отдыха или активной деятельности на природе;
- выполнение правил безопасности при работе в саду или огороде;
- следование профилактическим рекомендациям при работе с животными;
- вакцинация.
Придерживаться правил, помогающих предотвратить заболевание туляремией, следует также людям, профессия которых относится к повышенной группе риска.
Меры предосторожности на природе
В природных условиях существуют местности, посещая которые человек подвергается повышенному риску инфицирования туляремией. Заразиться можно во время охоты, рыбалки, туристических походов или активного отдыха.Источниками инфекции на природе могут быть следующие представители фауны:
- клещи;
- комары;
- слепни;
- златоглазки;
- блохи;
- водяные крысы;
- ондатры;
- зайцы;
- лисы.
К зонам, где преобладают животные и насекомые, распространяющие инфекцию, являются:
- болота;
- местности вблизи горных и предгорных ручьев;
- поймы рек;
- озера;
- поля;
- луга;
- степи;
- леса.
Средства, отпугивающие насекомых
Средства для защиты от насекомых различаются между собой по ряду характеристик. Выбирая данную продукцию, необходимо учитывать условия, в которых она будет использоваться, продолжительность применения и другие факторы.Средства против насекомых обладают следующими отличительными характеристиками:
- метод воздействия;
- форма выпуска препарата;
- тип применения.
Продукция против насекомых в зависимости от своего состава делится на несколько категорий. Видами защитных средств являются репелленты, акарицидные средства, комбинированные препараты.
Репелленты – это продукция, в состав которой входит токсическое вещество (диэтилтолуамид), отпугивающее своим запахом насекомых. Такие средства наносятся на одежду и открытые участки тела (запястья, щиколотки). В зависимости от количества диэтилтолуамида различаются методы использования отпугивающих препаратов. Так, существуют средства, предназначенные для детей (менее токсичные), или те, которые нельзя наносить на кожу (сильно токсичные). Информация по методу применения указывается на упаковке производителем. Наиболее эффективны репелленты в борьбе с комарами.
Препаратами, которые относятся к репеллентам, являются:
- рефтамид максимум;
- бибан;
- дэта-ВОККО;
- галл-РЭТ;
- фталар;
- эфкалат.
К акарицидным препаратам относятся:
- рефтамид таежный;
- пикник антиклещ;
- гардекс аэрозоль экстрим;
- претикс.
Средствами защиты комбинированного действия являются:
- медилис-комфорт;
- москитол-спрей;
- клещ-капут;
- гардекс экстрим.
Препараты для защиты от насекомых выпускаются в форме аэрозолей, лосьонов, кремов, карандашей. Также в продаже представлены отпугивающие средства в виде браслетов, которые надеваются на запястье. Некоторые препараты обладают комбинирующим действием, защищая не только от комаров и клещей, но и от солнечных лучей. Наиболее удобна в использовании аэрозольная форма выпуска, но в большинстве случаев такие средства в сравнении с другими препаратами обладают меньшей продолжительностью воздействия.
Тип использования
Средства для отпугивания насекомых могут предназначаться для личного или коллективного применения. К препаратам группового использования относятся различные свечи, фумигаторы, ловушки. Такая продукция используется в качестве дополнительной защиты, так как не является высокоэффективной в профилактике туляремии.
Правила использования защитных средств
Для увеличения эффективности отпугивающих средств и предупреждения возникновения побочных эффектов при использовании таких препаратов необходимо соблюдать ряд правил.
Правилами применения средств защиты от насекомых являются:
- при покупке данной продукции следует проверять срок годности и лицензию;
- при истечении срока действия, указанного на упаковке, препарат необходимо нанести заново;
- активное потоотделение сокращает период действия средств, которые наносятся на кожу;
- время действия препаратов, наносимых на одежду, уменьшается при дожде и ветре.
Одежда для профилактики туляремии в природных условиях
При посещении зон, где риск заражения туляремией увеличен, необходимо надевать одежду, которая максимально закрывает кожу. Даже в теплое время года, выбираясь на природу, следует отдавать предпочтение брюкам и кофтам с длинным рукавом. Ворот, манжеты штанин и рукавов должны плотно прилегать к телу. Также следует надевать головные уборы (кепки, бейсболки, косынки). В качестве обуви нужно использовать сапоги или ботинки в сочетании с высокими плотными носками.Оптимальным вариантом является специальный противоклещевой костюм, который обеспечивает максимальную защиту от клещей. Существуют модели одежды, которые сочетают в себе механический и химический способы протекции. На поверхности таких вещей располагаются специальные ловушки для насекомых, попадая в которые переносчики заболевания гибнут.
Правила поведения на природе
Во время туристических походов или других занятий, предполагающих длительное пребывание в природных условиях, необходимо тщательно подходить к выбору места для стоянки. Не следует устанавливать палатки или устраивать места для отдыха рядом с норами различных животных, так как они являются переносчиками инфекции. Не нужно выбирать места для размещения вблизи зарослей бурьяна, так как там могут обитать инфицированные грызуны. Периодически во время отдыха необходимо осматривать тело и одежду на предмет наличия клещей. У взрослых людей чаще всего клещи кусают ноги, зону гениталий и ягодиц. Также может быть затронута внутренняя поверхность бедер, пупок или открытые участки тела. У детей клещи чаще всего располагаются на волосистой части головы.
Профилактическими мерами туляремии во время отдыха на природе являются:
- всю воду, используемую для питья и в хозяйственных целях, следует подвергать кипячению;
- после контакта с животным необходимо мыть руки с мылом;
- при разделке туш животных на охоте руки нужно обрабатывать дезинфицирующим средством;
- нельзя употреблять сырое или полусырое мясо, так как в нем могут находиться болезнетворные бактерии;
- вся пища, приготовляемая в природных условиях, должна быть тщательно прожарена или доведена до кипения при варке;
- нельзя собирать грибы или ягоды, имеющие следы помета птиц, грызунов;
- продукты и питье следует хранить в плотно закрывающейся таре.
Меры предосторожности при садово-почвенных работах
Во время работы в саду или огороде, чтобы избежать заражения воздушно-пылевым путем, следует использовать респираторы или ватно-марлевые повязки. Также необходимо носить перчатки и высокую обувь. В хозяйственных помещениях, которые пустовали на протяжении длительного периода, следует провести влажную уборку с использованием дезинфицирующих средств. На садовых участках следует поддерживать чистоту, бытовой мусор и пищевые отходы хранить в специальных местах в плотно закрывающихся емкостях или пакетах. Также в целях предупреждения появления и размножения грызунов следует уничтожать заросли бурьяна, использовать капканы и различные отравленные приманки.Профилактика туляремии при работе с животными
Людям, занимающимся разведением животных, необходимо соблюдать ряд мер, которые помогут предупредить инфицирование. Бактерии могут присутствовать в фекалиях животных, их шкурах, продуктах жизнедеятельности.Сельскохозяйственными животными, которые обладают высокой восприимчивостью к туляремии, являются:
- кролики;
- нутрии;
- поросята;
- ягнята;
- цыплята.
Группы профессионального риска
Предприятия, специализирующиеся в области разведения или содержания животных, выращивания и переработке сельскохозяйственных продуктов, представляют собой очаги повышенного риска инфицирования туляремией.Специальностями, которые подвержены высокой вероятности заражения, являются:
- пастухи;
- рыболовы, охотники;
- персонал служб отлова и содержания бездомных животных;
- сотрудники мясных комбинатов и животноводческих хозяйств;
- люди, занимающиеся расчисткой и благоустройством леса;
- специалисты по заготовке, хранению и переработке сельскохозяйственной продукции.