Содержание статьи:
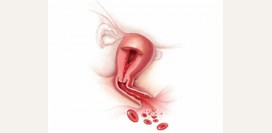
 Апоплексия яичника – внезапное повреждение ткани и сосудов яичника, вследствие которого возникает кровотечение в брюшную полость. Данная патология сопровождается болевыми ощущениями и кровопотерей разной степени. В Международной классификации болезней десятого пересмотра (МКБ-10) апоплексия яичника выделена в двух пунктах. Пункт N83.0 соответствует геморрагической фолликулярной кисте яичника, а пункт N83.1 - геморрагической кисте желтого тела.
Апоплексия яичника – внезапное повреждение ткани и сосудов яичника, вследствие которого возникает кровотечение в брюшную полость. Данная патология сопровождается болевыми ощущениями и кровопотерей разной степени. В Международной классификации болезней десятого пересмотра (МКБ-10) апоплексия яичника выделена в двух пунктах. Пункт N83.0 соответствует геморрагической фолликулярной кисте яичника, а пункт N83.1 - геморрагической кисте желтого тела.Данная патология обычно характерна для женщин, находящихся в репродуктивном возрасте. Как правило, от данного заболевания страдают женщины 25 – 40 лет. Апоплексия яичника чаще наблюдается во второй фазе менструального цикла или в период овуляции (процесс, в котором зрелая яйцеклетка покидает яичник). Нередко разрыв тканей яичника может происходить во время беременности. Рецидив (повторное обострение) апоплексии яичника происходит в 40 – 70% случаев.
Интересные факты
- Длительное лечение антикоагулянтами (противосвертывающие средства) увеличивает вероятность возникновения апоплексии яичника.
- Внезапный разрыв ткани яичника порой возникает даже во время сна.
- Верховая езда может стать причиной возникновения апоплексии яичника.
- Согласно статистике, апоплексия левого яичника возникает в 3 раза реже. Все дело в том, что левый яичник питает более мелкая артерия, и кровообращение в нем менее интенсивно, чем в правом яичнике.
- Не только женщины репродуктивного возраста могут страдать от данной патологии. Были описаны случаи возникновения апоплексии яичников в возрасте четырнадцати лет.
- Апоплексия яичника может стать причиной сильного кровотечения. Объем кровопотери в некоторых случаях составляет более 1 литра. Столь массивное кровотечение может напрямую угрожать жизни.
Анатомия яичника
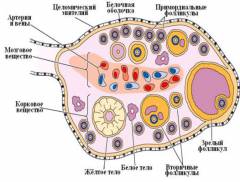 Яичники являются парным женским органом. Средний размер яичника составляет 3 – 4 см в длину, 2 – 2,5 см в ширину и 1 – 1,5 см в толщину. По форме яичник напоминает косточку персика. Вес яичника взрослой женщины составляет 5 – 7 г, у пожилой женщины - 3 г, а у только что родившейся девочки – менее грамма. Располагаются яичники в малом тазу, по обеим сторонам от матки. С маткой яичники соединяются при помощи связок. Кровоснабжение яичников обеспечивают яичные артерии. Правая яичная артерия имеет больший калибр, так как отходит непосредственно от брюшной аорты. Левая яичная артерия является ветвью почечной артерии. За счет того, что правый яичник кровоснабжает более крупная артерия в размерах он немного больше левого.
Яичники являются парным женским органом. Средний размер яичника составляет 3 – 4 см в длину, 2 – 2,5 см в ширину и 1 – 1,5 см в толщину. По форме яичник напоминает косточку персика. Вес яичника взрослой женщины составляет 5 – 7 г, у пожилой женщины - 3 г, а у только что родившейся девочки – менее грамма. Располагаются яичники в малом тазу, по обеим сторонам от матки. С маткой яичники соединяются при помощи связок. Кровоснабжение яичников обеспечивают яичные артерии. Правая яичная артерия имеет больший калибр, так как отходит непосредственно от брюшной аорты. Левая яичная артерия является ветвью почечной артерии. За счет того, что правый яичник кровоснабжает более крупная артерия в размерах он немного больше левого.В структуре яичника можно выделить следующие составляющие:
- целомический эпителий;
- белочная оболочка;
- корковое вещество;
- мозговое вещество.
Целомический эпителий
Сверху яичник покрыт целомическим эпителием. По своей форме он является однослойным кубическим эпителием. Его высота составляет порядка 20 мкм. Данный вид эпителия служит барьером и ограничивает яичник от других органов и тканей. Также целомический эпителий принимает участие в синтезе некоторых веществ.Белочная оболочка
Сразу под целомическим эпителием располагается белочная оболочка. Толщина этой оболочки составляет 100 мкм. Белочная оболочка содержит значительное количество коллагена и эластина. Коллаген является основным белком соединительной ткани и отвечает за прочность. Функция эластина заключается в придании эластичности и гибкости тканям. Также эластин способствует регенераторной функции (позволяет тканям восстанавливать свою структуру после травм). Наряду с коллагеном и эластином белочная оболочка содержит незначительное количество гладких миоцитов (мышечных клеток). Стоит отметить, что белочная оболочка формируется на четвертом году жизни.Корковое вещество
В корковом веществе можно выделить две структуры - строму и паренхиму. Строма – это основа органа, она богата соединительной тканью, которая придает прочность данному органу. Строма коркового вещества содержит большое количество коллагена. Также в строме содержаться интерстициальные клетки, выполняющие функцию синтеза предшественников эстрогенов (женские половые гормоны). В паренхиме, где расположены главные функционирующие клетки, различают фолликулы (особые образования, которые содержат яйцеклетку) на разных стадиях развития, желтые тела, белые тела и атретические тела.Выделяют следующие стадии развития фолликула:
- Примордиальный фолликул. Данный фолликул является самой незрелой формой. В среднем, примордиальный фолликул имеет размер 50 мкм. Он окружен лишь одним слоем фолликулярных клеток. Примордиальный фолликул является самой многочисленной формой из всех типов фолликулов. В каждом фолликуле находится один ооцит (незрелая форма яйцеклетки). На момент рождения насчитывается 1 – 2 миллиона примордиальных фолликулов в каждом яичнике. Созревание фолликулов осуществляется после пубертатного периода (период полового созревания).
- Первичный или преантральный фолликул. Фолликул, в котором уже начался процесс созревания яйцеклетки за счет воздействия фолликулостимулирующего гормона. Первичный фолликул в несколько раз больше примордиального фолликула. Размер первичного фолликула составляет примерно 150 – 200 мкм. Этот фолликул покрыт двумя или тремя слоями фолликулярных кубических клеток.
- Вторичный или антральный фолликул. Вторичный фолликул отличается от предыдущих тем, что в нем формируется фолликулярная полость с жидкостью. Клетки вторичного фолликула способны вырабатывать эстроген. Данный гормон оказывает феминизирующее действие и приводит к развитию матки, маточных труб, влагалища, молочных желез, а также участвует в формировании женских вторичных половых признаков. В состав вторичного фолликула входят гранулезные клетки, которые синтезируют прогестин. Этот гормон подготавливает организм к беременности и при ее наступлении поддерживает ее (гестация). Размер вторичного фолликула составляет 500 мкм.
- Третичный или преовулярный фолликул. Для третичного фолликула характерен быстрый рост и дифференциация клеток. Третичный фолликул содержит в 100 раз больше фолликулярной жидкости, чем вторичный фолликул. Размер третичного фолликула составляет около 1 мм.
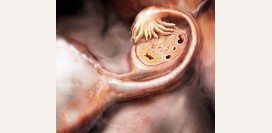
- Зрелый фолликул или Граафов пузырек. Размер зрелого фолликула составляет 18 – 20 мм. Яйцеклетка, входящая в состав Граафова пузырька, полностью готова к овуляции. Перед овуляцией стенка фолликула немного выпячивается. В последующем на месте выпячивания происходит разрыв. Яйцеклетка покидает фолликул и попадает в яйцевод (овуляция). На месте Граафова пузырька образуется желтое тело, вырабатывающее в дальнейшем прогестерон. Данный гормон останавливает преждевременную менструацию и способствует нормальному оплодотворению.
- Атретический фолликул. Для процесса овуляции необходим лишь один зрелый фолликул. В случае, если существует два и более зрелых фолликула, то часть из них подвергается атрезии (гибель). Под действием специального гормона гонадокринина третичные или зрелые фолликулы могут быть запрограммировано разрушены. На их месте образуется атретическое тело, которое способно синтезировать эстрогены.
Желтое тело – особая железа внутренней секреции, которая образуется из клеток зрелого фолликула после овуляции. На образование желтого тела непосредственно влияет лютеинизирующий гормон аденогипофиза (передняя доля гипофиза). Главной функцией желтого тела является выработка гормона прогестерона. Именно этот гормон подготавливает слизистую оболочку матки к потенциальной беременности. Если беременность не была успешной, то желтое тело инволюционирует (обратный процесс развития), превращаясь в соединительную ткань. Данный процесс приводит к менструации. При удачном оплодотворении желтое тело продолжает вырабатывать прогестерон и тем самым поддерживает беременность. В среднем желтое тело беременности является активным 9 – 12 недель.
Белое тело представляет собой переродившееся желтое тело. В случае, если оплодотворения не произошло, желтое тело реорганизуется в виде соединительной ткани. По прошествии некоторого времени белое тело яичника способно полностью исчезать.
Мозговое вещество
Мозговое вещество состоит из соединительной ткани, в которой находится большое количество эластина. В центральной части располагаются кровеносные сосуды и нервные волокна. У более 90% женщин в мозговом веществе имеется структура под названием сеть яичника. Данная сеть состоит из тяжей и эпителиальных трубочек. Она образована из остатков канальцев первичной почки.Причины апоплексии яичников
 Причинами апоплексии могут становиться патологические модификации на уровне тканевых структур и сосудов коркового или мозгового вещества яичника. Главными причинами апоплексии яичников являются варикозное расширение вен яичников, воспалительный процесс придатков матки, поликистоз, повторная беременность.
Причинами апоплексии могут становиться патологические модификации на уровне тканевых структур и сосудов коркового или мозгового вещества яичника. Главными причинами апоплексии яичников являются варикозное расширение вен яичников, воспалительный процесс придатков матки, поликистоз, повторная беременность.К наиболее частым причинам апоплексии яичников можно отнести:
- воспаление яичника (оофорит);
- варикозное расширение вен яичника;
- медикаментозная стимуляция овуляции;
- поликистоз яичников.
Воспаление яичника
Воспаление яичника или оофорит – это воспалительное заболевание инфекционной природы. Данная патология стоит на первом месте среди всех заболеваний органов малого таза. Оофорит может быть односторонним и двусторонним. Воспаление в яичнике в большинстве случаев не является изолированным. Инфекция, которая вызывает оофорит, также способна вызывать воспалительный процесс в маточных трубах (сальпингит). Если инфекция поражает яичник и маточную трубу, то данное заболевание носит название сальпингоофорит, или аднексит. Возбудителями данного заболевания способны становиться трихомонада, гонококк, микоплазма, хламидия, которые передаются во время полового контакта. В случае снижения иммунитета вызвать оофорит способна условно-патогенная микрофлора – кишечная палочка, стафилококк, стрептококк, кандида и др. Стать причиной оофорита способны различные хирургические операции на половых органах, менструация, роды и даже иногда переохлаждение.Оофорит возникает вследствие попадания микроорганизмов в оболочку зрелого фолликула после овуляции. Как и в любом воспалительном процессе, оофорит характеризуется возникновением болезненного ощущения, появлением гиперемии (переполнение кровью органа), образованием патологического секрета (экссудат), возникновением отечности яичника. Такие же процессы происходят и в маточных трубах. Болевое ощущение проецируется в месте расположения яичника и маточной трубы, внизу живота. Нередко сальпингоофорит может приводить к острому аппендициту.
Варикозное расширение вен яичника
Варикозное расширение вен яичника – патологическое состояние, которое возникает при затруднении оттока крови из венозной сети яичника. Чаще всего это является следствием частичной или полной непроходимости одной или нескольких вен яичника. Данная патология должна рассматриваться в контексте варикозного расширения вен малого таза. Главной причиной возникновения варикозного расширения вен малого таза является нарушение в структуре соединительной ткани, входящей в состав венозных стенок. В данных сосудах происходит снижение количества коллагеновых волокон. Как следствие, это приводит к гипертензии в венах (повышение давления), диаметр вен увеличивается, а также появляются локальные расширения венозных стенок.Причины возникновения варикозного расширения вен яичников:
- Тяжелые условия труда. Повседневная деятельность в вынужденной позе (сидя или стоя) ведет к значительному повышению давления в венозной системе органов малого таза и становится пусковым механизмом для варикозного расширения вен яичников. Венозная гипертензия считается главным фактором в появлении варикозного расширения вен яичников.
- Повторная беременность и роды. При беременности, а также во время родов женский организм испытывает колоссальную нагрузку на различные органы. Как правило, при данных физиологических состояниях происходит повышение давления в сосудах. Кровяное давление повышается не только в артериях, но также и в венах. Статистика указывает на то, что именно повторная беременность и роды являются главной причиной возникновения варикоза вен яичников.
- Заболевания женской репродуктивной системы. Ряд болезней женских половых органов способен привести к появлению варикозного расширения вен яичников. К таким заболеваниям относятся опухоль яичников, перекручивание широкой связки матки, эндометриоз.
- Гиперэстрогения. Гиперэстрогения характеризуется повышением синтеза женских половых гормонов - эстрогенов. Данное эндокринное нарушение может являться следствием онкологического заболевания яичника. В свою очередь, опухоль яичника способна повлечь за собой возникновение варикозного расширения вен яичника. Также гиперэстрогения служит причиной для ряда серьезных заболеваний, из которых можно выделить эндометриоз, образование полипов матки, фибромиома матки и др.
- Гормональная контрацепция. Данный вид контрацепции является одним из самых популярных и эффективных. В случае если гормональная контрацепция была неправильно подобрана, то могут возникать различные побочные эффекты. Одним из побочных эффектов служит повышенное давление в венозной сети таза.
Медикаментозная стимуляция овуляции
Медикаментозная стимуляция овуляции – это метод, который помогает добиться беременности, в связи с отсутствием овуляции у женщины. Данный метод подходит лишь тогда, когда в корковом веществе яичника формируются здоровые фолликулы, но процесс их развития по какой-то причине не происходит до конца. Медикаментозная стимуляция является выходом из ситуации в случае нерегулярной овуляции или же при поликистозе яичников.Использование различных схем лекарственной стимуляции овуляции имеет ряд недостатков. К побочным эффектам данного метода можно отнести кисты яичников, нарушение гормонального фона, апоплексию яичника.
Поликистоз яичников
Поликистоз яичников или синдром поликистозных яичников – патология в структуре и функциях яичников, которая ведет к нарушению менструальной функции и, как следствие, к бесплодию. Для синдрома поликистозных яичников характерна гиперандрогения (повышенная выработка мужских половых гормонов).При данной патологии выделяют следующие модификации: двустороннее увеличение яичников в 2 – 6 раз, гиперплазия стромы (образование в избытке новых структурных элементов), наличие большого количества кистозных фолликулов (киста образуется из зрелого фолликула), утолщение капсулы яичника.
В корковом веществе при поликистозе яичников располагается множество кистозно-атретических фолликулов. Данные фолликулы являются патологическим образованием, и организм стремится снизить их число. При реорганизации (замещение на соединительную ткань) крупных кистозно-атретических фолликулов может произойти их разрушение, которое поведет за собой разрыв ткани яичника и появление кровотечения.
Симптомы апоплексии яичника
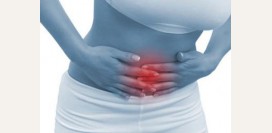
 Симптомы апоплексии яичника имеют временный или постоянный характер. Симптоматика, как правило, зависит от количества потерянной крови. Самым частым, а порой и единственным признаком является болевое ощущение в лобковой области.
Симптомы апоплексии яичника имеют временный или постоянный характер. Симптоматика, как правило, зависит от количества потерянной крови. Самым частым, а порой и единственным признаком является болевое ощущение в лобковой области.Апоплексия яичника характеризуется следующими симптомами:
- боли внизу живота;
- резкое снижение артериального давления, учащение пульса;
- общая слабость;
- нарушение менструального цикла;
- учащенное мочеиспускание.
Боли внизу живота
Болевые ощущения в лобковой области являются основным признаком апоплексии яичника. В случае односторонней апоплексии боли могут проецироваться в месте расположения пораженного яичника, а при двусторонней апоплексии боль имеет разлитой характер. Болевые ощущения могут начинаться резко, порой они могут быть сильными и нестерпимыми. Довольно редко боль может возникать ночью, во время сна. Иногда за сутки до приступа женщина может ощущать приглушенную боль в нижней части живота. Боль возникает вследствие того, что образующаяся гематома (скопление крови) производит давление на окружающие ткани, в которых содержатся болевые рецепторы. Также если гематома образуется в самом яичнике, то она способна сдавливать сосуды и нервы в корковом веществе. В данном случае болевые ощущения будут носить острый характер. Если боль становится главным признаком, а кровотечение было незначительным, то речь идет о болевой или псевдоаппендикулярной форме апоплексии яичника. Выраженная боль острого характера при односторонней апоплексии правого яичника может напоминать боль, характерную для острого аппендицита.Резкое снижение артериального давления, учащение пульса
Внезапный разрыв ткани яичника ведет к кровотечению в брюшную полость. Даже если произошло небольшое повреждение тканей яичника, это способно стать причиной обильного кровотечения. Если внутреннее кровотечение преобладает над болевым синдромом, то данная форма называется анемической. В контексте анемической формы выделяют целый ряд симптомов. Как и при любом другом кровотечении рефлекторно происходит понижение артериального давления, частота сердечных сокращений возрастает, кожные покровы бледнеют. Данные признаки зависят от количества потерянной крови. Вследствие кровотечения количество доставляемой крови к сердцу снижается и, как следствие, давление в артериях падает. В зависимости от объема кровопотери можно выделить три степени тяжести анемической формы апоплексии яичника. Для апоплексии легкой степени потеря крови не превышает 150 мл крови. Если речь идет о средней степени тяжести, то количество кровопотери не превышает 500 мл, а для тяжелой степени – свыше 0,5 л.Общая слабость
Общая слабость является следствием потери крови. Так как объем циркулирующей крови во время кровопотери снижается, то это сказывается и на общем состоянии. Кровь выполняет транспортную функцию и доставляет тканям организма кислород и все необходимые питательные вещества. Если объем циркулирующие крови снижен, то ткани перестают получать необходимые вещества в достаточном количестве. Некоторые клетки и ткани крайне зависимы от кислорода. Так, центральная нервная система потребляет 20 – 25% всего вдыхаемого кислорода. При кровотечении нервные клетки мозга не в состоянии функционировать на необходимом уровне и, как следствие, это проявляется в виде быстрой утомляемости, вялости, а иногда появлением апатии. Мышечная ткань также нуждается в большом количестве обогащенной кислородом и глюкозой крови. В случае, если миоциты (клетки мышечной ткани) не получают нужных веществ, то это приводит к мышечной слабости.Нарушение менструального цикла
Апоплексия яичника может становиться причиной возникновения нарушений в менструальном цикле. Для нормальной менструации характерны кровянистые выделения, которые возникают каждые 21 – 35 дней и продолжают идти на протяжении 3 – 7 суток. Чаще всего апоплексия яичника характеризуется появлением межменструальных кровянистых выделений из влагалища, которых в норме не наблюдается. Реже возникают кровянистые выделения, которые возникают после задержки менструации. Данные явления, как правило, быстро прекращаются после исчезновения болевых ощущений. Стоит отметить, что нарушения в ходе менструального цикла не являются обязательными и в некоторых случаях могут отсутствовать.Учащенное мочеиспускание
Учащенное мочеиспускание характеризуется посещением туалета более 10 раз за день. Также прием некоторых медицинских препаратов (мочегонные) или большое количество выпитой жидкости способствуют данному явлению.В некоторых случаях апоплексия яичника может становиться причиной нарушения гормонального фона. Как следствие, воздействие некоторых гормонов на мочевой пузырь может приводить к растягиванию его стенки. В результате чрезмерного растяжения стенки мочевого пузыря происходит увеличение частоты мочеиспускания. Также схождение массивного отека яичника может сопровождаться учащением мочеиспускания.
Диагностика апоплексии яичника
 Для того, чтобы правильно поставить диагноз необходимо тщательно собрать анамнез (опрос пациента), провести осмотр и воспользоваться инвазивными или неинвазивными методами диагностики.
Для того, чтобы правильно поставить диагноз необходимо тщательно собрать анамнез (опрос пациента), провести осмотр и воспользоваться инвазивными или неинвазивными методами диагностики.Для подтверждения диагноза апоплексии яичника используются следующие методы:
- гинекологический осмотр;
- УЗИ органов малого таза;
- лапароскопия;
- пункция заднего свода влагалища.
Гинекологический осмотр
Данный вид осмотра начинается с обследования гениталий. Как правило, для его проведения используется специальное гинекологическое кресло. Врач-гинеколог последовательно обследует большие и малые половые губы. Заканчивается обследование наружных половых органов обследованием преддверья влагалища.Далее осматривается стенка влагалища. Для этой манипуляции используются специальные гинекологические зеркала (инструмент, который используется для расширения и раскрывания влагалища). Чаще всего слизистая влагалища остается обычного цвета. Если апоплексия яичника ведет к массивному кровотечению, характерному для анемической формы, то слизистая оболочка влагалища имеет бледно-розовый цвет.
Следующим этапом в гинекологическом обследовании является бимануальное (двуручное) влагалищное исследование. Данная манипуляция необходима для определения положения, состояния и размеров матки, а также придатков матки (яичники и маточные трубы). Довольно часто бимануальное исследование влагалища выявляет болезненность в месте проекции одного из яичников при односторонней апоплексии. Пальпация пораженного яичника доставляет болезненные ощущения. Размеры яичника остаются в норме либо немного увеличены.
УЗИ органов малого таза
Ультразвуковое исследование является одним из главных методов, которые используются в диагностике апоплексии яичника. Этот способ является неинвазивным (не повреждает целостность кожи) и способен в большинстве случаев подтвердить предполагаемый диагноз.Ультразвуковое исследование, как правило, помогает увидеть некоторые структурные изменения в яичнике. Размеры пораженного яичника могут быть слегка увеличены или находиться в пределах нормы. При апоплексии можно заметить неоднородную структуру в корковом веществе. Данная структура является желтым телом. В большинстве случаев именно желтое тело является причиной кровотечения. Если сопутствующих гинекологических заболеваний нет (поликистоз яичника), то в фолликулах никаких патологий не обнаруживается. Главным подтверждением диагноза анемической формы апоплексии яичника служит обнаружение свободной жидкости в брюшной полости позади матки.
Стоит отметить, что оценка состояния пораженного яичника должна производиться в сравнении со здоровым яичником, а также должен учитываться период менструального цикла.
Лапароскопия
Лапароскопия является хирургическим способом диагностики или лечения некоторых заболеваний брюшной полости. Главным преимуществом лапароскопии является малоинвазивность. Доступ к органам брюшной полости достигается через небольшое отверстие в пупке. Размер данного отверстия в среднем не превышает 1 – 2 см. В случае с апоплексией яичника лапароскопическая диагностика обладает почти 100% точностью.При лапароскопической диагностике практически всегда можно обнаружить некоторое количество крови в малом тазу. Если апоплексия произошла недавно, то кровь будет однородной консистенции без большого количества сгустков. Наличие сгустков говорит о том, что разрыв ткани яичника и кровоизлияние произошло за день или за несколько дней до лапароскопии. В дальнейшем эти сгустки могут приводить к спайке органов брюшной полости. При обследовании матки ее размер и цвет остаются в норме. Довольно часто можно обнаружить хроническое воспаление маточных труб, которое выражается в наличии околотубарных спаек (спайки вокруг маточных труб).
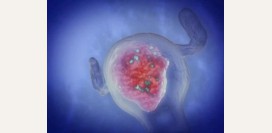
При разрыве желтого тела яичник, как правило, сохраняет нормальные размеры. Увеличение яичника наблюдается лишь тогда, когда кровоизлияние приводит к гематоме в полости самого яичника. Если апоплексия яичника является следствием разрыва кисты Граафова пузырька или желтого тела, то пораженный яичник имеет фиолетово-багровый цвет. Также наличие кисты вызывает увеличение размера яичника.
Пункция заднего свода влагалища
Пункция заднего свода влагалища или кульдоцентез – прокол задней стенки свода влагалища с целью забора жидкости из маточно-прямокишечного углубления (Дугласово пространство). Данная манипуляция помогает определить тип жидкости, которая аккумулируется в маточно-прямокишечном пространстве. В зависимости от заболевания пунктат может представлять собой кровь, экссудат или гной. Дугласово пространство в норме содержит незначительно количество светло желтой жидкости. Главным критерием подтверждения диагноза служит обнаружение крови, которая не сворачивается.Консервативное лечение апоплексии яичника
 Выбор лечения зависит от результата гематологических анализов (общий анализ крови), степени кровотечения, а также наличия или отсутствия перитонеальных симптомов (болевые ощущения, возникающие при раздражении брюшины). Консервативное лечение производится в стационаре и показано лишь в том случае, когда болевой синдром не выражен, а количество потерянной крови незначительно.
Выбор лечения зависит от результата гематологических анализов (общий анализ крови), степени кровотечения, а также наличия или отсутствия перитонеальных симптомов (болевые ощущения, возникающие при раздражении брюшины). Консервативное лечение производится в стационаре и показано лишь в том случае, когда болевой синдром не выражен, а количество потерянной крови незначительно.Главными препаратами в консервативном лечении являются коагулянты (кровоостанавливающие препараты), спазмолитики и витамины. Также необходим палатный (полупостельный) режим. Чтобы добиться остановки кровотечения, как правило, используют прикладывание холода на нижнюю часть живота.
Медикаментозное лечение включает в себя:
- спазмолитики;
- кровоостанавливающие препараты;
- витамины.
Спазмолитики
Спазмолитики – это группа медицинских препаратов, которая устраняет мышечный спазм, возникающий в гладкой мускулатуре. Спазмолитики широко используются при купировании болей связанных с желудочно-кишечным трактом, а также при возникновении болевого синдрома в гинекологии. Основное действие спазмолитиков основано на блокировке передачи нервных импульсов в гладкой мускулатуре, что способствует купированию болевого синдрома.Спазмолитики имеют различную форму выпуска. В каждом отдельном случае именно лечащий врач должен подобрать необходимый медицинский препарат, дозировку, а также длительность использования данного медикамента.
Спазмолитические препараты
| Название препарата | Форма выпуска | Активное вещество | Механизм действия | Способ применения |
| Дротаверин | Раствор для инъекций | Дротаверин | Купирует спастические боли, приводит к расслаблению гладкой мускулатуры, за счет расширения просвета сосудов способствует улучшенному поступлению кислорода в ткани. | Внутримышечные инъекции по 2 мл 2 раза в сутки. |
| Папаверин | Раствор для инъекций | Папаверин | Приводит к снижению тонуса и расслабляет гладкую мускулатуру внутренних органов. | Внутримышечные инъекции по 1 – 2 мл 2 – 4 раза в сутки. |
| Бускопан | Таблетки, покрытые оболочкой | Гиосцина бутилбромид | Приводит к снижению тонуса гладких мышц внутренних органов, а также снижает их сократительную активность. | Перорально, запивая небольшим количеством воды, по 10 - 20 мг 3 раза в день. |
Кровоостанавливающие препараты
Кровоостанавливающие или гемостатические препараты – группа лекарственных средств, которые способствуют остановке кровотечения. Выделяют кровоостанавливающие вещества местного и резорбтивного действия. Группа гемостатических препаратов местного действия используется для остановки кровотечений из кожных покровов или слизистых оболочек. В случае возникновения кровотечения из внутренних органов необходимо воспользоваться кровоостанавливающими препаратами резорбтивного действия. Они непосредственно попадают в кровь и способны купировать кровотечение за счет усиления процесса тромбообразования в поврежденных сосудах. Кровоостанавливающие препараты резорбтивного действия
| Название препарата | Форма выпуска | Активное вещество | Механизм действия | Способ применения |
| Этамзилат | Ампулы для внутримышечных инъекций | Этамзилат | Приводит к ускоренному образованию тромбоцитов. Способствует процессу слипания тромбоцитов и формирования тромба. Оказывает ангиопротекторное действие. | Внутримышечные инъекции по 2 мл 2 – 4 раза в день. |
| Транексам | Раствор для внутривенного введения | Транексамовая кислота | Оказывает антифибринолитическое действие. Способствует снижению активности профибринолизина и его превращение в плазмин. | Внутривенно по 1 – 1,5 г 3 - 4 раза в день на протяжении 4 дней. |
| Амбен | Раствор для внутривенного введения | Аминометилбензойная кислота | Обладает антифибринолитическим действием. Оказывает ингибирующее действие на плазмин. Ингибирует превращение профибринолизина в плазмин. | Внутривенно струйно по 5 - 10 мл 1% раствора. |
В случае сопутствующих гематологических заболеваний (болезнь Виллебранда, аутоиммунная тромбоцитопения), консервативное лечение может быть проведено лишь после консультации врача-гематолога.
Витамины
Витамины – это группа органических веществ, абсолютно необходимых для нормальной жизнедеятельности организма. Выделяют две большие группы витаминов - жирорастворимые и водорастворимые. Витамины входят в состав различных ферментов, а также могут воздействовать на органы и ткани по типу гормонов. При кровотечении витамины группы В приводят к усилению компенсаторно-восстановительных функций организма и могут уменьшать степень кровопотери. Витамины группы В
| Название препарата | Форма выпуска | Активное вещество | Механизм действия | Способ применения |
| Витамин В1 | Раствор для внутримышечных инъекций | Тиамин | Участвует в углеводном, белковом и жировом обмене. | Внутримышечные инъекции по 1 мл 1 раз в день через день. |
| Витамин В6 | Раствор для внутримышечных инъекций | Пиридоксин | Участвует в обмене различных аминокислот. Принимает участие в липидном обмене. | Внутримышечные инъекции по 1 мл 1 раз в день через день. |
| Витамин В12 | Раствор для внутримышечных инъекций | Цианокобаламин | Способствует свертыванию крови. Повышает тромбопластическую активность. Принимает участие в нормальном кроветворении. | Внутримышечные инъекции по 200 мкг 1 раз в день через день. |
Стоит заметить, что медикаментозное лечение имеет ряд недостатков. Сгустки крови, которые невозможно извлечь без хирургического вмешательства в 80% случаев ведут к образованию спаек. В результате консервативного лечения в 40% случаев наблюдается бесплодие. В 15% случаев происходит рецидив апоплексии яичника. Столь серьезные нарушения заставляют пересмотреть лечебную тактику даже при легкой степени апоплексии в пользу хирургического лечения.
Хирургическое лечение апоплексии яичника
 В лечении апоплексии яичника предпочтение отдается именно хирургическому лечению.
В лечении апоплексии яичника предпочтение отдается именно хирургическому лечению.В большинстве случаев для лечения апоплексии яичника используется лапароскопический метод. Данный метод имеет ряд преимуществ перед обычной полостной операцией. В случае, если имеются противопоказания к проведению лапароскопии, то альтернативой является лапаротомическая операция.
Показания к операции
В большинстве случаев, если женщина хочет сохранить детородную функцию, или при апоплексии средней или тяжелой степени, показано хирургическое лечение. Также показанием к операции служит неэффективность консервативного лечения, при котором появляются признаки внутреннего кровоизлияния, общее состояние ухудшается, а показатели гемограммы (анализ крови) резко падают. Основным показанием для проведения операции служит наличие жидкости в брюшной полости, которое подтверждается ультразвуковым исследованием. В случае усиления болевого синдрома следует срочно прибегнуть к оперативному вмешательству.Противопоказания
Противопоказания для лапароскопической операции при апоплексии могут иметь абсолютный или относительный характер. Абсолютно противопоказана лапароскопическая операция при тяжелых сердечно-сосудистых болезнях, выраженной гипертонии (повышенное артериальное давление), геморрагическом шоке (острая потеря крови), кахексии (сильное истощение организма), при серьезных нарушениях в свертывающей системе крови, при наличии грыжи белой линии живота (проходит по срединной линии живота) и диафрагмы. Также противопоказанием служит острая или хроническая почечная недостаточность или печеночная недостаточность. Из заболеваний дыхательной системы данная операция противопоказана при наличии бронхиальной астмы. К относительным противопоказаниям можно отнести поливалентную лекарственную аллергию (аллергия на два и более медикамента), злокачественную опухоль яичников и маточной трубы, перитонит (воспалительный процесс брюшины), поздняя стадия беременности (больше 16 недель).Методы операции при апоплексии
Для лечения апоплексии яичника можно воспользоваться двумя хирургическими методами. Речь идет о лапароскопическом и лапаротомическом методе. Хирургическая операция лапароскопическим методом является золотым стандартом в лечении апоплексии яичника. Лапаротомия проводится лишь в случае выявления противопоказаний к проведению лапароскопической операции.Лапароскопический метод
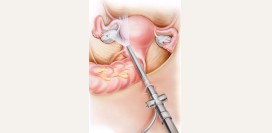
Лапароскопическая операция – современный хирургический метод оперирования органов брюшной полости с использованием специального оборудования. Главным инструментом является лапароскоп с видеокамерой, который передает изображение на специальный экран. Данный метод имеет ряд преимуществ перед полостными операциями. Он является малоинвазивным и не ведет к появлению больших шрамов и рубцов. В течение нескольких месяцев после лапароскопической операции швы на месте, где проводился разрез, становятся практически незаметными. Послеоперационный период проходит значительно быстрей, а время нахождения в больнице после операции значительно уменьшается. В ходе операции в брюшной стенке делают 3 – 4 небольших отверстия менее 1,5 см, через которые вводят лапароскоп и вспомогательные инструменты.
Лапароскопия при апоплексии яичника носит крайне щадящий характер. В большинстве случаев производят лишь ушивание места разрыва яичника. Если апоплексия возникла при беременности, то с целью ее сохранения проводят не резекцию (иссечение), а ушивание желтого тела. Прижигание области кровотечения белочной оболочки производят с помощью электрохирургического коагулятора. Это происходит за счет подачи высокочастотного тока, который нагревает окружающие ткани. В результате нагрева белок, который находится в тканях, свертывается, и кровотечение останавливается. Если наблюдается массивное кровотечение, производят длительную коагуляцию (использование электрохирургического коагулятора).
Удаление яичника является необходимостью лишь тогда, когда апоплексия наблюдается вместе с другим заболеванием придатков матки, как, например, при перекручивании ножки маточной трубы. В любых других случаях производят ушивание места разрыва яичника или удаление части яичника, чтобы сохранить детородную функцию, а также не нарушать гормональный фон. Во время лапароскопии крайне важно осмотреть оба яичника на наличие двусторонней апоплексии. Также необходимо осмотреть маточные трубы и червеобразный отросток (аппендикс), так как апоплексия может протекать в сочетании с внематочной беременностью или встречаться при остром аппендиците.
Для анестезии чаще всего используют эндотрахеальный наркоз. В ходе проведения операции брюшную полость промывают и удаляют кровяные сгустки и всю кровь. Далее брюшная полость послойно ушивается. В случае невозможности проведения лапароскопической операции прибегают к лапаротомии.
Лапаротомический метод
Лапаротомическая операция - операция на органах брюшной полости, при которой для доступа делают широкий разрез брюшной стенки. Данная операция проводится в случае выявления противопоказаний к проведению лапароскопической операции. Лапаротомия показана в случае грыжи белой линии живота или если лапароскопическим методом не удается остановить кровотечение электрокоагулятором. Рассечение брюшной стенки делают длинной 8 – 10 см. Местом проведения разреза служит надлобковая область.
Для анестезии используют, как правило, эндотрахеальный наркоз. Во время операции на яичнике необходимо удалить всю скопившуюся кровь в брюшной полости. В конце операции брюшная полость послойно ушивается. В последующие дни после операции необходимо обязательно провести антибактериальную терапию.
Восстановительный период после апоплексии
При неосложненной форме апоплексии средний период восстановления после лапароскопической операции длиться неделю, а после лапаротомии – две недели. Уже в первый день после лапароскопической операции разрешено вставать с кровати, а также употреблять в пищу диетические бульоны.В динамике производят ультразвуковое исследование яичников на наличие рецидива апоплексии. Если выявляются различные изменения в результатах анализов крови и мочи, то проводится их коррекция. При нарушении гормонального фона лечащий врач индивидуально подбирает необходимую схему лечения. Антибиотикотерапию назначают в случае лапаротомической операции, а также по показанию. При лапаротомии необходимо носить компрессионное белье, а также различные бандажи на живот в течение двух месяцев.
Щадящий характер лапароскопической операции позволяет в большинстве случаев сохранить детородную функцию женщины. Даже при удалении одного яичника шанс забеременеть остается крайне высоким. Однако, при овариоэктомии (удаление яичника) возрастает риск возникновения внематочной беременности. Естественная беременность невозможна лишь при воспалительно-дистрофических изменениях на уровне обоих придатков матки или в случае опухолевого заболевания. Стоит отметить, что в течение 1 – 2 месяцев после операции необходимо исключить любые половые контакты.
Восстановление трудоспособности происходит через 30 – 50 дней. В случае возникновения различных гинекологических осложнений необходимо срочно вызвать скорую помощь или обратиться в больницу.