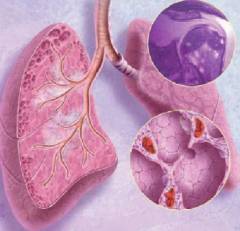
Саркоидоз – это системное заболевание, которое может поражать различные органы и ткани, но чаще всего затрагивает
дыхательную систему. Первые упоминания о данной патологии относятся к началу XIX века, когда были предприняты первые попытки описать легочную и кожную форму заболевания. Саркоидоз характеризуется образованием специфических гранулем, которые и являются основной проблемой. Причины развития данного заболевания в настоящее время неизвестны, несмотря на большое количество исследований, сделанных в этой области.
Саркоидоз встречается во всем мире и на всех континентах, однако его распространенность неравномерна. На нее влияют, предположительно, и климатические условия, и генетические расовые признаки. Среди афроамериканцев, например, распространенность саркоидоза составляет около 35 случаев на 100 000 населения. В то же время, среди светлокожего населения Северной Америки этот показатель в 2 – 3 раза ниже. В Европе в последние годы распространенность саркоидоза составляет, примерно, 40 случаев на 100 000 населения. Наиболее низкие показатели (
всего 1 – 2 случая) отмечаются в Японии. Наиболее высокие же данные регистрируются в Австралии и Новой Зеландии (
от 90 до 100 случаев).
Саркоидоз может поражать людей любого возраста, однако существуют определенные критические периоды, в которые заболеваемость наиболее высока. Возраст с 20 до 35 лет считается опасным для обоих полов. У женщин существует и второй пик заболеваемости, который приходится на период с 45 до 55 лет. В целом же вероятность развития саркоидоза для обоих полов приблизительно одинакова.
Причины возникновения саркоидоза
![]()
Как уже указывалось выше, первопричины, дающие толчок к развитию саркоидоза, на данный момент не установлены. Более чем сто лет исследований данного заболевания привели к появлению ряда теорий, каждая из которых имеет определенные основания. В основном, саркоидоз связывают с воздействием некоторых внешних или внутренних факторов, которые встречались у большинства пациентов. Тем не менее, единого для всех больных фактора пока не было выявлено.
Существуют следующие теории возникновения саркоидоза: - инфекционная теория;
- теория контактной передачи болезни;
- воздействие факторов окружающей среды;
- наследственная теория;
- медикаментозная теория.
Инфекционная теория
В основе инфекционной теории лежит предположение, что наличие определенных микроорганизмов в теле человека может запустить болезнь. Объясняют это следующим образом. Любой микроб, попадая в организм, вызывает иммунный ответ, который заключается в выработке антител. Это специфические клетки, направленные на борьбу с данным микробом. Антитела циркулируют в крови, поэтому попадают практически во все органы и ткани. Если циркуляции антител определенного типа продолжается очень долго, то это может повлиять на некоторые биохимические и клеточные реакции в организме. В частности, это касается формирования особых веществ – цитокинов, которые участвуют во многих физиологических процессах в норме. Если при этом у человека есть генетическая или индивидуальная предрасположенность, у него разовьется саркоидоз.
Считается, что риск появления саркоидоза возрастает у людей, перенесших следующие инфекции: - Mycobacterium tuberculosis. Данный микроорганизм является возбудителем туберкулеза. Его влияние на появление саркоидоза объясняется целым рядом интересных фактов. Например, оба этих заболевания поражают преимущественно легкие и легочные лимфатические узлы. В обоих случаях образуются гранулемы (особые скопления клеток различных размеров). Наконец, по некоторым данным почти у 55% пациентов с саркоидозом удается выявить антитела к туберкулезу. Это говорит о том, что больные когда-либо встречались с микобактерией (перенесли туберкулез в скрытой форме или были привиты). Некоторые ученые даже склонны считать саркоидоз особым подвидом микобактерий, однако у этого предположения пока нет убедительных доказательств, несмотря на многочисленные исследования.
- Chlamydia pneumoniae. Данный микроорганизм является вторым по распространенности возбудителем хламидиоза (после Chlamydia trachomatis), который вызывает в основном поражение органов дыхания. Гипотеза о связи этой болезни с саркоидозом появилась после особого исследования. В нем сравнивали распространенность антигенов против хламидий в среднем у здоровых людей и у пациентов с саркоидозом. Исследование показало, что антихламидийные антитела у исследуемой группы пациентов встречаются почти вдвое чаще. Тем не менее, непосредственно в тканях из саркоидных гранулем не было обнаружено признаков ДНК Chlamydia pneumoniae. Это, однако, не исключает, что бактерии только запускают развитие болезни по неизвестному до сих пор механизму, не участвуя непосредственно в развитии саркоидоза.
- Borrelia burgdorferi. Данный микроорганизм является возбудителем болезни Лайма (клещевого боррелиоза). О его роли в развитии саркоидоза заговорили после исследования, проведенного в Китае. У 82% пациентов с саркоидозом были обнаружены антитела к Borrelia burgdorferi. Тем не менее, живые микроорганизмы были выявлены лишь у 12% больных. Это также указывает на то, что боррелиоз Лайма может дать толчок к развитию саркоидоза, но не является обязательным при его развитии. Против этой теории говорит то, что боррелиоз имеет ограниченное географическое распространение, в то время как саркоидоз встречается повсеместно. Поэтому аналогичное исследование в Европе и Северной Америке показало более низкую зависимость саркоидоза от наличия антител против боррелии. В Южном же полушарии распространенность боррелиоза еще более низкая.
- Propionibacterium acnes. Бактерии данного вида являются условно патогенными и присутствуют на коже и в ЖКТ (желудочно-кишечном тракте) здоровых людей, никак не себя не проявляя. Ряд исследований показал, что почти у половины больных саркоидозом наблюдается аномальный иммунный ответ против данных бактерий. Таким образом, появилась теория о генетической предрасположенности иммунной системы к развитию саркоидоза при контакте с Propionibacterium acnes. Однозначного подтверждения теория пока не получила.
- Helicobacter pylori. Бактерии из данного рода играют большую роль в развитии язвы желудка. Ряд исследований в США обнаружил, что в крови пациентов с саркоидозом содержится повышенное количество антител к этим микроорганизмам. Это также говорит о том, что инфекция может запускать иммунные реакции, приводящие к развитию саркоидоза.
- Вирусные инфекции. Аналогично с бактериальными инфекциями рассматривается и возможная роль вирусов в появлении саркоидоза. В частности, речь идет о больных с антителами к краснухе, аденовирусу, гепатиту С, а также о пациентах с вирусами герпеса различных типов (в том числе с вирусом Эпштейна-Барр). Некоторые данные даже указывают на то, что вирусы могут играть роль в развитии болезни, а не только в запуске аутоиммунных механизмов.
Таким образом, множество различных исследований указало на возможную роль микроорганизмов в появлении саркоидоза. При этом единого инфекционного агента, наличие которого подтверждалось бы в 100% случаев, нет. Поэтому принято считать, что ряд микробов лишь вносят некоторый вклад в развитие болезни, являясь факторами риска. Тем не менее, для начала саркоидоза необходимо присутствие и других факторов.
Теория контактной передачи болезни
Данная теория основана на том, что значительная часть людей, заболевших саркоидозом, ранее была в контакте с больными. По различным данным, такой контакт присутствует в 25 – 40% всех случаев. Нередко также наблюдаются семейные случаи, когда в рамках одной семьи болезнь развивается у нескольких ее членов. При этом разница во времени может составлять годы. Этот факт может указывать одновременно на генетическую предрасположенность, возможность инфекционной природы и роль факторов внешней среды.
Непосредственно теория контактной передачи появилась после эксперимента на белых мышах. В ходе него нескольким поколениям мышей последовательно делали пересев клеток из саркоидных гранулем. Через некоторое время у мышей, получивших дозу патологических клеток, появились признаки заболевания. Облучение или нагревание культуры клеток уничтожало их болезнетворный потенциал, и обработанная культура уже не вызывала саркоидоз. У людей аналогичных экспериментов не проводили из-за этических и правовых норм. Тем не менее, возможность развития саркоидоза после контакта с патологическими клетками от больного допускается многими исследователями. Практическим доказательством считаются случаи, когда саркоидоз развивался после пересадки органов от больных. В США, где трансплантология наиболее развита, было описано около 10 подобных случаев.
Воздействие факторов окружающей среды
Определенную роль в развитии саркоидоза могут играть производственные факторы. В основном это касается гигиены воздуха, поскольку большинство вредных веществ попадают в легкие именно с ним. Пыль на рабочем месте является распространенной причиной различных профессиональных заболеваний. Поскольку в первую очередь при саркоидозе поражаются легкие, был проведен ряд исследований, чтобы узнать, какова роль профессиональных факторов в развитии болезни.
Оказалось, что среди людей, часто контактирующих с пылью (
пожарники, спасатели, шахтеры, шлифовщики, работники издательств и библиотек), саркоидоз встречается почти в 4 раза чаще.
Особую роль в развитии болезни играют частицы следующих металлов: - бериллий;
- алюминий;
- золото;
- медь;
- кобальт;
- цирконий;
- титан.
Пыль бериллия, например, попадая в больших количествах в легкие, приводит к образованию гранулем, которые очень схожи с гранулемами при саркоидозе. Доказано, что и другие металлы способны нарушать обменные процессы в тканях и активировать иммунную систему.
Из бытовых факторов окружающей среды, не связанных с профессиональным риском, обсуждается возможность влияния различных плесеней при их попадании в легкие с воздухом.
Сопутствующее
курение при саркоидозе имеет неоднозначное действие. С одной стороны, есть убедительные доказательства, что среди курильщиков саркоидоз встречается почти вдвое реже, чем среди некурящих людей. С другой стороны, курение не является защитой от болезни, и у курильщиков с саркоидозом болезнь будет протекать в гораздо более тяжелой форме. В частности, это проявится уменьшением жизненной емкости легких и более быстрым развитием фиброза.
Наследственная теория
У всех вышеописанных теорий существенным недостатком является то, что не удается найти какой-либо фактор, единый для всех пациентов. В связи с этим была предложена теория наследственной предрасположенности к саркоидозу. Она гласит, что у ряда людей имеются дефектные гены, которые кодируют аномальные
белки. Процесс запускается каким-либо из вышеописанных внешних воздействий, и развивается собственно болезнь.
Данная теория отчасти основывается на явлении семейного саркоидоза, о котором говорилось выше. Описан случай, когда у двух сестер, живших в различных городах и не контактировавших много лет, примерно одновременно был диагностирован саркоидоз. Врачи закономерно предположили, что болезнь была запрограммирована генетически. Тем не менее, пока что не открыты конкретные генные мутации, которые влияют на появление саркоидоза.
Медикаментозная теория
Медикаментозная теория появилась, когда были описаны случаи развития саркоидоза на фоне длительного лечения определенными препаратами. Развитие болезни связывали как раз с побочным эффектом от этих лекарств. В пользу данной теории говорит то, что прекращение приема медикаментов замедляло прогрессирование саркоидоза.
Подобные случаи были описаны при длительно лечении интерфероном и антиретровирусными препаратами. Тем не менее, однозначно подтвердить эту теорию сложно. Данные лекарства назначаются против тяжелых вирусных инфекций (
в том числе против ВИЧ), которые сами по себе могут влиять на развитие саркоидоза. В настоящее время исследования в этом направлении продолжаются.
Таким образом, официально причины развития саркоидоза не обнаружено. Считается, что все вышеперечисленные факторы повышают вероятность развития болезни, дополняя друг друга. Возможно, ключевую роль играет все же генетика. Остальные воздействия лишь запускают процесс. В то же время описан ряд случаев саркоидоза, при которых не был отмечен ни один из вышеперечисленных факторов. Предположительно, существуют и другие условия и воздействия, которые могут запустить патологический процесс.
Течение и классификация саркоидоза
![]()
Несмотря на большое количество причин, которые могли привести к развитию саркоидоза, течение болезни у большинства больных сходно. Основной проблемой при саркоидозе является образование специфических гранулем в различных органах и тканях. Это небольшие образования, которые имеют характерное строение и развиваются по определенным законам. Гранулема при саркоидозе является следствием и проявлением воспалительного процесса. Она представляет собой скопление нормальных клеток организма (
макрофагов, Т-лимфоцитов, и др.). Кроме того, на определенной стадии болезни в гранулемах определяются гигантские многоядерные клетки, которые являются типичными для различных гранулематозных заболеваний.
В отличие от гранулем при туберкулезе здесь не наблюдается образования казеиновых масс (
казеозный некроз). Кроме того, сами гранулемы не имеют такой выраженной тенденции к слиянию. На ранних стадиях болезни распознать типичные признаки саркоидоза очень сложно. Даже биопсия гранулемы с взятием кусочка ткани не всегда покажет выраженные и специфические изменения в клеточной структуре. Точный диагноз удается поставить лишь при биопсии зрелой саркоидной гранулемы. Если не сделать микроскопическое исследование на этом этапе, впоследствии могут образоваться очаги некроза (
смерти клеток и распада ткани), что затруднит диагностику.
Как уже говорилось выше, саркоидоз является системным заболеванием, поэтому гранулемы и умеренный воспалительный процесс могут обнаруживаться в различных тканях. Тем не менее, наиболее часто болезнь дебютирует с поражения легких или лимфатических узлов в области легких, поражая дыхательную систему.
Согласно локализации патологического процесса была предложена следующая классификация саркоидоза: - саркоидоз легких и органов дыхания;
- саркоидоз другого органа или системы;
- генерализованный саркоидоз (как правило, поражение легких в сочетании с поражением других органов и систем).
Кроме локализации процесса принято различать общее деление болезни на стадии. При этом характеризуется сам процесс развития болезни, а не конкретные изменения в каких-либо органах. Для каждой системы отдельно были выработаны свои этапы болезни.
В течение патологического процесса при саркоидозе выделяют следующие стадии: - Первой стадией считается активное образование гранулем и появление новых очагов поражений. В этот промежуток времени поставить окончательный диагноз сложно. У пациентов начинают один за другим появляться первые острые симптомы болезни.
- Во второй стадии наступает ремиссия, когда новых гранулем почти не образуется, а рост старых замедляется. На этом этапе гранулемы уже сформировались, и их биопсия помогает установить правильный диагноз. Симптомы обычно не исчезают, но состояние больного и не ухудшается. Появление новых жалоб в данный период не характерно.
- На третьей стадии идет стабильное течение болезни, когда гранулемы в различных органах и системах могут постепенно увеличиваться. В них наблюдаются очаги некроза, что ведет к некоторому ухудшению состояния пациента. Развитие болезни происходит очень медленно, но остановить его полностью обычно не удается. Нередко наблюдается появление симптомов со стороны других органов и систем, которые ранее были здоровы.
По мере развития болезни у пациентов может наблюдаться ряд общих симптомов. Они не являются признаками поражения какого-либо определенного органа и даже не специфичны именно для саркоидоза. Тем не менее, именно эти общие симптомы являются обычно первыми проявлениями болезни. При их появлении следует непременно обратиться к врачу-терапевту для установления причины.
Общими симптомами саркоидоза являются: - Слабость. Наблюдается у 30 – 80% пациентов. Слабость при саркоидозе является ранним симптомом, который начинает появляться у пациентов задолго до первого обращения к врачу. Ее связывают с изменениями в биохимических и обменных процессах в организме. На более поздних стадиях болезни слабость может развиваться из-за нарушений в работе дыхательной или сердечно-сосудистой системы (плохое снабжение центральной нервной системы и мышц кислородом). Чаще всего слабость появляется по утрам. Пациент жалуется, что сон не возвращает ему бодрость и не восстанавливает силы. Существует также постсаркоидозный синдром хронической усталости, который характеризуется присоединением ноющих болей в мышцах и головной болью. Слабость может длиться долгие месяцы до появления каких-либо других симптомов.
- Лихорадка. Лихорадка относится к относительно редким симптомам при саркоидозе. Подъем температуры обычно незначительный (до 38 градусов). Он объясняется острыми воспалительными процессами, которые сопровождают саркоидоз. Лихорадка, например, типична для поражения глаз и околоушных лимфатических узлов. При такой локализации гранулем частота лихорадки у больных саркоидозом составляет от 20 до 55%.
- Потеря веса. Потерю веса отмечают обычно не с самого начала заболевания. Чаще всего она начинается уже при поставленном диагнозе, когда присутствуют и другие симптомы саркоидоза. Потеря веса объясняется нарушением обменных веществ и хроническими воспалительными процессами, которые с трудом поддаются лечению. Это ослабляет организм и у него не остается энергии для нормального усвоения питательных веществ.
- Увеличение лимфатических узлов. Наиболее часто при саркоидозе воспаляются шейные лимфоузлы. Тем не менее, в зависимости от локализации гранулем почти любые группы лимфатических узлов могут оказаться увеличенными. Как правило, лимфоузлы поначалу безболезненны, при пальпации они плотные и подвижные. Увеличение объясняется воспалительным процессом, при котором в лимфоузлы идет усиленный отток лимфы, либо развитием саркоидных гранулем непосредственно в узлах.
Более характерные и выраженные симптомы саркоидоза, которые заставляют направленно искать болезнь, появляются при поражении определенных органов и систем.
Подпишитесь на Здоровьесберегающий видеоканал


Поражение легких при саркоидозе
![]()
Поражение собственно легких при саркоидозе является не таким уж частым проявлением болезни. Дело в том, что саркоидоз развивается в основном на уровне внутригрудных лимфатических узлов. Сама же ткань легких в начале заболевания затрагивается относительно редко. Тем не менее, целесообразно рассматривать эти два проявления болезни вместе, поскольку симптоматика у таких пациентов будет совпадать, как и механизм появления симптомов.
Поражение легких и внутригрудных лимфатических узлов у большинства пациентов (
около 80%) является первым проявлением болезни. В дебюте патологии пациентов обычно не беспокоят какие-либо симптомы. Гранулемы растут медленно, обычно локализуясь в лимфатических узлах средостения. Первые проявления болезни связаны со сдавливанием бронхов и бронхиол увеличенными лимфатическими узлами.
Распространенными симптомами со стороны органов дыхания при саркоидозе являются: - Одышка. Одышка легочного происхождения появляется из-за постепенного увеличения лимфатических узлов. Она особенно выражена при физической нагрузке. Дело в том, что в этот момент ткани организма требуют усиленного снабжения кислородом. Чтобы компенсировать потребности организма бронхи несколько расширяются. Однако из-за увеличенных лимфатических узлов и гранулем воздуха в легкие все равно больше не поступает. Возникает дисбаланс между возможностями дыхательной системы и потребностями организма. Внешне это проявляется одышкой. Пациенты жалуются на нарушение ритма дыхания. Нередко при этом возникает также усиленное сердцебиение и учащение пульса.
- Кашель. Кашель при саркоидозе легких возникает из-за сдавливания дыхательных ходов и раздражения нервных окончаний. Он наблюдается не у всех пациентов. На первых порах кашель сухой, не зависящий от времени года или сопутствующих симптомов простуды. Больные не пытаются откашлять слизь или мокроту. Кашель возникает рефлекторно и представляет собой попытку восстановить проходимость дыхательных ходов. На поздних этапах саркоидоза кашель можешь быть болезненным. Это объясняется развитием воспалительного процесса с вовлечением плевры (серозная оболочка, покрывающая легкие). Сама легочная ткань не имеет нервных окончаний, но если гранулемы развиваются вблизи от плевры (у поверхности легкого), болезненным может становиться не только кашель, но даже глубокое дыхание. Появление мокроты при кашле говорит о развитии вторичной пневмонии. Она является довольно частым осложнением при попадании в легкие болезнетворных бактерий.
- Боли в груди. Боли в груди обычно не удается связать с конкретными структурными изменениями. Даже визуализация саркоидоза с помощью рентгеновских снимков и других инструментальных методов не всегда дает ответ, откуда берется боль. Тем не менее, она наблюдается примерно у 25 – 30% пациентов на начальных стадиях. Как правило, боль преходящая (эпизодическая), не сильная, не отдает в шею, в плечо или в живот.
Дыхательная недостаточность при саркоидозе может развиться при нарушении любого из трех жизненно важных процессов, происходящих в легких: - Вентиляция – это процесс попадания воздуха в легкие по дыхательным путям. При этом важно, чтобы воздух доходил до самых мелких структурных единиц легких – альвеол. Именно эта функция наиболее часто нарушается у пациентов с саркоидозом.
- Газообмен – это процесс обмена веществ между кровью и атмосферным воздухом, который происходит через стенки альвеол. Из крови удаляется избыток углекислого газа, а в кровь поступает кислород. В результате этого обмена венозная кровь превращается в артериальную. При саркоидозе газообмен нарушается только в случае интенсивного воспалительного процесса или присоединения бактериальной инфекции.
- Легочной кровоток – это процесс прохождения крови по капиллярной сети легких. Он может быть нарушен при саркоидозе, если увеличенные лимфоузлы или гранулемы в легких сдавливают сосуды. В таких случаях наблюдается застой крови в правом предсердии с нарушением его функций.
Помимо этих симптомов существует большое количество других легочных проявлений саркоидоза, которые может обнаружить врач при осмотре. В частности, речь идет об аускультации (
прослушивании легких) и перкуссии (
выстукивании легких). На начальных этапах развития болезни изменений может не быть. Однако по мере роста гранулем могут появляться хрипы в легких. Перкуссия выявляет приглушенные звуки, что говорит об образованиях в грудной клетке.
Существует специфическая классификация легочного саркоидоза. Она основана на изменениях на рентгенограмме и отражает распространенность и локализацию патологического процесса. В настоящее время многие страны мира используют ее при формулировке диагноза.
Классификация саркоидоза по рентгенологическим признакам
| Стадия | Изменения на рентгенограмме | Структурные и функциональные изменения |
| 1 | Лимфаденопатия средостения. | Постепенно увеличиваются грудные лимфатические узлы (в основном в области средостения). |
| 2 | Очаговые затемнения в легочной ткани. | Гранулемы начинают появляться в ткани легких. При этом размеры лимфатических узлов могут несколько уменьшаться. |
| 2а – усиление легочного рисунка и его сетчатая деформация. | Усиление легочного рисунка вызвано застоем крови в легких и расширением капилляров. |
| 2b – двусторонние мелкоочаговые изменения в легких. | Появившиеся гранулемы еще не достигли значительных размеров, но уже различаются на фоне усиленного легочного рисунка. |
| 2с – двусторонние среднеочаговые изменения в легких. | Гранулемы увеличиваются, достигая размеров более 1 см в диаметре. |
| 2d – двусторонние крупноочаговые изменения в легких. | Гранулемы достигают размеров небольших новообразований, расположенных в обоих легких. На этой стадии присутствуют дыхательная недостаточность, симптомы со стороны сердца, нередко и боли в грудной клетке. |
| 3 | Распространенный интерстициальный фиброз легочной ткани. | Альвеолы, мелкие бронхиолы и капилляры начинают зарастать соединительной тканью. Данный процесс необратим. При развитии фиброза наблюдается нарастающая дыхательная недостаточность, которая нередко заканчивается смертью пациента. |
На фоне вышеперечисленных изменений может появляться большое количество сопутствующих осложнений, которые усугубляют течение болезни.
Поражение лимфатических узлов при саркоидозе
![]()
Периферические лимфатические узлы при саркоидозе поражаются относительно часто. К периферическим относят те группы узлов, которые можно прощупать под кожей во время пальпации. Как правило, при распространении патологического процесса на периферические лимфоузлы больные уже страдают от легочной формы саркоидоза.
Следует различать лимфаденопатию (
увеличение лимфатических узлов) при других заболеваниях от специфического поражения лимфоузлов саркоидозом. В первом случае речь идет о системной реакции на некоторые инфекции или о функциональном увеличении лимфоузла. При биопсии в них не будут обнаружены специфические саркоидные гранулемы. Во втором же случае наблюдается именно рост патологических клеток в лимфоузле.
Наиболее часто поражаются лимфатические узлы, расположенные в области грудной клетки. Это создает некоторые трудности в диагностике на начальных этапах болезни, поскольку аналогичные признаки могут встречаться при туберкулезе. Тем не менее, именно увеличение лимфатических узлов нередко помогает различить эти две патологии, так как биопсия периферического узла - это относительно безопасная и простая процедура. Образец ткани при изучении под микроскопом дает возможность поставить правильный диагноз.
При саркоидозе могут быть поражены следующие группы лимфатических узлов: - Шейные лимфоузлы. Существует несколько групп лимфоузлов на шее. Легче всего нащупать те, которые расположены спереди от кивательной мышцы и под углом нижней челюсти. Нередко больные сами нащупывают эти лимфоузлы и обращаются к врачу для выяснения причины их увеличения.
- Надключичные лимфоузлы. Надключичные лимфоузлы редко бывают сильно увеличены, поэтому сами пациенты обычно не обнаруживают их.
- Подмышечные лимфоузлы. Бывают увеличены при интенсивном поражении дыхательной системы.
- Паховые лимфоузлы. Увеличение данной группы также обычно отмечается самим пациентом. Так как лимфатическая система паховой области не имеет отношения к грудной полости, речь в таких случаях идет о генерализованном саркоидозе. Следует предполагать наличие гранулем в различных органах и тканях помимо грудной клетки.
- Лимфоузлы конечностей. Лимфоузлы конечностей поражаются редко. Они располагаются на сгибе конечностей (в локтевой и подколенной ямке). Поскольку слой жировой клетчатки на конечностях относительно тонкий, увеличение этих групп лимфоузлов обычно хорошо заметно.
Параллельно с поражением лимфатической системы иногда отмечают признаки поражения
селезенки. Специфических симптомов и жалоб при этом обычно не возникает. Больные могут указывать на тяжесть или умеренные периодические боли в левом подреберье. На осмотре у врача или при инструментальном обследовании селезенка увеличена и неоднородна (
выявляются гранулемы в виде уплотнений). Такая форма саркоидоза встречается относительно редко.
Поражение кожи при саркоидозе
![]()
Изменения кожи при саркоидозе наблюдаются, в среднем, в 35 – 50% случаев. Они могут быть обусловлены двумя основными механизмами. Первый (
и наиболее распространенный) - это реактивный механизм появления кожных симптомов. При нем изменения обусловлены не собственно образованием гранулем в толще кожи, а реакцией организма на развитие болезни. Второй вариант появления кожных симптомов – собственно саркоидоз кожи, когда болезнь начинает развиваться на уровне различных слоев кожи.
Реактивные кожные симптомы при саркоидозе представлены чаще всего узловатой эритемой. С точки зрения дерматологии, это глубокий
васкулит (
воспаление подкожных и кожных капилляров), который дает резкое покраснение кожи, ее огрубение и образование плотных узелков. Эритема может появляться также при некоторых других инфекционных заболеваниях или как проявление аллергической реакции. Учитывая ее реактивную природу, саркоидных гранулем при биопсии кожи в данном случае не обнаруживается. Для подтверждения диагноза ищут другие проявления болезни.
На саркоидоз как причину появления узловатой эритемы указывают следующие признаки: - увеличение лимфатических узлов средостения на рентгенограмме грудной клетки;
- локализация узловатой эритемы преимущественно на ногах (в области голеней);
- одновременное поражение 3 – 5 крупных суставов.
Данные симптомы объединены в синдром Лефгрена, обнаружение которого облегчает постановку диагноза. Боли или
зуд при узловатой эритеме на фоне саркоидоза обычно не появляются. Данное проявление болезни хорошо реагирует на прием
нестероидных противовоспалительных средств. Однако даже без отдельного специфического лечения узловатая эритема редко держится более 2 – 3 месяцев. Обычно она постепенно регрессирует в течение нескольких недель. Это является благоприятным признаком в оценке течения саркоидоза.
Собственно саркоидоз кожи встречается значительно реже, нежели узловатая эритема. При нем в толще кожи образуются специфические гранулемы, которые и являются причиной появления кожных симптомов. Данный вариант болезни отмечается по различным данным у 10 – 30% пациентов. Характер кожных изменений может варьировать в очень широких пределах. Даже опытный дерматолог без дополнительных анализов не сможет отличить саркоидоз кожи от других болезней.
При саркоидозе кожи возможно доминирование следующих симптомов: - шелушение кожи;
- полиморфная (различной формы) сыпь;
- рубцовые изменения;
- выпадение волос на коже;
- нарушение пигментации (появление светлых участков кожи);
- изъязвление кожи.
Все это сильно затрудняет диагностику. Независимо от доминирующих симптомов рекомендуется назначать биопсию измененных участков кожи. Она подтверждает диагноз более чем в 80% случаев.
Помимо вышеперечисленных симптомов поражения кожи выделяют две более специфические формы кожного саркоидоза: - саркоидозные бляшки;
- ознобленная волчанка.
Саркоидозные бляшки
Саркоидозные бляшки представляют собой небольшие образования, возвышающиеся над кожей. Они достигают нескольких миллиметров в диаметре и имеют красную или синюшную окраску. В центре же образования имеется небольшой бледный участок. Отличительной особенностью данной формы является симметричное появление бляшек. Они могут локализоваться на туловище, лице, ягодицах, конечностях.
Наиболее часто саркоидозные бляшки сочетаются со следующими проявлениями болезни: - классическая картина при рентгенологическом исследовании грудной клетки;
- увеличение периферических лимфатических узлов;
- поражение селезенки.
При обнаружении саркоидозных бляшек делают заключение о хронизации процесса. Рекомендуется проводить их биопсию, потому что именно здесь можно обнаружить характерные для саркоидоза скопления клеток.
Ознобленная волчанка
Ознобленная волчанка – хронический воспалительный процесс в кожных покровах на фоне образования саркоидных гранулем. Данная патология представляет собой покраснение и огрубение кожи с ее избыточным шелушением. Нередко красный цвет переходит в синеватый или фиолетовый. Меняется и структура кожи. Прощупываются подкожные и внутрикожные узелки, что делает кожу рельефной и неприятной на ощупь.
Ознобленная волчанка может иметь локализацию: - кожа носа;
- ушная раковина;
- кожа пальцев;
- щеки;
- ягодицы (редко).
Болезнь склонна обостряться в холодное время года, приводя к серьезным косметическим дефектам. При таком течении саркоидоза кожи противовоспалительные препараты помогают плохо. Обычно удается лишь несколько снизить интенсивность симптомов. Спонтанное же их исчезновение не характерно. Через некоторое время волчанка появляется вновь.
Поражение сердца при саркоидозе
![]()
Одной из основных причин, угрожающих жизни больных саркоидозом, является поражение сердца, которое длительное время протекает без каких-либо симптомов или же под маской нарушения дыхания. Поскольку поражается сердце саркоидозом относительно редко, врачи не часто обнаруживают патологию. Нередко характерные очаги поражения, объяснявшие симптоматику, выявляются посмертно при вскрытии.
Проблемой поражения сердца саркоидозом занимались научные центры таких стран как Япония, США, Великобритания, Франция, Россия. Распространенность патологии варьирует от одной географической области к другой.
В результате исследований было доказано, что саркоидоз сердца чаще всего поражает следующие структуры: - миокард (собственно сердечная мышца);
- межжелудочковая перегородка (перегородка, разделяющая желудочки сердца на правый и левый);
- сосочковые мышцы сердца (мышцы, расположенные в полости сердца и крепящиеся к его клапанам);
- собственно клапаны сердца (поражаются редко).
Развитие в сердце гранулематозного процесса приводит к появлению различных нарушений ритма и проводимости сердечной мышцы, и, как результат, к
сердечной недостаточности или внезапной смерти.
Наиболее часто встречаемыми клиническими синдромами при поражении сердца саркоидозом являются: - Аритмии различных видов. Аритмия – это нарушение ритма сокращений сердца, которое появляется как результат нарушения основных функций сердца - автоматизма, возбудимости и проводимости. Это может быть связано с изменениями в транспорте микроэлементов (натрий, калий, кальций) в клетки миокарда, которые появляются из-за воспаления.
- Атриовентрикулярная блокада. Данная патология представляет собой полную остановку передачи возбуждения от предсердий к желудочкам. Другими словами, верхние отделы сердца продолжают перекачивать кровь, в то время как нижние не сокращаются либо сокращаются медленнее. Атриовентрикулярная блокада провоцируется изменениями в проводящих волокнах. Обычно это появление саркоидных гранулем либо очаги некроза сердечной мышцы (инфаркт).
- Кардиомиопатия или сердечная недостаточность. Патологические изменения в миокарде на фоне воспаления или образования гранулем часто приводят к утолщению или расслаблению стенок сердца. Это, в свою очередь, ведет к нарушению сокращений сердца или к их полному отсутствию.
Саркоидоз сердца опасен тем, что вызывает неспецифические изменения в сердце при отсутствии каких-либо специфических проявлений. Вышеперечисленные синдромы могут появляться и при других, более распространенных заболеваниях, из-за чего врач не всегда может даже заподозрить саркоидоз. Подтверждение диагноза можно сделать только при пункции миокарда, которую часто стараются избегать из-за сложности выполнения и опасности для пациента.
Наиболее распространенными жалобами больных с саркоидозом сердца являются: - Одышка при физической нагрузке. Одышка появляется при подъеме тяжестей или быстрой ходьбе. Как правило, она проходит менее чем за минуту после прекращения нагрузки. Однако данный симптом имеет тенденцию к прогрессированию. По мере роста гранулем в сердце и усиления воспалительного процесса больным все тяжелее восстановить нормальный ритм дыхания. Данный симптом появляется из-за плохой работы сердца, что ведет к застою крови в легких.
- Бледность кожи. На начальных этапах отмечается побледнение кончиков пальцев рук и ног, а также кожи в области носогубного треугольника. Эти симптомы говорят о плохом снабжении тканей кровью. По мере усугубления проблем с сердцем больные жалуются на то, что побледневшие участки кожи мерзнут, их все труднее согреть.
- Отеки на ногах. Отеки появляются практически при любых видах сердечной недостаточности на поздних этапах. Они объясняются застоем крови. Из-за повышения давления жидкость покидает кровяное русло и скапливается в тканях. При саркоидозе сердца этот симптом наблюдается довольно редко и только на поздних стадиях болезни.
- Боли в груди. Боли в груди могут наблюдаться не только при поражении легких, но и при проблемах с сердцем. Это связано с воспалительным процессом в стенках сердца и ростом гранулем. Боль обычно сопряжена с одышкой и появляется после нагрузки. Нередко отмечается усиление боли, когда пациент лежит на левом боку.
- Обмороки. Повторяющиеся обмороки возникают обычно из-за сердечной аритмии. Во время хаотичных сокращений сердца не идет стабильное снабжение тканей кислородом. Обморок же является реакцией мозга на кислородное голодание.
- Сердцебиение, которое чувствует сам пациент. При нарушениях в работе сердца, вызванных саркоидозом, орган пытается компенсировать недостаточность более сильными сокращениями. Они особенно выражены при физических нагрузках. По мере прогрессирования болезни усиление сердцебиения может наблюдаться и в состоянии покоя.
Помимо собственно поражения сердца его функции могут страдать и при развитии саркоидоза в легких. При любой стадии легочного саркоидоза может быть обнаружено повышение кровяного давления в легких (
легочная гипертензия), что увеличивает нагрузку на правый желудочек. Длительная повышенная нагрузка на правый желудочек вызывает поражение и остальных камер сердца, что приводит к развитию так называемого легочного сердца. В свою очередь легочное сердце ведет к патологическим и зачастую необратимым изменениям внутренних органов. Это связано с длительным кислородным голоданием тканей. Таким образом, сердечная симптоматика нередко присутствует даже специфических образований в самом сердце.
Поражения органов и тканей при нетипичных проявлениях саркоидоза
![]()
Как уже отмечалось выше, саркоидоз может поражать практически любые органы и ткани в организме человека. При этом будут возникать соответствующие симптомы и жалобы. Следует отметить, что изолированное поражение какого-либо органа, помимо сердца или кожи встречается крайне редко. Чаще всего, когда речь идет о нетипичной локализации болезни саркоидные гранулемы появляются сразу в нескольких органах. Это облегчает постановку диагноза. При этом не отмечается четкой зависимости между поражениями тех или иных анатомических областей, как это бывает в случае метастазирования
рака.
Нетипичными проявлениями генерализованного саркоидоза считаются следующие формы болезни: - поражение глаз;
- поражение органов пищеварения;
- поражение нервной системы;
- саркоидоз почек;
- поражение опорно-двигательного аппарата;
- саркоидоз ротовой полости и ЛОР-органов.
Поражение глаз
Поражение глаз при саркоидоз встречается у 10% взрослых пациентов и почти у половины детей. При этом у взрослых поражаются преимущественно веки, что отражается на функции органа зрения. Непосредственно структуры глаза затрагиваются преимущественно у детей. Чаще всего болезнь протекает в виде
увеита (
воспаление сосудистой оболочки глаза) или иридоциклита (
воспаление радужной оболочки и цилиарного тела). При наличии сопутствующих заболеваний глаз (
глаукома, катаракта), состояние больного сильно ухудшается.
При осмотре отмечают мелкие зернистые образования (
туберкулы) на уровне сосудистой оболочки глаза. Реже наблюдаются мелкие кровоизлияния, зарастание капилляров соединительной тканью, помутнение стекловидного тела, воспаление зрительного нерва. Все эти специфические поражения обнаруживаются на приеме у врача-офтальмолога. Самого пациента могут беспокоить умеренные боли, ощущение инородного тела в глазу или постепенное снижение
остроты зрения.
Поражение органов пищеварения
Поражение органов пищеварения наблюдается на поздних стадиях заболевания при отсутствии комплексного лечения. Саркоидоз может встречаться на различных уровнях ЖКТ (
желудочно-кишечного тракта) и вызывать самые разные симптомы и проявления болезни. В основном жалобы будут связаны с осложнениями саркоидоза. Однако у большинства больных поражение органов пищеварения протекает бессимптомно, и патологические изменения обнаруживаются лишь посмертно.
Поражение различных органов ЖКТ и их сопутствующие симптомы: - Печень. Печень на поздних стадиях болезни поражается более чем у 50% больных. Рост новообразований в ней происходит медленно, поэтому выраженных симптомов чаще всего не наблюдается. Если гранулемы достигают значительных размеров, может появиться умеренная желтуха (в первую очередь пожелтение склер глаза), нарушения пищеварения, тянущие боли в правом подреберье.
- Слюнные железы. Саркоидоз слюнных желез сопровождается их увеличением и нарушением функции. Нередко наблюдается и острый воспалительный процесс. Чаще всего поражаются околоушные слюнные железы. Это вызывает одутловатость лица, небольшой отек тканей перед ушными раковинами. Пациента могут беспокоить боли и сухость во рту. Нередко наблюдается умеренное повышение температуры. Если воспаление околоушных желез сочетается с увеитом и параличом лицевого нерва, диагностируют синдром Хеерфордта-Вальденстрема. Распространенность данной формы болезни – около 3 – 4% всех случаев саркоидоза. У 70% пациентов воспаление околоушной слюнной железы двустороннее.
- Саркоидоз желудка. Гранулематозное воспаление желудка встречается очень редко, но может протекать тяжело. Чаще всего на определенном этапе оно ведет к массивному кровотечению из поврежденных сосудов. Больные на более ранних этапах жалуются на боли в верхней части живота, напоминающие гастрит. Нередко наблюдаются также тошнота и плохой аппетит.
- Саркоидоз кишечника. Кишечник может быть поражен практически на всех уровнях от двенадцатиперстной до прямой кишки. В таких случаях симптомы будут варьировать в широких пределах. Могут наблюдаться длительные мучительные запоры или диареи (частота стула до 2 – 4 раз в сутки в течение нескольких недель). В стуле обычно не отмечается признаков кровотечения. Наблюдается также постепенное снижение веса из-за нарушения всасывания.
Поскольку ни один из симптомов поражения ЖКТ при саркоидозе не является специфичным, болезнь часто не диагностируют. Постановка правильного диагноза возможно только при прицельной биопсии ткани.
Поражение нервной системы
Специфическое поражение нервной системы при саркоидозе называется также нейросаркоидозом. Эта форма заболевания встречается относительно редко (
в 1 – 5% случаев) на поздних стадиях болезни при генерализованном течении. Поражаться может как центральная нервная система (
головной и спинной мозг), так и периферические нервы. Симптоматика в данном случае будет разнообразной, в зависимости от точной локализации патологического процесса.
При поражении центральной нервной системы могут оказаться затронутыми следующие структуры головного мозга: - черепные нервы;
- оболочки головного мозга;
- гипоталамус;
- гипофиз;
- проводящие пучки спинного мозга.
Симптомы при всех этих локализациях могут быть очень разнообразными. Чаще всего встречаются нарушения, связанные с органами чувств - расстройства зрения, обоняния, слуха, чувствительности. Реже отмечают судороги или менингеальные симптомы. При поражении гипофиза возможны тяжелые нарушения в работе эндокринной системы.
Саркоидоз периферических нервов характеризуется параличами различных типов и локальной потерей чувствительности кожи. Для уточнения локализации патологического процесса необходима консультация врача-невропатолога. По симптомам он может указать, какие структуры повреждены с наибольшей вероятностью. Далее для уточнения диагноза прибегают к инструментальным методам обследования. Биопсия при нейросаркоидозе делается редко из-за высокого риска осложнений.
Саркоидоз почек
Саркоидоз почек встречается очень редко, однако симптомы со стороны мочевыделительной системы наблюдаются у многих пациентов. В первую очередь это связано с повышением уровня кальция в крови, которое отмечается более чем у половины пациентов. Повышенное содержание кальция создает благоприятные условия для образования
камней в почках. Таким образом, нефролитиаз может являться осложнением саркоидоза.
Непосредственно образование гранулем в почках наблюдается редко (
менее чем у 1% пациентов). При этом нарушается фильтрация (
появление эритроцитов и повышение белка в моче) и развивается воспалительный процесс. Без противовоспалительных препаратов болезнь быстро ведет к установлению
почечной недостаточности, что создает угрозу для жизни пациента.
Поражение опорно-двигательного аппарата
Опорно-двигательный аппарат включает кости, суставы и мышцы. На определенной стадии развития болезни соответствующие симптомы появляются почти у всех пациентов. Разнообразие локализации поражений должно наводить на мысль о системном заболевании. Соответствующие анализы, в конце концов, помогают подтвердить саркоидоз.
Опорно-двигательный аппарат чаще поражается не самими саркоидными гранулемами, а в ходе аутоиммунного процесса. Наблюдаются очаги воспаления без характерных признаков какого-либо определенного заболевания.
Больные саркоидозом жалуются на следующие проявления заболевания со стороны опорно-двигательного аппарата: - Чаще всего симптоматика появляется на уровне суставов. Она присутствует в различной форме более чем у 80% пациентов с острым саркоидозом. Поражается несколько крупных суставов (олигоартрит). Самой распространенной локализацией считаются голеностопное, коленное и локтевое сочленение. Наблюдается умеренная болезненность, припухлость и ограничение движений. Без лечения симптомы могут постепенно прогрессировать, но к деформации суставов приводят редко. Почти в 70% случаев наблюдается спонтанное выздоровление без специфического лечения. При постановке диагноза суставные проявления саркоидоза чаще всего путают с ревматоидным артритом. Поражение суставов в сочетании с узловатой эритемой на коже и увеличением грудных лимфатических узлов получило названия синдрома Лефгрена.
- Поражение костей при саркоидозе наблюдается по различным данным у 3 – 15% пациентов с генерализованной формой болезни. Чаще всего болезнь в этих случаях не дает специфических симптомов. Может наблюдаться склонность пациента к переломам (особенно при повторных переломах в одном и том же месте). Рентген показывает умеренное размягчение костной ткани. Для подтверждения диагноза делается биопсия. Выраженных болей обычно не наблюдается даже при нагрузке на пораженные кости (исключение – позвонки, при поражении которых могут затрагиваться нервные корешки с появлением сильных болей). Если гранулемы локализуются в плоских костях (череп, лопатки), то со временем может произойти некоторое изменение их формы (утолщение, вдавления).
- Поражение мышц наблюдается менее чем у 2% пациентов. Оно представляет собой образование узлов в толще мышечной ткани. При этом могут отмечаться признаки воспаления (покраснение кожи в месте воспаления, боли). Кроме того, больные жалуются на слабость конечности. Особенно это выражено при сравнении мышечного тонуса симметричных мышц. При прощупывании на поздних стадиях чувствуются сформировавшиеся узлы. Для подтверждения диагноза делается электромиография и биопсия мышцы.
Саркоидоз ротовой полости и ЛОР-органов
Распространение саркоидоза на область ЛОР-органов наблюдается в среднем в 10% случаев на поздних стадиях болезни. Патологический процесс при этом обычно не угрожает напрямую жизни пациента, но может сильно мешать. В связи с этим отмечают большое количество жалоб при относительно скудных специфических проявлениях болезни.
Саркоидоз ротовой полости и ЛОР-органов диагностируют при следующей локализации патологического процесса: - Миндалины. Чаще всего поражаются небные миндалины. Процесс может развиваться как с одной стороны, так и с двух сторон одновременно. Гранулемы образуются иногда даже после удаления миндалин (тонзилэктомия). Больные могут жаловаться при этом на чувство першения в горле и рефлекторный кашель. Реже речь идет непосредственно о болевых ощущениях.
- Язык и полость рта. В редких случаях саркоидоз полости рта описывался как изолированная форма болезни, при которой не наблюдалось симптомов со стороны других органов. На слизистой оболочке при этом появляются характерные узелковые образования, склонные к изъязвлению. Язык часто увеличивается в размерах, что мешает дышать (особенно во сне). Диагноз подтверждается с помощью биопсии.
- Ухо. Саркоидоз уха обычно сочетается с параличом лицевого нерва с соответствующей стороны и с поражением околоушной слюнной железы. Данная локализация относится к редким и встречается менее чем в 0,5% случаев. Больные жалуются на постоянные боли в ухе, звон, нарушения координации движений. Обнаружить конкретную локализацию гранулем и подтвердить диагноз в данном случае очень сложно. Подтверждением обычно служит обнаружение характерных изменений в других органах, так как саркоидоз уха никогда не встречается изолированно.
- Нос. Саркоидоз носовой полости и пазух носа встречается наиболее часто из всех вариантов поражения ЛОР-органов. Его распространенность составляет 2 – 4% всех случаев генерализованной формы. Проблема заключается в правильной постановке диагноза. Дело в том, что все симптомы болезни не специфичны и характерны для других ЛОР-заболеваний. Больные жалуются на заложенность носа, умеренные боли и ухудшение обоняния. Нередко наблюдаются повторные кровотечения из носа. Предварительный диагноз ставят при тщательном инструментальном обследовании. На слизистой оболочке наблюдаются узелковые образования и корочки (вследствие воспаления), типичные для саркоидоза.
- Гортань. Появление гранулем в гортани развивается параллельно с поражением других органов и систем. Оно отмечается примерно в 1 – 2% случаев генерализованного саркоидоза. Жалобы при этом связаны с потерей голоса или изменениями тембра голоса. Характерные для саркоидоза узелковые образования может обнаружить ЛОР-врачи при проведении ларингоскопии. Биопсию назначают только тогда, когда диагноз саркоидоза еще не был поставлен ранее и потеря голоса является основным проявлением болезни. В противном случае, если это лишь распространение болезни, биопсию не назначают из-за риска повредить голосовой аппарат.
Как видно из вышеописанных симптомов болезни, саркоидоз может принимать самые разные клинические формы с широчайшим спектром возможных симптомов и жалоб. В связи с этим большинство врачей осторожны при постановке предварительного диагноза саркоидоза. Он может маскироваться под очень многие заболевания, но сам встречается довольно редко. Рекомендуется сначала исключить наиболее распространенные причины симптомов и лишь после этого переходить к специфическим исследованиям и тестам на саркоидоз.
Диагностика саркоидоза
![]()
Диагностика саркоидоза обычно занимает много времени, так как большинство врачей не вспоминают о возможности данного диагноза и ищут более распространенные причины. Кроме того, даже направленный поиск саркоидоза является весьма длительным процессом. На разных стадиях заболевание может маскироваться под другие патологии, которые должны быть исключены перед окончательной постановкой диагноза.
Для диагностики саркоидоза существуют следующие методы: - клинические критерии саркоидоза;
- лабораторная диагностика саркоидоза;
- инструментальная диагностика саркоидоза.
Клинические критерии
Клинические критерии – это совокупность симптомов, жалоб и проявлений заболевания, которые наводят врача на мысль о возможном развитии саркоидоза. К сожалению, как уже было указано выше, большинство симптомов саркоидоза характерно для различных заболеваний. Таким образом, по ним бывает трудно даже предположить правильный диагноз. Не дают достоверных сведений также данные объективного обследования пациента - перкуссия, аускультация, пальпация.
Саркоидоз можно заподозрить при следующих клинических проявлениях: - специфические поражения кожи (узловатая эритема, саркоидозные бляшки, ознобленная волчанка);
- стойкие симптомы со стороны дыхательной системы без видимых причин (при исключении других диагнозов);
- необъяснимое сочетание симптомов со стороны различных органов и систем;
- наличие усугубляющих факторов при опросе пациента (родственники с подтвержденным саркоидозом, хронические инфекционные заболевания, работа на производстве в плохих гигиенических условиях).
Данные критерии должны обратить внимание врача на возможность развития саркоидоза. Тем не менее, даже предварительный диагноз на их основании ставить преждевременно. На основании этих данных следует назначить более детальные и специфические диагностические процедуры.
Лабораторная диагностика саркоидоза
Лабораторные методы исследования играют важную роль в диагностике саркоидоза. Тем не менее, стандартные анализы, которые назначают большинству пациентов, редко выявляют характерные нарушения. Например, в
общем анализе крови или в
общем анализе мочи могут наблюдаться самые разные изменения, которые зависят, в первую очередь, от стадии саркоидоза и его локализации.
Изменения в общем анализе крови при саркоидозе
| Показатель | Норма | Изменения при саркоидозе | Дополнительные сведения |
| Эритроциты | Мужчины – 4,0 – 5,1 Х 1012/л;
Женщины – 3,7 – 4,7 Х 1012/л. | Умеренное снижение уровня эритроцитов. | Исследование не показательно, встречается лишь у 9% пациентов. |
| Лейкоциты | 4 – 8 Х 109/л. | Чаще наблюдается лейкоцитоз (повышение уровня лейкоцитов), реже – лейкопения (снижение). | Лейкоцитоз наблюдается у 11 – 19% пациентов, а лейкопения – у 7 – 8%. Лейкоцитоз часто отражает уровень воспалительного процесса, но при саркоидозе имеет обычно другое происхождение. |
| Эозинофилы | 0,5 – 5% (от общего числа лейкоцитов). | Повышение уровня эозинофилов (более 5%). | Обычно повышаются при аллергических реакциях, паразитарных инфекциях. Повышение регистрируется у 19 – 25% больных саркоидозом. |
| Лимфоциты | 19 – 37% (от общего числа лимфоцитов). | Встречаются как повышение уровня лимфоцитов (лимфоцитоз), так и понижение (лимфопения). | Лимфоцитоз обнаруживается у 17 – 20% пациентов, лимфопения – у 7 – 8% пациентов. |
| Моноциты | 3 – 11% (от общего числа моноцитов). | Моноцитоз (повышение уровня моноцитов). | Встречается более чем у половины пациентов с саркоидозом. |
| СОЭ (скорость оседания эритроцитов) | Мужчины – 1 - 10 мм/час;
Женщины – 2 - 15 мм/час. | Умеренное повышение СОЭ (до 25 – 30 мм/час). | Свидетельствует о наличии воспалительного процесса. Повышение СОЭ наблюдается у 30 – 40% пациентов. |
Вышеуказанные изменения в общем анализе крови являются неспецифичными. Во-первых, они могут встречаться при ряде других заболеваний, а во-вторых, частота этих изменений среди самих больных саркоидозом довольно низкая. Таким образом, общий анализ крови может дать некоторую информацию о стадии течения саркоидоза и о том, какие органы поражены.
Существует ряд анализов крови, которые не входят в стандартную программу обследования больных, но которые более специфичны именно для саркоидоза. Как правило, проведение этих анализов обходится несколько дороже. Большинство из них делается в рамках дополнительного
биохимического анализа крови.
Более специфичными для саркоидоза анализами являются: - Ангиотензинпревращающий фермент (АПФ). Данный фермент в норме производится в различных тканях организма и влияет на регуляцию артериального давления. Клетки, из которых состоят гранулемы при саркоидозе, обладают способностью производить АПФ в больших количествах. Таким образом, уровень фермента в крови будет сильно повышен. Норма у взрослых людей составляет от 18 до 60 ед./л. У детей тест не информативен, так как в норме содержание АПФ может сильно колебаться. Для анализа берут венозную кровь, а пациент перед ее сдачей не должен есть 12 часов, чтобы не исказить результаты.
- Кальций. Гранулемы при саркоидозе способны производить большое количество активного витамина D. Эта форма влияет на обмен кальция в организме, повышая его показатели практически во всех анализах. Наиболее часто при саркоидозе поднимается кальций в моче (норма от 2,5 до 7,5 ммоль/сут). Несколько позже поднимается и уровень кальция в крови (гиперкальциемия больше 2,5 ммоль/л). Аналогичные нарушения можно выявить при анализе слюны или спинномозговой жидкости, но они встречаются не у всех пациентов. Считается, что повышение кальция при саркоидозе указывает на необходимость активного лечения.
- Фактор некроза опухоли альфа (TNF-α). Данное вещество было открыто относительно недавно, но уже доказано его активное участие во многих патологических процессах. В норме TNF-α производится моноцитами и макрофагами. Оба этих типа клеток при саркоидозе работают в усиленном режиме. Таким образом, у пациентов анализ покажет повышение уровня этого белка в крови.
- Проба Квейма-Зильцбаха. Данная проба с высокой степенью точности подтверждает диагноз саркоидоза. Пациенту вводят в кожу на глубину 1 – 3 мм небольшое количество лимфатической ткани, пораженной саркоидозом. Препарат приготавливают заранее из селезенки или лимфатических узлов. У больного введение препарата вызовет образование небольшого пузырька, выступающего над поверхностью кожи. В месте введения быстро начинают образовываться характерные гранулемы. Несмотря на высокую точность пробы в наши дни ее используют крайне редко. Дело в том, что единого стандарта приготовления препарата нет. Из-за этого высок риск при проведении теста занести пациенту другие заболевания (вирусные гепатиты, ВИЧ, и т.п.).
- Туберкулиновая проба. Туберкулиновая проба или проба Манту является важнейшим способом выявления туберкулезной инфекции. Она считается обязательным анализом для всех больных с подозрением на саркоидоз. Дело в том, что легочные формы туберкулеза и саркоидоза бывают очень схожи по симптомам, но требуют различного лечения. При саркоидозе туберкулиновая проба отрицательна более чем в 85% случаев. Тем не менее, окончательно исключить диагноз этот результат не может. Проведение пробы Манту предполагает введение в толщу кожи туберкулина, специального препарата, сходного с возбудителем туберкулеза. Если у пациента туберкулез (либо он перенес туберкулез в прошлом), то через 3 дня на месте введения образует красное уплотнение диаметром более 5 мм. Покраснение меньшего диаметра считают отрицательной реакцией. У детей до 18 лет результаты пробы могут быть искажены из-за вакцинации против туберкулеза.
- Медь. Почти у всех больных с легочной формой саркоидоза на определенной стадии болезни начинает подниматься уровень меди в крови (норма у мужчин составляет 10,99 – 21,98 мкмоль/л, у женщин – 12,56 – 24,34 мкмоль/л). Одновременно с медью растет и уровень белка, содержащего данный элемент, церулоплазмина.
Инструментальная диагностика саркоидоза
Инструментальная диагностика саркоидоза направлена, прежде всего, на визуализацию патологического процесса. С ее помощью врачи стараются как можно более точно определить органы, затронутые патологией. Нередко наблюдались и такие случаи, когда инструментальные исследования, сделанные по поводу других заболеваний, показывали первые признаки саркоидоза еще до появления первых симптомов. Таким образом, инструментальная диагностика является в некоторой мере и методом активного обнаружения патологии.
Инструментальные методы для визуализации саркоидоза
| Метод исследования | Принцип метода | Применение и результаты при саркоидозе |
| Рентгенография | Рентгенография предполагает прохождение рентгеновских лучей через ткани человека. При этом частицы хуже проходят через более плотные ткани. В результате этого можно выявить патологические образования в человеческом теле. Метод подразумевает дозированное радиационное излучение и имеет противопоказания. Длительность исследования и получение результата обычно занимает не более 15 минут. | При саркоидозе делают флюорографию – рентгеновский снимок грудной клетки. На определенной стадии болезни какие-либо изменения появляются у 85 – 90% пациентов с туберкулезом. Чаще всего отмечается увеличение лимфатических узлов в средостении или признаки поражения легочной ткани. Локализация поражений на снимке, как правило, двусторонняя. Рентгенологическое обследование имеет значение для определения стадии болезни, хотя нередко и не позволяет точно ее идентифицировать. При внелегочных формах туберкулеза рентгенография применяется относительно редко, так как патологические образования будут хуже различаться на фоне других тканей. |
| Компьютерная томография (КТ) | Принцип получения изображения схож с таковым при рентгенографии и также сопряжен с дозированным облучением пациента. Отличие заключается в возможности послойного получения изображений, что сильно увеличивает точность обследования. Современные томографы позволяют получать двухмерные и трехмерные изображения с визуализацией мелких структур, что повышает шансы на успех в диагностике. Процедура длится 10 – 15 минут, а ее результаты врач получает в тот же день. | В наши дни компьютерной томографии рекомендуют отдавать предпочтение при подозрении на саркоидоз. Она позволяет выявить более мелкие образования и распознать болезнь на более ранней стадии. Основной областью применения КТ являются пациенты с легочной формой саркоидоза. Наблюдается двустороннее увеличение всех групп лимфатических узлов средостения. Кроме того, при интенсивном воспалительном процессе можно обнаружить некоторые легочные осложнения саркоидоза. При хроническом же течении болезни на КТ иногда определяются кальцинаты – включения солей кальция, которые изолировали патологический очаг. |
| Магнитно-резонансная томография (МРТ) | МРТ предполагает получение трехмерного изображения высокой точности с визуализацией очень мелких очагов поражения. Наилучшее изображение получается в анатомических областях, богатых жидкостями. Пациента помещают внутрь огромного мощного магнитного поля. Длительность исследования составляет 15 – 30 минут. | МРТ почти не применяется при легочных формах саркоидоза, что отодвигает его на второй план в диагностике данного заболевания (после КТ). Тем не менее, МРТ незаменима при атипичных локализациях саркоидных гранулем. К данному исследованию прибегают в первую очередь при нейросаркоидозе для определения точной локализации очагов в головном и спинном мозге. Большое значение МРТ играет также в определении поражения сердца и опорно-двигательного аппарата. |
| Радионуклидные исследования (сцинтиграфия) | Данное исследование предполагает введение в кровь пациента специального активного вещества, которое накапливается в очагах поражения. При саркоидозе (особенно при легочных формах) назначают сцинтиграфию с галлием-67 (Ga-67). Данный метод исследования имеет определенные противопоказания и применяется относительно редко. | При введении галлия в кровь он активно накапливается в воспалительных очагах в ткани легких. Наиболее интенсивное накопление происходит именно при саркоидозе. Важно то, что интенсивность накопления вещества соответствует активности болезни. То есть при остром саркоидозе на изображении будут ярко выделяться очаги в легких. В то же время при хроническом течении болезни накопление изотопа будет умеренным. Учитывая эту особенность сцинтиграфии, ее иногда назначают, чтобы проверить эффективность лечения. При правильно подобранных препаратах и дозировке накопления галлия практически не происходит, что говорит об остановке активного патологического процесса. |
| Ультразвуковое исследование (УЗИ) | При УЗИ через ткани организма посылают звуковые волны высокой частоты. Специальный датчик улавливает отражение волн от различных анатомических структур. Таким образом, строится изображение, основанное на разделении тканей организма по плотности. Исследование обычно занимает от 10 до 15 минут и не сопряжено с каким-либо риском для здоровья (не имеет абсолютных противопоказаний). | УЗИ назначается при внелегочных формах и проявлениях саркоидоза. Данные, полученные с помощью этого исследования, позволяют лишь обнаружить новообразование в толще мягких тканей. Для определения происхождения этого образования понадобятся и другие обследования. УЗИ может также активно применяться в диагностике осложнений туберкулеза (внутренние кровотечения, камни в почках). |
Помимо инструментальных методов для визуализации саркоидоза существует ряд исследований, позволяющих оценить функциональное состояние органов. Эти методы менее распространены, так как они отражают не столько стадию или тяжесть течения болезни, сколько жизненные функции организма. Тем не менее, эти методы важны для определения успешности лечения и своевременного обнаружения осложнений саркоидоза.
Дополнительными методами инструментального обследования при саркоидозе являются: - Спирометрия. Спирометрия назначается при легочных формах саркоидоза на поздних стадиях болезни. Этот метод помогает определить функциональный объем легких. Специальный аппарат регистрирует максимальный объем воздуха, который вдыхает пациент. При развитии осложнений саркоидоза ЖЕЛ (жизненная емкость легких) может снижаться в несколько раз. Это говорит о тяжелом течении заболевания и плохом прогнозе.
- Электрокардиография. Электрокардиография применяется как при саркоидозе сердца, так и при легочной форме болезни. Как уже говорилось выше, работа сердечной мышцы может быть нарушена в обоих этих случаях. ЭКГ же является наиболее быстрым и доступным способом для оценки функционального состояния сердца. Рекомендуется повторять данное исследование несколько раз в год, чтобы иметь возможность сравнить динамику изменений.
- Электромиография. Электромиография иногда назначается для выявления нарушений в работе скелетных мышц. Исследование позволяет оценить передачу и распространение нервного импульса на мышечное волокно. Электромиографию можно назначить для раннего выявления признаков саркоидоза мышц и нейросаркоидоза. В обоих случаях будет отмечаться задержка в распространении импульса и слабость мышцы.
- Эндоскопия. Эндоскопические методы предполагают использование специальных миниатюрных камер, которые вводятся в организм для обнаружения признаков болезни. Широко распространена, например, ФЭГДС (фиброэзофагогастродуоденоскопия). Данное исследование помогает в поисках саркоидоза в верхних отделах ЖКТ. Оно проводится натощак и требует предварительной подготовки пациента.
- Обследование глазного дна. Обследование глазного дна является обязательной процедурой при развитии увеита или других вариантов поражения глаз при саркоидозе. Все диагностические процедуры, связанные с оценкой глаз проводятся врачами-офтальмологами.
Лечение саркоидоза
![]()
Лечение саркоидоза является весьма непростой задачей, поскольку на разных стадиях и при разных формах болезни приходится применять различные лекарственные средства. В целом считается, что полностью остановить патологический процесс невозможно. Тем не менее, в большинстве случаев удается добиться длительных ремиссий и настолько улучшить жизнь пациента, чтобы он не обращал внимания на свою болезнь.
В лечении саркоидоза важным моментом является комплексный подход. Поскольку единых причин развития болезни не найдено, врачи стараются не только назначить правильное медикаментозное лечение, но и оградить пациента от воздействия внешних факторов, которые могут усугубить течение болезни. Кроме того, некоторые формы саркоидоза и его осложнения требуют отдельного курса лечения. В связи с этим лечение болезни необходимо вести в различных направлениях, в зависимости от конкретного клинического случая.
Рекомендуются следующие направления лечения: - системное медикаментозное лечение;
- локальное медикаментозное лечение;
- хирургическое лечение;
- облучение;
- соблюдение диеты;
- профилактика осложнений болезни.
Системное медикаментозное лечение
Системное медикаментозное лечение саркоидоза обычно проводится на первых порах в больничных условиях. Пациента госпитализируют для подтверждения диагноза и тщательного обследования. Кроме того, некоторые препараты, применяемые в лечении саркоидоза, имеют серьезные побочные эффекты. В связи с этим рекомендуется повторное взятие крови на анализ и контроль со стороны врачей за основными функциями организма. После подбора эффективной схемы лечения больных выписывают при отсутствии угрозы для жизни.
Медикаментозное лечение саркоидоза требует соблюдения некоторых базовых принципов: - Больным без явных симптомов заболевания, у которых саркоидоз был обнаружен на ранней стадии, медикаментозное лечение не требуется. Дело в том, что из-за ограниченных знаний о развитии болезни невозможно предсказать, как быстро будет развиваться процесс. Возможно, риск от интенсивного лечения превысит возможный риск от развития самого саркоидоза. Иногда наблюдаются спонтанные ремиссии болезни и во второй стадии течения болезни. Поэтому курс лечения не всегда назначают даже больным с незначительными нарушениями функций легких.
- Лечение обычно начинают с высоких доз препаратов, чтобы сбить острые симптомы заболевания и тем самым повысить уровень жизни пациентов. Впоследствии дозы снижают, с тем чтобы только сдерживать появление симптомов.
- Основой лечения являются кортикостероидные препараты, которые назначаются перорально (в виде таблеток). Считается, что они дают хороший эффект практически на любой стадии болезни.
- Длительный прием кортикостероидов может вызвать остеопороз (размягчение костной ткани из-за нарушения обмена веществ). В связи с этим необходимо параллельно назначать в профилактических целях препараты из группы бисфосфонатов.
- При легочной форме саркоидоза ингаляционное (локальное) применение кортикостероидов не дает лучшего терапевтического эффекта. Их можно назначать при сопутствующих реактивных воспалительных процессах.
- Препараты других фармакологических групп (кроме кортикостероидов) назначаются либо в сочетании с последними, либо при индивидуальной непереносимости пациентом кортикостероидов.
Стандартные схемы системного лечения больных саркоидозом
| Препараты | Дозировка | Лечебный эффект |
| Монотерапия (курс с одним препаратом) |
| Глюкокортикостероиды (ГКС) | 0,5 мг/кг массы тела в сутки (доза указана для преднизолона, который является основным ГКС препаратом, применяемым в лечении). Перорально, ежедневно. Дозу снижают постепенно, по мере улучшения состояния. Курс лечения длится не менее полугода. | ГКС обладают сильным противовоспалительным эффектом. Они подавляют клеточные биохимические реакции, которые необходимы для образования гранулем. |
| Глюкокортикостероиды | 0,5 мг/кг/сутки, перорально, через день. Дозу снижают по общей схеме - раз в 6 – 8 недель понижают общую суточную дозу на 5 мг. Курс лечения длится 36 – 40 недель. |
| Метотрексат | 25 мг 1 раз в неделю, перорально. Через сутки для снижения побочных эффектов назначают 5 мг фолиевой кислоты. Курс лечения – 32 – 40 недель. | Тормозит рост клеток, подавляя образование гранулем и снижая воспаление. В малых дозах может применяться длительно, в отличие от кортикостероидов. Назначается чаще при хроническом течении саркоидоза. |
| Пентоксифиллин | 600 – 1200 мг/сутки в три приема, перорально. Курс лечения 24 – 40 недель. | Препарат используется для замещения и постепенного снижения дозы кортикостероидных препаратов. Кроме того, он улучшает снабжение тканей кислородом, что используется при легочных формах болезни. |
| Альфа-токоферол | 0,3 – 0,5 мг/кг/сутки, перорально, в течение 32 – 40 недель. | Улучшает клеточное дыхание, снижает вероятность развития атеросклероза. При саркоидозе редко используется самостоятельно (чаще в комбинации с другими препаратами). |
| Комбинированные схемы лечения |
| Глюкокортикостероиды и хлорохин | ГКС – 0,1 мг/кг/сутки, перорально, без понижения дозы.
Хлорохин – 0,5 – 0,75 мг/кг/сутки, перорально. Курс лечения 32 – 36 недель. | Хлорохин подавляет иммунную систему, воздействуя и на интенсивность воспалительного процесса. Кроме того, постепенно снижается уровень кальция в крови. Часто используется при кожных формах болезни и нейросаркоидозе. |
| Пентоксифиллин и альфа-токоферол | Дозировки и схема приема не отличаются от таковых при монотерапии. Длительность лечения – 24 – 40 недель. | Комбинированное лечебное действие указанных препаратов. |
Кроме этих стандартных схем в лечении саркоидоза применялись нестероидные противовоспалительные средства (
диклофенак, мелоксикам, и др.). Их эффективность оказалась значительно ниже, чем у ГКС. Тем не менее, на ранних стадиях болезни и при снижении доз ГКС в ряде стран рекомендованы именно нестероидные противовоспалительные препараты.
Локальное медикаментозное лечение
Локальное медикаментозное лечение применяется в основном при кожной и глазной формах саркоидоза. При этом особое внимание уделяется поражению глаз, так как оно отличается от общей стратегии лечения и представляет серьезную угрозу полной и необратимой
слепоты.
Для начала лечения увеита при саркоидозе требуется точное подтверждение диагноза. Его получают с помощью биопсии узелков в глазу и обнаружении саркоидных гранулем в других органах. На время подтверждения диагноза пациента рекомендуется положить в больницу. Стационарное лечение показано также больным с выраженным воспалительным процессом, у которых могут развиться серьезные осложнения, угрожающие потерей зрения.
Подбор конкретной схемы лечения увеита при саркоидозе делает врач-офтальмолог. Она зависит от локализации воспалительного процесса (
передний, задний или генерализованный увеит) и его интенсивности.
В лечении увеита при саркоидозе применяются следующие препараты: - При переднем увеите - циклопентолат, дексаметазон, фенилэфрин (в сочетании с дексаметазоном при выраженном воспалении). Препараты назначаются в виде глазных капель.
- При заднем увеите - дексаметазон, метилпреднизолон в виде капельницы внутривенно, а также дексаметазон ретробульбарно (укол под глаз удлиненной иглой, чтобы доставить препарат к заднему полюсу глаза).
- При генерализованном увеите - сочетание вышеуказанных лекарственных средств в повышенной дозе.
Данная схема называется пульс-терапией, поскольку направлена на быстрое устранение сильного воспаления высокими дозами лекарств. После окончания пульс-терапии, которая длится 10 – 15 дней, назначают те же препараты в виде капель. Их применяют в течение 2 – 3 месяцев для поддержания нормального состояния. Основным критерием эффективности лечения является исчезновение симптомов воспаления. Больным после постановки диагноза саркоидоза с признаками поражения глаз необходимо до конца жизни регулярно посещать врача-офтальмолога для профилактической проверки.
Лечение кожной формы саркоидоза, по сути, не сильно отличается от системного лечения. Те же препараты могут применяться параллельно в форме мазей или кремов, что усилит локальный терапевтический эффект. Учитывая побочные эффекты от лечения, некоторые врачи не рекомендуют интенсивно лечить кожные проявления саркоидоза, если они локализуются не на лице или шее. Дело в том, что проблемы пациентов в этих случаях заключаются в косметическом дефекте и не представляют серьезной опасности для их жизни или здоровья.
Хирургическое лечение
Хирургическое лечение при саркоидозе применяется крайне редко. Удаление увеличенных лимфоузлов в грудной клетке нецелесообразно, так как сопряжено с масштабной операцией, в то время как саркоидные гранулемы будут образовываться вновь. Оперативное вмешательство возможно лишь в крайних случаях для спасения жизни пациента при терминальных стадиях патологического процесса. Также необходимость в хирургическом вмешательстве может возникнуть при возникновении легочных и внелегочных осложнений саркоидоза.
Больным с саркоидозом могут быть проведены следующие виды хирургических вмешательств: - Ликвидация дефекта при коллапсе легкого. Из-за повреждения легочной ткани может возникнуть патологическое сообщение между воздуховодными ходами и полостью плевры. Из-за разницы в давлении это приведет к спаданию легкого и острой дыхательной недостаточности.
- Пересадка легкого. Данная операция проводится крайне редко из-за высокой стоимости и сложности проведения. Показанием к ней является распространенный фиброз легочной ткани. Из-за зарастания бронхиол критически снижается жизненная емкость легких и возникает дыхательная недостаточность. После пересадки легкого более половины пациентов живут не менее 5 лет. Тем не менее, существует риск повторного развития болезни в пересаженном органе.
- Остановка кровотечения в ЖКТ. Обычно операция проводится лапароскопическим методом (без широкого рассечения тканей). В брюшную полость вводится специальная камера и манипуляторы, позволяющие остановить кровотечение без серьезного риска для здоровья пациента.
- Удаление селезенки. Практикуется при значительном ее увеличении, если было доказано, что в ней имеются саркоидные гранулемы.
Облучение
По данным ряда исследований, проведенных в США, саркоидоз, устойчивый к лечению ГКС, можно лечить облучением. При этом облучается только пораженный участок тела (
например, только грудная клетка). Наилучшие результаты наблюдались у больных нейросаркоидозом. После 3 – 5 процедур установилась стойкая ремиссия с исчезновением большинства острых симптомов.
Соблюдение диеты
Специфической диеты для пациентов, больных саркоидозом, не существует. По данным некоторых исследований лучше всего себя зарекомендовало лечебное голодание. Почти в 75% случаев оно тормозит развитие патологического процесса и ведет к выраженному улучшению состояния. Тем не менее, практиковать самостоятельное регулярное голодание нежелательно. Данный метод лечения применяется в основном в больничных условиях под контролем врача. Обыкновенное голодание на дому, которое самовольно пытаются практиковать некоторые пациенты, не только не дает лечебного эффекта, но и может резко ухудшить течение болезни.
Профилактика осложнений болезни
Профилактика осложнений болезни подразумевает ограничения контакта с факторами, которые могли вызвать саркоидоз. В первую очередь, речь идет о факторах внешней среды, которые могут попасть в организм с вдыхаемым воздухом. Больным рекомендуется регулярно проветривать квартиру и делать влажную уборку, чтобы избежать запыления воздуха и образования плесени. Кроме того, рекомендуется избегать длительного загара и
стресса, так как они ведут к нарушению обменных процессов в организме и интенсификации роста гранулем.
К профилактическим мерам также относится избегание
переохлаждения, поскольку это может поспособствовать присоединению бактериальной инфекции. Это объясняется ухудшением вентиляции легких и ослаблением
иммунитета в целом. Если же в организме уже присутствует хроническая инфекция, то после подтверждения саркоидоза необходимо обязательно посетить врача, чтобы узнать, как можно сдерживать инфекцию наиболее эффективно.
В целом прогноз при саркоидозе условно благоприятный. Смерть от осложнений или необратимых изменений в органах регистрируется только у 3 – 5% пациентов (
при нейросаркоидозе приблизительно у 10 – 12%). В большинстве же случаев (
60 – 70%) удается достигнуть стабильной ремиссии заболевания на фоне лечения или спонтанно.
Показателями неблагоприятного прогноза с тяжелыми последствиями считаются следующие условия: - афроамериканское происхождение пациента;
- неблагоприятная экологическая обстановка;
- длительный период повышения температуры (более месяца) в начале заболевания;
- поражение нескольких органов и систем одновременно (генерализованная форма);
- рецидив (возвращение острых симптомов) после окончания курса лечения ГКС.
Независимо от наличия или отсутствия этих признаков, людям, которым хоть раз в жизни был поставлен диагноз «саркоидоз», следует посещать врача не реже, чем раз в год.
Осложнения и последствия саркоидоза
![]()
Как было указано выше, саркоидоз сам по себе редко становится причиной смерти или серьезных проблем со здоровьем. Основная опасность при данном заболевании кроется в возможности развития серьезных осложнений болезни. Они подразделяются на легочные, которые наблюдаются чаще всего, и внелегочные, которые обычно более серьезны, нежели легочные.
Наиболее распространенными осложнениями и последствиями саркоидоза являются: - коллапс легкого;
- кровотечения;
- частые пневмонии;
- камни в почках;
- нарушения сердечного ритма;
- фиброз легких;
- слепота и необратимое снижение зрения;
- психологические проблемы.
Коллапс легкого
Коллапс легкого возникает из-за спадания легочной ткани. Чаще всего это происходит, если острый воспалительный процесс или рост гранулем привел к разрыву плевры. Тогда давление в полости плевры начинает уравниваться с атмосферным. Легкое же в силу своего строения обладает собственной упругостью. При равном давлении внутри и снаружи оно быстро начинает сжиматься. При сжатии не только не происходит газообмена, но и сдавливаются кровеносные сосуды, что ведет к нарушению функций сердца. Без срочной медицинской помощи пациент с коллапсом легких может быстро умереть из-за острой дыхательной недостаточности. Лечение включает хирургическое закрытие дефекта легкого и удаление лишнего воздуха из плевральной полости для восстановления нормального давления. При своевременном вмешательстве серьезных последствий после перенесенного коллапса легкого не наблюдается.
Кровотечения
Кровотечения при саркоидозе возникают из-за прямого повреждения сосудов воспалительными изменениями. При легочной форме данное осложнение развивается редко. Более характерны повреждения сосудов при локализации гранулем на различных уровнях в пищеварительной системе. Нередко также наблюдаются повторные носовые кровотечения при саркоидозе ЛОР-органов.
Обычно кровотечения останавливаются спонтанно и не требуют серьезных мер для их остановки. Несколько тяжелее ситуация обстоит у пациентов с саркоидозом печени. Дело в том, что в печени производится большое количество факторов свертывания (
вещества, необходимые для остановки кровотечений). При сильном нарушении функций печени количество факторов свертывания в крови падает, что делает любые кровотечения более длительными и обильными.
Частые пневмонии
Частые повторные пневмонии являются распространенным осложнением у больных на 2 – 3 стадии саркоидоза. Из-за ухудшенной вентиляции легких и локальных нарушений любая инфекция может вызвать пневмонию. Особенно часто это происходит после начала курса лечения ГКС (
преднизолон, метилпреднизолон, дексаметазон и др.). Данная категория препаратов ослабляет иммунитет, повышая риск развития бактериальной инфекции.
Камни в почках
Как уже отмечалось выше, камни или песок в почках обнаруживаются у значительной части пациентов, больных саркоидозом. Данное осложнение болезни развивается из-за повышенного уровня кальция в крови. Кальций попадает в почки с кровью во время фильтрации. В почечной лоханке он связывается с другими микроэлементами, образуя нерастворимые соли. Больные могут посреди курса лечения от саркоидоза начать жаловаться на резкие мучительные боли в пояснице в области почек. Это вынуждает прервать курс лечения саркоидоза и уделить внимание лечению почечной колики и удалению камней.
Нарушения сердечного ритма
Нарушения сердечного ритма, как уже упоминалось выше, могут быть следствием как сердечной, так и легочной формы саркоидоза. На первых порах они являются симптомом заболевания, но в тяжелых случаях могут быть расценены как осложнение. Дело в том, что стойкое нарушение ритма ведет к ухудшению снабжения мозга кислородом. Помимо повторяющихся обмороков это чревато необратимыми нарушениями из-за гибели нервных волокон. Для восстановления нормального сердечного ритма нередко могут понадобиться реанимационные мероприятия.
Фиброз легких
Фиброз легких является конечной стадией легочной формы саркоидоза. Этот процесс начинается на 2 – 3 стадии болезни, когда симптомы еще только начинают появляться. Постепенно из-за длительного воспаления и сдавливания тканей увеличенными лимфоузлами нормальная легочная ткань замещается соединительнотканными клетками. Эти клетки не могут осуществлять газообмен, из-за чего пациенту становится все труднее дышать. Эффективного метода лечения фиброза легких практически не существует. Единственным выходом является пересадка органа.
Слепота и необратимое снижение зрения
Слепота и необратимое снижение зрения могут наступить при запоздалом лечении глазной формы саркоидоза. Воспалительный процесс в глазных оболочках ведет к запуску целого ряда патологических механизмов (
прямое повреждение тканей, рост внутриглазного давления, отек зрительного нерва). Многие изменения именно на уровне глаз являются необратимыми. Это чревато потерей или резким ухудшением зрения, что практически гарантирует
инвалидность. Именно поэтому пациентам с саркоидозом при малейших признаках поражения глаз необходимо срочно обратиться за специализированной помощью к офтальмологу. Своевременная помощь с большой вероятностью остановит воспалительный процесс и сохранит зрение.
Психологические проблемы
Психологические проблемы у пациентов с саркоидозом являются, возможно, наименее опасными для жизни, но наиболее распространенными последствиями болезни. В первую очередь, это касается больных на первых стадиях, которые не получили специфического курса лечения из-за возможности спонтанной ремиссии болезни. Таким больным свойственен страх смерти, подавленность, глубокая
депрессия,
бессонница. Эти симптомы не проходили даже у многих из тех пациентов, у которых саркоидоз не прогрессировал.
Подобные проблемы носят чисто психологический характер. Не последнюю роль при этом играет неясное происхождение заболевания и отсутствие специфического высокоэффективного лечения. Для борьбы с подобными проблемами врачи должны быть очень осторожны в формулировке диагноза и прогнозов относительно течения болезни. Пациентам же рекомендуется обратиться к психологу за специализированной помощью.