Содержание статьи:
 Гемолитическая анемия является самостоятельным заболеванием крови или патологическим состоянием организма, при котором происходит разрушение циркулирующих в крови эритроцитов посредством различных механизмов. Исходя из причин гемолитические анемии разделяют на эритроцитарные и неэритроцитарные. При эритроцитарных анемиях причина гемолиза кроется в различных наследственных дефектах самого эритроцита, таких как аномальное строение цитоскелета клетки, нарушение в строении гемоглобина и недостаточность определенных ферментов эритроцита. Неэритроцитарные гемолитические анемии отличаются нормальным строением красных кровяных телец, а их разрушение происходит под влиянием внешних патогенных факторов, таких как механическое воздействие, аутоиммунная агрессия, инфекционные агенты и др.
Гемолитическая анемия является самостоятельным заболеванием крови или патологическим состоянием организма, при котором происходит разрушение циркулирующих в крови эритроцитов посредством различных механизмов. Исходя из причин гемолитические анемии разделяют на эритроцитарные и неэритроцитарные. При эритроцитарных анемиях причина гемолиза кроется в различных наследственных дефектах самого эритроцита, таких как аномальное строение цитоскелета клетки, нарушение в строении гемоглобина и недостаточность определенных ферментов эритроцита. Неэритроцитарные гемолитические анемии отличаются нормальным строением красных кровяных телец, а их разрушение происходит под влиянием внешних патогенных факторов, таких как механическое воздействие, аутоиммунная агрессия, инфекционные агенты и др.Поскольку симптомокомплекс гемолитических анемий одинаков для большинства вызвавших их причин, огромное значение приобретает правильно собранный анамнез, а также дополнительные лабораторные и параклинические исследования.
Лечение гемолитических анемий должно проводиться лишь после установления окончательного диагноза, однако далеко не всегда это представляется возможным ввиду высоких темпов разрушения эритроцитов и недостаточности времени на постановку диагноза. В таких случаях на первый план выступают мероприятия, направленные на жизнеобеспечение пациента, такие как переливание донорской крови, плазмаферез, эмпирическое лечение антибактериальными препаратами и глюкокортикоидными гормональными препаратами.
Интересные факты
- Среднее количество железа, содержащееся в крови взрослого человека, составляет порядка 4 грамм.
- Суммарное количество эритроцитов в теле взрослого человека в пересчете на сухую массу составляет в среднем 2 кг.
- Регенераторная способность эритроцитарного ростка костного мозга достаточно велика. Однако, для того чтобы регенераторные механизмы успели активизироваться, требуется длительное время. По этой причине хронический гемолиз значительно легче переносится пациентами, чем острый, даже если при этом уровень гемоглобина достигает 40 – 50 г\л.
Что такое эритроциты?
 Эритроциты являются наиболее многочисленными форменными элементами крови, основной функцией которых является осуществление переноса газов. Таким образом, эритроциты осуществляют снабжение периферических тканей кислородом и удаление из организма углекислого газа – конечного продукта полного распада биологических веществ.
Эритроциты являются наиболее многочисленными форменными элементами крови, основной функцией которых является осуществление переноса газов. Таким образом, эритроциты осуществляют снабжение периферических тканей кислородом и удаление из организма углекислого газа – конечного продукта полного распада биологических веществ.Нормальный эритроцит обладает рядом параметров, которые обеспечивают успешное выполнение им своих функций.
Основными параметрами эритроцитов являются:
- форма двояковогнутого диска;
- средний диаметр - 7,2 – 7,5 мкм;
- средний объем - 90 мкм3;
- длительность «жизни» - 90 – 120 дней;
- нормальная концентрация у мужчин - 3,9 – 5,2 х 1012\л;
- нормальная концентрация у женщин - 3,7 – 4,9 х 1012\л;
- нормальная концентрация гемоглобина у мужчин - 130 – 160 г\л;
- нормальная концентрация гемоглобина у женщин - 120 – 150 г\л;
- гематокрит (соотношение форменных элементов крови к жидкой ее части) у мужчин - 0,40 – 0,48;
- гематокрит у женщин - 0,36 – 0,46.
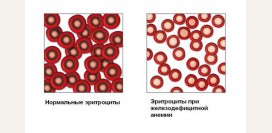
Правильная форма эритроцита с точки зрения физиологии имеет большое значение. Во-первых, она обеспечивает наибольшую площадь соприкосновения эритроцита с сосудистой стенкой во время прохождения по капилляру, а соответственно и высокую скорость газообмена. Во-вторых, измененная форма эритроцитов часто свидетельствует о низких пластических свойствах цитоскелета эритроцита (система белков, организованных в сеть, поддерживающую необходимую форму клетки). Вследствие изменения нормальной формы клетки происходит преждевременное разрушение таких эритроцитов при прохождении через капилляры селезенки. Присутствие в периферической крови эритроцитов различной формы именуется пойкилоцитозом.
Особенности структуры эритроцита
Цитоскелет эритроцита является системой микротрубочек и микрофиламентов, придающих эритроциту ту или иную форму. Микрофиламенты состоят из трех видов белков - актина, миозина и тубулина. Данные белки способны активно сокращаться, изменяя форму эритроцита для осуществления необходимой задачи. Например, для прохождения через капилляры эритроцит вытягивается, а по выходу из узкого участка снова принимает первоначальную форму. Данные преобразования происходят при использовании энергии АТФ (аденозинтрифосфат) и ионов кальция, являющихся пусковым фактором в перестройке цитоскелета.Еще одной особенностью эритроцита является отсутствие ядра. Данное свойство крайне выгодно с эволюционной точки зрения, поскольку позволяет более рационально использовать пространство, которое бы занимало ядро, и вместо него поместить в эритроцит большее количество гемоглобина. Более того, ядро значительно бы ухудшило пластические свойства эритроцита, что недопустимо, учитывая, что данная клетка должна проникать через капилляры, диаметр которых в несколько раз меньше ее собственного.
Гемоглобин является макромолекулой, заполняющей 98% объема зрелого эритроцита. Он располагается в ячейках цитоскелета клетки. Подсчитано, что в среднем эритроците содержится приблизительно 280 – 400 миллионов молекул гемоглобина. Он состоит из белковой части – глобина и небелковой части – гема. Глобин, в свою очередь, состоит из четырех мономеров, два из которых мономеры α (альфа) и остальные два – мономеры β (бета). Гем является сложной неорганической молекулой, в центре которой располагается железо, способное окисляться и восстанавливаться в зависимости от условий среды. Основной функцией гемоглобина является захват, транспортировка и высвобождение кислорода и углекислого газа. Данные процессы регулируются кислотностью среды, парциальным давлением газов крови и другими факторами.
Различают следующие виды гемоглобина:
- гемоглобин А (HbA);
- гемоглобин А2 (HbA2);
- гемоглобин F (HbF);
- гемоглобин Н (HbH);
- гемоглобин S (HbS).
Мембрана эритроцита состоит из двойного липидного слоя, пронизанного различными белками, выполняющими роль насосов для разнообразных микроэлементов. К внутренней поверхности мембраны прикрепляются элементы цитоскелета. На внешней поверхности эритроцита располагается большое количество гликопротеидов, выполняющих роль рецепторов и антигенов – молекул, определяющих уникальность клетки. На сегодняшний день на поверхности эритроцитов обнаружено более 250 видов антигенов, наиболее изученными из которых являются антигены системы АВ0 и системы резус-фактора.
По системе АВ0 различают 4 группы крови, а по резус-фактору – 2 группы. Открытие данных групп крови ознаменовало начало новой эры в медицине, поскольку позволило производить переливание крови и ее компонентов пациентам со злокачественными заболеваниями крови, массивными кровопотерями и др. Также благодаря переливанию крови значительно возросла выживаемость пациентов после массивных хирургических вмешательств.
По системе АВ0 различают следующие группы крови:
- агглютиногены (антигены на поверхности эритроцитов, которые при контакте с одноименными агглютининами вызывают осаждение красных кровяных телец) на поверхности эритроцитов отсутствуют;
- присутствуют агглютиногены А;
- присутствуют агглютиногены В;
- присутствуют агглютиногены А и В.
- резус-положительная – 85% населения;
- резус-отрицательная – 15% населения.
Упомянутые ранее гликопротеиды, расположенные на поверхности мембраны эритроцитов, формируют слой, называющийся гликокаликсом. Важной особенностью данного слоя является отрицательный заряд на его поверхности. Поверхность внутреннего слоя сосудов также имеет отрицательный заряд. Соответственно, в кровеносном русле эритроциты отталкиваются от стенок сосуда и друг от друга, что предотвращает образование кровяных сгустков. Однако стоит произойти повреждению эритроцита или ранению стенки сосуда, как отрицательный их заряд постепенно сменяется на положительный, здоровые эритроциты группируются вокруг места повреждения, и формируется тромб.
Понятие деформируемости и цитоплазматической вязкости эритроцита тесно сопряжено с функциями цитоскелета и концентрацией гемоглобина в клетке. Деформируемостью называется способность эритроцита клетки произвольно изменять свою форму для преодоления препятствий. Цитоплазматическая вязкость обратно пропорциональна деформируемости и возрастает вместе с увеличением содержания гемоглобина по отношению к жидкой части клетки. Увеличение вязкости происходит при старении эритроцита и является физиологическим процессом. Параллельно с увеличением вязкости происходит уменьшение деформируемости.
Тем не менее, изменение данных показателей может иметь место не только при физиологическом процессе старения эритроцита, но еще и при многих врожденных и приобретенных патологиях, таких как наследственные мембранопатии, ферментопатии и гемоглобинопатии, которые более подробно будут описаны далее.
Эритроцит, как и любая другая живая клетка, нуждается в энергии для успешного функционирования. Энергию эритроцит получает при окислительно-восстановительных процессах, происходящих в митохондриях. Митохондрии сравниваются с электростанциями клетки, поскольку преобразуют глюкозу в АТФ в ходе процесса, именуемого гликолизом. Отличительной способностью эритроцита является то, что его митохондрии образуют АТФ только путем анаэробного гликолиза. Иными словами, данные клетки не нуждаются в кислороде для обеспечения своей жизнедеятельности и поэтому доставляют тканям ровно столько кислорода, сколько получили при прохождении через легочные альвеолы.
Несмотря на то, что об эритроцитах сложилось мнение как об основных переносчиках кислорода и углекислого газа, помимо этого они выполняют еще ряд важных функций.
Второстепенными функциями эритроцитов являются:
- регуляция кислотно-щелочного равновесия крови посредством карбонатной буферной системы;
- гемостаз – процесс, направленный на остановку кровотечения;
- определение реологических свойств крови – изменение численности эритроцитов по отношению к общему количеству плазмы приводит к сгущению или разжижению крови.
- участие в иммунных процессах – на поверхности эритроцита находятся рецепторы для прикрепления антител;
- пищеварительная функция – распадаясь, эритроциты высвобождают гем, самостоятельно трансформирующийся в свободный билирубин. В печени свободный билирубин превращается в желчь, использующуюся для расщепления жиров пищи.
Жизненный цикл эритроцита
Эритроциты образуются в красном костном мозге, проходя через многочисленные стадии роста и созревания. Все промежуточные формы предшественников эритроцитов объединяются в единый термин – эритроцитарный росток.По мере созревания предшественники эритроцита претерпевают изменение кислотности цитоплазмы (жидкой части клетки), самопереваривание ядра и накопление гемоглобина. Непосредственным предшественником эритроцита является ретикулоцит – клетка, в которой при рассмотрении под микроскопом можно встретить некоторые плотные включения, являвшиеся некогда ядром. Ретикулоциты циркулируют в крови от 36 до 44 часов, за которые они избавляются от остатков ядра и заканчивают синтез гемоглобина из остаточных цепей матричной РНК (рибонуклеиновой кислоты).
Регуляция созревания новых эритроцитов осуществляется посредством прямого механизма обратной связи. Веществом, стимулирующим рост числа эритроцитов, является эритропоэтин – гормон, вырабатываемый паренхимой почек. При кислородном голодании выработка эритропоэтина усиливается, что приводит к ускорению созревания эритроцитов и в конечном итоге – восстановлению оптимального уровня насыщения тканей кислородом. Второстепенная регуляция деятельности эритроцитарного ростка осуществляется посредством интерлейкина-3, фактора стволовых клеток, витамина В12, гормонов (тироксин, соматостатин, андрогены, эстрогены, кортикостероиды) и микроэлементов (селен, железо, цинк, медь и др.).
По истечении 3 – 4 месяцев существования эритроцита происходит его постепенная инволюция, проявляющаяся выходом внутриклеточной жидкости из него по причине износа большинства транспортных ферментных систем. Вслед за этим происходит уплотнение эритроцита, сопровождающееся снижением его пластических свойств. Снижение пластических свойств ухудшает проходимость эритроцита через капилляры. В конечном итоге такой эритроцит попадает в селезенку, застревает в ее капиллярах и разрушается лейкоцитами и макрофагами, располагающимися вокруг них.
После разрушения эритроцита в кровеносное русло выделяется свободный гемоглобин. При скорости гемолиза менее 10% от общего числа эритроцитов в сутки гемоглобин захватывается белком под названием гаптоглобин и оседает в селезенке и внутреннем слое сосудов, где разрушается макрофагами. Макрофаги уничтожают белковую часть гемоглобина, но высвобождают гем. Гем под действием ряда ферментов крови трансформируется в свободный билирубин, после чего транспортируется в печень белком альбумином. Наличие в крови большого количества свободного билирубина сопровождается появлением желтухи лимонного оттенка. В печени свободный билирубин связывается с глюкуроновой кислотой и выделяется в кишечник в виде желчи. При наличии препятствия оттоку желчи она поступает обратно в кровь и циркулирует в виде связанного билирубина. В таком случае также появляется желтуха, однако более темного оттенка (слизистые и кожные покровы оранжевого или красноватого цвета).
После выхода связанного билирубина в кишечник в виде желчи происходит его восстановление до стеркобилиногена и уробилиногена при помощи кишечной флоры. Большая часть стеркобилиногена превращается в стеркобилин, который выделяется с калом и окрашивает его в коричневый цвет. Остаточная часть стеркобилиногена и уробилиноген всасывается в кишечнике и поступает обратно в кровоток. Уробилиноген трансформируется в уробилин и выделяется с мочой, а стеркобилиноген повторно поступает в печень и выводится с желчью. Данный цикл с первого взгляда может показаться бессмысленным, однако, это заблуждение. Во время повторного попадания продуктов распада эритроцитов в кровь осуществляется стимуляция активности иммунной системы.
При увеличении скорости гемолиза от 10% до 17 – 18% от общего числа эритроцитов в сутки резервов гаптоглобина становится недостаточно, для того чтобы захватывать высвобождающийся гемоглобин и утилизировать его путем, описанным выше. В таком случае свободный гемоглобин с током крови поступает в почечные капилляры, отфильтровывается в первичную мочу и окисляется до гемосидерина. Затем гемосидерин поступает во вторичную мочу и выводится из организма.
При крайне выраженном гемолизе, темпы которого превышают 17 – 18% от общего количества эритроцитов в сутки, гемоглобин поступает в почки в слишком большом количестве. Из-за этого не успевает происходить его окисление и в мочу поступает чистый гемоглобин. Таким образом, определение в моче избытка уробилина является признаком легкой гемолитической анемии. Появление гемосидерина свидетельствует о переходе в среднюю степень гемолиза. Обнаружение гемоглобина в моче говорит о высокой интенсивности разрушения эритроцитов.
Что такое гемолитическая анемия?
 Гемолитическая анемия является заболеванием, при котором значительно укорачивается длительность существования эритроцитов за счет ряда внешних и внутренних эритроцитарных факторов. Внутренними факторами, приводящими к уничтожению эритроцитов, являются различные аномалии строения ферментов эритроцитов, гема или клеточной мембраны. Внешними факторами, способными привести к разрушению эритроцита, являются различного рода иммунные конфликты, механическое разрушение эритроцитов, а также заражение организма некоторыми инфекционными заболеваниями.
Гемолитическая анемия является заболеванием, при котором значительно укорачивается длительность существования эритроцитов за счет ряда внешних и внутренних эритроцитарных факторов. Внутренними факторами, приводящими к уничтожению эритроцитов, являются различные аномалии строения ферментов эритроцитов, гема или клеточной мембраны. Внешними факторами, способными привести к разрушению эритроцита, являются различного рода иммунные конфликты, механическое разрушение эритроцитов, а также заражение организма некоторыми инфекционными заболеваниями.Гемолитические анемии классифицируются на врожденные и приобретенные.
Различают следующие виды врожденных гемолитических анемий:
- мембранопатии;
- ферментопатии;
- гемоглобинопатии.
- иммунные гемолитические анемии;
- приобретенные мембранопатии;
- анемии из-за механического разрушения эритроцитов;
- гемолитические анемии, вызванные инфекционными агентами.
Врожденные гемолитические анемии
Мембранопатии
Как описывалось ранее, нормальной формой эритроцита является форма двояковогнутого диска. Такая форма соответствует правильному белковому составу мембраны и позволяет эритроциту проникать через капилляры, диаметр которых в несколько раз меньше диаметра самого эритроцита. Высокая проникающая способность эритроцитов, с одной стороны, позволяет им максимально эффективно выполнять основную свою функцию – обмен газов между внутренней средой организма и внешней средой, а с другой стороны – избегать избыточного их разрушения в селезенке.Дефект определенных белков мембраны приводит к нарушению ее формы. С нарушением формы происходит снижение деформируемости эритроцитов и как следствие усиленное их разрушение в селезенке.
На сегодняшний день различают 3 вида врожденных мембранопатий:
- акантоцитоз
- микросфероцитоз
- овалоцитоз
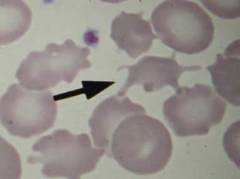 Акантоцитозом называется состояние, при котором в кровеносном русле больного появляются эритроциты с многочисленными выростами, называемые акантоцитами. Мембрана таких эритроцитов не является округлой и под микроскопом напоминает кант, отсюда и название патологии. Причины акантоцитоза на сегодняшний день изучены не полностью, однако прослеживается четкая связь между данной патологией и тяжелым поражением печени с высокими цифрами показателей жирности крови (общий холестерин и его фракции, бета-липопротеиды, триацилглицериды и др.). Сочетание данных факторов может иметь место при таких наследственных заболеваниях как хорея Гентингтона и абеталипопротеинемия. Акантоциты не в состоянии пройти через капилляры селезенки и поэтому вскоре разрушаются, приводя к гемолитической анемии. Таким образом, выраженность акантоцитоза напрямую коррелирует с интенсивностью гемолиза и клиническими признаками анемии.
Акантоцитозом называется состояние, при котором в кровеносном русле больного появляются эритроциты с многочисленными выростами, называемые акантоцитами. Мембрана таких эритроцитов не является округлой и под микроскопом напоминает кант, отсюда и название патологии. Причины акантоцитоза на сегодняшний день изучены не полностью, однако прослеживается четкая связь между данной патологией и тяжелым поражением печени с высокими цифрами показателей жирности крови (общий холестерин и его фракции, бета-липопротеиды, триацилглицериды и др.). Сочетание данных факторов может иметь место при таких наследственных заболеваниях как хорея Гентингтона и абеталипопротеинемия. Акантоциты не в состоянии пройти через капилляры селезенки и поэтому вскоре разрушаются, приводя к гемолитической анемии. Таким образом, выраженность акантоцитоза напрямую коррелирует с интенсивностью гемолиза и клиническими признаками анемии.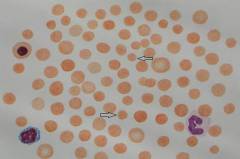 Микросфероцитоз – заболевание, которое в прошлом встречалось под названием семейной гемолитической желтухи, поскольку при нем прослеживается четкое аутосомно-рецессивное наследование дефектного гена, ответственного за формирование двояковогнутой формы эритроцита. В результате у таких больных все сформированные эритроциты отличаются сферической формой и меньшим диаметром, по отношению к здоровым красным кровяным тельцам. Сферическая форма обладает меньшей площадью поверхности по сравнению с нормальной двояковогнутой формой, поэтому эффективность газообмена таких эритроцитов снижена. Более того, они содержат меньшее количество гемоглобина и хуже видоизменяются при прохождении через капилляры. Данные особенности приводят к укорочению длительности существования таких эритроцитов посредством преждевременного гемолиза в селезенке.
Микросфероцитоз – заболевание, которое в прошлом встречалось под названием семейной гемолитической желтухи, поскольку при нем прослеживается четкое аутосомно-рецессивное наследование дефектного гена, ответственного за формирование двояковогнутой формы эритроцита. В результате у таких больных все сформированные эритроциты отличаются сферической формой и меньшим диаметром, по отношению к здоровым красным кровяным тельцам. Сферическая форма обладает меньшей площадью поверхности по сравнению с нормальной двояковогнутой формой, поэтому эффективность газообмена таких эритроцитов снижена. Более того, они содержат меньшее количество гемоглобина и хуже видоизменяются при прохождении через капилляры. Данные особенности приводят к укорочению длительности существования таких эритроцитов посредством преждевременного гемолиза в селезенке.С детства у таких пациентов происходит гипертрофия эритроцитарного костномозгового ростка, компенсирующая гемолиз. Поэтому при микросфероцитозе чаще наблюдается легкая и средней тяжести анемия, появляющаяся преимущественно в моменты ослабления организма вирусными заболеваниями, недостаточным питанием или интенсивным физическим трудом.
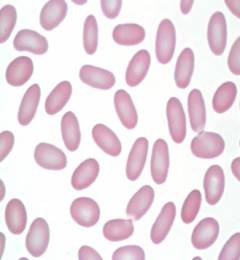 Овалоцитоз является наследственным заболеванием, передающимся по аутосомно-доминантному типу. Чаще заболевание протекает субклинически с наличием в крови менее чем 25% овальных эритроцитов. Гораздо реже встречаются тяжелые формы, при которых число дефектных эритроцитов приближается к 100%. Причина овалоцитоза кроется в дефекте гена, ответственного за синтез белка спектрина. Спектрин участвует в построении цитоскелета эритроцита. Таким образом, из-за недостаточной пластичности цитоскелета эритроцит не способен восстановить двояковогнутую форму после прохождения через капилляры и циркулирует в периферической крови в виде клеток эллипсоидной формы. Чем выраженнее соотношение продольного и поперечного диаметра овалоцита, тем скорее наступает его разрушение в селезенке. Удаление селезенки значительно снижает темпы гемолиза и приводит к ремиссии заболевания в 87% случаев.
Овалоцитоз является наследственным заболеванием, передающимся по аутосомно-доминантному типу. Чаще заболевание протекает субклинически с наличием в крови менее чем 25% овальных эритроцитов. Гораздо реже встречаются тяжелые формы, при которых число дефектных эритроцитов приближается к 100%. Причина овалоцитоза кроется в дефекте гена, ответственного за синтез белка спектрина. Спектрин участвует в построении цитоскелета эритроцита. Таким образом, из-за недостаточной пластичности цитоскелета эритроцит не способен восстановить двояковогнутую форму после прохождения через капилляры и циркулирует в периферической крови в виде клеток эллипсоидной формы. Чем выраженнее соотношение продольного и поперечного диаметра овалоцита, тем скорее наступает его разрушение в селезенке. Удаление селезенки значительно снижает темпы гемолиза и приводит к ремиссии заболевания в 87% случаев.Ферментопатии
Эритроцит содержит ряд ферментов, при помощи которых поддерживается постоянство его внутренней среды, осуществляется переработка глюкозы в АТФ и регуляция кислотно-щелочного баланса крови.Соответственно вышеуказанным направлениям различают 3 вида ферментопатий:
- дефицит ферментов, участвующих в окислении и восстановлении глутатиона (см. ниже);
- дефицит ферментов гликолиза;
- дефицит ферментов, использующих АТФ.
Гликолиз является процессом распада глюкозы с образованием молекул АТФ. Для осуществления гликолиза необходимо присутствие ряда ферментов, которые многократно преобразуют глюкозу в промежуточные соединения и в итоге высвобождают АТФ. Как указывалось ранее, эритроцит является клеткой, не использующей кислород для образования молекул АТФ. Такой тип гликолиза является анаэробным (безвоздушным). В результате из одной молекулы глюкозы в эритроците образуется 2 молекулы АТФ, использующиеся для поддержания работоспособности большинства ферментных систем клетки. Соответственно врожденный дефект ферментов гликолиза лишает эритроцит необходимого количества энергии для поддержания жизнедеятельности, и он разрушается.
АТФ является универсальной молекулой, окисление которой высвобождает энергию, необходимую для работы более чем 90% ферментных систем всех клеток организма. Эритроцит также содержит множество ферментных систем, субстратом которых является АТФ. Высвобождаемая энергия расходуется на процесс газообмена, поддержание постоянного ионного равновесия внутри и снаружи клетки, поддержание постоянного осмотического и онкотического давления клетки, а также на активную работу цитоскелета и многое другое. Нарушение утилизации глюкозы как минимум в одной из вышеупомянутых систем приводит к выпадению ее функции и дальнейшей цепной реакции, итогом которой является разрушение эритроцита.
Гемоглобинопатии
Гемоглобин – молекула, занимающая 98% объема эритроцита, ответственная за обеспечение процессов захвата и высвобождения газов, а также за их транспортировку от легочных альвеол к периферическим тканям и обратно. При некоторых дефектах гемоглобина эритроциты значительно хуже осуществляют перенос газов. Кроме того, на фоне изменения молекулы гемоглобина попутно изменяется и форма самого эритроцита, что также отрицательно отражается на длительности их циркуляции в кровеносном русле.Различают 2 вида гемоглобинопатий:
- количественные – талассемии;
- качественные – серповидноклеточная анемия или дрепаноцитоз.
Серповидноклеточная анемия является наследственным заболеванием, при котором вместо нормального гемоглобина А формируется аномальный гемоглобин S. Данный аномальный гемоглобин значительно уступает в функциональности гемоглобину А, а также изменяет форму эритроцита на серповидную. Такая форма приводит к разрушению эритроцитов в срок от 5 до 70 дней в сравнении с нормальной длительностью их существования – от 90 до 120 дней. В результате в крови появляется доля серповидных эритроцитов, величина которой зависит от того, является мутация гетерозиготной или гомозиготной. При гетерозиготной мутации доля аномальных эритроцитов редко достигает 50%, а больной испытывает симптомы анемии только при значительной физической нагрузке или в условиях сниженной концентрации кислорода в атмосферном воздухе. При гомозиготной мутации все эритроциты больного являются серповидными и поэтому симптомы анемии проявляются с рождения ребенка, а болезнь характеризуется тяжелым течением.
Приобретенные гемолитические анемии
Иммунные гемолитические анемии
При данном типе анемий разрушение эритроцитов происходит под действием иммунной системы организма.Различают 4 типа иммунных гемолитических анемий:
- аутоиммунные;
- изоиммунные;
- гетероиммунные;
- трансиммунные.
Изоиммунные анемии развиваются при переливании пациенту крови несовместимой по АВ0 системе и резус-фактору или, иными словами, крови другой группы. В данном случае накануне перелитые эритроциты разрушаются клетками иммунной системы и антителами реципиента. Аналогичный иммунный конфликт развивается при положительном резус-факторе в крови плода и отрицательном – в крови беременной матери. Такая патология именуется гемолитической болезнью новорожденных детей.
Гетероиммунные анемии развиваются в случае появления на мембране эритроцита чужеродных антигенов, признаваемых иммунной системой пациента как чужеродные. Чужеродные антигены могут появиться на поверхности эритроцита в случае употребления некоторых медикаментов или после перенесенных острых вирусных инфекций.
Трансиммунные анемии развиваются у плода, когда в организме матери присутствуют антитела против эритроцитов (аутоиммунная анемия). В данном случае мишенью иммунной системы становятся как эритроциты матери, так и эритроциты плода, даже если не выявляется несовместимость по резус-фактору, как при гемолитической болезни новорожденных.
Приобретенные мембранопатии
Представителем данной группы является пароксизмальная ночная гемоглобинурия или болезнь Маркиафавы-Микели. В основе данного заболевания находится постоянное формирование небольшого процента эритроцитов с дефектной мембраной. Предположительно эритроцитарный росток определенного участка костного мозга претерпевает мутацию, вызванную различными вредоносными факторами, такими как радиация, химические агенты и др. Образовавшийся дефект делает эритроциты неустойчивыми к контакту с белками системы комплемента (один из основных компонентов иммунной защиты организма). Таким образом, здоровые эритроциты не деформируются, а дефектные эритроциты уничтожаются комплементом в кровеносном русле. В результате выделяется большое количество свободного гемоглобина, который выделяется с мочой преимущественно в ночное время.Анемии из-за механического разрушения эритроцитов
К данной группе заболеваний относят:- маршевую гемоглобинурию;
- микроангиопатическую гемолитическую анемию;
- анемию при пересадке механических клапанов сердца.
Микроангиопатическая гемолитическая анемия развивается из-за деформации и последующего разрушения эритроцитов при острых гломерулонефритах и синдроме диссеминированного внутрисосудистого свертывания. В первом случае по причине воспаления почечных канальцев и соответственно окружающих их капилляров просвет их сужается, а эритроциты деформируются при трении с их внутренней оболочкой. Во втором случае во всей кровеносной системе происходит молниеносная агрегация тромбоцитов, сопровождающаяся образованием множества фибриновых нитей, перекрывающих просвет сосудов. Часть эритроцитов сразу застревает в образовавшейся сети и образует множественные тромбы, а оставшаяся часть на высокой скорости проскальзывает через данную сеть, попутно деформируясь. В результате деформированные таким образом эритроциты, называющиеся «венценосными», какое-то время еще циркулируют в крови, а затем разрушаются самостоятельно или при прохождении через капилляры селезенки.
Анемия при пересадке механических клапанов сердца развивается при столкновении эритроцитов, двигающихся с высокой скоростью, с плотным пластиком или металлом, из которого состоит искусственный клапан сердца. Темпы разрушения зависят от скорости кровотока в области клапана. Гемолиз усиливается при совершении физической работы, эмоциональных переживаниях, резком повышении или снижении артериального давления и повышении температуры тела.
Гемолитические анемии, вызванные инфекционными агентами
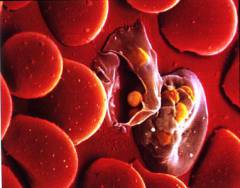
Такие микроорганизмы как плазмодии малярии и токсоплазма гонди (возбудитель токсоплазмоза) используют эритроциты в качестве субстрата для размножения и роста себе подобных. В результате заражения данными инфекциями возбудители проникают в эритроцит и размножаются в нем. Затем по прошествии определенного времени численность микроорганизмов настолько возрастает, что разрушает клетку изнутри. При этом в кровь выделяется еще большее количество возбудителя, который заселяется в здоровые эритроциты и повторяет цикл. В результате при малярии каждые 3 – 4 дня (в зависимости от вида возбудителя) наблюдается волна гемолиза, сопровождающаяся подъемом температуры. При токсоплазмозе гемолиз развивается по аналогичному сценарию, однако чаще имеет неволновое течение.Причины гемолитической анемии
 Резюмируя всю информацию из предыдущего раздела, можно с уверенностью сказать, что причин гемолиза огромное множество. Причины могут крыться как в наследственных заболеваниях, так и в приобретенных. Именно по этой причине огромное значение придается поиску причины гемолиза не только в системе крови, но и в остальных системах организма, поскольку зачастую разрушение эритроцитов является не самостоятельным заболеванием, а симптомом другой болезни.
Резюмируя всю информацию из предыдущего раздела, можно с уверенностью сказать, что причин гемолиза огромное множество. Причины могут крыться как в наследственных заболеваниях, так и в приобретенных. Именно по этой причине огромное значение придается поиску причины гемолиза не только в системе крови, но и в остальных системах организма, поскольку зачастую разрушение эритроцитов является не самостоятельным заболеванием, а симптомом другой болезни.Таким образом, гемолитическая анемия может развиться по следующим причинам:
- попадание в кровь различных токсинов и ядов (ядохимикаты, пестициды, укусы змей и т. д.);
- механическое разрушение эритроцитов (во время многочасового хождения, после имплантации искусственного клапана сердца и др.);
- синдром диссеминированного внутрисосудистого свертывания;
- различные генетические аномалии строения эритроцитов;
- аутоиммунные болезни;
- паранеопластический синдром (перекрестное иммунное уничтожение эритроцитов вместе с опухолевыми клетками);
- осложнения после переливания донорской крови;
- заражение некоторыми инфекционными болезнями (малярия, токсоплазмоз);
- хронический гломерулонефрит;
- тяжелые гнойные инфекции, сопровождающиеся сепсисом;
- инфекционный гепатит B, реже С и D;
- беременность;
- авитаминозы и др.
Симптомы гемолитической анемии
Симптомы гемолитической анемии вписываются в два основных синдрома - анемический и гемолитический. В случае, когда гемолиз является симптомом другого заболевания, то клиническая картина осложняется и его симптомами.Анемический синдром проявляется следующими симптомами:
- бледность кожных покровов и слизистых оболочек;
- головокружение;
- выраженная общая слабость;
- скорая утомляемость;
- одышка при обычной физической нагрузке;
- сердцебиение;
- частый пульс и др.
- желтушно-бледный окрас кожных покровов и слизистых оболочек;
- моча темно-коричневого, вишневого или алого цвета;
- увеличение размеров селезенки;
- болезненность в левом подреберьи и др.
Диагностика гемолитической анемии
 Диагностика гемолитической анемии проводится в два этапа. На первом этапе диагностируется непосредственно гемолиз, происходящий в сосудистом русле или в селезенке. На втором этапе проводятся многочисленные дополнительные исследования для определения причины разрушения эритроцитов.
Диагностика гемолитической анемии проводится в два этапа. На первом этапе диагностируется непосредственно гемолиз, происходящий в сосудистом русле или в селезенке. На втором этапе проводятся многочисленные дополнительные исследования для определения причины разрушения эритроцитов.Первый этап диагностики
Гемолиз эритроцитов бывает двух видов. Первый вид гемолиза называется внутриклеточным, то есть разрушение эритроцитов происходит в селезенке посредством поглощения дефектных эритроцитов лимфоцитами и фагоцитами. Второй вид гемолиза называется внутрисосудистым, то есть разрушение эритроцитов имеет место в кровеносном русле под действием циркулирующих в крови лимфоцитов, антител и комплемента. Определение вида гемолиза крайне важно, поскольку дает исследователю подсказку, в каком направлении далее продолжать поиски причины разрушения красных кровяных телец.Подтверждение внутриклеточного гемолиза осуществляется при помощи следующих лабораторных показателей:
- гемоглобинемия – наличие свободного гемоглобина в крови вследствие активного разрушения эритроцитов;
- гемосидеринурия – наличие в моче гемосидерина – продукта окисления в почках избыточного гемоглобина;
- гемоглобинурия – наличие в моче неизмененного гемоглобина, признака крайне высокой скорости разрушения эритроцитов.
- общий анализ крови – снижение количества эритроцитов и\или гемоглобина, увеличение количества ретикулоцитов;
- биохимический анализ крови – увеличение общего билирубина за счет непрямой фракции.
- мазок периферической крови – при различных способах окраски и фиксации мазка определяется большинство аномалии строения эритроцита.
Второй этап диагностики
Причин развития гемолиза огромное множество, соответственно их поиск может занять непозволительно много времени. В таком случае необходимо максимально детально выяснить анамнез заболевания. Иными словами, требуется выяснить места, которые посещал пациент в последние полгода, где работал, в каких условиях жил, очередность появления симптомов заболевания, интенсивность их развития и многое другое. Такая информация может оказаться полезной для сужения круга поиска причин гемолиза. При отсутствии таковой информации осуществляется ряд анализов на определение субстрата наиболее частых заболеваний, приводящих к разрушению эритроцитов.Анализами второго этапа диагностики являются:
- прямой и непрямой тест Кумбса;
- циркулирующие иммунные комплексы;
- осмотическая резистентность эритроцитов;
- исследование активности ферментов эритроцита (глюкоза-6-фосфатдегидрогназа (Г-6-ФДГ), пируваткиназа и др.);
- электрофорез гемоглобина;
- проба на серповидность эритроцитов;
- проба на тельца Гейнца;
- бактериологический посев крови;
- исследование «толстой капли» крови;
- миелограмма;
- проба Хема, проба Хартмана (сахарозная проба).
Данные тесты осуществляются с целью подтверждения или исключения аутоиммунной гемолитической анемии. Циркулирующие иммунные комплексы косвенно свидетельствуют об аутоиммунной природе гемолиза.
Осмотическая резистентность эритроцитов
Снижение осмотической резистентности эритроцитов чаще развивается при врожденных формах гемолитических анемий, таких как сфероцитоз, овалоцитоз и акантоцитоз. При талассемии, напротив, наблюдается увеличение осмотической резистентности эритроцитов.
Исследование активности ферментов эритроцитов
С данной целью сначала осуществляют качественные анализы на наличие или отсутствие искомых ферментов, а затем прибегают к количественным анализам, осуществляемым при помощи ПЦР (полимеразной цепной реакции). Количественное определение ферментов эритроцитов позволяет выявить их снижение по отношению к нормальным значениям и диагностировать скрытые формы эритроцитарных ферментопатий.
Электрофорез гемоглобина
Исследование осуществляется с целью исключения как качественных, так и количественных гемоглобинопатий (талассемий и серповидноклеточной анемии).
Проба на серповидность эритроцитов
Сутью данного исследования является определение изменения формы эритроцитов по мере снижения парциального давления кислорода в крови. В случае если эритроциты принимают серповидную форму, то диагноз серповидноклеточной анемии считается подтвержденным.
Проба на тельца Гейнца
Целью данной пробы является обнаружение в мазке крови специальных включений, являющихся нерастворимым гемоглобином. Данная проба осуществляется для подтверждения такой ферментопатии как дефицит Г-6-ФДГ. Однако нужно помнить, что тельца Гейнца могут появиться в мазке крови при передозировке сульфаниламидов или анилиновых красителей. Определение данных образований осуществляется в темнопольном микроскопе или в обычном световом микроскопе при специальном окрашивании.
Бактериологический посев крови
Бак-посев проводится с целью определения видов циркулирующих в крови инфекционных агентов, которые могут взаимодействовать с эритроцитами и вызывать их разрушение прямым путем или посредством иммунных механизмов.
Исследование «толстой капли» крови
Данное исследование проводится с целью выявления возбудителей малярии, жизненный цикл которых тесно сопряжен с разрушением эритроцитов.
Миелограмма
Миелограмма является результатом пункции костного мозга. Данный параклинический метод позволяет выявить такие патологии как злокачественные заболевания крови, которые посредством перекрестной иммунной атаки при паранеопластическом синдроме разрушают и эритроциты. Помимо этого в пунктате костного мозга определяется разрастание эритроидного ростка, что свидетельствует о высоких темпах компенсаторной продукции эритроцитов в ответ на гемолиз.
Проба Хема. Проба Хартмана (сахарозная проба)
Обе пробы проводятся с целью определения длительности существования эритроцитов того или иного пациента. Для того чтобы ускорить процесс их разрушения, тестируемый образец крови помещают в слабый раствор кислоты или сахарозы, а затем оценивают процент разрушенных эритроцитов. Проба Хема считается положительной при разрушении более 5% эритроцитов. Проба Хартмана считается положительной, когда разрушается более 4% эритроцитов. Положительная проба свидетельствует о пароксизмальной ночной гемоглобинурии.
Помимо представленных лабораторных тестов для установления причины гемолитической анемии могут быть проведены другие дополнительные тесты и инструментальные исследования, назначаемые специалистом в области того заболевания, которое предположительно является причиной гемолиза.
Лечение гемолитической анемии
 Лечение гемолитических анемий является сложным многоуровневым динамическим процессом. Предпочтительно начинать лечение после полноценной диагностики и установления истинной причины гемолиза. Однако в некоторых случаях разрушение эритроцитов происходит настолько быстро, что времени на установление диагноза оказывается недостаточно. В таких случаях в качестве вынужденных мер производится восполнение потерянных эритроцитов посредством переливания донорской крови или отмытых эритроцитов.
Лечение гемолитических анемий является сложным многоуровневым динамическим процессом. Предпочтительно начинать лечение после полноценной диагностики и установления истинной причины гемолиза. Однако в некоторых случаях разрушение эритроцитов происходит настолько быстро, что времени на установление диагноза оказывается недостаточно. В таких случаях в качестве вынужденных мер производится восполнение потерянных эритроцитов посредством переливания донорской крови или отмытых эритроцитов.Лечением первичных идиопатических (неясной причины) гемолитических анемий, а также вторичных гемолитических анемий вследствие заболеваний системы крови занимается врач-гематолог. Лечение вторичных гемолитических анемий по причине других заболеваний выпадает на долю того специалиста, в поле деятельности которого находится данное заболевание. Таким образом, анемию, вызванную малярией, будет лечить врач-инфекционист. Аутоиммунную анемию будет лечить врач-иммунолог или аллерголог. Анемию вследствие паранеопластического синдрома при злокачественной опухоли будет лечить онкохирург и т. д.
Лечение гемолитической анемии медикаментами
Основой лечения аутоиммунных болезней и, в частности, гемолитической анемии являются глюкокортикоидные гормоны. Они применяются длительное время – сначала для купирования обострения гемолиза, а затем в качестве поддерживающего лечения. Поскольку глюкокортикоиды обладают рядом побочных действий, то для их профилактики осуществляется вспомогательное лечение витаминами группы B и препаратами, снижающими кислотность желудочного сока.Помимо снижения аутоиммунной активности большое внимание должно уделяться профилактике ДВС-синдрома (нарушение процесса свертываемости крови), в особенности при средней и высокой интенсивности гемолиза. При низкой эффективности глюкокортикоидной терапии препаратами последней линии лечения являются иммунодепрессанты.
| Медикамент | Механизм действия | Способ применения |
| Преднизолон | Является представителем глюкокортикоидных гормонов, обладающих наиболее выраженным противовоспалительным и иммуносупрессивным действием. | 1 – 2 мг\кг\сутки внутривенно, капельно. При выраженном гемолизе дозу препарата увеличивают до 150 мг\сутки. После нормализации показателей гемоглобина дозу медленно снижают до 15 – 20 мг\сутки и продолжают лечение еще 3 – 4 месяца. После этого дозу снижают по 5 мг каждые 2 – 3 дня до полной отмены препарата. |
| Гепарин | Является прямым антикоагулянтом короткого действия (4 – 6 часов). Данный препарат назначается для профилактики ДВС-синдрома, часто развивающегося при остром гемолизе. Применяется при нестабильном состоянии пациента для более совершенного контроля свертываемости. | 2500 – 5000 МЕ подкожно каждые 6 часов под контролем коагулограммы. |
| Надропарин | Является прямым антикоагулянтом длительного действия (24 – 48 часов). Назначается пациентам со стабильным состоянием для профилактики тромбоэмболических осложнений и ДВС. | 0,3 мл\сутки подкожно под контролем коагулограммы. |
| Пентоксифиллин | Периферический вазодилататор с умеренным антиагрегантным действием. Увеличивает поступление кислорода к периферическим тканям. | 400 – 600 мг\сутки в 2 – 3 приема внутрь в течение минимум 2 недель. Рекомендуемая длительность лечения 1 – 3 месяца. |
| Фолиевая кислота | Относится к группе витаминов. При аутоиммунной гемолитической анемии используется с целью восполнения его запасов в организме. | Лечение начинают с дозы 1 мг\сутки, а затем увеличивают ее до появления стойкого клинического эффекта. Максимальная суточная доза – 5 мг. |
| Витамин В12 | При хроническом гемолизе запасы витамина В12 постепенно истощаются, что приводит к увеличению диаметра эритроцита и снижению его пластических свойств. Во избежание данных осложнений осуществляется дополнительное назначение данного препарата. | 100 – 200 мкг\сутки внутримышечно. |
| Ранитидин | Назначается с целью снижения агрессивного действия преднизолона на слизистую желудка посредством снижения кислотности желудочного сока. | 300 мг\сутки в 1 – 2 приема внутрь. |
| Хлористый калий | Является внешним источником ионов калия, которые вымываются из организма в процессе лечения глюкокортикоидами. | 2 – 3 г в сутки под ежедневным контролем ионограммы. |
| Циклоспорин А | Препарат из группы иммунодепрессантов. Применяется в качестве последней линии лечения при неэффективности глюкокортикоидов и спленэктомии. | 3 мг\кг\сутки внутривенно, капельно. При выраженных побочных эффектах осуществляется отмена препарата с переходом к другому иммунодепрессанту. |
| Азатиоприн | Иммунодепрессант. | 100 – 200 мг\сутки в течение 2 – 3 недель. |
| Циклофосфамид | Иммунодепрессант. | 100 – 200 мг\сутки в течение 2 – 3 недель. |
| Винкристин | Иммунодепрессант. | 1 – 2 мг\неделю капельно в течение 3 – 4 недель. |
При дефиците Г-6-ФДГ рекомендуется избегать применения препаратов, входящих в группу риска. Тем не менее, при развитии острого гемолиза на фоне данного заболевания осуществляется немедленная отмена препарата, вызвавшего разрушение эритроцитов, и при острой необходимости переливается отмытая донорская эритроцитарная масса.
При тяжелых формах серповидноклеточной анемии или талассемии, требующих частых переливаний крови, назначается Дефероксамин – препарат, связывающий избыток железа и выводящий его из организма. Таким образом осуществляется профилактика гемохроматоза. Еще одним выходом для пациентов с тяжелой формой гемоглобинопатий является пересадка костного мозга от совместимого донора. При успешности данной процедуры существует вероятность значительного улучшения общего состояния пациента, вплоть до полного выздоровления.
В случае, когда гемолиз выступает в качестве осложнения определенного системного заболевания и является вторичным, все лечебные мероприятия должны быть направлены на излечение заболевания, ставшего причиной разрушения красных кровяных телец. После излечения первичного заболевания прекращается и разрушение эритроцитов.
Операция при гемолитической анемии
При гемолитической анемии наиболее практикующейся операцией является спленэктомия (удаление селезенки). Данная операция показана при первом рецидиве гемолиза после проведенного лечения глюкокортикоидными гормонами аутоиммунной гемолитической анемии. Помимо этого спленэктомия является предпочтительным методом лечения таких наследственных форм гемолитических анемий как сфероцитоз, акантоцитоз, овалоцитоз. Оптимальным возрастом, при котором рекомендуется удаление селезенки в случае вышеперечисленных заболеваний, является возраст 4 – 5 лет, однако в индивидуальных случаях операция может быть проведена и в более раннем возрасте.Талассемия и серповидноклеточная анемия длительное время может лечиться посредством переливания донорских отмытых эритроцитов, однако при наличии признаков гиперспленизма, сопровождающегося снижением количества и остальных клеточных элементов крови, операция по удалению селезенки является оправданной.
Профилактика гемолитических анемий
Профилактика гемолитических анемий подразделяется на первичную и вторичную. Первичная профилактика подразумевает меры, предотвращающие возникновение гемолитических анемий, а вторичная – снижение клинических проявлений уже существующего заболевания.Первичная профилактика идиопатических аутоиммунных анемий не производится за отсутствием причин таковых.
Первичная профилактика вторичных аутоиммунных анемий заключается в:
- избегании сопутствующих инфекций;
- избегании нахождения в среде с низкой температурой при анемии с холодовыми антителами и с высокой температурой при анемии с тепловыми антителами;
- избегании укусов змей и нахождении в среде с высоким содержанием токсинов и солей тяжелых металлов;
- избегании употребления медикаментов из расположенного ниже списка при дефиците фермента Г-6-ФДГ.
- антималярийные средства - примахин, памахин, пентахин;
- обезболивающие и жаропонижающие - ацетилсалициловая кислота (аспирин);
- сульфаниламиды - сульфапиридин, сульфаметоксазол, сульфацетамид, дапсон;
- другие антибактериальные препараты - хлорамфеникол, налидиксовая кислота, ципрофлоксацин, нитрофураны;
- противотуберкулезные средства - этамбутол, изониазид, рифампицин;
- препараты других групп - пробенецид, метиленовый синий, аскорбиновая кислота, аналоги витамина К.