Боль представляет собой естественную сигнальную систему организма, целью которой является предупреждение человека об опасности повреждения тканей и органов. Именно поэтому при возникновении болей в бедре стоит задуматься о посещении врача. В то же время выраженный болевой синдром может привести ухудшения общего состояния пациента, поэтому если причина возникновения боли не требует срочной медицинской помощи, можно использовать ряд средств и приемов для ее устранения. На сегодняшний день в арсенале медицины имеется огромный набор лечебных методик, позволяющих устранить любую, даже самую сильную боль.
Что делать при болях в бедре?
![]()
Выбор лечебной тактики зависит от причины возникновения болевого синдрома, а также от общего состояния пациента. Если боли выражены слабо или умеренно, а причина их возникновения не представляет непосредственной угрозы для жизни пациента, лечение можно проводить в домашних условиях (
после консультации со специалистом). В тяжелых случаях рекомендуется госпитализация пациента в отделение стационара, где ему будет оказана более квалифицированная и качественная помощь (
включая назначение наркотических обезболивающих препаратов, обладающих максимально сильным эффектом), а также будет осуществляться наблюдение за функциями жизненно-важных органов.
Немедикаментозное лечение боли в бедре
Перед приемом болеутоляющих средств следует выполнить простые рекомендации, которые могут значительно уменьшить боль в бедре и снизить необходимую дозу медикаментов.
При возникновении болей в бедре рекомендуется: - Прекратить любую физическую активность. Если боль возникла при выполнении тяжелой физической работы, следует отдохнуть несколько минут, что позволит мышцам восстановиться. Если боль в бедре или тазобедренном суставе возникает во время ходьбы, следует остановиться и присесть, чтобы снизить нагрузку на структуры сустава, на мышцы и на бедренную кость. Если после отдыха боль стихла, а после возобновления активности возникла вновь, следует обратиться к врачу.
- Прилечь. Если боль обусловлена сдавливанием спинномозговых нервов, принятие горизонтальное положения (лежа на спине) снизит нагрузку на позвоночник, в результате чего расстояние между позвонками слегка увеличиться и боль ослабнет или вовсе исчезнет.
- Помассировать бедро в зоне возникновения боли. Данный метод хорошо помогает при травме бедра, однако малоэффективен при поражении нервов и сосудов. Дело в том, что при повреждении тканей происходит раздражение болевых рецепторов, в результате чего болевые импульсы передаются в головной мозг, формируя ощущение боли. Если же человек начинает интенсивно массировать (растирать) место повреждения, это создает порок других (не болевых) нервных импульсов, которые «заглушают» боль.
- Приложить холод к месту воспаления. Этот метод может быть использован только при болях травматической природы (при ушибе, при растяжении мышцы). Рекомендуется использовать завернутый в полотенце лед или холодный компресс (который следует менять каждые 3 – 5 минут). Холод снижает чувствительность болевых нервных окончаний, что уменьшает боль. Кроме того, воздействие холода оказывает выраженное сосудосуживающее действие, что предупреждает развитие воспалительного процесса и образование гематомы.
Лечение боли в бедре медикаментами
В большинстве случаев боль в бедре сопровождается воспалением тканей. Определенные лекарственные препараты способны угнетать активность воспалительного процесса, тем самым снижая выраженность болевого синдрома.
Медикаментозное лечение боли в бедре
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
Нестероидные противовоспалительные средства
(НПВС) | Нимесил | Угнетают активность фермента циклооксигеназы в очаге воспаления, что предотвращает образование и выделение биологически-активных веществ и провоспалительных медиаторов в ткани. | Содержимое 1 пакетика растворять в 100 мл теплой воды и принимать 2 раза в день через 15 минут после еды. |
| Диклофенак | - Внутрь по 50 мг 3 раза в сутки.
- Внутримышечно в дозе 50 – 75 мг (при сильных болях).
- Наружно (в виде геля или мази) наносится на пораженную область тонким слоем (1 – 2 мм) и втирается в течение 2 – 4 минут.
|
| Индометацин | - Внутрь по 25 – 50 мг 3 раза в сутки через 10 – 15 минут после приема пищи.
- Наносить на кожу в области поражения по 2 – 3 сантиметра мази и втирать в течение 2 – 4 минут.
|
| Ненаркотические болеутоляющие препараты | Парацетамол | Болеутоляющий эффект данного препарата обусловлен его действием на уровне болевых центров в центральной нервной системе. | - Внутрь по 500 – 1000 мг 3 – 4 раза в сутки (через 40 – 60 минут после приема пищи).
- Ректально (в виде свечей) в той же дозировке.
|
| Наркотические болеутоляющие препараты | Морфин | Воздействуют на опиоидные рецепторы в центральной нервной системе, что нарушает проведение болевых нервных импульсов и устраняет болевой синдром. | - Подкожно по 10 мг 3 – 4 раза в сутки.
- Внутрь по 10 – 20 мг 2 – 4 раза в сутки.
|
| Трамадол | Внутрь или внутримышечно по 50 мг 4 – 6 раз в сутки (в зависимости от выраженности болей). |
| Кодеин | Внутрь. Разовая доза не должна превышать 60 мг, а суточная – 120 мг. |
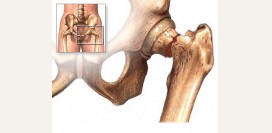
Лечение заболеваний тазобедренного сустава и бедренной кости
![]()
Выбор лечебных мероприятий производится в зависимости от вида заболевания, а также от характера и выраженности повреждения суставных структур и бедренной кости.
Лечение коксартроза
Лечение данного заболевания должно начинаться как можно раньше и включать в себя весь комплекс лечебных мероприятий, целью которых является замедление прогрессирования патологического процесса и восстановление нормальной структуры суставных компонентов.
Лечение коксартроза
| Метод лечения | Характеристика метода |
| Медикаментозная терапия | Болевой синдром при коксартрозе хорошо поддается лечению НПВС. Однако помимо болеутоляющих препаратов таким пациентам назначаются и другие лекарства, облегчающие течение заболевания и улучшающие прогноз.
В лечении коксартроза применяются:
- Хондропротекторы (юниум, артра) – приостанавливают развитие деструктивных процессов в хряще и стимулируют регенерацию (восстановление) хрящевой ткани.
- Сосудорасширяющие препараты (трентал) – улучшают кровоснабжение и микроциркуляцию в тканях тазобедренного сустава, что способствует восстановлению хрящевых и костных структур.
- Миорелаксанты (мидокалм) – расслабляют спазмированные мышцы в области воспаления, тем самым уменьшая выраженность болей и увеличивая объем движений в суставе.
|
| Массаж | Правильно выполняемый массаж способствует улучшению микроциркуляции и нервной регуляции структур тазобедренного сустава, а также ускоряет обменные процессы в тканях, что приводит к скорейшему выздоровлению. При коксартрозе назначается массаж области тазобедренного сустава, пояснично-крестцового отдела спины и мягких тканей бедра. |
| Физиотерапия | Физиотерапевтические мероприятия с успехом применяются как для снижения активности воспаления, так и для стимуляции процессов восстановления суставных структур.
При коксартрозе может назначаться:
- парафинотерапия;
- магнитотерапия;
- лазерная терапия;
- ультразвуковая терапия (УЗТ);
- электростимуляция мышц.
К положительным эффектам физиотерапии относятся:
- уменьшение выраженности болей;
- уменьшение отека тканей;
- улучшение микроциркуляции;
- ускорение обмена веществ в тканях;
- укрепление мышц;
- улучшение подвижности в суставе.
|
| Лечебная гимнастика | Выполнение разрабатывающих упражнений позволяет предотвратить развитие контрактуры в суставе. Кроме того, умеренные физические нагрузки запускают процессы роста и восстановления хрящевой ткани на начальных этапах заболевания, что благоприятно сказывается на ходе лечения. |
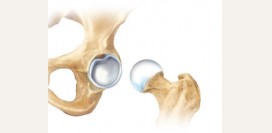
| Хирургическое лечение | Оперативное лечение применяется в запущенных случаях коксартроза, когда консервативные мероприятия оказываются неэффективными, а развивающиеся осложнения снижают качество жизни пациента.
Хирургическое лечение коксартроза включает:
- Артропластику тазобедренного сустава. Суть операции заключается в удалении костных разрастаний и патологически-измененных костно-хрящевых структур суставной полости и замещении образовавшихся дефектов специальным керамическим веществом.
- Эндопротезирование тазобедренного сустава. При данной операции производится полное удаление суставных поверхностей костей, которые замещаются металлическими имплантатами. Имплантаты вживляются в бедренную и тазовую кости, в результате чего происходит прочная фиксация сустава.
|
Лечение асептического некроза головки бедренной кости
Лечение данного заболевания производится в течение длительного времени, так как восстановление поврежденной костной ткани происходит довольно медленно.
Лечение асептического некроза головки бедренной кости
| Название метода | Характеристика метода |
| Медикаментозная терапия | Медикаментозная терапия включает:
- Хондропротекторы (румалон, мукартрин) – улучшают регенерацию суставного хряща.
- Сосудорасширяющие препараты (курантил, трентал) – улучшают микроциркуляцию в зоне ишемии, что способствует улучшению обменных процессов и уменьшению выраженности болей.
- Ингибиторы костной резорбции (ксидифон, фосамакс) – замедляют процесс вымывания кальция из костной ткани, предотвращая дальнейшее разрушение головки бедренной кости.
- Препараты кальция – нормализуют уровень данного микроэлемента в организме.
- Блокада пояснично-подвздошной мышцы – позволяет устранить болевой синдром благодаря воздействию местного анестетика на бедренный нерв.
|
| Ортопедический режим | В начальном периоде лечения следует ограничить нагрузки на поврежденный сустав (использовать костыли или трость во время передвижения). В дальнейшем также следует исключать чрезмерные нагрузки (прыжки, подъем тяжестей и так далее), однако в то же время необходимо регулярно выполнять легкие разрабатывающие упражнения.
Больным с коксартрозом рекомендуется:
- Использовать трость или костыли в течение первого месяца лечения.
- Ежедневно проходить не менее 1000 метров со средней скоростью.
- Подниматься и спускаться по ступенькам (на 2 – 3 этажа) по несколько раз в день.
- Заниматься плаванием.
- Заниматься на велотренажере (нагрузки также должны быть умеренными).
Выполнение вышеперечисленных правил позволяет облегчить течение заболевания и улучшить прогноз. |
| Физиотерапия | Различные методы физического воздействия (магнитотерапия, лазеротерапия, высокочастотная терапия) уменьшают активность воспалительного процесса, улучшают микроциркуляцию в тканях и снижают выраженность болей. |
| Внутрисуставное введение препаратов | С лечебной целью в полость сустава может вводиться гиалуроновая кислота. Она играет роль своеобразной «смазки» для сустава, улучшая вязкостные свойства синовиальной жидкости и тем самым облегчая процесс скольжения суставных поверхностей и уменьшая болевой синдром. Курс лечения включает 5 введений, проводимых с интервалом в 7 дней. |
| Туннелизация | Суть данного метода заключается в формировании искусственных каналов в костном веществе (в ростковой зоне кости). Это позволяет снизить внутрикостное давление, что уменьшает выраженность болей, а также улучшает микроциркуляцию и трофику тканей, создавая благоприятные условия для скорейшего выздоровления. |
Лечение дисплазии тазобедренного сустава
Лечебно-профилактические мероприятия должны выполняться с момента установления диагноза и до полного выздоровления, чтобы не допустить развития осложнений.
Лечение дисплазии тазобедренного сустава
| Название метода | Характеристика метода |
| Широкое пеленание ребенка | Данный метод может использоваться не только у больных, но и у здоровых детей (для профилактики развития дисплазии). Широкое пеленание позволяет зафиксировать тазобедренные суставы в определенном положении, что предотвращает развитие осложнений (вывиха бедра).
Есть несколько способов широкого пеленания, а именно:
- 1 способ. Берут обычную пеленку и складывают ее треугольником. Ребенка укладывают на пеленку таким образом, чтобы верхний угол треугольника оказался у него между ножек. Затем этот верхний край загибается и фиксируется на животе малышка другими краями пеленки.
- 2 способ. Пеленка складывается в виде прямоугольника, ширина которого должна быть не менее 15 см, после чего проводится между раздвинутых ног ребенка и фиксируется.
|
| Использование коррекционных ортопедических устройств | Если широкое пеленание оказывается неэффективным и заболевание прогрессирует, назначаются более жесткие методы фиксации тазобедренных суставов.
Из специальных ортопедических устройств назначаются:
- Стремена Павлика. Особая конструкция, позволяющая зафиксировать ноги ребенка в согнутом положении. Состоит из грудного бандажа, который фиксируется на грудной клетке ребенка и специальных фиксаторов для ног, которые соединены с грудным бондажем с помощью прочных лент.
- Подушка (повязка) Фрейка. Представляет собой жесткую пластиковую сидушку, в которую садится ребенок. Обеспечивает удержание бедер в согнутом и разведенном положении.
- Шина Виленского. Представляет собой металлический или деревянный стержень, который фиксируется в области голеностопных суставов ребенка при помощи ремней. Длина стержня подбирается индивидуально в зависимости от возраста и роста ребенка.
|
| Физиотерапия | Позволяет существенно улучшить состояние ребенка и ускорить процесс выздоровления.
Из физиотерапевтических мероприятий назначаются:
- Парафинотерапия – улучшает микроциркуляцию и обмен веществ в тканях.
- Электрофорез с кальцием и фосфором – благоприятно сказывается на процессах роста и регенерации (восстановления) костных структур тазобедренного сустава.
- Ультрафиолетовое облучение – улучшает микроциркуляцию и трофику (питание) мягких тканей.
|
| Массаж | Курс массажа включает 10 – 15 сеансов, проводимых ежедневно или через день. Правильно выполняемый массаж улучшает кровоснабжение тканей в области тазобедренного сустава, бедер и поясницы, что благоприятно сказывается на течении заболевания.
Детям с дисплазией тазобедренного сустава может назначаться:
- общий массаж всего тела;
- массаж ног;
- массаж спины;
- массаж ягодичной области.
|
| Лечебная гимнастика | Проводится детям на протяжении всего периода лечения. Способствует улучшению кровоснабжения нижних конечностей, нормальному развитию структур тазобедренного сустава, укреплению мышц и связок бедра. Лечебные упражнения могут выполняться как пассивно (с помощью врача), так и активно (самим ребенком).
Лечебная гимнастика при дисплазии тазобедренного сустава включает:
- сгибание и разгибание сведенных ног;
- сгибание и разгибание бедра при разведенных в стороны ногах;
- «велосипед»;
- вращательные движения;
- переход их положения «лежа» в положение «сидя»;
- ходьбу с поддержкой.
Комплекс упражнений должен выполняться ежедневно по 2 – 3 раза в день. |
| Хирургическое лечение | Хирургическое лечение назначается в тяжелых случаях дисплазии, при неэффективности или нецелесообразности консервативных мероприятий (например, при выраженных аномалиях развития суставных структур). Также операция может быть назначена для коррекции развившихся осложнений (при вывихе бедра, сопровождающемся выраженным смещением головки бедренной кости).
Целью любой операции является фиксация тазобедренного сустава в правильном положении, а также профилактика развития осложнений в дальнейшем. Операции всегда выполняются под общим наркозом. Врач разрезает капсулу тазобедренного сустава и производит коррекцию имеющихся дефектов бедренной или тазовых костей, вправляет вывих и так далее. В послеоперационном периоде ребенку также могут назначаться вышеперечисленные лечебно-профилактические мероприятия. |
Лечение перелома бедренной кости
Лечение
перелома бедра проводится в стационаре. В тяжелых случаях предпочтение отдается хирургическим методам лечения, так как во время операции возможно произвести более точное сопоставление костных отломков и выполнить надежную их фиксацию. Консервативное лечение проводится в случае небольших переломов без смещения отломков, а также при невозможности выполнения операции (
при отказе пациента, при нарушении функций жизненно-важных органов и так далее).
Консервативное лечение перелома бедренной кости включает: - Обезболивание. Боли при переломе бедра очень сильные, поэтому адекватное обезболивание должно начинаться еще на догоспитальном этапе. Назначаются как наркотические болеутоляющие препараты (морфин по 10 мг подкожно), так и НПВС (нимесил, диклофенак).
- Иммобилизация (обездвиживание). После сопоставления костных отломков на область перелома накладывается гипс, который должен обеспечить полный покой поврежденной кости. Для выполнения данного условия гипсом должен быть зафиксирован как тазобедренный, так и коленный сустав. Период ношения гипса составляет от 2 до 4 месяцев.
- Скелетное вытяжение. Принцип данного метода заключается в следующем - через надмыщелковую область бедренной кости проводится металлическая спица, к которой в дальнейшем через специальные рычаги фиксируется груз массой 10 – 15 кг. Это будет обеспечивать оттягивание и иммобилизацию нижнего костного отломка в течение достаточно длительного времени (2 – 6 недель), пока не произойдет образование костной мозоли.
- Хождение на костылях. Пациенту с переломом бедра разрешается передвигаться с помощью костылей не ранее чем через 3 недели после наложения гипса. Попытки самостоятельного передвижения в более ранние сроки могут привести к неправильному или неполноценному сращению костных отломков.
Хирургическое лечение перелома бедренной кости включает: - Остеосинтез. Суть данной операции заключается в том, что сопоставленные костные отломки фиксируются с помощью различных внутрикостных или накостных металлических приспособлений. Этот метод обеспечивает полную неподвижность места перелома, что является определяющим фактором в процессе сращения отломков.
- Эндопротезирование тазобедренного сустава. Назначается при переломе шейки или головки бедренной кости. Во время операции может быть произведена замена головки или шейки бедра либо всего сустава целиком (включая его тазовый компонент – вертлужную впадину).
В послеоперационном периоде либо после снятия гипса пациенту назначается комплекс реабилитационных мероприятий, призванных восстановить нормальную функцию тазобедренного сустава и бедренной кости.
В период реабилитации может назначаться: - Массаж. Массаж в зоне перелома не проводится. Массаж поясничного отдела и ягодичной области улучшает кровообращение в тканях и способствует восстановлению мышечной силы.
- Лечебная гимнастика. Позволяет предотвратить развитие атрофии мышц и способствует скорейшему восстановлению двигательной активности в послеоперационном периоде. Выполнять упражнения следует не ране чем через 3 – 4 недели после травмы. Вначале назначаются пассивные упражнения (сгибание и разгибание ноги, вращательные движения, «велосипед» и так далее). Через некоторые время пациент может начинать выполнять простые движения самостоятельно, затем постепенно начинает ходить по несколько минут в день (вначале на костылях, затем с помощью трости).
- Физиотерапия. Уменьшить боль, улучшить обмен веществ в поврежденных тканях и ускорить процесс выздоровления помогает электрофорез, ультравысокочастотная терапия (УВЧ), магнитотерапия.
После перелома бедра пациенты начинают самостоятельно передвигаться через 2 – 3 месяца, а полный период реабилитации может занимать до 12 месяцев.
Лечение вывиха бедра
При вывихе бедра необходимо как можно скорее провести его вправление, так как наличие патологической подвижности в тазобедренном суставе причиняет пациенту сильную боль и может стать причиной развития осложнений. Вправление вывиха может производиться закрытым способом либо во время операции.
Существует несколько методик вправления вывиха бедра, а именно: - Методом Джанелидзе. Пациента укладывают на стол лицом вниз таким образом, чтобы поврежденная нога полостью свисала. Ассистент фиксирует руками таз пациента. Врач одной рукой также фиксирует таз пациента, а второй бедер его ногу в области нижней части голени и сгибает в коленном суставе. После этого он помещает свое колено в область подколенной ямки поврежденной ноги и осуществляет сильное давление и одновременный поворот ноги наружу. Звук и ощущение щелчка будет сигналом вправления вывиха.
- Методом Кохера. Пациента укладывают на спину. Ассистент фиксирует руками таз больного, после чего врач осуществляет медленное сгибание и одновременную внутреннюю ротацию (поворот кнутри) поврежденной ноги, пока не ощутит характерный щелчок.
Важно помнить, что процедура закрытого вправления вывиха бедра крайне болезненна, поэтому должна проводиться только под общим наркозом. Хирургическое лечение показано при неэффективности консервативных мероприятий, а также при развитии осложнении (
при разрыве связок, наличии сопутствующих переломов бедренной кости, повреждении нервов или кровеносных сосудов).
В реабилитационном периоде пациентам может назначаться: - массаж ног и спины;
- физиотерапия;
- лечебная гимнастика;
- санаторно-курортное лечение.
Лечение ревматических заболеваний
Если причиной болей в бедре является ревматическое заболевание, излечение основной патологии приведет к полному исчезновению болевого синдрома (
при условии отсутствия осложнений). Для лечения ревматических заболеваний применяются противовоспалительные и иммуносупрессивные (
угнетающий иммунитет) препараты.
Медикаментозное лечение ревматических заболеваний
| Группа препаратов | Основные представители | Механизм терапевтического действия | Способ назначения и дозировка |
| Обычные НПВС | Механизм действия и режим дозирования описаны ранее. |
| Ультраселективные НПВС | Целекоксиб | Блокируют циклооксигеназу исключительно в очаге воспаления, не влияя при этом на другие ткани организма. | Внутрь по 100 – 200 мг 1 – 2 раза в сутки. |
| Рофекоксиб | Внутрь по 12,5 мг 1 – 2 раза в сутки. |
| Моноклональные антитела | Инфликсимаб (ремикейд) | Угнетает активность одного из провоспалительных медиаторов (фактора некроза опухолей), что делает невозможным дальнейшее прогрессирование воспалительного процесса в организме. | Вводится внутривенно по 3 мг/кг однократно. Через 2 и через 6 недель возможно повторное введение препарата в той же дозировке. В дальнейшем инфликсимаб вводится каждые 8 недель. |
| Гормональные препараты | Преднизолон | Стероидный противовоспалительный препарат, который угнетает активность воспалительных процессов во всем организме. При тяжелых ревматических заболеваниях может назначаться одновременно с НПВС и другими лекарственными препаратами. | Дозировка и кратность введения определяется лечащим врачом в зависимости от тяжести состояния пациента. |
| Противоопухолевые препараты | Метотрексат | Активный ревматический процесс характеризуется быстрым делением иммунокомпетентных клеток. Метотрексат блокирует процессы клеточного деления в организме, тем самым снижая выраженность клинических и лабораторных проявлений воспаления. | Принимается внутрь. Начальная доза составляет 7,5 мг 1 раз в неделю. В дальнейшем коррекция дозировки проводится на основании клинических и лабораторных данных. |
| Иммуносупрессоры | Лефлуномид | Угнетают процесс деления иммунокомпетентных клеток (лимфоцитов). | Внутрь по 100 мг в сутки в первые 3 дня лечения. При достижении ожидаемого результата доза может быть снижена до поддерживающей (20 мг в сутки). |
| Азатиоприн | Внутрь по 0,5 – 1 мг на килограмм массы тела 2 – 3 раза в сутки. |
Подпишитесь на Здоровьесберегающий видеоканал


Лечение повреждений мышц и связок
![]()
Травматическое повреждение мягких тканей бедра может стать причиной развития грозных осложнений, поэтому их лечение ложно быть своевременным и полноценным.
Лечение ушиба бедра
Первая помощь при ушибе бедра должна быть направлена на остановку кровотечения и предупреждение образования гематомы, так как от этого напрямую зависит тяжесть заболевания и прогноз. Преимущество при данной патологии отдается консервативным методам лечения. Хирургическое вмешательство показано в тяжелых случаях при формировании массивной гематомы (
во время операции производится ее эвакуация).
Лечение при ушибе бедра включает: - Приложение холода. Используется холодная мокрая повязка или мешочек со льдом, который нужно прикладывать к области ушиба в течение 30 – 60 минут.
- Тугую повязку. Перевязать область ушиба можно с помощью эластичного бинта. Наложение тугой повязки приводит к сдавливанию кровеносных сосудов и тканей, что способствует остановке кровотечения и препятствует формированию гематомы.
- Обезболивающая терапия. Назначаются НПВС, а при их неэффективности – наркотические болеутоляющие препараты. В тяжелых случаях, когда болевой синдром сильно выражен, может проводиться футлярная новокаиновая блокада бедра. С этой целью 0,25% раствор новокаина (местного анестетика, то есть препарата, угнетающего все виды чувствительности) вводят в мягкие ткани по всей окружности бедра выше места ушиба. Анестетик проникает в нервные волокна и блокирует передачу болевых нервных импульсов, что обеспечивает надежный болеутоляющий эффект.
- Физиопроцедуры. После стихания острого воспалительного процесса (обычно на 2 – 4 день после ушиба) может назначаться электрофорез, ультравысокочастотная терапия, магнитотерапия. Положительные эффекты данных процедур заключаются в улучшении микроциркуляции и стимуляции восстановительных процессов в области воздействия, что ускоряет выздоровление пациента.
- Массаж. Может назначаться не ранее чем через 7 – 10 дней после травмы. В противном случае высока вероятность повреждения травмированных тканей и кровеносных сосудов и возобновления кровотечения.
В легких случаях возвращение к обычной физической активности (
включая занятия спортом) возможно через 2 – 3 недели после травмы. В более тяжелых случаях период реабилитации может длиться 3 – 6 месяцев и дольше.
Лечение растяжения мышцы
Основным условием эффективного лечения растяжения является обеспечение полного покоя поврежденной мышце. Если во время физической активности человек ощущает резкую боль в мышце, следует немедленно прекратить выполняемую работу, присесть или прилечь. Первая помощь ничем не отличается от таковой при ушибе (
приложение холода и тугая эластическая повязка), так как при растяжении происходит разрыв мышечных волокон, что может стать причиной кровоизлияния и образования гематомы.
Дальнейшее лечение растяжения мышцы включает: - Щадящий режим. Мышечная ткань восстанавливается относительно быстро. Тем не менее, в первые сутки после растяжения пациенту рекомендуется соблюдать строгий постельный режим. В следующие 7 – 10 дней рекомендуется исключить тяжелую физическую работу или занятия спортом, так как выраженная нагрузка на мышцу может вновь привести к разрыву мышечных волокон.
- Ношение эластического бинта. Наложение эластической повязки не только предупреждает развитие кровоизлияния, но и защищает мышцу от чрезмерного напряжения в первые дни после травмы. Накладывать эластический бинт следует утром, лежа в кровати, и снимать вечером перед сном.
- Адекватное обезболивание. Если в первые часы после растяжения пациент испытывает сильную боль, можно принять НПВС (нимесил по 100 мг 2 раза в день). Однако использовать болеутоляющие в течение более 1 – 2 дней без консультации врача не рекомендуются, так как длительный болевой синдром может быть признаком серьезных повреждений мышцы.
- Хирургическое лечение. Назначается в тяжелых случаях, когда произошел разрыв большого числа мышечных волокон и/или образовалась гематома. Во время операции врач сшивает поврежденную мышцу и производит остановку кровотечения. Период реабилитации после оперативного лечения может длиться до 3 – 4 месяцев.
Лечение миозита
Воспаление мышц бедра может быть вызвано самыми разными причинами, которые необходимо учитывать при выборе методов лечения. Первая помощь при болях, вызванных
миозитом, заключается в снижении активности воспалительного процесса и устранении болевого синдрома, что достигается путем назначения НПВС (
нимесила, диклофенака, индометацина). Также следует обеспечить покой пораженной ноге, так как излишние мышечные сокращения могут стать причиной усиления болей и повреждения большего объема тканей. Не рекомендуется использовать холодные компрессы или лед до установления диагноза, так как при некоторых заболеваниях это может привести к развитию осложнений и ухудшению прогноза.
Лечение миозита в зависимости от его причины
| Причина миозита | Принципы лечения |
| Инфекционный миозит, вызванный бактериями | Вначале назначаются антибактериальные препараты широкого спектра действия (цефтриаксон, доксициклин, азитромицин). В то же время производится забор биологического материала (крови или гноя из раны, если таковой имеется) для выполнения антибиотикограммы (определения чувствительности конкретного микроорганизма к различным антибактериальным препаратам). По результатам исследования производится коррекция проводимого лечения. При развитии осложнений (распространении инфекции на соседние ткани и неэффективности антибиотикотерапии) проводится хирургическое лечение – вскрытие очага инфекции и удаление гноя и омертвевших тканей. |
| Инфекционный миозит, вызванный патогенными грибами | Назначаются противогрибковые препараты:
- Амфотерицин – внутривенно по 0,2 – 0,3 мг на килограмм массы тела в сутки.
- Гризеофульвин – внутрь по 250 мг 2 раза в сутки.
- Кетоконазол – внутрь по 200 – 400 мг 1 раз в сутки во время еды.
|
Инфекционный миозит, вызванный гельминтами
(глистами) | Назначаются противоглистные препараты:
- Празиквантел – внутрь по 20 – 30 мг 2 раза в сутки (утром и вечером) после еды.
- Мебендазол – внутрь 2 раза в день по 100 – 500 мг (доза подбирается в зависимости от вида инфекции).
- Пирантел – внутрь по 10 мг на килограмм массы тела в сутки в течение 1 – 3 дней (в зависимости от возбудителя инфекции).
|
| Миозит после переохлаждения | Местно назначаются раздражающие вещества, а именно:
- Финалгон. Комбинированный препарат, оказывающий сосудорасширяющее, болеутоляющее и согревающее действие. 0,5 – 1 мм мази выдавливают из тюбика на кожные покровы в месте воспаления и тщательно втирают в течение 3 – 5 минут. Следует избегать попадания препарат на слизистые оболочки (носа, рта, глаз), так как это может вызвать сильное жжение и боль.
- Муравьиная кислота. Наносится на кожу над воспаленной мышцей и втирается в течение 3 – 5 минут. В результате раздражающего действия происходит улучшение микроциркуляции и ускорение обмена веществ в тканях, что благоприятно сказывается на процессе выздоровления. Также препарат оказывает местное анестезирующее и противовоспалительное действие.
|
| Аутоиммунный миозит | При ревматических заболеваниях хороший эффект наблюдается при назначении НПВС. При их неэффективности назначают преднизолон, азатиоприн, метотрексат (дозировка подбирается индивидуально в зависимости от тяжести основного заболевания). |
Через 3 – 5 дней после стихания активного воспалительного процесса могут назначаться физиопроцедуры (
электрофорез, магнитотерапия, парафинотерапия), массаж и лечебная гимнастика. В неосложненных случаях период реабилитации длится 10 – 15 дней.
Лечение трохантерита
Лечение трохантерита консервативное и зависит от причины возникновения заболевания, однако определенные лечебные мероприятия проводятся всем пациентам с данным диагнозом.
Лечение трохантерита включает: - Борьбу с болевым синдромом. Назначаются НПВС (нимесил, кеторолак, диклофенак) или стероидные препараты (гидрокортизон, который вводится непосредственно в область воспаленных сухожилий).
- Лазеротерапию. Воздействие лазера способствует стиханию воспалительных явлений, уменьшению выраженности болей и ускорению обменных и восстановительных процессов в поврежденных тканях. Курс лечения включает 5 – 10 процедур, выполняемых ежедневно или через день.
- Электрофорез с новокаином. При данной процедуре новокаин (местный анестетик) наносится на кожные покровы и при помощи электрического тока доставляется вглубь тканей прямо к месту воспаления, что позволяет уменьшить выраженность болевого синдрома.
- Постизометрическую релаксацию. Данным термином обознается комплекс упражнений, суть которых заключается в максимальном расслаблении и растяжении мышц и сухожилий после их напряжения. Такая методика позволяет устранить мышечный спазм и уменьшить выраженность болей в области воспаленных сухожилий.
- Антибактериальное лечение. Антибиотики широкого спектра действия могут назначаться при инфекционном трохантерите. Курс лечения антибактериальными препаратами должен длиться в течение не менее 7 – 10 дней или в течение 3 – 5 дней после исчезновения клинических признаков инфекции.
- Лечебную гимнастику и массаж. Назначаются через несколько дней после стихания воспалительного процесса. Включает комплекс упражнений, направленных на разработку мышц и улучшение кровообращения в тканях верхних отделов бедра.
Лечение заболеваний позвоночника
![]()
Если поражение позвоночного столба привело к сдавливанию спинномозговых нервов и возникновению болей в конечностях, это требует немедленного начала лечения с целью предотвращения дальнейшего прогрессирования заболевания и развития осложнений.
Остеохондроз представляет собой хроническое, медленно прогрессирующее и практически неизлечимое заболевание. Весь известный комплекс лечебных мероприятий направлен на устранение симптомов болезни, приостановление прогрессирования патологического процесса и борьбу с развивающимися осложнениями (
одним из которых может быть грыжа межпозвоночного диска).
Лечение заболеваний пояснично-крестцового отдела позвоночника
| Название метода | Описание метода |
| Медикаментозное лечение | Назначается с целью устранения боли, а также для улучшения микроциркуляции и обмена веществ в тканях позвоночника и спинного мозга.
Медикаментозное лечение при остеохондрозе включает:
- НПВС (нимесил, диклофенак). Помогают снять воспаление и уменьшают выраженность болей.
- Спазмолитики (мидокалм). Расслабляет спазмированные мышцы поясничного отдела, способствуя освобождению ущемленного нерва. Назначается внутрь или внутримышечно по 100 мг 2 раза в сутки.
- Хондропротекторы (артра). Комбинированный препарат, который улучшает обмен веществ и способствует восстановлению хрящевых структур позвоночника. Артра назначается внутрь по 2 капсулы 2 раза в день.
- Сосудорасширяющие препараты (пентоксифиллин). Расширяет кровеносные сосуды и делает кровь менее вязкой, что приводит к улучшению микроциркуляции в области ущемленного нерва. Вводится препарат внутримышечно по 100 мг 3 раза в день или по 200 мг 2 раза в день.
|
| Изменение образа жизни | Как правило, развитию пояснично-крестцового остеохондроза способствует малоподвижный образ жизни и сидячая работа. Длительные статические нагрузки приводят к перенапряжению мышц спины и нарушению кровоснабжения структур позвоночника. Вот почему важным этапом лечения является изменение образа жизни и умеренная физическая активность.
Пациентам с остеохондрозом пояснично-крестцового отдела рекомендуется:
- Не находиться в одном (сидячем) положении непрерывно в течение длительного времени.
- Во время работы в офисе или за компьютером каждые 20 – 30 минут нужно вставать и делать несколько наклонов туловища вправо-влево и вперед-назад.
- Посещать бассейн минимум 2 – 3 раза в месяц.
- Заниматься лечебной гимнастикой и физкультурой.
- Спать на твердом (ортопедическом) матрасе.
- Не заниматься спортом или работой, сопряженной с поднятием тяжестей.
- Избегать длительного пребывания за рулем автомобиля.
|
| Массаж | Массаж назначается только во время ремиссии после стихания воспалительного процесса и при отсутствии болей. В противном случае механическое воздействие на воспаленные ткани спины может лишь усилить боль и осложнить течение заболевания.
При остеохондрозе показан массаж:
- поясничной области;
- крестцовой области;
- ягодичной области;
- бедер;
- голеней и стоп.
Положительными эффектами массажа являются:
- улучшение микроциркуляции;
- снижение мышечного напряжения;
- мобилизация поясничного и крестцового отделов позвоночника;
- улучшение общего самочувствия пациента.
Курс массажа может включать 10 – 14 сеансов, выполняемых 2 – 3 раза в неделю. При необходимости курс можно повторять 2 – 3 раза в год. |
| Физиотерапия | Физиотерапевтические процедуры могут назначаться как во время обострения заболевания (с целью лечения боли), так и в период ремиссии (для профилактики рецидива).
При остеохондрозе пояснично-крестцового отдела назначается:
- Электрофорез с новокаином. Уменьшает выраженность болевого синдрома.
- Новокаиновая блокада. Назначается с целью обезболивания в особо тяжелых случаях, когда другие методы оказываются неэффективными. Новокаин при этом вводится непосредственно в область воспаления и воздействует на расположенные там нервные волокна, прерывая поток болевых импульсов, идущих к головному мозгу.
- Парафинотерапия. Согревание тканей поясничной области приводит к расширению кровеносных сосудов и улучшению микроциркуляции. Назначается в период ремиссии.
- Магнитотерапия. Также оказывает согревающее действие и улучшает микроциркуляцию в тканях. Назначается в период ремиссии.
|
| Хирургическое лечение | Показано в тяжелых случаях, когда болевой синдром не удается устранить консервативными мероприятиями, а также для лечения осложнений (при нарушении функций тазовых органов, развитии грыжи спинномозгового диска и так далее).
При остеохондрозе пациенту может быть выполнена:
- Фораминотомия. Суть операции заключается в расширении межпозвоночных отверстий, через которые проходят спинномозговые нервы. Это позволяет устранить боль и другие проявления остеохондроза, однако не прекращает развития патологического процесса в позвоночнике.
- Дискэктомия. Производится удаление поврежденного межпозвоночного диска и замена его искусственным трансплантатом.
- Корпэктомия. Производится удаление деформированного позвонка, а вместо него устанавливается трансплантат. Является одним из радикальных методов, позволяющих предотвратить развитие заболевания в дальнейшем.
- Ламинэктомия. Производится удаление задней части позвонковых дужек, что позволяет устранить компрессию спинного мозга и симптомы заболевания, однако не влияет на прогрессирование остеохондроза.
|
Лечение невралгии латерального кожного нерва бедра
Лечение данного заболевания (
болезни Рота) комплексное и включает как консервативные, так и хирургические методы.
Принципами лечения болезни Рота являются: - Устранение причины заболевания. Если сдавливание нерва произошло в результате ожирения, рекомендуется снизить массу тела (с помощью диеты, физических упражнений). При наличии давящей на нерв опухоли ее удаляют. Проводят лечения имеющихся заболеваний позвоночника и тазобедренного сустава.
- Борьба с болью. Вначале назначаются НПВС (нимесил, диклофенак). При их неэффективности может быть выполнена новокаиновая блокада.
- Сосудорасширяющие препараты (трентал, пентоксифиллин). Увеличивают приток крови к воспаленному нерву и улучшают циркуляцию крови в очаге воспаления.
- Метаболические препараты (цианокобаламин, тиамин, пиридоксин). Улучшают обменные процессы в тканях организма, что особенно важно на уровне сдавленного нерва. Повышают устойчивость нервных клеток к гипоксии (недостатку кислорода) и стимулируют регенерацию (восстановление) нервной ткани.
- Физиотерапия. Может назначаться электрофорез (простой или с новокаином), тепловое лечение (парафинотерапия, ультравысокочастотная терапия), грязелечение (использование лечебных свойств грязей из определенных источников), бальнеотерапия (лечебные ванны). Данные процедуры могут временно уменьшить интенсивность болей, а также способствуют развитию ремиссии заболевания (в комплексе с другими лечебными мероприятиями).
- Акупунктура (иглоукалывание). При иглоукалывании тонкими иглами стимулируются особые рефлексогенные зоны в теле человека. Это запускает целый ряд физиологических реакций, результатом которых является улучшение микроциркуляции в тканях, снижение активности воспаления и устранение болей.
- Хирургическое лечение. Проводится при неэффективности перечисленных выше мероприятий. Во время операции выявляется и устраняется причина сдавливания нерва, в результате чего признаки заболевания исчезают.
Лечение заболеваний сосудов бедра
![]()
Лечение сосудистых заболеваний должно начинаться как можно скорее после установки диагноза, так как промедление может привести к усилению ишемии тканей и развитию новых осложнений.
Лечение облитерирующего атеросклероза
Выбор тактики лечения (
консервативной или хирургической) определяется в зависимости от состояния кровоснабжения нижней конечности, а также от общего состояния пациента.
Консервативное лечение облитерирующего атеросклероза включает: - Устранение факторов риска. Основными причинами развития заболевания считаются курение, неправильное питание (употребление большого количества животных жиров) и малоподвижный образ жизни. Устранение данных факторов может замедлить прогрессирование заболевания. Однако стоит помнить, что развитие атеросклеротической бляшки в сосуде происходит в течение нескольких десятков лет, поэтому одно лишь здоровое питание и отказ от курения не обеспечат полного излечения.
- Назначение сосудорасширяющих препаратов (трентала). Данный препарат не только расширяет кровеносные сосуды, но и улучшает реологические свойства (текучесть) крови, что благоприятно сказывается на кровоснабжении ишемизированных участков нижней конечности. Препарат можно вводить внутримышечно по 100 – 200 мг 2 раза в сутки.
- Назначение антиагрегантов (цилостазола). Цилостазол действует на уровне тромбоцитов (клеток крови, ответственных за образование тромбов). Препарат уменьшает их способность склеиваться друг с другом и прилипать к сосудистой стенке в области атеросклеротической бляшки. Это улучшает реологические свойства крови и предотвращает развитие тромбозов, являющихся частой причиной смерти у таких пациентов. Принимать препарат следует внутрь по 100 мг 2 раза в день (утром и вечером).
Хирургическое лечение
атеросклероза назначается при выраженном сужении (
более чем на 70%) просвета бедренной артерии, когда консервативные мероприятия не могут обеспечить нормальной доставки крови к тканям нижней конечности.
Видами операций при облитерирующем атеросклерозе являются: - Эндартерэктомия. Производится удаление пораженного участка артерии с последующим сшиванием сосуда по типу «конец в конец».
- Протезирование бедренной артерии. Показано в тех случаях, когда атеросклерозом поражен большой участок сосуда и ушивание его концов невозможно. В данном случае пораженный участок удаляется, а на его место устанавливается искусственный протез или сосуд самого пациента (обычно берется часть одной из подкожных вен ног).
- Шунтирование. При данной операции пораженный участок артерии не удаляется. Вместо этого устанавливается своеобразный «обходной путь» посредством искусственного протеза (трубки) или вены пациента, один конец которой вшивается в стенку бедренной артерии перед местом сужения, а второй – после него.
- Чрескожная транслюминальная ангиопластика. Суть данного метода заключается в следующем - в артерию вводится специальный баллончик, который продвигается к месту сужения сосуда, где несколько раз раздувается и сдувается. В результате данной манипуляции происходит разрушение бляшки, после чего проходимость сосуда восстанавливается.
- Стентирование бедренной артерии. Суть метода заключается в том, что в артерию к месту стеноза вводится специальный проволочный стент (каркас), который затем расширяется и оставляется в просвете сосуда, поддерживая стенки артерии в расширенном состоянии.
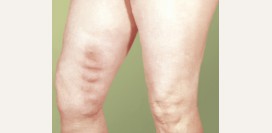
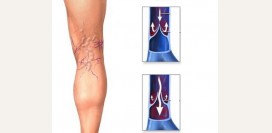
Лечение варикозного расширения вен
Лечение
варикозного расширения вен направлено в первую очередь на замедление прогрессирования заболевания и предотвращение развития осложнений.
Лечение варикозного расширения вен
| Метод лечения | Описание метода |
| Соблюдение режима труда и отдыха | Пациентам с варикозным расширением вен рекомендуется избегать деятельности, связанной с длительными походами и передвижениями, так как при этом происходит переполнение вен кровью и чрезмерное растяжение их стенок, что еще больше ухудшает микроциркуляцию в нижних конечностях.
Хотя бы 2 – 3 раза в течение дня таким людям рекомендуется принимать горизонтальное положение лежа на спине с приподнятыми ногами (ноги должны располагаться выше туловища). Под действием силы тяжести происходит опустошение расширенных вен, что уменьшает боль и другие симптомы заболевания. |
| Медикаментозное лечение | Лекарственная терапия является неотъемлемым этапом лечения заболевания.
При варикозном расширении вен назначаются:
- НПВС (нимесил, кеторолак, диклофенак). Данные препараты угнетают процесс образования провоспалительных медиаторов, тем самым предотвращая развитие воспалительного процесса (тромбофлебита) в области расширенных фен.
- Антиагреганты (ацетилсалициловая кислота, аспирин). Предотвращает процесс склеивания тромбоцитов и образования тромбов в расширенных венах. Назначается по 125 – 250 мг 1 раз в сутки ежедневно.
- Ангиопротекторы (детралекс, троксевазин). Препараты из данной группы повышают тонус венозных стенок, предотвращают возникновение тромбофлебита и уменьшают проницаемость кровеносных сосудов, тем самым предупреждая развитие отеков. Детралекс назначается внутрь по 1 таблетке 2 раза в день (утром и вечером) в течение нескольких месяцев. Троксевазин вводится внутривенно (по 500 мг 3 раза в неделю) или принимается внутрь (по 300 мг 2 – 3 раза в сутки).
- Антикоагулянты (гепарин). Назначаются в тяжелых случаях, когда повышен риск тромбообразования. Гепарин угнетает свертывающую систему крови, способствуя разрушению формирующихся тромбов и препятствуя формированию новых. Вводится препарат внутривенно или подкожно. Доза рассчитывается индивидуально в зависимости от показателей свертывающей системы крови. Также могут применяться гепариновые мази, которые втирают в кожные покровы над пораженной веной 2 – 3 раза в сутки.
- Витамин С (аскорбиновая кислота). Повышает прочность и уменьшает проницаемость сосудистых стенок, что благоприятно влияет на течение заболевания. Назначается внутрь по 50 – 100 мг 2 – 3 раза в день.
|
| Физическая активность | Лучшим видом спорта для людей с варикозным расширением вен является плавание. Во время плавания тело человека находится в горизонтальном положении, поэтому вены нижних конечностей не перегружаются кровью. В то же время создается достаточная нагрузка для активации приспособительных реакций организма. В результате увеличения частоты сердечных сокращений кровь циркулирует по сосудам с большей скоростью, что предупреждает формирование тромбов и улучшает обменные процессы в тканях всего организма. |
| Ношение эластических чулок | Эластические чулки механически сдавливают поверхностные вены ног, что препятствует их расширению и переполнению крови во время ходьбы. Надевать чулки следует утром, до того как встать с кровати, а снимать только вечером перед сном. |
| Хирургическое лечение | - Флебэктомия (удаление пораженных вен). Производится в запущенных случаях заболевания, когда консервативные мероприятия неэффективны.
- Склерозирование вен. Суть процедуры заключается во введении в расширенные вены химических препаратов, которые вызывают выраженное воспаление и склероз (срастание) сосудистых стенок, в результате чего кровоток через данный сосуд полностью прекращается.
- Радиоволновая абляция вен. Данная методика заключается во введении в пораженную вену специального радиочастотного излучателя, под действием которого происходит полное склерозирование сосуда. Аппарат вводится в вену через небольшой прокол кожи и мягких тканей, поэтому никаких рубцов и шрамов в послеоперационном периоде не остается.
|
Лечение тромбофлебита
Воспаление венозной стенки с образованием на ней тромба является угрожающим жизни состоянием, так как в любой момент тромб может оторваться и с током крови попасть в сосуды легких, закупорка которых может привести к развитию острой
дыхательной недостаточности и смерти пациента в течение нескольких минут. Вот почему лечение данного заболевания проводится только в стационаре.
Методы лечения тромбофлебита
| Название метода | Описание метода |
| Постельный режим | Пациенту с тромбофлебитом показан строгий постельный режим до тех пор, пока не стихнет воспалительный процесс в вене. Объясняется это тем, что резкие движения могут способствовать отрыву тромба и тромбозу легочных сосудов. |
| Медикаментозное лечение | Применяются те же препараты, что при лечении варикозного расширения вен (НПВС, ангиопротекторы, антиагреганты и антикоагулянты). Целью медикаментозной терапии является повышение тонуса сосудистой стенки, а также предупреждение дальнейшего тромбообразования и увеличения тромбов в размерах. |
| Физиопроцедуры | При тромбофлебите может назначаться:
- УВЧ-терапия. Оказывает согревающее действие, что улучшает обменные процессы в тканях и уменьшает выраженность воспалительных явлений в сосудистой стенке.
- Электрофорез с лекарственными препаратами. С помощью электрического тока к очагу воспаления может доставляться ацетилсалициловая кислота (аспирин), фибринолизин (фибринолитик, то есть препарат, разрушающий тромбы), никотиновая кислота и другие медикаменты.
- Магнитотерапия. Воздействие магнитного поля оказывает выраженное противовоспалительное действие и уменьшает отечность тканей.
|
Гирудотерапия
(лечение пиявками) | Положительный эффект данного метода объясняется тем, что во время прокусывания кожи пиявка выделяет в рану слюну, которая содержит множество ферментов (гиалуронидазу, гирудин, дестабилазу и другие). Делает она это, для того чтобы кровь человека стала более жидкой и ее легче было сосать. При тромбофлебите же воздействие данных ферментов улучшает реологические свойства крови и микроциркуляцию в очаге воспаления, а также способствует разрушению тромбов (фермент дестабилаза разрушает связи между нитями фибрина, из которых состоит тромб). |
| Хирургическое лечение | Хирургическое лечение тромбофлебита показано:
- При прогрессировании заболевания, когда воспалительные процесс распространяется по пораженной вене.
- При высоком риске отрыва тромба (например, пациентам, у которых в анамнезе уже имеется тромбоз легочных сосудов).
- В случае если диагностирован отрыв тромба, который медленно смещается вверх с током крови.
- При неэффективности консервативного лечения в течение нескольких дней.
Оперативное лечение тромбофлебита может включать:
- Тромбэктомию. Назначается при «свежих», еще не затвердевших тромбах. Через небольшой кожный разрез в вену вводится специальная трубка, через которую отсасывается тромб.
- Кроссэктомию. Производится перевязка и удаление большой подкожной вены бедра, что предотвращает проникновение тромба в сосуды легких.
- Склерозирование и радиоволновая абляция вен. Данные методики описаны ранее.
- Установку кава-фильтра. Кава-фильтр представляет собой металлическую сетку, которая устанавливается в нижнюю полую вену (в которую собирается кровь от ног и нижних отделов туловища). Показана эта операция в случае риска развития тромбоэмболии - если тромб оторвется, на пути к легочным сосудам он будет захвачен фильтром, что может спасти пациенту жизнь. После устранения опасности тромбоэмболии кава-фильтр может быть удален.
|
Лечение инфекционных заболеваний
![]()
Основным направлением в лечении инфекционных заболеваний является антибактериальная терапия, которая должна назначаться немедленно после установления диагноза, чтобы предупредить дальнейшее распространение инфекции и развитие осложнений. Купирование болевого синдрома при этом проводится с помощью НПВС (
нимесила, индометацина, диклофенака). В тяжелых случаях (
при прогрессирующем остеомиелите или некротическом фасциите) могут назначаться наркотические болеутоляющие препараты (
10 мг морфина подкожно каждые 6 часов).
Антибактериальная терапия при инфекционных заболеваниях бедра
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Цефалоспорины | Цефепим | Антибиотик широкого спектра действия, который блокирует синтез структурных компонентов бактерий, что нарушает процесс их деления и вызывает гибель. | Препарат вводится внутривенно, капельно. Доза и красность введения устанавливается в зависимости от тяжести состояния пациента. |
| Макролиды | Рокситромицин | Нарушает синтез бактериальных белков, что замедляет процесс размножения бактерий. | Внутрь по 150 мг 2 раза в день (утром и вечером). |
| Фторхинолоны | Офлоксацин | Повреждает генетический аппарат бактерий, угнетая процесс их деления. | Внутрь или внутривенно в дозе 100 – 300 мг 2 раза в сутки. |
При неэффективности антибактериальной терапии может быть назначено хирургическое лечение. В стерильной операционной производится вскрытие очага инфекции и удаление гноя и некротизированных (
погибших) тканей. После этого полость раны несколько раз промывается растворами антисептиков (
например, раствором фурацилина), устанавливаются дренажи (
трубки, по которым будет отекать воспалительная жидкость) и рана ушивается. В послеоперационном периоде больной также должен принимать антибиотики в течение минимум 10 дней.
Лечение опухолей
Болевой синдром при опухолях может быть крайне выражен, поэтому пациентам с последними стадиями злокачественных новообразований (
при наличии метастазов) назначаются опиоидные болеутоляющие препараты (
морфин, омнопон) на протяжении всей жизни. Дозировка варьирует в широких пределах и подбирается таким образом, чтобы обеспечить отсутствие болей у пациента.
При выборе метода лечения самих опухолей следует учитывать их вид (
доброкачественная или злокачественная опухоль), наличие или отсутствие осложнений (
метастазов) и общее состояние пациента.
Для лечения опухолей применяется: - медикаментозная терапия;
- лучевая терапия;
- хирургическое лечение.
Медикаментозное лечение опухолей
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения, дозы |
| Алкилирующие агенты | Мелфалан | Способствует образованию дефекта в генетическом аппарате опухолевых клеток, что нарушает их деление. | Внутрь или внутривенно. Доза и продолжительность курса лечения подбирается индивидуально. |
| Алкалоиды | Винбластин | Противоопухолевое средство растительного происхождения. Блокирует деление опухолевых клеток. | Внутривенно, капельно. Начальная доза 0.025 – 0,1 мг/кг. В дальнейшем доза корректируется в зависимости от общего состояния пациента. |
| Антибиотики | Доксорубицин | Повреждает мембраны клеток и подавляет синтез нуклеиновых кислот, необходимых для клеточного деления. | Внутривенно по 60 – 70 мг/м2 1 раз в месяц или по 20 мг/м2 1 раз в неделю в течение месяца. |
| Митоксантрон | Нарушает процесс клеточного деления. | Режим приема и дозировка устанавливается лечащим врачом. |
| Антиметаболиты | Метотрексат | Повреждает генетический аппарат опухолевых клеток, нарушая процесс их деления. | Доза подбирается индивидуально в зависимости от плана химиотерапии. |
| Соединения платины | Карбоплатин | Приостанавливает процесс роста опухолей. | Внутривенно капельно по 200 – 400 мг/м2 1 раз в месяц. |
Лучевая терапия Опухолевые клетки весьма чувствительны к облучению, поэтому лучевая терапия приводит к уменьшению размеров опухоли, ее отграничению от соседних тканей и снижению риска метастазирования. Данный метод обычно применяется в комбинированной терапии перед хирургическим вмешательством (
когда расположение опухоли не позволяет произвести удаление) либо после него.
Хирургический метод Является главным радикальным методом лечения в случае доброкачественного процесса, так как приводит к полному выздоровлению пациента. Опухоль иссекается в пределах здоровых тканей и удаляется. После удаления обязательно проводится гистологическое исследование, для того чтобы исключить наличие злокачественных клеток в опухоли. Удаление злокачественных опухолей может быть эффективным при отсутствии метастазов в отдаленных органах. В данном случае удаляется как сама опухоль (
которая иссекается в пределах здоровых тканей), так и регионарные лимфатические узлы (
так как в них могут находиться опухолевые клетки).
Особенности болей в бедре
![]()
Боль в бедре может возникать при различных заболеваниях и патологических состояниях. Однако особенности болей, их характер, локализация и распространение может помочь в определении пораженной структуры, что необходимо для правильного назначения лечения.
Почему болят мышцы бедра?
Боль в мышцах бедра может возникнуть в результате их повреждения, а также при некоторых системных воспалительных заболеваниях. Непосредственной причиной болевого синдрома является механическое повреждение мышечных волокон либо развитие воспалительного процесса в мышце.
Основными причинами болей в мышцах бедра являются: - растяжение мышц;
- воспаление мышц (миозит).
Растяжение мышц бедра Растяжение может возникнуть во время выполнения тяжелой физической работы, а также у спортсменов в результате травмы или падения. Причиной возникновения боли в данном случае является разрыв мышечных волокон, что сопровождается раздражением нервных рецепторов и возникновением острой режущей боли. Если в первые минуты после растяжения попытаться совершить какие-либо движения (
то есть сократить пораженную мышцу), это приведет к повторному раздражению нервных волокон и усилению болей. Также стоит отметить, что во время растяжения рвутся не только мышечные волокна, но и внутримышечные кровеносные сосуды, что приводит к кровоизлиянию и может стать причиной образования гематомы (
полости, заполненной определенным количеством излившейся крови).
Сразу после растяжения в поврежденных тканях начинается развитие воспалительного процесса, что сопровождается расширением кровеносных сосудов, отеком и припухлостью тканей и возникновением постоянных ноющих болей, которые усиливаются при прикосновении к пораженной мышце.
Лечение при данной патологии в основном консервативное. В первую очередь нужно обеспечить покой поврежденной мышце (
то есть исключить любые движения ногой) и приложить мешочек со льдом или холодный компресс к месту растяжения. В результате воздействия холода снизится чувствительность нервных окончаний и произойдет спазм кровеносных сосудов, что устранит боль и предотвратит формирование гематомы. При выраженных болях можно в течение 1 – 3 дней принимать болеутоляющие препараты, которые также замедлят прогрессирование воспалительного процесса (
например, нимесил по 100 мг 2 раза в день).
Воспаление мышц бедра Миозит может быть следствием растяжения или травмы мышцы. Также часто встречается инфекционное воспаление мышц, развивающееся при проникновении в них патогенных микроорганизмов (
например, при ранении). Наконец причиной воспаления может быть системное аутоиммунное заболевание (
ревматическая полимиалгия), при котором клетки иммунной системы человека начинают повреждать ткани собственного организма. Боли при этом постоянные, острые, ноющие, усиливаются при движении и прикосновении к воспаленным тканям.
При выраженных болях назначаются нестероидные противовоспалительные препараты (
нимесулид, кеторолак), которые блокируют активность воспалительного процесса, предупреждая дальнейшее повреждение тканей. После купирования болевого синдрома необходимо выявить причину воспаления и назначить соответствующее лечение (
антибиотики при инфекционных заболеваниях, гормональные препараты при аутоиммунных патологиях и так далее).
Почему болит бедро сзади?
Причиной возникновения болей в задней части бедра может быть повреждение расположенных там мышц или нервов, которые иннервируют мышцы и кожу данной области.
Боль в бедре сзади может быть обусловлена: - повреждением мышц;
- воспалением сухожилий;
- повреждением седалищного нерва;
- повреждением заднего кожного нерва бедра;
- абсцессом ягодичной области.
Повреждение задней группы мышц бедра При повреждении мышц (
растяжении или воспалении) боль острая, колющая или режущая, усиливается при попытке сократить пораженные мышцы (
при сгибании голени в коленном суставе и разгибание бедра в тазобедренном суставе). Со временем в очаге поражения развивается воспалительный процесс, что приводит к припухлости и повышенной чувствительности кожных покровов над ним (
любое прикосновение к воспаленным тканям сопровождается болью).
Воспаление сухожилий Причиной воспаления сухожилия может быть чрезмерная физическая нагрузка,
переохлаждение или инфекционное заболевание. Боли при этом локализуются в задней или заднебоковой части бедра, могут быть острыми, тянущими или ноющими. Боль усиливается при сокращении задней группы мышц, а также при прикосновении к тканям над очагом воспаления, которые обычно отечны и гиперемированы (
покрасневшие).
Повреждение седалищного нерва бедра Седалищный нерв берет свое начало в крестцовом нервном сплетении, которое образованно спинномозговыми нервами крестцового отдела позвоночника. Повреждение данного нерва (
например, сдавливание его растущей опухолью или повреждение во время травмы) может проявляться постоянными ноющими болями в задней части бедра. Также боли могут возникать при поражении других тканей, иннервируемых данным нервом (
капсулы тазобедренного сустава, мышц голени). Боль в данном случае носит отраженный характер. Ее возникновение объясняется наличием общих проводящих путей (
нервных волокон), по которым нервные импульсы проводятся от тканей в головной мозг.
Повреждение заднего кожного нерва бедра Как следует из названия, данные нерв иннервирует кожные покровы задней части бедра. Его повреждение (
развивающееся по тем же причинам, что и повреждение седалищного нерва) вначале может проявляться парестезиями, то есть чувством покалывания или ползания мурашек по коже. Со временем парестезии могут переходить в жгучие или ноющие боли, которые продолжаются постоянно и доставляют пациенту серьезные неудобства.
Абсцесс Абсцессом называется заполненная гноем полость, образующаяся в мягких тканях в результате занесения в них патогенных микроорганизмов. Довольно часто инфекция может проникнуть в мышцы ягодичной области во время уколов, если при этом не соблюдать определенные правила асептики и антисептики (
то есть комплекса мероприятий, направленных на предотвращение инфицирования тканей).
Проникновение инфекции в ткань мышцы приводит к активации иммунной системы, в результате чего развивается воспалительный процесс, являющийся причиной ноющих болей в данной области. Со временем клетки иммунной системы окружают очаг инфекции и формируют вокруг него плотную капсулу, то есть формируется абсцесс (
при этом интенсивность боли обычно стихает). В полости абсцесса
нейтрофилы (
разновидность клеток иммунной системы) уничтожают возбудителей инфекции, что приводит к образованию гноя. Если стенка абсцесса будет повреждена (
например, при случайной травме), гной может выйти в окружающие ткани и привести к развитию гнойно-некротического процесса, сопровождающегося разрушением мышц и сильнейшими острыми болями.
Чтобы предотвратить образование абсцесса, кожу перед уколом следует дважды обрабатывать 70% спиртом (
спирт убивает большинство микроорганизмов, постоянно находящихся на кожных покровах), а также использовать только одноразовые шприцы и иглы.
Почему болит бедро спереди?
Боль в передних отделах бедра обычно возникает в результате растяжения мышц данной области. Также причиной болей может быть патология нервных волокон, иннервирующих мягкие ткани передней поверхности бедра.
Растяжение мышц Основными функциями передней группы мышц являются сгибание или разгибании ноги в колене, а также сгибание бедра в тазобедренном суставе. Растяжение происходит в том случае, если оказываемая на мышцу нагрузка превышает ее прочность. Также растяжение может наблюдаться у спортсменов, которые пренебрегают разминкой перед началом упражнений (
во время разминки улучшается кровоснабжение мышцы и повышается ее прочность). При растяжении образуются микроразрыв мышечных волокон, что и является причиной возникновения острых болей.
При растяжении следует немедленно прекратить любую выполняемую работу и приложить мешочек со льдом или холодный компресс к поврежденной мышце, что уменьшит интенсивность боли и предотвратит развитие осложнений.
Повреждение нервов бедра Иннервация мышц и кожных покровов передней поверхности бедра осуществляется бедренным нервом, который берет свое начало из поясничного нервного сплетения. Сдавливание данного нерва опухолью, гематомой (
скоплением крови в тканях) или костным отломком (
при переломе костей таза или бедренной кости) может привести к возникновению жгучих болей в иннервируемых им мышцах и коже. Появлению болей может предшествовать онемение, покалывание или ощущение ползания мурашек по коже, что соответствует начальному периоду повреждение нервных волокон.
Почему возникли боли от бедра до стопы?
Острая, колющая, стреляющая или ноющая боль, распространяющаяся от задней поверхности бедра до голени и стопы, является признаком поражения седалищного нерва, который обеспечивает иннервацию тканей данных областей.
Седалищный нерв является самым крупным нервом в человеческом организме. Он образуется из нервных корешков крестцового нервного сплетения, выходит из полости таза в задних отделах ягодичной области и по задней части бедра достигает подколенной ямки, где разветвляется на более тонкие ветви, иннервирующие ткани голени и стопы. Причиной болей от бедра до стопы может быть повреждение седалищного нерва на промежутке от места его образования до подколенной ямки.
Поражение седалищного нерва может быть обусловлено: - Опухолью тазовых органов. Растущая опухоль может оказывать давление на нервные волокна, приводя к возникновению болей.
- Воспалением тазовых органов. При некоторых заболеваниях (например, при аппендиците) воспалительный процесс может распространиться за пределы пораженного органа и перейти на седалищный нерв, что будет проявляться постоянными острыми болями в ноге.
- Перерезкой седалищного нерва. Повреждение такого характера может наблюдаться при ножевом ранении, а также при переломе костей таза со смещением костных отломков. В момент перерезки нерва пациент ощутит сильнейшую резкую боль в зоне его проекции (в задней части бедра, в голени и стопе), после чего может наступить утрата всех видов чувствительности и двигательной активности в указанных областях.
- Ущемлением спинномозговых нервов в крестцовом отделе позвоночника. В данном случае боли будут острыми, стреляющими, могут распространяться в паховую область, в область поясницы и крестца.
Почему болит нога от бедра до колена?
Боли в ноге от бедра до колена могут быть обусловлены повреждением нервов, иннервирующих мягкие ткани данной области (
сдавливанием его растущей опухолью, перерезкой в результате ранения или дорожно-транспортного происшествия и так далее). При этом в зависимости от локализации болей можно определить, какой нерв поврежден.
Боль в ноге от бедра до колена может быть обусловлена: - Повреждением седалищного нерва. Данный нерв иннервирует капсулу тазобедренного сустава, заднюю группу мышц и кожу задней поверхности бедра, а его ветви переходят на голень и стопу, иннервируя расположенные там ткани. Исходя из этого следует, что повреждение седалищного нерва будет проявляться болью в задней части бедра, колена, голени и стопы.
- Повреждением бедренного нерва. Данный нерв также отдает ветви к капсуле тазобедренного сустава, после чего направляется к передней группе мышц и коже переднебоковой поверхности бедра, иннервируя их. Возникновение онемения, показывания или болей в указанных областях будет являться признаком поражения бедренного нерва.
- Повреждением запирательного нерва. Повреждение данного нерва приведет к появлению болей в иннервируемых им структурах – во внутренней группе мышц и кожных покровах внутренней поверхности бедра, а также в надкостнице бедренной кости.
- Боковой кожный нерв бедра. Иннервирует боковую поверхность кожи бедра. Наиболее часто боль в данной области обусловлена сдавливанием нерва в месте выхода его из полости таза (под паховой связкой).
- Задний кожный нерв бедра. Его повреждение будет проявляться болями в области кожи заднего и внутреннего отделов бедра, а также в коже ягодичной области.
Почему возникает тянущая боль в бедре?
Тянущие боли только в области бедра могут появляться при заболеваниях мышц или нервных образований данной области. Обычно они непродолжительны и проходят самостоятельно через несколько минут. Если же боль постоянная и не проходит в течение длительного времени, следует обратиться к врачу, так как это может быть признаком серьезной патологии.
Тянущая боль в бедре может быть обусловлена: - Сдавливанием спинномозговых нервов. Ткани бедра иннервируются ветвями нескольких нервов (седалищного, бедренного, запирательного), которые берут свое начало в поясничном и крестцовом нервных сплетениях. Данные сплетения, в свою очередь, образуются из спинномозговых нервов, выходящих из спинного мозга. При некоторых заболеваниях позвоночного столба (при грыже межпозвоночного диска, при остеохондрозе пояснично-крестцового отдела позвоночника) спинномозговые нервы могут ущемляться, что вначале приведет к появлению острых колющих или стреляющих болей, однако по мере развития воспалительного процесса боли станут тянущими, ноющими.
- Воспалением нервов бедра. Поражение нервов бедра может стать следствием воспаления органов брюшной полости (при воспалении аппендикса, маточных труб и так далее). Если по тем или иным причинам воспалительный процесс начинает распространяться за переделы пораженного органа и достигает нервных образований, у больного могут появиться жалобы на тянущие боли в бедре, которые могут отдавать в паховую область, распространяться на голень и стопу.
Почему болит внутренняя часть бедра?
Боль во внутренней части бедра может быть признаком поражения мышц или запирательного нерва, иннервирующего ткани данной области.
Боль во внутренней части бедра возникает: - В результате разрыва мышечных волокон (при растяжении мышцы).
- Из-за формирования гематомы (скопления крови в ограниченном участке тканей, обусловленного разрывом мелких кровеносных сосудов).
- В результате воспаления мышцы, развивающегося при бактериальной или грибковой инфекции, при переохлаждении, при ревматических и аутоиммунных заболеваниях (при которых иммунная система начинает повреждать клетки собственного организма).
- При заболеваниях пояснично-крестцового отдела позвоночника (при грыже межпозвоночного диска, остеохондрозе). В данном случае боль может отдавать в спину, в паховую область или в нижнюю часть ноги.
- При сдавливании запирательного нерва растущей опухолью.
- При травматической перерезке запирательного нерва (в результате ранения острым предметом, при переломе костей таза и смещении костных отломков и так далее).
![]()
Почему болит бедро после бега?
Наиболее частыми причинами болей в бедре после бега являются растяжение мышц,
судороги и хронические заболевания тазобедренного сустава. Помимо данных патологических причин не стоит забывать о том, что любая мышца может болеть после длительной интенсивной работы, даже если ее целостность не нарушена, однако такая боль никогда не бывает сильной и быстро проходит без каких-либо лечебных мероприятий.
Мышечное растяжение Растяжение мышцы возникает при необходимости интенсивной ее работы без предварительной подготовки. После отдыха мышечное волокно накапливает большое количество энергетических молекул АТФ (
аденозинтрифосфата). Мышечные фасции (
футляры, окружающие мышцы), напротив, во время отдыха несколько укорачиваются. В результате этого после некоторого времени бездействия сильное и резкое сокращение мышечного волокна без предварительной подготовки может привести к растяжению фасции и раздражению расположенных в ней нервных волокон, в связи с чем возникает острая боль. В более тяжелых случаях может произойти растяжение самой мышцы, что будет сопровождаться разрывом мышечных волокон и кровоизлиянием к мягкие ткани.
Судороги Во время длительного бега в мышечном волокне истощаются все запасы АТФ, ответственного за расслабление мышцы после каждого ее сокращения. Таким образом, дефицит энергии приводит к стойкому длительному мышечному сокращению, называемому судорогой. Во время судороги мышца не получает крови и в ней усиленно производится молочная кислота. Развивающаяся при этом гипоксия (
недостаточное содержание кислорода в ткани) совместно с избытком молочной кислоты приводит к возникновению сильных ноющих болей в мышце.
Заболевания тазобедренного сустава В группу данных заболеваний входит деформирующий артроз тазобедренного сустава, а также различные дисплазии. У таких больных увеличение нагрузки на суставные структуры во время бега приводит к обнажению нервных окончаний хряща и появлению острых колющих болей при механическом их раздражении. После нескольких часов покоя нервные окончания покрываются тонким слоем фибриновой пленки, вследствие чего интенсивность боли снижается.
Почему болит бедро после укола?
Подавляющее число болей после инъекции связано с развитием воспалительного процесса, который может быть обусловлен занесением инфекции с поверхности кожи.
Занесение инфекции в мягкие ткани бедра может произойти: - В результате недостаточной обработки поверхности кожи перед уколом. В нормальных условиях на любом участке кожных покровов человека постоянно находится большое количество условно патогенных микроорганизмов. Обычно они не опасны, так как не могут проникнуть через кожный барьер, однако во время укола часть из этих бактерий может быть занесена вместе с иглой в глубокие ткани бедра, что даст начало развитию инфекционного процесса.
- В результате занесения инфекции в отверстие от укола после извлечения иглы. Обычно это происходит при массировании уколотого места с целью снизить болезненность и ускорить распространение. В результате никакого ускоренного распространения лекарственного препарата не происходит, а на месте укола развивается воспаление и остается инфильтрат (шишка).
В результате вышеуказанных технических ошибок инфекция проникает в ткани бедра, что приводит к развитию воспалительной реакции. Ограниченное гнойное воспаление называется абсцессом, а разлитое – флегмоной. Оба данных осложнения внутримышечных инъекций являются тяжелыми. Абсцесс проявляется местным уплотнением, незначительной флюктуацией (
баллотирование гноя), покраснением, отеком, местной гипертермией (
увеличением температуры тканей) и выраженными пульсирующими болями. Помимо этого присутствует выраженный синдром общей интоксикации организма, проявляющийся повышением общей
температуры тела до 38 – 39ºС,
ознобом, головокружением,
головными болями и так далее.
При флегмоне объем пораженных тканей несколько больше, поэтому клинические проявления более выражены. Как правило, гной распространяется на половину площади бедра, а то и более. При ощупывании бедро горячее, плотное и очень болезненное. Температура тела в среднем от 38 до 40ºС и выше. Синдром интоксикации выражен значительнее, чем при абсцессе. Боли отмечаются на всем протяжении бедра и бывают настолько интенсивными, что больной не может точно их локализовать.
Единственным эффективным способом лечения абсцесса и флегмоны бедра является хирургическое вскрытие очага инфекции, удаление гноя и обработка раны раствором антисептиков. Также назначается курс антибиотиков широкого спектра действия. После разрешения воспаления общее состояния больного быстро нормализуется.
Почему может болеть бедро у ребенка?
Наиболее частой причиной болей в бедре у ребенка является дисплазия тазобедренного сустава. Реже встречается эпифизеолиз головки бедренной кости. Также в связи с более высоким травматизмом в детском возрасте не стоит исключать ушиб мягких тканей бедра и повреждение связочно-суставного аппарата.
Дисплазия тазобедренного сустава Под дисплазией тазобедренного сустава подразумевается неправильное его развитие, часто приводящее к снижению его стабильности. Это проявляется частыми растяжениями, подвывихами и вывихами бедра в тазобедренном суставе. Постепенное стирание головки бедренной кости и хряща вертлужной впадины приводит к оголению нервных окончаний, раздражение которых проявляется острой болью, усиливающейся во время движений.
Эпифизеолиз головки тазобедренной кости При данном заболевании происходит нарушение баланса между гормонами роста и полового развития. В результате ребенок набирает избыточный вес, а незрелая хрящевая ткань бедренной кости деформируется. Проявляется это искривлением эпифиза (
верхнего отдела бедренной кости), что приводит к частым вывихам и подвывихам бедра. Механизм возникновения боли аналогичен вышеописанному.
Ушиб мягких тканей При ушибе мягких тканей бедра происходит механическое повреждение мельчайших структурных элементов мышц, нервов, кровеносных сосудов и кожных покровов. Из поврежденных тканей выделяются биологически активные вещества, вызывающие развитие отека и покраснения. Одним из медиаторов воспаления является вещество под названием брадикинин, которое при контакте с нервными волокнами вызывает ощущение острой, ноющей боли.
Растяжение связочного аппарата Растяжение связок у детей явление достаточно редкое, поскольку ткани детского организма обладают более высокой гибкостью и пластичностью по сравнению с тканями взрослого человека. Тем не менее, при часто повторяющихся травмах или при врожденных заболеваниях мышечной и соединительной ткани частота растяжений может возрастать. Боли при растяжении возникают вследствие разрыва мышечных волокон, а также из-за развития воспалительного процесса и воздействия биологически-активных веществ на нервные окончания.