Боль в десне – это одна из основных причин, которые заставляют пациентов обращаться к стоматологу. Этот симптом может быть острым или хроническим. Чаще пациенты обращаются с острой болью. Очень важно проанализировать причину возникновения боли, так как в стоматологической практике боль может возникнуть из-за воспаления тканей зуба, пульпы (
соединительная ткань, нервы и сосуды, расположенные в полости зуба), десен, периодонта (
ткань, расположенная между цементом зуба и альвеолярным отростком челюсти), пародонта, слизистой оболочки полости рта.
Характеристика боли в десне позволяет выявить причину ее возникновения и провести дифференциальную диагностику. Десна может болеть как из-за местного воспалительного процесса, так и как проявление некоторых соматических заболеваний (
заболевания внутренних органов). В этом случае лечением пациента занимается врач-стоматолог совместно с врачами общего профиля. При этом врачи общего профиля занимаются лечением заболевания, которое вызвало боль в десне, и ориентируются на механизм возникновения заболевания, а стоматолог занимается симптоматическим лечением.
Боли в десне беспокоят около 30 – 80% детей и более 95% взрослого населения. Чаще всего этот симптом связан с некачественной гигиеной полости рта и тем, что многие не посещают стоматологов с целью профилактического осмотра, а только при появлении боли или даже осложнений. Заболевания, для которых характерна боль в десне, приносят также большой дискомфорт с эстетической и психологической точки зрения, так как зачастую они сопровождаются деформацией десен и неприятным
запахом изо рта.
Анатомия зуба и десны
![]()
Зубы и десны – это образования, которые находятся в ротовой полости. Зубы локализованы в альвеолярных отростках верхней и нижней челюсти, которые покрыты деснами. На этих отростках находятся небольшие углубления, в которых располагаются зубы (
зубные альвеолы). Соединение корней зубов с зубными альвеолами происходит с помощью особого механизма, который называется «вколачивание».
Строение и функции зубов
Зубы расположены в челюстях таким образом, что они образуют два зубных ряда – верхний и нижний. В каждом зубном ряду расположено по 16 зубов. Зубы могут быть постоянными и молочными. Зачатки зубов, как молочных, так и постоянных, формируются еще во время
внутриутробного развития. Молочные зубы начинают появляться у ребенка на 5 – 7 месяце жизни. Всего у детей прорезывается 20 молочных зубов. С возраста 5 – 7 лет молочные зубы начинают выпадать и постепенно заменяются постоянными. Последними прорезываются третьи большие коренные зубы, которые также называются «зубами мудрости» (
обычно в возрасте до 25 лет). Формула постоянных зубов выглядит таким образом, что в каждой половине каждой челюсти имеется следующий набор зубов – 2 резца, 1 клык, 2 премоляра (
малые коренные зубы) и 3 моляра (
большие коренные зубы). Таким образом, у взрослого человека имеется 32 зуба.
В зависимости от морфологии (формы) и функций, которые выполняют зубы, они делятся на следующие группы: - Резцы, с помощью которых человек захватывает и откусывает еду.
- Клыки, которые предназначены для дробления пищи.
- Премоляры, необходимые для растирания и измельчения пищи.
- Моляры, функция которых идентична с функцией премоляров.
Несмотря на разделение зубов на группы, все зубы имеют общую схему строения, иннервацию и кровоснабжение.
В общем плане строения зуба различают следующие элементы: - Коронка – это часть зуба, которая расположена над десной. Коронка является самой массивной частью зуба. Она имеет несколько поверхностей (язычная, лицевая, контактная, жевательная) и полость коронки. В полости коронки различают коронковый отдел и корневой отдел с корневым каналом. Корневой канал открывается на верхушке зуба отверстием верхушки, через которое в зуб входят нервы и сосуды.
- Шейка расположена между коронкой и корнем зуба. Она представляет собой суженную часть зуба и является полностью охваченной десной.
- Корень является элементом, который расположен в зубной альвеоле. Количество корней у разных зубов варьирует и может достигать от одного до двух – трех корней.
Полость зуба выполнена рыхлой соединительной тканью – пульпой, которая содержит большое количество сосудов (
кровеносных и лимфатических) и нервных окончаний. В пульпе содержатся также клеточные элементы (
фибробласты, макрофаги), которые выполняют защитную роль при воспалительных и инфекционных процессах.
Твердое вещество зуба представлено тремя элементами: - Дентин представляет собой основную массу зуба, которая окружает полость зуба. Строение дентина схоже со строением кости, однако дентин является более твердым.
- Цемент является покрытием дентина в области шейки и корня зуба. В состав цемента входят коллагеновые волокна и основное вещества, пропитанное солями кальция.
- Эмаль является покрытием дентина в области коронки. Эмаль принято считать самой твердой тканью человеческого организма. Прочность эмали обеспечивается содержанием большого количества минеральных солей.
Плотное сращение тканей зуба с поверхностью зубной альвеолы (
лунки в челюсти, в которых находятся зубы) обеспечивается за счет периодонта. Периодонт расположен между альвеолой и цементом корня зуба. Структуры, которые окружают зуб (
альвеола с периодонтом и десны) называются пародонтом. Пародонт осуществляет защитную, трофическую (
питание), амортизирующую (
при жевании и травмах) и рефлекторную (
участвует в регулировании силы сокращения жевательной мускулатуры) функции.
Строение и функции десен
Десной называют часть слизистой оболочки ротовой полости, которая покрывает зубы от альвеолярного отростка челюстной кости до коронки зубов. Функцией десен является установление особого соединения с зубами. Это соединение должно обеспечить предотвращение попадания в корень зуба остатков пищи, инородных тел, зубного налета, патогенных
бактерий и других возможных возбудителей заболеваний, которые могут привести к механическому повреждению или инфицированию.
Здоровая десна имеет бледно-розовый цвет и плотно окружает шейку зуба. Для ткани десен характерное богатое кровоснабжение. Артериальной кровью данную область снабжают ветви наружной сонной артерии. Иннервация десны обеспечивается ветвями тройничного нерва – верхнечелюстной и нижнечелюстной нерв. Эти нервы, когда подходят к зубам, формируют зубные сплетения, от которых отходят зубные и десневые ветви. Они регулируют тонус сосудов и трофику тканей. Десны содержат большое количество нервных окончаний, которые участвуют в передаче болевой и температурной чувствительности.
С клинической точки зрения десна имеет следующие отделы: - Прикрепленная часть (альвеолярная десна), которая непрерывно (всплошную) связана с краевой десной и прочно связана с надкостницей (ткань, которая покрывает кость) альвеолярных отростков челюстей.
- Свободная часть – часть десны, которая окружает зубы как «колье». Толщина этой части десны составляет около 1 мм. В свободной части десны образуется межзубный сосочек – часть десны, которая находится между соседними зубами и имеет форму треугольника.
- Маргинальная часть десны (краевая десна), которая прилежит к шейке зуба. Маргинальная десна участвует в защите периодонта от механических повреждений.
Десна сформирована многослойным плоским эпителием и собственной слизистой пластинкой. Эпителий десны выполняет защитную функцию, которая позволяет предотвратить попадание патогенных микроорганизмов и различных токсинов в ткани десны. Эта функция во многом осуществляется за счет гликозаминогликанов (
углеводы, которые являются составной частью межклеточного вещества соединительной ткани).
Почему появляются боли в десне?
![]()
Боль в десне появляется как компонент воспалительного процесса в данной области и обычно сопровождается гиперемией (
покраснением тканей),
кровоточивостью десен и припухлостью. Выраженность этих симптомов зависит от интенсивности воспалительного процесса. Также часто боль возникает как результат механического травмирования десен и действия других травмирующих факторов.
Структуры десны или зуба, воспаление которых вызывает боль в десне
Боль в десне может появиться из-за большого количества причин. Необходимо отметить, что каждый элемент структуры зубов или десен может быть подвержен повреждению. Повреждение может быть воспалительного, механического, физического, химического характера.
Следующие структуры могут быть воспалены и вызвать боль в десне: - краевая десна;
- прикрепленная часть десны;
- пародонт;
- зубная альвеола;
- межзубный сосочек.
Причины, способствующие развитию боли в деснах
Боль в десне может быть спровоцирована неправильным гигиеническим поведением человека, врожденными аномалиями зубов или заболеваниями внутренних органов. Часто боль в десне вызывает не одна причина, а одновременное сочетание нескольких факторов. Знание факторов, которые приводят к боли в десне, является ключевым моментом для составления тактики профилактических действий.
Причины, провоцирующие боль в десне, делятся на две группы: - местные причины;
- общие причины.
Местные причины боли в десне Местные факторы действуют исключительно в зоне поражения (
в полости рта). Как правило, при действии местных факторов воспалительный процесс распространен на определенном небольшом участке, то есть является строго ограниченным. Однако если запустить воспалительный процесс, могут появиться осложнения и генерализация патологии.
К местным причинам боли в деснах относятся: - Некачественная гигиена полости рта, которая является одной из главных причин патологий зубов и десен. Пренебрежение правилами гигиены способствует образованию зубного налета (зубная бляшка). Обычно это бывает при неправильной, непродолжительной и несвоевременной чистке зубов. Налет представляет собой среду, благоприятную для развития микроорганизмов, которые в процессе своей жизнедеятельности выделяют эндотоксины и энзимы (ферменты).
- Наличие зубного камня, который может быть наддесневым и поддесневым. Зубной камень представляет собой минерализованную зубную бляшку. Чаще всего он появляется при недостаточной гигиене полости рта. Образование зубного камня влечет за собой увеличение количества микроорганизмов и, соответственно, увеличение риска запуска воспалительного процесса.
- Гипофункция (функциональная недостаточность) пародонта в связи с приемом в пищу преимущественно мягкой, тщательной измельченной и обработанной пищи. Функциональная недостаточность ведет к повышению восприимчивости тканей пародонта к внешним воздействиям, отложению зубного камня, ослаблению местного кровотока. Это, в свою очередь, ведет к нарушению метаболизма и развитию атрофических процессов.
- Наличие биопленки (микробная пленка). Биопленка включает в себя такие микроорганизмы как спирохеты, актиномицеты, фузобактерии. Микробная пленка участвует в формировании зубного налета, который, в свою очередь, играет большую роль в механизме возникновения боли в десне.
- Механическое травмирование десны включает в себя некачественное протезирование (недостатки в изготовлении или установке протезов), некачественное пломбирование, повреждение медицинскими инструментами при манипуляциях. Также механическое травмирование происходит при извлечении зуба, при удалении околокорневой кисты, однако при соблюдении правил гигиены и обработки полости рта, прописанных врачом, это состояние проходит в течение нескольких дней.
- Аллергическая реакция на сплавы, используемые в протезировании, пломбировочные и другие стоматологические материалы, на лекарства, используемые в местной анестезии. Это состояние встречается достаточно редко и его довольно легко вылечить, исключив действие аллергена на десну. Перед началом стоматологических манипуляций врач в обязательном порядке должен осведомиться о наличии аллергии у пациента на определенные вещества.
- Аномалии развития и положения зубов. Примером таких состояний может быть скученность зубов, которая не является прямой причиной возникновения боли в десне, однако такое состояние является благоприятным фактором для формирования и накопления зубного налета и зубного камня.
К общим причинам появления боли в десне относятся заболевания внутренних органов и систем организма, на фоне которых развивается воспалительный процесс в области десны. Действие общих факторов обычно ведет к генерализованному воспалению, то есть патологический процесс затрагивает все десны. Патологическое действие общих причин проявляется не только болью в десне, но и нарушением работы других тканей, органов и систем и ухудшением общего состояния.
К общим причинам, которые приводят к боли в деснах, относятся: - Заболевания крови (острый лейкоз, анемия, доброкачественная нейтропения). При таких состояниях часто отмечается гиперплазия (увеличение количества структурных элементов ткани за счет усиленного размножение) десен.
- Желудочно-кишечные заболевания (язвенная болезнь, гастрит, гепатохолецистит). Обычно при этих заболеваниях возникает воспаление пародонта вследствие нарушений в кальциевом обмене.
- Эндокринные заболевания. Ангиопатия (поражение кровеносных сосудов) пародонта с преимущественным поражением сосудистой стенки встречается у абсолютного большинства пациентов с сахарным диабетом. Также генерализованные пародонтиты встречаются при эндемическом зобе (увеличение щитовидной железы как результат недостаточности йода), болезни Иценко-Кушинга (заболевание, связанное с повышенной продукцией гормонов коры надпочечников).
- Интоксикации, при которых возникает боль в десне, чаще всего являются профессиональными заболеваниями и появляются у людей, которые работают с опасными веществами. К веществам, которые могут привести к такому состоянию, являются ртуть, свинец. При интоксикации ртутью десны приобретают черную окраску, становятся болезненными и припухшими. В случае формирования эрозий и язвочек появляются болезненные ощущения. Также появляются участки некроза десны. При интоксикации свинцом по краю десны появляется темно-серая с лиловым оттенком кайма – так называемая «свинцовая десна».
- Временные гормональные изменения (беременность, юношеский возраст). В ответ на гормональные изменения усиливается местная реакция тканей пародонта на действие зубной бляшки.
- Прием некоторых лекарств. К таким веществам относится гидантоин, на основе которого синтезируются противоэпилептические препараты (дифенин, фенитоин). Практика показывает, что заболевания десен возникают примерно у 40% больных эпилепсией, которые принимают данные препараты. Также к появлению заболеваний десен может привести прием некоторых контрацептивов (противозачаточные препараты), циклоспоринов (иммунодепрессанты) при их неправильной дозировке.
- Лучевая болезнь. Действие ионизирующего излучения (радиации) на слизистую оболочку рта ведет к воспалению и разрыхлению десны, ее кровоточивости. Затем десна некротизируется, то есть происходит отмирание пораженных клеток.
- Инфекционные заболевания. Как воспаление десны может стать причиной гематогенного (с помощью кровотока) распространения инфекции по всему организму, так и системные инфекции могут стать причинами заболеваний десен. Чаще всего эти заболевания имеют бактериальное происхождение, но довольно часто встречаются инфекции с вирусной и грибковой этиологией.
Данные этиологические факторы приводят к ослаблению защитных механизмов десны, что, в свою очередь, ведет к активации
микрофлоры. Именно этот механизм является основным в возникновении заболеваний десен.
Подпишитесь на Здоровьесберегающий видеоканал


Причины боли в десне
![]()
Боль в десне появляется в результате сложных патофизиологических механизмов, происходящих в этой области. Механизм установления боли отличается в зависимости от причины ее появления. Самыми частыми причинами появления боли в десне являются
гингивит,
пародонтит,
пародонтоз. Также большую роль играет механическое повреждение десны. При несвоевременном обращении к врачу данные патологические состояния могут привести к тяжелым осложнениям.
Причины боли в десне
| Патологии, которые вызывают боль в десне | Механизм воспаления | Возможные последствия |
| Гингивит | В результате действия этиологических факторов происходит снижение адаптивно-защитных механизмов десны. Это, в свою очередь, ведет к формированию зубных отложений (мягкий зубной налет, зубная бляшка). В зубных отложениях развивается микрофлора, которая вызывает функциональные и морфологические (структурные) изменения. Далее происходит развитие воспалительного процесса. Выраженность нарушений вследствие воспаления во многом зависит от индивидуальной реактивности организма. | - ограниченный остеомиелит (поражение челюстной кости) с секвестрацией (некроз и отторжение участка ткани, потерявшей жизнеспособность);
- оголение корней зубов;
- нома (распространение язвенно-некротического гингивита с разрушением мягких тканей и поражением челюстей);
- менингит (воспаление оболочек мозга);
- септицемия (инфекция, поражающая весь организм).
- пародонтит.
|
| Пародонтоз | Основной механизм установления пародонтоза – нейродистрофический процесс (нарушение метаболизма с нарушением питания тканей). При этом происходит нарушение микроциркуляции в тканях, нарушается их трофика (питание). Нарушение микроциркуляции появляется как результат гипоксии, склероза и спазма сосудов. Нарушение трофики ведет к нарушению местного метаболизма. Следствием этих процессов является задержка обновления тканей пародонта. Поражение костных структур ведет к очаговому остеопорозу (снижение плотности и прочности костной ткани). | - пародонтальный абсцесс;
- разрушение тканей зуба и десен;
- подвижность зубов;
- выпадение зубов.
|
| Пародонтит | В начальных стадиях поражаются только поверхностные отделы пародонта. В дальнейшем в патологический процесс вовлекаются все его отделы. Происходит образование пародонтального кармана и разрушение зубодесневого соединения. Поверхностные отделы пародонта разрушаются. Далее происходит резорбция костной ткани, и ткань альвеолярных отростков постепенно замещается грануляционной тканью и склерозируется (происходит разрастание соединительной ткани). Таким образом, патогенез пародонтита включает триаду характерных признаков – воспаление, альвеолит (резорбция кости), пародонтальный карман. | - выпадение зуба вследствие постепенного разрушения зубодесневого соединения;
- возникновение абсцессов (ограниченное скопление гноя) на стадии обострения;
- трофические нарушения тканей пародонта;
- возникновение флегмоны (неограниченное гнойное воспаление) челюстно-лицевой области;
- ретроградный пульпит.
|
| Механическое повреждение | Повреждающее действие механических факторов ведет к нарушению целостности тканей десны. В ответ на повреждение возникает воспалительный процесс. Механическое повреждение сосудов может привести к значительной кровоточивости. | - нагноение раны;
- кровотечение;
- абсцесс;
- остеомиелит челюсти.
|
В начале развития заболевания в ответ на механические раздражители или развитие и размножение патогенной микрофлоры запускаются защитные механизмы. В момент, когда защитные силы не могут препятствовать развитию патологического процесса, появляется заболевание.
Осложнения, которые могут быть вызваны данными патологическими состояниями, являются очень серьезными. При появлении боли в десне следует немедленно обратиться к врачу, для того чтобы предупредить осложнения, которые иногда могут ставить под угрозу жизнь человека.
Боли в десне при различных патологиях
![]()
Различные патологии могут привести к поражению десен и тканей, окружающих зубы. Эти патологии объединяет одно – они вызывают воспалительный процесс в десне, что и ведет к появлению боли. Боль в десне, в зависимости от заболевания, которое привело к ее появлению, имеет различную характеристику. Эта характеристика помогает в правильном диагностировании и лечении.
Боль в десне характеризуют с помощью следующих признаков: - клиническое течение и продолжительность (острая и хроническая боль);
- интенсивность (слабая, средней интенсивности и сильная боль);
- периодичность (временная и постоянная боль);
- условия, в которых появляется (боль при чистке зубов, при приеме пищи);
- характер (пульсирующая, жгучая боль).
Важную роль отводят дифференциальной диагностике, для того чтобы понять поражение какой именно структуры вызывает боль в десне, и не является ли жалоба на боль в десне «ложной» (
то есть на самом деле болит зуб, но из-за иррадиации (
распространения)
боли возникает ощущение боли в десне).
Дифференциальную диагностику боли важно провести при следующих патологических состояниях: - боль в десне при гингивите;
- боль в десне при пародонтозе;
- боль в десне при пародонтите;
- боль в десне при механическом повреждении.
Боль в десне при гингивите
Гингивит – это воспаление десны без повреждения зубодесневого соединения. Гингивит может быть локализованным (
воспаление десны в области одного или нескольких зубов) и генерализованным (
воспаление всех десен). Гингивит – это заболевание, которое поражает преимущественно молодых людей (
до 30 лет). При легких формах гингивита происходит поражение только межзубных сосочков и свободной десны, при тяжелых формах в воспалительный процесс вовлекается вся десна.
Различают следующие формы гингивита: - катаральный;
- язвенный;
- гипертрофический;
- десквамативный.
Катаральный гингивит Острый катаральный гингивит часто встречается у детей с острыми респираторными заболеваниями (
ОРЗ).
При катаральном гингивите больные жалуются на боль, дискомфорт, чувство жжения и распирания в десне, которые появляются сами по себе и интенсифицируются (
усиливаются) при приеме пищи (
особенно горячей, соленой, кислой). Боли сопутствуют припухлость десен, кровоточивость во время еды и чистки зубов, неприятный запах изо рта. Катаральный гингивит является обратимым процессом и при своевременном и адекватном лечении проходит.
Гипертрофический гингивит Для гипертрофического гингивита характерно хроническое течение с периодами ремиссии (
ослабление или исчезновение симптомов) и обострения. Клиническая картина является более выраженной при обострении. В периоде ремиссии клинические симптомы слабо выражены или могут отсутствовать. Эта форма гингивита локализуется преимущественно в области передних зубов.
Гипертрофический гингивит протекает в двух формах: - Отечный гингивит, для которого характерна болезненность при чистке зубов, при приеме пищи. Кроме боли отечная форма гингивита проявляется припухлостью межзубных сосочков, кровоточивостью десен. Также характерно образование зубодесневых карманов, которые, в отличие от пародонтита, являются ложными.
- Фиброзный гингивит, для которого не характерны боли, кровоточивость и отечность, чаще пациенты жалуются на нарушение эстетики из-за деформации десен.
Язвенно-некротический гингивит Боль в десне и жжение при язвенно-некротическом гингивите легкой формы, как правило, беспокоит во время еды. При язвенно-некротическом гингивите средней тяжести и тяжелом гингивите больных беспокоит сильная боль, возможно повышение
температуры,
слабость,
отсутствие аппетита, наличие изъязвлений на деснах, повышенное слюноотделение. Для этой формы гингивита характерно наличие симптомов общей интоксикации.
Десквамативный гингивит Эта форма гингивита характеризуется интенсивной гиперемией, наличием эрозивных участков на деснах, которые не кровоточат, но являются очень болезненными и чувствительными к химическим и термическим раздражителям. Чаще всего эта форма заболевания появляется на фоне гипертрофического гингивита.
Клиническое течение десквамативного гингивита является цикличным и проходит в три этапа. Первым этапом является острое появление воспаления десны с болезненностью, гиперемией и эрозией. Затем следует постепенное ослабление симптомов и период ремиссии. Такие циклы проявляются каждые 1 – 2 года.
Боль в десне при пародонтозе
Пародонтоз – это заболевание пародонта, которое характеризуется его дистрофическим поражением. Данное заболевание охватывает все структуры пародонта.
Пародонтоз в стоматологической практике встречается гораздо реже других заболеваний. Это заболевание поражает примерно 3 – 5% населения.
Основной жалобой пациентов является боль в десне, сопровождающаяся зудом и повышенной чувствительностью в области шейки зуба. В начальных стадиях заболевания пациенты обычно жалоб не представляют. Первые симптомы, которые вынуждают больного обратиться к врачу, появляются, когда происходит обнажение шейки зуба вследствие патологического процесса.
Степень тяжести заболевания определяется по степени обнажения шейки зуба и уровню снижения высоты межзубной перегородки. При тяжелой форме заболевания происходит обнажение зуба до корней, появляется патологическая подвижность зубов. Пародонтальные карманы при пародонтозе не образуются. При средней и тяжелой степени тяжести возможна патологическая подвижность зубов.
Боль в десне при пародонтите
Пародонтит – это заболевание тканей пародонта воспалительного характера, которое ведет к разрушению пародонта и альвеолярного отростка челюсти. Также при пародонтите происходит разрушение связочного аппарата периодонта.
При пародонтите больные жалуются на боль, которая, как правило, является постоянной и может быть пульсирующего или дергающего характера.
В зависимости от области поражения пародонтит бывает двух видов – локализованный пародонтит и генерализованный пародонтит. При локализованной форме воспалительный процесс затрагивает область одного или нескольких зубов. Это заболевание часто встречается в стоматологической практике. Генерализованная форма заболевания является более тяжелой. При этой форме больные жалуются на боль в области шейки зуба. Боли обычно появляются как ответ на химические и термические раздражители.
При объективном осмотре больного с пародонтитом выявляют следующие признаки заболевания: - пародонтальные карманы – главный характерный признак пародонтита;
- поддесневой зубной камень и налет;
- кровоточивость десен;
- подвижность зубов;
- выделения гноя при надавливании на пораженную область;
- неприятный запах изо рта;
- положительная проба Шиллера-Писарева (интенсивное окрашивание десны раствором Шиллера-Писарева).
Выраженность субъективных и объективных клинических симптомов заболевания может быть различной и зависит от степени тяжести пародонтита.
Степень тяжести заболевания определяется тремя факторами: - глубина пародонтальных карманов;
- степень резорбции кости (разрушение костной ткани);
- подвижность зубов, которая бывает первой, второй и третьей степени (третья степень является самой тяжелой).
Степени тяжести пародонтита
| Признаки заболевания | Легкая степень | Средняя степень | Тяжелая степень |
| Глубина пародонтальных карманов | 3,5 мм | 5,5 мм | 5 – 6 мм |
| Подвижность зубов | Нет | 1 – 2 степени | 2 – 3 степени |
| Степень резорбции кости | Начальная стадия резорбции. | Резорбция костной ткани межзубных перегородок на 1/3 или 1/2 их высоты. | Резорбция костной ткани межзубных перегородок более 1/2 их высоты. |
Боль в десне при механическом повреждении
Механическое повреждение десны может быть острым и хроническим. При остром механическом повреждении (
при стоматологических манипуляциях и травмах) появляется нарушение целостности тканей, что вызывает болевые ощущения. На месте ранения может появиться изъязвление или эрозия (
поверхностный дефект эпителия). Как правило, если такие раны не инфицируются вторично и не являются глубокими, они быстро заживают и боль исчезает. При хроническом механическом повреждении боль появляется постепенно. Выраженность симптомов зависит от длительности и интенсивности механического раздражения. Изначально на месте повреждения появляется чувство дискомфорта, затем болезненность, припухлость, покраснение.
Механическое повреждение, вызванное травмирующим действием зубных протезов, обычно вызывает одну из форм пародонтита – протетический пародонтит (
воспаление пародонта вследствие травмирующего действия протезов). Для протетического пародонтита не характерна генерализация процесса. Он обычно развивается в области травмирования десны. Также для этой формы заболевания характерно большое разнообразие клинических проявлений на маленьком участке поражения.
Лечение патологий, вызывающих боль в десне
![]()
Лечением патологий, вызывающих боль в десне, обычно занимаются в стоматологических клиниках. С одной стороны, лечение должно быть направлено местно и может быть медикаментозным, хирургическим и физиотерапевтическим. С другой стороны, при тяжелых формах заболеваний десен лечение должно быть направлено и на укрепление организма в целом. Если боль в десне вызвана внутренней болезнью, тогда, для того чтобы избавиться от этого симптома, необходимо лечить причинную болезнь. Очень важно для лечения боли в десне научить пациента правильному уходу за полостью рта, так как зачастую этот фактор приводит к болям в десне и частым рецидивам (
повторным проявлениям) этого симптома даже после лечения. Залогом успешного лечения и предотвращения повторных появлений боли в десне является устранение причины ее появления.
К какому врачу обращаться для лечения патологий, вызывающих боль в десне?
Боль в десне должна насторожить человека, чтобы он обратился за медицинской помощью. Чем быстрее он это сделает, тем больше вероятность излечения и меньше вероятность осложнений.
Лечением патологий, вызывающих боль в десне, могут заниматься следующие специалисты: - стоматолог;
- пародонтолог;
- ортопед;
- ортодонт;
- стоматологический гигиенист;
- врач общего профиля.
Конечно, в первую очередь следует обратиться к стоматологу, который занимается заболеваниями полости рта. Исключительно проблемами пародонта, которые наиболее часто приводят к боли в десне, занимается пародонтолог. При наличии патологий, которые могут быть вызваны механическим повреждением десны протезами следует обратиться к ортопеду. Также ортопед занимается проблемой травматической окклюзии (
неправильное смыкание зубов). Ортодонт занимается аномалиями, которые приводят к дефекту зубов и челюстей. Стоматологический гигиенист занимается обучением пациента правильной чистке зубов, проводит санацию и профессиональную гигиену полости рта, участвует в профилактических стоматологических осмотрах. К врачу общего профиля необходимо обратиться при соматических заболеваниях, которые вызывают боль в десне.
Тактика лечения причин боли в десне
Лечение патологий, приводящих к боли в десне основано, в общем, на одних и тех же принципах. В лечении используется медикаментозный метод, физиотерапия, хирургическое вмешательство. В лечении каждой отдельной патологии существуют свои особенности.
Тактика лечения причин боли в десне имеет свои особенности при лечении следующих патологий: - гингивит;
- пародонтоз;
- пародонтит;
- механическое повреждение.
Лечение гингивита В лечении гингивита главное место занимает местное лечение, которое заключается в устранении причин появления боли в десне и воспалительного процесса. Существует большое количество методик и тактик лечения гингивита, однако каждый раз они подбираются индивидуально для каждого больного.
К консервативным методам лечения гингивита относятся: - Удаление зубных отложений проводится с помощью специальных инструментов и аппаратов (крючки, экскаваторы, ультразвуковая аппаратура). Это самый первый этап лечения гингивита, без проведения которого терапия имеет низкую и кратковременную эффективность. Без проведения данной манипуляции очень высока вероятность рецидивов (повторных появлений). После удаления зубных отложений десна обрабатывается антисептическими растворами.
- Назначение противовоспалительных средств. Противовоспалительные средства снимают воспаление, устраняют болевые ощущения. Наиболее часто назначаются следующие противовоспалительные препараты – ибупрофен, нимесулид, парацетамол в виде таблеток.
- Назначение противомикробных препаратов (фурацилин, хлоргексидин) в виде аппликаций, гелей. В практике используются препараты широкого спектра действия. Целесообразно назначать противомикробную терапию согласно результатом антибиотикограммы (чувствительности к антибиотикам).
- Кератопластические средства, которые являются стимуляторами регенерации эпителия. Такие средства назначаются в виде гелей (солкосерил, актовегин), масел (облепиховое масло, масло шиповника, растворы витаминов А и Е).
- Физические методы. К физическим методам лечения данной патологии относятся гидромассаж, электрофорез препаратов кальция, дарсонвализация (действие на организм импульсных токов высокой частоты), диатермокоагуляция (рассечение или удаление тканей с помощью повышения температуры тканей из-за действия тока высокой частоты).
- Гормональная терапия (кортикостероиды) в виде инъекций в десны, мазей и повязок с кортикостероидами назначаются при отечной форме гингивита. Целью гормонотерапии является снятие отека, покраснения и болезненности.
- Склерозирующая терапия. Такой метод лечения назначается при неэффективности противовоспалительных и противомикробных средств и способствует остановке прогрессирования гипертрофического процесса. Склерозирование проводится с помощью инъекций в межзубные сосочки гипертонических растворов (хлорида кальция, глюконата кальция, этилового спирта, глюкозы) под местной анестезией.
Хирургическое лечение проводится только после предварительной санации полости рта, устранения травмирующих факторов и удаления зубного налета и камня. При гингивите хирургическое лечение применяется намного реже, чем при других заболеваниях.
К хирургическим методам лечения гингивита относятся следующие: - Иссечение десны на пораженном участке. При наличии язвенно-некротического процесса некротизированные участки удаляются после обезболивания пораженной области.
- Удаление межзубных сосочков при гипертрофическом гингивите следующими методами – классический метод, криодеструкция (удаление ткани с помощью жидкого азота), диатермокоагуляция.
Тактика лечения пародонтоза Данное заболевание поддается лечению сложнее, чем пародонтит и гингивит. Тактика лечения пародонтоза основывается на улучшении кровоснабжения и стимуляции регенерации пораженных тканей. Лечение проводится одновременно с устранением действия этиологического фактора.
Основными методами лечения пародонтоза являются: - Гидротерапия. При гидротерапии лечебным фактором является вода, которая способствует улучшению микроциркуляции. Гидротерапия назначается как местно, так и в качестве общего метода. Пациентам назначают общие ванны, плавание, контрастный душ. В этом случае говорят о температурном воздействии. Причем используется как холодная вода, так и теплая. В качестве местного лечения назначаются ванночки, гидромассаж.
- Фототерапия. К фототерапии относится лазерное излучение, местная магнитотерапия, которые способствуют улучшению микроциркуляции.
- Массаж. Техника массажа может включать кроме гидромассажа еще вакуум-массаж, аутомассаж (пальцевой массаж), вибромассаж. Массаж проводится в целях улучшения местной циркуляции крови и одновременно уменьшается кровоточивость десен. Аутомассаж может быть проведен пациентом дома после чистки зубов. Положительный эффект от массажа наблюдается после 15 – 20 процедур.
- Электрофорез препаратов кальция, витаминов группы В, фтора, цинка, танина, аминокапроновой кислоты, трентала.
Своевременное лечение позволяет остановить процесс нарушения трофики тканей и микроциркуляции.
Тактика лечения пародонтита Лечение пародонтита проводится поэтапно. Изначально оно является этиотропным (
направленным на причину заболевания). После устранения причины врач назначает противовоспалительную терапию, и лишь после нее могут быть назначены физиотерапевтические методы лечения. Основными в лечении пародонтита являются хирургические методы, так как обычно только с их помощью можно полностью излечить заболевание.
В случае если пародонтит вызван соматическим заболеванием, стоматолог занимается симптоматическим лечением. А лечением основного заболевания занимается врач соответствующего профиля. Это является очень важным условием, так как без лечения основного заболевания симптоматическое лечение пародонтита может помочь ненадолго или вообще не иметь эффекта.
При лечении пародонтита используются следующие методы: - Антибактериальная терапия. Из антибактериальных препаратов наиболее часто назначаются препараты с широким спектром действия, которые активны в отношении максимально большого количества микроорганизмов, которые участвуют в возникновении пародонтита.
- Противовоспалительная терапия. Из противовоспалительных препаратов предпочтение отдают ибупрофену, индометацину, ацетилсалициловой кислоте (аспирин). Противовоспалительные препараты используются как в местном, так и в общем лечении.
- Кюретаж (выскабливание). Кюретаж пародонтальных карманов является обязательной процедурой при лечении пародонтита. Кюретаж проводится в случае, если глубина пародонтальных карманов не превышает 5 мм. При проведении данной процедуры, не проводится хирургическое иссечение десны. Выскабливание проводится после инфильтрационной анестезии (обезболивание слизистой оболочки, зубов и надкостницы). Врач очищает полость кармана, удаляет поддесневой зубной камень и цемент с пораженных участков, а затем обрабатывает дно пародонтального кармана. В конце процедуры десну прижимают к зубу и накладывают защитную повязку, которую рекомендуется менять минимум раз в два дня.
- Пластика десны. Данная операция проводится при значительном обнажении шейки зуба и заключается в закрытии дефекта лоскутом, перемещенным латерально (от соседнего зуба).
- Гингивотомия – это рассечение десны. Рассечение проводится с целью дальнейшего открытого кюретажа. После анестезии проводят разрез в десне в проекции пародонтального кармана, таким образом, получая к нему свободный доступ. Далее проводят открытый кюретаж. После процедуры на разрез накладывают швы. Не рекомендуется одновременная обработка более трех пародонтальных карманов.
- Лоскутные операции преследуют следующую цель – возобновление роста кости после ликвидации пародонтальных карманов. Лоскутные операции проводятся с помощью двух типов лоскутов – полный (который состоит из эпителия, соединительной ткани и надкостницы) и расщепленный (состоящий из эпителия и соединительной ткани).
- Радикальная гингивоостеопластика проводится при генерализованном пародонтите с глубиной карманов больше 6 мм. Данная операция имеет высокую эффективность даже при тяжелых формах заболевания. Она проводится под анестезией. Проводят рассечение десневых сосочков, отслаивают лоскут. После этого удаляют зубные отложения, расположенные под десной. Остеопластика выполняется с помощью лиофилизированной (высушенной) костной муки. Далее накладывают швы на разрезы, фиксируют лоскут с помощью специальной повязки. После операции обычно назначают противовоспалительные препараты.
Также при пародонтите может быть назначено ортопедическое лечение, которое состоит в устранении скученности зубов и аномалий прикуса, а также протезировании и шинировании, которые используются для устранения подвижности зубов.
Тактика лечения механических повреждений десны Первым и главным звеном в лечении механических повреждений десны является устранение действия травмирующего фактора. Дальнейшей целью лечения является устранение воспаления, нарушения целостности тканей, стимуляция регенерации поврежденных тканей и предупреждение осложнений.
Для лечения механического повреждения десны прибегают к следующим терапевтическим методам: - Устранение действия повреждающего фактора (коррекция протезов) является ключевым моментом в лечении данного патологического состояния.
- Обработка ран, которая состоит в удалении некротизированных участков, обработке антисептическими препаратами поврежденной области.
- Назначение противовоспалительных средств для снятия припухлости, гиперемии, боли и восстановления функции десны.
- Антибактериальная терапия назначается для предупреждения нагноительного процесса в десне.
- Кератопластические средства назначаются для ускорения эпителизации (регенерация поврежденной десны). Данные препараты выпускаются в виде масел, мазей. С их использованием делают аппликации, которые применяют 3 раза в день.
- Обезболивающие средства назначают обычно при остром механическом повреждении и высокой интенсивности болевого синдрома.
Очень важным является соблюдение общих правил гигиены полости рта после лечения, для того чтобы предупредить повторное появления боли в десне.
Сроки излечения и прогноз заболеваний, сопровождающихся болью в десне
При своевременном обращении, диагностировании и лечении патологий, вызывающих боль в десне, прогноз является благоприятным. Однако часто пациенты откладывают до последнего момента посещение врача, что ведет к тяжелым осложнениям.
Сроки излечения причин боли в десне зависят от следующих факторов: - заболевание, которое вызвало боль в десне;
- форма заболевания (острая, хроническая);
- степень тяжести заболевания;
- возраст пациента;
- агрессивность и чувствительность микроорганизмов к антибиотикам;
- локализация поражения;
- объем пораженного участка (локализованные или генерализованные поражения);
- время обращения к врачу;
- общее состояние организма и его реактивности в частности.
Вследствие того что на срок излечения влияет большое количество факторов, очень трудно его определить. Та же ситуация происходит и с прогнозом, который может быть благоприятным или неблагоприятным в зависимости от ситуации. Сроки излечения и прогноз каждый раз устанавливаются индивидуально для каждого случая.
Наиболее благоприятным является прогноз при гингивите. Это связано с тем, что при этом заболевании не происходит повреждения зубодесневого соединения. После устранения причинного фактора и лечения обычно наблюдается полное выздоровление. При пародонтите и пародонтозе лечение считается успешным, если удается осуществить стабилизацию патологического процесса и предотвратить прогрессирование заболевания. Излечение механического повреждения десен во многом зависит от глубины и интенсивности поражения.
Обычно курсы лечения назначаются на 7 – 10 дней. За этот период при заболеваниях с легкой и средней степенью тяжести исчезает боль, симптомы воспаления и улучшается состояние пациента. Заболевания с осложнениями требуют более длительного срока лечения. Прогноз в таких случаях является менее благоприятным.
Профилактика болей в десне
Очень важным в случае боли в десне является ее профилактика, так как обычно это состояние, которое можно предотвратить, следуя простым профилактическим мерам.
Для профилактики боли в десне необходимо придерживаться следующих правил: - периодическое посещение стоматолога в целях своевременного диагностирования и предупреждения осложнений заболеваний;
- регулярная чистка зубов (2 раза в день);
- полоскание полости рта специальными лечебно-профилактическими и гигиеническими растворами;
- рациональное питание, включающее высокое содержание витаминов, минералов в соответствии с возрастными нормами.
![]()
Почему болит десна при прорезывании зубов мудрости?
![]()
Третьи моляры (
зубы мудрости) прорезываются в возрасте 12 – 26 лет на нижней челюсти и в возрасте 17 – 22 лет на верхней челюсти. Данный процесс может проходить бессимптомно, однако зачастую прорезывание зубов мудрости сопровождается болью в десне и ухудшением общего состояния.
В процессе роста зубы мудрости постепенно способствуют «растягиванию» десны, через которую они должны прорезаться. При прорезывании десна в этом месте разрывается. Это, в свою очередь, способствует высвобождению медиаторов (
вещества, которые регулируют воспаление) и развитию воспалительного процесса. Боль при прорезывании зубов обычно не держится долгое время, так как она вызвана физиологическим процессом, который является временным.
Боль в десне при прорезывании зубов мудрости возникает по следующим причинам: - Недостаточность места для прорезывания зуба – это основная причина болезненности при данном процессе. Дело в том, что челюсть к моменту его прорезывания уже сформирована, в отличие от момента прорезывания остальных зубов. В связи с этим данному зубу приходится преодолевать серьезное препятствие, что приводит к механическому повреждению десны и развитию воспалительного процесса.
- Перикоронит – это воспаление капюшона (отдел слизистой оболочки десны, которая прикрывает часть еще непрорезавшегося зуба). Данное состояние встречается, когда прорезывание зуба является очень длительным процессом, который становится хроническим механическим раздражителем для десны, которая вследствие этого воспаляется. Также капюшон создает благоприятные условия для скопления пищи, что провоцирует рост и размножение патогенной микрофлоры, воспаление десны.
- Неправильный рост зуба. Часто встречается такая ситуация, когда зубы мудрости растут в неправильном направлении (в сторону щеки, языка, соседних моляров). Такая ситуация сопровождается болевыми ощущениями. А третьи моляры, которые растут в сторону рядом расположенных зубов («горизонтальный зуб мудрости»), постепенно разрушают их и происходит деформация всего зубного ряда. Такое состояние в результате может привести к патологической подвижности зубов и создать благоприятные условия для развития инфекции. Также неправильно растущий зуб может способствовать сдавливанию нерва, что может сопровождаться онемением челюсти. Чаще это встречается в случае нижних третьих моляров, которые могут задевать нижнечелюстной нерв. Зубы, которые растут в сторону щеки или языка, могут травмировать слизистую оболочку полости рта и язык.
Обычно при боли в десне такого происхождения достаточно принять противовоспалительные препараты (
нимесулид, ибупрофен), которые обладают и обезболивающим эффектом. Также рекомендуется назначение растворов для полоскания полости рта. При развитии гнойного процесса назначаются антибиотики широкого спектра действия. Врач также может провести иссечение десны над зубом и провести удаление капюшона.
Некоторые врачи советуют удалять все третьи моляры из-за того, что они с функциональной точки зрения не имеют большого значения. К удалению этого зуба необходимо приступать только при наличии показаний на это. Такими показаниями являются неправильное положение зуба, отрицательное влияние на соседние зубы и зубной ряд в целом, наличие воспалительного процесса.
Почему болит десна после удаления зуба?
![]()
При удалении зуба происходит механическое нарушение целостности тканей десны. Боль появляется после проведения этой процедуры, когда проходит действие местной анестезии (
обезболивание). Обычно она ноющего характера, но не интенсивная. Возможно также появление небольшого отека. Если боль держится первые два дня после удаления зуба, это является физиологическим явлением. Необходимо время, для того чтобы зажила рана, которая образовалась после удаления зуба, после чего боль исчезает.
Частыми осложнениями, которые появляются после удаления зуба и проявляются болью в десне, являются: - Неполное удаление корня зуба, в результате этого развивается воспалительный процесс с нагноением раны и начинает болеть десна.
- Инфицирование раны может быть вследствие несоблюдения личной гигиены пациентом, некачественной обработки лунки врачом, слабого иммунитета.
- Остеомиелит челюсти. Это поражение костной ткани и костного мозга верхней или нижней челюсти. Такое состояние часто характеризуется генерализацией (распространением), что ведет к поражению всей костной системы организма.
- Сухая лунка. Лункой называется полость, которая образуется после удаления зуба. В ней должен образоваться кровяной сгусток, который защищает нервные окончания и кость. Если этот сгусток не формируется или выпадает, то появляется риск инфицирования лунки и появления сильной боли в десне.
- Луночковое кровотечение. Луночковое кровотечение бывает первичным (когда кровотечение возникает сразу после удаления зуба) и вторичным (через определенное время после удаления).
При появлении признаков осложнений необходимо обратиться к врачу для проведения диагностических и терапевтических мероприятий.
В случае появления следующих признаков необходимо обратиться к врачу: - сильная боль через 2 – 3 дня после удаления зуба;
- боль при прикосновении к лунке, во время еды;
- повышение температуры тела;
- появление пульсирующей боли;
- припухлость десны;
- отек щеки;
- появление неприятного запаха изо рта.
После удаления зуба необходимо воздержаться от приема пищи в течение нескольких часов. Также необходимо принимать
обезболивающие и
жаропонижающие препараты (
аспирин, парацетамол, ибупрофен), можно наложить холодный компресс. Ни в коем случае нельзя применять теплые компрессы, самостоятельно накладывать тампоны и примочки на рану, это приведет к развитию инфекционного процесса в лунке. В первое время не рекомендуется полоскать полость рта, так как это увеличивает риск выпадения кровяного сгустка.
Почему болит десна в конце челюсти?
Десна в конце челюсти чаще всего болит по причине возникновения воспалительного процесса в тканях пародонта или в процессе прорезывания зубов мудрости. Боль в конце челюсти, особенно если она высокой интенсивности, затрудняет прием пищи, разговор.
Фактором, который приводит к появлению боли в конце челюсти, является наиболее низкий уровень гигиены полости рта в этой области. Зубы, расположенные в конце челюсти, являются менее доступными для чистки, что создает благоприятные условия для развития воспалительного процесса. Лечебные процедуры также иногда трудно проводить в этой области.
Прорезывание зубов является самой частой причиной появления данного симптома. При этом процессе боль появляется внезапно, может долгое время удерживаться, быть постоянной или появляться периодически и снова исчезать. Может сопровождаться повышением температуры тела, слабостью, повышенной утомляемостью. Все эти симптомы являются временными и исчезают после прорезывания зуба.
Также распространенными причинами боли в десне в конце челюсти являются: - Гингивит – это воспалительный процесс в десне. Это заболевание встречается почти у 100% взрослого населения. Данное патологическое состояние характеризуется кровоточивостью, припухлостью, болезненностью десен при чистке зубов и при приеме пищи. Гингивит при своевременном врачебном вмешательстве полностью излечим.
- Пародонтит – это воспаление пародонта, которое при прогрессивном течении ведет к его разрушению. При пародонтите формируются пародонтальные карманы.
- Пародонтоз – это заболевание околозубной ткани, которое сопровождается нарушением микроциркуляции и трофики (питания) пародонта.
- Периостит челюсти – это воспаление надкостницы альвеолярного отростка или всей челюстной кости. Данное заболевание сопровождается отеком, болью в десне, которая может иррадиировать (отдавать) в ухо, глаз, височную область.
- Последствие удаления зуба, которые включают кровотечение, нагноение лунки после удаления, неполное удаление зуба.
- Перикоронит – это воспаление капюшона (части десны, которая находится над зубом мудрости) при прорезывании зуба мудрости. Данное заболевание может сопровождаться сильной болью в этой области, припухлостью и покраснением десны.
В некоторых случаях боль при заболеваниях и травмах височно-нижнечелюстного сустава может отдавать в область десны. В этом случае провести дифференциальную диагностику и установить правильный диагноз позволяет рентгенологическое исследование.
Как можно лечить боль в десне в домашних условиях?
Вылечить заболевания десен дома можно медицинскими препаратами и народными средствами. Средства, применяемые в лечении боли в десне, могут быть местного и общего действия. Рекомендуется перед их использованием проконсультироваться с врачом.
К препаратам местного действия относятся: - мази (траумель С);
- растворы для полоскания (хлоргексидин, мирамистин);
- гели (метронидазол, холисал, камистад);
- аппликации, которые снимают отек, успокаивают десну на определенное время;
- лечебные зубные пасты (парадонтакс, лакалут).
Наряду с местным лечением боли в десне, рекомендуется назначение препаратов, которые действуют на весь организм, способствуя укреплению сосудов, нормализации микроциркуляции, повышению защитных сил организма. Данные препараты способствуют снижению температуры тела, снимают боль и воспаление. В качестве препаратов общего действия применяются противовоспалительные и обезболивающие средства (
парацетамол, ибупрофен, нимесулид, анальгин, кеторолак)
. Среди растворов и отваров, помогающих снять боль в десне в домашних условиях, можно выделить следующие: - Настойка коры дуба. Для приготовления данного лекарства необходимо 1,5 ч. л. коры дуба залить 200 мл кипятка, держать на водяной бане около 15 минут. Рекомендуется полоскать рот настойкой несколько раз в день. Кора дуба обладает противовоспалительным, укрепляющим и обеззараживающим эффектом.
- Настойка шалфея. 2 ст. л. шалфея заливают 0,5 л кипятка и настаивают 1 час. После этого необходимо процедить и остудить. После этого можно приступать к полосканию полости рта. Шалфей обладает противомикробным, вяжущим и противовоспалительным действием.
- Корень цикория. Необходимо 1 ст. л. мелкого корня цикория залить 1 стаканом кипятка, варить 5 минут, остудить. Рекомендуется полоскать рот 3 – 4 раза в день. Цикорий снимает боль и воспаление.
- Раствор для полоскания с содой и солью. Для приготовления раствора по одной чайной ложке соды и соли растворяют в теплой воде. Полоскать рот как можно чаще, пока не исчезнет боль. Этот раствор является хорошим антисептиком, который помогает при снятии боли. Также в этот раствор можно добавить несколько капель йода или раствора Люголя.
- Отвар репы. Две столовые ложки измельченной репы нужно залить водой, довести до кипения и держать на огне 15 минут. Затем нужно дать отвару остыть, после этого можно полоскать рот. В репе содержатся нужные витамины для зубов. Она защищает костную ткань от болезни.
- Настойка прополиса. Прополис снимает отек, успокаивает десну и обладает антибактериальным действием.
- Настой ромашки. Одну чайную ложку цветков ромашки залить водой. Дать остыть и полоскать рот не менее 3 раз в день. Ромашка уменьшает интенсивность боли, снимает воспаление десен.
- Холодный компресс. Приложить лед на внешнюю сторону щеки на 15 – 20 минут. Холод на время успокоит и облегчит сильную боль.
Данные средства и медицинские препараты снимают боль на короткое время. Нужно обратиться к врачу за консультацией, чтобы предотвратить осложнения.



 Зубы и десны – это образования, которые находятся в ротовой полости. Зубы локализованы в альвеолярных отростках верхней и нижней челюсти, которые покрыты деснами. На этих отростках находятся небольшие углубления, в которых располагаются зубы (зубные альвеолы). Соединение корней зубов с зубными альвеолами происходит с помощью особого механизма, который называется «вколачивание».
Зубы и десны – это образования, которые находятся в ротовой полости. Зубы локализованы в альвеолярных отростках верхней и нижней челюсти, которые покрыты деснами. На этих отростках находятся небольшие углубления, в которых располагаются зубы (зубные альвеолы). Соединение корней зубов с зубными альвеолами происходит с помощью особого механизма, который называется «вколачивание». Боль в десне появляется как компонент воспалительного процесса в данной области и обычно сопровождается гиперемией (покраснением тканей), кровоточивостью десен и припухлостью. Выраженность этих симптомов зависит от интенсивности воспалительного процесса. Также часто боль возникает как результат механического травмирования десен и действия других травмирующих факторов.
Боль в десне появляется как компонент воспалительного процесса в данной области и обычно сопровождается гиперемией (покраснением тканей), кровоточивостью десен и припухлостью. Выраженность этих симптомов зависит от интенсивности воспалительного процесса. Также часто боль возникает как результат механического травмирования десен и действия других травмирующих факторов. Боль в десне появляется в результате сложных патофизиологических механизмов, происходящих в этой области. Механизм установления боли отличается в зависимости от причины ее появления. Самыми частыми причинами появления боли в десне являются гингивит, пародонтит, пародонтоз. Также большую роль играет механическое повреждение десны. При несвоевременном обращении к врачу данные патологические состояния могут привести к тяжелым осложнениям.
Боль в десне появляется в результате сложных патофизиологических механизмов, происходящих в этой области. Механизм установления боли отличается в зависимости от причины ее появления. Самыми частыми причинами появления боли в десне являются гингивит, пародонтит, пародонтоз. Также большую роль играет механическое повреждение десны. При несвоевременном обращении к врачу данные патологические состояния могут привести к тяжелым осложнениям. Различные патологии могут привести к поражению десен и тканей, окружающих зубы. Эти патологии объединяет одно – они вызывают воспалительный процесс в десне, что и ведет к появлению боли. Боль в десне, в зависимости от заболевания, которое привело к ее появлению, имеет различную характеристику. Эта характеристика помогает в правильном диагностировании и лечении.
Различные патологии могут привести к поражению десен и тканей, окружающих зубы. Эти патологии объединяет одно – они вызывают воспалительный процесс в десне, что и ведет к появлению боли. Боль в десне, в зависимости от заболевания, которое привело к ее появлению, имеет различную характеристику. Эта характеристика помогает в правильном диагностировании и лечении. Лечением патологий, вызывающих боль в десне, обычно занимаются в стоматологических клиниках. С одной стороны, лечение должно быть направлено местно и может быть медикаментозным, хирургическим и физиотерапевтическим. С другой стороны, при тяжелых формах заболеваний десен лечение должно быть направлено и на укрепление организма в целом. Если боль в десне вызвана внутренней болезнью, тогда, для того чтобы избавиться от этого симптома, необходимо лечить причинную болезнь. Очень важно для лечения боли в десне научить пациента правильному уходу за полостью рта, так как зачастую этот фактор приводит к болям в десне и частым рецидивам (повторным проявлениям) этого симптома даже после лечения. Залогом успешного лечения и предотвращения повторных появлений боли в десне является устранение причины ее появления.
Лечением патологий, вызывающих боль в десне, обычно занимаются в стоматологических клиниках. С одной стороны, лечение должно быть направлено местно и может быть медикаментозным, хирургическим и физиотерапевтическим. С другой стороны, при тяжелых формах заболеваний десен лечение должно быть направлено и на укрепление организма в целом. Если боль в десне вызвана внутренней болезнью, тогда, для того чтобы избавиться от этого симптома, необходимо лечить причинную болезнь. Очень важно для лечения боли в десне научить пациента правильному уходу за полостью рта, так как зачастую этот фактор приводит к болям в десне и частым рецидивам (повторным проявлениям) этого симптома даже после лечения. Залогом успешного лечения и предотвращения повторных появлений боли в десне является устранение причины ее появления.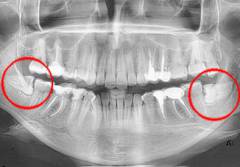 Третьи моляры (зубы мудрости) прорезываются в возрасте 12 – 26 лет на нижней челюсти и в возрасте 17 – 22 лет на верхней челюсти. Данный процесс может проходить бессимптомно, однако зачастую прорезывание зубов мудрости сопровождается болью в десне и ухудшением общего состояния.
Третьи моляры (зубы мудрости) прорезываются в возрасте 12 – 26 лет на нижней челюсти и в возрасте 17 – 22 лет на верхней челюсти. Данный процесс может проходить бессимптомно, однако зачастую прорезывание зубов мудрости сопровождается болью в десне и ухудшением общего состояния. При удалении зуба происходит механическое нарушение целостности тканей десны. Боль появляется после проведения этой процедуры, когда проходит действие местной анестезии (обезболивание). Обычно она ноющего характера, но не интенсивная. Возможно также появление небольшого отека. Если боль держится первые два дня после удаления зуба, это является физиологическим явлением. Необходимо время, для того чтобы зажила рана, которая образовалась после удаления зуба, после чего боль исчезает.
При удалении зуба происходит механическое нарушение целостности тканей десны. Боль появляется после проведения этой процедуры, когда проходит действие местной анестезии (обезболивание). Обычно она ноющего характера, но не интенсивная. Возможно также появление небольшого отека. Если боль держится первые два дня после удаления зуба, это является физиологическим явлением. Необходимо время, для того чтобы зажила рана, которая образовалась после удаления зуба, после чего боль исчезает.