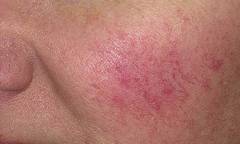
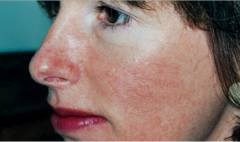
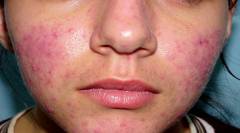
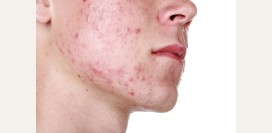
![]() Розацеа
Розацеа является заболеванием преимущественно
кожи лица, проявляющимся рецидивирующим (
периодически повторяющимся) покраснением, многочисленными папуло-пустулезными высыпаниями и телеангиэктазиями (
сосудистыми звездочками). Женщины страдают данным
заболеванием кожи в три раза чаще мужчин, однако течение заболевания у мужчин, как правило, тяжелее. Пик заболеваемости отмечается в возрасте от 40 до 60 лет.
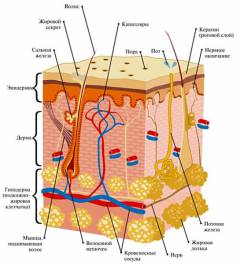
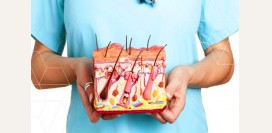
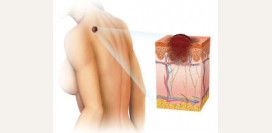
Строение кожи
![]()
Кожа считается наибольшим органом человеческого тела. Ее средняя площадь у человека нормальной конституции с ростом 170 см составляет приблизительно 1,5 м
2. В структуре кожи различают три слоя – эпидермис, дерма и гиподерма (
подкожная жировая клетчатка).
Эпидермис
Эпидермис является поверхностным слоем кожи. Он, в свою очередь, состоит из нескольких слоев. Толщина эпидермиса и количество слоев в нем варьирует в зависимости от того, какую часть тела он покрывает. Например, на стопах и ладонях кожа наиболее толстая и состоит из пяти слоев – базального, шиповатого, зернистого, прозрачного (
блестящего) и рогового. Основная часть эпидермиса состоит из четырех слоев (
все вышеперечисленные слои, за исключением прозрачного слоя). Наиболее тонкая кожа – кожа век и половых органов. Она состоит всего из трех слоев – базального, шиповатого и рогового. Кроме того, в толще эпидермиса находятся мышечные и эластические волокна, меланоциты (
пигментные клетки), клетки макрофагальной системы и др. Количество и плотность расположения меланоцитов определяет степень и особенности пигментации кожи у людей различных рас.
Отдельно следует упомянуть волосяные фолликулы, волосы, сальные и потовые железы, а также ногти. Данные образования, как и эпидермис, развиваются из одного зачатка – эктодермы (
поверхностного зародышевого листка), поэтому считаются производными эпидермиса.
Дерма
Дерма является средним слоем кожи. Он, в свою очередь, также делится на два слоя – сетчатый и сосочковый.
Сетчатый слой состоит из основного вещества и соединительнотканных перегородок, переплетающихся наподобие сети. Между ячейками данной сети залегают многочисленные кровеносные сосуды, формируя собственное поверхностное сосудистое сплетение. Также в толще дермы находится большое количество разнообразных нервных рецепторов. Каждый тип рецептора воспринимает только определенный вид раздражения, например, тепло, холод, давление и т. д. Помимо рецепторов в дерме находится множество голых нервных окончаний, раздражение которых вызывает болевые ощущения. Также болевые ощущения могут вызываться и специфическими нервными рецепторами (
тепловыми, холодовыми и др.), если оказываемое на них влияние превышает по силе оптимальный диапазон.
Сосочковый слой располагается поверх сетчатого. Граница данного слоя с базальным слоем эпителия является волнообразной. Данная особенность позволяет избежать разрыва глубоких слоев кожи при ее растяжении. В то время как эпителий растягивается, сосочковый слой дермы разглаживается.
Гиподерма (подкожная жировая клетчатка)
Гиподерма является наиболее глубоко расположенным слоем кожи. Она состоит из жировых клеток, организованных в дольки, и соединительнотканных волокон, организованных в перегородки. Через толщу гиподермы проходят кровеносные сосуды и нервы. Толщина подкожной жировой клетчатки варьирует в различных участках тела.
Функции кожи
![]()
Кожа является именно органом, а не оболочкой тела, как было принято считать ранее. К такому мнению пришло большинство физиологов в связи с огромным количеством важнейших функций, которые выполняет кожа.
Основными функциями кожи являются: - защита;
- терморегуляция;
- поддержание обмена веществ;
- дыхание;
- выделение токсинов;
- формирование иммунного ответа и др.
Защитная функция кожи
Защитная функция кожи заключается в ограждении организма от факторов, способных навредить ему при прямом контакте. Таким образом, кожа успешно защищает организм от механических повреждений, от проникновения воды и водорастворимых веществ, а также от большинства патогенных микроорганизмов.
Защита от механических повреждений заключается в гашении энергии механического импульса при контакте с эластическими волокнами кожи. Предел прочности кожи достаточно велик. К тому же кожа способна со временем утолщаться в местах наибольших нагрузок на нее. Так объясняется возникновение сухих мозолей.
От проникновения воды и водорастворимых веществ кожа защищена благодаря сальным железам, многочисленные устья которых открываются на поверхность кожи. Их секрет смешивается с секретом потовых желез, в результате чего на поверхности кожи формируется тонкий липидный слой, препятствующий проникновению воды. Вышеупомянутый липидный слой также защищает роговой (
верхний) слой эпидермиса от высыхания и слущивания, участвуя в обеспечении его прочности.
Защита от патогенных организмов осуществляется особыми веществами, называемыми антителами или иммуноглобулинами типа А. Данные антитела секретируются на поверхность кожи вместе с секретом сальных и потовых желез. Несмотря на малые размеры, в данных крупных молекулах содержится информация обо всех возбудителях
инфекций, с которыми организм контактировал на протяжении жизни. При обнаружении данных микробов иммуноглобулины связываются с ними и уничтожают до проникновения последних в толщу кожи.
Терморегуляторная функция кожи
Гиподерма или подкожная жировая клетчатка является плохим проводником тепла, в связи с чем хорошо изолирует тепло внутри тела и предотвращает нагревание или охлаждение организма извне. Вдобавок к описанной выше пассивной защите существует и активный механизм терморегуляции, контролирующийся влиянием вегетативной нервной системы. При повышении температуры тела капилляры кожи расширяются, отдавая тепло крови поверхности кожи. Потовые железы поддерживают влажность кожи. Испарение жидкости с ее поверхности приводит к ее более скорому охлаждению.
При низкой температуре окружающей среды капилляры кожи максимально сужаются, предотвращая теплообмен с окружающей средой. Если данных мер недостаточно, то под влиянием гипоталамуса скелетные мышцы тела начинают ритмично и бесконтрольно сокращаться (
дрожать). При мышечных сокращениях выделяется некоторое количество энергии (
преимущественно тепловой), которая разогревает организм изнутри.
Поддержание обмена веществ
Кожа является одним из участников регуляции обмена веществ. Посредством выведения через пот различных электролитов происходит нормализация кислотно-щелочного баланса в организме.
Дыхательная функция кожи
Через кожные поры у человека происходит от 1 до 3% газообмена, осуществляющегося в организме. Данный показатель зависит от возраста. У молодых людей он выше, а с возрастом постепенно снижается. Однако большой роли кожное дыхание у человека не имеет, поскольку основную долю кислорода он получает при дыхании легкими. Таким образом, данная способность является рудиментарной (
польза от которой в процессе эволюции значительно уменьшилась). В отличие от людей у некоторых лягушек особое строение кожных покровов позволяет поглощать до 90% необходимого им кислорода, давая возможность длительно находиться под водой.
Выделительная функция кожи
Помимо небольших количеств углекислого газа, выделяющихся в окружающую среду в процессе так называемого кожного дыхания, через кожу также выделяются некоторые органические токсические вещества (
мочевина), излишки электролитов (
с целью регуляции кислотно-щелочного баланса), а также тяжелые металлы (
соединения ртути, свинца и др.).
Иммунная функция кожи
В глубине кожных покровов располагаются неспецифические клетки иммунной системы – тканевые макрофаги или клетки Лангерганса. Данные клетки входят в число антигенпредставляющих клеток ретикуло-эндотелиальной системы организма и способны различать собственные и чужеродные ткани. При контакте с чужеродными тканями (
бактерии, вирусы, простейшие и др.) данные клетки первыми развивают иммунную реакцию. Если клетки Лангерганса сталкиваются с патогенными агентами, с которыми ранее организм не контактировал, то они расцениваются как заведомо опасные, поглощаются и разрушаются. Некоторые фрагменты разрушенных клеток выставляются на поверхность клеток Лангерганса, где с ними «ознакамливаются» остальные типы циркулирующих клеток иммунной системы.
Таким образом, через некоторое время иммунная система получает от эпидермальных макрофагов информацию о новом типе внешнего агрессора, на основании которой создается большое количество специфических антител и
лейкоцитов. Часть из данных антител (
иммуноглобулины А) попадают на поверхность кожи и слизистых оболочек вместе со слюной, секретом потовых и сальных желез для раннего начала борьбы с конкретным возбудителем при следующем контакте. В среднем, начало выработки антител происходит на 2 - 3 день с момента контакта. Максимальная концентрация антител наблюдается в конце второй недели с момента контакта. По прошествии данного срока концентрация специфических антител снижается, однако информация о патогенном возбудителе сохраняется, и при следующем контакте с ним скорость развертывания иммунной реакции будет значительно выше.
Подпишитесь на Здоровьесберегающий видеоканал


Причины появления высыпаний на коже при розацеа
![]()
Розацеа считается полиэтиологическим заболеванием, то есть вызывается большим числом причинных факторов, в связи с чем бывает достаточно проблематично определить, с чем связано появление характерных высыпаний у конкретного пациента.
Относительно природы розовых
угрей мнения исследователей разделились. Одни считают розацеа самостоятельным заболеванием, а другие – своеобразной реакцией кровеносных сосудов кожи на влияние различных внутренних и внешних факторов. Однако в одном мнения ученых сходятся. Считается, что непосредственной причиной появления розовых угрей является застой крови в кровеносных сосудах кожи лица. Соответственно, все факторы, вызывающие полнокровие капилляров кожи, приводят у предрасположенных людей к появлению розацеа.
В качестве причин розацеа рассматривают: - регулярное нахождение в среде с высокой или низкой температурой;
- физическую нагрузку;
- лекарственные препараты;
- определенные компоненты косметики;
- употребление пикантных и горячих блюд, а также горячительных напитков;
- заболевания верхнего отдела желудочно-кишечного тракта;
- иммунные нарушения;
- кожного клеща Demodex folliculorum (демодекоз);
- заболевания эндокринной системы;
- физиологическую гормональную перестройку (перименопаузальный период, беременность и др.);
- карциноидный синдром и др.
Розацеа из-за нахождения в среде с высокой или низкой температурой
Когда человек некоторое время находится в области влияния высоких температур, температура его собственного тела увеличивается. С целью снижения температуры тела вегетативная нервная система ослабляет симпатическое влияние на капилляры кожи, из-за чего последние расширяются. Расширение сосудов приводит к более качественному термообмену с окружающей средой, в результате чего снижается температура тела. Однако вместе с тем застойные явления в системе капилляров кожи лица приводят к нарушению соединительнотканного каркаса кожи и формированию розовых угрей.
У любителей солнечного загара розацеа появляется чаще, чем у людей, избегающих нахождения под прямыми солнечными лучами. Данный феномен называется солнечным эластозом – атрофией соединительнотканного каркаса кожи под влиянием ультрафиолетового излучения. Более предрасположены данному феномену светлокожие жители европеоидной расы.
Возникновение розацеа из-за холода объясняется несколько иначе. При низких температурах в капилляры кожи лица перестает поступать кровь, для того чтобы уменьшить потерю тепла организмом. Лишенные кровоснабжения ткани накапливают токсические метаболиты, а также повреждаются механически микрокристаллами льда, если температура на поверхности кожи опускается ниже нулевой отметки. После того как человек попадает в тепло, накопленные токсические метаболиты и разрушенные клетки вызывают развитие воспалительного процесса. Воспалительный процесс, в свою очередь, сопровождается
отеком поврежденных тканей, вызывая развитие застойных явлений в коже лица, которые и приводят к появлению розацеа. Сочетание ветра, высокой влажности и холодной температуры гораздо хуже переносится кожей из-за более высоких темпов потери тепла.
Розацеа из-за физической нагрузки
Во время физической нагрузки
температура тела повышается, поднимается
артериальное давление и скорость кровотока. Повышение температуры тела и артериального давления расценивается организмом как угрожающее состояние, при котором, в первую очередь, страдает головной мозг. Для того чтобы избежать повреждений мозга, включаются компенсаторные приспособительные механизмы. Одним из таких механизмов является расширение артериол кожи, а также открытие так называемых «шунтов». Шунтами называются кровеносные сосуды, которые в покое находятся в сомкнутом состоянии и кровь в них не поступает.
Снижение температуры тела происходит из-за того, что большее количество крови поступает к кожным покровам, и увеличивается скорость теплообмена между организмом и окружающей средой. Кроме того, расширение артериол кожи и открытие шунтов приводит к увеличению емкости кровеносного русла, в результате чего уменьшается артериальное давления.
Однако компенсаторные механизмы имеют и отрицательные эффекты. В частности, увеличение кожного кровотока в совокупности с ранением кожных покровов ведет к более массивным кровотечениям. Застой крови в коже лица ведет к появлению розацеа.
Розацеа, вызванная лекарственными препаратами
Некоторые лекарственные препараты в связи с особенностями механизма их действия приводят к появлению розовых угрей. Большинство данных препаратов вызывают расширение капилляров кожи лица прямым влиянием или опосредованно – через вегетативную нервную систему. Расширение капилляров кожи лица, в свою очередь, приводит к застою крови и лимфы.
В число таких препаратов входит пентоксифиллин, дипиридамол, сульфат магния, комбинированные оральные контрацептивы и др. Розацеа может развиваться в связи с индивидуальными особенностями влияния препаратов на организм. Таким образом, у некоторых пациентов данное кожное заболевание возникает при приеме
нестероидных противовоспалительных препаратов,
витаминов, пищевых добавок и др. Отмечались даже случаи развития розацеа на препараты одной фармацевтической компании, в то время как на аналоги других компаний такой реакции не наблюдалось. Вероятнее всего причиной в таких случаях являются отличные друг от друга балластные вещества и типы красителей, использующиеся различными производителями.
Отдельного внимания заслуживают местные стероидные (
гормональные) противовоспалительные мази, такие как синафлан, дипросалик, тридерм и т. п. Несмотря на то, что их эффект при розацеа колоссален и покраснение проходит буквально на глазах, данные препараты при розовых угрях абсолютно противопоказаны. Причина заключается в том, что они устраняют лишь симптоматику заболевания, не способствуя его лечению. Более того,
гормональные препараты местного применения приводят к атрофии кожных покровов, создавая еще более благоприятные условия для возникновения розацеа. В результате эффект препарата длится ровно столько, сколько он используется. Прекращение его использования ведет к феномену «отмены», то есть к возвращению угрей, причем в большем количестве и в более тяжелых клинических формах. Не видя другого выхода, пациент обычно возвращается к приему гормональных мазей, замыкая порочный круг. В итоге, после нескольких лет использования данных мазей, кожа лица атрофируется, а розацеа переходит в стадию «фим» - уродливое увеличение определенных частей тела за счет разрастания соединительной ткани (
ринофима – нос, отофима – ухо, гнатофима – подбородок и др.).
Розацеа при систематическом применении косметики
Большинство современных косметических средств состоят из искусственных химических соединений. Данные соединения достаточно часто оказывают на кожу губительное влияние, в особенности при длительном контакте с ней. Чаще всего развивается контактный
дерматит, проявляющийся покраснением и отечностью участка кожи, соприкасавшегося с косметическим средством. Отечность кожных покровов лица является благоприятной почвой для развития розацеа.
В связи с вышесказанным настоятельно рекомендуется при отсутствии необходимости косметические средства не использовать, а если и использовать, то в минимальных количествах. На ночь косметику следует смывать, после чего наносить на кожу питательные кремы.
Розацеа из-за употребления пикантных и горячих блюд, а также горячительных напитков
Острые блюда и алкогольные напитки вызывают чувство жжения в ротовой полости, пищеводе и
желудке. Жжение приводит к рефлекторному расширению артериол кожи и покраснению лица. Помимо рефлекторного действия алкоголь способен напрямую расширять периферические сосуды кожи, в связи с чем кровь поступает к коже и согревает ее, вызывая временное чувство тепла.
Розацеа при заболеваниях верхнего отдела желудочно-кишечного тракта
Исследователями определена четкая причинно-следственная связь между заболеваниями верхней части желудочно-кишечного тракта и возникновением розацеа. Вероятно, причиной является патогенная бактерия под названием хеликобактер пилори, продукты жизнедеятельности которой приводят к нарушению обмена веществ кожи лица. Данная бактерия обитает преимущественно в желудке и реже в двенадцатиперстной кишке и является виновницей большинства случаев
гастритов и
язв.
Помимо вышеупомянутых патологий розовые угри возникают чаще у пациентов с хроническим
холециститом,
желчекаменной болезнью,
рефлюкс-эзофагитом,
панкреатитом,
энтероколитом и др.
Розацеа при иммунных нарушениях
Отмечена связь между дисбалансом иммунной системы и возникновением розовых угрей. В крови пациентов обнаруживались антинуклеарные антитела к коллагену и
лимфоцитам, увеличивалась концентрация циркулирующих иммунных комплексов. Отложение иммуноглобулинов в области базальной мембраны эпидермиса свидетельствует в пользу развития солнечного эластоза – патологического процесса разрушения соединительнотканного каркаса кожи. Иными словами, в некоторых случаях розацеа является аутоиммунным заболеванием, при котором
иммунитет атакует собственные кожные покровы. Разрушение соединительнотканного каркаса кожи приводит к нарушению ее питания, из-за чего со временем развиваются розовые угри.
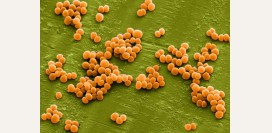
Розацеа, вызванная кожным клещом Demodex folliculorum
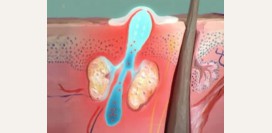
Относительно роли кожного клеща Demodex folliculorum в патогенезе розацеа единого мнения нет. Одни авторы считают, что данный
паразит является непосредственной причиной, ведущей к возникновению угрей, а другие – что данный клещ, присоединяясь к розацеа, утяжеляет его течение. В пользу последнего мнения выступает тот аргумент, что данный клещ обнаруживается у 95% пациентов именно при папуло-пустулезной форме заболевания. Это объясняется тем, что при достижении определенной пороговой концентрации данные клещи закупоривают протоки сальных и потовых желез, приводя к нагноению и формированию пустул (
небольших гнойничков).
Розацеа, вызванная заболеваниями эндокринной системы
Путем рандомизированных медицинских исследований доказана связь между заболеваниями эндокринной системы и розацеа. В частности, у пациентов с дисфункцией гипофиза,
щитовидной железы,
надпочечников и
яичников отмечается более частое возникновение розацеа. При патологии гипофиза происходит снижение выработки эндорфинов – биологически активных веществ, помимо всего прочего ответственных за осуществление адекватной микроциркуляции в кожных покровах. Ухудшение микроциркуляции подразумевает застойные явления в коже, создающие предпосылки для формирования розовых угрей.
Дисфункция надпочечников, яичников и щитовидной железы ведет к избыточному выделению в кровь гистамина и брадикинина – биологически активных веществ, вызывающих расширение артериол преимущественно кожи лица. В норме данные вещества выделяются местно в рамках воспалительного процесса и способствуют его ограничению. При розацеа данные медиаторы воспалительного процесса циркулируют в кровотоке в увеличенных концентрациях.
Розацеа во время физиологической гормональной перестройки (перименопаузальный период, беременность, половое созревание и др.)
В периоды изменения гормонального фона (
перименопауза, беременность, лактация, прием оральных контрацептивов и др.) организм находится в стрессовом состоянии. Когда организм находится в стрессовом состоянии, его системы готовятся к борьбе с окружающей средой. Данный механизм выработан в процессе многих миллионов лет эволюции и, по сути, является ее движущей силой. В частности, происходит увеличение частоты сердечных сокращений, поднимается артериальное давление, увеличивается концентрация глюкозы в крови. Все данные меры направлены на улучшение кровоснабжения и питания головного мозга, мышц и остальных жизненно важных органов.
Наравне с вышеперечисленным изменениями происходит активизация калликреин-кининовой системы крови. В рамках данного процесса выделяются биологически активные вещества (
брадикинин, гистамин, серотонин и др.), активизирующие систему свертывания крови, специфические и неспецифические иммунные реакции, секрецию гормонов надпочечников и др. Также медиаторы калликреин-кининовой системы улучшают периферическую микроциркуляцию, то есть приводят к полнокровию сети сосудов кожи. Однако при розацеа данный процесс усугубляет отток крови и лимфы от кожи лица и осложняет течение заболевания.
Справедливости ради следует отметить, что появление розацеа у молодых людей в период полового созревания не характерно, однако периодически встречается. Больше ему подвержены люди в возрасте старше 40 лет. К данному возрасту соединительнотканная строма кожи обычно претерпевает патологические изменения, которые обуславливают нарушения циркуляции крови в ней. У молодых людей кожа более эластична и со стромой обычно все в порядке, поэтому розовые угри у них не появляются.
Розацеа, вызванная карциноидным синдромом
Карциноидом называется злокачественная опухоль, производящая и выделяющая в кровь биологически активные вещества. Чаще всего продуктами карциноида являются серотонин и брадикинин. Данные вещества приводят к расширению и увеличению проницаемости стенки артериол кожи преимущественно лица. Полнокровие кожи лица, в свою очередь, ведет к застойным явлениям в ней, провоцируя появление характерных для розацеа высыпаний.
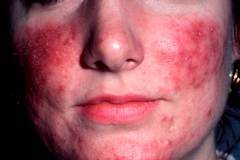
Симптомы розацеа
![]()
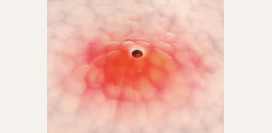
Внешние проявления розовых угрей зависят от стадии и клинической формы заболевания. Как правило, розацеа проявляется различной по выраженности папуло-пустулезной
сыпью и телеангиэктазиями (
сосудистыми звездочками). Субъективные ощущения больных, как правило, скудны. Иногда в месте возникновения сыпи больные испытывают незначительное жжение и
зуд, хотя обычно даже эти симптомы отсутствуют. Формирование пустул (
гнойничков) несколько увеличивает болезненность в связи с более выраженными воспалительными изменениями. По мере формирования фим может ощущаться некоторая скованность кожных покровов. Однако в связи с тем, что данный процесс продолжителен во времени, больные постепенно привыкают к новым ощущениям и не замечают их.
Степени тяжести розацеа
| Степень тяжести | Внешние проявления | Гистологическая картина |
| Прерозацеа, розацеа-диатез | Незначительное покраснение кожных покровов в виде сети под влиянием факторов, провоцирующих их полнокровие. Прерывание действия провоцирующих факторов ведет к исчезновению покраснения. | Гистологическая картина на данной стадии практически неотличима от гистологической картины здоровой кожи. |
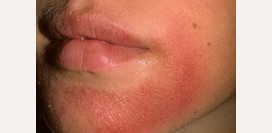
Розацеа I степени
(эритематозно-телеангиэктатическая) | Покраснение кожи становится постоянным. Характерной является локализация в области щек, лба, подбородка и шеи. Области покраснения не возвышаются над поверхностью кожи. Отмечаются единичные телеангиэктазии (сосудистые звездочки). | В гистологическом срезе на данной стадии отмечаются расширенные кровеносные и лимфатические сосуды, вокруг которых могут скапливаться лимфоциты. |
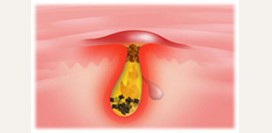
Розацеа II степени
(папуло-пустулезная) | Площадь и интенсивность покраснения больше, чем при первой стадии заболевания. Участки особенно сильного застоя крови и лимфы отличаются синюшной окраской. Количество и размер телеангиэктазий увеличивается, причем они могут формировать подобие капиллярной сети. В наиболее красных и синюшных областях появляются единичные или сгруппированные возвышения (папулы), которые со временем наполняются жидкостью и превращаются в пустулы (гнойнички). | Отмечаются многочисленные скопления лейкоцитов вокруг волосяных фолликул и расположенных рядом с ними сальных и потовых желез. Определяются участки разрушенных соединительнотканных волокон, свидетельствующие о процессе разрушения стромы кожи. Расстояние между клеточными элементами увеличивается за счет тканевого отека. Содержимое пустул может быть гнойным или стерильным. |
Розацеа III степени
(пустулезно-узловатая) | Присутствуют внешние признаки предыдущей стадии заболевания. Отмечается значительное уплотнение кожи в области воспаления за счет скопления соединительнотканных узлов, сформировавшихся вокруг волосяных фолликул. Сами фолликулы атрофируются, как и прилегающие к ним сальные и потовые железы. Устья желез расширяются и принимают форму воронок. При надавливании на данные железы и узлы из измененных фолликул выделяется белый густой секрет. В результате вышеперечисленных изменений формируются фимы – области ассиметричной деформации определенного участка лица. В области носа развивается ринофима, в области подбородка – гнатофима, лба – метафима, ушей – отофима, век – блефарофима и др. | На данной стадии вдобавок к вышеперечисленным изменениям присоединяются многочисленные соединительнотканные узлы, располагающиеся вокруг волосяных фолликулов. Сами фолликулы атрофируются. |
Помимо типичной описанной выше клинической картины розацеа при различных стадиях данного заболевания существуют и атипичные его формы.
Атипичными формами розацеа являются: - офтальморозацеа;
- люпоидная (гранулематозная) розацеа;
- стероидная розацеа;
- конглобатная розацеа;
- грамнегативная (грамотрицательная) розацеа;
- розацеа-лимфедема (болезнь Морбигана).
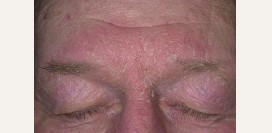
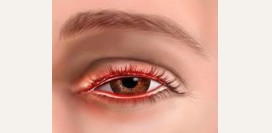
Офтальморозацеа
В связи с тем, что передние ткани глаза в процессе роста эмбриона происходят из того же зародышевого листка, что и кожные покровы, для них свойственны схожие заболевания. Розацеа является примером такого заболевания. По статистическим данным поражение тканей глаз и их придатков отмечается в 20 - 60% случаев розовых угрей. Характерные для данного заболевания изменения наблюдаются в тканях век (
блефарит), конъюнктивы (
конъюнктивит), роговицы (
кератит) и радужной оболочки (
иридоциклит).
Поскольку данные ткани отличаются исключительно плотной иннервацией, их воспаление является крайне неприятным. Даже в начальных стадиях заболевания больной отмечает чувство песка и жжения в глазах, слезотечение, покраснение и сильные
боли. Прогрессирование офтальморозацеа способно привести к
слепоте.
Люпоидная (гранулематозная) розацеа
Люпоидная розацеа проявляется множественными блестящими папуло-пустулами с коричневым оттенком и лучистой поверхностью. Еще одной особенностью является плотное расположение высыпаний. Прикладывание предметного стекла к элементам сыпи выявляет их истинный желто-бурый цвет.
Стероидная розацеа
Стероидная розацеа развивается у пациентов, длительно время лечившихся глюкокортикоидными мазями. Причиной является такой побочный эффект лечения как атрофия кожных покровов. Таким образом, данные препараты в значительной мере останавливают воспалительный процесс, создавая видимость выздоровления, но на самом деле усугубляя состояние кожных покровов. После отмены препарата в следующие несколько дней (
иногда и часов) происходит рецидив (
повторное появление) розовых угрей, причем с гораздо более яркой клинической картиной, чем до начала лечения. Обычно у больных отмечаются все характерные для болезни элементы сыпи и множественные телеангиэктазии. Формирование фим происходит сравнительно быстрее, чем при типичной форме заболевания.
Конглобатная розацеа
Данный вид розацеа характеризуется образованием массивных узлов в коже, которые имеют тенденцию к нагноению. Иными словами, при данной форме розовых угрей формируются подкожные
абсцессы. Для данных абсцессов характерно самостоятельное вскрытие наружу с формированием долго заживающих свищей. Общее состояние больных в связи с абсцессами, как правило, не ухудшается. Данная атипичная форма развивается после приема галогенсодержащих препаратов чаще на фоне гормональной дисфункции или гинекологической патологии. В связи с вышесказанным конглобатная розацеа и в особенности наиболее тяжелая молниеносная ее форма – развивается преимущественно у молодых женщин.
Грамнегативная розацеа
Грамнегативная розацеа развивается вследствие нерационального применения
антибиотиков. В результате уничтожается большинство сапрофитных (
неболезнетворных) микроорганизмов, в то время как грамотрицательные бактерии персистируют (
сохраняются) в организме. Данные бактерии проникают в пустулы, в большинстве случаев утяжеляя воспалительный процесс.
Розацеа-лимфедема (болезнь Морбигана)
При данной форме заболевания превалирует отек верхней части лица, вызванный застоем лимфы и выраженными фибротическими изменениями. Остальные признаки розацеа (
телеангиэктазии, папулы, пустулы) выражены умеренно или даже незначительно.
Диагностика розацеа
Диагностика розацеа преимущественно клиническая, то есть основывается на простом осмотре специалистом-дерматологом. По внешним признакам заболевания обычно удается установить не только степень тяжести, но даже диагностировать определенные атипические формы данной болезни.
Тем не менее, согласно общепринятому во врачебной среде мнению при данном заболевании необходимо использовать также лабораторную и инструментальную диагностику. В связи с тем, что розацеа является полиэтиологическим заболеванием, может понадобиться достаточно большой спектр дополнительных исследований для выявления причины его возникновения.
Одним из обязательных методов исследования является УЗИ (
ультразвуковое исследование) органов малого таза, брюшной полости (
с надпочечниками) и щитовидной железы. Обязательно должен обследоваться верхний отдел желудочно-кишечного тракта путем
ФГДС (фиброгастродуоденоскопии), причем желательно во время данного исследования определить наличие и количество в слизистой желудка бактерии хеликобактер пилори. При возникновении определенных неясностей после проведения вышеперечисленных методов исследования с целью уточнения диагноза можно воспользоваться более чувствительными и точными методами (
компьютерная томография или магнитно-резонансная томография с контрастным веществом).
Часто прибегают к лабораторным методам исследования. Например, практически во всех случаях розацеа следует исследовать соскоб кожи на предмет обнаружения кожного клеща – Demodex folliculorum. Увеличение популяции данного клеща в одних случаях является непосредственной причиной возникновения розацеа, а в других – может усугубить его клинические проявления. Кроме того, при папуло-пустулезной стадии заболевания необходимо исследовать содержание пустул (
гнойничков). Если оно содержит патогенные бактерии, то в лечении могут потребоваться соответствующие антибиотики.
Общий анализ крови и
биохимический анализ крови с обязательным исследованием почечных и печеночных проб должны проводиться при любой форме розацеа.
Общий анализ мочи также является скрининговым методом диагностики сопутствующих заболеваний. При подозрении на возникновение розовых угрей на фоне нарушения гормонального фона рекомендуется исследовать в крови уровень гормонов и их метаболитов. Одним из альтернативных методов диагностики хеликобактер пилори является определение в крови титра иммуноглобулинов G и M к данной бактерии, а также определение антигенов (
фрагментов) данной бактерии в фекалиях.
При обнаружении сопутствующей патологии органов и систем тактику лечения необходимо выработать при участии соответствующего специалиста (
эндокринолога, гинеколога, гастроэнтеролога и др.).
Лечение розацеа
Эффективность лечения данного заболевания в равной степени зависит как от правильных врачебных рекомендаций, так и от дисциплинированности пациента. Только принятия лекарств часто оказывается недостаточно. Для прочного и долговременного эффекта лечения больной должен изменить свой образ жизни так, чтобы уменьшить влияние факторов, благоприятствующих розацеа.
Избегание провоцирующих розацеа факторов
В связи с тем, что розацеа является полиэтиологическим заболеванием, наиболее разумным началом лечения считается прекращение действие факторов, провоцирующих его возникновение. Поскольку таковых факторов множество, то рекомендуется одномоментно отказаться от них всех. Если же не хватает силы воли или существуют иные причины, то отменять данные факторы можно в порядке очередности, для того чтобы определить, какие из них в наибольшей мере вызывают появление розовых угрей, и повлиять именно на них.
Таким образом, при розацеа всех степеней тяжести рекомендуется: - полностью исключить алкогольные напитки;
- избегать острой, копченой, горячей и раздражающей ротовую полость пищи;
- исключить из рациона специи, пусть даже самые безобидные на первый взгляд;
- исключить или минимизировать время ношения макияжа;
- носить головные уборы, препятствующие попаданию прямых солнечных лучей на кожу лица;
- использовать солнцезащитные кремы (только если они сами не усиливают розацеа);
- разумно одеваться, чтобы не перегреваться и не переохлаждаться;
- защищать кожу лица от ветра;
- не находиться подолгу в наклоне головой вниз, вместо этого лучше присаживаться с прямой спиной;
- избегать тяжелых физических нагрузок, вместо этого лучше сделать работу в несколько подходов;
- ухаживать за кожей, питать ее, поддерживать ее гигиену;
- при выявлении сочетанной патологии верхнего отдела желудочно-кишечного тракта, эндокринной системы или органов малого таза – обратиться к соответствующему специалисту и пройти курс лечения.
Медикаментозное лечение розацеа
Относительно приема любого описанного ниже лекарственного средства следует проконсультироваться с врачом-дерматологом в связи с существенной опасностью побочных эффектов.
Медикаментозное лечение розацеа при различных степенях тяжести
| Стадия розацеа | Рекомендации | Важные дополнения |
| Прерозацеа, розацеа-диатез | Холодные примочки слабыми растворами ромашки, череды, зверобоя, борной кислоты и др. Массирование кожи лица несколько раз в сутки. Применение средств, потенцирующих действие парасимпатической нервной системы (эглонил, ново-пассит, глицин и др.). | Для более выраженного эффекта рекомендуется массировать различные участки кожи лица круговыми движениями, используя кусочки льда. При локальном воздействии холод сужает периферические сосуды, уменьшая отек. |
Розацеа I степени
(эритематозно-телеангиэктатическая) | К вышеперечисленным методам добавляется антибактериальный препарат широкого спектра действия – метронидазол, уничтожающий большинство патогенных и условно патогенных возбудителей, находящихся на поверхности кожи. Допускается применение плазмафереза (экстракорпоральный метод очистки крови от токсических веществ). | Для начала следует использовать метронидазол местно в виде геля. Если эффект будет недостаточным, то рекомендуется перейти на внутривенное капельное введение данного препарата. Перед началом лечения необходимо провести кожный тест на возможную аллергию к данному антибиотику. |
Розацеа II степени
(папуло-пустулезная) | Вдобавок к вышеперечисленным методам следует применять препараты серы и цинка в виде гелей и кремов. Данные препараты обладают выраженным противовоспалительным, бактерицидным и акарицидным (направленным на уничтожение клещей) действием. После уменьшения признаков воспаления рекомендуется местное использование препаратов азелаиновой кислоты, нормализующих процессы формирования кератина (основное вещество эпидермиса). При необходимости расширяют спектр используемых антибиотиков (эритромициновая мазь, гель клиндамицин и др.). Хороший лечебный эффект достигается при использовании роаккутана и других топических ретиноидов. | Роаккутан и топические ретиноиды обладают тератогенным действием (вызывают врожденные пороки развития). В связи с вышесказанным, данные препараты абсолютно противопоказаны для системного применения беременным, кормящим грудью мамам и тем, кто планирует забеременеть в ближайшее время. Местное применение данным категориям больных допускается, но не рекомендуется, поскольку около 3% вещества проникает в кровь. С осторожностью данные препараты применяют при печеночной недостаточности. Абсолютно нельзя комбинировать роаккутан (изотретиноин) и тетрациклин.
Несмотря на выраженный противовоспалительный эффект глюкокортикостероидных мазей и кремов, их применение при розовых угрях строго ограничено в связи с резким эффектом отмены. Их применяют коротким курсом (7 - 10 дней) в виде нежирного крема или водной эмульсии. |
Розацеа III степени
(пустулезно-узловатая) | Лечение розацеа на данной стадии сводится преимущественно к хирургическим методам. Первым методом является клиновидная резекция гипертрофированных тканей с последующим их сшиванием. Второй метод подразумевает подкожное выскабливание соединительнотканных разрастаний с последующей клиновидной резекцией и сопоставлением концов раны. Третий метод заключается в глубоком удалении тканей фим вплоть до хрящевой или костной основы при помощи хирургических лазеров.
Четвертым методом является дермабразия – механическое или лазерное разрушение поверхностных слоев кожи с последующим ровным заживлением. | Первый и второй метод относится к классической пластической хирургии и является достаточно травматичным (особенно второй метод). Высокая травматичность операции подразумевает длительный период восстановления и высокую вероятность побочных эффектов. Последние два метода являются более современными и практически бескровными, однако требуют наличия особого лазерного оборудования и обучения специалистов, способных с ним работать. |
Лазеротерапия розацеа
Данный вид терапии розацеа является одним из наиболее эффективных. В зависимости от стадии заболевания и от поставленных целей выбирается тот или иной метод лазеротерапии.
Различают следующие виды лазеротерапии розацеа: - импульсная фототерапия;
- глубокая реконструкция тканей хирургическими лазерами.
Импульсная фототерапия Импульсная фототерапия является наиболее практикуемым в медицине методом лазерного лечения розацеа. Его суть заключается в воздействии на кожу фотонов определенной длины волны, посредством которых происходит разогрев поверхностных капилляров кожи и их склеивание. В качестве склеивающего вещества выступают разрушенные
эритроциты (
красные кровяные тельца). В результате устраняется первопричина розовых угрей – застой крови в сосудах кожи.
Длительность одного сеанса составляет от 5 до 15 минут в зависимости от площади поражения. Для достижения удовлетворительного лечебного эффекта обычно требуется 8 - 10 процедур. Промежуток между процедурами составляет одну неделю. Для уменьшения местных неприятных ощущений на область воздействия излучения помещается специальный охлаждающий гель.
Данный метод применяется при всех формах розацеа и демонстрирует хороший клинический эффект. Более всего он заметен при лечении прерозацеа и розацеа первой степени (
телеангиэктазии, единичные папулы). Противопоказанием к данному методу является низкая свертываемость крови, острый период воспалительных заболеваний, новообразования в области облучения,
туберкулез,
сахарный диабет и др.
Глубокая реконструкция тканей хирургическими лазерами Данный метод фактически относится к методам пластической хирургии и используется в крайних стадиях заболевания – при сформированных фимах. Его суть заключается в удалении всех патологических разрастаний соединительной ткани под кожей, вплоть до костной и хрящевой ткани. Конечной целью данного метода является восстановление прежних очертаний пораженной части тела.
Использование аргоновых и углекислых лазеров позволяет уменьшить кровопотерю при операции и привести к заживлению первичным натяжением, то есть без последующего образования рубцов.
Лечение розацеа физиопроцедурами
Физиотерапия подразумевает лечение розацеа через воздействие различных физических факторов, таких как холод, электричество, длинноволновое излучение и др.
Наиболее часто в лечении розацеа применяют: - криотерапию (криомассаж);
- электрокоагуляцию;
- длинноволновые лазеры.
Криотерапия заключается в местном применении низких температур на участки кожи с телеангиэктазиями, папулами и пустулами. В качестве замораживающего агента применяется жидкий азот, снег угольной кислоты и другие вещества. Прямым эффектом данного лечения является сужение кровеносных сосудов кожи и устранение застоя крови, приводящего к появлению розацеа. Помимо этого, значительно снижаются темпы воспалительного процесса и уничтожаются кожные клещи, также способные вызывать и усугублять клиническое течение розовых угрей. В зависимости от реакции на лечение проводится, в среднем, от 6 до 10 процедур. Промежуток между процедурами должен составлять около 3 дней.
Электрокоагуляция является методом точечного разрушения патологических кожных элементов тончайшим (
диаметром с человеческий волос) электродом высокой температуры. Данный метод наилучшим образом зарекомендовал себя в лечении папуло-пустулезной формы болезни. Данная процедура подразумевает нарушение целостности кожного покрова, из-за чего часто в месте ее проведения на протяжении нескольких дней могут наблюдаться признаки локального воспаления. В связи с вышесказанным к следующей процедуре можно приступать лишь после того, как исчезнут воспалительные явления от предыдущей процедуры. Поскольку за один сеанс работа происходит лишь над небольшим участком кожи (
1 - 3 см2), то для видимого эффекта в сумме может потребоваться от 20 до 100 таких процедур, в зависимости от тяжести конкретного случая.
Описанные ранее длинноволновые лазеры также относятся к физиотерапевтическим методам, поскольку они испускают фотоны определенных длин волн, которые, собираясь в пучок, разогревают и склеивают поверхностные сосуды кожи. Посредством такого метода надолго устраняется застой крови в них и исчезает первопричина розацеа. Данный метод применим при всех стадиях заболевания, однако наиболее выраженный эффект наблюдается на стадии прерозацеа и розацеа первой степени (
телеангиэктатическая стадия). В среднем, требуется 8 - 10 процедур с промежутком между ними в 1 неделю.
Профилактика рецидивов (повторных обострений) розацеа
Методы профилактики розацеа просты, однако в связи с большим их количеством фактически требуют изменения образа жизни. Следует исключить все факторы, которые прямо или косвенно ведут к приливам крови к лицу. К таким факторам относится высокая температура, прямые солнечные лучи, холод, ветер (
особенно в сочетании с холодом), горячая и острая пища, любой алкоголь, косметика и др.
Таким образом, следует исключить бани и сауны, на солнце появляться только вне периода максимальной жары, то есть по утрам и вечерам. Носить головной убор, отбрасывающий тень на все лицо, также обязательно. Приветствуются солнцезащитные кремы. Работу, связанную с нахождением у плит и печей, следует сменить или минимизировать. Домохозяйкам следует чаще проветривать кухни и использовать вытяжки. Любую физическую работу по дому и хозяйству лучше делать с прямой спиной, то есть не наклоняясь. Наклон вызывает прилив крови к лицу и провоцирует возникновение розацеа. В холодную погоду следует не только хорошо одеваться, но и утеплять лицо шарфом.
Занятия спортом важны, однако если они сопряжены с сильным перенапряжением и вызывают приливы крови к лицу, то лучше заняться чем-то другим. Лучшим примером в данном случае является плаванье. Отказ от косметики многим женщинам не представляется возможным, в связи с чем ее использование нужно хотя бы ограничить во времени, то есть наносить ее на короткое время и смывать сразу после исчезновения необходимости.
Отдельным пунктом стоит алкоголь. Пациентам с розацеа его использовать категорически запрещается, в связи с прямым расширяющим действием на капилляры кожи.
![]()
Эффективны ли народные методы лечения розацеа (розовых угрей) (компрессы, примочки, маски и др.)?
Народные методы лечения розацеа существуют. Их эффективность достаточно высока при условии, что используются правильные компоненты и не нарушается процесс приготовления. Многие врачи-дерматологи успешно комбинируют народные методы лечения с традиционными медикаментами и добиваются хороших результатов.
Все растения обладают теми или иными свойствами, причем таких свойств, как правило, несколько и одно из них доминирует. Именно в соответствии с данным свойством судят об эффекте растения. В лечении розацеа необходимо использовать растения, обладающие противовоспалительными, сосудосуживающими и питательными свойствами.
Выраженным противовоспалительным действием обладает липа, ромашка, зверобой календула и другие растения. Для приготовления снадобий используют цветки и листья данных растений. Наиболее эффективными считаются отвары, поскольку такой метод извлечения питательных веществ является одним из наиболее качественных. Перед применением такой отвар охлаждается в холодильнике и наносится на кожу в виде примочек или простым протиранием. Втирать отвары ни в коем случае нельзя, чтобы не вызвать рефлекторного расширения сосудов кожи.
Питательными свойствами обладают хорошо настоявшиеся отвары шиповника и жгучей крапивы. Они являются богатым источником витаминов и
микроэлементов, необходимых для поддержания всех функций кожи. Применять их желательно при комнатной температуре также в виде примочек.
Хорошим локальным сосудосуживающим эффектом обладают огурцы и хурма. Вещества, которые вызывают терпкий вкус, при высыхании стягивают кожу лица, сужая просвет расположенных в них кровеносных сосудов. В результате кровь отступает от лица и оно бледнеет. Таким образом, огурец и хурму предпочтительно использовать в виде холодных масок. Аналогичным, но менее долгосрочным эффектом обладает лед или любой достаточно холодный нейтральный раствор. Однако в данном случае происходит рефлекторное сужение кровеносных сосудов.
Спиртосодержащие рецепты при розацеа не рекомендуются, поскольку спирт обладает несколькими свойствами, способствующими прогрессии розовых угрей. В первую очередь, он обладает локальным сосудорасширяющим действием. Кроме того, он высушивает кожные покровы, уменьшая их барьерную функцию и способствуя, тем самым, развитию хронической кожной инфекции.
Информация относительно меда несколько противоречива. С одной стороны мед является хорошим эксфолиантом (
абразивом, веществом для слущивания отмерших частичек кожи в данном случае). Однако абразивного эффекта меда недостаточно для сколь либо положительного лечебного эффекта, несмотря на то, что кожа становится более гладкой. Отрицательной стороной меда является локальное расширение сосудов кожи, по аналогии со спиртовыми растворами, однако несколько слабее. Такой эффект, напротив, ускоряет прогрессию розовых угрей.
Нужна ли диета при розацеа (розовых угрях)?
![]() Диета
Диета при розацеа нужна. Она состоит в исключении продуктов, способных напрямую или косвенно вызвать прилив крови к лицу.
В число продуктов, противопоказанных при розацеа входит алкоголь, горчица, хрен, корица, черный и красный перец, а также другие пикантные специи. Соответственно нельзя использовать блюда и соусы, содержащие данные ингредиенты. Также нельзя употреблять в пищу слишком горячие продукты и напитки.
Кроме того, некоторые продукты питания способны привести к аллергическим реакциям, одним из обязательных компонентов которых является отек тканей. Таких продуктов также следует избегать.
Остальные продукты питания больным розацеа не противопоказаны и даже нужны для обеспечения адекватного снабжения организма питательными веществами, витаминами и микроэлементами.
Можно ли использовать косметику при розацеа (розовых угрях)?
Использование косметики при розацеа допускается при условии правильного подбора средств и режима их применения.
Большинство ресурсов дают расплывчатый ответ на данный вопрос или рекламируют определенную продукцию. На самом деле, ответ есть и он достаточно однозначен. Правильное использование косметических средств даже приветствуется дерматологами и косметологами, поскольку улучшает клиническое течение розацеа и замедляет прогрессию данного заболевания.
При выборе косметических средств следует руководствоваться тремя основополагающими принципами: - средства должны увлажнять кожу;
- средства должны обеспечивать защиту от ультрафиолетовых лучей;
- среди компонентов косметического средства должны отсутствовать раздражающие кожу вещества.
Увлажнение кожи Увлажнение кожи является одним из основных компонентов лечения розовых угрей. При данном заболевании существует тенденция к утолщению кожных покровов. Это, в свою очередь, ведет к ухудшению питания тканей эпидермиса, поскольку питательные вещества поглощаются тканями, наиболее близко расположенными к кровеносным сосудам. В результате происходит снижение защитных свойств кожи, количество микробов на ее поверхности увеличивается, возникают хронические дерматиты, усугубляющие течение основного заболевания. Увеличивается популяция кожных клещей, которые, скапливаясь в устьях сальных и потовых желез, блокируют их, становясь причиной
фурункулов и карбункулов. Таким образом, воспалительные процессы ускоряют процессы деформации кожи и подкожной основы, способствуя переходу от одной стадии розацеа к другой.
Использование увлажняющих средств увеличивает эластичность кожи и способствует лучшему распределению питательных веществ в ней. В результате улучшаются ее защитные свойства, уменьшается количество микротрещин, микробов и клещей на ее поверхности и, как следствие, замедляется прогрессия заболевания.
Защита от ультрафиолетовых лучей Защита от ультрафиолетовых лучей исключительно важна в качестве профилактики розацеа, поскольку ультрафиолетовые лучи перегревают и высушивают кожу. Перегрев ведет к приливу крови к лицу и развитию застойных явлений в кожных покровах, которые и являются причиной розовых угрей. Высушивание кожи приводит к ее огрубению, уничтожению поверхностного липидного слоя и хроническим воспалительным процессам. Ухудшение состояния кожи ведет к ее компенсаторному утолщению, приближая стадию развития фим при розацеа.
При выборе солнцезащитных средств людям со светлой кожей и детям следует использовать крема с максимальным показателем защиты (
SPF 40 - 50). Людям со смуглой кожей подойдут средства с умеренной и слабой защитой (
SPF 15 - 30).
Раздражающие вещества При выборе косметических средств всегда следует читать написанное мелким шрифтом и искать вещества, обладающие раздражающим для кожи действием. В число таких веществ входит ацетон, спирт, ароматизаторы, эвкалиптовое масло, ментол и др.
Данные вещества увеличивают загрязнение кожи, закупоривают устья сальных и потовых желез, а также ухудшают местный иммунитет кожи. Кроме того, они часто повышают аллергический статус организма, что также не приветствуется. По возможности, рекомендуется использовать косметические средства с наименьшим количеством раздражающих веществ.
Помимо вышеперечисленных правил, следует упомянуть о режиме использования косметических средств для ухода за кожей лица. На протяжении дня рекомендуется использовать комбинированные косметические средства, отвечающие по возможности всем трем перечисленным выше принципам. Вечером предпочтительны специальные очищающие лосьоны, осуществляющие глубокую очистку пор. Макияж следует носить минимально необходимое время, после чего удалять его водой для снятия макияжа. Остатки воды после смывания макияжа лучше не вытирать, а дать ей высохнуть и частично впитаться в кожу.
Наконец, не следует забывать, что каждый организм уникален. То, что подходит большинству, может вызывать сухость, раздражение и другие неприятные ощущения у отдельных людей. Поэтому средства, которые по тем или иным причинам не подходят, хотя имеют при этом оптимальный состав, должны меняться на более подходящие. К счастью, обилие косметических компаний и товаров предоставляет широкий выбор достойной продукции.
Бывает ли розацеа (розовые угри) у детей?
![]()
Фактически, розовые угри у детей возможны, однако они встречаются крайне редко.
Природа такого заболевания как розацеа подразумевает некоторые дегенеративные изменения в коже, то есть изменения, развивающиеся в коже по мере ее длительного нахождения в неблагоприятной среде. Под действием отрицательных факторов как внутренних, так и внешних, происходит обеднение соединительнотканного каркаса кожи, в результате чего кровеносные сосуды теряют эластичность, и развивается застой крови, ведущий, в конечном счете, к возникновению розовых угрей.
У детей процессы анаболизма (
созидания, постройки, роста тканей) превалируют над процессами катаболизма (
разрушения), причем данный перевес тем значительнее, чем младше возраст ребенка. Дегенеративные процессы, в результате которых обычно возникает розацеа, просто не могут развиться в связи с тем, что детский организм стремительно заживляет все тканевые дефекты.
Тем не менее, существуют определенные состояния и хронические заболевания, в процессе которых основная часть энергетических ресурсов ребенка расходуется на борьбу с ними, в связи с чем энергии на поддержание соединительнотканного каркаса кожи не хватает. Увеличивается вероятность розацеа у такого ребенка, при недоедании, авитаминозе, интенсивных физических и эмоциональных нагрузках, при длительном нахождении в неблагоприятной среде (
холод, жара, ветер, сырость и др.). Таким образом, категорией детей, способных вероятнее всего заболеть розацеа, являются дети беспризорники.
Также розацеа гипотетически может развиться и у ребенка из благополучной семьи, если его длительное время по ошибке или по незнанию лечили местными глюкокортикостероидными средствами. После резкой отмены данных мазей развивается типичная клиническая картина стероидной формы розацеа.
Как лечить розацеа (розовые угри) при беременности?
Лечение розовых угрей во время беременности основывается на исключении провоцирующих их появление факторов, а также на применении немедикаментозных методов лечения, таких как лазеротерапия и криомассаж. Следует помнить, что большинство медикаментов для лечении розацеа не рекомендуются при беременности, а некоторые имеют установленное эмбриотоксическое и тератогенное действие, в связи с чем абсолютно противопоказаны.
В первую очередь, следует перечислить препараты, которые абсолютно недопустимы для лечения розацеа при текущей, вероятной или планируемой беременности. В число данных препаратов входят ретиноиды. Данные препараты превосходны в лечении розацеа, однако доказано приводят к аномалиям развития у новорожденных. Нежелательно использовать препараты азелаиновой кислоты, в связи со скудностью данных об их влиянии на беременность. Антибактериальные препараты системного действия можно применять только при жизненной необходимости, то есть очень редко и лишь после отрицательного кожного теста на аллергию к данному препарату.
Остальные местные лекарственные средства не попадают в системный кровоток, в связи с чем не оказывают серьезных побочных эффектов. Тем не менее, любое из данных лекарств может вызвать аллергическую реакцию, также нежелательную при беременности.
При лечении розацеа у беременных акцент ставят на исключение факторов, провоцирующих возникновение сыпи. Так, рекомендуется отказаться от алкогольных напитков, даже самых слабых, не употреблять пикантной и горячей пищи, уменьшить время ношения макияжа. На открытом воздухе нужно гулять в широкополой шляпе для эффективной защиты от солнца. Приветствуется применение солнцезащитных кремов. В сильно жаркую или морозную погоду лучше находиться дома. Физическую работу необходимо ограничить легкими занятиями. Нельзя подолгу находиться в согнутом положении. Вместо этого лучше приседать.
Если данные рекомендации не эффективны, то применяются косметологические методы лечения розацеа. Наиболее эффективным из них по праву считается импульсная лазеротерапия, при которой эффект достигается через 8 - 10 недель, соответственно после 8 - 10 процедур. Неоспоримым преимуществом данного метода является практически полная безвредность как для пациентки, так и для плода.
В некоторых случаях прибегают к дермабразии, методу глубокого механического или химического пилинга (
удаления поверхностных слоев кожи). Однако при обилии папулезных и пустулезных элементов данный метод может вызвать некоторые воспалительные осложнения, что не приветствуется при беременности.