Что такое водянка яичка (гидроцеле)?
Водянка яичка или гидроцеле – это патология, при которой происходит накопление жидкости между листками собственной влагалищной оболочки яичка, вследствие чего наблюдается увеличение мошонки в размерах. Отек мошонки при данном заболевании может быть как односторонним, так и двусторонним. Жидкость, которая скапливается в оболочках яичка, обычно не инфицирована (стерильна), имеет желтоватый оттенок, некоторую примесь белка и клеток. То есть, по сути, водянка яичка не представляет серьезной угрозы для жизни пациента в кратковременной перспективе (например, пару часов, дней, недель). Что нельзя сказать о более продолжительном сроке. Конечно, все еще зависит от причины гидроцеле. Например, при травме мошонки, которая довольно часто может ассоциироваться с водянкой яичка, не рекомендуется выжидательная тактика лечения. Необходимо сразу же обратиться к урологу. То же самое можно сказать о присутствующих у мужчины воспалительных заболеваний полового члена и мошонки, например, орхита, эпидидимита, орхоэпидидимита и др.
![Водянка яичка]()
Гидроцеле чаще возникает в молодом возрасте. Им часто страдают как младенцы, так и подростки. Патология может выявляться и у совсем молодых мужчин в возрасте от 20 до 30 лет. В целом, гидроцеле не такое распространенное заболевание. На его долю приходится только около 1% всех урологических болезней. В некоторых случаях можно обнаружить водянку яичка у еще нерожденного мальчика, то есть эмбриона. С точки зрения физиологии это совершенно нормально. Впоследствии она исчезает самостоятельно, хотя не у всех детей.
Если говорить о самом механизме развития гидроцеле, то тут стоит назвать три важных фактора, которые, несомненно, приводят к данной патологии. Первый фактор – это нарушение лимфооттока из мошонки и яичка. В норме, часть вырабатываемой оболочками яичка серозной жидкости, удаляется через паховую лимфатическую систему. Эта жидкость немного вязкая и является, по своей сути, своеобразной смазкой, необходимой для нормальной работы яичек у мужчин. Когда лимфоотток нарушается, происходит накопление жидкости в оболочках яичка, что визуально и определяется как отек мошонки. Лимфоотток может снижаться при повреждении лимфатических путей (сосудов), например, при травме, инфекции, опухолях половых органов.
Вторым фактором является снижение реабсорбции (обратного всасывания) накопившейся между оболочками яичка жидкости. Оболочки яичка представляют собой автономную систему, которая самостоятельно вырабатывает серозную жидкость, а ее излишки немедленно удаляет. Любые патологические изменения, возникающие в тканях этих оболочек, могут с большой вероятностью привести к появлению гидроцеле. Третьим фактором служит замедление оттока венозной крови из тканей яичка и мошонки. Стаз (остановка или существенной замедление циркулирования) крови в венозных сосудах этих тканей сопровождается увеличенной фильтрацией жидкости из сосудистого русла в пространство между оболочками, в результате чего и развивается водянка яичка.
Анатомия и физиология яичка и мошонки
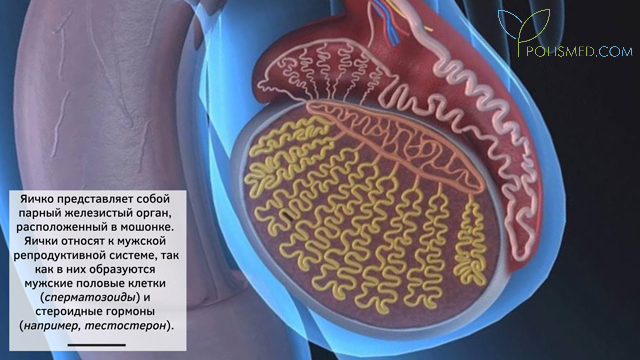
Яичко представляет собой парный железистый орган, расположенный в мошонке. Каждое яичко – это эллипсоид, который имеет сложную внутреннюю структуру. Яички относят к мужской репродуктивной системе, так как в них образуются мужские половые клетки (сперматозоиды) и стероидные гормоны (например, тестостерон).
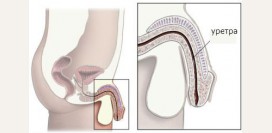
Размеры у яичек неодинаковы, разница в длине у них порой достигает 0,6 – 0,7 см. Верхние полюса этих желез наклонены немного кпереди, тогда как нижние – обращены к задней стенке мошонки. Левое и правое яички имеют по одному переднему и по одному заднему краю. Эти края сходятся у полюсов (верхнего и нижнего) и делят яичко на две противоположные поверхности (внутреннюю и наружную). На заднем крае у каждого яичка находится структура, похожая на небольшой отросток, ее называют придатком яичка или эпидидимисом. Сюда из ткани самого яичка поступают незрелые сперматозоиды. В эпидидимисе они созревают и накапливаются. Во время эякуляции (выбросе спермы) основная порция сперматозоидов поступает в уретру именно из этого маленького формирования.
![Анатомия и физиология яичка и мошонки]()
Само яичко неоднородно внутри. Оно имеет средостение, локализованное рядом с верхним полюсом и задним краем. Средостение яичка – это утолщение его белочной оболочки, которая обволакивает само яичко снаружи и служит ему защитным слоем. От этого средостения в сторону переднего и заднего краев яичка отходят перегородки из соединительной ткани, которые делят его на небольшие участки (дольки). В дольках находятся извитые семенные канальцы, содержащие сперматогенный эпителий, производящий на свет молодые сперматозоиды. Между канальцами в дольках располагается соединительная ткань. В ней можно обнаружить клетки Лейдига, которые отвечают за выработку тестостерона (основной мужской половой гормон). Он выполняет множество функций в мужском организме (регулирует обмен веществ, отвечает за правильное половое созревание детей, появление у них вторичных половых признаков, влияет на образование спермы и др.).
Молодые сперматозоиды, образовавшись в извитых семенных канальцах, далее транспортируются в тестикулярную сеть (она находится внутри средостения яичка), а затем сразу же в придаток яичка, который представляет собой многократно свернутый, длинный канал. У нижнего полюса яичка эпидидимис плавно превращается в семявыносящий проток, доставляющий сперматозоиды к уретре (через семявыбрасывающий проток).
Яичко вместе с его придатком и начальной частью семявыносящего протока погружены в мошонку. По своей сути, она является специальным мешком, который служит вместилищем для яичек. Мошонка, находясь снаружи от тела человека, обеспечивает оптимальный температурный режим для формирования сперматозоидов. Она состоит из многочисленных слоев и разделена перегородкой на правую и левую части. Самым наружным ее слоем является кожный покров, сплетенный с мясистой оболочкой (состоит из мышечных клеток и соединительной ткани). Глубже него расположены три фасции (внутренняя и внешняя семенные и кремастерная) вместе с мышцей, поднимающей яичко. Фасции – это тонкие соединительнотканные пленки, призванные разграничивать различные анатомические структуры.
Между кожей, фасциями, мышцей и яичком (с его белочной оболочкой) находится его собственная влагалищная оболочка. Она имеет два листка (висцеральный и париетальный). Висцеральный листок собственной влагалищной оболочки яичка локализуется внутри (то есть ближе к яичку) и непосредственно прилежит к белочной оболочке. Париетальный листок тесно прилегает к мышце, поднимающей яичко. Оба листка плавно переходят друг в друга в области верхнего полюса яичка.
Париетальный листок отделен от висцерального небольшой серозной полостью, которая изнутри выстлана специальным секреторным эпителием (мезотелием). Этот слой клеток занимается производством и всасыванием жидкости, поступающей в эту полость. Данная жидкость служит смазочным материалом, который улучшает скольжение яичек и их мобильность в мошонке. В норме, в серозной полости, образованной листками собственной оболочки яичка, накапливается до 1 миллилитра жидкости.
Помимо придатка (эпидидимиса) на самом яичке (в полости между листками собственной влагалищной оболочки) можно обнаружить другие отростки. Их называют гидатидами. В некоторых случаях они могут появляться на придатке. Гидатиды представляют собой очень мелкие отросчатые образования на тонкой ножке. Согласно статистическому анализу, эти образования, встречаются у 8 из 10 здоровых лиц мужского пола. Гидатиды – это не что иное, как остатки парамезонефрального протока (анатомическое формирование в эмбрионе, из которого развивается привесок яичка и участок предстательной железы).
У верхнего полюса яичка семявыносящий проток поднимается вверх и немного в косом направлении. Не доходя до лобковой кости, он входит в наружное (поверхностное) паховое кольцо, являющееся входом в паховый канал. Этот канал имеет небольшое сообщение с брюшной полостью, которое называется внутренним (глубоким) паховым кольцом. У каждого человека всегда можно обнаружить два паховых канала (правый и левый) через них проходят семявыносящие протоки от правого и левого яичек соответственно.
Кроме семявыносящего протока в паховом канале расположены и другие важные анатомические структуры (это яичковая артерия, лозовидное венозное сплетение, нервы яичка, семявыносящего протока, лимфатические сосуды яичка, вены и артерии семявыносящего протока). Все эти структуры вместе с семявыносящим протоком обернуты в несколько оболочек (внутреннюю семенную фасцию, мышцу, поднимающую яичко, кремастерную фасцию, наружную семенную фасцию, участок влагалищного отростка брюшины), которые предохраняют их от повреждения. Комплекс всех этих образований (включая оболочки) называется семенным канатиком.
Семенной канатик берет свое начало в области глубокого пахового кольца и заканчивается в мошонке. Часть его оболочек являются общими и для нее (внутренняя семенная фасция, мышца, поднимающая яичко, кремастерная фасция, наружная семенная фасция). То есть оболочки с семенного канатика плавно переходят на яичко, которое и окружают (входя, таким образом, в состав оболочек мошонки).
Во время внутриутробного развития (с 7 по 9 месяцы) яичко постепенно опускается в мошонку, проходя сквозь паховый канал. В процессе такого опускания, оно тянет за собой участок брюшины (оболочки, которая покрывает стенки брюшной полости с внутренней стороны), вследствие чего происходит ее выпячивание внутрь пахового канала. Ближе к рождению ребенка, глубокое паховое кольцо (начало пахового канала) зарастает соединительной тканью, что препятствует попаданию серозной жидкости из брюшной полости в паховый канал и в саму мошонку. Это называют заращением влагалищного отростка брюшины. Если такого заращения не происходит, то у ребенка впоследствии могут наблюдаться различные осложнения, в том числе и врожденная водянка яичек.
Мошонка и яичко имеют разные пути кровоснабжения и лимфооттока, то же самое касается и их иннервации. К мошонке артериальная кровь подходит в составе дорсальной артерии полового члена, а также передних и задних мошоночных артерий, которые являются ответвлениями внутренней и наружной половых артерий. Кровь к яичку и его придатку транспортируется через яичковую артерию и артерию семявыносящего протока. Венозная кровь от тканей мошонки оттекает по одноименным венам.
У яичка этот вид крови удаляется через систему его собственных вен, которые затем соединяются в несколько более крупных ветвей. Эти ветви, подходя к наружному отверстию пахового канала, дальше расплетаются, образуя в паховом канале обширное лозовидное сплетение. Венозное лозовидное сплетение проходит в паховом канале прямо рядом с яичковой артерией. В области внутреннего (глубокого) пахового кольца это сплетение немного трансформируется и дальше, в брюшной полости, оно превращается в яичковую вену. По ней кровь оттекает либо в полую вену (если это правая яичковая вена), либо в левую почечную вену (если это левая яичковая вена).
Лимфатическая система яичка состоит из глубокой (сосудов, расположенных непосредственно между извитыми семенными канальцами) и поверхностной (сосуды находятся под белочной оболочкой) лимфатических сетей. Сосуды этих сетей, по выходу из яичка, стыкуются с лимфатическими сосудами его придатка. Объединяясь вместе, они формируют внутреннее яичковое лимфатическое сплетение. Это сплетение является составной частью семенного канатика. В области глубокого пахового кольца сосуды внутреннего яичкового лимфатического сплетения выходят в брюшную полость, далее они впадают в поясничные или подвздошные лимфатические узлы. Лимфатическая жидкость от тканей мошонки оттекает к поверхностным паховым лимфатическим узлам.
Иннервация мошонки осуществляется за счет ветвей подвздошно-пахового, срамного нервов и веточек, поступающих из нижнего подчревного сплетения. Нервные окончания к самому яичку направляются от сплетения семенного канатика и яичкового нервного сплетения.
Подпишитесь на Здоровьесберегающий видеоканал


Причины гидроцеле
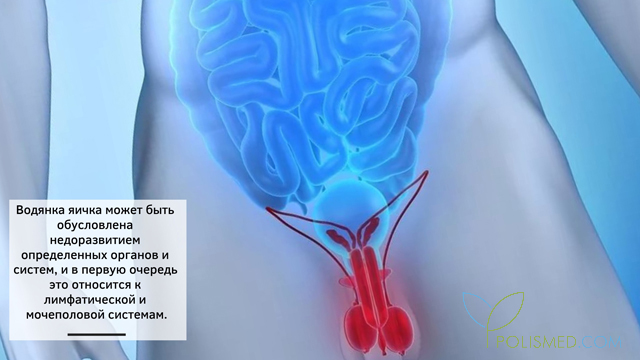
Причины водянки яичка могут быть довольно разнообразными. Она может быть обусловлена недоразвитием определенных органов и систем, и в первую очередь, это относится к лимфатической и мочеполовой системам. Аномалии развития яичек, почек, полового члена, уретры, мочевого пузыря, лимфатических узлов и сосудов могут быть препятствием на пути к нормальному очищению от жидкости, скапливающейся в собственных оболочках яичка и развитию гидроцеле. Данная патология очень распространена среди пациентов, имеющих некоторые урологические воспалительные болезни, например, эпидидимит (воспаление тканей придатка яичка), уретрит (воспаление уретры), фуникулит (воспаление семенного канатика) и др. Это воспаление может быть вызвано не только инфекцией, но и травмами мошонки, паховой, промежностной областей, перекрутом яичка, опухолями мочеполовой системы (особенно новообразованиями яичка).
![Причины гидроцеле]()
Нарушение венозного оттока при сосудистых патологиях и заболеваниях сердца также может служить причиной гидроцеле. Неправильная эвакуация лимфы по лимфатической системе при паразитарных инвазиях, опухолях малого таза и паховой зоны, создает неблагоприятные условия, которые способствуют ее застою, неадекватному выведению жидкости из тканей и появлению водянки яичка. Гидроцеле очень часто встречается в постоператорном периоде у больных, перенесших различные операции на половых и брюшных органах. Плохое состояние других важных органов (например, печени, почек) тоже нередко сказывается на работе оболочек яичка.
В достаточно редких случаях у новорожденных можно вывить физиологическую водянку яичка. Это абсолютно нормальный феномен. Его причинам обычно служат еще незавершенный к моменту рождения ребенка процесс образования лимфатических сосудов и медленное перекрытие (незаращение) влагалищного отростка брюшины. Этот отросток формируется в раннем эмбриональном периоде и является, по своей сути, выпячиванием брюшины (тонкая ткань, покрывающая стенки и органы брюшной полости) в просвет пахового канала, которая далее, при рождении младенца, будет служить ему одной из оболочек семенного канатика. В норме, практически у 75 – 85% родившихся маленьких детей наблюдается полное заращение влагалищного отростка и, таким образом, отделение друг от друга брюшной полости и пахового канала. Если этого не происходит, то у таких новорожденных возникает предрасположенность к паховым грыжам, водянке яичка и некоторым другим заболеваниям.
Причинами гидроцеле могут быть следующие патологические состояния:
- перекрут яичка;
- воспалительные заболевания;
- филяриоз;
- травмы;
- аномалии развития мочеполовой системы;
- опухоли половых органов;
- поражение лимфатических узлов малого таза и паховой области;
- почечная недостаточность;
- нарушение работы сосудов и сердца;
- пороки развития лимфатической системы;
- перекрут гидатид яичка;
- послеоперационное гидроцеле;
- болезни печени.
Перекрут яичка
Перекрут яичка представляет собой серьезную патологию, при которой оно внезапно разворачивается в каком-либо направлении, относительно своей горизонтальной либо вертикальной оси. В яичке и в его оболочках при этом нарушается нормальное кровоснабжение (как венозное, так и артериальное), из-за сдавления сосудов, расположенных в семенном канатике (при повороте яичка более 180 градусов относительно своей оси его сосуды, находящиеся в семенном канатике, также разворачиваются, что сопровождается их перекручиванием и компрессией).
Нарушение оттока венозной крови играет главенствующую роль в появлении гидроцеле при перекруте яичка. Такое нарушение возникает не только в результате перекрута вен семенного канатика, но и вследствие их тромбоза (закупорки вен тромбами). Торможение оттока крови по венам яичка нарушает естественные процессы секреции (выработки) и обратного всасывания жидкости в его оболочках, в результате чего ее избытки начинают накапливаться между ними. Причины перекрута яичка бывают разными. Например, данное заболевание может возникать при сильном и продолжительном кашле, травмах мошонки, аномалиях развития структур мошонки, резких движениях, ношении стесняющей движения одежды, грыжах паха, физических перегрузках и др.
Перекрут яичка считается достаточно серьезной патологией, так как помимо гидроцеле он моментально приводит к некрозу (омертвлению тканей) яичка, образованию абсцесса мошонки (возникновению полости с гноем). Поэтому очень важно в таких случаях своевременно обратиться за медицинской помощью. Перекрут яичка, в основном, сопровождается чрезмерными и интенсивными болями в области мошонки и промежности. При обычном гидроцеле боль не является ведущим симптомом в клинической картине. Это следует учитывать, когда пациент думает, нужно ли ему пойти к урологу или нет.
Воспалительные заболевания
Гидроцеле может появляться при различных воспалительных заболеваниях мочеполовой системы. Часто оно служит осложнением орхита (воспаления тканей яичка), эпидидимита (воспаления тканей придатка яичка), орхоэпидидимита (воспаления тканей яичка и его придатка), уретрита (воспаления уретры), фуникулита (воспаления семенного канатика). Все эти патологии, в большинстве своем, имеют инфекционный генез (происхождение), то есть возникают при инфицировании человека различными бактериями и вирусами. Водянку яичка, таким образом, можно наблюдать, например, при гонорее, туберкулезе, паротите, гриппе, трихомониазе, микоплазмозе, хламидиозе и др.
Появление гидроцеле во всех этих случаях объясняется избыточным выпотеванием воды и некоторых других элементов из сосудистого русла в полость, расположенную между листками собственной влагалищной оболочки яичка, с образованием экссудата (воспалительной жидкости). Также при воспалительных заболеваниях нередко происходит повреждение венозных и лимфатических сосудов, вследствие чего нарушается нормальное дренирование тканей оболочек яичка, что однозначно способствует еще большему накоплению жидкости в мошонке.
Филяриоз
Филяриоз является самым распространенным паразитарным заболеванием, которое может вызвать водянку яичка. Эта болезнь провоцируется инфицированием человека филяриями – глистами, которые относятся к классу нематод (круглых червей). Эта разновидность глистов попадает в организм при укусах кровосососущих насекомых. Далее филярии через кровь постепенно поступают в лимфатическую систему, где и происходит их размножение. Там же они превращаются во взрослых червей. Накопление паразитов в лимфатическом аппарате не является строго локализованным. Эти паразиты, по мере их накопления, начинают проникать в различные органы и ткани, вызывая там нарушение лимфооттока, что сопровождается их отеком.
Одной из главных причин возникновения водянки яичка при филяриозе является повреждение основных лимфатических магистралей, по которым оттекает большая часть лимфы из мошонки и яичка. Эти крупные лимфатические сосуды расположены в области паховых и тазовых лимфоузлов. Затруднение оттока лимфы из тканей мошонки и яичка сопровождается снижением обратного всасывания серозной жидкости, находящейся между листками собственной влагалищной оболочки яичка, в результате чего она (жидкость) практически безостановочно накапливается.
Следует подчеркнуть, что при данном паразитарном заболевании может наблюдаться не только гидроцеле, но и другие симптомы и признаки, такие как отечность ног, странные высыпания на коже различных участков тела, боли в области суставов, кашель, увеличение температуры, покраснение глаз, увеличение размеров лимфатических узлов, нарушение зрения и др.
Травмы
Гидроцеле бывает очень частым явлением при различных механических травмах (ударах, ущемлениях, ранениях) мошонки, паховой области и промежности. Такие травмы могут возникать как в быту, так и на работе, на улице (например, при избиениях, дорожно-транспортных происшествиях), при занятиях спортом (конным спортом, борьбой, каратэ, тайским боксом, велоспортом и др.). Кроме обычных, механических травм вышеуказанных областей также часто встречаются разные термические повреждения мошонки и прилежащих к ней тканей, например, ожоги, перегрев, обморожения. Водянка яичка порой наблюдается при укусах животными паховой области, огнестрельных ранениях и после секса.
Гидроцеле при разнообразных травмах мошонки, паховой области и промежности обусловлено нарушением работы различных сосудов, регулирующих приток и отток крови из перечисленных областей. Это ведет к увеличенному выходу жидкости в ткани и образованию отеков. Нарушение сосудистой работы вызывается как полным механическим разрушением сосудов (например, при огнестрельных, резаных ранах), так и их компрессией (сжатием), которая встречается при гематомах, отеке мошонки и прилежащих областей. Венозные сосуды при травмах мошонки, паховой области и промежности нередко забиваются тромботическими массами, что также неминуемо ведет к блокированию оттока венозной крови из очага повреждения.
Аномалии развития мочеполовой системы
Аномалии развития мочеполовой системы приводят к нарушению нормальной работы почек, яичек, пениса, уретры, мочевого пузыря. Как правило, они являются врожденными и служат доказательством неправильного формирования этих органов в процессе эмбрионального и фетального развития. Такие аномалии развития могут быть внешне видимыми и обнаруживаться у ребенка с самого момента его рождения либо быть неразличимыми и диагностироваться уже на поздних этапах его жизни (например, в подростковом возрасте при половом созревании).
Водянку яичка часто выявляют при следующих аномалиях развития мочеполовой системы:
- крипторхизме (патологии, при которой яички не располагаются в мошонке);
- экстрофии мочевого пузыря (нарушении слияния мочевого пузыря и передней брюшной стенки);
- гипоплазии яичек (врожденной недоразвитости яичек);
- эписпадии (аномалии, при которой стенки уретры не срастаются полностью);
- ложном гермафродитизме (состоянии, при котором у мужчины имеются внешние половые органы женщины, тогда как внутри у него присутствуют яички, они, в таком случае, неправильно расположены);
- гипоспадии (нарушении, характеризующимся патологическим смещением конца уретры в мошонку, середину пениса, промежность или в какое-либо другое место);
- гипоплазии эпидидимиса (патологическом изменении придатка яичка).
Опухоли половых органов
Опухоли половых органов мужчины, таких как пенис, мошонка, яички, могут спровоцировать возникновение у него гидроцеле. Больше всего водянка яичка наблюдается у пациентов с новообразованиями мужских гонад (то есть яичек) и их придатков (эпидидимисов). Примерами таких опухолей являются сертолиома, тератобластома, лейдигома, хорионэпителиома, эмбриональная карцинома, семинома и др.
Опухолевые клетки этих новообразований, соединяясь между собой, периодически врастают в другие соседние органы, первично нарушая анатомическую структуру яичек и их оболочек. Наиболее характерным в таких случаях является потеря их тканями (тканями яичка и его оболочек) адекватного сосудистого кровоснабжения и лимфооттока. Иногда в яичках могут возникать воспалительные процессы, вызванные некрозом тех или иных его тканей. Нарушение нормальной циркуляции крови, лимфатического содержимого и воспаление служат важными факторами, которые обуславливают накопление жидкости между листками собственной влагалищной оболочки яичка, вследствие чего развивается гидроцеле.
Поражение лимфатических узлов малого таза и паховой области
Вся лимфа из яичка и его оболочек выводится через небольшие лимфатические сосуды, расположенные вблизи семенного канатика, который проходит через паховую область. Лимфатические сосуды оболочек яичка, как правило, проходят сквозь паховые лимфатические узлы, в то время как лимфатические протоки из самого яичка эти узлы игнорируют и напрямую впадают в поясничные лимфатические узлы, локализованные поблизости с аортой. Лимфатическая жидкость также иногда транспортируется через ближайшие подвздошные лимфатические сосуды, далее в грудной лимфатический проток. Поражение всех вышеперечисленных узлов (паховых, подвздошных) часто сопровождается лимфостазом (застоем лимфы) в половых органах, в частности, в оболочках яичка. Это приводит к возникновению гидроцеле.
Повреждение паховых и подвздошных узлов постоянно наблюдается при новообразованиях простаты, мочевого пузыря, полового члена, яичек, мошонки, прямой кишки, кожи промежности, нижних конечностей, поясницы. Оно объясняется проникновением раковых клеток, непосредственно из самих опухолей, в эти лимфатические узлы с током лимфатической жидкости. Этот процесс называется метастазированием (образованием метастазов). В процессе образования метастазов ткань лимфатических узлов в значительной степени травмируется, изменяется ее структура, серьезно нарушается проходимость лимфатических узлов. Именно поэтому лимфа застаивается в лимфатических сосудах, которые впадают в пораженные узлы. Таким образом, появление метастазов в паховых и подвздошных лимфатических узлах затрудняет адекватный отток лимфатической жидкости из оболочек яичка (особенно его влагалищной оболочки), что и служит предпосылкой к появлению гидроцеле.
Кроме того, водянка яичка – нередкое явление при опухолях, состоящих из лимфатических клеток. Их называют лимфомами. Бывают ходжкинские и неходжкинские лимфомы, каждые характеризуются определенными признаками, однако всех их объединяет сильное поражение лимфатических узлов. При таких опухолях могут быть повреждены подвздошные и паховые лимфатические узлы, что автоматически может привести к гидроцеле, по схожему механизму, как и при уже описанных выше опухолях органов малого таза, паха и конечностей.
Почечная недостаточность
Недостаточность функционирования почечной ткани нередко может служить причиной развития крупных отеков рук, лица, ног, появления анасарки (повсеместная отечность), скопления жидкости в различных полостях – брюшной, грудной, перикардиальной, а также возникновения водянки яичка. При почечной недостаточности организм пациента каждый день теряет крупную порцию протеинов (белков) вместе с мочой.
Это является патологией, поскольку, в норме, при фильтрации крови в почках, белки не проникают через почечный фильтр и остаются в кровяном русле. Такая недостаточность может быть вызвана многочисленными почечными болезнями, при каждой из них, в той или иной степени, повреждается ткань почек, что существенно ухудшает почечные функции (нарушается правильная фильтрация, замедляется выведение из организма вредных веществ).
Почечная недостаточность может наблюдаться при следующих недугах:
- раке почки;
- пиелонефрите (гнойном воспалении почек);
- поликистозе почек (патология, сопровождающаяся разрастанием в почках полостей разного размера);
- гломерулонефрите (воспалительное заболевание почечных клубочков);
- диабетической нефропатии (повреждение почечных структур на фоне сахарного диабета);
- токсической нефропатии (поражение почек при отравлениях, воздействии ядов, неправильном употреблении лекарственных препаратов);
- артериальной гипертензии (повышении артериального давления);
- амилоидозе (заболевании, связанным с накоплением в тканях белка амилоида и их медленным склерозированием – замещением соединительной тканью);
- туберкулезе и др.
Нарушение работы сосудов и сердца
Адекватная работа сердца и сосудов играет немаловажную роль в поддержании правильного баланса между секрецией (образованием) и удалением жидкости из тканей человека, в том числе и оболочек яичка. При некоторых тяжелых патологиях сердца (например, ишемической болезни сердца, артериальной гипертензии, пороках развития сердца, инфаркте миокарда, миокардитах и др.) может возникать так называемая сердечная недостаточность. Ее развитие затрудняет кровоток, особенно венозный, в различных участках тела.
Накопление венозной крови в сосудах оболочек яичка приводит к увеличению в них (в сосудах) гидростатического давления, величина которого начинает мешать своевременному переходу жидкости из полости, расположенной между листками собственной влагалищной оболочки яичка. Поэтому при сердечной недостаточности, в частности, хронической, у пациентов иногда можно обнаружить водянку яичка, как и другие виды отечности, например, отеки ног, рук, лица и др.
Гидроцеле также может возникать при сердечно-легочной недостаточности. Причинами этого вида недостаточности чаще всего служат различные заболевания легочной ткани, такие как пневмосклероз (недуг, при котором легкие замещаются соединительной тканью и теряют свою функциональность), туберкулез легких, обструктивный бронхит (воспаление бронхов, вызванное их закупоркой), пневмокониоз (патология легочной системы, появляющаяся в результате продолжительно вдыхания вредной пыли), муковисцидоз (врожденная болезнь, связанная с недостаточностью секреторных желез), бронхиальная астма, пневмония (воспаление легких). Сердечно-легочная недостаточность – частое явление для васкулитов (группа патологий, связанных с воспалением многочисленных сосудов), системных воспалительных болезней (например, склеродермии, системной красной волчанки и др.), послеоперационных периодов у пациентов, перенесших операции на легких.
Появление водянки яичка при сердечно-легочной недостаточности обусловлено следующим механизмом. Нарушение структурности тканей легкого при всех вышеперечисленных заболеваниях ведет к повышению в них кровеносного давления. Если не лечить основную патологию, это давление с каждым днем постепенно станет нарастать, что будет сказываться на сердечной мышце (ее правых отделах). Сердцу будет все труднее доставлять кровь из полых вен к легким, в результате чего правые его отделы начнут «уставать». Это будет сопровождаться застоем крови в венозной системе, несвоевременным удалением жидкости и продуктов обмена веществ из тканей. Снижение скорости циркуляции крови по венам при сердечно-легочной недостаточности и служит той причиной, по которой у таких больных возникает водянка яичка.
Пороки развития лимфатической системы
Пороки (аномалии) развития лимфатической системы считаются одной из редких причин гидроцеле. Они встречаются в различных вариантах и формах (локализованной, распространенной). Из вариантов аномалий развития лимфатических сосудов и узлов стоит выделить их врожденную гипоплазию (неокончательное формирование), лимфангиэктазию (патологическое расширение сосудов лимфатической системы), облитерирующую лимфоангиопатию (когда лимфатические сосуды склеиваются, сужаются и грубеют, обрастаясь соединительной тканью).
Водянка яичка встречается и при лимфангиоматозе (разновидности опухолевого процесса, при котором в организме человека наблюдается увеличенное разрастание лимфатических тканей в различных оболочках и органах человека), а также при лимфангиомах паховой, тазовой, промежностных областей. Лимфангиома – это доброкачественное новообразование, зачастую врожденное, которое состоит из клеток лимфатических сосудов.
Общим механизмом развития гидроцеле при всех этих пороках лимфатической системы служит замедление эвакуации жидкости из серозных оболочек яичка (то есть листков собственной влагалищной оболочки яичка), которое провоцируется лимфостазом (остановкой продвижения лимфы по лимфатическим сосудам), лимфангиитом (воспалением лимфатических сосудов), лимфаденитом (воспаление лимфатических узлов) и недоразвитием лимфатических протоков. Такой застой неминуемо приводит к накоплению транссудата (серозной жидкости) в яичковой области и, таким образом, к появлению такой патологии, как гидроцеле.
Перекрут гидатид яичка
Гидатида яичка – это мелкое, белое, рудиментарное (остаточное) образование, червеобразной формы, наиболее часто располагающееся в районе прикрепления придатка и яичка. Она формируется в эмбриональном периоде и служит небольшой частью парамезонефрального протока (специфическая структура в эмбрионе, из которой развивается привесок яичка и участок предстательной железы). Иногда гидатиду можно заметить на придатке яичка либо на самом яичке с абсолютно любой стороны. Гидатид может быть несколько, они являются своеобразными аппендиксами у яичек, которые обычно не доставляют хлопот мужчинам.
Согласно статистике, встречаемость гидатид в яичках у совершенно здоровых, взрослых лиц мужского пола составляет около 80 – 90%. Эти образования всегда локализуются в полости между листками собственной влагалищной оболочки яичка. Гидатиды довольно часто имеют удлиненную, тонкую ножку, через которую к их телам подходят кровеносные сосуды. В связи с такими анатомическими особенностями, перекрут гидатид является нередким явлением, в частности, у маленьких детей 6 – 13 лет, из-за их повышенной физической активности и частых механических травм. Перекручивание в области их ножки вызывает затруднение кровоснабжения тел самих гидатид и создает предпосылки к развитию в них острого воспаления, нагноения и некроза (омертвления тканей).
Перекручивание гидатиды яичка и следующий за этим воспалительный процесс, который постепенно переходит на соседние ткани (в первую очередь, на листки влагалищной оболочки самого яичка), создают необходимые условия для развития гидроцеле. При воспалении увеличивается продукция жидкости, богатой белком и воспалительными веществами, в полости между листками собственной влагалищной оболочки яичка. Эта жидкость чрезвычайно медленно удаляется и систематически накапливается, что и вызывает водянку яичка.
Послеоперационное гидроцеле
Спустя некоторый промежуток времени после операций, проведенных в области паха, может возникать водянка яичка. К таким операциям можно отнести паховую герниотомию (удаление грыжи), варикоцелэктомия (удаление расширенных вен семенного канатика), разнообразные оперативные вмешательства на семявыносящих протоках при обструктивных формах мужского бесплодия (то есть бесплодия, вызванного блокированием оттока спермы по семявыносящим протокам), аппендэктомию (удаление червеобразного отростка – аппендикса). После многих хирургических операций часто наблюдается временное нарушение функции и анатомической структуры различных тканей. Это также касается и зоны паха. Эта область очень чувствительна к таким внедрениям извне, из-за ее особенного строения. Поэтому после операций нередко возникают осложнения, такие как гидроцеле.
Водянка яичка развивается в таких случаях вследствие механического повреждения лимфатических и венозных сосудов. Сосудистое поражение может быть результатом неаккуратной либо неосторожной работы врачей-хирургов. Нарушение целостности и проницаемости сосудов после оперативных вмешательств в области паха ведет к несвоевременному дренированию тканей данной зоны, затруднению оттока метаболитов (продуктов обмена веществ), жидкости и замедлению тканевой оксигенации (неправильному газообмену в тканях). Все это способствует отеку паха, мошонки и появлению послеоперационного гидроцеле. Также клинические случаи водянки яичка уже были зарегистрированы при трансплантации (пересадке) почки.
Болезни печени
Тяжелые заболевания печени могут быть причиной ее фиброза. Фиброзирование печени – это такой патологический процесс, когда ее ткани понемногу вымирают и замещаются нефункциональной фиброзной тканью. Этот процесс всегда сопровождается серьезными нарушениями работы печени. Проблема заключается в том, что при таком фиброзе также замедляется и кровоток внутри печеночных тканей, кроме того, резко повышается давление в просвете воротной вены. Такое увеличенное давление называется портальной гипертензией.
При болезнях печени нередко наблюдается существенное снижение выработки гепатоцитами (клетками печени) белка плазмы крови – альбумина, который играет ключевую роль в обмене воды между различными тканями. Гипоальбунемия (снижение концентрации альбумина в крови) и портальная гипертензия – важные негативные факторы, которые могут создать необходимые условия для появления отека в области мошонки и водянки яичка. Однако не все заболевания печени способны сразу же спровоцировать такую отечность. Обычно это происходит уже в запущенных случаях, когда пациент с опозданием обращается к доктору.
Гидроцеле может появляться при следующих болезнях печени:
- вирусном гепатите (воспалении печени на фоне вирусной инфекции);
- амилоидозе (заболевании, при котором в различных тканях накапливаются анормальные белки);
- эхинококкозе (паразитарной инфекции, характеризующейся появлением кист в разных органах);
- гемохроматозе (болезнь, появляющаяся в результате задержки большого количества железа в тканях и органах);
- первичном билиарном циррозе (грубое фиброзирование печеночной ткани, возникающее из-за нарушения структуры желчных капилляров);
- опухолях;
- токсическом гепатите (зачастую развивающимся на фоне длительного употребления алкоголя);
- болезни Вильсона-Коновалова (патология, связанная с накоплением меди в организме человека) и др.
Формы и стадии водянки яичка
Существует множество классификаций водянки яичка. Они необходимы врачам-урологам для более быстрого понимания сути патологического процесса, имеющегося у пациента, и значительно ускоряют их ежедневную работу. Базовой классификацией является та, которая учитывает непосредственное происхождение гидроцеле. По этому принципу каждую водянку яичка можно отнести либо к приобретенной, либо к врожденной. Первый тип водянки возникает чаще у взрослых в результате какой-либо другой болезни уже присутствующей у пациента. Этот тип еще называют реактивной (симптоматической) водянкой яичка. Его можно встретить, например, у пациентов с воспалением яичка, уретры, придатка яичка, перекрутом яичка, травмой мошонки, при паховых грыжах и др. В таких случаях гидроцеле является вторичной патологией по отношению к основному (первичному) заболеванию, то есть, по сути, его осложнением.
![Формы и стадии водянки яичка]()
Врожденная водянка яичка – уже другое дело. Ее появление связывают с нарушением правильного и своевременного заращения влагалищного отростка брюшины, который, в норме, должен разделять паховую и брюшную полости. В результате этого патологического изменения небольшой объем серозной жидкости периодически проникает из брюшной полости в собственную влагалищную оболочку яичка (между ее листками) через паховый канал. Спустя определенное время после таких перемещений, у пациента может развиться гидроцеле.
Врожденную водянку яичка можно заметить уже с первых дней рождения ребенка. У некоторых детей влагалищный отросток брюшины самостоятельно зарастает, а вся жидкость, скопившаяся между оболочками яичка реабсорбируется (всасывается обратно) лимфатическими и венозными сосудами. Водянка в таких случаях пропадает, не вызывая никаких серьезных осложнений. Данную водянку называют физиологической. Однако у небольшой части новорожденных влагалищный отросток брюшины не зарастает, что обычно ведет к прогрессированию гидроцеле.
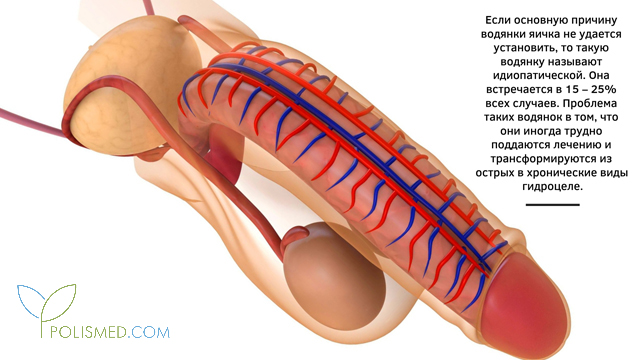
Если основную причину водянки яичка не удается установить, то такую водянку называют идиопатической. Она встречается в 15 – 25% всех случаев. Проблема таких водянок в том, что они иногда трудно поддаются лечению и трансформируются из острых в хронические виды гидроцеле. Разделение водянок яичка на острые и хронические формы основано на клинической картине и частоте рецидивирования (то есть повторяемости симптоматики). Хроническая водянка всегда возникает на фоне острой и служит результатом несвоевременного медицинского вмешательства либо его полного отсутствия, либо неправильной селекции (выбора) тактики лечения.
Острая водянка яичка, как правило, появляется в течение короткого промежутка времени и может самостоятельно исчезнуть через несколько дней или в течение первых двух недель. В этот же период рекомендуется обратиться к урологу. Если водянка яичка не рассасывается в указанный период либо больной, видя, что процесс лишь ухудшается, не поехал к врачу на консультацию, то у него возникает большой риск перехода острой водянки в хроническую. Хронические формы гидроцеле всегда немного труднее лечатся, однако решающую роль в их прогнозе играет первопричина водянки яичка.
Гидроцеле у каждого пациента всегда отличается по размеру. Он обусловлен объемом жидкости, которая скапливается между листками собственной влагалищной оболочки яичка. Ее количество всегда варьирует и зависит от многих факторов (возраста пациента, причины гидроцеле, состояния сосудистой системы, наличия других болезней половых органов и др.). Исходя из размеров, водянку яичка принято классифицировать на четыре вида (водянка малого, среднего, большого и гигантского размеров).
При водянке яичка малого размера между листками его собственной влагалищной оболочки накапливается около 15 – 30 кубических сантиметров жидкости (по размерам – это объем целого яичка). То есть в таких случаях пораженное яичко увеличивается вдвое. Если яичко увеличивается в 3 – 4 раза, то тогда говорят о гидроцеле средних размеров. При еще более выраженном отеке, говорят о водянке большого или гигантского размера.
При большой водянке общий объем жидкости, скопившейся между листками его собственной влагалищной оболочки, может достигать 200 – 1000 мл. Изредка встречаются пациенты с гигантской водянкой яичка. Количество жидкости в таких случаях может составлять от одного до трех литров. Были описаны очень редкие клинические случаи, когда размеры мошонки достигали просто колоссальных размеров, так как общий объем жидкости в совокупности был равен 20 литрам.
Иногда при воспалительных патологиях в полости, образованной листками собственной влагалищной оболочки яичка, могут возникать спайки или по-другому – соединительнотканные склеивания. Эти спайки как бы разделяют полость еще на несколько более маленьких участков (камер). Поэтому в таких случаях водянка яичка может быть многокамерной (многополостной). Если спайки отсутствуют, то тогда гидроцеле классифицируется как однокамерное (однополостное).
По степени распространенности водянку яичка принято делить на открытую и закрытую формы. При открытой (сообщающейся) форме между паховым каналом и брюшной полостью имеется сообщение. Эта форма обычно относится к врожденным типам водянки яичка, то есть она обусловлена нарушением заращения влагалищного отростка брюшины, который должен перекрывать две эти анатомические зоны (паховую и брюшную).
Закрытая форма гидроцеле (изолированное гидроцеле) существует в двух основных вариантах. При первом варианте (изолированная водянка оболочек яичка) жидкость скапливается только между листками собственной влагалищной оболочки, при этом не затрагивая семенной канатик. При втором варианте (изолированная водянка оболочек яичка и семенного канатика) поражаются как листки собственной влагалищной оболочки яичка, так и сам семенной канатик. По локализации водянка яичка может быть односторонней либо двусторонней.
Каких-либо специфических стадий у гидроцеле не существует, так как эта патология, во-первых, не является особо сложной с клинической точки зрения (если, конечно, она не имеет осложнений). Во-вторых, у этого заболевания, не имеется строго определенной картины клинического течения. У одних пациентов водянка яичка может возникнуть внезапно и потом спустя очень короткий промежуток времени исчезнуть, не оставляя за собой следов, у других – она появляется постепенно, иногда незаметно, в течение нескольких недель или месяцев и требует медицинского вмешательства. Поэтому разделять ее клиническое течение на конкретные стадии не является целесообразным.
Симптомы гидроцеле
Все симптомы гидроцеле можно условно разделить на постоянные и непостоянные. К первым можно отнести только один – увеличение размеров мошонки, а ко вторым – боли в паху и мошонке, лихорадку, бесплодие, затруднение мочеиспускания, тяжесть в мошонке, покраснение кожи мошонки и паховой области. Все эти симптомы (как постоянные, так и непостоянные) не являются специфичными, то есть они могут наблюдаться и при других патологиях. Например, увеличение размеров мошонки может выявляться у больных раком яичка, однако при этом не обязательно, чтобы присутствие этого новообразования осложнялось водянкой яичка. Также как и боли в области мошонки не всегда являются признаком гидроцеле, а могут лишь свидетельствовать о мочеполовой инфекции. Поэтому говорить о конкретном симптоме, который на 100% бы указывал на водянку яичка, не имеет смысла. Его просто нет.
![Симптомы гидроцеле]()
Количество жидкости, скапливающейся между листками собственной оболочки яичка, по сути, определяет появление большей части возможных симптомов. Например, оно влияет на размеры мошонки, интенсивность болевых ощущений (в некоторых случаях), создает предпосылки к чувству тяжести в зоне яичек. Кроме того, при накоплении значительных объемов серозной жидкости между оболочками яичка, мошонка порой достигает огромных размеров, что может просто механически мешать пациентам при мочеиспускании, вызывая у них, тем самым, существенный дискомфорт. Если долгое время не обращаться за помощью к урологу, то водянка яичка может нарушить репродуктивную функцию яичек у мужчин, вызывая, таким образом, бесплодие. Данный симптом встречается сравнительно редко.
Основные симптомы гидроцеле
| Симптом | Механизм развития данного симптома | Как проявляется этот симптом? |
| Боли в мошонке | Боли в мошонке возникают вследствие повреждения чувствительных нервных волокон, иннервирующих ткани мошонки, яичка, его придатка и оболочек. Механизм поражения нервных волокон всегда зависит от основной причины гидроцеле. Например, при обычной механической травме мошонки в ее тканях развивается асептическое воспаление (воспалительный процесс, не связанный с инфекцией), при котором клетки иммунной системы высвобождают цитокины (воспалительные субстанции), оказывающие раздражающий эффект на нервные окончания. При воспалительных заболеваниях мочеполовой системы – орхите (воспаление тканей яичка), эпидидимите (воспаление тканей придатка яичка), уретрите (воспаление уретры), нервы мошонки повреждаются за счет различных микробов. При опухолях мочеполовой системы часто имеет место механическая компрессия (пережатие) тканей (в том числе и нервной) и органов мошонки. | Боли в мошонке не являются постоянным симптомом при водянке яичка. Их появление, также как и механизм, зависит от этиологии (причины) гидроцеле. Болевые ощущения в области мошонки чаще всего наблюдаются при травмах яичка, перекруте яичка, практически всех воспалительных заболеваниях мочеполовой системы (эпидидимите, орхите, фуникулите, уретрите, туберкулезе, гонорее, эпидидимоорхите, хламидиозе, трихомониазе и др.), перекруте гидатид яичка, опухолях яичка, полового члена, мошонки. Боли при водянке яичка носят индивидуальный характер. Они могут быть острыми, тупыми, тянущими, приступообразными. Их интенсивность и продолжительность варьирует в широких пределах. Например, при перекруте яичка болевой синдром будет значительно выраженнее и продолжительнее, чем при опухолях мошонки. |
| Боли в паховой области | Механизм болевого синдрома в паховой области при водянке яичка, в целом, схож с тем, который объясняет происхождение болей в мошонке. Однако виды патологий при этом немного меняются. Такие боли можно наблюдать при сочетанных травмах паха и мошонки, при некоторых (не при всех) воспалительных заболеваниях мочеполовой системы (например, гонорее, туберкулезе, эпидидимоорхите, уретрите), новообразованиях уретры, яичка, мошонки, раке толстого кишечника, лимфомах, перекруте яичка. | Болевые ощущения в паховой области встречаются при гидроцеле не так часто. Они нередко сочетаются с болями в мошонке и похожи на них. Боли в паху усиливаются при попытках отведения нижней конечности, увеличения скорости передвижения (например, при переходе с ходьбы на бег), прыжках. Выраженность болевого синдрома бывает разнообразной, а характер болей (ноющая, пульсирующая, сжимающая и др.) определяет причина водянки яичка. |
| Увеличение мошонки в размерах | Увеличение мошонки в размерах при гидроцеле происходит за счет скопления жидкости между листками собственной влагалищной оболочки яичка. Такое накопление вызвано нарушением процессов образования и удаления серозной жидкости, которая необходима для нормальной функции яичек и всего полового аппарата мужчины. На размеры мошонки могут влиять и другие факторы. Увеличение мошонки может быть частично обусловлено опухолью яичка, эпидидимиса, самой мошонки (если новообразование послужило причиной водянки яичка). При травмах мошонки, например, может наблюдаться отек мошонки в ассоциации с гидроцеле. | Увеличение мошонки может быть как односторонним, так и двусторонним. Размеры ее всегда разные при водянке яичка. Она может увеличиваться в два, три и более раз, иногда достигая размеров небольшого мяча. Объем жидкости при определенных типах (например, при сообщающейся водянке) гидроцеле может существенно меняться в течение нескольких часов или одного дня. Увеличение мошонки является постоянным и важным симптомом водянки яичка. Именно из-за него большинство пациентов обращается к врачу-урологу. Увеличенная мошонка вызывает у них дискомфорт во время занятий сексом, мешает им нормально передвигаться, сидеть на месте и, кроме того, приносит некоторый эстетический ущерб. |
| Повышение температуры тела | Повышение температуры тела при водянке яичка служит индикатором наличия у пациента воспалительного процесса. Чаще всего ассоциацию лихорадки и гидроцеле наблюдают при инфекционных воспалительных заболеваниях мочеполовой системы (например, гонорее, орхите, эпидидимите, уретрите и т. д.). В таких случаях в кровь пациента из мест повреждения (тканей яичка, его оболочек, придатка) попадают различные токсины микробов и воспалительные вещества, выделяемые иммуноцитами (клетками иммунной системы – лейкоцитами, лимфоцитами, макрофагами). Эти компоненты обладают раздражающим действием относительно центральной нервной системы, которая в ответ увеличивает температуру тела. Это необходимо для более лучшего иммунного ответа. | Повышенная температура при гидроцеле возникает лишь изредка. Обычно сочетается с какой-либо инфекцией мочеполового тракта и комплексом симптомов, которые для нее характерны (например, при уретрите появляются жжение при мочеиспускании, выделение гноя из уретры, покраснение полового члена и др.). При таких инфекциях температура тела почти всегда достигает субфебрильных отметок в 37,5 – 38 градусов. Держится она более-менее стабильно и спадает при качественном лечении. |
| Чувство тяжести в мошонке | Чувство тяжести в мошонке при гидроцеле возникает из-за скопления жидкости. Как правило, это чувство тем сильнее, чем больше серозного выпота (жидкости) накапливается между листками собственной оболочки яичка. Этот выпот изнутри сдавливает нервные рецепторы, отвечающие за механическое давление, поэтому наличие излишней жидкости вблизи яичка вызовет чувство тяжести в мошонке. | Чувство тяжести в мошонке при гидроцеле не является постоянным симптомом. При значительных объемах жидкости это чувство может быть довольно выраженным и доставлять пациенту значительные неудобства. Чувство тяжести чаще всего возникает во время движения (простой ходьбы, бега, прыжках и т. п.) и обычно сопровождается увеличением мошонки в размерах. |
| Покраснение кожи мошонки, паха и промежности | Покраснение кожи при гидроцеле может быть вызвано несколькими факторами. Первым фактором является механическое трение между собой кожных покровов мошонки, паховой области и промежности при физической активности пациента. Такое трение более постоянно, когда мошонка достигает больших размеров. Во-вторых, при водянке яичка кожа нередко краснеет при увеличении температуры тела, вызванном присутствием у больного инфекции, особенно при болезнях урогенитального тракта. В-третьих, у пациентов с гидроцеле, в редких случаях, встречается эритразма. Это заболевание микробного происхождения, поражающее верхние слои эпидермиса и характеризующееся появлением на коже красноватых пятен различной формы и диаметра. | Покраснение кожи мошонки, паховой области и промежности при гидроцеле, в большинстве случаев, не столь значительное. Распространенность красноты, в основном, зависит от причины, которая вызвала водянку яичка. Покраснению кожи при водянке яичка также могут способствовать неблагоприятные условия окружающей среды, например, влажный климат, повышенная температура, несоблюдение правил личной гигиены, частое посещение мест общественного пользования (бассейнов, саун). |
Диагностика водянки яичка
Водянка яичка является легко диагностируемой патологией. Пациент самостоятельно при внешнем осмотре и прощупывании может предположить, что у него появилось гидроцеле. Проблема состоит в том, что водянка яичка, в основном, не возникает просто так. Она, как правило, служит осложнением других заболеваний (например, перекрута яичка, аномалий развития мочеполовой, лимфатических систем, болезней сердца, почек, легких и др.). Поэтому очень важно в таких случаях обратиться к врачу-урологу. Он может и проверить есть ли водянка яичка у пациента на самом деле, и выяснить, чем конкретно она вызвана (то есть установить ее причину).
![Диагностика водянки яичка]()
Урологу необходимо сообщить все беспокоящие пациента симптомы, при каких обстоятельствах они появились, когда возникли первые признаки водянки яичка, существуют ли у пациента серьезные заболевания, состоит ли он на учете в венерологическом диспансере и др. Добавочные вопросы врач будет задавать по мере необходимости, в зависимости от клинического случая.
Помимо опроса (расспроса пациента о причине его обращения к доктору), в урологической практике существуют также основные (внешний осмотр, пальпация, УЗИ, диафаноскопия) и дополнительные методы диагностики гидроцеле. Первые врач-уролог использует в подавляющем большинстве случаев при первичной адресации (обращении) к нему больного с такой проблемой. Эти методы описаны ниже в таблице. Информации, которую врач получит после этих обследований, иногда вполне достаточно для определения дальнейшей тактики ведения пациента и назначения ему лечения.
Основные методы диагностики водянки яичка
| Название метода диагностики | Методика проведения | Какие признаки заболевания выявляет этот метод диагностики? |
| Внешний осмотр | Внешний осмотр – это методика объективного обследования, при котором врач пытается первично выявить локализацию патологического процесса, то есть причину обращения пациента. При внешнем осмотре уролог просто визуально осматривает мошонку и паховую область, а также другие части тела, если при этом у больного имеются жалобы на другие сопутствующие заболевания (например, болезни печени, сердца, почек и др.). | При внешнем осмотре у пациентов с гидроцеле можно выявить увеличенную в размерах грушевидной формы мошонку, ее кожа, в большинстве случаев, растянута, не формирует складок, эластична и блестит. Иногда присутствует припухлость в паховой зоне, имеются какие-либо телесные повреждения (например, если пациент обращается к врачу после побоев, драки, дорожно-транспортного происшествия), покраснение кожного покрова мошонки и прилежащих к ней областей (кожи промежности, паха, полового члена, уретры). В некоторых случаях у таких пациентов можно обнаружить кожную сыпь в виде красноватых пятен (эритразму), гнойные выделения из уретры, расширенные вены мошонки. Водянка яичка может иметь форму песочных часов, если часть серозного выпота (то есть жидкости, образовавшейся между листками собственной оболочки яичка) накопилась в паховой зоне. |
| Пальпация | Пальпация наравне с внешним осмотром относится к методам объективного обследования. При данном методе врачу-урологу необходимо прощупать место поражения, чтобы прояснить для себя суть происходящего у больного патологического процесса, подтвердить свою гипотезу (о происхождении заболевания), сделанную при опросе и внешнем осмотре, а также назначить пациенту необходимые дополнительные методы диагностики, если таковые требуются. Обычно пальпация производится в положении пациента стоя, иногда лежа, в зависимости от ситуации. Ничего делать при этом не нужно. В некоторых случаях врач может лишь попросить отодвинуть и держать половой член или раскрыть его крайнюю плоть и оголить головку пениса, для того чтобы он оценил ее состояние и присутствие повреждений начального отдела уретры. | При гидроцеле с помощью пальпации можно выявить изменение размеров мошонки, наличие какой-либо болезненной области в ней, оценить адекватность расположения правого и левого яичек, их размеры, структуру, обнаружить дополнительное патологическое образование (например, опухоль, инородное тело). При водянке яичко обычно оттесняется кзади и книзу, оно не всегда может хорошо прощупываться (если гидроцеле достигает огромных размеров). При аномалиях развития, например, крипторхизме, яички вообще не попадают в мошонку, что можно уверенно определить пальпацией. При прощупывании мошонки, при водянке яичка, в определенных случаях можно выявить локальную гипертермию (местное увеличение температуры кожи), что нередко указывает на присутствие внутреннего воспалительного процесса в яичке либо в оболочках мошонки. При врожденном гидроцеле во время пальпации жидкость может свободно перемещаться из мошонки в брюшную полость (особенно в положении больного лежа), что, таким образом, будет способствовать исчезновению водянки яичка. |
| Простое ультразвуковое исследование мошонки и паховой области | Ультразвуковое исследование (УЗИ) мошонки и паховой области является очень важным методом диагностики, который помогает не только установить присутствие гидроцеле у пациента, но и исключить другие возможные причины увеличения мошонки в размерах. Этот метод довольно прост, быстр, экономичен и эффективен с медицинской точки зрения, поэтому урологи очень часто его назначают. Такое исследование обычно проводится в кабинете УЗИ компетентным врачом УЗИ либо урологом, имеющим необходимый сертификат. Специальных приготовлений за день до УЗИ не требуется, необходимо просто соблюдать правила личной гигиены. Перед проведением процедуры пациента укладывают на спину, при этом ему нужно одной рукой прижать половой член к животу. После того как больной примет правильное положение, врач нанесет необходимое количество геля на кожу и затем, устанавливая УЗИ-датчик в перпендикулярном направлении (к исследуемой зоне), примется изучать структуры мошонки и паха, делая при этом снимки. | При ультразвуковом исследовании при гидроцеле в мошонке можно обнаружить так называемую анэхогенную зону (то есть темное поле – жидкость), прилегающую к яичку и его придатку. Она может быть различных размеров и формы. При скоплении жидкости еще и в области паха эта зона может приобретать форму песочных часов. Внутри анэхогенной зоны иногда могут определяться гиперэхогенные (светлые) плавающие структуры. Это могут быть сгустки фибрина или омертвевшие ткани. В определенных случаях (при многокамерном гидроцеле) между листками собственной оболочки яичка можно выявить соединительнотканные перегородки, они всегда гиперэхогенны по отношению к тканям яичка (то есть выглядят более светлее). При хронической водянке яичка в поврежденных тканях периодически откладываются кристаллы холестерина и соли кальция. Они также имеют гиперэхогенную структуру. |
| Диафаноскопия | Диафаноскопия – это метод, основанный на просвечивании полых образований лучами света. Этот метод не является слишком информативным при водянке яичка, но его еще применяют врачи-урологи в своей повседневной практике. Для просвечивания мошонки чаще всего используют маленькую лампочку либо цистоскоп (прибор для осмотра уретры). Источник света размешается позади мошонки, пациент при этом должен стоять. Основной свет в кабинете у врача должен быть потушен, шторы закрыты, что, тем самым, создает необходимый темный фон, на котором лучше можно разглядеть просвечиваемую мошонку. | При водянке яичка при диафаноскопии обычно выявляют увеличенную мошонку, которая светится розово-красным цветом. Это подтверждает, что размеры ее изменились только благодаря скоплению жидкости между листками собственной оболочки яичка. Окрас в таком случае, как правило, равномерный, без каких-либо затемнений. Если гидроцеле было вызвано новообразованием (например, яичка, его придатка), травмой, перекрутом яичка или воспалительным процессом (туберкулезом, орхитом, орхоэпидидимитом), то во время исследования при просвечивании мошонки, внутри нее, можно обнаружить очаги темного цвета и неравномерное окрашивание в розовый цвет. |
Если у врача возникают затруднения в установлении точного диагноза, то он назначает дополнительные методы диагностики гидроцеле (пункцию мошонки, биохимический анализ крови, общий анализ крови и др.). Похожая ситуация наблюдается в тех случаях, когда результатов, полученных с помощью основных методов, недостаточно. Например, пациентам с орхитом (на фоне которого появилась водянка яичка) явно будут необходимы добавочные диагностические исследования (урокультура, мазок на урогенитальную инфекцию, общий анализ крови), чтобы выяснить какой именно болезнетворный микроб его спровоцировал. Дополнительные методы диагностики назначаются только по клиническим показаниям.
Дополнительными методами диагностики гидроцеле являются:
Ультразвуковая допплерография
Ультразвуковая допплерография (УЗДГ) является разновидностью простого ультразвукового исследования. По методике проведения УЗДГ довольно схожа с оригиналом и не требует специальных подготовительных мероприятий. Данный метод диагностики применяется для оценки определенных параметров кровообращения в различных сосудах яичка. Для этого используют обычный аппарат УЗИ, оснащенный специальными датчиками.
При гидроцеле в паренхиме (основной ткани) яичка, как правило, замедляется циркуляция крови. Это происходит из-за того что накопление жидкости между листками собственной оболочки яичка приводит к повышению сосудистого сопротивления в возвратных артериях яичка, в результате чего нарушается нормальное артериальное кровоснабжение его внутренних тканей. Причем нарушение нормальной циркуляции крови наблюдается не только на стороне водянки (если взять одностороннее гидроцеле), но и в паренхиме второго яичка.
Патологические изменения при водянке яичка можно обнаружить как в артериальном, так и в венозном русле, все зависит от причины заболевания. Венозные сосуды могут страдать, например, при перекруте яичка. В таком случае можно выявить отсутствие венозного спектра (кровотока) в тканях яичка на стороне поражения. В некоторых случаях ультразвуковая допплерография может выявить линейное ускорение скорости кровотока в яичке. Это бывает при гидроцеле, вызванном новообразованиями (яичка, его придатка, мошонки), воспалительными заболеваниями (орхитом, эпидидимитом), перекрутом гидатид яичка.
Диагностическая пункция мошонки
Диагностическая пункция мошонки – метод инвазивного исследования (то есть метода диагностики, сопровождающегося нарушением целостности кожных покровов), при котором осуществляется ее прокол специальной иглой и аспирация (удаление) небольшой порции жидкости. Такой прокол уролог чаще всего делает в нижней части мошонки. В некоторых случаях серозный выпот (жидкость) может удаляться врачом полноценно, что позволяет временно (так как не всегда пункция ведет к полному излечению) избавиться от водянки яичка, а также получить необходимый материал для лабораторного исследования. После получения жидкости, ее посылают в лабораторию для цитологического, биохимического и микробиологического исследований. Они помогают установить присутствие в жидкости разных клеток, сгустков крови, белка, микроорганизмов.
В водяночной жидкости, взятой на цитологический анализ у пациентов с гидроцеле, можно обнаружить эритроциты, лейкоциты, лимфоциты, макрофаги, опухолевые клетки (при новообразованиях органов мошонки), мезотелиальные клетки (клетки тканей оболочек яичка), тромботические массы, кристаллы холестерина. Макроскопически (то есть визуально) такая жидкость обычно прозрачна (если нет серьезного воспаления в тканях мошонки), имеет светло-желтый цвет, запах у нее отсутствует. При биохимическом анализе в ней можно выявить повышенное содержание белка, фибрина, триглицеридов, холестерина, альбумина, хлора, натрия, нейтральный pH (показатель кислотности).
Микробиологический анализ водяночной жидкости является очень полезным в тех случаях, когда у пациента было обнаружено какое-либо урологическое заболевание, на фоне которого и появилась водянка. Также такое исследование полезно проводить у больных с хронической водянкой яичка для коррекции медикаментозного лечения. Такой анализ может обнаружить микробов различного происхождения, например, Chlamydia trachomatis (возбудителя хламидиоза), Gardnerella vaginalis (возбудителя гарднереллеза), Trichomonas vaginalis (возбудителя трихомониаза), Escherichia coli (кишечную палочку), Neisseria gonorrhoeae (возбудителя гонореи), Mycobacterium tuberculosis (возбудителя туберкулеза) и др.
Общий анализ крови
Для общего анализа крови пациенту нужно обратиться в любую лабораторию. Там у него из руки возьмут кровь вакуумным прибором (вакутейнером) с иглой на конце. Потом эта кровь подвергается специальной обработке в лаборатории и анализируется. В общем анализе крови учитываются важные клеточные показатели крови, производится подсчет основных клеток крови – лейкоцитов, лимфоцитов, эритроцитов, тромбоцитов, а также некоторых других индикаторов (например, скорости оседания эритроцитов, концентрации гемоглобина и др.).
В общем анализе крови при гидроцеле можно обнаружить анемию (снижение количества эритроцитов и концентрации гемоглобина в крови), лейкоцитоз (повышение количества лейкоцитов в крови), лимфоцитоз (увеличение количества лимфоцитов в крови), эозинофилию (повышение количества эозинофилов в крови), тромбоцитоз (увеличение уровня тромбоцитов в крови), а в некоторых случаях – тромбоцитопению (снижение количества тромбоцитов в крови). Изменение показателей крови при гидроцеле не является специфичным для данной патологии. Водянка яичка может свободно протекать и без каких-либо существенных нарушений в клеточном составе крови, то есть общий анализ крови может быть полностью в норме у пациента с гидроцеле.
Биохимический анализ крови
Биохимический анализ крови, как правило, проводится параллельно с общим анализом крови. Когда пациент приходит сдавать кровь для общего анализа крови, у него также отбирают определенный объем для биохимического анализа, только в отдельную пробирку (вакутейнер). Затем эта пробирка, как и при общем анализе крови, доставляется в лабораторию, где ее и анализируют, определяя важные химические составляющие крови (концентрацию некоторых веществ, уровень активности ферментов и др.) с помощью биохимических анализаторов (аппаратов).
В биохимическом анализе крови у пациентов с гидроцеле можно выявить разнообразные изменения либо не обнаружить их вовсе. При данной патологии все зависит от основного заболевания, которое ее вызвало. Например, при врожденном невыраженном гидроцеле велика вероятность получить абсолютно нормальные значения в биохимическом анализе крови. При болезнях сосудов и сердца в нем можно найти некоторые отклонения, такие как увеличение количества глюкозы, холестерина, креатинкиназы, С-реактивного белка, липопротеинов, повышение активности аланинаминотрансферазы (АлАт), аспартатаминотрансферазы (АсАт), снижение общего белка, альбумина, снижение активности лактатдегидрогеназы (ЛДГ).
При водянке яичка, вызванной болезнями печени, в основном, находят повышение активности щелочной фосфатазы, аланинаминотрансферазы (АлАт), аспартатаминотрансферазы (АсАт), снижение концентрации мочевины, альбумина, фибриногена, увеличение содержания С-реактивного белка, билирубина. Если у пациента имеется почечная недостаточность, то в этом анализе будет увеличена концентрация мочевины, креатинина, холестерина, снижено количество общего белка, альбумина.
Общий анализ мочи
Чтобы сделать общий анализ мочи пациенту нужно предварительно собрать ее в специальный пластиковый контейнер, который можно купить в любой аптеке. Мочу обычно собирают утром, когда он решил пойти в лабораторию. После сбора пробы, контейнер рекомендуется плотно закрыть, подписать и доставить в течение 1 – 2 часов на исследование. В общем анализе мочи врачи-лаборанты подсчитывают количество клеточных и неклеточных элементов (например, солей), а также определяют некоторые биохимические показатели.
Если у пациентов с водянкой яичка нет сопутствующей тяжелой патологии важных органов (например, почек, сердца, печени, поджелудочной железы), то в общем анализе мочи у них, как правило, ничего клинически важного не находят. Если гидроцеле послужило осложнением этих патологий, то тогда у таких больных можно обнаружить специфические сдвиги в общем анализе мочи. Ими могут быть глюкозурия (повышенное содержание глюкозы в моче), гематурия (наличие эритроцитов в моче), протеинурия (присутствие белка в моче), бактериурия (увеличение количества бактерий в моче), билирубинурия (появление билирубина в моче). Кроме того, в общем анализе мочи при гидроцеле иногда выявляют много эпителиальных клеток разного происхождения, которые слущиваются во время воспалительных заболеваний мочеполовой системы. Эти клетки могут принадлежать к плоскому, переходному или почечному эпителию.
Мазок на урогенитальную инфекцию
Существуют несколько типов мазков на урогенитальную (мочеполовую) инфекцию. Перед сдачей любого из них пациенту рекомендуется не ходить в туалет в течение 3 – 4 часов, не заниматься сексом 2 – 3 суток и не употреблять антибиотики, как минимум, 5 – 7 дней. Сбор материала для мазка производит врач-уролог в своем кабинете. Забор материала осуществляют специальным пластиковым зондом или ватным тампоном. Зондом обычно отбирают материал для ПЦР-исследования (генетической диагностики) на мочеполовые инфекции. Часть материала при этом можно поместить на предметное стекло, которое затем будет изучаться с помощью микроскопии на предмет наличия гонореи и трихомониаза.
Материал, отобранный с помощью ватного тампона, далее посылается в бактериологическую лабораторию для дальнейшей диагностики. Мазок на урогенитальную инфекцию является достаточно болезненной процедурой. Болевой синдром после сбора материала, как правило, не утихает в течение нескольких дней. Поэтому пациенту стоит внимательно слушать советы уролога и делать все, что он скажет.
Мазок на урогенитальную инфекцию необходимо делать тем пациентам, у которых предположительной причиной гидроцеле стало заболевание мочеполового аппарата, например, уретрит (воспаление мочеиспускательного канала или воспаление уретры), орхит (воспаление тканей яичка), эпидидимит (воспаление тканей придатка яичка), орхоэпидидимит (воспаление тканей яичка и его придатка), гонорея, трихомониаз и др.
Урокультура
Урокультура представляет собой микробиологический анализ мочи, применяемый с целью выявления в ней вредоносных бактерий. Для данного анализа необходимо собрать ранним утром среднюю порцию мочи в одноразовый пластиковый контейнер (его можно приобрести в аптеке). Желательно, чтобы перед тем как собирать мочу, пациент вымыл с мылом свой пенис. После этого нужно отнести ее на проверку в любую лабораторию. Результаты анализа будут намного достовернее, если до сдачи пробы мочи пациент не применял какие-либо антибактериальные препараты. Урокультуру назначают только при подозрении на мочеполовую инфекцию (уретрит, орхит, эпидидимит, орхоэпидидимит), которая, в некоторых случаях, может вызвать гидроцеле.
Медикаментозное лечение гидроцеле
Для лечения водянки яичка используют медикаментозное и хирургическое лечение. Выбор вида лечения зависит от формы водянки. Медикаментозная терапия водянки яичка чаще всего назначается при острых воспалительных заболеваниях мочеполового тракта. У лиц с врожденным типом гидроцеле вначале не рекомендуется прописывать хирургическое или медикаментозное лечение. В возрасте до 12 – 24 месяцев у меленьких детей может наблюдаться спонтанное (самостоятельное) заращение влагалищного отростка брюшины. Хирургическое лечение обычно необходимо всем остальным группам пациентам.
![Медикаментозное лечение гидроцеле]()
Водянка яичка, в основном, лечится только хирургически. Медикаментозное лечение в таких случаях используется в качестве поддерживающего и профилактического. Например, после хирургических операций на мошонке (по удалению гидроцеле) часто назначают различные антибактериальные, противовоспалительные и обезболивающие препараты. Эти препараты способствуют уменьшению боли в области паха и мошонки, снижают риск развития осложнений (нагноения, появления воспаления внутри тканей мошонки). Выбор любого препарата зависит от множества факторов (возраста пациента, причины водянки, вида хирургического лечения, присутствия осложнений, сопутствующей патологии и др.), поэтому точно указать какой именно препарат назначается в постоператорном периоде, не представляется возможным.
Существует так называемый реактивный тип водянки яичка (то есть водянки, развивающейся в результате острого воспалительного процесса в тканях мошонки). Реактивная водянка яичка обычное явление при инфекционных орхитах (воспалении яичка), эпидидимитах (воспалении придатка яичка), орхоэпидидимитах (воспаление тканей придатка и яичка), а также при травмах мошонки. Назначение некоторых медикаментозных препаратов (антибиотиков, противовоспалительных лекарств), в таких случаях, порой помогает пациентам, и гидроцеле полностью проходит. Однако в урологической практике эти случаи не так многочисленны.
Хирургическое лечение гидроцеле
В мире медицины нет единого мнения о тактике хирургического лечения гидроцеле. В каждом медицинском учреждении либо частной клинике водянку яичка лечат разными способами. Это могут быть как открытые методы (полноценные оперативные вмешательства на мошонке), так и закрытые (простая пункция, склеротерапия). При открытых способах пациенту вскрывают мошонку и удаляют водяночную жидкость из собственной влагалищной оболочки яичка.
Закрытые методы хирургического лечения – более щадящие. При них мошонку прокалывают иглой, эвакуируют из нее жидкость и иногда (в случае склеротерапии) вводят специальные вещества, которые препятствуют повторной ее аккумуляции (накоплению) между листками собственной влагалищной оболочки яичка. Нередко методы хирургического лечения комбинируют между собой. Например, если пациенту не помогают закрытые методы, то урологи используют открытые способы и наоборот.
Существуют следующие хирургические методы лечения водянки яичка:
- простая пункция гидроцеле;
- оперативное вмешательство;
- склеротерапия гидроцеле.
Простая пункция гидроцеле
Простая пункция гидроцеле не является сильно эффективным способом хирургического лечения, так как главный смысл данной процедуры – удалить накопившуюся между листками собственной влагалищной оболочки яичка жидкость. Основная же причина гидроцеле в этом случае игнорируется. Пункцию мошонки обычно производит высокоспециализированный врач-уролог (или хирург). Непосредственно перед введением в мошонку иглы, он должен обезболить участок, куда планируется ее ввести. Как правило, это нижняя передняя зона мошонки. При пункции иглу вводят снизу вверх, по диагонали, в сторону передней стенки мошонки. Для правильного введения иглы часто используют ультразвуковой мониторинг (то есть ее вводят под контролем УЗИ).
Так как простая пункция никак не воздействует на механизм происхождения водянки яичка, а также не влияет на ее причину появления, то вероятность рецидива (повторного возникновения) гидроцеле после такой процедуры достаточно высока. К плюсам данного хирургического вида лечения можно отнести быстроту, экономичность, атравматичность, отсутствие какого-либо влияния на фертильную функцию мужчины и безболезненность.
Простая пункция гидроцеле назначается по клиническим показаниям. Например, ее рекомендуют проводить у лиц, категорически отказывающихся лечь на операцию, у пациентов с сердечной, почечной, печеночной недостаточностью, у детей с быстропрогрессирующим накоплением жидкости в мошонке. Кроме того, пункция мошонки нередко используется в качестве диагностического метода исследования (в основном, у пациентов с новообразованиями яичка и его придатка, мочеполовыми инфекциями, хроническим гидроцеле).
Оперативное вмешательство
Оперативное вмешательство на органах мошонки является самым распространенным (на территории России) хирургическим видом лечения, которое помогает устранить гидроцеле. В странах Европы, США, Канаде, Австралии этот метод применяется значительно реже, поскольку он достаточно травматичный и имеет большое количество разнообразных осложнений (например, кровотечений, расхождения швов, нагноения раны, накопления гноя в полости мошонки и др.). Помимо этого, он, по сравнению с другими видами хирургического лечения, очень дорогостоящий, а также требует более продолжительного времени реабилитации (восстановления) после операции.
Наиболее целесообразно назначать оперативное вмешательство пациентам с объемными водянками яичка, с врожденными водянками, с многокамерными гидроцеле. Такой вид лечения нередко применяется, если врач-уролог не может вылечить водянку яичка медикаментозными или другими видами хирургического лечения (простой пункцией или склеротерапией). Кроме того, оперативное вмешательство используют при определенных патологиях (травмах, опухолях яичка и его придатка, мошонки, перекруте яичка и др.). В таких случаях врачу заранее известно, что данный метод более рационален и необходим.
На сегодняшний день существуют четыре основных типа оперативных вмешательств на мошонке с целью излечения больного от гидроцеле. Ими являются операция Лорда, операция Росса, операция Бергмана и операция Винкельмана. При каждой из этих операций (за исключением операции Росса) рассекаются ткани мошонки, обеспечивается доступ к листкам собственной влагалищной оболочки яичка для дренирования (эвакуации накопившейся там жидкости).
После аспирации (удаления) жидкости производят определенные манипуляции (они различаются в зависимости от типа операции) с самими оболочками, а затем края раны зашивают. Выбор каждой операции зависит от многих факторов (возраста пациента, причины гидроцеле, наличия осложнений, других заболеваний, формы водянки яичка и др.), поэтому врач-уролог должен грамотно объяснить пациенту смысл каждой из них, а также указать на возможные риски, связанные с этими инвазивными процедурами (то есть процедурами, которые сопровождаются нарушением целостности внешних покровов).
Первый тип вмешательств (операция Лорда) очень хорош при неосложненных, однокамерных водянках яичка маленького размера. Вдобавок он менее травматичен, по сравнению с другими типами оперативных вмешательств (например, операцией Бергмана или операцией Винкельмана). Во время операции Лорда листки собственной влагалищной оболочки яичка (после их очищения от жидкости) специально зашиваются между собой, при этом само яичко (вместе с его оболочками) не достают из полости мошонки. Это является огромным плюсом, так как после такой операции не нарушается нормальное кровоснабжение и лимфатический дренаж яичка и прилегающих к нему других тканей.
Операция Росса назначается пациентам, у которых была диагностирована врожденная водянка яичка. Обычно ими являются дети от 2 до 10 лет. При этом оперативном вмешательстве делается разрез в паховой области, напротив пахового канала. Таким образом обеспечивается подход к семенному канатику. Через него находят внутреннее (глубокое) отверстие пахового канала и зашивают влагалищный отросток брюшины в зоне внутреннего пахового кольца (то место, где паховый канал соседствует с брюшной полостью). После этого делают небольшое отверстие в листках собственной влагалищной оболочки яичка, для того чтобы жидкость самостоятельно выходила и постепенно рассасывалась в соседних тканях.
При операции Бергмана делают разрез на передней стороне мошонки, после чего аспирируют (отсасывают) жидкость из гидроцельного мешка. Затем достают яичко, разрезают внешний листок его собственной влагалищной оболочки, осуществляют ревизию (осмотр) полости. В конце удаляют участок внутреннего листка и ушивают внешний листок. Таким образом, при данном методе ликвидируется полость между листками собственной влагалищной оболочки яичка. Данную операцию чаще всего рекомендуют взрослым пациентам с изолированным гидроцеле, особенно при его больших размерах. Операция Бергмана является высокотравматичной, поскольку при ней рассекается множество тканей, в них нарушается нормальное кровоснабжение. Кроме того, при этой операции яичко с его оболочками достается из мошонки. Все эти манипуляции создают предпосылки к возникновению разных послеоперационных осложнений.
По методике доступа к оболочкам яичка и аспирации (удаления) из них жидкости операция Винкельмана похожа на операцию Бергмана. После этого их методики различаются. При операции Винкельмана внешний листок собственной влагалищной оболочки яичка выворачивают наизнанку. Затем его зашивают сзади яичка и его придатка. Внутренний листок собственной влагалищной оболочки яичка при этом остается на месте. Полости между этими листками (внешним и внутренним) после такой операции уже не будет. Яичко далее помешают обратно в полость мошонки и зашивают края разрезанных тканей. Данное оперативное вмешательство, также как и операция Бергмана, относится к разряду чрезмерно травмирующих процедур, которые зачастую сопровождаются различными осложнениями.
Склеротерапия гидроцеле
Склеротерапия гидроцеле – это совершенно новая методика лечения водянки яичка, применяемая у мужчин старшего возраста (преимущественно, 50 – 60 лет), которые уже не боятся потерять свою репродуктивную функцию. Ее также рекомендуют проводить пациентам с противопоказаниями к хирургическому лечению (например, людям с тяжелыми заболеваниями сердца, почек, печени и др.) и тем, кто скептически относится к любым серьезным хирургическим процедурам. Склеротерапия, в целом, не так распространенна на территории Российской Федерации, зато она приобрела широкую популярность в зарубежных странах.
Сущность данной методики состоит в следующем. Сначала пациенту с гидроцеле удаляют жидкость из мошонки при помощи простой пункции. Вслед за этим, через ту же иглу, вводят склерозирующее вещество (склерозант). Объем склерозанта, который нужно ввести в пространство между листками собственной влагалищной оболочки яичка, всегда высчитывается исходя из объема жидкости, которая была удалена при простой пункции гидроцеле. Удаление жидкости из водяночного мешка, как и введение склерозанта, желательно проводить под контролем ультразвукового исследования (УЗИ). После этого пациента отправляют домой.
Склеротерапия гидроцеле с практической точки зрения не является сложной, она относится к обыкновенным амбулаторным процедурам (то есть, для такого лечения нет необходимости ложиться в хирургическое отделение), выполняется в плановом порядке, не отнимает большого количества времени у пациента и у врача. Этот вид хирургического лечения доказал свою экономическую и лечебную эффективность. По некоторым данным, склеротерапия в 8 – 12 раз дешевле, чем обычное оперативное вмешательство (например, операция Бергмана или операция Винкельмана). Статистически, эффективность лечения при склеротерапии достигает 65 – 95% (в зависимости от типа склерозирующего вещества, количества попыток его применения, вида гидроцеле, наличия осложнений и др.).
Считается, что успешность склеротерапии гидроцеле существенно не отличается от оперативных вмешательств. И если учитывать тот факт, что при склеротерапии ткани мошонки и яичка сильно не повреждаются, количество и частота послеоперационных осложнений ниже, а стоимость лечения и сроки реабилитации значительно лучше, то с точки зрения клинической практики данный метод можно смело отнести к числу фаворитов, при сравнении различных видов хирургического лечения. Еще одним важным плюсом склеротерапии является снижение срока пребывания пациента в клинике после лечебного курса. При оперативных вмешательствах на мошонке средний срок такого пребывания составляет порядка 9 – 11 дней, тогда как при склеротерапии он равен 1 – 3 дням.
Однако у склеротерапии, помимо очевидных плюсов, есть и свои минусы. Во-первых, склеротерапия не может применяться абсолютно у всех пациентов, а только у определенной группы людей (преимущественно, у мужчин, чей возраст превышает 40 – 50 лет, уже имеющих детей). Во-вторых, склеротерапию не рекомендуется назначать при водянках яичка большого размера, так как в таких случаях есть высокая доля вероятности, что данный метод лечения окажется неэффективным. В-третьих, пациентам, решившихся на лечение гидроцеле с помощью склеротерапии, нередко необходимо делать более 1 инъекции со склерозантами, из-за того, что у них возникают рецидивы (повторные появления) водянки яичка. Шанс появления таких рецидивов при склеротерапии (как и при других хирургических методах лечения) практически невозможно просчитать.
Склерозанты, которые используются при склеротерапии гидроцеле, относятся к разнообразным веществам. Отличаются они не только по своей химической структуре и физико-химическим свойствам, но и по степени лечебной эффективности. В качестве склерозирующих веществ могут быть использованы бетадин, тетрациклин, фенол, этиловый спирт, этаноламин, акрихин, рифампицин и многие другие. Чаще всего склерозанты относятся к антибиотикам или антисептикам (обеззараживающим веществам), поэтому риск инфицирования тканей при впрыскивании этих веществ внутрь собственной влагалищной оболочки яичка снижен до нуля.
При введении в организм, склерозанты связываются с мембранами клеток, выстилающих изнутри листки собственной влагалищной оболочки яичка, и повреждают там белковые молекулы. В результате такого взаимодействия развивается неинфекционный (асептический) воспалительный процесс, который приводит к образованию большого количества фибрина. Этот фибрин, формируя длинные нити, способствует склеиванию листков собственной влагалищной оболочки яичка между собой. Через определенный промежуток времени склеенные листки зарастают соединительной тканью, а полость, которая была между ними до этого, бесследно исчезает. Таким образом, склеротерапия вызывает слипание листков собственной влагалищной оболочки яичка и, тем самым, исключает возможность повторного накопления водяночной жидкости между ними.
Основные виды склерозантов, которые применяются при склеротерапии гидроцеле
| Название склерозирующего вещества | Характеристика склерозанта и его дозировка | Какова успешность лечения данным склерозантом? |
| Тетрадецилсульфат натрия | Тетрадецилсульфат натрия относят к детергентам. В медицине его наиболее часто применяют как веносклерозант (то есть вещество способное вызвать заращение вен соединительной тканью) у больных с варикозным расширением вен нижних конечностей. При склеротерапии гидроцеле, по большей части, применяют 1 – 3% раствор данного лекарственного вещества. Количество тетрадецилсульфата натрия, необходимого для процедуры, в полной мере зависит от объема водяночной жидкости. При 100 мл найденной жидкости вводят от 2 до 5 мл раствора тетрадецилсульфата натрия, при 101 – 200 мл жидкости – 3 – 10 мл раствора детергента. Если удалено более 201 мл водяночной жидкости, то вкалывают от 5 до 20 мл раствора тетрадецилсульфата натрия. | Успешность лечения при однократном введении 1 – 3% раствора тетрадецилсульфата натрия составляет 28 – 79%. |
| Пицибанил | Пицибанил – это иммуностимулятор, который готовится путем смешивания пенициллина и микробов рода Streptococcus pyogenes (группа А). При смешивании, эти микроорганизмы значительно ослабляются, что сильно снижает их патогенные (вредные) свойства для организма человека. Для этого препарата готовят разные разведения, которые зависят от объема водяночной жидкости. Например, если из гидроцельного мешка было аспирировано (удалено) 100 мл жидкости, то используют 0,2 мг пицибанила. Его растворяют в 4 мл физиологического раствора. При 101 – 200 мл жидкости нужно разводить 0,3 мг препарата в 6 мл физиологического раствора. Для 201 – 300 мл водяночной жидкости уже требуется 0,4 мг пицибанила и 8 мл физиологического раствора. | Зарегистрированная успешность лечения пицибанилом составляет порядка 90% после первой инъекции. |
| Тетрациклина гидрохлорид | Тетрациклина гидрохлорид представляет собой улучшенную форму тетрациклина – антибиотика широкого спектра действия. В большинстве случаев, перед введением его разводят в 1% растворе лидокаина (обезболивающий препарат). Процент разведения тетрациклина гидрохлорида может быть различным (от 2,5 до 10%). | Успешность излечения после одного сеанса склеротерапии с использованием тетрациклина гидрохлорида составляет 65 – 88% (в зависимости от причины гидроцеле, наличия осложнений, объема введенного склерозанта). После 2 – 3 уколов она достигает 89 – 93%. |
| Фенол | Фенол часто используется в медицине в качестве антисептика (обеззараживающего средства). При склеротерапии используют 2,5 – 5% водный раствор фенола. Объем, необходимый для введения, зависит от количества удаленной водяночной жидкости. Как правило, при удалении 200 мл жидкости необходимо ввести 10 мл раствора фенола. При 300 мл и более – 15 мл раствора фенола. Если объем удаленной жидкости при гидроцеле составил более 400 мл, то нужно вводить около 20 мл раствора фенола. | Считается, что по своей эффективности водный раствор фенола ничем не уступает склеротерапии с использованием тетрациклина гидрохлорида. Положительные результаты (если учитывать больных, которым делалось по 5 – 7 уколов) после склеротерапии данным препаратом наблюдались у 95 – 97% всех пациентов. |
| Фосфат висмута | Висмут является антисептическим (обеззараживающим) средством с вяжущим и заживляющим лечебными свойствами. Фосфат висмута не так часто назначается при склеротерапии. Дозировка препарата, в основном, составляет 0,2 – 0,4 мг. Это количество лекарственного вещества разбавляют в 5 мл физиологического раствора. | Успешность лечения после первого укола, в среднем, не превышает 60%. |
| Полидоканол | Полидоканол – это детергент, обладающий веносклерозирующим (химическое вещество, способствующее заращению вен соединительной тканью) и обезболивающим эффектами. Его, как правило, применяют в хирургии с целью устранения проблем, связанных с варикозным расширением вен нижних конечностей, пищевода, толстого кишечника (при геморрое), желудка и др. В урологической практике во время склеротерапии используют 1 – 3% раствор полидоканола. После удаления водяночной жидкости вводят от 2 до 4 мл такого раствора. | Вероятность полного излечения водянки яичка при склеротерапии с полидоканолом, после первого укола, должна быть равна 42 – 62%. После второго укола она увеличивается до 82%. |
| Акрихин | Акрихин – это противопаразитарное лекарственное средство. В некоторых случаях он может быть назначен как фотопротектор (препарат, который понижает чувствительность к световым лучам) при определенных дерматологических болезнях (например, псориазе, системной красной волчанке). На каждые 50 – 60 мл водяночной жидкости должно приходиться 13,3 мг акрихина, который разбавляют в небольшом объеме физиологического раствора. | Эффективность лечения при использовании акрихина может доходить до 83 – 85%, если проводить склеротерапию в несколько повторных сеансов. |
Лечится ли водянка яичка народными средствами?
Водянка яичка не лечится народными средствами, поскольку такое лечение не направлено на устранение этиопатогенетических факторов, способствующих развитию гидроцеле. Простыми словами, народные средства не ликвидируют ни саму причину водянки, ни механизм ее появления. Например, эти средства не могут воздействовать на опухоль мошонки (при гидроцеле, вызванном этим новообразованием), они не могут убить бактерии при воспалительных инфекционных заболеваниях мочеполовой системы.
Народные методы лечения не могут улучшить проходимость лимфатической системы (для нормализации лимфооттока, который часто нарушен при водянке яичка), восстановить адекватную циркуляцию крови в венозных и артериальных сосудах оболочек яичка. Лечение травами и отварами также абсолютно неэффективно, а порой и опасно, при острых хирургических патологиях, таких как перекрут яичка, травма мошонки, перекрут гидатид яичка. Поэтому если вдруг пациент все-таки захочет попробовать какое-либо альтернативное лечение, ему необходимо обязательно проконсультироваться с урологом.
Осложнения при гидроцеле
Осложнения при гидроцеле являются не таким редким явлением. Как правило, они наблюдаются у пациентов, которые затягивают с лечением, не обращаются своевременно к врачу-урологу, действуют самостоятельно, предпринимая попытки вылечить своими силами водянку яичка. Самостоятельное лечение не только может вызвать разнообразные осложнения, но и повысить вероятность неудачного лечения медикаментозными или хирургическими способами. Кроме того, осложнения могут способствовать удлинению сроков пребывания пациента в стационаре (больнице) и реабилитации (восстановления после болезни). Все это отразится на его трудоспособности и общих затратах на лечение.
![Осложнения при гидроцеле]()
При водянке яичка могут возникнуть следующие осложнения:
- Эритразма. Эритразма – это воспаление кожи бактериального происхождения, характеризующееся появлением на ней красных, незудящих пятен. Она возникает при гидроцеле большого размера.
- Бесплодие. Бесплодие – одно из самых опасных осложнений водянки яичка. Скопление жидкости между листками собственной влагалищной оболочки яичка всегда способствует нарушению нормального кровотока в его тканях, в результате чего нарушается сперматогенез (образование мужских половых клеток – сперматозоидов).
- Инфекционное воспаление тканей мошонки. Если гидроцеле вызвано инфекционными заболеваниями мочеполового тракта, то инфекция легко может переходить на оболочки яичка. Это сопровождается нагноительными процессами, при которых иногда появляется пиоцеле (накопление гноя между оболочками мошонки и яичка). Пиоцеле также нередко возникает при травмах мошонки, перекруте гидатид яичка.
- Разрыв мошонки. При накоплении большого количества жидкости и слабой резистентности (устойчивости) тканей мошонки в редких случаях может произойти разрыв мошонки. Таких случаев были описаны единицы.
- Переход гидроцеле в хроническую форму. Хроницизация процесса является одним из самых неприятных осложнений водянки яичка. Переход в хроническую форму может развиться как до лечения, так и после него. Хроническое гидроцеле клинически характеризуется повторяющимися во времени обострениями патологического процесса (то есть накоплением жидкости между листками собственной влагалищной оболочки яичка).
- Внутреннее кровотечение. Внутреннее кровотечение изредка наблюдается при водянке яичка. При достаточно сильном кровотечении, кровь может накапливаться между оболочками яичка вместе с водяночной жидкостью, из-за чего формируется так называемое гематоцеле.
- Нарушение мочеиспускания. При огромных размерах гидроцеле увеличенная мошонка может доставлять пациенту неудобства, связанные с мочеиспусканием.
![Часто задаваемые вопросы]()
Может ли водянка яичка пройти сама?
В большинстве случаев, водянка яичка не может самостоятельно исчезнуть. Водяночную жидкость следует удалить хирургическим путем (то есть с помощью простой пункции, открытого оперативного вмешательства или склеротерапии). Помимо этого, стоит акцентировать внимание на основном заболевании, которое могло вызвать гидроцеле. Если его вылечить, то риск повторного появления водянки значительно сократится. В некоторых случаях, например, у детей до 2 лет, врожденная водянка яичка может пройти сама, это происходит благодаря спонтанному (самостоятельному) заращению влагалищного отростка брюшины на границе брюшной полости и пахового канала.
Водянка яичка у ребенка – что предпринять?
При водянке яичка не следует прибегать к самолечению (особенно к народным методам лечения). Это заболевание не относится к острым и опасным, поэтому скорую помощь в этом случае не нужно вызывать на дом, просто необходимо в тот же день (или на следующий) сразу же обратиться к урологу или детскому хирургу. Однако если у ребенка при водянке яичка есть еще и высокая температура, то рекомендуется не затягивать с посещением врача и отправиться к нему как можно быстрее.
![Водянка яичка у ребенка]()
У маленьких детей (до 1 – 2 лет), имеющих врожденную форму гидроцеле, рекомендуется не назначать хирургические методы лечения. У маленьких мальчиков существует высокая вероятность самоизлечения, вследствие постепенной облитерации (заращения) влагалищного отростка брюшины в месте стыковки пахового канала и брюшной полости. При этой форме водянки яичка следует просто немного подождать, ничего серьезного не предпринимая. Во всех остальных случаях врач назначит нужное лечение, в зависимости от основной причины водянки яичка.
Температура после операции водянки яичка – это нормально?
Повышение температуры тела после операции по удалению водянки яичка является абсолютно нормальным событием. Каждая инвазивная процедура (то есть вмешательство, повреждающее барьерные ткани), в той или иной мере, каждый раз нарушает анатомическую целостность кожи, мышц, фасций, сосудов, органов. Чем сложнее и обширнее была операция, тем выше вероятность подъема температуры. Лихорадка (повышение температуры тела) после любого оперативного вмешательства появляется в результате воспалительного ответа организма на повреждение тканей. Травмированные ткани высвобождают большое количество специальных воспалительных молекул, которые воздействуют на мозг и вызывают повышение температуры.
После каждой операции также существует высокий риск инфицирования поврежденных тканей. Поэтому для профилактики всем пациентам с водянкой яичка после операции назначают антибактериальную терапию, а для снижения воспалительного ответа – противовоспалительные средства. Как правило, при правильном хирургическом лечении и грамотном назначении антибиотиков, после 5 – 10 дней лихорадка должна исчезнуть. Если на 10 – 15 день этого не происходит, то следует внимательно осмотреть мошонку на предмет наличия различных послеоперационных осложнений (орхита, эпидидимита, скопления гноя в мошонке и др.).
Какое восстановление проходят пациенты после гидроцеле?
Каких-либо специальных восстановительных процедур после устранения водянки яичка не существует. Тем не менее, имеются общие рекомендации, в которых указано как вести себя после той или иной операции на мошонке. Эти рекомендации способствуют минимизации риска появления у пациента различных осложнений и повышения скорости реабилитации (восстановления).
После открытых оперативных вмешательств на мошонке пациенту обычно необходимо соблюдать постельный режим в течение первых 2 – 3 суток. В этот период следует периодически менять повязку на мошонке (во избежание ее бактериального обсеменения и инфицирования раны), смоченную раствором антисептика. После этого можно мыть раневую поверхность под проточной водой.
После снятия повязки пациенту рекомендуется носить суспензорий (специальный вид бандажа для поддержания мошонки) и принимать прописанные врачом лекарственные препараты (противовоспалительные, обезболивающие, антибактериальные средства). Физические нагрузки стоит значительно сократить (по крайней мере, в течение 2 – 3 месяцев), не стоит поднимать тяжести, заниматься чем-то, что создаст риск для травмирования мошонки (например, силовыми единоборствами, велоспортом, бегом и др.). Также не желательно заниматься сексом, посещать баню, сауну, ходить в ванную до полного заживления операционной раны на мошонке. Сроки заживления всегда варьируют и зависят от индивидуальных особенностей организма пациента. В основном, они не превышают 4 – 6 недель.
Сроки госпитализации после оперативных вмешательств на мошонке чаще всего составляют 7 – 11 дней. В большинстве случаев, пациента отправляют домой в первые 2 – 3 суток с необходимыми назначениями и указаниями. Повторно к врачу он должен будет попасть на прием уже через 1 – 2 недели. Уролог осмотрит у него мошонку и проведет ультразвуковое исследование (УЗИ), для того чтобы убедиться, что повторного накопления жидкости не произошло. После данного контроля желательно периодически приходить к врачу на проверку каждые 3 – 4 месяца в течение одного года.
![Восстановление после гидроцеле]()
После сеанса склеротерапии (или простой пункции) пациента сразу же отправляют домой. Трудоспособность после такой процедуры практически не теряется. После этой процедуры нужно носить суспензорий, избегать чрезмерных физических нагрузок, по возможности не заниматься спортом, отказаться от сексуальной жизни на протяжении 1 – 2 недель. Спустя этот промежуток времени рекомендуется отправиться на визит к доктору, чтобы оценить эффективность проведенного лечения.
Что необходимо сделать, если у меня рецидив гидроцеле?
В настоящее время не существует совершенных методов лечения гидроцеле. У каждого метода имеются свои плюсы и минусы. Рецидивирование (повторное появление) водянки яичка характерно для любого из них. Вероятность возникновения рецидивов невозможно предугадать и спрогнозировать.
Наиболее часто обострение водянки яичка наблюдается при недостаточной аспирации (удалении) жидкости из гидроцельного мешка во время операции. Высокий риск рецидивов (повторных возникновений), например, характерен для пациентов с многокамерными водянками яичка. При склеротерапии также нередко требуется более одного курса лечения (в некоторых случаях до 5 – 6 уколов). После простой пункции (то есть удаления жидкости без введения в оболочки яичка склерозантов) риск рецидивирования очень высок, поэтому такой вид лечения не рекомендуется вообще назначать.
Если у пациента возник рецидив гидроцеле, то ему не стоит паниковать. Это довольно распространенное явление. Больной всегда должен быть заранее проинформирован о таком осложнении. В данном случае необходимо повторно обратиться к тому же урологу, который до этого лечил пациента. Что-то конкретное предпринимать в домашних условиях ему не рекомендуется.