Кто такой хирург?
Хирург представляет собой врача, специализирующегося на диагностике и лечении заболеваний, требующих рассечения тканей тела. В связи с вышесказанным, такое лечение называется хирургическим. В данной статье речь пойдет только о хирурге общего профиля.
Хирург общего профиля является базовой специальностью в хирургическом направлении медицины. По аналогии с врачом-терапевтом он обладает широким спектром знаний и навыков, однако именно из-за этого он не в состоянии виртуозно проводить узкоспециализированные операции. Полем деятельности хирурга общего профиля является осуществление наиболее распространенных оперативных вмешательств на внутренних органах (аппендэктомия, холецистэктомия, пластика органов желудочно-кишечного тракта, лечение кишечной непроходимости и др.) и мягких тканях (вскрытие гнойных скоплений, ампутации конечностей и др.). Иными словами, хирург общего профиля занимается преимущественно лечением острой хирургической патологии и полостными операциями. Тем не менее, любой хирург общего профиля может приобрести специализацию в определенной области и получить более глубокие знания и навыки.
Существуют следующие специализации для хирурга общего профиля:
- кардиохирургия;
- торакальная хирургия;
- трансплантология;
- ангиохирургия;
- челюстно-лицевая хирургия;
- пластическая хирургия;
- онкохирургия;
- урологическая хирургия;
- хирургическая проктология;
- эндокринная хирургия и др.
Иные хирургические специальности требуют получения отдельного постуниверситетского образования и не могут приобретаться на базе общей хирургии. Данные специальности отличаются еще более выраженной узконаправленностью, чем перечисленные выше.
Специальности, требующие отдельного хирургического постуниверситетского образования:
- нейрохирургия;
- детская хирургия (в т. ч. детская кардиохирургия, нейрохирургия и т. п.);
- офтальмохирургия;
- хирургия ЛОР-органов;
- акушерская и гинекологическая хирургия;
- ортопедическая хирургия и др.
Детская хирургия и ее ответвления изучаются на базе педиатрического департамента. Существенные особенности хирургического лечения взрослых и детей требуют разделения данных специальностей. Офтальмохирургия требует первичной специализации в области офтальмологии. Хирургия ЛОР-органов требует первичной специализации в оториноларингологии. Акушерская и гинекологическая хирургия изучается в рамках специальности акушера-гинеколога. Ортопедическая хирургия изучается в рамках ортопедии и травматологии.
Чем занимается хирург?
Хирург занимается диагностикой и лечением различных заболеваний посредством проведения оперативных вмешательств. Диагностика подразумевает сбор анамнеза (информации о пациенте и о его болезни), осмотр больного, а также назначение дополнительных инструментальных и лабораторных исследований. Метод лечения также определяет хирург. Если он считает, что хирургическое лечение необходимо, то оно проводится в сроки, которые устанавливает врач, исходя из особенностей патологического состояния больного. Если же заболевание можно лечить без оперативного вмешательства, то хирург делает соответствующие записи в сопроводительном документе больного (амбулаторная карточка или история болезни) и направляет его к другому специалисту, в компетенции которого находится предполагаемое заболевание.
На прием к хирургу можно попасть двумя способами. Первый способ подразумевает плановое обращение к данному специалисту по записи в поликлинике. Второй способ применим при экстренных состояниях, когда бригада скорой помощи доставляет больного в приемное отделение больницы. В данном случае пациент осматривается дежурным хирургом, который и принимает все дальнейшие решения относительно госпитализации.
Хирург лечит такие заболевания и патологически состояния как:
Другие заболевания, лечение которых подразумевает хирургическое вмешательство (остеомиелит, гнойный паротит, абсцесс головного мозга, критический митральный стеноз и др.), намеренно не были внесены в вышеуказанный список, поскольку их лечение проводится исключительно специалистами более узкого профиля, но не хирургом общей практики.
Рана
Раной называется любое повреждение кожных покровов.
По характеру данного повреждения раны классифицируются на:
- колотые;
- резаные;
- рваные;
- укушенные;
- рубленные;
- размозженные;
- ушибленные;
- огнестрельные;
- скальпированные и др.
Каждый вид раны имеет свои отличительные черты, характерные особенности и осложнения. Среди наиболее распространенных осложнений выделяют инфицирование и кровотечение (наружное, внутреннее и внутриполостное). Клинически рана характеризуется триадой признаков – болью, кровотечением и зиянием (расхождением краев), каждый из которых в различных типах ран выражен по-разному.
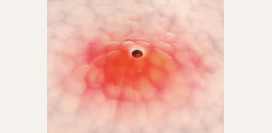
Фурункул
Фурункулом называется ограниченный гнойно-воспалительный процесс, развившийся в волосяном фолликуле. Клинически он проявляется отеком, гиперемией (покраснением), местной гипертермией (повышением температуры кожных покровов) и болезненностью, в особенности при надавливании на него. Созревание фурункула знаменуется появлением на его верхушке гнойной шапочки. Лечение заключается во вскрытии данного гнойного образования и туалете (очистке и обработке раны антисептиками) получившейся раны. Выдавливание фурункула как простого прыща чревато проникновением гноя в окружающие ткани и кровь с развитием флегмоны (разлитое гнойное воспаление) или сепсиса соответственно.
Карбункул
Карбункулом называется несколько расположенных рядом фурункулов, объединенных в один патологический очаг. Клинические его признаки аналогичны фурункулу, однако несколько более выражены. Лечение заключается в хирургическом удалении данного гнойного очага.
Гидраденит
Под гидраденитом подразумевается гнойное воспаление апокриновых потовых желез. Внешне данный очаг может выглядеть двояко. Если его целостность не нарушена, то он выглядит как болезненная шишка, ткани вокруг которой красны, блестящи и горячи на ощупь. Если же гидраденит сообщается с поверхностью кожи через устья потовых желез и фолликулов, то его напряженность, болезненность и остальные признаки воспаления значительно менее выражены. При надавливании на него из близрасположенных устий потовых желез выделяются капли сливкообразного гноя.
Локализуется гидраденит преимущественно в подмышечных впадинах и в области половых органов. Может встречаться только по достижении половой зрелости, когда, собственно, и начинают функционировать апокриновые потовые железы. Лечение данного заболевания только хирургическое и заключается во вскрытии гнойной полости, ее туалете (очистка и обработка антисептиками) и ушивании раны с оставлением в ней дренажа. После прекращения выделений по дренажу, его полностью удаляют и рану наглухо ушивают.
Абсцесс
Абсцессом называется ограниченный гнойно-воспалительный процесс в тканях тела. Отличительной его особенностью является наличие капсулы, предотвращающей распространение гноя в окружающие ткани. Клинически абсцесс проявляется синдромом общей интоксикации (повышение температуры тела, озноб, головные боли и др.), болевым синдромом и в некоторых случаях нарушением функций органа (органов), в котором он находится и с которыми он соседствует. Лечение абсцесса заключается во вскрытии его капсулы, удалении гноя, промывании полости антисептическими растворами и восстановлении анатомической целостности окружающих тканей.
Эвакуация гноя из абсцесса характеризуется мгновенным улучшением состояния больного. Однако, если вскрытие абсцесса происходит самостоятельно, то у такой ситуации есть два исхода. При первом исходе гной формирует фистулу (гнойный ход), через который он эвакуируется на поверхность кожи или в полостной орган. Воспаление при этом становится хроническим, то есть свищ укрепляется и из него через определенные промежутки времени выделяются густые гнойные массы, поскольку очаг, в котором они формируются, не был устранен. Если гной прорывает в полостной орган, сообщающийся с внешней средой (желудок, кишечник), то гной также будет периодически эвакуироваться из абсцесса, то есть заболевание также перейдет в хроническую форму. Если же прорыв абсцесса произошел в соседствующие ткани или в замкнутую полость организма, то развивается флегмона – разлитое гнойное воспаление, артрит, перитонит или менингит.
Флегмона
Флегмоной называется неограниченный гнойно-воспалительный процесс в тканях организма. Распространение инфекции в данном случае происходит по пути наименьшего сопротивления. Как правило, этот путь пролегает по межфасциальным пространствам или рыхлой соединительной ткани окружающей кровеносные сосуды. Таким образом, флегмона является значительно большим по объему воспалительным процессом, чем абсцесс, с более скорыми темпами распространения. Ее хирургическое лечение заключается в нанесении многочисленных продольных разрезов на пораженную часть тела с целью уменьшения отека тканей и улучшения их кровоснабжения. При неэффективности данных процедур инфекция прогрессирует до перитонита и сепсиса, который, в свою очередь, чреват летальным исходом.
Рожистое воспаление
Рожистое воспаление является острым инфекционным заболеванием, вызванным бета-гемолитическим стрептококком группы А. Им поражается преимущественно кожа лица и конечностей, хотя не исключено и поражение кожи туловища. Воспаление проявляется резким покраснением и отеком кожных покровов, для которого характерна высокая скорость распространения (до 10 см в час). Температура тела повышается до 39 - 40 градусов и остается высокой все время, пока не стихает инфекция. Эритематозная форма заболевания лечится исключительно медикаментозно, в то время как буллезная и некротическая форма требует хирургического лечения, которое заключается в поверхностных лампасных (продольных) разрезах кожных покровов.
Аденофлегмона
Аденофлегмоной называется гнойно-воспалительный процесс, развившийся из некротизированного лимфатического узла. В большинстве случаев данное заболевание встречается в области подчелюстных и околоушных лимфатических узлов, однако гипотетически оно может развиваться в любой части тела. Внешне оно выглядит как блестящая припухлость, прикосновение к которой вызывает боль. При более глубокой пальпации можно определить некоторую флюктуацию (симптом перетекания гнойных масс). Лечение аденофлегмоны исключительно хирургическое и заключается во вскрытии гнойного очага, эвакуации гноя, обработке образовавшейся раны антисептическими растворами и ее ушивании с оставлением в ране дренажа. При отсутствии осложнений через несколько дней дренаж извлекается.
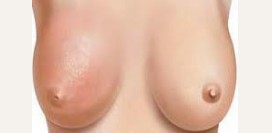
Гнойный мастит
Гнойным маститом называется гнойное воспаление молочной железы. В большинстве случаев оно развивается у женщин в период лактации. К основным причинам воспаления относится застой молока в молочных железах из-за нерегулярного кормлении ребенка и нежелания сцеживать молоко во избежание переполнения груди. В некоторых случаях воспаление развивается из-за нарушения гигиенических норм и непосредственные травмы соска и ареолы, которая может появляться при неправильном захвате груди ребенком или появлении у него первых зубок. При мастите молочная железа отечна, плотна и горяча на ощупь. Кожа над областью наиболее интенсивного воспаления красна и в особо запущенных формах приобретает синюшно-мраморный оттенок. Температура тела повышается до 39 - 40 градусов и более.
Лечение данной патологии в начальной стадии может быть медикаментозным, однако по мере формирования гнойных масс медикаментозное лечение становится неэффективным. Для остановки гнойного мастита необходимо хирургическое удаление гнойных масс, количество которых в груди кормящей матери может достигать нескольких литров. Кроме того, гной может скапливаться в, так называемых карманах, из-за чего одного разреза может быть не достаточно для полной его эвакуации.
Острый гнойный бурсит
Острым гнойным бурситом называется гнойное воспаление одной из околосуставных сумок, анатомически предназначенных для хранения излишков околосуставной жидкости при определенных положениях сустава, в которых объем синовиальной полости уменьшается. Кроме того, в данных сумках происходит обновление синовиальной жидкости, смазывающей и питающей суставные хрящи. Основной причиной бурситов являются травмы, сопровождающиеся повреждением околосуставных сумок и проникновением в них микробов. Кроме того, формирующийся при травме отек, даже без нарушения целостности околосуставной сумки, может ухудшить циркуляцию синовиальной жидкости и крови в определенном участке синовиальной оболочки, приводя к развитию асептического (немикробного) некроза и нагноения.
Панариций
Панарицием называется гнойное воспаление тканей пальца. Его причинами в подавляющем большинстве случаев являются незначительные травмы мягких тканей пальца с проникновением в них микробов, которые и вызывают воспалительную реакцию. В редких случаях причиной панариция становится грибок. По анатомическому признаку различают кожный, околоногтевой, подногтевой, суставной, костный и сухожильный панариций. Клинически бактериальный панариций проявляется местным отеком и покраснением тканей. Надавливание вызывает резкое усиление боли. При суставном и сухожильном панариции движения пальцем ограничены из-за болезненности и отека. Грибковый панариций протекает с менее выраженной клиникой, из-за чего длительное время может оставаться незамеченным. Лечение данных гнойных очагов исключительно хирургическое. Оно заключается в их вскрытии, туалете раны и последующем ее ушивании.
Трофическая язва
Трофическая язва представляет собой кожный дефект, как правило, окружной или овальной формы, сформировавшийся в результате нарушения кровоснабжения или чувствительности определенной части тела. Наиболее типичной причиной образования подобных язв является сахарный диабет. Диабетическая нейропатия в совокупности с диабетической микроангиопатией и макроангиопатией приводит к формированию длительно незаживающих, текущих язв на поверхности стоп и голеней.
Свищ
Свищ (свищевой ход, фистула) представляет собой тонкий канал, патологически соединяющий внутренние органы тела или полостной орган с поверхностью кожи. Зарубцевавшийся гнойный ход, образовавшийся при прорыве гноя из абсцесса или флегмоны наружу, также называют свищем. Если свищ соединяет полостные органы (например, желудок с тощей кишкой), то нарушается естественный процесс перистальтики (продвижения пищи по желудочно-кишечному тракту). Свищ между желудком или кишечником с поджелудочной железой, желчным пузырем или желчными путями становится причиной постоянных тяжелых воспалительных заболеваний данных органов.
Помимо патологических свищей, перечисленных выше, существуют также и искусственные свищи (фистулы), созданные с целью отвода содержимого полостных органов наружу, если имеется препятствие к его физиологическому продвижению. Так, формируется временный или постоянный свищ при раке сигмовидной или прямой кишки, полностью перекрывающем ее просвет. Вышерасположенный фрагмент кишечника при данной операции выводится на переднюю или боковую брюшную стенку, способствуя, таким образом, отводу газов и каловых масс.
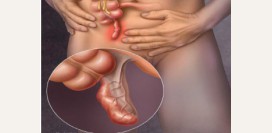
Аппендицит
Аппендицитом называется воспаление червеобразного отростка (аппендикса), расположенного в терминальной части слепой кишки. Клинически данное заболевание проявляется болями чаще в правой подвздошной области и реже в других областях живота (при нетипичном расположении червеобразного отростка), симптомами раздражения брюшины, выраженным синдромом общей интоксикации (повышение температуры тела, тошнота, рвота и др.). Основной опасностью, сопряженной с развитием аппендицита, является прорыв гнойного содержимого в брюшную полость с развитием перитонита (генерализованное воспаление брюшины). Перитонит, в свою очередь, крайне трудно поддается лечению и часто становится причиной летального исхода.
Лечение острого аппендицита исключительно хирургическое. На сегодняшний день разработан метод проведения операции по удалению воспаленного аппендикса с применением эндоскопической техники. Преимуществом такой операции перед классической открытой аппендэктомией (операция по удалению аппендикса) является малоинвазивность. Иными словами, операция проводится через 3 небольших надреза в передней брюшной стенке, из-за чего восстановительный период после операции сокращается, как минимум, вдвое.
Дивертикулит
Дивертикулом называется мешкообразное выпячивание стенки кишечника. Среди причин его развития различают врожденные дефекты стенки кишечника, нарушения процесса перистальтики, а также приобретенные факторы, такие как увеличение давления в полости кишки преимущественно из-за хронических запоров. В полости дивертикула постоянно скапливаются каловые массы, подвергающиеся процессам гниения и брожения. При этом в дивертикуле создается агрессивная среда, отрицательно воздействующая на его стенку, из-за чего в нем развивается воспалительный процесс, называющийся дивертикулитом.
Клинически дивертикулит может проявляться как острая или хроническая патология. При остром дивертикулите развивается сильный болевой синдром в той области брюшной полости, в которой и находится воспаленный дивертикул. Также часто отмечается подъем температуры тела до 38 градусов и выше, озноб, тошнота и рвота. Иногда отмечается нарушение стула, проявляющееся его разжижением с примесями слизи и реже крови. Наибольшей опасностью, при остром дивертикулите является его разрыв с проникновением гноя и кишечного содержимого в брюшную полость. Развивающийся при этом каловый перитонит крайне неохотно поддается лечению.
Хронический дивертикулит проявляется периодически возникающими режущими болями в одной и той же области живота, обладающими некоторой волнообразностью, совпадающей с прохождением перистальтических волн по кишечнику. Кроме того, хронический дивертикулит является причиной формирования соединительнотканных спаек и свищей. Спайки сдавливают кишечник извне, препятствуя прохождению по нему каловых масс и становясь, таким образом, причиной кишечной непроходимости. Свищи, в свою очередь, осуществляют патологическое соединение полости кишечника с другими органами, полостями тела или внешней средой.
Кишечная непроходимость
Кишечная непроходимость представляет собой острое состояние, характеризующееся прекращением продвижения каловых масс по кишечнику. По причине возникновения кишечная непроходимость бывает двух видов – динамическая (функциональная) и механическая. Динамическая кишечная непроходимость, в свою очередь, подразделяется на спастическую и паралитическую. Развивается она, как правило, под влиянием определенных лекарственных веществ, а также после хирургических вмешательств на желудочно-кишечном тракте. Механическая кишечная непроходимость развивается из-за возникновения препятствия на пути продвижения каловых масс. В качестве такого препятствия может выступать опухоль, каловый камень, спайка, перекрут кишечника, его инвагинация (вид непроходимости) и др.
Клиническая картина кишечной непроходимости зависит от уровня, на котором она находится. При высокой непроходимости (выше уровня связки Трейтца) рвота без тошноты появляется в первые часы после ее установления. Рвотные массы не содержат каловых масс, а состоят преимущественно из съеденной накануне пищи. Вздутие живота появляется лишь в области верхней половины брюшной полости. Задержка стула и газов отмечается значительно позднее – на вторые и третьи сутки, а у пожилых людей и того позднее. Боли локализуются также в верхней части живота, вначале имеют волнообразный характер, а затем становятся постоянными.
При низкой кишечной непроходимости (ниже связки Трейтца) первым симптомом является боль в одной из половин брюшной полости. Вздутие живота также отмечается ассиметричное, то есть несколько более выраженное со стороны кишечной непроходимости. Задержка газов и стула отмечается больными на первый или второй день. Рвота может отмечаться, начиная со второго - третьего дня с момента возникновения непроходимости. При совсем низкой кишечной непроходимости (на уровне сигмы или прямой кишки) рвота может отмечаться даже в конце третьего для, а у пожилых людей и того позднее. Содержимое рвотных масс хорошо гомогенизировано (измельчено) и имеет фекалоидный запах. Болевой синдром сильно выражен. Вначале имеет волнообразный характер, а затем боль становится постоянной.
Основным осложнением кишечной непроходимости является разрыв раздувшегося участка кишечника, расположенного непосредственно выше препятствия. Огромное количество каловых масс при этом выплескивается в брюшную полость. Пациент в данном случае, как правило, погибает либо от шока, либо от крайне выраженного перитонита. Таким образом, хирургическое лечение данной патологии должно проводиться до того как произойдет разрыв кишечника в наиболее ранние с момента установления диагноза сроки.
Прободная язва желудка или двенадцатиперстной кишки
Язвой желудка или двенадцатиперстной кишки называется повреждение слизистой оболочки одного из данных органов, достигающее мышечного слоя их стенки. Прободной язва называется тогда, когда она полностью проедает стенку органа, соединяя, таким образом, его полость с соседними органами или пространствами тела. Причиной язвенной болезни является нарушение баланса между агрессивной средой желудочного сока и бикарбонатами слизи, защищающими слизистую оболочку от повреждений. Смещение данного баланса в сторону разрушения желудочного эпителия происходит под влиянием многих факторов, основными из которых являются бактерии хеликобактер пилори, курение, употребление алкогольных напитков, стрессы, непостоянные часы приема пищи и др.
Прободная язва клинически проявляется резкой кинжальной болью в эпигастральной области, которая через некоторое время перемещается в правую подвздошную область. При значительном кровотечении может отмечаться учащение сердцебиения, кожная бледность, а также тошнота и рвота «кофейной гущей». Раздражение брюшины проявляется типичными симптомами (симптом Щеткина-Блюмберга, Воскресенского и др.). Спустя несколько часов может подняться температура тела из-за прогрессии перитонита. Лечение данной патологии исключительно хирургическое. Оно заключается во вскрытии брюшной полости, пластике язвенного дефекта, удалении содержимого органа из брюшной полости и обработке последней антисептическими растворами. По завершении пластики брюшная полость ушивается с оставлением в ней дренажной трубки. При положительной динамике, в среднем, в конце второй недели после операции швы снимаются, а дренаж извлекается из раны.
Разрыв мочевого пузыря
Разрывом мочевого пузыря называется патологическое состояние, вызванное нарушением целостности его стенки и вытеканием содержимого в брюшную полость или рыхлую клетчатку малого таза. Основной причиной такого состояния является тупая травма или проникающее ранение надлонной области. Причем, обязательным условием в данном случае является критическое наполнение мочевого пузыря. В противном случае его стенки амортизируют удар и остаются неповрежденными. Часто такие травмы происходят во время дорожно-транспортных происшествий и сочетаются с переломами костей таза, а также с повреждением других внутренних органов. Поэтому лечением таких больных занимается сразу бригада хирургов (хирург-уролог, травматолог, хирург общей практики и др.), каждый член которой ответственен за проведение определенного этапа операции.
Острый холецистит
Острым холециститом называется воспаление желчного пузыря. Как правило, данное патологическое состояние развивается на фоне желчекаменной болезни. Камни, постепенно формирующиеся в желчном проходе, вызывают раздражение его стенок и закупоривают его устье. Нарушение оттока желчи вызывает перерастяжение желчного пузыря, из-за чего воспалительные процессы в нем только усиливаются. В конечном итоге, данный резервуар для хранения концентрированной желчи становится мешочком с гноем, прорыв которого в брюшную полость чреват развитием тяжело поддающегося лечению желчного перитонита. Лечение данной патологии на начальных этапах может быть и медикаментозным. Оно направлено на разжижение желчи, уменьшение воспалительного процесса и связанного с ним отека. Однако оно эффективно лишь если устье пузырного протока хотя бы частично проходимо. В ином случае требуется как можно более скорое хирургическое удаление желчного пузыря, которое может проводиться, в том числе и лапароскопически.
Холедохолитиаз
Холедохолитиаз представляет собой закупорку желчным конкрементом (камнем) общего желчного протока. Данное состояние развивается как осложнение желчекаменной болезни, а также в некоторых случаях в результате чрескожной литотрипсии – инструментальной процедуры по дистанционному дроблению камней желчного пузыря при помощи ультразвука.
Данное состояние проявляется резким нарушением оттока желчи из печени и желчного пузыря, из-за чего развивается механическая желтуха. Болевой синдром сильно выражен, поскольку он вызван раздражением нервных рецепторов значительно увеличенного в размерах общего желчного протока. Осложнением такого состояния является разрыв холедоха (общего желчного протока) с вытеканием желчи в брюшную полость и развитием желчного перитонита.
Лечение данного состояния заключается в удалении камня из общего желчного протока. На сегодняшний день существует три метода удаления камня. Наиболее простой, но наименее эффективный способ заключается в максимальном медикаментозном расслаблении гладкой мускулатуры холедоха. Расчет делается на то, что диаметр протока увеличится, и камень самостоятельно пройдет в кишечник и удалится из организма со стулом. Второй метод извлечения камня подразумевает применение эндоскопической техники, посредством которой исследователь попадает в холедох снизу через сфинктер Одди. При помощи специальной гибкой металлической петли он захватывает камень и обратным путем извлекает его. Данный метод перспективен и даже используется в ряде крупных клиник мира, однако его применение чревато грозным осложнением – разрывом холедоха прямо во время процедуры. Третий метод лечения является исключительно хирургическим, он подразумевает вскрытие брюшной полости, рассечение холедоха, извлечение камня и пластику (восстановление целостности) холедоха. Существующие на сегодняшний день многочисленные варианты данной операции позволяют достигать хороших результатов лечения практически в любых больницах.
Киста печени
Кистой печени называется объемное полостное образование, заполненное жидкостью и расположенное в паренхиме данного органа. Кисты в печени могут быть нескольких типов. Наиболее распространенные простые кисты развиваются из-за нарушения оттока желчи по одному из внутрипеченочных желчных ходов. Клинически данный дефект, как правило, ничем не проявляется. В редких случаях при росте данной кисты может возникнуть симптоматика механической желтухи, если она сдавит холедох.
Вторым видом кисты является паразитарная киста печени, развившаяся в результате жизнедеятельности такого паразита как эхинококк. Эхинококковые кисты, как правило, многокамерны и имеют характерную внутреннюю структуру, по которой можно заподозрить данное заболевание на ультразвуковом исследовании.
Третьим видом кисты, способным развиться в печени, является опухолевая киста. Исходя из названия, несложно предположить, что она развивается из опухолевой ткани в особых условиях, препятствующих обычному ее росту. Одной их разновидностей таких кист является дермоидная киста, содержащая внутри своей полости частицы эпителия, волос, слизи и даже зубной эмали. Справедливости ради следует отметить, что опухолевые и, в частности, дермоидные кисты встречаются в печени крайне редко, однако полностью исключать такую возможность не стоит.
Лечение кист зависит от их природы и «поведения». Простые кисты удаляются, только если отмечается их рост в серии повторных исследований, а также, если они вызывают развитие механической желтухи. Если же простая киста не увеличивается и никак не проявляется клинически, то ее рекомендуют просто контролировать. Паразитарные и опухолевые кисты следует удалять. Удаление паразитарной кисты должно осуществляться целиком, без повреждения ее капсулы. В противном случае возбудитель распространяется на остальные органы брюшной полости. Опухолевые кисты следует удалять только вместе с окружающей опухолевой тканью, границы которой должны быть установлены при помощи дополнительных исследований. При необходимости удаляется целая доля печени с регионарными лимфатическими узлами. В случае пренебрежения лечением может произойти спонтанный разрыв кисты, сопровождающийся шоковым состоянием и внезапной смертью.
Разрыв селезенки
Разрывом селезенки называется нарушение целостности паренхимы данного органа под воздействием механического воздействия, превышающего пределы его прочности. Наиболее часто данная патология наблюдается при дорожно-транспортных происшествиях, драках, падениях с превышающей рост человека высоты. Клинически разрыв селезенки проявляется резкой болезненностью в области левого подреберья и симптомами внутреннего кровотечения (кожная бледность, сердцебиение, головокружение, слабость). Диагностика и лечение данной патологии должно проводиться в наиболее краткие сроки. Метод лечения зависит от степени повреждения органа. По возможности применяют органосохраняющие операции, но при их явной неэффективности селезенку удаляют полностью.
Перитонит
Перитонитом называется воспаление брюшины – тонкого листка хорошо иннервированной ткани, покрывающей стенку и большую часть органов брюшной полости. По степени распространенности перитонит подразделяется на локальный и генерализованный.
Локальный перитонит развивается, когда брюшина стягивается вокруг воспалительного очага и ограничивает, таким образом, его распространение. Хирургическое лечение такого перитонита относительно несложно и представляет благоприятный прогноз для пациента.
Генерализованный перитонит характеризуется одновременным развитием воспалительного процесса на большой площади брюшины. Как правило, такой вид перитонита развивается при разрыве нагноенного аппендикса, дивертикула, желчного пузыря или желчных ходов, кишечника, мочевого пузыря и др. Клиническое течение такого перитонита значительно тяжелее, в связи с чем усложняется лечение и снижается его эффективность.
Ожог
Ожогом называется повреждение живых тканей под влиянием физических или химических факторов. Исходя из вышеприведенного определения, ожоги подразделяются на термические, химические и радиационные. У каждого вида ожогов существует собственная градация по степени тяжести, поскольку механизм повреждения тканей и внешние проявления при каждом из них отличаются.
Хирургическое лечение ожогов применяется лишь при средней и высокой степени повреждения тканей. Его суть заключается преимущественно в удалении некротизированных (отмерших) тканей для предупреждения их нагноения и ускорения процессов заживления.
Обморожение
Под обморожением подразумевается патологическое воздействие низких температур на живые ткани организма. В отличие от переохлаждения обморожение является периферическим процессом, затрагивающим лишь покровные ткани, но не снижающим температуры в, так называемом температурном ядре тела (внутренние органы, производящие наибольшее количество тепла).
При обморожении происходит резкое замедление обмена веществ в тканях. В таких условиях живые клетки становятся не в состоянии поддерживать свою целостность, однако из-за низких температур процесс их разрушения является крайне медленным и малозаметным, если подвергнутая обморожению часть тела продолжает находиться замороженной. При оттаивании в замороженных клетках формируются микрокристаллы льда, которые механически разрывают клетку на части, таким образом, окончательно ее уничтожая. Пораженные, таким образом, ткани формируют область первичного некроза (отмирания).
После окончательного оттаивания замерзших тканей патологический процесс не останавливается. Из разрушенных клеток высвобождаются литические ферменты, непоправимо поражающие здоровые клетки, соседствующие с областью первичного некроза, из-за чего последние также погибают. Разрушенные таким образом клетки формируют область вторичного некроза, которая по объему пораженных тканей превышает область первичного некроза.
Впоследствии аналогичный процесс повторяется из раза в раз. Отмершие клетки уничтожают соседние здоровые. Из-за объема поражения и скорости его распространения иммунитет не в состоянии ограничить данный патологический процесс. В результате развивается гангрена – прогрессирующее отмирание живых тканей. Единственным лечением данной патологии является хирургическое удаление обмороженных тканей как можно ранее, с целью остановки распространения гниения той или иной части тела.
Электротравма
Электротравмой называются патологические процессы в тканях, развившиеся под влиянием бытового или природного электрического тока. Поскольку человеческое тело обладает значительным электрическим сопротивлением, то проходящая сквозь него электрическая энергия быстро трансформируется в тепловую, вызывая развитие термических ожогов, причем, плотность и структура тканей в данном случае имеет решающее значение. Так, наиболее сильному разогреву подвергается кожа и кости, затем хрящи и мышцы, а уж потом внутренние органы.
Подходы к лечению электротравм зависят от степени их тяжести. При повреждениях легкой степени возникают лишь поверхностные ожоги первой степени, нуждающиеся лишь в асептических перевязках с применением заживляющих составов. Повреждения средней степени тяжести характеризуются глубоким поражением кожи и подлежащей клетчатки. При этом формируются ожоги 2 - 3 степени, иногда нуждающиеся в хирургическом лечении. Ожоги высшей степени тяжести (4) приводят к глубокому повреждению мягких тканей вплоть до кости. Электрическая дуга в данном случае может пройти через ряд внутренних органов, вызвав как функциональные, так и соматические их повреждения. Лечение в данном случае является смешанным и междисциплинарным. Хирургическая помощь заключается в удавлении отмерших тканей во избежание развития гангрены. Кардиологи занимаются восстановлением состояния сердца, неврологи оценивают состояние центральной и периферической нервной системы, травматологи лечат вывихи и переломы, возникающие при резком и сильном сокращении мышц при прохождении по ним электрической дуги.
Гангрена
Гангреной называется процесс омертвения и гниения ткани. Различают сухую и влажную гангрену. Сухая гангрена развивается сравнительно редко при патологических состояниях, сопровождающихся медленным и постепенным ухудшением кровообращения в пораженной части тела. Гнилостные процессы в данном случае протекают крайне медленно и практически не отравляют организм. В некоторых случаях высохший фрагмент самоампутируется, в иных его следует ампутировать в плановом порядке.
Влажная гангрена развивается при резком нарушении циркуляции крови в пораженной части тела из-за тромбоэмболии, обморожения или ожога. При этом происходит массовое и стремительное отмирание всех пораженных тканей, к которому присоединяются патогенные бактерии, провоцирующие развитие процесса гниения. При гниении в тканях скапливается большое количество сероводорода, который механически разъединяет фасции, способствуя распространению патогенных бактерий на здоровые ткани. Формирующиеся в некротизированных тканях продукты разложения, попадая в кровоток, провоцируют развитие полиорганной недостаточности и вызывают сильнейшую эндогенную интоксикацию. Попадание бактерий в кровоток чревато развитием сепсиса (заражения крови). Лечение влажной гангрены на ранних стадиях заключается в срочном восстановлении кровотока в пораженной части тела (если причиной является тромбоз или тромбоэмболия). В запущенных случаях применяется только хирургическое удаление пораженной части тела, во избежание распространения гангрены и летального исхода.
Синдром длительного сдавления (краш-синдром)
Синдромом длительно сдавления (краш-синдромом) называется симптомокомплекс, развивающийся при длительном нарушении кровообращения в тканях из-за оказания на них внешнего давления. Такие типы травм характерны для катаклизмов, сопровождающихся обрушением строений, под которыми оказываются зажатыми люди. В бытовых условиях краш-синдром развивается при длительном сдавлении конечности или сразу нескольких конечностей весом собственного тела при глубоком алкогольном или наркотическом сне.
Как правило, зажатыми оказываются именно конечности, в которых в отсутствии поступления кислорода с кровью происходит постепенное отмирание живых клеток – сначала нервных, затем мышечных и соединительнотканных. Из разрушенных клеток в межклеточное пространство поступает большое количество ионов калия и литических ферментов. Пока конечность остается зажатой данные вещества в системный кровоток не поступают, а находятся только в месте сдавления. Однако когда в процессе спасательных работ конечность освобождается, данные вещества устремляются в кровеносное русло и разносятся по организму, вызывая развитие различных осложнений. Наиболее грозным из них является токсический шок и острая почечная недостаточность. При отсутствии должного лечения данных осложнений следует ожидать летального исхода.
В некоторых случаях конечность сдавливается на протяжении всего нескольких часов, и при ее освобождении пациент может даже достаточно ловко ею владеть. По этой причине он отказывается от госпитализации. Однако спустя 3 дня сдавленные ткани, будучи не в силах восстановиться, постепенно отмирают, конечность отекает и бледнеет. Количество выделяемой мочи постепенно уменьшается до полного прекращения. Развиваются почечные отеки, а впоследствии и интоксикация головного мозга продуктами тканевого распада и мочевиной (из-за почечной недостаточности). Именно по этой причине все пациенты, перенесшие сдавление тканей должны, как минимум, несколько дней находиться под наблюдением в стационаре.
Лечение данного грозного состояния заключается в своевременном хирургическом удалении некротизированных тканей. Для остановки распространения некроза и уменьшения отека производят широкие лампасные разрезы. Параллельно с этим проводится лечение почечной недостаточности и устранение из крови продуктов распада тканей методами экстракорпоральной детоксикации (плазмаферез, гемосорбция и др.). Даже, несмотря на своевременное и качественное лечение, большинство пациентов по выздоровлении не могут полноценно использовать конечность из-за того, что значительная часть ее нервных волокон разрушилась, а мышечные клетки заместились на неспособные к сокращению соединительнотканные клетки.
Тромбоэмболия мезентериальных артерий
Мезентериальные артерии являются ветвями аорты, кровоснабжающими тонкий и толстый кишечник. Резкое прекращение поступления крови по ним чревато нарушением обмена веществ клеток кишечника, и, как следствие, их некрозом. При диагностике данного заболевания рекомендуется немедленное введение антикоагулянтов и тромболитиков. При неэффективности данных мероприятий рекомендуется введение раствора новокаина непосредственно в брыжеечные (мезентериальные) артерии, для чего необходимым является вскрытие брюшной полости. В случае если и эти мероприятия не приводят к восстановлению кровоснабжения в кишечнике, и его некроз прогрессирует, рекомендуется удаление пораженных частей кишечника с последующим сшиванием жизнеспособных концов.
Неспецифический язвенный колит и терминальный илеит (болезнь Крона)
Неспецифический язвенный колит и терминальный илеит представляют собой схожие по механизму поражения тканей заболевания, однако, отличающиеся преимущественной его локализацией. Оба данных заболевания развиваются из-за присутствия аутоиммунного конфликта, при котором клетки слизистой оболочки тонкого (болезнь Крона) или толстого (неспецифический язвенный колит) кишечника признаются иммунной системой как чужеродные и постоянно ею атакуются. Клинически заболевание проявляется периодами частого и жидкого стула с примесями слизи, гноя и крови. Такие обострения отмечены внушительными болями в проекции наиболее пораженной воспалением части кишечника, а также повышением температуры тела до фебрильных значений (более 38 градусов).
Лечение данных заболеваний в большинстве случаев медикаментозное, однако, когда все виды такой терапии оказываются неэффективными, единственным способом излечения является удаление наиболее пораженного аутоиммунным процессом фрагмента кишечника. В некоторых случаях это полностью избавляет пациента от заболевания, в остальных – несколько улучшает эффект от медикаментозного лечения.
Псевдомембранозный колит
Данный вид воспаления толстого кишечника вызывается особым видом бактерий под названием Clostridium difficile. По мере разрастания колоний данного микроорганизма в толстом кишечнике они формируют многочисленные изъязвления его слизистой оболочки, которые покрываются блеклыми мембранами. Клинически оно проявляется диареей с примесями слизи и крови. Высокие темпы развития колоний и низкая чувствительность к большинству существующих антибиотиков приводит к тому, что заболевание быстро прогрессирует и приводит к перфорации кишечника и тяжелому перитониту.
Несмотря на то, что своевременная диагностика данного заболевания не является сложной, его клиническую картину часто принимают за любое другое заболевание желудочно-кишечного тракта, проявляющееся схожими симптомами. Из-за этого упущения болезнь скоро переходит в стадию, когда даже целенаправленное медикаментозное лечение не является эффективным, а единственным способом спасения жизни пациента становится хирургическое удаление большей части или даже всего толстого кишечника.
Панкреонекроз
Панкреонекрозом называется острое состояние, вызванное крайне бурным воспалением поджелудочной железы, в результате которого некоторые ее части отмирают и отторгаются. Клинически оно проявляется сильнейшими болями в эпигастральной области живота с распространением по бокам и в спину. Попадание ферментов поджелудочной железы в кровь опасно развитием шока, от которого при неоказании соответствующей помощи может развиться летальный исход.
Лечение начавшегося панкреонекроза не может обойтись без хирургического вмешательства, которое из-за анатомической структуры поджелудочной железы имеет значительные ограничения. Резать данный орган категорически не рекомендуется по причине того, что данная манипуляция сама по себе может привести к развитию некроза. Единственной задачей хирургов в данном случае является удаление тупыми инструментами отторженных тканей, для того чтобы предотвратить их гниение. По завершении операции брюшная полость на некоторое время специально не ушивается герметично для оставления доступа кислорода к поджелудочной железе и ускорения ее заживления.
Дивертикул Меккеля
Дивертикулом Меккеля называется врожденное рудиментарное выпячивание в стенке подвздошной кишки, сформировавшееся внутриутробно на месте незаращенного желчного протока. Данный дивертикул присутствует у небольшого процента людей и может на протяжении жизни абсолютно никак не проявиться. Тем не менее, как и любой дивертикул, он склонен к воспалению из-за интенсивных процессов гниения в его полости. Его воспаление, в свою очередь, являет риск перфорации (прободения) и развития перитонита. Особенностью такого заболевания является практически идентичная клиническая картина с классическим острым аппендицитом. Однако когда хирург вскрывает брюшную полость, то обнаруживает абсолютно неизмененный аппендикс. В таком случае всегда следует пройти назад по подвздошной кишке на 20 - 30 см, для того чтобы убедиться, что воспалительный процесс не вызван дивертикулом Меккеля.
Сепсис
Сепсисом называется системная воспалительная реакция всего организма. Данное состояние является крайне тяжелым и даже с применением современных методов лечения смертность от него остается высокой.
Попадание патогенных бактерий в кровь происходит из определенного источника, которым может быть воспаленная матка, аппендикс, перфорированный кишечник, желчный пузырь и др. Основным этапом лечения в данном случае является выявление источника проникновения бактерий в кровь и его хирургическое удаление. Лишь после этого можно надеяться, что проводимое антибактериальное лечение возымеет эффект.
Подпишитесь на Здоровьесберегающий видеоканал


С какими симптомами обращаются к хирургу?
Клиническая картина хирургических заболеваний может быть крайне разнообразной. Она зависит от пораженного органа, механизма его поражения, осложнений и многих других немаловажных факторов. В задачи хирурга входит диагностика заболевания, а также принятие решения о необходимости оперативного лечения у конкретного пациента.
Симптомы, с которыми обращаются к хирургу
| Симптом | Механизм возникновения симптома | Дополнительные исследования, необходимые для диагностики причины симптома | Заболевания, о которых может свидетельствовать симптом |
| Кровотечение | - нарушение целостности одного или нескольких кровеносных сосудов. | - общий анализ крови;
- коагулограмма;
- биохимический анализ крови (общий белок, альбумины, глобулины, тимоловая проба, С-реактивный белок, креатинин, мочевина, билирубин и его фракции, трансаминазы, щелочная фосфатаза, гликемия, амилаземия, мочевая кислота и др.);
- определение группы крови, резус-фактора и келл-антигена;
- пальцевое ректальное исследование;
- ионограмма;
- ультразвуковое исследование внутренних органов;
- рентгенография интересующего участка тела;
- ирригоскопия;
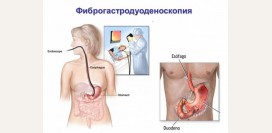
- фиброгастродуоденоскопия;
- ректороманоскопия;
- колоноскопия;
- лапароцентез и лапароскопия;
- общий анализ мочи;
- копрограмма;
- гистологическое исследование биоптата (фрагмент ткани, извлеченный из тела пациента для диагностических процедур) и др.
| - рана;
- трофическая язва;
- кишечная непроходимость при инвагинации кишки;
- неспецифический язвенный колит;
- терминальный илеит;
- псевдомембранозный колит;
- разрыв мочевого пузыря;
- разрыв селезенки;
- разрыв кисты печени;
- апоплексия яичника;
- прерванная внематочная беременность и др.
|
| Болезненность | - механическое раздражение нервных окончаний, расположенных в эпителии, фасциях, соединительнотканных капсулах, паренхиме органов и др.; - влияние на нервные окончания медиаторов воспаления, вызывающих боль (брадикинин, субстанция Р). | - общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- определение группы крови, резус-фактора и келл-антигена;
- маммография;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- рентгенография отдельных участков тела;
- ультразвуковая диагностика органов брюшной полости, забрюшинного пространства и малого таза;
- рентгенография грудной клетки;
- ирригоскопия;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- лапароцентез и лапароскопия;
- гистологическое исследование биоптата;
- анализ перитонеальной жидкости (микроскопический, цитологический, бактериологический);
- фиброгастродуоденоскопия;
- ректороманоскопия;
- копрограмма;
- колоноскопия и др.
| - фурункул;
- карбункул;
- рана;
- абсцесс;
- гидраденит;
- флегмона;
- влажная гангрена;
- аденофлегмона;
- гнойный мастит;
- гнойный бурсит;
- панариций;
- аппендицит;
- дивертикулит толстого кишечника;
- острый холецистит;
- холедохолитиаз;
- холангит (воспаление общего желчного протока);
- разрыв селезенки;
- прободная язва желудка или двенадцатиперстной кишки;
- панкреонекроз;
- дивертикул Меккеля;
- рожистое воспаление;
- кишечная непроходимость;
- спастический колит;
- синдром раздраженного кишечника;
- разрыв мочевого пузыря;
- почечная колика;
- печеночная колика;
- кишечная колика;
- перитонит;
- ожог;
- обморожение (стадия оттаивания);
- электротравма;
- тромбоэмболия мезентериальных артерий;
- болезнь Крона;
- неспецифический язвенный колит;
- псевдомембранозный колит;
- абдоминальная форма острого инфаркта миокарда;
- злокачественная опухоль определенного органа брюшной полости или ее метастазы;
- прерванная внематочная беременность;
- тендовагинит (воспаление синовиального влагалища одной из связок);
- лимфаденит (воспаление лимфатического узла);
- лимфангит (воспаление лимфатического сосуда);
- ушиб мягких тканей;
- перелом кости;
- растяжение связки или сухожилия;
- миозит (воспаление мышцы) и др.
|
| Местный отек тканей | - экстравазация (проникновение из сосудистого русла в межклеточное пространство) плазмы крови; - расширение кровеносных сосудов в области воспаления под влиянием биологически активных веществ (гистамин, серотонин). | - общий анализ крови;
- биохимический анализ крови (в частности, общий иммуноглобулин E и циркулирующие иммунные комплексы);
- общий анализ мочи;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- маммография;
- ультразвуковая диагностика внутренних органов и тканей;
- рентгенография грудной клетки;
- рентгенография отдельных участков тела;
- лапароцентез и лапароскопия;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- анализ перитонеальной жидкости;
- гистологическое исследование биоптата и др.
| - инфицированная рана;
- панариций;
- фурункул;
- карбункул;
- гидраденит;
- абсцесс;
- флегмона;
- рожистое воспаление (рожа);
- аденофлегмона;
- гнойный мастит;
- гнойный бурсит;
- ожог;
- обморожение;
- электротравма;
- синдром длительного сдавления (краш-синдром);
- аллергический дерматит;
- закупорка свища;
- миозит;
- ушиб мягких тканей;
- тендовагинит;
- лимфаденит;
- лимфангит;
- растяжение связки или сухожилия;
- перелом кости и др.
|
| Местная гипертермия (повышение температуры) | - расширение кровеносных сосудов в области воспаления; - преобладание в воспалительном очаге процессов катаболизма (разрушения), сопровождающихся выделением тепла. | - общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- маммография;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- рентгенография интересуемого участка тела;
- ультразвуковое исследование интересуемых тканей и др.
| - ожог;
- электротравма;
- панариций;
- острый гнойный бурсит;
- гнойный мастит;
- аденофлегмона;
- лимфаденит;
- лимфангит;
- рожистое воспаление;
- абсцесс;
- флегмона;
- фурункул;
- карбункул;
- аллергический дерматит;
- гидраденит;
- тендовагинит и др.
|
| Местная гиперемия (покраснение тканей) | - расширение капилляров и артериол в области воспалительного процесса. | - общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- маммография;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- рентгенография интересуемого участка тела;
- ультразвуковое исследование интересуемых тканей;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма и др.
| - ожог;
- обморожение;
- электротравма;
- рожистое воспаление;
- фурункул;
- карбункул;
- гидраденит;
- абсцесс;
- флегмона;
- аденофлегмона;
- гнойный мастит;
- зарубцевавшийся свищ;
- панариций;
- острый гнойный бурсит;
- аллергический дерматит;
- тромбоцитопеническая пурпура и др.
|
| Нарушение функции пораженного органа или части тела | - сдавление отеком определенных частей органа или частей тела; - нарушение привычного обмена веществ в тканях, подверженных воспалительному процессу. | - общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ультразвуковое исследование внутренних органов и тканей;
- рентгенография грудной клетки;
- маммография;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- рентгенография интересуемого участка тела (в частности, конечностей и головы);
- ирригоскопия;
- ректороманоскопия;
- колоноскопия;
- фиброгастродуоденоскопия;
- лапароцентез и лапароскопия;
- определение группы крови, резус-фактора и келл-антигена;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- коагулограмма;
- ионограмма;
- анализ перитонеальной жидкости;
- пальцевое ректальное исследование;
- гистологическое исследование биоптата;
- копрограмма и др.
| - рана;
- разрыв сухожилий и связок;
- миозит;
- фурункул;
- карбункул;
- гидраденит;
- абсцесс;
- флегмона;
- рожистое воспаление;
- аденофлегмона;
- гнойный мастит;
- гнойный бурсит;
- панариций;
- аппендицит;
- дивертикулит;
- кишечная непроходимость;
- прободная язва желудка или двенадцатиперстной кишки;
- разрыв мочевого пузыря;
- острый холецистит;
- острый холангит;
- острый панкреатит;
- панкреонекроз;
- холедохолитиаз;
- разрыв селезенки;
- перитонит;
- ожог;
- электротравма;
- обморожение;
- гангрена;
- синдром длительного сдавления;
- тромбоэмболия мезентериальных артерий;
- неспецифический язвенный колит;
- псевдомембранозный колит;
- болезнь Крона;
- дивертикул Меккеля;
- спаечная болезнь и др.
|
| Флюктуация гноя | - перетекание гноя из одного места в другое под влиянием пальцев исследователя. | - общий анализ крови;
- ультразвуковое исследование интересуемых тканей;
- маммография;
- общий анализ мочи;
- биохимический анализ крови;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- ионограмма и др.
| - острый гнойный бурсит;
- гнойный мастит;
- аденофлегмона;
- абсцесс;
- флегмона;
- гидраденит;
- фурункул;
- карбункул и др.
|
| Выделение гноя на кожу | - постоянный рост давления внутри воспалительного очага из-за увеличения количества гнойных масс рано или поздно ведет к прорыву гноя на поверхность кожи или внутрь одной из полостей организма. | - общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- ультразвуковое исследование интересуемых тканей;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- ионограмма;
- лапароцентез и лапароскопия (если свищ выходит из брюшной полости);
- анализ перитонеальной жидкости;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- гистологическое исследование биоптата;
- рентгенография интересуемого участка тела;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- фистулография;
- маммография и др.
| - свищ;
- фурункул;
- карбункул;
- гидраденит;
- абсцесс;
- флегмона;
- аденофлегмона;
- гнойный мастит;
- панариций и др.
|
| Подкожная крепитация | - присутствие в воспалительном очаге анаэробных бактерий, способных выделять сероводород в подкожное пространство, ведет к накоплению данного газа. Прикосновение к такому очагу сопровождается легким хрустом (крепитацией) из-за слипания и разлипания расположенных глубинно фасций и соединительнотканных перегородок подкожной жировой клетчатки; - проникновение воздуха в подкожное пространство при травмах гортани и трахеи (клапанный механизм). | - общий анализ крови;
- биохимический анализ крови;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- ионограмма;
- ультразвуковое исследование внутренних органов и тканей;
- рентгенография интересуемого участка тела;
- микроскопическое и микробиологическое исследование мазков из очага воспаления и др.
| - газовая гангрена;
- подкожная эмфизема.
|
| Желтуха | - нарушение оттока желчи из-за закупорки общего желчного протока камнем или паразитом; - нарушение оттока желчи при внешнем сдавлении общего желчного протока соединительнотканной спайкой или опухолью головки поджелудочной железы. | - биохимический анализ крови (в частности, циркулирующие иммунные комплексы);
- общий анализ крови;
- общий анализ мочи;
- ультразвуковое исследование внутренних органов и тканей;
- обзорная рентгенография брюшной полости;
- лапароцентез и лапароскопия;
- анализ перитонеальной жидкости;
- гистологическое исследование биоптата;
- коагулограмма;
- копрограмма и др.
| - холедохолитиаз;
- холангит (бактериальный);
- первичный склерозирующий холангит (аутоиммунный);
- рак головки поджелудочной железы;
- закупорка общего желчного протока паразитом;
- внешнее сдавление общего желчного протока спайкой;
- синдром Жильбера;
- гемолитическая анемия;
- гепатит (вирусный, аутоиммунный);
- первичный билиарный цирроз;
- алкогольный цирроз и др.
|
| Один из симптомов раздражения брюшины (Щеткина-Блюмберга, Воскресенского и др.) | - снижение порога болевой чувствительности в пределах воспаленной брюшины, таким образом, что резкое ее растяжение или сокращение вызывает боль. | - ультразвуковое исследование внутренних органов и тканей;
- обзорная рентгенография брюшной полости;
- фиброгастродуоденоскопия;
- колоноскопия;
- лапароцентез и лапароскопия;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- анализ перитонеальной жидкости;
- гистологическое исследование биоптата;
- коагулограмма;
- копрограмма;
- определение группы крови, резус-фактора, келл-антигена и др.
| - генерализованный перитонит;
- межкишечный абсцесс;
- дивертикул Меккеля;
- панкреонекроз;
- тромбоэмболия мезентериальных артерий;
- разрыв селезенки;
- разрыв кисты печени;
- холангит;
- острый аппендицит;
- острый холецистит;
- разрыв мочевого пузыря;
- гигантская опухоль печени, кишечника, поджелудочной железы и др.;
- прободная язва желудка или двенадцатиперстной кишки;
- дивертикулит и др.
|
| Формирование кожных язв | - плохое заживление ран и даже простых царапин в условиях недостаточного кровоснабжения тканей. | - общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- гистологическое исследование биоптата;
- реакция Вассермана (исследование на сифилис);
- ультразвуковое исследование внутренних органов и тканей;
- допплерография кровеносных сосудов соответствующей части тела и др.
| - трофические язвы при сахарном диабете, хронической венозной недостаточности;
- бубонная чума;
- ожог;
- обморожение;
- электротравма;
- стрептодермия;
- сифилид;
- некоторые виды рака кожи и др.
|
| Тошнота и рвота | - избыточное раздражение рецепторов слизистой оболочки желудочно-кишечного тракта провоцирует развитие антиперистальтических движений кишечника и желудка; - наличие физического препятствия к продвижению пищи по кишечнику; - рефлекторная реакция головного мозга на повышение внутричерепного давления и др. | - фиброгастродуоденоскопия;
- ультразвуковое исследование внутренних органов и тканей;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- ирригоскопия;
- колоноскопия;
- лапароцентез и лапароскопия;
- офтальмоскопия (визуализация глазного дна);
- измерение внутриглазного давления;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- ионограмма;
- анализ перитонеальной жидкости;
- копрограмма;
- гистологическое исследование биоптата и др.
| - прободная язва желудка или двенадцатиперстной кишки (в т. ч. желудочное кровотечение из язвы);
- кровотечение из расширенных вен пищевода при циррозе печени;
- острый аппендицит;
- острый холецистит;
- острый холангит;
- дивертикул Меккеля;
- кишечная непроходимость;
- разрыв кисты печени;
- перитонит;
- интоксикация при синдроме длительного сдавления;
- острый панкреатит;
- панкреонекроз;
- сепсис;
- синдром повышенного внутричерепного давления;
- аденокарцинома желудка (рак желудка);
- побочные эффекты химиотерапии и радиотерапии;
- глаукома и др.
|
| Рвота «кофейной гущей» | - свернувшаяся под влиянием желудочного сока кровь, попавшая в желудок при язвенном или пищеводном кровотечении, является сильным химическим раздражителем для слизистой оболочки желудка. Данное раздражение вызывает антиперистальтические движения и, как их результат, происходит рвота темной свернувшейся кровью («кофейной гущей»). | - фиброгастродуоденоскопия;
- общий анализ крови;
- копрограмма;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- ультразвуковое исследование внутренних органов и тканей;
- гистологическое исследование биоптата ионограмма и др.
| - язвенная болезнь желудка и двенадцатиперстной кишки (в т. ч. и прободная язва);
- кровотечение из расширенных вен пищевода при циррозе печени;
- аденокарцинома желудка (в стадии распада) и др.
|
| Лихорадка | - действие определенных медиаторов воспалительного процесса, а также эндотоксина, поступившего в кровь из разрушенных патогенных бактерий, на расположенный в гипоталамусе центр терморегуляции. | - общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ультразвуковое исследование внутренних органов и тканей;
- рентгенография грудной клетки;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- фиброгастродуоденоскопия;
- ректороманоскопия;
- маммография;
- колоноскопия;
- лапароцентез и лапароскопия;
- гистологическое исследование биоптата;
- анализ перитонеальной жидкости;
- копрограмма и др.
| - фурункул;
- карбункул;
- гидраденит;
- абсцесс;
- флегмона;
- рожистое воспаление;
- аденофлегмона;
- гнойный мастит;
- гнойный бурсит;
- острый аппендицит;
- острый дивертикулит;
- острый холецистит;
- острый холангит;
- локальный и генерализованный перитонит;
- гангрена;
- неспецифический язвенный колит;
- псевдомембранозный колит;
- терминальный илеит;
- дивертикул Меккеля;
- панкреонекроз;
- сепсис;
- острые респираторные инфекции;
- злокачественная опухоль и др.
|
| Отсутствие отхождения стула и газов | - нарушение продвижения каловых масс по кишечнику при наличии в нем препятствия или при отсутствии перистальтических движений. | - пальцевое ректальное исследование;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- ирригоскопия;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- лапароцентез и лапароскопия;
- гистологическое исследование биоптата;
- анализ перитонеальной жидкости;
- коагулограмма и др.
| |
| Вздутие живота | - скопление газов и каловых масс выше места расположения препятствия в кишечнике при кишечной непроходимости; - присутствие в рационе большого количества белковой пищи и низкого количества пищевых волокон; - низкое содержание в кишечнике ферментов поджелудочной железы при хроническом панкреатите. | - ультразвуковое исследование внутренних органов и тканей;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- пальцевое ректальное исследование;
- ирригоскопия;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- ионограмма;
- лапароцентез и лапароскопия;
- анализ перитонеальной жидкости;
- гистологическое исследование биоптата;
- копрограмма и др.
| - хронический панкреатит;
- употребление в пищу богатых белком продуктов при низкой концентрации пищевых волокон;
- кишечная непроходимость (полная и частичная);
- синдром раздраженного кишечника и др.
|
| Присутствие в стуле слизи и/или крови | - присутствие в кишечнике гнойно-воспалительного очага, сообщающегося с его полостью (дивертикулит, неспецифический язвенный колит и др.); - попадание крови в стул из геморроидальных узлов; - соединение кишечника с расположенным поблизости абсцессом посредством свища; - размножение в кишечнике патогенной флоры при пищевой токсикоинфекции. | - копрограмма;
- реакция Грегерсена (диагностика скрытой крови в стуле);
- общий анализ крови;
- ультразвуковое исследование внутренних органов и тканей;
- обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику);
- ирригоскопия;
- ректороманоскопия;
- колоноскопия;
- лапароцентез и лапароскопия;
- общий анализ мочи;
- биохимический анализ крови;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- ионограмма;
- анализ перитонеальной жидкости;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- гистологическое исследование биоптата и др.
| - кишечная непроходимость (в частности, из-за инвагинации кишечника, опухоли);
- неспецифический язвенный колит;
- терминальный илеит;
- псевдомембранозный колит;
- анальная трещина;
- геморроидальные узлы;
- острый геморрагический энтероколит (за исключением вышеперечисленных) и др.
|
| Головокружение и слабость | - гипоперфузия (недостаточное кровоснабжение) головного мозга из-за падения артериального давления при кровотечении; - гипогликемия (низкое содержание глюкозы в крови). | - общий анализ крови;
- биохимический анализ крови (в частности, тропонины);
- общий анализ мочи;
- коагулограмма;
- ионограмма;
- ультразвуковое исследование внутренних органов и тканей;
- фиброгастродуоденоскопия;
- ректороманоскопия;
- колоноскопия;
- лапароцентез и лапароскопия;
- рентгенография грудной клетки;
- анализ перитонеальной жидкости;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- гистологическое исследование биоптата и др.
| - вегето-сосудистая дистония;
- раневое кровотечение;
- панкреонекроз;
- острый инфаркт миокарда с кардиогенным шоком;
- сепсис;
- передозировка гипотоническими лекарственными препаратами;
- кровотечения при псевдомембранозном и неспецифическом язвенном колите;
- кровотечения при терминальном илеите;
- интоксикация головного мозга при краш-синдроме;
- разрыв селезенки;
- разрыв кисты печени;
- язвенное кровотечение при язвенной болезни желудка и двенадцатиперстной кишки (в том числе и при перфорации язвы);
- гипогликемия (низкое содержание глюкозы в крови) и др.
|
| Отсутствие перифери-ческого пульса | - наличие препятствия к нормальному току крови по периферической артерии в виде тромба или внешнего сдавления; - снижение артериального давления ниже нормальных показателей, в среднем, на 30%. | - допплерография интересуемых кровеносных сосудов;
- общий анализ крови;
- коагулограмма;
- общий анализ мочи;
- биохимический анализ крови (в частности, тропонины и липидограмма) и др.
| - облитерирующий атеросклероз;
- облитерирующий тромбангиит;
- гангрена;
- артериальная гипотония при кровотечении, передозировке гипотоническими средствами, острой сердечной недостаточности;
- краш-синдром и др.
|
| Почернение и похолодание кожных покровов | - отсутствие адекватного кровообращения приводит к гипоксии ткани, из-за чего происходит похолодание кожных покровов; - черный цвет ткани приобретают из-за массового разрушения в них эритроцитов и высвобождения в ткани соединений железа. | - общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- ионограмма;
- определение группы крови, резус-фактора и келл-антигена;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- ультразвуковое исследование внутренних органов и тканей;
- рентгенография интересуемого участка тела и др.
| - обморожение;
- гангрена;
- краш-синдром и др.
|
Какие исследования проводит хирург?
В теории хирург имеет право назначать достаточно большой спектр инструментальных исследований. Однако из-за того, что некоторые из них слишком дороги или длительность их проведения превышает допустимые конкретной ситуацией пределы, они не назначаются. Таким образом, хирург общей практики в большинстве случаев основывается на доступных исследованиях и тех, проведение которых не требует многого времени, поскольку этого времени часто не бывает. Лишь после того как пациента стабилизируют, и непосредственная угроза жизни в ближайшие часы и дни перестанет быть актуальной, в процессе подготовки к следующему этапу лечения могут быть назначены и более дорогостоящие и длительные по времени исследования. Однако на данном этапе эти исследования назначает, как правило, не хирург общего профиля, а хирург более узкого направления (нейрохирург, хирург-онколог, кардиохирург и др.) или иной специалист терапевтического профиля (кардиолог, невролог, нефролог, ревматолог и др.).
В приведенной ниже таблице перечислены лишь минимально необходимые исследования, которые на практике назначает хирург общего профиля. Дорогостоящие исследования, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ), сцинтиграфия, ангиография и др., намеренно не были включены в таблицу, поскольку их назначают специалисты более узкого профиля.
Инструментальные исследования, проводимые и назначаемые хирургом общего профиля
| Вид исследования | Метод проведения исследования | Заболевания, выявляемые при помощи данного исследования |
| Рентгенография интересуемого участка тела | При данном исследовании положение пациента задается рентгенологом. Исследуемой частью тела пациент прижимается к столу аппарата, который может быть расположен как горизонтально, так и вертикально. Пациента инструктируют замереть и не шевелиться, затем на доли секунды включается рентгеновский аппарат. За это время через исследуемую часть тела проникает ионизирующее излучение, частично поглощающееся тканями тела. Те лучи, которые прошли сквозь тело выжигают пленку или производят соответствующие изменения на специальном картридже, расположенном под плоскостью стола (сам стол выполнен из материала, пропускающего рентгеновские лучи). В результате, на пленке или картридже появляется изображение (негатив), на котором темными областями отмечены выжженные рентгеновским излучением фрагменты. После обработки проявителем и закрепителем негатив становится позитивом, на котором исследуемая часть тела предстает в оттенках белого цвета, а окружающее пустое пространство остается черным. Метод активно применяется в диагностике переломов, гнойных воспалений, ограниченных скоплений крови и газов, камней в мочевыводящих и желчевыводящих путях и др. | - карбункул;
- фурункул;
- гидраденит;
- абсцесс;
- флегмона;
- аденофлегмона;
- гнойный мастит;
- острый гнойный бурсит;
- свищ;
- холедохолитиаз;
- гангрена;
- синдром длительного сдавления;
- псевдомембранозный колит;
- переломы;
- вывихи и др.
|
| Обзорная рентгенография брюшной полости (в т. ч. и с пассажем бария по кишечнику) | Во время данного исследования пациент находится в положении стоя, прислонясь спиной или грудью к плоскости рентгеновского стола, расположенного вертикально. Принцип рентгенографии заключается в том, что рентгеновское излучение поглощается тканями тела пропорционально их плотности. Совокупность лучей, задержавшихся тканями, и лучей, прошедших через них, создает двумерное изображение на пленке, называемое рентгенограммой. При обзорной рентгенографии брюшной полости прицел аппарата устанавливается ориентировочно в область пупка и производится снимок. При пассаже бария по желудочно-кишечному тракту пациента просят непосредственно перед началом исследования выпить бариевую смесь, которая при прохождении по желудку и кишечнику будет контрастировать их полости во время проведения рентгеновских снимков. Сами снимки проводятся, как минимум, трижды через определенные, как правило, неравные промежутки времени, для того чтобы застать прохождение бариевой взвеси по различным участками желудочно-кишечного тракта. | - рана;
- межкишечный абсцесс;
- ретроперитонеальная флегмона;
- свищ;
- аппендицит;
- дивертикулит;
- кишечная непроходимость;
- прободная язва желудка или двенадцатиперстной кишки;
- острый холецистит;
- холедохолитиаз;
- перитонит;
- синдром длительного сдавления;
- тромбоэмболия мезентериальных артерий;
- псевдомембранозный колит;
- панкреонекроз;
- дивертикул Меккеля и др.
|
| Ирригоскопия | Для проведения данного исследования должна проводиться специальная подготовка, подразумевающая тщательную очистку кишечника. После 18.00 предшествующего исследованию дня следует прекратить прием любой пищи, но воду можно и даже нужно пить в любом количестве. Непосредственно перед началом исследования через пластиковую канюлю, введенную в прямую кишку, заполняют весь просвет толстого кишечника бариевой взвесью. Затем производят обычный рентгеновский снимок брюшной полости и малого таза, на котором визуализируется вся толстая, сигмовидная и прямая кишка. После исследования контраст удаляется естественным путем. Метод применяется для диагностики полостных, объемных и воспалительных заболеваний вышеперечисленных отделов кишечника. | - псевдомембранозный колит;
- неспецифический язвенный колит;
- терминальный илеит (болезнь Крона);
- кишечная непроходимость;
- дивертикулит (с осторожностью);
- свищ и др.
|
| Рентгенография грудной клетки | Во время данного исследования пациент находится в положении стоя, прижимаясь грудью к плоскости аппарата. При кратковременном его включении через грудную клетку пациента проходит малая доза ионизирующего излучения, которой, впрочем, достаточно, для того чтобы вызвать изменения на пленке, расположенной за плоскостью стола. Принцип исследования состоит в том, что ионизирующее излучение поглощается тканями организма соразмерно их плотности. Таким образом, на пленке отражаются только изменения, вызванные прошедшими через тело лучами, а задержавшиеся телом лучи остаются пустотами, которые после проявки пленок приобретают белый цвет. | - абсцесс легкого;
- флегмона и аденофлегмона;
- гнойный мастит;
- свищ;
- пневмония;
- экссудативный плеврит;
- медиастинит (воспаление средостения);
- опухоли грудной клетки;
- киста легкого;
- подкожная эмфизема;
- туберкулез легких и др.
|
| Маммография | Во время данного исследования пациентка поочередно помещает молочные железы на специальные приспособления, равномерно уплощающие их. Затем проводится их рентгенографическое исследование, как минимум, в двух взаимно перпендикулярных проекциях. При помощи данного метода выявляются объемные образования молочных желез. | - онкологические заболевания молочных желез (рак груди);
- предраковые заболевания;
- мастит и др.
|
| Фистулография | Во время данного исследования положение пациента задается рентгенологом. В свищевой ход при небольшом положительном давлении подается рентгеноконтрастное вещество, заполняющее все его пространство. Таким образом, после рентгенографии участка тела, в котором расположен свищ, на снимке явственно определяется сам свищевой ход со всеми его ответвлениями. | - свищ;
- абсцесс;
- флегмона;
- остеомиелит и др.
|
| Ультразвуковое исследование внутренних органов и тканей | Во время данного исследования положение тела пациента произвольное, однако, в большинстве случаев оно является горизонтальным. На кожу над исследуемой областью тела наносится специальный гель, устраняющий помехи, создаваемые воздухом при попадании его между кожей и датчиком. Аппарат для ультразвукового исследования состоит из блока управления и нескольких излучателей ультразвуковых волн, которые по совместительству являются еще и приемниками отраженных от тканей волн. Во время включения аппарата он в постоянном режиме посылает ультразвуковые волны с настраиваемыми параметрами вглубь тела. Основная часть данных волн отражается от границ тканей с различной плотностью и возвращается к датчику. Информация о воспринятых датчиком волнах передается в процессор аппарата и выводится на его дисплей в виде двумерной проекции. Информация о плотности встреченных тканей высчитывается исходя из интенсивности обратного сигнала, а расстояние определяется на основании времени, за которое волна прошла двойное расстояние. Метод применим для неинвазивной диагностики различных соматических заболеваний внутренних органов. | - аппендицит;
- межкишечный абсцесс;
- цистит;
- дивертикулит;
- кишечная непроходимость;
- прободная язва желудка или двенадцатиперстной кишки;
- разрыв мочевого пузыря;
- острый и хронический холецистит;
- желчекаменная болезнь;
- холедохолитиаз;
- опухолевые образования внутренних органов;
- кисты печени, почек, поджелудочной железы и др.
- разрыв селезенки;
- перитонит;
- гангрена кишечника;
- острый и хронический панкреатит;
- панкреонекроз;
- острый и хронический пиелонефрит;
- мочекаменная болезнь;
- цирроз печени;
- холангит;
- пренатальная диагностика плода;
- кисты яичников;
- апоплексия яичника;
- прерванная, развивающаяся или замершая внематочная беременность;
- непроходимость маточных труб и др.
|
| Допплерография кровеносных сосудов | Во время данного исследования пациент находится в положении лежа на спине или животе, однако в некоторых случаях более предпочтительным является вертикальное положение. По аналогии с ультразвуковым исследованием, к коже над исследуемой областью тела прикладывается излучатель ультразвуковых волн. Однако помимо визуализации анатомического строения тканей аппарат исследует особенности кровотока в находящихся в радиусе распространения ультразвуковых волн сосудах. Принцип исследования состоит в том, что при столкновении с движущимися объектами, которыми являются эритроциты в кровеносных сосудах, отраженные ультразвуковые волны изменяют свои характеристики. Степень данных изменений напрямую зависит от скорости и направления движения эритроцитов. Таким образом, датчик воспринимает измененные отраженные волны и, исходя из их характеристик, ретроспективно вычисляет скорость и направление движения крови в различных сечениях исследуемого сосуда. | - трофические язвы нижних конечностей;
- синдром длительного сдавления;
- тромбоэмболия мезентериальных артерий;
- тромбоз глубоких вен нижних конечностей;
- тромбоэмболия почечных артерий и др.
|
| Фиброгастро-дуоденоскопия | Для проведения данного исследования необходимо, чтобы пациент ориентировочно с 20.00 предшествующего дня не принимал никакой пищи. Питье жидкости только приветствуется. Во время данного исследования пациент находится в положении лежа на боку. Через открытый рот в его пищевод вводится гибкий оптоволоконный проводник, который продвигается через желудок в двенадцатиперстную кишку. За продвижением проводника эндоскопист наблюдает через специальный окуляр, соединенный оптическим волокном с другим концом эндоскопа и расположенной в нем оптикой. Путем изменения угла его наклона исследователь преодолевает определенные анатомические препятствия. Таким образом, врач получает возможность воочию исследовать слизистую оболочку верхнего отдела желудочно-кишечного тракта вплоть до связки Трейтца. | - язвенная болезнь желудка и двенадцатиперстной кишки (в т. ч. и прободная язва);
- дивертикул пищевода;
- атрезия пищевода;
- пилоростеноз;
- желудочно-кишечный свищ;
- межкишечный свищ;
- хиатальная грыжа (грыжа пищеводного отверстия диафрагмы);
- доброкачественные и злокачественные опухоли желудка и двенадцатиперстной кишки и др.
|
| Ректороманоскопия | За день до исследования ориентировочно с 18.00 пациент должен прекратить любой прием пищи. Для очищения кишечника могут быть приняты слабительные средства с большим объемом жидкости или могут быть сделаны очистительные клизмы (последняя непосредственно перед исследованием). Во время ректороманоскопии пациент находится в коленно-локтевом положении. Через заднепроходное отверстие в прямую кишку вводится жесткий проводник ректороманоскопа на дистанцию, в среднем, до 30 см. Дистальный (дальний) его конец имеет увеличительную оптику и источник света, а через проксимальный (ближний) конец врач наблюдает за ходом процедуры. Таким образом, при помощи данного метода представляется возможным воочию исследовать слизистую оболочку прямой и дистальной части сигмовидной кишки. | - доброкачественные и злокачественные опухоли прямой и сигмовидной кишки;
- воспалительные процессы прямой кишки и сигмы (с осторожностью);
- анальные трещины;
- геморроидальные узлы;
- свищи заднего прохода;
- неспецифический язвенный колит и др.
|
| Колоноскопия | Для данного исследования требуется тщательная очистка кишечника слабительными средствами или сифонными клизмами ориентировочно за 12 - 18 часов до начала процедуры. Для уменьшения неприятных ощущений перед ее началом может быть проведена премедикация спазмолитиками и нестероидными противовоспалительными препаратами. При колоноскопии пациент находится в положении лежа на боку с ногами, умеренно притянутыми к груди. Через заднепроходное отверстие в прямую кишку вводится гибкий проводник колоноскопа, внутри которого находится оптическое волокно. Дистальный конец аппарата состоит из увеличительной оптики и источника света. Также через дополнительный канал в проводнике к дистальной его части может быть подведен один из дополнительных инструментов (щипцы, ножницы, коагулятор и др.). Проксимальный конец проводника колоноскопа оканчивается блоком управления его движениями и окуляром. Некоторые модели позволяют выводить изображение на экран. После введения колоноскопа в прямую кишку в ее просвет нагнетается углекислый газ для расправления стенок толстого кишечника. Затем дистальный конец колоноскопа под управлением эндоскописта продвигается назад по сигмовидной, а затем и по толстой кишке, параллельно визуально оценивая состояние его слизистой оболочки. Длина аппарата равняется, в среднем, 1,4 - 1,5 метра, но существуют как более короткие, так и более длинные модели колоноскопов. Таким образом, во время данного исследования удается исследовать толстый кишечник вплоть до илеоцекального клапана. В редких случаях при некоторых особенностях анатомического строения исследователю удается исследовать даже до 30 см дистальной части слепой и подвздошной кишки. Также при помощи колоноскопии удается проведение небольших операций внутри полости кишечника. | - полипы и злокачественные опухоли толстого кишечника;
- кишечная непроходимость (в особых случаях);
- неспецифический язвенный колит;
- терминальный илеит (болезнь Крона);
- дивертикулит;
- дивертикулез;
- межкишечный свищ;
- свищи заднего прохода;
- геморроидальные узлы;
- анальные трещины и др.
|
| Лапароцентез и лапароскопия | Перед проведением данного исследования пациента готовят как на полноценную полостную операцию, поскольку выявленный в результате лапароскопии диагноз может стать прямым показанием к лапаротомической (подразумевающей широкий разрез передней брюшной стенки) операции. Лапароцентезом называется только прокол передней брюшной стенки с последующим забором проб перитонеальной жидкости. Лапароскопия подразумевает выполнение двух небольших сквозных разрезов в брюшной стенке, через которые в брюшную полость вводится два жестких проводника для различных инструментов. Жесткий эндоскоп вводится через отверстие в пупке. При необходимости места введения инструментов можно менять. После введения инструментов в брюшную полость в нее нагнетается углекислый газ, создающий больший простор для манипуляций в ней. В дальнейшем хирург осматривает каждый доступный обзору орган брюшной полости и малого таза, параллельно оценивая его состояние. При обнаружении определенных патологических изменений проводящий лапароскопию хирург может принять решение о ее лечении в рамках этого же исследования. | - асцит (скопление жидкости в брюшной полости);
- синдром общей интоксикации неизвестной этиологии;
- острый аппендицит;
- острый холецистит;
- апоплексия яичника;
- межкишечный абсцесс;
- тромбоэмболия мезентериальных сосудов;
- дивертикулит;
- дивертикул Меккеля;
- прободная язва желудка или двенадцатиперстной кишки;
- холедохолитиаз;
- кишечная непроходимость;
- разрыв селезенки;
- панкреонекроз;
- опухолевые образования органов брюшной полости и др.
|
Какие лабораторные анализы назначает хирург?
В сравнении со специалистами других областей медицины хирурги общего профиля назначают относительно небольшой спектр анализов. Объяснение данного факта заключается в том, что данный спектр включает наиболее простые и информативные лабораторные тесты, в связи с тем, что хирургу часто приходится проводить диагностику и выбирать тактику лечения пациента в крайне сжатые сроки. Таким образом, для диагностики хирургом используется преимущественно общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма и еще некоторые другие лабораторные тесты.
Хирург назначает следующие анализы:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- копрограмма;
- определение группы крови, резус-фактора и келл-антигена;
- коагулограмма;
- ионограмма;
- анализ перитонеальной жидкости;
- микроскопическое и микробиологическое исследование мазков из очага воспаления;
- гистологическое исследование биоптата и др.
Общий анализ крови
Общий анализ крови в хирургической практике имеет колоссальное значение, поскольку, исходя из его показателей, можно не только проводить первичную дифференциальную диагностику между хирургической и нехирургической патологией, но и наблюдать динамику развития заболевания или контролировать процесс послеоперационного восстановления пациента.
Данный анализ отражает основные показатели «красной», «белой» крови и тромбоцитов. Под красной кровью подразумеваются эритроциты – красные кровяные тельца, а также общий уровень гемоглобина в крови – основного белка эритроцитов, способного связывать и переносить газы крови. Снижение эритроцитов и/или гемоглобина называется анемией, а повышение – эритроцитозом. Причин развития как анемий, так и эритроцитозов множество, причем, если эритроцитозами занимаются преимущественно терапевты, то анемия, в особенности остро возникшая, является хирургической патологией. Определить причину анемии, если она не видна с первого взгляда (рана, рвота «кофейной гущей», маточные или ректальные кровотечения) помогает такой показатель как гематокрит, отражающий характерные изменения именно при геморрагической анемии, лечение которой требует срочного хирургического вмешательства. При необходимости может быть назначен расширенный анализ крови, в котором помимо вышеуказанных показателей указывается форма, средний диаметр эритроцитов, среднее наполнение их гемоглобином, степень вариации по размеру (анизоцитоз) и форме эритроцитов (пойкилоцитоз) и др.
Вторым немаловажным назначением общего анализа крови является выявление воспалительного процесса, определение его тяжести, а также предположительной причины. С этой целью исследуется концентрация лейкоцитов в крови – белых кровяных телец. Обнаружение лейкоцитов выше нормальных значений свидетельствует о воспалительном процессе. Чем выше показатель, тем выраженнее воспаление. Однако оценивать данные показатели следует с поправками на возраст пациентов и на их состояние. Так, от пациентов в преклонном возрасте и от сильно ослабленных пациентов не стоит ожидать адекватной реакции иммунной системы на развивающийся в организме патологический процесс. Иными словами, нормальные значения лейкоцитов могут скрывать умеренный воспалительный процесс, а умеренные изменения – выраженный воспалительный процесс. Аналогичной тактики следует придерживаться у пациентов в иммунодефицитном состоянии по причине ВИЧ (вируса иммунодефицита человека). У детей оценка лейкоцитарной формулы проводится с поправкой на их возраст.
Судить о причине и остроте воспаления помогают фракции лейкоцитов – их подвиды. Так, увеличение уровня палочкоядерных нейтрофилов называется сдвигом лейкоцитарной формулы влево и свидетельствует об остром бактериальном воспалении. Если увеличение лейкоцитов происходит без вышеуказанного сдвига, то речь, вероятнее всего, идет о хроническом воспалительном процессе, при котором отмечается увеличение сегментоядерных нейтрофилов, или об онкологическом заболевании крови. Увеличение лейкоцитов за счет фракции лимфоцитов и моноцитов свидетельствует о вирусной или аутоиммунной природе воспалительного процесса. Увеличение показателя эозинофилов говорит об аллергической или паразитарной природе воспаления.
Параллельно с общим анализом крови исследуют также скорость оседания эритроцитов, которая также имеет тенденцию увеличиваться соразмерно интенсивности воспалительного процесса в организме. Наиболее точная оценка выраженности воспалительного процесса осуществляется при сопоставлении лейкоцитарной формулы и скорости оседания эритроцитов (СОЭ).
Помимо вышеуказанных показателей общий анализ крови охватывает также концентрацию тромбоцитов в крови. Основной функцией данных элементов крови является тромбообразование в местах нарушения целостности кровеносного русла. Снижение среднего числа тромбоцитов чревато медленной остановкой кровотечений, а также развитием спонтанных кровотечений в подкожное пространство, паренхиму внутренних органов и полости организма. Постоянное увеличение концентрации тромбоцитов увеличивает риск формирования тромбов, а временное – часто является косвенным признаком воспалительного процесса.
Общий анализ мочи
Общий анализ мочи назначается хирургами для поверхностной оценки функции мочевыделительной системы. При помощи данного анализа удается определить, присутствуют ли в моче повышенные концентрации белка и лейкоцитов. Обнаружение белка свидетельствует о нарушенной фильтрационной функции почек, а лейкоцитов – о воспалительном процессе. Помимо белка и лейкоцитов в моче могут обнаруживаться эритроциты, которые в норме должны отсутствовать. Их обнаружение свидетельствует о кровотечении в органы мочевыделительного аппарата. По степени выщелоченности эритроцитов можно ориентировочно судить о локализации кровотечения. Чем выше находится его источник, тем более выщелоченными становятся эритроциты.
Также в общем анализе крови оцениваются и другие показатели, которые в некоторых случаях имеют большое значение. В их числе находится кислотно-щелочной баланс мочи (рН), который в норме должен быть незначительно смещен в сторону повышенной кислотности. Относительная плотность мочи указывает на то, как качественно могут почки концентрировать мочу. Также в моче могут присутствовать определенные включения, такие как цилиндры, бактерии, мицелии, соли, слизь и др. Их обнаружение способствует если не постановке окончательного диагноза, то, как минимум, указывает врачу на сопутствующие отклонения со стороны мочеполового аппарата.
Биохимический анализ крови
Под биохимическим анализом крови подразумевается большой спектр различных лабораторных тестов, каждый из которых направлен на оценку функции определенного органа, системы органов или одного из звеньев обмена веществ. Тем не менее, в хирургии данный спектр сужается до наиболее необходимых анализов.
В число биохимических анализов входит:
- общий белок;
- альбумины;
- глобулины;
- тимоловая проба;
- С-реактивный белок;
- креатинин;
- мочевина;
- билирубин и его фракции;
- трансаминазы;
- щелочная фосфатаза;
- гликемия;
- амилаземия;
- мочевая кислота;
- общий холестерин;
- липопротеиды высокой и низкой плотности и др.
Общий белок, альбумины и глобулины отражают белковый обмен в организме. При выраженном истощении и хронических заболеваниях данные показатели заметно снижаются, что необходимо учитывать при принятии решения относительно тактики хирургического лечения.
Тимоловая проба и С-реактивный белок наравне с концентрацией лейкоцитов и скоростью оседания эритроцитов являются основными анализами, использующимися для определения выраженности воспалительного процесса.
Креатинин и мочевина отражают состоятельность выделительной функции почек. Увеличение данных показателей свидетельствует о почечной недостаточности, а их снижение наблюдается при выраженном истощении организма.
Трансаминазы, щелочная фосфатаза, гамма-глютамилтранспептидаза, билирубин и его фракции назначаются с целью диагностики заболеваний печени и желчевыводящих путей. Воспаление почечной паренхимы отражают трансаминазы и гамма-глютамилтранспептидаза. Увеличение общего билирубина, его фракций и щелочной фосфатазы наблюдается при нарушении оттока желчи из-за желчекаменной болезни, опухолей поджелудочной железы и др.
Нарушение целостности поджелудочной железы проявляется увеличением концентрации фермента альфа-амилазы в крови. Ухудшение эндокринной функции данного органа, отмечающееся при сахарном диабете, приводит к росту уровня глюкозы в крови (гипергликемии). Этот показатель важно учитывать, поскольку высокий уровень глюкозы значительно замедляет репаративные процессы в организме и ведет к нагноению и даже гангрене послеоперационной раны.
Мочевая кислота увеличивается во время приступов подагры – обменного заболевания, поражающего преимущественно синовиальную оболочку одного из суставов, имитируя хирургическую патологию. Хирургическое лечение подагры является, как правило, ошибочным шагом, поэтому данный несложный анализ необходим, для того чтобы избежать необоснованной операции.
Повышенный уровень общего холестерина и липопротеидов низкой плотности свидетельствует о высокой вероятности атеросклеротических изменений в кровеносных сосудах, которые могут являться причиной формирования тромбов и эмболов (блуждающий в кровеносном русле сгусток определенного вещества, имеющий тенденцию к закупорке сосуда, в котором он останавливается).
Копрограмма
Копрограмма представляет собой качественный и количественный анализ каловых масс. Она выявляет их консистенцию, цвет, запах, среду, присутствие патологических и физиологических включений и др.
Основной целью, с которой хирурги назначают данный анализ, является выявление примесей крови и гноя в стуле, указывающих на хирургическую патологию желудочно-кишечного тракта.
Определение группы крови, резус-фактора и келл-антигена
Поскольку хирургическое лечение ассоциируется с кровопотерей разной степени тяжести, то в первые же минуты после поступления пациента в приемное отделение и консультации хирурга определяется его группа крови, как правило, по трем системам антигенной совместимости (АВ0, резус-фактору и келл-антигену). Данная мера продиктована тем, что состояние пациента с хирургической патологией в любую минуту может ухудшиться, и его необходимо будет срочно оперировать. Для проведения операции должна быть заготовлена кровь для переливания одинаковой с пациентом группы на случай серьезной внутриоперационной кровопотери. А если до того времени группа крови не будет определена, то шансы пациента на благополучный исход операции и выздоровление заметно снижаются, в особенности при большом объеме вмешательства.
Коагулограмма
Коагулограмма представляет собой ряд анализов, направленных на оценку состояния кровесвертывающей системы организма. В число ее основных показателей входит протромбиновый индекс, международное нормализованное соотношение, активированное частичное тромбопластиновое время, время свертывания по Ли-Уайту и др.
Данный анализ исключительно важен для хирурга, поскольку от него зависит то, насколько хорошо будет свертываться кровь во время операции. Также на его основании оцениваются риски послеоперационного кровотечения. Особенную актуальность данный анализ имеет для тех пациентов, которые принимают лекарственные препараты из группы антиагрегантов (аспирин, клопидогрел) и антикоагулянтов (гепарин, фраксипарин, варфарин и др.). Проведение хирургического вмешательства требует отмены данных препаратов за двое суток до его начала.
Ионограмма
Ионограмма является важным анализом, определяющим соотношение между различными электролитами (ионами) в организме пациента. Его назначают перед операцией для коррекции тех или иных нарушений, а также после нее с целью контроля интенсивности инфузионной терапии. В некоторых случаях избыточное введение кровезаменителей приводит к отеку мозга и легких. Регулярно назначаемая ионограмма позволяет своевременно выявлять и предотвращать подобные осложнения.
Анализ перитонеальной жидкости
Перитонеальная жидкость представляет собой секрет, выделяемый брюшиной для снижения ее трения с внутренними органами, также покрытыми брюшиной. В норме она стерильна, имеет в составе определенную долю белка, муцина, липидов и др.
Появление в перитонеальной жидкости патологических составляющих, таких как бактерии, лейкоциты и кровь в значительной мере способствуют постановке диагноза и началу лечебных мероприятий.
При обнаружении в исследуемом образце жидкости бактерий дополнительно осуществляют их посев на питательные среды с целью их идентификации и определения чувствительности к антибиотикам. Если в перитонеальной жидкости обнаруживаются клетки, то их жидкость следует направить на цитологический анализ. Целью цитологического анализа является определение видовой принадлежности клеток, а если таковая не обнаруживается, то установить степени атипии данных клеток. Чем выше уровень атипии, тем более злокачественными считаются исследуемые клетки и тем более агрессивного роста следует ожидать от опухоли, из которой они происходят.
Микроскопическое и микробиологическое (бактериологическое) исследование мазков из очага воспаления
В воспалительном очаге, требующем хирургического вмешательства, как правило, присутствует гной. Гной представляет собой массу лейкоцитов, поглотивших и обезвредивших, таким образом, патогенные бактерии. Исследование гноя считается неинформативным, поэтому согласно правилам забора биологических проб из очагов воспаления рекомендуется брать мазки тканей со стенок гнойного очага. Микроскопическое исследование данных мазков после нескольких вариантов их окрашивания может предоставить исследователю приблизительную информацию относительно вида возбудителя. Опираясь на эти данные, а также на статистические сводки чувствительности данного возбудителя к антибиотикам выбирается наиболее подходящий препарат для послеоперационной профилактики рецидива инфекции (возвращение симптомов заболевания после временного их исчезновения). Преимуществом микроскопического исследования мазков является сравнительная быстрота в получении результата. Его недостатком является низкая точность по сравнению с бактериологическим исследованием.
Бактериологическое исследование подразумевает посев, выращивание бактерий на питательных средах, точное определение их вида и его чувствительности к различным видам антибактериальных препаратов. Однако недостатком такого исследования является время, необходимое для роста колоний, которое в лучшем случае равняется 4 дням, а в худшем – 2 - 3 неделям (в зависимости от типа микроорганизма).
Гистологическое исследование биоптата
Биоптатом называется фрагмент ткани, извлеченный из предполагаемого патологического очага с целью изучения его структуры под микроскопом. Приготовление образцов для гистологического исследования предполагает замораживание фрагмента ткани, его нарезание на тонкие слои, толщиной в несколько микрон (одна миллионная метра) и нанесение данных слоев на предметные стекла. После этого образцы окрашиваются несколькими видами красителей и фиксируются, после чего попадают на стол к специалисту в области патологической анатомии и описываются. Данное описание на сегодняшний день является наиболее точным из существующих методов диагностики различных заболеваний, в том числе и онкологических.
Какие болезни лечит хирург?
Хирург общей практики лечит большой спектр заболеваний, включающий преимущественно хирургические патологии органов брюшной полости, а также гнойно-воспалительные заболевания кожи и подкожно-жировой клетчатки. В процессе лечения данный специалист руководствуется в основном классическими схемами оперативных вмешательств. Операции, характеризующиеся более узкой направленностью, проводятся хирургами, обладающими соответствующими специализациями.
Болезни, которые лечит хирург
| Заболевание | Основные методы лечения | Приблизительная длительность лечения | Прогноз |
| Рана | - туалет (очистка от микробов и инородных тел) раневой поверхности, остановка кровотечения и ушивание раны.
| В зависимости от тяжести раны и от выбранных методов лечения длительность ее заживления разнится от нескольких дней до нескольких недель. | Прогноз зависит от размера и типа раны. Так, резаные раны и ссадины обладают наиболее благоприятным прогнозом. Колотые укушенные и огнестрельные раны сложнее поддаются лечению из-за глубины их инфицирования. |
| Фурункул | - обработка операционного поля, хирургическое вскрытие фурункула, удаление гнойных масс, обработка раневой поверхности антисептиками и ушивание раны с оставлением в ней дренажа.
| При правильно проведенном лечении восстановительный период занимает 1 - 2 недели. | При своевременном хирургическом лечении или самопроизвольном вскрытии фурункул обладает положительным прогнозом. Самостоятельное выдавливание фурункула чревато развитием менингита (воспаление мозговых оболочек), абсцесса мозга или сепсиса, шансы на летальный исход от которых велики. |
| Карбункул | - обработка операционного поля, вскрытие гнойного очага, удаление гнойного содержимого и обработка раневой поверхности антисептиками; ушивание раны может проводиться сразу после вскрытия карбункула или спустя некоторое время после ношения дренирующей повязки при отсутствии повторного нагноения.
| При правильном лечении восстановительный период после операции занимает 1 - 2 недели. | При правильном и своевременном хирургическом лечении карбункула его прогноз является положительным. Самостоятельное вскрытие гнойника таких размеров чревато хронизацией воспалительного процесса с формированием свища из-за неполного удаления гноя и недостаточной обработки операционной раны. Более грозным осложнением является попадание гноя в кровь с развитием сепсиса, метастатического абсцесса мозга и, в конечном итоге, летального исхода. |
| Гидраденит | - подготовка операционного поля, проведение разреза через середину гнойного очага, удаление гнойных масс; затем проводится обработка раневой поверхности антисептиками и ушивание раны с оставлением в ней дренажа.
| При отсутствии послеоперационных осложнений восстановительный период занимает 1 - 2 недели. | Квалифицированное хирургическое лечение в подавляющем большинстве случаев имеет благоприятный прогноз. Самостоятельное выдавливание гноя при гидрадените чревато хронизацией процесса или развитием сепсиса. |
| Абсцесс | - обработка операционного поля антисептиками, обеспечение доступа к абсцессу в зависимости от его локализации; затем проводится вскрытие гнойной полости, аспирация всего содержимого, обработка полости абсцесса антисептиками и ушивание раны с оставлением в ней дренажа; при абсцессах брюшной полости количество дренажей может быть увеличено до 3 - 4 в зависимости от объема операции.
| При отсутствии септических осложнений после проведенной операции восстановительный период после хирургического лечения абсцесса в зависимости от локализации составляет 1 - 3 недели. | Прогноз лечения абсцесса зависит от его локализации и размеров. Чем больше размер абсцесса, тем сложнее его удалить, в особенности, если речь идет о локализации в головном мозге или внутренних органах, поскольку в этих случаях он должен быть удален целиком вместе с капсулой. Абсцессы покровных тканей (подкожные, межмышечные) удаляются легче, в связи с чем имеют благоприятный прогноз. |
| Флегмона | - обработка операционного поля антисептиками, вскрытие гнойной полости одним или несколькими широкими разрезами, удаление гнойных масс, в том числе и из всех возможных раневых карманов; затем осуществляется обработка раневой поверхности антисептиками; ушивание ран либо не производится совсем, либо проводится частично с целью обеспечения адекватного доступа кислорода к тканям и профилактики повторного нагноения.
| При отсутствии осложнений и положительной динамике выздоровления восстановительный период занимает 2 - 3 недели. | В связи с большим объемом гнойного очага, прогноз флегмоны несколько хуже, чем прогноз абсцесса. Причина кроется в том, что ей свойственен быстрый рост и распространение на здоровые ткани. Разработанные методы хирургического лечения различных видов флегмон являются достаточно эффективными, однако часто пораженная гнойным процессом часть тела восстанавливается не полностью из-за безвозвратной утери части функциональной ткани (мышечной, нервной). |
| Рожистое воспаление | - медикаментозная фармакотерапия;
- хирургическое лечение (широкие лампасные разрезы) при тяжелых формах заболевания.
| Медикаментозное лечение простых форм рожистого воспаления занимает 5 - 7 дней. Требующие хирургического вмешательства клинические формы заболевания лечатся на протяжении 1 - 2 недель. | Как медикаментозное, так и хирургическое лечение рожистого воспаления в подавляющем большинстве случаев является эффективным, поэтому его прогноз считается благоприятным. |
| Аденофлегмона | - обработка операционного поля, хирургическое вскрытие флегмоны, обработка раневой поверхности антисептиками и ушивание раны с оставлением в ней дренажа;
- послеоперационный курс антибиотиков широкого спектра.
| При правильном и своевременном хирургическом лечении аденофлегмоны сроки восстановления занимают 1 - 2 недели. | Своевременное хирургическое вскрытие аденофлегмоны с последующим антибактериальным лечением имеет благоприятный прогноз для больного. |
| Гнойный мастит | - обработка операционного поля антисептиками, нанесение одного или нескольких разрезов на молочную железу в области гнойного воспаления по анатомически безопасным линиям; затем проводится выпускание гнойных масс, не оставляя гнойных карманов, и очистка раневой поверхности антисептиками, после чего следует ушивание раны с оставлением в ней дренажа.
| При условии тщательного удаления гнойных масс из воспалительного очага восстановительный период после операции составляет 1 - 2 недели. | При своевременно проведенной операции и выпускании гнойных масс прогноз является благоприятным. Однако в связи с тем, что гнойный мастит имеет тенденцию к быстрому распространению, в короткие скоки он может поглотить всю ткань молочной железы, из-за чего иногда ее приходится полностью удалять. |
| Острый гнойный бурсит | - обработка операционного поля, хирургическое вскрытие гнойного очага и эвакуация гноя, после которой проводится обработка полости синовиальной сумки антисептиками и ушивание раны с оставлением в ней дренажа.
| Если гнойный очаг вовремя был удален, и воспаление не распространилось на полость сустава, то восстановительный период занимает, в среднем, не более 2 недель. Если гнойный бурсит осложнился гнойным артритом, то проводится более сложная операция на суставной полости, восстановительный период после которой занимает 2 - 3 недели. После гнойного артрита полного восстановления может не произойти. | Хирургическое лечение гнойного бурсита является, как правило, эффективным, а прогноз, соответственно, благоприятным. Однако в случае, если гной успел распространиться на полость сустава, может потребоваться операция большего объема. После тяжелых гнойных артритов (воспаление сустава) вероятно снижение функции сустава вплоть до полного его сращения и окостенения (анкилоза). |
| Панариций | - обработка операционного поля антисептиками, вскрытие панариция и удаление гноя; затем проводится обработка раневой поверхности антисептиками и перевязка раны, в редких случаях может понадобиться наложение нескольких швов.
| Восстановительный период после хирургического удаления панариция занимает 3 - 5 дней. | Хирургическое лечение панариция в большинстве случаев характеризуется положительным прогнозом. |
| Трофическая язва | - медикаментозное устранение причины трофических язв;
- хирургическое лечение, заключающееся в удалении корок над раневой поверхностью, поскольку заживление под коркой происходит на порядок медленнее.
| Учитывая то, что трофические язвы образуются на фоне плохого кровообращения в тканях, их регенерация занимает сравнительно много времени, вплоть до нескольких месяцев. | В связи с тем, что трофические язвы являются лишь симптомом, а не самостоятельным заболеванием, то их прогноз больше зависит от успешности лечения вызвавшей их причины. Так, медикаментозная терапия, направленная на улучшение кровоснабжения мягких тканей, в совокупности с хирургическим лечением трофических язв дает положительные результаты. Однако прерывание медикаментозного лечения чревато появлением новых язв. |
| Свищ | - хирургическое удаление хронического очага инфекции;
- в случае патологических межорганных свищей осуществляется его ликвидация с пластикой и разъединением органов.
| Сроки восстановления целостности тканей после устранения свища при условии полной ликвидации хронического воспалительного очага составляют 2 - 3 недели. Часто наблюдается рецидив (повторное появление) свища в том же месте или в соседних областях тела. | Прогноз свища зависит от его локализации. Если свищ сообщает гнойный очаг с окружающей средой, то прогноз его лечения наиболее благоприятный. Если свищ соединяет внутренние органы, то прогноз будет зависеть от того, какие органы соединяются и насколько это нарушает их функционирование. |
| Аппендицит | - хирургическое лечение лапароскопическим методом (через 2 - 3 небольших разреза в брюшной стенке);
- лапаротомическое (через широкий разрез брюшной стенки) хирургическое вмешательство.
| При отсутствии послеоперационных осложнений восстановительный период при классической лапаротомической операции занимает 1 - 2 недели. При лапароскопической аппендэктомии (операция по удалению аппендикса) восстановительный период укорачивается вдвое. | Современные методики хирургического лечения данного заболевания характеризуются высокой эффективностью, поэтому в большинстве случаев прогноз лечения аппендицита является положительным. Исключением являются случаи позднего обращения за хирургической помощью, когда воспаление распространилось на брюшину, и развился перитонит. |
| Дивертикулит | - медикаментозная фармакотерапия антибактериальными препаратами;
- хирургическое удаление дивертикула.
| Медикаментозная терапия в случае ее эффективности оказывает положительный эффект после 7 - 10 дней лечения. В случае хирургического вмешательства длительность восстановительного периода – 2 - 3 недели. | Медикаментозная терапия дивертикулита позволяет уничтожить патогенные бактерии, вызвавшие воспаление в полости дивертикула, а также прекратить сам воспалительный процесс. Однако из-за того, что данное мешкообразное выпячивание стенки кишечника сохранилось, велика вероятность повторных воспалений. Хирургическое лечение дивертикулита подразумевает его лапароскопическое или лапаротомическое удаление, которое при отсутствии осложнений приведет к полному выздоровлению. |
| Кишечная непроходимость | - медикаментозная фармакотерапия (преимущественно при функциональной непроходимости);
- хирургическое лечение при механической кишечной непроходимости.
| Функциональная кишечная непроходимость лечится на протяжении 1 - 2 дней. Механическая кишечная непроходимость, требует хирургического вмешательства, поэтому восстановительный период при ней больше. Длительность восстановительного периода зависит от многих факторов. Среди них выделяют объем и степень поражения кишечника, а также время, прошедшее с момента возникновения непроходимости до ее хирургического разрешения. Таким образом, выздоровление после механической кишечной непроходимости наступает после 2 - 4 недель лечения. В случае удаления части кишечника развивается синдром мальабсорбции (нарушение всасывания питательных веществ) различной степени, выраженности. | Медикаментозная терапия функциональной кишечной непроходимости является, как правило, успешной, однако при механической непроходимости эффекта от нее ожидать не следует. Хирургическое лечение механической кишечной непроходимости имеет различный прогноз в зависимости от ее причины и времени обращения за помощью. Кроме того, в случае удаления части кишечника развивается синдром мальабсорбции. |
| Прободная язва желудка или двенадцатиперстной кишки | - наложение металлических клипс во время фиброгастродуоденоскопии;
- лапароскопическая пластика желудка или двенадцатиперстной кишки;
- лапаротомическая пластика желудка или двенадцатиперстной кишки.
| При наложении металлических клипс на прободную язву кровотечение прекращается практически мгновенно. При благоприятной динамике лечения данное повреждение зарубцуется не ранее, чем через 2 - 3 недели. К сожалению, такое развитие событий является редкостью, поэтому часто требуется эндоскопическое или лапаротомическое хирургическое вмешательство. Длительность восстановления после операции при отсутствии осложнений составляет 2 - 3 недели. После операции по типу Бильрот II развивается демпинг-синдром (резкое головокружение через 10 - 15 минут после еды, вплоть до потери сознания). | Наложение металлических клипс на прободную язву применяется чаще не как самостоятельный метод лечения, а как временная мера остановки язвенного кровотечения до проведения полноценной хирургической операции. В зависимости от локализации, размеров и форм язвы применяют различные методики хирургического лечения. Их прогноз является преимущественно благоприятным, однако в некоторых случаях отмечаются временные или постоянные послеоперационные осложнения, связанные с нарушением переваривания пищи (демпинг-синдром, синдром мальабсорбции), а также периодическим воспалением послеоперационных рубцов (анастомозит). |
| Разрыв мочевого пузыря | - лапаротомическое послойное ушивание стенки мочевого пузыря с лечением сопутствующего мочевого перитонита.
| При отсутствии нагноительных осложнений восстановительный период после подобной операции занимает 2 - 3 недели. В качестве остаточных явлений может отмечаться хронический цистит и учащенное мочеиспускание. | Учитывая то, что разрыв мочевого пузыря происходит преимущественно при дорожно-транспортных происшествиях и травмах, полученных при других обстоятельствах, данное повреждение часто сочетается с рядом других травм, усугубляющих состояние больного. Сама операция по ушиванию стенки мочевого пузыря не является сложной, однако серьезную опасность представляет жидкость (моча и кровь), излившаяся в брюшную полость и вызвавшая тяжелый перитонит. В совокупности с остальными повреждениями такой перитонит может значительно снизить шансы пациента на выздоровление. |
| Острый холецистит | - медикаментозная фармакотерапия;
- лапароскопическая холецистэктомия (удаление желчного пузыря);
- лапаротомическая холецистэктомия.
| Медикаментозная фармакотерапия, если является эффективной, то приводит к улучшению состояния больного за 5 - 7 дней. Восстановительный период после лапароскопической холецистэктомии занимает 7 - 10 дней. Восстановительный период после лапаротомической холецистэктомии занимает 2 - 3 недели. | Своевременно начатая медикаментозная терапия в некоторых случаях позволяет устранить очаг воспаления и избежать хирургического вмешательства. Однако если данная терапия не возымела должного эффекта или пациент обратился слишком поздно, единственным действенным методом является хирургическое удаление желчного пузыря. Данная операция может проводиться как лапароскопически, так и лапаротомически. Прогноз в большинстве случаев благоприятен. |
| Холедохолитиаз | - эндоскопическая ретроградная литоэкстракция (удаление камня);
- лапаротомическая литоэкстракция с холедохопластикой (восстановлением целостности общего желчного протока).
| Восстановление после эндоскопической ретроградной литоэкстракции при благоприятном ее исходе занимает не более одних суток. Лапаротомическая операция по удалению камней из основного желчного протока с последующей его пластикой является более инвазивной операцией, поэтому восстановительный период ее занимает, в среднем, 2 - 3 недели. | Эндоскопическая ретроградная литоэкстракция применяется, если в ходе дополнительных диагностических мероприятий было доказано, что общий желчный проток закупорен единственным камнем. Процедура эндоскопического извлечения камня достаточно сложна и ее исход зависит от опыта эндоскописта. Если количество камней или их размер не соответствует параметрам проведения эндоскопической литоэкстракции, то камни из холедоха извлекаются путем проведения открытой хирургической операции с последующей пластикой протока. Прогноз таких операций, как правило, благоприятный. |
| Киста печени | - чрескожное дренирование кисты с наполнением ее полости склерозантом;
- лапаротомическое удаление кисты, если необходимо ее удаление вместе с капсулой (паразитарные кисты).
| При чрескожном дренировании кисты и отсутствии осложнений восстановительный период занимает 2 - 3 дня. Лапаротомическое удаление кисты вместе с капсулой является значительно более инвазивным хирургическим вмешательством, восстановительный период после которого равняется 2 - 4 неделям, в зависимости от размеров и локализации кисты. | Чрескожное пунктирование простой кисты печени и заполнение ее полости склерозантом является сравнительно несложной, однако, требующей определенного навыка процедурой. В большинстве случаев она оканчивается благоприятно. Хирургическое удаление паразитарных кист является гораздо более сложной с технической точки зрения операцией, поскольку такая киста удаляется либо целиком, вместе с капсулой, либо вместе с частью печени. Результативность такого хирургического вмешательства зависит от локализации кисты, ее размеров и опыта оперирующей бригады хирургов. |
| Разрыв селезенки | - лапаротомическое ушивание (если возможно) или удаление селезенки.
| Восстановительный период после сшивания или удаления селезенки составляет 2 - 3 недели. | В большинстве случаев прогноз операции по ушиванию или удалению селезенки является благоприятным. Некоторые осложнения могут возникнуть при лечении перитонита, возникшего из-за попадания крови в брюшную полость. |
| Перитонит | - лапаротомическое хирургическое вмешательство, заключающееся в удалении очага инфекции и санации (обработке антисептиками) брюшины;
- послеоперационная многократная промывка брюшной полости антисептиками через дренажные трубки;
- медикаментозная терапия антибиотиками в ударных дозах (практикуется применение комбинации нескольких антибиотиков).
| Комбинированное хирургическое и медикаментозное лечение перитонита при положительной его динамике занимает 5 - 10 дней, в зависимости от его распространенности и причины. Если лечение не приводит к улучшению состояния больного, то он погибает. | Поскольку перитонит является тяжелым заболеванием, то его прогноз является неоднозначным. Он зависит от причины, распространенности, запущенности, применяющихся методов лечения и др. Средняя летальность от перитонита в различных регионах мира варьирует от 10 до 50%. |
| Ожог | - наложение охлаждающих повязок;
- применение препаратов с восстанавливающим действием;
- при большой площади ожога коррекция электролитного дисбаланса, парентеральное питание (внутривенное введение смесей питательных веществ) и интенсивная антибиотикотерапия;
- пересадка лоскутов кожи на обожженные поверхности;
- при развитии почечной недостаточности применяется гемодиализ или плазмаферез (экстракорпоральные методы очистки крови);
- при некрозе обожженных тканей производится их хирургическое удаление.
| Лечение легких ожогов занимает 1 - 2 недели. При ожогах средней и высокой степени тяжести могут потребоваться дополнительные методы лечения (хирургические, экстракорпоральная очистка крови и др.). Таким образом, длительность восстановительного периода при тяжелых и средних ожогах может значительно увеличиться вплоть до 2 - 3 месяцев. | Успешность лечения ожога зависит от его тяжести (степени), общей площади и глубины пораженной им ткани. Чем больше объем пораженных тканей, тем хуже прогноз. Также на прогноз влияет возраст пациента, состояние его здоровья до получения ожога и интенсивность применяющегося лечения. |
| Обморожение | - медикаментозная фармакотерапия при легких обморожениях;
- хирургическое удаление некротизированных тканей при тяжелых обморожениях;
- при сопутствующей почечной недостаточности из-за избытков продуктов распада тканей в крови применяется гемодиализ или плазмаферез;
- ударная терапия антибиотиками и др.
| Восстановительный период при обморожениях легкой степени составляет 3 - 5 дней. При обморожениях средней и высокой тяжести может потребоваться хирургическое вмешательство, восстановительный период после которого может достигать 4 - 6 недель. | Прогноз обморожения зависит от его степени и объема пораженных тканей. Легкие обморожения лечатся медикаментозно, в то время как обморожения средней и высокой степени тяжести могут нуждаться в хирургической ампутации пострадавших участков тела. Прогнозом в данном случае будет физическая утеря определенных частей тела или снижение их функции вплоть до полной утери. |
| Электротравма | - симптоматическая и патогенетическая медикаментозная фармакотерапия (при глубоком поражении внутренних органов);
- хирургическое удаление некротизированных тканей.
| Длительность восстановительного периода после перенесенной электротравмы зависит от ее тяжести и может значительно разниться. | Прогноз электротравмы зависит от силы тока, воздействовавшей на пострадавшего, и от направления прошедшей через его тело дуги. Поражение жизненно важных органов (сердце, мозг), имеет крайне неблагоприятный прогноз. |
| Гангрена | - хирургическое удаление отмерших тканей вплоть до ампутации конечностей;
- медикаментозная фармакотерапия с целью предупреждения послеоперационных осложнений.
| Заживление раны после хирургического лечения гангрены происходит в течение 2 - 3 недель. Плохая регенерация тканей при недостаточном кровообращении удлиняет данный период и увеличивает риск осложнений. | Прогноз гангрены зависит от объема тканей, на который она распространилась, а также от общего состояния здоровья пациента, которое напрямую влияет на темпы регенерации культи после ампутации. |
| Синдром длительного сдавления | - раннее хирургическое удаление тканей, находившихся под длительным сдавлением вплоть до ампутации конечностей;
- профилактика и лечение развившейся почечной недостаточности;
- применение экстракорпоральных методов очистки крови (плазмаферез, гемосорбция и др.).
| Длительность восстановительного периода после ампутации конечности, вызванной синдромом длительного сдавления, при отсутствии послеоперационных осложнений составляет 4 - 6 недель. | Крайне опасное не только для целостности сдавленных конечностей, но и для всего организма в целом состояние. Надежда на спасение конечности часто ведет к отсрочке ампутации, из-за чего может развиться острая почечная недостаточность, а впоследствии и полиорганная недостаточность, часто приводящая к летальному исходу. |
| Тромбоэмболия мезентериальных артерий | - медикаментозное разрушение тромба;
- при некрозе кишечника рекомендуется его хирургическое удаление.
| Длительность восстановительного периода после медикаментозного расплавления тромба занимает 7 - 10 дней. При необходимости удаления части кишечника восстановительный период после подобной операции занимает 4 - 6 недель. | Прогноз при данном заболевании неблагоприятен. Медикаментозное разрушение тромбов или эмболов происходит редко, причем, обычно оно ассоциируется с рисками серьезных кровотечений. Хирургическое удаление большой части кишечника, даже если и проходит благополучно, чревато тяжелыми остаточными явлениями, при которых переваривание и усваивание пищи будет ухудшено. |
| Неспецифический язвенный колит и терминальный илеит (болезнь Крона) | - медикаментозная фармакотерапия;
- в редких случаях хирургическое удаление части или всего кишечника.
| Медикаментозная терапия неспецифического язвенного колита и терминального илеита не вылечивает заболевания, однако позволяет длительное время блокировать его проявления. При необходимости ампутации части кишечника восстановительный период после такой операции в отсутствии осложнений составляет 4 - 6 недель. | Медикаментозное лечение неспецифического язвенного колита и терминального илеита в большинстве случаев позволяет длительное время держать заболевание под контролем. Однако в сравнительно редких случаях такого лечения становится недостаточно и единственным выходом остается хирургическое удаление части кишечника. При благоприятном исходе операции мишень для аутоиммунного воспаления исчезнет, но появится синдром мальабсорбции, степень выраженности которого зависит от длины удаленного кишечника. |
| Псевдомембранозный колит | - антибиотикотерапия ударными дозами одного или комбинации препаратов;
- хирургическое удаление части или всей толстой кишки.
| Медикаментозная терапия, если является эффективной, то приводит к излечению в течение 1 - 2 недель. Удаление части или всей толстой кишки, необходимое при провале медикаментозной терапии, предполагает восстановительный период длительностью в 4 - 6 недель. | При ранней диагностике и начале медикаментозного лечения прогноз является благоприятным. В противном случае псевдомембранозный колит способен привести к перфорации толстого кишечника и развитию калового перитонита. |
| Панкреонекроз | - хирургическое удаление отторженных некротизированных фрагментов поджелудочной железы тупыми инструментами;
- сопутствующая медикаментозная фармакотерапия.
| Длительность восстановительного периода после комбинированного (хирургического и медикаментозного) лечения панкреонекроза составляет 3 - 4 недели. Как минимум, в половине случаев данное восстановление является неполным. | Панкреонекроз является тяжелым заболеванием, прогноз которого даже при условии наиболее качественного лечения является неблагоприятным. В случае выздоровления отмечается выраженный дефицит экзокринной и эндокринной функции поджелудочной железы. |
| Дивертикул Меккеля | - медикаментозная фармакотерапия;
- лапароскопическое удаление дивертикула Меккеля;
- лапаротомическое удаление дивертикула Меккеля.
| Медикаментозная терапия дивертикула Меккеля если является эффективной, то приводит к улучшению состояния больного на 3 - 5 сутки лечения. Восстановление после его лапароскопического удаления занимает 5 - 7 дней. Лапаротомическое удаление дивертикула Меккеля в отсутствии осложнений требует восстановительного периода длительностью в 2 - 3 недели. | Прогноз как медикаментозного, так и хирургического лечения дивертикула Меккеля является благоприятным. Осложнения могут возникнуть при позднем обращении за медицинской помощью, когда дивертикул перфорировал стенку кишечника и привел к развитию местного или генерализованного перитонита. |
| Сепсис | - хирургическое удаление очага гнойной инфекции;
- антибиотикотерапия ударными дозами наиболее эффективных препаратов.
| Комбинированное лечение сепсиса занимает 5 - 7 дней. Если лечение оказывается эффективным, то состояние пациента улучшается и окончательное его выздоровление наступает через несколько недель. Если же принятые меры не возымели эффекта и сепсис прогрессирует, то по прошествии, в среднем, нескольких дней наступает летальный исход. | Прогноз сепсиса крайне неблагоприятный, даже при условии интенсивного лечения. |