Содержание статьи:
Кто такой флеболог?
Флеболог – это узкий специалист, занимающийся профилактикой, диагностикой и лечением патологий вен нижних конечностей. Для того чтобы стать флебологом, необходимо окончить медицинский университет и пройти интернатуру по сосудистой хирургии (ангиохирургии) с дальнейшей специализацией в области флебологии. Также направлениями ангиологии (науки о кровеносных и лимфатических сосудах) являются артериология (наука об артериях) и лимфология (наука о лимфатических узлах и сосудах) и занимаются лечением артерий и лимфатических сосудов ангиохирург и лимфолог.
Флебология – это раздел медицины, изучающий строение и функции вен, а также патологии вен, методы их лечения и профилактики. Название происходит от греческого «phlebos» - вена и «logos» - наука. Первые сведения о патологиях вен и методах их лечения были найдены еще в древних писаниях, но самостоятельным разделом медицины флебология стала в 19 веке.
За три столетия существования флебологии было разработано множество методов диагностики заболеваний сосудов и их консервативного и хирургического лечения. Флебология, как наука, постоянно развивается и совершенствуется. Задачей врачей-флебологов является комфортное, безболезненное и эффективное лечение заболеваний сосудов нижних конечностей. Также немаловажное значение имеет разработка эффективных методов профилактики сосудистых патологий.
Чем занимается флеболог?
Флеболог занимается диагностикой, лечением, а также профилактикой патологий вен нижних конечностей. В компетенцию врача-флеболога входит ознакомление с историей настоящего заболевания и жизни пациента, диагностика состояния вен, индивидуальный подбор терапии, а также наблюдение пациента на протяжении длительного периода после проведенного консервативного или хирургического лечения.
Задачей флеболога является не только лечение уже имеющейся патологии, но и профилактика появления заболеваний сосудов у лиц из группы риска или с наследственной предрасположенностью. С этой целью врачи разрабатывают специальные комплексы упражнений и водных процедур, различные техники лечебного массажа и др.
Врач-флеболог занимается профилактикой, диагностикой и лечением:
- варикозного расширения вен;
- варикозного расширения вен при беременности;
- тромбоза глубоких вен;
- посттромбофлебитической болезни;
- трофической язвы;
- флебита;
- тромбофлебита;
- хронической венозной недостаточности;
- сосудистой сеточки (телеангиэктазии).
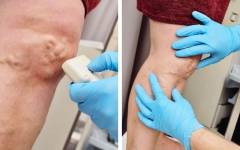
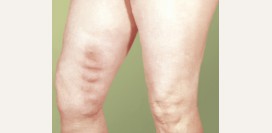
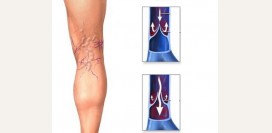
Варикозное расширение вен (варикоз)
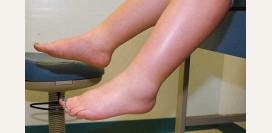
Варикозное расширение вен представляет собой патологию, при которой истончается сосудистая стенка, увеличивается просвет сосуда и под давлением крови появляются характерные узловатые выпячивания. Проявляется заболевание наличием сосудистой сетки на ногах, локальным варикозным расширением вен, тяжестью в ногах, судорогами икроножных мышц в ночное время, отеком голеней и стоп и др. Причиной варикозного расширения вен может быть наследственная слабость сосудистой стенки, недостаточность клапанов, ожирение, гормональный дисбаланс, особенности питания (дефицит овощей и фруктов, грубой клетчатки в рационе), образ жизни (курение, сидячий образ жизни), особенности профессиональной деятельности (длительное пребывание на ногах, подъем тяжестей). Существуют различные классификации варикоза по локализации, распространенности процесса и выраженности симптомов.
Варикозное расширение вен при беременности
Варикозное расширение вен при беременности довольно распространенное явление. Около 60 - 80% случаев варикозного расширения вен приходится на беременных пациенток. Чаще проявляется варикоз после 20 недели первой беременности. Причиной появления варикоза у беременной женщины является сдавление забрюшинных вен беременной маткой, гормональная перестройка, увеличение объема циркулирующей крови. Варикоз при беременности протекает без особенностей и также проявляется чувством усталости, тяжести в ногах, отечностью лодыжек, ночными судорогами икроножных мышц, появлением сосудистой сеточки или венозных узлов и т. д. Во время беременности чаще применяют консервативный метод терапии. К хирургическому методу лечения прибегают в период после родов.
Тромбоз глубоких вен
Тромбоз глубоких вен – это патологическое состояние, при котором в кровеносном русле образуются тромбы (кровяные сгустки), закупоривающие просвет сосудов и нарушающие отток крови из нижних конечностей. Кровеносные сосуды нижних конечностей – наиболее частая локализация тромбов. Кровяные сгустки могут образовываться как в поверхностных венах, так и в глубоких. Но наиболее опасные осложнения вызывают тромбозы глубоких вен, поэтому данная патология требует срочной медицинской помощи. К образованию тромбов приводит избыточный вес, неправильное питание, длительный постельный режим, переломы костей, беременность, прием некоторых медикаментов, массивные хирургические вмешательства и др. Осложнениями тромбоза глубоких вен являются сепсис, тромбоэмболия легочной артерии (ТЭЛА), гангрена.
Посттромбофлебитическая болезнь
Посттромбофлебитическая болезнь характеризуется хроническим нарушением венозного оттока из нижних конечностей после перенесенного острого тромбоза. Выделяют две формы заболевания – отечная форма и отечно-варикозная форма. Клинически болезнь может проявиться даже через несколько лет после перенесенного тромбоза вен или тромбофлебита. Симптомами посттромбофлебитической болезни являются судороги в ночное время, чувство распирания, отеки, характерная кольцевидная пигментация в нижней трети голени (со временем приобретающая фиброзную плотность). Часто в этой области образуются трофические язвы, дерматиты, мокнущие экземы. К посттромбофлебитической болезни приводят изменения после разрушения тромба – воспаление, замещение тканей соединительной (рубцовой) с исчезновением просвета сосуда, повышение давления в поверхностных венах.
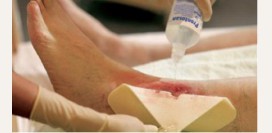
Трофическая язва
Трофическая язва – это открытая воспаленная или гноящаяся рана на коже или слизистой оболочке, возникающая при локальном нарушении кровообращения, иннервации тканей и отторжении отмершей ткани. Трофические язвы характеризуются длительным вялым течением и тяжело поддаются лечению. Частая локализация язвы – нижняя треть голени. К появлению трофических язв приводит варикозное расширение вен, хроническая венозная недостаточность, посттромбофлебитическая болезнь, сахарный диабет, атеросклероз, ожоги, обморожение, лимфедема и другие патологии, нарушающие отток крови и лимфы из нижних конечностей. Патологии вен являются основной причиной развития трофических язв (в 70% случаев). Язвы могут травмироваться и инфицироваться, что нередко приводит к осложнениям - пиодермии, остеомиелиту, артриту, гнойному варикотромбофлебиту, аллергическому дерматиту, рожистому воспалению, флегмоне, сепсису, лимфангиту.
Флебит
Флебит – это острый или хронический воспалительный процесс сосудистой стенки. Чаще всего воспаление сосудистой стенки является следствием варикозного расширения вен. Также флебит может возникать после родов, при аллергии, инфекционном поражении (чаще стрептококковой природы), абсцессе, инфицированной ране, химическом ожоге вены, нарушении лимфооттока и др. В области воспаления сосудистой стенки часто возникают тромбы, что приводит к более опасному заболеванию - тромбофлебиту.
По локализации воспалительного процесса выделяют:
- перифлебит - поражение наружной оболочки вены;
- эндофлебит - поражение внутренней оболочки вены;
- панфлебит - поражение всех оболочек вены.
По течению воспалительного процесса выделяют:
- острый флебит – возникает остро с выраженной симптоматикой (общая слабость, повышенная температура тела, резкая болезненность и отечность в области пораженных сосудов);
- хронический флебит – развивается постепенно в течение более длительного периода и может протекать бессимптомно.
По типу пораженных вен флебит делят на:
- флебит поверхностных вен – появляется покраснение, уплотнение и отечность по ходу пораженных вен;
- флебит глубоких вен – проявляется общими симптомами – болями в нижних конечностях, отеками, судорогами и др.
Тромбофлебит
Тромбофлебит – это заболевание, характеризующееся воспалением внутренней оболочки вены с образованием тромба. Тромбофлебит является опасным осложнением флебита, так как тромб может оторваться и мигрировать по всему организму. Это может привести к таким тяжелым заболеваниям как тромбоз глубоких вен или тромбоэмболия легочной артерии (ТЭЛА) и, в конечном итоге, к ампутации конечности или смерти. Причиной тромбофлебита может стать варикозное расширение вен, посттромбофлебитическая болезнь, травма, катетеризация вен в течение длительного времени, локальные гнойные процессы и т. д. К симптомам тромбофлебита относятся отечность и уплотнение по ходу пораженной вены, резкая локальная болезненность, покраснение по ходу вены в виде полосы, местное и общее повышение температуры. Тромбофлебит поражает поверхностные и глубокие вены, часто переходит в хроническую форму (в 60% случаев) с развитием хронической венозной недостаточности.
Хроническая венозная недостаточность
Хроническая венозная недостаточность – это патологическое состояние, характеризующееся нарушением функции вен и венозного оттока в нижних конечностях. Причиной хронической венозной недостаточности могут быть варикозное расширение вен, тромбофлебит, посттромбофлебитическая болезнь. К неблагоприятным факторам, повышающим вероятность развития венозной недостаточности, относятся возраст, женский пол (беременность, роды, влияние эстрогенов), генетическая предрасположенность, хронические запоры, малоподвижный образ жизни и др. Симптомами хронической венозной недостаточности являются тяжесть в ногах, наличие сосудистой сеточки и варикозно расширенных вен, преходящая отечность, ночные судороги икроножных мышц, трофические нарушения (сухость кожи, трофические язвы).
Сосудистая сеточка (телеангиэктазия)
Сосудистая сеточка (сосудистые звездочки, телеангиэктазии) представляет локальное поверхностное расширение капилляров, видимое невооруженным глазом. Локализацией сосудистых звездочек являются нижние конечности, лицо, крылья носа. Флеболог занимается лечением телеангиэктазии в области нижних конечностей.
К причинам появления сосудистых звездочек относятся:
- гормональный дисбаланс;
- беременность;
- заболевания сердца;
- варикозное расширение вен;
- тромбозы глубоких вен;
- флебиты;
- тромбофлебиты;
- хроническая венозная недостаточность;
- физические нагрузки;
- статическое положение (фиксированное положение тела в течение более 4 часов).
По типу пораженных сосудов различают:
- венозные телеангиэктазии;
- капиллярные телеангиэктазии;
- артериальные телеангиэктазии.
По внешнему виду выделяют:
- линейные телеангиэктазии;
- древовидные телеангиэктазии;
- паукообразные телеангиэктазии;
- точечные телеангиэктазии.
Как проходит прием флеболога?
Консультацию флеболога можно получить в любом государственном медицинском учреждении или в частной клинике. Для этого необходимо иметь направление от участкового врача. Особой подготовки к консультации флеболога не требуется. Если имеются результаты предыдущих лабораторных или инструментальных исследований, выписной эпикриз из истории болезни (при прошедшем стационарном лечении в больнице) и любые другие медицинские документы, их необходимо взять на прием и предоставить врачу для ознакомления.
К флебологу необходимо обратиться при:
- тяжести, усталости, дискомфорте в ногах как при физической нагрузке, так и в состоянии покоя;
- отечности нижних конечностей;
- значительном увеличении конечности в обхвате;
- жжении и болях в нижних конечностях;
- судорогах в нижних конечностях в ночное время или после физической нагрузки;
- локальной гиперемии (покраснении кожных покровов);
- локальной гипертермии (повышении местной температуры);
- визуальном выпячивании вен;
- появлении сосудистых звездочек, уплотнений и узелков.
Прием у флеболога проходит в специализированном кабинете и включает:
- сбор анамнеза;
- внешний осмотр;
- функциональные пробы;
- лабораторную диагностику;
- инструментальные исследования;
- постановку диагноза и определение тактики лечения.
Сбор анамнеза
Прием флеболога начинается со сбора анамнеза – истории настоящего заболевания, условий жизни и профессиональной деятельности пациента. Тщательно собранный анамнез позволит выявить причину возникновения сосудистых патологий, определить факторы риска (наследственность, условия труда) и получить общее представление о жизни и деятельности пациента. Также, зная условия жизни и труда пациента, врач может дать рекомендации пациенту по изменению образа жизни и условий работы для эффективного лечения заболевания и профилактики других сосудистых патологий.
Анамнез включает:
- паспортные данные – полное имя пациента, год рождения, адрес, номер телефона;
- анамнез настоящего заболевания – врач выясняет, какие жалобы предъявляет пациент, как давно он считает себя больным, как развивалось заболевание, обращался ли пациент за медицинской помощью и принимал лечение, детально описывает характер симптомов;
- анамнез жизни – биографические данные (где родился, как рос и развивался), перенесенные заболевания и хирургические вмешательства, вредные привычки (курение, алкоголь, наркотики), наследственность (перенесенные заболевания близких родственников);
- семейный анамнез – семейное положение пациента, состав семьи;
- акушерский анамнез - роды, аборты, хирургические вмешательства;
- социально-бытовой анамнез - условия жизни, профессиональная деятельность, условия труда, режим отдыха и труда, длительное статическое и эмоциональное напряжение;
- аллергологический анамнез – наличие аллергии на продукты питания, медикаменты, животных, пыль.
Внешний осмотр
После ознакомления с историей жизни и настоящего заболевания врач переходит к внешнему осмотру пациента. Внешний осмотр играет важную роль в постановке диагноза и оценке степени тяжести заболевания. Врач оценивает симметричность нижних конечностей, цвет кожи, наличие расширенных вен и сосудистой сеточки, эластичность вен и т. д.
Функциональные пробы
Функциональные пробы – это метод диагностики, при котором исследуют реакцию сосудов на воздействие какого-либо внешнего фактора. Чаще для проведения функциональных проб используют физические нагрузки. Перед началом исследования определяют исходные данные состояния венозной системы пациента. Исходные данные сравнивают с полученными данными в результате проведения функциональных проб. Изменение показателей функции сосудистой системы позволяет оценить способность адаптации сосудов к нагрузкам, степень тяжести патологии, распространенность патологического процесса и т. д. При помощи функциональных проб врач оценивает функции клапанов поверхностных, коммуникантных и глубоких вен, проходимость сосудов. Опираясь на полученные показатели, флеболог устанавливает длительность и тактику лечения, а также может дать прогноз относительно результата лечения.
Для исследования состояния клапанов глубоких вен проводят:
- Пробу Мейо-Пратта I. Пациент в положении лежа поднимает ногу для оттока крови из поверхностных вен. Далее на ногу в области паховой складки накладывают жгут, сдавливающий поверхностные вены. Ногу полностью забинтовывают, оставляя пальцы свободными. Пациент ходит в такой повязке около тридцати минут. Если после 30 минут у пациента появляется боль в ноге (особенно в области икроножных мышц) – это свидетельствует о непроходимости глубоких вен.
- Пробу Дельбе–Пертеса. Для проведения пробы пациенту на бедро накладывают тугую повязку. Затем пациент с наложенным жгутом марширует или ходит в течение пяти минут. После этого жгут снимают и врач оценивает реакцию сосудов – если сосуды спадаются, то глубокие вены проходимы, набухание поверхностных вен свидетельствует о непроходимости глубоких вен.
Для исследования состояния клапанов коммуникантных вен проводят:
- Пробу Пратта II. Перед началом пробы пациент пару минут находится в горизонтальном положении с поднятой вверх исследуемой ногой. В области бедра накладывают жгут, а затем забинтовывают ногу, начиная со стопы. Далее накладывают второй бинт от жгута вниз до стопы, одновременно снимая первый так, чтобы расстояние между бинтами составляло 5 сантиметров. Во время манипуляции врач оценивает степень наполнения сосудов на участке между бинтами. В случае недостаточности клапанов происходит быстрое наполнение сосудов.
- Трехжгутовую пробу Барроу–Купера–Шейниса. Пациент находится в горизонтальном положении с поднятой исследуемой ногой. В таком положении ему накладывают на ногу три жгута – в верхней трети бедра, в области чуть выше колена и под коленом. Затем пациента просят встать, после чего врач оценивает изменения в сосудах. Набухание вен в области между жгутами свидетельствует о нарушении функции клапанов коммуникантных вен.
Для исследования состояния клапанов поверхностных вен проводят:
- Пробу Броди–Троянова–Тренделенбурга. Пациент в горизонтальном положении поднимает ногу вверх для опустошения поверхностных вен. Затем в верхней трети бедра накладывают тугую повязку. Пациент встает, врач снимает жгут и оценивает результат в течение 15 секунд. Быстрое заполнение вен кровью свидетельствует об их функциональной недостаточности.
- Пробу Гаккенбруха–Сикара (кашлевую пробу). Кашлевая проба заключается в пальпации (прощупывании) толчка в поверхностных сосудах во время кашля. Для этого врач держит руку в месте соединения подкожной и бедренной вены и просит пациента покашлять. Во время кашля повышается внутрибрюшное давление. В норме во время кашля клапаны сосудов предотвращают ускорение тока крови. Появление толчка свидетельствует о недостаточности клапанов.
- Пальпаторно–перкуссионную пробу Шварца. Для проведения пробы Шварца пациент должен находиться в вертикальном положении, что повышает давление в сосудах и способствует растяжению варикозных узлов. Одну руку врач кладет в верхней части бедра, а второй рукой совершает толчки вниз вдоль варикозно расширенных вен и узлов. Если специалист ощущает толчки вдоль вен, то это свидетельствует о недостаточности клапанов.
Лабораторная диагностика
Лабораторная диагностика позволяет врачу выявить многие нарушения в организме и диагностика любых сосудистых патологий начинается с анализа крови. Поставить точный диагноз, основываясь только на результатах лабораторных анализов, невозможно. Поэтому врач проводит дополнительные инструментальные исследования, а также анализирует симптомы, жалобы и образ жизни пациента.
Для диагностики сосудистых заболеваний врач назначает:
- Общий анализ крови. Общий анализ крови позволяет выявить воспалительные процессы (тромбофлебит), бактериальные инфекции, некроз, повышенный риск тромбообразования (тромбоз). Наибольшее значение для диагностики заболеваний сосудов играет уровень лейкоцитов и тромбоцитов.
- Биохимический анализ крови. Биохимический анализ крови проводят для диагностики нарушений со стороны многих органов и систем. К негативным последствиям данных нарушений относятся образование атеросклеротических бляшек, повышение проницаемости сосудистой стенки, истончение сосудистой стенки и др. В биохимическом анализе исследуют уровень холестерина, общего белка, ферментов, сахара (глюкозы) и т. д.
- Коагулограмму. Коагулограмма позволяет выявить нарушения в системе свертывания крови, оценить риск тромбообразования и даже диагностировать наличие тромба. Для оценки свертываемости крови исследуют протромбин, фибриноген, протромбиновое время, D-димеры.
Инструментальные исследования
Инструментальные исследования являются важным звеном в диагностике заболеваний вен, так как жалобы, внешний осмотр и лабораторные данные не всегда позволяют точно определить патологию сосудов, выявить степень тяжести и площадь поражения. К основным методам инструментальной диагностики относятся ультразвуковая диагностика, компьютерная томография (КТ), флебосцинтиграфия, флебоманометрия и другие. Перед проведением инструментальных исследований врач объясняет пациенту, в чем заключается метод исследования, как его проводят и как правильно к нему подготовиться.
Постановка диагноза и определение тактики лечения
Постановка диагноза и определение тактики лечения является завершающим этапом консультации флеболога. Исходя из полученных результатов внешнего осмотра, лабораторных и инструментальных исследования, флеболог ставит диагноз пациенту, определяет степень тяжести заболевания, наличие осложнений и выбирает тактику лечения. Лечение подбирается индивидуально для каждого пациента – это может быть только медикаментозная терапия в комплексе с физиотерапией и лечебной физкультурой или хирургическое лечение с предшествующей медикаментозной терапией. Длительность и эффективность лечения зависит от основного заболевания и сопутствующих патологий (сердечно-сосудистых заболеваний, ожирения). После проведенного лечения заболевание может рецидивировать (повторно появиться). Предотвратить повторное появление патологии поможет соблюдение рекомендаций врача, изменение образа жизни, умеренная физическая активность.
С какими симптомами обращаются к флебологу?
Существует ряд признаков и симптомов, при появлении которых рекомендуется проконсультироваться с флебологом.
Основные симптомы в флебологии
| Симптом | Механизм возникновения | Методы диагностики | Возможное заболевание |
| Ощущение тяжести в ногах | Из-за нарушения оттока крови по венам она (кровь) скапливается в кровеносных сосудах нижних конечностей. Это сопровождается нарушением микроциркуляции в тканях и их отеком, что и приводит к возникновению тяжести. |
|
|
| Ощущение усталости в ногах | Из-за нарушения оттока крови по венам нарушается обмен веществ в мышцах. При этом мышечная сила значительно ослабевает, вследствие чего пациент быстрее устает даже при выполнении минимальных физических нагрузок. |
| |
| Отеки нижних конечностей в области лодыжек | Нарушение оттока крови по венам приводит к застою крови в тканях, располагающихся ниже области поражения. В результате этого повышается давление крови в мелких кровеносных сосудах (капиллярах) и лимфатических сосудах. Расширение переполненных сосудов сопровождается повышением проницаемости сосудистой стенки, в результате чего жидкая часть крови переходит в межклеточное пространство, приводя к отеку тканей. |
|
|
| Ночные судороги икроножных мышц | Поражение вен приводит к нарушению микроциркуляции и обмена веществ в мышцах ног, что сопровождается нарушением обмена кальция, магния, калия и других веществ. В результате этого неконтролируемые мышечные сокращения (судороги) могут возникать непроизвольно (чаще в ночное время) и сопровождаются сильными болями. |
|
|
| Телеангиэктазии (сосудистые сеточки) на нижних конечностях | Частое и длительное переполнение мелких кровеносных сосудов кровью (при нарушении оттока крови по венам), а также поражение стенок мелких кровеносных сосудов (из-за заболеваний, связанных с нарушением обмена веществ) приводит к расширению и необратимой деформации сосудистой стенки. |
|
|
| Локальные тупые боли в области голеней | Из-за нарушения микроциркуляции (связанного с нарушением оттока крови по венам) в тканях области голени накапливаются побочные продукты обмена веществ. Их переизбыток приводит к появлению тупых, ноющих болей в области икроножных мышц и голени. |
|
|
| Кожный зуд в области нижних конечностей | Трофические нарушения (нарушения обмена веществ) сопровождаются поражением нервных окончаний, расположенных в коже нижних конечностей. Это сопровождается нарушением функций чувствительных нервов, вследствие чего у пациента может возникать чувство жжения, зуда, раздражения. |
|
|
| Болезненность, отечность и напряжение в области пораженной вены | Данные симптомы наблюдаются при развитии воспалительного процесса в пораженном сосуде. При этом в ткани выделяются так называемые медиаторы воспаления, которые приводят к расширению кровеносных сосудов, выходу жидкости в межклеточное пространство и возникновению местного отека. Ткань в области пораженного сосуда становится напряженной и болезненной. |
|
|
| Локальная гиперемия (покраснение) в виде полос по ходу пораженной вены | При воспалительном поражении вены выделяется большое количество медиаторов воспаления. Они проникают в окружающие вену ткани, вызывая в них характерные изменения, в частности расширение мелких кровеносных сосудов кожи и переполнение их кровью. В результате этого кожа по ходу пораженного сосуда краснеет. |
|
|
| Кольцевидная пигментация в нижней трети голени | При выраженном и длительном нарушении оттока крови от тканей голени в них нарушается обмен веществ. При этом в коже пораженной области могут откладываться пигментные (темные) вещества, придающие ей характерную окраску. Со временем в этих участках кожи может разрастаться соединительная (рубцовая) ткань, которая будет замещать нормальные клетки кожи. При этом кожа утратит свой нормальный цвет и эластичность. |
|
|
| Синюшность кожных покровов в месте пораженной вены | По венам кровь оттекает от тканей нижних конечностей, унося с собой углекислый газ (побочный продукт, образующийся в результате клеточного «дыхания»). Оттекающая от тканей кровь (насыщенная углекислым газом) имеет синеватый цвет. Если отток крови от нижней конечности нарушается, она (кровь) переполняет пораженную вену, растягивает ее стенку и расширяет ее, в результате чего «синяя» кровь становится заметной через поверхность кожи. |
|
|
| Трофические язвы | При нарушении оттока крови по пораженным венам нарушается обмен веществ в соответствующей области нижней конечности. В результате этого даже незначительная травматизация кожи может привести к ее деформации, нарушению ее целостности и формированию язвы. Этому также может способствовать выраженное снижение иммунитета (также обусловленное нарушением микроциркуляции), способствующее нагноению язвы. |
|
|
| Сосудистые сеточки | Нарушение проходимости пораженной вены сопровождается скапливанием крови ниже места препятствия. Это приводит к переполнению кровью более мелких вен и их перерастяжению. При длительно прогрессирующем патологическом процессе сосудистые стенки мелких вен претерпевают необратимую деформацию, в результате чего расширяются и становятся видны через кожу голени, подколенной области или бедра. |
|
|
Какие исследования проводит флеболог?
После обследования пациента флеболог может назначить пациенту ряд дополнительных исследований. Это необходимо для оценки состояния отдельных вен и венозной системы в целом, для постановки диагноза и назначения адекватного лечения, а также для контроля его эффективности.
Методы исследования в флебологии
| Исследование | Суть метода | Какие заболевания выявляет? |
| Реовазография вен нижних конечностей | Суть метода заключается в регистрации электрического сопротивления тканей на определенных участках нижних конечностей (обычно в тех областях, где проходят крупные вены). Это позволяет оценить характер тока крови через кровеносные сосуды, а также выявить нарушения их проходимости или дефекты сосудистой стенки. |
|
| Дуплексное ангиосканирование | Суть метода заключается в использовании ультразвукового аппарата с эффектом допплера для оценки строения и проходимости крупных кровеносных сосудов (в частности вен) и для оценки характера тока крови по ним. Также данный метод позволяет определить локализацию поражения в вене, оценить характер тока крови по пораженному (закупоренному тромбом, воспаленному) сосуду и спланировать дальнейшее лечение (в том числе хирургическое). |
|
| УЗДГ (ультразвуковая допплерография) вен нижних конечностей (допплеровское исследование вен) | Более простое исследование, позволяющее оценить исключительно проходимость исследуемого сосуда. Не дает информации о строении сосуда, состоянии сосудистой стенки и других патологиях. |
|
| Варикография | Суть исследования заключается во введении контрастного вещества в варикозно расширенные и деформированные вены с последующим рентгенологическим обследованием данной области. Методика позволяет детально определить структуру, строение и расположение пораженных сосудов, выявить выпячивания сосудистых стенок и спланировать дальнейшее лечение (в том числе хирургическое). |
|
| Восходящая флебография нижних конечностей | При данном исследовании в одну из вен голени (расположенную ниже области, которую необходимо исследовать) устанавливают катетер, через который постепенно вводится контрастное вещество (видимое на рентгене). Контраст поднимается вверх, постепенно заполняя вены ноги. После введения контраста выполняется серия рентгеновских снимков нижней конечности, что позволяет детально изучить строение крупных вен и выявить возможные патологии. |
|
| КТ-венография | В начале процедуры в вены нижней конечности также вводится контрастное вещество, которое заполняет венозное русло. После этого пациенту проводят компьютерную томографию, которая, в отличие от обычного рентгенологического исследования, дает более полную и точную информацию о строении вен, состоянии венозной стенки, наличии препятствий току крови и так далее. | |
| Флебосцинтиграфия (радионуклидная флебография) | Суть метода заключается во введении в венозную систему радиоактивного препарата. Данное вещество быстро распространяется по венозной системе (как в глубокие, так и в поверхностные вены). Регистрация распределения препарата по венам производится с помощью специального прибора, улавливающего минимальные радиоактивные излучения. Это позволяет оценить состояние и проходимость венозных сосудов, а также функцию вен конечности в целом. Исследование абсолютно безопасно, так как используемые радиоактивные вещества не наносят тканям человеческого организма никакого вреда. |
|
| Магнитно-резонансная томография вен | Суть процедуры заключается в использовании эффекта ядерно-магнитного резонанса для исследования вен. Процедура позволяет детально определить строение крупных, средних и мелких сосудов, оценить характер их наполнения и тока крови по ним, выявить препятствия току крови, а также оценить строение и функции сосудистой стенки. При необходимости в венозное русло можно вводить специальное контрастное вещество, что повысит точность и информативность исследования. |
|
| Флебоманометрия | Суть метода заключается в измерении давления в венах нижней конечности (в покое, при ходьбе и других нагрузках). Изменения венозного давления могут наблюдаться при поражении сосудистой стенки, нарушении тока крови по венам и так далее. |
|
Какими методиками лечит флеболог?
Для лечения заболеваний вен флеболог может применять как консервативные, так и хирургические методики. Выбор метода лечения определяется врачом индивидуально после полного обследования пациента и постановки точного диагноза. Также на выбор лечебных мероприятий влияет тяжесть основного заболевания, наличие сопутствующих патологий и многие другие факторы.
Методы лечения
| Заболевание | Основные методы лечения | Механизм лечебного действия | Примерная длительность лечения |
| Варикозное расширение вен | Флебэктомия | Пораженные, деформированные вены удаляются хирургическим путем во время операции. | Сама процедура удаления пораженных вен может занять около 1 – 2 часов. Восстановительный период после операции длится около 2 – 4 месяцев. |
| Склерозирование вен | В варикозно расширенные вены вводится специальное вещество, которое разрушает и «склеивает» их, в результате чего вена как орган перестает существовать. | Процедура выполняется в течение 20 – 40 минут. Восстановительный период занимает несколько месяцев. | |
| Лазерная коагуляция | Суть метода заключается в воздействии лазерным излучением на стенку пораженного сосуда. При этом она (стенка) сильно нагревается, в результате чего сосуд «склеивается» и кровь перестает циркулировать по нему. | Длительность процедуры занимает несколько минут. После окончания процедуры пациенту следует выполнять спокойную ходьбу в течение 30 – 40 минут. В течение 2 месяцев после лазерной коагуляции пациенту следует регулярно носить эластические чулки. Это позволит предотвратить поступление крови в «склеенную» вену. | |
| Компрессионное лечение | Постоянное ношение эластических бинтов или чулок способствует сдавливанию поверхностно расположенных вен. Это предотвращает переполнение их кровью и дальнейшую деформацию сосудистой стенки, тем самым, замедляя прогрессирование заболевания. | Лекарственная и компрессионная терапия не должна применяться как единственный метод лечения, так как сама по себе не может привести к излечению, а лишь замедляет прогрессирование заболевания и снижает риск развития осложнений. Медикаментозное лечение должно применяться во время подготовки к операции, а также после хирургического удаления пораженных вен (для профилактики повторного развития заболевания). | |
|
| Медикаментозное лечение:
| Повышение тонуса сосудистой стенки препятствует дальнейшему растяжению пораженных вен. В то же время, улучшение «текучести» крови препятствует образованию тромбов в варикозно измененных венах, тем самым, предотвращая развитие осложнений (например, флебита). | |
| Тромбоз глубоких вен | Антикоагулянты (гепарин, низкомолекулярные гепарины). | Антикоагулянты – это препараты, которые препятствуют образованию тромбов в сосудистом русле. При выявлении тромбоза глубоких вен введение антикоагулянтов следует начать как можно раньше. Это предотвратит рост (увеличение) уже имеющегося тромба, а также снизит риск образования новых тромбов. | Антикоагулянты в высоких дозах назначаются врачом в условиях стационара (длительность лечения зависит от его эффективности и тяжести общего состояния пациента). После рассасывания или удаления тромба антикоагулянты назначают в профилактических дозах в течение длительного времени. |
|
| Хирургическое лечение (тромбэктомия) | Суть метода заключается в удалении тромба из пораженной вены путем хирургического вмешательства. Если во время операции врач увидит, что стенка вены значительно повреждена, он также может удалить и ее. | Длительность операции составляет около часа. После выполнения операции пациент выписывается из стационара на 3 – 7 сутки, однако полное восстановление может занять от 2 до 6 месяцев. |
| Флебит | Медикаментозное лечение:
| Противовоспалительные препараты позволяют снизить выраженность воспалительного процесса в пораженной вене, тем самым, устраняя основные симптомы заболевания и предотвращая его дальнейшее прогрессирование. В то же время, улучшение питания и тонуса сосудистой стенки позволяет укрепить пораженную вену, снижая риск развития осложнений. | При правильном лечении острые симптомы заболевания стихают уже через несколько дней. В то же время, полное выздоровление наступает лишь спустя 2 – 4 недели. |
| Физиопроцедуры:
| Физиопроцедуры применяются после стихания острых воспалительных явлений. Они способствуют улучшению микроциркуляции в пораженных тканях, улучшают доставку питательных веществ к клеткам, а также улучшают состояние венозных стенок и препятствуют повторному развитию воспалительных явлений. | Курс физиопроцедур длится от 7 до 21 дня. При необходимости он может быть повторен через 2 – 4 месяца. | |
| Компрессионная терапия | Использование эластических бинтов или чулок способствует сдавливанию воспаленных вен. Это предотвращает переполнение их кровью и развитие необратимых повреждений венозных стенок. | Эластические чулки рекомендуется носить в течение 2 – 3 месяцев после развития флебита. | |
| Тромбофлебит | Медикаментозное лечение:
| Входящий в состав мази гепарин проникает через кожные покровы и ткани. Достигая расположенного в вене тромба, гепарин предотвращает дальнейшее его увеличение, а также, способствует его рассасыванию. Гораздо эффективнее тромб может быть удален с помощью фибринолитиков (они могут полностью разрушить тромб, что приведет к выздоровлению больного). Однако применяться данные препараты могут только в течение первых часов с момента начала заболевания. | Длительность лечения определяется тяжестью заболевания. При неэффективности консервативных методов лечение гепарином должно продолжаться вплоть до хирургической операции, а также после нее. |
|
| Хирургическое лечение (тромбэктомия) | Удаление тромба из вены хирургическим путем проводится при неэффективности медикаментозного лечения, а также в случае закупорки крупной вены и выраженного нарушения кровоснабжения пораженной конечности. | Операция доится от 20 до 60 минут. Восстановительный период составляет 2 – 4 месяца. |
| Посттромбо-флебитическая болезнь | Компрессионная терапия | Ношение эластических чулок является обязательным компонентом лечения, так как позволяет замедлить расширение и деформацию пораженных вен. | Эластические чулки следует носить в течение минимум 1 года. |
| Физиопроцедуры:
| Использование физических видов энергии позволяет улучшить обмен веществ в тканях (в том числе в стенках пораженных вен), снизить выраженность воспалительных процессов и предотвратить развитие осложнений в дальнейшем. | Физиотерапия проводится курсами по 1 – 3 недели, после чего рекомендуется сделать перерыв на 1 – 2 месяца. | |
| Медикаментозное лечение:
| Медикаментозное лечение позволяет снизить риск развития осложнений (тромбозов), а также замедлить деформацию венозных стенок. | Проводится в течение длительного времени. | |
| Хирургическое лечение:
| Во время хирургического вмешательства могут быть удалены деформированные вены, которые не справляются со своей функцией. В то же время, на их место могут быть установлены другие вены (взятые из различных участков тела пациента), что позволит восстановить нормальный ток крови в пораженной области. | Восстановление после пластики вен может занимать несколько месяцев. В то же время, стоит отметить, что даже при правильно выполненной операции полное излечение наступает редко (часто больным требуются повторные хирургические вмешательства). | |
| Трофическая язва | Медикаментозное лечение:
| Сосудорасширяющие препараты, антикоагулянты (средства, разжижающие кровь) и витамины улучшают доставку крови и питательных веществ к пораженной ткани, тем самым, способствуя заживлению язвенного дефекта (однако полное его заживление наблюдается исключительно редко). Антибиотики следует применять при присоединении бактериальной инфекции (что наблюдается довольно часто), а также для ее профилактики. | Медикаментозное лечение может продолжаться в течение нескольких месяцев (в зависимости от тяжести состояния больного и эффективности лечения). |
| Физиотерапия:
| Позволяет улучшить микроциркуляцию в области поражения, тем самым, замедлив прогрессирование заболевания и снизив риск инфицирования язвы. | Назначается курсами по 1 – 2 недели. | |
| Хирургическое лечение | Применяется при неэффективности консервативных мероприятий. Суть операции заключается в удалении язвенного дефекта. После операции также рекомендуется применять препараты, улучшающие питание тканей и микроциркуляцию крови в них. | Восстановительный период после операции может занимать несколько месяцев, однако если причина трофической язвы не была устранена, через некоторое время язвенный дефект может возникнуть в другой области нижней конечности. | |
| Хроническая венозная недостаточность | Компрессионная терапия | Улучшает функцию пораженных вен, а также препятствует дальнейшему перерастяжению венозных стенок и прогрессированию осложнений. | Лечение длительное (иногда пожизненное). |
| Медикаментозное лечение:
| Это основные группы препаратов, которые позволяют замедлить прогрессирование заболевания. Антикоагулянты и дезагреганты позволяют также снизить риск развития осложнений (тромбозов). В то же время, стоит помнить, что полностью устранить венозную недостаточность с помощью медикаментов практически невозможно. | Лечение может быть длительным (занимает недели, месяцы). | |
| Хирургическое лечение | Во время операции производится удаление и пластика пораженных вен. | Восстановительный период может занимать несколько месяцев. |
Интервью с хирургом флебологом. Всё о лазерной методике лечения вен (ЭВЛО/ЭВЛК)