Кто такой артролог?
Артролог – это врач узкого профиля, который занимается диагностикой, лечением, а также профилактикой болезней суставов и мягких тканей (мышцы, связки, сухожилия), обеспечивающих движение костных структур. Артрологом может стать врач, работа которого связана с патологией суставов. К таким специалистам относятся ревматолог и травматолог-ортопед. Для получения такой узкой специальности необходимо пройти курс тематического усовершенствования. Врач-ревматолог проходит курсы под названием «Клиническая артрология» (нехирургическая), а травматолог-ортопед – курс «Ортопедическая артрология» (хирургическая артрология).
Артрология (arthron – сустав, logos – учение) – это наука о суставах, то есть видах соединения костей. В более широком смысле артрология является разделом медицины, который посвящен заболеваниям суставов (воспалительным, дистрофическим, опухолевым и другим). Клиническая артрология изучает болезни, которые не всегда нуждаются в хирургической коррекции, в то время как ортопедическая артрология является разделом, в котором обсуждается именно хирургическое лечение болезней суставов.
Необходимость выделить отдельного врача по суставам возникла вследствие того, что ревматолог не мог лечить те патологии, которые не относились к болезням, поражающим соединительную ткань (ревматические болезни), а травматологи-ортопеды не могли заниматься болезнями, не связанными с травмами и не требующими оперативного вмешательства. В результате таких пациентов чаще всего наблюдали врачи-терапевты.
Артролог может работать в следующих местах:
- отделение хирургии;
- отделение травматологии и ортопедии;
- отделение ревматологии;
- узкопрофильные артрологические центры;
- поликлиника;
- санаторно-курортные учреждения.
Чем занимается артролог?
Артролог занимается практически всеми проблемами суставов, которые стали причиной изменения их нормального строения и нарушения функции. Артролог отличается от ревматолога тем, что занимается, преимущественно, проблемой крупных суставов. Кроме того, данный специалист больше склонен проводить диагностику и лечение, используя хирургические методы, однако это не исключает возможность вылечить суставы у артролога без операции. Чаще всего артролог является одновременно врачом-ортопедом, то есть специалистом по исправлению деформаций и дефектов опорно-двигательного аппарата. Лечение крупных суставов является лишь частью работы врача-ортопеда, так как в сферу его деятельности входит также лечение патологий позвоночника и реконструктивно-восстановительные операции кисти и стопы. В связи с появлением новых методов диагностики и лечения ортопеды, которые специализируются на лечении крупных суставов, стали зваться артрологами.
К крупным суставам относятся:
- тазобедренный;
- коленный;
- плечевой;
- локтевой;
- голеностопный.
В обязанности артролога входит:
- раннее выявление и лечение болезней, поражающих суставы;
- предупреждение развития деформаций и прогрессирования болезни;
- восстановление функции пораженного сустава и ее сохранение;
- реконструктивные операции на суставе;
- реабилитация больного после проведенного лечения.
Сустав является сложной системой, в которой две кости соединяются, чтобы обеспечить движение.
Сустав состоит из следующих структур:
- суставные поверхности – представляют собой соединяющиеся конечные части костей, покрытые гиалиновым (стекловидным) хрящем, при этом различают головку сустава (выпуклая часть) и суставную впадину (вогнутую часть);
- суставная капсула (сумка) – это герметичная капсула, которая окружает суставные поверхности, и именно к ней прикрепляются (а точнее в нее врастают) сухожилия мышц, благодаря которым при каждом движении эта капсула оттягивается (это предохраняет сустав от повреждения);
- синовиальная оболочка – является внутренним слоем суставной капсулы, но рассматривается отдельно из-за своей способности выделять синовиальную жидкость, которая в норме имеется в полости сустава (она увлажнят сустав, облегчает движение, питает хрящ);
- полость сустава – это часть внутри капсулы, которая содержит суставную жидкость;
- мениск – это плотный хрящ, который расположен в полости сустава между суставными поверхностями (имеется в коленном суставе);
- суставная губа – кольцевидная хрящевая ткань, которая расположена вокруг впадины сустава (плечевого и тазобедренного), предназначена для увеличения ее размера.
Все патологии суставов можно разделить на следующие группы:
- болезни суставов (приобретенное поражение);
- травмы и их последствия (нарушение структуры сустава насильственного характера);
- дисплазии (врожденное недоразвитие сустава).
В зависимости от причины, болезни суставов подразделяются на следующие группы:
- артрит – воспалительное поражение сустава (инфекционной и неинфекционной природы);
- артроз – дегенеративное поражение (вызывающее разрушение) сустава;
- артропатия – вторичное поражение суставов при болезнях других органов (вторичные артропатии);
- травмы суставов и их последствия – возникают после перенесенного повреждения сустава (травмы лечит врач-травматолог).
В зависимости от количества пораженных суставов выделяют следующие формы артритов:
- моноартрит (моно – один) – поражение одного сустава;
- олигоартрит (олигос – немного) – поражение от 2 до 4 суставов одновременно;
- полиартрит (поли – много) – поражение более 4 суставов.
Артролог также лечит мягкие ткани, которые связаны с движением суставов. Эти ткани составляют околосуставной аппарат.
Околосуставной аппарат состоит из следующих частей:
- сухожилия мышц;
- синовиальная сумка (бурса);
- связки;
- фасции (связки-футляры мышц);
- апоневрозы (широкие сухожилия).
Артрологии занимается лечением следующих патологий:
- ревматоидный артрит;
- инфекционные артриты;
- реактивный артрит;
- аллергический артрит;
- вибрационный артрит;
- посттравматический артрит;
- псориатический артрит;
- анкилозирующий спондилоартрит;
- подагрический артрит;
- псевдоподагрический артрит;
- остеоартроз (деформирующий артроз);
- асептический некроз головки бедренной кости;
- рассекающий остеохондрит;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- силикоартроз;
- гемофильная артропатия;
- дисиммунные артропатии;
- дисметаболические артропатии;
- дисгормональные артропатии;
- интермиттирующий гидрартроз;
- синовиома;
- дисплазия тазобедренного сустава;
- околосуставной остеопороз;
- синдром гипермобильности суставов;
- периартроз (периартрит);
- хондромаляция и нестабильность надколенника;
- менископатия;
- киста Бейкера.
Ревматоидный артрит
Ревматоидный артрит – это поражение суставов аутоиммунного характера, которое со временем может привести к разрушению сустава и его полной неподвижности в результате сращения суставных поверхностей (анкилоз). Воспалительный процесс с участием иммунных клеток протекает в синовиальной оболочке сустава. Иммунное воспаление вызывает разрастание этой оболочки. Такое состояние называется «паннус». Постепенно воспаление разрушает суставной хрящ и ту часть костей, которая расположена под этим хрящем.
Несмотря на название, ревматоидный артрит является системным заболеванием, то есть он поражает не только суставы, но и другие органы, такие как сердце, почки, легкие. Однако артролог этими органами не занимается. Их лечат соответствующие специалисты (кардиолог, нефролог, пульмонолог).
Инфекционные артриты
Инфекционный артрит – это воспаление суставов, вызванное проникновением инфекции (бактерии, вирусы, паразиты), которое развивается быстро и так же быстро приводит к деструкции (разрушению) сустава. Если артрит развился на фоне общей инфекции в организме, то сперва необходимо устранить инфекционное заболевание, но этим занимается не артролог, а врач-инфекционист. Такие артриты называются острыми септическими (сепсис – заражение крови). На фоне проводимой терапии антибиотиками возможно вмешательство врача-артролога с целью хирургического удаления гноя из полости сустава.
Чаще всего артролог наблюдает пациентов, у которых имеются хронические формы инфекций, при этом на фоне не очень выраженных общих симптомов инфекции (отсутствие лихорадки, озноба, потливости) у человека на первых план выступают симптомы поражения суставов. В данном случае артролог выявляет причину жалоб, осуществляет диагностику инфекции и назначает адекватное лечение совместно с другими специалистами (при необходимости).
Инфекционный артрит может быть:
- неспецифическим – вызван обычными бактериями (стафилококки, стрептококки, кишечная палочка), которые обитают в организме человека в небольшом количестве в норме;
- специфическим – причиной воспаления является особый микроб, который вызывает конкретную болезнь (гонорейный артрит, туберкулезный артрит, бруцеллезный артрит).
Причиной инфекционного артрита могут быть также вирусы и паразиты.
Реактивный артрит
Реактивный артрит возникает как иммуновоспалительная реакция на недавно перенесенную инфекцию. Чаще всего наблюдается у мужчин в возрасте 20 – 40 лет.
Реактивный артрит отличается от инфекционного тем, что никакой инфекции при взятии воспалительной жидкости из сустава уже не обнаруживается. По этой причине реактивные артриты называются стерильными. Реактивный артрит возникает, если при борьбе с инфекцией организм чрезмерно сильно реагирует на чужеродный инфекционный антиген (белковое вещество). Такая чрезмерная реакция «фиксируется» в иммунной системе, и при попадании этих антигенов в синовиальную оболочку сустава организм начинает реагировать на сустав так же, как и на возбудителя перенесенной инфекции.
Реактивный артрит может быть следующих видов:
Чаще всего реактивный артрит сочетается с конъюнктивитом (воспалением слизистой оболочки глаза) и уретритом (воспалением мочеиспускательного канала). Такое сочетание называется синдромом Рейтера.
Аллергический артрит
Аллергический артрит – это поражение суставов, которое является симптомом аллергической реакции. Характерной особенностью данного артрита является то, что его проявления полностью исчезают после прекращения воздействия аллергена (вещества, вызывающего аллергию) на организм или купирования (остановки) аллергического приступа. Аллергический артрит может развиться при пищевой аллергии, приеме лекарств или сывороточной болезни (реакция на введение иммунной сыворотки).
Псориатический артрит
Псориатический артрит – это поражение суставов при псориазе. Псориаз – это кожная болезнь, для которой характерная сыпь с серебристыми чешуйками. Суставы поражаются из-за того, что болезнь имеет аутоиммунный механизм возникновения. Псориаз чаще всего поражает мелкие суставы пальцев рук и ног, а также малоподвижные суставы, такие как сустав между грудиной и ключицей (грудино-ключичный) или ключицей и лопаткой (акромиально-ключичный). Но есть форма псориатического артрита, при которой поражаются крупные суставы (локтевой, плечевой, коленный), что требует хирургического лечения у артролога-ортопеда. Характерным для псориатического артрита является развитие остеолизиса – дистрофии и разрушения костей.
Посттравматический артрит
Травма сустава не всегда сопровождается серьезным повреждением его целостности. В некоторых случаях имеет место микроповреждение или просто ушиб. Ушиб вызывает повреждение сосудов и отек мягких околосуставных тканей или кровоизлияние в сустав. В обоих случаях необходима помощь артролога, который в данном случае должен быть одновременно травматологом-ортопедом. Такая необходимость обусловлена тем, что при любой травме сустав следует пунктировать (прокалывать). Это необходимо и в качестве метода диагностики, и для лечения.
После травмы сустава (его капсулы и связочного аппарата при растяжении или разрыве), процесс восстановления может стимулировать так называемое асептическое воспаление, то есть воспаление, не связанное с инфекцией, которое необходимо для удаления омертвевших клеток и «очистки» поврежденных тканей. Несмотря на отсутствие инфекции, процесс может перейти в хроническую форму. Так развивается посттравматический артрит.
Вывих сустава, который не был вправлен вовремя, вызывает нарушение кровообращения и дистрофические изменения в суставе, что проявляется постепенным развитием артроза.
Вибрационный артрит
Вибрационный артрит является вариантом травматического артрита, который развивается, если имеет место легкая, но повторяющаяся травматизация сустава. Кроме того, поражение суставов при вибрационной болезни связано с негативным воздействием на нервную систему и нарушением нервной регуляции тканей. Нарушенная нервная регуляция приводит к плохому питанию тканей, в том числе и тканей суставов.
Анкилозирующий спондилоартрит
Анкилозирующий спондилоартрит (болезнь Бехтерева) – это артрит суставов позвоночника (спондилон – позвонок), который приводит к анкилозу. Кроме позвоночника (которым занимается не артролог, а такие врачи как вертебролог, ревматолог и ортопед) анкилозирующий спондилоартрит может поражать крупные суставы (чаще всего тазобедренный и плечевой, реже коленный). Это так называемая периферическая форма данной болезни. При этой форме можно обратиться именно к артрологу.
Анкилозирующий спондилоартрит поражает суставные поверхности костей (остит), но более выраженное воспаление наблюдается в околосуставных тканях (энтезопатия, бурсит, синовит). Характерно, что поражение некоторых суставов конечностей при болезни Бехтерева может пройти бесследно (в 25% случаев).
Подагрический и псевдоподагрический артрит
Подагрический артрит развивается при нарушении мочекислого обмена в организме, что приводит к накоплению мочевой кислоты в виде кристаллов. Эти кристаллы называются уратами. Накапливаясь в тканях сустава, ураты вызывают воспаление и образование тофусов (подагрические узлы), которые представляют собой подкожные скопления мочевой кислоты. Подагра чаще всего поражает мелкие суставы, особенно суставы стопы, но может вызывать и артрит крупных суставов (обычно на фоне поражения мелких).
Псевдоподагра или пирофосфатная артропатия – это болезнь, вызывающая отложение кристаллов пирофосфата кальция в хрящах сустава. Это состояние называется хондрокальцинозом (обызвествление хряща). Псевдоподагрой эта артропатия называется из-за схожести приступа артрита при подагре (внезапное начало). В отличие от подагры, псевдоподагра поражает чаще крупные суставы.
Асептический некроз головки бедренной кости
Болезнь относится к остеохондропатиям, которые представляют собой поражение суставных поверхностей костей, расположенных под хрящем и испытывающих повышенную нагрузку. Чаще всего остеохондропатия наблюдается в подростковом возрасте, что обусловлено тем, что размер костей и уровень кровоснабжения могут не совпадать при быстром росте ребенка. Асептический некроз головки бедренной кости развивается из-за плохого кровоснабжения, то есть при закупорке или резком сужении артерии, питающей головку бедренной кости. Отсутствие крови вызывает омертвение – некроз. В связи с тем, что в данном случае инфекции не наблюдается, то процесс разрушения называется асептическим.
Рассекающий остеохондрит (болезнь Кенига)
Рассекающий остеохондрит – это некроз суставных поверхностей. Некроз приводит к тому, что часть костно-хрящевой поверхности отделяется от кости. Поражаются коленные, локтевые, тазобедренные и плечевые суставы, а также голеностопный сустав (и чаще всего симметрично). Рассекающий остеохондрит обнаруживается у людей, занимающихся спортом. В отличие от асептического некроза головки бедренной кости, рассекающий остеохондрит наблюдается и у взрослых, и у молодых. Еще одним отличием является то, что при рассекающем остеохондрите разрушается только часть головки сустава.
Паранеопластический артрит
Паранеопластический артрит – изменения суставов, которые возникают, если в организме имеется злокачественная опухоль. Также это поражение носит название паракарциноматозной артропатии. Приставка «пара» означает, что процесс развивается параллельно росту злокачественной опухоли (карциномы), однако не является следствием первичного поражения суставов опухолью.
Чаще всего паранеопластический артрит развивается при раке молочной железы, раке толстой кишки и лейкозах. Причем суставы могут поражаться не только метастазами (вторичный очаг накопления злокачественных клеток), но и вследствие нарушения иммунитета или на фоне приема противоопухолевых препаратов. В любом случае понятно, что необходимо лечить причину у врача-онколога. В то же время, суставные симптомы часто являются первым проявлением злокачественного процесса, а артролог может быть первым специалистом, который заподозрит наличие опухоли.
Силикоартроз
Силикоартроз (ревматоидный пневмокониоз, синдром Каплана) – это поражение суставов при силикозе легких. Силикоз – это профессиональное заболевание легких, которое встречается у шахтеров и работников заводов по производству меди, стали, фарфора, то есть на тех производствах, где имеется пыль, способная накапливаться в легких.
Гемофильная артропатия
Гемофилия – это болезнь крови, при которой с рождения имеется дефицит нескольких факторов свертывания крови, в результате чего нарушается процесс полной остановки кровотечения. Гемофильная артропатия – это кровоизлияние в сустав (гемартроз) при гемофилии. Если кровоизлияние наблюдается часто, то капсула сустава пропитывается кровью и утолщается (при осмотре ее цвет напоминает шоколадный). Такое состояние капсулы является основой для воспалительной реакции, которая со временем приводит к уплотнению тканей сустава – фиброзу. Фиброзированные ткани не обладают подвижностью, свойственной здоровым суставным элементам, поэтому подвижность сустава резко ограничивается. Патологический процесс также захватывает хрящи и костные поверхности суставов.
Дисиммунные артропатии
Дисиммунные артропатии развиваются при нарушении адекватной реакции иммунной системы, то есть при аутоиммунных нарушениях. Такие состояния наблюдаются, когда организм воспринимает собственные клетки как чужие и начинает их атаковать.
К дисиммунным артропатиям относятся поражения суставов при следующих болезнях:
- ревматические болезни (склеродермия, системная красная волчанка, дерматомиозит и другие системные болезни соединительной ткани), в основе которых лежит измененная реакция иммунной системы после перенесенной инфекции;
- системные васкулиты (узелковый периартериит, гранулематоз Вегенера) – образовавшиеся в ходе иммунного ответа иммунные комплексы (защитные белки, соединенные с чужеродным веществом) в норме должны удаляться из организма через почки, однако в некоторых случаях они закупоривают мелкие артерии по всему организму и повреждают их (васкулит – воспаление сосуда);
- саркоидоз – аутоиммунное заболевание, которое характеризуется образованием бугорков в легких и лимфатических узлах.
- болезнь Крона и неспецифический язвенный колит – аутоиммунные болезни, для которых характерно поражение кишечника;
- хронический аутоиммунный гепатит – поражение печени иммунного характера.
Важно отметить, что при ревматических болезнях поражаются обычно мелкие суставы.
Дисметаболические артропатии
В группу дисметаболических артропатий входят случаи поражения суставов при нарушении метаболизма (обмена веществ).
Дисметаболическая артропатия может быть следующих видов:
- амилоидозная артропатия – развивается при амилоидозе, который характеризуется отложением патологического белка амилоида в суставах;
- охронозная артропатия – развивается вследствие отложения в суставах и хрящах продукта обмена некоторых аминокислот из-за дефицита фермента, который в норме должен эти продукты обезвреживать;
- артропатия при гемохроматозе – развивается из-за нарушения обмена железа в организме, вследствие чего оно начинает накапливаться в различных тканях организма (в том числе и в суставах).
Дисгормональные артропатии
Дисгормональные артропатии – это поражение суставов при различных эндокринных расстройствах, то есть при недостатке или избытке определенных гормонов. Практически любой вид гормонального дисбаланса может привести к патологии сустава, так как гормоны обладают свойствами тормозить или стимулировать воспалительные и аллергические процессы, задерживать жидкость, ускорять или замедлять обмен веществ, вызывая накопление токсичных продуктов в организме.
К дисгормональной артропатии относятся:
- диабетическая артропатия – поражение суставов при сахарном диабете;
- гипертиреоидная артропатия – поражение суставов при повышенной активности щитовидной железы с избытком эффектов ее гормонов в организме (тиреотоксикоз);
- микседемная артропатия – поражение суставов при дефиците гормонов щитовидной железы в организме;
- гиперпаратиреоидная артропатия – поражение суставов на фоне повышенной выработки паратгормона (гормона паращитовидной железы);
- гиперкальцитониновая артропатия – болезнь щитовидной железы, с повышенной выработкой гормона кальцитонина (регулирует уровень кальция в крови);
- климактерическая (эстрогенная) артропатия – изменения в суставах, которые происходят в связи с гормональной перестройкой в организме женщины в период угасания ее детородной функции (менопауза);
- акромегалия – болезнь, вызванная увеличением продукции гормона роста в гипофизе;
- пролактиновая артропатия – поражение суставов при избытке гормона пролактина (также вырабатывается гипофизом).
- артропатия при гиперкортицизме – поражение суставов при повышенном уровне кортизола (гормона надпочечников) в крови.
Интермиттирующий гидрартроз
Гидрартрозом называют все случаи накопления в полости сустава невоспалительной отечной жидкость. Интермиттирующий гидрартроз – это часто повторяющаяся водянка (отек) сустава. Считается, что такое состояние развивается при семейной предрасположенности к аллергическим реакциям, а способствует этому гормональный дисбаланс или травма.
Синовиома
Синовиома – опухоль, которая образуется из синовиальной оболочки, может быть доброкачественной или злокачественной.
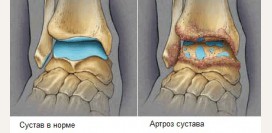
Остеоартроз
Остеоартроз (деформирующий артроз) – это болезнь суставов, которая вызывает разрушение хряща и костных суставных поверхностей. Разрушение стимулирует образование остеофитов или костных наростов (шипов), приводит к деформации сустава. Остеоартроз может быть первичным и вторичным. Первичный остеоартроз развивается вследствие повышенной нагрузки на сустав, а вторичный – на фоне пораженного суставного хряща (после любой другой патологии сустава).
В зависимости от пораженного сустава выделяют следующие виды артроза:
- коксартроз (артроз тазобедренного сустава);
- гонартроз (артроз коленного сустава);
- артроз других крупных суставов (локтевого, плечевого, голеностопного);
- артроз межфаланговых суставов (суставы пальцев рук и ног).
Дисплазия тазобедренного сустава
Дисплазия тазобедренного сустава – это врожденное его недоразвитие. У взрослых болезнь проявляется коксартрозом.
Существуют следующие варианты дисплазии тазобедренного сустава:
- 1 степень дисплазии (предвывих) – головка сустава удерживается связками в нужном положении, однако вторая суставная поверхность, то есть вертлужная впадина, недоразвита;
- 2 степень дисплазии (подвывих) – это неполный вывих тазобедренного сустава, при котором головка тазобедренной кости остается в пределах суставной поверхности вертлужной впадины, но несколько отклоняется от своей правильной позиции;
- 3 степень дисплазии (вывих) – при данной степени сустав сильно недоразвит и не может выполнять свою функцию.
Околосуставной остеопороз
Остеопороз – это болезнь, при которой плотность кости уменьшается, и она становится хрупкой, склонной к переломам. Остеопороз имеет различные причины, поэтому его лечением могут заниматься ревматолог, эндокринолог, а также травматолог-ортопед. Околосуставной остеопороз – это уменьшение плотности костной ткани суставных поверхностей вследствие хронического воспалительного процесса в суставах.
Синдром гипермобильности суставов
Гипермобильность суставов – это чрезмерный объем движений в суставе, амплитуда которых намного превышает норму. Гипермобильность может быть врожденной и приобретенной. Приобретенная гипермобильность может быть обнаружена у танцоров, спортсменов или же музыкантов (гипермобильные пальцы), что является следствием длительных тренировок, в ходе которых связки и капсулы суставов растягиваются. Также гипермобильными суставы становятся при некоторых эндокринных болезнях (акромегалия, гиперпаратиреоз). Во время беременности амплитуда движений в суставе также увеличивается.
Синдром гипермобильности суставов – это состояние, при котором эта гипермобильность вызывает жалобы со стороны опорно-двигательного аппарата (без жалоб термин «синдром» не употребляется). Чаще всего гипермобильность суставов наблюдается у людей с врожденными синдромами, для которых характерны аномалии сердца, хрусталика глаза, неба и опорно-двигательного аппарата (синдром Марфана, синдром Элерса-Данлоса, несовершенный остеогенез).
Существует также синдром доброкачественной гипермобильности суставов, который является врожденной особенностью и не имеет плохого прогноза.
При синдроме гипермобильности суставов имеется склонность к подвывихам или вывихам (особенно в голеностопном суставе), разрывам мениска, переломам и артритам.
Периартроз (периартрит)
Периартрозом (греческое слово «пери» означает «около», «возле») или периартритом называют поражение околосуставного аппарата, а именно мягких тканей, которые обеспечивают движения в суставе. Периартрозы развиваются после травм, на фоне воздействия неблагоприятных факторов (например, профессиональных вредностей на работе), артритов, артрозов и артропатий.
Периартроз и периартрит являются синонимами, потому что часто воспалительный процесс переходит в процесс дегенерации (разрушения), а процесс дегенерации способствует присоединению воспалительного процесса. Однако для правильного лечения артролог должен выяснить, какой именно процесс был первым. Это важно, потому что воспалительный процесс переходит из полости сустава на его компоненты и околосуставной аппарат, то есть артрит превращается в периартрит. Точно так же, как и обычный артроз, периартроз может быть первичным (на фоне перегрузки связочного аппарата) и вторичным (на фоне артроза).
В зависимости от пораженной структуры околосуставного аппарата, выделяют следующие виды поражения:
- синовит – воспаление синовиальной сумки;
- капсулит – преимущественное поражение капсулы сустава;
- теносиновит (тендовагинит) – воспаление синовиального влагалища мышцы;
- тендинит – поражение сухожилия;
- бурсит – воспаление синовиальной сумки;
- энтезопатия – воспаление сухожилий в области их прикрепления к костям.
Поражение всего аппарата уже обозначается как периартроз (периартрит).
Периартрит (периартроз) имеет следующие формы:
- «замороженное плечо» («блокированное плечо») – периартрит (капсулит) плечелопаточного сустава, при котором поражаются его капсула, связки и сухожилия;
- эпикондилит («локоть теннисиста») – периартрит локтевого сустава, при котором поражаются сухожилия мышц, участвующих в движении кисти (сгибании, разгибании) и вращении предплечья, а также развивается воспаление синовиальной оболочки сустава (бурсит);
- трохантерит – периартериит тазобедренного сустава, при котором поражаются сухожилия, прикрепляющиеся в большому вертелу бедренной кости (это выступ на головке бедренной кости, название которого на латинском звучит как «трохантер»);
- коленный периартрит – это тендинит или тендобурсит коленного сустава;
- периартрит голеностопного сустава – поражение синовиальной капсулы и сухожилия мышц голеностопного сустава;
- «пяточная шпора» (гипертрофический периартроз) – развивается при растяжении широкого сухожилия подошвы, которое прикрепляется к пяточному бугру, в результате чего происходит раздражении надкостницы, воспаление и рост костных шипов (остеофитов).
Гипертрофическая легочная артропатия
Гипертрофическая легочная артропатия (остеоартропатия) – это поражение суставов, а точнее головок длинных костей и их суставных поверхностей. Гипертрофическая легочная артропатия чаще всего развивается на фоне хронических болезней легких и врожденных пороков сердца, а также при бронхолегочном раке. Такое поражение приводит к образованию дополнительных наслоений (гипертрофии) надкостницы. Эти наслоения быстро обызвествляются. Постепенно в патологический процесс вовлекается синовиальная оболочка суставов, а в полости сустава накапливается жидкость.
Хондромаляция и нестабильность надколенника
Хондромаляция надколенника – это разрушение хряща надколенника, а точнее его задней суставной части. Название данной патологии звучит как «артроз бедренно-надколенникового сочленения». Чаще всего хондромаляция надколенника наблюдается при прямой травме этого сочленения или при повышенной нагрузке на коленный сустав.
Нестабильность надколенника – это его смещение в сторону вследствие травм, патологии связочного аппарата, а также врожденных причин. Разрыв или слабость связок, а также недоразвитие надколенника приводят к тому, что во время физической нагрузки коленная чашечка изменяет свое положение. Так как это смещение происходит постоянно, то патология часто обозначается как привычный вывих надколенника.
Менископатия (хронический менисцит)
Менископатия – это хроническое повреждение менисков коленного сустава. Любая травма, которая повторяется несколько раз (ушиб, растяжение, особенно в условиях работы) приводят к сдавлению менисков и их микроповреждению. В результате хрящ этих менисков начинает постепенно разрушаться, в нем образуются кисты или обызвествления.
Киста Бейкера
Киста Бейкера – это подколенная киста или грыжа в области колена. Она образуется при повреждении или воспалении межсухожильных сумок (бурсит), в результате чего в этой области начинается скопление синовиальной жидкости. Киста Бейкера это не совсем самостоятельная патология, так как она развивается на фоне таких болезней как ревматоидный артрит, подагра, а также при избыточном весе, у спортсменов или грузчиков, после травм.
Подпишитесь на Здоровьесберегающий видеоканал


С какими симптомами обращаются к артрологу?
К артрологу обращаются при проблемах с суставами, то есть при любом виде нарушения их внешнего вида и/или функции (движения). Многие болезни проявляются суставной болью, дискомфортом, что пациенты часто связывают с нагрузкой на сустав. В большинстве случаев так оно и есть, однако существует множество других причин, которые могли привести к поражению суставов. Жалобы со стороны суставов обозначаются как суставной синдром (сочетание нескольких симптомов), если причина их поражения не ясна, однако сам синдром не имеет универсального лечения. Это лишь предварительный диагноз, который требует детального обследования.
Симптомы, с которыми следует обратиться к артрологу
| Симптом | Механизм возникновения | Какие исследования проводятся для диагностики причины? | При каких заболеваниях возникает данный симптом? |
| Боль или дискомфорт в суставе при движении или ощупывании | Боль в суставе обусловлена сдавлением чувствительных нервных рецепторов (окончаний) в суставе, которые реагируют на застой крови, микроповреждения, разрастание костной ткани (с раздражением надкостницы), а также могут быть связаны со спазмом мышц. | | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- синовит;
- остеоартроз;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- подагрический артрит;
- псевдоподагрический артрит (пирофосфатная артропатия);
- посттравматический артрит;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- гипертрофическая легочная артропатия;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- силикоартроз;
- гемофильная артропатия;
- синовиома;
- дисплазия тазобедренного сустава;
- синдром гипермобильности суставов;
- периартроз;
- хондромаляция надколенника;
- менископатия;
- нестабильность надколенника;
- киста Бейкера.
|
| Боль в суставе в покое или в самом начале движения, которая затем проходит и появляется вновь при новой нагрузке («стартовые» боли) | Возникают в тех случаях, когда в синовиальной оболочке имеется воспаление (синовит) или если на поверхности хрящей образуются омертвевшие ткани (хрящевой детрит) и два пораженных хряща трутся друг о друга во время движения. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - остеоартроз;
- реактивный артрит;
- асептический некроз головки бедренной кости;
- рассекающий остеохондрит;
- околосуставной остеопороз;
- псевдоподагрический артрит;
- гемофильная артропатия;
- дисплазия тазобедренного сустава;
- менископатия;
- посттравматический артрит.
|
| «Заклинивание сустава (резкая боль при определенном движении) | Если в суставе имеется «мышь» (частичка хряща, которая оторвалась), то она во время движения периодически попадает между суставными поверхностями, нарушая их свободное скольжение и вызывая «блокаду» сустава (поэтому такие боли также называются блокадными). При определенном движении «мышь» удаляется с суставной поверхности. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - остеоартроз;
- посттравматический артроз;
- рассекающий остеохондрит;
- менископатия;
- дисгормональная артропатия.
|
| Ограничение подвижности сустава или полная обездвиженность | Подвижность сустава зависит от возможности свободного движения суставных поверхностей. Если целостность любого компонента сустава нарушается или в суставе образуется воспалительная жидкость и другие патологические элементы (отложения, разрушенные хрящи), то полный объем движений в суставе становится невозможен. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - анкилозирующий спондилоартроз;
- ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- псориатический артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- силикоартроз;
- гемофильная артропатия;
- интермиттирующий гидрартроз;
- синовиома;
- дисплазия тазобедренного сустава;
- периартроз;
- менископатия;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- посттравматический артрит.
|
| Постоянна боль в суставе (в покое и при движении) | Постоянная боль, не связанная с движениями в суставе возникает, если кость постепенно разрушается каким-либо хроническим патологическим процессом. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - околосуставной остеопороз;
- паранеопластический артрит;
- вибрационный артрит;
- асептический некроз головки бедренной кости;
- гипертрофическая легочная артропатия;
- гемофильная артропатия;
- синовиома;
- хондромаляция надколенника.
|
| «Скованность» в суставах (особенно утром) | Считается, что данный симптом возникает из-за застоя крови в кровеносных сосудах сустава (капсулы, синовиальной оболочки и сухожилий), что вызывает отек и ограничивает движение этих структур. В течение дня движение в суставе способствуют улучшению тока крови, и скованность проходит. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- дисиммунная артропатия;
- анкилозирующий спондилоартроз;
- псевдоподагрический артрит;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- силикоартроз.
|
| Припухлость | Припухлость в области сустава обусловлена приливом крови к пораженным тканям и развитием отека вокруг сустава, а также связана с выделением воспалительной жидкости в полость сустава. Это вызывает сглаживание естественных ямок на теле в области сустава. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- подагрический артрит;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- силикоартроз;
- гемофильная артропатия;
- синовиома;
- синдром гипермобильности суставов;
- периартроз;
- хондромаляция надколенника;
- нестабильность надколенника;
- киста Бейкера;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- посттравматический артрит.
|
| Покраснение в области сустава (в сочетании с другими симптомами) | Покраснение обусловлено приливом крови, причем является признаком острого воспалительного процесса в околосуставных тканях. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- дисиммунные артропатии;
- инфекционный артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- периартроз;
- реактивные артриты;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- силикоартроз;
- синдром гипермобильности суставов;
- дисметаболическая артропатия;
- посттравматический артрит.
|
| Деформация суставов | Изменение формы сустава возникает из-за уплотнения, сморщивания или разрушения суставных капсул, а также связок и сухожилий, которые фиксируют сустав. В результате развивается хронический подвывих. Еще одной причиной является сращение двух суставных концов (анкилоз). | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- псориатический артрит;
- аллергический артрит;
- остеоартроз;
- анкилозирующий спондилоартроз (периферическая форма);
- инфекционный артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- гемофильная артропатия;
- дисплазия тазобедренного сустава;
- периартроз;
- хондромаляция надколенника;
- менископатия;
- нестабильность надколенника;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- посттравматический артрит.
|
| Сыпь в области пораженного сустава | Сыпь может признаком аутоиммунных нарушений в организме, при которых часто наблюдается поражение сустава. В других артрит является вторичным поражением на фоне кожного заболевания. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- псориатический артрит.
|
| «Теплая» кожа над суставом | Кожа становится теплее при приливе крови, что является признаком острого воспалительного процесса. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- реактивный артрит;
- подагрический артрит;
- инфекционный артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- псевдоподагрический артрит;
- гипертрофическая легочная артропатия;
- дисиммунные артропатии.
|
| Хруст в суставах или крепитация (потрескивание при ощупывании) | Звуковой феномен при движении или ощупывании сустава всегда является признаком того, что суставные поверхности стали шероховатыми, то есть имеет место их повреждение. В других случаях «хруст» возникает, если имеется воспалительная жидкость в суставе, в которой при воздействии отрицательного давления (при движении) образовался газовый пузырек. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - остеоартроз;
- реактивный артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- подагрический артрит;
- синдром гипермобильности суставов;
- менископатия;
- периартроз;
- хондромаляция надколенника;
- рассекающий остеохондрит;
- паранеопластический артрит;
- гемофильная артропатия;
- нестабильность надколенника;
- дисметаболическая артропатия;
- околосуставной остеопороз;
- посттравматический артрит.
|
| Патологическая подвижность сустава (переразгибание, смещаемость структур) | Чрезмерная подвижность суставов обусловлена слабостью связок и сухожилий, которые становятся слишком растяжимыми или повреждаются. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- УЗИ суставов;
- артроскопия;
- КТ;
- МРТ.
| - синдром гипермобильности суставов;
- нестабильность надколенника.
|
| Нарушение походки | Изменение походки может быть связано с тем, что человек старается уменьшить нагрузку на пораженный сустав (щадит его), потому что движение вызывает боль. В других случаях движение ограничено в связи с деформацией и сращениями в суставах. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- дисиммунная артропатия;
- дисметаболическая артропатия;
- дисгормональная артропатия;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- гипертрофическая легочная артропатия;
- силикоартроз;
- гемофильная артропатия;
- синовиома;
- периартроз;
- хондромаляция надколенника;
- менископатия;
- нестабильность надколенника;
- киста Бейкера;
- посттравматический артрит.
|
| Повышение температуры тела, общее недомогание | Данные симптомы являются реакцией организма на общую интоксикацию при воспалительном, аутоиммунном или злокачественном процессе. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит;
- реактивный артрит;
- дисиммунные артропатии;
- дисгормональные артропатии;
- инфекционный артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- паранеопластический артрит;
- синовиома.
|
| Вынужденное положение сустава (полусогнутое) | Обусловлено сращениями и разрушением внутрисуставных структур. В некоторых случаях полусогнутое положение обусловлено наличием выпота в полости сустава. | - осмотр и ощупывание;
- определение объема движения в суставе и оценка его функционального состояния;
- гониометрия;
- рентгенография суставов;
- артрография;
- УЗИ суставов;
- артроскопия;
- сцинтиграфия;
- КТ;
- МРТ;
- инфракрасная термография;
- диагностическая пункция и биопсия сустава;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- ревмопробы;
- иммунограмма;
- коагулограмма;
- анализ крови на гормоны;
- серологический анализ крови на инфекции.
| - ревматоидный артрит (синовит);
- реактивный артрит;
- аллергический артрит;
- дисгормональная артропатия;
- дисиммунная артропатия;
- анкилозирующий спондилоартроз;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- гемофильная артропатия;
- интермиттирующий гидрартроз;
- гипертрофическая легочная артропатия;
- дисметаболическая артропатия;
- посттравматический артрит.
|
Какие исследования проводит артролог?
Артролог, являясь специалистом, который сочетает в себе знания и навыки ревматолога и травматолога-ортопеда, проводит исследования, используемые и в травматологии, и в ревматологии. Чтобы назначить правильное лечение, артролог должен выяснить причину развития суставного синдрома (боль, покраснение, деформация и другие изменения). Для этого диагностика проводится поэтапно. Во-первых, артролог определяет степень изменения структуры сустава и степень нарушения его функции. После этого инструментальными методами выявляются конкретные изменения.
Существуют следующие виды исследований, которые проводит артролог:
- клинические исследования – артролог осуществляет их самостоятельно прямо во время обследования («клинический» означает проводимый возле постели больного);
- инструментальные исследования – осуществляет врач-диагност соответствующего профиля (рентгенолог, врач ультразвуковой диагностики, хирург и так далее).
Артролог проводит следующие клинические исследования:
- Осмотр – проводится в хорошо освещенной комнате. Артролог обследует пациента в положении стоя, лежа, сидя, а также во время ходьбы (в зависимости от пораженных суставов).
- Ощупывание – позволяет выявить болезненность и другие симптомы поражения суставов. Для сравнения артролог обязательно проводит ощупывание второго симметричного сустава (сначала обследует здоровый, а затем больной).
- Определение объема движения в суставе – проводится через активные и пассивные движения. Если движение в суставе производит врач, то оно называется пассивным, а если сам пациент – активным.
- Гониометрия – это измерение амплитуды движения в суставах. Для этого используется ортопедический угломер, который похож на транспортир (линейка для измерения углов) с длинными рычагами. Оба рычага устанавливают параллельно костям, которые образуют сустав, и на самой шкале определяют угол.
- Оценка функционального состояния сустава. Функциональное состояние сустава определяется артрологом с помощью вопросов, которые он задает пациенту (какие движения он может выполнить в повседневной жизни, а какие нет) и особых проб (врач или сам пациент осуществляет движение в суставе). Данное обследование проводится при любой патологии. Ее цель – определить степень функциональной недостаточности сустава, а не выявить конкретную патологию.
Функциональная недостаточность сустава может иметь следующие степени:
- 1 степень – ограничена возможность выполнения тяжелой физической нагрузки;
- 2 степень – ограничена профессиональная деятельность человека;
- 3 степень – человек не может выполнять некоторые бытовые действия;
- 4 степень – человек не в состоянии обслуживать себя сам, и ему требуется уход.
Исследования, которые проводит артролог
| Исследование | Как проводится? | Что выявляет? |
| Рентгенография суставов | Рентгенографию сустава проводят в положении стоя или лежа и обязательно в двух проекциях. Для этого могут быть использованы рентгеновские кассеты, которые кладут под исследуемый сустав, а после исследования проявляют пленку в этой кассете. В новейших аппаратах имеется возможность цифрового рентгеновского исследования, при котором данные передаются на компьютер, а оттуда могут на цифровые носители. Существуют специальные рентгеновские аппараты для определения плотности кости. Такое исследование называется рентгеновской денситометрией. | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- посттравматический артрит;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- остеоартроз;
- киста Бейкера;
- силикоартроз;
- гипертрофическая легочная артропатия;
- гемофильная артропатия;
- интермиттирующий гидрартроз;
- синовиома;
- дисплазия тазобедренного сустава;
- синдром гипермобильности суставов;
- периартроз;
- хондромаляция надколенника;
- менископатия;
- нестабильность надколенника;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- околосуставной остеопороз.
|
| Артрография | Артрография – это рентгеноконтрастное исследование сустава. Чтобы «раскрасить» различные структуры в суставе на рентгене в его полость вводят кислород, углекислый газ или йодсодержащий контраст. Данное исследование необходимо для уточнения характера поражения разных компонентов сустава (синовиальная оболочка, хрящ, капсула, связки). | - киста Бейкера;
- синовиома;
- остеоартроз;
- рассекающий остеохондрит;
- менископатия;
- дисгормональная артропатия;
- посттравматический артроз.
|
| Ультразвуковое исследование суставов (УЗИ) | УЗИ суставов может проводиться в положении лежа, стоя или сидя, в зависимости от исследуемого сустава и состояния пациента. Над нужным суставом устанавливается УЗИ-датчик. Он отправляет эхо-сигналы, которые, отражаясь от структур с разной плотностью, возвращаются и улавливаются этим же датчиком. Все данные передаются на экран монитора. УЗИ также позволяет также определить плотность кости (ультразвуковая денситометрия). | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- псориатический артрит;
- подагрический артрит;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- дисплазия тазобедренного сустава;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- гипертрофическая легочная артропатия;
- гемофильная артропатия;
- интермиттирующий гидрартроз;
- синдром гипермобильности суставов;
- периартроз;
- хондромаляция надколенника;
- менископатия;
- киста Бейкера;
- околосуставной остеопороз.
|
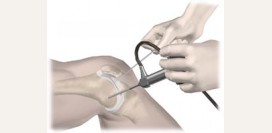
| Артроскопия | Артроскопия – это метод визуального исследование полости сустава, которое осуществляется с помощью артроскопа. Артроскопия проводится под общим наркозом, реже используют спинномозговую анестезию. Через маленький прокол в полость сустава вводится артроскоп, то есть тонкая трубка из металла с камерой. Камера передает на экран видеомонитора изображение тканей сустава. Во время артроскопии обязательно проводится забор материала (биопсия) измененных тканей. Также артроскопия используется для удаления жидкости в других лечебных целях. | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- подагрический артрит;
- паранеопластический артрит;
- дисметаболические артриты;
- дисгормональные артриты;
- дисиммунные артриты;
- менископатия;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- синдром гипермобильности суставов;
- хондромаляция надколенника;
- менископатия;
- нестабильность надколенника;
- киста Бейкера.
|
| Радионуклидное исследование суставов (сцинтиграфия) | Пациенту предварительно вводят внутривенно радиоизотоп, то есть вещество, меченное радиоактивным атомом, который имеет свойство накапливаться в нужной ткани. После этого над суставом устанавливают гамма-камеру, детектор которой улавливает излучение вещества в суставе. По степени накопления вещества можно судить о состоянии тканей сустава. | - ревматоидный артрит;
- реактивный артрит;
- анкилозирующий спондилоартроз;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- синовиома.
|
| Магнитно-резонансная томография (МРТ) | Для исследования суставов с помощью можно использовать обычный метод МРТ, при котором пациент в положении лежа на диагностическом столе продвигается внутрь томографа. В его тоннеле создается магнитное поле, заставляющее ткани тела выделять особые сигналы, улавливая которые компьютер создает картинку этих тканей. Сустав может быть исследован и с помощью открытого аппарата МРТ, в котором отсутствует «тоннель». В положении пациента сидя или лежа сканируется область сустава, на который предварительно устанавливается так называемая «катушка» (необходима для регулировки сигнала). | - ревматоидный артрит;
- реактивный артрит;
- анкилозирующий спондилоартроз;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- киста Бейкера;
- гемофильная артропатия (гемартроз);
- периартроз;
- гипертрофическая легочная артропатия;
- синдром гипермобильности суставов;
- хондромаляция надколенника;
- нестабильность надколенника;
- дисметаболическая артропатия;
- дисгормональная артропатия;
- околосуставной остеопороз.
|
| Компьютерная томография (КТ) | КТ проводится в положении лежа на передвижном столе томографа. Томограф, который имеет круглую кольцеобразную форму, вращается вокруг нужного участка, излучая рентгеновские лучи и одновременно делая снимки в виде тонких рентгеновских срезов. Последующая компьютерная обработка позволяет получить изображение органа с разных позиций. | - ревматоидный артрит;
- реактивный артрит;
- анкилозирующий спондилоартроз;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- гипертрофическая легочная артропатия;
- синдром гипермобильности суставов;
- хондромаляция надколенника;
- менископатия;
- нестабильность надколенника;
- дисметаболическая артропатия;
- околосуставной остеопороз.
|
| Инфракрасная термография (тепловидение) | Термография является методом, который позволяет выявить инфракрасное излучение тела человека. Степень излучения зависит от количества выделяемого тепла. Прибор бесконтактной термографии преобразует это тепло в сигнал и передает на телевизор. Если участок выделяет мало тепла («холодный» участок), то он окрашивается на экране в синий цвет, а если тепло среднего уровня – в красный, зеленый или желтый. Слишком «горячие» очаги на экране видны как участки белого цвета. Существует также контактная термография. При данном исследовании артролог прикладывает к нужному суставу пластинку с жидкими кристаллами, которые могут изменять цвет в зависимости от количества тепла в данной зоне. Метод необходим, чтобы отличить воспалительный процесс (сопровождается «потеплением») от дегенеративного (разрушение тканей без воспаления). | - ревматоидный артрит;
- реактивный артрит;
- аллергический артрит;
- инфекционный артрит;
- анкилозирующий спондилоартроз;
- дисиммунные артропатии;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- гипертрофическая легочная артропатия;
- гемофильная артропатия;
- периартроз.
|
| Диагностическая пункция и биопсия сустава | Пункция сустава представляет собой процесс введения иглы в его полость. Процедура позволяет получить патологический материал из полости сустава – жидкость. Полученный материал зовется пунктатом. Его внешний вид может свидетельствовать о характере суставной патологии (кровь, бесцветная жидкость, мутная жидкость и другое), а при лабораторных данных уточняется конкретный диагноз (инфекция, опухоль и другие болезни). Биопсия сустава или забор частички его тканей (особенно пораженной) проводится либо во время пункции (пункционная биопсия), либо во время артроскопии. | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- псориатический артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- рассекающий остеохондрит;
- асептический некроз головки бедренной кости;
- паранеопластический артрит;
- гипертрофическая легочная артропатия;
- гемофильная артропатия;
- интермиттирующий гидрартроз;
- синовиома;
- менископатия;
- киста Бейкера.
|
Какие лабораторные анализы назначает артролог?
Лабораторные анализы назначаются артрологом в обязательном порядке. Это необходимо, для того чтобы определить, к какому именно синдрому относится данное поражение сустава. То есть, чтобы назначить правильное лечение, артролог должен знать весь механизм развития суставной патологии. Если это инфекция, то назначается одно лечение, а если это травма или аутоиммунное поражение – совершенно другое. Именно для этого пациенту при обращении к артрологу необходимо быть готовым сдать довольно большое количество анализов.
Артрологу необходимы данные следующих анализов:
- общий анализ крови – кровь для анализа берется из пальца;
- общий анализ мочи – моча сдается в специальной баночке в течение двух часов после сбора;
- биохимический анализ крови (анализ на состояние всего организма) – осуществляется забор крови из вены;
- ревмопробы (анализ на вещества, образующиеся при аутоиммунной реакции) – кровь берется так же, как и при биохимическом анализе;
- коагулограмма (анализ свертываемости крови) – также необходима венозная кровь;
- иммунограмма (анализ состояния иммунитета) – берется кровь из вены;
- серологический анализ на инфекции – проводится забор крови из вены (у детей можно из пальца) для выявления антител к возбудителям различных инфекций (при подозрении на инфекционный артрит);
- анализ крови на гормоны (щитовидной и паращитовидной железы, гипофиза, надпочечников, половые гормоны) – анализ крови из вены берется до 12 часов (пик выделения гормонов).
Необходимо знать, что артролог не заменяет других узких специалистов, поэтому при выявлении вторичных поражений суставов, то есть артропатий, которые развиваются на фоне другого имеющегося заболевания, диагностика и лечение проводятся совместно с соответствующими врачами.
Лабораторные анализы, которые назначает артролог
| Анализ | Норма | Когда повышается? | Когда понижается? |
| Общий анализ крови |
| Гемоглобин | 120 – 160 г/л | - не характерно для артритов.
| - ревматоидный артрит;
- реактивный артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- паранеопластический артрит;
- дисметаболическая артропатия (амилоидоз).
|
| Лейкоциты | 4 – 9 x 109/л | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- псориатический артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- дисметаболическая артропатия.
| - ревматоидный артрит (при длительном течении);
- инфекционный артрит (некоторые формы);
- дисиммунные артропатии (системная красная волчанка);
- дисметаболическая артропатия.
|
| Тромбоциты | 180 – 320 x 109/л | - ревматоидный артрит;
- инфекционный артрит;
- паранеопластический артрит.
| - дисиммунные артропатии (системная красная волчанка).
|
| СОЭ (скорость оседания эритроцитов) | 1 – 15 мм/ч | - ревматоидный артрит (обострение);
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- подагрический артрит;
- псевдоподагрический артрит;
- остеоартроз;
- паранеопластический артрит;
- дисиммунные артропатии (системная красная волчанка);
- гипертрофическая легочная артропатия;
- силикоартроз;
- дисметаболическая артропатия.
| - не имеет диагностического значения.
|
| LE-клетки | отсутствуют | - ревматоидный артрит;
- дисиммунные артропатии (системная красная волчанка, склеродермия).
| - отсутствие LE-клеток является нормой.
|
| Биохимический анализ крови |
| Общий белок | 65 – 85 г/л | - ревматоидный артрит;
- дисиммунные артропатии;
- инфекционный артрит;
- паранеопластический артрит (при некоторых злокачественных болезнях).
| - дисметаболическая артропатия;
- паранеопластический артрит (при разрушении опухоли);
- дисгормональная артропатия;
- гипертрофическая легочная артропатия.
|
| Альбумины | 33 – 55 г/л (52 – 65 % общего белка) | - не имеет практического значения для артролога.
| - ревматоидный артрит;
- дисиммунная артропатия;
- дисгормональная артропатия;
- дисметаболическая артропатия;
- подагрический артрит;
- паранеопластический артрит;
- инфекционные артриты (тяжелая интоксикация).
|
| Глобулины | около 40% общего белка | - ревматоидный артрит;
- реактивный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- остеоартроз;
- дисиммунные артропатии (системная красная волчанка).
| - не характерно для артритов.
|
| Глюкоза | 3,3 – 5,5 ммоль/л | - дисгормональная артропатия.
| - дисиммунная артропатия (саркоидоз);
- дисгормональная артропатия (микседемная).
|
| Фибриноген | 2 – 4 г/л | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- псориатический артрит;
- подагрический артрит;
- остеоартроз;
- дисиммунные артропатии (системная красная волчанка).
| - не характерно для суставной патологии.
|
| Серомукоид | 0,22 – 0,28 мг/л | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- аллергический артрит;
- анкилозирующий спондилоартроз;
- подагрический артрит;
- дисгормональные артропатии;
- дисиммунные артропатии (системная красная волчанка);
- паранеопластический артрит.
| - не характерно для суставной патологии.
|
| Креатинин | 50 – 111 мкмоль/л | - дисметаболическая артропатия;
- дисиммунная артропатия;
- дисгормональная артропатия.
| - не характерно для суставной патологии.
|
| Мочевая кислота | 0,42 ммоль/л | - подагрический артрит;
- дисиммунные артриты (при одновременном поражении почек);
- дисметаболические артриты (амилоидоз);
- паранеопластический артрит (при распаде опухоли).
| - не имеет диагностического значения.
|
| Аланинтрансфераза (АЛТ) | менее 45 Ед/л | - инфекционный артрит (при вирусном гепатите);
- периартроз (при некоторых формах);
- дисметаболическая артропатия;
- дисиммунная артропатия.
| - не имеет диагностического значения при артритах.
|
| Кальций | 1,17 – 1,29 ммоль/л | - паранеопластический артрит;
- дисгормональная артропатия;
- инфекционный артрит (туберкулезный).
| - дисгормональная артропатия;
- дисметаболическая артропатия.
|
| Железо | 8,9 – 30,4 мкмоль/л | - дисметаболическая артропатия (гемохроматоз).
| - инфекционный артрит (хронический);
- гемофильная артропатия;
- дисгормональная артропатия.
|
| Ревмопробы |
| АСЛО (антистрептолизин O) | менее 200 Ед/мл | - ревматоидный артрит;
- дисиммунная артропатия;
- дисгормональная артропатия (некоторые формы гипотиреоза).
| - низкий уровень является признаком выздоровления.
|
| C-реактивный белок (СРБ) | менее 0,5 мг/л | - ревматоидный артрит;
- реактивный артрит;
- инфекционный артрит;
- анкилозирующий спондилоартроз;
- остеоартроз;
- дисиммунные артропатии (системная красная волчанка).
| - отсутствие или низкие показатели СРБ считается нормой.
|
| Ревматоидный фактор | менее 14 МЕ/мл | - ревматоидный артрит;
- дисиммунная артропатия;
- дисгормональная артропатия (некоторые формы гипотиреоза);
- паранеопластический артрит;
- инфекционный артрит (иногда);
- силикоартроз.
| - отсутствие ревматоидного фактора является нормой.
|
| Антинуклеарные антитела | отрицательный результат | - ревматоидный артрит;
- дисиммунная артропатия (системная красная волчанка, склеродермия);
- инфекционный артрит (при некоторых инфекциях).
| - отсутствие антител или их непостоянно повышенный уровень является признаком неиммунного поражения суставов.
|
| Иммунологическое исследование крови |
| Циркулирующие иммунные комплексы | менее 20 Ед/мл | - ревматоидный артрит;
- инфекционный артрит (некоторые формы);
- аллергический артрит;
- анкилозирующий спондилоартроз;
- дисиммунные артропатии;
| - низкие значения считаются нормой.
|
| T-лимфоциты | 1,1 – 1,7 x 109/л | - хронические инфекционные артриты;
- паранеопластический артрит.
| - ревматоидный артрит;
- дисиммунные артропатии;
- инфекционные артриты (хронические).
|
| B-лимфоциты | 0,1 – 0,4 x 109/л | - ревматоидный артрит;
- дисиммунные артропатии;
- инфекционный артрит.
| - паранеопластический артрит.
|
| Иммунорегуляторный индекс (соотношение разных видов T-лимфоцитов) | 1,5 – 2,5 | - ревматоидный артрит;
- аллергический артрит;
- дисиммунные артропатии.
| - паранеопластический артрит;
- инфекционный артрит.
|
| Коагулограмма |
| Время свертывания крови | менее 7 минут | | - не имеет диагностического значения.
|
| АЧТВ (активированное частичное тромбопластиновое время) | 21 – 35 секунд | | - не имеет значения при суставной патологии.
|
| Международное нормированное отношение (МНО) | 0,7 – 1,3 | - гемофильная артропатия;
- дисметаболическая артропатия (амилоидоз).
| - не характерно для суставной патологии.
|
| Активность VIII фактора свертывания крови | 50 – 150% | - не имеет диагностического значения
| |
Какие болезни лечит артролог?
В классическом представлении такой узкий специалист как артролог занимается исключительно крупными суставами и предпочитает использовать хирургические методы для лечения патологии суставов. Нехирургическими методами суставы лечит врач ревматолог-артролог. В отличие от обычного ревматолога, который лечит ревматические болезни (болезни соединительной ткани, поражающие сердце, легкие, почки, кожу и другие органы), врач ревматолог-артролог специализируется на лечении суставов и владеет необходимыми диагностическими методами, которые нужны для их детального обследования. Вмешательство артролога необходимо также на фоне лечения у врачей других специальностей, если имеется выраженное поражения сустава и хирургическое вмешательство.
Болезни, которые лечит артролог
| Заболевание | Основные методы лечения | Примерная продолжительность лечения |
| Ревматоидный артрит | - медикаментозное лечение – противовоспалительные препараты (негормональные противовоспалительные и гормональные противовоспалительные), цитостатики (иммунодепрессанты);
- физиотерапия – ультрафиолетовое облучение (УФО), вибротерапия, лазеротерапия и другие методы;
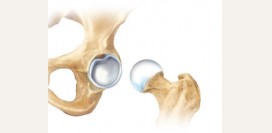
- хирургическое лечение – проводится чаще всего артроскопическое (закрытое) или открытое вмешательство, частично или полностью удаляется пораженная синовия (синовэктомия), артродез (закрепление в удобном положении разными конструкциями), артропластика (восстановление сустава с использованием натуральных или искусственных материалов) и эндопротезирование (замена сустава на особую конструкцию).
| Артролог начинает лечение с нестероидных (негормональных) противовоспалительных препаратов (7 – 10 дней). При отсутствии эффекта меняет препарат или переводит пациента на гормональные препараты, а в самых тяжелых случаях назначаются цитостатики до устранения симптомов обострения (обычно несколько недель). Курс физиотерапии зависит от стадии артрита, в среднем составляет 6 – 12 процедур. |
| Дисиммунные артропатии |
| Силикоартроз |
| Реактивный артрит | - медикаментозное лечение – антибиотики, противовоспалительные препараты, цитостатики;
- физиотерапия – лазеротерапия, диатермия, ультрафиолетовое облучение, аппликации и другие методы.
| Антибиотики необходимо принимать, как минимум, 4 недели (обычные 2 недельные курсы неэффективны). Длительность приема противовоспалительных препаратов составляет 7 – 10 дней, цитостатики принимаются длительно (6 – 8 месяцев). |
| Инфекционные артриты | - медикаментозное лечение – антибактериальные препараты, противовоспалительные препараты;
- хирургическое лечение – удаление гнойной жидкости из сустава с помощью пункции, артроскопии или артротомии (вскрытие сустава).
| Антибиотики следует принимать, как минимум, 2 недели. |
| Аллергические артриты | - немедикаментозное лечение – устранение действия аллергена (прекращение контакта) и покой для пораженного сустава;
- медикаментозное лечение –
- антигистаминные препараты, глюкокортикостероиды (гормональные противовоспалительные препараты).
| Длительность лечения обычно составляет несколько недель. |
| Дисметаболическая артропатия | - медикаментозное лечение – кортикостероиды, цитостатики, противоподагрические препараты;
- немедикаментозное лечение – диета, физиотерапия, перитонеальный диализ (очищение крови);
- хирургическое лечение – эндопротезирование сустава.
| Дисметаболические артропатии являются хроническими болезнями, поэтому требуют постоянного контроля над состоянием организма и соблюдения режима питания. В большинстве случаев требуется постоянный прием препаратов в минимально эффективной дозе. |
| Дисгормональная артропатия | - лечение основного заболевания – проводится врачом-эндокринологом (операция, облучение, прием препаратов);
- хирургическое лечение – удаление жидкости из полости сустава, артроскопическое удаление суставной «мыши» и другие операции.
| Длительность лечения зависит от типа эндокринной патологии. В некоторых случаях применение препаратов показано пожизненно, в других случаях удаление гормонпродуцирующей опухоли полностью устраняет проблемы с суставами. |
| Анкилозирующий спондилоартроз | - медикаментозное лечение – противовоспалительные препараты, цитостатики;
- физиотерапия – бальнеотерапия, лечебная физкультура, массаж;
- хирургическое лечение – эндопротезирование сустава.
| Лечение проводится, как минимум, в течение 4 – 6 месяцев. |
| Псориатический артрит | | Лечение проводится длительно, в течение 2 – 6 месяцев. Количество физиотерапевтических процедур в среднем составляет 20 – 30. |
| Подагрический артрит | - немедикаментозное лечение – диета;
- медикаментозное лечение – противоподагрические препараты, противовоспалительные препараты;
- физиотерапия – фонофорез, УФО, теплолечение, ванны.
| Противоподагрические препараты назначают до нормализации уровня мочевой кислоты, после чего пациент в большинстве случаев должен постоянно принимать препарат в минимальной дозе. Противовоспалительные препараты используют в период обострения. Диету нужно соблюдать постоянно. |
| Псевдоподагрический артрит | - немедикаментозное лечение – уменьшение нагрузки на сустав (нормализация веса, ограничение физической активности, особенно длительного вертикального положения), диета, физиотерапия (фонофорез, массаж, лечебная физкультура);
- медикаментозное лечение – обезболивающие и противовоспалительные препараты, структурно-модифицирующие препараты (хондропротекторы);
- хирургическое лечение – артроскопическое удаление «мыши», эндопротезирование суставов.
| Лечение длительное. Курсы препаратов могут составлять до 6 месяцев или по несколько курсов в год. |
| Остеоартроз |
| Посттравматический артроз | Длительность лечения зависит от стадии посттравматического артроза, то есть степени разрушения суставов. |
| Вибрационный артрит |
| Рассекающий остеохондрит | - немедикаментозное лечение – ограничение физических нагрузок и покой пораженному суставу (наложение гипса);
- медикаментозное лечение – противовоспалительные препараты, хондропротекторы, препараты, разжижающие кровь;
- хирургическое лечение – с помощью открытой или артроскопической операции проводится восстановление питания кости (реваскуляризирующая остеоперфорация), фрагменты кости фиксируются или осуществляется реконструкция сустава.
| Медикаментозные препараты малоэффективны, однако их назначают в тех случаях, если больному показано наложение гипса (срок ношения гипса – несколько месяцев). В большинстве случаев требуется хирургическое лечение. |
| Асептический некроз головки бедренной кости | - немедикаментозное лечение – ограничение физических нагрузок, лечебная физкультура, физиотерапия;
- медикаментозное лечение – сосудорасширяющие средства, витаминотерапия;
- хирургическое лечение – артродез, артропластика, эндопротезирование сустава.
| Болезнь требует длительного лечения, срок терапии составляет от 2 до 6 лет. |
| Паранеопластический артрит | - медикаментозное лечение – противоопухолевая терапия, противовоспалительные и противоаллергические препараты;
- хирургическое лечение – радикальное удаление опухоли (осуществляется хирургом-онкологом), удаление жидкости из сустава (артрологом).
| Лечение артрита проводится на фоне общего лечения злокачественной опухоли, вызвавшей паранеопластический синдром в организме. Длительность лечения зависит от вида опухоли. |
| Гипертрофическая легочная артропатия | После удаления легочной опухоли симптомы поражения суставов в течение нескольких дней исчезают. |
| Гемофильная артропатия | - медикаментозное лечение – кровоостанавливающие препараты (аминокапроновая кислота), заместительная терапия (донорской кровью или концентратами, содержащими отдельные факторы свертывания);
- хирургическое лечение – пункция сустава, удаление скопившейся крови и введение раствора гидрокортизона, эндопротезирование суставов.
| Заместительная терапия нужна больному гемофилией на протяжении всей жизни. |
| Интермиттирующий гидрартроз | - медикаментозное лечение – противовоспалительные препараты;
- хирургическое лечение – удаление жидкости во время пункции, артроскопическая синовэктомия.
| Лечение препаратами проводится во время атак, частота которых у каждого пациента индивидуальная. |
| Синовиома | - хирургическое лечение – удаление опухоли (чаще всего проводится открытая операция);
- медикаментозное лечение – противоопухолевые препараты.
| Длительность лечения и объем операции зависит от типа опухоли. При злокачественной опухоли лечение длительное, а объем оперативного вмешательства зависит от стадии опухоли. |
| Дисплазия тазобедренного сустава | - медикаментозное лечение – противовоспалительные препараты, хондропротекторы;
- физиотерапия – массаж, лечебная физкультура;
- хирургическое лечение – артропластика, эндопротезирование сустава.
| Медикаментозное лечение и физиотерапия проводятся курсами несколько раз в год. При отсутствии эффекта пациенту предлагается хирургическое лечение. |
| Синдром гипермобильности суставов | - немедикаментозное лечение – правильный образ жизни и условия работы (оптимальный уровень нагрузки для данного пациента), применение наколенников, лечебная физкультура, физиотерапия;
- медикаментозное лечение – противовоспалительные препараты (при необходимости), обезболивающие средства, препараты, стимулирующие рост коллагена (аскорбиновая кислота, хондроитин сульфат, витамины и микроэлементы).
| Лечение проводится курсами. Обезболивающие препараты принимают по мере необходимости. При присоединении воспаления лечение проводится как при артритах или периартритах. |
| Периартрит (периартроз) | - немедикаментозное лечение – разгрузка сустава, фиксирующие повязки, лечебная гимнастика, массаж, физиотерапия (лазеротерапия, ультразвук, электрофорез);
- медикаментозное лечение – противовоспалительные препараты и мази, новокаиновые блокады (уколы для обезболивания), антигистаминные препараты (уменьшают отечность), лечение основной болезни внутренних органов (инфекция, болезни печени, желудка, кишечника);
- хирургическое лечение – проводится иссечение спаек, удаление сухожильных узелков, остеофитов («шпор»), синовиальных сумок.
| Обычно курс медикаментозного лечения составляет 2 недели. Физиотерапию применяют после стихания острых явлений, количество процедур составляет от 7 до 30, в зависимости от применяемого метода. Курс реабилитации составляет 2 – 3 месяца. |
| Хондромаляция надколенника | - медикаментозное лечение – противовоспалительные и обезболивающие препараты;
- немедикаментозное лечение – лечебная физкультура, фиксирующие бандажи;
- хирургическое лечение – артроскопическая операция по «высвобождению» надколенника (разрезаются связки, которые тянут надколенник в сторону), проводится шлифовка и имплантация хряща.
| Медикаментозное лечение и лечебная физкультура проводятся курсами. При неэффективности показано хирургическое исправление. |
| Менископатия | - медикаментозное лечение – обезболивание;
- немедикаментозное лечение – фиксирующие устройства для уменьшения нагрузки на сустав;
- хирургическое лечение – артроскопическая или открытая операция по удалению мениска с последующей его трансплантацией.
| Длительность ношения фиксирующих устройств зависит от давности травматизации мениска. В некоторых случаях необходима операция (если ее не провести сустав подвергается артрозу). |
| Нестабильность надколенника | - хирургическое лечение – артроскопическая артропластика, остеотомия (операция на костной части).
| Курс реабилитации после операции длится несколько месяцев. |
| Киста Бейкера | - медикаментозное лечение – хондропротекторы, обезболивающие и противовоспалительные препараты;
- хирургическое лечение – прокол кисты и отсасывание ее содержимого (после чего туда можно ввести противовоспалительные препараты) или иссечение кисты.
| Процедуру прокола кисты приходится повторять, так как киста вновь заполняется жидкостью. |
| Околосуставной остеопороз | - медикаментозное лечение – бисфосфонаты, кальцитонин, гормональные препараты, аналоги витамина Д, препараты кальция;
- физиотерапия – электрофорез, ультразвук, массаж;
- хирургическое лечение – эндопротезирование сустава.
| Лечение проводится длительно в течение нескольких лет, курсами. |