Кто такой травматолог-ортопед?
Травматолог-ортопед – это специалист, который диагностирует и лечит травматическую и нетравматическую патологию опорно-двигательного аппарата (кости, суставы, мышцы, связки, хрящи). Травматолог-ортопед окончил медицинский ВУЗ, а после этого в течение 2 лет обучался специальности «Травматология и ортопедия». В отличие от других узких специальностей, название которых пишется через дефис, травматолог-ортопед - это не более узкий профильный специалист, чем травматолог и ортопед по отдельности.
Травматология – это учение о насильственных или случайных повреждениях.
Ортопедия (ortos– прямой, правильный и paideia – воспитание) – это учение о правильности развития разных отделов опорно-двигательной системы и деформациях, которые возникают при различных заболеваниях. В связи с тем, что оба раздела медицины имеют отношению к опорно-двигательному аппарату, а способы лечения травм и заболеваний, в принципе, одинаковые, было решено объединить травматологию и ортопедию в одну специальность. Все же, если врач этой профессии занимается преимущественно травмами, то это травматолог, а если заболеваниями опорно-двигательного аппарата – ортопед.
Чем занимается травматолог-ортопед?
Травматолог занимается восстановлением здоровья, если оно пострадало в результате травмы, а ортопед занимается теми случаями, когда опорно-двигательный аппарат испытывает нагрузку или деформируется. Чтобы не путаться в терминологии, все патологии, которыми занимается ортопед, называют ортопедическими заболеваниями, а патологии, которые лечит травматолог – травмой. Обе стороны специальности «Травматолог-ортопед» связаны с нарушением функции движения. Разница состоит в причине, которая нарушает эту функцию – травма или не травма (болезнь).
Травма (повреждение) – это анатомические и физиологические изменения в тканях или в целом организме, возникающие из-за внезапного и сильного воздействия факторов, которые по силе превышают прочность тканей или их максимально допустимый объем движения. Именно фактор внезапности приводит к травме. Любое нарушение функции движения или деформация, которые возникли в течение более ли менее длительного периода времени, относятся к нетравматическому повреждению и переходят в компетенцию ортопеда.
Патологии, которыми занимается травматолог-ортопед
| Патологии, которые лечит травматолог | Патологии, которые лечит ортопед |
| | |
В обязанности травматолога входит:
- диагностика повреждений опорно-двигательного аппарата;
- оказание первой медицинской помощи при травмах;
- оказание специализированной помощи при травмах;
- лечение пациентов с травмами до полного выздоровления после выписки из больницы;
- диспансерное наблюдение за больными после перенесенных травм;
- экспертиза временной нетрудоспособности при травмах;
- направление больных для прохождения медицинской комиссии и получения инвалидности;
- профилактика травматизма.
В обязанности ортопеда входит:
- обследование больных с патологией опорно-двигательного аппарата;
- назначение необходимых анализов и исследований для диагностики причины патологии и общего состояния больного;
- специализированное лечение больных с заболеваниями опорно-двигательной системы;
- периодическое диспансерное наблюдение за больными, которые перенесли операцию или используют ортопедические приспособления (ортезы) и протезы;
- экспертиза трудоспособности больных и направление на получение инвалидности;
- просветительная работа с врачами других специальностей, которые обнаруживают патологии, требующие консультации и лечения у ортопеда.
Ушиб, сдавливание и ранения
Ушиб – это закрытое повреждение мягких тканей или органов. Закрытыми называют те повреждения, при которых кожа остается целой (отсутствует раневой канал). Причина ушибов – прямое механическое воздействие на открытую часть тела, например, удар о твердый предмет. Ушиб сустава вызывает образование гемартроза – скопление крови в полости сустава. Чаще всего гемартроз возникает в коленном суставе, проявляясь баллотированием надколенника.
Сдавление также является закрытой травмой и возникает при сильном и относительно длительном давлении на мягкие ткани. Сдавление нарушает питание тканей, они разрушаются, а продукты распада тканей попадают в кровь и вызывают синдром интоксикации. Все это состояние называется «синдром длительного сдавливания». При синдроме длительного сдавливания пострадавшим занимаются не только травматологи, но и общие хирурги и реаниматологи.
Ранения – нарушение целостности кожных покровов, слизистых оболочек, а также тканей, которые расположены под ними (подкожная клетчатка, мышцы, сухожилия, связки и нервы). Ранения относятся к хирургической проблеме, если нет сопутствующих переломов. Если же вместе с раной имеются разрывы тканей, переломы костей, то их лечат травматологи.
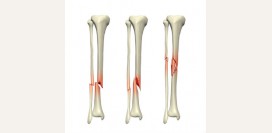
Растяжение и разрыв
Разрывами и растяжениями называются травмы тех тканей, которые имеют свойство эластичности и сократимости – мышцы, сухожилия, связки (мягкие ткани). Сухожилия являются частью мышцы, с помощью которых она прикрепляется к костям. Связки фиксируют две кости, обеспечивая устойчивость сустава при движении, но сами не сокращаются. Резерв связок по части эластичности больше, чем резерв сухожилий, поэтому сухожилия чаще разрываются, а связки растягиваются.
Травмы мышц, сухожилий и связок имеют следующие три степени повреждения:
- 1 степень или растяжение – наблюдается, если ткань натягивается сильнее, чем это возможно при условии сохранения ее непрерывности;
- 2 степень или неполный разрыв – нарушение непрерывности ткани имеется на определенном участке;
- 3 степень или полный разрыв – целостность ткани полностью нарушена, при этом определяются два или более разорванных куска.
Растяжения и разрывы имеют следующие особенности:
- травма связок и сухожилий возникает при внезапном и резком движении, которое находится за пределами объема движений в данном суставе;
- повреждение сухожилия нарушает сгибание или разгибание сустава;
- травмируясь, мышца разрывается, так как имеет довольно большие возможности растянуться (растягивание мышцы «до предела» вызывает ее расслабление, а не травму, растягивание сверх возможностей – разрыв);
- разрыв мышцы происходит в том месте, где она переходит в сухожилие – это самая «слабая» точка, которая лишена и эластичности мышцы, и прочности сухожилия;
- разрыв мышцы происходит в том момент, когда она чрезмерно натягивается или при ударе в момент максимального напряжения.
Повреждение периферических нервов
Периферические нервы – это нервы конечностей, которые в отличие от центральных нервов (в головном и спинном мозге) являются подчиненными структурами. Нервы могут быть двигательными (мотонейроны) и чувствительными (сенсорными), но важно знать, что нервные пучки (сплетения) состоят из волокон двигательного и чувствительного нерва. Повреждение нерва может быть вследствие ушиба или при его разрыве.
Чаще всего повреждаются нервы верхних конечностей (локтевой, лучевой и срединный), нижних конечностей (бедренный, седалищный, большеберцовый и малоберцовый) и плечевого сплетения.
Вывихи
Вывих – это изменение нормального расположения суставных поверхностей двух костей, их разобщение или смещение. Если вывих сочетается с переломом, то в этом случае говорят о переломовывихе. Если же вследствие вывиха нарушилась целостность кожного покрова, то есть наблюдается разрушение всех тканей сустава, а также кожи, то это состояние обозначается как открытый вывих.
Выделяют следующие виды вывихов:
- травматический вывих – возникает из-за насильственного движения в суставе, удара или падения;
- патологический вывих – является следствием различных патологических процессов, которые разрушают костные образования и связочный аппарат сустава, вызывают воспаление суставных сумок или паралич мышц, которые укрепляют сустав (паралитические вывихи);
- привычный вывих – повторяется более 2 раз и является следствием нестабильности в суставе;
- врожденный вывих – возникает из-за недоразвития сустава.
Травматическим вывихом занимается травматолог, а патологическим, привычным и врожденным – ортопед. Такое разделение довольно условно. Критерием отбора является фактор, который был первым – травма или патологический процесс в суставе. Дело в том, что травматический вывих, особенно, если его вовремя не вправить, приводит к нарушению питания тканей сустава. Это вызывает патологические изменения, поэтому при выборе между травматологом и ортопедом имеет значение давность вывиха.
По степени давности вывихи бывают:
- свежие («получен» за последние 3 дня);
- несвежие (от 3 дней до 3 недель);
- застарелые (более 3 недель назад).
По степени смещения суставных поверхностей вывихи бывают:
- полные – полное отсутствие соприкосновения суставных поверхностей;
- неполные (подвывихи) – суставные поверхности соприкасаются в неположенном месте (ниже или выше суставной головки).
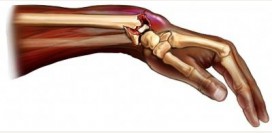
Переломы
Перелом – это нарушение целостности кости. Переломы могут быть травматические и патологические. Если здоровая кость сломалась под воздействием внешней физической силы, то такой перелом называют травматическим. Перелом кости, которая поражена болезнью или потеряла свою плотность, называют патологическим (при этом достаточно малейшего давления или неловкого движения, чтобы кость сломалась). Перелом не ограничивается повреждением кости. При переломе происходит разрыв и растяжение связок, сухожилий и мышц, кровоизлияние, гемартроз, ушибы и ранения мягких тканей, повреждение нервов и кровеносных сосудов.
Переломы бывают: - закрытые – если кожа осталась целой;
- открытые – если вместе с переломом образуется рана, глубина которой доходит до костных отломков;
- внутрисуставные – переломы той части кости, которая находится внутри полости сустава;
- околосуставные – переломы кости в ее дистальном (крайнем, отдаленном от центра) отделе, но вне сустава;
- простые – перелом кости на два костных фрагмента;
- оскольчатые – переломы с тремя и более костными фрагментами;
- множественные – переломы одной кости в двух и более местах.
Выделяют следующие переломы, которые наблюдаются у детей:
- Поднадкостничный перелом. Поднадкостничный перелом сравнивают с переломом «зеленой ветки». Если сломать зеленую ветку, то отломки удерживаются внутри за счет наружного слоя, который не так-то легко разрушить. Наружный слой кости называется надкостницей. У детей она хорошо развита и достаточно эластична.
- Перелом по линии зоны роста (эпифизеолиз). Зоны роста располагаются в двух выпуклых концах кости (эпифизы). Если разрывается пластина зоны роста, она отрывается вместе с костным фрагментом (отрыв головки кости – эпифизеолиз).
Повреждение позвоночника
Травма позвоночника имеет некоторые особенности. Повреждение позвонков подразделяется, в зависимости от отдела позвоночника, на переломы шейных, грудных, поясничных позвонков, переломы крестца и копчика.
Травма позвоночника может быть:
- неосложненной – травма позвонков и связок позвоночника без повреждения спинного мозга или нервных корешков;
- осложненной – травма позвонков и связок сопровождается повреждением спинного мозга или корешков, при этом развиваются симптомы, характерные для неврологических расстройств;
- стабильной – повреждение, которое не вызывает серьезного разрушения опорных структур позвонков;
- нестабильной – повреждение со смещением позвонков и сдавлением или повреждением спинного мозга и корешков.
Повреждение менисков
Особым видом травмы является разрыв менисков коленного сустава. Мениски – это полулунные хрящевые образования, которые имеют свойство сжиматься и изменять свою форму, действуя как амортизатор и стабилизатор коленного сустава. Причина повреждения менисков – резкое движение (сгибание или разгибание) в коленном суставе. Именно поэтому травма мениска наблюдается чаще всего у спортсменов (особенно футболистов) и танцоров.
Травма мениска бывает следующих видов:
- отрыв мениска – повреждается часть, которая прикреплена к суставной капсуле (в норме с одной стороны мениски сращены с капсулой сустава);
- разрыв тела мениска – может быть продольным (вдоль мениска) и по типу «ручки лейки» (в средней его части);
- разрыв рогов мениска – разрыв заднего или переднего полулунного края мениска;
- хронический менисцит или менископатия – это застарелая травма мениска, вследствие которой мениск постепенно разрушается и теряет свои эластичные свойства.
Ложный сустав (псевдоартроз) и нарушение заживления переломов
Псевдоартроз является осложнением после перенесенного перелома, если по какой-либо причине произошло неправильное сращение кости. Сращение кости называют консолидацией, а сросшийся перелом – консолидированным. Реже ложный сустав является врожденной патологией.
Нарушение процесса консолидации перелома может быть следующих видов:
- замедленная консолидация – в положенный срок костная мозоль отсутствует и на рентгене видна линия излома;
- истинный псевдоартроз – в области концов поврежденной кости образуется соединительная ткань, которая похожа на суставную сумку и содержит жидкость;
- несращенный перелом – в срок, который превышает положенный в 2 или 3 раза, отсутствует заживление перелома.
Политравма и травматический шок
Политравма – это состояние, при котором имеется не только травма опорно-двигательного аппарата, но и повреждение внутренних органов. Причем важно то, что на первый план выступают симптомы поражения внутренних органов, которые являются признаками жизнеугрожающего состояния (острая дыхательная недостаточность, кровопотеря, шок). В данном случае больным занимаются все специалисты, которые лечат острые, опасные для жизни состояния – реаниматологи, хирурги, травматологи, трансфузиологи, анестезиологи и другие. То же самое касается и травматического шока. Термин «травматический» означает, что причина этого шока является сильная травма, но лечение проводится не только травматологом. Собственно, травматический шок является одним из проявлений политравмы.
Черепно-мозговая травма
Черепно-мозговая травма (ЧМТ) – это повреждение лицевой или мозговой части черепа (скелета головы). ЧМТ может быть закрытой и открытой. Закрытая травма ограничивается ушибом и/или сдавлением головного мозга. При открытой травме повреждаются также мягкие ткани головы (кожа, подкожная клетчатка и широкое сухожилие). Так как ЧМТ – это травма не только костей, но и мозга, то этой проблемой занимаются не только травматологи, но и неврологи, нейрохирурги и психиатры. В связи с тем, что ЧМТ может вызвать неврологические симптомы (потеря сознания, параличи, потеря чувствительности) и психиатрические нарушения (потеря памяти и другие нарушения психики), ее относят к мультидисциплинарной патологии.
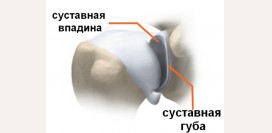
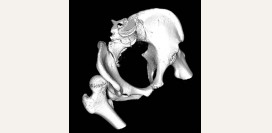
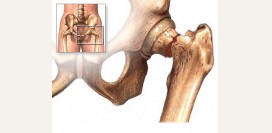
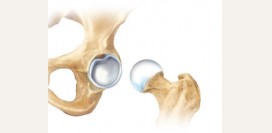
Врожденный вывих бедра (дисплазия тазобедренного сустава)
Врожденный вывих бедра – это недоразвитие костей, связок, капсулы сустава, а также мышц, сосудов и нервов тазобедренного сустава. Часто врожденный вывих бедра и дисплазию тазобедренного сустава используют в качестве взаимозаменяемых синонимов. Это не является ошибкой, но нужно учитывать, что врожденный вывих бедра – это крайняя степень дисплазии тазобедренного сустава или 3 степень его недоразвития. Вывих бедра – это полная потеря контакта между суставной головкой бедренной кости и вертлужной впадиной (суставное углубление тазовой кости). Под 2 степенью недоразвития тазобедренного сустава понимают состояние подвывиха, когда головка бедренной кости смещена, но находится в пределах вертлужной впадины. При 1 степени имеется только предвывих – состояние с недоразвитием вертлужной впадины, при этом связки сустава удерживают головку бедренной кости в нужном положении.
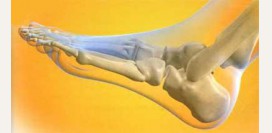
Плоскостопие, полая стопа
Плоскостопие и полая стопа – это деформации стопы за счет изменения высоты свода стопы. Свод стопы – это часть, которая не соприкасается с полом, если встать на него босыми ногами (поэтому следы подошв имеют характерный отпечаток). Стопа имеет 2 свода – продольный (в длину) и поперечный (под пальцами). Свод поддерживается мышцами и связками, благодаря этому во время ходьбы происходит амортизация стопы. Если свод становится менее выраженным, то развивается плоскостопие, а если чрезмерно выраженным – полая стопа. Если плоским становится поперечный свод стопы, то такая стопа называется поперечно распластанной. При поперечном плоскостопии часто наблюдается повреждение подошвенного нерва (неврома Мортона).
Плоскостопие может быть:
- врожденным – вследствие пороков развития тканей стопы;
- рахитическим – развивается на фоне рахита (деформация костей при дефиците витамина Д);
- травматическим – при переломе костей, неправильном сращении;
- статическим – вследствие слабости тонуса мышц и длительного пребывания на ногах.
Деформация пальцев стопы
К деформациям пальцев стопы относятся вальгусная деформация первого пальца, «молоткообразные» пальцы, палец Мортона. Причина деформаций пальцев чаще приобретенная – перегрузка стопы и ее попытки найти новые точки опоры. Реже причина врожденная, например, при пальце Мортона – второй палец стопы длиннее первого.
Вальгусная деформация первого пальца - это его искривление с образованием так называемой «косточки». Под внешней «косточкой» скрывается выпирающий сустав первого пальца. Параллельно с выпиранием в средней части пальца, его кончик смещается ко второму пальцу.
«Молоткообразные» пальцы являются частым спутником вальгусной деформации первого пальца стопы и поперечно распластанной стопы. Поражаются в основном 2 и 3 пальцы, которые сгибаются в среднем суставе.
Косолапость и косорукость
Косолапость – это деформация стопы, при которой происходит ее отклонение кнутри, при этом стопа согнута так, что видна подошва, а пятка приподнимается.
Косолапость может быть:
- врожденной – деформация видна с рождения;
- приобретенной – развивается после переломов, заболеваний костей, параличей или повреждениях тканей при глубоких ожогах.
Врожденная косолапость подразделяется на следующие виды:
- типичная косолапость – возникает вследствие неправильного развития связок, сухожилий и мышц стопы и голени;
- атипичная косолапость – является следствием образование амниотических перетяжек или недоразвития костей голени.
Косорукость характеризуется сгибанием кисти и ее приведением (отклонением в сторону туловища).
Причинами косорукости может быть:
- укорочение сухожилия мышцы и связок кисти;
- недоразвитие или полное отсутствие лучевой кости (предплечье состоит из двух костей – лучевой и локтевой).
Плантарный фасциит («пяточная шпора»)
Всем известные «шпоры» пяточной кости представляют собой костные наросты (экзостозы, остеофиты), которые образуются на пяточной кости в том месте, где к ней прикрепляется пяточное сухожилие. Причина такого активного костеобразования – воспаление плантарной (подошвенной) фасции (пластинчатого сухожилия или апоневроза), поэтому второе и более медицинское название данной патологи – плантарный фасциит. Считается, что сухожилие воспаляется при сильном натяжении и микротравматизации в области прикрепления. Такое натяжение чаще всего наблюдается у людей с плоскостопием.
Аномалия развития пальцев
Пороки развития пальцев являются частой врожденной аномалией и проявляются изменением количества пальцев или их различными дефектами.
Чаще всего встречается следующие аномалии пальцев:
- синдактилия – сращение пальцев (син – вместе, дактилос – палец), которое может быть за счет кожи, перепонки или в области кости;
- полидактилия – увеличение количества пальцев (поли – много);
- эктродактилия – уменьшение количества пальцев в сочетании с клешнеобразной кистью или стопой (эктрома – преждевременное рождение);
- амниотические перетяжки – циркулярные борозды или вдавления между отдельными сегментами пальца, что внешне это выглядит так, будто на палец намотали тонкую нить.
Кривошея
Кривошея – это деформация, признаком которой является неправильное положение головы. Голова склоняется к плечу, как будто человек внимательно кого-то слушает. Кривошея бывает врожденной и приобретенной.
Причиной врожденной кривошеи может быть:
- недоразвитие (укорочение) мышц шеи;
- аномалии развития позвонков.
- травма, полученная при рождении.
Причиной приобретенной кривошеи может быть:
- травма (вывих, подвывих или перелом позвонков шейного отдела позвоночника);
- воспаление (межпозвоночных дисков, шейных позвонков и межпозвонковых суставов);
- опухоли кости;
- обызвествление межпозвонковых дисков.
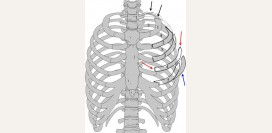
Диспластические дефекты развития грудной клетки
Под дефектом грудной клетки имеют в виду деформацию костей, которые ее составляют, а именно грудины и ребер. Эти деформации оказывают влияние на акт дыхания, поэтому пациенты попадают, в первую очередь, к педиатру, терапевту или пульмонологу с различными заболеваниями дыхательных органов.
Существуют следующие два варианта дефекта грудной клетки:
- воронкообразная грудная клетка – вдавление грудины и расположение ребер под прямым углом;
- килевидная грудная клетка – выпячивание грудины и расположение ребер под острым углом.
Артриты
Артрит – это воспалительное поражение сустава. Причинами воспаления могут быть инфекция (сифилис, туберкулез, бруцеллез), аутоиммунные процессы (ревматоидный артрит, болезнь Бехтерева), нарушение обмена веществ (подагра) и другие причины. Соответственно, артритами часто занимаются общие терапевты и ревматологи. Ортопеды лечат не сами артриты, а их последствия – деформацию суставов (остеоартроз) и анкилоз (сращение сустава).
Остеоартроз (деформирующий артроз)
Остеоартроз или деформирующий артроз – это хроническое заболевание суставов, для которого характерна дистрофия суставного хряща. Процесс разрушения хряща постепенно переходит на эпифизы костей (суставные головки).
Деформирующие артрозы могут быть:
- первичные – артроз нетравмированного сустава, причинами которого могут быть различные общие заболевания организма (эндокринные нарушения, аутоиммунные болезни, хроническая почечная недостаточность), повышенная нагрузка на сустав (ожирение, физические упражнения);
- вторичные – развиваются, если сустав уже травмирован, то есть после неполного или неправильного лечения внутрисуставных и околосуставных переломов, на фоне воспаления сустава и врожденной неполноценности.
Особо выделяются следующие артрозы:
- артрозы тазобедренного сустава (коксартроз);
- артроз коленного сустава (гонартроз);
- артроз суставов позвоночника (спондилоартроз);
- артроз голеностопного сустава;
- артрозы мелких суставов кисти.
- артроз сустава первого пальца стопы.
Первичные артрозы чаще всего развиваются в суставах, которые испытывают на себе всю нагрузку тела. К таким суставам относятся суставы нижних конечностей и позвоночника. Артроз суставов кисти характеризуется образованием твердых узелков, представляющих собой костные наросты (остеофиты). Дегенеративные процессы при вторичном артрозе развивается в течение 4 – 5 месяцев.
Остеомиелит
Остеомиелит – это гнойное воспаление костей с разрушением ее компонентов. Данная патология может быть острой и хронической. Попадание инфекции в кость может возникать при заносе микробов с кровью (гематогенный остеомиелит) или при переломах (посттравматических остеомиелит). Иногда остеомиелит развивается после операции. При остеомиелите требуется хирургическое лечение.
Аномалии развития позвоночника
Аномалии позвоночника могут быть связаны с изменением количества позвонков или нарушением их сращения, причем иногда это никак не проявляется и выявляется случайно при рентгене.
Наиболее частыми аномалиями позвоночника являются:
- сакрализация – сращение пятого поясничного позвонка с крестцом;
- люмбализация – образование дополнительного поясничного позвонка за счет одного крестцового;
- спондилолистез – состояние, при котором позвонок и весь позвоночник, расположенный выше, «соскальзывают» кпереди (чаще всего «местом соскальзывания» является пояснично-крестцовый отдел).
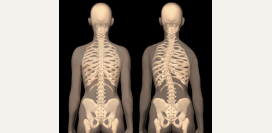
Искривление позвоночника и нарушение осанки
В норме позвоночник имеет естественные изгибы – лордоз (изгиб выпуклостью вперед) и кифоз (изгиб выпуклостью назад). Лордоз имеется в шейном и поясничном отделе, а кифоз – в грудном и крестцовом. Эти изгибы чередуются, в связи с чем позвоночник становится похож на пружину, что обеспечивает прочность и амортизацию позвонков.
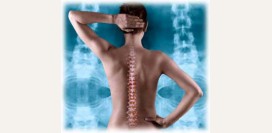
Осанкой называют вертикальное положение тела человека, которое стало привычным и сохраняется в покое и при движении. Правильная осанка характеризуется поднятой головой, расположением ключиц, лопаток, ягодичных и подколенных складок на одном уровне.
Существуют следующие виды нарушения осанки:
- плоская спина – уменьшение выраженности естественных изгибов;
- сутулость – увеличение выраженности шейного лордоза;
- круглая спина – увеличение выраженности грудного кифоза;
- сколиотическая (асимметричная) осанка – искривление позвоночника в сторону без скручивания позвонков.
Нарушение осанки может быть:
- нефиксированным – человек может при желании выпрямить спину, так как неправильная осанка является лишь следствием привычки;
- фиксированным – исправить самостоятельно осанку нельзя, так как нарушение перешло в болезнь.
При фиксированном нарушении принято употреблять термины «патологический кифоз» и «патологический лордоз».
Сколиотическая болезнь
В отличие от сколиотической осанки, болезнь под названием «сколиоз» характеризуется не только боковым искривлением позвоночника, но и вращением позвонков вокруг своей оси (торсия). Статус болезни предполагает наличие более серьезных причин, чем неправильная осанка, а также более или менее стойкое или фиксированное изменение позвоночника.
Выделяют следующие формы (причины) сколиоза:
- миогенный сколиоз, вызванный слабостью мышечно-связочного аппарата, что часто наблюдается, если кости у ребенка растут быстрее, чем крепнут мышцы;
- неврогенный сколиоз при первичных поражениях нервной системы (например, параличи);
- диспластический сколиоз, вызванный аномалиями пояснично-крестцового отдела позвоночника (сакрализация, люмбализация);
- статический (вторичный) сколиоз, который является следствием поражение суставов нижних конечностей (врожденный вывих бедра);
- рахитический сколиоз – развивается после перенесенного рахита.
Остеохондропатия (асептический некроз кости)
Остеохондропатии – это группа заболеваний костей и хрящей у детей и подростков, в связи с незаконченным ростом костей. Считается, что, если кости растут слишком быстро, а рост кровеносных сосудов запаздывает, то нарушается питание кости и процесс нормального костеобразования.
Для остеохондропатии характерны следующие стадии:
- асептический некроз – невоспалительное разрушение костной ткани (а – отсутствие, сепсис – заражение, некроз – омертвение);
- импрессионный (вдавленный) перелом – деформация эпифиза кости под влиянием нагрузки;
- рассасывание кости – разрушение кости и образование соединительной ткани;
- репарация – кость подвергается перестройке.
Остеохондроз, остеопороз, остеодистрофии
Остеохондроз, остеопороз и остеодистрофии являются болезнями, поражающими костную и/или хрящевую ткань. Из-за отсутствия прочной костной ткани имеется склонность к патологическим переломам.
Остеохондроз – это поражение межпозвоночных дисков (хрящевая ткань), которое приводит к быстрому изнашиванию, деформации и смещению позвонков (диски препятствуют трению позвонков). К остеохондрозу приводят многие заболевания (ревматические, аутоиммунные, сосудистые), а также травмы и аномалии развития.
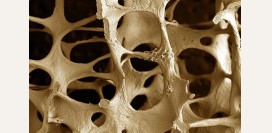
Остеопороз – это болезнь, связанная с нарушением процесса минерализации кости (уплотнения). Потеря костной массы наблюдается при различных патологиях внутренних органов и обмена веществ, гормональных, аутоиммунных и нервных болезнях.
Остеодистрофии характеризуются разрушением костной ткани и перестройкой костного вещества. В некоторых случаях костная ткань замещается фиброзной (похожа на ткань связок и сухожилий), или в ней образуются кисты.
Причиной остеодистрофии могут быть:
- гиперпаратиреоз (гиперпаратиреоидная остеодистрофия, болезнь Реклингхаузена) – повышенная выработка гормона паращитовидных (околощитовидных) желез, которая приводит к вымыванию кальция из костей;
- почечная остеодистрофия (фиброзно-кистозный остеит) – при болезнях почек нарушается минеральный обмен (обмен солей кальция и фосфора), поэтому страдают кости;
- подагра – накопление кристаллов мочевой кислоты в тканях, что вызывает воспалительный процесс (артрит);
- рахит – недостаточность процесса образования кости у детей и ее размягчение (остеомаляция) вследствие нарушения минерального обмена при дефиците витамина Д в организме;
- деформирующая остеодистрофии (болезнь Педжета) – болезнь неизвестной природы, которая развивается у людей старше 40 лет;
- диабетическая остеоартропатия – разрушение суставных концов костей у больных сахарным диабетом.
Спондилез, спондилит, спондилоартроз, спондилопатия
Наличие частички «спондило» означает, что болезнь имеет отношение к позвонкам (spondylon – позвонок). Спондилез представляет собой разрастание костей позвонка с образованием остеофитов – костных шипов на позвонках. В отличие от остеохондроза при спондилезе позвонки не изнашиваются. Считается, что спондилез развивается при перенапряжении связочного аппарата позвоночника, что приводит к отеку связок и их обызвествлению.
Спондилоартроз (спондилоартрит) является вариантом деформирующего остеоартроза (без воспаления) или артрита (с признаками воспаления) межпозвоночных суставов. Спондилит – это инфекционное поражение позвонков, которое часто наблюдается при туберкулезе, бруцеллезе и ревматических болезнях.
Спондилопатия же является вторичным заболеванием позвонков, которое развивается на фоне возрастных изменений в организме (нарушение минерализации костей) или воспалительных процессов в суставах позвоночника (аутоиммунные ревматические болезни, псориатический артрит и другие).
Туннельные синдромы
Туннельный синдром (туннельная невропатия) – это сдавление нерва в анатомических каналах (сужениях), которые расположены между костями и мышечно-фасциальными футлярами. Важно отметить, что, в отличие от повреждений нервов при ушибах и ранениях, туннельные синдромы связаны с перенапряжением определенной группы мышц. Если мышцы подолгу находятся в состоянии напряжения, то есть сокращения, то это вызывает их отечность, и нервы, которые проходят под мышцей, над нею или вдоль нее, сдавливаются. В связи с тем, что туннельные синдромы имеет хроническое течение (возникают, исчезают), а также лечатся, в основном, с помощью ортопедических аппаратов, то они находятся в компетенции ортопеда.
Воспалительные болезни мягких тканей
Эти болезни относятся к деятельности ортопеда с той точки зрения, что способны нарушать движение и вызывать деформации опорно-двигательного аппарата.
К воспалительным болезням мягких тканей относят:
- миозит – воспаление мышц;
- тендинит – воспаление сухожилия:
- лигаментит – воспаление связок;
- тендовагинит – воспаление синовиальной оболочки, которая изнутри покрывает влагалище (сумку) сухожилия мышц и облегчает их скольжение во время сокращения мышц.
Миозиты наблюдаются при многих заболеваниях, поэтому просто поставить диагноз «миозит» недостаточно, врач-ортопед будет искать причину. Миозит часто возникает при перенапряжении мышц у людей некоторых профессий – машинистки, люди, работающие на клавиатуре или с металлом (вальцовщики). Но чаще всего миозит наблюдается при заражении тканей инфекцией. Особо выделяют оссифицирующий миозит, который характеризуется образованием костной ткани при разрыве сухожилий и связок, вывихах и переломах. Остальные миозиты могут лечить хирурги, терапевты, ревматологи.
Неравенство длины конечностей
Значимое неравенство конечностей – это разница в длине более 2 см. Наибольший дискомфорт причиняет разница в длине нижних конечностей. Неравенство может быть врожденным и приобретенным. Врожденное неравенство часто возникает из-за патологии развития костей во внутриутробном периоде (считается, что причина в недоразвитии кровеносных сосудов, питающих укороченный отдел кости). Приобретенное неравенство развивается после травм или перенесенных болезней (полиомиелит, остеомиелит, туберкулез, неврологические болезни). Причина приобретенного неравенства – это поражение зоны роста кости у детей и подростков.
Опухоли костей и хрящей
Опухоли костей и хрящей являются патологией, которой занимаются ортопеды и онкологи. Сами опухоли лечат онкологи, а их последствия в виде поражения опорно-двигательного аппарата – ортопеды. Кроме того, такие пациенты могут попасть и к травматологу, так как опухоли повышают риск патологических переломов. Опухоли костей, а также хрящевой ткани могут быть доброкачественными или злокачественными.
Чаще всего встречаются следующие опухоли опорно-двигательного аппарата:
- остеома – доброкачественная опухоль кости, поражает только одну кость (чаще всего кости черепа);
- хондрома – доброкачественная опухоль хрящей;
- миелома – злокачественная опухоль костного мозга;
- остеогенная саркома – злокачественная опухоль кости;
- первичная хондросаркома – злокачественная опухоль из хрящевой ткани.
Подпишитесь на Здоровьесберегающий видеоканал


С какими симптомами и диагнозами обращаются к травматологу-ортопеду?
Ситуации, которые приводят человека к травматологу и те, которые заставляют обратиться к ортопеду принципиально разные. Здесь важен один критерий – связь жалоб и симптомов с полученной недавно травмой или отсутствие этой связи. Если жалобы пациента возникли после травмы, удара, падения, неловкого движения, то ему нужно прямо идти в кабинет травматолога. Если человек не может двигать какой-либо частью своего тела вне связи с травмой, то его принимает ортопед. К травматологу есть возможность попасть сразу, в то время как до ортопеда люди могут дойти после консультации терапевта, педиатра или врачей других специальностей. Именно поэтому ортопед в большинстве случаев принимает людей с уже известным диагнозом.
Симптомы, с которыми следует обратиться к травматологу
| Симптом | Механизм развития | Какие исследования нужны для диагностики причины? | При каких заболеваниях наблюдается симптом? |
| Резкая боль после удара, движения, падения, которая усиливается при малейшем движении или надавливании | Боль возникает из-за раздражения болевых рецепторов тканей поврежденной зоны. Наиболее чувствительными являются болевые рецепторы надкостницы (поэтому при переломах боль наиболее сильная). | | - ушибы;
- сдавление (синдром длительного сдавливания);
- разрыв и растяжение связок, сухожилий и мышц;
- повреждение нервов;
- вывих;
- перелом;
- повреждение позвоночника;
- травма менисков коленного сустава;
- ложный сустав.
|
| Отечность и кровоподтек в области травмы | При повреждении тканей происходит разрыв кровеносных сосудов, кровь изливается в мягкие ткани (в кожу, под кожу, под фасции) или в полость суставов, что внешне выглядит как опухлость (отечность). Кровоподтеки возникают, если кровь пропитывает мягкие ткани. | - осмотр и ощупывание;
- измерение длины конечностей;
- тестирование движений в суставе;
- рентгенография;
- УЗИ;
- КТ;
- МРТ;
- артроскопия;
- общий анализ крови и мочи;
- коагулограмма.
| - ушибы;
- сдавление (синдром длительного сдавливания);
- разрыв и растяжение связок, сухожилий и мышц;
- вывих;
- перелом;
- повреждение позвоночника;
- травма менисков коленного сустава.
|
| Укорочение конечности после повреждения | При переломе костные отломки смещаются в разные стороны за счет натяжения мышц, которые прикрепляются к разным частям кости. При вывихе одна из головок кости располагается выше уровня, на котором она должна быть. | - осмотр и ощупывание;
- тестирование объема движений в суставе;
- измерение длины и объема конечности;
- гониометрия;
- рентгенография;
- КТ;
- МРТ.
| |
| Ненормальная подвижность кости | В области перелома при прощупывании удается сместить отломки по отношению друг к другу, определить края отломков (обычно острые). Хруст является звуковым проявлением смещения отломков или поврежденного хряща. | - осмотр и ощупывание;
- рентгенография;
- КТ;
- МРТ;
- УЗИ;
- артроскопия;
- общий анализ крови и мочи;
- коагулограмма.
| |
| Ощупывание острых краев или появление хруста при надавливании | - перелом;
- травма менисков коленного сустава;
- черепно-мозговая травма.
|
| Открытая рана с выступающими отломками костей | Края отломков костей выступают из открытой раны в том случае, если кожа повредилась изнутри острым краем отломка. | - осмотр и ощупывание;
- рентгенография;
- общий анализ крови и мочи;
- коагулограмма.
| - перелом;
- открытый вывих;
- переломовывих;
- черепно-мозговая травма.
|
| Деформация в области сустава и мягких тканей | Деформация и дефекты возникают при нарушении анатомического расположения различных частей сустава или мягких тканей, а также при отеке (травматическом или воспалительном) суставных и внесуставных тканей. | - осмотр и ощупывание;
- тестирование объема движений в суставе;
- рентгенография;
- УЗИ;
- КТ;
- МРТ;
- сцинтиграфия;
- артроскопия;
- общий анализ крови и мочи;
- коагулограмма.
| - ушиб;
- сдавление (синдром длительного сдавливания);
- растяжение и разрыв мышц, связок, сухожилий;
- вывих;
- перелом;
- повреждение позвоночника;
- травма менисков коленного сустава;
- черепно-мозговая травма.
|
| Дефекты мягких тканей (западение, плотное образование) | В виде плотного образования может прощупываться кусок оторванной мышцы, а западение является местом, где в норме должна была быть ткань. | - осмотр и ощупывание;
- тестирование объема движений в суставе;
- измерение длины и объема конечности;
- УЗИ;
- рентгенография;
- артроскопия;
- общий анализ крови и мочи;
- коагулограмма.
| - разрыв и растяжение связок, сухожилий и мышц;
- повреждение позвоночника;
- травма менисков коленного сустава.
|
| Неестественное или вынужденное положение конечности или туловища | Вынужденное положение возникает, если компоненты сустава разобщились, что фиксирует сустав в одном положении, без возможности его изменить. Неестественное положение приобретает часть тела, если кость где-то сломалась. | - осмотр и ощупывание;
- рентгенография;
- КТ;
- МРТ;
- УЗИ;
- артроскопия;
- общий анализ крови и мочи;
- коагулограмма.
| - вывих;
- перелом;
- повреждение позвоночника;
- травма менисков коленного сустава.
|
| Нарушение функции движения в суставе | Функция сустава нарушается при разрыве или выраженном отеке его тканей, нарушении целостности костей, которые составляют сустав или повреждении двигательных нервов. | - осмотр и ощупывание;
- тестирование объема движений в суставе;
- измерение длины и окружности конечности;
- рентгенография;
- УЗИ;
- артроскопия;
- пункция сустава;
- общий анализ крови и мочи;
- коагулограмма.
| - ушиб;
- сдавление (синдром длительного сдавливания);
- разрыв и растяжение связок, сухожилий и мышц;
- вывих;
- перелом;
- травма менисков коленного сустава.
|
| Нарушение кожной чувствительности | Ослабление (онемение) или потеря кожной чувствительности наблюдается при сдавлении или разрыве чувствительных нервов. | - осмотр и ощупывание;
- тестирование объема движений в суставе;
- рентгенография;
- КТ;
- МРТ;
- УЗИ;
- общий анализ крови и мочи;
- коагулограмма.
| - сдавление (синдром длительного сдавливания);
- повреждение нервов;
- повреждение позвоночника;
- черепно-мозговая травма.
|
Симптомы, с которыми следует обратиться к ортопеду
| Симптом | Механизм развития | Какие исследования нужны для диагностики причины? | При каких заболеваниях наблюдается симптом? |
| Ограничение движения или полная неподвижность в суставе или позвоночнике | Подвижность сустава уменьшается при изменении структуры внутрисуставных тканей (воспаление, разрушение), скоплении жидкости в полости сустава, срастании суставных поверхностей, поражении нервов или мышечно-связочного аппарата сустава. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- гониометрия (измерение амплитуды движения в суставе);
- измерение длины окружности конечности;
- артроскопия;
- УЗИ;
- МРТ;
- КТ;
- сцинтиграфия;
- денситометрия;
- пункция сустава;
- биопсия кости;
- общий анализ крови и мочи;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, C-реактивный белок (СРБ) и мочевую кислоту.
| - врожденный вывих бедра;
- остеоартроз;
- артриты;
- туннельные синдромы;
- остеохондропатия;
- остеохондроз;
- спондилез;
- спондилит;
- миозиты;
- тендинит;
- тендовагинит;
- лигаментит;
- плантарный фасциит;
- люмбализация;
- сакрализация;
- опухоли костей;
- неравенство длины конечностей (врожденное и приобретенное).
|
| Боль в покое или связанная с движением в суставе | Причиной боли является сдавление болевых рецепторов или их раздражение при воспалительном процессе в суставе. Если боли в суставе возникают только в начале движения («стартовые боли»), то они обусловлены тем, что максимальная нагрузка во время первого движения всегда падает на самый пораженный участок. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- измерение длины окружности конечности;
- гониометрия;
- рентгенография;
- артроскопия;
- УЗИ;
- КТ;
- МРТ;
- сцинтиграфия;
- пункция сустава;
- общий анализ крови и мочи;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - остеоартроз;
- остеохондропатия;
- остеохондроз;
- остеопороз;
- туннельные синдромы;
- артрит;
- тендинит;
- тендовагинит;
- лигаментит;
- миозит;
- плантарный фасциит;
- неравенство длины конечностей (врожденное и приобретенное);
- остеомиелит.
|
| Болезненное «заклинивание» сустава | Причина заключается в наличии «суставной мыши». «Суставная мышь» – это кусочек ткани хряща, кости или другое образование, которое «плавает» в полости сустава, периодически подвергаясь защемлению между суставными поверхностями. Это и вызывает блокаду сустава. Другой причиной может быть дистрофия сухожилия и его ущемление. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- гониометрия;
- рентгенография;
- УЗИ;
- артроскопия;
- пункция сустава;
- общий анализ крови и мочи;
- анализ крови на СРБ и мочевую кислоту.
| - остеоартрозы;
- хронический менисцит (менископатия);
- остеохондропатия;
- спондилопатия;
- лигаментит.
|
| Постоянная боль в костях или суставе | Если кости болят постоянно, то это чаще всего связано с их разрушением. | - осмотр и ощупывание;
- тестирование движения в суставах;
- измерение длины окружности конечности;
- рентгенография;
- гониометрия;
- КТ;
- МРТ;
- денситометрия;
- сцинтиграфия;
- биопсия;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - остеодистрофия;
- остеопороз;
- опухоли костей;
- остеохондропатия (асептический некроз кости).
|
| «Хруст» в суставах | Хруст в суставах при сгибании или разгибании обусловлен неровностью хрящевой ткани или воспалением суставной сумки. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- гониометрия;
- УЗИ;
- рентгенография;
- артроскопия;
- общий анализ крови и мочи;
- анализ крови на СРБ и мочевую кислоту.
| - остеоартроз;
- хронический менисцит;
- артриты.
|
| Боль или усталость мышц конечностей | Боль возникает при отеке и раздражении болевых рецепторов перенапряженных мышц и связок. | - осмотр и ощупывание;
- тестирование движения в суставах;
- измерение длины окружности конечности;
- гониометрия;
- рентгенография;
- плантометрия;
- подометрия;
- МРТ;
- УЗИ;
- общий анализ крови и мочи;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - плоскостопие;
- полая стопа;
- остеодистрофии;
- остеохондроз;
- миозит;
- люмбализация;
- сакрализация.
|
| Боль в спине, шее, поясничной области | Боли обусловлены поражением позвоночных суставов или мышечно-связочного аппарата позвоночника. | - осмотр и ощупывание;
- тестирование объема движения в суставах;
- гониометрия;
- рентгенография;
- артроскопия;
- денситометрия;
- КТ;
- МРТ;
- сцинтиграфия;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - спондилоартроз;
- спондилоартриты;
- остеохондропатия;
- остеодистрофии;
- остеохондроз;
- остеопороз;
- спондилез;
- спондилит;
- спондилопатия;
- миозит;
- сколиотическая болезнь;
- люмбализация;
- сакрализация;
- спондилолистез.
|
| Деформация сустава конечностей | Сустав может деформироваться при сильном воспалительном отеке его тканей или при разрушении суставных структур. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- рентгенография;
- артроскопия;
- денситометрия;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту;
- пункция сустава;
- биопсия кости;
- общий анализ крови и мочи;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - остеоартроз;
- хронический менисцит;
- остеопороз;
- артриты;
- остеодистрофии;
- вальгусная деформация первого пальца стопы;
- молоткообразные пальцы;
- эпифизеолиз.
|
| Деформация шеи грудной клетки и позвоночника | Деформация возникает либо за счет изменения формы костей, либо при поражении мышечно-связочного аппарата. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- гониометрия;
- рентгенография;
- УЗИ;
- артроскопия;
- сцинтиграфия;
- денситометрия;
- КТ;
- МРТ;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - остеохондропатия;
- артриты;
- остеоартрозы;
- кривошея;
- остеопороз;
- опухоли костей;
- воронкообразная грудная клетка;
- килевидная грудная клетка;
- спондилоартроз;
- спондилопатия;
- спондилит.
|
| Врожденные деформации | Врожденные деформации обусловлены нарушением образования тканей у плода во время беременности. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- рентгенография;
- УЗИ.
| - кривошея;
- синдактилия;
- полидактилия;
- эктродактилия;
- косорукость;
- косолапость;
- палец Мортона.
|
| Скованность или дискомфорт в суставах и мышцах | Скованность обусловлена уменьшением объема движения в суставе, в связи с поражением его структур (хрящ, синовиальная сумка, кость). | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- измерение объема и длины конечности;
- гониометрия;
- УЗИ;
- рентгенография;
- артроскопия;
- сцинтиграфия;
- денситометрия;
- КТ;
- МРТ;
- общий анализ крови и мочи;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - остеоартроз;
- артриты;
- остеохондропатия;
- миозит;
- тендинит;
- тендовагинит;
- лигаментит.
|
| Изменение осанки | Осанка изменяется, если сглаживаются или становятся более выраженными естественные изгибы позвоночника или появляется неестественный изгиб в сторону. | - осмотр и ощупывание;
- тестирование объема движения в суставе;
- измерение длины окружности конечности;
- гониометрия;
- рентгенография;
- КТ;
- МРТ;
- денситометрия;
- сцинтиграфия;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - сутулость;
- плоская спина;
- круглая спина;
- сколиотическая осанка;
- остеохондропатия;
- остеодистрофии;
- остеохондроз;
- остеопороз;
- сколиотическая болезнь;
- спондилолистез.
|
| Нарушение походки | Походка изменяется при изменении в суставах нижних конечностей («утиная» - наклон туловища то вправо, то влево) или несоответствии их длины («падающая», «подпрыгивающая»). «Щадящая» походка обусловлена желанием не нагружать больную ногу. | - осмотр и ощупывание;
- тестирование объема движения в суставах;
- измерение длины окружности конечности;
- гониометрия;
- артроскопия;
- рентгенография;
- УЗИ;
- МРТ;
- плантография;
- подография;
- общий анализ крови и мочи;
- анализ крови на кальций, фосфор, СРБ и мочевую кислоту.
| - изменение длины конечности после перенесенного перелома;
- неравенство длины конечностей (врожденное и приобретенное);
- врожденный вывих бедра;
- удлинение конечности;
- артриты;
- остеоартрозы;
- косолапость;
- плоскостопие;
- остеохондропатия;
- остеодистрофии;
- остеохондроз;
- миозит;
- спондилолистез;
- спондилоартроз.
|
| Быстрая утомляемость при ходьбе | При нарушении нормального состояния опорно-двигательного аппарата нагрузка при ходьбе распределяется неравномерно. «Блоки» на нижних участках тела увеличивают нагрузку на вышестоящие суставы, что приводит к быстрому истощению сил. |
| Разная длина конечностей | Изменение длины конечностей может быть обусловлено либо поражением костей (травма, разрушение и деформация), либо односторонним поражением крупного сустава. | - общий осмотр и ощупывание;
- измерение длины окружности конечности;
- тестирование объема движения в суставе;
- гониометрия;
- рентгенография;
- КТ;
- УЗИ;
- сцинтиграфия;
- денситометрия;
- анализ крови на кальций, фосфор, остеокальцин, щелочную фосфатазу, СРБ и мочевую кислоту.
| - врожденный вывих бедра (дисплазия тазобедренного сустава);
- остеохондропатия;
- остеодистрофии;
- остеопороз;
- остеомиелит;
- опухоль кости.
|
| Повышение температуры тела (в сочетании с другими симптомами) | Повышение температуры тела наблюдается при воспалительном процессе как проявление синдрома интоксикации. | - осмотр и ощупывание;
- общий анализ крови и мочи;
- анализ на СРБ и мочевую кислоту;
- рентгенологическое исследование;
- УЗИ.
| - миозит;
- артрит;
- спондилит;
- тендовагинит;
- остеомиелит.
|
| Местное «потепление» тканей | Повышение температуры тканей на ограниченном участке свидетельствует об увеличенном притоке крови, что наблюдается при воспалительном процессе. | - осмотр и ощупывание;
- рентгенография;
- УЗИ;
- пункция сустава и мягких тканей;
- общий анализ крови и мочи;
- анализ на СРБ и мочевую кислоту.
| - артриты;
- миозит;
- тендинит;
- тендовагинит;
- остеомиелит.
|
| Потеря кожной чувствительности, онемение на ограниченном участке | Кожная чувствительность может ослабевать при сдавлении нервных корешков в области их выхода из позвоночника или нервных сплетений внутри анатомических каналов. | - осмотр и ощупывание;
- тестирование объема движения в суставах;
- рентгенография;
- УЗИ;
- КТ;
- МРТ.
| - остеохондроз;
- спондилопатия;
- туннельные синдромы;
- спондилолистез.
|
Какие исследования проводит травматолог-ортопед?
Осмотр у травматолога проходит в том же порядке, что и осмотр у ортопеда. Разница между проведенными этими двумя специалистами исследованиями в том, что именно они обнаруживают. Травматолог – это специалист «быстрого реагирования», в его задачи входит определить вид, степень тяжести и место повреждения, общее состояние пациента. После этого решается вопрос о его лечении, причем тоже насколько возможно быстро. Что касается ортопеда, то проблемы, с которыми сталкивается этот врач, являются, в основном, застарелыми, можно сказать, привычными для больного. Ортопедические болезни развиваются медленно, поэтому специалисту требуется больше времени для диагностики и выбора метода лечения.
Исследования, которые назначает травматолог-ортопед
| Исследование | Как проводится? | Какие травмы выявляет? | Какие ортопедические патологии выявляет? |
| Осмотр, ощупывание | Осмотр позволяет оценить состояние скелета, его деформации, вынужденное положение больного, осанку и симметрию туловища. При подозрении на травму осмотр и прощупывание тканей проводятся очень аккуратно, так как это, во-первых, может вызвать усиление боли, а во-вторых – усугубить травму. | - ушиб;
- сдавления;
- ранения;
- разрывы, растяжение;
- переломы;
- вывихи;
- повреждение периферических нервов;
- повреждение менисков;
- ложный сустав (псевдоартроз);
- черепно-мозговая травма.
| - врожденный вывих бедра;
- туннельные синдромы;
- косолапость;
- косорукость;
- плоскостопие;
- полая стопа;
- вальгусная деформация первого пальца стопы;
- палец Мортона;
- молоткообразные пальцы;
- кривошея;
- деформации грудной клетки;
- синдактилия;
- полидактилия;
- эктродактилия;
- амниотические перетяжки;
- остеоартроз;
- артриты;
- деформация костей при рахите;
- нарушение осанки;
- искривление позвоночника (патологический лордоз, кифоз);
- сколиотическая болезнь;
- миозит;
- тендинит;
- тендовагинит;
- плантарный фасциит;
- опухоли костей;
- остеодистрофии.
|
| Тестирование объема движения в суставах | Движения в суставе могут быть активными (их совершает больной сам) и пассивные (их производит врач). Объем пассивных движений больше, чем объем активных. Объем движений зависит от состояния суставов и мышечно-связочного аппарата. С помощью сгибания и разгибания сустава врач устанавливает, насколько объем движения сохранен. Кроме того, различные тесты (для каждого сустава и группы мышц свои) позволяют провести дифференциальную диагностику болевых синдромов. Тесты могут проводиться в положении сидя, стоя и лежа. | - ушиб сустава;
- повреждение менисков;
- вывихи;
- растяжение мышечно-связочного аппарата.
| - врожденный вывих бедра;
- остеоартроз;
- артриты;
- остеохондропатия;
- остеохондроз;
- спондилез;
- миозиты;
- тендинит;
- тендовагинит;
- сколиотическая болезнь;
- нарушение осанки;
- искривление позвоночника (патологический лордоз, кифоз);
- люмбализация;
- сакрализация;
- опухоли костей.
|
| Измерение объема движений в суставах конечностей и позвоночника (гониометрия) | Амплитуду движений измеряют с помощью ортопедического угломера, имеющего два рычага. На одном из них имеется шкала с градусами, а на втором – стрелочка. Рычаги устанавливаются параллельно сегментам, которые составляют сустав, а центр прибора (шкалу) – на сам сустав. Измерение производят в состоянии сгибания и разгибания. | - при травмах измерение амплитуды движения в суставе может быть опасно, поэтому ограничиваются тестирование объема движения.
|
| Измерение длины и окружности конечностей | Изменение длины конечности (укорочение или удлинение) часто проводится «на глаз». Для этого врач просит пациента согнуть руки в локтевых суставах или ноги в тазобедренных и коленных сустава (сидя или лежа). Более объективным методом измерения конечностей является измерение сантиметровой лентой. Врач измеряет конечность между костными выступами, которые являются как бы опознавательными пунктами. Окружность отдельных сегментов конечности измеряют для оценки состояния мягких тканей, а окружность сустава – для выявления его деформации. Бедро нужно измерить в трех разных места – в верхней, средней и нижней ее части. | - ушиб сустава с кровоизлиянием в его полость (гемартроз);
- переломы костей;
- внутрисуставные переломы;
- перелом;
- травма менисков коленного сустава;
- черепно-мозговая травма;
- разрыв и растяжение связок, сухожилий и мышц;
- вывих.
| - дисплазия тазобедренного сустава (врожденный вывих бедра);
- остеохондропатия;
- остеодистрофии;
- остеопороз;
- остеомиелит;
- опухоль кости и хряща;
- остеоартроз;
- артриты;
- несоответствие длины конечностей.
|
| Рентгенологическое исследование | Рентгенографию черепа, конечностей, грудной клетки, позвоночника и таза проводят в двух проекциях – спереди и сбоку. Грудную клетку и позвоночник обычно исследуют в положении стоя (если состояние позволяет). Для исследования конкретной части конечности ее кладут на рентгеновскую кассету прямо или под углом. В некоторых случаях может потребоваться встать на кассету двумя ногами (исследование стоп). | - вывих;
- перелом;
- травма позвоночника;
- травма мениска (контрастный рентген);
- черепно-мозговая травма;
- политравма;
- эпифизеолиз у детей.
| - врожденный вывих бедра;
- остеоартроз;
- хронический менисцит (менископатия);
- артриты;
- косолапость;
- остеодистрофии;
- остеохондроз;
- остеопороз;
- спондилолистез;
- люмбализация;
- сакрализация;
- деформация грудной клетки;
- плоскостопие;
- полая стопа;
- плантарный фасциит;
- опухоли костей;
- неравенство длины конечностей (врожденное и приобретенное)
|
| Ультразвуковое исследование | Ультразвуковое исследование позволяет выявить изменения в сухожилиях, суставах, костях, мышцах. Датчик посылает эхо-сигналы и регистрирует сигналы, отраженные от тканей. Степень отражения зависит от свойств тканей, которые меняются при патологических состояниях (соответственно меняется и поглощение ультразвука). | - травма менисков;
- ушиб (гематома, гемартроз);
- разрывы, растяжение;
- внутрисуставные повреждения (разрыв капсулы);
- травма менисков коленного сустава;
- повреждения позвоночника;
- ложный сустав;
- эпифизеолиз у детей.
| - врожденный вывих бедра;
- хронический менисцит;
- опухоли кости;
- тендовагинит;
- плантарный фасциит;
- миозит;
- остеоартроз;
- артриты;
- остеомиелиты;
- остеохондропатия;
- туннельные синдромы.
|
| Артроскопия | Артроскопия – это эндоскопическое исследование суставов с помощью специального аппарата, который называется артроскопом. Артроскоп – это тонкая металлическая трубка, имеющая камеру, что позволяет транслировать изображение на экран монитора в увеличенном виде. Процедура проводится под общим наркозом или под спинномозговой анестезией. Для лучшего исследования суставов в их полость через артроскоп вводится жидкость. Артроскопия позволяет также производить забор тканей (биопсию) и лечебные манипуляции. | - травма менисков коленного сустава;
- ушиб сустава с кровоизлиянием (гемартроз);
- разрывы связок и мышц (связанных с суставом);
- переломы (надколенника, шейки плеча);
- вывихи (особенно привычные).
| - хронический менисцит;
- остеоартроз;
- остеохондропатия;
- артриты (хронические);
- тендинит.
|
| Магнитно-резонансная томография (МРТ) | Во время МРТ пациент ложится на платформу, которая продвигается внутрь туннеля томографа, создающего магнитное поле вокруг исследуемого. Это поле временно приводит в движение протоны, которые и становятся источниками сигнала, улавливаемого датчиками. Если нужно исследовать конкретный сустав, то вместо тоннеля используется «катушка», которая обхватывает сустав и производит «местное МРТ» (такие аппараты называются открытыми). При МРТ можно вводить внутривенно контрастные вещества, которые усиливают сигналы, идущие из тканей, или делают видимыми кровеносные сосуды. | - разрывы, растяжение;
- травма менисков коленного сустава;
- переломы костей (особенно патологические);
- внутрисуставные переломы;
- черепно-мозговая травма;
- вывихи;
- эпифизеолиз у детей.
| - остеоартрозы;
- артриты;
- остеохондропатия;
- остеодистрофии;
- остеохондроз;
- злокачественные опухоли костей;
- спондилез;
- спондилит;
- спондилопатия;
- спондилоартроз;
- люмбализация;
- сакрализация;
- спондилолистез.
|
| Компьютерная томография (КТ) | КТ является аналогом рентгенологического исследования, позволяет делать очень тонкие рентгеновские срезы исследуемого органа и, после компьютерной обработки, получать объемный рисунок. Исследование проводится так же, как и при МРТ – на диагностическом столе. Разница в наличии облучения при КТ. | - переломы (костей таза, позвоночника, внутрисуставные переломы);
- патологические переломы (могут выявляться только при КТ);
- черепно-мозговая травма;
- разрывы мышц, сухожилий и связок;
- эпифизеолиз у детей.
| - врожденный вывих бедра;
- неравенство длины конечностей (врожденное и приобретенное);
- остеохондроз;
- остеоартрозы;
- хронический менисцит (менископатия);
- спондилопатия;
- спондилоартроз;
- спондилит;
- остеопороз;
- люмбализация;
- сакрализация;
- остеодистрофии.
|
| Сцинтиграфия | Сцинтиграфия – это сканирование тела или его отдельных участков после введения радионуклидов, которые, накапливаясь в тканях, начинают излучать лучи. Излучение улавливается гамма-камерой, которую устанавливают над нужным участком. При патологии накопление препарата может уменьшаться или увеличиваться. | | - артриты;
- остеохондропатия;
- опухоли костей;
- остеомиелиты.
|
| Подометрия (подография) | Подометрия – это метод, позволяющий получить информацию о состоянии опорных пунктов стоп и нарушении равномерного распределения нагрузки. В настоящее время применяют компьютерную подометрию. Исследуемый одной ногой ступает на платформу, соединенную с компьютером. В этой платформе имеются элементы, которые регистрируют давление каждого участка стопы на поверхность. Полученные данные на компьютере выводятся в виде цветного изображения стопы (цвет зависит от степени испытываемой нагрузки). | - состояние после перелома костей нижних конечностей.
| - плоскостопие;
- полая стопа.
|
| Плантометрия (плантография) | Еще один метод диагностики состояния стопы. При компьютерной плантометрии больной двумя ногами встает на прозрачную платформу, которая имеет специальное освещение снизу. Прозрачность обеспечивает возможность сфотографировать или отсканировать и передать на компьютер изображение отпечатков подошвы (след). |
| Пункция сустава | Пункция – это введение иглы или же инструмента в орган. Травматолог-ортопед проводит пункцию сустава, мягких тканей (если подозревает наличие гнойника, гематомы или опухоли), кости. Материал, который врач получает во время пункции, называют пунктатом. Пунктат отправляют на исследование в лабораторию. В некоторых случаях диагноз уточняется при одном взгляде на пунктат (цвет и состав). | - ушиб сустава (гемартроз);
- внутрисуставной перелом.
| - артрит;
- остеоартрозы;
- хронический менисцит (менископатия).
|
| Биопсия кости | Биопсия – это забор ткани (в данном случае костной) с помощью прокола кости иглой (пункция) или во время хирургической операции (открытая биопсия). Цель проведения – оценка состояния костной ткани. | - в травматологии биопсию проводят, если есть подозрение, что травма сопровождается гангреной конечности (омертвением) и необходимо провести ампутацию.
| - остеопороз;
- остеохондропатии;
- опухоли кости.
|
| Денситометрия | Денситометрия или оценка плотности кости может проводиться с помощью рентгенографии или ультразвукового исследования (проводится так же, как и обычное УЗИ). Рентгеновские денситометры имеют Г-образный рукав и платформу, на которую ложится пациент. Рукав является излучателем рентгеновских лучей, его устанавливают над нужным участком. Плотность кости на рентгене оценивается «на глаз» или с помощью компьютерных программ. | - патологические переломы (при подозрении на остеопороз).
| |
Кроме основных методов врач-травматолог-ортопед может назначить ряд исследований, которые относятся к патологиям, оказывающим влияние на опорно-двигательный аппарат, но находятся в компетенции других врачей. Например, стабилометрия (исследование позы и функции поддержания равновесия тела), электромиография (исследование состояния мышц при их слабости) и динамометрия (исследование силы мышц). Эти исследования чаще проводят неврологи (при параличах и нарушении равновесия тела), диабетологи (при полинейропатиях – поражении большинства периферических нервов). Для ортопедов-травматологов данные методы являются способом оценить степень нарушения функции опорно-двигательного аппарата, но не конкретные болезни.
Какие лабораторные исследования чаще назначает травматолог-ортопед?
Лабораторные анализы, которые назначает травматолог, имеют цель выяснить состояние организма после перенесенной травмы, степень кровопотери, а также выявить некоторые болезни, которые могли стать причиной травматизации. Большинство анализов берется в травматологическом отделении или отделении интенсивной терапии, то есть в больничных условиях. К ортопеду в большинстве случаев на прием приходят люди уже с подтвержденным диагнозом и данными ряда лабораторных исследований, которые были назначены врачами других специальностей.
Травматолог-ортопед назначает следующие анализы:
- общий анализ крови – информирует о степени кровопотери, наличии воспалительного процесса в организме;
- общий анализ мочи – информирует о состоянии почек (если они пострадали при травме) и о вымывании кальция с мочой;
- коагулограмма – анализ свертывающей системы крови назначается перед выполнением любых манипуляций, кроме того нарушение свертываемости наблюдается при многих травмах (синдром внутрисосудистого свертывания);
- анализ на уровень кальция и фосфора – необходим для оценки степени минерализации костной ткани (рахит, остеопороз, остеодистрофии);
- анализ на уровень C-реактивного белка – его уровень повышается при различных аутоиммунных (ревматических) поражениях суставов;
- анализ на щелочную фосфатазу и остеокальцин – являются маркерами остеопороза;
- анализ на мочевую кислоту – позволяет выявить подагру.
Кроме того, обязательно назначаются анализы на состояние почек и печени (мочевина, креатинин, печеночные ферменты).
Если планируется операция, то перед ее проведением больному назначают все анализы, которые входят в перечень обязательных предоперационных исследований (иммунологический анализ, серологический анализ крови на выявление инфекционных болезней, анализ на определение резуса и группы крови, расширенный биохимический анализ крови, расширенная коагулограмма и другие).
Какие патологии лечит травматолог-ортопед?
Травматолог-ортопед лечит те патологии, которые повредили опорно-двигательный аппарат и стали причиной нарушения функции движения в каком-либо его отделе. Повреждение может быть следствием травмы или болезни. Врач-травматолог помогает при острых состояниях, которые могут угрожать жизни. Ортопед в своей практике редко встречается с патологиями, которые могут быть жизнеугрожающими. Деятельность ортопеда направлена на то, чтобы все в опорно-двигательной системе работало нормально, чтобы нагрузка равномерно распределялась, и человек мог выполнять физическую нагрузку в полном объеме.
Травматолог-ортопед использует как хирургические, так и нехирургические методы лечения патологии. После того как причина нарушения устранена, начинается период реабилитации, то есть восстановления функции пострадавшего отдела опорно-двигательной системы. На этом этапе к лечению подключаются другие специалисты – реабилитологи, физиотерапевты, мануальные терапевты и массажисты.
Методы лечения, которые применяет травматолог-ортопед
| Патология | Методы хирургического и нехирургического лечения | Примерная длительность восстановление после операции | Прогноз |
| Методы лечения при травмах |
| Ушиб | - нехирургическое лечение – пузырь со льдом в первые сутки и давящая повязка (уменьшение отека и кровоизлияния), тепловые процедуры на 2 – 3 сутки (ускорение рассасывания);
- пункция сустава – малое хирургическое вмешательство проводится также как и диагностическая пункция для удаления излившейся крови из мягких тканей или сустава;
- иммобилизация (обездвиживание) – проводится с помощью повязок или шин при гемартрозах.
| Длительность зависит от тяжести ушиба. При гемартрозе требуется 1 – 2 недели на иммобилизацию. В легких случаях ушиб проходит в течение недели. | Прогноз благоприятный. При отсутствии правильного лечения есть риск инфицирования поврежденных тканей. |
| Сдавление (синдром длительного сдавливания) | - местное лечение – местно холод, давящая повязка;
- обезболивание – циркулярная новокаиновая блокада (введение новокаина кругом выше места сдавления);
- иммобилизация – проводится с помощью транспортных шин (фиксаторов);
- общее лечение – введение внутривенных растворов с целью дезинтоксикации (удаления токсинов из организма) и восстановления нарушенного обмена веществ;
- протезирование – протезы устанавливаются, если конечность пришлось ампутировать.
| Лечение больных проводится в отделении интенсивной терапии. Продолжительность лечения зависит от длительности сдавления тканей и выраженности интоксикации организма. | Прогноз зависит от правильного лечения. Синдром интоксикации может привести к недостаточности жизненно важных органов, в первую очередь - почек. |
| Растяжение связок | - обезболивание – введение раствора лидокаина или новокаина в область повреждения, а также прием обезболивающих препаратов;
- иммобилизация – наложение гипсовой повязки.
| Повязку необходимо носить в течение 10 – 12 дней. При растяжении связок нижних конечностей иммобилизация длится до 2 месяцев. | Прогноз благоприятный при условии соблюдения режима покоя для конечности. |
| Разрыв связок, мышц и сухожилий | - хирургическое лечение – сшивание сухожилия или мышцы;
- артроскопические операции – сшивание во время артроскопии;
- иммобилизация – наложение гипсовой повязки (лонгеты).
| Носить гипсовую лонгету необходимо от 2 недель до 2 месяцев. Длительность периода реабилитации зависит от вида мышцы. | Прогноз благоприятный. При спортивных травмах возможность восстановить функцию движения можно спустя 2 месяца. |
| Повреждение периферических нервов | - иммобилизация – накладывается гипсовая лонгета, чтобы поврежденная часть не отвисла и не зафиксировалась в неправильном положении (на фоне потери тонусы мышц), а также, чтобы сблизить концы нервов;
- медикаментозное лечение – стимуляция нервно-мышечного аппарата препаратами;
- хирургическое лечение – сшивание нерва (нейрорафия).
| Медикаментозное лечение проводится в течение 10 дней. Иммобилизация проводится до и после сшивания нерва сроком на 3 недели. | Процесс восстановления нервов длится очень долго (нерв растет со скоростью 1 мм в сутки). |
| Вывих | - обезболивание – проводится местное или общее обезболивание, чтобы расслабить мышцы и приступить к вправлению;
- вправление – возврат сместившейся суставной поверхности на место;
- иммобилизация – фиксация сустава после вправления;
- хирургическое лечение – пластическая коррекция компонентов сустава (капсулы, связок) с помощью артроскопии или открытой операции с фиксацией спицами.
| Иммобилизация проводится в течение нескольких недель, конкретный срок зависит от сустава и наличии осложнений. | Прогноз в целом благоприятный. При повторных вывихах эффективна только операция. |
| Перелом | - закрытая репозиция – сопоставление костных отломков и иммобилизация (под контролем рентгенографии);
- скелетное вытяжение – костные отломки вправляют постепенно с помощью подвешивания груза к конечности и поддержания ее в естественном положении;
- внешний остеосинтез – репозиция проводится под контролем рентгеновского исследования, после чего кости фиксируют спицами в аппарате (аппарат Илизарова);
- внутренний остеосинтез – репозиция отломков и фиксация металлическими конструкциями (шурупы, винты, спицы, пластины и другие) проводится во время открытой операции;
- протезирование суставов и конечности – проводится при низкой вероятности самостоятельного заживления внутрисуставных или околосуставных переломов, а также, если была произведена ампутация конечности.
| Сроки заживления переломов зависят от конкретной кости и составляют от 2,5 до 10 месяцев, в зависимости от сложности травмы. | Прогноз во многом зависит от возраста и наличия сопутствующих заболеваний, оказывающих влияние на скорость образования костной мозоли. |
| Повреждение позвоночника | - закрытые методики – вправление и скелетное вытяжение;
- спондилодез – прочная фиксация позвонков с помощью различных конструкций, которые имплантируются при открытой или эндоскопической операции.
|
| Повреждение менисков | - обезболивание – внутрь сустава вводят раствор новокаина;
- вправление – устранение блокады сустава, то есть защемления мениска;
- иммобилизация – с помощью гипсового тутора (специального фиксатора в виде гильзы);
- хирургическое лечение – удаление поврежденного мениска с помощью артроскопии или открытой операции на коленном суставе (артротомия), после чего проводится трансплантация мениска (замещение другим хрящом или синтетическим имплантом).
| Для проведения операции больного госпитализируют в больницу, где он должен находиться в течение 3 дней. Иммобилизация длится 3 недели, после чего приступают к восстановлению функции. | Прогноз зависит от возраста, а также от сроков обнаружения травмы. При отсутствии лечения развивается артроз. |
| Псевдоартроз и замедление сращения перелома | - хирургическое лечение – включает иссечение краев костных отломков («освежение»), правильная репозиция костных отломков, фиксация конечности в правильной позиции с помощью металлических конструкций или замещение недостающей костной ткани (костная пластика).
| Конструкции оставляют до полного сращения кости. | Прогноз зависит от ранней диагностики ложного сустава и правильного лечения болезней, которые замедляют сращение перелома. |
| Политравма и травматический шок | - остановка кровотечения и восполнение кровопотери;
- обезболивание в области перелома;
- антибиотики;
- хирургическая обработка раны.
| Лечение проводится в отделении интенсивной терапии (реанимации). Длительность лечения зависит от тяжести состояния. | Прогноз зависит от степени кровопотери, наличия травмы головного и спинного мозга и состояния внутренних органов. |
| Черепно-мозговая травма | - хирургическое лечение – репозиция вдавленных отломков или пластическое закрытие дефекта кости.
| Больные с ЧМТ в большинстве случаев лечатся в отделении неврологии, где их наблюдают в течение как минимум 3 – 5 дней в легких случаях. | Прогноз относительно благоприятный, если нет тяжелого поражения головного мозга. Среди отдаленных осложнений возможны психические заболевания. |
| Методы лечения при ортопедических болезнях |
| Неравенство длины конечностей | - хирургическое лечение – остеосинтез с помощью аппарата Илизарова, реконструктивные операции на голени и суставах, ампутация недоразвитых сегментов и протезирование.
| Сроки «пребывания» в аппарате Илизарова составляют от 4 до 10 месяцев. | Прогноз благоприятный, если функция мышц сохранена. Если причина – мышечная слабость, удлинение кости не проводят. |
| Врожденный вывих бедра | - нехирургические методы – лечебная физкультура, массаж, широкое пеленание, отводящие шины, липкопластырное вытяжение и наложение гипсовой повязки;
- хирургическое лечение – артропластика (коррекция элементов тазобедренного сустава), остеотомия (искусственный перелом для восстановления правильной анатомии) или эндопротезирование тазобедренного сустава.
| Сроки лечение с помощью вытяжения и гипсовых повязок составляет 5 – 6 месяцев. | Прогноз тем лучше, чем раньше выявлена дисплазия тазобедренного сустава. |
| Косолапость | - нехирургическое лечение – гипсовые повязки, массаж, лечебная физкультура, ношение индивидуальных ортезов;
- хирургическое лечение – пластическая операция на сухожилиях или пяточной кости стопы и фиксация «нового» положения с помощью спицы, артродез.
| Гипсовые повязки и ортезы меняют по этапам на новые, по мере роста ребенка до полного исправления. | Прогноз благоприятный. Если ортопедическая нехирургическая коррекция была начата в младенческом возрасте, то операции можно избежать. |
| Косорукость | - хирургическое лечение – артродез лучезапястного сустава в правильном положении, использование аппарат Илизарова, протезирование.
| «Выращивание» кости с помощью аппарата Илизарова длится как минимум 3 – 4 месяца. | Лечение больных имеет свои трудности, поэтому операцию проводят детям до 10 лет. |
| Плоскостопие | - нехирургическое лечение – ношение удобной обуви, использование ортопедических стелек, лечебная гимнастика, массаж, ограничение нагрузки, фиксация гипсовой повязкой;
- хирургическое лечение – формируют свод стопы с помощью остеотомии, артродеза с фиксацией костей винтами.
| Повязку при невроме Мортона накладывают сроком на 1,5 месяца, а после операции (остеотомии) – на 2 месяца. | Прогноз благоприятный, если вовремя начать использовать ортопедические стельки и обувь. В противном случае нагрузка передается на позвоночник и вызывает деформацию. |
| Полая стопа | - нехирургическое лечение – ношение удобной (с подъемом) обуви или ортопедической стельки, физиотерапия;
- хирургическое лечение – формирование стопы с помощью рассечения подошвенной фасции, артродеза и остеотомии, пересадки мышц и сухожилий.
| После операции гипсовую повязку носят 6 – 7 недель. | Прогноз благоприятный при ношении удобной обуви и отсутствии перегрузки стопы. Если нагрузка на стопу увеличивается, то она деформируется еще больше, что нарушает возможность ходьбы. |
| Вальгусная деформация стопы | - нехирургическое лечение – ношение удобной (широкой) или ортопедической обуви и ортезов (фиксаторы и шины);
- хирургическое лечение – остеотомия, артродез или тенодез (фиксация сухожилия).
| Ортезы нужно носить около месяца, если деформация «свежая», при застарелой деформации приходится носить постоянно. | Прогноз благоприятный, если вовремя устранить деформацию. В противном случае происходит перегрузка стопы, которая передается на вышележащие суставы и спину. |
| Молоткообразные пальцы | - нехирургическое лечение – ношение свободной обуви, ортопедических стелек или использование лейкопластырной повязки (фиксирует палец в правильном положении);
- хирургическое лечение – пластика сухожилия или остеотомия плюсневой кости.
| Липкопластырную повязку нужно надевать каждый раз при ходьбе. При выраженной деформации проводится хирургическое лечение. | Прогноз зависит от своевременного выявления и коррекции. |
| Палец Мортона | - нехирургическое лечение – ношение специальной обуви или ортезов;
- хирургическое лечение – укорочение пальцев с помощью операции на костях или суставах (остеотомия, артродез).
| Носить специальную обувь или ортопедические приспособления нужно постоянно. | Прогноз благоприятный. Если длина второго пальца значительно превышает длину первого, то могут возникнуть трудности с ношением обуви. |
| Аномалии развития пальцев рук | - хирургическое лечение – удаление перетяжек между пальцами и пластика кожи, удаление добавочного пальца, восстановление анатомии кисти и ее функции.
| Количество этапов для коррекции зависит от патологии. | Прогноз в целом благоприятный. При эктродактилии операцию проводят только взрослым. |
| Туннельные синдромы | - нехирургическое лечение – уменьшение нагрузки на конечность, иммобилизация сустава, ношение стелек, противовоспалительное лечение, введение гидрокортизона, физиотерапия, лечебная физкультура;
- хирургическое лечение – открытая или артроскопическая операция с рассечением связок, устранением механической причины сдавления нервного сплетения (опухоль, костное образование).
| Нехирургическое лечение назначается в течение нескольких месяцев, при его неэффективности проводят оперативное вмешательство. | Прогноз благоприятный. Если уменьшается напряжение связок (привычные движения не осуществляются), то боли проходят. |
| Кривошея | - нехирургическое лечение – лечебная физкультура, массаж, физиотерапия;
- хирургическое лечение – операция проводится на измененной мышце шеи, ее ножки отсекают и удлиняют.
| Нехирургические методы лечения проводятся курсами. Их длительность составляет в среднем 10 – 15 сеансов. | Прогноз благоприятный при своевременном и правильном лечении. |
| Дефекты грудной клетки | - нехирургическое лечение – ношение ортезов, лечебная физкультура, массаж, плавание, физиотерапия;
- хирургическое лечение – фиксация ребер и грудины с помощью металлической пластины в правильном положении.
| Ортезы носят не более 2 лет. Хирургическая фиксация длится 2 – 3 года. | Среди осложнений дефектов грудной клетки встречаются пневмонии, пневмоторакс (скопление воздуха в полости плевры). |
| Остеоартроз | | Медикаментозное лечение проводится курсами, которые длятся несколько месяцев. Вытяжение проводят в течение 20 минут на протяжении 7 – 10 сеансов. | Прогноз в целом благоприятный, если вовремя начать лечение, можно сохранить трудоспособность. При невозможности медикаментозного лечения (выраженная деформация сустава) эндопротезирование позволяет вернуть человеку трудоспособность. |
| Артриты | - нехирургическое лечение – антибиотики, противовоспалительные препараты, обезболивание;
- пункция сустава – производится удаление скопившейся гнойной или негнойной (серозной) жидкости из полости сустава, что оказывает лечебное действие;
- хирургическое лечение – проводят вне периода обострения, чаще всего с помощью артроскопической операции удаляют или частично иссекают синовиальную оболочку сустава (она и продуцирует жидкость).
| Длительность лечения зависит от формы и причины артрита (инфекция, ревматическая болезнь, туберкулез, бруцеллез и другие). В среднем срок нехирургического лечения составляет несколько месяцев. | Прогноз в отношении инфекционных артритов благоприятный, неинфекционные артриты с течением времени могут привести к артрозу при отсутствии лечения. |
| Остеомиелит | - нехирургическое лечение – антибиотики, введение внутривенных растворов, иммобилизация конечности, физиотерапия;
- хирургическое лечение – удаление гнойного очага и замещение пустующего места мышечным лоскутом на питающей ножке (с питающим сосудом), удаление металлических конструкций (послеоперационный остеомиелит) и гипсовая повязка.
| Лечение проводится до прекращения гнойного процесса и сращения перелома. | Прогноз зависит от состояния сопротивляемости организма и раннего выявления остеомиелита. При отсутствии лечение может развиться заражение крови (сепсис). |
| Аномалии развития позвоночника | - нехирургическое лечение – устранение симптомов (обезболивание, противовоспалительные препараты, физиотерапия);
- хирургическое лечение – удаление поперечного отростка переходного позвонка (при сакрализации и люмбализации), спондилодез и фиксация позвоночника.
| Длительность курсов физиотерапии и режим назначения препаратов устанавливается индивидуально. | Прогноз во многих случаях благоприятный, необходимость в операции возникает не всегда (если нарушается трудоспособность больного). |
| Искривление позвоночника (кифоз, лордоз) | - нехирургическое лечение – иммобилизация корсетом, ношение спинодержателя, массаж, лечебная гимнастика;
- хирургическое лечение – спондилодез и другие методы фиксации позвоночника.
| Ношение корсетов и спинодержателей проводится длительно или только в период нагрузки. Лечебная гимнастика и массаж назначается по индивидуальной программе. | Прогноз зависит от раннего выявления и лечения, так как искривление при отсутствии коррекции прогрессирует. |
| Нарушение осанки | - формирование правильной осанки – спорт, гимнастика, жесткая кровать, правильное ношение сумки, удобное рабочее место.
| Формирование правильной осанки – дело привычки, главным фактором закрепления которой является постоянное соблюдение правил в течение нескольких месяцев. | Прогноз благоприятный. Если нет серьезных деформаций позвоночника, то осанка легко поддается коррекции. |
| Сколиотическая болезнь | - нехирургическое лечение – ортопедические корсеты, укрепление мышц спины;
- хирургическое лечение – эпифизеодез (удаление части межпозвоночного диска и части пластинки зоны роста на выпуклой стороне), спондилодез (фиксация позвоночника костными трансплантатами) и другие виды операций.
| Трансплантаты при спондилодезе можно удалить через 3 – 5 лет после их установки, но в некоторых случаях их оставляют. Ортопедические корсеты носят при легких формах сколиоза, попутно укрепляя мышцы спины. Длительность их ношения устанавливается индивидуально. | Прогноз благоприятный, если операция или ортопедическая коррекция была проведена в детском возрасте. |
| Остеохондропатия | - нехирургическое лечение – покой пораженному суставу, ортопедическая обувь, кратковременная или длительная иммобилизация с одновременным проведением физиотерапии, хондропротекторы и противовоспалительные препараты;
- хирургическое лечение – проводится реконструкция сустава, артроскопическое удаление «суставной мыши», артродез.
| Болезнь является хронической, поэтому требуется длительное или постоянное лечение. | Если болезнь выявляется на ранних стадиях, то удается избежать деформации костей. |
| Остеопороз | - нехирургическое лечение – препараты, уменьшающие разрушение костей (бисфосфонаты), препараты кальция и витамина Д.
| Лечение остеопороза проводится курсами. | Прогноз не очень благоприятный, так как часто остеопороз обнаруживается уже на той стадии, когда кость стала настолько хрупкой, что ломается от неосторожного движения. Профилактика остеопороза является средством предупреждения патологических переломов. |
| Остеодистрофии | - нехирургическое лечение – проводится аналогично лечению остеопороза;
- хирургическое лечение – удаляют очаги поражения костной ткани или опухоли паращитовидной железы (операцию проводит хирург).
| Остеодистрофии требуют постоянного контроля над состоянием костной ткани. | Прогноз зависит от формы остеодистрофии. При болезни Реклингхаузена после удаления гормональной опухоли состояние костной ткани восстанавливается в течение нескольких лет. Болезнь Педжета считается предопухолевым заболеванием. |
| Спондилез | - нехирургическое лечение – иммобилизация позвоночника с помощью корсетов, постельный режим, противовоспалительное лечение, новокаиновые блокады, физиотерапия, вытяжение позвоночника, лечебная физкультура;
- хирургическое лечение – восстановление анатомических взаимоотношений элементов позвоночника, фиксация позвонков металлоконструкцией (костная пластика, спондилодез).
| Требуется постоянный контроль за состоянием позвоночника, лечение проводится курсами. | Прогноз зависит от степени сдавление нервных корешков (болевой синдром) и от раннего обращения к врачу. |
| Спондилит |
| Спондилоартроз |
| Спондилопатия |
| Остеохондроз |
| Миозит | - нехирургическое лечение – антибиотики (при инфекционном миозите), гидрокортизон (при оссифицирующем миозите);
- хирургическое лечение – удаление омертвевших тканей, гноя, кальцинатов, дренирование.
| Нехирургическое лечение целесообразно в самом начале миозита и больше носит профилактический характер. В большинстве случаев в ортопедической практике миозиты лечатся хирургическим путем. | Прогноз зависит от вида возбудителя, своевременного и правильного лечения. |
| Тендинит | - нехирургическое лечение – иммобилизация гипсовой повязкой, назначение противовоспалительного лечения;
- хирургическое лечение – иссечение утолщенного сухожилия и его пластика, резекция кости (при тендините ахиллова сухожилия).
| Если нехирургическое лечение не помогает в течение 3 – 6 месяцев, то проводят операцию. | Лечение тендинита (особенно ахиллова сухожилия) – процесс длительный, но имеющий благоприятный исход. |
| Лигаментит | - нехирургическое лечение – местное введение новокаина и гидрокортизона (гормональное противовоспалительное средство), массаж, тепловые процедуры;
- хирургическое лечение – иссечение утолщенного участка связки.
| Нехирургическое лечение проводят в течение 3 – 4 недель, а при отсутствии эффекта лечат хирургическим путем. После операции необходима иммобилизация конечности в течение недели. | При отсутствии лечения болезнь прогрессирует и связки уплотняются. Вовремя проведенное лечение является залогом благоприятного исхода. |
| Тендовагинит | - нехирургическое лечение – введение гидрокортизона в сухожильное влагалище и иммобилизация конечности гипсовой повязкой;
- хирургическое лечение – пункция синовиальной сумки или иссечение сухожильного влагалища (иссечение на пальцах кисти не проводят).
| После введения гидрокортизона иммобилизация конечности длится 1 – 2 недели. | В большинстве случаев прогноз благоприятный. При отсутствии лечения есть риск сращения сухожильного влагалища с сухожилием. |
| Плантарный фасциит | - нехирургическое лечение – ограничение физической активности и иммобилизация, противовоспалительные препараты, ношение ортопедических стелек, физиотерапия;
- хирургическое лечение – рассечение подошвенной фасции в области пяточной кости, что уменьшает натяжение подошвенного нерва.
| Нехирургические методы применяет в течение 5 – 6 месяцев (иммобилизацию – 3 – 4 недели), а при неэффективности проводят операцию. | Прогноз благоприятный при своевременном и адекватном лечении. |
| Опухоли костей | - хирургическое лечение – удаление опухоли в пределах здоровой костной ткани или широкое иссечение пораженного отдела.
| Длительность пребывания в больнице зависит от объема планируемых мероприятий. Требуется подтверждение гистологического исследования для исключения или подтверждения злокачественной опухоли (3 – 7 дней). | Прогноз при доброкачественных опухолях благоприятный, при злокачественных опухолях есть высокий риск патологических переломов. |