Кто такой подолог?
Подолог – это специалист, который занимается лечением патологий стопы и уходом за ней. Данная специальность возникла в Германии в 90 годах прошлого века, где в настоящее время существуют школы подологии. Будущий специалист-подолог обучается в этой школе в течение 2 – 3 лет, при этом наличие медицинского образования необязательно. Согласно немецкой задумке, подолог – не врач, а специалист среднего медицинского звена, работа которого заключается в оказании населению квалифицированной медицинской помощи при проблемах, связанных со стопами.
Несмотря на то, что услуги подолога предлагают множество центров по уходу и лечению, официально специальности «Подолог» на территории Российской Федерации не существует (для этого должны быть открыты школы и создана учебная программа). Подологом в России называют мастера по аппаратному педикюру (педикюрша).
«Подология» в переводе с греческого означает «учение о стопе» (podus – стопа, logos – учение), а педикюр это уже латинский термин, означающий «уход за стопой» (pedis – стопа, cure – уход). Получается, что подолог – это обученный ухаживать за стопой специалист.
В России в качестве подолога могут работать следующие специалисты:
- мастера-подологи – специалисты без медицинского образования, прошедшие курсы по аппаратному педикюру и парамедицинскому уходу за стопой (курс длится 8 – 10 дней);
- специалисты-подологи – работники со средним медицинским образованием, полученным в школе подологии (в Европе);
- врачи-подологи – врачи, прошедшие курсы по аппаратному педикюру, которые кроме стандартных способов лечения используют методики медицинского и аппаратного педикюра.
Полномочия и возможности мастера-подолога (специалиста-подолога) и врача-подолога можно сравнить с таковыми у косметолога и дерматолога. Дерматолог лечит болезнь, косметолог помогает сохранить кожу здоровой и красивой, при этом обращение к первому не заменяет консультации у второго. Врачи часто приобретают дополнительные навыки, чтобы пациент мог получить все, что ему нужно, обратившись к одному специалисту. Так же получается и в случае с аппаратным педикюром. Врач, обучившись на курсах педикюрш, прибавляет к перечню своей специализации профессию «подолог».
Услуги подолога могут оказывать следующие врачи:
- хирурги – лечат гнойные болезни, раны, язвы мягких тканей и костей стопы;
- дерматологи – лечат вирусные, бактериальные и грибковые поражения кожи и ногтей стопы;
- микологи – занимаются исключительно грибковыми болезнями (микес – грибок);
- травматологи – лечат проблемы, связанные с вывихом или переломом костей стопы;
- ортопеды (ортос – прямой) – занимаются проблемой деформаций стопы, которая требует коррекции с помощью специальных выпрямляющих или поддерживающих приспособлений (ортезов);
- подиатры (подус – стопа, атрия – лечение) – узкоспециализированные ортопеды, которые занимаются различной патологией стопы (в США, Канаде и Великобритании подиатрами могут называться специалисты-подологи);
- эндокринологи – занимаются профилактикой и лечением тех поражений стопы, которые связаны с наличием у человека сахарного диабета и других гормональных расстройств и нарушений обмена веществ (например, ожирения);
- ревматологи – занимаются лечением поражений суставов стопы при ревматических болезнях (системные заболевания соединительной ткани).
Необходимость выделить отдельного специалиста по стопе возникла из-за частых деформаций и гангрены (быстро распространяющееся омертвение тканей) стопы. При этом люди «доходили» до врачей уже с запущенными случаями, и помочь им можно было, в лучшем случае, с помощью операции, а в худшем – ампутации. Оказалось, что осложнений и операций можно избежать, если вовремя, а главное, правильно ухаживать за стопой. Но врачи, в связи с высокой загруженностью, не могли заниматься уходом за стопами, поэтому пациентами с «небольшими» проблемами занимались специалисты салонов красоты. Однако такие специалисты ничего не лечили и исправляли только косметические дефекты. Так могло продолжаться до тех пор, пока проблема не доходила до уровня патологии, чтобы за нее взялись врачи. Особенно остро встал вопрос, когда распространенность сахарного диабета достигла масштабов эпидемии, и хирурги все чаще стали проводить операции по удалению омертвевших пальцев или всей стопы. Таким образом, подолог должен был стать именно тем специалистом, который знает когда нужно ухаживать, а когда направить человека на обследование и лечение к врачу.
Чем занимается подолог?
Подолог имеет медицинские знания об анатомии, физиологии и патологии стопы, использует в качестве ухода за стопой такие методы как аппаратный и инструментальный педикюр, ортопедические аппараты, косметические средства и массаж. Однако это во многом касается специалистов-подологов, получивших образование в Европе. Они, в отличие от педикюрш, осуществляют эстетическую коррекцию стопы с элементами медицинского ухода. Такой подход называется парамедицинским педикюром, то есть педикюром «близким к медицинскому». В то же время, многие проблемы со стопой подолог не может решать самостоятельно и должен работать совместно с врачами, которые в своей практике занимаются болезнями, поражающими стопу. Таким образом, подолог стоит в одном ряду с акушерами, фельдшерами, медсестрами, косметологами и массажистами – специалистами, имеющими среднее медицинское образование.
Однако реальная картина на территории многих стран СНГ выглядит иначе. В этих странах мастера-подологи выполняя эстетическую коррекцию, делают акцент на красивый внешний вид, который, однако, не всегда совпадает с истинным здоровым состоянием тканей стопы. Врачи-подологи, которые специализируются на болезнях стопы, не только лечат патологии, которые нарушают красивый вид стопы, но и проводят эстетическую коррекцию.
Стопа выполняет следующие функции:
- безопасное передвижение, независимо от поверхности, по которой ступает стопа;
- контроль движений, то есть возможность выбирать и изменять направление (ходить вперед, назад, вбок);
- уменьшение нагрузки во время ходьбы, которая падает на коленный, тазобедренный суставы и позвоночник.
Как видно, работа стопы во многом похожа на движение автомобиля, а патология стопы – на езду со спущенным колесом. Даже если вся машина работает исправно, со спущенным колесом нельзя ехать нормально.
Услуги подолога необходимы при следующих патологиях:
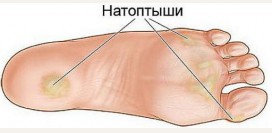
Мозоли и натоптыши
Мозоль – это утолщение и уплотнение ороговевающих (омертвевающих) клеток поверхностного слоя кожи (эпидермиса) вследствие постоянного давления или травматизации. Чаще всего мозоли образуются на тыльной (подошвенной) поверхности стопы (на ступнях), а именно на кончиках и тыльной стороне пальцев ног, между пальцами и на подушке большого пальца. Мозоль может быть мягкая (образуется в «потных» местах стопы) и сухая. Мозоль имеет стержень – это ножка или центр повреждения, то есть при очень детальном осмотре можно увидеть, что мозоль имеет несколько зон, что не характерно для натоптышей.
Натоптыши – это более глубокие изменения строения кожи стопы, не имеющие четких границ и зон (вся поверхность натоптыша одинаковая), не вызывают болевых ощущений, в отличие от мозолей.
Гипергидроз стоп
Подошвенный (плантарный) гипергидроз – это повышенная потливость ног с появлением неприятного запаха, не связанная с погодными условиями. Это состояние не только вызывает дискомфорт, но и может стать причиной развития воспалительных, инфекционных и грибковых заболеваний стоп.
Микозы стоп и онихомикозы
Микоз стопы – это грибковое поражение кожи стопы (микес – гриб), а онихомикоз – это грибковое поражение ногтей стопы (онихос – ноготь). Стопа с многочисленными трещинами, пораженная грибком, часто носит название «стопа атлета». Это объясняется тем, что спортсмены чаще пользуются общими раздевалками и душевыми, где влажно и тепло, а грибки передаются чаще всего именно в таких условиях.
Выраженное грибковое поражение ногтей приводит к деформациям ногтевой пластинки, ее уплотнению («свинцовый ноготь») или разрыхление. Лечением микозов занимаются миколог-подолог или дерматолог-подолог, если необходимо назначить общую терапию, то есть препараты для приема внутрь. Если же микозы кожи стоп и ногтей имеют ограниченный характер (маленький очаг поражения) и возникли совсем недавно (ранняя стадия), то можно обратиться к мастеру-подологу, который этот очаг удалит и проведет коррекцию деформаций ногтей, вызванных грибковым поражением.
Характерные симптомы грибка – это зуд, красноватая граница между здоровой и пораженной кожей и отслаивание кожи.
Подошвенные бородавки
Бородавки – это исходно доброкачественные кожные наросты, которые образуются вследствие вирусной инфекции, а именно вируса папилломы человека. Чисто внешне бородавки трудно отличить от родинок и даже мозолей. Основным отличием бородавки от мозоли является то, что мозоль появляется вследствие трения, а бородавка травмируется после своего образования. При этом бородавки при трении все больше кровоточат и трудно заживают, а с мозолью происходит обратное – место трения утолщается. Бородавки, расположенные на подошвенной поверхности стопы, вызывают дискомфорт или боль во время ходьбы. Кроме того, при внимательном осмотре можно заметить наличие черненьких сосочков (точек) на бородавках, которые на мозолях не образуются.
Лечением бородавок занимается врач-дерматолог. Дело в том, что насильственное удаление способствует лишь тому, что бородавок становится больше. Бородавки удаляются с помощью химических и физических методов, которые проводятся только дерматологами-подологами. Роль специалиста-подолога в данном случае – это отличить мозоль от бородавки и направить пациента к нужному врачу.
Ониходистрофии
Ониходистрофии (онихос – ноготь, дистрофия – нарушение питания) – это изменения ногтевой пластинки, ложа ногтя и ногтевых валиков (возвышения кожи по бокам и сзади ногтя). Ониходистрофии не являются самостоятельным заболеванием, это всегда симптом, некий индикатор нарушения функции внутренних органов, реже какого-либо местного патологического процесса.
Чаще всего встречают следующие виды ониходистрофий:
- поперечная борозда ногтя – поперечная дуга ногтевой пластинки (от одного бокового края до другого);
- онихогрифоз (грифос – изогнутый) – когтеобразная деформация и выраженное уплотнение ногтевой пластины;
- платонихия (плато – равнина) – плоский ноготь, то есть ноготь, лишенный естественной выпуклости;
- койлонихия (коллос – полый) – наличие блюдцеобразного вдавления на ногтевой пластине, при этом сам ноготь имеет нормальную толщину и прозрачность;
- онихолизис (лизис – разрушение) – потеря связи ногтевой пластины с ногтевым ложем, при этом та часть ногтя, которая должна иметь прозрачный цвет, становится похожей на часть, которая растет дальше подушечки пальца (белая часть);
- онихомадезис (мадезис – облысение) – отторжение ногтя не с кончика, а с середины;
- онихорексис (рексис – ломка) – расщепление ногтей в продольном (в длину) направлении;
- онихошизис (шизис – расщепление) – расслоение ногтя от его свободного края в поперечном направлении;
- гапалонихия (hapalos – нежный) – размягченный ноготь, который легко сгибается и обламывается;
- дисхромия – изменение цвета ногтей;
- склеронихия (склероз – уплотнение) – утолщенный ноготь.
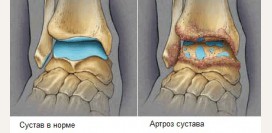
Артрозы и артриты стопы
Артроз – это невоспалительное поражение суставов, приводящее к их деформации. Артрит – это воспалительное поражение суставов, которое не всегда приводит к деформации. Артрозы и артриты стопы протекают тяжело, так как стопа постоянно находится под нагрузкой массы тела. Чаще всего поражается первый плюснефаланговый сустав (сустав большого пальца) и подтаранный (соединяет таранную кость с пяточной, а сама таранная кость располагается между голеностопным суставом и пяточной костью). Исход артрозов это ригидность суставов, то есть уменьшение их подвижности, а в самых тяжелых случаях – анкилоз (сращение суставных поверхностей) и полная неподвижность сустава.
В зависимости от причины, выделяют следующие виды артритов:
- инфекционный артрит – развивается при переходе гнойного воспаления кожи (пиодермии) на глубокие ткани или общем инфекционном заболевании, которое поражает многие суставы;
- ревматоидный артрит – это одна из форм поражений суставов при ревматических болезнях;
- подагрический артрит – возникает при подагре вследствие отложения кристаллов мочевой кислоты в суставах и мягких тканях стопы в виде узелков (тофусов);
- псориатический артрит – сочетается с псориазом кожи.
Воспалительные заболевания ногтей и мягких тканей стоп
К воспалительным заболеваниям ногтей относятся панариций, паронихий и пандактилит.
Панариций – это гнойное воспаление мягких тканей пальца (кожи, подкожной клетчатки, сухожилий, мышц). Паронихий (ногтевой панариций) – это воспаление околоногтевого валика, то есть мягких тканей вокруг ногтя (пара – радом, онихос – ноготь). Пандактилит – это панариций с переходом воспаления на кости и суставов стопы (пан – все).
Бурсит
Сам сустав образован костями и хрящом, но для полноценной функции в «комплект» сустава должны входить сухожилия мышц, суставные сумки (бурсы), связки и другие элементы. Каждый их этих элементов носит определенное название и может поражаться отдельно. Чаще всего наблюдается бурсит или воспаление суставной сумки, которая также является «мягкой» тканью, то есть не костной. Бурсит это первый этап поражения сустава, если воспаление переходит из окружающих тканей. Чаще всего развивается бурсит пяточного сухожилия (ахиллобурсит) и плюснефалангового сустава большого пальца стопы.
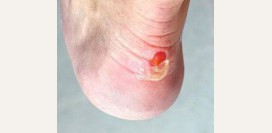
Вросший ноготь (онихокриптоз)
Вросший ноготь или онихокриптоз – это врастание ногтевой пластины в кожу по бокам ногтя, что травмирует кожу, часто вызывая гнойное воспаление околоногтевых тканей (паронихий).
Вросший ноготь может возникать под воздействием следующих факторов:
- неправильный уход за ногтями (стрижка, спиливание);
- неудобная обувь, особенно узкая, на высоком каблуке или платформе, из ненатуральных материалов (кожзаменитель);
- особенности строения ногтя;
- очень длинные пальцы, особенно большой или средний пальцы стопы;
- деформация стопы;
- перекрещивающиеся пальцы.
Подолог осуществляет нехирургическое исправление формы ногтя. Этот метод называется ортониксия.
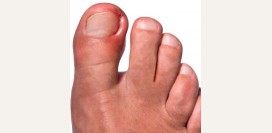
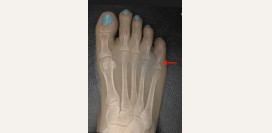
Вальгусная деформация большого пальца стопы
Вальгусная деформация (hallux valgus) – это отклонение первого пальца стопы от средней линии, при этом кончик пальца прижимается ко второму пальцу стопы, а сустав пальца искривляется кнаружи. Именно этот выпирающий сустав и называется в простонародье «косточкой». Вальгусная деформация является самой частой причиной бурсита. Изменение взаиморасположения двух костей сустава нарушает форму стопы и походку. При длительном существовании хрящ изнашивается, и развивается ригидность большого пальца стопы (hallux rigidus), а в тяжелых случаях – анкилоз.
Ригидный первый палец стопы
Ригидный большой палец стопы (артроз первого плюснефалангового пальца, hallux rigidus) представляет собой ограничение движений в суставе первого пальца. Это не самостоятельное заболевание, а исход вальгусной деформации большого пальца или артрита. Артроз имеет три степени выраженности, которые определяются с помощью рентгена. В зависимости от степени и причины артроза, данной болезнью могут заниматься подологи или врачи (хирург, травматолог, ортопед).
Сесамоидит
Сесамоидит – это воспаление в области сесамовидных костей (sesamum – кунжут). Сесамовидные кости являются как бы «надколенником» для головки сустава большого пальца, только они располагаются под суставом. Эти косточки участвуют в сгибании большого пальца, особенно при резком «торможении» во время бега или при ношении туфель на каблуках. Именно в этих случаях есть риск повредить сесамовидные кости и вызвать воспаление под ними – сесамоидит. Часто воспаление переходит на сустав большого пальца.
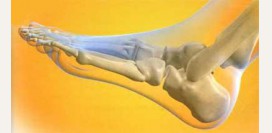
Плоскостопие и полая стопа
Плоскостопие – это изменение высоты свода стопы (подъем стопы), а именно уменьшение выраженности этого свода или полное его отсутствие. Причина плоскостопия – слабость мышечно-связочного аппарата, который и создает свод. Свод стопы нужен, чтобы равномерно распределить нагрузку на основные точки опоры стопы. Стопа имеет два свода – продольный (переднезадняя арка) и поперечный (образован пальцами стопы). Соответственно, плоскостопие также бывает продольным и поперечным. Поперечное плоскостопие называется также распластанностью переднего отдела стопы.
Полая стопа – это так называемый высокий подъем стопы, со слишком выраженным продольным сводом. Полая стопа приводит к деформации пальцев и скрученности стопы. Причина полой стопы – врожденное или приобретенное поражение нервно-мышечного аппарата стопы. Очень выраженный подъем называется «когтеобразной» стопой.
Подолог имеет отношение к плоскостопию и полой стопе с той точки зрения, что часто именно он первым обнаруживает легкие степени плоскостопия. Дело в том, что при изменении высоты свода увеличивается нагрузка на стопу, а это приводит к появлению натоптышей и мозолей.
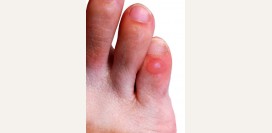
Палец Мортона
Пальцем Мортона зовется врожденный длинный второй палец стопы. Особенностью пальца Мортона является то, что он берет на себя ту нагрузку, которая в норме падает на большой палец стопы. Так как габариты пальца, а, следовательно, и возможность выдержать нагрузку у второго пальца меньше, чем у большого, это вызывает образование мозолей и боль во время ходьбы. Подолог помогает подобрать обувь и ортопедические приспособления, чтобы уменьшить нагрузку на второй палец.
Неврома Мортона
Неврома Мортона (мортоновская невралгия) – это очаговое (ограниченное) поражение подошвенного нерва 3 и 4 пальцев стопы. Считается, что причиной является распластанность стопы (плоскостопие), которая постоянно травмирует ветви подошвенных нервов.
Плантарный фасциит (шпора на пятках)
Плантарный фасциит – это воспаление подошвенной (плантарной) фасции (связки). Плантарная фасция поддерживает свод стопы. При чрезмерном давлении на стопу в фасции возникают микротравмы, которые запускают воспалительный процесс. Так как фасция прикрепляется к пяточной кости, то хроническое воспаление фасции может вызвать окостенение воспаленных участков и формирование так называемой пяточной шпоры или костного нароста. Сама шпора является не причиной боли, а следствием воспалительного процесса, она является как бы защитной реакцией кости на повреждение сухожилия (кость растет в ту сторону, куда натягивается сухожилие).
Плантарный фасциит может иметь следующие причины:
- артриты;
- плоскостопие;
- ожирение;
- травмы;
- подагра;
- остеохондроз позвоночника;
- ношение тесной обуви на высоком каблуке;
- стопа «высокого риска» (нарушение кровообращения стопы).
Маршевый перелом
Маршевый или усталостный перелом возникает при выраженной и продолжительной нагрузки на кости стопы, особенно кости плюсны (самая широкая часть стопы). Перелом практически не виден на рентгене, он определяется чисто клинически, то есть при возникновении сильной боли при надавливании на выступающие кости. Маршевый перелом, в отличие от всех других переломов, способен заживать сам (образуется костная мозоль, которая уже видна на рентгене).
Стопа «высокого риска»
Говоря о стопе «высокого риска», специалисты имеют в виду наличие у человека болезни, которая с высокой вероятностью вызывает образование язв на коже стопы и/или деформацию или воспаление ее костей.
Стопа «высокого риска» характерна для следующих болезней:
Одним из первых сигналов вышеперечисленных болезней может быть именно поражение стопы, поэтому стопа «высокого риска» используется как собирательный термин, несмотря на то, что он больше применяется для обозначения пока еще непораженной стопы у пациента с сахарным диабетом.
Диабетическая стопа
Диабетическая стопа (синдром диабетической стопы) – это осложнение сахарного диабета, которое включает комплекс изменений. Сахарный диабет поражает практически все ткани стопы – сосуды (ангиопатия), нервы (нейропатия), суставы (артропатия), кости (остеопатия). Ангиопатия (сужение артерий) вызывает нарушение кровоснабжения тканей стопы, что постепенно разрушает ткани, причем больные в большинстве случае не чувствуют боли (нейропатия вызывает потерю болевой чувствительности).
С какими симптомами и проблемами обращаются к подологу?
К подологу обращаются все те люди, которые заботятся о здоровье и красоте своих ног, а точнее стоп. Дискомфорт и некрасивый вид стопы – это основные причины обращения к подологу. К мастеру-подологу можно записаться при косметических дефектах или небольших проблемах, которые не требуют хирургического вмешательства и легко устранимы при правильном уходе. К врачу-подологу следует обратиться, если причинами жалоб со стороны стопы являются болезни или травмы, требующие не только эстетической коррекции, но и медицинской помощи – назначения лекарств и проведения операций.
Чтобы понять масштаб работы специалиста, нужно обратить внимание на то где именно принимает подолог. Если это салон красоты, то, скорее всего, подолог является мастером аппаратного педикюра. Такой специалист делает стопы красивыми, использует средства по уходу и дает советы по выбору обуви, но ждать от него медицинского обследования или назначения лечения (лекарств) не нужно. Если же подолог принимает в лечебно-диагностическом центре (они часто называются центрами подологии) или в больнице, то это врач, который является к тому же специалистом по педикюру. Кроме места встречи, следует внимательно прочитать перечень услуг, которые предоставляет данный подолог. Если там список процедур, то это мастер, а если список болезней – врач.
Симптомы, с которыми следует обратиться к подологу
| Симптом | Механизм возникновения | Методы исследования для выявления причины симптома | Причины появления данного симптома |
| Боль или дискомфорт в пальцах стопы (особенно в области большого пальца) | - воспалительный процесс или разрушение костей или мягких тканей невоспалительного характера;
- слабость связочного аппарата или повышенная нагрузка на стопу.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- плантография;
- подометрия;
- ультразвуковое исследование (УЗИ) суставов и связок;
- микроскопическое исследование выделений из мягких тканей (если таковые есть);
- биохимический анализ крови (мочевая кислота, ревматоидный фактор, C-реактивный белок).
| - артроз;
- артрит;
- вросший ноготь;
- панариций, паронихий, пандактилит;
- вальгусная деформация первого пальца;
- ригидный первый палец;
- плоскостопие;
- полая стопа;
- палец Мортона.
|
| Боль в пятке | - боль в области пятки возникает вследствие воспалительного и невоспалительного поражения суставных поверхностей или связочного аппарата.
| - осмотр и ощупывание стопы;
- дерматоскопия;
- рентгенография стопы;
- УЗИ суставов и связок;
- биохимический анализ крови (мочевая кислота, ревматоидный фактор, C-реактивный белок);
- анализ ПЦР (полимеразная цепная реакция).
| - артрит (псориатический, ревматоидный, подагрический);
- артроз;
- плантарный фасциит (пяточная шпора);
- ахиллобурсит;
- маршевый перелом;
- подошвенные бородавки.
|
| Боль в переднем отделе стопы (метатарзалгия) | - раздражение ветвей подошвенных нервов при патологических изменениях мягких тканей и костей стопы или самого нерва;
- повреждение кожного покрова;
- недостаточное питание тканей стопы из-за сужения артерий.
| - осмотр и ощупывание стопы;
- дерматоскопия;
- анализ ПЦР соскоба с измененной кожи;
- рентгенография;
- УЗИ сосудов, суставов и связок стопы;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты);
- анкета для выявления стопы «высокого риска».
| - мозоли;
- артриты;
- артрозы;
- бурсит;
- сесамоидит;
- подошвенные бородавки;
- палец Мортона;
- неврома Мортона
- патологии, характерные для стопы «высокого риска»;
- диабетическая стопа;
- маршевый перелом.
|
| Боль в средней части стопы | - воспалительное и невоспалительное поражение плюсневых суставов;
- уменьшение или увеличение высоты свода стопы;
- растяжение связки на подошве.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ суставов, связок и сосудов стопы;
- подометрия,
- плантография;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, протромбиновое время, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты).
| - плантарный фасциит;
- плоскостопие;
- полая стопа;
- артриты и артрозы;
- маршевый перелом;
- стопа «высокого риска» (сосудистые нарушения).
|
| Боль или дискомфорт во время ходьбы | - растяжение и воспаление связок стопы, «работающих» во время ходьбы;
- давление на воспаленные суставы и надкостницу переломанных костей;
- кислородное голодание мышц при сужении просвета питающих артерий или их сдавление отечной тканью.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ сосудов, суставов и связок стоп;
- плантография;
- подометрия;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты);
- анкета для оценки стопы «высокого риска».
| - плантарный фасциит (пяточная шпора);
- плоскостопие;
- полая стопа;
- артриты;
- артрозы;
- бурсит;
- сесамоидит;
- вальгусная деформация стопы;
- неврома Мортона;
- палец Мортона;
- патологии, характерные для стопы «высокого риска»;
- диабетическая стопа.
|
| Ограничение подвижности пальцев стопы | - стягивание пальцев стопы вследствие изменения высоты свода стопы;
- воспалительное или невоспалительное поражение суставов, которое приводит к разрушению хрящей и сращению сустава.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ сосудов, связок и суставов стоп;
- плантография;
- подометрия;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты);
- анкета для выявления стопы «высокого риска».
| - артриты;
- артрозы;
- ригидный первый палец стопы;
- бурсит первого пальца;
- полая стопа;
- вальгусная деформация первого пальца;
- патологии, характерные для стопы «высокого риска»;
- диабетическая стопа.
|
| Шелушение или отслаивание кожи (особенно между пальцами) | - при грибковом поражении шелушение и отслаивание кожи являются защитными механизмами, направленными на удаление грибка с поверхности кожи.
| - осмотр и ощупывание стопы;
- дерматоскопия и онихоскопия;
- микроскопическое и бактериологическое исследование соскоба с кожи.
| - микозы стоп;
- стопа «высокого риска» (хронические кожные болезни);
- диабетическая стопа.
|
| Грубая кожа подошв (гиперкератоз) | - повышенная нагрузка на стопы;
- трение кожи стопы;
- нарушение питания кожи, вызванное ухудшением обмена веществ в организме.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- подометрия;
- плантография;
- дерматоскопия;
- микроскопическое и бактериологическое исследование соскоба с кожи;
- УЗИ сосудов, суставов и связок стопы;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты, протромбин).
| - плоскостопие;
- ригидный первый палец;
- палец Мортона;
- микоз стоп;
- патологии, характерные для стопы «высокого риска»;
- диабетическая стопа;
- полая стопа.
|
| Образование плоских или выступающих элементов на коже | - вирусное или грибковое поражение кожи;
- образование костных наростов при натяжении сухожилий.
| - осмотр и ощупывание стопы;
- дерматоскопия;
- рентгенография стопы;
- микроскопическое и бактериологическое исследование, анализ ПЦР;
- УЗИ пяточной кости.
| - бородавки;
- мозоли;
- натоптыши;
- микозы стоп;
- плантарный фасциит.
|
| Сухость и трещины кожи стопы | - нарушение питания кожи приводит к потере ее эластичности и упругости, в результате чего образуются глубокие линейные дефекты кожи – трещины.
| - осмотр и ощупывание стопы;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты);
- микроскопический и бактериологический анализ соскоба с кожи;
- УЗИ суставов, артерий и связок стопы.
| - натоптыши;
- диабетическая стопа;
- микозы стопы;
- патологии, характерные для стопы «высокого риска».
|
| Потливость стоп | - повышенная активность симпатического отдела вегетативной нервной системы, который активируется при стрессовых ситуациях.
| - осмотр и ощупывание стопы;
- дерматоскопия и онихоскопия;
- микроскопическое и бактериологическое исследование соскоба с кожи и ногтей частички ногтей;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты).
| - подошвенный гипергидроз;
- ношение синтетических носков и некачественной обуви.
|
| Неприятный запах стоп | - бактерии или грибки на коже стоп разлагают вещества, которые выделяются с потом, а эти разложившиеся вещества имеют очень неприятный запах.
| - микозы стопы;
- онихомикоз;
- панариций;
- паронихий;
- подошвенный гипергидроз;
- стопа «высокого риска» (кожные болезни);
- диабетическая стопа.
|
| Изменение формы, цвета и толщины ногтя, появление пятен, борозд на ногтях, разрушение и расслоение ногтя (ониходистрофии) | - нарушение питания матрицы (корня) ногтя, из которой он растет, что может возникать как на фоне глобальной болезни организма (инфекции, аллергические или обменные заболевания), так и при местных травмах и неправильном уходе.
| - осмотр стопы и ногтей;
- онихоскопия;
- микроскопическое и бактериологическое исследование частички пораженного ногтя;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты).
| - онихомикоз;
- стопа «высокого риска»;
- диабетическая стопа.
|
| Зуд, жжение, болезненность кожи стопы | - раздражение кожных рецепторов (чувствительных нервных окончаний) микробами или продуктами их жизнедеятельности;
- раздражение подошвенных нервов.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ стопы;
- микроскопическое и бактериологическое исследование соскоба с кожи, анализ ПЦР;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты).
| - микозы стопы;
- подошвенные бородавки;
- панариций;
- неврома Мортона
- патологии, характерные для стопы «высокого риска»;
- диабетическая стопа.
|
| «Косточки», «шишечки» и «шпоры» на стопах | - образуются либо вследствие воспалительного процесса суставов и связок, либо деформации суставов.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ суставов и связок стопы;
- плантография;
- подометрия;
- биохимический анализ крови (мочевая кислота, кальций, ревматоидный фактор, C-реактивный белок).
| - вальгусная деформация первого пальца;
- бурситы;
- подагрический артрит;
- артрозы;
- плантарный фасциит;
- плоскостопие;
- полая стопа.
|
| «Потепление» стопы (повышение температуры кожи) | - застой крови и отечность тканей стопы;
- воспалительный процесс, который усиливает приток крови к месту поражения.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ сосудов, суставов и связок стопы;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты);
- анкета для выявления стопы «высокого риска».
| - патологии, характерные для стопы «высокого риска»;
- диабетическая стопа;
- артриты;
- панариций;
- паронихий;
- пандактилит.
|
| Медленно заживающие раны и язвы на стопе | - сужение питающих стопу артерий или затруднение оттока венозной крови вызывает накопление токсичных продуктов, чем пользуются бактерии, постоянно присутствующие на коже.
| - осмотр и ощупывание стопы;
- рентгенография стопы;
- УЗИ суставов, сосудов и связок стопы;
- биохимический анализ крови (глюкоза, мочевая кислота, холестерин, триглицериды, кальций, ревматоидный фактор, мочевина, креатинин, общий белок, печеночные ферменты);
- анкета для выявления стопы «высокого риска».
| - патологии, характерные для стопы «высокого риска»;
- диабетическая стопа.
|
Какие исследования проводит подолог?
Классические мастера-подологи не назначают медицинские исследования, точно так же как не делают этого медсестра или, например, акушерка. Их работа заключается в применении чисто клинических умений (не связанных с инструментальной или лабораторной диагностикой), включающих осмотр, ощупывание и некоторые пробы или маневры для оценки подвижности суставов. Однако врачи-подологи (подиатры, дерматологи, хирурги, травматологи) обязательно назначают исследования, чтобы выяснить причину патологии стопы и устранить ее.
Исследования, которые назначает врач-подолог
| Исследование | Что выявляет? | Как проводится? |
| Осмотр и ощупывание | - мозоли;
- натоптыши;
- трещины;
- гиперкератоз;
- бурсит большого пальца;
- сесамоидит;
- микозы;
- онихомикозы;
- ониходистрофии;
- панариций;
- паронихий;
- пандактилит;
- подошвенные бородавки;
- артриты и артрозы;
- плоскостопие;
- полая стопа;
- вальгусная деформация большого пальца;
- ригидный первый палец;
- палец Мортона;
- неврома Мортона
- изменения стопы при патологиях, характерных для стопы «высокого риска» (в том числе и кожные болезни);
- плантарный фасциит.
| Осмотр подолога проводится в положении сидя или полулежа на педикюрном кресте и в положении стоя. Первое положение позволяет оценить состояние подошв стоп и межпальцевых промежутков, температуру кожи, болезненность, припухлость и подвижность суставов. В положении стоя и во время ходьбы оценивается особенности строения и деформации стопы. |
| Онихоскопия и дерматоскопия | - бородавки;
- мозоли;
- натоптыши;
- микозы стоп;
- онихомикозы;
- ониходистрофии;
- стопа «высокого риска» (кожные болезни).
| Онихоскопия и дерматоскопия это методы исследования кожи стопы и ногтя с помощью лупы-микроскопа, позволяющего изучать кожу и ногти в мельчайших подробностях, вплоть до определения состояние слоев кожи. На исследуемый участок наносится жидкость (гель, спирт, вода) или масло (минеральное, иммерсионное), чтобы поверхностный слой эпидермиса стал прозрачным, это позволяет увидеть глубокие слои. |
| Рентгенография | - неврома Мортона
- плантарный фасциит (пяточная шпора);
- вальгусная деформация большого пальца;
- артриты и артрозы (ревматический, травматический, подагрический);
- плоскостопие;
- полая стопа;
- сесамоидит;
- маршевый перелом (после образования костной мозоли);
- изменения стопы при патологиях с «высоким риском» поражения стопы.
| Исследуемый в положении полулежа кладет стопу на рентгеновскую кассету (в ней содержится пленка) прямо или под наклоном. Проводится также рентгенография стоп с нагрузкой. Для этого исследуемый встает на рентгеновскую кассету двумя ногами или же кассету кладут между стопами. |
| Ультразвуковое исследование стопы и нижних конечностей | - болезни, которые характерны для стопы «высокого риска» (атеросклероз сосудов, варикозное расширение вен);
- артриты и артрозы;
- ахиллобурсит;
- плантарный фасциит;
- неврома Мортона.
| Исследование проводится в положении лежа или стоя. Ультразвуковой датчик устанавливают над областью суставов и крупных артерий и вен. Исследование кровотока осуществляется с помощью допплерографии, которая основана на эффекте допплера – отражении ультразвуковых лучей с поверхности эритроцитов крови. Так можно исследовать скорость и объем кровотока в конкретном сосуде. |
| Плантография | - плоскостопие;
- полая стопа.
| Плантография – это оценка состояния стоп по форме их отпечатка. Плантография ранее проводилась по принципу взятия отпечатков пальцев, то есть исследуемый погружал стопу в краситель, а потом наступал на лист бумаги. Позже отпечаток стали получать, не пачкая ступни пациента. Для этого ступню ставили на прозрачный полиэтилен, под которым находился чистый лист бумаги, а под ним бумага с красителем. В настоящее время отпечаток получают с помощью оптической или компьютерной плантографии, при которой стопа сканируется снизу, а изображение отправляется на экран компьютера. |
| Подометрия | - плоскостопие;
- полая стопа.
| Подометрия – это измерение имеющейся нагрузки на стопу, а именно на четыре зоны на каждой стопе – пяточная зона, головки первой и пятой плюсневых костей (бугорки под большим пальцем и мизинцем на подошве) и носок. Во время подометрии пациент ставит ногу на платформу, которая автоматически измеряет параметры стопы и посылает данные на компьютер. На экране компьютера зоны, которые особо перегружены, отмечаются красным цветом. |
| Микроскопическое, бактериологическое исследования, анализ ПЦР | - микоз стопы;
- онихомикозы;
- воспалительные болезни мягких тканей (панариций, паронихий, пандактилит);
- вирусные бородавки.
| В качестве материала для исследований используется кусочек пораженной кожи или ногтя, которые отправляют в лабораторию. Для взятия материала подологи могут использовать скотч-пробы. Прозрачный скотч, который имеет тот же размер, что и предметное стекло, прикладывают к очагу поражение несколько раз (около 8) с усилием, пока скотч потеряет свою липкость. Перед пробой пациент должен отказаться от использования кремов и мазей, так как они смягчают кожу и затрудняют прикрепление чешуек кожи к скотчу. К скотчу можно приклеить также кусочки ногтя или обрывки пузырей. Материал отправляют в лабораторию, помещают на предметное стекло и исследуют под микроскопом (микроскопическое исследование). Кроме этого делают посев материала на питательную среду и наблюдают за ростом колоний грибов (бактериологическое исследование). Если есть подозрение на вирус папилломы человека, то проводится анализ ПЦР (полимеразная цепная реакция). |
Анкеты для оценки состояния стопы
Кроме исследований пациенту предлагают заполнить опросники, которые позволяют врачу комплексно оценить функцию стопы и выявить стопу с «высоким риском». Опрашиваемый должен поставить галочку в пунктах, которые соответствуют его жалобам и симптомам (всегда, часто, иногда, редко, никогда). Существуют также анкеты, которые заполняет врач, на основе проведенных исследований. Чаще всего такие анкеты используют врачи-подологи (хирурги, ортопеды и травматологи).
Опросный лист при заболеваниях стопы включает следующие вопросы:
- Беспокоила ли боль в стопе или голеностопном суставе в последнее время (за последнюю неделю или месяц)?
- Беспокоит ли боль больше вечером?
- Возникает ли «стреляющая» боль в стопе?
- Препятствует ли боль выполнению каждодневных действий (ходьба, вождение, спорт, работа)?
- Насколько боль в стопе мешает подъему по лестнице?
- Приходится ли выбирать дорогу, чтобы избежать боли в стопе?
- Приходится ли ходить медленно, чтобы избежать боли в стопе или уменьшить ее?
- Приходится ли останавливаться и отдыхать при возникновении боли в стопе?
- Возникает ли боль в стопе при долгом стоянии?
- Приходится ли пользоваться транспортом из-за болей в стопе?
- Возникает ли дискомфорт в стопе или голеностопном суставе?
- Возникает ли чувство неудобства при ношении обуви?
- Имеется ли сильная хромота?
- Имеется ли распространенная болезненная мозоль?
- Сгибается ли сустав?
Биохимический анализ крови
Анализ крови – это именно то исследование, которое позволяет ориентировочно выяснить причину патологии стопы и дальнейшую тактику лечения. Анализ назначается только врачом-подологом. Если пациент прошел данное исследование по назначению врачей других специальностей, то при отсутствии изменений в анализе, можно отправиться в мастеру-подологу и осуществить эстетическую коррекцию. Если же у пациента анализы свидетельствуют о патологическом процессе в организме, то сперва нужно позаботиться о лечении причинной болезни, а после – об уходе. В противном случае внешняя красота и здоровье будут временными и неполными, а значит, придется начинать все с нуля.
Для выявления стопы «высокого риска» необходимо сдать анализ на следующие вещества в крови:
- глюкоза – увеличение уровня глюкозы наблюдается при сахарном диабете;
- мочевая кислота – высокий уровень мочевой кислоты характерен для подагры или почечной недостаточности;
- мочевина и креатинин – повышение уровня мочевины и креатинина также является признаком хронической почечной недостаточности;
- общий белок крови – уменьшение уровня белка является признаком общего недомогания организма, особенно при болезнях печени, почек, крови;
- кальций в крови – при уменьшении или увеличении уровня кальция в крови можно заподозрить патологию костей;
- общий холестерин и триглицериды – высокий уровень жиров в крови является факторов риска атеросклероза артерий нижних конечностей;
- ревматоидный фактор – данный белок обнаруживается при ревматических аутоиммунных болезнях;
- C-реактивный белок – является маркером острого патологического процесса в организме;
- протромбиновое время – укорочение протромбинового времени наблюдается при склонности к образованию тромбов;
- печеночные ферменты (АЛТ и АСТ) – повышение их активности (уровня в крови) наблюдается при болезнях печени или интоксикации организма.
Какие болезни лечит подолог?
Подолог не лечит болезни, он проводит коррекцию и восстановление внешнего вида и красоты стопы на фоне назначенного врачом лечения, то есть устраняет не причину, а следствие патологии стопы. Подолог «вооружен» аппаратом для медицинского педикюра и косметическими средствами. Косметические средства для ухода за стопами часто называют космецевтическими препаратами, акцентируя внимание на то, что это не обычная косметика, а косметика лечебная.
Чаще всего мастера-подологи проводят все необходимые косметические процедуры, а при отсутствии эффекта направляют пациента к врачу. Кроме того, специалисты-подологи могут использовать некоторые виды корректирующих аппаратов и готовых ортопедических (исправляющих) приспособлений (ортезы), например, пластыри, скобы, супинаторы, а также приспособлений, изготовленных индивидуально (ортозы).
Если функцию подолога выполняет врач, то он может дополнительно назначать лечение, однако мастера аппаратного педикюра не имеют право сами применять медикаментозное лечение без консультации врача-специалиста. В то же время, именно подологи дают наиболее эффективные рекомендации по уходу за стопой, что редко делают врачи-хирурги, ортопеды и другие специалисты, которые не ухаживают, а лечат.
Проблемы, которые решает подолог
| Патология | Основные методы коррекции | Примерная продолжительность процедур | Прогноз |
| Гиперкератоз (омозолелость) | - размягчение кожи – кератолитики (уменьшающие ороговение), мази, ванночки с размягчающими кожу растворами;
- удаление ороговений и шлифовка – ручной пилинг, шлифование ручными пилками, режущими инструментами (скальпель, щипцы для кожи) и вращающимися инструментами, то есть насадками (металлические фрезы, гибридные твистеры, колпачки);
- ортопедические аппараты – стельки, пластыри, супинаторы, фиксаторы, которые уменьшают трение и предотвращают образование мозолей.
| Ванночки для ног делают в течение 15 – 20 минут, столько же обычно длится процедура аппаратного педикюра (удаление и шлифовка). В зависимости от выраженности ороговения кожи специалист может удалить омозолелость за 1 или несколько сеансов. | Прогноз зависит от причины омозолелости. Если причина – неудобная обувь или грибок, то омозолелость можно полностью ликвидировать. Если же причина гиперкератоза – внутренняя болезнь или имеющаяся деформация стопы, то прогноз зависит от возможности устранить эти неблагоприятные условия. |
| Трещины и мозоли на коже стопы | - аппаратная и инструментальная обработка кожи стоп;
- компрессы и лечебные мази, ванночки для ног;
- увлажняющий и питающий крем;
- пластыри, супинаторы или ортезы, уменьшающие трение и давление на стопы.
| Для восстановления кожи с помощью аппаратного педикюра может потребоваться от 5 до 7 сеансов, в зависимости от глубины трещин. Уход за стопой нужно проводить постоянно, так как трещины и мозоли – это лишь симптом, который может появиться вновь (причину лечат врачи). | Прогноз зависит от болезни, которая вызвала появление трещин, от их глубины и скорости заживления кожи (замедляется при хронических болезнях). |
| Гипергидроз стоп | - отказ от узкой и водонепроницаемой обуви (кроссовки, резиновые сапоги);
- ношение обуви и носков из естественных материалов;
- лосьоны, дезодоранты, охлаждающие спреи для ног;
- ножные ванны с солевым раствором (уничтожает некоторые бактерии, вызывающие неприятный запах);
- аппаратный педикюр для удаления ороговевших и размягченных участков кожи стоп.
| При легких и средних формах гипергидроза уход за стопой рекомендуется проводить в течение месяца. | Прогноз в отношении невыраженного гипергидроза благоприятный, если придерживаться рекомендаций подолога. При очень выраженной потливости и неприятном запахе необходимо проведение хирургическое операции (десимпатизация). |
| Микозы стоп | - аппаратный и инструментальный педикюр – механическая обработка ногтей, пораженных грибком, удаление пораженных участков ногтя;
- фотодинамическая терапия – на ноготь наносится вещество, которое повышает чувствительность микробных клеток к лазеру, после чего на пораженный участок направляют пучок света, который разрушает грибки;
- местные противогрибковые средства – противогрибковый лак для ногтей, пластыри с отслаивающим действием.
| При грибковом поражении процедуры у подолога проводятся обычно 1 раз в месяц. Сами процедуры длятся 15 – 20 минут. Количество процедур зависит от выраженности поражения. Противогрибковые гели и пластыри применяют в течение нескольких недель или месяцев (зависит от вида грибка и запущенности поражения). | Прогноз благоприятный, особенно при раннем обращении к специалисту. При наличии сахарного диабета грибок стопы может распространяться и способствовать развитию бактериальной инфекции с образованием язв. Профилактику заражения следуют проводить у людей, живущих с больным. |
| Онихомикозы |
| Бородавки | - криодеструкция – удаление бородавок жидким азотом (выполняет только врач-подолог, дерматолог или подиатр).
| Удаление бородавок осуществляется в течение нескольких сеансов. Длительность процедуры – 10 – 30 минут. Длительность восстановления после удаления – несколько недель. | Прогноз зависит от вида вируса папилломы человека, так как некоторые типы вируса являются онкогенными – способными вызвать рак кожи. |
| Ониходистрофии | - аппаратный и инструментальный педикюр – применяется при сохранности ногтей на фоне лечения основного заболевания;
- протезирование ногтей – при выпадении большей части ногтя используются акриловые, гелевые или клеевые материалы для протезирования;
- уход за ногтями – мази и массаж, стимулирующие рост ногтей.
| Если причина устранена, то возможно «вырастить» новый ноготь в течение нескольких месяцев на фоне протезирования. | Прогноз зависит от причины потери ногтя. Протезирование запрещено при гнойных болезнях стопы, псориазе, вросшем ногте, сахарном диабете (под протезом легко размножаются бактерии). |
| Подошвенный фасциит (пяточная шпора) | - ортопедические аппараты – стельки, подпяточники, ночные ортезы;
- «правильная» обувь – обувь на меленьком каблучке до 3 сантиметров (обувь без каблука противопоказана, так как шпора возникает на фоне плоскостопия);
- тейпирование стопы – наложение фиксирующих лент, которые уменьшают боль, воспаление и способствуют быстрому восстановлению;
- лечебная физкультура – гимнастические упражнения для уменьшения напряжения подошвенной фасции.
| Коррекция (вернее облегчение симптомов) длительная, особенно, если фасциит развился давно или имеет такие причины как лишний вес, нарушение обмена веществ, плоскостопие. | Прогноз зависит от причины и давности фасциита. |
| Артрозы и артриты | - индивидуальные ортопедические стельки, обувь и ортезы;
- тейпирование;
- массаж;
- лечебная физкультура.
| Продолжительность восстановления функции зависит от выраженности артроза и его причины (лечением основного заболевания занимается врач). | Прогноз зависит от причины артроза, его давности и выраженности. |
| Вросший ноготь | - тампонада – введение между ногтем и ногтевым валиком смоченных антисептическим раствором тампонов из мягкого материала;
- корректирующие пластины – пластины из разных материалов (пластик, металл, синтетика, золото) устанавливаются поверх ногтя;
- корректирующие скобы – «брекеты» для ногтей, которые надеваются на боковые срезы ногтевой пластины, приподнимая края вверх.
| Длительность ношения скоб и пластин составляет от 1 месяца до 1 года. Тампоны меняют каждую неделю. | Прогноз благоприятный. При сахарном диабете возможно быстрое развитие воспаления всего пальца (пандактилит). |
| Воспаления пальцев | - медицинский педикюр – отсечение вросшего ногтя, промывание антисептиком, нанесение заживляющих средств.
| Из всех гнойных заболеваний подолог может заниматься только паронихием, который развивается на фоне вросшего ногтя. Во всех остальных случаях необходима помощь хирурга. | При отсутствии общих симптомов (повышение температуры тела) и тяжелых болезней внутренних органов (например, сахарного диабета) прогноз благоприятный. В остальных случаях есть риск тяжелого поражения пальцев стопы с разрушением костей. |
| Неврома Мортона | - ограничивающие ортезы – уменьшают подвижность между костями плюсны при ходьбе;
- супинирующие (отводящие стопу кнаружи) ортезы – приподнимают свод стопы, уменьшая выраженность плоскостопия (практически у всех пациентов с невромой Мортона имеется плоскостопие).
| Носить ортезы нужно постоянно или во время длительной ходьбы (зависит от выраженности боли). | Болевой синдром устраняется при применении ортезов только в 20% случаев. Полного излечения с помощью предлагаемых подологами ортезов при невроме Мортона добиться нельзя. В таких случаях больному показано оперативное вмешательство. |
| Палец Мортона | - ношение обуви с широким носком;
- подкладки и стельки, уменьшающие давление на второй палец;
- аппаратный педикюр для удаления мозолей.
| Следует постоянно придерживаться правил по уходу за стопой. | Прогноз в целом благоприятный при правильном подборе обуви и уходе за стопой. При отсутствии эффекта от подологического ухода, может потребоваться хирургическое лечение. |
| Ахиллобурсит | - ношение удобной обуви (широкая обувь, невысокий каблук);
- ортопедические стельки, корригирующие положение стопы, и подпяточники;
- тейпирование.
| Если ахиллобурсит вызван растяжением мышцы или неудобной обувью, то при правильном уходе боль проходит в течение нескольких недель. | «Разгрузка» ахиллового сухожилия помогает только при отсутствии серьезной травмы, гнойного воспаления и повреждения других тканей сустава. В остальных случаях требуется помощью врача-травматолога. |
| Вальгусная деформация стоп (большого пальца) | - фиксаторы – разделители между первым и вторым пальцами стопы, которые облегчают ходьбу и препятствуют образование мозолей и натоптышей;
- шины – имеют более сложное строение, фиксируют сустав в здоровом положении;
- тейпирование – также оттягивает большой палец в сторону.
| Для получения эффекта требуется 3 – 4 недели регулярного ношения фиксаторов и шин. В запущенных случаях фиксаторы нужно носить постоянно. | Прогноз при применении фиксаторов зависит от давности и причины. При наследственных причинах и давней «шишке» устранить деформацию без операции редко удается. |
| Бурсит первого пальца стопы |
| Плоскостопие | - ножные ванны;
- уход за ногами (удаление мозолей и натоптышей);
- стельки с супинаторным эффектом (моделируют свод стопы);
- тейпирование;
- лечебный массаж и физкультура.
| Процедуры у подолога проводятся только при невыраженном плоскостопии. | Прогноз зависит от формы, выраженности и причины плоскостопия. |
| Полая стопа | - правильный выбор обуви (с высоким подъемом);
- ортопедические стельки;
- уход за ногами (массаж, удаление натоптышей).
| Уход за стопой должен проводиться периодически. | Прогноз зависит от выраженности деформации стопы. В некоторых случаях помогает только операция. |
| Маршевый перелом | - удобная обувь и исключение чрезмерной нагрузки на стопу.
| Маршевые переломы обычно заживают в течение 4 – 6 недель. | Прогноз благоприятный при соблюдении режима отдыха и отказа от неудобной обуви. |
| Сесамоидит первого пальца стопы | - отказ от обуви на высоком каблуке;
- ортопедические стельки и супинаторы.
| При отсутствии перелома и нагрузки на стопу, сесамоидит быстро проходит. | При наличии перелома проводят операцию. |
| Стопа «высокого риска» | - аппаратный педикюр – удаление натоптышей и загрубевшей кожи, утолщений ногтевой пластины (кутикулу не удаляют);
- специальные лечебные и питательные вещества, имеющие пометку «разрешено для диабетиков» применяются после аппаратного педикюра и в качестве ухода на дому.
| Аппаратный педикюр проводится раз в 2 – 3 месяца, независимо от наличия или отсутствия жалоб со стороны стопы (при диабете болевые ощущения притупляются из-за нейропатии). | При регулярном посещении подолога, использовании удобной не травмирующей обуви, а главное, при контроле уровня сахара в крови (и лечении других патологи высокого риска) прогноз в отношении стопы благоприятный. |
| Диабетическая стопа |