Кто такой реабилитолог?
Реабилитолог – это специалист в области клинической медицины (врач), который оказывает помощь людям, утратившим работоспособность в результате какой-либо болезни, полученной травмы (несчастный случай) или врожденного дефекта. Врач-реабилитолог разрабатывает индивидуальные схемы лечебных мероприятий (занятий), которые направлены на восстановление утраченных (потерянных) функций.
Для того чтобы стать специалистом в данной области, необходимо получить высшее медицинское образование окончив факультет лечебного дела. Затем следует прохождение ординатуры по специальности реабилитология. До недавнего времени стать врачом-реабилитологом можно было только на курсах повышения квалификации, а теперь есть возможность выучиться на данного специалиста.
Реабилитология – это раздел медицины, который объединяет в себе множество наук (медицина, психология, педагогика, физическая культура и другие) и разрабатывает эффективные методы лечения (восстановления), а также средства, способствующие улучшению качества жизни для пациентов после перенесенных травм или заболеваний.
Реабилитация (от латинского re – восстановление, habilis – способность, «восстановление способности») – это комплекс мер, направленных на полноценное (всестороннее) восстановление здоровья и функционального состояния организма. Целью реабилитации является скорейшее возвращение человека к бытовой и трудовой деятельности (приспособление к новым условиям жизни), обеспечение социальной и психической полноценности в обществе.
Различают следующие виды реабилитации:
- медицинская реабилитация;
- психологическая реабилитация;
- физическая реабилитация;
- социальная реабилитация;
- профессиональная реабилитация;
- трудовая реабилитация.
В настоящее время существует множество реабилитационных центров, которые имеют достаточный опыт в восстановительной медицине. С помощью современного оборудования и методик, индивидуально подобранных лечебных программ специалисты таких центров могут гарантировать частичное или полное восстановление утраченных функций и возвращение к привычному для человека образу жизни.
Чем занимается реабилитолог?
Реабилитолог занимается восстановительным лечением (реабилитацией) пациентов, которые утратили способность выполнять те или иные функции, и помогает им вернуться к обычному образу жизни и избежать осложнений (инвалидизации). Вначале врач-реабилитолог оценивает настоящее состояние пациента (на момент обращения) и его шансы на восстановление. Затем он составляет (разрабатывает) индивидуальные лечебные программы, которые позволяют максимально в короткие сроки вернуть пациента к полноценной жизни.
Реабилитолог занимается восстановительным лечением следующих заболеваний:
Ишемическая болезнь сердца (ИБС)
Ишемическая болезнь сердца – это заболевание сердечно-сосудистой системы, при котором наблюдается недостаточное кровоснабжение миокарда (сердечная мышца) из-за патологических процессов в сосудах сердца (венечные артерии). На внутренней стенке артерий постепенно появляются отложения жира (атеросклеротические бляшки), которые затрудняют кровоток. При данной патологии значительно нарушается работоспособность, быстро появляется усталость, одышка и учащенное сердцебиение (тахикардия). Частым клиническим признаком является появление боли за грудиной, которая может отдавать в левую руку, лопатку, шею. Риск развития ишемической болезни сердца увеличивается при наличии повышенного артериального давления, сахарного диабета, ожирения, высокого уровня холестерина и липидов (жиры) в крови.
Инфаркт миокарда
Инфаркт миокарда является одной из клинических форм ишемической болезни сердца. Данная патология развивается в результате нарушения баланса между потребностью сердечной мышцы (миокард) в кислороде и возможностью его доставки. То есть сердце получает меньше кислорода, чем требуется для его нормальной работы. При недостаточном поступлении кислорода происходит необратимое отмирание (некроз) кардиомиоцитов (клетки сердца). Типичным проявлением развития инфаркта миокарда является появление жгучей давящей боли в области сердца более 15 минут, которая может отдавать в левую руку, нижнюю челюсть. Человек становится бледным, появляется одышка, снижается артериальное давление, можно заметить появление холодного липкого пота. Также боль может возникать в верхней части живота, с развитием тошноты, рвоты (абдоминальная форма).
Гипертоническая болезнь
Гипертоническая болезнь – это заболевание сердечно-сосудистой системы, которое развивается в результате нарушения баланса в регулирующей системе организма и характеризуется стойким повышением артериального давления (выше 140/90 миллиметров ртутного столба). Повышение артериального давления (артериальная гипертензия) может сопровождаться головной болью (чаще в затылке), шумом в ушах, одышкой, сердцебиением. Также могут быть боли в области сердца, слабость, потливость, мелькание мушек перед глазами.
Различают следующие степени артериальной гипертензии:
- артериальная гипертензия I степени – 140 – 159/90 – 99 миллиметров ртутного столба (мм рт. ст.);
- артериальная гипертензия II степени – 160 – 179/ 100 – 109 миллиметров ртутного столба;
- артериальная гипертензия III степени – более 180/110 миллиметров ртутного столба.
При длительном течении гипертонической болезни и отсутствии адекватно лечения могут поражаться сосуды головного мозга, сердца, почек, глаз.
Артериальная гипотензия
Артериальная гипотензия – это состояние, которое характеризуется стойким (постоянным) снижением артериального давления ниже 100/60 миллиметров ртутного столба. Данное состояние может сопровождаться головокружениями, слабостью, нарушениями зрения (потемнение в глазах). Люди с артериальной гипотензией склонны к обморокам (потеря сознания) и нарушению терморегуляции (процессы, регулирующие поддержание постоянной температуры тела). При резком снижении давления нарушается процесс поступления кислорода в головной мозг. В результате этого могут возникать различные осложнения. Чаще всего от низкого давления страдают женщины (особенно в период беременности) и дети в подростковом возрасте. Такое состояние может также возникать у людей с наследственной предрасположенностью к пониженному давлению, у людей с худощавым телосложением, тренированных спортсменов. В таком случае это считается физиологическим изменением, то есть нормой.
Острая пневмония
Острая пневмония (воспаление легких) – это острое воспалительное заболевание легких инфекционного характера. Клинически проявляется лихорадкой (повышение температуры), ознобом (ощущение холода, дрожь), головной болью, общей слабостью. Также появляется кашель с отхождением слизисто-гнойной мокроты, одышка (учащенное и затрудненное дыхание), боль в грудной клетке и тахикардия (учащенное сердцебиение). В зависимости от вида пневмонии на рентгене легких появляются характерные изменения. При отсутствии своевременного лечения возможен переход в хроническую пневмонию или развитие осложнений. Как правило, пневмония развивается на фоне ослабленного иммунитета при попадании инфекционного возбудителя (пневмококк, микоплазма, стафилококк) в организм. Наиболее часто заболеванию подвержены дети и пожилые люди.
Бронхиальная астма
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, которое протекает с нарушением дыхания. При этом происходит сужение (нарушение проходимости) дыхательных путей из-за воспаления, отека и образования мокроты в них. Приступы бронхиальной астмы (приступы удушья) чаще всего вызываются различными аллергенами (пыльца, шерсть, пыль, продукты питания). Также ее развитию могут способствовать вирусные и бактериальные инфекции (бронхит, грипп), внешние раздражители (загазованный воздух, табачный дым), стресс, физические нагрузки. Клинически заболевание проявляется одышкой (затруднен выдох), свистящим дыханием на выдохе, сухим кашлем (усиливается ночью или утром) с отхождением мокроты (скудная, слизистая), чувством стеснения в грудной клетке.
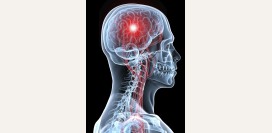
Инсульт
Инсульт – острое (внезапное) нарушение кровообращения в сосудах головного мозга, которое сопровождается развитием неврологической симптоматики (внезапная слабость, онемение конечностей с одной стороны, неразборчивая речь, нарушение координации движения, асимметричность лица, нарушение зрения) и при неоказании своевременной медицинской помощи ведет к летальному исходу.
Различают следующие виды инсультов:
- Ишемический инсульт – развивается при сужении или закупорке сосудов головного мозга кровяным сгустком (тромбом), в результате чего недостаточно кровоснабжается определенный участок мозга (развивается так называемая ишемия), к нему перестают поступать питательные вещества и кислород – нервные клетки постепенно отмирают.
- Геморрагический инсульт – развивается в результате разрыва сосуда головного мозга с последующим кровоизлиянием в прилежащие (окружающие разорвавшийся сосуд) ткани мозга.
Черепно-мозговая травма
Черепно-мозговая травма (ЧМТ) – травматическое повреждение костей черепа, вещества головного мозга, его оболочек, сосудов и нервов.
Клинически различают следующие формы черепно-мозговой травмы:
- сотрясение головного мозга – наиболее частая форма черепно-мозговой травмы, сопровождается кратковременной потерей сознания;
- ушиб (контузия) головного мозга – возникает после воздействия механической силы и сопровождается разрушением тканей головного мозга;
- сдавление (компрессия) головного мозга – возникает при сдавливании головного мозга и может приводить к опасным для жизни состояниям.
Симптомами черепно-мозговой травмы являются головная боль, нарушение памяти (полная или частичная потеря), тошнота, рвота, кровотечение или ликворея (истечение спинномозговой жидкости) из носа и ушей.
Болезнь Паркинсона
Болезнь Паркинсона – хроническое, медленно прогрессирующее заболевание ЦНС (центральной нервной системы), характеризующееся необратимой гибелью нервных клеток (нейронов). Чаще заболевание развивается после 50 лет. В 25% случаев болезнь обусловлена генетической предрасположенностью (передается по наследству). В остальных случаях ее развитию могут способствовать различные факторы (инфекции, травмы, опухоли, отравление газами), которые, в свою очередь, активируют гены, ведущие к развитию болезни.
Клинически характеризуется следующими признаками:
- гипокинезия (замедленность движений);
- тремор покоя (дрожание конечностей возникает в состоянии покоя, а при движении исчезает);
- ригидность мышц (твердость мышц, напряжение);
- постуральные нарушения (изменяется поза и походка).
Мышечные дистрофии (Дюшенна, Беккера)
Мышечные дистрофии – это заболевания мышечной системы, которые передаются по наследству (поражается ген дистрофина). Данные патологии могут возникать только у лиц мужского пола. Женщины могут быть носительницами мутантного гена. С мышечной дистрофией редко доживают до 30 лет.
Мышечная дистрофия Дюшенна является быстро прогрессирующим заболеванием, которое начинает проявляться, как правило, у детей в возрасте 2 – 3 лет. Вначале заболевание характеризуется нарушением работы мышц нижних конечностей (затрудняется ходьба, бег, подъем по ступенькам). Затем постепенно происходят изменения в костной системе (искривление позвоночника), нарушается работа легких и сердца.
Мышечная дистрофия Беккера протекает легче и проявляется в возрасте 15 лет и старше. Клинические проявления сходны с таковыми при миодистрофии Дюшенна, но протекают в менее выраженной степени. Вначале появляется быстрая утомляемость (слабость) при физической нагрузке. Затем интенсивность постепенно нарастает.
Синдром Гийена-Барре
Синдром Гийена-Барре – это состояние, при котором страдает периферическая нервная система (нервы, нервные сплетения). Развитие данного синдрома обусловлено нарушением работы иммунной системы, когда поражаются собственные периферические нервы, отвечающие за движения мышц, передачу болевых, температурных ощущений. Запуску такого состояния могут способствовать различные инфекции (вирусы, бактерии), хирургические операции, вакцинации (прививки). Синдром Гийена-Барре встречается, как правило, у взрослых людей (чаще у мужчин). Клинически данная патология начинает проявляться с возникновения покалывания и слабости в мышцах (ноги, руки, лицо). В дальнейшем синдром может привести к развитию пареза (частичное нарушение способности совершать какие-либо движения) или паралича (невозможность совершать какие-либо движения). Угрожающим для жизни состоянием является поражение мышц, отвечающих за способность говорить и глотать. Также могут поражаться мышцы грудной клетки, что будет затруднять дыхание больного и вести к дыхательной недостаточности.
Менингит
Менингит – опасное инфекционное заболевание, при котором происходит воспаление оболочек головного и спинного мозга. Заболевание может развиться как самостоятельно, так и быть осложнением уже имеющейся патологии. Менингит вызывается в основном бактериями и вирусами. Инфекция может попасть в организм воздушно-капельным путем, через загрязненную воду, пищу. Основными клиническими проявлениями данного заболевания являются головная боль, температура (около 40ºС), рвота (не приносит облегчения), ригидность затылочных мышц (больной не может наклонить голову к грудной клетке из-за мышечного спазма). Также больной может жаловаться на боли в суставах, мышцах, непереносимость громких звуков и яркого света. При некоторых формах менингита может появляться характерная сыпь на коже, судороги.
Ревматоидный артрит
Ревматоидный артрит – это хроническое воспалительное заболевание суставов, которое ведет к их деформации (искажение, изменение формы). Как правило, суставы поражаются симметрично, то есть на левой и на правой стороне. В патологический процесс вовлекаются суставы кистей, стоп, лучезапястные, коленные, межпозвоночные. Также для ревматоидного артрита характерна длительная (более одного часа) скованность в суставах по утрам. Причиной развития данной патологии чаще всего является наследственная предрасположенность и различные вирусные инфекции. В самом начале развития ревматоидного артрита на рентгеновском снимке врач может заметить первые признаки истончения кости. Со временем кость продолжает разрушаться, а вокруг сустава замечают воспаление и отечность. Возникает сильная боль и ограничение подвижности в пораженных суставах.
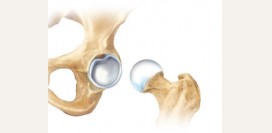
Остеоартроз
Остеоартроз – это хроническое прогрессирующее заболевание, при котором поражаются все компоненты суставов, в особенности хрящ. Постепенно происходит разрушение хряща (раннее старение) и деформация (искажение, изменение формы) суставов. Обычно заболевание развивается в возрасте старше 40 лет. Чем старше становится пациент, тем выше вероятность развития остеоартроза. Основной причиной появления данной патологии считается травмирование сустава, наследственная предрасположенность, чрезмерная физическая нагрузка. Избыточная масса тела, неправильное питание, вирусные инфекции также могут способствовать развитию остеоартроза. Клиническими проявлениями заболевания являются воспаление и боль в суставах, ограничение движений.
Остеохондроз
Остеохондроз – хроническое заболевание позвоночника, которое развивается в результате нарушения питания (кровоснабжения) хрящевых тканей и тел позвонков. Неправильная осанка, избыточная масса тела, использование мягких подушек, матрацев могут способствовать развитию остеохондроза. Наиболее характерными признаками данного заболевания являются болевой синдром, ограничение подвижности в пораженном отделе позвоночника (шейный остеохондроз, грудной остеохондроз, поясничный остеохондроз). При отсутствии своевременного лечения остеохондроз может осложняться развитием радикулита (воспаление нервов спинного мозга), межпозвоночной грыжи, сужением позвоночного канала, где располагается спинной мозг.
Патологические состояния позвоночника (сколиоз, кифоз, лордоз)
Сколиоз – это искривление позвоночника, которое может быть врожденным (с рождения) или приобретенным. Сколиоз часто наблюдают у детей школьного возраста из-за неправильной осанки за партой. При прогрессировании заболевания возникает асимметрия (нарушение симметрии) тела. При этом плечи, лопатки, ребра и таз могут смещаться относительно своего нормального положения.
Кифоз – это искривление позвоночника в переднезадней плоскости с его выпуклостью кзади. Кифоз развивается в грудном отделе позвоночника и может быть физиологическим (нормальный естественный изгиб позвоночника) и патологическим. Причинами такого искривления могут быть наследственность, слабость мышц спины, различные травмы.
Лордоз – это искривление позвоночника в переднезадней плоскости с его выпуклостью кпереди. Как и при кифозе различают физиологический и патологический лордоз, который затрагивает шейный и поясничный отделы. Его развитие возможно при воспалительных заболеваниях, пороках развития, различных травмах.
Повреждения опорно-двигательного аппарата (перелом, ушиб, вывих)
Перелом – это полное или частичное нарушение целостности кости в результате полученной травмы. Наиболее часто переломам подвержены дети из-за активного образа жизни (бег, прыжки, катание на велосипедах) и пожилые люди, у которых с возрастом наблюдается истончение костей. Особенно опасным считается перелом шейки бедра, который может вызывать множество осложнений.
Ушиб – это механическое повреждение мягких тканей (кожа, жировая прослойка, мышцы, сосуды и нервы) без нарушения целостности кожи. При ушибах развивается отек, появляется боль и синяк.
Вывих – это состояние, при котором происходит смещение кости в суставе. Вывих чаще случается при ударах и падениях. При этом возникает резкая боль, нарушение подвижности в поврежденном суставе.
Детский церебральный паралич (ДЦП)
Детский церебральный паралич (ДЦП) – это термин, объединяющий в себе группу неврологических симптомов, возникающих в результате недоразвития или повреждения головного мозга в период беременности, во время или после родов. По статистике около половины детей рожденных с ДЦП появились на свет раньше срока (недоношенные дети). Причин развития данной патологии много и они разнообразны. Основными являются кислородное голодание плода (в утробе матери), внутриутробные инфекции, травматические поражения головного мозга (до, во время или после родов). Клинически детский церебральный паралич проявляется двигательными и интеллектуальными нарушениями, речевыми расстройствами, приступами эпилепсии (судороги). Очень часто такие дети остаются инвалидами.
Дисплазия тазобедренных суставов
Дисплазия тазобедренных суставов – это недоразвитие одного или обоих тазобедренных суставов. Самой тяжелой формой данной патологии является врожденный вывих бедра. Развитию дисплазии могут способствовать гормональные нарушения у матери во время беременности, гинекологические заболевания, наследственная предрасположенность. Данная проблема возникает чаще у девочек, чем у мальчиков. Наличие дисплазии тазобедренных суставов можно заподозрить при внимательном осмотре ребенка. Обращают внимание на симметричность складок (паховых, бедренных, ягодичных), ограничение движений в суставах при разведении ножек в стороны, укорочение бедра (ребенок лежит на спине, сгибают ножки в коленях и оценивают высоту коленок).
Рахит
Рахит – это заболевание, которое развивается у детей грудного (от 4 недель до 1 года) и раннего (от 1 года до 3 лет) возраста и ведет к нарушениям опорно-двигательного аппарата, поражению внутренних органов и нервной системы. Основными причинами развития рахита являются недостаток (дефицит) витамина Д в активный период роста детского организма, недостаточное пребывание ребенка на свежем воздухе под солнечными лучами, отсутствие грудного вскармливания. Клинически проявляется капризностью, нарушением аппетита (ребенок вяло сосет грудь), потливостью, зудом и затылочным облысением. Заболевание прогрессирует, и возникают изменения в костной системе. Наблюдаются изменения в грудной клетке, позвоночнике, нижних конечностях. Отмечается позднее закрытие родничков и позднее прорезывание молочных зубов. Также может наблюдаться задержка нервно-психического развития.
Ожирение
Ожирение – это патологическое состояние, при котором отмечается увеличение массы тела за счет жировых отложений. Эти отложения обнаруживаются, как правило, на животе, боках, плечах, бедрах. Ожирение повышает риск развития артериальной гипертензии, ишемической болезни сердца, инфаркта миокарда, сахарного диабета. Также при данной проблеме увеличивается нагрузка на позвоночник и суставы, что может негативно влиять на их состояние. Избыточная масса тела может сопровождаться быстрой утомляемостью, сонливостью, раздражительностью. Появляются отеки, одышка (затрудненное дыхание), боли в суставах. Основной причиной ожирения является нарушение баланса между поступающей пищей и потраченной энергией. Предрасполагающими факторами считаются малоподвижный образ жизни, нарушения гормональной функции (гипотиреоз, гипогонадизм), наследственная предрасположенность.
С какими симптомами обращаются к реабилитологу?
>К реабилитологу попадают чаще всего с тяжело протекающими заболеваниями или после перенесенных травм по направлению лечащего врача (терапевт, невролог, педиатр). При развитии заболеваний, которые ведут к нарушению трудоспособности, утрате бытовых навыков и ухудшению качества жизни необходимо в немедленном порядке обращаться к реабилитологу. Чем раньше будет начата восстановительная терапия, тем выше вероятность возвращения пациента к полноценной жизни.
Симптомы, с которыми обращаются к реабилитологу
| Симптом | Механизм возникновения данного симптома | Какие исследования проводят для диагностики причин данного симптома? | О каком заболевании может свидетельствовать данный симптом? |
| Головная боль | - раздражение болевых рецепторов, расположенных в оболочках головного мозга, в сосудах головного мозга и сосудах, расположенных в окружающих череп тканях (в коже, мышцах, сухожилиях, слизистых);
- расширение внечерепных сосудов;
- перенапряжение мышц головы.
| | - инфаркт миокарда;
- гипертоническая болезнь;
- артериальная гипотензия;
- острая пневмония;
- инсульт;
- черепно-мозговая травма;
- менингит;
- остеохондроз.
|
| Голово-кружение и нарушение равновесия | - поражение вестибулярного аппарата (нарушение равновесия);
- избыточное раздражение вестибулярного аппарата;
- нарушение баланса в работе вестибулярной и зрительной систем;
- нарушение кровообращения в мозге.
| | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь;
- артериальная гипотензия;
- бронхиальная астма;
- инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- менингит;
- остеохондроз.
|
| Слабость (утомля-емость) | - нарушение питания;
- нарушение режима дня;
- недостаточное поступление кислорода;
- потеря жидкости;
- прием некоторых лекарственных средств;
- нарушение функций вегетативной нервной системы (ВНС);
- повышение температуры.
| | - ишемическая болезнь сердца;
- гипертоническая болезнь;
- артериальная гипотензия;
- острая пневмония;
- инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- мышечные дистрофии;
- синдром Гийена-Барре;
- менингит;
- ревматоидный артрит;
- ожирение.
|
| Одышка (учащенное и затрудненное дыхание) | - нарушение прохождения воздуха по дыхательным путям (затрудненный вдох, выдох);
- недостаточное поступление кислорода и избыточное поступление углекислого газа;
- отек дыхательных путей;
- сужение бронхов.
| - опрос;
- осмотр;
- общий анализ крови;
- спирометрия;
- фибробронхоскопия;
- рентгенография;
- КТ;
- УЗИ (ультразвуковое исследование);
- ЭКГ (электрокардиограмма).
| - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь;
- острая пневмония;
- бронхиальная астма;
- ожирение.
|
| Тахикардия (учащенное сердцебиение) | - повышенная физическая нагрузка;
- стресс;
- высокая температура тела или окружающей среды;
- снижение объема выброса крови;
- повышенная активность сердца;
- нарушение функций эндокринной системы.
| - опрос;
- осмотр;
- определение пульса;
- аускультация (выслушивание) сердца;
- ЭКГ;
- эхокардиография;
- холтер-мониторинг;
- общий анализ крови;
- анализ крови на гормоны.
| - ишемическая болезнь сердца;
- гипертоническая болезнь;
- артериальная гипотензия;
- острая пневмония;
- менингит;
- ожирение.
|
| Боль при ходьбе, поворотах, наклонах | - раздражение чувствительных нервных окончаний;
- сдавление нервных окончаний;
- нарушение механизмов, которые отвечают за выполнение сгибательных и разгибательных движений;
- поражение нервных путей и структур, отвечающих за координацию движений в пространстве.
| - опрос;
- осмотр;
- оценка равновесия и ходьбы;
- подометрия;
- КТ;
- МРТ.
| - болезнь Паркинсона;
- ревматоидный артрит;
- остеоартроз;
- остеохондроз;
- патологические состояния позвоночника;
- повреждения опорно-двигательного аппарата;
- дисплазия тазобедренных суставов;
- рахит.
|
| Боль в шее, позвоночнике, суставах | - поражение структур позвоночного столба;
- сдавление нервов;
- раздражение болевых рецепторов (нервных окончаний).
| - опрос;
- осмотр;
- рентгенография;
- КТ;
- МРТ;
- электромиография;
- общий анализ крови.
| - черепно-мозговая травма;
- болезнь Паркинсона;
- мышечные дистрофии;
- менингит;
- ревматоидный артрит;
- остеоартроз;
- остеохондроз;
- патологические состояния позвоночника;
- поражения опорно-двигательного аппарата;
- рахит;
- ожирение.
|
| Нарушение чувстви-тельности | - повреждение части головного мозга (извилин), ответственной за передачу импульсов от определенной части тела в головной мозг;
- сдавление нервов, нервных сплетений;
- необратимое разрушение двигательных нейронов, которые отвечают за иннервацию определенной части тела;
- нарушение кровоснабжения сосудов, расположенных в какой-то части тела или конечностях.
| - опрос;
- осмотр;
- рентгенография;
- КТ;
- МРТ;
- электромиография;
- исследование спинномозговой жидкости;
- УЗИ.
| - инсульт;
- черепно-мозговая травма;
- мышечные дистрофии;
- синдром Гийена-Барре;
- остеохондроз;
- патологические состояния позвоночника;
- повреждения опорно-двигательного аппарата;
- детский церебральный паралич.
|
| Слабость в мышцах | - поражение двигательных нейронов, которые располагаются в нервных структурах и отвечают за выполнение сознательных движений;
- поражение зоны, которая иннервирует какой-то определенный нерв.
| - опрос;
- осмотр;
- исследование мышечного тонуса и силы;
- электромиография.
| - инсульт;
- мышечные дистрофии;
- синдром Гийена-Барре;
- патологические состояния позвоночника;
- детский церебральный паралич;
- рахит.
|
| Ригидность мышц (твердость, напряжение) | - нарушение деятельности центральной и периферической нервных систем;
- воспалительный процесс;
- чрезмерные нагрузки;
- травмы.
| - инсульт;
- болезнь Паркинсона;
- менингит;
- остеохондроз.
|
| Ограничение двигательной активности | - нарушение механизмов, которые отвечают за движение;
- нарушение механизмов, которые отвечают за выполнение сгибательных и разгибательных движений;
- поражение нервных путей и структур, отвечающих за координацию движений в пространстве.
| - опрос;
- осмотр;
- оценка объема движений в суставах.
| - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- мышечные дистрофии;
- синдром Гийена-Барре;
- ревматоидный артрит;
- остеоартроз;
- повреждения опорно-двигательного аппарата;
- дисплазия тазобедренных суставов;
- рахит.
|
| Нарушение интеллекта | - повреждение структур головного мозга, отвечающих за память;
- нарушение кровообращения в головном мозге;
- разрушение мозгового вещества (отмирание нервных клеток).
| - опрос;
- оценка неврологического статуса;
- КТ;
- МРТ;
- исследование СМЖ;
- УЗИ;
- исследование глазного дна;
- ПЭТ (позитронно-эмиссионная томография).
| - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- менингит;
- детский церебральный паралич.
|
| Нарушение речи | - кровоизлияние в опухоль, возникающее при разрыве сосуда, который ее кровоснабжает;
- отек (скопление жидкости), который располагается вокруг пораженной ткани головного мозга;
- повреждение нервов, которые идут к головному мозгу.
| - оценка неврологического статуса;
- общий анализ крови;
- биохимический анализ крови;
- исследование глазного дна;
- исследование спинномозговой жидкости;
- КТ;
- МРТ.
| - инфаркт миокарда;
- инсульт;
- черепно-мозговая травма;
- менингит;
- детский церебральный паралич.
|
| Нарушение осанки | - длительное и неправильное пребывание в неудобной позе (за партой, на рабочем месте);
- неравномерное распределение нагрузки на мышцы;
- нарушение кровоснабжения мышц и суставов;
- недостаток двигательной активности.
| - опрос;
- осмотр;
- рентгенография;
- КТ;
- МРТ;
- тест Адамса.
| - остеохондроз;
- патологические состояния позвоночника;
- рахит.
|
| Разная длина ног | - нарушение развития костно-мышечной системы;
- искривление позвоночника.
| - опрос;
- осмотр;
- измерение длины конечностей с помощью сантиметровой ленты;
- рентгенография.
| - дисплазия тазобедренных суставов.
|
Какие исследования может назначить реабилитолог перед началом курса восстановления?
Перед началом курса восстановления врач-реабилитолог должен провести ряд исследований, которые помогут ему подобрать правильную тактику лечебных мероприятий. Объем этих исследований определяется общим состоянием пациента. От детального определения функционального состояния организма будет зависеть эффективность реабилитационного (восстановительного) курса. Повторное назначение некоторых исследований может понадобиться для определения динамики состояния пациента (улучшение или ухудшение).
Общий анализ крови
Общий анализ крови назначается всем пациентам, так как является самым простым методом лабораторной диагностики, который дает информацию о состоянии организма в целом.
Анализ рекомендуется сдавать натощак (на голодный желудок). Кровь для исследования могут брать из пальца или из вены. Место укола протирают спиртовым тампоном. Медицинский работник делает небольшой прокол скарификатором (пластинка с острыми зубцами) и собирает кровь в специальную емкость.
В общем анализе крови исследуют клеточные компоненты крови – гемоглобин, гематокрит, эритроциты, лейкоциты, тромбоциты, СОЭ (скорость оседания эритроцитов). Любые повышения или снижения показателей должны интерпретироваться (разъясняться) специалистом и в комплексе с другими исследованиями.
Биохимический анализ крови
Биохимический анализ крови назначается с целью оценить состояние внутренних органов.
В биохимическом анализе крови определяют:
- белки (альбумин);
- ферменты (АЛАТ, АСАТ, амилаза, щелочная фосфатаза);
- углеводы (глюкоза);
- жиры (холестерин, глицериды);
- пигменты (билирубин);
- азотистые вещества (креатинин, мочевина, мочевая кислота);
- неорганические вещества (железо, калий, кальций, натрий, магний, фосфор).
К анализу начинают готовиться за день до сдачи. Накануне вечером необходимо исключить из рациона жирную, острую пищу. Из жидкостей разрешается только простая негазированная вода. Анализ сдается натощак, то есть минимум 8 – 12 часов перед анализом нельзя ничего есть. Непосредственно перед анализом (минимум за один час) исключают курение и физические нагрузки.
Забор анализа производят из вены. Для этого на плечо накладывают жгут. В области укола обрабатывают спиртовым тампоном, затем в вену вводят иглу, снимают жгут и в специальную стерильную пробирку набирают кровь для анализа. Собранную кровь направляют в лабораторию для дальнейшего исследования.
Анализ крови на гормоны
Анализ на гормоны – это лабораторный метод диагностики эндокринных нарушений. Подготовка включает в себя отказ от эмоциональных и физических нагрузок. За несколько дней до исследования исключают прием алкогольных напитков, посещение бани. Перед сдачей анализа необходимо оповестить врача, если на данный момент принимается какое-либо лечение. Как минимум, за час до сдачи крови не разрешается курить. Анализ на гормоны сдают максимум до 12 часов дня натощак. Некоторые гормоны изменяют свои значения в зависимости от дня менструального цикла (у женщин), поэтому перед сдачей необходимо уточнить у своего лечащего врача, в какой день лучше сдавать этот анализ.
Данный анализ берется из вены по такой же методике, как и при общем анализе крови. Медицинский работник накладывает на плечо пациента жгут. Затем обрабатывает поверхность локтевого сгиба спиртовым тампоном и вводит одноразовую иглу в вену. После попадания в вену жгут снимается и в одноразовую пластиковую пробирку набирается несколько миллилитров крови для исследования.
Общий анализ мочи
Общий анализ мочи – простой и доступный метод лабораторной диагностики. За несколько дней до сдачи анализа необходимо отказаться от продуктов, которые могут изменять цвет мочи (свекла, морковь, различные маринады). Также исключают различные биодобавки, алкоголь, кофе, мочегонные и другие лекарственные препараты. Рекомендуется избегать физических нагрузок, отказаться от посещения бани. Накануне вечером проводят гигиену половых органов теплой водой без использования средств интимной гигиены (мыло).
Анализ мочи сдается утром. Моча собирается в пластиковый одноразовый контейнер (специальная посуда). Во время сбора анализа нужно постараться представить себе, что весь процесс мочеиспускания состоит из трех частей (порций). Первую порцию мочи нужно пропустить (около 50 мл). Затем, не прерывая мочеиспускания собрать вторую порцию (среднюю) мочи для анализа (около 100 – 150 мл) в контейнер так, чтобы он не касался кожи. После чего контейнер закрывается крышкой и отправляется в лабораторию для дальнейшего исследования.
Исследование спинномозговой жидкости
Люмбальная пункция – процедура, при которой проводится прокол в поясничной области и исследуется спинномозговая жидкость (ликвор). Перед началом исследования врач должен узнать у пациента о наличии аллергии на медикаменты, о приеме каких-либо лекарственных препаратов (в частности препараты разжижающие кровь – аспирин, гепарин и др.), уточнить о предполагаемой беременности. За 12 часов до проведения процедуры нельзя принимать пищу.
Люмбальная пункция проводится в положении пациента лежа на боку или сидя. Пациент ложится на бок, максимально сгибает голову к грудной клетке, ноги сгибает в коленях и приводит их к животу. Если же процедура проводится сидя, пациента усаживают на кушетку, чтобы его ноги свободно свисали, так как мышцы должны быть расслаблены. Голову просят согнуть к грудной клетке и максимально согнуть спину вперед. Это сгибание спины облегчает введение иглы, так как расстояние между позвонками расширяется. Врач определяет место, где будет сделан прокол (поясничная область), обрабатывает эту область и обезболивает. Затем предупреждает, что будет сделан укол и просит, чтобы пациент не двигался. С помощью специальной иглы врач продвигается до тех пор, пока не попадет в спинномозговой канал (спинной мозг при этом не повреждается). Оттуда через введенную иглу набирают спинномозговую жидкость для исследования. После забора ликвора иглу извлекают, а на место прокола накладывают стерильную марлевую повязку и фиксируют ее. После процедуры рекомендуется постельный режим.
Методы исследования
| Метод исследования | Какие заболевания выявляет? | Как проводится? |
| Опрос | - опрос проводится при любых заболеваниях;
- правильно собранный анамнез (опрос) позволяет предположить диагноз и снижает риск развития осложнений.
| Самое первое с чего начинается прием у врача любой специальности это опрос. Врач расспрашивает пациента о его жалобах на здоровье, уточняет, когда началось проявление того или иного симптома и при каких условиях. Также реабилитолог должен выяснить, если проводилось какое-либо лечение по данному заболеванию (самостоятельное или назначенное врачом). Необходимо узнать о наличии хронических, инфекционных заболеваниях, аллергических реакций, предупредить о наступившей или предполагаемой беременности. |
| Осмотр | - осмотр позволяет выявить внешние признаки каких-либо заболеваний;
- проводится при любых заболеваниях.
| Во время общего осмотра врач должен оценить все внешние признаки пациента. Необходимо обратить внимание на выражение лица, его симметричность, состояние глаз (реакция зрачков на свет, цвет кожи вокруг глаз). Затем переходят к кожным покровам (цвет, влажность, температура, рубцы). Обращают внимание на изменения походки, способность удерживать равновесие и другие внешние признаки, которые могут рассказать о наличии патологии. |
| Оценка неврологического статуса | - инсульт;
- черепно-мозговая травма;
- синдром Гийена-Барре;
- менингит;
- детский церебральный паралич.
| Оценка неврологического статуса включает в себя определение нарушений сознания, памяти и речи. Для оценки сознания врач определяет степень бодрствования пациента, как он открывает глаза, правильно ли понимает заданные вопросы и как отвечает на них, как ориентируется во времени и пространстве (понимает кто он, где находится, знает год, месяц, число). Также оценивается скорость речи, способность выражать свои мысли. Для проверки памяти используют различные тесты. Врач может назвать несколько цифр, а затем попросить назвать их в той же последовательности и в обратной. Чтобы оценить долговременную память пациента просят назвать конкретные даты (дата рождения, известные исторические даты), имена близких родственников. |
| Определение пульса | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь;
- артериальная гипотензия;
- острая пневмония;
- инсульт;
- черепно-мозговая травма;
- менингит;
- ожирение.
| Пульс можно определить с помощью пульсоксиметра или путем самостоятельного подсчета. Для этого два пальца прикладывают к запястью и прощупывают пульсирующую артерию. Затем считают количество ударов (пульсаций) в течение одной минуты. Чтобы измерить пульс с помощью пульсоксиметра, необходимо закрепить специальный датчик (напоминает прищепку) на пальце, мочке уха или носу, и подождать 5 – 20 секунд пока на маленьком экране пульсоксиметра высветится пульс и уровень сатурации (насыщение крови кислородом). |
| Аускультация сердца | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь;
- артериальная гипотензия;
- острая пневмония;
- инсульт;
- черепно-мозговая травма;
- менингит;
- ожирение.
| Аускультация (выслушивание) сердца проводится с помощью специального прибора – стетоскопа. Выслушивание основано на улавливании (через стетоскоп) звуков, исходящих от сердца. Обследование проводится в положении пациента стоя, сидя или лежа. Врач при этом располагается справа от пациента, прикладывает стетоскоп к определенным точкам (проекция сердца) и улавливает звуки, исходящие от них. Сердце выслушивается на передней грудной клетке в пяти основных точках. |
| Исследование глазного дна (офтальмоскопия) | - гипертоническая болезнь;
- артериальная гипотензия;
- инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- менингит;
- остеохондроз;
- патологические состояния позвоночника;
- детский церебральный паралич;
- ожирение.
| Исследование глазного дна проводится в темной комнате с помощью специального прибора – офтальмоскопа. Для лучшей визуализации глазного дна перед началом исследования пациенту закапывают глазные капли, способствующие расширению зрачка. От офтальмоскопа идет источник света, который врач направляет через зрачок пациента и оценивает состояние зрительного нерва, сетчатки (внутренняя оболочка глаза) и сосудов глазного дна. |
| Измерение длины конечностей с помощью сантиметровой ленты | - ревматоидный артрит;
- остеоартроз;
- патологические состояния позвоночника;
- повреждения опорно-двигательного аппарата;
- дисплазия тазобедренных суставов.
| Измерение длины конечностей проводят с помощью сантиметровой ленты. Для этого необходимо правильно уложить пациента на кушетку (чтобы таз не был перекошен). Точками измерения служат костные выступы. При этом сравнивают длину обеих конечностей. |
| Оценка равновесия и ходьбы | - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- мышечные дистрофии;
- остеохондроз;
- детский церебральный паралич.
| Пациента просят встать в позу Ромберга (ноги вместе, руки вытянуты вперед, глаза закрыты) и оценивают устойчивость (способность удерживать равновесие) в этой позе. Также оценивают то, как пациент встает со стула, как удерживает равновесие, если неожиданно подтолкнуть его вперед или назад. Во время оценки ходьбы обращают внимание на то, как пациент начинает делать первый шаг, насколько быстро может изменять темп ходьбы. Также оценивают симметричность шагов, способность к разворотам, отрывание стоп от пола. |
| Подометрия | - черепно-мозговая травма;
- болезнь Паркинсона;
- повреждения опорно-двигательного аппарата;
- рахит.
| Метод компьютерной диагностики, позволяющий определить, как распределяется вес тела на стопу (измерение высоты свода стопы). Для этого пациент становится на специальную платформу, после чего на компьютере появляется изображение стоп. Изображения стоп имеют различную окраску, по которой судят об интенсивности нагрузки. |
| Тест Адамса | - патологические состояния позвоночника.
| Тест Адамса это простой метод диагностики. Для его проведения пациенту необходимо наклониться вперед, не сгибая при этом ноги. Врач визуально оценивает деформацию (искривление) позвоночника и измеряет величину реберного горба, если такой имеется. |
| Вестибулометрия | - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона.
| Группа исследований, которые применяются для оценки функционирования вестибулярного аппарата. За несколько дней до обследования необходимо отказаться от приема алкогольных напитков, седативных (успокоительных), психотропных и наркотических препаратов. |
| Стабилография | - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона.
| Метод диагностики, который помогает оценить способность удерживать равновесие. Пациент становится на квадратную платформу (напоминает весы), и с помощью специального прибора – осциллографа графически регистрируются колебания тела (нарушения равновесия). |
| Исследование мышечного тонуса и силы | - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- мышечные дистрофии;
- синдром Гийена-Барре;
- менингит;
- детский церебральный паралич.
| Исследование мышечного тонуса проводится в положении пациента стоя, сидя или лежа, в состоянии полного расслабления. Одной рукой врач придерживает руку пациента за локоть, другой рукой выполняет пассивные сгибания, разгибания в этой руке. При этом пациент не должен сопротивляться. То же самое необходимо проделать со второй рукой и сравнить. Другой способ – поднять руки пациента вверх, резко отпустить и оценить симметричность и быстроту пассивного падения. Мышечный тонус нижних конечностей проверяется аналогичным способом. Врач ставит свою руку под колено пациента (в положении лежа) и резко приподнимает его. При этом оценивают, оторвалась ли стопа от кушетки или же осталась ее касаться. Для оценки мышечной силы пациента просят сжать 2 пальца врача, при этом руки у обоих должны быть вытянуты вперед крест-накрест. Другой вариант – пациент сгибает руку в локтевом суставе, врач пытается разогнуть ее. И, наоборот, пациент разгибает руку, а врач пытается ее согнуть. При этом пациент должен оказывать сопротивление. |
| Оценка объема движений в суставах | - болезнь Паркинсона;
- ревматоидный артрит;
- остеоартроз;
- повреждения опорно-двигательного аппарата;
- дисплазия тазобедренных суставов.
| Для того чтобы оценить функциональное состояние суставов, измеряют объем активных и пассивных движений. Активные движения выполняет сам больной, а пассивные выполняет врач. При этом проверяют способность совершать круговые движения в суставах, согнуть, разогнуть конечности, развести их в стороны. Объем движений измеряют с помощью угломера (специальный прибор) и затем сравнивают полученные значения с нормой. |
| Спирометрия | - острая пневмония;
- бронхиальная астма.
| Данный метод помогает оценить функцию легких (внешнее дыхание). Для этого применяются цифровые приборы, состоящие из датчика потока воздуха и электронного устройства. Пациент вдыхает и выдыхает в специальную трубку (в покое и с максимальной силой). Полученные данные обрабатываются, преобразуются в графические изображения и выдаются в виде цифровых результатов. |
| Фибробронхоскопия | - острая пневмония;
- бронхиальная астма.
| Метод исследования, который помогает оценить состояние слизистой оболочки трахеи и бронхов с помощью фибробронхоскопа. Исследование проводят натощак. Для выполнения фибробронхоскопии проводят местное обезболивание, а затем через ротовую или носовую полость вводят фибробронхоскоп в просвет трахеи. На конце этого прибора находится лампочка и камера, которая передает изображение на монитор. |
| Рентгенография | - острая пневмония;
- бронхиальная астма;
- черепно-мозговая травма;
- ревматоидный артрит;
- остеоартроз;
- остеохондроз;
- патологические состояния позвоночника;
- повреждения опорно-двигательного аппарата;
- дисплазия тазобедренных суставов;
- рахит.
| Рентгенография выполняется обычно в положении пациента стоя, но может также проводиться лежа или сидя с помощью портативного (переносного) рентген-аппарата. Метод основан на рентгеновском излучении. Перед началом исследования пациента просят раздеться. Необходимо снять с себя все металлические предметы. Части тела, которые не будут обследовать, закрывают свинцовым (защитным) фартуком. В результате получаются изображения на пленке. |
| Компьютерная томография (КТ) | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь;
- артериальная гипотензия;
- острая пневмония;
- бронхиальная астма;
- инсульт;
- черепно-мозговая травма;
- синдром Гийена-Барре;
- менингит;
- ревматоидный артрит;
- остеоартроз;
- остеохондроз;
- патологические состояния позвоночника;
- повреждения опорно-двигательного аппарата;
- детский церебральный паралич;
- рахит.
| Данный метод исследования основан на рентгеновском излучении. Перед проведением КТ пациента просят снять металлические украшения, после чего он ложится на передвижной стол томографа (аппарат КТ). Во время исследования пациент должен лежать неподвижно (при необходимости фиксируют голову, руки, ноги). Стол начинает продвигаться сквозь специальное кольцо с датчиками, от которых идут рентгеновские лучи. В результате на компьютере получают несколько послойных изображений (срезы) исследуемого органа высокого качества. Для еще большей четкости изображения могут использовать введение контрастного вещества. |
| Магнитно-резонансная томография (МРТ) | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь;
- острая пневмония;
- бронхиальная астма;
- инсульт;
- черепно-мозговая травма;
- синдром Гийена-Барре;
- менингит;
- ревматоидный артрит;
- остеоартроз;
- остеохондроз;
- патологические состояния позвоночника;
- повреждения опорно-двигательного аппарата;
- детский церебральный паралич;
- рахит.
| Для данного метода исследования используются магнитные поля, высокочастотные импульсы. Магнитно-резонансная томография является одним из самых эффективных и наиболее точных методов диагностики. При проведении МРТ одним из неприятных моментов может быть сильный шум (щелчки аппарата), поэтому пациентам могут выдавать специальные наушники. Для того чтобы получить достоверные и качественные снимки, необходимо оставаться неподвижным во время исследования. Так же, как и при КТ, перед началом процедуры пациент должен снять с себя все металлические украшения и лечь на передвижной стол. Аппарат МРТ представляет собой тоннель (кольцо), внутрь которого продвигается стол с пациентом. В результате на компьютер отправляются высококачественные снимки (срезы исследуемого органа). |
| Позитронно-эмиссионная томография (ПЭТ) | - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона.
| Данный метод исследования информативнее использовать в сочетании с КТ (ПЭТ-КТ). За 60 минут до обследования пациенту внутривенно водят специальный препарат. Он постепенно распространяется по органам и в большем количестве накапливается в пораженной области, что будет заметно на снимке. Во время проведения исследования необходимо лежать максимально неподвижно и постараться не разговаривать. |
| Ультразвуковое исследование (УЗИ) | - инсульт;
- черепно-мозговая травма;
- менингит.
| УЗИ является безопасным и безболезненным методом исследования. Для подготовки за день до проведения УЗИ необходимо отказаться от курения, приема алкогольных, кофеиносодержащих напитков. На осматриваемую область наносят специальный гель и с помощью датчика, который передает изображение на монитор, оценивают состояние исследуемых органов. |
| Электрокардиограмма (ЭКГ) | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь.
| Данный метод диагностики является простым и, в то же время, очень информативным. С помощью ЭКГ можно оценить работу сердца. ЭКГ проводится в положении пациента лежа на спине. На область сердца накладывают специальные электроды, которые улавливают электрические импульсы, возникающие в сердце. После их установки начинается регистрация сердечных импульсов. Результат получается в виде графического изображения на бумажной ленте. |
| Эхокардиография (Эхо-КГ, УЗИ сердца) | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь.
| Эхокардиограмма является высокочувствительным и безопасным ультразвуковым методом диагностики, который позволяет оценить строение сердца и его функциональные возможности в режиме реального времени. Преимуществом данного метода является то, что возможно выявить малейшие изменения в работе сердца. Для проведения эхокардиограммы пациент должен раздеться до пояса и лечь на кушетку (на левый бок). Затем на область сердца наносится гель, и прикрепляются специальные датчики. С помощью другого датчика врач получает информацию о состоянии сердца на мониторе (двухмерное, трехмерное изображение) и анализирует ее. Длительность такой процедуры составляет обычно 15 – 20 минут. |
| Холтер-мониторинг | - ишемическая болезнь сердца;
- инфаркт миокарда;
- гипертоническая болезнь.
| Суть метода заключается в непрерывной регистрации электрокардиограммы в течение 24 часов или нескольких дней (до семи дней). Пациенту на грудь прикрепляются датчики, регистрирующие ЭКГ, а на пояс прикрепляется портативный (переносной) аппарат. При этом пациент выполняет свои привычные действия. От пациента требуется вести дневник, записывая время начала физических нагрузок и отдыха, время, когда появляются болезненные ощущения в области сердца. |
| Электромиография (ЭМГ) | - болезнь Паркинсона;
- мышечные дистрофии;
- синдром Гийена-Барре;
- остеохондроз;
- детский церебральный паралич.
| Данный метод исследования позволяет оценить активность мышц, нервов и нервно-мышечной передачи путем регистрации биопотенциалов на специальном аппарате (электромиограф). Процедуру проводят в положении пациента сидя или лежа. На мышцу, которую нужно исследовать накладывается электрод. Затем в него вводится специальная игла и начинается регистрация биопотенциалов мышцы в состоянии покоя. После этого пациента просят напрячь мышцу и еще раз регистрируют биопотенциалы. За несколько дней до обследования нужно отказаться от приема лекарственных препаратов, которые влияют на нервную или мышечную системы и препаратов, которые разжижают кровь (аспирин и др.). Непосредственно перед процедурой необходимо отказаться от чая, кофе, энергетических и алкогольных напитков, шоколада, так как они могут повышать возбудимость мышц. |
| Электроэнцефалография (ЭЭГ) | - инсульт;
- черепно-мозговая травма;
- болезнь Паркинсона;
- синдром Гийена-Барре;
- менингит;
- детский церебральный паралич.
| Путем регистрации электрических импульсов, данный метод исследования помогает оценить активность головного мозга. Для этого используется специальный прибор – электроэнцефалограф. Принцип подготовки к ЭЭГ такой же, как и при ЭМГ. Непосредственно перед обследованием пациент должен плотно поесть, во избежание снижения сахара в крови, что будет искажать результаты. ЭЭГ проводится в положении пациента лежа или сидя. На голову надевается специальная шапочка с электродами, которые регистрируют импульсы, исходящие от головного мозга. Сначала записывают результаты в спокойном состоянии. Затем проводят дополнительные нагрузочные пробы, после которых анализируют, как ведет себя мозг. |
Какие болезни лечит реабилитолог?
Реабилитолог занимается восстановлением утраченных функций полученных в результате перенесенных травм или заболеваний. Комплекс лечебных мероприятий реабилитолога начинается одновременно с назначением медикаментозного лечения. Такой подход позволяет добиться наилучших результатов за более короткий промежуток времени. Врач-реабилитолог часто сотрудничает вместе с физиотерапевтами, массажистами, психологами, ортопедами и другими специалистами. Вместе они разрабатывают индивидуальные схемы лечения, которые подходят конкретному пациенту, что обеспечивает более быстрый период реабилитации. Необходимо учитывать то насколько пациент готов пройти курс восстановления, то есть, сколько усилий он готов приложить, чтобы ускорить процесс излечения. При этом важно обладать силой духа, усердием и безмерным желанием перебороть себя.
Патологии, которые лечит реабилитолог
| Патология | Основные методы лечения | Примерная длительность лечения и прогноз |
| Ишемическая болезнь сердца (ИБС) | - соблюдение диеты (ограничение жирной пищи и соли);
- снижение веса, отказ от вредных привычек;
- медикаментозное лечение – нитраты (нитроглицерин), бета-адреноблокаторы (пропранолол), ингибиторы АПФ (лизиноприл), статины (аторвастатин), антиагреганты (аспирин);
- хирургическое лечение – аортокоронарное шунтирование;
- реабилитационное лечение – адаптация (привыкание к новым условиям), дозированная физическая нагрузка (ходьба, подъем по лестнице, лечебная гимнастика);
- бег, езда на велосипеде (велотренажер), плавание, танцы;
- фитотерапия (кардамон, мята перечная), ароматерапия (масло мелисы, лаванды, шалфея);
- лечебные ванны (радоновые, минеральные);
- мануальная терапия, массаж;
- электросон, рефлексотерапия.
| - курс восстановления длится, в среднем, от 2 до 4 недель;
- прогноз зависит от наличия других поражений сердца и их тяжести.
|
| Инфаркт миокарда | - постельный режим, покой;
- соблюдение специальной диеты;
- кислородотерапия;
- медикаментозное лечение – нитроглицерин (под язык), аспирин (разжевать);
- обезболивающие (морфин, промедол), бета-блокаторы (метопролол), ингибиторы АПФ (каптоприл, рамиприл);
- тромболитики (стрептокиназа), антикоагулянты (гепарин);
- хирургическое лечение – ангиопластика (раскрытие сосуда), стентирование (установка специального каркаса);
- реабилитационное лечение – дозированные физические нагрузки (лечебная гимнастика, ходьба), психотерапия;
- физиотерапия, массаж, дыхательная гимнастика;
- плавание, езда на велосипеде;
- борьба с вредными привычками.
| - длительность реабилитации может занимать до шести месяцев;
- прогноз зависит от своевременности обращения, возраста и сопутствующих сердечных патологий (осложнений);
- при соблюдении врачебных рекомендаций прогноз для жизни относительно благоприятный.
|
| Гипертоническая болезнь | - соблюдение диеты (ограничение соли и повышенное потребление калия и магния);
- исключить вредные привычки (алкоголизм, курение);
- нормализация веса;
- медикаментозное лечение – антагонисты кальция (нифедипин, верапамил), мочегонные (фуросемид, индапамид), бета-адреноблокаторы (бисопролол), ингибиторы АПФ (эналаприл);
- дезагреганты, гиполипидемические препараты;
- реабилитационное лечение – лечебная физкультура, пешие прогулки (дозированная ходьба);
- лечебное плавание, бальнеотерапия, массаж;
- психологическая релаксация (расслабление), электросон.
| - лечение артериальной гипертензии может продолжаться всю жизнь;
- длительность реабилитации зависит от сопутствующих патологий (около 2 – 3 месяцев);
- прогноз зависит от степени артериальной гипертензии и тяжести течения заболевания (осложнения);
- реабилитационное лечение снижает риск развития осложнений;
- при соблюдении медицинских предписаний прогноз относительно благоприятный.
|
| Артериальная гипотензия | - нормализация режима дня, здоровый полноценный сон;
- рациональное питание;
- отказ от вредных привычек (алкоголь, курение);
- медикаментозное лечение – ноотропы (пирацетам), растительные адаптогены (элеутерококк, женьшень), витамины (A, B, E), церебропротекторы (циннаризин), альфа-адреномиметики (фенилэфрин);
- реабилитационное лечение – лечебная физкультура, плавание, массаж воротниковой зоны, психотерапия;
- водные процедуры (циркулярный душ, контрастный душ, гидромассаж);
- физиотерапия (электрофорез, электросон);
- иглорефлексотерапия, ароматерапия.
| - курс восстановительной терапии длится, в среднем, около 1 – 2 месяцев;
- при отсутствии сопутствующий заболеваний прогноз благоприятный.
|
| Острая пневмония | - постельный режим;
- обильное питье;
- пища, обогащенная витаминами;
- медикаментозное лечение – антибиотики (азитромицин, бензилпенициллин, оксациллин), сульфаниламиды (бисептол), иммуномодуляторы (интерферон, левамизол);
- отхаркивающие препараты (бромгексин);
- реабилитационное лечение – ингаляции, электрофорез, диатермия, УВЧ-терапия (ультравысокочастотная терапия), микроволновая терапия;
- иглоукалывание, массаж, лечебная физкультура.
| - длительность медикаментозного лечения зависит от объема пораженного легкого;
- реабилитационный (восстановительный) период может занять около шести месяцев;
- при своевременно начатом лечении прогноз благоприятный.
|
| Бронхиальная астма | - исключить контакт с возможными аллергенами;
- соблюдение диеты;
- исключить вредные привычки (курение);
- лечение очагов хронических инфекций (инфекции носа, глотки);
- медикаментозное лечение – бронходилататоры (сальбутамол, сальметерол, формотерол), глюкокортикостероиды (будесонид, мометазон);
- антагонисты лейкотриеновых рецепторов (монтелукаст, зафирлукаст), кромоны (кромогликат натрия, недокромил), метилксантины (теофиллин);
- реабилитационное лечение – ингаляции, галотерапия (соляное лечение), аэроионотерапия (лечение ионизированным воздухом), спелеотерапия (пребывание в условиях микроклимата пещер);
- лечебная физкультура (дыхательные упражнения), пешие и лыжные прогулки;
- углекислые ванны, массаж, рефлексотерапия.
| - лечение, как правило, длительное;
- прогноз для жизни благоприятный.
|
| Ишемический инсульт | - уход за больными, постельный режим с приподнятым головным концом;
- соблюдение диеты (исключение жирной пищи, ограничение соли);
- нормализация артериального давления, сердечной и дыхательной функций;
- медикаментозное лечение – фибринолитики (стрептокиназа, альтеплаза – растворяют тромбы, восстанавливают кровоток), антикоагулянты (варфарин, гепарин – предупреждают образование тромбов), антиагреганты (аспирин), ноотропы (пирацетам), мочегонные (по показаниям);
- хирургическое лечение – направлено на восстановление кровотока в поврежденном сосуде, предупреждение формирования тромбов;
- реабилитационное лечение – лечебная физкультура, массаж;
- эрготерапия (обучение бытовым навыкам), кинестетика (обучение двигательным навыкам);
- рефлексотерапия, иглоукалывание.
| - лечение и период восстановления длительные;
- длительность лечения определяется в каждом индивидуальном случае;
- реабилитация составляет 12 месяцев и более;
- прогноз благоприятный, если спустя месяц от начала заболевания заметны улучшения;
- чем раньше начинается лечение, тем выше шансы на полное восстановление (около 20% больных);
- риск летального исхода в первый месяц около 30%.
|
| Геморрагический инсульт | - медикаментозное лечение – препараты, снижающие артериальное давление (атенолол, лабеталол), антагонисты кальция (дилтиазем, нимодипин), ингибиторы ангиотензинпревращающего фермента (лизиноприл, эналаприл);
- седативные (успокаивающие) препараты, ноотропы, антифибринолитики, мочегонные, витамины;
- хирургическое лечение – направлено на удаление сгустков крови, снижение внутричерепного давления;
- реабилитационное лечение – лечебная физкультура (гимнастика), массаж;
- физиотерапия, кинестетика, рефлексотерапия, психотерапия.
| - период лечения и восстановления может быть длительным (от 3 – 4 месяцев до нескольких лет);
- прогноз неблагоприятный;
- у большинства пациентов нарушается трудоспособность, они постоянно нуждаются в помощи;
- около 20% остаются инвалидами;
- чем раньше начинается реабилитационная терапия, тем выше шансы на восстановление утраченных функций и меньше риск развития повторных приступов.
|
| Черепно-мозговая травма | - восстановление жизненно-важных функций (дыхательная, сердечная);
- медикаментозное лечение – обезболивающие, противоаллергические, успокаивающие препараты, 40%-глюкоза;
- ноотропы (пирацетам), сосудистые препараты (кавинтон, циннаризин), мочегонные (по показаниям), антибиотики (цефалоспорины – при открытой ЧМТ);
- препараты, улучшающие обменные процессы в тканях (актовегин), витаминотерапия;
- хирургическое лечение – направлено на снижение внутричерепного давления, удаление осколков костей черепа, гематом;
- реабилитационное лечение – лечебная физкультура (упражнения на укрепление и растяжку мышц, координацию и равновесие), кинезотерапия (восстановление двигательных навыков), массаж, иглорефлексотерапия;
- магнитотерапия, электрофорез, электросон;
- эрготерапия (обучение бытовым навыкам);
- занятия с логопедом, речевые упражнения, чтение, психотерапия.
| - длительность лечения зависит от формы черепно-мозговой травмы (от двух недель до нескольких месяцев);
- прогноз зависит от степени тяжести травмы;
- возможно нарушение трудоспособности, что потребует создания особых условий для работы;
- при тяжелой степени не исключено получение группы инвалидности.
|
| Болезнь Паркинсона | - медикаментозное лечение – противопаркинсонические (леводопа, бромокриптин, амантадин), седативные препараты;
- витаминотерапия (группа B, C, E);
- хирургическое лечение – электростимуляция структур мозга;
- реабилитационное лечение – лечебная физкультура (индивидуальный комплекс упражнений), подвижные игры с мячом, лыжные прогулки;
- дозированная ходьба, плавание, танцы, массаж;
- рисование, рукоделие;
- радоновые, хвойные, сероводородные ванны;
- иглоукалывание, фототерапия (лечение светом);
- психотерапия.
| - лечение при болезни Паркинсона пожизненное;
- прогноз для жизни зависит от многих факторов (стадия заболевания, возраст, своевременность лечения);
- адекватное лечение может продлить жизнь и замедлить прогрессирование заболевания.
|
| Мышечные дистрофии | - медикаментозное лечение – гормональные препараты (преднизолон, дефлазакорт), адреномиметики (формотерол, альбутерол);
- препараты, снижающие спазм мышц;
- витаминотерапия (группа B, E), кофермент Q10;
- препараты для лечения дыхательной и сердечной недостаточности;
- реабилитационное лечение – лечебная физкультура, ходьба, плавание;
- массаж, физиотерапия;
- ортопедические приспособления для поддержания подвижности (ортезы);
- трость, инвалидная коляска.
| - заболевание на сегодняшний день не лечится;
- длительность поддерживающего лечения зависит от формы заболевания (в среднем, составляет от 2 до 4 недель);
- при мышечной дистрофии Дюшенна прогноз неблагоприятный (редко доживают до 25 – 30 лет);
- при мышечной дистрофии Беккера прогноз более благоприятный (зависит от формы заболевания, времени выявления и своевременности лечения).
|
| Синдром Гийена-Барре | - контроль дыхательной и сердечной функции (артериальное давление, пульс);
- контроль состояния мышечной системы;
- периодическая смена положения больного;
- >уход за кожей;
- медикаментозное лечение – иммуноглобулин, антикоагулянты (гепарин);
- плазмаферез (очищение крови);
- реабилитационное лечение – лечебная гимнастика, массаж;
- магнитотерапия, электростимуляция;
- парафиновые аппликации, радоновые и сероводородные ванны.
| - в большинстве случаев больные излечиваются самостоятельно в течение двух недель;
- в 70% случаев прогноз благоприятный;
- восстановительный период длится около 6 – 12 месяцев;
- возможно развитие осложнений, ведущих к инвалидизации и хроническому течению синдрома.
|
| Менингит | - постельный режим, покой;
- соблюдение диеты (пища, не раздражающая желудочно-кишечный тракт);
- лечение назначается в зависимости от вида возбудителя заболевания;
- медикаментозное лечение – антибиотики (пенициллины, цефалоспорины, ампициллины), противовирусные препараты (интерферон, ацикловир);
- витаминотерапия (С, витамины группы В);
- инфузионная терапия (раствор хлорида натрия);
- противовоспалительные препараты (парацетамол, ибупрофен), гормональные препараты (в тяжелых случаях), мочегонные (маннитол, фуросемид);
- реабилитационное лечение – массаж, лечебная физкультура;
- магнитотерапия, магнитно-лазерная терапия, электросон, электрофорез;
- эрготерапия, когнитивная терапия.
| - лечение антибиотиками проводится в течение 1 – 2 недель;
- длительность лечения зависит от тяжести заболевания;
- вероятность полного выздоровления при заражении вирусным менингитом в 2 раза выше, чем при заражении бактериальным;
- наблюдение у невролога в течение минимум двух лет;
- при своевременно начатом и правильно назначенном лечении прогноз благоприятный;
- возможно развитие осложнений (нарушения слуха, зрения, интеллектуальных и двигательных функций).
|
| Ревматоидный артрит | - ограничение соли, белка, жиров животного происхождения;
- медикаментозное лечение – глюкокортикостероиды (бетаметазон, преднизолон), противовоспалительные препараты (мелоксикам, целекоксиб), иммуносупрессоры (метотрексат, азатиоприн, циклоспорин);
- хирургическое лечение – удаление пораженной ткани сустава, протезирование (замена) сустава;
- реабилитационное лечение – лечебная физкультура, лечебный массаж;
- магнитотерапия, лазеротерапия, электрофорез, ультрафонофорез.
| - лечение может длиться всю жизнь (подбирается индивидуально);
- при своевременном распознавании болезни и соблюдении врачебных рекомендаций прогноз благоприятный;
- при отсутствии адекватного лечения процесс разрушения суставов быстро прогрессирует.
|
| Остеоартроз | - рациональное питание (продукты богатые коллагеном, рыбий жир, фрукты);
- нормализация массы тела;
- медикаментозное лечение – хондропротекторы (глюкозамин, хондроитин сульфат), противовоспалительные препараты (мелоксикам, ибупрофен), кортикостероиды (гидрокортизон, бетаметазон);
- витамины, антиоксиданты;
- хирургическое лечение – эндопротезирование (замена сустава);
- реабилитационное лечение – лечебная физкультура, массаж;
- фонофорез, электростимуляция, переменные магнитные поля, ультрафиолетовое облучение;
- аппликации парафина, грязи;
- радоновые, йодобромные ванны.
| - длительность лечения зависит от тяжести течения остеоартроза;
- прогноз для жизни благоприятный;
- при отсутствии должного лечения и прогрессировании заболевания возможна потеря трудоспособности.
|
| Остеохондроз | - питание небольшими порциями (5 – 6 раз в день);
- медикаментозное лечение – обезболивающие препараты, противовоспалительные (нурофен, ибупрофен), спазмолитики (дротаверин), хондропротекторы (хондроксид, артепарон), миорелаксанты (мидокалм);
- антиоксиданты (витамин C, токоферол), препараты, улучшающие кровоснабжение тканей (актовегин, никотиновая кислота);
- хирургическое лечение – проводят удаление пораженного межпозвоночного диска, когда другие методы лечения оказываются неэффективными;
- реабилитационное лечение – лечебная физкультура (кинезитерапия), мануальная терапия, иглоукалывание;
- плавание, йога;
- магнитные поля, токи низкой частоты;
- тракционное лечение (вытяжение позвоночника).
| - длительность лечения занимает около двух недель;
- в год повторяют несколько курсов (3 – 4 раза);
- эффективность некоторых препаратов (хондропротекторов) заметна спустя 4 месяца от начала лечения;
- при своевременно начатом лечении прогноз благоприятный;
- в некоторых случаях может нарушаться трудоспособность.
|
| Патологические состояния позвоночника (сколиоз, кифоз, лордоз) | - необходимо следить за осанкой и держать спину прямо;
- делать перерывы во время сидячей работы (вставать, ходить, делать наклоны);
- медикаментозное лечение – обезболивающие препараты, противовоспалительные, спазмолитики;
- витамины группы B;
- хирургическое лечение – направлено на фиксацию позвоночника и предотвращение ухудшения состояния;
- реабилитационное лечение – лечебная гимнастика, массаж, плавание, танцы;
- мануальная терапия;
- ношение специальных корсетов;
- электрофорез, магнитотерапия, лечение грязями.
| - реабилитация может длиться до двух месяцев;
- длительность лечения зависит от степени искривления позвоночника;
- при начальных стадиях искривления прогноз благоприятный;
- при отсутствии своевременного и адекватного лечения возможно развитие осложнений.
|
| Повреждения опорно-двигательного аппарата (перелом, ушиб, вывих) | - иммобилизация (обездвиживание) конечности при переломах, покой;
- холодный компресс;
- медикаментозное лечение – обезболивающие препараты (анальгин, новокаин, ибупрофен);
- хирургическое лечение – направлено на восстановление целостности кости;
- вправление вывихов, эндопротезирование (замена сустава);
- скелетное вытяжение, наложение гипса или тугой повязки (эластичный бинт);
- реабилитационное лечение – лечебная физкультура, массаж;
- механотерапия;
- ультразвук, индуктометрия, лазеротерапия;
- электрофорез, фонофорез, ультрафиолетовое облучение;
- радоновые, хвойно-соляные ванны.
| - длительность лечения зависит от вида и места повреждения, возраста;
- восстановительное лечение длительное (от нескольких недель до нескольких месяцев);
- при своевременном лечении происходит полное восстановление трудоспособности;
- прогноз, как правило, благоприятный.
|
| Детский церебральный паралич (ДЦП) | - медикаментозное лечение – миорелаксанты (мидокалм), ноотропы (церебролизин, аминалон);
- реабилитационное лечение – массаж, лечебная физкультура, бальнеотерапия;
- электрофорез, миостимуляция, рефлексотерапия, магнитотерапия, Бобат-терапия;
- занятия с логопедом, психотерапия.
| - лечение при ДЦП пожизненное;
- полное излечение фактически невозможно;
- прогноз зависит от формы заболевания, степени тяжести и возраста, в котором оно проявилось.
|
| Дисплазия тазобедренного сустава | - широкое пеленание ребенка;
- реабилитационное лечение – лечебная гимнастика и массаж;
- ортопедические пособия (стремена Павлика, подушка Фрейка, шины-распорки);
- электрофорез, ультрафиолетовое облучение;
- пресные теплые ванны;
- хирургическое лечение – направлено на восстановление анатомического положения тазобедренного сустава, замена сустава в тяжелых случаях (эндопротезирование).
| - процесс лечения длительный и зависит от многих факторов (возраст пациента, тяжесть течения);
- при своевременно начатом лечении прогноз благоприятный;
- в запущенных случаях возможно развитие осложнений и инвалидизация.
|
| Рахит | - рациональное питание, пребывание на свежем воздухе;
- медикаментозное лечение – препараты витамина Д (видехол, видеин, аквадетрим), препараты кальция, фосфора;
- реабилитационное лечение – массаж, лечебная гимнастика, диатермия мышц и костей;
- соляные и хвойные ванны;
- ультрафиолетовое облучение (нельзя одновременно с препаратами витамина Д).
| - длительность лечения варьирует от тяжести течения рахита;
- при соблюдении всех лечебных рекомендаций прогноз благоприятный;
- при отсутствии лечения возможно развитие необратимых изменений (нарушение осанки, неровные зубы, изменение костей таза у девочек).
|
| Ожирение | - соблюдение гипокалорийной диеты (с повышенным содержанием витаминов, клетчатки);
- активный образ жизни;
- медикаментозное лечение – анорексигенные препараты (фенотропил, диетрин, сибутрамин), ингибиторы липазы (орлистат, ксеникал), антагонист опиоидных рецепторов (налтрексон), сахарозаменители (аспартам, сорбит);
- растительные препараты (цитримакс, свелтформ);
- хирургическое лечение – липосакция (удаление жировых отложений), абдоминопластика (пластика живота), резекция желудка (удаление части желудка);
- реабилитационное лечение – пешие прогулки, плавание, бег;
- магнитотерапия, вибротерапия, электростимуляция;
- фототерапия, теплолечение, аэротерапия, массаж;
- психотерапия (гипноз).
| - длительность лечения зависит от степени выраженности ожирения;
- при своевременно начатых систематических мероприятиях прогноз, как правило, благоприятный;
- при развитии осложнений прогноз для жизни и трудоспособность ухудшаются.
|