Кто такой педиатр?
Педиатр – это врач, который занимается профилактикой, диагностикой и лечением заболеваний у детей до 18-ти лет. С рождения ребенка врач-педиатр следит за тем, чтобы тот правильно рос и развивался. Проводит консультации по поводу вскармливания грудных детей, применения профилактических вакцин (прививок). Дает советы по рациональному (сбалансированному) питанию ребенка, правильному уходу и воспитанию детей в разные периоды его жизни.
Для того чтобы стать педиатром, сначала необходимо получить высшее медицинское образование окончив лечебный факультет. Затем пройти ординатуру по специальности педиатр. Данный специалист является детским терапевтом (врач общей практики). Педиатр должен уметь найти подход к каждому ребенку, так как дети очень привязаны к своим родителям и порой резко (плач, боязнь, капризность) реагируют на людей в белых халатах. Он должен обладать широким спектром профессиональных и практических навыков. Одной из сложностей данной профессии является то, что маленькие дети не могут сказать или объяснить, что их беспокоит. Им тяжело выражать (формулировать) свои мысли.
Различают следующие виды детских врачей:
Педиатрия – это раздел медицины, который занимается изучением причин возникновения детских болезней, механизмов их развития, особенностей клинического течения, лечением и профилактикой. Каждый из вышеперечисленных пунктов рассматривается с учетом анатомических и физиологических особенностей детского организма. Основной целью педиатрии является снижение детской заболеваемости и смертности.
Первые книги, в которых описывались детские болезни, начали появляться в XV веке. Как самостоятельная дисциплина педиатрия начала развиваться в XIX веке. В то же время, появились первые детские врачи и больницы. Также была открыта специальная школа (в Париже), в которой обучали специальности детского врача.
Чем занимается педиатр?
Педиатр занимается охраной здоровья всех детей в возрасте до 18-ти лет. Этот специалист обладает знаниями и навыками в различных областях медицины, хорошо знает особенности детского организма и отличительные признаки течения заболеваний у детей.
Обязанностями врача-педиатра являются:
- обучение родителей методам ухода за ребенком;
- предоставление рекомендаций по поводу грудного вскармливания, введения прикорма;
- предоставление информации об обязательных профилактических прививках;
- оценка физического развития;
- оценка психического развития;
- профилактическое обследование детей;
- своевременная диагностика детских болезней;
- лечение детских болезней.
Педиатр лечит следующие заболевания и патологические состояния:
Расстройства питания (гипотрофия, паратрофия)
Гипотрофия (белково-энергетическая недостаточность) – это хроническое расстройство (нарушение) питания, при котором развивается дефицит массы тела (недостаточный вес). Аппетит при гипотрофии снижен, кожа становится бледной. Может наблюдаться задержка роста и нервно-психического развития. Основными причинами считаются либо недостаточное поступление питательных веществ, либо нарушение их усвоения (всасывания). Гипотрофия развивается, как правило, у детей раннего возраста (до трех лет).
Паратрофия – это хроническое заболевание, которое характеризуется появлением избыточной массы тела у детей раннего возраста (до одного года). Если ребенку исполняется год, а масса тела все еще превышает норму, то заболевание называется ожирением. Причиной паратрофии считается частое несбалансированное кормление ребенка, при котором пища не успевает усваиваться. Дети становятся малоподвижными, беспокойными, кожа приобретает бледный оттенок. Можно наблюдать отложение жира в области живота и бедер.
Синдром мальабсорбции
Синдром мальабсорбции – это комплекс симптомов, которые обусловлены нарушением пищеварения, транспорта и всасывания питательных веществ в тонком кишечнике. Может быть врожденным и приобретенным. Основной причиной развития данного синдрома считается нарушение в работе поджелудочной железы. При синдроме мальабсорбции дети часто теряют в весе, жалуются на вздутие и боли в животе, появляются проблемы со стулом (жир в кале).
Целиакия (глютеновая энтеропатия)
Целиакия – это хроническое заболевание, развивающееся в результате непереносимости глютена (белок), при котором повреждается слизистая оболочка тонкого кишечника. Глютен содержится в таких злаках как пшеница, рожь, овес, ячмень. Данное заболевание передается по наследству. Целиакия начинает проявляться через несколько месяцев (1 - 4) после введения в рацион продуктов, содержащих глютен. Характеризуется разнообразной клинической картиной. Наиболее типичными симптомами для целиакии являются учащение стула (2 – 5 раз в день, обильный, зловонный, пенистый, в виде кашицы), увеличение живота, отставание в росте, недостаточная масса тела.
Рахит
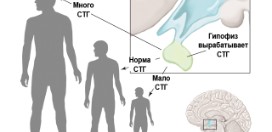
Рахит – это заболевание, которое развивается у детей грудного и раннего возраста и ведет к нарушениям опорно-двигательного аппарата, поражению внутренних органов и нервной системы. Причинами является недостаток (дефицит) витамина Д в активный период роста детского организма, недостаточное пребывание ребенка на свежем воздухе под солнечными лучами, отсутствие грудного вскармливания. Клинически проявляется капризностью, нарушением аппетита (ребенок вяло сосет грудь), потливостью, зудом и затылочным облысением. Заболевание прогрессирует, и возникают изменения в костной системе. Происходят изменения в грудной клетке, позвоночнике, нижних конечностях. Отмечается позднее закрытие родничков и позднее прорезывание молочных зубов. Наблюдается задержка нервно-психического развития.
Спазмофилия (детская тетания, тетания рахитическая)
Спазмофилия – это заболевание, которое характеризуется повышением нервно-мышечной возбудимости. Проявляется в виде судорог, мышечных подергиваний, сопровождается развитием ларингоспазма (спазм голосовой щели), повышенным потоотделением. Как правило, заболевание развивается у детей в возрасте до двух лет и связано с рахитом. Причинами его развития являются недостаток кальция (гипокальциемия), избыток (гипервитаминоз) витамина В. Спазмофилии подвержены недоношенные дети (рожденные раньше срока) и дети, получающие недостаточное питание.
Железодефицитная анемия
Железодефицитная анемия – это патологическое состояние, которое развивается при недостатке железа в организме ребенка. При этом в крови снижается уровень гемоглобина (белок, содержащий железо) и эритроцитов (переносят кислород). Основными причинами железодефицитной анемии являются недостаточное поступление железа с пищей, повышенная потребность, нарушение всасывания железа в кишечнике.
Клинически проявляется следующими синдромами:
- астено-вегетативный синдром – повышенная утомляемость, плаксивость, головокружение, обмороки, отставание в психомоторном и физическом развитии;
- эпителиальный синдром – сухость и бледность кожных покровов, выпадение волос, ломкость ногтей, трещины на губах и на слизистой оболочке рта;
- диспепсические расстройства – извращение вкуса (некоторые дети едят мел, землю), снижение аппетита, вздутие живота, нарушения стула (запор или диарея);
- изменения со стороны сердечно-сосудистой системы – тахикардия (учащенное сердцебиение), одышка, сниженное артериальное давление;
- гепатолиенальный синдром (в тяжелых случаях) – увеличение печени и селезенки.
Гемофилия
Гемофилия – это заболевание, передающееся по наследству, при котором нарушается свертываемость крови. Клинически проявляется периодическими кровотечениями, которые трудно остановить. Любые механические травмы или медицинские манипуляции (укол, операции) могут привести к сильнейшим кровотечениям. Кожа у детей больных гемофилией очень тонкая, хрупкая. Часто поражаются крупные суставы (кровоизлияния в суставы). Причиной является нарушение в механизме свертывающей системы крови, которое характеризуется недостатком (дефицитом) так называемых факторов крови. Гемофилией болеют лица мужского пола. Женщины могут быть только носителями патологического гена.
Различают следующие виды гемофилии:
- гемофилия A (дефицит VIII фактора);
- гемофилия B (дефицит IX фактора);
- гемофилия C (дефицит XI фактора).
Фебрильные судороги
Фебрильные судороги – это приступы судорог (непроизвольное сокращение мышц), возникающие на фоне повышенной температуры тела (выше 38 градусов) у детей до шести лет, у которых ранее не наблюдалось таких приступов (при отсутствии температуры) и нет других причин для их возникновения. Фебрильные судороги не являются эпилепсией (заболевание нервной системы). Как правило, их возникновение связывают с недостаточной зрелостью нервной системы ребенка. Приступ судорог может длиться от нескольких секунд до пятнадцати минут. Проявляется внезапным началом, закатыванием глаз, напряжением мышц, подергиванием конечностей. Характерной позой является запрокидывание головы, изгиб спины, сжимание зубов. Ребенок может перестать дышать и посинеть, потерять сознание.
Тонзиллит
Тонзиллит – это заболевание инфекционной природы, при котором происходит поражение миндалин (гланд) и их воспаление. Миндалины представляют собой скопления лимфоидной ткани в носоглотке и ротовой полости, которые являются защитным барьером от проникновения микробов. Но когда происходит их заражение, они сами становятся очагом инфекции. Наиболее частыми причинами развития этого заболевания являются бактерии (стрептококк, стафилококк) и вирусы (вирус гриппа, вирус герпеса). Тонзиллит передается, как правило, воздушно-капельным путем (через воздух, при кашле, чихании). Клинически заболевание начинает проявляться в виде болей в горле (при глотании усиливается), неприятного запаха изо рта, повышения температуры, озноба. Миндалины (гланды) увеличиваются в размере, становятся красными (воспаление), можно заметить на них налет (белого или желтого цвета). Также присутствуют общие симптомы, такие как головная боль, слабость, вялость, снижение аппетита.
Фарингит
Фарингит – это воспаление слизистой оболочки глотки (канал, соединяющий полость рта с пищеводом). Фарингит редко развивается как самостоятельное заболевание. При этом ребенок жалуется на боль при глотании, першение (дискомфорт) в горле и покашливание (сухой кашель). Незначительно может повышаться температура тела. Развитию фарингита способствуют различные микроорганизмы (вирусы, бактерии, грибы), снижение иммунитета, переохлаждение. Вдыхание холодного, загрязненного воздуха также ведет к воспалению глотки.
Ларингит
Ларингит – это воспаление слизистой оболочки гортани (верхняя часть горла, соединяет глотку с трахеей). Клинически проявляется сухим лающим кашлем, осиплостью голоса, сухостью и чувством першения в горле, насморком. Возникает отек слизистой оболочки гортани, который затрудняет дыхание (может сопровождаться свистом и шумом). Может повышаться температура. Чаще ларингит вызывается вирусной (вирус гриппа, аденовирус) или бактериальной (стафилококки, стрептококки) инфекцией. Также его развитию могут способствовать различные аллергены (вдыхание паров лаков, домашней пыли), снижение иммунитета, переохлаждение, перенапряжение гортани.
Синусит
Синусит – это воспаление слизистой оболочки одной или нескольких околоносовых пазух. Различают лобные, гайморовы (верхнечелюстные), клиновидные и пазухи решетчатой кости. Синусит часто развивается в результате нелеченного насморка. Другими причинами являются хронический тонзиллит, сниженный иммунитет, склонность к аллергическим реакциям. Клинически проявляется носовыми выделениями (слизистые или гнойные), затрудненным носовым дыханием, головной болью и болью в области соответствующих пазух, кашлем, чиханием. Также наблюдается общая слабость, вялость, повышение температуры, снижение аппетита.
Бронхит
Бронхит – это воспалительное заболевание, затрагивающее слизистую оболочку бронхов (нижние дыхательные пути). При этом в бронхах образуется слизь (мокрота). Дыхательные пути у детей недостаточно развиты, поэтому они чаще болеют бронхитом, чем взрослые. Заболевание вызывается вирусами, бактериями, грибками или различными аллергенами. Клинически проявляется сухим кашлем, который через 2 – 3 дня становится влажным, насморком (заложенность носа), одышкой (учащенное и затрудненное дыхание), повышением температуры. Также присутствуют общие признаки, такие как слабость, недомогание, сонливость, снижение аппетита.
Пневмония
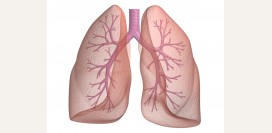
Пневмония – это инфекционно-воспалительное заболевание, которое поражает легкие. Клинически характеризуется стойким повышением температуры (выше 38 градусов), ознобом, кашлем, болями в грудной клетке и дыхательной недостаточностью. Также можно заметить бледность кожных покровов, вялость, отсутствие аппетита. Пневмония может развиваться при длительно протекающем вирусном заболевании на фоне ослабленного иммунитета. Самой частой бактерией вызывающей пневмонию является пневмококк.
Бронхиальная астма
Бронхиальная астма – это хроническое аллергическое воспалительное заболевание дыхательных путей, которое характеризуется повторными эпизодами обструкции (непроходимость) бронхов. Заболевание проявляется в виде одышки, свистящих хрипов в легких (слышимые на расстоянии), кашля (чаще ночью и ранним утром) и чувства стеснения в груди. Основными причинами возникновения бронхиальной астмы являются генетическая предрасположенность и воздействие внешних (аллергены, курение, загрязненный воздух) факторов. Также риск развития заболевания увеличивается после частых вирусных инфекций, которые осложняются обструкцией (сужением) бронхов.
Поллиноз (сенная лихорадка)
Поллиноз – сезонная аллергическая реакция организма на пыльцу различных растений. В весенне-летний период наблюдается максимальное количество обострений. Чаще болеют мальчики. Поллиноз характеризуется чиханием, ринитом (насморк), заложенностью носа, зудом в носу и глазах, покраснением глаз, слезотечением, отечностью век. Также может возникать кашель, осиплость голоса, першение в горле, одышка. Со стороны кожи можно заметить крапивницу (сыпь в виде волдырей). Поллиноз может осложняться бронхиальной астмой.
Атопический дерматит
Атопический дерматит – это хроническое аллергическое воспалительное заболевание кожи. Причиной данного заболевания является генетическая предрасположенность (наследственность) к развитию аллергии. У маленьких детей чаще всего атопический дерматит развивается в результате аллергии на продукты питания (коровье молоко, яйца, рыба). У детей старшего возраста его развитию могут способствовать факторы окружающей среды и лекарственные препараты (особенно при бесконтрольном применении). Атопический дерматит проявляется в виде различных высыпаний (красные пятна, пузырьки, шелушение, корочки) на коже. Высыпания сопровождаются покраснением и зудом, ребенок становится беспокойным.
Пищевая аллергия
Пищевая аллергия – это разновидность пищевой непереносимости, реакция иммунной системы на какой-то продукт питания. Часто развивается на фоне хронических заболеваний желудочно-кишечного тракта и предрасположенности к развитию аллергий. Значительное влияние на развитие пищевой аллергии у ребенка оказывает питание матери во время беременности (употребление аллергенных продуктов). Клинически характеризуется появлением зудящей сыпи, чиханием, насморком, отеком слизистых. Возникают боли и тяжесть в животе, рвота, диарея (жидкий стул).
Цистит
Цистит – это инфекция мочевыводящих путей, которая характеризуется воспалением слизистой оболочки мочевого пузыря. Чаще встречается у девочек, что связано с особенностями строения женской мочевыделительной системы (уретра короткая и широкая). Цистит сопровождается болью и жжением при мочеиспускании. При этом позывы на мочеиспускание частые (каждые 10 – 20 минут), а количество выделяемой мочи недостаточное (маленькими порциями). Иногда в конце мочеиспускания можно заметить капельки крови. Также может повышаться температура. Основной причиной цистита являются различного рода инфекции, которые могут попадать в детский организм из-за недостаточной гигиены половых органов, при переохлаждении, наличии хронических заболеваний почек.
Энурез
Энурез – это заболевание, которое характеризуется непроизвольным мочеиспусканием в течение минимум трех месяцев у детей старше пяти лет. Некоторые дети перед непроизвольным мочеиспусканием начинают вести себя беспокойно, капризничают. Другие с появлением первых капель мочи нередко просыпаются. Мочеиспускания могут быть учащенными и болезненными. Основными причинами развития энуреза считаются пороки развития мочеполовой системы, инфекции, заболевания нервной системы, стресс. При отсутствии лечения может привести к нарушению психики.
Постстрептококковый гломерулонефрит
Постстрептококковый гломерулонефрит – это заболевание, поражающее преимущественно почки, которое развивается через 10 – 14 дней после перенесенной стрептококковой (микроорганизм) инфекции (ангина, фарингит, скарлатина). Классическими симптомами являются повышение артериального давления, развитие отеков, появление крови в моче. При этом количество выделяемой мочи снижается и она приобретает цвет мясных помоев. Также ребенок может жаловаться на боли в поясничной области, тошноту, иногда рвоту.
Ювенильный ревматоидный артрит (ЮРА)
Ювенильный ревматоидный артрит – это хроническое воспалительное заболевание суставов, которое длится больше 6 недель и развивается у детей до 16 лет (чаще у девочек). Причины данной патологии неизвестны, но ее развитию могут способствовать такие факторы как переохлаждение, перенесенная инфекция, вакцинация. При ЮРА наиболее часто поражаются крупные суставы (коленный, голеностопный, локтевой, тазобедренный). Также могут поражаться шейный отдел позвоночника и челюстно-височные суставы. При этом суставы воспаляются и претерпевают изменения (воспаление, разрушение суставов, сужение суставных щелей). Помимо суставных проявлений на коже можно заметить зудящую сыпь (усиливающуюся при температуре), могут быть боли в области сердца.
Острая ревматическая лихорадка (ОРЛ)
Острая ревматическая лихорадка – это осложнение, которое возникает после перенесенной ангины (тонзиллит) или фарингита, вызванных β-гемолитическим стрептококком группы A (бактерия). ОРЛ развивается обычно в возрасте 7 – 15 лет.
Клиническими проявлениями ОРЛ являются:
- поражение суставов – мигрирующий полиартрит (симметричное поражение крупных и средних суставов);
- поражение кожи – кольцевидная эритема (бледно-розовые кольцевидные высыпания), ревматические узелки (плотные безболезненные образования);
- поражение сердечно-сосудистой системы – кардит (воспалительное поражение сердца);
- поражение нервной системы – хорея (снижение мышечного тонуса, движения хаотичные, нарушение координации).
Врожденные пороки сердца (ВПС)
Врожденные пороки сердца – это аномалии строения сердца, клапанов и крупных сосудов, которые формируются еще внутриутробно (во время беременности). При таких состояниях кожные покровы ребенка становятся бледными или синюшными, слышны шумы в сердце. Со временем развивается дыхательная и сердечная недостаточность. Дети отстают в росте и физическом развитии. Врожденные пороки сердца развиваются из-за смешения множества факторов (генетические факторы, вирусные заболевания матери во время беременности, факторы внешней среды).
Вегето-сосудистая дистония (ВСД)
Вегето-сосудистая дистония – это комплекс симптомов, которые характеризуются нарушением тонуса сосудов (нарушение функций вегетативной нервной системы). Чаще встречается в подростковом возрасте, но может развиваться и в раннем детском возрасте (от 1 до 3 лет). Причинами развития вегето-сосудистой дистонии являются гормональные изменения, переутомление, стрессы, нарушенный режим дня. Клинические проявления разнообразны. Можно наблюдать изменения со стороны кожи (бледность, наличие высыпаний), беспричинные повышения и спады температуры, изменения общего состояния (беспокойство, сонливость). Также могут возникать боли в области сердца и нарушения его ритма, чувство нехватки воздуха, снижение аппетита.
Гельминтозы (глисты)
Гельминтозы – это группа паразитарных заболеваний, которая вызывается различными гельминтами (глистами), паразитирующими и живущими за счет организма, в котором они поселяются. Заражение глистами происходит из-за отсутствия достаточной гигиены (грязные руки), использования чужой посуды (места общественного питания) и воды из открытых водоемов. Источником передачи могут быть домашние животные, рыбы, мухи.
Клиническими проявлениями гельминтозов являются:
- абдоминальный синдром – тошнота, вздутие и боли в животе, снижение аппетита, нарушение стула (запоры, диарея);
- астено-невротический синдром – субфебрильная температура (37 – 37,5 градусов), слабость, нарушения сна;
- легочной синдром – сухой кашель, одышка, боли в груди.
При хроническом течении гельминтозов может снижаться масса тела, развиваться анемия (снижение уровня гемоглобина в крови), гнойничковые заболевания кожи. Также могут возникать различные осложнения (кишечная непроходимость, панкреатит, гепатит).
Ротавирусная инфекция
Ротавирусная инфекция – это острое инфекционное заболевание, которое вызывается ротавирусом и характеризуется поражением желудочно-кишечного тракта. Заражение может произойти после употребления в пищу зараженных продуктов питания. Клинически проявляется повышением температуры, болями в животе, рвотой и жидким стулом (диарея). Стул при этом частый (5 – 10 раз в день), обильный, жидкий (водянистый), с примесью слизи. Из-за больших потерь жидкости появляется жажда, сухость во рту, уменьшение количества мочи. Ребенок может становиться капризным, раздражительным.
Дифтерия
Дифтерия – это острое инфекционное заболевание, которое характеризуется развитием воспаления на месте внедрения возбудителя. Чаще болеют дети в возрасте 3 – 7 лет.
Различают следующие виды дифтерии:
- дифтерия зева – температура, боль при глотании, покраснение и белый налет на миндалинах (гландах), лающий кашель;
- дифтерия носа – температура, затрудненное носовые дыхание, выделения из носа (прозрачная жидкость, затем слизисто-гнойные или гнойно-кровянистые выделения);
- дифтерия глаз – покраснение и отек век, серовато-белые пленки на конъюнктиве (наружная оболочка глаза);
- дифтерия кожи – грязно-серый налет на коже, уплотнение кожи.
Корь
Корь – это острое инфекционное заболевание, которое вызывается вирусом кори и передается воздушно-капельным путем. Клинически проявляется в виде поражения и воспаления слизистых оболочек глаз, полости рта, органов дыхания. Появляется характерная сыпь (на коже и слизистых оболочках), конъюнктивит и температура. Сыпь при кори начинает появляться сначала на голове и лице, затем распространяется на верхнюю часть туловища и постепенно переходит на нижние конечности. Высыпания красного цвета, имеют неправильную форму и тенденцию к увеличению, слиянию. Через 3 – 4 дня после начала появления сыпи она начинает изменять свой цвет (темнеть) или регрессирует (постепенно пропадает).
Краснуха
Краснуха – это острое вирусное инфекционное заболевание, которое проявляется характерной сыпью. Заражение происходит воздушно-капельным путем в больших коллективах. Заболеванию чаще подвержены дети, которые не были вакцинированы (привиты). При краснухе повышается температура, одновременно по всей поверхности кожи появляется сыпь розового цвета (начиная с области лица и заканчивая нижними конечностями). Типичным местом сыпи являются ягодицы, спина, передняя поверхность ног. Также могут наблюдаться насморк, покраснение глаз, увеличение лимфатических узлов, головная боль.
Коклюш
Коклюш – это инфекционное заболевание, которое поражает верхние дыхательные пути и проявляется в виде приступов кашля. Заболевание передается воздушно-капельным путем. Коклюш начинается как обычная простуда с повышения температуры (до 38 градусов), появления слабости, сухого кашля, заложенности носа. Затем кашель усиливается и становится приступообразным (спастическим), лающим, вдох сопровождается свистом. При этом ребенок сильно высовывает язык, становится красным, наблюдается слезотечение. Приступы кашля длятся по несколько минут, а в конце отходит мокрота.
Ветряная оспа (ветрянка)
Ветряная оспа – это инфекционное заболевание, которое проявляется повышением температуры, головной болью, капризностью, слабостью. Также появляется характерная сыпь – мелкие красные зудящие пятна, которые затем превращаются в пузырьки заполненные жидкостью. Сыпь сначала появляется на лице, волосистой части головы, а затем распространяется по всему телу. Также может возникать и на слизистых оболочках (рот, нос, конъюнктива глаз, половые органы). Через несколько дней пузырьки лопаются, подсыхают, и образуется корочка. Каждое появление новой сыпи (каждые 1 – 2 дня) сопровождается повышением температуры.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы A (бактерии). Заболевание начинается с резкого подъема температуры (до 40 градусов), появления боли при глотании (может быть гнойный налет на гландах), тошноты, общей слабости (недомогание). Также проявляется в виде обильной точечной сыпи, которая чешется (зудит) и появляется на шее и верхней части туловища, а затем быстро распространяется по всему телу. Наиболее интенсивную сыпь можно заметить в области складок кожи (локтевой сгиб, подмышечные впадины, паховые складки). Характерным признаком скарлатины является отсутствие сыпи и бледность вокруг рта. Язык приобретает ярко-красную окраску (так называемый малиновый язык), горло становится красного цвета. Через 5 – 6 дней на месте сыпи начинается шелушение кожи.
Эпидемический паротит (свинка, заушница)
Эпидемический паротит – это острое инфекционное заболевание, при котором поражаются слюнные железы и нервная система. Заболевание начинается с повышения температуры, повышения слюноотделения и появления болей в области уха, которые усиливаются при жевании и глотании. Из-за воспаления околоушной слюнной железы впереди ушной раковины можно заметить припухлость (увеличение щеки). Свинка может осложняться развитием орхита (воспаление яичка), менингита (воспаление оболочек головного и спинного мозга), панкреатита (воспаление поджелудочной железы).
Полиомиелит
Полиомиелит - это инфекционное, высоко контагиозное (очень заразное) заболевание, которое вызывается вирусом полиомиелита и характеризуется поражением ЦНС (центральной нервной системы). Проявляется быстрым развитием паралича (невозможность совершать самостоятельные движения). Другими клиническими симптомами могут выступать такие признаки как повышение температуры, головная боль, боли в животе, диарея (жидкий стул). У детей полиомиелит может осложняться заболеваниями легких (пневмония), сердца (миокардит) и желудочно-кишечного тракта (кишечная непроходимость).
Синдром Дауна
Синдром Дауна – это генетическое заболевание, при котором увеличивается количество хромосом (хранят наследственную информацию). Хромосом становится на одну больше – 47 вместо 46. Клинически проявляется физическим и психическим отставанием в развитии. У больных с синдромом Дауна можно заметить характерные внешние особенности – плоское лицо и затылок, неправильная форма черепа, косой разрез глаз, короткие конечности (руки, ноги), искривленные мизинцы. У большинства детей диагностируют пороки развития внутренних органов (пороки сердца, желудочно-кишечного тракта).
Подпишитесь на Здоровьесберегающий видеоканал


С какими симптомами обращаются к педиатру?
В первый год жизни (каждый месяц) все дети должны в обязательном порядке осматриваться врачом-педиатром. Он оценивает набор массы тела, рост, физическое и психическое развитие. После одного года остается необходимость профилактически посещать данного специалиста, но эти посещения становятся реже (1 – 2 раза в год). Одним из поводов обращения к педиатру являются плановые прививки (вакцинация).
К педиатру обращаются при любых симптомах, которые возникают у детей. Любые изменения поведения, настроения ребенка должны насторожить родителей. А появление явных признаков заболевания (появление температуры, болей, различных высыпаний) должно заставить обратиться к педиатру в срочном порядке. Такие изменения в детском организме как капризность, кашель, нарушения стула и некоторые другие многие родители пытаются вылечить самостоятельно. Если у них это не выходит тогда они обращаются за помощью к специалисту. В детском возрасте нельзя заниматься самолечением, так как родители могут собственноручно (не желая этого) нанести вред своему ребенку. Каждый организм в определенном возрасте имеет свои особенности, о которых необходимо знать. Не все то, что подходит взрослому человеку, подойдет ребенку. Симптомы, на которые во взрослом возрасте могут не обращать внимания у детей нужно срочно лечить.
Симптомы, с которыми следует обратиться к педиатру
| Симптом | Механизм его возникновения | Какие исследования производят для диагностики причин данного симптома? | О каком заболевании может свидетельствовать данный симптом? |
| Задержка физического и нервно-психического развития | - недостаточное (нерациональное) питание;
- недостаточное обучение и воспитание ребенка;
- отрицательное влияние на плод во время беременности (алкоголь, курение, прием лекарств);
- наследственность;
- гормональный сбой;
- перенесенные инфекции во время беременности матери или в первые месяцы жизни ребенка.
| | - гипотрофия;
- целиакия;
- рахит;
- железодефицитная анемия;
- врожденные пороки сердца;
- синдром Дауна.
|
| Капризность и раздражительность | - возрастные изменения психики;
- недостаток внимания;
- нарушение функций вегетативной нервной системы (отвечает за нормальное функционирование внутренних органов).
| | - гипотрофия;
- целиакия;
- рахит;
- спазмофилия;
- железодефицитная анемия;
- гемофилия;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- атопический дерматит;
- пищевая аллергия;
- цистит;
- энурез;
- ювенильный ревматоидный артрит;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа;
- скарлатина;
- полиомиелит;
- эпидемический паротит.
|
| Утомляемость (слабость) и сонливость | - нарушение питания;
- недостаточное поступление витаминов;
- нарушение режима дня;
- недостаточное поступление кислорода;
- потеря жидкости;
- прием некоторых лекарственных средств;
- нарушение функций вегетативной нервной системы (ВНС);
- повышение температуры.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи.
| - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- железодефицитная анемия;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- атопический дерматит;
- пищевая аллергия;
- цистит;
- энурез;
- постстрептококковый гломерулонефрит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа;
- скарлатина;
- эпидемический паротит.
|
| Повышение температуры | - перегрев ребенка;
- нарушение обмена веществ;
- нарушение в системе терморегуляции (участок мозга, отвечающий за температуру).
| - опрос;
- осмотр;
- измерение температуры.
| - спазмофилия;
- фебрильные судороги;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- пищевая аллергия;
- цистит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа;
- скарлатина;
- полиомиелит;
- эпидемический паротит.
|
| Нарушение аппетита | - интоксикация (отравление) организма;
- нарушение обмена веществ;
- нехватка питательных веществ;
- низкая активность ребенка.
| | - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- спазмофилия;
- железодефицитная анемия;
- тонзиллит;
- синусит;
- бронхит;
- пневмония;
- поллиноз;
- пищевая аллергия;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа;
- полиомиелит;
- эпидемический паротит.
|
| Изменение массы тела (снижение или увеличение) | - нарушение обмена веществ;
- генетическая предрасположенность (наследственность);
- обезвоживание организма (потеря жидкости);
- недостаточное или избыточное поступление питательных веществ;
- нарушение всасывания питательных веществ.
| - опрос;
- осмотр;
- взвешивание;
- центильные таблицы;
- общий анализ крови;
- биохимический анализ крови.
| - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- гельминтозы.
|
| Нарушение стула | - неправильное питание;
- нарушение функций пищеварительных веществ;
- нарушение работы кишечника (нарушение всасывания, нервной регуляции);
- нарушение микрофлоры кишечника;
- обезвоживание организма;
- интоксикация организма;
- непереносимость некоторых видов пищи.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ кала;
- анализ кала на гельминты;
- УЗИ;
- ФГДС;
- рентгенография.
| - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- железодефицитная анемия;
- поллиноз;
- пищевая аллергия;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция.
|
| Бледность кожи | - нарушение тонуса сосудов кожи;
- нарушение кровообращения;
- снижение уровня гемоглобина и эритроцитов в крови;
- недостаточное пребывание на свежем воздухе;
- кровопотеря;
- плохое питание;
- недостаточное поступление витаминов и микроэлементов.
| - опрос;
- осмотр;
- измерение температуры, пульса, давления;
- общий анализ крови;
- биохимический анализ крови;
- анализ на ферритин-трансферрин;
- анализ крови на гормоны;
- УЗИ сосудов головного мозга;
- МРТ.
| - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- спазмофилия;
- железодефицитная анемия;
- гемофилия;
- фебрильные судороги;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- пищевая аллергия;
- цистит;
- постстрептококковый гломерулонефрит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия.
|
| Синюшность кожи | - недостаточное кровоснабжение сосудов;
- нарушение баланса между необходимой и поступающей кровью к определенному участку;
- снижение уровня кислорода;
- спазм (сокращение) сосудов;
- снижение температуры тела.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- пульсоксиметрия;
- электрокардиограмма (ЭКГ);
- рентгенография;
- КТ;
- МРТ.
| - фебрильные судороги;
- ларингит;
- бронхит;
- пневмония;
- бронхиальная астма;
- врожденные пороки сердца;
- вегето-сосудистая дистония.
|
| Кровотечения | - нарушение целостности сосудов (травмирование);
- повышенная проницаемость сосудистой стенки;
- нарушение в системе свертывания крови.
| | - железодефицитная анемия;
- гемофилия;
- гельминтозы.
|
| Потливость | - повышение температуры тела или окружающей среды;
- нарушение работы потовых желез;
- гормональный сбой;
- нарушение в системе терморегуляции;
- нарушение функций ВНС.
| - опрос;
- осмотр;
- измерение температуры, пульса, артериального давления;
- общий анализ крови;
- биохимический анализ крови;
- анализ крови на гормоны.
| - паратрофия;
- рахит;
- спазмофилия;
- железодефицитная анемия;
- гемофилия;
- фебрильные судороги;
- тонзиллит;
- пневмония;
- поллиноз;
- пищевая аллергия;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- коклюш;
- полиомиелит.
|
| Выпадение волос | - механическое повреждение (трение о подушку);
- воздействие низких или высоких температур;
- гормональный сбой;
- нарушение питания волосяных луковиц;
- генетическая предрасположенность;
- длительный прием некоторых медикаментов.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- анализ на гормоны;
- спектральный анализ волос на микроэлементы;
- трихограмма.
| - рахит;
- железодефицитная анемия;
- гельминтозы;
- ветряная оспа.
|
| Головная боль и головокружение | - раздражение болевых рецепторов, расположенных в оболочках головного мозга, в сосудах головного мозга и сосудах, расположенных в окружающих череп тканях (в коже, мышцах, сухожилиях, слизистых);
- расширение внечерепных сосудов;
- перенапряжение мышц головы;
- нарушение кровообращения в мозге;
- избыточное раздражение вестибулярного аппарата.
| - опрос;
- осмотр;
- оценка неврологического статуса;
- общий анализ крови;
- биохимический анализ крови;
- КТ;
- МРТ;
- электроэнцефалография (ЭЭГ).
| - железодефицитная анемия;
- фебрильные судороги;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- атопический дерматит;
- пищевая аллергия;
- постстрептококковый гломерулонефрит;
- острая ревматическая лихорадка;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа;
- скарлатина;
- полиомиелит;
- эпидемический паротит.
|
| Боль и чувство першения в горле | - стекание по задней стенке глотки слизи из носоглотки;
- раздражение слизистых дыхательных путей (сухой воздух, дым, пыль);
- воспаление и отек глотки, гортани;
- увеличение гланд (миндалин);
- повышенная нагрузка на голосовые связки.
| - опрос;
- осмотр;
- фарингоскопия;
- ларингоскопия;
- общий анализ крови;
- аллергические тесты;
- мазок из зева.
| - тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- дифтерия;
- корь;
- коклюш;
- скарлатина;
- полиомиелит;
- эпидемический паротит.
|
| Кашель и чихание | - раздражение рецепторов, расположенных в дыхательных путях;
- раздражение может вызываться отеком, закупоркой слизью (сопли), чужеродным предметом;
- раздражение слизистых (пыльца, дым, шерсть);
- резкая смена температуры;
- повышение внутрибрюшного и внутригрудного давления.
| - опрос;
- осмотр;
- фарингоскопия;
- общий анализ крови;
- аллергические тесты.
| - тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- пищевая аллергия;
- гельминтозы;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- скарлатина.
|
| Изменения голоса | - воспаление и отечность гортани;
- стеноз (сужение) гортани;
- повышенная нагрузка на голосовые связки;
- гормональная перестройка организма (у подростков);
- воздействие внешних факторов (курение);
- травмы и ожоги гортани;
- парезы и параличи голосовых связок (частичное или полное прекращение передачи импульсов к мышцам, которые отвечают за движение голосовых связок).
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- анализ крови на гормоны;
- общий анализ мочи;
- фарингоскопия;
- ларингоскопия;
- рентгенография гортани;
- КТ;
- МРТ.
| - тонзиллит;
- фарингит;
- ларингит;
- синусит;
- поллиноз;
- дифтерия;
- корь.
|
| Насморк и заложенность носа | - воспаление и отечность слизистой оболочки полости носа;
- повышенная чувствительность слизистой оболочки носа к различным аллергенам;
- накопление слизи;
- нарушение функции вегетативной нервной системы;
- нарушение процесса выделения и оттока слизи.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- риноскопия;
- риноманометрия;
- мазок из носа;
- рентгенография пазух носа;
- УЗИ;
- КТ.
| - тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа.
|
| Одышка | - нарушение прохождения воздуха по дыхательным путям (затрудненный вдох, выдох);
- недостаточное поступление кислорода и избыточное поступление углекислого газа;
- отек дыхательных путей;
- сужение бронхов.
| - опрос;
- осмотр;
- общий анализ крови;
- спирометрия;
- фибробронхоскопия;
- рентгенография;
- КТ;
- УЗИ;
- ЭКГ.
| - спазмофилия;
- железодефицитная анемия;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- коклюш;
- скарлатина.
|
| Боль и вздутие в животе | - раздражение нервных окончаний в стенках органов;
- нарушение работы внутренних органов (спазм, растяжение, воспаление).
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- анализ кала на гельминты;
- УЗИ;
- ФГДС;
- рентгенография;
- КТ;
- МРТ.
| - синдром мальабсорбции;
- целиакия;
- рахит;
- железодефицитная анемия;
- пищевая аллергия;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- полиомиелит.
|
| Тошнота и рвота | - стимуляция рвотного центра;
- нарушение тонуса и перистальтики (сокращение стенок) кишечника;
- сокращение мышц брюшной стенки и диафрагмы (дыхательная мышца) и
- выброс содержимого желудка в ротовую полость;
- недостаток кислорода;
- интоксикация (отравление) организма.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- общий анализ кала;
- исследование рвотных масс;
- рентгенография;
- ФГДС;
- УЗИ.
| - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- спазмофилия;
- пневмония;
- поллиноз;
- атопический дерматит;
- пищевая аллергия;
- цистит;
- постстрептококковый гломерулонефрит;
- острая ревматическая лихорадка;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- скарлатина;
- полиомиелит;
- эпидемический паротит.
|
| Судороги | - преобладание возбуждающих систем мозга над тормозными;
- недостаточное поступление кислорода к головному мозгу и отек;
- несовершенная (незрелая) система регуляции процессов, происходящих в мозге.
| - опрос;
- осмотр;
- оценка неврологического статуса;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- ЭЭГ;
- КТ;
- МРТ;
- люмбальная пункция.
| - спазмофилия;
- фебрильные судороги;
- врожденные пороки сердца;
- полиомиелит;
- синдром Дауна.
|
| Обмороки (потеря сознания) | - повреждение структур головного мозга;
- недостаточное поступление кислорода в кровь;
- нарушение нормальной функции возбудимости отдела ЦНС, который отвечает за сознание (ретикулярная формация).
| - опрос;
- осмотр;
- оценка неврологического статуса;
- общий анализ крови;
- биохимический анализ крови;
- рентгенография;
- КТ;
- МРТ;
- УЗИ.
| - рахит;
- спазмофилия;
- железодефицитная анемия;
- гемофилия;
- фебрильные судороги;
- врожденные пороки сердца;
- вегето-сосудистая дистония.
|
| Сыпь | - воздействие инфекционных факторов;
- контакт с аллергеном.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- аллергические тесты.
| - поллиноз;
- атопический дерматит;
- пищевая аллергия;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- вегето-сосудистая дистония;
- корь;
- краснуха;
- ветряная оспа;
- скарлатина.
|
| Зуд | - раздражение нервных рецепторов, передающих сигнал в мозг;
- выброс в кровь специального вещества (гистамин), провоцирующего зуд;
- воздействие инфекционных факторов.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- аллергические тесты.
| - рахит;
- синусит;
- бронхиальная астма;
- поллиноз;
- атопический дерматит;
- пищевая аллергия;
- цистит;
- ювенильный ревматоидный артрит;
- гельминтозы;
- краснуха;
- коклюш;
- ветряная оспа;
- скарлатина.
|
| Боль при мочеиспускании | - воспаление мочевыводящих путей;
- нарушение микрофлоры (преобладание патогенных микроорганизмов).
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- мазок из уретры;
- рентгенография;
- УЗИ.
| - цистит;
- энурез;
- постстрептококковый гломерулонефрит;
- гельминтозы.
|
| Боль в суставах | | - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- ревмопробы;
- общий анализ мочи;
- рентгенография;
- исследование синовиальной жидкости.
| - ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- вегето-сосудистая дистония.
|
| Боль в области сердца | - нарушение функций ВНС;
- раздражение межреберного нерва;
- усиленный рост сердечной мышцы;
- физическое переутомление;
- аномалии сердечных сосудов;
- воздействие инфекционных факторов.
| - опрос;
- осмотр;
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- ЭКГ;
- УЗИ;
- КТ;
- МРТ.
| - железодефицитная анемия;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония.
|
Какие исследования проводит педиатр?
Исследование у педиатра начинается с расспроса маленького пациента о его жалобах (что его беспокоит). Иногда дети могут симулировать боль или, наоборот, терпеть, боясь, что их будут ругать. Поэтому очень важно войти в доверие к ребенку и понять, что именно его беспокоит. Также необходимо провести беседу с родителями (особенно если ребенок маленький) уточняя, какие изменения произошли (как ребенок питается, ходит в туалет, спит). Затем врач приступает к осмотру. По реакции ребенка может стать понятно симулирует тот или нет. После этого, врач уже может предположить какое заболевание беспокоит данного пациента. Для подтверждения или опровержения его предположений могут понадобиться дополнительные методы исследования. Также их проведение может помочь выяснить причину развития той или иной патологии.
Исследования, которые проводит педиатр
| Инструментальное исследование | Какие заболевания выявляет? | Как проводится? |
| Опрос | - опрос проводится при любых заболеваниях, так как правильно собранная информация о симптомах (сбор анамнеза) помогает установить правильный диагноз в 90% случаев.
| Опрос включает в себя сбор всех сведений о ребенке. Врач задает наводящие вопросы о заболевании ребенку или его родителям. При расспросе необходимо выяснить, как давно появились жалобы, очередность их появления и принималось ли самостоятельное лечение. Также нужно узнать находился ли ребенок в контакте с инфекционными больными и какими заболеваниями уже переболел. Особое внимание следует обратить на питание ребенка (особенно грудные дети) и сон, наследственность родителей. У мамы могут спросить про то, как протекали беременность и роды, как рос и развивался ребенок. |
| Осмотр | - осмотр детей проводится профилактически и в случае появления любых признаков заболеваний.
| При осмотре ребенка обращают внимание на общее состояние, положение, осанку, походку, тип телосложения, выражение лица, поведение. Затем переходят к осмотру кожных покровов (цвет, отеки, эластичность, сыпь). После чего осматривают и оценивают состояние других органов и систем. Помимо визуального осмотра врач проводит пальпацию (прощупывание) внутренних органов и аускультацию (выслушивание) сердца, легких. |
| Нейропсихологическое обследование | - задержка нейропсихического развития;
- синдром Дауна.
| Данный метод обследования проводится, чтобы оценить память, внимание, мышление, восприятие и речь. Для этого используют простые тесты (запомнить слова, узнать предмет, выполнить простое действие). |
| Диагностическое обследование речи | - задержка нейропсихического развития;
- синдром Дауна.
| Обследование речи позволяет определить нарушение и несформированность речевого аппарата. При этом изучают строение органов речи, их подвижность. Также проверяют навыки письма, чтения. |
| Оценка неврологического статуса | - спазмофилия;
- фебрильные судороги;
- вегето-сосудистая дистония;
- полиомиелит;
- синдром Дауна.
| Данная методика позволяет оценить сознание, память и речь. При этом обращают внимание на концентрацию внимания. Также оценивают то, насколько правильно ребенок понимает и отвечает на заданные вопросы. Ему могут предложить запомнить несколько предметов, затем убрать какой-то их, чтобы ребенок смог распознать, что именно пропало. |
| Взвешивание ребенка | - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- гельминтозы;
- контрольное взвешивание ребенка до 1 года (каждый месяц).
| Маленьких детей взвешивают на специальных весах, которые застилают пеленкой и укладывают на них ребенка. Значение весов устанавливают на отметку ноль. Для более точного измерения ребенок должен не двигаться. Рекомендуется взвешивать ребенка в одно и то же время (после опустошения мочевого пузыря и кишечника) и лучше на голодный желудок. |
| Измерение температуры, пульса, артериального давления | - спазмофилия;
- фебрильные судороги;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- пищевая аллергия;
- цистит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа;
- скарлатина;
- полиомиелит;
- эпидемический паротит.
| Температура измеряется с помощью ртутного или электронного термометра (градусника). Для этого на 5 минут зажимают градусник подмышкой и затем оценивают полученный результат. Также могут измерять температуру в ротовой полости и в анальном отверстии. Артериальное давление измеряют с помощью тонометра. Для этого на плечо надевают специальную манжетку, в которую нагнетают воздух. Дополнительная трубка с датчиком и фонендоскоп помогают врачу определить цифры давления. Пульс можно определить с помощью пульсоксиметра или путем самостоятельного подсчета. Для этого два пальца прикладывают к запястью и прощупывают пульсирующую артерию. Затем считают количество ударов (пульсаций) в течение одной минуты. |
| Пульсоксиметрия | - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- спазмофилия;
- железодефицитная анемия;
- гемофилия;
- фебрильные судороги;
- тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- пищевая аллергия;
- цистит;
- постстрептококковый гломерулонефрит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- гельминтозы;
- ротавирусная инфекция;
- дифтерия.
| Неинвазивный (без повреждения тканей) метод диагностики, который позволяет оценить частоту пульса и степень насыщения крови кислородом с помощью специального датчика пульсоксиметра. Этот датчик фиксирует (закрепляют) на пальце, мочке уха и носу. Измерение занимает 5 – 20 секунд. На маленьком экране пульсоксиметра показывается уровень сатурации (насыщение крови кислородом) и пульс. |
| Центильные таблицы | - гипотрофия;
- паратрофия;
- синдром мальабсорбции;
- целиакия;
- рахит;
- железодефицитная анемия;
- гельминтозы;
- врожденные пороки сердца;
- синдром Дауна.
| Это специальные статистические таблицы, с помощью которых судят о том, как развивается ребенок (физическое развитие). Таблицы представлены отдельно для мальчиков и отдельно для девочек. Для этого измеряют рост, вес, окружность головы и грудной клетки, величины которых подставляют в таблицу. Таблица состоит из 8-ми колонок (коридоров). В первой колонке выбираем первый показатель (возраст ребенка, рост) и находим строчку со вторым показателем, который соответствует ребенку. Затем смотрим в коридор, с каким значением (3, 10, 25, 50, 75, 90, 97) попал ребенок. Средний коридор (50) считается нормой, то есть у большинства детей зарегистрирован такой показатель. При недостаточном развитии (снижение мысы тела, роста) показатели смещаются в левую сторону (3, 10, 25). При ускоренном развитии, наоборот, в правую сторону (75, 90, 97). |
| Определение костного возраста | | Данный метод позволяет оценить уровень развития костей ребенка. О костном возрасте судят по рентгенологическому снимку (лучше всего делать снимок кисти вместе с лучезапястным суставом). При этом оценивают участки растущей ткани и так называемые ядра окостенения. Полученные результаты (рентгенограммы) сравнивают с нормой по специальным рентгенологическим таблицам. |
| Спектральный анализ волос на микроэлементы | - рахит;
- железодефицитная анемия;
- гельминтозы;
- ветряная оспа.
| Данное исследование представляет собой метод диагностики (без повреждения кожи), который помогает определить количество микроэлементов (минеральный состав) в волосах за последние несколько недель. Непосредственно перед сдачей необходимо вымыть и высушить голову. Не должны применяться гели, лаки, средства для укладки. Для анализа у корня волос с области затылка состригается несколько прядок длиной около 5 сантиметров и отправляется на анализ. В лабораторных условиях с волосами проводится ряд процедур, после чего специальные датчики обрабатывают данные и передают их на компьютер. |
| Трихограмма | Метод исследования, с помощью которого, можно определить в какой стадии роста находятся волосы (активный рост, переходная стадия, прекращение роста). Информация выдается в процентном соотношении. Для подготовки к исследованию рекомендуется не мыть голову за пять дней до процедуры. Суть метода заключается в извлечении небольшого количества волос (около 60-ти) с разных участков головы и их исследовании под микроскопом. Трихограмма позволяет выявить выпадение волос и провести контроль назначенного лечения. |
| Рентгенография | - гемофилия;
- фебрильные судороги;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- цистит;
- постстрептококковый гломерулонефрит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- дифтерия;
- коклюш.
| Рентген выполняется обычно в положении пациента стоя, но может также проводиться лежа или сидя с помощью портативного (переносного) рентген-аппарата. Метод основан на рентгеновском излучении. Перед началом исследования пациент должен раздеться, снять с себя все металлические предметы. Части тела, которые не будут обследовать, закрывают свинцовым (защитным) фартуком. В результате получаются изображения на пленке. В некоторых случаях используется контрастное вещество для лучше визуализации исследуемого органа. |
| Фиброгастродуоденоскопия (ФГДС) | - синдром мальабсорбции;
- целиакия;
- пищевая аллергия;
- вегето-сосудистая дистония.
| Данный метод диагностики основан на введении специальной трубки (зонда) в желудочно-кишечный тракт. При ФГДС могут прибегнуть к использованию местной анестезии (наркоз и обезболивание). Обследование проводится натощак в положении детей лежа на боку. Зонд, оснащенный камерой, проталкивают через ротовую полость в пищевод, желудок и двенадцатиперстную кишку (начальный отдел кишечника) осматривая при этом состояние слизистых оболочек. Изображение с камеры в реальном времени передается на монитор. |
| Компьютерная томография (КТ) | - рахит;
- гемофилия;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- цистит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония.
| Данный метод исследования основан на рентгеновском излучении. Перед проведением компьютерной томографии пациент снимает с себя все металлические украшения, после чего ложится на передвижной стол томографа (аппарат КТ). Во время исследования необходимо лежать неподвижно (при необходимости фиксируют голову, руки, ноги). Стол начинает продвигаться сквозь специальное кольцо с датчиками, от которых идут рентгеновские лучи. В результате на компьютере получают послойные изображения исследуемого органа высокого качества. Для лучше визуализации органа могут использовать контрастные вещества. |
| Магнитно-резонансная томография (МРТ) | Данный метод исследования основан на использовании магнитных полей, высокочастотных импульсов. Для того чтобы получить достоверные и качественные снимки, необходимо оставаться неподвижным во время процедуры. Подготовка к процедуре такая же, как и при КТ. Аппарат МРТ представляет собой кольцо, внутрь которого продвигается стол с пациентом. В результате на компьютере получаются снимки высокого качества. |
| Ультразвуковое исследование (УЗИ) | - синдром мальабсорбции;
- целиакия;
- железодефицитная анемия;
- гемофилия;
- пищевая аллергия;
- цистит;
- энурез;
- постстрептококковый гломерулонефрит;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония.
| УЗИ является широко используемым, безопасным и простым методом диагностики. Исследование проводится в положении пациента лежа на спине, иногда с согнутыми в коленях ногами. На исследуемую область наносят специальный гель и с помощью датчика, который передает изображение на монитор, оценивают состояние исследуемых органов. |
| Электроэнцефалография (ЭЭГ) | - фебрильные судороги;
- энурез;
- вегето-сосудистая дистония;
- синдром Дауна.
| С помощью данного метода оценивают активность головного мозга путем регистрации электрических импульсов. Для этого используется специальный прибор – электроэнцефалограф. Перед обследованием пациент должен плотно поесть, чтобы избежать снижения сахара в крови (может искажать результаты). ЭЭГ проводится в положении пациента лежа или сидя. На голову надевается специальная шапочка с электродами, которые регистрируют импульсы, исходящие от головного мозга. Сначала записывают результаты в спокойном состоянии. Затем проводят дополнительные нагрузочные пробы, после которых анализируют, как ведет себя мозг. |
| Электрокардиограмма (ЭКГ) | - рахит;
- спазмофилия;
- железодефицитная анемия;
- гемофилия;
- пневмония;
- ювенильный ревматоидный артрит;
- острая ревматическая лихорадка;
- врожденные пороки сердца;
- вегето-сосудистая дистония;
- синдром Дауна.
| Данный метод диагностики является простым и, в то же время, очень информативным. С помощью ЭКГ можно оценить работу сердца. ЭКГ проводится в положении пациента лежа на спине. На область сердца накладывают специальные электроды, которые улавливают электрические импульсы, возникающие в сердце. После их установки начинается регистрация сердечных импульсов. Результат получается в виде графического изображения на бумажной ленте. |
| Фарингоскопия | - тонзиллит;
- фарингит;
- ларингит;
- синусит;
- дифтерия;
- коклюш;
- скарлатина.
| Данный метод позволяет оценить состояние слизистой оболочки горла. Для этого врач использует одноразовый шпатель и источник света, который направляет на горло. Пациент открывает рот, а врач надавливает шпателем на корень языка для лучшей визуализации слизистой. |
| Ларингоскопия | | С помощью данного метода исследуют гортань и голосовые связки. Для этого пациент широко открывает рот и высовывает язык. Врач опрыскивает исследуемую область обезболивающим препаратом (анестетик), а затем вводит ларингоскоп (прибор для осмотра гортани) и оценивает состояние гортани и голосовых связок. |
| Риноскопия | - тонзиллит;
- фарингит;
- ларингит;
- синусит;
- бронхит;
- пневмония;
- бронхиальная астма;
- поллиноз;
- дифтерия;
- корь;
- краснуха;
- коклюш;
- ветряная оспа.
| С помощью данного метода диагностики исследуют полость носа. При этом врачу необходимы так называемые зеркала-расширители, которые он вводит в нос пациента и осматривает носовой ход, подсвечивая искусственным светом. |
| Риноманометрия | | Метод исследования, с помощью которого исследуется проходимость носовых ходов. Специальные датчики вводят в носовые ходы и регистрируют колебания воздуха на вдохе и на выдохе. Полученные данные отображаются на компьютере. |
| Спирометрия | - бронхит;
- пневмония;
- бронхиальная астма;
- врожденные пороки сердца.
| Данный метод помогает оценить функцию легких (внешнее дыхание). Для этого применяются цифровые приборы, состоящие из датчика потока воздуха и электронного устройства. Пациент вдыхает и выдыхает в специальную трубку (в покое и с максимальной силой). Полученные данные обрабатываются, преобразуются в графические изображения и выдаются в виде цифровых результатов. |
| Фибробронхоскопия | - бронхит;
- пневмония;
- бронхиальная астма.
| Метод исследования, который помогает оценить состояние слизистой оболочки трахеи и бронхов. Исследование выполняют натощак. Для проведения фибробронхоскопии проводят местное обезболивание, а затем через ротовую или носовую полость вводят фибробронхоскоп в просвет трахеи. На конце этого прибора находится лампочка и камера, которая передает изображение на монитор. |
Какие лабораторные анализы назначает педиатр?
Для уточнения и постановки правильного диагноза врачу-педиатру необходимы результаты лабораторных анализов. Это самые простые методы диагностики, которые может назначить данный специалист. Для начала назначаются общие анализы, такие как анализ крови, анализ мочи и анализ кала. В некоторых случаях могут потребоваться дополнительные анализы, которые помогут составить полную картину заболевания, оценить общее состояние организма ребенка и назначать адекватное лечение.
Для получения точных результатов необходимо правильно подготовиться к сдаче анализов. При расшифровке лабораторных анализов у детей необходимо помнить, что в каждом возрасте показатели нормы разнятся (отличаются). Поэтому очень важно, чтобы этим занимался высококвалифицированный специалист.
Общий анализ крови
Общий анализ крови является простым, но очень информативным исследованием, так как дает информацию о состоянии здоровья ребенка.
Анализ рекомендуется сдавать на голодный желудок. У детей кровь для исследования берут из пальца. Место укола протирают спиртовым тампоном. После этого медицинский работник делает небольшой прокол скарификатором (пластинка с острыми зубцами) и собирает кровь в одноразовую стерильную пробирку.
Исследуют следующие клеточные компоненты крови:
- эритроциты – красные клетки крови, которые содержат гемоглобин (переносит кислород от легких к тканям и выводит углекислый газ из организма);
- гемоглобин – переносит кислород к органам и тканям;
- цветовой показатель – отражает содержание гемоглобина в эритроците;
- ретикулоциты – молодые эритроциты;
- тромбоциты – отвечают за свертываемость крови и принимают участие в заживлении ран;
- СОЭ (скорость оседания эритроцитов) – является показателем интенсивности воспалительного процесса;
- лейкоциты – белые клетки крови, которые защищают организм от воздействия микробов, вирусов и чужеродных клеток;
- сегментоядерные нейтрофилы – зрелые клетки, которые уничтожают болезнетворные бактерии;
- палочкоядерные нейтрофилы – молодые нейтрофилы;
- лимфоциты – выполняют иммунную функцию, защищая организм от чужеродных клеток;
- моноциты – разновидность лейкоцитов, которые очищают кровь от чужеродных клеток;
- эозинофилы – выполняют защитную функцию;
- базофилы – разновидность лейкоцитов, которые повышаются при аллергических, инфекционных процессах, отравлениях.
Общий анализ крови
| | 1 месяц | 6 месяцев | 1 год | 2 – 5 лет | 6 – 14 лет | 15 и старше (девочки) | 15 и старше (мальчики) |
| Гемоглобин (г/л) | 115 – 175 | 110 – 140 | 110 – 135 | 110 – 140 | 110 – 145 | 120 – 140 | 130 – 160 |
| Эритроциты | 2,7 – 4,9 | 3,5 – 4,8 | 3,6 – 4,9 | 3,5 – 4,5 | 4,0 – 5,2 | 3,7 – 4,7 | 4 – 5,5 |
| Цветовой показатель | 0,85 – 1,15 |
| Ретикулоциты | 0,25 – 0,9 | 0,2 - 1 | 0,2 – 0,7 | 0,2 – 1,3 | 0,24 – 1,7 | 0,12 – 2,05 |
| Тромбоциты | 180 – 400 | 160 – 390 | 160 – 380 | 180 - 320 |
| СОЭ (мм/час) | 2 – 4 | 3 – 10 | 5 – 11 | 4 – 12 | 3 – 10 | 5 – 15 |
| Лейкоциты | 6,0 – 17,5 | 6,0 – 17,0 | 5,5 – 15,5 | 4,5 – 9,5 | 4,0 – 9,0 |
| Сегментоядерные нейтрофилы | 15 – 45 | 25 – 60 | 35 – 65 | 47 – 72 |
| Палочкоядерные нейтрофилы | 0,5 – 4 | 0,5 – 5 | 1 – 6 |
| Лимфоциты | 22 – 55 | 45 – 70 | 37 – 60 | 33 – 55 | 30 – 50 | 20 – 40 |
| Моноциты | 5 – 15 | 4 – 10 | 3 – 10 | 3 – 9 |
| Эозинофилы | 1 – 6 | 1 – 5 | 1 – 7 | 1 – 6 | 1 – 5 |
| Базофилы | 0 – 1 |
С помощью общего анализа крови можно диагностировать широкий спектр заболеваний. Поэтому результат анализа должен интерпретироваться (расшифровываться) врачом в комплексе с симптомами заболевания.
Биохимический анализ крови
Биохимический анализ крови назначается с целью оценить функции внутренних органов.
В биохимическом анализе крови определяют:
- белки (альбумин);
- ферменты (АЛАТ, АСАТ, амилаза, щелочная фосфатаза);
- углеводы (глюкоза);
- жиры (холестерин, глицериды);
- пигменты (билирубин);
- азотистые вещества (креатинин, мочевина, мочевая кислота);
- неорганические вещества (железо, калий, кальций, натрий, магний, фосфор).
К анализу готовятся за день до сдачи. Накануне вечером исключают из рациона жирную, острую пищу. Из жидкостей разрешается только простая негазированная вода. Анализ сдается натощак, то есть минимум 8 – 12 часов перед анализом нельзя ничего есть.
У новорожденных детей кровь берут из пятки тонкой иглой. У детей старше одного месяца забор анализа производят из вены. На плечо накладывают жгут. В области укола обрабатывают спиртовым тампоном, затем в вену вводят иглу, снимают жгут и в специальную стерильную пробирку набирают кровь для анализа.
Анализ на гормоны
Анализ на гормоны – это лабораторный метод диагностики, который позволяет оценить работу органов эндокринной системы. Анализ на гормоны сдают утром натощак после 8 – 12 часов голодания. Если ребенок принимает гормональное лечение, тогда нужно уточнить, можно ли принимать препарат в день сдачи. За несколько дней до сдачи анализа нужно исключить из рациона ребенка жирные и жареные продукты.
Данный анализ берется из вены. Медицинский работник обрабатывает поверхность локтевого сгиба спиртовой салфеткой, вводит одноразовую иглу в вену и набирает несколько миллилитров крови в одноразовую пластиковую пробирку.
Коагулограмма
Коагулограмма – анализ крови, при котором определяется способность крови к свертыванию. Подготовка к анализу такая же, как и перед другими анализами, где для исследования необходима кровь. Анализ сдают утром натощак. Родители должны объяснить ребенку в чем состоит процедура и попытаться его отвлечь, чтобы не вызывать у него страх.
С помощью коагулограммы исследуют такие показатели, как:
- время свертывания;
- время кровотечения;
- протромбиновое время;
- активированное частичное тромбопластиновое время (АЧТВ);
- фибриноген;
- факторы свертывания крови (VIII, IX, XI).
Коагулограмму назначают с целью оценить риск развития кровотечения (при низкой свертываемости крови) или образования сгустков крови – тромбов (при высокой свертываемости). Также с помощью данного анализа могут выявить некоторые наследственные патологии (гемофилия).
Анализ на ферритин, трансферрин
Ферритин крови – это белок, который содержит железо и является наиболее информативным показателем его запасов в организме. Биологическим материалом для этого анализа служит кровь. Забор крови проводят на голодный желудок (натощак). Место укола обрабатывают спиртовой салфеткой и в стерильную одноразовую пробирку набирают кровь из вены, которую затем направляют в лабораторию для дальнейшего обследования.
Анализ на ферритин
| Возраст ребенка | Норма ферритина в мкг/л, нг/мл |
| До 1 месяца жизни | 25 – 200 (до 600) |
| От 1 до 2 месяцев | 200 – 600 |
| От 2 до 5 месяцев | 50 – 200 |
| От 6 месяцев до 12 лет | 7 – 140 |
| От 13 лет и старше (девочки) | 22 – 180 |
| От 13 лет и старше (мальчики) | 30 – 310 |
Снижение ферритина является достоверным результатом истощения (снижения) запасов железа в организме. Это может быть связано с недостаточным поступлением или нарушением всасывания железа в кишечнике (железодефицитная анемия, синдром мальабсорбции).
Повышение ферритина может наблюдаться после многократных переливаний крови за короткий период времени. Также ферритин повышается в случае острых воспалительных заболеваний (инфекции дыхательных и мочевыводящих путей, повышение температуры).
Трансферрин – это белок, который связывается с железом и доставляет его к органам и тканям. Для определения уровня трансферрина (также как и ферритина) необходимо натощак сдать кровь из вены.
Анализ на трансферрин
| Возраст ребенка | Норма трансферрина в г/л |
| От 0 до 4 дней | 1,30 – 2,75 |
| От 3 месяцев до 16 лет | 2,03 – 3,60 |
| От 16 лет и старше (девочки) | 2,50 – 3,80 |
| От 16 лет и старше (мальчики) | 2,15 – 3,65 |
Трансферрин может снижаться при хронических воспалительных заболеваниях кишечника, а также при назначении неадекватных доз препаратов железа. Повышение уровня трансферрина можно наблюдать при железодефицитной анемии.
Аллергические тесты (аллергопробы)
Аллергические тесты сдают при подозрении на аллергию. Для определения аллергии область предплечья (от кисти до локтевой ямки) обрабатывается спиртом. Затем врач делает небольшие царапины на коже и наносит по 1 – 2 капле аллергена. Результат оценивают по появлению покраснения и отека. Если эти явления более 2 миллиметров тогда это означает, что у ребенка есть аллергия на определенное вещество.
Ревмопробы
Анализ на ревмопробы представляет собой комплекс исследований крови, которые позволяют выявить воспалительный процесс в суставах. Исследование проводится натощак. В день сдачи разрешается пить простую негазированную воду. Для анализа берут кровь из вены точно так же, как и при биохимическом анализе крови.
В анализе на ревмопробы определяют:
- ревматоидный фактор – антитела, которые вырабатываются при воспалении суставов;
- антистрептолизин-О – антитела к стрептококку, которые вырабатываются при его попадании в организм;
- С-реактивный белок – белок, который повышается в крови при острой фазе заболевания.
Ревмопробы
| Показатель | Норма у детей |
| Ревматоидный фактор (RF) | - дети до 12 лет – до 12,5 Международных Единиц на миллилитр (МЕ/мл);
- старше 12 лет – до 14 МЕ/мл.
|
| Антистрептолизин-О (ASL-O) | - дети до 14 лет – от 0 до 150 МЕ/мл;
- старше 14 лет – от 0 до 200 МЕ/мл.
|
| C-реактивный белок (C-RP) | - от 0 до 5 миллиграмм на литр (мг/л).
|
Сниженный показатель может быть при приеме гормональных или антибактериальных препаратов. Поэтому, если ребенок принимает подобные препараты, тогда необходимо отложить анализ минимум на две недели. Повышение одного или нескольких показателей будет свидетельствовать о наличии воспалительного процесса в суставах.
Общий анализ мочи
Общий анализ мочи является простым и доступным методом лабораторной диагностики. За несколько дней до сдачи анализа необходимо отказаться от продуктов, которые могут окрашивать мочу (свекла, морковь, различные маринады). Также исключают различные биодобавки, кофе, мочегонные и другие лекарственные препараты. Накануне вечером проводят гигиену половых органов теплой водой.
Анализ мочи сдается утром. Моча собирается в пластиковый одноразовый контейнер (специальная посуда). Во время сбора анализа первую порцию мочи нужно пропустить (около 50 мл). Затем, не прерывая мочеиспускания собрать вторую порцию (среднюю) мочи для анализа (около 100 – 150 мл) в контейнер так, чтобы он не касался кожи. После чего контейнер закрывается крышкой и отправляется в лабораторию для дальнейшего исследования. При этом исследуют объем, цвет, плотность мочи. Также оценивают биохимические (белок, глюкоза, билирубин) и микроскопические (эритроциты, лейкоциты, эпителий, бактерии) показатели.
Общий анализ кала
Общий анализ кала помогает оценить работу органов желудочно-кишечного тракта. У грудных детей забор кала лучше производить с пеленки, а не с памперса (так как могут искажаться результаты). У детей постарше можно собрать каловые массы из горшка. Предварительно горшок нужно помыть без использования моющих средств и обдать его кипятком. Кал собирается специальной ложечкой в стерильную посуду (пластиковый контейнер), которые продаются в комплекте. Контейнер плотно закрывается крышкой и доставляется в лабораторию для исследования.
Анализ кала на гельминты
Анализ кала на гельминты (глисты) собирается по такому же принципу, как и общий анализ кала. Единственным нюансом является то, что в данном анализе необходимо собрать кал из разных участков каловых масс (сверху, изнутри, с боков). После сбора кала в стерильную посуду нужно как можно раньше доставить его в лабораторию. В норме глисты в кале не обнаруживаются.
Исследование рвотных масс
Сбор рвотных масс (биоматериал) проводится при каждом эпизоде рвоты. Для этого при возникновении рвоты необходимо успеть собрать биоматериал в стеклянную банку с плотно закрывающейся крышкой. Если рвота появляется несколько раз, тогда рвотные массы следует собирать в раздельную посуду. После их сбора все отправляется в лабораторию для дальнейшего исследования, где определяют качественный и количественный состав. В рвотных массах определяют их объем, консистенцию, цвет, запах. Также проверяют на наличие примесей (кровь, слизь, глисты) и кусочков пищи.
Люмбальная пункция
Люмбальная пункция – процедура, при которой проводится прокол в поясничной области и исследуется спинномозговая жидкость (ликвор). Для этого пациент ложится на бок, сгибает голову и подводит колени максимально к грудной клетке. Врач находит место прокола, обрабатывает спиртом, обезболивает и с помощью специальной иглы делает прокол. Затем набирает небольшое количество спинномозговой жидкости для исследования. После окончания процедуры иглу извлекают, а на место прокола накладывают стерильную марлевую повязку. Пациенту рекомендуется соблюдать постельный режим в течение нескольких часов.
Исследование синовиальной жидкости
Исследование синовиальной жидкости (густая жидкость в полости суставов) может назначаться для диагностики воспалительных заболеваний суставов. Врач производит пункцию (прокол) сустава (чаще коленный или локтевой) в стерильных условиях и забирает жидкость для исследования. При этом обращают внимание на объем полученной жидкости, ее цвет, вязкость, мутность. Также синовиальную жидкость исследуют под микроскопом (количество клеток). Результаты исследования должны быть расшифрованы специалистом в комплексе с другими анализами и клинической картиной.
Мазок из зева
Мазок из зева проводится с утра натощак. Перед исследованием не разрешается чистить зубы, полоскать рот какими-либо растворами. Для того чтобы взять мазок из зева, пациента просят широко раскрыть рот. Врач надавливает шпателем на язык и с помощью специальной ватной палочки собирает мокроту с миндалин и глотки. После этого материал опускают в пробирку со специальным раствором и отправляют в лабораторию, где определяют возбудителя (микробы) заболевания.
Мазок из носа
Мазок из носа проводится натощак. Перед процедурой запрещается использовать капли и антисептики, промывать нос, сморкаться. Поочередно в каждую ноздрю вводится ватный тампон на длинной, при этом прокручивая его так, чтобы коснуться задней и боковых стенок полости носа. Ватную палочку помещают в пробирку со специальным раствором и отправляют в лабораторию, где проводят микроскопическое и бактериологическое исследование (посев на питательную среду) исследование.
Мазок из уретры
Мазок из уретры – метод диагностики, который позволяет оценить состояние мочеполовой системы и наличие инфекций. Для сдачи данного анализа необходимо заранее подготовиться. Накануне вечером проводят гигиену половых органов без использования мыла. Непосредственно перед анализом нельзя мочиться (ходить в туалет по-маленькому) и принимать душ.
В мочеиспускательный канал вводят специальный стерильный зонд (трубочку). Затем врач зондом совершает несколько вращательных движений и такими же движениями выводит зонд обратно. Полученный биоматериал помещают в специальную пластиковую пробирку или наносят на стекло и затем рассматривают под микроскопом. Процедура несколько неприятная и немного болезненная.
Какие болезни лечит педиатр?
Педиатр занимается профилактикой и лечением заболеваний, патологических состояний и расстройств, которые могут возникать у детей любого возраста (с рождения и до 18-ти лет). Некоторые заболевания требуют консультации детских врачей определенного профиля (детский кардиолог, детский врач-инфекционист, детский невролог и так далее), которые специализируются только в одном конкретном направлении и могут более углубленно изучить проблему (заболевание). После чего для каждого ребенка подбирается и назначается оптимальное и адекватное лечение.
В детском возрасте особенно важно отнестись с полной ответственностью к здоровью ребенка. Необходимо оберегать его от воздействия факторов внешней среды (табачный дым, алкоголь), инфекционных факторов. Также нужно внимательно отнестись к питанию, так как современные продукты содержат вредные вещества, способные сразу или по истечению определенного промежутка времени проявляться в виде различных заболеваний.
Детский организм постоянно растет и развивается. Многие системы (эндокринная, костная, сердечно-сосудистая и другие) находятся в процессе созревания и в разном возрасте претерпевают определенные изменения, что следует учитывать при выявлении заболеваний и выборе методов лечения. Своевременное обращение к специалисту поможет полностью излечиться и свести к минимуму риск развития осложнений.
Болезни, которые лечит педиатр
| Заболевание | Основные методы лечения | Примерная длительность лечения |
| Гипотрофия | - устранение причин нарушения питания;
- правильный уход;
- диетотерапия – частое дробное кормление с расчетом необходимого объема и калорийности пищи;
- медикаментозное лечение – витамины (А, B, C, D), ферменты (желудочный сок, креон), пробиотики (линекс), адаптогены, анаболические гормоны, глюкоза, белковые гидролизаты;
- симптоматическое лечение – в зависимости от сопутствующих симптомов;
- немедикаментозное лечение – массаж, лечебная физкультура, ультрафиолетовое облучение;
- профилактическое лечение – сбалансированное питание, правильный уход, своевременное лечение заболеваний.
| - длительность лечения зависит от причины, степени гипотрофии и от сопутствующих заболеваний;
- прогноз благоприятный.
|
| Паратрофия | - соблюдение диеты – постепенное уменьшение объема и калорийности питания;
- медикаментозное лечение – витаминотерапия (А, B, С, D, E, PP), ферменты, адаптогены;
- немедикаментозное лечение – массаж, лечебная физкультура, прогулки, закаливание;
- профилактическое лечение – правильное питание, пребывание на свежем воздухе, водные процедуры.
| - длительность лечения зависит от степени паратрофии;
- может занять до нескольких месяцев;
- прогноз благоприятный.
|
| Синдром мальабсорбции | - соблюдение диеты – индивидуальный рацион, исключение непереносимых продуктов;
- медикаментозное лечение – ферменты (креон, панкреатин);
- правильный уход и профилактика осложнений.
| - длительность лечения зависит от тяжести нарушений;
- требуется длительный период восстановления;
- при своевременной и адекватной терапии прогноз благоприятный.
|
| Целиакия | - диета с исключением всех продуктов, содержащих глютен (аглютеновая диета);
- медикаментозное лечение – витаминотерапия (препараты кальция и витамина Д3), ферменты (юниэнзим, креон), пробиотики (энтерол, линекс).
| - заболевание не поддается лечению, так как является наследственным;
- проводятся курсы лечения (1 – 2 месяца), направленные на облегчение симптомов заболевания;
- диета соблюдается всю жизнь;
- при соблюдении диеты – прогноз благоприятный.
|
| Рахит | - рациональное питание, пребывание на свежем воздухе;
- медикаментозное лечение – препараты витамина Д (видехол, видеин, аквадетрим), препараты кальция, фосфора;
- немедикаментозное лечение – массаж, лечебная гимнастика, диатермия мышц и костей, соляные и хвойные ванны, ультрафиолетовое облучение (нельзя одновременно с препаратами витамина Д).
| - при соблюдении всех лечебных рекомендаций прогноз благоприятный;
- при отсутствии лечения возможно развитие необратимых изменений.
|
| Спазмофилия | - в экстренной ситуации – обеспечить приток свежего воздуха, противосудорожные (седуксен), кальций, магний, успокоительные, интубация (введение трубки в горло при отсутствии дыхания);
- медикаментозное лечение – препараты кальция, успокоительные, снотворные;
- профилактическое лечение – внимательное применение витамина Д, полноценное питание.
| - длительность лечения зависит от тяжести клинических проявлений;
- прогноз благоприятный;
- в запущенных случаях возможно развитие задержки психического развития.
|
| Железодефицитная анемия | - устранение причин железодефицитной анемии, лечение основного заболевания;
- диетотерапия – продукты богатые железом (сушеные грибы, печень, гречка, яблоки, персики, горох);
- медикаментозное лечение – препараты железа (сульфат, глюконат железа, гемофер, актиферрин), аскорбиновая кислота (витамин С);
- витаминные и минеральные комплексы, адаптогены, фитотерапия (шиповник, укроп, черника, мята);
- в тяжелых случаях – переливание крови и ее компонентов (эритроцитарная масса);
- профилактическое лечение – прием препаратов железа во время беременности, полноценное питание ребенка, гимнастика, закаливание, правильный режим дня.
| - длительность лечения зависит от степени развившейся анемии;
- минимальный курс лечения составляет 4 – 6 недель, после которого необходимо еще 2 – 3 месяца принимать железо, чтобы восполнить его запасы;
- прогноз благоприятный.
|
| Гемофилия | - заместительная терапия – свежезаготовленная цитратная кровь или прямое переливание от донора (от родственников);
- гемостатическая терапия концентратами VIII и IX факторов свертывания;
- плазмаферез;
- профилактическое лечение – введение концентратов факторов свертывания, свежезамороженная плазма, эритромасса, гемостатические препараты;
- немедикаментозное лечение – электрофорез, УВЧ-терапия, лечебная гимнастика, массаж;
- соблюдение диеты богатой витаминами и минералами (A, B, C, D, соли кальция и фосфора).
| - лечение длительное, пожизненное;
- при легкой степени гемофилии прогноз для жизни благоприятный;
- при тяжелых формах заболевания прогноз ухудшается.
|
| Фебрильные судороги | - во время приступа – вызвать скорую помощь, обеспечить доступ свежего воздуха (открыть окно, избавить ребенка от тесной одежды), уложить ребенка на бок (чтобы в случае возникновения рвоты избежать попадания рвотного содержимого в дыхательные пути);
- между зубами можно вставить марлю или ткань, сложенную в несколько слоев, чтобы ребенок не прикусил себе язык;
- медикаментозное лечение – противовоспалительные препараты, жаропонижающие (ибупрофен, парацетамол), противосудорожные препараты (фенобарбитал, фенитоин, вальпроевая кислота);
- немедикаментозное лечение – обтирание холодной водой, проветривание помещения.
| - длительность лечения зависит от частоты возникновения приступов;
- прогноз может быть благоприятным (в случае полного выздоровления);
- другим исходом может быть трансформация (преобразование) фебрильных судорог в эпилепсию.
|
| Тонзиллит | - лечение зависит от вида возбудителя заболевания;
- постельный режим, обильное теплое питье и щадящее питание (теплые супчики, пюре, исключают пищу, раздражающую горло);
- медикаментозное лечение – антибиотики (аугментин, эритромицин), противовоспалительные препараты, противогрибковые;
- жаропонижающие (ибупрофен, парацетамол), антисептики (фарингосепт, йодинол);
- полоскание горла (травяной отвар);
- немедикаментозное лечение – лазеротерапия, УВЧ, ультрафонофорез, микроволновая терапия;
- профилактическое лечение – закаливание, избегать места большого скопления людей, соблюдать гигиену;
- хирургическое лечение – тонзилэктомия (удаление миндалин).
| - лечение в среднем занимает до двух недель;
- прогноз благоприятный;
- при частых тонзиллитах возможен переход в хроническую форму;
- в таких случаях 2 раза в год проводятся курсы профилактического лечения.
|
| Фарингит | - лечение зависит от причины заболевания;
- обильное питье (до двух литров в день), щадящее питание (исключить острую, соленую, слишком холодную и горячую пищу);
- ограничить общение (голосовой покой), увлажнение воздуха в помещении;
- медикаментозное лечение – антисептики (лисобакт, фарингосепт, ингалипт), антибиотики (ампициллин, бисептол), противовоспалительные препараты, противогрибковые (амфотерицин), противоаллергические;
- полоскание горла (растворы с содой, солью или марганцовкой);
- немедикаментозное лечение – лазеротерапия, массаж;
- профилактическое лечение – избегать переохлаждений, укреплять иммунитет, закаляться.
| - длительность лечения до двух недель;
- прогноз благоприятный.
|
| Ларингит | - постельный режим, голосовой покой;
- соблюдение диеты (исключить раздражающую пищу), обильное питье;
- согревающие компрессы на область шеи;
- ингаляции (сода, отвары трав, лекарства);
- медикаментозное лечение – противовирусные препараты (анаферон, виферон), антибиотики (аугментин), антисептики, противовоспалительные, противокашлевые (эреспал, синекод), противоаллергические (кларитин);
- немедикаментозное лечение – электрофорез, фонофорез, микроволновая терапия, ультрафиолетовое облучение.
| - лечение занимает около одной недели;
- может перейти в хроническую форму;
- прогноз благоприятный.
|
| Синусит | - медикаментозное лечение – антибактериальные препараты (ампициллин, аугментин), сосудосуживающие (нафтизин, санорин), антисептические капли (колларгол, протаргол), противоаллергические (кларитин, тавегил);
- ингаляции (отвар ромашки, шалфея);
- немедикаментозное лечение – физиотерапия, лазеротерапия, УВЧ, дарсонвализация;
- дыхательная гимнастика, массаж лица;
- пункция пазух, удаление гноя, промывание, введение лекарственных средств.
| - длительность лечения зависит от формы синусита и тяжести его течения;
- прогноз благоприятный.
|
| Бронхит | - постельный режим, проветривание помещения;
- обильное питье;
- ингаляции с пищевой содой, минеральной водой, физиологическим раствором;
- медикаментозное лечение – жаропонижающие препараты (парацетамол), антибиотики, противокашлевые (синекод), отхаркивающие (мукалтин, бромгексин);
- немедикаментозное лечение – массаж грудной клетки, дыхательная гимнастика, ультрафиолетовое облучение, электрофорез с кальцием, грязевые и парафиновые аппликации на грудную клетку.
| - при своевременно начатом лечении и отсутствии осложнений длительность обычно не превышает 14 дней;
- прогноз благоприятный.
|
| Пневмония | - постельный режим, обильное питье, легкоусвояемая пища (каши, супы);
- проветривание помещения и увлажнение воздуха;
- медикаментозное лечение – антибиотики (амоксициллин с клавулановой кислотой, цефуроксим), бронхолитики, жаропонижающие, отхаркивающие, противоаллергические препараты, пробиотики (бифидумбактерин);
- немедикаментозное лечение – физиотерапия, индуктометрия, микроволновая терапия, ингаляции, лечебная физкультура, массаж;
- профилактическое лечение – вакцинация против пневмококка, закаливание организма.
| - лечение обычно составляет 7 – 14 дней;
- восстановительный период может занять до двух месяцев;
- при своевременном распознавании и лечении пневмонии прогноз благоприятный;
- при развитии осложнений прогноз неблагоприятный.
|
| Бронхиальная астма | - исключение или уменьшение воздействия аллергенов (провоцирующие факторы);
- регулярная влажная уборка помещения;
- гипоаллергенная диета;
- базисное (поддерживающее) медикаментозное лечение – противоаллергические препараты (тавегил, лоратадин), стабилизаторы мембран тучных клеток (недокромил), бронходилататоры (теофиллин), кромоны (кромогликат натрия), холиноблокаторы, антилейкотриеновые препараты (монтелукаст), глюкокортикоиды (флутиказон);
- симптоматическое медикаментозное лечение – кислородотерапия, бронходилататоры (вентолин, сальбутамол), кортикостероиды;
- немедикаментозное лечение – лечебная физкультура, массаж, иглорефлексотерапия, фитотерапия (крапива, мать-и-мачеха);
- санаторно-курортное лечение.
| - лечение может занимать длительный промежуток времени, иногда всю жизнь;
- прогноз зависит от возраста, в котором началось заболевание и от систематичности лечения.
|
| Поллиноз | - устранение аллергена;
- соблюдение гипоаллергенной диеты;
- медикаментозное лечение – противоаллергические препараты (кларитин, лоратадин), гормональные (мометазон, гидрокортизон), антилейкотриеновые препараты, кромоны (кромогликат натрия), сосудосуживающие (нафтизин, метазон),глазные капли (визаллергол), иммуномодуляторы;
- санаторно-курортное лечение.
| - длительность лечения зависит от тяжести аллергической реакции;
- может занимать от 1 до 3 месяцев;
- иногда лечение необходимо на протяжении всего периода цветения;
- при соблюдении всех лечебных рекомендаций прогноз благоприятный.
|
| Атопический дерматит | - соблюдение диеты;
- исключение контакт со всеми возможными аллергенами, уход за кожей ребенка;
- медикаментозное лечение – глюкокортикоиды, смягчающие кремы после купания (бепантен), противоаллергические препараты, антибиотики (при присоединении инфекции);
- немедикаментозное лечение – ультрафиолетовое облучение.
| - длительность лечения зависит от степени распространения атопического дерматита;
- при соблюдении врачебных рекомендаций прогноз благоприятный.
|
| Пищевая аллергия | - диетотерапия – основной метод лечения;
- медикаментозное лечение – ферменты (фестал, креон), противоаллергические препараты, стабилизаторы мембран тучных клеток (кетотифен, налкром).
| - длительность лечения занимает в среднем от 1 до 6 месяцев;
- прогноз благоприятный.
|
| Цистит | - постельный режим;
- молочно-растительная диета и обильное питье;
- гигиена половых органов;
- медикаментозное лечение – антибиотики (амоксициллин, цефуроксим), спазмолитики (дротаверин, папаверин), уросептики (фурадонин, фуразолидон, норфлоксацин);
- немедикаментозное лечение – физиотерапия, магнитотерапия, электрофорез, фитотерапия (ромашка, шалфей).
| - длительность лечения составляет 7 – 14 дней;
- прогноз благоприятный.
|
| Энурез | - соблюдение режима дня;
- диетотерапия;
- медикаментозное лечение – синтетические аналоги антидиуретического гормона (минирин, десмопрессин), антихолинергические препараты (детрол, атропин), ноотропы (фенибут, пирацетам), трициклические антидепрессанты (амитриптилин), ингибиторы простагландинов (диклофенак, индометацин), другие препараты (энурезол);
- немедикаментозное лечение – лечебная физкультура, физиотерапия, рефлексотерапия, фитотерапия (мята перечная, валериана).
| - лечение проводится курсами по 14 дней;
- заболевание может пройти самостоятельно;
- прогноз благоприятный.
|
| Постстрептококковый гломерулонефрит | - постельный режим;
- соблюдение диеты (ограничение приема жидкости, соли, белка, калия);
- медикаментозное лечение – антибиотики (амоксициллин, эритромицин), мочегонные препараты (фуросемид), гипотензивные (нифедипин), витаминотерапия (B, C, E), противоаллергические, антиагреганты (курантил), антиоксиданты;
- хирургическое лечение – удаление миндалин (гланды), если установлена связь между развитием гломерулонефрита на фоне обострения тонзиллита.
| - длительность лечения зависит от формы заболевания (от 1 недели до 6 месяцев);
- прогноз благоприятный.
|
| Ювенильный ревматоидный артрит | - медикаментозное лечение – противовоспалительные препараты (диклофенак), глюкокортикоиды (преднизолон, дексаметазон), иммуномодуляторы (метотрексат);
- немедикаментозное лечение – физиотерапия, ультрафиолетовое облучение, электрофорез, магнитотерапия;
- грязелечение, лечебная физкультура, массаж;
- хирургическое лечение – проводится в случае, когда нарушается выполнение простейших движений в пораженных суставах.
| - лечение длительное (месяцы, годы);
- в 50% случаев наступает ремиссия (отсутствие клинических проявлений заболевания).
|
| Острая ревматическая лихорадка | - постельный режим;
- полноценное питание;
- санация (лечение) очагов инфекции;
- медикаментозное лечение – глюкокортикоиды (преднизолон), противовоспалительные препараты (диклофенак), антибиотики (ампициллин, аугментин), сердечные гликозиды (дигоксин), мочегонные (фуросемид, спиронолактон), антиоксиданты (аевит), ноотропы (пирацетам);
- противоаллергические препараты, витаминотерапия;
- немедикаментозное лечение – лечебная физкультура;
- санаторно-курортное лечение.
| - длительность лечения зависит от активности процесса.
|
| Врожденные пороки сердца | - ограничение физической активности;
- медикаментозное лечение – назначается для улучшения общего состояния пациента и при подготовке к операции;
- хирургическое лечение – зависит от вида порока.
| - длительность лечения зависит от вида врожденного порока и сердца;
- при раннем выявлении и возможности проведения лечения прогноз относительно благоприятный;
- в других случаях прогноз ухудшается.
|
| Вегето-сосудистая дистония | - соблюдение режима дня, занятия спортом (плавание, волейбол);
- сбалансированное питание (обогащенное витаминами и минералами);
- медикаментозное лечение – ноотропы (пирацетам), витаминотерапия (витамины группы B), спазмолитики (папаверин);
- немедикаментозное лечение – массаж, закаливание, фитотерапия (женьшень, элеутерококк), психотерапия, иглорефлексотерапия, электрофорез.
| - курсы медикаментозного лечения не должны проводиться длительно.
|
| Гельминтозы | - одновременное лечение (профилактика) членов семьи и домашних животных противоглистными препаратами;
- соблюдение гигиены;
- медикаментозное лечение – противоглистные препараты (альбендазол, мебендазол, празиквантел), витаминотерапия (B, C), препараты железа, энтеросорбенты, ферменты;
- профилактическое лечение – индивидуальная посуда, кипяченая вода, термически обработанные продукты, тщательное мытье рук, овощей, фруктов.
| - лечение обычно проводится в течение трех дней, а затем через 3 – 4 недели курс повторяют;
- медикаментозную профилактику рекомендуется проводить 2 раза в год.
|
| Ротавирусная инфекция | - постельный режим;
- соблюдение диеты;
- регидратация организма (восполнение потерянной жидкости);
- медикаментозное лечение – противовирусные препараты (виферон), энтеросорбенты (активированный уголь, смекта, энтеросгель), пробиотики и пребиотики (пробифор, аципол), противорвотные препараты (мотилиум);
- немедикаментозное лечение – фитотерапия (ромашка, зверобой).
| - при неосложненной инфекции длительность лечения от 1 до 3 недель.
|
| Дифтерия | - постельный режим;
- введение противодифтерийной антитоксической сыворотки;
- медикаментозное лечение – антибиотики (ампициллин, ципрофлоксацин), глюкокортикоиды (дексаметазон), успокаивающие и десенсибилизирующие средства, витаминотерапия;
- профилактическое лечение – вакцинация (прививка);
- хирургическое лечение – при угрозе удушья (трахеотомия).
| - длительность лечения составляет около трех недель;
- прогноз зависит от вида дифтерии и своевременности введения сыворотки.
|
| Корь | - свежий воздух, обильное питье и сбалансированное питание;
- изоляция от здоровых детей;
- медикаментозное лечение – назначают в зависимости от наличия симптомов;
- жаропонижающие, противокашлевые (туссин, бромгексин), витаминотерапия (аевит, аскорбиновая кислота), противоаллергические средства (тавегил), антибиотики (при осложнениях);
- промывание конъюнктивы ромашкой, физиологическим раствором;
- профилактическое лечение – вакцинация.
| - длительность лечения примерно три недели;
- при неосложненной кори прогноз благоприятный.
|
| Краснуха | - изоляция больной на 21 день;
- постельный режим;
- сбалансированное питание и обильное питье;
- медикаментозное лечение – рекомбинантный интерферон, противоаллергические препараты (супрастин, пипольфен), обезболивающие, витаминотерапия (аскорутин);
- профилактическое лечение – своевременная вакцинация (прививка).
| - длительность лечения и восстановления примерно три недели;
- при своевременно начатом лечении прогноз благоприятный.
|
| Коклюш | - изоляция ребенка;
- медикаментозное лечение – антибиотики (ампициллин, эритромицин), противокашлевые препараты (синекод), отхаркивающие (бромгексин), противоаллергические (кларитин, зиртек), бронходилататоры (эуфиллин), витаминотерапия, иммуностимуляторы;
- профилактическое лечение – вакцинация (прививка).
| - длительность лечения и восстановительного периода может занять до одного месяца;
- прогноз благоприятный.
|
| Ветряная оспа | - постельный режим;
- обильное питье и соблюдение диеты (ограничить пищу, которая может раздражать слизистую);
- медикаментозное лечение – противовирусные препараты (ацикловир), противоаллергические;
- жаропонижающие (ибупрофен, парацетамол), антибиотики (при гнойных осложнениях);
- обработка высыпаний зеленкой;
- профилактическое лечение – вакцинация (не входит в календарь обязательных прививок).
| - длительность лечения при легкой степени ветрянки до 10 дней;
- прогноз благоприятный.
|
| Скарлатина | - изоляция ребенка;
- постельный режим, проветривание помещения;
- жидкая пища и обильное питье;
- медикаментозное лечение – антибиотики (пенициллин, цефазолин), противоаллергические препараты (кларитин), витаминотерапия (витамины группы B, C), пробиотики (линекс);
- полоскания горла раствором фурацилина, настоями ромашки, календулы.
| - длительность лечения антибиотиками составляет в среднем 10 дней;
- прогноз благоприятный.
|
| Эпидемический паротит | - постельный режим;
- обильное питье и жидкая пища;
- уход за полостью рта (полоскание рта после еды);
- сухое тепло на воспаленную слюнную железу;
- медикаментозное лечение – витаминотерапия, жаропонижающие;
- немедикаментозное лечение – ультрафиолетовое облучение, УВЧ-терапия;
- профилактическое лечение – своевременная вакцинация (прививка).
| - длительность лечения до трех недель;
- прогноз, как правило, благоприятный.
|
| Полиомиелит | - изоляция ребенка;
- постельный режим, покой;
- правильное положение больного, профилактика пролежней;
- медикаментозное лечение – витаминотерапия, обезболивающие препараты, жаропонижающие;
- немедикаментозное лечение – лечебная физкультура, массаж, парафинолечение, УВЧ-терапия, электростимуляция, водные процедуры;
- санаторно-курортное лечение;
- профилактическое лечение – вакцинация (прививка).
| - лечение и восстановительный период занимают около полутора месяца;
- прогноз зависит от своевременности обращения и правильно подобранного лечения.
|
| Синдром Дауна | - необходимо прилагать много усилий, чтобы обучить ребенка элементарным навыкам;
- медикаментозное (симптоматическое) лечение – витаминотерапия, гормональные препараты, ноотропы (пирацетам);
- немедикаментозное лечение – физиотерапия, лечебная физкультура, занятия с логопедом;
- профилактика – ранняя диагностика синдрома Дауна во время беременности.
| - дети с синдромом Дауна нуждаются в пожизненном уходе;
- при соблюдении врачебных рекомендаций и упорном обучении детей они могут достичь определенных успехов;
- продолжительность жизни зависит от правильного ухода.
|