Кто такой эндокринолог?
Эндокринолог – это специалист по заболеваниям желез, которые выделяют гормоны. Эндокринолог получил высшее медицинское образование, после чего прошел обучение по специальности «Эндокринология». Эндокринология (эндо – внутренний, крино – выделять, логос – учение) – это наука об эндокринных органах, гормонах, которые они выделяют, и заболеваниях, которые вызывают гормональный дисбаланс (гормональные заболевания). Эндокринология является также курсом тематического усовершенствования для врачей смежных специальностей.
Среди эндокринологов выделяют следующих узких специалистов:
- детский эндокринолог (педиатр-эндокринолог) – занимается лечением эндокринных (гормональных) расстройств, которые возникают у детей и подростков;
- гинеколог-эндокринолог – врач, который занимается проблемами женской репродуктивной сферы, связанными с заболеваниями эндокринных органов;
- уролог-эндокринолог (андролог-эндокринолог) – специалист по болезням мужской половой и репродуктивной функций;
- диабетолог – это врач-эндокринолог, который занимается исключительно болезнью, которая носит название сахарный диабет;
- тиреоидолог – это врач-эндокринолог, который специализируется на лечении болезней щитовидной железы;
- эндокринолог-онколог – врач, который специализируется на лечении опухолей эндокринных органов;
- эндокринолог-диетолог – занимается проблемой ожирения и лишнего веса, если они связаны с гормональным дисбалансом;
- эндокринолог-хирург – проводит хирургическое удаление опухолей эндокринных органов (в основном доброкачественных);
- эндокринолог-генетик – занимается профилактикой и лечением патологий эндокринной системы, которые могут передаваться по наследству;
- эндокринолог-дерматолог – лечит кожные проявления эндокринных болезней.
Эндокринолог может работать в следующих учреждениях:
- поликлиники;
- многопрофильные больницы;
- узкоспециализированные клиники;
- лечебно-диагностические центры;
- научно-исследовательские институты.
Чем занимается эндокринолог?
Эндокринолог занимается гормонами и всем, что с ними связано, проводит диагностику, лечение и профилактику болезней и расстройств, нарушающих гормональный баланс. Гормон (от греческого «hormao» – возбуждаю, привожу в движение) – это биологически активное вещество, которое способно изменять функции органов, активировать или тормозить процессы в организме (поэтому при гормональном дисбалансе нарушается обмен веществ). У гормона всегда есть мишень – это рецептор (чувствительный белок на или в клетке). Чтобы попасть из места, где гормон «родился» к месту, где он «пригодился», гормон должен выделяться в кровь. Именно это обстоятельство отличает гормоны от всех остальных биологически активных веществ, которые выделяются не только в кровь, но и в другие жидкости и полые органы.
Эндокринная система рассматривается как иерархическая, то есть органы работают под контролем друг друга.
Гормональный сбой возникает в следующих случаях:
- неправильная команда «руководителя» (гипоталамус-гипофиз) или ее отсутствие;
- невозможность «подчиненного» выполнить команду (нет ресурсов);
- автономия «подчиненного» органа (обычно при опухоли, выделяющей гормоны);
- нечувствительность рецепторов клеток организма к гормону (резистентность).
Органы, которыми занимается эндокринолог
| Орган (железа) | Какие гормоны выделяет? |
| Гипоталамус | - рилизинг-гормоны (либерины) – высвобождают (релиз – освобождать, либерти – свобода) гормоны передней доли гипофиза (аденогипофиз);
- ингибирующие гормоны (статины) – тормозят выделение гормонов аденогипофиза;
- антидиуретический гормон (АДГ) – тормозит выделение мочи (антимочегонное) и вызывает сужение мелких артерий (отсюда его второе название – вазопрессин).
|
| Гипофиз | - адренокортикотропный гормон (АКТГ) – гормон, устремленный или нацеленный (тропный) на ткань надпочечников (адреналовые железы);
- тиреотропный гормон (ТТГ) – нацелен на щитовидную железу (тиреос – щит);
- гонадотропины – гормоны, нацеленные на гонады (половые железы), к этим гормонам относятся фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ);
- соматотропный гормон (СТГ) – гормон роста (соматос – тело);
- пролактин – гормон, стимулирующий выделение молока;
- меланотропин (меланоцитстимулирующий гормон, МСГ) – нацелен на меланоциты, которые содержат гранулы меланина (в коже, сетчатке, внутреннем ухе, надпочечниках и некоторых участках мозга).
|
| Щитовидная железа | - тиреоидные гормоны (тироксин и трийодтиронин) – стимулируют обменные процессы и рост клеток;
- кальцитонин – стимулирует накопление кальция в костях, при этом в крови его уровень уменьшается.
|
| Паращитовидные железы | - паратгормон – воздействует на органы, которые могут повлиять на уровень кальция в крови (кости, кишечник, почки), чтобы поддерживать его нормальное количество в крови.
|
| Поджелудочная железа | - инсулин – переносит глюкозу в ткани, уменьшая ее содержание в крови, стимулирует образование жиров;
- глюкагон – повышает содержание глюкозы в крови, усиливает распад жиров.
|
| Надпочечники | - глюкокортикоиды (кортизол) – стимулируют процессы распада накопленных жиров, белков и сложных углеводов, оказывают противовоспалительный и противоаллергический эффекты, повышают артериальное давление;
- минералокортикоиды (альдостерон) – вызывают задержку жидкости в организме;
- адреналин – стимулирует разрушение жиров, увеличивает содержание глюкозы в крови, повышает артериальное давление и ускоряет работу сердца;
- половые гормоны – эстрогены и андрогены (дегидроэпиандростерон, андростендион и тестостерон), и в небольшом количестве прогестерон.
|
| Женские половые железы | - эстрогены – формируют женские половые признаки;
- прогестерон – готовят организм к беременности.
|
| Мужские половые железы | - тестостерон – ответственен за половую и репродуктивную функции мужчины.
|
Гормоны выделяются не только эндокринными органами, но и органами, которые не считаются железами, например, сердце, почки, печень кишечник, тимус (вилочковая железа).
Эндокринолог занимается диагностикой и лечением следующих заболеваний:
Сахарный диабет
Сахарный диабет – это высокий уровень глюкозы в крови, который возникает из-за дефицита инсулина или нарушения его действия, при этом в организме нарушаются практически все виды обмена веществ.
Сахарный диабет бывает следующих типов:
- сахарный диабет 1 типа (инсулинозависимый) – возникает из-за разрушения клеток поджелудочной железы, выделяющих инсулин;
- сахарный диабет 2 типа (инсулиннезависимый) – возникает из-за резистентности организма к инсулину, то есть инсулин есть, но его «общение» с клетками, на которые он действует, нарушено или клетки его вовсе игнорируют.
И в первом, и во втором случае клетки организма недополучают глюкозу и «голодают», несмотря на то, что самой глюкозы в организме имеется с избытком. Сахарный диабет можно представить следующим образом - есть спрос, есть товар, но нет посредника между продавцом и клиентом для доставки – инсулина.
Ожирение и метаболический синдром
Ожирение – это чрезмерное отложение жировой ткани в организме. Об ожирении можно говорить, если индекс массы тела (ИМТ) составляет более 30 кг/м2. Чтобы получить ИМТ вес в килограммах делят на рост в метрах. Если ИМТ меньше 30, но более 25, то это избыточная масса тела. Метаболический синдром – это сочетание 4 симптомов, которые свидетельствуют о высоком риске развития инфарктов и инсультов, поэтому называются «смертельным квартетом».
Метаболический синдром включает следующие компоненты:
- висцеральное ожирение (это обязательный критерий) – ожирение внутренних органов, которое определяется по окружности талии (более 94 см у мужчин и более 80 см у женщин);
- дислипидемия – нарушение содержания жиров в крови, то есть много триглицеридов, «плохого» холестерина и мало «хорошего» холестерина.
- повышенное артериальное давление – если почти постоянно артериальное давление регистрируется выше 130/85 мм рт. ст.;
- инсулинорезистентность – повышение уровня глюкозы в крови, то есть сахарный диабет 2 типа.
Гормонально-активные опухоли поджелудочной железы
Гормонально-активные опухоли поджелудочной железы образуются из клеток, которые выделяют определенные гормоны.
Чаще всего эндокринолог выявляет следующие опухоли поджелудочной железы:
- инсулинома – это в 90% случаев доброкачественная опухоль, которая, продуцирует избыточное количество инсулина, что проявляется гипогликемическим состоянием (низкий уровень сахара в крови);
- глюкагонома – это в 85% случаев злокачественная опухоль, выделяющая глюкагон, который расщепляет гликоген (состоит из глюкозы) и жиры, в результате развивается сахарный диабет и падает масса тела.
Гипертиреоз и тиреотоксикоз
Гипертиреоз – это повышенная продукция гормонов щитовидной железы, тиреотоксикоз – наличие симптомов их негативного влияния. Можно сказать, что гипертиреоз – это причина, а тиреотоксикоз – следствие. Большинство врачей, в том числе и эндокринологи, применяют оба термина как синонимы, однако тиреотоксикоз развивается не только при гипертиреозе.
Причинами тиреотоксикоза могут также быть:
- воспаление щитовидной железы;
- рак щитовидной железы;
- передозировка йода или гормонов щитовидной железы;
- беременность;
- опухоли яичников и гипофиза.
В этих случаях новых гормонов в железе не образуется (гипертиреоза нет), но хранимые в депо щитовидки гормоны попадают в кровь.
Гипотиреоз
Гипотиреоз – состояние дефицита гормонов щитовидной железы. Гипотиреоз может быть врожденным и приобретенным. Приобретенный гипотиреоз может быть обусловлен изменениями в самой щитовидной железе (первичный) или нарушением функции вышестоящих инстанций – системы гипоталамус-гипофиз (вторичный). В некоторых случаях возможно развитие нечувствительности тканей к гормонам щитовидной железы (третичный), которая обычно носит семейный характер.
Зоб
Зобом называется увеличение размеров щитовидной железы. Увеличенная железа изменяет контуры шеи, напоминая мешочек у некоторых птиц, например, у пеликана, который и называется зобом. Причина зоба – стимуляция роста клеток щитовидной железы.
В зависимости от уровня гормонов щитовидной железы зоб может быть:
- нетоксический – уровень гормонов в пределах нормы или понижен;
- токсический – уровень гормонов повышен.
Зоб (токсический и нетоксический) может быть:
- узловым – увеличивается только часть железы в виде одного или нескольких узлов;
- диффузным – увеличивается вся щитовидная железа.
Болезнь Грейвса-Базедова
Болезнь Грейвса-Базедова – это сочетание зоба и тиреотоксикоза (диффузный токсический зоб). Болезнь имеет аутоиммунный характер, то есть характеризуется выработкой антител к тем рецепторам (чувствительным нервным окончаниям) клеток щитовидной железы, которые предназначены для тиреотропного гормона (ТТШ). А это значит, что эти антитела оказывают такой же эффект, как и ТТГ – стимулируют рост щитовидной железы и выработку гормонов (тиреотоксикоз).
Тиреоидиты и струмиты
Тиреоидит – это воспалительное поражение щитовидной железы. Струмит – это воспаление щитовидной железы на фоне зоба (struma – зоб). Острые тиреоидиты встречаются очень редко и возникают на фоне пневмонии, ангины или синуситов (если инфекция распространяется на щитовидную железу с кровью или лимфой).
Чаще всего эндокринолог наблюдает следующие виды тиреоидитов:
- подострый тиреоидит де Кервена – развивается через 3 – 6 недель после перенесенной вирусной инфекции (корь, свинка, грипп) и длится 6 – 8 месяцев;
- аутоиммунный тиреоидит Хасимото – хроническое воспаление щитовидной железы, возникающее вследствие повреждения тиреоцитов (клеток щитовидки) собственными антителами (аутоантитела), при этом возможно как увеличение, так и уменьшение размеров железы;
- фиброзный тиреоидит Риделя – это аутоиммунное воспаление щитовидной железы, которое имеет длительное течение и вызывает увеличение и уплотнение (фиброз) железы.
Токсическая аденома щитовидной железы
Токсическая аденома – это доброкачественная опухоль, которая выделяет гормоны в автономном режиме, не подчиняясь гипофизарной регуляции, при этом активность остальной части щитовидной железы угнетена (сама железа подчиняется гипофизу) и поэтому часто уменьшена в размерах.
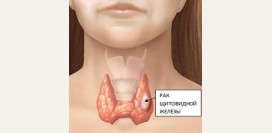
Рак щитовидной железы
Рак щитовидной железы более чем в 85% процентов случаев развивается на фоне хронической патологии щитовидной железы (узловой зоб, тиреоидит, токсическая аденома). Считается, что склонность к гиперплазии (рост клеток) железы является предраковым состоянием, поэтому его предупреждением занимаются эндокринологи.
Гиперпаратиреоз
Гиперпаратиреоз – это избыточная продукция паратгормона в паращитовидных железах. Много паратгормона вредно для костей, так как весь кальций из них вымывается, чтобы поддержать уровень кальция в крови. В результате в крови кальция много, но у человека развивается остеопороз. Кроме того, избыток кальция вызывает образование язв в желудке и камней в почках, поэтому часто больные обращаются к нефрологу и гастроэнтерологу. Гиперпаратиреоз может быть вызван увеличением ткани обеих желез (гиперплазия) или автономной опухолью (аденома, карцинома).
Гипопаратиреоз
Гипопаратиреоз – это пониженная функция паращитовидных желез и дефицит паратгормона. Если паратгормона мало, то кальций в кишечнике плохо всасывается, уменьшается минерализация (насыщение кальцием) костей и развиваются судороги.
Гиперпролактинемия
Гиперпролактинемия – это длительное повышение уровня пролактина в крови. Пролактин в норме выделяется и у женщин, и у мужчин, но его продукция строго ограничена гипоталамусом. Если гипоталамус перестает сдерживать гипофиз, то последний начинает вырабатывать много пролактина (функциональная гиперпролактинемия). Другая причина – пролактинома (опухолевидное образование из клеток, выделяющих пролактин). Гиперпролактинемия может быть также вторичным расстройством на фоне другого гормонального заболевания.
Гипопитуитарный синдром
Питуитарной железой врачи называют гипофиз (питуитарный – удаляющий слизь). Гипопитуитаризм или гипопитуитарный синдром – это недостаточность одного, нескольких или всех гормонов гипофиза. Это очень тяжелая патология, так как без гипофизарных гормонов «подчиненные» эндокринные органы не имеют права выделять свои же гормоны. В результате недостаточность гипофиза приводит к недостаточности периферических (отдаленных) желез.
Гипопитуитарный синдром имеет следующие формы:
- болезнь Шиена – послеродовой гипопитуитаризм, вызванный кровопотерей или кровоизлиянием в гипофиз;
- болезнь Симмондса – развивается как у мужчин, так и у женщин (вне связи с родами) вследствие инфекций, травм или опухолей мозга.
Синдром пустого «турецкого седла»
Турецкое седло – это участок внутри черепа, где располагается гипофиз. Если в полость «турецкого седла» спадают мозговые оболочки, то гипофиз придавливается и распластывается и его не видно, а «седло» пустует. Это может не вызывать никаких симптомов и обнаруживаться случайно при компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Синдром пустого «турецкого седла» может быть:
- первичным – развивается при повышении внутричерепного давления;
- вторичным – возникает вследствие поражения гипоталамуса и гипофиза.
Юношеский гипоталамический синдром
Юношеский гипоталамический синдром (ЮГС) – это расстройство, которое возникает в подростковый и юношеский периоды из-за поражения части мозга, с которой связан гипоталамус. Расстройство проявляется в период полового созревания из-за того, что именно в это время система гипоталамус-гипофиз работает на максимуме. ЮГС проявляется нарушением функции гипофиза, поэтому этот синдром называют также пубертатным диспитуитаризмом (дис – нарушение, питуитарная железа – гипофиз).
Гипоталамический синдром может быть:
- первичным – развивается на фоне перенесенных инфекций носоглотки и дыхательных путей (ангины, аденоиды, бронхиты, корь, краснуха), черепно-мозговых травм, поражающих зону гипоталамуса;
- вторичным – вследствие постоянного возбуждения центров гипоталамуса при чрезмерном употреблении пищи (перекармливании ребенка или ожирении).
Гигантизм и акромегалия
Гигантизм – это чрезмерный, но пропорциональный рост конечностей и туловища вследствие повышенной выработки соматотропного гормона (гормона роста). Рост мужчин при гигантизме превышает 2 метра, рост женщин – 1,90 см. Гигантизм чаще всего возникает у мальчиков еще до начала полового созревания (может быть задержка), то есть костный и паспортный возраст не совпадают.
Акромегалия также обусловлена высоким уровнем гормона рост, но развивается обычно у взрослых. В отличие от гигантизма при акромегалии кости и мягкие ткани растут непропорционально. Гипертрофии (увеличению в размерах) подвергаются кисти рук, стопы, нос, нижняя челюсть, скуловые кости и надбровные дуги.
Гипофизарный нанизм
Гипофизарный нанизм – это противоположное гигантизму состояние, то есть карликовость, которая обусловлена дефицитом гормона роста, а также половое недоразвитие, обусловленное дефицитом гонадотропных гормонов. Рост мужчин с нанизмом составляет менее 130 см, а женщин – менее 120 см. Отставание в росте становится заметным в возрасте 2 – 3 лет. В то же время, при гипофизарном нанизме телосложение у ребенка пропорциональное. Умственное развитие не нарушено, но человек эмоционально инфантилен.
Синдром СТГ-дефицита у взрослых
Дефицит гормона роста у взрослых проявляется не так как у детей. Основные изменения при недостатке гормона роста у взрослого сосредоточены вокруг жировой ткани (ожирение) и минерализации костей (остеопороз). Чаще все этот синдром наблюдается при гипопитуитарном синдроме. В некоторых случаях причина в дефиците инсулиноподобного фактора роста-1 (ИФР-1), через который СТГ проявляет свои эффекты. ИФР-1 выделяется в печени и других тканях.
Несахарный диабет
Греческое слово «diabetes» означает «истечение», «изнурение», «потеря». Данный термин отражает основной симптом сахарного диабета – обильное мочеиспускание с большим количеством сахара в моче. Если же обильное мочеиспускание не сопровождается «истечением» сахара, то такое состояние зовется несахарным диабетом. Причина несахарного диабета – недостаточное выделение антидиуретического гормона (АДГ), который должен оказывать антимочегонное действие, то есть сохранять жидкость (центральная форма).
Еще одной причиной несахарного диабета является низкая чувствительность почек к этому гормону (почечная форма).
Синдром неадекватной продукции антидиуретического гормона
Синдром неадекватной продукции антидиуретического гормона – это повышенное выделение АДГ гипофизом, которое не связано с изменением концентрации веществ в крови. В норме, если объем циркулирующей крови понижается или уменьшается количество ионов калия и кальция в крови, то выделение АДГ усиливается, чтобы уменьшить потерю воды и электролитов (калий, кальций) с мочой.
Болезнь и синдром Иценко-Кушинга
Болезнь и синдром Иценко-Кушинга - это две причины одного расстройства, а именно гиперкортицизма – повышенной активности коры надпочечников с выделением большого количества кортизола этой самой корой. При болезни Иценко-Кушинга надпочечники работают активнее из-за повышенной выработки адренокортикотропного гормона (АКТГ) гипофизом (АКТГ-зависимый гиперкортицизм). При синдроме Иценко-Кушинга кортизол выделяется опухолью коры надпочечников (глюкостерома, кортикостерома), которая не подчиняется регулировке со стороны гипофиза. Еще одной причиной является стимуляция надпочечников при раковой опухоли бронхов, печени и поджелудочной железы, которые также выделяют АКТГ.
Адреногенитальный синдром
Адреногенитальный синдром (синонимы – врожденная дисфункция коры надпочечников, врожденная гиперплазия коры надпочечников) – это врожденное нарушение выработки гормона кортизола в коре надпочечников (адреналовая железа), которое вызывает изменения в гениталиях. Дефицит кортизола вызывает стимуляцию гипофиза, и он вырабатывает АКТГ, чтобы повысить уровень кортизола, из-за чего надпочечники увеличиваются в размерах. Однако кортизола больше не вырабатывается из-за дефекта в ферментах, которые нужны для его образования. Но стимуляция АКТГ приводит к выделению других гормонов – андрогенов (мужских половых гормонов), прогестерона и 17-гидроксипрогестерона. Эти гормоны способны угнетать функцию альдостерона.
Адреногенитальный синдром имеет следующие формы:
- классическая – включает сольтеряющую, вирильную и гипертоническую формы, проявляется с рождения, особенно у девочек (мужские половые признаки - вирилизм);
- неклассическая – представляет собой скрытый вариант синдрома, который проявляется не с рождения, а в период полового созревания и позже.
Гиперальдостеронизм
Гиперальдостеронизм – это повышенная продукция альдостерона корой надпочечников. В норме надпочечники вырабатывают альдостерон при получении сигнала от органов, которые наиболее чувствительны к перепадам артериального давления – почки (выделяют ренин) и сердце (выделяет натрийуретический пептид). Кроме того, альдостерон выделяется при высоком уровне калия в организме и под воздействием АКТГ. «Миссия» альдостерона – задержать воду и натрий (повысить артериальное давление) и выделить излишек калия с помощью изменения параметров работы почечных канальцев.
Гиперальдостеронизм может быть:
- первичным – вызван увеличением размеров обоих надпочечников (гиперплазия) или односторонней опухолью надпочечника (альдостерома);
- вторичным – связан с повышенной продукцией ренина почками.
Надпочечниковая недостаточность
Недостаточность надпочечников или синдром гипокортицизма – это выраженный дефицит гормонов коры надпочечников, который возникает при «сбое» в одном из звеньев цепи гипоталамус-гипофиз-надпочечники.
Надпочечниковая недостаточность может быть:
- первичной (болезнь Аддисона, «бронзовая» болезнь) – поражены надпочечники;
- вторичной – поражены гипоталамус или гипофиз (например, при гипопитуитарном синдроме).
Феохромоцитома
Феохромоцитома – это опухоль мозгового слоя надпочечников, которая вырабатывает адреналин, норадреналин и дофамин. Из-за периодического или стабильного выделения адреналина организм пребывает в состоянии «загнанного зверя», так как адреналин активирует симпатическую нервную систему, которая действует во время стрессовых ситуаций.
Мужской гипогонадизм
Мужской гипогонадизм – это недостаточность мужских половых гормонов или их эффектов. Если уровень гормонов низкий из-за невозможности их выработки в яичках, то гипогонадизм называют первичным, а если яички способны выделять гормоны, но не получают «разрешения» от гипофиза в виде гонадотропных гормонов – вторичным. В некоторых случаях причина мужского гипогонадизма – это низкая чувствительность клеток организма (клетки-«мишени») к половым гормонам (уровень гормонов в этом случае в пределах нормы). Выяснением конкретной причины мужского гипогонадизма и его лечением занимаются либо урологи совместно с эндокринологами, либо урологи-эндокринологи (андрологи).
Женский гипогонадизм
Женский гипогонадизм – это недостаточность яичников и низкий уровень женских половых гормонов. Гипогонадизм может быть первичным, если проблема в яичниках, и вторичным, если причина в низком уровне гонадотропных гормонов гипофиза (ФСГ и ЛГ), которые стимулируют деятельность яичников. Выяснением конкретной причины женского гипогонадизма и его лечением занимаются либо гинекологи совместно с эндокринологами, либо гинекологи-эндокринологи.
Андрогенпродуцирующие опухоли (андробластомы)
Продуцировать мужские половые гормоны могут опухоли яичника (например, при синдроме поликистозных яичников) и надпочечника (андробластома), причем продукция андрогенов (тестостерона, андростендиона и дегидроэпиандростерона сульфата) является автономной, то есть гипоталамус и гипофиз не могут «заставить» эти опухоли не производить андрогены. У женщин такие опухоли являются причиной вирилизации – потери женских половых признаков и приобретения половых признаков, свойственных мужчинам.
Гонадотропин-продуцирующие опухоли гипофиза
Гонадотропин-продуцирующие опухоли выделяет гонадотропины (ФСГ и ЛГ), причем очень часто это никаких жалоб не вызывает. Гормонально-активные опухоли, которые обнаруживаются случайно, называются инциденталомами.
С какими симптомами обращаются к эндокринологу?
Гормональный «сбой» может вызывать слабый дискомфорт или выраженное ухудшение самочувствия, в зависимости от степени расстройства. Характерные симптомы (специфические) эндокринных болезней появляются обычно при длительном течении заболевания. Чаще всего пациента к эндокринологу направляют врачи других специальностей – терапевты, кардиологи, неврологи, офтальмологи, гинекологи, урологи и другие специалисты.
Дело в том, что гормональный дисбаланс проявляется не в самом органе, который «заболел», а в его подконтрольном органе, а это может быть орган (чаще всего их несколько), который расположен в совершенно другом «районе».
Симптомы, с которыми следует обратиться к эндокринологу
| Симптом | Механизм возникновения | Какие исследование нужны для диагностики причины? | При каких заболеваниях наблюдается? |
| Ожирение и лишний вес | - низкий уровень гормонов, которые в норме стимулируют обмен веществ или уменьшают уровень холестерина и глюкозы в крови (тестостерон, пролактин, соматотропный гормон, эстроген, гормоны щитовидной железы); - задержка жидкости в организме. | - ультразвуковое исследование (УЗИ);
- рентгенография турецкого седла и черепа;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- сцинтиграфия;
- общий анализ крови и общий анализ мочи;
- биохимический анализ крови (белок, глюкоза, холестерин, триглицериды, C-реактивный белок);
- анализ крови на гликированный гемоглобин, лептин и С-пептид, тироксинсвязывающий глобулин;
- иммунологический анализ крови;
- тест на толерантность к глюкозе;
- диагностические пробы (гормональные и функциональные).
| - сахарный диабет 2 типа;
- гипотиреоз;
- метаболический синдром;
- подострый тиреоидит (поздняя стадия);
- гипопитуитарный синдром;
- синдром пустого «турецкого седла»;
- юношеский гипоталамический синдром;
- синдром СТГ-дефицита у взрослых;
- болезнь и синдром Иценко-Кушинга;
- инсулинома;
- мужской гипогонадизм.
|
| Похудание | - высокий уровень глюкозы в крови стимулирует разрушение жиров, так как организм считает, что еды (глюкозы) нет; - высокий уровень гормонов щитовидной железы усиливает распад жиров, белков и углеводов; - избыток кальция в жировой ткани способствует расщеплению жиров. | - УЗИ;
- общий анализ крови и мочи;
- биохимический анализ крови (глюкоза, белок, кальций, калий, натрий, мочевина, креатинин, печеночные ферменты);
- анализ крови на гликированный гемоглобин, лептин;
- анализ крови и мочи на гормоны;
- иммунологический анализ крови;
- молекулярно-генетический анализ;
- сцинтиграфия;
- КТ и МРТ,
- биопсия;
- тест на толерантность к глюкозе;
- гормональные и функциональные диагностические пробы.
| - сахарный диабет 1 типа;
- гипертиреоз (тиреотоксикоз);
- подострый тиреоидит (начальная стадия);
- рак щитовидной железы;
- гиперпаратиреоз;
- феохромоцитома;
- недостаточность надпочечников;
- глюкагонома.
|
| Частая смена настроения (эмоциональная нестабильность), плаксивость | - стимуляция психических процессов при высоком уровне некоторых гормонов повышает возбудимость центральной нервной системы; - активация стрессовых реакций симпатической нервной системы (адреналина). | - УЗИ;
- рентгенография турецкого седла и черепа;
- сцинтиграфия;
- биопсия;
- КТ и МРТ;
- общий анализ крови и мочи;
- анализ крови и мочи на гормоны;
- анализ на тиреоглобулин;
- биохимический анализ крови (глюкоза, мочевина, натрий, калий, белок);
- расчет осмолярности крови и мочи.
- гормональные и функциональные диагностические пробы.
| - гипертиреоз (тиреотоксикоз);
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- подострый тиреоидит;
- синдром пустого «турецкого седла»;
- юношеский гипоталамический синдром;
- синдром дефицита СТГ у взрослых;
- несахарный диабет;
- феохромоцитома;
- недостаточность надпочечников;
- инсулинома.
|
| Повышенный аппетит (сильное чувство голода) | - голодающий мозг недополучает глюкозу и активирует центр голода; - усиление потребления глюкозы тканями и снижение ее количества в крови приводит к стимуляции центра голода. | - биохимический анализ крови (глюкоза, белок, калий, мочевина, креатинин, холестерин);
- УЗИ;
- анализ на гликированный гемоглобин, С-пептид, лептин;
- тест на толерантность к глюкозе;
- рентгенография турецкого седла и черепа;
- анализ крови и мочи на гормоны;
- КТ и МРТ;
- сцинтиграфия.
| - сахарный диабет;
- инсулинома;
- гипертиреоз (тиреотоксикоз);
- юношеский гипоталамический синдром.
|
| Повышение температуры тела и потливость | - усиленный обмен веществ и стимуляция продукции тепла; - неконтролируемые действия гипофиза; - активация симпатической нервной системы. | - УЗИ;
- анализ крови на гормоны;
- иммунологический анализ крови;
- рентгенография турецкого седла;
- гормональные и функциональные диагностические пробы;
- биопсия;
- сцинтиграфия;
- КТ и МРТ;
- биохимический анализ крови (C-реактивный белок, глюкоза, кальций).
| - гипертиреоз (тиреотоксикоз);
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- тиреоидиты (острый, подострый);
- гипопаратиреоз;
- синдром пустого «турецкого седла»;
- юношеский гипоталамический синдром;
- феохромоцитома;
- инсулинома.
|
| Дрожь в руках, внутренняя дрожь | - высокий тонус «стрессовой» системы организма (симпатической нервной системы) вызывает мышечную дрожь. | - УЗИ;
- биохимический анализ крови (глюкоза, натрий, кальций, мочевина);
- анализ крови и мочи на гормоны;
- оценка осмолярности мочи и крови;
- функциональные и гормональные пробы.
| - гипертиреоз (тиреотоксикоз);
- подострый тиреоидит;
- гипопаратиреоз;
- синдром неадекватной продукции АДГ
- феохромоцитома.
|
| Сердцебиение, ощущение «перебоев» в работе сердца | - активация симпатической нервной системы под воздействием гормонов вызывает спазм мелких сосудов; - прямое действие гормонов на сердце усиливает частоту и силу его сокращений. | - УЗИ;
- общий анализ крови и мочи;
- биохимический анализ крови (кальций, калий, натрий, глюкоза, белок, холестерин);
- иммунологический анализ крови;
- анализ крови и мочи на гормоны;
- анализ на тиреоглобулин;
- гормональные пробы;
- функциональные пробы;
- КТ и МРТ;
- сцинтиграфия;
- биопсия;
- молекулярно-генетический анализ.
| - гипертиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- тиреоидиты (аутоиммунный, подострый);
- гиперпаратиреоз;
- гипопаратиреоз;
- синдром пустого «турецкого седла»;
- юношеский гипоталамический синдром;
- болезнь и синдром Иценко-Кушинга;
- гиперальдостеронизм;
- адреногенитальный синдром;
- феохромоцитома.
|
| Высокое артериальное давление, которое не поддается лечению |
| Головные боли, слабость, сонливость, утомляемость | - повышение внутричерепного давления; - голодание мозга из-за недостатка глюкозы; - обезвоживание организма. | - рентгенография турецкого седла и черепа;
- УЗИ;
- общий анализ крови и мочи;
- биохимический анализ крови (глюкоза, мочевина, натрий, кальций, калий);
- анализ крови на гликированный гемоглобин, С-пептид, ИРФ-1, тиреоглобулин;
- анализ крови и мочи на гормоны;
- тест на толерантность к глюкозе;
- гормональные пробы;
- функциональные пробы;
- КТ и МРТ;
- сцинтиграфия;
- биопсия;
- иммунологический анализ крови.
| - гипертиреоз;
- болезнь Грейвса-Базедова;
- сахарный диабет;
- тиреоидиты (острый, подострый);
- гипопаратиреоз;
- гиперпролактинемия;
- юношеский гипоталамический синдром;
- синдром пустого «турецкого седла»;
- гипопитуитарный синдром;
- гигантизм;
- акромегалия;
- несахарный диабет;
- болезнь и синдром Иценко-Кушинга;
- гиперальдостеронизм;
- феохромоцитома;
- инсулинома;
- гонадотропин-продуцирующие опухоли гипофиза;
- недостаточность надпочечников.
|
| Постоянная жажда, сухость во рту | - попадая в мочу, глюкоза «тащит» за собой воду, вызывая обезвоживание организма и сильную жажду; - гормоны щитовидной железы увеличивают почечный кровоток, тем самым, стимулируя диурез (мочевыделение); - при дефиците антидиуретического гормона почки перестают удерживать воду в организме; - высокий уровень кальция угнетает действие антидиуретического гормона в почках. | - рентгенография турецкого седла и черепа;
- УЗИ;
- КТ и МРТ;
- сцинтиграфия;
- общий анализ крови и мочи;
- биохимические анализ крови (глюкоза, натрий, калий, кальций, белок, мочевина, креатинин);
- анализ на гликированный гемоглобин;
- расчет осмолярности крови и мочи;
- анализ крови и мочи на гормоны;
- иммунологический анализ крови;
- тест на толерантность к глюкозе;
- гормональные пробы;
- функциональные пробы.
| - сахарный диабет;
- гиперпаратиреоз;
- гипертиреоз;
- юношеский гипоталамический синдром;
- несахарный диабет;
- болезнь и синдром Иценко-Кушинга;
- феохромоцитома;
- гиперальдостеронизм.
|
| Учащенное мочеиспускание с увеличением количества выделяемой мочи |
| Выпадение волос | - недостаток питательных веществ; - высокий уровень дигидротестостерона (активная форма тестостерона). | - общий анализ крови и мочи;
- биохимический анализ крови (глюкоза, белок, печеночные ферменты, мочевина, креатинин, калий, кальций);
- анализ на гликированный гемоглобин, тироксинсвязывающий глобулин;
- анализ крови и мочи на гормоны;
- УЗИ;
- КТ и МРТ;
- сцинтиграфия;
- тест на толерантность к глюкозе;
- гормональные пробы;
- иммунологический анализ крови.
| - гипотиреоз;
- гипопаратиреоз;
- сахарный диабет;
- гипопитуитарный синдром;
- болезнь и синдром Иценко-Кушинга;
- андрогенпродуцирующие опухоли.
|
| Излишнее оволосение у женщин (гирсутизм) | - высокий уровень мужских половых гормонов в женском организме. | - анализ крови и мочи на гормоны;
- анализ крови на глобулин, связывающий половые гормоны, тироксинсвязывающий глобулин;
- УЗИ;
- биохимический анализ крови (белок, глюкоза, холестерин, триглицериды);
- анализ крови на гликированный гемоглобин;
- КТ и МРТ;
- сцинтиграфия;
- биопсия;
- иммунологический анализ крови;
- общий анализ крови и мочи;
- тест на толерантность к глюкозе;
- гормональные пробы;
- молекулярно-генетический анализ.
| - сахарный диабет;
- метаболический синдром;
- гипотиреоз;
- адреногенитальный синдром;
- болезнь и синдром Иценко-Кушинга;
- андрогенпродуцирующие опухоли.
|
| Жирная кожа, угревая сыпь | - ухудшение обмена веществ и плохая циркуляция крови кожи нарушают ее функции; - высокий уровень сахара в крови облегчает размножение бактерий, которые питаются глюкозой. |
| Вирилизм (появление мужских половых признаков у женщин) | - высокий уровень мужских половых гормонов в женском организме. | - УЗИ;
- анализ крови и мочи на гормоны;
- анализ на глобулин, связывающий половые гормоны;
- рентгенография турецкого седла;
- КТ и МРТ;
- сцинтиграфия;
- гормональные пробы;
- проба с нагрузкой глюкозой;
- молекулярно-генетический анализ.
| - адреногенитальный синдром;
- акромегалия;
- болезнь Иценко-Кушинга;
- андрогенпродуцирующие опухоли.
|
| Увеличение грудных желез и выделение из них молока у мужчин и у небеременных женщин | - высокий уровень пролактина у женщин и мужчин, который стимулирует выделение молока; - уменьшение с возрастом дофамина в мужском организме, который в норме тормозит выделение пролактина; - высокий уровень эстрогенов, который стимулирует развитие элементов молочной железы (долек и протоков); - чрезмерное превращение мужских половых гормонов в эстроген в жировой ткани у мужчин, особенно при ожирении. | - общий анализ крови и мочи;
- биохимический анализ крови (белок, глюкоза, холестерин, триглицериды, печеночные ферменты, креатинин, мочевина);
- анализ крови и мочи на гормоны;
- анализ на белок, связывающий половые гормоны, тиреоглобулин, тироксинсвязывающий глобулин;
- КТ и МРТ;
- рентгенография турецкого седла;
- иммунологические анализ крови;
- тест на толерантность к глюкозе;
- гормональные пробы;
- функциональные пробы.
| - гиперпролактинемия;
- ожирение и метаболический синдром;
- гипотиреоз;
- гипертиреоз (тиреотоксикоз);
- аутоиммунный тиреоидит;
- акромегалия;
- адреногенитальный синдром;
- болезнь и синдром Иценко-Кушинга;
- мужской гипогонадизм.
|
| Чрезмерный рост | - высокий уровень гормона роста (СТГ). | - рентгенография турецкого седла и черепа;
- КТ и МРТ;
- анализ крови и мочи на гормоны;
- УЗИ;
- гормональные и функциональные пробы;
- молекулярно-генетический анализ;
- оценка костного возраста.
| - гипертиреоз;
- гигантизм;
- юношеский гипоталамический синдром;
- мужской гипогонадизм.
|
| Увеличение размеров пальцев рук и ног, губ, носа | - высокий уровень гормона роста у взрослых вызывает рост костей и мягких тканей не в длину, а в ширину. | - рентгенография турецкого седла и черепа;
- КТ и МРТ;
- анализ крови и мочи на гормоны;
- функциональные пробы;
- анализ крови на ИФР.
| |
| Отставание в росте и физическом развитии | - недостаточный уровень гормона роста; - выраженные нарушения (или замедление) обмена веществ и истощение организма, вызванные гормональным дисбалансом. | - рентгенография турецкого седла;
- УЗИ;
- анализ крови и мочи на гормоны;
- анализ на глобулин, связывающий половые гормоны и тироксинсвязывающий глобулин;
- общий анализ крови и мочи;
- биохимический анализ крови (белок, глюкоза, калий, натрий, кальций, мочевина, креатинин, печеночный ферменты);
- анализ крови на гликированный гемоглобин;
- иммунологический анализ крови;
- молекулярно-генетический анализ;
- расчет осмолярности крови и мочи;
- тест на толерантность к глюкозе;
- гормональные пробы;
- функциональные пробы;
- оценка костного возраста;
- КТ и МРТ;
- биопсия.
| - гипофизарный нанизм;
- гипопитуитарный синдром;
- гипотиреоз (врожденный);
- гипопаратиреоз;
- болезнь и синдром Иценко-Кушинга;
- адреногенитальный синдром;
- гиперальдостеронизм;
- сахарный диабет;
- синдром неадекватной продукции АДГ;
- несахарный диабет.
|
| Нарушение менструального цикла | - нарушение выработки гормонов в любом органе эндокринной системы, который регулирует менструальный цикл или оказывает влияние на половые железы (гипоталамус-гипофиз, щитовидная железа, надпочечники); - нечувствительность яичников к действию гормонов или истощение резервов яичника. | - УЗИ;
- рентгенография турецкого седла и черепа;
- анализ крови и мочи на гормоны;
- общий анализ крови и мочи;
- биохимический анализ крови (белок, глюкоза, холестерин, калий, натрий, кальций, печеночные ферменты);
- иммунологический анализ крови;
- КТ и МРТ;
- сцинтиграфия;
- биопсия;
- тест на толерантность к глюкозе;
- гормональные пробы;
- функциональные пробы;
- молекулярно-генетический анализ.
| - сахарный диабет;
- гиперпролактинемия;
- акромегалия;
- гигантизм;
- гипопитуитарный синдром;
- адреногенитальный синдром;
- болезнь и синдром Иценко-Кушинга;
- гипотиреоз;
- аутоиммунный тиреоидит;
- синдром пустого «турецкого седла»;
- гипофизарный нанизм;
- несахарный диабет;
- болезнь и синдром Иценко-Кушинга;
- недостаточность надпочечников;
- женский гипогонадизм.
|
| Женское бесплодие |
| Снижение половой функции у мужчин | - дефицит тестостерона, от которого зависит образование сперматозоидов и эрекция; - повреждение стенок сосудов при высоком уровне глюкозы в крови нарушает процесс их кровенаполнения (эрекция); - высокий уровень пролактина, который свидетельствует о низком уровне дофамина в мозге, а дофамин в норме стимулирует процесс эрекции. | - УЗИ;
- общий анализ крови и мочи;
- биохимический анализ крови (глюкоза, холестерин, триглицериды, белок, печеночные ферменты, мочевина, креатинин, натрий, калий, кальций);
- анализ крови и мочи на гормоны;
- анализ на гликированный гемоглобин;
- тест на толерантность к глюкозе;
- анализ на глобулин, связывающий половые гормоны, тиреоглобулин и тироксинсвязывающий глобулин;
- гормональные пробы;
- функциональные пробы;
- молекулярно-генетический анализ;
- иммунологический анализ крови.
| - сахарный диабет;
- гиперпролактинемия;
- ожирение и метаболический синдром;
- гипотиреоз;
- гипертиреоз;
- болезнь Иценко-Кушинга;
- гипофизарный нанизм;
- гипопитуитарный синдром;
- синдром пустого «турецкого седла»;
- акромегалия;
- гипофизарный нанизм;
- несахарный диабет;
- болезнь и синдром Иценко-Кушинга;
- недостаточность надпочечников;
- гипогонадизм.
|
| Мужское бесплодие |
| Уменьшение полового влечения (либидо) | - низкий уровень эстрогенов у женщины; - низкий уровень тестостерона и высокий уровень пролактина у мужчин. |
| Преждевременное половое созревание | - истинное – гипоталамус перестает сдерживать гипофиз и последний начинает вырабатывать гонадотропный гормоны раньше положенного времени; - ложное – чрезмерный уровень мужских половых гормонов у мальчиков, которые могут вырабатываться в надпочечниках. | - рентгенография турецкого седла и черепа;
- УЗИ;
- анализ крови и мочи на гормоны;
- КТ и МРТ;
- оценка костного возраста;
- молекулярно-генетический анализ;
- гормональные пробы.
| - юношеский гипоталамический синдром;
- адреногенитальный синдром;
- андрогенпродуцирующие опухоли;
- гонадотропин-продуцирующие опухоли гипофиза.
|
| Задержка или отсутствие полового созревания | - низкий уровень гонадотропных гормонов гипофиза, которые запускают половое созревание; - высокий уровень мужских половых гормонов у девочек (у девочек андрогенные гормоны вырабатываются, в основном, в надпочечниках); - низкая чувствительность к половым гормонам. | - гипопитуитарный синдром;
- гиперпролактинемия;
- болезнь Иценко-Кушинга;
- несахарный диабет;
- женский гипогонадизм;
- мужской гипогонадизм;
- гипотиреоз.
|
| Растяжки (стрии) | - высокий уровень некоторых гормонов способствует быстрому набору веса и растяжению кожи, особенно если белок в коже усиленно распадается. | - общий анализ крови и мочи;
- биохимический анализ крови (белок, холестерин, глюкоза);
- анализ крови и мочи на гормоны.
| - юношеский гипоталамический синдром;
- болезнь и синдром Иценко-Кушинга.
|
| Язвы на ногах | - хроническое голодание тканей уменьшает защитную функцию кожи, которая легко повреждается и трудно заживает. | - общий и биохимический анализ крови (глюкоза, белок, печеночные ферменты);
- тест на толерантность к глюкозе;
- анализ крови на гормоны;
- анализ на гликированный гемоглобин.
| - сахарный диабет;
- глюкагонома.
|
| Очаги гиперпигментации кожи | - высокий уровень гормонов, которые стимулируют образование кожного пигмента меланина (АКТГ, гормоны щитовидной железы, надпочечников) и низкий уровень питательных веществ в организме. | - УЗИ;
- рентгенография турецкого седла и черепа;
- сцинтиграфия;
- анализ крови и мочи на гормоны;
- гормональные пробы;
- общий анализ крови и мочи;
- биохимический анализ крови (кальций, калий, натрий, печеночные ферменты, креатинин, мочевина);
- гормональные пробы;
- функциональные пробы;
- КТ и МРТ.
| - гипертиреоз (тиреотоксикоз);
- гипопаратиреоз;
- болезнь Иценко-Кушинга;
- акромегалия;
- недостаточность надпочечников (первичная);
- феохромоцитома.
|
| «Обесцвеченные» очаги на коже (витилиго) | - при нарушении обмена веществ в коже накапливаются токсичные вещества, которые повреждают меланоциты. | - общий анализ крови и мочи;
- УЗИ;
- анализ крови на глюкозу, гликированный гемоглобин, кальций;
- иммунологический анализ крови;
- анализ крови и мочи на гормоны;
- тест на толерантность к глюкозе;
- функциональные и гормональные пробы.
| - тиреоидиты;
- гиперпаратиреоз;
- недостаточность надпочечников;
- сахарный диабет.
|
| Покраснение кожи лица | - расширение мелких сосудов кожи; - нарушение обмена веществ делает и ослабление защитных свойств кожи. | - сахарный диабет;
- тиреотоксикоз;
- гипопаратиреоз;
- юношеский гипоталамический синдром;
- болезнь и синдром Иценко-Кушинга;
- феохромоцитома.
|
| Отечность | - при дефиците гормонов щитовидной железы нарушается синтез и распад белков, в результате в тканях накапливаются белки, которые способны задерживать воду и вызывать слизистый отек (микседема); - повышенная продукция антидиуретического гормона, из-за чего почки выделяют мало мочи. | - УЗИ;
- анализ крови и мочи на гормоны;
- общий анализ крови и мочи;
- биохимический анализ крови (глюкоза, мочевина, натрий);
- подсчет осмолярности плазмы и мочи;
- гормональные и функциональные пробы;
- рентгенография турецкого седла;
- биопсия;
- иммунологический анализ крови.
| - гипотиреоз;
- синдром неадекватной продукции АДГ.
|
| Чувство сдавления или боль в передней области шеи, которая «передается» в уши, затылок | - увеличение размеров щитовидной железы за счет роста клеток или воспалительного отека. | - УЗИ щитовидной железы;
- сцинтиграфия;
- КТ и МРТ;
- биопсия;
- анализ крови и мочи на гормоны, тиреоглобулин;
- общий анализ крови и мочи;
- иммунологический анализ крови;
- молекулярно-генетический анализ;
- гормональные пробы;
- функциональные пробы.
| - зоб;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- тиреоидит (острый, подострый, фиброзный);
- рак щитовидной железы.
|
| Затрудненное глотание и дыхание (особенно в положении лежа), осиплость голоса | - сдавление трахеи и пищевода увеличенной щитовидной железой. |
| Увеличение передней части шеи (щитовидной железы) в размерах | - дефицит йода и дефекты (генетические) ферментной системы щитовидки вызывают ее компенсаторное увеличение; - аутоиммунные нарушения (образование иммуноглобулинов, способных стимулировать рост щитовидки). |
| Пучеглазие (экзофтальм), сухость в глазах | - аутоиммунный воспалительный процесс распространяется на жировую клетчатку глазницы, вызывая ее отек и постепенно смещая глазное яблоко вперед; - при пучеглазии нет возможности прикрыть глазные яблоки веками полностью, поэтому они высыхают. | - УЗИ щитовидной железы;
- сцинтиграфия;
- КТ и МРТ;
- биопсия;
- анализ крови и мочи на гормоны и тиреоглобулин;
- иммунологический анализ крови;
- общий анализ крови и мочи;
- биохимический анализ крови (белок, глюкоза, печеночные ферменты);
- гормональные пробы;
- функциональные пробы.
| - гипертиреоз (тиреотоксикоз);
- болезнь Грейвса-Базедова;
- тиреоидиты (аутоиммунный, фиброзный).
|
| Ухудшение зрения | - высокий уровень сахара вызывает набухание хрусталика (сахар притягивает воду), в результате чего нарушается процесс аккомодации (изменение выпуклости хрусталика); - отек или напряжение глазодвигательных мышц нарушает их подвижность; - натяжение области перекреста зрительных нервов (хиазмы) при патологии в области гипофиза. | - рентгенография турецкого седла и черепа;
- УЗИ;
- КТ и МРТ;
- сцинтиграфия;
- анализ крови и мочи на гормоны;
- общий анализ крови и мочи;
- биохимический анализ крови (глюкоза, белок, калий, кальций, натрий, мочевина, креатинин);
- анализ крови на гликированный гемоглобин, С-пептид, ИРФ-1;
- иммунологический анализ крови;
- тест на толерантность к глюкозе;
- гормональные пробы;
- функциональные пробы;
- биопсия.
| - сахарный диабет;
- инсулинома;
- гипертиреоз (тиреотоксикоз);
- болезнь Грейвса-Базедова;
- гипопаратиреоз;
- синдром пустого «турецкого седла»;
- гипопитуитарный синдром;
- гигантизм;
- акромегалия;
- болезнь и синдром Иценко-Кушинга;
- гиперальдостеронизм;
- феохромоцитома;
- гонадотропин-продуцирующие опухоли гипофиза.
|
| Переломы костей | - преобладание процесса разрушения над процессом образования костной ткани. | - УЗИ щитовидной железы, надпочечников и половых желез;
- КТ и МРТ;
- рентгенография костей и позвоночника;
- общий анализ крови и мочи;
- анализ крови и мочи на гормоны;
- иммунологический анализ крови;
- биохимический анализ крови (белок, глюкоза, кальций, креатинин, белок);
- анализ на остеокальцин и ИФР-1;
- гормональные пробы;
- функциональные пробы;
- молекулярно-генетический анализ.
| - гипертиреоз (тиреотоксикоз);
- болезнь Грейвса-Базедова;
- гиперпаратиреоз;
- гипопаратиреоз;
- гипотиреоз;
- болезнь и синдром Иценко-Кушинга;
- синдром СТГ-дефицита у взрослых;
- гипофизарный нанизм;
- гипогонадизм.
|
| Мышечная слабость | - усиление процесса распада белков в организме, в том числе и мышцах. | - УЗИ;
- общий анализ крови и мочи;
- биохимический анализ крови (калий, кальций, натрий, белок, креатинин, мочевина, печеночные ферменты);
- анализ крови и мочи на гормоны;
- КТ и МРТ;
- биопсия;
- функциональные пробы;
- гормональные пробы.
| - гипертиреоз;
- болезнь Грейвса-Базедова;
- гиперпаратиреоз;
- болезнь Иценко-Кушинга;
- гиперальдостеронизм;
- недостаточность надпочечников;
- синдром СТГ-дефицита у взрослых.
|
Какие исследования проводит эндокринолог?
Некоторые патологии можно заподозрить уже при оценке телосложения и наличия некоторых внешних признаков эндокринных расстройств. Другие болезни удается выявить только с помощью исследований, но прежде чем направить пациента на инструментальные исследования, врач-эндокринолог проводит расспрос и осмотр. Осмотр у эндокринолога проходит в терапевтическом формате, то есть все манипуляции врач проводит «снаружи».
Если же эндокринолог имеет еще одну узкую специальность, например, урологическую или гинекологическую, то возможно использование дополнительных методов исследования, которые обычно проводят эти врачи.
Во время осмотра эндокринолог производит следующие манипуляции:
- определение роста и веса;
- измерение окружности талии;
- измерение толщины жирового слоя;
- оценка полового развития (оволосение, телосложение, размер молочных желез, яичек);
- ощупывание щитовидной железы (степень зоба);
- измерение артериального давления и подсчет пульса.
Исследования, которые назначает эндокринолог
| Инструментальное исследование | Какие заболевания выявляет? | Как проводится? |
| Ультразвуковое исследование | - зоб;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- рак щитовидной железы;
- тиреоидиты (острый, аутоиммунный, острый, подострый, фиброзный);
- токсическая аденома щитовидной железы;
- рак щитовидной железы;
- гиперпаратиреоз;
- феохромоцитома;
- синдром Иценко-Кушинга;
- гиперальдостеронизм;
- адреногенитальный синдром;
- феохромоцитома;
- глюкагонома;
- недостаточность надпочечников;
- андрогенпродуцирующие опухоли;
- женский гипогонадизм.
| Метод основан на способности ультразвуковых лучей отражаться от тканей с разной плотностью. Во время исследования пациент ложится на кушетку. Чтобы обследовать щитовидную железу, врач просит пациента откинуть голову назад и подкладывает под плечи валик. Если цель исследования – надпочечники, то исследуемый должен лечь на левый, а затем на правый бок. УЗ-датчик устанавливают над исследуемым органом. |
| Рентгенография турецкого седла и черепа | - синдром пустого «турецкого седла»;
- гонадотропин-продуцирующие опухоли гипофиза;
- гиперпролактинемия (опухоль);
- гигантизм;
- акромегалия;
- юношеский гипоталамический синдром;
- болезнь Иценко-Кушинга;
- женский и мужской гипогонадизм (вторичный).
| Чтобы исследовать изменения формы, структуры и размеров стенок «турецкого седла» и черепа производится рентгенография в трех проекция – боковой (рентгеновский экран находится справа или слева), прямой лобно-носовой (пациент опирается на рентгеновскую кассету лбом и кончиком носа) и прямой задней (больной располагается лицом к экрану). |
| Рентгенография позвоночника и костей | - гипертиреоз (тиреотоксикоз);
- гипотиреоз;
- гиперпаратиреоз;
- гипопаратиреоз;
- болезнь и синдром Иценко-Кушинга;
- адреногенитальный синдром;
- акромегалия;
- гиперпролактинемия;
- сахарный диабет.
| Эндокринолог назначает рентгенографию позвоночника и рентген костей, чтобы выяснить их состояние, так как при гормональном дисбалансе нарушается процесс минерализации костей. |
| Определение костного возраста | - гигантизм;
- гипофизарный нанизм;
- гипопитуитарный синдром;
- юношеский гипоталамический синдром;
- гипотиреоз (врожденный);
- гипопаратиреоз;
- болезнь и синдром Иценко-Кушинга;
- адреногенитальный синдром;
- сахарный диабет;
- синдром неадекватной продукции АДГ;
- несахарный диабет.
| Костный возраст определяют с помощью рентгенографии кисти и лучезапястного сустава, на котором можно определить так называемые эпифизарные зоны или участки растущей костной ткани, а также ядра окостенения (заросшие зоны роста). |
| Компьютерная томография (КТ) | - гиперпаратиреоз;
- гиперпролактинемия;
- синдром пустого «турецкого седла»;
- гигантизм;
- акромегалия;
- несахарный диабет;
- синдром неадекватной продукции АДГ;
- болезнь Иценко-Кушинга (двусторонняя гиперплазия);
- синдром Иценко-Кушинга (кортикостерома);
- гиперальдостеронизм (гиперплазия надпочечников или опухоль);
- адреногенитальный синдром;
- феохромоцитома;
- недостаточность надпочечников;
- инсулинома;
- глюкагонома;
- андрогенпродуцирующие опухоли;
- гонадотропин-продуцирующие опухоли гипофиза;
- женский гипогонадизм;
- мужской гипогонадизм.
| Во время КТ пациент располагается на диагностическом столе, а вокруг него кружится томограф, который одновременно излучает пучки рентгеновских лучей и сканирует их с помощью датчиков. Проходя в разных плоскостях тела, пучки позволяют получить тонкие срезы органов, которые затем проходят компьютерную обработку. При необходимости пациенту во время КТ внутривенно вводят контрастное вещество, которое должно накопиться в исследуемом органе (контрастирование противопоказано при тиреотоксикозе, аллергии и тяжелом сахарном диабете). |
| Магнитно-резонансная томография (МРТ) | - рак щитовидной железы;
- синдром пустого «турецкого седла»;
- гонадотропин-продуцирующие опухоли гипофиза;
- гигантизм;
- акромегалия;
- несахарный диабет;
- синдром неадекватной продукции АДГ;
- болезнь и синдром Иценко-Кушинга;
- феохромоцитома;
- андрогенпродуцирующие опухоли;
- глюкагонома;
- инсулинома;
- женский гипогонадизм
- мужской гипогонадизм.
| Во время исследования пациента в положении лежа продвигают на диагностическом столе внутрь тоннеля томографа. Томограф создает вокруг больного мощное магнитное поле, при этом клетки в ответ на это излучают волны, регистрируемые датчиками. При МРТ, также как и при КТ, возможно контрастное усиление картинки, однако при МРТ отсутствует рентгеновское облучение. |
| Сцинтиграфия | - гипертиреоз (тиреотоксикоз);
- зоб;
- болезнь Грейвса-Базедова;
- тиреоидиты;
- токсическая аденома щитовидной железы;
- рак щитовидной железы;
- гиперпаратиреоз;
- болезнь и синдром Иценко-Кушинга;
- гиперальдостеронизм;
- адреногенитальный синдром;
- феохромоцитома;
- андрогенпродуцирующие опухоли;
- глюкагонома.
| Исследование проводится с помощью радиоизотопов – меченых радиоактивными атомами различных веществ, которые вводят внутривенно. Проникая в нужный орган, радиоизотопы излучают гамма-излучение, которое улавливает специальный сканер (гамма-камера), установленный над исследуемым органом. Пациент во время исследования обычно находится в положении лежа. Данный метод используется также для выявления расположенных эктопично (не на привычном месте) долек щитовидной железы, гормонально-активных опухолей неэндокринных органов и метастазов рака щитовидной железы. |
| Биопсия | - тиреоидиты;
- зоб;
- токсическая аденома;
- рак щитовидной железы;
- андрогенпродуцирующие опухоли;
- синдром Иценко-Кушинга;
- гиперальдостеронизм;
- инсулинома.
| Биопсия – это взятие ткани из интересующего органа. Биопсию щитовидной железы проводят с помощью тонкой иглы. Во время исследования пациент лежит на спине с валиком под плечами и запрокинутой головой. Иглу вводят под контролем УЗИ, после чего вытягивают содержимое патологически измененной ткани в шприц. Полученный материал переносят на предметное стекло, окрашивают специальным способом и изучают под микроскопом. Биопсию надпочечников и поджелудочной железы проводят с помощью лапароскопии – прокол брюшной стенки (спереди или в поясничной области) и введение камеры с инструментом. |
Какие лабораторные анализы назначает эндокринолог?
Чтобы диагностировать гормональный дисбаланс, нужно, в первую очередь, этот дисбаланс зафиксировать, то есть определить изменение уровня гормонов. Другой задачей эндокринолога является выяснение причины гормонального дисбаланса, так как уровень гормонов может колебаться и при неэндокринной патологии, например, при поражении печени и почек, при беременности или на фоне острых стрессовых состояний.
Если эндокринолог обнаружил, что причиной изменения гормонального баланса не является эндокринное заболевание, то направляет пациента к соответствующему узкому специалисту (в этом случае работа эндокринолога состоит в проведении консультации лечащего врача).
Эндокринолог назначает следующие анализы:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- анализ крови и мочи на гормоны;
- диагностические пробы;
- молекулярно-генетический анализ;
- иммунологический анализ крови.
Общий и биохимический анализ крови
Общий и биохимический анализ крови назначается всем больным для оценки функции внутренних органов и степени метаболических (обменных) нарушений, несмотря на то, что эти анализы не выдают никаких специфических изменений. Анализ крови сдается утром натощак. Кровь берут из вены.
Общий и биохимический анализ крови
| Показатель | Норма | Когда повышается? | Когда понижается? |
| Общий анализ крови |
| Эритроциты | 4 – 5 миллионов на 1 мм3 | - несахарный диабет (сгущение крови);
- болезнь и синдром Иценко-Кушинга;
- феохромоцитома.
| - гипотиреоз;
- гипертиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- рак щитовидной железы;
- гиперпаратиреоз;
- акромегалия;
- недостаточность надпочечников;
- глюкагонома.
|
| Лейкоциты (общее число) | 6 – 7 тысяч на 1 мм3 | - тиреоидиты (острый, подострый);
- несахарный диабет (сгущение крови);
- болезнь и синдром Иценко-Кушинга;
- феохромоцитома
| - акромегалия;
- гипотиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- недостаточность надпочечников.
|
| Лимфоциты | 20 – 37% всех лейкоцитов | - аутоиммунный тиреоидит;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- феохромоцитома;
- недостаточность надпочечников.
| - болезнь и синдром Иценко-Кушинга.
|
| Эозинофилы | меньше 5% всех лейкоцитов | - гиперпаратиреоз;
- акромегалия;
- феохромоцитома;
- недостаточность надпочечников.
| - болезнь и синдром Иценко-Кушинга.
|
| Нейтрофилы | 48 – 78% всех лейкоцитов | | |
| Скорость оседания эритроцитов (СОЭ) | 1 – 15 мм/час | - тиреоидиты (острый, подострый, аутоиммунный);
- рак щитовидной железы;
- тиреотоксикоз;
- гипотиреоз;
- болезнь и синдром Иценко-Кушинга;
- феохромоцитома;
- недостаточность надпочечников.
| - не имеет диагностического значения.
|
| Биохимический анализ крови |
| Белок | 64 – 83 г/л | | - гипертиреоз (тиреотоксикоз);
- гипотиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- болезнь и синдром Иценко-Кушинга;
- глюкагонома.
|
| Холестерин липопротеидов низкой плотности («плохой» холестерин) | < 3,3 ммоль/л | - гипотиреоз;
- аутоиммунный тиреоидит;
- юношеский гипоталамический синдром;
- болезнь и синдром Иценко-Кушинга;
- синдром СТГ-дефицита у взрослых.
| - гипертиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- глюкагонома.
|
| Холестерин липопротеидов высокой плотности («хороший» холестерин) | >1,2 ммоль/л | - не характерно для эндокринной патологии.
| - сахарный диабет;
- ожирение;
- метаболический синдром;
- гипогонадизм (мужской и женский).
- синдром СТГ-дефицита у взрослых.
|
| Триглицериды | <1,7 ммоль/л | - сахарный диабет;
- ожирение и метаболический синдром;
- гипотиреоз;
- аутоиммунный тиреоидит;
- юношеский гипоталамический синдром;
- синдром СТГ-дефицита у взрослых;
- болезнь и синдром Иценко-Кушинга;
- гипогонадизм (мужской и женский).
| - гипертиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы.
|
| Глюкоза | 3,3 – 5,5 ммоль/л | - сахарный диабет;
- метаболический синдром;
- гипертиреоз;
- болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- акромегалия;
- юношеский гипоталамический синдром;
- гигантизм;
- болезнь Иценко-Кушинга;
- феохромоцитома.
| - инсулинома;
- адреногенитальный синдром (иногда);
- недостаточность надпочечников;
- гипопитуитарный синдром;
- гипотиреоз.
|
| Печеночные ферменты (АЛТ, АСТ) | АЛТ <41 Ед> | - болезнь Грейвса-Базедова;
- токсическая аденома щитовидной железы;
- гиперпаратиреоз;
- болезнь и синдром Иценко-Кушинга.
| - не имеет диагностического значения.
|
| Мочевина | 1,7 – 8,3 ммоль/л (у пожилых до 11,9 ммоль/л) | - сахарный диабет (поражение почек);
- гиперпаратиреоз;
- болезнь и синдром Иценко-Кушинга.
| |
| Креатинин | не более 80 – 115 ммоль/л | - акромегалия;
- гигантизм;
- гипертиреоз;
- гиперпаратиреоз;
- сахарный диабет (поражение почек).
| - не характерно для эндокринной патологии.
|
| Калий | 3,6 – 5,3 ммоль/л | - адреногенитальный синдром;
- недостаточность надпочечников.
| - гипотиреоз;
- гиперальдостеронизм;
- сахарный диабет;
- болезнь и синдром Иценко-Кушинга.
|
| Натрий | 120 – 150 ммоль/л | - гипотиреоз;
- несахарный диабет;
- болезнь и синдром Иценко-Кушинга;
- гиперальдостеронизм.
| - синдром неадекватной продукции АДГ;
- гипотиреоз;
- адреногенитальный синдром;
- недостаточность надпочечников.
|
| Кальций (общий) | 2 – 2,5 ммоль/л | - гипертиреоз (тиреотоксикоз);
- болезнь Грейвса-Базедова;
- гиперпаратиреоз;
- феохромоцитома;
- акромегалия;
- болезнь и синдром Иценко-Кушинга.
| - гипопаратиреоз;
- акромегалия;
- болезнь и синдром Иценко-Кушинга.
|
| C-реактивный белок | до 6 субъединиц | - подострый тиреоидит;
- сахарный диабет 2 типа.
| - не имеет диагностического значения.
|
| Гликированный гемоглобин (HbA1c) | 4,5 – 6,1% | | - инсулинома;
- надпочечниковая недостаточность;
- неадекватное лечение сахарного диабета.
|
| Остеокальцин (маркер метаболизма костной ткани) | 14 – 42 нг/мл | - гиперпаратиреоз;
- гипертиреоз;
- болезнь Грейвса-Базедова;
- акромегалия.
| - гипопаратиреоз;
- гипотиреоз;
- болезнь и синдром Иценко-Кушинга;
- гипофизарный нанизм;
- синдром СТГ-дефицита у взрослых.
|
Общий анализ мочи
Общий анализ мочи сдается с целью выявить изменения обмена веществ и водно-электролитного баланса в организме. Иногда требуется не одна порция мочи, а вся моча за сутки (проба Зимницкого).
Эндокринолог выявляет следующие изменения в анализе мочи:
- глюкозурия – выделение большого количества глюкозы с мочой, что наблюдается при сахарном диабете, акромегалии, болезни и синдроме Иценко-Кушинга;
- протеинурия – потеря белка с мочой наблюдается при гипотиреозе, сахарном диабете, болезни и синдроме Иценко-Кушинга, гиперальдостеронизме, гиперпаратиреозе;
- высокая плотность мочи – характерна для сахарного диабета (в моче много глюкозы);
- низкая плотность мочи – характерна для несахарного диабета (в моче мало растворенных веществ);
- гипоизостенурия – стабильно низкая плотность мочи в течение суток наблюдается при гиперальдостеронизме и гиперпаратиреозе;
- изменение содержание кальция – при гипопаратиреозе выделение кальция с мочой уменьшается, а при гиперпаратиреозе – увеличивается.
Осмолярность плазмы и крови
Осмолярность – это количество частиц в 1 кг воды, которые способны эту воду удерживать. Осмолярность мочи характеризует концентрационную функцию почек, то есть ее способность разбавлять или концентрировать мочу, в зависимости от уровня жидкости в организме. Осмолярность рассчитывают по содержанию натрия, глюкозы и мочевины. Нормальный показатель осмолярности крови составляет 285 ± 5 мосм/л воды. Осмолярность мочи может колебаться от 50 до 1400 мосм/л (в среднем 600 – 800 мосм/л).
При несахарном диабете осмолярность плазмы повышена, а мочи понижена. При синдроме неадекватной продукции АДГ имеется противоположное состояние.
Анализ крови и мочи на гормоны
Для сдачи крови на анализ необходимо пойти в лабораторию утром, желательно до 12 часов дня, не спеша и не нервничая. Кроме того за 8 – 10 часов до сдачи нельзя есть и нельзя курить за сутки. Нужно обязательно выспаться. Все эти факторы могут привести к ложным результатам. Для анализа кровь берется из вены. При некоторых эндокринных болезнях поставить диагноз можно только после обнаружения гормона в моче. В моче определяются те гормоны, которые не связаны с белками сыворотки (свободные), так как только они могут пройти почечный фильтр и попасть в мочу (здоровая почка не пропускает белки).
Норма уровня гормона может отличаться, в зависимости от единицы измерения и лабораторных тестов, поэтому для анализов используют так называемые референсные значения, то есть цифры, которые считаются нормой для данной лаборатории.
Анализы на гормоны и связанные с ними вещества
| Гормон | Норма | Когда повышается? | Когда понижается? |
| Гормоны в крови |
| Адрено-кортикотропный гормон (АКТГ) | 10 – 60 пг/мл. | - юношеский гипоталамический синдром;
- болезнь Иценко-Кушинга;
- гиперальдостеронизм (в некоторых случаях);
- адреногенитальный синдром;
- недостаточность надпочечников (первичная);
- андрогенпродуцирующие опухоли надпочечников.
| - недостаточность надпочечников (вторичная);
- синдром Иценко-Кушинга.
|
| Тиреотропный гормон (ТТГ) | 0,25 – 3,5 мЕд/л. | - гипотиреоз (первичный);
- тиреоидит (подострый, аутоиммунный);
- зоб (вызванный дефицитом йода);
- рак щитовидной железы;
- юношеский гипоталамический синдром;
- надпочечниковая недостаточность;
- опухоль гипофиза, продуцирующая ТТГ.
| - гипотиреоз (вторичный);
- болезнь Грейвса-Базедова;
- гипертиреоз;
- подострый тиреоидит (начальная стадия);
- гипопитуитаризм;
- синдром Иценко-Кушинга;
- токсическая аденома щитовидной железы.
|
| Фолликуло-стимулирующий гормон (ФСГ) | 1,6 – 9,8 МЕ/л у мужчин (у женщин уровень колеблется от 1,4 до 11,6 МЕ/л, в зависимости от фазы цикла). | - мужской и женский гипогонадизм (первичный);
- юношеский гипоталамический синдром (по сравнению с возрастной нормой);
- гонадотропин-продуцирующие опухоли гипофиза.
| - болезнь и синдром Иценко-Кушинга;
- женский и мужской гипогонадизм (вторичный);
- гипофизарный нанизм;
- гипопитуитаризм;
- ожирение;
- гиперпролактинемия.
|
| Лютеинизирующий гормон (ЛГ) | 2,5 – 11 мЕд/л у мужчин (у женщин уровень гормона колеблется от 0,8 до 50 мЕд/л, в зависимости от фазы цикла). | - мужской и женский гипогонадизм (первичный);
- юношеский гипоталамический синдром (по сравнению с возрастной нормой);
- гонадотропин-продуцирующие опухоли гипофиза.
| - болезнь и синдром Иценко-Кушинга;
- гипопитуитаризм;
- женский и мужской гипогонадизм (вторичный);
- гиперпролактинемия (пролактинома);
- ожирение.
|
| Пролактин | 60 – 510 мЕд/л у мужчин и 90 – 540 мЕд/л у женщин. | - аденома гипофиза;
- синдром пустого «турецкого седла»;
- акромегалия;
- болезнь Иценко-Кушинга;
- гипотиреоз;
- аутоиммунный тиреоидит;
- гиперпаратиреоз;
- адреногенитальный синдром;
- надпочечниковая недостаточность;
- юношеский гипоталамический синдром;
- андрогенпродуцирующие опухоли (поликистоз яичников).
| - гипопитуитарный синдром;
- аденома гипофиза (сдавление зон, выделяющих пролактин).
|
| Соматотропный гормон (СТГ) | 1 – 4 нг/мл у мужчин и 1 – 18 нг/мл. | - юношеский гипоталамический синдром;
- гигантизм;
- акромегалия;
- болезнь Иценко-Кушинга;
- синдром неадекватной продукции АДГ.
| - гипофизарный нанизм;
- синдром СТГ-дефицита у взрослых;
- синдром пустого «турецкого седла»;
- гипопитуитарный синдром;
- гипотиреоз (врожденный);
- синдром Иценко-Кушинга;
- сахарный диабет;
- глюкагонома.
|
| Антидиуретический гормон (АДГ) | 1 – 5 нг/л. | - синдром неадекватной продукции АДГ.
| |
| Тироксин общий (T4) | 59 – 155 нмоль/л у мужчин и 71 – 142 нмоль/л у женщин. | - гипертиреоз;
- болезнь Грейвса-Базедова;
- тиреоидит (острый и подострый);
- ожирение;
- токсическая аденома щитовидной железы.
| - гипотиреоз;
- гипопитуитарный синдром;
- аутоиммунный тиреоидит;
- зоб, вызванный дефицитом йода;
- синдром Иценко-Кушинга.
|
| Тироксин свободный | 10 – 35 нмоль/л. | - гипертиреоз;
- острый тиреоидит;
- ожирение.
| - гипотиреоз;
- синдром Иценко-Кушинга;
- гипопитуитаризм;
- рак щитовидной железы.
|
| Трийодтиронин общий (T3) | 1 – 3,14 нмоль/л. | - гипертиреоз;
- зоб, вызванный дефицитом йода;
- токсическая аденома щитовидной железы.
| - гипотиреоз;
- острый и подострый тиреоидит;
- надпочечниковая недостаточность.
|
| Кальцитонин | 0 – 27 пг/мл у мужчин и 0 – 10 пг/мл у женщин. | - рак щитовидной железы;
- тиреоидиты;
- феохромоцитома.
| - болезнь и синдром Иценко-Кушинга.
|
| Паратгормон | 15 – 65 пг/мл. | - гиперпаратиреоз;
- рак щитовидной железы;
- болезнь и синдром Иценко-Кушинга;
- ожирение.
| - гипопаратиреоз;
- гипертиреоз;
- аутоиммунный тиреоидит.
|
| Кортизол | 70 – 250 нг/мл. | - гипертиреоз;
- сахарный диабет;
- болезнь и синдром Иценко-Кушинга;
- акромегалия;
- ожирение и метаболический синдром.
| - гипотиреоз;
- адреногенитальный синдром;
- недостаточность надпочечников;
- гипопитуитарный синдром.
|
| Альдостерон | 28 – 291 пмоль/л. | | - гиперпаратиреоз;
- недостаточность надпочечников;
- сахарный диабет.
|
| ДГЭА-сульфат (дегидро-эпиандростерон-сульфат) | 0,9 – 11,7 мкмоль/л. | - болезнь и синдром Иценко-Кушинга;
- адреногенитальный синдром;
- андрогенпродуцирующие опухоли;
- юношеский гипоталамический синдром.
| - недостаточность надпочечников.
|
| 17-гидроксипрогестерон (промежуточный кортизол) | 1,52 – 6,36 нмоль/л у мужчин и от 0,99 до 11,5 нмоль/л у женщин, в разные фазы цикла. | - адреногенитальный синдром.
| - недостаточность надпочечников.
|
| Адреналин | 2 – 2,5 нмоль/л. | | |
| Тестостерон | 11 – 33,5 нмоль/л у мужчин и 0,2 – 2,7 нмоль/л у женщин. | - гипертиреоз;
- адреногенитальный синдром;
- андрогенпродуцирующие опухоли (у женщин);
- юношеский гипоталамический синдром.
| - болезнь и синдром Иценко-Кушинга;
- сахарный диабет;
- мужской гипогонадизм;
- гиперпролактинемия;
- гипопитуитарный синдром;
- ожирение и метаболический синдром;
- акромегалия;
- гипотиреоз.
|
| Андростендион | 2,2 – 9,6 нмоль/л у женщин и 1,8 – 7,2 нмоль/л у мужчин. | - адреногенитальный синдром;
- андрогенпродуцирующие опухоли надпочечников и яичников;
- синдром Иценко-Кушинга.
| - мужской и женский гипогонадизм;
- надпочечниковая недостаточность.
|
| Эстрогены (эстрадиол) | 19,7 – 242 пмоль/л у мужчин (у женщин уровень колеблется от 97,5 до 1404 пмоль/л в разные фазы цикла). | - ожирение;
- гипертиреоз;
- гипотиреоз;
- адреногенитальный синдром.
| - болезнь и синдром Иценко-Кушинга;
- гипофизарный нанизм;
- женский гипогонадизм.
|
| Прогестерон | 0,2 – 5 нмоль/л у мужчин и от 0,4 до 71 нмоль/л у женщин, в зависимости от фазы цикла. | - адреногенитальный синдром.
| |
| Инсулин | 2,3 – 26,4 мкЕд/мл. | - синдром Иценко-Кушинга;
- инсулинома;
- ожирение;
- акромегалия;
- ожирение и метаболический синдром;
- сахарный диабет 2 типа.
| - сахарный диабет 1 типа;
- надпочечниковая недостаточность;
- гипопитуитаризм.
|
| Глюкагон | 20 – 100 пг/мл. | - глюкагонома;
- сахарный диабет;
- акромегалия;
- синдром Иценко-Кушинга.
| - тяжелая патология поджелудочной железы.
|
| Дополнительные гормоны крови |
| С-пептид | 0,1 – 4,4 нг/мл. | - инсулинома;
- метаболический синдром;
- сахарный диабет 2 типа.
| |
| Ренин | 4,4 – 46,1 мкМЕд/мл в вертикальном положении и 2,8 – 39 мкмЕд/л в горизонтальном положении. | - гиперальдостеронизм (вторичный);
- надпочечниковая недостаточность.
| - гиперальдостеронизм (первичный).
|
| Лептин (угнетает аппетит) | 0,5 – 13,8 нг/мл у мужчин и 0,1 – 27,5 нг/мл у женщин. | | - ожирение;
- сахарный диабет 2 типа;
- метаболический синдром;
- акромегалия.
|
| Инсулиноподобный фактор роста-1 (ИФР-1) | 115 – 510 нг/мл у детей и 100 – 400 нг/мл у взрослых. | | - синдром дефицита СТГ у взрослых.
|
| Гормоны в моче |
| Кортизол (свободный) | 60 – 413 нмоль в суточной моче. | - болезнь и синдром Иценко-Кушинга;
- гипертиреоз;
- ожирение.
| - надпочечниковая недостаточность;
- адреногенитальный синдром;
- гипотиреоз.
|
| Метанефрин (образуется из адреналина) | 20 – 345 мкг в суточной моче. | | - не имеет диагностического значения.
|
| Норметанефрин (образуется из норадреналина) | 30 – 440 мкг в суточной моче. |
| Белки, связанные с гормонами |
| Тиреоглобулин (предшественник тиреоидных гормонов) | 3 – 42 нг/мл. | - токсическая аденома щитовидной железы;
- подострый тиреоидит;
- гипертиреоз;
- зоб, вызванный дефицитом йода;
- болезнь Грейвса-Базедова;
- рак щитовидной железы.
| - неправильная дозировка принимаемых гормонов щитовидной железы.
|
| Тироксинсвязывающий глобулин (ТСГ) | 13,6 – 27,2 мг/л. | | - женский гипогонадизм;
- акромегалия.
|
| Глобулин, связывающий половые гормоны (тестостерон и эстрадиол) | 14,5 – 65,4 нмоль/л у мужчин и 26 – 110 нмоль/л у женщин. | - гипертиреоз;
- мужской гипогонадизм.
| - ожирение;
- гипотиреоз;
- акромегалия;
- андрогенпродуцирующие опухоли;
- болезнь и синдром Иценко-Кушинга;
- сахарный диабет.
|
Молекулярно-генетический анализ
Генетический анализ назначается с целью выявить те эндокринные патологии, которые часто имеют наследственную причину. Этот анализ не используется повсеместно (за исключением тех, которые входят в скрининг новорожденных), а только по показания. Показанием служит не столько диагностика этого состояния, сколько профилактика передачи мутантного гена будущим детям (семейный генетический скрининг). Таким образом, молекулярно-генетический анализ назначает не эндокринолог, а врач-генетик или эндокринолог-генетик, если у человека имеется эндокринная патология, которая может передаваться по наследству.
К эндокринной патологии, которая имеет наследственные причины, относятся следующие болезни:
- синдром множественной эндокринной неоплазии 2 типа (сочетание рака щитовидной железы, феохромоцитомы и гиперпаратиреоза);
- адреногенитальный синдром (скрининг новорожденных);
- несахарный диабет;
- врожденный гипотиреоз (скрининг новорожденных);
- сахарный диабет;
- некоторые случаи мужского и женского гипогонадизма (синдром Клайнфельтера, синдром Шерешевского-Тернера).
Диагностические пробы
Диагностические гормональные пробы проводятся с целью выявить уровень поражения, оценить степень гормонального дисбаланса, а также отличить гормональный дисбаланс, возникающий из-за автономно действующей опухоли и гиперплазии органа. Кроме гормональных проб проводятся также функциональные пробы, которые выявляют характерные нарушения обмена веществ или функции органов при гормональном дисбалансе.
Диагностические пробы, которые назначает эндокринолог
| Название пробы | Как проводится? | Что выявляет? |
| Гормональные пробы |
| Большая дексаметазоновая проба | В крови или моче определяют концентрацию кортизола до и после приема дексаметазона (синтетический аналог кортизола). | - болезнь Иценко-Кушинга – снижение концентрации кортизола на 50% и более от исходного уровня;
- синдром Иценко-Кушинга – концентрация кортизола снижается менее чем на 50% от исходного уровня.
|
| Маршевая проба | В 8 утра у пациента берут кровь и определяют уровень альдостерона и ренина. Важно, чтобы до взятия человек как минимум 3 часа лежал (необходимо горизонтальное положение). Повторный анализ крови берут через 2 – 4 часа, которые пациент должен провести в вертикальном положении. | - альдостерома – уровень ренина после пробы повышается, а уровень альдостерона не изменяется;
- гиперплазия обоих надпочечников – уровень альдостерона повышается в 1,5 – 2 раза по сравнению с исходным.
|
| Проба с синактеном короткого действия | В крови определяют уровень кортизола и 17-гидроксипрогестерона до внутривенного введения синактена (синтетический аналог АКТГ) и через 30 и 60 минут после. | - надпочечниковая недостаточность – кортизол менее 550 нмоль/л;
- адреногенитальный синдром – резкое увеличение 17-гидроксипрогестерона более 25 – 59 нг/мл и незначительное увеличении уровня кортизола.
|
| Проба с тиролиберином | В крови определяют уровень ТТГ до и после введения тиролиберина (аналог гормона гипоталамуса, который стимулирует выделение ТТГ в гипофизе). | - вторичный гипотиреоз – отсутствие увеличения ТТГ.
|
| Проба с бромокриптином | Уровень пролактина в крови определяют до введения бромокриптина (подавляет выработку пролактина) и через 4 часа после. | - пролактинома – уровень пролактина не изменяется;
- функциональная гиперпролактинемия – нормализация уровня пролактина через 4 часа.
|
| Проба с хорионическим гонадотропином | Проводится мужчинам. Концентрацию тестостерона в крови определяют до введения хорионического гонадотропина и через 72 часа после. | - первичный мужской гипогонадизм – исходно низкий уровень тестостерона не повышается после стимуляции;
- вторичный мужской гипогонадизм или норма – концентрация тестостерона увеличивается на более чем 50% от исходного уровня.
|
| Тест с трипторелином | Трипторелин (синтетический аналог гормона гипоталамуса, который стимулирует выделение ЛГ и ФСГ в гипофизе) вводят внутривенно. Кровь на анализ уровня ЛГ и ФСГ берут до пробы и 4 раза через каждые 30 мину после инъекции. | - истинное преждевременное половое созревание – повышение ЛГ более 10 мЕд/мл после введения трипторелина;
- ложное преждевременное половое созревание – ЛГ не повышается.
|
| Проба с кломифеном | Кломифен принимают внутрь в течение 5 дней. До и после пробы определяют уровень ФСГ и ЛГ в крови. | - женский гипогонадизм (вторичный) – отсутствие реакции на стимуляцию кломифеном (уровень ФСГ и ЛГ не увеличивается).
|
| Проба с кальцитонином | Уровень паратгормона в крови определяют до и после введения кальцитонина. | - гиперплазия паращитовидной железы – уровень паратгормона повышается, а уровень кальция снижается, хотя до нормальных значений не доходит;
- автономная опухоль – отсутствует изменение уровня паратгормона в крови.
|
| Проба с глюконатом кальция | Концентрацию кальцитонина определяют до внутривенного введения глюконата кальция и через 5, 10 и 15 минут после. | - рак щитовидной железы – увеличение кальцитонина в 2 – 3 раза по сравнению с исходным уровнем.
|
| Функциональные пробы |
| Тест с подавлением C-пептида | Уровень C-пептида определяют до и после внутривенного введения инсулина (утром). | - инсулинома – снижение содержания C-пептида менее чем на 50% по сравнению с исходным уровнем.
|
| Проба с сухоедением (лишением жидкости) | В течение всего дня (6 – 8 часов) больной не пьет жидкости, ест только черствый хлеб, жареное мясо и отжатый творог. Каждый час мочу собирают, определяют ее плотность и количество, осмолярность (концентрация растворенных элементов), а пациента взвешивают. | - несахарный диабет – количество мочи не уменьшается, плотность не изменяется (моча не концентрируется), масса тела снижается, а самочувствие резко ухудшается.
|
| Проба с водной нагрузкой | Пробу проводят утром натощак. Пациент принимает лежачее или полулежачее положение. Больному дают выпить негазированную столовую воду в количестве 20 мл на 1 кг веса в течение 15 – 20 минут (можно ввести и внутривенно). До и после пробы определяют осмолярность мочи и крови, артериальное давление, общее самочувствие пациента, наличие отеков. | - синдром неадекватной продукции АДГ – осмолярность мочи не снижается менее 100 мосм/кг (моча не разбавляется), осмолярность и уровень натрия крови снижаются, выделяется менее 65% выпитой жидкости (за 4 часа).
|
| Проба на толерантность к глюкозе | Утром определяют уровень глюкозы натощак, после чего пациент должен в течение 5 минут выпить 250 – 300 мл воды, в который растворено 75 г глюкозы. Через 2 часа после этого нужно повторно определить уровень глюкозы в крови. | - толерантность к глюкозе нормальная, если через 2 часа уровень глюкозы менее 7,8 ммоль/л;
- толерантность к глюкозе нарушена (предиабет), если через 2 часа уровень глюкозы в пределах 7,8 – 11,1 ммоль/л;
- сахарный диабет диагностируется, если через 2 часа уровень глюкозы выше 11,1 ммоль/л.
|
| Проба с нагрузкой глюкозой | - акромегалия, гигантизм – отсутствие снижения уровня гормона роста (опухоль не подчиняется гормональной регуляции).
|
| Поглощение радиоактивного йода | Пациенту дают выпить раствор с радиоактивным йодом или этот раствор вводят внутривенно. Степень поглощения радиоактивного йода оценивают с помощью сцинтиграфии. | - повышенное поглощение – болезнь Грейвса-Базедова (гипертиреоз);
- уменьшение поглощения – гипотиреоз.
|
| Проба с тропафеном | Пациенту на фоне повышенного артериального давления внутривенно вводят раствор тропафена, который блокирует рецепторы к адреналину (альфа-адреноблокатор). | - феохромоцитома – через 5 минут артериальное давление снижается на 25 – 40 мм рт. ст.
|
Иммунологический анализ крови
С помощью иммунологического анализа крови эндокринолог диагностирует аутоиммунные причины гормональных расстройств, то есть выявляет антитела к различным компонентам эндокринных желез (организм атакует свои же клетки).
При эндокринных болезнях в крови выявляются следующие антитела:
- тиреостимулирующие антитела (антитела к рецептору ТТГ) – маркеры диффузного токсического зоба (болезни Грейвса-Базедова), которые отсутствуют при токсической аденоме щитовидной железы (норма < 2 МЕ/л);
- аутоантитела к тиреоглобулину (норма < 100 мЕд/мл) и тиреоидной пероксидазе (норма < 30 мЕд/л) – антитела к белкам и ферментам щитовидной железы выявляются при аутоиммунном тиреоидите (при подостром тиреоидите антитела к тиреоглобулину повышаются временно);
- антитела к глютаминокислой декарбоксилазе (GADA) – определяются при сахарном диабете 1 типа, так как они атакуют клетки, выделяющие инсулин (норма < 1,9 Ед/л).
Какие болезни лечит эндокринолог?
Эндокринолог лечит болезни органов, которые вырабатывают гормоны, и при поражении которых развивается гормональный дисбаланс. Эндокринные расстройства приводят к нарушению функции внутренних органов, поэтому пациента с эндокринной патологией кроме эндокринолога наблюдают одновременно несколько врачей – кардиолог, невролог, гепатолог, нефролог и другие специалисты. В то же время, любая тяжелая патология внутренних органов может нарушать функцию эндокринных органов и в определенный момент может потребоваться вмешательство эндокринолога.
Эндокринолог может использовать как медикаментозные, так и хирургические методы лечения.
Болезни, которые лечит эндокринолог
| Заболевание | Основные методы лечения | Примерная длительность лечения? | Прогноз |
| Сахарный диабет | - немедикаментозное лечение – диетотерапия, физические нагрузки, отказ от вредных привычек;
- медикаментозное лечение – инсулинотерапия, пероральные противодиабетические препараты (метформин, пиоглитазон, акарбоза).
| При развившемся сахарном диабете требуется постоянный прием препаратов и/или инъекции препаратами инсулина. Если же диабет является временным (транзиторным), то медикаменты принимают до исчезновения временной причины. | При контроле уровня сахара в крови, прогноз значительно улучшается. Если уровень глюкозы остается стабильно высоким (даже незначительно), то резко возрастает риск диабетической комы, инфарктов и инсультов. |
| Ожирение и метаболический синдром | - немедикаментозное лечение – диетотерапия, физическая нагрузка, отказ от вредных привычек;
- медикаментозное лечение – сибутрамин, орлистат;
- хирургическое лечение – установка внутрижелудочных баллонов, уменьшение объема желудка, шунтирующие операции на тонкой кишке.
| Продолжительность приема лекарственных препаратов составляет 3 месяца – 2 года (если диета и физические упражнения неэффективны). | При отсутствии лечения могут возникнуть серьезные осложнения в виде тромбоза сосудов сердца и головного мозга (инфаркт, инсульт). |
| Инсулинома | - хирургическое лечение – удаление опухоли (энуклеация) или части поджелудочной железы, где она расположена (резекция);
- медикаментозное лечение – диазоксид.
| Медикаменты принимают при невозможности выполнить операцию (злокачественная неоперабельная инсулинома). | Прогноз благоприятный, если инсулинома одна (солитарная) и небольшого размера, так как ее легко удалить. Если инсулинома злокачественная, то прогноз неблагоприятный. |
| Глюкагонома | - хирургическое лечение – удаление опухоли вместе с резекцией поджелудочной железы;
- химиотерапия – противоопухолевые препараты, интерфероны;
- симптоматическое лечение – рациональное питание, лечение сахарного диабета и других нарушений обмена веществ.
| При отсутствии возможности удалить опухоль симптоматическое лечение проводится на постоянной основе. Решение о назначении химиотерапии принимается врачом-онкологом (эндокринологом-онкологом) в индивидуальном порядке. | Опухоль в большинстве случаев является злокачественной, однако при отсутствии метастазов и своевременном удалении прогноз благоприятный. |
| Гипотиреоз | | Заместительная гормональная терапия в большинстве случаев назначается пожизненно (если причина гипотиреоза не временная). | Прогноз зависит от основного заболевания, выраженности дефицита гормонов и возраста пациента. |
| Гипертиреоз (тиреотоксикоз) | - медикаментозное лечение – препараты, подавляющие функцию щитовидной железы (тиреостатики), бета-адреноблокаторы (нормализация пульса);
- хирургическое лечение – удаление узла (энуклеация), доли железы, всей или почти всей железы;
- склерозирование узла – разрушение узла (маленького) с помощью введения в него этанола (спирта).
| Медикаментозное лечение проводится длительно, в течение 12 – 18 месяцев. | Чем младше возраст пациента, тем лучше прогноз. При отсутствии лечения могут возникать угрожающие жизни тиреотоксические кризы (внезапный выброс гормонов в кровь). |
| Токсическая аденома |
| Болезнь Грейвса-Базедова (диффузный токсический зоб) | - немедикаментозное лечение – ограничение препаратов, содержащих йод (рентгеноконтрасты, витамины, амиодарон), исключение кофе и чрезмерной физической нагрузки, отказ от курения;
- медикаментозное лечение – тиреостатики и ЗГТ левотироксином (схема «блокируй-замещай»);
- лучевая терапия – лечение радиоактивным йодом;
- хирургическое лечение – субтотальное (почти полное) удаление щитовидки.
| Медикаментозное лечение проводится длительно, в течение 12 – 18 месяцев. | Лечение в 30 – 40% случаев приводит к стойкой ремиссии (период без обострений). |
| Зоб (без нарушения функции щитовидной железы) | - медикаментозное лечение – препараты йода, подавление роста железы левотироксином;
- хирургическое лечение – удаление увеличенной доли или субтотальное удаление (множественные узлы).
| Длительность медикаментозного лечения – 12 месяцев. | Прогноз зависит от причины. При йододефицитных состояниях прогноз благоприятный. Любые хронические формы зоба рассматриваются как предраковые. |
| Тиреоидиты и струмиты | - медикаментозное лечение – ЗГТ левотироксином, противовоспалительные препараты (кортикостероиды и нестероидные противовоспалительные препараты), антибиотики;
- симптоматическое лечение – бета-адреноблокаторы (пропранолол), которые нормализуют пульс, обезболивающие препараты;
- хирургическое лечение – удаление железы, если она быстро увеличивается в размерах (струмит), сдавливает соседние органы, а болезнь не поддается лечению.
| При аутоиммунном (хроническом) тиреоидите лечение проводится в среднем 2,5 – 3 месяца. Кортикостероиды принимают, в основном, при подостром тиреоидите в течение 1,5 – 2 месяцев (иногда до 4 – 6 месяцев). Длительность ЗГТ составляет 3 – 4 недели. Антибиотики назначаются только при остром тиреоидите сроком на 7 – 10 дней. | Прогноз при остром и подостром тиреоидитах благоприятный. Чаще всего болезнь заканчивается выздоровлением, иногда развивается гипотиреоз. Аутоиммунный тиреоидит при хроническом течении может стать причиной малигнизации (злокачественного перерождения). |
| Рак щитовидной железы | - хирургическое лечение – удаление щитовидной железы;
- лучевая терапия – подавление активности железы радиоактивным йодом;
- супрессивная терапия – угнетение деятельности железы с помощью левотироксина.
| Длительность лечения зависит от выбора методики, стадии и формы рака. | Прогноз зависит от вида рака. При некоторых формах прогноз благоприятный. |
| Гипопаратиреоз | - медикаментозное лечение – препараты кальция, витамина Д, препараты паратгормона;
- немедикаментозное лечение – диета, богатая кальцием, ультрафиолетовое облучение.
| Лечение проводится на постоянной основе под контролем уровня кальция в крови. | Болезнь опасна возникновением приступов судорог (тетания), которые угрожают жизни. При контроле уровня кальция в крови прогноз благоприятный. |
| Гиперпаратиреоз | - медикаментозное лечение – бисфосфонаты, кальцитонин, кальцимиметики, мочегонные, химиотерапия;
- хирургическое лечение – открытая или эндоскопическая операция (через мини-разрез на шее) или разрушение паращитовидной железы (склеротерапия).
| Медикаментозное лечение проводится обычно у пациентов старшего возраста в течение 12 – 24 месяцев, с последующим ежегодным осмотром и наблюдением. | Прогноз зависит от ранней диагностики (до серьезного поражения почек и костей) и лечения. |
| Синдром пустого турецкого седла | - медикаментозное лечение – лечение развившегося эндокринного расстройства, обезболивание, коррекция неврологических расстройств;
- хирургическое лечение – тампонада турецкого седла, транссфеноидальная (через носовой ход) фиксация хиазмы.
| Длительность медикаментозной терапии зависит от типа и степени расстройства. | Прогноз зависит от патологии, которая привела к данному синдрому. |
| Юношеский гипоталамический синдром | - диета;
- нормализация массы тела;
- лечение причинной патологии;
- коррекция гормональных нарушений.
| Лечение длительное, более 3 – 6 месяцев (совместно с неврологом). | Прогноз зависит от причины синдрома. |
| Гиперпролактинемия | - медикаментозное лечение – подавление выработки пролактина (бромокриптин, норпролак), лечение других эндокринных болезней, которые могли привести к гиперпролактинемии;
- хирургическое и лучевое лечение – проводят при пролактиномах.
| Препараты применяют как минимум 6 – 8 месяцев, после чего делают перерыв. | Прогноз в большинстве случаев благоприятный. |
| Гипопитуитарный синдром | - немедикаментозное лечение – рациональное питание, физические упражнения;
- медикаментозное лечение – заместительная гормональная терапия (ЗГТ) кортикостероидами, половыми гормонами, гормоном роста;
- хирургическое лечение – проводится, если причиной синдрома является опухоль, сдавливающая гипофиз (операция или лучевая терапия).
| Если причину гипопитуитаризма нельзя устранить, то заместительную гормональную терапию проводят пожизненно. | Прогноз зависит от причинной патологии и возможности ее устранить. |
| Синдром неадекватной секреции антидиуретического гормона | - медикаментозное лечение – гипертонический раствор натрия хлорида и мочегонные (фуросемид), препараты лития и демеклоциклин (блокируют действие АДГ в почках), фенитоин (уменьшает выделение АДГ);
- немедикаментозное лечение – ограничение потребления жидкости (меньше 1 литра в день).
| Необходимо постоянно придерживаться водного режима. Медикаменты принимают постоянно или по мере необходимости (устанавливает врач). | Прогноз при соблюдении рекомендации и ранней диагностике благоприятный, особенно, если причину синдрома можно устранить. |
| Несахарный диабет | - медикаментозное лечение – ЗГТ десмопрессином (аналог АДГ), нестероидные противовоспалительные препараты и тиазидные мочегонные;
- немедикаментозное лечение – свободный питьевой режим (в соответствии с потребностью).
| Режим и прием препаратов должен быть постоянным. | Прогноз в отношении жизни благоприятный, хотя полное выздоровление наступает не всегда. |
| Гигантизм и акромегалия | - хирургическое лечение – удаление опухоли гипофиза трансназально-транссфеноидально (через нос) с помощью эндоскопической техники, при больших опухолях проводится трепанация черепа (транскраниальный доступ);
- медикаментозное лечение – октреотид (аналог соматостатина, который тормозит выделение СТГ);
- лучевая терапия – использование радиохирургических методов.
| Медикаменты (октреотид) используются постоянно, кратность введения может быть раз в 7 – 10 или 28 дней. | Прогноз после удаления опухоли благоприятный. Медикаментозная терапия малоэффективна. |
| Гипофизарный нанизм | - медикаментозное лечение – заместительная гормональная терапия препаратами гормона роста человека (генотропин, сайзен), анаболические стероиды;
- хирургическое лечение – применяется, если дефицит СТГ связан со сдавлением гипофиза.
| Терапия проводится у детей и подростков до закрытия зон роста или достижения роста, который является приемлемым. | В большинстве случаев прогноз благоприятный, если заместительная терапия была начата до периода полового созревания. |
| Синдром СТГ-дефицита у взрослых | Заместительная терапия проводится в течение 1 года и, если она не влияет на самочувствие, то прием прекращают. | Прогноз определяется причиной дефицита гормона у взрослых (синдром не всегда вызывает жалобы). |
| Болезнь Иценко-Кушинга | - хирургическое лечение – нейрохирургическая операция по удалению аденомы гипофиза;
- лучевая терапия – удаление аденомы с помощью протонотерапии или методики «гамма-нож»;
- медикаментозное лечение – митотан (угнетает надпочечники), препараты, нормализующие артериальное давление и минерализацию костей.
| Эффект митотана проявляется через 6 недель приема (длительность приема устанавливает врач-онколог-эндокринолог). Остальные препараты применяют до проведения операции или на постоянной основе при невозможности провести операцию. | После удаления опухоли симптомы полностью исчезают через 3 – 6 месяцев, если расстройство имело небольшую длительность (в молодом возрасте). При длительном течении в органах могут развиться необратимые изменения. |
| Синдром Иценко-Кушинга | - хирургическое лечение – удаление опухоли вместе с надпочечником, одностороннее или двустороннее удаление надпочечников;
- медикаментозное лечение – так же как и при болезни Иценко-Кушинга.
| После удаления обоих надпочечников требуется постоянный прием синтетических аналогов гормонов надпочечников (заместительная гормональная терапия). |
| Гиперальдостеронизм | - медикаментозное лечение – коррекция нарушений водно-электролитного баланса и артериального давления (спиронолактон, амлодипин, препараты калия, рамиприл), при некоторых формах назначаются кортикостероиды (преднизолон, дексаметазон);
- хирургическое лечение – удаление одного надпочечника вместе с опухолью с помощью лапароскопической (прокол брюшной стенки) или открытой операции, удаление обоих надпочечников при гиперплазии.
| Медикаментозное лечение применяется до проведения операции или на постоянно основе, если операция не проводится. | Если болезнь вызвана опухолью, то ее удаление приводит к выздоровлению в 50 – 60% случаев. При гиперплазии и удалении надпочечников больной должен всю жизнь принимать заместительную терапию гормонами надпочечника. |
| Врожденная дисфункция коры надпочечников (адреногенитальный синдром) | - медикаментозное лечение – заместительная терапия гормонами надпочечников, то есть кортикостероидами (преднизолон, дексаметазон, гидрокортизон), и половыми гормонами (в зависимости от пола);
- хирургическое лечение – пластика наружных половых органов (клитора и входа во влагалище), удаление половых желез (проводится с учетом генетического пола).
| Чаще всего заместительная гормональная терапия проводится на постоянной основе, особенно, если женщина желает забеременеть. Если основное проявление синдрома – гирсутизм, то гормоны принимают в течение нескольких лет. | При неклассической форме прогноз более благоприятный. При классической форме прогноз зависит от раннего выявления синдрома и начала лечения. |
| Надпочечниковая недостаточность | - немедикаментозное лечение – диета, дополнительное количество поваренной соли;
- медикаментозное лечение – заместительная гормональная терапия кортикостероидами, анаболические стероиды.
| Заместительная гормональная терапия проводится на постоянной основе (пожизненно). Анаболические стероиды принимают курсами 2 – 3 раза в год. | Прогноз зависит от причины надпочечниковой недостаточности (туберкулез, грибковая инфекция, аутоиммунные болезни) и сопутствующих болезней, которые ухудшают течение недостаточности (например, сахарный диабет). |
| Феохромоцитома | - медикаментозное лечение – доксазозин (блокатор рецепторов адреналина), альфа-метилпаратирозин (нарушает образование адреналина).
- хирургическое лечение – удаление опухоли с надпочечником (лапароскопическая или открытая операция).
| Медикаментозное лечение применяют при подготовке к операции. | Если феохромоцитома доброкачественная, то проведение операции дает хороший прогноз. Прогноз неблагоприятный при злокачественной форме и склонности к рецидиву (повторное образование). |
| Женский и мужской гипогонадизм | - заместительная терапия половыми гормонами;
- лечение причинных эндокринных расстройств.
| Обычно лечение проводится курсами, с периодическими перерывами. | Прогноз зависит от причины гипогонадизма. |
| Андрогенпродуцирующие опухоли | - хирургическое лечение – удаление опухоли, обычно вместе с надпочечником или яичником.
| Время пребывания в больнице зависит от типа операции (открытая или лапароскопическая). | Прогноз благоприятный, после удаления опухоли симптомы проходят. |
| Гонадотропин-продуцирующие опухоли гипофиза | - хирургическое лечение – удаление опухоли гипофиза (чаще всего эндоскопически через носовой доступ);
- лучевая терапия – разрушение опухоли облучением;
- медикаментозное лечение – препараты, подавляющие выделение гормонов гипофиза.
| Длительность лечения зависит от вида опухоли. | Прогноз в большинстве случаев благоприятный, после удаления опухоли симптомы проходят. |