Содержание статьи:
 Синдром Рейно – это комплекс симптомов, которые развиваются вследствие резкого сужения сосудов под действием стресса или холода. Чаще всего при нем поражаются сосуды пальцев рук, ног, подбородка. Этот синдром чаще всего является проявлением различных заболеваний соединительной ткани, но также может быть и самостоятельным заболеванием.
Синдром Рейно – это комплекс симптомов, которые развиваются вследствие резкого сужения сосудов под действием стресса или холода. Чаще всего при нем поражаются сосуды пальцев рук, ног, подбородка. Этот синдром чаще всего является проявлением различных заболеваний соединительной ткани, но также может быть и самостоятельным заболеванием.Синдром Рейно встречается у 3 – 5 процентов населения, чаще регистрируется в холодных регионах. Среди пациентов с этим заболеванием женщин больше в пять раз, чем мужчин. По некоторым источникам болезнь только в 27 процентах случаев развивается в возрасте cвыше 40 лет, остальная часть диагнозов приходится на возраст от 15 до 25 лет. В 85 процентах случаев синдром Рейно является симптомом какого-либо заболевания и лишь в 15 процентах – самостоятельным заболеванием.
Интересные факты
Синдром Рейно назван в честь французского невропатолога и терапевта Мориса Рейно. К доктору обратилась девушка в возрасте 26 лет с жалобами на резкое онемение верхних конечностей. Проведя обследование, Морис Рейно пришел к выводу о том, что данное отклонение представляет собой отдельное заболевание. Впоследствии на базе пяти случаев из практики доктор подробно описал и систематизировал признаки этой патологии.
Синдромом Рейно страдал известный океанолог, подводный фотограф и первопроходец подводного плавания Ганс Генрих Ромул Хасс. Из-за болезни Ганс Хасс был признан негодным к прохождению военной службы в австрийской армии. Патология не помешала ученому снять более семидесяти фильмов о жизни морских жителей, которые сегодня являются достоянием человечества.
Причины синдрома Рейно
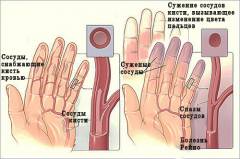 В основе развития синдрома Рейно лежит внезапный спазм сосудов различного происхождения в периферийных частях тела. Причинами внезапного сужения являются эндокринные, сосудистые и нейрогенные расстройства.
В основе развития синдрома Рейно лежит внезапный спазм сосудов различного происхождения в периферийных частях тела. Причинами внезапного сужения являются эндокринные, сосудистые и нейрогенные расстройства.Причины синдрома Рейно:
- заболевания соединительной ткани – склеродермия, ревматоидный артрит, системная красная волчанка;
- болезни сосудов – васкулиты;
- заболевания крови и патологии кровообращения;
- эндокринные патологии;
- профессиональные патологии.
Заболевания соединительной ткани
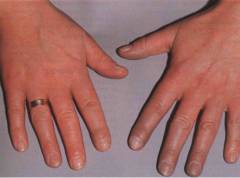
Чаще всего синдром Рейно развивается в кадре заболеваний соединительной ткани. Так, при артритах различной этиологии и склеродермии в 9 из 10 случаев встречается синдром Рейно. Это объясняется тем, что при этих заболеваниях страдают сосуды, так как их стенка состоит из соединительной ткани. При синдроме Рейно страдают преимущество мелкие сосуды, а именно артериолы и капилляры. Стенки этих сосудов воспаляется, а их просвет сужается.Под воздействием провоцирующих факторов (холод, стресс) сосуды резко сужаются, а кровообращение нарушается. Хуже всего кровь циркулирует в дальних (дистальных) частях тела, таких как пальцы рук и ног, подбородок, кончик носа. Это объясняет проявление симптомов синдрома Рейно именно в этих участках тела.
При резком сужении мелких сосудов кожа в этом участке начинает бледнеть из-за недостатка кровоснабжения. При отсутствии крови в тканях отмечаются трофические нарушения, которые сопровождаются болью. Поскольку кровь не циркулирует, она накапливается в венах. Полнокровные вены придают впоследствии синюшную окраску кожным покровам.
Болезни сосудов – васкулиты
Васкулиты – это заболевания, протекающие с воспалением стенки сосудов. Как правило, в основе этой патологии лежат аутоиммунные процессы, которые повреждают как мелкие так и крупные сосуды. Механизм развития синдрома Рейно при этом такой же, как и при патологиях соединительной ткани. Под воздействием определенных факторов происходит резкий спазм артерий и капилляров. Из-за кислородной недостаточности, которая происходит в тканях при недостаточном кровоснабжении, в тканях наблюдается избыточное образование молочной кислоты. Молочная кислота, являясь сильным раздражителем, провоцирует развитие боли.Васкулиты, сопровождающиеся синдромом Рейно:
- узелковый периартериит;
- болезнь Вегенера;
- криоглобулинемический васкулит;
- васкулиты, ассоциированные с приемом медикаментов.
Патологии кровообращения
Причина синдрома Рейно может заключаться не только в поражении сосудистой стенки, но и в нарушении кровообращения. На кровоток также влияют и реологические свойства крови. Так, если нарушена вязкость крови и ее свертываемость, то это может послужить причиной образования микротромбов в капиллярах. В результате этого происходит остановка кровообращения в мелких сосудах пальцев рук или ног.Образовываться тромбы могут при различных ситуациях - под воздействием холода, никотина, эмоций. Кратковременная остановка кровообращения в сосудах проявляется резкой бледностью, которая сменяется синюшностью и покраснением.
Заболевания крови и патологии кровообращения, сопровождающиеся синдромом Рейно:
- тромбоцитоз различной этиологии;
- криоглобулинемия;
- тромбофлебиты.
Другие заболевания крови при синдроме Рейно протекают по аналогичному сценарию, только тромбы образовываются под действием других факторов. Образование микротромбов может быть сопряжено с воспалением стенок вен (при тромбофлебите) или с приемом некоторых медикаментов (например, гормональные препараты).
Эндокринные патологии
К эндокринным патологиям, которые могут стать причиной синдрома Рейно, относятся заболевания надпочечников и щитовидной железы. Это связано с продукцией этими органами гормонов, которые оказывают влияние на сосуды. Так, такие гормоны надпочечников как адреналин и норадреналин оказывают сосудосуживающее действие. При опухолях надпочечников (например, феохромоцитоме) происходит гиперпродукция этих гормонов, что приводит к повышенному артериальному давлению и синдрому Рейно.Аналогичным эффектом обладает гормон щитовидной железы – трийодтиронин. Он не только обладает вазоспастическим действием, но и также повышает чувствительность сосудов к адреналину и норадреналину. Поэтому при его повышенной продукции у людей может наблюдаться синдром Рейно.
Профессиональные патологии
Некоторые факторы производства, например, вибрация или контакт с химическими веществами также могут стать причиной синдрома Рейно. Так, при вибрационной болезни характерно развитие так называемого синдрома белых пальцев или сосудоспастической болезни рук.Под воздействием длительной вибрации, а точнее, механических волн, происходят необратимые разрушения, которые и лежат в основе развития синдрома Рейно. Эти разрушения затрагивают сосуды, нервные окончания, тельца Фатера-Пачини и другие структуры, которые располагаются на верхних конечностях. Деструктивные явления в этих структурах являются причиной развития синдрома Рейно.
Кроме непосредственных причин синдрома Рейно существуют еще многочисленные факторы, под влиянием которых развиваются его симптомы.
Факторы, которые провоцируют развитие синдрома Рейно:
- стресс;
- переохлаждение;
- эмоциональное напряжение;
- прием медикаментов, которые оказывают сосудосуживающее действие.
Кроме факторов окружающей среды симптомы синдрома могут появиться вследствие волнения, эмоционального напряжения, стресса. Поскольку сам синдром Рейно характеризуется эпизодичностью (нарушения микроциркуляции фиксируются лишь короткий промежуток), то и факторы, провоцирующие его, отличаются небольшой продолжительностью. Это значит, что достаточно лишь небольшого волнения или стресса, которое привело бы к его возникновению.
Прием медикаментов
Прием некоторых медикаментов также может спровоцировать появление синдрома. Это относится к медикаментам, которые оказывают сосудосуживающее действие. Чаще всего, это препараты, которые используются для лечения мигрени или артериальной гипертензии. К первой группе относятся препараты, содержащие в своем составе эрготамин, а именно номигрен и синкаптон. Ко второй группе принадлежат адреноблокаторы – пропранолол, метопролол. Эти препараты противопоказаны при синдроме Рейно, так как вызывают спазмирование сосудов.Симптомы синдрома Рейно
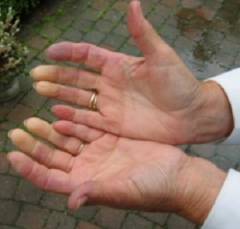
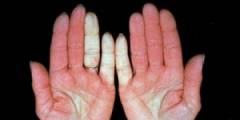
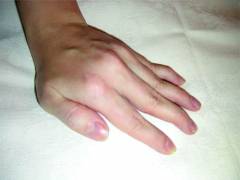
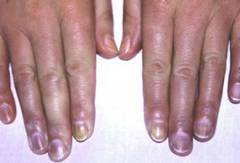
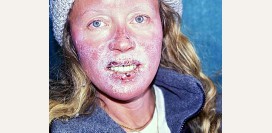
Симптомы синдрома Рейно в 8 из 10 случаев проявляются на руках, но в редких случаях могут затрагивать нижние конечности, подбородок, кончик языка или носа. Условно в развитии синдрома Рейно можно выделить несколько фаз.Фазы синдрома Рейно:
- первая фаза (вазоконстрикторная) – проявляется бледностью кожных покровов, длиться 10 – 15 минут;
- вторая фаза (цианотичная) – бледность сменяется синюшной окраской кожных покровов, которая длится пару минут;
- третья фаза (реактивной гиперемии) – проявляется покраснением кожных покровов.
Симптомы, затрагивающие окраску кожи, развиваются постепенно. Сначала появляется бледность, степень выраженности которой зависит от степени сосудистого спазма. Чаще всего эта фаза сопровождается ощущением боли. Болевой синдром присутствует во всех фазах, но наиболее выражен в первой, когда пальцы рук бледны.
Для второй фазы более характерно появление так называемых парестезий (онемение, ощущения ползания мурашек, покалывание), которые развиваются вследствие венозного застоя.
Эти симптомы являются основными для синдрома Рейно, но не для основного заболевания. Поэтому им сопутствует также и симптоматика того заболевания, на фоне которого развился синдром Рейно. Чаще всего, это ревматические болезни, для которых характерны симптомы поражения суставов и общие симптомы воспаления. Для аутоиммунных патологий характерны кожные изменения, а также изменения со стороны внутренних органов.
Диагностика синдрома Рейно
 Диагностика синдрома Рейно включает диагностику основных заболеваний, которые и являются причиной синдрома. Поскольку чаще всего эта патология развивается на почве ревматических и аутоиммунных заболеваний, то в диагностике на первом месте выступают лабораторные методы исследования.
Диагностика синдрома Рейно включает диагностику основных заболеваний, которые и являются причиной синдрома. Поскольку чаще всего эта патология развивается на почве ревматических и аутоиммунных заболеваний, то в диагностике на первом месте выступают лабораторные методы исследования.Лабораторные методы, используемые в диагностике синдрома Рейно:
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма (параметры свертываемости крови);
- иммунологические анализы (исследование иммунитета);
- общий анализ мочи.
Общий анализ крови
При общем анализе крови выявляется повышенная скорость оседания эритроцитов (СОЭ). В норме этот лабораторный показательно колеблется от 2 до 15 мм в час. Повышение свыше 15 мм наблюдается практически при всех ревматических заболеваниях и болезнях соединительной ткани, которые являются причинами синдрома Рейно. Особенно возрастает СОЭ при системной красной волчанке. Длительное время СОЕ может быть единственным лабораторным показателем при ревматизме, системной красной волчанке.Анемический синдром
Анемия отражает снижение уровня эритроцитов менее 3,5 x 1012 и гемоглобина менее 120 грамм на литр. Чаще обнаруживается гемолитическая анемия, которая появляется из-за массивного разрушения эритроцитов в сосудах. При такой анемии кроме снижения эритроцитов и гемоглобина отмечается рост числа ретикулоцитов - более 2 процентов.
Лейкопенический и тромбоцитопенический синдром
При системной красной волчанке, склеродермии и фосфолипидном синдроме отмечается лейкопения (снижение числа лейкоцитов менее 4 x 109/литр) и тромбоцитопения (снижение уровня тромбоцитов менее 180 x 109/литр). Эти лабораторные синдромы могут встречаться не всегда и отмечаться лишь при обострении.
Биохимический анализ крови
В биохимическом анализе крови проявляется диспротеинемический синдром. Он отражает нарушение соотношения белковых фракций: повышается количество альфа– и гамма-глобулинов. При острых процессах чаще всего повышаются альфа-глобулины, а при хронических – гамма-глобулины. При системной красной волчанке повышается уровень фибриногена в крови. В зависимости от поражения функции почек изменяется уровень креатинина, особенно при системной красной волчанке, когда развивается волчаночный нефрит. При миозитах и дерматомиозитах в крови обнаруживаются следы мышечного распада, что проявляется повышением уровня ферментов.Перечень ферментов, уровень которых может повышаться при синдроме Рейно:
- креатинфосфокиназа (КФ);
- лактатдегидрогеназа (ЛДГ);
- аланинаминотрансфераза (АЛТ);
- аспартатаминотрансфераза (АСТ);
- альдолаза.
Коагулограмма
Коагулограмма выявляет все изменения в свертываемости крови. Практически во всех случаях кровь более вязкая, увеличена способность свертывания тромбоцитов и эритроцитов, время свертывания уменьшено.Общий анализ мочи
Изменения в общем анализе мочи могут указать на поражение почек как функциональное, так и органическое. При сниженной функции почек появляется протеинурия (большое содержание белка в моче) и гематурия (присутствие эритроцитов в моче). При склеродермии, миозите и системной красной волчанке, когда прогрессирует нефрит, в моче появляется почечный цилиндрический эпителий. Этот лабораторный признак называется цилиндрурией. Для миозитов и дерматомиозитов характерна миоглобинурия (обнаружение белка миоглобина в моче).Иммунологические анализы
При синдроме Рейно обязательно проводят ряд иммунологических анализов, которые с большей вероятностью укажут на причину болезни.Обязательные иммунологические параметры:
- иммуноглобулины крови;
- ревматоидный фактор;
- циркулирующие в крови иммунные комплексы;
- специфические и неспецифические антитела.
Синдром Рейно аутоиммунной этиологии характеризуется увеличением уровня иммуноглобулинов (M и G) в крови. Большой титр иммуноглобулина G обнаруживается при системной склеродермии. При системной красной волчанке и ревматоидном артрите увеличивается уровень обеих фракций примерно одинаково. Также выявляется повышенное количество иммуноглобулинов E.
Ревматоидный фактор и иммунные комплексы
Иммунологический анализ обнаруживает в крови ревматоидный фактор, уровень которого может варьировать в зависимости от длительности и стадии болезни. Он появляется практически при всех аутоиммунных болезнях и заболеваниях соединительной ткани. Стоит помнить, что его отсутствие не исключает наличие ревматических заболеваний.
Аутоиммунный компонент болезни приводят к появлению в крови большого количества иммунных комплексов, которые представляют собой комплекс какого-то антигена (вирус, бактерия) и антитела, которое синтезировалось организмом в ответ на проникновение антигена.
Специфические и неспецифические антитела
Чаще всего людей, страдающих синдромом Рейно, исследуют на наличие антинуклеарных и антицентромерных антител.
Обнаружение в крови антинуклеарных антител указывает на ревматическую причину синдрома Рейно. При помощи иммунофлюоресцентного анализа можно определить и специфические антитела к различным болезням.
Системная склеродермия характеризуется появлением специфических антицентромерных антител. Высокой специфичностью обладают антитела к антигену Scl-70. У 30 процентов людей, страдающих склеродермией, выявляются антитела к этому антигену.
Миоспецифичные антитела (чаще - антисинтетазные) появляются при миозитах и дерматомиозитах. Иммунологическими маркерами системной красной волчанки являются антитела к ДНК и к фосфолипидам.
Лечение синдрома Рейно медикаментами
 Лечение синдрома Рейно изначально сводится к лечению основного заболевания. Нередко основная терапия ревматизма или другого заболевания приводит к устранению симптомов синдрома. Но также используются средства, уменьшающие спазм в сосудах (сосудорасширяющие препараты), а также медикаменты, уменьшающие воспаление в них (противовоспалительные средства).
Лечение синдрома Рейно изначально сводится к лечению основного заболевания. Нередко основная терапия ревматизма или другого заболевания приводит к устранению симптомов синдрома. Но также используются средства, уменьшающие спазм в сосудах (сосудорасширяющие препараты), а также медикаменты, уменьшающие воспаление в них (противовоспалительные средства). Сосудорасширяющие препараты, а также средства, улучшающие циркуляцию крови
| Название | Механизм действия | Способ применения |
| Нифедипин | Тормозит проникновение ионов кальция в кровеносные сосуды, вследствие чего снижается частота спазмов, происходит дилатация сосудов. | Начинать прием следует с 1 таблетки (10 мг) в день. Впоследствии доза может быть доведена до 2-ух драже в день. |
| Вазапростан | Нормализует микроциркуляцию и периферическое кровообращение. Оказывает укрепляющее действие на стенки сосудов, снимает сосудистое напряжение. | Одну – две ампулы (20 – 40 мкг) разводят в 250 мл физиологического раствора и вводят внутривенно капельно через день. Курс лечения, в среднем, составляет 10 – 15 капельниц. |
| Трентал | Улучшает реологию крови, нормализует микроциркуляцию в зонах с нарушенным кровообращением. Уменьшает общее сосудистое сопротивление (ОПСС). | По 1 таблетке (400 мг) два – три приема ежедневно. Драже принимаются целиком. |
| Ксантинола никотинат | Способствует расширению сосудов периферической системы кровообращения, улучшает микроциркуляцию, снижает сосудистое напряжение. | Внутримышечно по 1 – 3 инъекции (300 – 600 мг) ежедневно. Внутрь после еды от 150 до 600 мг, что равняется одной – четырем таблеткам. |
| Верапамил | Способствует дилатации коронарных сосудов, снижает тонус и сопротивление периферических сосудов. | Ежедневно по 1 таблетке (40 мг) 3 – 4 раза. Максимальная суточная доза составляет 400 мг (10 таблеток). |
| Дилтиазем | Снижает тонус стенок периферических артерий и общее сопротивление периферических сосудов. Оказывает расслабляющее действие на коронарные сосуды, расширяет крупные и мелкие артерии. | Употреблять по 1 таблетке (90 мг) дважды в день. В среднем, суточная доза составляет от 180 мг (две таблетки) до 270 мг (три таблетки). Не рекомендуется превышать дозу свыше 400 мг. |
| Никардипин | Расслабляет мускулатуру сосудов, препятствует возникновению спазмов, содействует дилатации коронарных и периферических сосудов. Снижает общее сосудистое напряжение. | По одному драже (20 мг) трижды в день. Максимальная суточная доза 60 – 80 мг. |
| Фентоламин | Снижает сосудистое сопротивление, оказывает быстрое сосудорасширяющее действие, улучшает кровоснабжение тканей. | По 1 таблетке (20 мг) после еды 3 – 4 раза в сутки. |
В качестве сосудорасширяющих средств многие рекомендуют ингибиторы кальциевых каналов (нифедипин, дилтиазем), которые назначаются совместно со средствами, улучшающими реологические свойства крови (трентал, вазапростан).
Противовоспалительные препараты, применяемые при лечении синдрома Рейно
| Название | Механизм действия | Способ применения |
| Ибупрофен | Вызывает снижение болевых ощущений, подавляет воспалительный процесс, снижает температуру. | Ежедневно во время или после еды по 1 таблетке (200мг) 3 – 4 раза. Первое драже принимают до завтрака. |
| Индометацин | Ингибирует синтез простагландинов, которые являются медиаторами болевой чувствительности, что снижает интенсивность болей. | Внутрь по 1 драже (25 мг) 2 – 3 раза в день. |
| Диклофенак | Уменьшает болевой синдром, оказывает жаропонижающее действие. Купирует воспалительные процессы. | Целиком по 1 таблетке (25 мг) 2 – 3 раза в день. Принимать препарат вместе с пищей. |
| Реопирин | Способствует быстрому снижению болевых ощущений и подавляет воспалительный процесс. | Ежедневно внутрь 500 мг, что равняется 4 драже. Дозу разделяют в 2 – 4 приема, то есть два раза в день по два драже или четыре раза в день по одному драже. |
| Бутадион | Обладает обезболивающим эффектом, активно борется с воспалительным процессом, снижает температуру. | Ежедневно после приема пищи по 150 мг (одна таблетка) два – три раза в день. |
Терапия нестероидными противовоспалительными средствами (НПВС) является основной, если синдрому Рейно сопутствуют ревматические болезни или аутоиммунные патологии соединительной ткани (склеродермия). Эти препараты назначаются как внутрь, так и системно (внутривенно). Они назначаются как поддерживающее лечение в течение длительного периода. Из-за способности этих препаратов провоцировать развитие язвенной болезни желудка или двенадцатиперстной кишки врачи рекомендуют их комбинировать с противоязвенными препаратами (омепразол, циметидин).
В остром периоде патологий соединительной ткани назначаются стероидные препараты (дексаметазон) и цитостатики (метотрексат). Схема лечения этими препаратами определяется индивидуально лечащим врачом исходя из основного заболевания.
Народные методы лечения синдрома Рейно
 Народные рецепты, применяемые при лечении синдрома Рейно:
Народные рецепты, применяемые при лечении синдрома Рейно:- контрастные ванночки;
- компрессы;
- растирания;
- мази;
- сосудорасширяющие средства;
- средства противовоспалительного действия.
Контрастные ванночки
Контрастные ванночки улучшают кровообращение и уменьшают частоту спазмов. Приготовьте два таза – один с горячей водой (50 – 60 градусов), другой с водой комнатной температуры (20 – 25 градусов). Начинать процедуру необходимо с горячей воды. Поместите беспокоящие вас конечности на 15 – 20 секунд в таз, после чего поменяйте горячую воду на холодную. Продолжительность пребывания в холодной воде должна быть меньше 5 – 10 секунд, после чего опять поместите части тела в горячую воду. Длительность всей процедуры – 10 – 15 минут. Увеличить эффект помогут травяные отвары, добавленные в воду.Хвойная ванночка
Залейте двести грамм измельченной хвои двумя литрами (8 стаканов) кипятка и продержите на слабом огне пять – десять минут, не допуская кипения. Далее хвою следует оставить на полчаса для настаивания. Процедите средство и добавьте в него 5 столовых ложек крупной поваренной соли. Разделите на две части и налейте отвар в емкости для контрастных ванночек.
Комбинированные контрастные ванночки
Для ванночки с холодной водой нужен отвар коры дуба. Залейте 20 грамм (2 столовые ложки) коры литром кипятка и выдержите на несильном огне десять минут. Через 20 – 30 минут добавьте настоявшийся дубовый отвар в таз с холодной водой.
Для горячей ванночки приготовьте отвар аира и крапивы двудомной. Залейте 15 грамм аира (корневище) и 3 грамма (одна столовая ложка) травы крапивы одним литром кипятка. Готовиться средство так же, как отвар дубовой коры.
Компрессы
Тепловые компрессы улучшают периферическое кровообращение и оказывают антиспастическое действие. Процедуры следует делать вечером перед сном.Компресс из тыквы
Для процедуры вам понадобится тыквенная каша и платок или шарф из натуральной шерсти. Нанесите кашу на конечности, которые вас беспокоят. Сверху зафиксируйте состав пищевой пленкой и обмотайте шерстяной тканью. Длительность процедуры – два – три часа. Чтобы приготовить кашу возьмите один ломоть тыквы (400 – 500 грамм) и запеките его в духовом шкафу. Готовую тыкву очистите от кожуры, порежьте на мелкие части и добавив полстакана (125 миллилитров) кипятка взбейте блендером.
Компресс из сока алоэ
Срежьте два – три нижних листа трехлетнего растения алоэ и измельчите их. Отожмите кашицу и пропитайте соком алоэ марлевые повязки. Наложите повязки на пораженные участки тела и оставьте на несколько часов. Увеличить эффективность процедуры поможет предварительно сделанный массаж конечностей.
Компресс из лука
Компоненты компресса из лука:
- лук – 75 грамм (1 средняя луковица);
- мед – 1 чайная ложка;
- кефир – 2 столовая ложки.
Средства для растирания
Растирание конечностей улучшает кровообращение и помогает снизить частоту спазмов при синдроме Рейно.Настойка на красном перце и соленых огурцах
Компоненты настойки:
- соленые огурцы – 300 грамм, что примерно равняется трем огурцам;
- красный перец жгучий – 75 грамм (три стручка);
- водка 40 процентов – 500 миллилитров.
Масло для растирания
Компоненты масла для растирания:
- мята перечная – 6 грамм (одна столовая ложка);
- пустырник – 4 грамм (одна столовая ложка);
- тысячелистник (трава) – 5 грамм (одна столовая ложка);
- семена укропа – 5 грамм (одна столовая ложка);
- семеня анис – 15 грамм (одна столовая ложка);
- растительное масло – 250 миллилитров (один стакан).
Мази
Мази ускоряют регенерацию поврежденных кожных покровов при синдроме Рейно. Наносить их следует на очищенную кожу несколько раз в день.Мазь из полыни
Разогрейте на водяной бане 100 грамм барсучьего жира. Добавьте 30 грамм (10 столовых ложек) сухой полыни и поместите емкость (стеклянную или керамическую) в духовой шкаф на 6 часов. Процедите жир и перелейте его в посуду, удобную для хранения в холодильнике. Мазь можно приготовить на базе смальца (топленный свиной жир), а полынь заменить чистотелом или календулой.
Средства с сосудорасширяющим действием
Употребление смесей и настоев с сосудорасширяющим действием помогает снизить частоту и интенсивность спазмов.
Отвар с лесной земляникой
Чтобы приготовить отвар, следует взять две столовые ложки измельченных свежих листьев лесной земляники и запарить их двумя стаканами (500 миллилитров) кипятка. После того как состав настоится в течение часа, его нужно процедить и охладить. Напиток следует разделить на две части и выпить, первую часть – утром, вторую часть – вечером перед сном.
Смесь из сельдерея и петрушки
Сельдерей и петрушка обладают мощными противовоспалительными эффектами, поэтому они рекомендуются при синдроме Рейно наряду с другими народными средствами.
Ингредиенты для смеси:
- зелень петрушки – 1 килограмм;
- стебли и зелень сельдерея – 1 килограмм;
- лимон – 2 штуки (250 грамм);
- мед натуральный – 250 грамм.
Настой шиповника
Ингредиенты настоя из шиповника:
- шиповник – 15 грамм;
- зверобой – 5 грамм;
- листья березы белой – одна столовая ложка (2,5 грамма).
Средство с лимоном и чесноком
Систематическое употребление этого средства восстанавливает эластичность артерий и препятствует возникновению спазмов.
Компоненты народной смеси:
- лимоны – 5 средних лимонов;
- чеснок – 5 головок;
- натуральный мед – 500 миллилитров.
Отвар с соком золотого уса
Залейте холодной водой 10 граммов чабреца и нагрейте до 80 градусов. Сняв с огня, оставьте настаиваться на час. После этого процедите отвар чабреца и добавьте 10 капель сока золотого уса. Принимать средство необходимо в течение двух недель по 100 миллилитров в день.
Настой на основе гармалы обыкновенной
Настой на основе гармалы расширяет периферические сосуды. Для его приготовления запарьте стаканом кипятка 3 грамма растения и оставьте настаиваться. Процеженный настой пить по одной столовой ложке несколько раз в день.
Луковая смесь
Для приготовления средства для лечения синдрома Рейно на основе лука следует смешать в равных частях свежий луковый сок и натуральный мед. Готовить смесь необходимо ежедневно, так как из лукового сока быстро улетучиваются целебные вещества. Принимать медово–луковую смесь следует по одной столовой ложке за час до приема пищи три раза в день. После трех недель следует сделать паузу на месяц.
Противовоспалительные средства
Многие лекарственные растения (например, хвощ или медуница) и ягоды (шиповник) обладают противовоспалительным и антисептическим эффектом. Принимать их, как и другие народные средства, можно только по рекомендации врача.Хвойный отвар
Компоненты хвойного отвара:
- хвоя сосны – 3 столовых ложки;
- ягоды шиповника – 40 грамм (две с половиной столовых ложки);
- луковая шелуха – 3 столовых ложки;
- мед натуральный – 5 столовых ложек.
Настой спорыша, медуницы лекарственной и полевого хвоща
Смешайте сухие измельченные компоненты, залейте 3 стаканами воды и прогрейте на водяной бане, не допуская кипения. Оставьте отвар настояться на полчаса, после чего отфильтруйте и перелейте в посуду, удобную для хранения в холодильнике. Отвар принимают по одной трети стакана трижды в день.
Ингредиенты настоя:
- хвощ полевой – 3 столовых ложки;
- медуница лекарственная – 3 столовых ложки;
- спорыш – 3 столовых ложки.
Синдромы при склеродермии: Рейно, Шегрена