![]() Боль в животе слева является довольно распространенной жалобой в клинической практике. Причиной данного симптома может служить целый ряд различных заболеваний, однако среди наиболее частых все же следует выделить патологии кишечника (воспаление, инфекции, непроходимость). Боль при этом описывается совершенно по-разному, от острой до тупой ноющей. Эти проявления зависят, в первую очередь, от причины патологии, от ее выраженности, от тяжести течения и от субъективного восприятия больным.
Боль в животе слева является довольно распространенной жалобой в клинической практике. Причиной данного симптома может служить целый ряд различных заболеваний, однако среди наиболее частых все же следует выделить патологии кишечника (воспаление, инфекции, непроходимость). Боль при этом описывается совершенно по-разному, от острой до тупой ноющей. Эти проявления зависят, в первую очередь, от причины патологии, от ее выраженности, от тяжести течения и от субъективного восприятия больным.
Боль по своей сути является всего лишь сигналом, исходящим из внутренней среды организма и направленным к центральной нервной системе, который сообщает о том, что в каком-то органе или ткани существует повреждение. При этом боль сама по себе способна причинять достаточно сильные страдания, не говоря об изначальной патологии, которая также может развиваться крайне неблагоприятно. По этой причине крайне важно с самого начала выявить первопричину боли и принять все меры для ее устранения.
Необходимо понимать, что боль в левой части живота не всегда указывает на патологию в брюшной полости. Иногда за этим симптомом могут скрываться достаточно грозные и опасные патологии органов грудной клетки, сосудов, мочевыделительной системы. По этой причине, в большинстве случаев, пациентам с выраженными болями в данной области ставится рабочий диагноз «острый живот», который подразумевает необходимость скорейшего обследования. Это делается с целью исключения патологий, представляющих непосредственную угрозу для жизни и здоровья пациента.
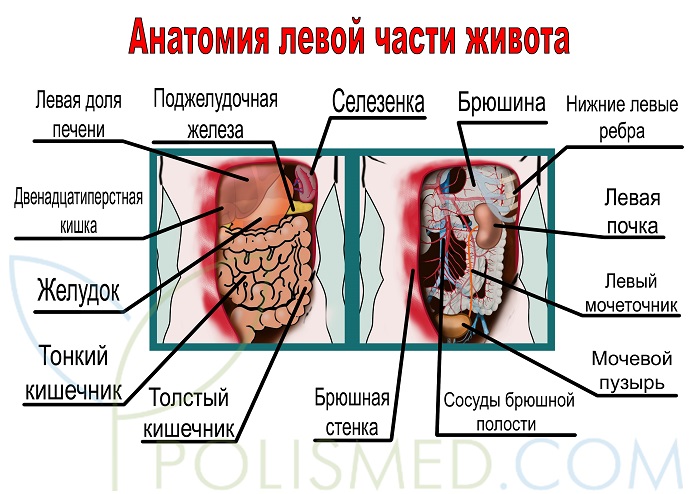
Анатомия левой части живота
![Анатомия левой части живота]()
Для лучшего понимания патологических процессов, которые могут вызывать боли в животе слева, нужно рассмотреть подробнее строение брюшной полости и функции органов, которые в ней расположены. В принципе, с различной степенью вероятности, каждый из органов или анатомических образований может стать причиной болей.
В левой части живота с точки зрения анатомии можно выделить следующие анатомические образования и органы:
- брюшная стенка;
- нижние левые ребра;
- селезенка;
- желудок;
- двенадцатиперстная кишка;
- поджелудочная железа;
- тонкий кишечник;
- толстый кишечник;
- брюшина;
- левая почка;
- левый мочеточник;
- мочевой пузырь;
- сосуды брюшной полости;
- нервы брюшной полости.
Брюшная стенка
Под передней брюшной стенкой понимают совокупность мягких тканей, лежащих снаружи относительно брюшины. Жалуясь на боль в животе, пациенты обычно показывают на части передней брюшной стенки, куда проецируются те или иные органы. Границами брюшной стенки считают сверху мечевидный отросток (нижний край грудины) и реберные дуги, а снизу – тазовые кости и паховые связки. Боковые границы условно проводятся до линии, соединяющей гребни подвздошных костей сбоку (таз) с подмышечной областью. Брюшная стенка состоит из нескольких слоев. Ткани, которые образуют эти слои, в некоторых случаях сами становятся причиной болевых ощущений.
Передняя брюшная стенка состоит из следующих слоев:
- Кожа. Кожа на животе не слишком чувствительна. Различные патологические процессы могут иногда поражать волосяные луковицы и сальные железы, которые в этой области тоже плохо развиты.
- Подкожная клетчатка. Данный слой имеет различную толщину у разных людей. Зависит это от качества питания, наследственной предрасположенности, образа жизни и других факторов.
- Мышцы. Передняя брюшная стенка образована прямой мышцей живота (брюшной пресс), волокна которой идут вертикально, а также внутренней и наружной косыми мышцами живота. Несколько глубже расположена поперечная мышца живота. Мышцы эти в совокупности играют важную роль, не только защищая брюшную полость, но и принимая участие в самых разных движениях.
- Фасции. Фасциями называются плотные листки соединительной ткани, которые разделяют мышцы. Наибольшими по площади являются собственная и поперечная фасции.
- Брюшина. Брюшина будет рассмотрена далее отдельно, так как она располагается ближе всего к органам брюшной полости и часто вовлекается в различные патологические процессы.
Боковые и задняя стенки брюшной полости отчасти образованы позвоночником и нижними ребрами. С этой стороны стенка значительно толще, так как в ней расположены мощные мышцы спины.
Нижние левые ребра
Спереди левые ребра в норме полностью покрывают селезенку и частично – верхние отделы желудка. В случае увеличения селезенки она может «выглядывать» из-под реберной дуги и прощупываться. С внутренней стороны к нижним ребрам присоединяются мышечные волокна диафрагмы, плоской мышцы, разделяющей грудную и брюшную полость.
Все 12 пар ребер можно разделить на несколько групп. Истинные ребра (верхние 7 пар) крепятся к позвоночнику и грудине. 3 пары ребер, расположенных ниже, срастаются, образуя спереди реберную дугу. Они называются ложными ребрами. Ниже расположены 2 пары «плавающих» ребер, которые не крепятся ни к грудине, ни к реберной дуге. Они отходят от позвоночника и заканчиваются сбоку в толще мышц. Сбоку и сзади у мужчин расположено обычно одно плавающее ребро. Однако как вариант нормы у людей может иметься и дополнительная, тринадцатая пара ребер. Они не выполняют существенной функциональной нагрузки.
Между ребрами расположены межреберные мышцы, а по их нижнему краю изнутри приходит сосудисто-нервный пучок. Данные сосуды снабжают кровью мышцы и кожу соответствующего межреберного промежутка, а нервы обеспечивают чувствительность кожи на определенном участке.
Селезенка
Селезенка представляет собой непарный орган, который расположен в верхней левой части брюшной полости, под реберной дугой. Орган выполняет довольно много различных функций, многие из которых до сих пор до конца не изучены. Здесь образуется ряд клеток крови (лимфоциты), идет фильтрация и накопление крови, разрушаются эритроциты. Внутренняя ткань органа представлена красной и белой пульпой. Эта функциональная ткань заключена в плотную соединительнотканную капсулу. Кровь в орган попадает по селезеночной артерии и покидает ее через селезеночную вену. Сосуды и нервы входят через так называемые «ворота». Это участок, который, в отличие от остальной поверхности органа, не покрыт брюшиной.
В брюшной полости селезенка граничит со следующими органами:
- диафрагма;
- желудок;
- поджелудочная железа;
- левая почка и надпочечник;
- толстый кишечник (ободочная кишка).
Желудок
Желудок является следующим после пищевода отделом желудочно-кишечного тракта (ЖКТ). Он представляет собой полый орган с хорошо развитой гладкой мускулатурой в стенках. На входе и на выходе из желудка расположены кольцеобразные мышцы (сфинктеры), которые могут регулировать его наполнение и опорожнение. В целом орган расположен примерно в центре брюшной полости, но большая его часть все же находится слева от срединной линии.
Желудок в наполненном состоянии может прилегать к следующим органам в брюшной полости:
- печень (левая доля);
- селезенка;
- поджелудочная железа;
- тонкий кишечник;
- толстая кишка (ободочная);
- двенадцатиперстная кишка.
С точки зрения развития различных патологий очень важную роль играет строение стенок желудка. Стенка состоит из серозной, мышечной и слизистой оболочек. Серозная оболочка располагается снаружи и соприкасается с брюшиной. Мышечная оболочка представлена тремя слоями мышечной ткани, расположенными в различном направлении. В слизистой оболочке имеется большое количество желез, которые выделяют соляную кислоту и способствуют образованию кислого рН в полости желудка. Относительно агрессивная среда на этом уровне ЖКТ не позволяет развиваться инфекции, но высок риск образования язв и других дефектов стенки.
С точки зрения строения в желудке выделяют следующие части:
- кардиальная (вокруг перехода пищевода в желудок);
- дно желудка (у левой реберной дуги, левее входа пищевода);
- пилорическая часть (расположена правее срединной линии, ниже остальных частей);
- тело желудка (наиболее объемный участок, соединяющий дно и пилорическую часть).
Двенадцатиперстная кишка
Двенадцатиперстной кишкой называется небольшой отдел кишечника, который соединяет желудок и собственно тонкий кишечник. Большая часть двенадцатиперстной кишки расположена в правой верхней части живота. Здесь она делает несколько изгибов, а в целом ее форма напоминает подкову. В этом отделе кишечника выраженная щелочная среда (а не кислая, как в желудке). Также здесь расположен так называемый Фатеров сосочек – отверстие в стенке, через которое в кишку входят протоки поджелудочной железы и желчного пузыря.
На уровне двенадцатиперстной кишки осуществляются следующие пищеварительные процессы:
- отчасти продолжается расщепление пищи в щелочной среде;
- активируются ферменты поджелудочной железы;
- происходит эмульгация (расщепление) жиров желчью;
- активно перемешиваются все вышеперечисленные компоненты.
Поджелудочная железа
Поджелудочная железа является одной из основных пищеварительных желез организма. Она располагается позади желудка, вне пространства, ограниченного брюшиной. Этот орган лежит ретроперитонеально, то есть другие органы, расположенные перед ним, покрыты брюшиной. Поджелудочная железа имеет удлиненную форму, она находится примерно на уровне I – II поясничных позвонков. Большая часть органа лежит по левую сторону от срединной линии живота, и лишь небольшая часть (головка) – справа.
С точки зрения анатомии в поджелудочной железе можно выделить три основные части:
- головка - самая правая часть;
- тело – средняя часть;
- хвост – левая часть.
Орган прилежит передней частью к задней стенке желудка, хвостом – ближе к селезенке, а головкой – к двенадцатиперстной кишке. Внутреннее строение железы напоминает дольки, которые соединены с одним главным протоком. Он выходит через головку железы, соединяется с желчевыводящим протоком (не всегда) и впадает в двенадцатиперстную кишку через Фатеров сосочек.
Поджелудочная железа вырабатывает важные пищеварительные ферменты, необходимые для усвоения пищи в кишечнике. Также она имеет эндокринную функцию, вырабатывая инсулин (гормон, регулирующий уровень глюкозы в крови). Данный орган является жизненно необходимым. Различные заболевания, поражающие поджелудочную железу, вызывают сильнейшие боли, так как она богато снабжена нервами и очень чувствительна.
Тонкий кишечник
Тонкий кишечник является наиболее длинной частью пищеварительного тракта у человека. Здесь происходит расщепление питательных веществ, поступивших с едой, и их всасывание в кровь. Петли кишечника занимают нижнюю часть брюшной полости. Они крепятся к задней стенке (в области позвоночника) с помощью особых тяжей – брыжейки. Каждая петля покрыта брюшиной, и листок этой брюшины, складываясь вдвое, образует брыжейку. Через брыжейку в петли кишечника проходят кровеносные сосуды и нервы.
В тонком кишечнике условно можно выделить двенадцатиперстную кишку, о которой говорилось выше, тощую и подвздошную кишку. Стенка тонкого кишечника содержит большое количество желез на уровне слизистой оболочки. Также здесь хорошо развит слой гладких мышц. Они сокращаются, проталкивая комок пищи дальше, в сторону толстого кишечника. Такие движения называются перистальтическими или нормальной моторикой кишечника.
Толстый кишечник
Толстая кишка является терминальным (конечным) отделом желудочно-кишечного тракта. Ее диаметр значительно превышает диаметр тонкой кишки, а длина значительно меньше. Основной функцией этого органа является формирование каловых масс из непереваренных остатков пищи. Это достигается путем регулируемого всасывания воды. Толстый кишечник идет по широкой дуге вокруг всей брюшной полости, от правой нижней части – к левой.
В левой части расположены следующие отделы толстого кишечника:
- поперечная ободочная кишка – проходит в верхней части брюшной полости справа налево;
- селезеночный угол – место изгиба в правой верхней части живота, где кишка изгибается вниз;
- нисходящая ободочная кишка – направляется в левой части брюшной полости сверху вниз;
- сигмовидная кишка – расположена в левой нижней части живота, образует изгиб;
- прямая кишка – расположена примерно по центру в малом тазу и заканчивается анальным отверстием.
В толстом кишечнике мышечные волокна собраны в три тяжа, которые идут в форме лент продольно вдоль большей части органа. Они обеспечивают перистальтику и нормальное продвижение каловых масс. На значительном протяжении толстый кишечник, как и тонкий, покрыт листками париетальной брюшины и крепится к задней брюшной стенке с помощью брыжейки. По ней же происходит кровоснабжение и иннервация органа.
Брюшина
Брюшина представляет собой особые листки серозной ткани, которые выстилают брюшную полость изнутри. Взаимоотношение брюшины и различных органов брюшной полости очень сложное. Те участки, которые прилегают непосредственно к стенкам, называются пристеночными или париетальными. Листки же, которые отделяются от стенок и переходят на органы, называются висцеральными. При этом орган может быть покрыт брюшиной полностью (селезенка) или только с одной стороны.
Брюшина очень чувствительна к различным раздражениям. Любые патологические процессы на поверхности органов быстро приводят к ее воспалению. Спровоцировать его может также попадание инфекции, крови или желчи. При этом человек испытывает сильные боли. Если раздражается пристеночная брюшина, то боли ощущаются в месте раздражения, а если висцеральная – то боль обычно не локализуется в одном месте.
Важной особенностью брюшины является способность образовывать белок фибрин в ответ на воспалительный процесс. Этот белок является одним из компонентов соединительной ткани. Он устойчив к повреждениям и необходим для ограничения воспалительного процесса.
Левая почка
Почки представляют собой парный орган, основной функцией которого является фильтрация крови и постепенная концентрация мочи для ее последующего выведения из организма. Левая почка расположена чуть выше правой, примерно на уровне XI грудного – I поясничного позвонков. Этот орган имеет довольно простое внешнее строение. По форме он напоминает фасолевое зерно, обращенное вогнутой частью к срединной линии живота. Орган покрыт плотной капсулой и лежит в забрюшинном пространстве. По соседству от него располагается надпочечник, толстая кишка, петли тонкой кишки, селезенка, хвост поджелудочной железы.
Внутреннее строение почки значительно более сложное. Через ворота (на вогнутой поверхности) в орган попадает артериальная кровь, которая разносится по более мелким сосудам, формирующим клубочки. Здесь на особых мембранах происходит фильтрация веществ, содержащихся в крови. В результате все продукты обмена веществ, токсины и другие ненужные вещества отфильтровываются в особую полость – почечную лоханку. Отсюда моча поступает в мочеточник. Мочеточник также покидает орган через ворота. Почечная лоханка выстлана чувствительным эпителием, который при образовании камней легко травмируется. Так как почка расположена ближе к задней стенке брюшной полости, боль при заболеваниях этого органа чаще отдает в поясницу. Но возможно и ее распространение на боковую или даже переднюю стенку живота.
В брюшной полости почка фиксируется рядом связок и жировой тканью. Такая фиксация на практике не слишком надежна, поэтому в некоторых случаях возможно так называемое опущение почки.
Левый мочеточник
Левый мочеточник представляет собой тонкую трубку длиной 25 – 30 см, которая направляется от ворот почки к мочевому пузырю. По нему концентрированная (вторичная) моча проходит из одного органа в другой. У мочеточника имеется гладкая мускулатура, которая способствует лучшему протеканию мочи. Он проходит по задне-нижней стенке брюшной полости, пересекая спереди общую подвздошную артерию и вену. У женщин он может также прилегать к матке и влагалищу.
Мочевой пузырь
Мочевой пузырь расположен позади места сращения лобковых костей (лобкового симфиза), примерно по срединной линии живота. Большая часть органа расположена не в самой брюшной полости, а под ней, в малом тазу. В растянутом состоянии, когда мочевой пузырь наполнен, его верхняя часть поднимается над лобковыми костями. Стенки органа очень эластичны, за счет чего объем может сильно меняться. В то же время, в стенках имеется хорошо развитый слой гладких мышц, которые могут сокращаться, обеспечивая выделение мочи. Основной функцией мочевого пузыря является накопление мочи и регуляция ее выделения (мочеиспускания). В него моча попадает через два мочеточника.
С анатомической точки зрения у мочевого пузыря можно выделить следующие части:
- дно, расположенное вверху;
- тело, промежуточная часть;
- шейка, нижняя суженная часть пузыря.
Шейка плавно переходит в мочеиспускательный канал. Его просвет закрывается круговой мышцей (сфинктером), расположенной на выходе из полости мочевого пузыря.
Сосуды брюшной полости
В целом кровоснабжение органов брюшной полости представляет собой довольно сложную систему. Основная артерия брюшной полости – это брюшная аорта, крупный сосуд, который является продолжением грудной аорты. Он проходит от аортального отверстия диафрагмы до бифуркации. Бифуркация – это разделение брюшной аорты в нижней части на две общие подвздошные артерии. Брюшная аорта отдает ветви ко всем органам брюшной полости.
Основными ветвями брюшной аорты являются:
- поясничные и нижние диафрагмальные артерии, питающие мышцы;
- чревный ствол, питающий желудок, печень и селезенку;
- верхняя и нижняя брыжеечные артерии, питающие через брыжейку кишечник;
- надпочечниковые и почечные артерии;
- яичниковые или яичковые артерии, идущие к органам мочеполовой системы.
Вены брюшной полости делятся на две группы. Первая – вены портальной системы. От желудка, кишечника и селезенки они собираются в одну крупную портальную (воротную) вену. Она направляется к печени, где венозная кровь фильтруется и затем попадает в нижнюю полую вену. Другую группу составляют вены, впадающие напрямую в нижнюю полую вену, в обход печени. Особенности венозного кровотока (наличие портальной вены) создают предпосылки для застоя крови. Если печень плохо фильтрует кровь, то она начинает застаиваться в органах. Такой механизм часто объясняет, например, увеличение селезенки из-за переполнения ее венозной кровью.
Нервы брюшной полости
Иннервация стенок брюшной полости и мышц в этой области идет в основном через спинномозговые корешки. Они выходят из промежутков на стыках позвонков. При различных смещениях позвонков или позвоночных дисков возможно ущемление этих нервных корешков.
Гладкая мускулатура органов брюшной полости иннервируется из других источников. В частности, это нервные сплетения, относящиеся к вегетативной нервной системе. Она регулирует не контролируемые сознательно процессы (выделение гормонов и ферментов, перистальтические движения кишечника и др.). Нервы проходят в основном рядом с артериями.
В брюшной полости расположены следующие основные нервные сплетения:
- брюшное аортальное;
- солнечное;
- диафрагмальное;
- печеночное;
- верхнее и нижнее желудочные;
- надпочечные;
- селезеночное.
Какие структуры могут воспаляться в левой части живота?
![]() Воспаление представляет собой универсальную защитную реакцию организма. Собственно, за воспалительный процесс ответственны ткани самого организма, а не какие-либо микробы или внешние факторы. Инфекция, травма или просто раздражение тканей вызывают гибель клеток. Организм распознает этот процесс как потенциальную опасность, и запускается воспалительная реакция. Она заключается в миграции защитных клеток крови (лейкоцитов) в область поражения, усиленном притоке крови и ухудшенном оттоке (чтобы инфекция не распространялась).
Воспаление представляет собой универсальную защитную реакцию организма. Собственно, за воспалительный процесс ответственны ткани самого организма, а не какие-либо микробы или внешние факторы. Инфекция, травма или просто раздражение тканей вызывают гибель клеток. Организм распознает этот процесс как потенциальную опасность, и запускается воспалительная реакция. Она заключается в миграции защитных клеток крови (лейкоцитов) в область поражения, усиленном притоке крови и ухудшенном оттоке (чтобы инфекция не распространялась).
Наиболее опасными причинами болей в животе слева являются именно воспалительные процессы. Распространяясь по брюшине, они могут охватить всю брюшную полость и привести к летальному исходу даже при интенсивном квалифицированном лечении. Разные ткани реагируют на воспалительные процессы по-разному. Сам патологический процесс, как правило, называется соответственно органу или структурам, которые воспалились.
В левой части живота могут воспаляться следующие органы и анатомические структуры:
- Селезенка. Как правило, орган увеличивается, и воспаляются ткани вокруг него.
- Желудок. Воспаление слизистой оболочки желудка называется гастритом. Более глубокие слои стенки могут воспаляться при язвенном процессе.
- Кишечник. Воспаление кишечника называется колитом. Оно может быть инфекционной природы либо развиваться под воздействием внешних факторов (заглатывание острого предмета, растяжение петель кишечника и др.).
- Поджелудочная железа. Воспаление поджелудочной железы называется панкреатитом. Обычно оно вызвано не инфекцией, а активацией собственных ферментов железы и ее внутренним повреждением.
- Брюшина. Воспаление брюшины называется перитонитом. Обычно он возникает вторично при повреждении брюшной стенки (и попадании инфекции извне) или при воспалении других органов брюшной полости.
- Почка. Воспаление в почках может носить как инфекционный, так и аутоиммунный характер (когда ткань повреждается собственными антителами). В редких случаях причиной могут быть и токсины, которые выделяются с мочой.
Другие органы и ткани в левой части живота воспаляются гораздо реже. Собственно воспаление сосудов или нервов – редкое явление, связанное с аутоиммунными или инфекционными процессами. Миозит – воспаление мышц – может возникать в брюшной стенке. Но он чаще является следствием растяжения ткани из-за избыточной нагрузки. В принципе же воспалительный процесс может протекать практически в любой области, в которой есть иннервация и кровоснабжение.
Подпишитесь на Здоровьесберегающий видеоканал


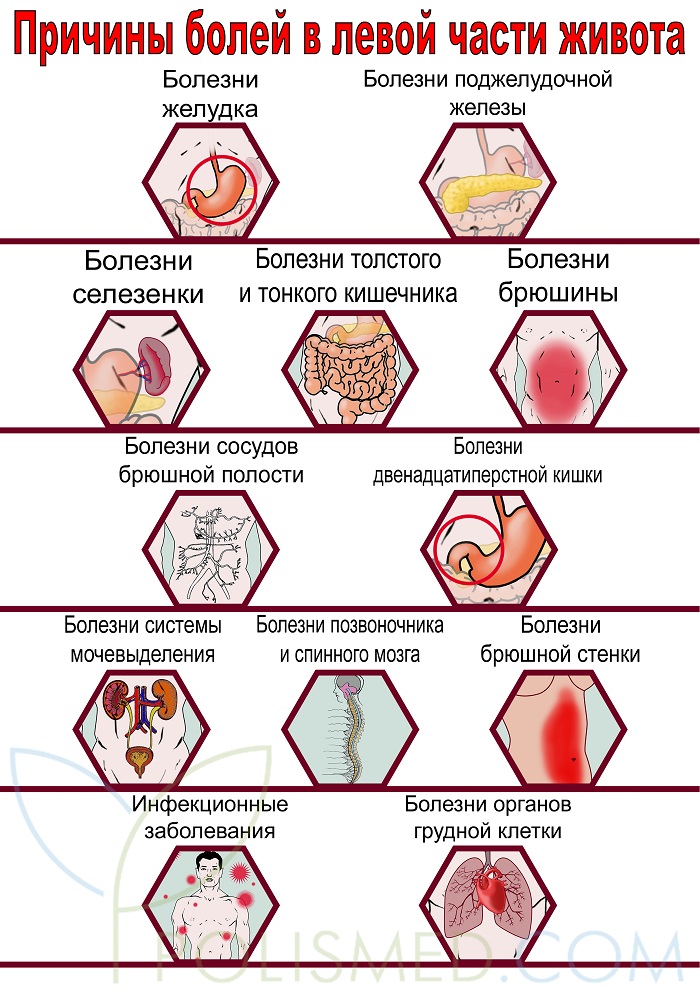
Причины болей в левой части живота
![Причины болей в левой части живота]()
Боли в левой части живота могут быть вызваны достаточно большим количеством заболеваний. Большая часть патологий связана с поражением органом желудочно-кишечного тракта, однако и другие органы и структуры могут быть вовлечены в данный процесс.
Выделяют следующие типы болей:
- Органные боли. Для органных болей характерно поражение какого-либо одного или нескольких органов. При этом патология может носить воспалительный, инфекционный, ишемический (кислородное голодание) или любой другой характер. Боль чаще «мигрирующая», и пациент не может точно сказать, где именно ее эпицентр.
- Париетальные боли. При париетальных болях первичное поражение локализуется в области стенки брюшной полости. Эпицентр боли определить довольно легко.
- Неврогенные боли. Неврогенные боли возникают при патологии нервных волокон, передающих болевые импульсы от органов и тканей к центральной нервной системе. При этом поражение самих органов может отсутствовать вовсе.
- Отраженные боли. Отраженные боли встречаются в медицинской практике достаточно часто и представляют собой явление, при котором боли из одной области тела проецируются в другую, обычно в соответствии с проекцией нервных волокон.
Основные причины болей в левой части живота
| Пораженный орган или система | Возможные заболевания органов и систем |
| Желудок | |
| Двенадцатиперстная кишка | |
| Поджелудочная железа | - панкреатит;
- камни в протоке поджелудочной железы;
- киста поджелудочной железы;
- опухоль поджелудочной железы;
- стеноз сфинктера Одди;
- абсцесс поджелудочной железы.
|
| Селезенка | - спленомегалия;
- периспленит;
- инфаркт селезенки;
- разрыв селезенки;
- тромбоз сосудов селезенки.
|
| Толстый и тонкий кишечник | |
| Брюшина | - острый мезаденит;
- перитонит;
- пельвиоперитонит;
- спаечная болезнь.
|
| Сосуды брюшной полости | |
| Мочевыделительная система | |
| Позвоночник и спинной мозг | - спондилоартроз;
- защемление спинномозговых нервов;
- радикулопатии;
- туберкулез позвоночника;
- повреждение позвоночника;
- первичная или метастатическая опухоль кости;
- менингомиелит;
- арахноидит;
- эпидуральный абсцесс;
- сухотка спинного мозга.
|
| Брюшная стенка | |
| Инфекционные заболевания | |
| Органы грудной клетки | |
| Другие причины | - брюшная эпилепсия;
- абдоминальная мигрень;
- синдром Мюнхгаузена;
- отравления (свинец, таллий, никотин, барий, морфин, ацетилхолин);
- растяжение мышц;
- порфирия;
- гипертиреоз;
- диабетический кетоацидоз;
- абдоминальная пурпура Шенлейна-Геноха;
- травмы живота;
- болезнь Симмондса;
- болезнь Аддисона.
|
Заболевания желудка
Заболевания желудка являются достаточно распространенными в современной медицинской практике. Связано это и с повышенным уровнем стресса, оказывающим негативное воздействие на желудочно-кишечный тракт, и с нарушенным режимом питания, и с несбалансированным рационом. Следует понимать, что желудок представляет собой полый орган с крайне агрессивной внутренней средой (соляная кислота), неблагоприятное действие которой нейтрализуется соответствующим комплексом факторов. При снижении защитных сил или усилении агрессии развивается патологическое состояние, исход которого зависит от различных обстоятельств.
Наиболее частыми заболеваниями желудка являются следующие патологии:
- Гастрит. Гастрит представляет собой воспаление слизистой оболочки желудка. Данный процесс может быть как острым (при инфекции или при отравлении), так и хроническим. В большинстве случаев возникновение хронического гастрита, как и язвенной болезни желудка, связано с наличием кислотоустойчивой бактерии H.pylori, которая, взаимодействуя с клетками слизистой оболочки, запускает воспалительную реакцию. В результате нарушается регенерация клеток, что приводит к нарушению функции желудочных желез с нарушением процесса пищеварения. Обычно хронический гастрит не вызывает каких-либо сильно беспокоящих симптомов и проявляется только в период обострения. При этом зачастую возникают тупые, ноющие боли, с преимущественной локализацией в верхней части живота. Нередко эти боли распространяются и на левую часть.
- Язва желудка. Язвенная болезнь желудка является патологией, при которой в слизистой оболочке желудка под действием различных агрессивных факторов формируется дефект (изъязвление), который может затрагивать все слои желудочной стенки. На сегодняшний день язвенная болезнь рассматривается как следствие инфицирования H.pylori, бактерии, которая способна ослабить защитные силы желудка и его способность сопротивляться воздействию агрессивных факторов среды. Кроме того, распространено злоупотребление нестероидными противовоспалительными препаратами (ибупрофен, диклофенак, аспирин и пр.), которые обладают обезболивающим эффектом и достаточно часто используются для снятия болевого синдрома в домашних условиях. Побочным эффектом этих лекарств является повреждение слизистой оболочки желудка. Проявляется данная патология острыми режущими болями, которые обычно локализованы в верхней части живота. В зависимости от положения язвы данные боли могут распространяться вправо или влево.
- Прободная язва. Прободная язва представляет собой крайне опасное заболевание, которое требует немедленного хирургического лечения. Возникает данный недуг вследствие возникновения отверстия в стенке желудка, с излитием содержимого в брюшную полость. В большинстве случаев данная патология развивается как один из вариантов эволюции запущенной язвенной болезни желудка. Чаще всего прободная язва формируется у пожилых людей, особенно на фоне злоупотребления нестероидными противовоспалительными препаратами. Боль при данной патологии резкая, острая, часто описываемая как кинжальная. В первые часы боль локализуется в верхней части живота или охватывает весь живот (за счет раздражения большого количества нервных окончаний). В дальнейшем боль распространяется в правую часть живота, однако в некоторых случаях возможен вариант с миграцией болевого синдрома в левый бок.
- Опухоль желудка. Злокачественные опухоли желудка чаще всего развиваются на фоне длительного контакта с канцерогенными веществами, которые могут содержаться в пище (копчености, некоторые химические добавки и пр.), во внешней среде (дым, пыль, вода) или в табачном дыме (часть которого растворяется в слюне и заглатывается, вступая в контакт со слизистой оболочкой). Кроме того, для опухолей характерна и некоторая генетическая предрасположенность, так как риск их возникновения выше среди кровных родственников. Вне зависимости от причины возникновения, злокачественные опухоли желудка являются крайне серьезной патологией, которая требует тщательного обследования и радикального лечения. Однако следует отметить, что в большинстве случаев новообразования желудка не вызывают каких-либо выраженных симптомов, которые бы заставили человека обратиться за врачебной помощью на ранних этапах. Симптомы рака желудка чаще всего достаточно размытые и скудные - несварение желудка, умеренная тошнота и периодическая рвота, чувство переполненности после еды, потеря аппетита, черный стул (мелена, возникает в результате кровотечения в верхних отделах желудочно-кишечного тракта). Боли при опухоли возникают редко и обычно указывают на развитие какого-либо осложнения. Локализация болей типична для всех патологий желудка – в верхней части живота. Дальнейшее распространение болевого синдрома зависит от конкретного расположения опухоли и ее эволюции. В некоторых случаях боль может отдавать и в левый бок.
- Полипы желудка. Полипы желудка представляют собой доброкачественные опухолевые образования, которые развиваются вследствие чрезмерного разрастания участка слизистой оболочки на фоне воспалительной реакции. Небольшие полипы обычно бессимптомны, а более объемные могут проявляться потерей аппетита, тошнотой, рвотой.
Болезни двенадцатиперстной кишки
Для двенадцатиперстной кишки, в силу ее анатомического положения, распространение болей в левую часть живота является достаточно редким проявлением. Подобная иррадиация (распространение) болевого синдрома возможно либо при врожденных дефектах желудочно-кишечной трубки, когда в ходе эмбрионального развития кишечник поворачивается не полностью, либо при сочетанном поражении двенадцатиперстной кишки и одного из близлежащих органов. Чаще всего подобная клиническая картина наблюдается при пенетрации язвы двенадцатиперстной кишки в поджелудочную железу.
Пенетрация язвы двенадцатиперстной кишки в поджелудочную железу представляет собой клиническую ситуацию, при которой дефект стенки кишки постепенно углубляется, достигая внешнего слоя с последующим проникновением в орган, расположенный в непосредственной близости (в данном случае – головка поджелудочной железы). В результате возникает нарушение функции поджелудочной железы с клинической картиной панкреатита. Развивается болевой синдром с преимущественной локализацией в поясничной области, который достаточно часто носит опоясывающий характер. Локализация боли исключительно слева встречается редко, однако вовлеченность левой стороны живота отмечается в большинстве случаев.
Заболевания поджелудочной железы
Поджелудочная железа является еще одним органом пищеварительной системы, патология которого может проявляться болями в левой части живота (в зависимости от пораженного участка железы). Так как поджелудочная железа является органом, который синтезирует основные пищеварительные ферменты, а также ряд гормонов (таких как инсулин), ее поражение неминуемо отразится на процессе пищеварения и на ряде других функций организма.
Необходимо отметить, что из-за тесной анатомо-физиологической связи поджелудочной железы с желчными протоками печени, поражение одного органа достаточно часто провоцирует дисбаланс в другом органе. В результате развивается сопутствующая патология той или иной степени тяжести. Чаще всего это возникает при перемещении камней из желчного пузыря по желчным протокам, что приводит к их закупорке с нарушением выделения содержимого. В результате возникает застой желчи в печени (с развитием желтухи и болями в правом подреберье) и застой сока поджелудочной железы (нередко с развитием панкреатита и острыми опоясывающими болями).
Боли в животе могут быть вызваны следующими патологиями поджелудочной железы:
- Панкреатит. Панкреатит представляет собой воспалительное поражение поджелудочной железы, которое может иметь как острый, так и хронический характер (с периодическими обострениями). Развивается панкреатит чаще всего на фоне употребления алкоголя, который оказывает воздействие на ферменты поджелудочной железы, способствуя их накоплению в клетках и ранней активации. В результате начинается переваривание собственных тканей органа. Обычно алкогольный панкреатит развивается у людей, употребляющих алкогольные напитки на протяжении 5 – 10 лет, однако в некоторых случаях патология может развиться на фоне однократного приема алкоголя (чаще у детей). Другой важной причиной, ответственной за развитие панкреатита, считается желчекаменная болезнь, при которой из-за закупорки камнями желчных протоков, соединенных с протоками поджелудочной железы, возникает застой с развитием воспалительной реакцией. Проявления панкреатита зависят от формы недуга и его тяжести. Для хронического течения характерно нарушение переваривания ряда веществ (в основном белков), диарея, метеоризм (вздутие живота), иногда – тупые ноющие боли в животе, отдающие в одну из сторон живота. Для острого течения более характерна выраженная клиническая картина с тошнотой, рвотой, острыми болями в животе (распространение болевого синдрома зависит от пораженного участка железы).
- Камни в протоке поджелудочной железе. Наличие камней в протоках поджелудочной железы может быть самостоятельным заболеванием либо следствием желчекаменной болезни (как было описано выше). В результате частичной или полной закупорки протоков нарушается отделение содержимого, что приводит к развитию воспалительной реакции с активацией пищеварительных ферментов внутри поджелудочной железы. Проявляется данный недуг болевым синдромом, тошнотой, рвотой, зачастую – желтухой (которая вызвана закупоркой желчных протоков с частичным нарушением функции печени).
- Псевдокиста поджелудочной железы. Псевдокиста поджелудочной железы представляет собой некоторую патологическую полость в теле железы, в которой скапливается жидкость, богатая пищеварительными ферментами. Обычно данное образование формируется спустя несколько недель после приступа острого панкреатита. Зачастую псевдокиста имеет достаточно скудную симптоматику. Это слабо выраженный болевой синдром, снижение аппетита, нарушение переваривания жиров и белков.
- Опухоль поджелудочной железы. Опухоли поджелудочной железы занимают четвертое место среди причин смерти от онкологических заболеваний у мужчин и женщин. Чаще всего опухоли локализуются в головке и шейке железы, реже в теле, и еще реже - в хвосте.
- Стеноз сфинктера Одди. Сфинктер Одди представляет собой небольшую круговую мышцу, расположенную в области впадения протока поджелудочной железы и желчных путей в двенадцатиперстную кишку. Данный сфинктер регулирует отток желчи и сока поджелудочной железы в кишечник. Нарушение его функции может возникнуть при значительном стенозе (сужении), при закупорке камнями либо при функциональном спазме, вызванном рядом лекарственных препаратов или иными расстройствами (стресс, нейропатии). При этом нарушается дренирование сока поджелудочной железы и желчи с повышением давления в соответствующих протоках. Это может стать причиной возникновения механической желтухи или острого панкреатита. При данном расстройстве обычно возникает выраженный болевой синдром с распространением болей в верхнюю часть живота и в правое подреберье. Однако, в некоторых случаях, при значительном нарушении работы поджелудочной железы, боль может проецироваться и в левую часть живота. В большинстве случаев патология сопровождается развитием желтухи (пожелтение глазных склер, кожных покровов), а также повышенной температурой тела.
- Абсцесс поджелудочной железы. Абсцесс представляет собой ситуацию, при которой в пределах органа формируется патологическая полость, заполненная жидким содержимым (обычно гноем). Развивается данная патология на фоне отмирания участков поджелудочной железы в ходе острого панкреатита. Обычно абсцесс формируется в течение 3 – 4 недель, однако при присоединении бактериальной инфекции он может образоваться за более короткий период времени. Следует отметить, что инфекция значительно утяжеляет течение заболевания и увеличивает риск неблагоприятного исхода. Больные обращаются за врачебной помощью из-за выраженного болевого синдрома, нарушения пищеварения, слабости. При более тяжелом течении к этим симптомам присоединяется лихорадка, а также понижение артериального давления.
Заболевания селезенки
Селезенка располагается в левой верхней части живота и является органом, играющим одну из ключевых ролей в кроветворении и поддержании нормального иммунитета. В связи с данной функцией органа, большая часть патологий помимо болевого синдрома сопровождается теми или иными изменениями в соотношении форменных элементов периферической крови и их функции.
Следует отметить, что для заболеваний селезенки, как и для патологии многих других органов, не характерен выраженный болевой синдром. Обычно боли проявляются как дискомфорт средней степени выраженности вплоть до достаточно поздних стадий болезни.
Боли в животе могут быть вызваны следующими заболеваниями селезенки:
- Спленомегалия. Спленомегалия представляет собой ситуацию, при которой размеры селезенки увеличиваются на фоне ряда заболеваний крови либо как результат повышенной функциональной нагрузки (переполнение кровью). При этом вес органа обычно увеличивается до 400 граммов и более (при нормальном значении до 150 грамм). Чаще всего спленомегалия развивается как следствие усиления кроветворения, повышенного распада красных кровяных телец либо как ответная реакция на инфекционный процесс (со стимуляцией продукции иммунных клеток и белков, а также с ускоренным очищением крови от побочных продуктов иммунных реакций). Среди других патологий, способных спровоцировать увеличение селезенки, отмечают непосредственное инфекционное ее поражение, образование кисты, опухолевый процесс, а также повышенное давление в системе воротной вены при поражении печени. Симптомы спленомегалии появляются при достаточно сильном увеличении органа и ощущаются в виде дискомфорта в левой части живота, который на более поздних стадиях может описываться больными как тянущие и ноющие боли с иррадиацией (распространением) в левое плечо. Кроме того, к данному проявлению присоединяются симптомы основного заболевания, ставшего причиной увеличения селезенки. У больных при этом может быть повышена температура тела, может наблюдаться некоторое снижение веса, иногда отмечаются сопутствующие патологии печени.
- Периспленит. Периспленит является заболеванием, при котором возникает воспаление капсулы селезенки. Данная патология обычно развивается как ответная реакция на поражение соседних с селезенкой органов (кишечник, поджелудочная железа, левая почка) или непосредственно брюшины. В некоторых случаях утолщение и воспаление капсулы возникает вследствие поражения самой селезенки. Клинически данный недуг проявляется болями в левой части живота. Степень выраженности симптомов зависит от степени воспалительной реакции, а также от других вовлеченных органов.
- Инфаркт селезенки. Инфаркт представляет собой процесс разрушения тканей органа (или всего органа) в результате остановки его кровоснабжения. Возникает тяжелая клиническая ситуация, угрожающая жизни больного. Чаще всего причиной становится повреждение или закупорка артерий, питающих селезенку. В результате нарушается доставка к клеткам необходимых для их нормального функционирования кислорода и питательных веществ. Проявляется это острыми болями в левой части живота (почти в двух третях случаев), повышенной температурой тела, тошнотой и рвотой. В некоторых случаях данная патология может протекать бессимптомно. Следует отметить, что при отмирании участка селезенки нарушается ее целостность с возможностью развития массивного внутреннего кровотечения. Без срочного хирургического вмешательства пациент может быстро погибнуть от потери крови (геморрагического шока).
- Разрыв селезенки. Разрыв селезенки чаще всего возникает вследствие прямого травматического воздействия высокой и средней интенсивности. При этом в достаточно большом количестве случаев разрыв происходит в две стадии. На первом этапе нарушается целостность внутренних структур органа с кровотечением в ткани селезенки. Для данной фазы патологического процесса характерны тянущие боли в левой половине живота и наличие удара или другого воздействия в проекции органа. Однако больные при этом обычно не находятся в критическом состоянии, и достаточно часто их симптомы могут быть ошибочно приняты за признаки несерьезного повреждения. На второй фазе из-за кровотечения и растущего давления происходит разрыв капсулы селезенки с массивным кровоизлиянием в брюшную полость. Данный этап обычно проявляется как геморрагический шок. Больные часто теряют сознание либо становятся дезориентированными, у них нарушается кровоснабжение периферических тканей, кожные покровы становятся холодными и покрываются липким потом, резко снижается артериальное давление (ниже 90 миллиметров ртутного столба). Также значительно учащается частота сердечных сокращений (выше 120 ударов в минуту) и дыхательных движений (более 25 – 30 в минуту). В этот период правильная диагностика и экстренное хирургическое вмешательство являются ключевыми моментами, без которых последствия могут быть катастрофическими.
- Тромбоз сосудов селезенки. Тромб представляет собой кровяной сгусток, который обычно формируется для закрытия сосудистого дефекта с целью предотвращения кровотечения. Однако в некоторых патологических ситуациях тромбы могут формироваться внутри сосуда без наличия кровотечения, что может спровоцировать закупорку просвета вены или артерии с остановкой кровотечения. В результате развивается инфаркт органа. Формированию тромба часто способствует атеросклеротическая болезнь, при которой в стенке сосуда откладываются холестериновые бляшки, способные запустить каскад тромбообразования. Артериальные тромбы обычно формируются в предсердиях на фоне различных аритмий (фибрилляция предсердий), когда из-за нарушения нормального тока крови возникают предпосылки к тромбообразованию. Данный недуг обычно диагностируется в тот момент, когда возникает полная закупорка сосуда с развитием инфаркта селезенки. Однако, помимо выявления данного поражения, всегда необходимо выявлять источник тромба (в некоторых случаях сгустки могут мигрировать по кровеносной системе на достаточно большие расстояния) и принимать все возможные меры для предотвращения повторного эпизода.
Толстый и тонкий кишечник
Петли толстого и тонкого кишечника располагаются внутри всей брюшной полости, и их поражение может провоцировать болевой синдром в любой части живота. Однако существует ряд патологий, при которых более характерно распространение болей именно в левый бок.
Боли в левой части живота могут быть вызваны следующими заболеваниями кишечника:
- Дивертикулез. Дивертикулез представляет собой заболевание, при котором в стенке кишечника из-за различных факторов формируются патологические выпячивания (дивертикулы). При их воспалении или инфицировании развивается дивертикулит, который проявляется достаточно выраженной клинической картиной, во многом схожей с приступом аппендицита. Возникает острая боль, наблюдается тошнота, рвота, отсутствие аппетита, нередко поднимается температура тела, возникает задержка стула и газов. Боль при дивертикулите чаще локализуется в левой нижней части живота, так как часть кишечника, расположенная в данной области чаще поражается дивертикулезом.
- Колит. Колитом называется воспаление толстого кишечника, которое может возникать под действием множества различных факторов. Наиболее частой причиной развития данной патологии является инфекция, вернее, дисбактериоз, то есть дисбаланс между нормальной и патогенной (болезнетворной) микрофлорой толстого кишечника. Другими факторами, способными спровоцировать воспаление, являются аутоиммунные реакции, отравление тяжелыми металлами, нарушение кровоснабжения. Вне зависимости от причины, колит проявляется болями в левой части живота (иногда и в правой), кровянистым стулом (иногда с примесью гноя), вздутием живота, повышением температуры тела, потерей аппетита. Лечение всегда направленно, в первую очередь, на коррекцию нарушений водно-электролитного баланса (потери воды и ионов из-за диареи) и на устранение или компенсацию первичной патологии. Неоправданное применение вяжущих (противодиарейных) препаратов может значительно усугубить общее состояние больного и привести к неблагоприятному исходу.
- Болезнь Крона и левосторонний неспецифический язвенный колит. Болезнь Крона и неспецифический язвенный колит представляют собой группу аутоиммунных заболеваний желудочно-кишечного тракта, основным отличием которых является степень распространенности по кишечнику. Оба заболевания провоцируют хроническую воспалительную реакцию с развитием колита. При этом наблюдаются характерные для данного процесса симптомы (боль, диарея, вздутие живота, потеря аппетита). Чаще всего болезнь протекает с периодическими обострениями.
- Опухоли кишечника. Опухоли толстого кишечника входят в четверку наиболее распространенных типов рака. Для данной патологии характерно длительное бессимптомное течение, что значительно усложняет диагностику и зачастую приводит к тому, что первичную опухоль обнаруживают уже при наличии вторичных очагов в других органах (метастазы). Обычно рак кишечника проявляется наличием примесей крови в стуле, нарушением отхождения стула, иногда – болями в животе. Однако наиболее часто опухоли обнаруживаются либо случайно, либо при оперативном вмешательстве по поводу острой кишечной непроходимости (вызванной раковой опухолью).
- Спастические запоры. Спастический запор представляет собой состояние, при котором значительно увеличивается время прохождения пищевых продуктов по желудочно-кишечному тракту. Это возникает из-за нарушения работы толстого кишечника, что приводит к формированию избыточно твердых и сухих каловых масс. В результате у больных возникают болевые ощущения в левой половине живота, связанные с затрудненным отхождением стула и газов, а также со спазмами кишечной стенки. Данная патология развивается обычно на фоне несбалансированной диеты, из-за приема ряда лекарственных препаратов, при гормональных нарушениях, а также при психоэмоциональном напряжении (стресс).
- Синдром раздраженного кишечника. Синдром раздраженного кишечника представляет собой заболевание желудочно-кишечного тракта психогенной природы, при котором нарушается нормальная работа толстого кишечника. В результате возникает целый комплекс симптомов, среди которых наиболее беспокоящими являются боли в животе, а также диарея или запор (которые могут долгое время чередоваться). Данный недуг обычно поражает людей, страдающих тревожными расстройствами, депрессиями или другими психологическими патологиями. Характерной особенностью является отсутствие какого-либо структурного дефекта, способного вызвать подобные клинические проявления. Однако, несмотря на психологическую природу недуга, он требует такого же пристального медицинского внимания и правильного лечения.
- Непроходимость кишечника. Непроходимость кишечника является патологией, при которой полностью прекращается транзит кишечного содержимого. Обычно это связано с закупоркой просвета кишечника опухолью, перекрутом петли кишечника либо защемлением участка кишечника в грыжевом мешке. В редких случаях возможна закупорка инородным телом или безоаром (камнем, сформировавшимся из твердых непереваренных остатков пищи). Данный недуг требует немедленного медицинского вмешательства, так как без должного лечения может возникнуть не только отмирание поврежденного участка кишки, но и развиться критическое состояние с крайне неблагоприятным прогнозом (генерализованный перитонит). Признаками острой кишечной непроходимости является острая боль в животе (обычно спастического характера) с периодическими усилениями и ослаблениями. Помимо этого у больных обычно отсутствует стул в течение некоторого периода времени. Однако при так называемой высокой непроходимости (то есть при закупорке верхних отделов кишечника) прохождение каловых масс по толстому кишечнику может сохраняться еще 1 – 2 дня. Развивается вздутие живота над местом закупорки, нарушается отхождение газов. Постепенно нарастающие боли, тошнота и рвота являются достаточно частыми признаками данной патологии.
- Проктит и парапроктит. Проктит представляет собой патологию воспалительного характера, охватывающую слизистую оболочку прямой кишки. Парапроктитом называется гнойное воспаление мягких тканей в области прямой кишки и анального отверстия. Данные патологии обычно вызывают выраженный болевой синдром в области анального отверстия, однако они также влияют на моторику кишечника, из-за чего нередко возникает боль в левой нижней части живота. Другими признаками являются частые позывы к испражнению, диарея, болезненное опорожнение кишечника.
Брюшина
Брюшина представляет собой тонкую мембрану, которая покрывает большую часть органов, лежащих в области живота. Поражение брюшины неминуемо вызовет изменение в работе и других внутренних органов. Кроме того, из-за достаточно хорошей иннервации, данный орган способен самостоятельно вызывать выраженный болевой синдром.
Следующие заболевания брюшины могут проявиться болями в левой части живота:
- Острый мезаденит. Острый мезаденит представляет собой патологию, при которой развивается воспаление лимфатических узлов, расположенных в брюшине. Обычно это происходит как результат иммунного ответа организма на какую-либо инфекцию. Данная патология обычно встречается у детей и характеризуется болями в животе средней интенсивности. Кроме того, обычно наблюдается повышенная температура тела, иногда тошнота и рвота, в некоторых случаях присутствует диарея.
- Перитонит. Перитонит является воспалением брюшины, которое возникло в ответ на проникновение каких-либо инфекционных агентов из полости желудочно-кишечного тракта или извне либо из-за воздействия на брюшину других раздражающих факторов (например, желчи). В клинической практике принято выделять локальный (местный) и разлитой перитонит, что определяется по степени распространенности воспалительной реакции. При данной патологии наблюдаются выраженные боли, обычно тупые, но которые могут быть острыми (в зависимости от характера первичной патологии). Локализуются эти боли в области первоначального патологического процесса, однако с течением времени они могут распространиться и охватить весь живот. При этом обычно повышается температура тела, возникает тошнота и рвота, наблюдается защитное напряжение мышц брюшной стенки (доскообразный живот). В подавляющем большинстве случаев лечение перитонита является хирургическим, так как необходимо устранение первичной патологии. Без должного лечения данная патология может привести к летальному исходу.
- Пельвиоперитонит. Пельвиоперитонит возникает при воспалении брюшины в полости малого таза, что обычно возникает вследствие какой-либо гинекологической патологии. При этом больные обычно жалуются на боли внизу живота, повышенную температуру тела, тошноту. В отличие от перитонита, данный недуг не всегда требует хирургического лечения и при правильном подходе и диагностике на ранней стадии может быть излечен при помощи грамотной медикаментозной терапии (благодаря использованию антибиотиков, противовоспалительных препаратов, внутривенных вливаний).
- Спаечная болезнь. Спаечная болезнь возникает при склеивании листков брюшины (обычно с вовлечением петель кишечника) между собой как следствие воспалительной реакции. Данный недуг обычно связан с перенесенными массивными хирургическими вмешательствами на органах брюшной полости, перитонитом или пельвиоперитонитом, а иногда и другими патологическими состояниями. В результате склеивания петель кишечника нарушается их нормальная работа, что иногда провоцирует боли в животе. При неблагоприятном течении может возникнуть острая непроходимость с соответствующими клиническими проявлениями.
Сосуды брюшной полости
Для нормального функционирования любых органов и тканей им необходим адекватный приток артериальной крови (богатой кислородом и питательными веществами) и соответствующий отток венозной крови (уносящей избыток углекислого газа и продуктов обмена веществ). При нарушении кровоснабжения органа развивается ишемия (кислородное голодание), и, если проблема не была разрешена, возникает необратимое отмирание тканей.
Следующие патологии сосудов брюшной полости могут спровоцировать боль в левой части живота:
- Мезентериальный тромбоз. Тромбоз мезентериальных сосудов является тяжелой патологией, при которой из-за наличия тромба (сгустка крови) в просвете артерии или вены, питающей кишечник, возникает острая ишемия с кислородным голоданием и последующим отмиранием участка кишки. Данный недуг является крайне тяжелым и опасным, так как он способен вызвать целый каскад патофизиологических изменений, которые могут усугубить течение патологии. Основные симптомы представлены остро возникшей болью в животе, нарушением отхождения стула и газов, иногда повышенной температурой тела. Все данные признаки не являются специфичными, и окончательный диагноз ставится либо в ходе ряда диагностических процедур, либо уже во время оперативного вмешательства.
- Аневризма брюшной аорты. Аневризма брюшной аорты является потенциально смертельным состоянием, которое без должного лечения может стать причиной практически мгновенной смерти. В основе данного заболевания лежит патологическое расширение или расслоение участка брюшной аорты. При незначительном травматизме или при повышении артериального давления это может стать причиной разрыва сосудистой стенки и массивного кровотечения. К сожалению, в большинстве случаев данное заболевание протекает бессимптомно и определяется случайно. Однако в некоторых случаях аневризма брюшной аорты может вызывать некоторый дискомфорт в области живота и даже несильные боли. Если данная патология была диагностирована, единственным верным вариантом ее лечения является хирургическая коррекция.
- Атеросклероз мезентериальных артерий (абдоминальная ангина). Атеросклероз представляет собой нарушение обмена холестерина, который откладывается в виде бляшек на стенках сосудов и вызывает сужение их просвета. Основную опасность при данном заболевании представляет повышенный риск тромбообразования, так как холестериновые бляшки могут воздействовать на свертывающую систему крови, вызывая ее активацию с формированием сгустков крови. Однако даже при условии отсутствия тромбов, в патологически измененных сосудах наблюдается нарушение функции со снижением кровотока. В результате органы начинают страдать от относительной недостаточности крови и кислорода, особенно в условиях повышенной необходимости (на пике пищеварения). Проявляется это тупыми ноющими болями в области живота, которые возникают обычно после приема пищи. В большинстве случаев атеросклероз сосудов брюшной полости не является изолированным заболеванием и сопровождается атеросклерозом сосудов сердца, что проявляется болями за грудиной после физической нагрузки или стресса (стенокардия или грудная жаба).
- Тромбоз артерий органов брюшной полости. Тромбоз сосудов других органов брюшной полости (селезенки, поджелудочной железы, левой почки) также может спровоцировать выраженный болевой синдром с преимущественной локализацией в левой стороне.
Мочевыделительная система
Патологии мочевыделительной системы являются довольно распространенной и частой причиной болей в левой части живота. Это связано с тем, что мочевыделительная система крайне чувствительна к различным колебаниям в состоянии внутренней среды организма и при небольших изменениях в ней также происходят структурные и функциональные сдвиги. Кроме того, такие патологии как мочекаменная болезнь, пиелонефрит и опущение почки встречаются достаточно часто среди взрослого населения.
Следует отметить, что говоря о болях в левой части живота, обычно ориентируются на поражение именно левой почки и мочеточника. Патологии правой почки и мочеточника лишь в некоторых редких случаях могут вызывать боли, распространяющиеся на левую половину живота.
Следующие патологии мочевыделительной системы сопровождаются болевым синдромом:
- Нефроптоз (блуждающая почка, опущение почки). Почки располагаются по бокам от позвоночного столба и фиксированы к соседним органам с помощью связок и мышц. Также определенное значение в фиксации почки имеет окружающая ее жировая капсула, которая окружает орган со всех сторон и обеспечивает его неподвижность. В нормальных условиях почки могут смещаться вниз на 1 – 2 см во время вдоха. В то же время, при различных заболеваниях и патологических состояниях (при травме, при чрезмерном растяжении передней брюшной стенки после беременности и родов, при резком похудении и истончении жировой капсулы почки) она может опускаться гораздо ниже, иногда достигая полости малого таза. Первым и главным проявлением опущения левой почки будет сильнейшая боль колющего характера, которая может локализоваться в левом подреберье, в нижнем отделе живота или в поясничной области. Возникновение болей обусловлено натяжением почечной капсулы, богатой болевыми рецепторами. Боли появляются или усиливаются в положении стоя и могут исчезать в положении лежа, так как при этом почка возвращается в свое нормальное положение.
- Мочекаменная болезнь. В нормальных условиях образующаяся в почках моча скапливается в почечных лоханках, откуда поступает в мочеточники и затем - в мочевой пузырь. При мочекаменной болезни в почках образуются камни, которые могут проникать в мочеточники и закупоривать их просвет. Если камень попадает в левый мочеточник, нарушается отток мочи из левой почки. Моча скапливается в почечной лоханке и способствует растяжению почечной капсулы, что и является непосредственной причиной возникновения болей в животе и поясничной области слева. Приступ колющих болей может возникать внезапно, при этом интенсивность боли бывает настолько сильной, что человек не может найти себе места. Боль может периодически усиливаться или стихать, однако полностью обычно не проходит. Характерным проявлением мочекаменной болезни также является гематурия (появление крови в моче), возникающая из-за повреждения камнем мелких кровеносных сосудов мочеточника или почечных канальцев.
- Гидронефроз. Данным термином обозначается патологическое состояние, развивающееся в результате хронического (длительного) нарушения оттока мочи и характеризующееся повреждением и разрушением почечных лоханок и самой почечной ткани. Причиной гидронефроза может быть повреждение мочеточника (в результате опухоли, мочекаменной болезни), мочевого пузыря или мочеиспускательного канала. В месте повреждения образуется патологическое сужение, затрудняющее отток мочи, вследствие чего она начинает скапливаться в вышерасположенных отделах мочевыводящей системы, повышая давление в них. Со временем это приводит к расширению почечных лоханок, после чего поражаются сами почечные канальцы и нефроны (функциональные единицы почек, в которых и образуется моча). Основным проявлением гидронефроза левой почки является колющая или ноющая боль в левой части живота, которая может отдавать в левую поясничную или паховую область, реже - в левое бедро. При одностороннем поражении вторая (здоровая) почка в течение длительного времени может компенсировать нарушенную функцию пораженной почки, вследствие чего выделение мочи будет нормальным. В то же время, при двустороннем гидронефрозе довольно быстро появляются симптомы почечной недостаточности, что может привести к смерти пациента.
- Пиелонефрит. Пиелонефритом называется воспалительный процесс, развивающийся в почечных канальцах и в чашечно-лоханочной системе. Причиной заболевания являются различные бактерии, которые могут проникать в почку гематогенным путем (с током крови из соседних очагов инфекции) или восходящим путем (из нижерасположенных отделов мочевыделительных путей, то есть из мочевого пузыря через мочеточники). Пиелонефрит может быть односторонним или двусторонним. При поражении левой почки больные могут жаловаться на тупые, ноющие боли в левой части живота и в левой поясничной области. В случае восходящего распространения инфекции появлению болей могут предшествовать симптомы цистита (воспаления мочевого пузыря) – частые, иногда болезненные позывы на мочеиспускание, сопровождающиеся выделением небольшого количества мочи. При бактериальном пиелонефрите часто нарушается общее состояние больного, что проявляется повышением температуры тела до 38 – 39 градусов, общей слабостью, повышенной утомляемостью, мышечными и головными болями, иногда тошнотой и рвотой.
- Гломерулонефрит. Данным термином обозначается воспалительное заболевание почек, при котором поражаются почечные клубочки (в норме именно в них происходит процесс фильтрации крови и образования мочи). Причинами пиелонефрита могут быть бактериальные или вирусные инфекции, аутоиммунные заболевания (когда иммунная система начинает повреждать клетки собственного организма) и др. Главными проявлениями гломерулонефрита являются симптомы общей интоксикации (что особенно характерно для бактериальных гломерулонефритов) – повышение температуры тела, слабость, головные боли, озноб. Также отмечаются изменения в анализе мочи. В результате нарушения фильтрационной функции почек в моче могут появляться клетки крови, белки и другие вещества, которые в норме в ней не обнаруживаются. При длительном течении заболевания может повышаться артериальное давление, что происходит из-за нарушения регуляторных функций почек. Тупая, ноющая боль в левой части живота иногда является признаком поражения гломерулонефритом левой почки, однако в некоторых случаях данный симптом может и отсутствовать.
- Закупорка левого мочеточника. Причиной закупорки левого мочеточника может быть камень, образовавшийся в левой почке и проникший в мочеточник. Также закупорка может произойти в результате развития опухоли мочеточника (первичной или метастатической, развившейся при миграции клеток из опухоли другой локализации). Боль при этом острая, колющая, локализуется в левых отделах живота и спины и возникает из-за переполнения мочой и растяжения почечных лоханок. Также частым симптомом, указывающим на возможную закупорку мочеточника, является гематурия (кровь в моче) вследствие повреждения камнем слизистой оболочки мочевыводящих путей или распада опухоли.
- Цистит. Цистит – это воспаление мочевого пузыря, обычно являющееся следствием проникновения в него инфекции (бактерий) из нижерасположенных мочевыводящих путей и с наружных половых органов. Цистит чаще встречается у женщин, что обусловлено особенностями мочевыводящих путей (женская уретра более короткая и широкая, в результате чего бактериям легче проникнуть в мочевой пузырь). Способствовать развитию цистита может мочекаменная болезнь, аденома простаты, опухоли и любые другие заболевания, нарушающие процесс оттока и выделения мочи. Клинически цистит проявляется острыми, тянущими или режущими болями внизу живота, которые усиливаются во время мочеиспускания. Также характерны частые ложные позывы к мочеиспусканию, сопровождающиеся выделением небольшого количества (нескольких капель) мочи. Боли в левой части живота при этом могут указывать на распространение инфекции в вышерасположенные отделы мочевыводящих путей и поражение левой почки.
Позвоночник и спинной мозг
Говоря о болевом синдроме, следует понимать, что в основе любого болевого ощущения лежит передача болевого импульса по нервным волокнам к спинному и головному мозгу. Повреждение данных нервных волокон или их патология также могут стать причиной выраженного болевого синдрома, который при этом обычно не сопровождается поражением каких-либо других органов и тканей.
Однако в рамках болевого синдрома не стоит акцентировать внимание на отдельных нервных волокнах. В подавляющем большинстве случаях боль возникает либо из-за поражения спинного мозга или спинномозговых корешков, либо из-за нарушения структуры позвоночника, который является основным несущим и поддерживающим каркасом для данных структур.
При следующих патологиях позвоночника и спинного мозга могут возникать боли в левой части живота:
- Спондилоартроз. Это хроническое заболевание суставных хрящей позвоночника, при котором они истончаются и деформируются из-за нарушения процессов обмена веществ в хрящевой ткани. Вследствие истончения хрящей уменьшается расстояние между двумя смежными позвонками, в результате чего происходит сдавливание спинномозговых нервов (нервных волокон, выходящих из спинномозгового канала и иннервирующих различные ткани и органы). При спондилезе поясничного отдела позвоночника может произойти сдавливание спинномозговых нервов, ответственных за чувствительность кожи и мягких тканей левых отделов живота. Это будет проявляться ноющими, тянущими или жгучими болями в пояснице и в области иннервации данных нервов, возникающими или усиливающимися после длительного пребывания в положении сидя, при наклонах, при сгибании туловища или при поднятии тяжести.
- Защемление спинномозговых нервов. При защемлении спинномозговых нервов (что может произойти в результате выпячивания межпозвоночного диска, роста опухоли, истончения межпозвоночных дисков и по другим причинам) происходит сдавливание нервных волокон и развитие воспалительного процесса в месте повреждения. Это приводит к возникновению патологических нервных импульсов, которые поступают в головной мозг и воспринимаются человеком как боль в области, которую иннервирует данный спинномозговой нерв. Таким образом, ноющие, жгучие или стреляющие боли в левой части живота могут встречаться при защемлении левых спинномозговых нервов поясничной области, причем патологический процесс в самом животе может отсутствовать.
- Радикулопатия. Данное заболевание развивается в результате повреждения спинномозговых нервов, что наблюдается при различных дегенеративных заболеваниях позвоночника (при остеохондрозе, остеоартрозе), а также при переохлаждении спины. При радикулопатии в месте выхода спинномозгового нерва из позвоночника развивается воспалительный процесс, что проявляется сильными болями в области поражения. В иннервируемых данным нервов тканях может отмечаться онемение или парестезия (чувство покалывания или ползания мурашек), которое со временем перерастает в сильную боль ноющего или жгучего характера. Такая боль в левой части живота, усиливающаяся во время движений, может быть обусловлена воспалительным поражением спинномозговых нервов поясничной области слева.
- Повреждение позвоночника. Травмы позвоночника могут сопровождаться повреждением спинномозговых корешков, что по описанным ранее механизмам может привести к появлению болей в левой части живота. Кроме этого при травме может быть задет сам спинной мозг. В результате этого у больного также могут появиться болезненные ощущения в области живота, которые часто сопровождаются нарушением чувствительности или двигательной активности в нижних конечностях либо нарушением функций внутренних органов (все зависит от того, на каком уровне был поврежден спинной мозг, и какие нервные волокна при этом были задеты).
- Менингомиелит. Данным термином обозначается воспаление спинного мозга и его оболочек. Причиной патологии обычно является инфекция (сифилис, туберкулез, бруцеллез, корь, скарлатина и др.). Первыми проявлениями менингомиелита являются боли в области живота (при поражении поясничного отдела) или груди (при поражении грудного отдела). Ноющие боли и/или парестезии в левых отделах живота могут отмечаться при одностороннем поражении спинномозговых корешков поясничной области (в результате распространения воспалительного процесса со спинномозговых оболочек), в то время как при двустороннем поражении они будут носить опоясывающий характер.
- Спинальный эпидуральный абсцесс. Это инфекционное заболевание, характеризующееся образованием ограниченной, заполненной гноем полости снаружи от твердой мозговой оболочки. Причиной заболевания может быть туберкулезное поражение позвонков, а также распространение инфекции из различных гнойных очагов в организме. При поражении поясничного отдела в патологический процесс вовлекаются спинномозговые корешки, что может проявляться выраженными болями в левой части живота. Также при этом отмечаются симптомы общей интоксикации (повышение температуры тела до 39 – 40 градусов и более, озноб и усиленное потоотделение).
- Сухотка спинного мозга. Данная патология является одним из поздних проявлений сифилиса, при котором происходит поражение спинномозговых нервов. Вначале это проявляется парестезиями и болями в коже и органах, иннервируемых пораженными нервами (то есть боли в левой части живота могут возникать при поражении поясничных спинномозговых нервов). В дальнейшем происходит нарушение чувствительности, а затем и двигательной активности в пораженных отделах (в области груди, живота, нижних конечностей), что заканчивается развитием паралича.
Брюшная стенка
Боль в левой половине живота может быть вызвана не только поражением внутренних органов и тканей. В некоторых случаях болевой синдром связан с повреждением более поверхностных структур, которые располагаются либо в толще кожи, либо в мышечном слое, формирующем брюшную стенку.
Болевой синдром может быть вызван следующими патологиями брюшной стенки:
- Заболевания кожи. Причиной появления болей в левой части живота может быть инфекционное поражение кожи данной области – фурункул (воспаление волосяного фолликула, прилегающей к нему сальной железы и соединительной ткани), абсцесс и так далее. Различные бактерии (чаще это стафилококки и стрептококки) могут проникать вглубь кожных покровов через имеющиеся на них микротрещины либо заноситься вместе с инородными телами при травмах левой стенки живота. После проникновения в ткани они начинают интенсивно размножаться, тем самым активируя иммунную систему организма. Клетки иммунной системы (лейкоциты) мигрируют к очагу инфекции и начинают бороться с бактериями, выделяя при этом в окружающие ткани множество биологически активных веществ (серотонин, кинины и другие). Данные вещества обеспечивают развитие воспалительного процесса, а также повышение чувствительности нервных окончаний. В результате этого в месте внедрения инфекции отмечается отек и болезненность тканей, которая усиливается при прикосновении к ним. Также могут присутствовать симптомы общей интоксикации – повышение температуры тела, озноб, общая слабость и так далее.
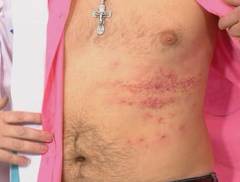
- Опоясывающий лишай. Данное заболевание вызывается вирусом ветряной оспы, который поражает нервные волокна и кожные покровы. Заразиться можно от больного ветрянкой или опоясывающим лишаем человека (вирус передается как по воздуху, так и при прямом контакте). При проникновении в организм человека вирус проникает в нервные клетки спинномозговых нервов, где может длительное время находиться в неактивном состоянии. При активации вирус начинает усиленно размножаться, поражая при этом иннервируемые данным нервом ткани. При поражении левых спинномозговых корешков поясничного отдела первым проявлением заболевания может быть зуд, покалывание или ноющая, тянущая боль в области левой поверхности живота. Затем на месте зуда появляется мелкая красная сыпь, элементы которой возвышаются над кожными покровами и заполняются прозрачной жидкость. Весь данный процесс сопровождается усилением болей. Через несколько дней сыпь усыхает и превращается в желтоватые корочки, которые затем отпадают. На протяжении всего периода заболевания может отмечаться повышение температуры тела до 37 – 38 градусов, общая слабость и повышенная утомляемость.
- Паховая грыжа слева. При данной патологии нарушается прочность передней брюшной стенки, в результате чего через имеющийся в ней паховый канал (который в норме закрыт) могут выпячиваться различные внутренние органы (обычно это большой сальник или петли кишечника). Выпячивание появляется в нижней части живота, в области левой паховой связки. Тянущая боль в области самой грыжи, а также в левой части живота может возникать при поднятии тяжести, во время кашля, однако обычно она непродолжительна и проходит после нескольких минут отдыха. В случае ущемления паховой грыжи (сдавливания грыжевых ворот стенками пахового кольца) боль резко усиливается, при этом в области самой грыжи отмечается отек и покраснение кожи, а также выраженная болезненность тканей. Если ущемлена петля кишечника, усиление болей может носить приступообразный характер (боль усиливается каждые 3 – 5 минут, что соответствует перистальтическим волнам кишечника). К другим симптомам ущемленной паховой грыжи можно отнести тошноту и рвоту, запор, повышение температуры тела.
- Миозит (воспаление мышцы). Воспаление мышц левой стенки живота может произойти в результате их инфекционного поражения. Инфекция может проникнуть в мышцы гематогенным путем (распространяясь с током крови из гнойных очагов в других органах и тканях) либо при ранении передней брюшной стенки. При этом наблюдается активация иммунной системы и развитие инфекционно-воспалительного процесса, что сопровождается отеком тканей и острыми болями. Боль усиливается при прикосновении к пораженной области и при повороте туловища вправо (во время которого сокращаются мышцы левой стенки живота).
- Разрыв мышц брюшной стенки. Растяжение и разрыв мышц брюшной стенки может произойти во время автомобильной аварии, при падении, при ударе или по другим причинам. При разрыве мышечных волокон происходит раздражение расположенных в них болевых рецепторов, что сопровождается сильнейшей острой болью. В дальнейшем из поврежденных кровеносных сосудов может изливаться определенное количество крови, в результате чего образуется гематома. Уже через несколько часов после травмы в области гематомы цвет кожи изменяется на темно-синий (образуется синяк). Кожа при этом становится отечной и припухшей, температура ее повышается, при пальпации (прощупывании) выявляется резкая болезненность. Функция пораженной мышцы нарушается или полностью утрачивается, поэтому при попытке повернуть туловище вправо больной будет испытывать сильнейшую боль в левой части живота.
Инфекционные заболевания
Многие заболевания инфекционного характера могут стать причиной болей в левой половине живота. В большинстве случаев инфекционными агентами поражается желудочно-кишечный тракт, однако в некоторых случаях могут пострадать и другие органы брюшной полости. Чаще всего выявляется бактериальное заражение, однако вирусная, паразитарная и грибковая природа заболевания также могут быть выявлены. Следует отметить, что в некоторых случаях может наблюдаться одновременное инфицирование срезу несколькими инфекционными агентами (два и более вида бактерий или поражение бактериями и грибками).
При следующих инфекционных заболеваниях может возникать боль в левой части живота:
- столбняк;
- ботулизм;
- сальмонеллез;
- иерсиниоз;
- шигеллез (дизентерия);
- холера;
- эшерихиозы;
- паразитарные заболевания (глисты).
Среди основных симптомов инфекционного заболевания, помимо болей в левой части живота, следует выделить повышенную температуру, иногда — озноб, избыточную потливость. Слабость, потеря аппетита, тошнота и рвота также встречаются достаточно часто. При поражении кишечника одним из ведущих симптомов является изменение стула. Обычно развивается диарея, по характеру которой можно судить о примерной локализации основного инфекционного очага, однако для более точного диагноза необходимы дополнительные исследования.
Органы грудной клетки
Одной из особенностей любого болевого синдрома является возможность его распространения на другие области тела, обычно в проекции соответствующих нервных волокон. В некоторых случаях боль в этой вторичной области может быть более интенсивной, чем в месте первичного поражения. В результате возникает иллюзия поражения органов другой локализации, что может привести к диагностическим ошибкам. Однако большинство врачей знакомы с подобной атипичной клинической картиной болезней и всегда стараются провести правильный дифференциальный диагноз между возможными патологиями.
Поражение органов грудной клетки нередко вызывает болевой синдром с локализацией в верхней части живота. Однако в большинстве случаев при этом существуют некоторые другие признаки, которые позволяют выявить первичную патологию.
Следующие патологии органов грудной клетки могут спровоцировать боль в животе слева:
- Инфаркт миокарда. Инфаркт миокарда является опасным заболеванием, при котором из-за нарушения кровообращения в коронарных сосудах сердца возникает ишемия (кислородное голодание) с последующим отмиранием участка ткани. При этом снижается функция сердечной мышцы, так как на фоне уменьшения работоспособности органа нарушается его насосная функция. Это приводит к снижению давления, уменьшению кровообращения в периферических тканях и другим неблагоприятным последствиям. Без должного лечения инфаркт миокарда может спровоцировать летальный исход. Одним из основных симптомов острого инфаркта является боль за грудиной, которая в некоторых случаях может распространяться в область левого плеча, левой лопатки, левой части живота. Следует отметить, что в некоторых случаях, особенно у людей пожилого возраста, инфаркт может протекать практически бессимптомно или с крайне скудной клинической картиной. По этой причине при наличии болевого синдрома в верхней левой части живота всегда следует пройти дополнительное обследование с целью исключения острого инфаркта миокарда.
- Левосторонняя пневмония. При левосторонней пневмонии (воспалении легкого) болевой синдром обычно возникает при поражении плевральных листков (серозная оболочка, покрывающая легкие) и охватывает грудную клетку с соответствующей стороны. Однако в некоторых случаях боль распространяется и на левую часть живота, за счет вовлечения в воспалительный процесс диафрагмы и других структур. Помимо боли при пневмонии наблюдается кашель, обычно с мокротой, повышенная температура тела, озноб, потливость, слабость, отсутствие аппетита.
- Инфаркт легкого. Инфаркт легкого представляет собой ситуацию, при которой из-за нарушения кровообращения в участке легкого происходит отмирание тканей. При этом возникает кашель, кровохарканье, повышается температура, развивается синдром общей интоксикации. Боль может отсутствовать, однако чаще всего она распространяется на соответствующую часть грудной клетки, нередко охватывая и верхнюю часть живота.
- Плевральный выпот. Плевральный выпот представляет собой скопление жидкости между листками плевры, то есть между легким и грудной клеткой. Данная жидкость образуется либо на фоне воспалительной реакции, либо из-за какого-либо другого патологического процесса. При этом возникает и раздражение близлежащих органов, что может привести к возникновению болей в верхней части живота.
- Заболевания грудины или реберных хрящей. Патологии грудины и реберных хрящей, которые могут возникать при ревматических заболеваниях, нередко сопровождаются болями, которые могут распространяться и в верхнюю часть живота.
Другие причины
Помимо перечисленных выше возможных причин болей в левой части живота, существует еще достаточно обширный список патологий, которые так или иначе могут вызывать данную симптоматику. Поскольку встречаются они во врачебной практике крайне редко, их трудно быстро диагностировать. В то же время, некоторые из них представляют серьезную опасность. Еще одной отличительной чертой данной группы заболеваний является то, что они вызывают боли практически в любой части живота, а не только слева. Это значительно затрудняет диагностику.
Следующие заболевания могут также вызывать боль в животе слева:
- Абдоминальная мигрень. Данная патология представляет собой ряд нарушений на уровне центральной нервной системы (ЦНС). Чаще всего она вызвана генетической предрасположенностью в сочетании с внешними факторами, подействовавшими на организм. При абдоминальной мигрени боль в животе часто является единственным симптомом. Локализация боли может быть различной. Обычно другие проявления со стороны ЖКТ (тошнота, рвота, диарея и др.) отсутствуют.
- Синдром Мюнхгаузена. Это заболевание из области психиатрии представляет собой крайнюю форму ипохондрии. Пациент, по сути, притворяется, жалуясь врачам на субъективные симптомы, которых на самом деле нет. Поскольку боль в животе – очень распространенный симптом, который может быть вызван самыми разными причинами, такие пациенты часто имитируют именно его. Подтвердить синдром Мюнхгаузена очень трудно, так как для этого надо исключить все другие причины, которые могут на самом деле вызывать боли и потенциально угрожать жизни пациента.
- Отравления. Помимо пищевых отравлений существует еще большое количество токсичных веществ, способных поражать органы желудочно-кишечного тракта. К ним относятся, например, некоторые металлы - свинец, таллий, барий. Свинец, например, угнетает нервную регуляцию кишечника, из-за чего гладкие мышцы перестают сокращаться. Возникает непроходимость из-за отсутствия моторики, хотя структурно сужений в просвете кишечника нет. Также боли в животе различной локализации и интенсивности могут вызывать отравления никотином, морфином, ацетилхолином. При этом не так важно, попадут ли все вышеперечисленные вещества в организм именно с пищей.
- Растяжение мышц. Растяжение мышц – наиболее распространенная и банальная причина болей в животе у спортсменов и людей, выполняющих тяжелую физическую работу. Боль в этих случаях умеренная, усиливается при движениях и исчезает в состоянии покоя. Сопутствующие симптомы со стороны ЖКТ отсутствуют.
- Порфирия. Данное заболевание встречается очень редко, и полностью причины его возникновения пока не изучены. Предполагается, что из-за врожденных генетических мутаций в организме начинает вырабатываться повышенное количество белка порфирина и ряда веществ, схожих с ним по структуре. Основным проявлением болезни является сильнейшая боль в животе (разной локализации) во время приступа. Также в этот момент моча будет розового цвета. Подтвердить диагноз в промежутке между приступами очень трудно.
- Гипертиреоз. Гипертиреозом называется повышение уровня гормонов щитовидной железы в крови. Оно может быть вызвано различными причинами – от патологий этого органа до передозировки некоторыми препаратами. Действие гормонов щитовидной железы на организм очень разнообразно. Одним из возможных проявлений могут быть боли в левой части живота. Также обычно отмечается сильное потоотделение, усиленное сердцебиение и дыхание.
- Диабетическая кома. Повышенный уровень сахара в крови у пациентов с сахарным диабетом может привести к сгущению крови. Одним из последствий будет раздражение чувствительной брюшины и интенсивные боли. Поскольку такое прогрессирование заболевания говорит о серьезном ухудшении состояния пациента, то вскоре он может впасть в диабетическую кому. Таким образом, некоторые специалисты рассматривают сильную боль в животе у пациентов с диабетом как один из предвестников комы.
- Абдоминальная пурпура Шенлейна-Геноха. Данное заболевание связано с особенностями работы иммунной системы организма. При нем происходит поражение сосудистых стенок особыми иммунными комплексами. В принципе поражаться могут различные сосуды, но чаще всего это заметно на коже (в виде мелкой точечной сыпи) и в кишечнике. Точечные кровоизлияния в стенке кишечника ведут к раздражению брюшины и рефлекторному спазму мышц. Боли чаще наступаю в виде схваток, длительность которых может быть различной.
- Травмы живота. Травмы живота – весьма очевидная причина, которая не вызывает серьезных диагностических трудностей. После сильного удара может наступить ряд осложнений – гематомы в передней брюшной стенке, растяжение или надрыв мышц, разрыв селезенки и др. Колотые и глубокие резаные раны часто сопровождаются занесением инфекции и развитием перитонита (если повреждена брюшина).
- Болезнь Аддисона. Данная патология является редкой формой недостаточности работы надпочечников. При ней надпочечники не производят достаточное количество гормона кортизола, что вызывает нарушения самых разных процессов в организме. Одним из редких проявлений такой недостаточности является боль в животе.
Диагностика причин болей в левой части живота
![]() Диагностика на основании одного лишь болевого синдрома в левой части живота является очень сложной задачей. В данной анатомической области располагается огромное количество различных органов и структур, которые могут быть источником болей. Также существует множество патологий, способных поражать эти органы. Для облегчения процесса диагностики врачи стараются собрать как можно больше информации о пациенте. Таким образом, делается акцент на особенностях болевого синдрома. Сочетание нескольких симптомов является уже более надежной основой для постановки предварительного диагноза.
Диагностика на основании одного лишь болевого синдрома в левой части живота является очень сложной задачей. В данной анатомической области располагается огромное количество различных органов и структур, которые могут быть источником болей. Также существует множество патологий, способных поражать эти органы. Для облегчения процесса диагностики врачи стараются собрать как можно больше информации о пациенте. Таким образом, делается акцент на особенностях болевого синдрома. Сочетание нескольких симптомов является уже более надежной основой для постановки предварительного диагноза.
Что же касается лечения болей в левой части живота, то оно базируется на поставленном диагнозе. Некоторые боли могут пройти сами по себе уже через полчаса без приема каких-либо препаратов. Другие же причины требуют немедленного хирургического лечения, так как представляют прямую угрозу для жизни пациента. Далее будут освещены основные методы диагностики и общие принципы помощи пациентам с болями в левой части живота.
Боли в левой части живота - это достаточно распространенный симптом. Ни в коем в случае не стоит пренебрегать им, потому что за болью могут скрываться тяжелые заболевания с серьезными осложнениями. Список болезней, сопровождаемых болями в левой части живота, очень длинный. Таким образом, и виды исследований для выявления заболеваний, вызывающих боли в данной области, также многочисленны.
Часто пациенты обращаются не сразу после появления симптомов, а тогда, когда боль уже нестерпимая, а болезнь, соответственно, на поздней стадии либо с осложнениями. Несвоевременная диагностика и лечение, в свою очередь, могут привести к серьезным последствиям, начиная от легких осложнений вплоть до летального исхода.
Боли в левой части живота могут иметь различную интенсивность, локализацию, продолжительность, периодичность, характер. Подробная и четкая характеристика болей упрощает постановку диагноза. Однако иногда знания жалоб пациента и его осмотр недостаточно для установки диагноза. Тогда приходится прибегать к различным лабораторным и инструментальным методам исследования.
К наиболее информативным методам диагностики заболеваний, сопровождаемых болями в левой части живота, относятся:
Каждый из методов диагностики обладает определенной информативностью, плюсами и минусами. Наиболее эффективный план диагностики может составить только опытный специалист.
Первичный осмотр и беседа с больным
Данный этап является одним из важнейших в постановке диагноза. Именно при первичном осмотре пациента можно выявить симптомы, характерные для определенных заболеваний. На основании этих симптомов ставится предварительный диагноз. После этого назначают более точные методы обследования, которые подтверждают или исключают первоначальные предположения. Эффективность физикального обследования (первичного осмотра) зависит в основном от опыта и квалификации врача, который его проводит.
С целью проведения осмотра при появлении болей в левой части живота можно обращаться к следующим специалистам:
- семейный врач;
- терапевт (врач общего профиля);
- хирург;
- инфекционист;
- гастроэнтеролог;
- врач скорой помощи.
Клиническое обследование больного включает в себя сбор анамнеза (информации о болезни из уст больного), осмотр пациента, пальпацию, перкуссию, аускультацию. Симптомы, выявленные во время осмотра больного, могут указать на правильный диагноз либо на более конкретные методы исследования, при помощи которых тот или иной диагноз можно установить.
Важнейшую роль в постановке диагноза играют жалобы пациента. Именно они зачастую и заставляют его обратиться к специалисту. Это может быть либо просто боль различного характера в данной области (острая, тупая, ноющая, хроническая и др.), либо боль в сочетании с какими-то другими симптомами или болью в других областях.
Боли, появившиеся в левой части живота, не всегда возникают при патологиях органов, расположенных в этой области. Например, боль может быть вызвана воспалением аппендикса, в норме расположенного справа. В данном случае это может быть связано либо с нетипичным расположением аппендикса, либо с иррадиацией (распространением) болей из правой стороны. Также боли могут появиться вследствие кожных заболеваний. Например, при опоясывающем лишае пациент может жаловаться на умеренные болевые ощущения. В этом случае боль сопровождается кожными высыпаниями.
При пальпации можно выявить следующие симптомы:
- степень напряжения брюшной стенки и ее болезненность;
- усиление боли при резком снятии руки с брюшной стенки - симптом перитонита;
- «доскообразный живот» – симптом прободной язвы желудка или кишечника;
- наличие аномальных уплотнений может говорить о грыже, опухоли, закупорке кишечника;
- боль в левой подвздошной ямке – частый признак воспаления придатков матки у женщин;
- болезненность при пальпации почек (при крупных опухолях почек, мочекаменной болезни, воспалительных заболеваниях почек);
- увеличение селезенки (в норме селезенка не пальпируется).
После пальпации врач приступает к перкуссии. Это метод обследования пациента, во время которого врач постукивает пальцами по отдельным частям тела и анализирует перкуторный звук, который при этом появляется. Обычно так определяют плотность тканей, а через нее – приблизительные границы органов брюшной полости.
Перкуссия в области живота может предоставить следующую информацию:
- притупление перкуторного звука может быть признаком наличия свободной жидкости в брюшной полости;
- увеличение размеров органов – спленомегалия (увеличение селезенки);
- определение размеров патологических образований (опухолей, инфильтратов);
- звонкий перкуторный звук может указывать на наличие газов в кишечнике или в свободной брюшной полости.
При следующем методе физикального обследования, аускультации, могут быть выявлены симптомы, указывающие на характерные патологические процессы. Ими являются механическая непроходимость кишечника (шумы выше места обструкции звонче и чаще), паралитическая непроходимость кишечника (шумы полностью исчезают), признаки асцита (шум жидкости). У больных периспленитом (воспаление капсулы селезенки) может выслушиваться шум трения брюшины о капсулу селезенки.
Общий анализ крови
В общем анализе крови чаще всего в большей или меньшей степени отражаются все патологические процессы, происходящие в организме. При болях в левой части живота очень важно назначать данный метод исследования. Результаты общего анализа крови при необходимости можно получить достаточно быстро, даже в течение нескольких часов. В стандартных ситуациях, когда речь не идет об острой патологии, результаты приходят в течение суток.
Специальной предварительной подготовки для общего анализа крови не требуется, рекомендуется только избежание жирной пищи, стресса. Эти факторы могут насколько исказить некоторые показатели (отклонения в пределах 10%). Количество крови, необходимое для проведения общего анализа крови, небольшое – несколько миллилитров, кровь берется чаще всего из вены либо из пальца.
О патологии могут говорить следующие изменения основных показателей общего анализа крови: - Гемоглобин – компонент эритроцитов, состоящий из белка глобина и гема. Он участвует в переносе кислорода и углекислого газа по тканям. При повышении гемоглобина можно подозревать обезвоживание (дегидратацию), эритроцитоз, острый или хронический стресс, новообразования печени, почек, желудка, кишечную непроходимость. Снижение гемоглобина может говорить о внутреннем кровотечении, анемии, нарушении всасывания питательных веществ в кишечнике.
- Эритроциты (красные кровяные тельца) – клетки крови, осуществляющие транспортировку кислорода и углекислого газа, а также регулирующие рН. Повышение количества эритроцитов бывает при таких состояниях как обезвоживание (на фоне диареи, рвоты), алкоголизм. Снижение может быть признаком внутреннего кровотечения.
- Лейкоциты (белые кровяные тельца) – клетки крови, которые участвуют в защите организма от различных патогенных агентов. Повышение количества лейкоцитов бывает при мезадените, острых кишечных инфекциях, интоксикациях, воспалительных заболеваниях органов ЖКТ (желудочно-кишечного тракта). Снижение чаще бывает при ВИЧ-инфекции, брюшном тифе.
- Тромбоциты – кровяные пластинки, которые участвуют в свертывании крови. Повышение количества тромбоцитов встречается при онкологических заболеваниях печени и почек, воспалительных заболеваниях, закупорке сосудов, тромбозе, лейкозе, после спленэктомии (удаление селезенки). Снижение встречается при интоксикациях, ВИЧ-инфекции, токсоплазмозе, малярии.
- СОЭ (скорость оседания эритроцитов) – неспецифичный показатель крови, который отражает время, за которое эритроциты под действием гравитации оседают на дно пробирки. Повышение СОЭ бывает при злокачественных новообразованиях, аутоиммунных заболеваниях, воспалительных процессах, интоксикациях, травмах, острых и хронических инфекционных процессах.
Биохимический анализ крови
В биохимическом анализе крови уже есть более специфичные показатели. Этот метод исследования также позволяет достаточно быстро получить результаты, что важно для постановки правильного и своевременного диагноза и прогноза. Для биохимического анализа крови необходима венозная кровь в количестве до 10 миллилитров.
Рекомендуется сдавать кровь натощак, через 14 часов после последнего приема пищи, чтобы результаты анализа были более достоверными. Показатели биохимического анализа крови дают информацию о работе внутренних органов и о патологических процессах, проходящих в организме.
При болях в левой части живота могут быть информативными следующие показатели биохимического анализа крови: - АлАТ (Аланинаминотрансфераза) и АсАТ (аспартатаминотрансфераза) – ферменты, которые содержатся в большем количестве в печени, а также почках, поджелудочной железе, сердечной и других скелетных мышцах. Повышение их уровня говорит о патологических процессах в этих органах.
- Амилаза. Данный фермент содержится в основном в клетках поджелудочной железы. Повышение амилазы происходит при остром и хроническом панкреатите, кисте поджелудочной железы, опухоли поджелудочной железы.
- Мочевина. Уровень мочевины говорит о выделительной функции почек. Повышение уровня мочевины происходит при пиелонефрите, инфаркте почки, туберкулезе почки, опухоли мочевого пузыря и других патологиях, сопровождаемых нарушением оттока мочи. Снижение уровня мочевины может быть при некоторых интоксикациях, нарушениях работы печени.
- Уровень креатинина в крови – важный показатель работы почек. Повышение уровня креатинина обычно является признаком острой или хронической почечной недостаточности.
- Глюкоза. Повышение уровня глюкозы в крови происходит при сахарном диабете, травмах, инфекциях. Этот показатель важно проверить даже в тех случаях, когда он не связан напрямую с патологией, вызывающей боли. Пациент может не знать о проблемах с сахаром, а они часто влияют на лечение.
- Общий белок. Снижение данного показателя может указывать на уменьшение синтеза или значительное выделение его с мочой, что бывает при онкологических заболеваниях, панкреатите, заболеваниях кишечника. Повышение уровня общего белка может также указывать на онкологические заболевания, острые и хронические инфекционные заболевания.
- Альбумин – белок крови, который вырабатывается в печени. Низкий уровень альбумина встречается при некоторых болезнях почек, сахарном диабете, злокачественных процессах, ряде заболеваний кишечника.
- СРБ (С-реактивный белок) – элемент крови, который быстро реагирует на повреждения тканей. Его повышение свидетельствует о наличии воспалительных процессов, опухолей, инфекции.
Общий анализ мочи
Этот метод исследования также является рутинным и может служить важным диагностическим критерием. Сбор мочи для общего анализа осуществляется утром после тщательного гигиенического туалета половых органов. В стерильный контейнер собирается средняя порция мочи. Результаты общего анализа мочи можно получить в течение одного дня. Отклонения от нормы показателей общего анализа мочи могут существенно облегчить постановку диагноза.
В анализе мочи могут встречаться следующие патологические изменения, важные для постановки диагноза: - Изменение цвета. В норме цвет мочи светло-желтый. При таких патологиях как пиелонефрит, туберкулез почек, новообразования почки цвет мочи может изменяться от ярко-желтого и оранжевого до красного и коричневого цвета (при появлении крови).
- Изменение рН (кислотность). Повышение кислотности мочи встречается при инфекциях мочеполовой системы, новообразованиях в органах мочеполовой системы, хронической почечной недостаточности. Снижение кислотности может наблюдаться при обезвоживании организма.
- Изменение плотности. Снижение плотности мочи - признак хронической почечной недостаточности, пиелонефрита, гломерулонефрита. Повышение обнаруживается при поступлении небольшого количества жидкости в организм или больших потерях жидкости (высокая температуры, рвота, диарея и др.).
- Появление белка встречается при амилоидозе почек, диабетической нефропатии, нефросклерозе, цистите.
- Появление глюкозы в моче обычно отражает повышенный уровень глюкозы в крови. Это, в свою очередь, обычно говорит о сахарном диабете или предрасположенности к этому заболеванию.
- Появление лейкоцитов указывает на воспалительные процессы в почках и мочеполовой системе (гломерулонефрит, пиелонефрит, цистит).
- Эритроциты – признаки попадания крови в мочу. Причиной могут быть камни в мочевыводящих путях, пиелонефрит, гломерулонефрит, злокачественные образования в мочевом пузыре.
- Эпителиальные клетки появляются в моче при гломерулонефрите, пиелонефрите, цистите, интоксикации, почечнокаменной болезни.
- Появление бактерий в моче происходит при развитии инфекционного процесса в мочеполовой системе. Нередко бактерии в моче появляются при неправильном сборе мочи (нестерильный контейнер, неправильная транспортировка и др.). Инфекцию обнаруживают не при общем анализе мочи, а при бактериологическом анализе в отдельной лаборатории.
При выявлении отклонений от нормы в общем анализе мочи могут быть также назначены и другие виды анализа данного материала. Например, анализ мочи по Нечипоренко, проба Реберга, анализ мочи по Зимницкому, суточная протеинурия, глюкозурический профиль и другие, которые позволяют выявить более широкий спектр почечных патологий и других патологических процессов в организме.
Анализ кала
Копрограмму (анализ кала) необходимо назначать в тех случаях, когда у пациента подозревают заболевания толстого кишечника, печени или других органов ЖКТ. Другие патологии редко проявляются в этом анализе. При бактериологическом анализе каловых масс можно выявить возбудителей различных кишечных инфекций, которые также часто вызывают боли в животе.
Анализ кала может дать следующую диагностическую информацию: - Наличие паразитов. На это могут указывать яйца глистов или их взрослые особи, обнаруженные в собранном материале.
- Наличие крови означает, что в организме есть кровотечение. Это может быть кровотечение в верхних отделах желудочно-кишечного тракта (мелена, когда кровь уже свернулась), кровотечение в нижних отделах ЖКТ (алая кровь), геморрой или анальная трещина. Стенки кишечника также иногда повреждаются инфекцией (клостридии, эшерихии, шигеллы).
- Наличие слизи может указывать на инфекцию (дизентерия), муковисцидоз, синдром раздраженного кишечника.
- Наличие гноя бывает при дизентерии, язвенном колите, опухоли кишечника.
- Изменение консистенции может указывать на воспаление толстого кишечника, брюшной тиф, холеру, пищевые отравления.
- Наличие мышечных, соединительнотканных волокон бывает при гипоацидности (пониженная кислотность) желудочного сока, недостаточности ферментов поджелудочной железы. По сути, эти волокна представляют собой непереваренные фрагменты пищи.
Материал собирается в специальный стерильный контейнер. Подготовка к сбору кала включает в себя гигиену области промежности, отмену приема некоторых лекарств (противогельминтные, противодиарейные препараты, антибиотики, слабительные препараты).
Микробиологические методы исследования
Микробиологические методы исследования объединяют целую группу различных лабораторных тестов. Они необходимы для диагностики различных инфекционных заболеваний. Конечной целью этих методов является выявление возбудителя, определение его вида. Также в ходе отдельного теста (антибиотикограмма) проверяется чувствительность возбудителя к антибиотикам.
Под микробиологическими методами обычно подразумевают следующие:
- Микроскопический. Микроскопический метод представляет собой приготовление микроскопического препарата (окрашивание, фиксирование и т. д.) с дальнейшим изучением его под микроскопом. Этот метод достаточно быстрый и дает информацию о форме бактерий и их видимых характеристиках. Окончательный диагноз с его помощью не ставится.
- Бактериологический. Бактериологический метод представляет собой посев материала на питательные среды, чтобы идентифицировать род и вид бактерий. После проведения бактериологического анализа может быть определена чувствительность идентифицированного вида микроорганизмов к антибиотикам.
- Биологический. Биологический метод представляет собой исследование на лабораторных животных. Этот метод используется реже остальных микробиологических методов из-за высокой стоимости. Также пациенту приходится долго ждать результата.
- Определение чувствительности к антибиотикам. Чувствительность к антибиотикам определяется при помощи диффузионных методов и методов разведения в питательных средах. При обнаружении возбудителя инфекционной болезни необходимо провести и антибиотикограмму (определение чувствительности к антибиотикам), так как в последнее время многие микроорганизмы являются нечувствительными к антибиотикам. Это затрудняет лечение.
Материалом для микробиологических исследований служат кровь, каловые массы, моча. Самым главным условием при их сборе является соблюдение стерильности. Это позволяет избежать попадания в биологические материалы посторонней микрофлоры. Результат исследований может быть получен только через 3 – 5 дней (иногда больше).
С помощью микробиологических методов могут быть подтверждены следующие инфекционные заболевания:
- сальмонеллез;
- шигеллез;
- холера;
- столбняк;
- иерсиниоз;
- другие заболевания.
Серологические тесты
Серологический метод – это исследование биологического материала с целью идентификации в нем антигенов или антител. В качестве биологического материала чаще используют кровь. Серологические методы основаны на том, что любые чужеродные агенты (инфекционные или неинфекционные), попадая в организм, вызывают ответ иммунной системы, которая вырабатывает антитела для борьбы с ними. Также при помощи этих методов исследования можно следить за течением болезни, определив титр (условный уровень) антител и сравнив его с титром на начальных стадиях лечения.
При помощи серологических методов можно обнаружить следующие заболевания, вызывающие боли в левой части живота:
- брюшной тиф;
- паратиф;
- целиакия;
- гельминтозы;
- эшерихиоз;
- другие инфекции.
Ультразвуковое исследование
Ультразвуковое исследование (УЗИ) – неинвазивное (нетравматичное) исследование, проводимое при помощи ультразвуковых волн. Принцип работы УЗИ заключается в способности ультразвуковых лучей проходить через различные ткани организма и отражаться от них. Отраженные волны регистрируются ультразвуковым датчиком и отображаются на компьютере в виде изображения.
Основными преимуществами УЗИ при болях в левой части живота являются:
- невысокая стоимость;
- доступность;
- информативность;
- безвредность;
- получение информации менее чем за полчаса.
Проведение УЗИ предполагает обязательную подготовку к нему. Для того чтобы кишечник не смог повлиять на качество получения информации о состоянии органов, необходимо исключить все продукты, вызывающие избыточное газообразование в кишечнике. Непосредственно перед проведением процедуры не рекомендуется принимать пищу за 8 - 10 часов. Для того чтобы правильно оценить состояние мочевого пузыря, он должен быть заполненным. Если же мочевой пузырь опорожнен, рекомендуется выпить большое количество воды перед исследованием.
С помощью УЗИ можно обнаружить следующие патологии в брюшной полости:
- киста, опухоль, абсцесс, воспаление поджелудочной железы;
- увеличение, киста, абсцесс, опухоль селезенки;
- опухоли почки, пиелонефрит, камни в почках;
- свободная жидкость в брюшной полости;
- расслаивающая аневризма брюшной аорты;
- увеличение размеров других органов брюшной полости;
- мезаденит (увеличенные лимфатические узлы, расположенные на брыжейке).
Фиброэзофагогастродуоденоскопия
Фиброэзофагогастродуоденоскопия (ФЭГДС) – это эндоскопический метод исследования, при котором врач-эндоскопист при помощи эндоскопа (гастроскопа) исследует верхние отделы желудочно-кишечного тракта. Это очень информативный метод исследования, который дает результат непосредственно во время его проведения. Его часто применяют при неотложных состояниях (подозрение на прободную язву желудка, кровотечения ЖКТ и др.).
При проведении гастроскопии можно выявить следующие заболевания:
Подготовка сводится к исключению приема пищи и жидкостей за 8 - 10 часов до проведения исследования. Для уменьшения неприятных ощущений перед процедурой делается местная анестезия. Анестезия проводится только при наличии данных о чувствительности к данному анестетику. После введения эндоскопа врач осматривает слизистую оболочку органов, чтобы проверить на наличие воспалительных процессов, полипов, язв, новообразований. Во время ФЭГДС также может быть взят материал для гистологического и микробиологического исследований.
Рентгенодиагностика
Рентгенодиагностика – это метод, который позволяет обнаружить различные заболевания при помощи рентгенологического исследования. Данный метод основан на том, что различные органы и ткани по-разному поглощают рентгеновское излучение (в зависимости от химического состава и плотности). Лучи, выходя из рентгеновской трубки, проходят через тело человека и далее проецируются на специальной пленке. Для установления источника болей в левой части живота обычно назначаются следующие виды рентгенологического исследования - обзорная рентгенография брюшной полости, контрастная рентгенография.
При помощи рентгена можно выявить следующие патологии:
- скопление газа в брюшной полости вследствие перфорации полого органа – прободная язва желудка или двенадцатиперстной кишки;
- скопление газа в стенке кишки - пневматоз;
- локальное накопление газа в просвете кишки – признак кишечной непроходимости;
- дифференциальный диагноз локализации и вида кишечной непроходимости;
- мегаколон (увеличение толстой кишки);
- объемные образования, ведущие к смещению петель кишок.
- разрыв селезенки.
Изменения могут быть обнаружены и на рентгенографии легких, так как иногда при таких состояниях как плеврит или пневмония боль может отдавать и в область живота. Также может быть назначена ангиография (рентгенография с контрастным веществом), при помощи которой можно диагностировать тромбоз мезентериальных сосудов.
Конечно, наряду с информативностью у этого метода есть и риски. Одним из них является ионизирующее облучение. Из-за этого назначать рентгеновское исследование нужно только при наличии показаний. Этот метод не рекомендуется использовать больным с патологиями кроветворной системы, беременным женщинами, маленьким детям.
Колоноскопия
Колоноскопия – это эндоскопический метод исследования, во время которого врач при помощи эндоскопа осматривает толстый кишечник, проверяя его на наличие воспалительных процессов или новообразований. Также при проведении колоноскопии можно взять биоптаты (пробы ткани) для проведения других лабораторных анализов. Чаще всего это делается при подозрении на рак толстого кишечника.
Процедура, хотя и вызывает неприятные ощущения, обычно хорошо переносится. Для этого предварительно вводятся спазмолитики, которые способствуют расслаблению мышц стенок кишечника. Могут быть введены и седативные препараты, чтобы уменьшить стресс для пациента. При соблюдении правил дезинфекции и стерилизации используемых материалов и инструментов, а также правильном проведении манипуляции, риск осложнений сводится к минимуму.
За три дня до исследования из рациона исключаются продукты, вызывающие газообразование. Накануне исследования исключают прием пищи, разрешается лишь пить воду и проводится очищение кишечника. Очищение кишечника делается с помощью очистительных клизм либо слабительных препаратов.
При проведении колоноскопии можно подтвердить или заподозрить следующие заболевания:
- колоректальный рак;
- полипы;
- опухоли кишечника;
- неспецифический язвенный колит;
- болезнь Крона;
- синдром раздраженного кишечника;
- проктит.
Не рекомендуется проводить колоноскопию на острых стадиях воспалительных процессов и при кровотечениях, так как это может ухудшить состояние пациента.
К преимуществам процедуры можно отнести моментальное получение результата, отсутствие особых сложностей в подготовке, высокая информативность. Основным недостатком является дискомфорт для пациента.
Электрокардиография
Электрокардиография – метод диагностики, основанный на графической регистрации электрической деятельности сердца. В ряде случаев это исследование может помочь и при диагностике болей в животе. Например, инфарктоподобные изменения могут появиться на ЭКГ при панкреатите, интоксикациях, феохромоцитоме, раке пищевода, кишечной непроходимости. Разумеется, в случае этих патологий данные изменения не подтвердят диагноз, а лишь дополнят его.
Также проведение ЭКГ очень важно, потому что боли в левой части живота могут быть просто болями в сердце, иррадиирующими (распространяющимися) в живот и маскирующими сердечную патологию. Например, гастралгическая форма инфаркта миокарда может давать некоторые симптомы болезней ЖКТ. Для дифференциального диагностирования необходимо обратить внимание на сочетание болей в животе с сердечной болью, данные ЭКГ и лабораторных исследований.
Магнитно-резонансная томография
Магнитно-резонансная томография – это метод исследования тканей и органов при помощи магнитного поля и радиочастотных импульсов. Этот метод является одним из самых информативных с точки зрения визуализации структурных нарушений. В то же время, он имеет ряд противопоказаний и ограничений.
На МРТ можно обнаружить следующие причины болей в левой части живота:
- увеличение селезенки;
- абсцесс;
- рак поджелудочной железы;
- аневризма брюшной аорты;
- опухоли других органов брюшной полости;
- пиелонефрит.
Также, перед тем как провести магнитно-резонансную томографию требуется тщательно подготовиться. Кроме того, что перед проведением МРТ запрещается прием пищи за 10 часов, есть и другие особенности подготовки к обследованию, которые нужно соблюдать, чтобы исследование было максимально информативным.
Некоторые особенности проведения МРТ и подготовки к нему:
- Проведение МРТ противопоказано пациентам с различными имплантами с металлическими деталями.
- Пациентам с клаустрофобией и детям предварительно вводят седативные препараты, чтобы облегчить длительное пребывание в замкнутом пространстве (внутри томографа).
- Не рекомендуется употреблять пищу в течение 12 часов до проведения исследования, так как это стимулирует перистальтику (пищеварительные движения кишечника).
- Обязательно предварительно проводится аллергическая проба на используемое контрастное вещество.
Компьютерная томография
Компьютерная томография (КТ) – метод диагностики, основанный на получении послойных снимков при помощи рентгеновских лучей. При использовании КТ можно подробно просмотреть исследуемый орган и найти мельчайшие структурные изменения. Для улучшения качества получаемого изображения часто используют контрастные вещества. Во время проведения исследования пациент подвергается облучению, поэтому каждый раз назначение данного метода исследования должно быть аргументировано.
КТ способна выявить следующие патологии, дающие боли в левой части живота:
- первичные новообразования и метастазы опухолей в соседние ткани и органы;
- панкреатит, ложная киста;
- абсцессы;
- кисты почек, пиелонефрит, гидронефроз;
- эхинококкоз;
- патологии сосудов брюшной полости (атеросклероз, аневризмы и др.);
- травмы живота;
- полипы.
Данный метод исследования противопоказан кормящим матерям и беременным. Подготовка к исследованию состоит в исключении из рациона за несколько дней молочных продуктов, продуктов с содержанием дрожжей, бобовых, газированных напитков. Не рекомендуется принимать пищу 8 - 10 часов до исследования. Данный метод является очень информативным в плане диагностики, однако его использование ограничено из-за высокой стоимости.
Ретроградная холангиопанкреатография
Ретроградная холангиопанкреатография (РХПГ) - это метод, который сочетает в себе одновременно рентгенологический метод с эндоскопическим. В двенадцатиперстную кишку вводится эндоскоп, через который подается контрастное вещество. Далее, при помощи рентгеноскопии визуализируются желчные протоки. Также во время процедуры может быть проведен забор материалов для биопсии.
При помощи РХПГ можно обнаружить камни/стеноз протоков поджелудочной железы, заболевания желудка. Данный метод может вызвать осложнения в виде панкреатита, холангита и инфекционных заболеваний в случае плохой стерилизации используемой аппаратуры и инструментов.
Диагностическое зондирование
Это инструментальный метод исследования органов при помощи зонда. Кроме того, что при помощи зонда иногда кормят пациентов, которые самостоятельно это не могут сделать, и промывают желудок, также проводят зондирование и в диагностических целях. При помощи зонда могут быть взяты пробы желудочного сока и желчи для дальнейшего их исследования. С помощью этого метода можно обнаружить практически весь спектр заболеваний желудка.
Диагностическая лапароскопия и лапаротомия
Лапароскопия – это хирургическая операция, для осуществления которой делаются несколько небольших надрезов, через которые в брюшную полость вводятся инструменты для манипуляции и видеокамера. Часто с помощью лапароскопии можно обнаружить причины болей в левой части живота - воспалительные заболевания, инфекции органов брюшной полости и малого таза, спаечные процессы, кровотечения, опухолевидные образования. Также могут быть взяты пробы тканей для биопсии. При проведении данной манипуляции существует (хоть и небольшой) риск инфицирования, перфорации или повреждения органов или сосудов.
Лапаротомия – это хирургическая операция, для осуществления которой делаются большие надрезы в брюшной полости для хорошего доступа к органам. Диагностическая лапаротомия назначается при невозможности диагностировать болезнь при помощи других более безопасных методов.
Показанием для диагностической лапаротомии/лапароскопии могут стать следующие ситуации:
- перфорации и травмы органов в области живота;
- инфекционные осложнения после проведенной ранее лапаротомии в диагностических либо лечебных целях;
- абдоминальные формы туберкулеза;
- опухоли органов брюшной полости;
- мезаденит (воспаленные лимфатические узлы брыжейки)
- язвы и другие повреждения стенки кишки, сопровождаемые обильными кровотечениями;
- разрыв селезенки.
Данные диагностические методы назначают тогда, когда другие методы являются малоинформативными. Если сравнить два этих метода, то явные преимущества имеет лапароскопия - срок госпитализации и реабилитации меньше, меньше травмируются ткани, ниже риск развития осложнений.
Что делать при болях в левой части живота?
Боли в животе вне зависимости от их локализации могут являться симптомами грозного медицинского состояния, которое носит обобщенное название «острый живот». Данный недуг включает в себя не какую-либо одну определенную патологию, а весь спектр хирургических и терапевтических заболеваний, которые требуют немедленного лечения. Без должной диагностики и терапии достаточно большое количество патологий, вызывающих боли в левой части живота, могут спровоцировать быстрое ухудшение общего состояния с потенциально летальным исходом.
При возникновении болей в левой части живота следует немедленно обратиться за врачебной помощью. С этой целью лучше всего вызвать бригаду скорой медицинской помощи. Однако если болевой синдром невыраженный и общее состояние позволяет, можно обратиться к семейному или участковому врачу. Однако сделать это следует как можно раньше.
Самолечение при болевом синдроме является категорически противопоказанным. Прием любого лекарственного препарата или средства народной медицины в лучшем случае никак не отразится на заболевании, а в худшем – значительно усугубит его течение. Категорически противопоказан прием обезболивающих лекарственных средств, таких как нестероидные противовоспалительные препараты (диклофенак, ибупрофен, миг, нимесил, анальгин и пр.), так как они не влияют на первоначальную причину заболевания, однако способны значительно изменить клиническую картину патологии и тем самым затруднить процесс постановки диагноза. Выраженный болевой синдром является сигналом тревоги, который указывает на наличие какой-то серьезной проблемы. В данной ситуации наиболее рациональным подходом является немедленное обращение за медицинской помощью.
Для облегчения боли следует лечь в кровать и принять позицию, при которой боли беспокоят меньше всего (лежа на животе, лежа на боку с ногами, поджатыми к животу и пр.). Кроме того, к области с наиболее интенсивными болями можно приложить контейнер со льдом, так как это несколько уменьшает не только боль, но и воспалительную реакцию. Однако, не зная наверняка причину болей, лучше все же дождаться врача. Лед вызывает сужение сосудов, которое при некоторых патологиях (не воспалительного характера) может быть опасным.
Для максимального облегчения и ускорения процесса постановки диагноза при обращении в лечебное учреждение следует взять с собой все имеющиеся медицинские записи, так как история предыдущих заболеваний может помощь исключить или предположить определенные патологии.
Следует отметить, что среди острых патологий, способных вызвать сильную боль в левой части живота, большую часть можно скорректировать путем исключительно хирургического вмешательства (острая кишечная непроходимость, мезентериальный тромбоз, разрыв селезенки, аневризма брюшной аорты, перитонит, прободная язва и др.). Несвоевременное лечение или отказ от лечения могут привести к развитию серьезных осложнений с потенциально летальным исходом.
Особенности болей левой части живота
![]() Боли в левой части живота являются довольно распространенной жалобой в медицинской практике. В большинстве случаев данный симптом обладает рядом особенностей, которые определяются либо характером патологии, либо пораженным органом, либо типом и расположением нервных волокон.
Боли в левой части живота являются довольно распространенной жалобой в медицинской практике. В большинстве случаев данный симптом обладает рядом особенностей, которые определяются либо характером патологии, либо пораженным органом, либо типом и расположением нервных волокон.
У болей в левой части живота часто имеются следующие особенности или сопутствующие симптомы:
- Распространение болей. Обычно боли, возникшие в одном месте, постепенно распространяются в другие области. При болях в левой части живота наиболее типичными местами распространения являются половые органы (при поражении мочеполовой системы), задний проход (при патологиях кишечника), поясница (при заболеваниях поджелудочной железы, желудочно-кишечного тракта, селезенки). В редких случаях боли могут распространяться на грудь и спину. При наличии образования, воздействующего на диафрагму, боль может ощущаться даже в области левой ключицы (за счет раздражения диафрагмального нерва).
- Повышенная температура. Большая часть патологий, вызывающих болевой синдром в левой части живота, так или иначе связана с инфекционно-воспалительными процессами, для которых характерно повышение температуры тела. Следует отметить, что у некоторых больных, а также при крайне тяжелом течении заболевания, отмечается, наоборот, снижение температуры тела ниже 36 градусов.
- Нарушения стула. Так как значительная часть болезней, связанных с болями в левой части живота, возникают из-за патологии или вовлечения кишечника и других органов ЖКТ, при данном симптоме нередко отмечаются и нарушения по типу диареи или запора.
Другой важной особенностью болей в левой части живота является то, что обычно они возникают из-за поражения органа, расположенного с той же стороны. Однако в некоторых, редких случаях изначально боль может возникать слева, а затем перемещаться вправо, в зависимости от эволюции заболевания (например, при кровоизлиянии в брюшную полость с раздражением брюшины справа).
Следует понимать, что информация об этих особенностях помогает производить диагностику, что является крайне важным для назначения корректного лечения. Поэтому врачам надо сообщать обо всех особенностях, сопровождающих появление болей.
Почему болит слева внизу живот у мужчин?
Боль слева внизу у мужчин нередко связана с патологиями половых органов или мочевыделительной системы. При поражении яичек боли обычно сильные, носят тупой, ноющий характер, крайне редко являются схваткообразными. Распространяются эти боли вдоль паховой связки из нижнего левого квадранта живота (при поражении левого яичка) в область мошонки.
Следующие патологии половых органов могут вызывать боли внизу живота у мужчин:
- Варикоцеле. При данной патологии нарушен отток венозной крови из яичка, что приводит к застою крови и относительному недостатку кислорода. Чаще всего страдает именно левое яичко. При варикоцеле наблюдаются периодические ноющие боли в левой части живота. Без должного и своевременного лечения данная патология может стать причиной мужского бесплодия.
- Водянка оболочек яичка. При этой патологии между оболочками яичка скапливается серозная жидкость, за счет чего яичко несколько увеличивается в размерах. В большинстве случаев это мало беспокоит больного, однако иногда может вызвать невыраженный болевой синдром, отдающий вверх по паховой связке.
- Перекрут яичка. При перекруте яичка возникает патологическое смещение яичка с поворотом вокруг собственной оси. При этом защемляется семенной канатик с проходящими по нему нервами и сосудами и развивается острый и крайне выраженный болевой синдром. Обычно данная патология возникает как следствие травмы или в результате избыточной подвижности яичка (анатомическая особенность).
- Эпидидимит. Эпидидимит представляет собой воспалительное поражение придатка яичка, которое возникает при ряде инфекционных заболеваний половых органов (обычно из-за инфекций, передающихся половым путем). При этом наблюдается покраснение мошонки, сильные боли, повышение температуры тела.
Почему болит слева внизу живот у женщин?
Боли внизу живота у женщин зачастую возникают на фоне патологии половых органов. Наиболее частой причиной являются инфекционно-воспалительные заболевания, развившиеся на фоне инфекций, передающихся половым путем. При этом зачастую наибольшее значение имеет не столько тип инфекции, сколько степень ее распространенности и органы, вовлеченные в патологический процесс.
При следующих патологиях могут возникать боли внизу живота слева у женщин:
- параметрит (воспаление тканей, окружающих матку);
- аднексит (воспаление придатков матки);
- сальпингит (воспаление маточных труб);
- сальпингоофорит (воспаление маточных труб и яичников).
Следует отметить, что ряд половых инфекций может протекать совершенно бессимптомно и не вызывать каких-либо беспокоящих признаков достаточно долго. Резкая боль в левой нижней части живота, как правило, говорит уже о развившихся осложнениях этих инфекций.
![]()
Почему болит живот слева при беременности?
Беременность представляет собой особое физиологическое состояние женского организма, при котором может наблюдаться ряд специфических нарушений. В основном они связаны с изменениями обменных процессов и увеличением давления в брюшной полости. Обменные процессы и работа иммунной системы изменяются для поддержания жизнедеятельности плода. Давление же в брюшной полости растет, так как плод постепенно увеличивается и сдавливает соседние органы.
Боль в животе слева у беременных женщин может возникать и без какой-либо определенной патологии. Например, в третьем триместре плод уже очень большой. В определенном положении он может, например, немного сдавить петли кишечника. Из-за этого в них скопится газ (метеоризм), стенки органа растянутся, и возникнут тупые боли. Также при беременности часто возникает дисбактериоз кишечника. Это явление связано с изменениями бактериальной флоры (из-за нарушений в работе иммунной системы и изменения пищевых предпочтений). В результате у беременной женщины могут появляться запоры или диарея, при которых спазм стенок вызывает боли.
Также на поздних сроках беременности боли могут возникать из-за растяжения мышц брюшной стенки. Все эти болезненные явления, как правило, носят временный характер и никогда не вызывают сильных острых болей. Последние обычно вызваны патологическими процессами в организме и требуют обращения к врачу.
Причинами болей в левой части живота при беременности могут быть следующие заболевания:
- Киста яичника. Киста в яичнике чаще всего возникает из неразорвавшихся фолликулов. Во время беременности на эти органы идет дополнительная нагрузка (выработка гормонов), поэтому киста может начать увеличиваться. Растущий плод сдавливает яичник, а наличие в нем крупной кисты может привести даже к разрыву и перитониту. Таким образом, наличие кисты яичника у беременных может стать причиной острых болей, требующих немедленного хирургического лечения.
- Синдром Ашермана. Данный синдром обусловлен наличием спаек в полости матки. Они могут препятствовать беременности, а в случае ее наступления сильно растягивать стенки органа, вызывая острые боли. Данный синдром является довольно редкой патологией. Как правило, он возникает у женщин после различных гинекологических вмешательств (удаление полипов матки, аборты и др.).
- Спленомегалия (увеличение селезенки). Селезенка у беременных может увеличиваться по самым разным причинам. Этот орган связан как с системой кроветворения и иммунной системой, так и с рядом обменных процессов. Умеренные боли в левом подреберье вызваны растяжением капсулы органа. Иногда в селезенке возникает застой крови, тоже вызывающий ее увеличение. Застой может быть вызван пережатием сосудов брюшной полости в процессе роста плода.
- Дивертикулез. При дивертикулезе в толстом или (реже) тонком кишечнике имеются слепые выпячивания стенки. Такое выпячивание может быть одиночным или множественным, врожденным или приобретенным. Чаще всего дивертикулы не вызывают каких-либо серьезных симптомов, но при беременности они могут сдавливаться и воспаляться, вызывая сильные боли.
- Панкреатит. Повышение давления в брюшной полости и нарушения работы пищеварительной системы могут привести к панкреатиту, воспалению поджелудочной железы. Чаще это обострения хронической формы болезни, которое спровоцировано беременностью. Боль может быть очень острой и локализуется обычно в центре или в левой части живота.
- Спаечная болезнь. Спаечная болезнь возникает в случае образования в брюшной полости особых тяжей из соединительной ткани. Они соединяют между собой органы (чаще петли кишечника) и ограничивают их подвижность. При беременности, в процессе роста плода, петли кишечника и другие органы поднимаются вверх. Если их подвижность ограничена спайками, у пациентки будут возникать сильные боли. Чаще всего спаечная болезнь развивается у людей после перенесенных воспалительных заболеваний брюшной полости (осложненные аппендицит, холецистит и др.), а также после хирургических вмешательств в этой области.
- Уролитиаз (камни в почках). Весьма распространенной причиной болей слева при беременности являются камни в левой почке. Как и другие органы, почка во время беременности приходит в движение. При наличии в ней камней велик риск возникновения почечной колики. Она проявляется острейшей болью в пояснице, которая иногда отдает и в живот. Если камни образовались в левой почке, болеть будет слева. Попутно могут появляться признаки нарушения оттока мочи.
- Нефроптоз (опущение почки). Чаще всего при беременности почка опускается из-за ослабления тонуса мышц и перераспределения массы тела. Боли при этом возникают не всегда. Поскольку данное состояние может повлечь ряд серьезных осложнений (нарушения оттока мочи, нарушения кровоснабжения почки и др.), пациентка обязательно должна находиться под наблюдением врачей и при необходимости согласиться на хирургическое лечение.
- Порфирия. Порфирия является очень редким заболеванием, которое почти не встречается в практике большинства врачей. Оно обусловлено генетической предрасположенностью и вызвано наличием в крови особых патологических белков. Самым серьезным проявлением болезни являются приступы острых болей в животе. Отличительной особенностью этой патологии является то, что она часто «запускается» беременностью. То есть у женщин именно в этот период происходит первый в жизни приступ. Низкая распространенность болезни и сложность в подтверждении диагноза создают для таких пациенток множество проблем.
Вышеперечисленные патологии – это лишь небольшая часть причин, которые могут вызывать боли в животе при беременности. Однако именно для этих заболеваний беременность может стать своеобразным пусковым механизмом. В целом же появление острых болей в животе может говорить и о проблемах с плодом (отслоение плаценты и др.). Это создает прямую угрозу для ребенка и матери. Поэтому при появлении этого симптома женщина должна немедленно обратиться к врачу для выяснения его причин и назначения квалифицированного лечения.
Почему болит низ живота слева у ребенка?
![]() Боли в нижней части живота у ребенка чаще всего связаны с различными пищевыми отравлениями и инфекциями. Это объясняется тем, что пищеварительная система у детей имеет свои особенности и хуже переносит нагрузки, связанные с перевариванием и усвоением пищи. Например, у детей младшего возраста даже небольшое количество алкоголя порой вызывает реактивные панкреатиты (воспаление поджелудочной железы), которые могут давать боли в животе слева. Жирная и жареная пища, грибы или некоторые корнеплоды (редис, сырая морковь и др.) не приводят к серьезным патологиям, но перевариваются плохо. Из-за этого происходит спастическое сокращение мышц кишечника, и появляются боли в нижней части живота. Также неправильное питание может стать причиной запоров. Скопление каловых масс в сигмовидной кишке (расположенной в левой нижней части живота) тоже вызывает спазм и тупые боли. Как правило, они проходят через какое-то время самостоятельно по мере усвоения пищи или выделения каловых масс.
Боли в нижней части живота у ребенка чаще всего связаны с различными пищевыми отравлениями и инфекциями. Это объясняется тем, что пищеварительная система у детей имеет свои особенности и хуже переносит нагрузки, связанные с перевариванием и усвоением пищи. Например, у детей младшего возраста даже небольшое количество алкоголя порой вызывает реактивные панкреатиты (воспаление поджелудочной железы), которые могут давать боли в животе слева. Жирная и жареная пища, грибы или некоторые корнеплоды (редис, сырая морковь и др.) не приводят к серьезным патологиям, но перевариваются плохо. Из-за этого происходит спастическое сокращение мышц кишечника, и появляются боли в нижней части живота. Также неправильное питание может стать причиной запоров. Скопление каловых масс в сигмовидной кишке (расположенной в левой нижней части живота) тоже вызывает спазм и тупые боли. Как правило, они проходят через какое-то время самостоятельно по мере усвоения пищи или выделения каловых масс.
Острые сильные боли, которые появляются внезапно, всегда должны насторожить родителей и врачей. Чаще всего они вызваны острым воспалительным процессом в брюшной полости, который может угрожать здоровью и даже жизни ребенка.
Причинами острых болей в животе слева у детей могут быть следующие патологии:
- заворот кишок;
- непроходимость кишечника;
- почечная колика;
- аппендицит (в первые часы заболевания или позже при нетипичном положении аппендикса);
- дивертикулит (воспаление дивертикула в кишечнике);
- осложнения язвенно-некротического колита (прободение стенки и перитонит).
Другой группой заболеваний, вызывающих разнообразные боли в животе у детей и взрослых являются кишечные инфекции. Маленькие дети часто едят плохо вымытые фрукты и овощи, с которыми в организм попадают болезнетворные бактерии. Возбудители болезни попадают в кишечник, где начинают размножаться, вызывая боли, вздутие, диарею, тошноту и другие симптомы со стороны желудочно-кишечного тракта. Иммунная система ребенка также более уязвима по сравнению с взрослым организмом. Все это создает предпосылки для развития инфекции.
Довольно часто причинами болей в животе слева у детей являются следующие инфекции:
Также распространенной причиной болей в животе у детей являются различные кишечные паразиты (гельминты). Их распространенность различна в разных странах и регионах, но механизм передачи остается примерно одинаковым. Паразиты попадают в организм с немытыми руками, пищей, загрязненной землей и водой. Размножаясь в кишечнике, они поражают стенки, влияют на пищеварение и могут попадать в другие органы. В большинстве случаев болей при глистных инвазиях не бывает, но каждый организм реагирует на паразитов по-своему. Возможны воспалительные реакции, спазм мышц кишечника. В тяжелых случаях при ослабленном иммунитете такие заболевания даже могут угрожать жизни ребенка.
Довольно часто в странах умеренного пояса встречаются следующие паразитарные заболевания:
Все эти заболевания у взрослых обычно протекают довольно легко и бессимптомно, но у детей чаще встречаются тяжелые осложнения. Боль может быть локализована в одной части живота (например, в левой) или мигрировать. Как правило, у каждого паразита имеются свои особенности. Все паразитарные инфекции в этих случаях излечимы, необходимо лишь вовремя определить возбудителя и начать лечение.
Почему после секса болит живот слева?
![]() Боли в животе после секса являются довольно распространенной проблемой у женщин. Они могут указывать на наличие проблем из области гинекологии. Наиболее часто в медицинской практике встречаются кисты яичников. Это небольшая патологическая полость, которая образуется в органе из-за того, что один из недозревших фолликулов не разорвался. Кисты могут достигать 5 – 6 см в диаметре и вызывать острые боли в животе. Во время секса мышцы брюшной стенки напрягаются, а давление в полости малого таза увеличивается. В сочетании с кистой левого яичника это может вызывать острые боли непосредственно после секса.
Боли в животе после секса являются довольно распространенной проблемой у женщин. Они могут указывать на наличие проблем из области гинекологии. Наиболее часто в медицинской практике встречаются кисты яичников. Это небольшая патологическая полость, которая образуется в органе из-за того, что один из недозревших фолликулов не разорвался. Кисты могут достигать 5 – 6 см в диаметре и вызывать острые боли в животе. Во время секса мышцы брюшной стенки напрягаются, а давление в полости малого таза увеличивается. В сочетании с кистой левого яичника это может вызывать острые боли непосредственно после секса.
Игнорирование данного симптома представляет серьезную опасность. Если киста крупная, она имеет свою «ножку», через которую происходит кровоснабжение тканей. Активные движения и частая смена положения тела может вызвать перекрут этой ножки, из-за чего кровь в ткани перестанет поступать, а ткань начнет умирать. Это вызывает очень острые боли, которые не ослабевают даже после приема обычных обезболивающих средств. Такие пациентки нуждаются в срочном хирургическом вмешательстве.
Также боли в животе слева у женщин после секса могут быть связаны со следующими патологиями:
- Спаечная болезнь органов малого таза. Соединительнотканные спайки в малом тазу могут быть следствием воспалительных процессов или перенесенных операций. В состоянии покоя спайки не мешают пациентке, но активные движения во время секса приводят к смещению органов. В результате этого спайки натягиваются, растягивают стенки органов и могут вызывать очень сильные боли. Даже одна спайка может стать причиной болей в левой части живота после секса. Боль постепенно успокаивается в состоянии покоя. Ее локализация может меняться от одного пациента к другому, в зависимости от того, какие органы затронуты спаечным процессом.
- Аднексит. Аднекситом называется воспаление придатков матки - яичников, маточных труб, связок. Наиболее распространенной причиной являются различные инфекционные процессы. На придатки матки может распространиться хламидиоз, трихомониаз, гонорея и др. В принципе боли в данном случае не будут обязательно связаны с половым актом. Воспаление само по себе, даже в состоянии покоя может вызвать острую боль. Однако активные движения и напряжение мышц во время секса обостряют воспалительный процесс, и боль усиливается.
- Синдром Ашермана. При синдроме Ашермана образуются спайки в полости самой матки. Чаще всего это следствие выскабливания матки при аборте. Механизм появления болей такой же, как и при спаечной болезни в целом. В состоянии покоя пациентку ничего не беспокоит, но активные движения вызывают боль. Поскольку матка расположена примерно в надлобковой зоне, боль не обязательно локализуется в левой части живота, но она может туда отдавать.
- Внематочная беременность. При внематочной беременности оплодотворенная яйцеклетка крепится не в полости матки, а в маточной трубе, которая не приспособлена для этого. На первых порах девушка может не знать о своей беременности, но растущий плод будет растягивать маточную трубу, вызывая сильные боли. Они обычно тупые в состоянии покоя, но во время секса обостряются. Интенсивные движения могут даже привести к разрыву маточной трубы, что сопровождается острейшей болью внизу живота.
- Апоплексия яичника. При апоплексии яичника происходит разрыв тканей органа, и открывается кровотечение в брюшной полости. Разрыв может произойти и в состоянии покоя, так как чаще всего его причины связаны с естественным процессом созревания фолликулов. Однако во время полового акта риск разрыва значительно выше, чем в состоянии покоя. Боль появляется внезапно в правой или левой нижней части живота (в зависимости от того, какой яичник поражен). Вызвана она раздражением брюшины попадающей на нее кровью.
У мужчин боли в животе слева во время секса появляются гораздо реже. Чаще они связаны с растяжением мышц брюшного пресса или других мышц брюшной стенки. Напряжение растянутой и воспаленной мышцы вызывает довольно острую боль. Несколько реже в нижнюю левую часть живота отдают боли из паховой области. Тогда они могут быть связаны с мочеполовыми инфекциями и воспалением, вызванном ими.
Почему при месячных болит слева внизу живота?
В подавляющем большинстве случаев боли в левой части живота во время месячных вызваны вполне естественными процессами. Во время менструации происходит отторжение функционального слоя эндометрия в матке. Это сопровождается кровотечением и болями. Интенсивность этих болей индивидуальна, так как все люди по-разному воспринимают боль. Боль, например, может быть сильнее при недостатке или избытке в организме определенных гормонов. Таким образом, отчасти на это влияет и прием гормональных препаратов.
Определенную роль играет также расположение матки. В период менструации орган несколько увеличивается в размерах. Если при этом он плотно прилежит к петлям кишечника (расположенным сверху), то приступ боли может быть спровоцирован движениями кишечника. Например, употребление пива, черного хлеба, отрубей или газированной воды вызывает повышенное образование газов. Это раздувает петли кишечника, и они сильнее давят на увеличенную матку, вызывая сильные боли. Эти боли чаще локализуются в надлобковой области, но могут также отдавать в правую или левую часть живота.
Разумеется, боли могут также быть вызваны различными патологиями. В период менструации происходит снижение уровня одних гормонов и рост других. На фоне таких гормональных перестроек может происходить обострение ряда инфекций или аутоиммунных заболеваний. Во втором случае речь идет о врожденных или приобретенных дефектах иммунной системы. Первые проявления «дремлющей» патологии у женщин часто приходятся на период полового созревания, а именно на время начала менструального цикла. В редких случаях эти аутоиммунные заболевания поражают мышцы, кишечник или вызывают увеличение селезенки. Тогда у девушки появляются боли в левой части живота.
Также боли в животе при месячных могут быть связаны со следующими инфекциями:
Часто месячные провоцируют боли при наличии структурных аномалий. Это может быть киста яичника, полипы в матке, доброкачественные или злокачественные новообразования мочеполовой системы. Разумеется, во всех этих случаях боль может иметь различную интенсивность и локализацию, и не всегда четко связана с фазой менструального цикла. Закономерное появление болей во время месячных на протяжении двух - трех циклов является поводом для обследования у врача-гинеколога. В большинстве случаев боли будут иметь физиологические причины, но визит к специалисту, все же, исключит ряд опасных патологий, которые тоже иногда встречаются.
Почему болит кожа на животе слева?
![]() Гиперестезия кожи – это симптом, который проявляется повышенной чувствительностью кожи к различным раздражителям. Пациент при этом редко испытывает острую сильную боль. Чаще это неприятное чувство раздражения, которое возникает при легчайшем прикосновении к коже рукой или даже одеждой. Спутать эту поверхностную боль с болью в животе трудно. Как правило, пациент при обращении к врачу жалуется именно на болезненность кожи.
Гиперестезия кожи – это симптом, который проявляется повышенной чувствительностью кожи к различным раздражителям. Пациент при этом редко испытывает острую сильную боль. Чаще это неприятное чувство раздражения, которое возникает при легчайшем прикосновении к коже рукой или даже одеждой. Спутать эту поверхностную боль с болью в животе трудно. Как правило, пациент при обращении к врачу жалуется именно на болезненность кожи.
Механизм появления гиперестезии довольно сложен. Каждый участок кожи на теле человека иннервируется определенным спинномозговым нервом. В результате поверхность тела оказывается поделенной на так называемые дерматомы. Гиперчувствительность на одном из них обычно объясняется патологическими процессами, затрагивающими сами нервы.
Заболеваниями, влияющими на нервную систему и вызывающими гиперестезию, могут быть:
- Сахарный диабет. При сахарном диабете в крови растет уровень глюкозы. Со временем у большинства пациентов это вызывает повреждение отдельных нервов – полинейропатию. Если затронуты дерматомы в области левой части живота, то здесь и появится гиперестезия либо парестезия (снижение чувствительности).
- Отравления. Также нервы могут повреждаться при отравлениях рядом тяжелых металлов (ртуть, свинец и др.) или пестицидами. Повреждения обычно обратимы.
- Ревматические заболевания. При ревматических заболеваниях имеет место поражение соединительной ткани, которая присутствует в том или ином виде почти во всех органах. При васкулитах, например, очаги воспаления появляются в сосудистой стенке. Это и вызывает чувствительность мелких капилляров к раздражениям. Также гиперестезия может появиться при склеродермии. Левая часть живота – редкое, но возможное место для данного симптома.
Также гиперестезия может быть симптомом ряда воспалительных заболеваний в брюшной полости. Тогда механизм появления гиперестезии рефлекторный. Повышенная чувствительность и болезненность кожи в левой части живота может появляться при дивертикулите, холецистите, аппендиците, панкреатите. Чувствительный участок кожи не всегда расположен строго над местом воспаления в животе. Этим объясняется широкий спектр возможных причин.
Наконец, гиперестезия в целом может возникать из-за перенапряжения нервной системы на фоне недосыпания, сильного стресса, приема ряда медикаментов. Нельзя забывать и про обыкновенные повреждения кожи – рожистое воспаление, стафилококковые и стрептококковые гнойные инфекции, ожоги, царапины и ссадины. Однако в этих случаях пациент знает о причине болей.
Если речь идет о болезненности кожи в верхней левой части живота (на уровне левого подреберья), то причиной может быть опоясывающий лишай. Это проявление одного из видов герпеса, при котором вирус локализуется в межреберных нервах. Основным проявлением болезни является характерная сыпь в промежутках между нижними ребрами. Заболевание хроническое, и сыпь появляется только в период обострений. Обострения бывают вызваны переохлаждением, простудой или в целом снижением иммунитета. Примерно за 2 – 3 дня до появления сыпи в данном месте может появиться гиперестезия.
Почему болит живот слева и отдает в ногу?
![]() Боли в нижней части живота слева, отдающие в ногу, являются довольно редким сочетанием симптомов. Оно встречается лишь при некоторых заболеваниях. Прежде всего, нужно разобраться, какие именно органы или ткани являются источником болей. Чаще всего это спинномозговые корешки. Часть чувствительных корешков иннервирует мышцы брюшной стенки и таза, другая часть – кожу и мышцы ног. Воспалительный процесс на уровне позвоночника запросто может поразить обе эти группы нервов, вызвав боли и в животе и в ноге. В этом случае говорят о люмбоишиалгии – синдроме воспаления седалищного нерва. Боли могут появляться в нижней части спины (обычно односторонние), реже в животе, в паху, отдавать вниз до колена и ниже. Из сопутствующих симптомов можно отметить «мурашки» по коже ягодицы, быстрое «затекание» мышц в неудобном положении, нарушения чувствительности.
Боли в нижней части живота слева, отдающие в ногу, являются довольно редким сочетанием симптомов. Оно встречается лишь при некоторых заболеваниях. Прежде всего, нужно разобраться, какие именно органы или ткани являются источником болей. Чаще всего это спинномозговые корешки. Часть чувствительных корешков иннервирует мышцы брюшной стенки и таза, другая часть – кожу и мышцы ног. Воспалительный процесс на уровне позвоночника запросто может поразить обе эти группы нервов, вызвав боли и в животе и в ноге. В этом случае говорят о люмбоишиалгии – синдроме воспаления седалищного нерва. Боли могут появляться в нижней части спины (обычно односторонние), реже в животе, в паху, отдавать вниз до колена и ниже. Из сопутствующих симптомов можно отметить «мурашки» по коже ягодицы, быстрое «затекание» мышц в неудобном положении, нарушения чувствительности.
Воспаление спинномозговых корешков и седалищного нерва может быть вызвано следующими патологиями:
- различные радикулопатии;
- спондилоартроз;
- сколиоз поясничного отдела позвоночника;
- опухоли позвоночника (чаще метастазы других опухолей);
- травмы в области позвоночника;
- туберкулез позвоночника (редко).
Другие причины болей в животе и в ноге на практике встречаются редко. Это могут быть некоторые заболевания органов малого таза, при которых боль распространяется как вверх, так и вниз. Острые, умеренные или тупые боли могут возникать при эпидидимите (воспаление придатка семенника у мужчин), гинекологических заболеваниях у женщин, некоторых мочеполовых инфекциях. Во всех этих случаях источником болей является воспалительный процесс в малом тазу.
Иногда причиной такого сочетания болей являются проблемы с мышцами брюшной стенки. Например, паховая грыжа может не беспокоить пациента годами, но ее ущемление при нагрузке вызовет резкое появление болей. Так как грыжа локализуется в области паховой связки, на «границе» ноги и живота, то боль может отдавать и вверх и вниз.
Почему болит живот слева после кесарева сечения?
Кесарево сечение представляет собой распространенный вид хирургического вмешательства, при котором для рождения ребенка делается разрез передней брюшной стенки. Данная операция не является особенно травматичной, так как рассекаются только мягкие ткани в наиболее безопасном месте, а другие органы брюшной полости (помимо матки) не затрагиваются. Боли в животе в целом после хирургического вмешательства – вполне нормальное явление в первые дни. Но в случае, если боли не ослабевают или, наоборот, становятся сильнее в течение первых 2 – 3 дней, нужно срочно искать их причину.
Причины болей в животе после кесарева сечения можно условно разделить на две большие группы. Первая – это непосредственно осложнения операции. Определенные риски существуют при любых, даже самых заурядных хирургических вмешательствах. Вторая группа – другие заболевания, не связанные с самой операцией. Дело в том, что само кесарево сечение порой выполняется не по желанию пациентки, а из-за наличия проблем или патологий, которые не позволяют рожать естественным путем. Эти-то патологии порой и вызывают боли после проведения операции. Таким образом, причина существовала еще до хирургического вмешательства.
Медицинскими показаниями к проведению кесарева сечения могут быть следующие патологии:
- предлежание плаценты (край плаценты мешает выходу плода из матки естественным путем);
- миома шейки матки;
- полипы шейки матки;
- рубцы или спайки после перенесенных ранее операций в малом тазу;
- почечная недостаточность;
- некоторые мочеполовые инфекции (например, генитальный герпес).
В ряде случаев эти проблемы не только не проходят после рождения ребенка, но только усугубляются. Вследствие этого у пациентки и могут возникать различные боли. Например, почечная недостаточность может быть связана с песком или камнями в почках, рядом аутоиммунных заболеваний, затрагивающих почки и др. В таких случаях появление болей в левой части живота в послеоперационном периоде вполне естественно. Пациентка (так как кесарево сечение проводилось именно по этому поводу) знает о своих проблемах и после рождения ребенка должна начать необходимое лечение. Появление болей не становится неожиданностью.
Также причиной болей в левой части живота после кесарева сечения могут быть следующие осложнения:
- повреждение других органов при выполнении операции;
- расхождение швов;
- внутренние кровотечения;
- попадание инфекции в брюшную полость во время или после операции (наиболее частое осложнение).
В этом случае боли появляются только после операции и становятся неожиданностью как для пациентки, так и для ее врачей. Причиной болей, по сути, являются неточности в выполнении самой операции, некомпетентность врачей, плохой послеоперационный уход. Иногда осложнения связаны с особенностями организма или хроническими заболеваниями (о которых не знали до операции). Во всех этих случаях боли появляются обычно через день - два после операции, могут быть острыми, а их причины представляют серьезную угрозу для жизни пациентки.
Что делать при острой боли в левой части живота?
Внезапная сильная боль в любой части живота в медицине обычно классифицируется как «острый живот». Это собирательное название для целой группы заболеваний, которые могут вызывать данный симптом. Именно боль является ведущим и зачастую единственным симптомом. Объединяет эти заболевания то, все они условно представляют серьезную опасность для жизни пациента. Как правило, речь идет о воспалении в брюшной полости, которое надо как можно быстрее ликвидировать. Промедление даже на час серьезно ухудшит ситуацию, и повысится риск летального исхода или тяжелых осложнений.
В связи с этим появление острых болей в левой части живота ни в коем случае нельзя игнорировать. Все больные с данным симптомом подлежат обязательной госпитализации, чтобы узнать причину появления болей в животе. Если новые симптомы не появляются, имеющиеся в распоряжении врачей диагностические методы не дают информации, а боль не проходит, то приходится делать диагностическую операцию.
Вызывать острые боли в левой части живота могут следующие заболевания:
- прободная язва желудка;
- панкреатит;
- абсцессы в брюшной полости;
- инфаркт или разрыв селезенки;
- тромбоз мезентериальных артерий;
- мочекаменная болезнь (уролитиаз);
- апоплексия левого яичника у женщин.
Все эти патологии вызывают острый воспалительный процесс, который быстро распространяется и может захватить другие органы брюшной полости. При наличии каких-либо сомнений по поводу диагноза проводится операция. Во время этой операции врач своими глазами проверяет состояние органов и тканей, определяет причину болей, а также может срочно ликвидировать наиболее опасные патологические процессы.
Следует отметить, что острые боли в левой части живота нельзя пытаться унять болеутоляющими средствами. Дело в том, что вышеперечисленные патологии могут не вызывать каких-либо других симптомов. Убрав боль, врачи остаются без какой-либо информации, и поставить диагноз становится очень сложно. В то же время, болеутоляющие средства лишь притупляют или искажают ощущения, но никак не действуют на причину болей. Поэтому опасность для жизни все равно остается.
При появлении острых болей нужно как можно быстрее обратиться к врачу для определения причин. Прикладывать тепло или холод нельзя, так как это может ухудшить кровообращение или усилить воспаление.
Почему болит живот слева при ходьбе?
![]() Боли в животе часто появляются в зависимости от тех или иных обстоятельств и носят непостоянный характер. Весьма распространено появление болей при физической нагрузке, наиболее привычной из которых является ходьба. Незаметно для человека при этом действии в организме происходит большое количество процессов. Например, тело приобретает вертикальное положение, в котором изменяется кровяное давление, перераспределяется ток крови. Также во время ходьбы умеренно напрягаются мышцы брюшного пресса, таза. На спину приходится большая нагрузка, чем в положении сидя или лежа. Все эти факторы могут спровоцировать появление болей при некоторых заболеваниях.
Боли в животе часто появляются в зависимости от тех или иных обстоятельств и носят непостоянный характер. Весьма распространено появление болей при физической нагрузке, наиболее привычной из которых является ходьба. Незаметно для человека при этом действии в организме происходит большое количество процессов. Например, тело приобретает вертикальное положение, в котором изменяется кровяное давление, перераспределяется ток крови. Также во время ходьбы умеренно напрягаются мышцы брюшного пресса, таза. На спину приходится большая нагрузка, чем в положении сидя или лежа. Все эти факторы могут спровоцировать появление болей при некоторых заболеваниях.
Боль в животе слева во время ходьбы чаще появляется по следующим причинам:
- Заболевания позвоночника. Как уже отмечалось выше, при вертикальном положении тела на позвоночник приходится значительная нагрузка. Наличие проблем с дисками или самими позвонками приводят к тому, что спинномозговые корешки ущемляются. Некоторые из них при этом могут подавать в мозг сигналы, имитирующие боли в животе слева. Чаще всего такие боли возникают при сколиозе (искривлении позвоночника вбок), перенесенных травмах позвоночника. Значительно более редко встречается воспаление самих корешков или оболочек спинного мозга.
- Заболевания мышц. Ходьба предполагает умеренное напряжение мышц брюшной стенки. В некоторых случаях это может спровоцировать ущемление запущенной грыжи (чаще паховой). Ущемление, в свою очередь, проявляется остро возникающей болью в левой (если грыжа слева) нижней части живота. Также возможно банальное растяжение мышц брюшной стенки как следствие упражнений или нагрузок. Впоследствии растянутые мышцы будут еще какое-то время болеть даже при ходьбе.
- Воспалительные заболевания в брюшной полости. Ряд воспалительных заболеваний в брюшной полости может не вызывать острых болей в состоянии покоя, но нагрузка провоцирует приступ. Длительная быстрая ходьба иногда вызывает перекрут ножки кисты яичника, обострение хронического панкреатита или холецистита. Приходится считаться с тем, что даже такие патологии как аппендицит или холецистит, обычно дающие боли в животе справа, могут иметь атипичные проявления. В любом случае несоблюдение постельного режима при воспалительных заболеваниях почти всегда провоцирует боли.
- Уролитиаз (мочекаменная болезнь). При данном заболевании в лоханке почки скапливается песок или образуются небольшие камни. Обычно причиной является плохое качество воды или нарушение обмена веществ в организме. Эпителий (слизистая оболочка) почечной лоханки очень чувствительный. Острые боли в пояснице или в животе возникают из-за движения камней. Обычное изменение положения тела (а тем более быстрая ходьба) часто провоцируют приступ болей.
- Спленомегалия (увеличение селезенки). Спленомегалия может быть результатом ряда заболеваний крови, инфекции или нарушения кровообращения в сосудах брюшной полости. Боли обычно возникают в левом подреберье после длительной ходьбы. Они вызваны растяжением капсулы органа. У большинства пациентов боль проходит даже после десятиминутной передышки.
- Спаечная болезнь. При спаечной болезни кишечника или органов малого таза в брюшной полости появляются тяжи соединительной ткани, которых в норме быть не должно. Чаще всего они остаются после перенесенных воспалительных заболеваний или хирургических вмешательств. В состоянии покоя эти спайки между органами не натянуты, но активные движения (в том числе быстрая ходьба) приводят к деформации органов спайками и появлению болей.
Также подъем по лестнице или в горку может вызвать приступ стенокардии (вариант ишемической болезни сердца). В некоторых случаях эта патология проявляется не типичными болями за грудиной, а болью в левом подреберье, которая может также частично захватывать спину. Боль возникает из-за ухудшения притока крови к сердечной мышце. Приступ может спровоцировать даже такая умеренная нагрузка как ходьба.
Почему болит слева в животе после еды?
![]() Связь болей в животе с приемом пищи практически всегда указывает на патологию органов желудочно-кишечного тракта (ЖКТ). Боли обычно вызваны неспособностью организма нормально переварить пищу либо механическими сокращениями поврежденных тканей. В левой части живота причиной болей может стать желудок, кишечник или поджелудочная железа. Заболевания пищевода, печени или желчного пузыря могут вызывать боли слева лишь в редких случаях при атипичном течении.
Связь болей в животе с приемом пищи практически всегда указывает на патологию органов желудочно-кишечного тракта (ЖКТ). Боли обычно вызваны неспособностью организма нормально переварить пищу либо механическими сокращениями поврежденных тканей. В левой части живота причиной болей может стать желудок, кишечник или поджелудочная железа. Заболевания пищевода, печени или желчного пузыря могут вызывать боли слева лишь в редких случаях при атипичном течении.
Чаще всего боли в левой части живота после еды вызваны следующими патологиями:
- Гастрит. При гастрите воспаляется слизистая оболочка желудка. Боли чаще появляются на голодный желудок, но могут также обостряться после обильного приема пищи. Желудок реагирует болями на острую, кислую или соленую пищу. Если исключить такие блюда из меню, боли значительно уменьшатся. Чаще всего боль локализуется в левой верхней части живота или «под ложечкой».
- Язва желудка. Боль в животе слева более характерна для язвы кардиальной части желудка. Язва представляет собой дефект слизистой оболочки, который очень чувствителен к раздражениям. Боль появляется примерно через полчаса или час после еды, когда вся пища полностью проходит пищевод и начинается процесс активного переваривания в желудке.
- Злокачественные новообразования. Достаточно редкой, но очень серьезной причиной болей в животе слева могут быть новообразования желудка или кишечника. Рак желудка быстро прогрессирует, имеет плохой прогноз и часто заканчивается летальным исходом. Боли в запущенных случаях могут быть очень сильными. Опухоли в левых отделах толстого и тонкого кишечника тоже могут вызывать боли. Причем на первых порах они обычно вызваны не разрушением тканей, а препятствием на пути пищи. Опухоль может перекрыть большую часть просвета кишки (чаще тонкой) и вызвать частичную или полную непроходимость кишечника. Скопление газов, пищи и растяжение стенок кишки над местом закупорки и вызывает боли.
- Панкреатит. Воспаление поджелудочной железы может развиться по различным причинам. В норме этот орган отвечает за выработку пищеварительных ферментов. Эти ферменты в случае их ранней активации способны повредить и ткани самого органа. Наиболее часто приступ панкреатита происходит после употребления большого количества большого количества алкоголя или тяжелой (обычно жирной) пищи. Приступ сопровождается сильными опоясывающими болями в верхней части живота.
- Дивертикулез. При дивертикулезе в стенке кишечника (чаще толстого) образуются небольшие выпячивания, своеобразные слепые карманы. Дивертикул может быть один (чаще в тонком кишечнике) или несколько, тогда говорят о дивертикулезе. Если выпячивания расположены на нисходящей толстой кишке, сигмовидной кишке или петлях тонкого кишечника, расположенных слева, то и боль будет появляться в левой части живота. Прием пищи может привести к попаданию ее в полость дивертикула. Там она не переваривается, не проходит далее по кишечнику, и может начаться процесс гниения и воспаление самого дивертикула. Однако далеко не каждый прием пищи у пациентов с дивертикулезом сопровождается болями. Еда – лишь один из возможных стимулов к развитию воспалительного процесса.
- Болезнь Крона. Данное заболевание имеет аутоиммунную природу, то есть воспалительный процесс вызван нарушениями в работе собственной иммунной системы организма. Чаще всего поражается кишечник, но иногда очаги также появляются в желудке, пищеводе или даже в ротовой полости. Боли в левой части живота обычно вызваны поражением нисходящего отдела толстого кишечника или сигмовидной кишки (встречается реже). Болезнь является хронической, и периодически происходят рецидивы (повторные обострения). Именно в период обострения прием пищи может спровоцировать приступ сильных болей, диарею и другие симптомы со стороны ЖКТ. Пациенты следуют специальной диете и принимают необходимые препараты, чтобы уменьшить проявления болезни.
- Целиакия. Данное заболевание обусловлено генетическим дефектом и отчасти другими факторами. Оно заключается в неспособности ЖКТ усвоить белок глютен. Более того, попадание этого белка в организм вызывает сильные повреждения тонкого кишечника и воспалительный процесс. Так как болезнь врожденная, то и симптомы ее появляются обычно в детстве. Глютен содержится в злаковых культурах (пшеница, рожь, ячмень, овес) и некоторых других растениях. Тяжелое течение болезни в наши дни встречается достаточно редко. После употребления в пищу хлеба, печенья или других продуктов с глютеном у ребенка появляются боли в животе, расстройство, скопление газов и другие признаки воспаления в кишечнике. Исключение продуктов, содержащих глютен, из рациона избавляет пациента от болей.
- Пищевые отравления. При пищевых отравлениях в организм попадает некоторое количество бактерий или их токсинов. Если они беспрепятственно проходят желудок, то, попав в кишечник, они вызывают патологические реакции. Это сокращение мышц в стенке кишечника, нарушение нормального пищеварения, скопление газов и др. В результате у пациента могут появиться тошнота, рвота, диарея (понос) и боль в животе. Последняя может располагаться в любой части живота (не только в левой). Зависит это от того, где скопятся газы, и какие гладкие мышцы будут сокращаться.
Одиночные эпизоды, когда у человека появляются боли в левой части живота после еды, чаще связаны с перееданием, скоплением газов, употреблением несвежих продуктов и другими похожими причинами. В этих случаях, разумеется, речь не идет о какой-либо патологии. Однако повторяющиеся эпизоды болей после каждого приема пищи или болевая реакция на прием определенных продуктов является серьезным поводом для визита к врачу-гастроэнтерологу, который занимается заболеваниями ЖКТ.