Что такое Боррелиоз (болезнь Лайма, болезнь Лима)?
![]() Боррелиоз представляет собой одно из наиболее распространенных заболеваний, передающихся путем присасывания клеща к поверхности кожи. Непосредственным возбудителем болезни является одна из бактерий, принадлежащих к роду боррелий.
Боррелиоз представляет собой одно из наиболее распространенных заболеваний, передающихся путем присасывания клеща к поверхности кожи. Непосредственным возбудителем болезни является одна из бактерий, принадлежащих к роду боррелий.
Клиническая картина характеризуется определенной стадийностью. Первая стадия заболевания проявляется появлением мигрирующей эритемы в месте присасывания клеща в сроки от 2 до 32 суток и отмечается практически у всех пациентов, пострадавших от укуса клеща-переносчика боррелиоза. Следует отметить, что доля таких клещей в различных регионах отличается. Вторая стадия регистрируется в среднем у 20 - 30% пациентов через 1 - 3 месяца и проявляется симптомами поражения суставов, их вспомогательного аппарата (связок, синовиальных влагалищ, реже сухожилий), нервной и сердечно-сосудистой системы. Третья стадия боррелиоза развивается в сроки от полугода до 2 лет с момента заражения и проявляется глубоким поражением суставов, кожи и нервной системы вплоть до деменции и спастического пареза конечностей.
Лечение заболевания в первой стадии проводится антибактериальными препаратами и является высокоэффективным. Лечение боррелиоза во второй стадии является существенно менее эффективным, более длительным и часто сопровождается теми или иными остаточными явлениями, причем полное выздоровление наступает в большинстве случаев, но не во всех. Третья стадия боррелиоза практически не поддается лечению и часто сопровождается инвалидизацией больного.
Среди интересных фактов о болезни Лайма можно отметить следующие:
- в некоторых регионах Евразии процент иксодовых клещей, являющихся переносчиками боррелиоза, приближается к 80 - 90%;
- болезнь Лайма часто путают с клещевым энцефалитом, несмотря на то, что данные заболевания вызываются различными возбудителями;
- название заболевания (Лайм-боррелиоз) происходит от небольшого города в штате Коннектикут, США, где его вспышка была отмечена учеными, а впоследствии и был выявлен возбудитель;
- помимо иксодовых клещей боррелиоз может передаваться оленьими кровососками (лосиной мухой, лосиной вошью, лосиным клещом), которые при достижении высоких концентраций могут атаковать и человека;
- попадая в кровь, возбудитель боррелиоза способен активно противодействовать иммунной системе и в короткие сроки проникать через любые разделительные биологические барьеры (гематоэнцефалический, гематоплацентарный, гематотестикулярный, гематомаммарный и др.) и др.
Возбудитель и причины развития боррелиоза (болезни Лайма)
Клещевой боррелиоз вызывается группой мелких грамотрицательных бактерий из рода боррелий. Внешний их вид во многом схож, поскольку все они принадлежат к классу спирохет, однако при более детальном рассмотрении отмечаются различия в размерах, количестве витков, направлении вращения и строении оболочечных антигенов. Основной причиной развития данного заболевания является присасывание к коже клеща, в слюнных железах которого содержится возбудитель. В более редких случаях переносчиком становятся оленьи кровососки. Достоверных данных относительно передачи возбудителя боррелиоза другими членистоногими (вшами, блохами, комарами и др.) на сегодняшний день не существует.
Различают следующие виды возбудителей боррелиоза:
- B. burgdorferi;
- B. garinii;
- B. afzelii;
- B. valaisiana;
- B. lusitaniae;
- B. japonica;
- B. tanukii;
- B. turdae;
- B. andersonii и др.
Вышеперечисленные виды представляют интерес, скорее, для исследователей, однако на практике все они объединяются в группу B. burgdorferi s.l. (в широком смысле) – наиболее распространенный и многочисленный вид. Клинические, патогенетические и эпидемиологические различия между ними плохо изучены и малозаметны, чтобы выделять их возбудителей на общем фоне. Вероятно, что в ближайшем будущем по мере совершения открытий в данной области это допущение будет пересмотрено.
Внешне B. burgdorferi представляет собой вытянутую спиралеобразную спирохету, длиной в 11 - 25 мкм. Количество витков и их диаметр непостоянен, поэтому часто бактерия имеет штопорообразную форму. Такие небольшие размеры позволяют данному возбудителю проникать через большинство бактериальных фильтров, что затрудняет ее выделение из биологических сред. Кроме того, такая форма и размеры обеспечивают бактерии беспрепятственное проникновение внутрь клеток организма человека или животного и длительное персистирование (пребывание) в ней. Передвижение боррелии осуществляется посредством вращательно-поступательных движений ее тела, а также посредством движения жгутика или нескольких жгутиков, в зависимости от конкретного вида. Клеточная стенка состоит из термостабильного липополисахарида, который, в свою очередь, способен инициировать цепь патогенетических реакций, приводящую к развитию аутоиммунного воспаления соединительной ткани. На поверхности клетки находятся белковые антигены, которые и определяют видовую принадлежность бактерии, а также характер ее патогенного действия.
Резервуаром инфекции в природе являются многочисленные виды животных. В частности, она регистрируется у крупного и мелкого рогатого скота, грызунов, собак кошек, домашних и диких птиц. Также крупным резервуаром являются иксодовые клещи, которые по совместительству являются и основными переносчиками инфекции. Существует множество различных подвидов данного вида клещей в разных географических регионах, однако различия между ними также не столь важны с клинической точки зрения. Важно лишь то, что процент их инфицированности может существенно отличаться. Инфицированным клещ является, когда в его желудочно-кишечном тракте присутствует возбудитель боррелиоза. Однако для заражения необходимо, чтобы возбудитель присутствовал и в слюнных железах, поэтому не все инфицированные клещи во время присасывания передают заболевание. Также следует отметить, что заразиться клещ может как напитавшись кровью больного животного, так и при рождении (трансовариальная передача). Исходя их этого, часть личинок и нимф, которые, как и взрослые особи, питаются кровью, могут представлять эпидемическую угрозу по заражению боррелиозом и другими инфекциями, например, вирусом клещевого энцефалита.
Таким образом, основным источником заражения боррелиозом является присасывание инфицированного клеща. Случаи заражения учащаются в период с начала мая по конец сентября, что совпадает с периодом активности клещей. В некоторых регионах данные сроки могут смещаться как в одну, так и в другую сторону. Наиболее плотные скопления клещей отмечаются в местах периодического появления животных и человека. Так, наибольшую опасность представляют тропы, окруженные травой и кустарником. Клещи располагаются на листьях данных растений (чаще на тыльной стороне) на высоте до одного метра. Поскольку они лишены органов зрения, то основным органом мировосприятия у клещей является обоняние. Приближение животного приводит членистоногого в состояние готовности. При этом он выползает на край листа и выставляет вперед лапки, на концах которых находятся крючкообразные захваты. Даже при мимолетном и незначительном касании животным данных захватов клещ перебирается на его тело и проникает к кожным покровам.
Также следует отметить, что клещи не способны прыгать с деревьев, поэтому опасаться такого нападения не стоит. В силу своего анатомического строения они способны лишь ползать снизу верх. Попав на поверхность кожи, они некоторое время (до двух часов) перемещаются по ней, выбирая наиболее подходящие места для прокола, а затем присасываются. Момент присасывания, как правило, остается незамеченным из-за того, что клещ вводит в ткани обезболивающие вещества. Затем на протяжении некоторого времени клещ насыщается кровью. Если это личинка, то для насыщения ей достаточно суток. Нимфе потребуется несколько суток, а взрослая особь сосет кровь до 12 суток. По завершении питания клещ самостоятельно отпадает и в течение нескольких дней переваривает пищу, после чего снова охотится.
Подпишитесь на Здоровьесберегающий видеоканал


Механизм инфицирования и патогенез боррелиоза (болезни Лайма)
Поскольку клещевой боррелиоз является инфекцией, склонной к хронизации, то важным будет проследить патогенез (развитие) данного заболевания от момента заражения до развития хронических изменений органов и тканей под влиянием его возбудителя.
Заражение чаще всего происходит при попадании инфицированного секрета слюнных желез клеща в мягкие ткани. Существует вероятность заражения боррелиозом при раздавливании клеща на теле и попадании инфицированного содержимого его пищеварительного тракта в раневой ход. Еще менее вероятна передача заболевания во время переливания крови от инфицированного пациента с латентной формой боррелиоза неинфицированному пациенту.
Попав вглубь эпителия, спирохеты начинают центробежное перемещение во все доступные направления. В результате этого через некоторое время (от нескольких часов до нескольких дней) вокруг места присасывания клеща появляется сначала пятно, которое постепенно расширяется, превращается в папулу. По достижении размеров в несколько сантиметров в центре папулы появляется бледное пятно, отек в области которого меньше, по сравнению с бывшей до этого папулой. Таким образом, формируется первичный аффект в виде мигрирующей кольцевидной эритемы.
В среднем через 12 часов с момента присасывания клеща возбудитель болезни Лайма проникает в системный кровоток и распространяется по всему организму. Благодаря небольшому размеру, спиралевидной форме и прочной липополисахаридной клеточной стенке бактерия без труда преодолевает абсолютно все существующие в теле человека гистогематологические барьеры, проникая во все ткани и органы (головной и спинной мозг, печень, почки, молочные железы, селезенка, глаза, репродуктивные органы, даже ткани плода у беременных).
Проникая в органы и ткани, боррелии взаимодействуют с клетками макрофагальной системы, которые запрограммированы иммунитетом на поглощение и уничтожение всех клеток, на поверхности которых отсутствуют антигены, указывающие на принадлежность к собственному организму (self-антигены). На данном этапе такое противодействие организма является недостаточным, поскольку темпы размножения B. burgdorferi перекрывают темпы их уничтожения макрофагами. Тем не менее, уничтоженные макрофагами бактерии расчленяются, а их антигены выставляются на мембрану макрофага, сообщая, таким образом, иммунной системе о том, что в организме появился новый тип инфекции.
В ответ на это иммунная система начинает усиленно синтезировать лимфоциты и нейтрофилы, пик которых приходится, как правило, на конец второй недели с момента заражения. В-лимфоциты синтезируют специфические антитела, которые при обнаружении боррелий прикрепляются к ним, формируя циркулирующий иммунный комплекс. Затем к данному комплексу присоединяются белки системы комплемента, которые настолько его утяжеляют, что весь комплекс оседает на сосудистую стенку и впоследствии разрушается либо самой системой комплемента, либо находящимися поблизости макрофагами. Т-лимфоциты и нейтрофилы обладают способностью целенаправленного перемещения к местам скопления возбудителя инфекции. Таким образом, они обнаруживают и уничтожают тех возбудителей, которые успели мигрировать из сосудистого русла, проникнуть в ткани и, в частности, в клетки тела, в которых для антител они были бы недоступны. В результате противодействия во всех тканях, пораженных боррелиозом, формируются многочисленные лимфоплазматические инфильтраты. Так, здоровая иммунная система самостоятельно удаляет возбудителя боррелиоза из организма или, как минимум, снижает его концентрацию до подпороговых значений. Выздоровление в таком случае наступает самостоятельно после 2 - 3 недель. Иммунитет является не стойким и видоспецифичным. Длительность его сохранения в среднем равняется 5 - 7 годам, после чего возможно повторное заражение этим же возбудителем. Также возможно заражение другим видом боррелий в более ранние сроки, однако клиническая картина такого заболевания, как правило, является стертой.
Тем не менее, далеко не всегда иммунная система способна побороть боррелий. Отчасти это зависит от генетической предрасположенности иммунной системы к подобным ошибкам. Во многом этому способствует и то, что данные бактерии в процессе эволюции выработали некоторые защитные механизмы. Первым таким механизмом является низкая концентрация патогенных микроорганизмов в крови при заражении, из-за чего иммунная система с самого начала выделяет недостаточно ресурсов на борьбу с ним, а после того как бактерия размножилась, уничтожить ее кардинально становится гораздо сложнее. Вторым механизмом защиты является термостабильная липополисахаридная клеточная мембрана, при разрушении которой обильно выделяется эндотоксин, ответственный за стимуляцию иммунной системы. Формирующийся в результате такой стимуляции интерлейкин-1 активирует фермент коллагеназу, который участвует в разрушении собственной соединительной ткани организма. Поражаются при этом, преимущественно, ткани суставов, а механизм их поражения в данном случае является аутоиммунным.
Поражение высокоспециализированных тканей (нервной, мышечной, реже эндокринной) опосредовано как прямым патогенным влиянием боррелий, так и аутоиммунным компонентом. Благодаря запуску аутоиммунных реакций боррелия перенаправляет иммунную систему на борьбу с собственными тканями, в то время как сама бактерия годами сохраняется, в особенности в лимфатических узлах. Таким образом, периодически она провоцирует рецидивы (повторные обострения) заболевания, а также обуславливает развитие хронических изменений со стороны нервной и сердечно-сосудистой системы, а также со стороны суставного аппарата.
Симптомы боррелиоза (болезни Лайма)
![]() Клиническая картина Лайм-боррелиоза чрезвычайно разнообразна. Она зависит как от стадии заболевания, так и от его клинического варианта. Согласно последним исследованиям в данной области обнаружена еще и взаимосвязь между видом возбудителя и клиническими проявлениями заболевания, преимущественно, во вторую и третью стадию болезни. Так, B. garinii ассоциируется с нарушениями со стороны нервной системы, B. burgdorferi с поражением суставного аппарата, а B. afzelii – с атрофическими изменениями кожных покровов.
Клиническая картина Лайм-боррелиоза чрезвычайно разнообразна. Она зависит как от стадии заболевания, так и от его клинического варианта. Согласно последним исследованиям в данной области обнаружена еще и взаимосвязь между видом возбудителя и клиническими проявлениями заболевания, преимущественно, во вторую и третью стадию болезни. Так, B. garinii ассоциируется с нарушениями со стороны нервной системы, B. burgdorferi с поражением суставного аппарата, а B. afzelii – с атрофическими изменениями кожных покровов.
Различают три стадии заболевания. Первая и вторая стадии относятся к раннему периоду, а третья стадия относится к позднему периоду клещевого боррелиоза.
Первая стадия боррелиоза (болезни Лайма)
![]() Первые клинические проявления заболевания отмечаются по прошествии 1 - 2 недель с момента заражения. В некоторых случаях данный период сокращается до нескольких суток или даже часов. Также он может продлиться вплоть до нескольких месяцев.
Первые клинические проявления заболевания отмечаются по прошествии 1 - 2 недель с момента заражения. В некоторых случаях данный период сокращается до нескольких суток или даже часов. Также он может продлиться вплоть до нескольких месяцев.
Симптоматика первой стадии боррелиоза включает:
- первичный аффект;
- синдром общей интоксикации;
- кольцевую эритему;
- более редкие проявления первой стадии боррелиоза.
Первичный аффект
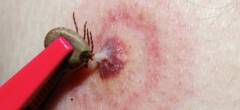
Первичный аффект представляет собой небольшую, до 1,0 см область гиперемии (покраснения) и местного отека тканей в месте, куда присосался клещ. Как правило, каких-либо неприятных ощущений данный воспалительный очаг не вызывает, поскольку слюна клеща содержит особые обезболивающие вещества. После самостоятельного отпадения клеща в сроки от 2 до 12 дней в зависимости от зрелости и пола особи или после насильственного его извлечения в более ранние сроки, в месте его присасывания образуется черно-коричневая корочка, окруженная небольшим венчиком гиперемии (покраснения). В случае попадания внутрь раны инфекции или неполного извлечения клеща первичный аффект может нагноиться и стать причиной формирования абсцесса мягких тканей или даже флегмоны.
Синдром общей интоксикации
Большинство случаев заражения боррелиозом сопровождается явлениями интоксикации организма продуктами распада бактерий, атакованных иммунной системой. Наиболее типичным признаком такой интоксикации является повышение температуры тела. Лихорадка, как правило, сопровождается слабостью, ознобом, головными болями, мышечными болями и болями в суставах. Часто на фоне острого периода боррелиоза развивается клиника катарального фарингита, тонзиллита (ангины), который может быть вызван как самой боррелией, так и сопутствующим вирусным или бактериальным агентом. В достаточно редких случаях первая стадия данного заболевания протекает без синдрома общей интоксикации.
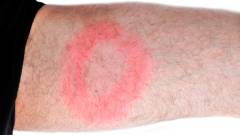
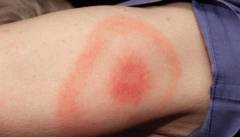
Кольцевидная эритема
Кольцевидная эритема является патогномоничным (достоверным) симптомом Лайм-боррелиоза. При иных заболеваниях эритемы таких форм не встречаются. Их формирование происходит лишь в том случае, если возбудитель проник в рану посредством слюны клеща или с продуктами гниения частей его тела, оставленными в ране. В течение первой недели в месте присасывания клеща образуется сначала небольшое пятно, которое постепенно превращается в папулу (возвышается над поверхностью кожи) и увеличивается в размерах. По мере роста в центре папулы появляется область более бледной кожи, которая нивелируется с неизмененной кожей вокруг папулы. Таким образом, внешне эритема принимает вид красного кольца с выпуклыми краями. Иногда данная эритема покрывается небольшими пузырьками, корочками и даже участками некроза, которые, впрочем, редко вызывают более неприятные ощущения, чем простой зуд. Скорость роста такой эритемы может быть очень высокой, вплоть до нескольких сантиметров в час. Так, в течение нескольких дней они достигают диаметра до 20 см в среднем, а в некоторых случаях и до 50 - 60 см. В центре крупных эритем могут формироваться более мелкие эритемы, превращая типичную кольцевидную эритему в мишеневидную.
Следует отметить, что кольцевидные эритемы могут иметь контуры как относительно правильного круга, так и овала. Зависит это, преимущественно, от части тела, к которой присосался клещ. На животе, груди, спине и ягодицах формируются чаще эритемы правильной кольцевидной формы, а на боковых поверхностях туловища, шее и конечностях формируются эритемы кольцевидной формы.
В сроки от 3 до 30 дней первичная эритема исчезает либо самостоятельно, либо под влиянием медикаментозного лечения. Ориентировочно в 10% случаев кольцевидная эритема может не проявиться совсем, однако первая стадия заболевания, при этом протекает как обычно, после чего клинически заболевание дебютирует сразу со второй стадии.
Более редкие проявления первой стадии боррелиоза
В число таких симптомов входят признаки поражения кожно-слизистых покровов, мозговых оболочек, суставного аппарата и печени.
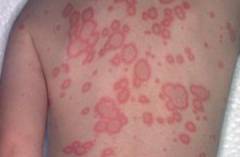
Так, поражение кожи помимо первичной эритемы иногда проявляется многочисленными вторичными более мелкими эритемами в остальных участках тела, к которым клещи не присасывались. Также может отмечаться аллергическая реакция в виде крапивницы и аллергического конъюнктивита.
Мозговые оболочки в первой стадии заболевания поражаются редко, как правило, у пациентов, с нарушенным гематоэнцефалическим барьером в результате перенесенной черепно-мозговой травмы, воспаления или родовой травмы. Проявляются они классическими признаками менингита - головными болями, синдромом повышенного внутричерепного давления, светобоязнью, тошнотой, рвотой, а также ригидностью (оцепенением) затылочных мышц и положительным симптомом Кернига (один из признаков менингита).
Поражение суставного аппарата протекает по типу реактивного артрита. Отмечается чаще поражение нескольких крупных суставов чаще коленных или бедренных. Доминирует при этом болезненность при движениях и незначительный отек окружающих мягких тканей.
Поражение печени протекает по типу острого, как правило, безжелтушного гепатита. Больные при этом предъявляют жалобы на тошноту, реже рвоту, увеличение размеров печени и связанную с этим тяжесть и иногда болезненность в правом подреберье.
Вторая стадия боррелиоза (болезни Лайма)
![]() Вторая стадия боррелиоза наступает, как правило, спустя 1 - 3 месяца с момента заражения у 10 - 15% пациентов, основная часть из которых не принимала специфического антибактериального лечения. Развитие данной стадии связано с неполным истреблением возбудителя заболевания на первой стадии и, как следствие, с его распространением по всем органам и тканям. Согласно последним статистическим данным клинические проявления второй стадии боррелиоза могут быть крайне разнообразными. Зависит это, преимущественно, от того, в каком органе формируются специфические лимфоплазматические инфильтраты. Так, может отмечаться поражение глаз, кожи, половых органов, эндокринных желез, селезенки, почек, лимфатических узлов и др. Тем не менее, наиболее специфичным считается умеренное по тяжести поражение нервной системы, сердечно-сосудистой системы и кожи.
Вторая стадия боррелиоза наступает, как правило, спустя 1 - 3 месяца с момента заражения у 10 - 15% пациентов, основная часть из которых не принимала специфического антибактериального лечения. Развитие данной стадии связано с неполным истреблением возбудителя заболевания на первой стадии и, как следствие, с его распространением по всем органам и тканям. Согласно последним статистическим данным клинические проявления второй стадии боррелиоза могут быть крайне разнообразными. Зависит это, преимущественно, от того, в каком органе формируются специфические лимфоплазматические инфильтраты. Так, может отмечаться поражение глаз, кожи, половых органов, эндокринных желез, селезенки, почек, лимфатических узлов и др. Тем не менее, наиболее специфичным считается умеренное по тяжести поражение нервной системы, сердечно-сосудистой системы и кожи.
Поражение нервной системы во второй стадии боррелиоза
Нервная система во второй стадии болезни Лайма поражается по типу менингита, менингоэнцефалита, пареза черепных нервов и радикулоневритов. У детей чаще отмечается поражение мозговых оболочек и структур центральной нервной системы, в то время как у взрослых доминирует поражение периферических структур.
Менингит проявляется тяжелыми головными болями, тошнотой, рвотой, светобоязнью, ригидностью затылочных мышц, а также выраженной общей слабостью. Лихорадка, как правило, отсутствует, однако может отмечаться субфебрилитет (температура тела менее 38 градусов). Поражение головного мозга при менингоэнцефалите чаще носит распространенный характер и проявляется в виде снижения концентрации внимания, памяти, эмоциональной лабильности и бессонницы.
Поражение периферических структур нервной системы проявляется различными радикулопатиями. Так, наиболее специфичным для боррелиоза во второй стадии является парез лицевого нерва, который нередко является двусторонним. Кроме того, у ряда больных отмечаются радикулоневриты, преимущественно, шейных и грудных отделов. К их проявлениям относят характерные острые боли и гиперестезиею (повышенную чувствительность) по ходу зон, иннервируемых воспаленным спинномозговым нервом. Иногда встречаются изолированные парезы периферических нервов.
Поражение сердечно-сосудистой системы во второй стадии боррелиоза
Поражение сердечно-сосудистой системы при боррелиозе проявляется нарушениями проводимости и ритма из-за возникающих миокардитов и реже перикардитов. Нарушения проводимости отмечаются в виде различных блокад, среди которых преобладают частичные и полные атриовентрикулярные блокады. Нарушения ритма проявляются приступами наджелудочковых тахиаритмий, наджелудочковых и желудочковых экстрасистолий и др. Больные при этом ощущают слабость, которая отражает степень нарушения гемодинамических показателей, усиленное сердцебиение, одышку, загрудинную тяжесть и реже боль. На фоне лечения данные симптомы, как правило, безостаточно регрессируют. Исключения составляют лишь полные блокады, которые в отсутствии реакции на медикаментозное лечение нуждаются в установке кардиостимуляторов.
Поражение кожи во второй стадии боррелиоза
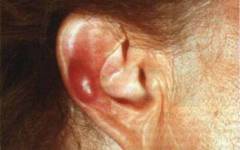
К наиболее специфичным для второй стадии боррелиоза кожным проявлениям относят доброкачественную лимфоцитому, которая при данном заболевании представляет собой ограниченный ярко красный инфильтрат, болезненный при пальпации, локализующийся, преимущественно, в области мочек ушей, ареол и сосков. К другим, менее специфичным кожным проявлениям боррелиоза относят вторичные кольцевидные эритемы, распространенную крапивницу и др.
Третья стадия боррелиоза (болезни Лайма)
![]() Клинические признаки третьей стадии боррелиоза начинают отмечаться в сроки от 6 месяцев до двух лет с момента заражения. Согласно статистическим данным, третичный боррелиоз развивается не более чем у 10% больных. К наиболее специфичным осложнениям данной стадии относят поражение суставного аппарата, глубокое поражение структур нервной системы, а также необратимые атрофические изменения кожных покровов.
Клинические признаки третьей стадии боррелиоза начинают отмечаться в сроки от 6 месяцев до двух лет с момента заражения. Согласно статистическим данным, третичный боррелиоз развивается не более чем у 10% больных. К наиболее специфичным осложнениям данной стадии относят поражение суставного аппарата, глубокое поражение структур нервной системы, а также необратимые атрофические изменения кожных покровов.
Поражение суставного аппарата
Поражение суставного аппарата может протекать по трем сценариям.
Наиболее легким из них является появление мигрирующих артралгий (болей в суставах), которые заканчиваются так же стремительно, как и начались. Длительность таких болей, как правило, не превышает нескольких дней, а объективные признаки воспаления суставов, как и какие-либо остаточные явления, полностью отсутствуют даже при болях высокой интенсивности. Часто мигрирующие артралгии сопровождаются выраженными мышечными болями и тендовагинитами (воспалением синовиальных влагалищ сухожилий).
Средним по степени тяжести сценарием поражения суставного аппарата при третичном боррелиозе является доброкачественный рецидивирующий (постоянно обостряющийся) артрит. При его развитии отмечается достаточно четкая причинно-следственная и временная связь с развитием первичной эритемы. Первый эпизод артрита отмечается спустя несколько месяцев с момента появления мигрирующей эритемы. Поражается, как правило, один коленный сустав, реже суставы иных локализаций. Объективные признаки воспаления, такие как отек, покраснение, местная гипертермия и нарушение функции сустава, обычно наблюдаются наиболее интенсивно во время первых эпизодов артрита. Длительность таких эпизодов составляет от 1 до 3 - 4 недель. После окончания приступа наступает период ремиссии (исчезновение клинических признаков заболевания), длительностью в несколько месяцев, после которого приступ повторяется. Каждый повторный приступ отличается меньшей интенсивностью клинических проявлений, а межприступный период, наоборот, увеличивается. Считается, что появление такого артрита возможно лишь на протяжении пяти лет с момента заражения, после чего механизм его развития исчерпывает себя.
Третий сценарий поражения суставов при третичном боррелиозе протекает по типу хронического прогрессирующего артрита. В отличие от первых двух вариантов поражения суставного аппарата в данном случае наблюдается массивное поражение не только синовиальных оболочек, но и хрящевой ткани, а также вспомогательного аппарата сустава (окружающих связок, сухожилий, синовиальных влагалищ и др.). По мере прогрессии артрита происходит ремоделирование сустава, сопровождающееся снижением диапазона его движений и уменьшением толщины хряща. Это, в свою очередь, ухудшает питание хряща и ведет к еще более выраженным патологическим изменениям.
Поражение структур нервной системы
Поражение нервных структур в третьей стадии боррелиоза носит более глубокий и необратимый характер, по сравнению с неврологическими проявлениями во второй стадии. Наиболее распространенными считаются нарушения двигательной сферы (спастический парапарез), умственной деятельности (ухудшение кратковременной и долговременной памяти, умственная отсталость, расторможенное поведение и др.) и чувствительности (полинейропатия).
Атрофические изменения кожных покровов
Атрофия кожных покровов в третьей стадии болезни Лайма развивается на протяжении длительного времени. Наиболее длительная фаза – инфильтративная, во время которой происходит формирование разлитых или узловых подкожных инфильтратов бордово-синюшного цвета, преимущественно, на разгибательных поверхностях крупных суставов конечностей. По мере прогрессии воспалительного процесса эпителий над пораженными областями кожи постепенно истончается и атрофируется. На данном этапе развивается склеротическая фаза атрофического акродерматита, при которой кожа практически перестает выполнять свою барьерную роль и внешне напоминает тонкую и смятую папиросную бумагу.
Клещевой энцефалит и боррелиоз (болезнь Лайма) это одно и то же?
Клещевой энцефалит и боррелиоз являются двумя самостоятельными заболеваниями, вызывающимися различными инфекционными агентами. Боррелиоз вызывается одним из многочисленных видов боррелий, а клещевой энцефалит – вирусом клещевого энцефалита.
Следует отметить, что оба данных заболевания передаются человеку посредством присасывания инфицированного клеща. Кроме того, оба заболевания могут вызывать неврологическую симптоматику, поэтому отличить одно от другого, ориентируясь только на клинические проявления, бывает крайне затруднительно. Именно эти факторы, по всей видимости, стали причиной того, что среди населения данные болезни часто ошибочно объединяют.
Тем не менее, следует отметить, что данные инфекционные заболевания не являются взаимоисключающими. У одного и того же пациента после присасывания единственного клеща может развиться микст-инфекция, объединяющая боррелиоз и вирус клещевого энцефалита.
Диагностика боррелиоза (болезни Лайма)
Диагностика боррелиоза, как и диагностика любого другого инфекционного заболевания, сводится к нескольким основополагающим методам, которые условно подразделяются на клинические и параклинические. К клиническим методам относят сбор анамнеза и физикальное обследование пациента (осмотр, пальпация, перкуссия, аускультация и др.). К параклиническим методам относят многочисленные дополнительные инструментальные и лабораторные исследования.
К какому врачу обращаться при подозрении на боррелиоз (болезнь Лайма)?
При подозрении на боррелиоз пациенту может потребоваться консультация таких специалистов как хирург и инфекционист. В случаях, сопровождающихся осложнениями со стороны систем организма, может потребоваться консультация невролога, кардиолога, кардиохирурга, дерматолога, аллерголога, ревматолога, гепатолога, нефролога и др.
В большинстве случаев подозрение на боррелиоз возникает, когда пациенты находят на себе присосавшегося клеща, на коже вокруг которого разрастается кольцевидная эритема. В данном случае не стоит извлекать клеща самостоятельно, а следует обратиться в ближайшую больницу, где его правильно и полностью извлечет хирург. После извлечения клеща рана обрабатывается местными антисептическими препаратами, и пациент направляется на плановую консультацию к инфекционисту. Инфекционист, в свою очередь, ставит или опровергает диагноз и если необходимо, назначает лечение. При отсутствии инфекциониста лечение может быть назначено терапевтом приемного отделения больницы, педиатром (если пациент ребенок) или семейным врачом.
В более редких случаях, когда боррелиоз сопровождается симптоматикой поражения мозговых оболочек, головного мозга, периферических нервов, сердечно-сосудистой системы или других систем и органов может потребоваться консультация дополнительных специалистов – неврологов, кардиологов или гепатологов. Решение о необходимости данных консультаций принимает инфекционист и в более редких случаях врач приемного отделения больницы (дежурный врач). Если состояние пациента вызывает опасения, то он созывает консилиум из необходимых на его взгляд специалистов, который решает дальнейшую тактику ведения больного. Однако справедливости ради следует отметить, что подобные случаи крайне редки. В большинстве своем состояние пациентов вполне позволяет планово обращаться к инфекционисту и получать лечение без увеличения риска последующих осложнений.
Что происходит на приеме у врача при обращении пациента с боррелиозом (болезнью Лайма)?
Поскольку основным специалистом, занимающимся ведением пациентов с боррелиозом, является инфекционист, то именно об особенностях его приема пойдет речь в данном разделе.
Попав на прием к инфекционисту, пациента, в первую очередь, просят озвучить все свои жалобы, в том числе и те, которые он не относит на счет боррелиоза. Врач обычно выясняет сроки появления конкретных жалоб, их длительность, интенсивность, динамику, изменение под влиянием лекарственных средств или иных факторов.
Затем врач переходит к осмотру пациента. В первую очередь, при помощи увеличительного стекла или специальной оптики тщательно осматривается место присасывания клеща. Если клещ еще находится в ране, то инфекционист направляет пациента к хирургу для аккуратного и полного его удаления, после чего больной возвращается к инфекционисту. Как правило, данные манипуляции занимают не более одного часа. Если же клещ отсутствует в ране, то инфекционист убеждается, что после его удаления в ране не осталось фрагментов его тела, которые впоследствии могли бы нагноиться. Тщательному осмотру подлежит кожа непосредственно вокруг места присасывания клеща. Часто в данной области обнаруживается мигрирующая кольцевидная эритема – специфический признак первой стадии боррелиоза. Не меньшее значение имеет осмотр остальных кожных покровов, для чего пациенту бывает необходимо полностью раздеться или, как минимум, до нижнего белья. Врача в данном случае интересуют более редкие кожные симптомы боррелиоза, указывающие на более поздние стадии развития заболевания. В их число входят вторичные кольцевидные эритемы, доброкачественные лимфоцитомы, атрофический акродерматит, диссеминированная крапивница и др. Исключительно важно осмотреть зев (горло) на предмет ангины или острого фарингита.
Следующим этапом клинического обследования пациента с подозрением на боррелиоз является пальпация (ощупывание). В первую очередь, инфекционист исследует все доступные лимфатические узлы. При наличии в них определенных изменений, таких как болезненность, увеличение размеров, спаянность с окружающими тканями и др., он отмечает их для себя, чтобы впоследствии учесть в процессе дифференциальной диагностики. Помимо лимфатических сосудов пальпируются мышцы и суставы, а впоследствии и органы брюшной полости. При боррелиозе можно ожидать мышечных болей, особенно в области затылочных мышц, которые усиливаются при лихорадке. Пальпация суставов может выявить их болезненность, усиливающуюся при движениях, а также некоторое ограничение диапазона их движений, сочетающееся с характерными щелчками. При пальпации органов брюшной полости может отмечаться увеличение размеров печени и реже селезенки, сочетающееся с болезненностью в соответствующих подреберьях. Еще реже могут отмечаться признаки воспаления почек и мочевыводящих путей, желудка, поджелудочной железы, желчного пузыря, кишечника и др.
Перкуссия (поколачивание) при боррелиозе применима, в основном, для выявления патологии почек и мочевыделительного аппарата. Также она может применяться для исключения сопутствующих заболеваний легких (пневмоторакс, гидроторакс и др.) и костей (остеомиелит, остеопороз, остеит, переломы и др.). Аускультация (выслушивание) при боррелиозе так же, как и перкуссия применяется скорее для исключения сопутствующих заболеваний, преимущественно, дыхательной системы (пневмония, бронхит, туберкулез и др.).
После тщательного сбора клинической информации относительно состояния внутренних органов и систем пациента, инфекционист прибегает к назначению дополнительных параклинических исследований, позволяющих подтвердить или исключить диагноз.
Какие исследования может назначить врач при подозрении на боррелиоз (болезнь Лайма)?
Все исследования, которые инфекционист назначает при подозрении на боррелиоз, подразделяются на лабораторные и инструментальные. В данном разделе приведены лишь те исследования, целью которых является подтверждение или исключение определенных патологических состояний, вызванных боррелиозом. Здесь не приводятся исследования, необходимые для проведения дифференциальной диагностики с клинически схожими заболеваниями.
Лабораторные исследования, назначающиеся при боррелиозе
| Лабораторное исследование (анализ) | Методика проведения | Интерпретация результатов |
| Общий анализ крови | Для данного анализа используется до 5 мл венозной крови или до 2 мл крови из пальца (у детей). | - увеличение концентрации лейкоцитов – активный воспалительный процесс;
- увеличение концентрации палочкоядерных нейтрофилов – активный воспалительный процесс бактериальной этиологии;
- увеличение концентрации лимфоцитов и моноцитов – сопутствующая вирусная инфекция или развитие аутоиммунных механизмов воспаления;
- снижение концентрации эритроцитов и/или гемоглобина – развитие сопутствующей анемии (редко);
- увеличение концентрации тромбоцитов – реакция костного мозга на воспалительный процесс;
- увеличение СОЭ (скорости оседания эритроцитов) – признак воспалительного процесса и др.
|
| Общий анализ мочи | Для анализа требуется сбор, преимущественно, средней порции утренней мочи после тщательного туалета наружных половых органов в количестве от 20 до 100 мл. | - появление в моче высоких концентраций белка – воспалительный процесс в почках или мочевыделительной системе, сопровождающийся нарушением фильтрационной функции почек;
- появление в моче лейкоцитов – активный воспалительный процесс в почках или мочевыводящих путях;
- появление в моче свежих эритроцитов – кровотечение в мочевыводящих путях (преимущественно, нижние отделы);
- появление в моче выщелоченных эритроцитов – грубое нарушение фильтрационной функции почек в результате воспаления клубочкового аппарата, а также кровотечение в верхних отделах мочевыделительной системы;
- снижение кислотности мочи (защелачивание) – косвенный признак воспалительного процесса;
- наличие в моче цилиндров – признак воспаления тубулярного аппарата почек;
- появление в моче бактерий, слизи, мицелл – развитие, соответственно, бактериального или грибкового воспалительного процесса;
- наличие в моче солей – косвенный признак нарушения метаболизма в организме, предвестник мочекаменной болезни и др.
|
| Биохимический анализ крови | Для данного анализа необходим забор до 20 мл венозной крови. | - увеличение концентрации С-реактивного белка и тимоловой пробы – воспалительный процесс;
- увеличение концентрации трансаминаз (АлАТ, АсАТ) – разрушение гепатоцитов (клеток печени);
- увеличение концентрации общего билирубина и его фракций – разрушение печеночных клеток, нарушение процессов связывания свободного билирубина или эвакуации желчи;
- увеличение концентрации сывороточного креатинина и мочевины – нарушение выделительной функции почек;
- снижение концентрации общего белка и альбуминов - нарушение синтетической функции печени;
- увеличение концентрации амилазы крови и свободных ферментов поджелудочной железы в крови – острый панкреатит или панкреонекроз;
- уменьшение концентрации протромбина и фибриногена – снижение свертываемости крови в результате поражения печени;
- увеличение общего холестерина, триглицеридов, липопротеидов низкой плотности – нарушение метаболизма липидов;
- увеличение концентрации глюкозы и/или гликозилированного гемоглобина – нарушение метаболизма углеводов, сахарный диабет и др.
|
| Бактериологическое исследование биологических проб | Для данного исследование необходимо минимальное количество биологической среды, которая потенциально содержит в себе возбудителя. В качестве таких проб подходит кровь, кожа краевой зоны мигрирующей эритемы, фрагмент доброкачественной лимфоцитомы, фрагмент участка кожи атрофического акродерматита, реже ликвор, мокрота, суставная жидкость и моча. Для пренатальной диагностики используется амниотическая жидкость или пуповинная кровь, полученная путем кордоцентеза. | - рост на питательных средах колоний, идентифицируемых как один из видов боррелий, является прямым подтверждением боррелиоза (болезни Лайма).
|
| Серологическое исследование крови (метод парных сывороток, иммуноферментный анализ, реакция непрямой иммунофлюоресценции и др.) | Для данного исследования производится забор 5 - 10 мл венозной крови. Метод применим не ранее, чем по прошествии двух недель с момента заражения (время, необходимое для формирования первого пика антител). | - выявление в крови антител к боррелиям различными методами (рост титра антител в парных сыворотках, ИФА, РНИФ и др.) свидетельствует об острой или хронической фазе боррелиозной инфекции.
|
| ПЦР (полимеразная цепная реакция) | Для данного исследования применяется минимальное количество любой биологической среды, потенциально содержащей боррелии. Плотные среды (кожа) предпочтительно перед исследованием гомогенизировать. Принцип метода заключается в обнаружении в образце хотя бы одного фрагмента ДНК, соответствующего ДНК боррелий. ПЦР относится к одним из наиболее современных и высокоточных экспресс методов диагностики боррелиоза. | - тест является положительным, если в образце обнаруживаются ДНК маркеры, хотя бы одной бактерии из группы боррелий.
|
| Гистологическое исследование биоптата | Для данного исследования требуется небольшой фрагмент ткани (лучше не менее трех фрагментов), предположительно содержащий боррелии. Наиболее подходящим субстратом является измененная кожа (мигрирующая эритема, доброкачественная лимфоцитома, атрофический акродерматит), а также патологически измененные фрагменты органов. Гистологическое исследование обладает практически абсолютной диагностической точностью. | - исследование считается положительным, если в его заключении описываются тканевые изменения, характерные для боррелий (специфические лимфоплазматические инфильтраты).
|
Инструментальные исследования, назначающиеся при боррелиозе
| Инструментальное исследование | Методика проведения | Интерпретация результатов |
| Рентгенография суставов | Во время данного исследования пациент находится в положении, которое задает ему рентгенолог или его помощник. Исследуется, как правило, не только беспокоящий состав, но и второй, не приносящий неудобств. Снимки проводятся, как минимум, в двух взаимно перпендикулярных проекциях. | - появление признаков синовита (воспаления синовиальной оболочки) может отмечаться во всех стадиях боррелиоза, но чаще во второй и третьей;
- признаки поражения суставного хряща отмечаются, в основном, в третьей стадии боррелиоза, реже во второй.
|
| Рентгенография грудной клетки | При данном исследовании пациент находится в положении стоя, прижимаясь грудью к плоскости рентгеновского стола. Снимок проводится на высоте вдоха. При обнаружении подозрительных очагов выполняется дополнительный снимок в боковой проекции, а при необходимости и прицельный снимок. | - патологические изменения в легочных полях могут являться причиной развития боррелиоза (редко);
- в большинстве случаев рентгенография грудной клетки выявляет сопутствующую патологию дыхательной системы;
- в ряде случаев на рентгенограмме удается запечатлеть признаки поражения сердца (констриктивный или выпотной перикардит, миокардит).
|
| Магнитно-резонансная томография головного мозга и внутренних органов | Во время данного исследования пациент находится в положении лежа на спине, на столе аппарата. Сам стол подается в туннель, стены которого являются мощным электромагнитом. Во время исследования пациент должен сохранять неподвижное положение на протяжении не менее 30 минут, а в некоторых случаях и более. Принцип метода магнитно-резонансной томографии заключается в регистрации потока фотонов определенных длин волн, который излучают атомы водорода в теле пациента в мощном переменном магнитном поле. | - определение патологических изменений органов, преимущественно, нервной и сердечно-сосудистой системы, а также суставного аппарата на фоне боррелиоза могут рассматриваться как его осложнения;
- обнаружение многочисленных лимфоплазматических инфильтратов во внутренних органах может свидетельствовать в пользу второй и третьей стадии боррелиоза.
|
| Электрокардиография | Во время электрокардиографии пациент находится в положении лежа на спине или сидя на стуле. К его конечностям и грудной клетке согласно определенной схеме прикрепляются электроды, соединенные с электрокардиографом. Во время включения аппарата происходит регистрация электрической активности сердечной мышцы. Вывод информации происходит в виде многочисленных кривых, нанесенных на бумажную ленту или отображенных на экране монитора. | - обнаружение нарушений проводимости (блокад) и возбудимости (экстрасистол) является одним из косвенных признаков поражения сердца при боррелиозе;
- снижение вольтажа зубцов R в совокупности с тахикардией может свидетельствовать о миокардите или констриктивном перикардите.
|
| Эхокардиография | Во время данного исследования пациент находится в положении лежа на спине. Исследователь наносит на область сердца специальный гель, уменьшающий помехи от попадания воздуха между датчиком и кожей. Затем он прикладывает ультразвуковой датчик к различным контрольным точкам на грудной клетке и визуализирует различные полости сердца, попутно отмечая их размеры, толщину стенок и их подвижность. В заключении врач описывает патологические изменения, которые он выявил в процессе исследования. | - воспалительное увеличение размеров сердца на фоне диффузно сниженной сократительной способности миокарда может являться следствием боррелиозного миокардита;
- увеличение размеров сердца за счет перикардиальной жидкости, сочетающееся со сниженной фракцией выброса и уменьшенными полостями сердца может быть следствием боррелиозного перикардита.
|
| Электрофизиологическое исследование сердца | Во время данного исследования пациент находится в положении лежа на спине, полностью раздетый, как при рядовом оперативном вмешательстве. Через разрез в радиальной или бедренной артерии или вене (в зависимости от того, в какую полость сердца необходимо попасть) в полость сердца вводится специальный зонд. Его особенностью является возможность считывания электрической активности сердца непосредственно из его полости с высочайшей точностью. При помощи прицельных разрядов малой силы данный зонд вызывает появление пароксизмальных тахикардий, которые сам же впоследствии и прекращает. Целью метода является выявление дополнительных путей внутрисердечной проводимости, которые провоцируют развитие приступов пароксизмальной тахикардии и их уничтожение путем абляции (выжигания). | - в редких случаях боррелиоз сопровождается настолько выраженными нарушениями возбудимости, что провоцирует развитие тяжелых приступов пароксизмальной тахикардии с падением артериального давления;
- именно в таких случаях может быть показано восстановление ритма посредством кардиоверсии с последующей абляцией дополнительного пути проведения во время электрофизиологического исследования.
|
| УЗИ (ультразвуковое исследование) внутренних органов | При данном исследовании положение пациента произвольное. Тем не менее, чаще он находится лежа на спине. На область брюшной полости наносится специальный гель, уменьшающий помехи, возникающие от попадания воздуха между излучателем и кожей. Затем исследователь поочередно прикладывает трубку излучателя ультразвука к различным участкам брюшной полости, поочередно визуализируя те или иные органы, определяя их размеры и состав. По завершении исследования производится запись всех проведенных измерений и наблюдений. В конце записи врач выносит заключение относительно патологических изменений, наблюдаемых им у пациента с возможными причинами последних. | - при боррелиозе можно ожидать увеличения печени, селезенки, воспалительные изменения поджелудочной железы, а также многочисленные лимфоплазматические инфильтраты во внутренних органах;
- в некоторых случаях отмечаются увеличенные лимфатические узлы.
|
| Дерматоскопия | Во время данного исследования пациент находится в произвольном положении. При помощи специальной увеличительной оптики врач исследует все подозрительные кожные образования, отмечая те изменения, которые не видны невооруженным взглядом. | - ориентируясь на особые признаки, часто удается диагностировать такие кожные изменения как доброкачественная лимфоцитома, атрофический акродерматит, первичные и вторичные мигрирующие эритемы, а также крапивницу.
|
Лечение боррелиоза
Лечение боррелиоза является, преимущественно, медикаментозным за исключением редких случаев, когда прогрессировавшее до этого заболевание привело к появлению, например, непроходящей атриовентрикулярной блокады, требующей имплантации кардиостимулятора. Следует отметить, что медикаментозное лечение на первой стадии боррелиоза высокоэффективно и предотвращает прогрессию заболевания в последующие, более осложненные стадии. Физиотерапия и лечебная физкультура эффективна, преимущественно, в восстановительный период при поражении суставного аппарата и нервной системы. Однако она имеет и ряд противопоказаний, который обязательно необходимо учитывать, во избежание ухудшения состояния больного.
Обработка кожи вокруг первичного очага при боррелиозе (болезни Лайма)
Первичным очагом при боррелиозе называется тот небольшой участок кожи, к которому присосался клещ. Также это небольшая колотая рана, которая образуется после извлечения клеща. Не следует путать первичный очаг при боррелиозе с кольцевой эритемой, даже, несмотря на то, что данные кожные элементы в большинстве случаев появляются на одном и том же участке кожи практически параллельно. Механизм их формирования отличается, как и сроки появления и дальнейшая эволюция.
Одним из грозных осложнений после присасывания любого клеща, инфицирован тот боррелиозом или нет, является присоединение к первичному очагу вторичной бактериальной флоры. Как правило, возбудителями такой инфекции являются сапрофитные или условно-патогенные микроорганизмы с поверхности кожи, доминирует среди которых золотистый стафилококк. При попадании его в рану развивается нагноение, которое по мере прогрессии может перейти в абсцесс, флегмону и даже сепсис, чреватый высокими шансами летального исхода. Для того чтобы минимизировать шансы нагноения первичного очага, исключительно важно правильно извлечь клеща, после чего тщательно обработать сам очаг и кожу вокруг него.
Извлекать клеща должен хирург, обученный подобным манипуляциям. Это особенно важно, когда встречаются не взрослые клещи, а их личинки, которые иногда настолько глубоко проникают в толщу кожи, что извлечь их без специального инструментария, не повредив при этом, крайне сложно.
После извлечения клеща и визуального контроля как целостности самого насекомого, так и оставленной им раны производят ее обработку антисептическими средствами. В первую очередь, необходимо обильно нанести на нее водный раствор перекиси водорода, причем желательно стерильным бинтом, смоченным данным раствором проникнуть как можно глубже в рану. Формирующаяся при контакте с кровью пена механически выталкивает из нее частички пыли, грязи и даже остатки тела клеща (если таковые имеются). Затем сухим стерильным бинтом насухо убирается вся пена. После этого при помощи другого бинта, смоченного спиртовым или водным раствором йода, обрабатывается сама рана, а затем и кожа вокруг нее в радиусе 2 - 3 см. Движения бинта при этом должны совершаться по спирали от центра, которым является рана, к периферии. Такой порядок обработки необходим во избежание занесения в первичный очаг бактерий с окружающей кожи. Для лучшего эффекта обработку йодом можно провести последовательно 2 - 3 раза. В завершении обработки рану не перевязывают и не заклеивают лейкопластырем, поскольку это способствует мокнутию и препятствует образованию защитной корки.
Если обработка проводилась правильно, то воспаление в области первичного очага будет минимальным, а по прошествии 1 - 2 дней от него не останется и следа за исключением небольшой корки, которая самостоятельно отпадет не далее, как через 5 - 7 дней. Тем не менее, в первые дни после присасывания клеща, даже после правильной антисептической обработки первичного очага может возникнуть воспаление, являющееся ничем иным, как формирующейся кольцевидной эритемой, которую можно принять за формирующийся абсцесс. Однако по прошествии, нескольких часов, отличия становятся более явными. Кольцевидная эритема расширяется, в центре появляется бледная область, и, главное, она является только поверхностным элементом. Абсцесс же увеличивается за счет роста в глубину, более плотный и горячий на ощупь. Часто при нем отмечается и повышение температуры тела более 38 градусов. При подозрении на абсцесс следует немедленно обратиться к хирургу во избежание более тяжелых осложнений.
Медикаментозное лечение боррелиоза (болезни Лайма)
Применение лекарственных средств является основным методом лечения Лайм-боррелиоза. Выбор лекарственного препарата производится исходя из стадии и клинических проявлений заболевания. Условно антибиотики для лечения данного заболевания подразделяются на препараты первого, второго и третьего ряда.
Антибиотики для лечения боррелиоза делятся на:
- препараты первого ряда (тетрациклины);
- препараты второго ряда (пенициллины и цефалоспорины);
- препараты третьего ряда (макролиды, азалиды, карбапенемы и др.).
Препараты первого ряда (тетрациклин, доксициклин) назначаются только в случае появления кольцевидной эритемы и синдрома общей интоксикации без сопутствующих жалоб со стороны нервной или сердечно-сосудистой системы. Их можно применять и в качестве профилактики боррелиоза при безэритематозных формах.
Препараты второго ряда используются во всех стадиях заболевания, когда присутствуют дополнительные симптомы со стороны центральной нервной системы, сердечно-сосудистой системы, кожи и суставного аппарата. Так, пациентам с поражением кожи (помимо кольцевидной эритемы) рекомендуется амоксициллин с клавулановой кислотой или бензатин бензилпенициллин. Поражение суставов, сердца и нервной системы требует назначения цефалоспоринов III или IV поколения (цефотаксим, цефтриаксон, цефепим и др.). Также цефалоспорины можно назначать и в первую стадию заболевания, при абсолютном отсутствии реакции на лечение тетрациклинами и пенициллинами.
Препараты третьего ряда назначаются лишь в случае резистентности (неэффективности) препаратов первого и второго ряда. Для того чтобы удостовериться в этом, необходимо произвести бактериологическое исследование (посев на питательные среды) образца тканей, содержащего боррелии (кровь, биоптат, мокрота и др.). После роста необходимых колоний боррелий производят оценку их реакции на различные антибактериальные препараты. Данное исследование называется антибиотикограммой и преследует две основные цели – выявление препаратов, малоэффективных в лечении боррелиоза (подтверждение резистентности), а также определение препаратов, к которым чувствительность является достаточной для достижения устойчивого противомикробного эффекта. Таким образом, препараты третьего ряда выбирают на основании антибиотикограммы из всех существующих в природе антибиотиков, которые способны были бы полностью уничтожить боррелии в организме пациента.
Также следует отметить, что немалую роль в лечении боррелиоза играют препараты, купирующие симптоматику на различных стадиях болезни и при различных осложнениях.
Препаратами, использующимися для симптоматической терапии боррелиоза, являются:
Хирургическое лечение боррелиоза
Следует отметить, что хирургическое лечение боррелиоза является сугубо симптоматическим или даже в некоторых случаях паллиативным (направленным на уменьшении страданий при заведомо прогрессирующем заболевании) и применяется оно достаточно редко.
При развитии медикаментозно необратимой атриовентрикулярной блокады оперативным путем устанавливается кардиостимулятор, нормализующий частоту сердечных сокращений.
При развитии менингита с выраженным синдромом повышенного внутричерепного давления в некоторых случаях производят установку катетера соединяющего субдуральное пространство с яремной веной. Целью данного катетера является постоянный отток излишек ликвора. Однако в связи с большим числом побочных эффектов, в особенности при длительном его использовании, прибегают к установке такого катетера крайне редко.
В случае развития спастических контрактур суставов хирургическое лечение применяется с целью их рассечения и увеличения амплитуды движений измененного воспалением сустава.
Физиотерапевтические методы лечения боррелиоза (болезни Лайма)
Физиотерапевтические методы лечения боррелиоза являются исключительно вспомогательными и применяются они только в восстановительный период. Назначение такого лечения в острый период болезни чревато усугублением состояния больного и большей вероятностью развития осложнений.
При поражении суставного аппарата часто применяется электрофорез с литическими ферментами (лидаза), способствующими рассасыванию соединительнотканных наложений в суставах, препятствующих нормальным движениям. Аналогичный эффект может произвести бальнеотерапия (грязевые ванны) и лечебная физкультура.
При поражении периферических нервов применяется амплипульс и УВЧ (ультравысокочастотное электромагнитное поле) с целью стимуляции нервных и мышечных волокон, а также улучшения микроциркуляции и восстановительных процессов.
Исключительно важно отметить, что физиопроцедуры имеют существенные противопоказания, в особенности, если принцип терапевтического эффекта основывается на действии электричества или местном нагревании тканей.
Физиопроцедуры противопоказаны пациентам с:
Также следует отметить, что даже если противопоказания к физиопроцедурам отсутствуют, но после нескольких сеансов пациент ощущает ухудшение общего состояния, процедуры следует прекратить.
Народные методы лечения боррелиоза (болезни Лайма)
Народные методы лечения боррелиоза существуют, однако эффективность их не следует переоценивать. Основной областью их применения является купирование определенных симптомов, в то время как причину боррелиоза – непосредственно самих бактерий методами народной медицины уничтожить невозможно.
Наиболее часто при боррелиозе используют отвары липы и чаи с малиной, обладающие умеренным жаропонижающим и детоксикационным действием за счет усиления потоотделения. Общеукрепляющим действием обладают все растения, богатые витамином С. Так, крайне полезными оказываются свежие салаты из петрушки, щавеля, отмоченных листьев одуванчика, а также квашеной капусты. Отвары или спиртовые настойки из данных веществ уменьшают концентрацию витамина С практически до нулевых значений, именно поэтому перед приготовлением растения не должны подвергаться термической обработке, а только тщательному мытью в теплой воде.
При боррелиозе, проявляющимся как острый фарингит или амигдалит, смягчающим и увлажняющим кашель действием будет обладать теплое молоко с медом 4 - 5 раз в день. А если в данный коктейль добавлять сливочного масла на кончике чайной ложки и щепотку пищевой соды, то значительно усилится муколитический эффект (разжижение мокроты), способствующий переходу сухого кашля во влажный.
Высокоэффективными считаются ингаляции пара над очищенной свежесваренной картошкой. Усилить эффект можно слив воду, в которой варилась картошка, и добавив в нее несколько грамм экстракта ментола. При проникновении в легкие такая смесь обладает выраженным муколитическим, отхаркивающим и бронходилатационным эффектом.
Определенным иммуностимулирующим эффектом обладают отвары зверобоя и чабреца. При поражении печени улучшение состояния отмечается после употребления отваров трав, обладающих желчегонным действием за счет уменьшения вязкости желчи. Среди таких трав, определенно лидирующие позиции занимает тысячелистник.
Важным условием применения средств народной медицины является то, что использование их должно быть второстепенным и ни в коем случае не препятствовать или замещать традиционную медикаментозную терапию. При изготовлении отваров не следует создавать высоких концентраций, поскольку эффект от используемых растений может отличаться от ожидаемого. Низкие и средние концентрации отваров способствуют более мягкому эффекту, меньшей вероятности развития побочных эффектов и способности более длительного использования таких сборов.
Профилактика боррелиоза (болезни Лайма)
Профилактика боррелиоза подразделяется на первичную и вторичную. Первичная профилактика подразумевает предотвращение заражения, а вторичная – лечение заболевания на ранних стадиях во избежание его прогрессирования и развития осложнений со стороны нервной, сердечно-сосудистой системы и суставного аппарата.
К методам первичной профилактики относят:
- избегание посещения эндемических очагов боррелиоза;
- ношение закрытой одежды, препятствующей заползанию клещей под ее покровы;
- нанесение на одежду защитных репеллентов в виде спреев, наклеек;
- нанесение на кожу кремов с репеллентами;
- самостоятельный и взаимный тщательный осмотр тела на предмет наличия присосавшихся к коже клещей после посещения эндемических очагов.
К методам вторичной профилактики относят:
- правильное извлечение клеща, без оставления в коже частей его тела (предпочтительно хирургом);
- эмпирическое лечение (проводится без установления точной причины) тетрациклином или доксициклином при появлении кольцевидной эритемы;
- эмпирическое лечение тетрациклином или доксициклином даже при отсутствии кольцевидной эритемы, если присасывание клеща произошло в эндемическом очаге боррелиоза.
![]()
Опасен ли боррелиоз у беременных?
Определенно можно сказать, что боррелиоз для беременных более опасен, чем для остальных категорий пациентов. Причем течение заболевания у самой беременной практически не отличается от общераспространенной клинической картины, однако влияние на растущий плод вероятнее всего будет отрицательным, причем степень данного влияния напрямую зависит от сроков персистирования заболевания в организме будущей матери.
Одной из основных особенностей боррелий является небольшой размер относительно других видов бактерий. В совокупности со спиралевидной формой данный микроорганизм обладает парадоксальной способностью проникать все гистогематологические барьеры в ближайшие сроки после заражения. В частности, боррелии без больших затруднений проникают в замкнутую систему кровообращения плода, а впоследствии и во все его внутренние органы или очаги их закладки.
Если беременная вовремя обратилась к врачу и начала лечение соответствующими антибактериальными препаратами, то с высокой степенью вероятности можно утверждать, что все боррелии, успевшие попасть в организм плода, также погибают, как и в организме беременной. При таком развитии событий отрицательное влияние на будущий плод является минимальным.
Значительно менее благоприятных перспектив следует ожидать, если беременная не получила своевременного лечения на первой стадии боррелиоза. За 1,5 - 2 месяца, необходимые для развития второй стадии заболевания, бактерии проникают во все ткани и внутренние органы плода, формируя в них многочисленные лимфоплазматические инфильтраты. Наиболее уязвимыми, как и у взрослых, оказываются структуры нервной и сердечно-сосудистой системы. Реже отмечаются поражения кожи, опорно-двигательного аппарата и печени.
Таким образом, ребенок, рожденный от матери, заболевшей и не лечившей боррелиоз, может обладать умственной отсталостью, пороком сердца, почечной недостаточностью или печеночной недостаточностью. В наиболее плачевных случаях данные нарушения несовместимы с жизнью и плод умирает через некоторое время после родов. Отмечены даже единичные случаи мертворождений, вызванных тяжелым внутриутробным течением боррелиоза.
В связи с вышесказанным, всем беременным настоятельно рекомендуется избегать мест, где они могли бы быть укушены клещами. Если же это в итоге произошло, то не стоит ожидать появления признаков заболевания, а следует как можно скорее определить, имело ли место заражение или нет. При использовании методики ПЦР (полимеразной цепной реакции) проводить исследование можно в первые дни с момента потенциального заражения. Если ПЦР по каким-либо причинам недоступно, то требуется сдать анализ на специфические иммуноглобулины М – свежие антитела к боррелиям. Однако следует отметить, что сдавать данный анализ ранее двух недель с момента потенциального заражения не имеет смысла, поскольку это минимальный срок, необходимый, для того чтобы иммунная система сформировала достаточный титр антител для борьбы с патогенным микроорганизмом.
Если и иммуноглобулины М к боррелиям невозможно исследовать, то остается вариант с исследованием клеща (которого желательно сохранить в целостности после извлечения). Некоторые государственные бактериологические лаборатории на базе санэпидстанций и медицинских университетов способны изучить клеща, взять образцы его тканей и ответить на вопрос – был ли он инфицирован боррелиями или нет. Если в теле клеща отсутствуют данные микроорганизмы, то, соответственно, заражение не могло иметь место. Однако если бактерии были обнаружены, то это не означает, что заражение определенно произошло, поскольку для этого необходимо, чтобы бактерии были не в кишечнике паразита, а именно в слюнных железах, что отмечается лишь у небольшой части инфицированных клещей. Таким образом, при данном исследовании, которое, кстати, занимает не менее недели, а может и более, положительный результат в конечном итоге отвечает на вопрос – был ли инфицирован клещ, но не отвечает на вопрос – передалась ли клещом инфекция беременной, что не совсем информативно. Однако отрицательный его результат полностью исключает инфицирование.
После постановки диагноза следует незамедлительно начать антибактериальную терапию. Поскольку препараты из группы тетрациклинов при беременности противопоказаны, то вероятнее всего врач назначит курс препаратов пенициллинового, цефалоспоринового или макролидного ряда. Данный курс необходимо пройти полностью, даже если симптомы заболевания исчезают до его окончания. Связанно это с тем, что у пациентов, прошедших неполный курс лечения отмечается более высокая частота хронизации инфекции.
Каковы отличия боррелиоза у детей?
При ответе на данный вопрос следует различать боррелиоз врожденный и приобретенный. Врожденный боррелиоз может наблюдаться у новорожденного, мать которого во время беременности болела манифестной (с явными признаками) или бессимптомной формой заболевания. Приобретенный боррелиоз возникает при передаче инфекции посредством присасывания инфицированного боррелиозом клеща.
Врожденный боррелиоз может протекать как бессимптомно, так и становиться причиной тяжелых пороков внутренних органов, а в некоторых случаях и причиной мертворождений. Во время протекания беременности данная бактерия проникает во все ткани тела новорожденного, наиболее тяжело поражая нервную и сердечно-сосудистую систему. Формирующиеся в тканях лимфоплазматические инфильтраты препятствуют нормальному развитию внутренних органов, отчего те не формируются полноценными к моменту рождения, снижая, тем самым, жизнеспособность новорожденного. Клинически врожденный боррелиоз может проявляться отставанием в умственном и физическом развитии, деформацией опорно-двигательного аппарата, сопутствующими аутоиммунными заболеваниями и др.
Приобретенный боррелиоз у детей во многом схож с таковым у взрослых. Некоторые исследователи отмечают несколько более раннюю подверженность поражению мозговых оболочек с развитием менингита. Также у детей чаще отмечаются явления менингизма – клиническая картина менингита при стерильной спинномозговой жидкости.
Передается ли боррелиоз через грудное молоко, слюну и половые жидкости?
Возбудитель боррелиоза является одной из бактерий, наиболее склонных к распространению по всем органам и тканям. Тем не менее, случаи передачи данной инфекции от человека к человеку не были зарегистрированы.
Несмотря на то, что зараженный боррелиозом пациент может содержать возбудителя во всех биологических жидкостях (кровь, грудное молоко, слюна, сперма, половые железы и др.), заражения при переносе данных жидкостей на кожу и слизистые оболочки не происходит. Происходит это благодаря тому, что средства неспецифической защиты кожи и слизистых оболочек являются практически непреодолимой преградой для боррелий. Даже если на данных оболочках присутствуют повреждения (царапины, эрозии, язвы и др.) возбудитель не может проникнуть достаточно глубоко и в достаточном количестве, для того чтобы способствовать дальнейшему развитию заболевания.
Единственный вариант, при котором гипотетически может происходить передача инфекции от одного человека к другому – это прямое переливание крови, являющееся на сегодняшний день пережитком прошлого в связи с огромными рисками для реципиента (пациента, которому переливается кровь).
Существует ли прививка от боррелиоза?
На сегодняшний день прививки или сыворотки против боррелиоза не существует. По всей вероятности необходимость в прививании против данного заболевания не столь высока из-за того, что инвалидизации оно достигает в редких случаях, а методы его лечения на ранних стадиях высокоэффективны.
Кроме того, вероятные риски от побочных эффектов потенциальной вакцины при массовом ее применении могли бы уравняться или даже превысить показатели тяжелых случаев боррелиоза. Таким образом, целесообразность разработки вакцины против данного заболевания на сегодняшний день находится под вопросом.
Создается ли иммунитет после перенесенного боррелиоза?
После перенесенного боррелиоза создается достаточно прочный иммунитет, который защищает пациента от повторного заражения на протяжении 5 - 7 лет. По прошествии данного срока возможно повторное заражение. Тем не менее, важно отметить, что данный иммунитет формируется лишь только к тому возбудителю боррелиоза, который вызвал заболевание у человека, в то время как таких возбудителей среди наиболее часто встречающихся насчитывается не менее пяти в различных регионах мира.
Таким образом, если пациент, переболевший боррелиозом, вызванным, например, B. garinii будет укушен клещом, инфицированным B. burgdorferi s.s., то вероятнее всего он заново перенесет заболевание. Клинические проявления в данном случае могут быть такими же, как и в предыдущие разы, поскольку иммунитет является видоспецифическим, однако чаще заболевание проявляется менее ярко в связи с тем, что существующие в крови антитела и Т-лимфоциты памяти все-таки частично связывают некоторые общие фрагменты бактерий. В некоторых случаях заражение боррелиозом на фоне уже существующего иммунитета приводит даже к бессимптомному течению, которое, как известно, проявляется только во второй и третьей фазе заболевания, которая, к сожалению, на данных этапах значительно хуже поддается лечению.
Через какое время после укуса клеща сдавать анализ на боррелиоз?
Для ответа на данный вопрос следует уточнить, о каком анализе идет речь. Наиболее часто прибегают к серологическому анализу, то есть к определению в крови специфических антител (иммуноглобулинов класса М). Реже, когда того требуют сжатые сроки, как, например, у беременных или у новорожденных, необходимо определить в крови наличие непосредственно самих бактерий. Осуществляется эта задача при помощи ПЦР (метода полимеразной цепной реакции).
При исследовании крови на специфические антитела необходимо дождаться срока, когда данные антитела достигнут достаточного титра (концентрации), при котором результаты анализа были бы наиболее показательны. Как правило, это время равняется двум полным неделям с момента заражения. Проведение данного исследования на более ранних сроках чревато ложноотрицательными результатами.
Метод ПЦР основывается на механизме выявления фрагментов ДНК, которыми обладает искомая бактерия или вирус. Чувствительность метода настолько высока, что даже при наличии в образце всего одной клетки результат исследования окажется положительным. Таким образом, данный метод применим с первых дней заболевания. В качестве образца может подойти любая ткань, гипотетически содержащая возбудителя (кожа, кровь, биоптат лимфатического узла, соскоб слизистой, слюна и др.). В первую фазу заболевания чаще всего в качестве образца выбирают кровь и кожу с края кольцевой эритемы. В остальные фазы заболевания в качестве образцов могут использовать спинномозговую жидкость, биоптаты тканей внутренних органов и др.