Что такое предлежание плаценты?
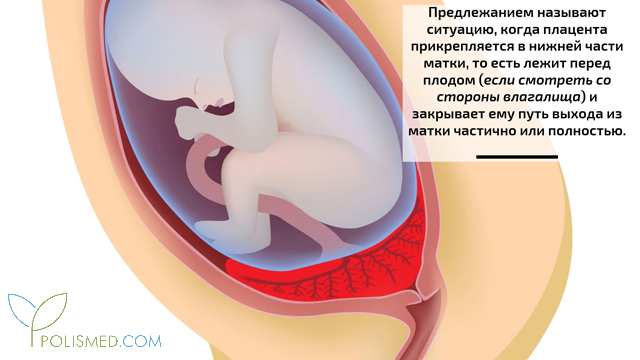
Предлежанием называют ситуацию, когда плацента прикрепляется в нижней части матки, то есть лежит перед плодом (если смотреть со стороны влагалища) и закрывает ему путь выхода из матки частично или полностью.
Такая патология расположения плаценты встречается довольно редко. По статистике лишь 1 беременность из 200 протекает с предлежанием плаценты, это всего лишь 0,3 – 0,6% из общего числа всех родов.
Однако статистика основана на данных беременностей, которые окончились родами, то есть, когда женщина смогла выносить и родить доношенного ребенка. Существует мнение, что предлежание плаценты регистрируется реже, чем оно на самом деле встречается, потому что часто становится причиной прерывания беременности еще до 20 недели.
![Предлежание плаценты]()
В настоящее время данная патология прикрепления «детского места» выявляется намного чаще, чем это было лет 10 – 20 назад, причем с самых ранних сроков, что обусловлено внедрением ультразвукового исследования (УЗИ), которое проводится всем беременным женщинам, как минимум, три раза за весь период гестации (вынашивание). С другой стороны, предлежание плаценты может регистрироваться чаще в связи распространенностью неблагоприятных факторов риска, которые приводят к неправильному прикреплению плаценты. Эти факторы также стали чаще выявлять до родов или во время беременности.
Строение плаценты
Плацента – это орган, который обеспечивает связь между материнским организмом и плодом, формируется в первом триместре, ближе к 12 неделе. Она имеет дольчатое строение, к концу беременности весит около 500 г, толщина в норме равна 2 – 3 мм. Плацента имеет 2 поверхности – материнскую, которой она прикрепляется к стенке матки, и плодовую, направленную в сторону полости матки, то есть к плоду.
Плодная часть плаценты состоит из следующих частей:
- амнион – водная оболочка или плодный пузырь, в котором и образуется околоплодная жидкость;
- хорион – ворсинчатый слой, который состоит из сосудистых сплетений, по мере роста плода количество ворсин возрастает (1 долька плаценты состоит из ветвей 1 ворсинки, которые становятся все мельче и мельче, подобно ветвистой части дерева).
Материнская часть плаценты состоит из децидуальной оболочки. Это и есть преобразованный функциональный слой слизистой оболочки матки, который при каждой менструации отпадает. До зачатия задачей этой оболочки является обновление поверхностного слоя после каждой менструации, его утолщение, разрастание, поэтому децидуальную оболочку еще называют базальной, то есть основной.
Материнская часть плаценты состоит из межворсинчатых пространств – это полости, в которых накапливается материнская кровь. Эта кровь циркулирует вокруг мелких ворсинок, внутри которых имеются мелкие капилляры (тонкостенные сосуды). Капилляры ворсинок затем собираются в более крупные сосуды и формируют сосуды пуповины.
Нормальное расположение
Чтобы понять, какие варианты расположения плаценты могут быть, необходимо знать строение матки.
Матка состоит из следующих отделов:
- шейка – нижняя часть, которая «вдавлена» во влагалище;
- тело – основная, срединная часть матки;
- перешеек – переходной отдел между шейкой матки и телом;
- дно – верхняя, куполообразная часть матки.
Обычно плацента располагается на передней или задней (чаще) стенке матки, частично перекрывая дно матки. Это те места, которые лучше всего кровоснабжаются. Передняя стенка больше растягивается в течение беременности, а задняя стенка имеет более толстую стенку, во время родов она меньше сокращается, чем передняя. По этой причине природой задумано «положить» плаценту туда, где она будет до рождения ребенка меньше подвержена давлению и воздействию неблагоприятных факторов (если плацента расположена на передней стенке матки, то вероятность ее травмирования при падении выше).
Шейка матки имеет канал. Между этим каналом и полостью матки имеется кольцо из мышц, которое называется внутренним зевом или внутренним отверстием канала шейки матки. Нормально (высоко) расположенная плацента своим краем отдалена от внутреннего зева на 8 см и более. Если же плацента прикрепляется к стенке матки так, что охватывает перешеек или шейку (это и есть нижний сегмента матки), при этом перекрывая внутреннее отверстие канала шейки матки, то это и есть предлежание.
Причины
Точная причина предлежания плаценты до сих пор неизвестна, однако установлены факторы, которые могут привести к данному состоянию. Есть две группы факторов, которые предрасполагают к прикреплению плаценты в нижней части матки – материнские и плодовые.
![Причины предлежания плаценты]()
Материнские факторы
Материнские факторы зависят от состояния организма беременной женщины. Это все те болезни и ситуации, которые вызывают травму слизистой матки, постепенное ее разрушение, а также причины, которые нарушают кровоснабжение матки. Если верхние отделы плохо кровоснабжаются, то слизистая оболочка до зачатия разрастается слабо, а значит, материнская часть плаценты не сможет плотно прикрепиться к стенке.
К группе риска развития предлежания плаценты относятся женщины, у которых имеются следующие патологии:
- хронические болезни матки;
- нарушения менструального цикла;
- опухоли матки (фибромы, миомы);
- недоразвитие женских половых органов;
- скудные и редкие месячные;
- малый срок между беременностями (менее 2 лет);
- эндометриоз (разрастание слизистой оболочки в глубокие слои матки);
- многоплодная беременность;
- плохое кровоснабжение слизистой оболочки матки (патология сосудов при курении, болезнях сердца, почек);
- истмико-цервикальная недостаточность (нарушение функции шейки матки, когда она полностью не закрывается, в результате плодное яйцо не может удерживаться внутри матки).
В некоторых случаях для прикрепления плодного яйца в верхних отделах матки имеется препятствие – опухоль. Из-за этого плацента соскальзывает вниз и прирастает к слизистой в нижнем отделе матки, ближе к шейке.
Предлежание плаценты редко возникает при первой беременности. Единственное исключение – это половой инфантилизм. При выявлении факторов риска, важно знать, что повторнобеременные и повторнородящие – это не одно и то же. Беременность может быть не первой по счету, а роды – первыми. У повторнородящих риск предлежания выше, чем у повторнобеременных. Это связано с тем, что после первых родов может измениться гормональный баланс, что станет причиной нарушения менструального цикла и созревания слизистой матки. Кроме того, после первых родов матка подвергается изменениям, в том числе и после необходимых врачебных манипуляций (диагностических и лечебных). Все женщины, которые беременеют повторно, относятся к группе высокого риска возникновения предлежания плаценты.
У женщин, рожающих повторно, повышен риск предлежания плаценты вследствие:
Все вышеперечисленные причины вызывают повреждение децидуального слоя. Если этот слой повреждается, то нарушается процесс утолщения эндометрия, а значит и процесс прикрепления плаценты.
Все материнские факторы нарушают процесс утолщения и созревания поверхностного (функционального) слоя слизистой оболочки матки. Если в момент имплантации (внедрения) оплодотворенной яйцеклетки в матку ее функциональный слой не утолщен достаточно, то возможны нарушения при формировании плаценты в течение первого триместра.
Плодовые факторы
Плодовые факторы обусловлены изменениями в плодном яйце еще до его имплантации в матку.
К плодовым факторам относятся:
- Нарушение имплантации плодного яйца. Чтобы внедриться в матку, плодное яйцо вырабатывает ферменты, местно разрушающие слизистую оболочку матки. Так формируется ложе или углубление для эмбриона. Считается, что при низкой активности ферментов или их поздней активации процесс имплантации нарушается. Плодное яйцо, своевременно не прикрепляется в верхних отделах матки, так как активность ферментов доходит до нужной активности лишь тогда, когда оплодотворенная яйцеклетка опускается в нижние отделы.
- Возраст беременной – у женщин старше 35 лет чаще возникает предлежание плаценты, что, возможно, связано с тем, что по мере взросления истощается количество яйцеклеток с нормальной функцией. После оплодотворения может нарушиться какой-то процесс, что приведет к ослаблению действия ферментов, благодаря которым эмбриону удается внедриться в стенку матки.
Подпишитесь на Здоровьесберегающий видеоканал


Классификация
Существует несколько вариантов прикрепления плаценты при ее предлежании. От варианта предлежания во многом зависит течение беременности, риск неблагоприятных последствий и врачебная тактика.
![Классификация предлежания плаценты]()
По механизму развития выделяют следующие виды предлежания плаценты:
- первичное предлежание – плодное яйцо изначально прикрепляется в нижней части матки;
- вторичное предлежание – плодное яйца вначале прикрепляется в верхних отделах, но затем из-за небольшой толщины слизистой матки, она соскальзывает и фиксируется в нижнем сегменте.
В зависимости от расположения плаценты различают:
- Полное или центральное предлежание – вариант, при котором внутренний зев тотально прикрыт плацентой. Такое встречается в 20 – 30% всех предлежаний.
- Неполное или частичное предлежание – вход в канал шейки матки прикрыт лишь на отдельном участке. Этот вариант встречается намного чаще, в 35 – 55%.
- Низкое прикрепление – состояние, при котором нижний край плаценты расположен на расстоянии 6 – 7 см от внутреннего зева (иногда расстояние меньше). При таком расположении сам внутренний зев не закрыт. Низкое прикрепление встречается в 20 – 30% случаев.
- Шеечное предлежание – ситуация, когда плацента внедряется в стенку канала шейки матки. Такое состояние возникает, если децидуальная оболочка верхних отделов матки развита недостаточно (если децидуальная оболочка слабо развита, то весь поверхностный слой матки бывает недостаточно толстым). Проще говоря, плацента, изначально прикрепленная сверху, соскальзывает вниз из-за невозможности плотного прикрепления в толщу слизистой. В некоторых случаях такое происходит и при шеечной беременности, то есть ситуации, когда плодное яйца располагается не в полости матки, а вне ее, в данном случае в канале шейки матки (эктопическая беременность).
- Перешеечно-шеечное предлежание – вариант расположения, при котором плацента одновременно захватывает и перешеек, и шейку матки.
Шеечное и перешеечно-шеечное предлежание встречается редко, менее чем в 1% случаев.
Неполное предлежание бывает следующих видов:
- Боковое предлежание – плацента прикрывает 2/3 внутреннего зева. Когда шейка матки начинает раскрываться, плаценту можно нащупать с боку. Боковое предлежание встречается в 60 – 70% случаев.
- Краевое предлежание – при этом варианте внутренний зев прикрыт на 1/3, то есть это такое пограничное состояние между низким прикреплением и боковым. При таком расположении расстояние между краем плаценты и внутренним зевом менее 2 см.
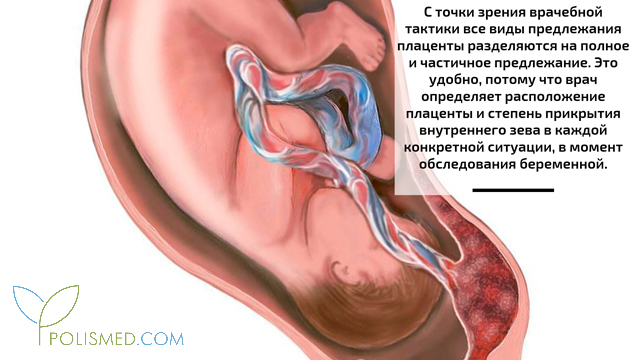
С точки зрения врачебной тактики все виды предлежания плаценты разделяются на полное и частичное предлежание. Это удобно, потому что врач определяет расположение плаценты и степень прикрытия внутреннего зева в каждой конкретной ситуации, в момент обследования беременной. Особо это удобно во время родов, когда частичное предлежание часто становится полным. Так, например, боковое предлежание плаценты во время беременности (когда шейка матки закрыта) является неполным или частичным. Однако, когда во время родов происходит сглаживание шейки матки (она открывается и становится частью родовых путей), боковое предлежание становится полным, то есть перекрывающим родовые пути почти тотально. Это требует изменения врачебной тактики.
Существует ли переднее или заднее предлежание плаценты?
Переднее расположение плаценты – это ее прикрепление к передней стенке матки, а заднее – к задней стенке матки. Предлежанием это не считается. Если плацента не прикрывает внутреннее отверстие канала шейки матки, то не так важно, на какой стенке она решила расположиться. Другой вопрос, если плацента не только прикрывает внутренний зев, но и прикрепляется к передней стенке. Такое состояние чаще приводит к осложнениям, но, в то же время, прикрепленная к передней стенки низко расположенная плацента, все же, имеет больше шансов на миграцию. По этой причине врачи отмечают не только факт предлежания плаценты, но и стенку матки, к которой она прикреплена.
Что такое миграция плаценты?
Миграцией называют состояние, когда плацента перемещается из одного сегмента матки в другой во время беременности. Миграция является не самым лучшим термином, потому как происходит не столько перемещение плаценты, сколько изменение взаиморасположения плаценты и растущей матки. На ранних сроках беременности (до 18 недели) плацента растет быстрее, чем матка. После 20 недели активно растет матка, а плацента увеличивается медленнее. По этой причине часто плацента, изначально прикрепленная в нижнем сегменте, может мигрировать в верхние отделы. Чаще всего это происходит, если плацента прикреплена к передней стенке (она больше растягивается во время беременности).
Еще в 1979 году врачи наблюдали предлежание плаценты со второго триместра на передней и задней стенках матки. У большинства беременных женщин к моменту начала родов имплантированная на задней стенке плацента оставалась в том же предлежащем положении, в то время как плацента с передней стенки обычно переставала быть предлежащей.
Последствия. Чем грозит данное состояние на разных сроках беременности?
Предлежание плаценты опасно тем, что потенциально может привести к кровотечению.
Во время беременности кровотечение при данной патологии возникает в 35% случаев, но во время родов риск кровотечения достигает 66% процентов. Кровотечение вызывает сокращение матки, сокращение матки создает угрозу отслойки плаценты (отделение от стенки матки), а отслойка плаценты, в свою очередь, приводит к кровотечению. Таким образом, создается некий порочный круг кровотечения при предлежании плаценты.
![Последствия предлежания плаценты]()
Неправильно прикрепленная плацента уже указывает на наличие неблагоприятных факторов, которые также могут осложнить течение беременности, поэтому можно сказать, что есть некие патологии, которые являются «спутниками» предлежания плаценты.
Предлежание плаценты может вызвать следующие патологические состояния:
- Гестоз. Гестозом называют срыв адаптационных механизмов при беременности. Проявляется данное состояние повышением артериального давления, нарушением функции почек, отеками и нарушением сознания.
- Анемия. Анемия – это дефицит эритроцитов и гемоглобина в крови (красных кровяных телец и белка в их составе, который переносит кислород). При предлежании плаценты анемия является следствием потери крови.
- Неправильное положение плода в матке. Если плацента перекрывает «выход» из полости матки, то плод вынужденно располагается не так, как нужно. Поэтому при предлежании плаценты часто возникает поперечное или косое положение плода в матке. Поперечным положением считается ситуация, когда он лежит поперек прямой оси матки (головку плода или его тазовый конец в этом случае можно прощупать над костями таза). Косым считается диагональное положение плода в матке (головку или тазовый конец можно прощупать ближе к ребрам с одной стороны).
- Тазовое предлежание плода – ситуация, когда в нижней части матки ближе к родам определяется не головка плода, а его тазовый конец или ножки. Причина тазового предлежания такая же, как и при поперечном или косом положении плода – наличие препятствия в виде плаценты над каналом шейки матки.
- Внутриутробная гипоксия плода – дефицит кислорода в крови у плода. Если плацента теряет кровь, то малыш не получает необходимого количества кислорода.
- Плацентарная недостаточность – нарушение всех функций плаценты, что становится причиной нарушения «дыхания» плода (плацента считается дыхательным органом в течение беременности, поскольку является единственным источником кислорода для плода). Это вызывает угрозу сохранения беременности.
- Шок. Шоком называют резкое падение давления в сосудах. Если крови теряется много, то снижается давление напора, которое обеспечивает нормальное кровообращение. Это ведет к рефлекторному спазму мелких сосудов некоторых внутренних органов и тканей. В результате при шоке «дальние» (находящиеся на большем расстоянии от сердца) «жертвуют» своей порцией крови ради сохранения нормальной функции сердца и мозга. Это состояние проявляется у матери.
Исходом предлежания плаценты могут быть следующие осложнения:
- Задержка развития плода – на фоне внутриутробной гипоксии, шокового состояния рост тканей плода замедляется. Ребенок может родиться с малым весом. В тяжелых случаях рост и вовсе прекращается – возникает замершая беременность. Данное состояние может наблюдаться как на ранних сроках, так и после 20 недели беременности.
- Преждевременные роды – так как при предлежании плаценты высок риск кровотечения, то это может стать причиной преждевременных родов. Любое, даже небольшое кровотечение, вызывает сокращения матки, которые нужны для сдавления сосудов и остановки кровотечения. Но маточные спазмы опасны тем, что из-за них могут появиться схватки и начаться роды. Если предлежание плаценты вызывает частые и небольшие кровотечения, то риск преждевременных родов выше.
- Прерывание беременности – может возникнуть на любом сроке беременности. Прерывание обусловлено потерей крови и внутриутробной гипоксией плода. Прерывание беременности вследствие предлежания плаценты возникает с вероятностью 35 – 40%, особенно высок риск, если предлежание полное, шеечное или шеечно-перешеечное. При шеечном и перешеечно-шеечном предлежании беременность может прерваться на ранних сроках.
Материнская смертность после родов связана с тяжелым кровотечением, однако такое в настоящее время случается крайне редко, менее чем в 1% всех случаев предлежания плаценты.
13 недель
13 недель – это срок, когда плацента уже сформировалась, поэтому врач может обнаружить неправильное прикрепление плаценты, которое, однако, еще не считается предлежанием. Возможно, что при следующем обследовании, ближе к 20 неделе плацента будет определяться выше. На 13 неделе прикрепление плаценты в области шейки матки или перешейка чревато прерыванием беременности. Беременная женщина не получает никаких сигналов в виде симптомов, которые могли бы означать угрозу беременности, так как предлежание плаценты не вызывает болевых ощущений. Возникшее безболезненное кровотечение – это единственное, что позволяет врачам предположить причину самопроизвольного выкидыша.
20 недель
20 неделя является периодом, когда будущая мама начинает ощущать первые шевеления плода. Кровяные выделения без боли могут начать беспокоить ее уже на этом сроке. На УЗИ четко определяется, что плацента расположена низко, перекрывает частично или полностью внутренний зев, однако для окончательного диагноза данный срок не подходит из-за небольших размеров матки. Через месяц женщине повторно делают УЗИ и определяют расположение плаценты после значительного роста и растяжения стенок матки. В некоторых случаях женщина после УЗИ получает информацию от врача, что полное предлежание стало частичным, а частичное исчезло.
32 неделя
32 неделя – срок, когда у женщины могу начаться довольно сильные кровотечения, особенно если предлежание полное. На этом сроке еще рано говорить о родах, требуется сохранить беременность хотя бы на месяц. При продолжающемся кровотечении, все же, врачи принимают решение провести операцию кесарева сечения, пытаясь сохранить жизнь плоду и матери. Кровотечение может продолжаться до 40 недели без остановки. При частичном предлежании, если внутренний зев прикрыт лишь частично или это низкое предлежание плаценты, симптомы могут отсутствовать.
Предлежание при двойне
Если были оплодотворены две яйцеклетки, то оба эмбриона должны прикрепиться к стенке матки, естественно в разных местах. Такое часто происходит после экстракорпорального оплодотворения (ЭКО), когда оплодотворенные в лабораторных условиях яйцеклетки вводят в полость матки. При процедуре ЭКО всегда вводят в матку 2 и более эмбриона.
При такой многоплодной беременности в матке образуется две плаценты, одна из которых может расположиться низко и прикрывать внутренний зев. Многоплодная беременность создает двойную нагрузку на организм матери. Учитывая, что кровотечение при предлежании – это вытекающая материнская кровь, то несложно понять, что «на двоих» крови может не хватить. Тот плод, чья плацента расположена ниже и «кровоточит», будет испытывать кислородное голодание больше, чем тот, чья плацента прикрепилась в верхних отделах матки. Однако и второй плод не будет чувствовать себя вполне комфортно, ведь материнской крови становится меньше, артериальное давление снижается.
Предлежание с врастанием
Чем ближе к шейке матке прикрепляется плацента, тем выше риск, что она прирастет к стенке. Дело в том, что в нижней части, в области перешейка и шейки матки децидуальная оболочка выражена слабо. Децидуальная оболочка слизистой оболочки матки состоит губчатого (глубокого) и компактного (верхнего) слоев. Ворсинки хориона врастают в компактный слой, но губчатый слой остается между мышечной стенкой и плацентой. Если же компактный слой выражен слабо, то плацента врастает и в губчатый слой, потому что глубина проникновения ворсин хориона должна быть оптимальной, чтобы плацента могла прикрепиться. Не имея возможности расти только в пределах слизистой оболочки матки, хорион проникает в губчатый слой и еще глубже, в мышечную стенку.
Приращение плаценты может быть:
- полным, если приращена вся плацента;
- частичным, если приращена лишь часть плаценты;
- плотным, если врастание плаценты не выходит за пределы губчатого слоя;
- истинным, если ворсины хориона захватывают некоторые мышечные пучки стенки матки.
При полном приращении кровотечение отсутствует, так как для выделения крови необходима временная отслойка плаценты, что невозможно, если ворсинки глубоко проникли в мышцу на всей площади плаценты.
Приращение плаценты наблюдается почти всегда при повторных беременностях или после абортов, потому что для приращения необходимо, чтобы слизистая оболочка была изменена, травмирована или разрушена под действием воспаления и других причин.
Признаки
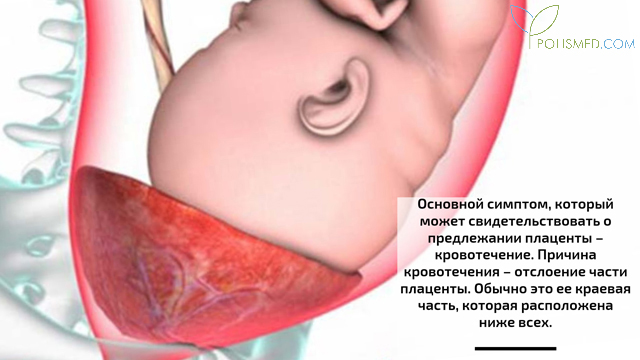
Основной симптом, который может свидетельствовать о предлежании плаценты – кровотечение. Причина кровотечения – отслоение части плаценты. Обычно это ее краевая часть, которая расположена ниже всех. Ткань плаценты неспособна сокращаться, в отличие от мышцы матки, поэтому, когда стенка матки растягивается в связи с растущим плодом или сокращается при начале родовой деятельности, возникает риск отделения плаценты. Это происходит также потому, что ворсинки хориона при предлежании плаценты неплотно прикреплены к стенке матки. Из-за этого межворсинчатое пространство как бы открывается наружу, становясь причиной разрыва маточно-плацентарных сосудов. Результат – обильное кровотечение.
![Признаки предлежания плаценты]()
Кровотечение при предлежании плаценты имеет следующие особенности:
- Начало – кровотечение возникает внезапно.
- Наличие провоцирующего факторы – выделение крови возникает после кашля, поднятия тяжестей, опорожнения кишечника. Эти факторы вызывают повышение давления внутри брюшной полости, которое передается на матку. Провокация кровотечения наблюдается после 26 недели беременности. До этого кровотечения могут возникать спонтанно, с 6 недели беременности при прикреплении плаценты в нижней части матки (имеется высокий риск выкидыша).
- Выраженность – кровотечение может быть сразу массивным или быть в виде кровяных выделений из влагалища (повторяющиеся кровотечения). Повторяющееся кровотечение обусловлено отслойкой участков плаценты, с последующим их обратным прикреплением. Массивное кровотечение возникает, если происходит отслойка на большем участке, при этом обратное прикрепление невозможно. Обильность кровотечения не зависит от формы предлежания (полное или частичное).
- Срок беременности – кровотечение может возникать на любом сроке, но чаще всего наблюдается на поздних сроках беременности. Чем раньше возникает кровотечение, тем выше вероятность, что предлежание полное. При полном предлежании плаценты кровотечение начинается с 30 недели, затем прекращается, а ближе к родам, на 38 неделе вновь повторяется. Иногда кровотечение начинается только с началом родов, когда шейка матки разглаживается и открывается, чтобы плод мог родиться.
- Тип кровотечения – при предлежании всегда бывает наружным. Это значит, что кровь не накапливается в матке, а всегда изливается и выделяется из влагалища. Дело в том, что при предлежании плаценты ворсинки хориона, которые ближе к каналу шейки матки, отделены от стенки матки. Если бы не этот факт, то кровь накопилась бы между плацентой и стенкой матки.
- Цвет выделений – кровяные выделения всегда имеют алый цвет. Такой цвет изливающейся крови связан с тем, что теряется материнская кровь, а не плодовая, а кровь из материнских артерий алая, потому что насыщенна кислородом.
- Состояние матери – из-за потери крови (неважно, обильном и однократном или частом и небольшом) у матери отмечаются симптомы анемии (бледность кожи, сердцебиение, общая слабость, головокружение, головная боль).
Существуют также косвенные признаки, которые позволяют доктору заподозрить, что плацента расположена не на нужном месте.
Косвенными признаками предлежания плаценты могут быть:
- Высокое стояние той части плода, которая находится внизу – из-за невозможности головки или ножек постепенно опускаться вниз, как это происходит при нормальной беременности. Низко лежащая плацента становится «подушкой», которая приподнимает плод.
- Одышка у беременных. Обычно перед родами, на последних двух неделях из-за опущения головки плода верхняя часть ребенка, которая расположена под диафрагмой (дыхательная мышца под грудной клеткой), также опускается. В результате легкие лучше расправляются, и одышка перестает беспокоить женщину. При предлежании плаценты этого не происходит.
- Неправильное положение плода. Выявленное поперечное и косое положение плода, а также тазовое предлежание не всегда, но в некоторых случаях указывают на предлежание плаценты, особенно на последнем месяце беременности.
- Легкая отечность. Из-за того, что жидкая часть крови теряется, нарушаются многие процессы в организме беременной. Дефицит эритроцитов приводит к понижению давления, которое удерживает жидкую часть крови внутри сосудов. В результате частично ткани отекают.
- Низкое артериальное давление. У женщины в течение беременности имеется склонность к повышению артериального давления, потому что количество крови, которая циркулирует в организме («на двоих») с каждой неделей увеличивается. При предлежании плаценты повторяющееся кровотечение резко уменьшает общее количество циркулирующей крови. Даже в тех случаях, когда предлежание плаценты сочетается с гестозом беременных (характерный признак – давление выше 160/100 мм рт. ст.), давление не повышается выше 140/90 мм рт. ст.
- Низкий уровень эритроцитов. По сравнению с другими патологиями, которые также могут быть причиной уменьшения уровня эритроцитов, при предлежании плаценты отмечается самый низкий уровень эритроцитов и гемоглобина (менее 110 г/л к концу беременности).
Выраженность кровопотери определяется по следующим параметрам:
- снижение артериального давления;
- сердцебиение;
- признаки анемии.
В зависимости от выраженности, различают следующие степени кровотечения:
- первая степень (потеря менее 1 литра крови) – нормальное артериальное давление, учащенный ритм сердца, головокружение;
- вторая степень (потеря 1 – 1,5 литра крови) – артериальное давление понижено умеренно (уровень систолического или «верхнего» давления – 80 – 100 мм рт. ст.), выраженная слабость, учащенное сердцебиение, потоотделение;
- третья степень (потеря до 2 литров крови) – значительное снижение артериального давления («верхнее» давление – 70 – 80 мм рт. ст.), бледность, беспокойство, спутанность сознания, уменьшение количества выделяемой мочи;
- четвертая степень (потеря до 3 литров крови) – давление ниже 70 мм рт. ст., шоковое состояние, сонливость, нарушение дыхания, отсутствие мочи.
Возникает ли боль?
Боль при предлежании плаценты отсутствует. Кровотечение из низко расположенной плаценты не вызывает болевых ощущений, в отличие от других причин аборта (из-за спазма матки или разрыва маточной трубы при внематочной беременности), когда кровь вытекает на фоне сильной боли в нижней части живота и спины.
Всегда ли бывают выделения?
Предлежание плаценты не всегда проявляется симптомами, то есть до второго и даже до третьего триместра частичное предлежание плаценты может не проявляться, особенно, если внутренний зев прикрыт только краем плаценты. Также не будет проявляться низко расположенная плацента.
Диагностика
Часто неправильное прикрепление плаценты выявляется при обращении беременной в связи с кровотечением. Сам диагноз предлежания плаценты можно ставить только после 24 – 26 недели беременности. Именно на этом сроке взаиморасположение плаценты и матки можно считать установленным, после этого срока плацента уже переместиться не может.
Диагностика предлежания плаценты включает следующие этапы:
- оценка жалоб;
- расспрос беременной о ее заболеваниях, предыдущих беременностях и родах;
- наружное акушерское исследование;
- влагалищное исследование;
- ультразвуковое исследование (УЗИ);
- анализы (общий анализ крови, анализ на фетальный гемоглобин, коагулограмма).
Самым важным этапом является анализ жалоб и выявление факторов риска возникновения предлежания плаценты. Часто этого достаточно, чтобы заподозрить предлежание. Остальные исследование позволяют уточнить диагноз и определить степень нарушений, возникающих в качестве последствий предлежания плаценты.
Наружное акушерское исследование
Наружное акушерское исследование проводится в третьем триместре беременности и перед родами. Врач с помощью ощупывания живота определяет, какая часть находится в нижней части матки, а какая под грудиной. Так выявляется поперечное, косое положение плода, а также тазовое предлежание. При наружном акушерском исследование также обязательно проводится измерение высоты стояния дна матки сантиметровой лентой. Высота стояния дна матки отражает соответствие размеров плода сроку беременности. На последнем месяце беременности дно матки опускается, но не в случае предлежания плаценты.
Влагалищное исследование
Влагалищное исследование во время беременности само по себе может спровоцировать кровотечение при предлежании плаценты. Оно несет потенциальную опасность, поэтому его проводят с большой осторожностью. Перед родами обязательно ощупывается шейка матка, которая постепенно раскрывается. Врач легко может отличить оболочки плода (плодный пузырь) от тестообразной плаценты. Если рядом с плацентой прощупывается водная оболочка плода, то значит, плацента прикрывает родовые пути лишь частично. В случае полного предлежания оболочки плода прощупать не удается даже при полном раскрытии шейки матки.
Ультразвуковое исследование
УЗИ является безопасным методом диагностики предлежания плаценты, при этом все данные объективны. С помощью УЗИ можно уточнить расположение плаценты, вариант предлежания и ее степень. УЗИ проводится несколько раз для контроля за миграцией. Такое наблюдение называется динамическим. Динамическое ультразвуковое исследование плода проводится, как минимум, три раза. Важно провести первое сравнительное исследование на 16 неделе. Следующее УЗИ назначают уже на третьем триместре, когда срок беременности достигает 24 – 26 недель. Контрольно обследуют на 34 – 36 неделе, когда уже следует определиться со способом родоразрешения. При повторном исследовании врач может снять диагноз «предлежание плаценты», если имела места ее миграция.
Степени предлежания плаценты по данным УЗИ
| Степень предлежания | Описание |
| Первая | Низкое предлежание плаценты – между внутренним зевом и краем плаценты имеется расстояние от 3 до 7 мм. |
| Вторая | Частичное предлежание плаценты – нижний край плаценты достигает внутреннего отверстия шейки матки, но не перекрывает его. |
| Третья | Частичное, но выраженное предлежание – нижний край плаценты перекрывает внутреннее отверстие шейки матки, но большая ее часть расположена в нижнем сегменте, то есть на задней или передней стенке, а не над шейкой. |
| Четвертая | Полное или центральное предлежание – плацента полностью расположена внизу, над каналом шейки матки. Такая плацента перекрывает внутренний зев своей центральной частью. |
Кроме диагностики собственно предлежания плаценты, УЗИ используется для оценки состояния плода. Врач оценивает так называемый биофизический профиль плода, который отражает степень внутриутробной гипоксии плода. Это важно при частых кровотечениях из матки.
Биофизический профиль плода включает следующие показатели:
- движение крупных частей плода;
- дыхательные движения плода (сокращения диафрагмы и грудных мышц);
- мышечный тонус плода (сгибание и разгибание позвоночника и конечностей);
- частота сердечных сокращений плода;
- количество околоплодных вод.
Все параметры оцениваются в баллах от 0 до 2. При отсутствии гипоксии оценка – 8 – 10 баллов, при кислородном голодании – 6 – 4 и менее баллов.
Общий анализ крови и коагулограмма
Общий анализ крови сдается натощак. Из пальца беременной или из вены берется кровь, в которой лабораторно определяют количество эритроцитов в крови, уровень гемоглобина. Данный анализ нужен для определения степени анемии у беременной.
Коагулограмма – это анализ крови на функцию свертывания. Чем чаще возникает кровотечение в течение беременности, тем выше риск нарушения в этой системе. Для анализа берется кровь из вены, так как нужно определить большое количество параметров.
В коагулограмму входят следующие показатели:
- тромбиновое время;
- фибриноген;
- протромбиновый индекс;
- МНО (международное нормализованное отношение);
- АЧТВ (активированное частичное тромбопластиновое время);
- антитромбин III.
Фетальный гемоглобин
Фетальный гемоглобина – это вид белка-транспортера кислорода, входящего в состав эритроцитов, который в норме обнаруживается только у плода. Фетальный или плодовый гемоглобин легче связывает кислород. Его уровень на первых месяцах беременности выше, чем уровень «взрослого» гемоглобина. По мере роста малыша, фетального гемоглобина становится меньше. Но в тех случаях, когда плод страдает от внутриутробной гипоксии, фетальный гемоглобин остается на высоком уровне. Таким образом, показатель фетального гемоглобина отражает степень кровопотери у матери (и степень кислородного голодания у плода), а также может указывать на плодовую кровопотерю, когда кровотечение возникает из сосудов пуповины. Иногда область плаценты, к которой прикрепляется пуповина, может разрываться, и тогда эта кровь будет вытекать не из материнских сосудов, а из плодовых (пуповины содержит не только питающие плод сосуды, но и сосуды, которые выводят бедную кислородом кровь в организм матери).
С какими патологиями можно спутать данное состояние?
Параллельно с диагностикой врач должен исключить другие патологии, вызывающие те же симптомы, что и предлежание плаценты, потому что тактика лечения и ведения родов будет отличаться.
Кровотечение из половых путей при беременности может возникать при следующих болезнях:
- механическая травма половых органов (например, разрыв слизистой оболочки влагалища);
- патология шейки матки (полипы, рак, эрозия);
- кровотечение из расширенных вен влагалища;
- преждевременная отслойка нормально расположенной плаценты;
- начинающийся разрыв матки;
- болезни крови;
- внематочная беременность (шеечная беременность).
В этом вопросе врачу на помощь приходит ультразвуковое исследование, а также осмотр шейки матки в зеркалах.
Как по симптомам отличить частичное и полное предлежание?
Обильность кровотечения не зависит от формы предлежания (полное или частичное), поэтому нельзя ориентироваться на выраженность кровотечения при диагностике, особенно в ходе родов. Следует также учитывать форму предлежания в момент обследования. Полное предлежание на ранних сроках может затем стать частичным за счет миграции плаценты, и, наоборот, частичное предлежание во время родов может стать полным из-за раскрытия шейки матки, к которой плацента частично прикреплена.
При полном предлежании кровотечение начинается во время беременности, во втором или третьем триместре. Неполное предлежание вызывает кровотечение с началом родовой деятельности или на последних неделях беременности, когда начинаются ложные схватки, постепенно переходящие в истинные.
Что делать при данном состоянии?
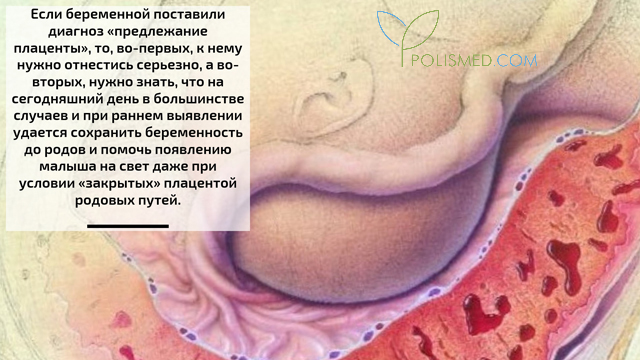
Если беременной поставили диагноз «предлежание плаценты», то, во-первых, к нему нужно отнестись серьезно, а во-вторых, нужно знать, что на сегодняшний день в большинстве случаев и при раннем выявлении удается сохранить беременность до родов и помочь появлению малыша на свет даже при условии «закрытых» плацентой родовых путей.
![Действия при предлежании плаценты]()
Подсчет шевелений плода
Начиная с 20 недели беременности, женщина должна ощущать первые шевеления плода. Они становятся наиболее выраженными с 24 недели, вплоть до 32. По количеству шевелений плода в течение дня будущая мама может определить, насколько комфортно малышу внутри матки, то есть, достаточно ли кислорода он получает.
Может ли плацента «подняться»?
«Подняться» из нижнего сегмента в верхний плацента может, но никакое врачебное вмешательство этому процессу помочь не в силах. Такое может произойти только «самостоятельно». Собственно, поднятие и есть «миграция». Обычно это явление наблюдается при частичном предлежании плаценты. По мере роста матки, условно нижний отдел может стать средним, потянув за собой ту часть плаценты, которая перекрывает вход во влагалище. Установить факт миграции плаценты можно вплоть до 33 – 34 недели беременности.
Кроме миграции есть еще одно явление, которое объясняет уменьшение выраженности перекрытия плацентой нижнего сегмента матки. Есть понятие «динамической плаценты». Согласно данной гипотезе, в течение беременности происходит мини-отслойка плаценты, то есть на каком-то участке она отделяется от стенки матки и повторно прикрепляется к ней. Такое отлипание и прилипание приводит к тому, что плацента располагается более компактно и занимает меньше места на маточной стенке. Это не совсем ее «поднятие», но в итоге такого условного «движения», плацента перестает располагаться в нижнем сегменте или предлежание становится менее выраженным.
Пессарий при предлежании плаценты
Пессарий представляет собой силиконовое устройство. Его нужно ввести во влагалище, для того чтобы удержать матку в определенном положении. Согласно данным исследований, использование акушерского пессария при предлежании плаценты повышает шансы на ее миграцию. Показанием для введения пессария является не столько предлежание плаценты, сколько истмико-цервикальная недостаточность, которая часто сочетается с этой патологией. Таким образом, данный способ профилактики преждевременных родов показан не всем беременным при предлежании плаценты.
Как подготовиться к родам? Когда нужна госпитализация?
Госпитализация нужна во всех случаях, когда плацента перекрывает внутренний зев, даже если никаких симптомов это не вызывает. Беременную необходимо тщательно обследовать не только для установления факта предлежания, но и для наблюдения за состоянием плода, за состоянием матери, за «миграцией» плаценты. Основным показанием для госпитализации беременной при данной патологии является наличие предлежания плаценты на сроке 24 – 26 недель, независимо от наличия или отсутствия симптомов.
Беременная ложится на «сохранение» вплоть до родов. Полное предлежание плаценты после 30 недели может вызвать кровотечение, которое не удается полностью прекратить вплоть до родов. Женщине в такой ситуации нужен постельный режим, а плоду достаточное количество кислорода. Если плод еще недоношен (весит менее 2500 кг), то беременность пытаются сохранить до срока 36 недель, когда легкие плода будут достаточно развиты. Если же возникает выраженное кровотечение, врачи не могут сохранить беременность, то по жизненным показаниям проводится родоразрешение операцией кесарева сечения.
Медикаментозное лечение предлежания плаценты возможно в следующих случаях:
- отсутствуют родовые схватки;
- состояние плода стабильное, нет признаков гипоксии;
- небольшое кровотечение.
Препараты, которые назначаются при предлежании плаценты
| Группа препаратов | Название препарата | Механизм действия и цель назначения |
| Токолитики | | Это препараты, предупреждающие сокращения матки до родов. Большинство из них не применяется из-за того, что они способны расширить сосуды и усилить кровотечение. Обычно врачи назначают токолитики не дольше 5 – 7 дней вместе с другими препаратами и только в тех случаях, когда предлежание плаценты не вызывает кровотечения или оно небольшое. Цель назначения токолитиков – продлить беременность до 36 недель. |
| Глюкокорти-костероиды | | Это гормоны надпочечников синтетического происхождения, которые ускоряют созревание легких плода, а именно способствуют выработке так называемого сурфактанта. Это вещество предупреждает спадение дыхательных мешочков (альвеол) в легких, тем самым, позволяя после первого вдоха малыша легко расправить легочную ткань. Дексаметазон применяется до 32 – 33 недели беременности, потому что эти препараты в более поздние сроки могут снижать иммунитет у матери, повышая риск инфекционных осложнений после родов. |
| Успокои-тельные препараты | - капли валерианы;
- седуксен.
| Нервное перенапряжение женщины может вызвать спазмы матки и усилить кровотечение, поэтому в условиях больницы врачи назначают беременной такие средства как капли валерианы (успокоительные капли), седуксен (транквилизатор, который снимает тревожность, воздействуя на головной мозг, а также предупреждает маточные спазмы). |
| Антигемор-рагические препараты | | Данную группу препаратов (анти – против, геморрагия – истечение крови) используют, если у женщины были частые или кровотечения. Эти препараты способствуют своевременной остановке кровотечения за счет нормализации уровня факторов свертывания крови и ионов кальция. |
| Обще-укрепляющие средства | | Эти препараты необходимы для возмещения потерянных с кровью веществ, стимуляции кроветворения, восстановления обмена веществ. Вначале их вводят внутривенно капельно, затем переходят на прием таблеток. |
| Внутривенные растворы | - физраствор;
- раствор Рингера;
- криопреципитат;
- фибриноген;
- глюкоза.
| Введение внутривенных жидкостей называется «инфузионная терапия». Ее цель – восполнить дефицит крови, нормализовать уровень артериального давления. Вместе с растворами женщине вводят внутривенно вещества, содержащие факторы свертывания крови. |
Важно, чтобы до родов количество потерянной крови было замещено, поэтому при выраженном кровотечении женщине будут вводить плазму или проведут переливание донорской крови.
В некоторых случаях, например, при слабости шейки матки (истмико-цервикальной недостаточности) накладывают круговые швы на шейку матки. Процедуру выполняют после остановки кровотечения. Наложение швов на шейку матку для удержания плаценты и сохранения беременности проводится на разных сроках, начиная с 16 недели вплоть до последнего месяца беременности (36 неделя). После 36 недели женщину готовят к родам.
Как рожать? Когда делают кесарево сечение?
Выбор способа родоразрешения зависит от формы предлежания (полное, частичное, низкое), срока беременности, степени кровопотери, состояния плода, матери и родовых путей, а также от дополнительных патологий при беременности. Повторные кровотечения при предлежании плаценты, особенно полном, истощают организм беременной женщины. Это называется анемизацией (изменения в организме в связи дефицитом эритроцитов и гемоглобина). У таких женщин в родах могут возникнуть слабость родовой деятельности, а выраженное кровотечение при предлежании будет угрозой для жизни не только плода, но и матери.
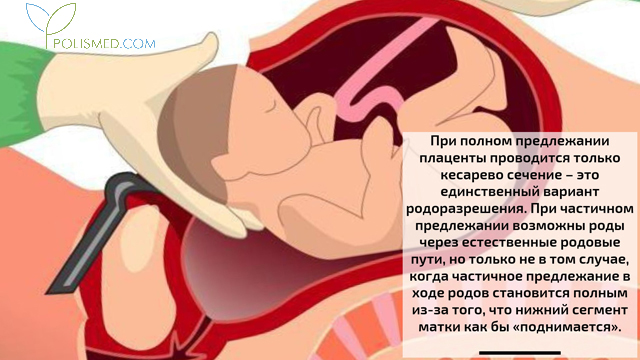
При полном предлежании плаценты проводится только кесарево сечение – это единственный вариант родоразрешения. При частичном предлежании возможны роды через естественные родовые пути, но только не в том случае, когда частичное предлежание в ходе родов становится полным из-за того, что нижний сегмент матки как бы «поднимается». По этой причине в 70 – 80% случаев при предлежании плаценты врачи выбирают операцию кесарева сечения.
![Роды при предлежании плаценты]()
Кесарево сечение показано, если частичное предлежание плаценты сочетается со следующими ситуациями:
- внутриутробная гипоксия плода;
- тазовое предлежание плода;
- поперечное или косое положение плода;
- нарушение свертывания крови;
- начавшееся кровотечение;
- повторные кровотечения;
- анемия, низкое артериальное давление;
- возраст беременной более 30 лет (особенно у первородящих);
- крупный плод;
- многоплодие.
Кесарево сечение проводится:
- в плановом порядке – при сроке беременности более 36 недель, массе плода 2500 грамм и более;
- в экстренном порядке – если возникает кровотечение с угрозой для жизни женщины.
Роды естественным путем возможны при частичном предлежании (краевом, боковом) и низком расположении плаценты. Эти варианты вызывают небольшое кровотечение. Если положение плода в матке правильное (головкой вперед), отсутствуют другие противопоказания, то выполняются мероприятия, которые называются консервативными методами (неоперационные).
При решении вести роды с предлежанием плаценты естественным путем выполняется:
- Переливание крови и кровезаменителей – в ходе родов может возникнуть сильное кровотечение. Поэтому женщине начинают вводить эритроцитарную массу и свежезамороженную плазму.
- Амниотомия – прокол водной оболочки плода, после чего околоплодные воды изливаются наружу, и начинается родовая деятельность. Эта процедура оправдана тем, что после излития околоплодных вод, головка плода прижимает плаценту в нижней части матки к стенке матки, тем самым, останавливая кровотечение. Если кровотечение продолжается, то женщину переводят в операционный блок и выводят плод через разрез на матке (кесарево сечение).
Медленные роды – угроза для жизни плода и матери, поэтому в некоторых случаях показано проведение родостимуляции. Стимулируется родовая деятельность только после амниотомии. Женщине вводят окситоцин, усиливающий сокращения матки.
Какие осложнения бывают после родов?
После рождения ребенка врачи активно берутся за восстановление нормального кровообращения и общего состояния матери, причем неважно, родила ли женщина естественным путем или с помощью кесарева сечения.
Предлежание плаценты после родов может привести к следующим осложнениям:
- Сильное послеродовое кровотечение. Отделение плаценты – это отклеивания ее от стенки матки. Этот процесс всегда, даже при нормально протекающих родах, сопровождается кровотечением. Однако, если верхние сегменты матки могут быстро сократиться и сдавить кровоточащие сосуды после отделения плаценты, то нижний сегмент этой способности лишен из-за слабого мышечного слоя, поэтому при предлежании плаценты кровотечение всегда обильное.
- Недостаточность гипофиза (синдром Шихана). Если кровотечение обильное, то количество циркулирующей крови в женском организме резко уменьшается. Из-за этого к головному мозгу приток крови тоже снижается, поэтому после родов есть вероятность разрушения гипофиза – железы, которая выделяет гормоны, регулирующие все функции организма. Недостаточность гипофиза – это дефицит всех или почти всех гормонов этой железы из-за омертвения тканей после выраженного послеродового кровотечения.
Кровотечение из матки трудно остановить если:
- Возникает слабость родовой деятельности – матка теряет тонус и способность сократиться. В результате сосуды не пережимаются маточной мышцей – кровотечение продолжается.
- Истощены факторы свертывания крови – это состояние называется ДВС-синдромом, когда вначале кровь начинает свертываться во всех мелких сосудах, а затем из-за того, что факторы свертывания «заканчиваются», возникает обратная реакция – кровотечение.
Когда показано удаление матки?
При выраженном кровотечении из матки после родов врачи перевязывают сосуды, питающие матку. Если это небольшое кровотечение, то ограничиваются перевязкой маточной артерии. При сильном кровотечении перевязывают крупную ветвь аорты, которая питает кровью матку – подчревную артерию. Если все эти мероприятия не помогают, то показано удаление матки (экстирпация). Эта операция проводится по жизненным показаниям – если матку не удалить, жизнь женщины под угрозой.
Экстирпация матки показана в следующих случаях:
- предлежание и приращение плаценты;
- обильное послеродовое кровотечение (более 1500 мл);
- ДВС-синдром;
- шоковое состояние.
Удалять матку иногда приходится не только после естественных родов, но даже после операции кесарева сечения, если кровотечение становится очень сильным, а тонус матки резко падает.
Что противопоказано при данной патологии?
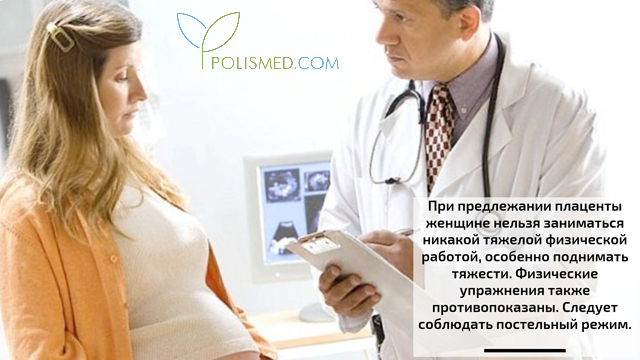
Если у женщины обнаружено предлежание плаценты, то из-за высокого риска кровотечения ей противопоказаны некоторые процедуры и действия, способные спровоцировать или усилить кровотечения, а также привести к прерыванию беременности и другим неблагоприятным последствиям. Женщине нельзя заниматься никакой тяжелой физической работой, особенно поднимать тяжести. Физические упражнения также противопоказаны. Следует соблюдать постельный режим.
![Противопоказания при предлежании плаценты]()
Можно ли заниматься сексом?
Половой акт при предлежании плаценты запрещен. Введенный во время интима половой член оказывает прямое воздействие на край плаценты, который расположен ближе к шейке матки. Сокращения матки при оргазме способствуют отделению плаценты от стенки матки. Точно так же опасно влагалищное исследование, проводимое врачом-гинекологом.
Опасен ли авиаперелет при предлежании?
Само предлежание без симптомов, то есть без кровотечения и его последствий, не является противопоказанием для авиаперелетов. Однако имеющаяся угроза кровотечения заставляет принимать профилактические меры, а в некоторых случаях и вовсе отказаться от путешествий не самолете. Последний месяц беременности является противопоказанием для перелета, потому что у женщины могут начаться на этом сроке схватки прямо во время полета.
Перелет противопоказан беременным в следующих случаях:
- полное предлежание плаценты;
- гестоз беременных;
- повторяющиеся кровотечения;
- тяжелая анемия.
Данные ситуации могут осложниться в любой момент, однако, в отличие от «земных» условий, на борту самолета женщине не смогут оказать нужную и своевременную медицинскую помощь.
Сами авиаперелеты риск выкидыша не увеличивают. Кровотечение может возникнуть на высоте с такой же вероятностью, что и на земле. Однако, учитывая, что для женщины перелет может быть стрессовой ситуацией, у нее может «подскочить» давление, усилиться тошнота и ухудшиться самочувствие, врачи не рекомендуют женщинам с предлежанием подвергать себя таким мучениям.
Женщинам с низко расположенной плацентой до 20 недели полеты не противопоказаны, но нежелательны. Тем беременным, у которых кроме предлежания плаценты есть еще и истмико-цервикальная недостаточность, врач должен установить пессарий или наложить круговые швы, чтобы свести на нет угрозу выкидыша. При внутриутробной гипоксии плода авиаперелет опасен тем, что может усугубить выраженность кислородного голодания.