Содержание статьи:
 Лимфогранулематоз (лимфома Ходжкина) – это опухолевое заболевание системы крови, при котором опухолевые клетки образуются из зрелых клеток лимфоидной ткани (предположительно из В-лимфоцитов). Начало болезни характеризуется специфическим поражением одной группы лимфатических узлов с постепенным распространением опухолевого процесса на другие органы (селезенку, печень и так далее). В пораженных лимфоузлах определяются опухолевые клетки Ходжкина и Рид-Березовского-Штернберга, что является отличительной особенностью данного заболевания.
Лимфогранулематоз (лимфома Ходжкина) – это опухолевое заболевание системы крови, при котором опухолевые клетки образуются из зрелых клеток лимфоидной ткани (предположительно из В-лимфоцитов). Начало болезни характеризуется специфическим поражением одной группы лимфатических узлов с постепенным распространением опухолевого процесса на другие органы (селезенку, печень и так далее). В пораженных лимфоузлах определяются опухолевые клетки Ходжкина и Рид-Березовского-Штернберга, что является отличительной особенностью данного заболевания.Течение болезни относительно медленное, однако без соответствующего лечения развивается недостаточность множества внутренних органов, что приводит к смертельному исходу.
В структуре всех опухолевых заболеваний человека на долю лимфомы Ходжкина приходится около 1%. Частота встречаемости данного заболевания составляет 2 – 5 случаев на 1 миллион населения в год. Болезнь может поражать людей всех возрастов, однако отмечается два пика заболеваемости - первый – в возрасте от 20 до 30 лет (что является особенностью лимфогранулематоза), а второй – в возрасте старше 50 лет (характерно для большинства опухолей). Мужчины болеют в 1,5 – 2 раза чаще женщин.
Интересные факты
- Впервые клиническая картина заболевания была описана в 1832 году Томасом Ходжкиным, в честь которого оно и было названо.
- Увеличение подчелюстных лимфатических узлов наблюдается у 80% абсолютно здоровых людей. Длительное увеличение других групп лимфоузлов может быть признаком лимфогранулематоза.
- При правильном подходе лимфогранулематоз может быть полностью излечен (ремиссия может наблюдаться в течение десятков лет).
- Японцы и афроамериканцы заболевают лимфогранулематозом реже, чем европейцы.
Что такое лейкоциты?
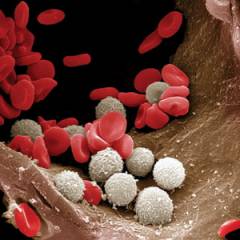 Лейкоцитами, или белыми кровяными тельцами, называется группа клеток крови, обеспечивающих защитную функцию организма – иммунитет.
Лейкоцитами, или белыми кровяными тельцами, называется группа клеток крови, обеспечивающих защитную функцию организма – иммунитет.Структура и функция лейкоцитов
Лейкоциты защищают организм как от внешних факторов (бактерий, вирусов, токсинов), так и от внутренних повреждений (обеспечивают противоопухолевый иммунитет). Они, как и все клетки крови, имеют клеточную мембрану, в которой находится цитоплазма (внутренняя среда живой клетки), различные органоиды (структурные компоненты) и биологически активные вещества. Отличительной особенностью лейкоцитов является наличие в них ядра, а также отсутствие собственной окраски (увидеть лейкоциты под микроскопом возможно, только применив специальные красители).В зависимости от структуры и выполняемой функции различают:
- базофилы;
- эозинофилы;
- нейтрофилы;
- моноциты;
- лимфоциты.
Крупные лейкоциты, принимающие участие в развитии аллергических и воспалительных реакций. Они содержат большое количество биологически активных веществ (серотонина, гистамина и других), которые выделяются в окружающие ткани при разрушении клеток. Это приводит к местному расширению сосудов (и некоторым другим реакциям), что облегчает доступ других лейкоцитов к очагу воспаления.
Эозинофилы
Данные клетки также способны перемещаться в очаг воспаления, где выполняют свою защитную функцию. Основной механизм действия эозинофилов связан с разрушением и поглощением чужеродных веществ (бактерий и их токсинов, различных паразитов, опухолевых клеток), а также с выработкой специфических антител, которые способствуют уничтожению чужеродных агентов.
Нейтрофилы
Составляют от 45 до 70% от всех лейкоцитов крови. Нейтрофилы способны поглощать чужеродные материалы небольших размеров (фрагменты бактерий, грибов). Поглощенные частицы разрушаются, благодаря наличию в цитоплазме нейтрофилов особых веществ, обладающих антибактериальным действием (данный процесс называется фагоцитозом). После поглощения и разрушения чужеродных частиц нейтрофил обычно погибает, высвобождая в окружающие ткани большое количество биологически активных веществ, которые также обладают антибактериальной активностью и поддерживают процесс воспаления.
В норме абсолютное большинство нейтрофилов в периферической крови представлено зрелыми клетками, которые имеют сегментированное ядро (сегментоядерные формы). В меньшем количестве встречаются молодые нейтрофилы, которые имеют вытянутое ядро, состоящее из одного сегмента (палочкоядерные формы). Данное разделение важно в диагностике различных инфекционных процессов, при которых происходит значительное увеличение абсолютного и процентного содержания молодых форм нейтрофилов.
Моноциты
Наиболее крупные клетки периферической крови. Они образуются в костном мозге (основном кроветворном органе человека) и циркулируют в крови в течение 2 – 3 дней, после чего переходят в ткани организма, где превращаются в другие клетки, называемые макрофагами. Основной их функцией является поглощение и уничтожение инородных тел (бактерий, грибов, опухолевых клеток), а также собственных лейкоцитов, погибших в очаге воспаления. Если повреждающий агент разрушить не удается, макрофаги скапливаются вокруг него в больших количествах, формируя так называемый клеточный вал, который препятствует распространению патологического процесса в организме.
Лимфоциты
На долю лимфоцитов приходится от 25 до 40% всех лейкоцитов организма, однако только 2 – 5% из них находится в периферической крови, а остальные – в тканях различных органов. Это главные клетки иммунной системы, которые регулируют деятельность всех остальных лейкоцитов, а также сами способны выполнять защитную функцию.
В зависимости от функции различают:
- В-лимфоциты. При контакте с чужеродным агентом данные клетки начинают вырабатывать особые антитела, приводящие к его разрушению. Часть из В-лимфоцитов превращается в так называемые клетки памяти, которые длительное время (годами) хранят информацию о чужеродном веществе, и при повторном попадании его в организм приводят к быстрому и сильному иммунному ответу.
- Т-лимфоциты. Данные клетки непосредственно участвуют в распознавании и уничтожении чужеродных и собственных опухолевых клеток (Т-киллеры). Кроме того, они регулируют деятельность других клеток иммунной системы, усиливая (Т-хелперы) или ослабляя (Т-супрессоры) иммунные реакции.
- NK-клетки (натуральные киллеры). Основной их функцией является уничтожение опухолевых клеток собственного организма, а также клеток, зараженных вирусами.
Повышение концентрации данных веществ приводит к тому, что из крови к очагу поражения начинает поступать еще большее количество лейкоцитов (данный процесс называется хемотаксисом). Они также включаются в процесс нейтрализации повреждающего агента, а их разрушение приводит к выделению еще большего количества биологически активных веществ. Результатом этого может стать полное уничтожение агрессивного фактора либо его изоляция, что предотвратит дальнейшее распространение по организму.
Где образуются лейкоциты?
Первые клетки крови начинают появляться у эмбриона в конце третьей недели внутриутробного развития. Они образуются из особой эмбриональной ткани – мезенхимы. В дальнейшем, на определенных этапах развития, кроветворную функцию выполняют различные органы.Кроветворными органами являются:
- Печень. Кроветворение в данном органе начинается с 8 – 9 недели внутриутробного развития. В печени происходит образование всех клеток крови плода. После рождения ребенка кроветворная функция печени угнетается, однако в ней остаются «спящие» очаги кроветворения, которые могут вновь активироваться при некоторых заболеваниях.
- Селезенка. Начиная с 11 – 12 недели внутриутробного развития происходит миграция кроветворных клеток из печени в селезенку, в результате чего в ней начинают образовываться все виды клеток крови. После рождения ребенка данный процесс частично угнетается, и селезенка превращается в орган иммунной системы, в котором происходит дифференцировка (окончательное созревание) лимфоцитов.
- Тимус (вилочковая железа). Это небольшой орган, расположенный в верхних отделах грудной клетки. Образование тимуса происходит в конце 4 недели внутриутробного развития, а через 4 – 5 недель в него мигрируют кроветворные клетки из печени, которые дифференцируются в Т-лимфоциты. После периода полового созревания отмечается постепенное уменьшение размеров и функции вилочковой железы (возрастная инволюция), а к 40 – 50 годам более половины тимуса замещается жировой тканью.
- Лимфатические узлы. На ранних стадиях эмбрионального развития из печени в лимфатические узлы мигрируют кроветворные клетки, которые дифференцируются в Т-лимфоциты и В-лимфоциты. Единичные лимфоциты в лимфоузлах можно определить уже на 8 неделе внутриутробного развития плода, однако массивное их разрастание происходит к 16 неделе. После рождения человека лимфатические узлы также выполняют защитную функцию, являясь одним из первых защитных барьеров организма. При попадании в лимфатический узел различных бактерий, вирусов или опухолевых клеток, в них начинается усиленное образование лимфоцитов, направленное на нейтрализацию угрозы и предотвращение ее дальнейшего распространения по организму.
- Красный костный мозг. Костным мозгом называется особое вещество, располагающееся в полостях костей (тазовых, грудины, ребер и других). К четвертому месяцу внутриутробного развития в нем начинают появляться очаги кроветворения, а после рождения ребенка он является основным местом образования клеток крови.
Как образуются лейкоциты?
Образование лейкоцитов, как и остальных клеток крови, начинается в эмбриональном периоде. Самыми ранними их предшественниками являются так называемые гемопоэтические стволовые клетки. Они появляются в период внутриутробного развития плода и циркулируют в организме человека до конца его жизни.Стволовая клетка имеет довольно крупные размеры. В ее цитоплазме содержится ядро, в котором находятся молекулы ДНК (дезоксирибонуклеиновой кислоты). ДНК состоит из множества субъединиц – нуклеозидов, которые могут соединяться друг с другом в различных комбинациях. От порядка и последовательности взаимодействия нуклеозидов в молекулах ДНК зависит, как будет развиваться клетка, какую будет иметь структуру и какие функции будет выполнять.
Кроме ядра в стволовой клетке имеется ряд других структур (органоидов), которые обеспечивают поддержание процессов жизнедеятельности и обмена веществ. Наличие всех перечисленных компонентов позволяет стволовой клетке, при необходимости, превращаться (дифференцироваться) в любую клетку крови. Процесс дифференцировки происходит в несколько последовательных этапов, на каждом из которых в клетках наблюдаются определенные изменения. Приобретая специфические функции, они могут менять свою структуру и форму, уменьшаться в размерах, терять ядро и некоторые органоиды.
Из стволовых клеток образуются:
- клетки-предшественницы миелопоэза;
- клетки-предшественницы лимфопоэза.
Данные клетки обладают более ограниченной способностью к дифференцировке. Их рост и развитие происходит в костном мозге, а результатом является выделение в кровоток преимущественно зрелых клеточных элементов.
Из клеток-предшественниц миелопоэза образуются:
- Эритроциты – наиболее многочисленные клеточные элементы крови, транспортирующие кислород в организме.
- Тромбоциты – небольшие кровяные пластинки, которые участвуют в остановке кровотечений при повреждении сосудов.
- Некоторые виды лейкоцитов – базофилы, эозинофилы, нейтрофилы и моноциты.
Из данных клеток в костном мозге образуются незрелые Т-лимфоциты и В-лимфоциты, которые с током крови переносятся в тимус, селезенку и лимфатические узлы, где заканчиваются процессы их дифференцировки.
Что такое лимфогранулематоз?
 В организме человека постоянно происходит множество мутаций, в основе которых лежит неправильное взаимодействие нуклеозидов в молекулах ДНК. Таким образом, ежеминутно образуются тысячи потенциальных опухолевых клеток. В нормальных условиях при возникновении таких мутаций запускается генетически запрограммированный механизм самоуничтожения клетки, что предотвращает ее рост и дальнейшее размножение. Вторым уровнем защиты является иммунитет организма. Опухолевые клетки довольно быстро выявляются и разрушаются клетками иммунной системы, в результате чего опухоль не развивается.
В организме человека постоянно происходит множество мутаций, в основе которых лежит неправильное взаимодействие нуклеозидов в молекулах ДНК. Таким образом, ежеминутно образуются тысячи потенциальных опухолевых клеток. В нормальных условиях при возникновении таких мутаций запускается генетически запрограммированный механизм самоуничтожения клетки, что предотвращает ее рост и дальнейшее размножение. Вторым уровнем защиты является иммунитет организма. Опухолевые клетки довольно быстро выявляются и разрушаются клетками иммунной системы, в результате чего опухоль не развивается.При нарушении деятельности описанных механизмов либо в результате других неустановленных причин мутантная клетка не разрушается. Этот процесс лежит в основе лимфогранулематоза, при котором происходит образование опухолевой клетки предположительно из мутировавшего В-лимфоцита (по данным некоторых исследователей опухоль может образовываться из Т-лимфоцитов). Данная клетка обладает способностью к неконтролируемому делению, в результате чего образуется множество ее копий (клонов).
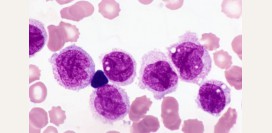
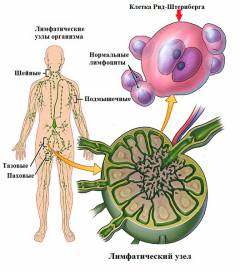
Основными опухолевыми клетками при лимфогранулематозе являются клетки Рид-Березовского-Штернберга и клетки Ходжкина, названые в честь ученых, занимавшихся исследованием данного заболевания. Первоначально опухолевый процесс начинается с появления данных клеток в одном из лимфатических узлов организма. Это вызывает активацию ряда защитных реакций - в лимфатический узел мигрирует множество лейкоцитов (лимфоцитов, нейтрофилов, эозинофилов и макрофагов), целью которых является предотвращение распространения опухолевых клеток по организму и их уничтожение. Результатом описанных процессов является формирование вокруг опухолевых клеток клеточного вала и образование плотных фиброзных (рубцовых) тяжей, которые разрастаются по всему лимфатическому узлу, формируя так называемую гранулему. Из-за развивающихся воспалительных реакций происходит значительное увеличение размеров лимфатического узла.
По мере прогрессирования заболевания опухолевые клоны могут мигрировать в другие лимфоузлы (которые находятся вблизи практически всех тканей и органов), а также в сами внутренние органы, что приведет к развитию в них описанных выше патологических реакций. В конечном итоге нормальная ткань лимфатического узла (или другого пораженного органа) вытесняется разрастающимися гранулемами, что приводит к нарушению его структуры и функций.
Причины лимфогранулематоза
 Причина лимфомы Ходжкина, как и большинства опухолевых заболеваний, на сегодняшний день не установлена.
Причина лимфомы Ходжкина, как и большинства опухолевых заболеваний, на сегодняшний день не установлена.Было проведено множество исследований, целью которых являлось выявление зависимости между лимфогранулематозом и воздействием общих онкогенов (факторов, повышающих риск развития любых опухолевых заболеваний) – ионизирующей радиации и различных химических веществ, однако достоверных данных, подтверждающих наличие связи между ними, не было получено.
На сегодняшний день большинство исследователей придерживается мнения, что в развитии лимфогранулематоза важную роль играют инфекционные агенты, а также различные нарушения иммунной системы организма.
Факторами, повышающими риск развитие лимфогранулематоза, являются:
- вирусные заболевания;
- иммунодефицитные состояния;
- генетическая предрасположенность.
Вирусные заболевания
Вирусы представляют собой фрагменты молекул ДНК, которые проникают в клетки организма и внедряются в их генетический аппарат, в результате чего клетка начинает продуцировать новые вирусные фрагменты. При разрушении пораженной клетки новообразованные вирусы выходят в межклеточное пространство и поражают соседние клетки.Единственным фактором, влияние которого на развитие лимфомы Ходжкина было доказано, является вирус Эпштейн-Барр, относящийся к семейству герпесвирусов и вызывающий инфекционный мононуклеоз. Вирус поражает преимущественно В-лимфоциты, приводя к их усиленному делению и разрушению. ДНК вируса обнаруживается в ядрах опухолевых клеток Рид-Березовского-Штернберга более чем у половины пациентов с болезнью Ходжкина, что подтверждает его участие в опухолевом перерождении лимфоцитов.
Иммунодефицитные состояния
Научно доказано, что люди с синдромом приобретенного иммунного дефицита (СПИДом) предрасположены к возникновению лимфогранулематоза. В первую очередь, это связано с повышенным риском заражения различными инфекциями, в том числе и вирусом Эпштейн-Барр. Кроме того, вирус иммунодефицита человека (вызывающий СПИД) развивается и поражает Т-лимфоциты, что приводит к снижению противоопухолевой защиты организма.Риск развития лимфомы Ходжкина также несколько повышен у людей, которые принимают медикаменты, угнетающие деятельность иммунной системы (при лечении опухолевых заболеваний либо при пересадке органов).
Генетическая предрасположенность
О наличии генетической предрасположенности к лимфогранулематозу свидетельствует более частая встречаемость данного заболевания у близнецов, если болен один из них. Однако на сегодняшний день не удалось установить конкретные гены, наличие которых предрасполагает к возникновению лимфомы Ходжкина, поэтому данный вопрос остается открытым для науки.Симптомы лимфогранулематоза
 Клинические проявления данного заболевания весьма разнообразны. Заболевание длительное время протекает без каких-либо симптомов и часто диагностируется уже на поздних стадиях развития.
Клинические проявления данного заболевания весьма разнообразны. Заболевание длительное время протекает без каких-либо симптомов и часто диагностируется уже на поздних стадиях развития.Проявлениями лимфогранулематоза являются:
- увеличение лимфатических узлов;
- симптомы, обусловленные поражением внутренних органов;
- системные проявления заболевания.
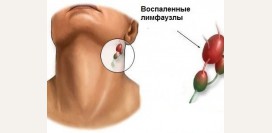
Увеличение лимфатических узлов (лимфаденопатия)
Первым и постоянным проявлением лимфогранулематоза является увеличение одной или нескольких групп лимфатических узлов, происходящее на фоне полного благополучия. Обычно в первую очередь поражаются подчелюстные и шейные лимфоузлы (наблюдается более чем в половине случаев), однако возможно первичное поражение подмышечных, паховых или любой другой группы лимфатических узлов. Они увеличиваются (могут достигать гигантских размеров), становятся плотноэластической консистенции, обычно безболезненны, легко смещаются под кожей (не спаяны с окружающими тканями).В дальнейшем процесс распространяется сверху вниз, поражая лимфоузлы грудной клетки, живота, органов таза, нижних конечностей. Поражение периферических лимфатических узлов обычно не сопровождается ухудшением самочувствия больного, пока их размеры не увеличатся на столько, что начнут сдавливать соседние ткани и органы, что приведет к появлению соответствующих симптомов.
Наиболее частыми проявлениями увеличения лимфоузлов при лимфогранулематозе могут быть:
- Кашель. Появляется при сдавливании бронхов и возникает в результате раздражения кашлевых рецепторов. Обычно кашель сухой, мучительный, не купируется обычными противокашлевыми препаратами.
- Одышка. Чувство нехватки воздуха может возникать в результате сдавливания непосредственно легочной ткани либо трахеи и крупных бронхов, что затруднит прохождение воздуха в легкие и обратно. В зависимости от выраженности сдавливания дыхательных путей одышка может появляться при физических нагрузках различной интенсивности или даже в покое.
- Нарушение глотания. Увеличенные внутригрудные лимфатические узлы могут сдавливать просвет пищевода, препятствуя прохождению пищи по нему. Вначале затрудняется глотание твердой и грубой пищи, а в конечном итоге (при выраженном сдавливании пищевода) – и жидкой пищи.
- Отеки. Венозная кровь от всего организма собирается в верхней и нижней полых венах (от верхней и нижней половин тела соответственно), которые впадают в сердце. При сдавливании полой вены происходит повышение венозного давления во всех органах, кровь от которых оттекает в нее. В результате этого часть жидкости выходит из сосудистого русла и пропитывает окружающие ткани, образуя отек. Сдавливание верхней полой вены может проявляться отеками лица, шеи, рук. Сдавливание нижней полой вены характеризуется отеками ног и увеличением внутренних органов (печени, селезенки) в результате нарушения оттока крови из них.
- Нарушение пищеварения. Сдавливание определенных участков кишечника приводит к более длительному нахождению пищи в нем, что может проявляться вздутием живота, запорами, чередующимися с диареей (поносом). Кроме того, при сдавливании сосудов, доставляющих кровь к стенкам кишечника, может развиться их некроз (отмирание тканей). Это приведет к возникновению острой кишечной непроходимости, требующей срочного хирургического вмешательства.
- Поражение нервной системы. Довольно редкое явление при лимфогранулематозе. Обусловлено, в основном, сдавливанием спинного мозга увеличенными лимфатическими узлами, что может привести к нарушению чувствительности и двигательной активности в определенных участках тела (чаще в ногах, руках).
- Поражение почек. Также довольно редкий симптом лимфомы Ходжкина, обусловленным увеличением лимфатических узлов поясничной области и сдавливанием почечной ткани. Если поражается одна почка, клинические проявления могут отсутствовать, так как вторая будет функционировать нормально. При выраженном двустороннем разрастании лимфатических узлов могут поражаться оба органа, что приведет к развитию почечной недостаточности.
Симптомы, обусловленные поражением внутренних органов
Как и любое опухолевое заболевание, лимфома Ходжкина склонна к метастазированию, то есть к миграции опухолевых клеток в любые ткани организма (с развитием в них описанных выше патологических реакций и формированием гранулем).Проявлениями поражения внутренних органов могут быть:
- Увеличение печени (гепатомегалия). Поражение данного органа наблюдается более чем у половины больных. Развитие патологических процессов в печени приводит к увеличению ее в размерах. Разрастающиеся гранулемы постепенно вытесняют нормальные клетки печени, что приводит к нарушению всех функций органа.
- Увеличение селезенки (спленомегалия). Данный симптом встречается примерно у 30% больных лимфогранулематозом и характерен для поздних стадий заболевания. Увеличенная селезенка плотной консистенции, безболезненна и обычно не доставляет пациенту каких-либо неудобств.
- Нарушение кроветворения в костном мозге. При заселении костных полостей опухолевыми клетками может произойти постепенное вытеснение нормальной ткани красного костного мозга, что приведет к нарушению его кроветворной функции. Результатом данного процесса может стать развитие апластической анемии, которая характеризуется уменьшением количества всех клеточных элементов крови.
- Поражение костной системы. Кроме нарушения кроветворной функции костного мозга метастазы опухоли могут приводить к повреждению самой костной ткани. В результате этого нарушается структура и прочность костей, что может проявляться болями в пораженной области и патологическими переломами (возникающими при действии минимальных нагрузок). Наиболее часто поражаются тела позвонков, грудина, кости таза, более редко – ребра, длинные трубчатые кости рук и ног.
- Поражение легких. Отмечается в 10 – 15 % случаев и чаще всего обусловлено прорастанием патологического процесса из увеличенных лимфатических узлов. Как правило, вначале это не сопровождается какими-либо симптомами. На поздних стадиях заболевания при массивном поражении легочной ткани могут появляться одышка, кашель и другие проявления дыхательной недостаточности.
- Кожный зуд. Данный симптом обусловлен увеличением количества лейкоцитов во всех лимфоузлах и других органах. При разрушении данных клеток из них выделяется множество биологически активных веществ, некоторые из которых (гистамин) приводят к появлению чувства жжения и боли в определенной области кожи. На поздних стадиях заболевания зуд также может быть обусловлен повышением концентрации билирубина в крови (происходит при нарушении оттока желчи из печени).
На основании перечисленных проявлений (а также после тщательного обследования пациента) выделяют 4 стадии заболевания, которые определяются по количеству пораженных лимфатических узлов или других внутренних органов. Определение стадии лимфогранулематоза чрезвычайно важно для правильного назначения лечения и прогнозирования его результатов.
В зависимости от степени распространенности опухолевого процесса различают:
- I стадию. Характеризуется поражением одной группы лимфатических узлов либо одного не лимфоидного органа (печени, легких и так далее). На данном этапе клинические проявления заболевания почти всегда отсутствуют, а увеличенные лимфоузлы могут стать случайной находкой при прохождении профилактического обследования.
- II стадию. Поражены несколько групп лимфатических узлов выше или ниже диафрагмы (дыхательной мышцы, которая отделяет грудную клетку от органов живота), а также определяются гранулемы в не лимфоидных органах. Клинические проявления заболевания встречаются более часто, чем в первой стадии.
- III стадию. Характерно увеличение многих групп лимфатических узлов по обе стороны диафрагмы, а также наличие множества гранулем в различных органах и тканях. У абсолютного большинства пациентов на III стадии поражены селезенка, печень, костный мозг.
- VI стадию. Характеризуется поражением одного или более внутренних органов или тканей с выраженным нарушением их структуры и функции. Увеличение лимфатических узлов на данной стадии определяется в половине случаев.
Системные проявления заболевания
Лимфогранулематоз, как и все опухолевые заболевания, приводит к нарушению приспособительных реакций и общему истощению организма, что характеризуется наличием ряда симптомов.Системными проявлениями лимфогранулематоза могут быть:
- Повышение температуры тела. Является одним из наиболее специфичных проявлений заболевания. Обычно отмечается волнообразное повышение температуры до 38 – 40ºС, которое сопровождается мышечными болями, ознобом (чувством холода и дрожью) и может длиться до нескольких часов. Снижение температуры происходит довольно быстро и всегда сопровождается обильным потоотделением. Обычно приступы повышения температуры регистрируются раз в несколько дней, однако, по мере прогрессирования заболевания, интервал между ними укорачивается.
- Слабость и повышенная утомляемость. Данные симптомы обычно проявляются на III – IV стадиях заболевания. Их возникновение обусловлено как непосредственно ростом и развитием опухолевых клеток (которые потребляют большую долю питательных веществ из запасов организма), так и активацией (с последующим истощением) защитных систем организма, направленных на борьбу с опухолью. Больные вялые, постоянно сонные, плохо переносят любые физические нагрузки, часто нарушается концентрация внимания.
- Снижение веса. Патологическим считается снижение веса человека более чем на 10% от исходной массы тела за 6 месяцев. Данное состояние характерно для терминальных стадий лимфогранулематоза, когда происходит истощение организма и развивается недостаточность множества внутренних органов. Вначале исчезает подкожно-жировая клетчатка в области рук и ног, затем в области живота, лица и спины. В терминальных стадиях происходит уменьшении мышечной массы. Усиливается общая слабость, вплоть до полной утраты способности к самообслуживанию. Истощение резервных систем организма и нарастающая функциональная недостаточность внутренних органов могут привести к смерти больного.
- Частые инфекции. Из-за нарушения иммунной системы, а также в результате общего истощения защитный резервов, организм человека оказывается беззащитным перед множеством патогенных микроорганизмов окружающей среды. Данное состояние усугубляется применением химиотерапии и радиотерапии (которые используются в лечении заболевания). При лимфогранулематозе могут развиваться вирусные заболевания (ветряная оспа, вызываемая вирусом опоясывающего герпеса), грибковые (кандидоз, криптококковый менингит) и бактериальные инфекции (пневмония и другие).
Диагностика лимфогранулематоза
 Диагностика лимфомы Ходжкина – довольно сложный процесс, что связано с неспецифичностью большинства симптомов заболевания. Именно этим обусловлена поздняя установка диагноза и запоздалое начало лечения, которое на последних стадиях заболевания не всегда эффективно.
Диагностика лимфомы Ходжкина – довольно сложный процесс, что связано с неспецифичностью большинства симптомов заболевания. Именно этим обусловлена поздняя установка диагноза и запоздалое начало лечения, которое на последних стадиях заболевания не всегда эффективно.Диагностика и лечение лимфогранулематоза проводится в стационаре в отделении гематологии. Помимо тщательного исследования симптомов заболевания врач-гематолог может назначить ряд дополнительных лабораторных и инструментальных исследований, позволяющих подтвердить или опровергнуть диагноз.
В диагностике лимфогранулематоза применяются:
- общий анализ крови;
- биохимический анализ крови;
- инструментальные методы обследования;
- пункция костного мозга;
- гистологическое исследование лимфатических узлов;
- иммунофенотипирование лимфоцитов.
Общий анализ крови (ОАК)
Данное исследование позволяют довольно быстро и точно определить изменения в составе периферической крови, которые могут быть вызваны как самим опухолевым процессом, так и его осложнениями. Производится анализ клеточного состава крови пациента, оцениваются форма и размеры каждого вида клеток, их процентное соотношение.Важно отметить, что при лимфогранулематозе в периферической крови не наблюдается специфических изменений, позволяющих подтвердить диагноз данного заболевания, поэтому ОАК назначается преимущественно с целью определения функционального состояния различных органов и систем организма.
Процедура взятия крови
Забор биоматериала производится утром, натощак. Перед сдачей крови на анализ необходимо воздержаться от тяжелых физических нагрузок, курения и приема алкоголя. По возможности следует исключить внутримышечное введение любых медикаментов.
Для общего анализа может быть использована:
- капиллярная кровь (из пальца);
- венозная кровь.
- Медсестра в стерильных перчатках дважды обрабатывает место укола ватным шариком, смоченным в 70% растворе спирта (чтобы предотвратить занесение инфекции).
- Специальной иглой-скарификатором производится прокол кожи на боковой поверхности кончика пальца (где более развита капиллярная сеть).
- Первая капля крови удаляется сухим ватным тампоном.
- В градуированную стеклянную трубку набирается необходимое количество крови (трубка не должна прикасаться к раневой поверхности).
- После забора крови к месту укола прикладывается чистый ватный шарик, также смоченный в спирте (на 2 – 3 минуты).
- Пациент садится на стул и кладет руку на его спинку так, чтобы локтевой сустав оказался в максимально разогнутом положении.
- На 10 – 15 см выше локтевой области накладывается резиновый жгут (это способствует наполнению вен кровью и облегчает проведение процедуры).
- Медсестра определяет расположение вены, из которой будет браться кровь.
- Место укола дважды обрабатывается ватным шариком, пропитанным 70% спиртовым раствором.
- Одноразовым шприцем производится прокол кожи и подкожной вены. Игла должна располагаться под углом около 30º к поверхности кожи, ее острие должно быть направлено в сторону плеча (такое введение иглы препятствует образованию тромбов в вене после выполнения процедуры).
- После того как игла окажется в вене, медсестра сразу снимает жгут и медленно оттягивает поршень шприца, набирая нескольких миллилитров венозной крови (темно-вишневого цвета).
- После забора необходимого количества крови к коже в месте укола прижимается спиртовой ватный тампон, и игла извлекается.
- Пациента просят согнуть руку в локте (это способствует скорейшей остановке кровотечения) и посидеть в коридоре 10 – 15 минут, так как после выполнения процедуры возможно головокружение.
Исследование крови в лаборатории
Несколько капель полученной крови переносится на предметное стекло, окрашивается специальными красителями и исследуется под микроскопом. Это позволяет определить форму и размеры клеток. Другая часть биоматериала помещается в специальный гематологический анализатор (данные аппараты имеются в большинстве современных лабораторий), который в автоматическом режиме определяет количественный и качественный состав исследуемой крови.
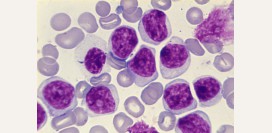
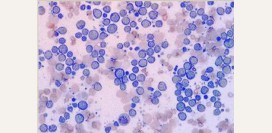
Микроскопическое исследование крови при лимфогранулематозе малоинформативно. Выявить опухолевые клетки в мазке периферической крови удается в исключительно редких случаях.
Изменения в общем анализе крови при лимфогранулематозе
| Исследуемый показатель | Что обозначает | Норма | Возможные изменения при лимфогранулематозе |
| Количество эритроцитов (RBC) | Уменьшение количества эритроцитов (анемия) может наблюдаться на III-IV стадиях заболевания в результате метастатического поражения красного костного мозга. Другой причиной анемии может быть лучевая и химиотерапия, применяемые в лечении лимфогранулематоза. | Мужчины (М): 4,0 – 5,0 х 1012/л. | В норме или снижено. |
| Женщины (Ж): 3,5 – 4,7 х 1012/л. | |||
| Общий уровень гемоглобина (HGB) | Гемоглобин – это особый белково-пигментный комплекс, входящий в состав эритроцитов и обеспечивающий транспорт кислорода в организме. Уменьшение концентрации гемоглобина может отмечаться одновременно с уменьшением общего количества эритроцитов. | М: 130 – 170 г/л. | В норме или снижен. |
| Ж: 120 – 150 г/л. | |||
| Количество ретикулоцитов (RET) | Ретикулоциты – это молодые формы эритроцитов, которые образуются в костном мозге в процессе кроветворения. После выхода в кровоток они окончательно созревают в течение 24 часов, превращаясь в зрелые красные клетки крови. При нарушении процессов кроветворения в костном мозге, количество данных клеток в крови может снижаться. | М: 0,24 – 1,7%. | В норме или несколько снижено. |
| Ж: 0,12 – 2,05%. | |||
| Количество тромбоцитов (PLT) | Тромбоциты, как и остальные клетки крови, образуются в красном костном мозге, поэтому на поздних стадиях заболевания их концентрация в крови также может снижаться. | 180 – 320 х 109/л. | В норме или снижено. |
| Общее количество лейкоцитов (WBC) | Повышение общего количества лейкоцитов может отмечаться уже на II стадии заболевания. Однако данный показатель сам по себе малоинформативен, поэтому необходима оценка развернутой лейкоцитарной формулы, в которой отображается процентное соотношение отдельных видов лейкоцитов. | 4,0 – 9,0 х 109/л. | Более 4,0 х 109/л. |
| Количество базофилов (BA) | Базофилы мигрируют к опухолевым клеткам и выделяют биологически активные вещества, поддерживая, таким образом, воспалительный процесс. | 0 – 1%. | Более 1%. |
| Количество эозинофилов (EO) | Эозинофилы участвуют в уничтожении раковых клеток, а также в процессе очищения организма от различных токсинов. При лимфогранулематозе количество эозинофилов повышается по мере прогрессирования заболевания, особенно при наличии системных проявлений. | 0,5 – 5%. | Более 5%. |
| Количество нейтрофилов (NEUT) | Непосредственно опухолевый процесс не приводит к нейтрофилезу (увеличению количества нейтрофилов в крови). Концентрация данных клеток может повышаться в поздних стадиях заболевания, когда нарушаются защитные функции организма и присоединяются различные инфекции. | Сегментоядерные формы: 42 – 72%. | Повышено на III – IV стадиях заболевания. Часто отмечается увеличение процентного содержания палочкоядерных форм (сдвиг лейкоцитарной формулы влево). |
| Палочкоядерные формы: 1 – 6%. | |||
| Количество моноцитов (MON) | Моноциты (превращающиеся в тканевые макрофаги) принимают непосредственное участие в формировании гранулем, поэтому их концентрация в крови будет зависеть от выраженности и распространенности опухолевого процесса в организме. | 3 – 11%. | Значительно выше нормы. |
| Количество лимфоцитов (LYM) | Лимфогранулематоз характеризуется снижением общего числа лимфоцитов в периферической крови. Причинами этого может быть:
| 19 – 37%. | Значительно снижено, особенно при длительном течении заболевания. |
| Скорость оседания эритроцитов (СОЭ) | Скорость оседания эритроцитов – это время, за которое кровь, помещенная в пробирку, разделится на два слоя – верхний (плазму) и нижний (клеточные элементы). В нормальных условиях наружные поверхности эритроцитов несут отрицательные заряды, в результате чего отталкиваются друг от друга. При лимфогранулематозе в крови повышается концентрация определенных веществ – так называемых белков острой фазы воспаления (фибриногена, С-реактивного белка, иммуноглобулинов и других), что ускоряет процессы склеивания эритроцитов и оседания их на дно пробирки. | М: 3 – 10 мм/час. | Более 15 мм/час. |
| Ж: 5 – 15 мм/час. | Более 20 мм/час. |
При общем анализе крови также обычно определяется гематокрит (отображающий долю клеточных элементов в общем объеме крови) и цветовой показатель (характеризующий насыщенность эритроцитов гемоглобином). При лимфогранулематозе данные показатели малоинформативны. Их определение используется для диагностики сопутствующих заболеваний и осложнений.
Биохимический анализ крови
Большинство заболеваний приводит к повышению концентрации определенных веществ в крови (белков, ферментов и других). Определение их уровня помогает в диагностике самого заболевания, а также в оценке состояния внутренних органов и систем.Наиболее информативными биохимическими показателями при лимфогранулематозе являются:
- белки острой фазы воспаления;
- печеночные пробы.
Первым признаком воспалительного процесса в организме является появление в крови белков острой фазы. Данные вещества образуются в печени, а также в моноцитах, нейтрофилах и лимфоцитах. Они улучшают циркуляцию крови в очаге воспаления и способствуют активации лейкоцитов, тем самым повышая защитные свойства организма. Кроме того, данные белки нейтрализуют различные токсические вещества, образующиеся при распаде клеток, препятствуют повреждению здоровых тканей.
Белки острой фазы, выявляемые при лимфогранулематозе
| Название | Нормальное значение |
| а2-глобулин | М: 1,5 – 3,5 г/л. |
| Ж: 1,75 – 4,2 г/л. | |
| С-реактивный белок | Менее 5 мг/л. |
| Фибриноген | 2 – 4 г/л. |
| Гаптоглобин | 0,8 – 2,7 г/л. |
| Церулоплазмин | 0,15 – 0,6 г/л. |
При лимфогранулематозе воспаление развивается во всех лимфатических узлах и других органах, в которые мигрируют опухолевые клетки. Концентрация белков острой фазы при этом может повышаться в десятки или даже в сотни раз, что свидетельствует о выраженности воспалительных процессов в организме и является неблагоприятным прогностическим признаком.
Печеночные пробы
Данным термином объединяется группа анализов, которые позволяют оценить функциональные способности печени. В печени образуется большинство белков, происходит нейтрализация различных токсических веществ и множество других реакций, необходимых для нормального функционирования организма. Выраженное поражение печени является неблагоприятным прогностическим признаком при лимфоме Ходжкина.
Печеночные пробы при лимфогранулематозе
| Показатель | Что обозначает | Норма | Изменения при лимфогранулематозе |
| Общий уровень билирубина | Билирубин – это пигмент желтого цвета, образующийся из гемоглобина при разрушении эритроцитов в селезенке. Первоначально образуется свободный, или несвязанный билирубин, который переносится в печень, где связывается с глюкуроновой кислотой – образуется связанная фракция билирубина. В таком виде он включается в состав желчи, которая, по специальным желчным протокам, поступает в кишечник. Повышение общего уровня билирубина может быть обусловлено как усиленным разрушением эритроцитов, так и патологией печени или желчевыводящих путей, поэтому обязательно определение каждой из его фракций в отдельности. | 8,5 – 20,5 мкмоль/л. | Обычно повышается в III – IV стадиях заболевания. |
| Несвязанная фракция билирубина | При лимфогранулематозе повышение концентрации несвязанной фракции билирубина в крови говорит о наличии метастазов опухоли в печень. При этом в органе происходит развитие множества гранулем, которые вытесняют нормальную печеночную ткань, что приводит к уменьшению ее связывающей способности. | 4,5 – 17,1 мкмоль/л. | Более 20 мкмоль/л. |
| Связанная фракция билирубина | Уровень данной фракции повышается при наличии препятствия оттоку желчи из печени. В этом случае происходит связывание билирубина с глюкуроновой кислотой, однако невозможно выведение его из организма, в результате чего связанный билирубин начинает поступать в кровь. | 0,86 – 5,1 мкмоль/л. | Может быть в несколько раз выше нормы. |
| Уровень аланинаминотрансферазы (АлАТ) и аспартатаминотрансферазы (АсАТ) | АлАТ и АсАТ содержатся в клетках печени (и некоторых других органов) и попадают в кровь только при их разрушении. Развитие воспалительных процессов и формирование гранулем в печени приводит к массивному разрушению клеток органа, в результате чего в кровоток выделяется большое количество данных веществ. | М: до 41 Ед/л. | Может превышать норму в несколько десятков раз, что является признаком острого воспалительного процесса в печени. |
| Ж: до 31 Ед/л. |
Инструментальные методы исследования
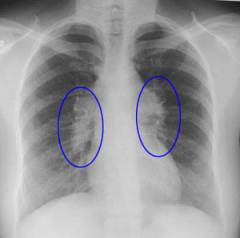 Современные технологии позволяют визуализировать увеличенные лимфатические узлы, внутренние органы и ткани, оценить степень распространенности опухолевого процесса, что играет важную роль в назначении лечения.
Современные технологии позволяют визуализировать увеличенные лимфатические узлы, внутренние органы и ткани, оценить степень распространенности опухолевого процесса, что играет важную роль в назначении лечения.В диагностике лимфогранулематоза применяется:
- обзорная рентгенография;
- компьютерная томография;
- ультразвуковое исследование;
- эндоскопические исследования.
Обзорная рентгенография
Это наиболее простой метод, позволяющий выявить увеличенные лимфатические узлы грудной клетки и живота, а также увеличение или сдавливание внутренних органов.
Суть метода заключается в следующем - с одной стороны от пациента располагается рентгеновская трубка, являющаяся источником рентгеновских лучей. Данные лучи, проходя через организм человека, частично поглощаются тканями и органами, в результате чего на специальной пленке формируется теневое отображение всех структур, через которые они проходили.
Максимальной степенью поглощения излучения обладает костная ткань, минимальной – воздух. Увеличенные лимфатические узлы на рентгеновском снимке определяются как очаги затемнения неправильной формы и различных размеров. Они могут сдавливать и смещать различные органы (пищевод, трахею, легкие и другие), что будет видно на рентгенограмме.
Компьютерная томография (КТ)
В основе данного метода лежит рентгеновское излучение, а также современные компьютерные технологии. Суть КТ заключается в следующем - пациент ложится на специальный выдвижной стол компьютерного томографа и помещается внутрь аппарата. Вокруг него начинает вращаться рентгеновская трубка и специальный приемник рентгеновских лучей, в результате чего производится множество снимков исследуемой области с разных сторон.
После компьютерной обработки полученной информации врач получает детальные послойные изображения исследуемой области, на которых четко различимы размеры каждой группы лимфоузлов, форма и размеры внутренних органов.
Ультразвуковое исследование (УЗИ)
Данный метод основан на способности тканей организма частично отражать звуковые волны. Суть метода заключается в следующем - к поверхности тела прикладывается специальный датчик аппарата, содержащий особые кристаллы, способные превращать электрические импульсы в звуковые волны и, наоборот, звуковые волны преобразовывать в электричество.
Вначале данный прибор излучает часть звуковых волн, которые распространяются в исследуемой области тела. Ткани организма обладают различной способностью отражать звук, в результате чего к датчику возвращаются звуковые волны различной частоты и интенсивности. Полученная информация проходит компьютерную обработку, и на мониторе аппарата появляется изображение органов и структур, расположенных в исследуемой области.
При лимфогранулематозе УЗИ позволяет исследовать размеры и форму лимфатических узлов, оценить их состав и плотность. Кроме того, данный метод дает возможность исследовать внутренние органы (печень, селезенку), определить наличие или отсутствие метастазов, их количество.
Основным преимуществом УЗИ является быстрота и безопасность использования. Современные аппараты настолько компактны и просты в применении, что исследование может быть выполнено прямо в кабинете у врача. Сама процедура занимает не более 10 – 20 минут, после чего сразу можно проанализировать полученные результаты.
Эндоскопические методы
В эту группу входит ряд исследований, принцип которых заключается в ведении эндоскопа (длинной гибкой трубки с видеокамерой на конце) в различные органы и полости. Данный метод позволяет визуально оценить степень разрастания определенных групп лимфатических узлов и выраженность сдавливания внутренних органов.
В диагностике лимфогранулематоза применяется:
- Бронхоскопия – введение эндоскопа через рот и исследование трахеи, крупных и средних бронхов.
- Фиброгастродуоденоскопия (ФГДС) – введение длинного эндоскопа через рот и исследование внутренней поверхности пищевода, желудка и двенадцатиперстной кишки.
- Колоноскопия – введение эндоскопа через анальное отверстие и исследование стенок толстого кишечника изнутри.
- Лапароскопия – введение эндоскопа через проколы в передней брюшной стенке и исследование внутренних органов и лимфатических узлов живота.
Пункция костного мозга (стернальная пункция)
Данное исследование подразумевает взятие части кроветворной ткани из костного мозга и исследование ее под микроскопом. Целью исследования является обнаружение опухолевых клеток Рид-Березовского-Штернберга в полученном материале, а также оценка кроветворной функции костного мозга.Забор материала производится в стерильных условиях. Пункция проводится специальной иглой, на которой имеется щиток-ограничитель, предотвращающий слишком глубокое введение иглы и повреждение внутренних органов. Место предполагаемой пункции (обычно это верхняя треть грудины) в целях дезинфекции дважды обрабатывается 70% спиртом и раствором йода. После этого производится прокол кожи и надкостницы на глубину 1 – 1,5 см. Убедившись, что игла находится в полости кости, врач начинает медленно оттягивать поршень шприца, производя забор 2 – 4 мл костного мозга.
После выполнения процедуры место пункции прикрывается стерильной марлевой салфеткой, пропитанной раствором йода и заклеивается лейкопластырем. Полученный материал направляется в лабораторию, где проводится его микроскопическое исследование.
Следует отметить, что данное исследование информативно лишь в 10% случаев, когда опухоль метастазирует в кость, из которой берется вещество костного мозга. В остальных случаях результат будет отрицательный.
Гистологическое исследование лимфатических узлов
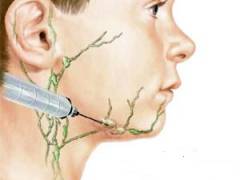 Является наиболее точным методом, позволяющим подтвердить диагноз лимфогранулематоза практически в 100% случаев. Суть метода заключается в прижизненном удалении одного или нескольких лимфатических узлов и их микроскопическом исследовании.
Является наиболее точным методом, позволяющим подтвердить диагноз лимфогранулематоза практически в 100% случаев. Суть метода заключается в прижизненном удалении одного или нескольких лимфатических узлов и их микроскопическом исследовании.Биопсия лимфатических узлов
Забор материала (биопсия) производится в условиях стерильной операционной, обычно под местным или общим обезболиванием.
В зависимости от техники получения материала различают:
- Пункционную биопсию. Специальной полой иглой прокалывается конгломерат лимфоузлов, при этом в иглу попадает определенное количество клеток.
- Аспирационную биопсию. В лимфатический узел вводится тонкая игла. На обратном ее конце создается вакуум (специальным аппаратом или обычным шприцем). Игла начинает постепенно извлекаться, при этом ткань лимфоузла переходит в шприц.
- Инцизионную биопсию. Производится хирургическое удаление группы лимфатических узлов.
- Биопсию во время эндоскопии.
Из полученного материала готовятся ультратонкие срезы, которые окрашиваются специальными красителями и исследуются под микроскопом. Доказательством лимфогранулематоза является обнаружение крупных многоядерных клеток Рид-Березовского-Штернберга и их молодых предшественников – клеток Ходжкина, а также нарушение структуры лимфатического узла и наличие в нем специфических гранулем, представляющих собой скопление большого числа лейкоцитов вокруг опухолевых клеток.
В зависимости от гистологического строения пораженных лимфатических узлов различают 4 варианта лимфомы Ходжкина:
- Классический (лимфогистиоцитарный) вариант – характеризуется преобладанием лимфоцитов в лимфатическом узле.
- Нодулярный склероз – характеризуется образованием тяжей соединительной ткани, пронизывающих лимфатический узел и нарушающих его структуру.
- Смешанно-клеточный вариант – характеризуется наличием всех видов лейкоцитов, очагами фиброза и некроза (местного омертвения ткани лимфоузла).
- Лимфоидное истощение – характеризуется полным замещением лимфатических узлов фиброзной тканью, наличием большого количества опухолевых клеток, а также уменьшением или полным отсутствием нормальных лимфоцитов.
Иммунофенотипирование лимфоцитов
Это современный высокоточный метод исследования, позволяющий выявить и «распознать» различные виды лимфоцитов в крови, в пунктате костного мозга или лимфатического узла.Все клетки организма имеют на своей поверхности набор определенных веществ, называемых антигенами. Для каждого вида клеток (в том числе и для опухолевых) характерен строго определенный набор антигенов, определение которых позволяет судить о наличии данных клеток в исследуемом материале.
Маркерами лимфогранулематоза являются антигены CD15 и CD30, которые появляются только на поверхности опухолевых клеток. Их выявление производится следующим образом - к исследуемому материалу добавляется набор специальных антител, которые могут взаимодействовать только с опухолевыми антигенами. При наличии опухолевых клеток (и соответствующих антигенов на их поверхности) произойдет образование прочного комплекса антиген-антитело.
Антитела заранее помечаются особым веществом, что позволяет впоследствии отличить меченые клетки от немеченых. На втором этапе исследования применяется метод проточной цитометрии. Исследуемый материал помещается в специальный аппарат, который исследует каждую клетку на предмет наличия или отсутствие специфической метки. Современные проточные цитометры могут исследовать тысячи клеток в секунду, что позволяет получить точные результаты в довольно короткие сроки.
Лечение лимфогранулематоза
 Лечение данного заболевания должно проводиться опытными врачами-гематологами, в гематологическом отделении стационара. На сегодняшний день лимфома Ходжкина считается излечимым заболеванием. При своевременно установленном диагнозе и адекватной терапии можно достичь полной ремиссии.
Лечение данного заболевания должно проводиться опытными врачами-гематологами, в гематологическом отделении стационара. На сегодняшний день лимфома Ходжкина считается излечимым заболеванием. При своевременно установленном диагнозе и адекватной терапии можно достичь полной ремиссии.В лечении лимфогранулематоза используется:
- радиотерапия;
- медикаментозное лечение (химиотерапия);
- хирургическое лечение.
Радиотерапия
Лучевую терапию в лечении лимфогранулематоза начали применять с 1902 года. Данный метод не утратил своей эффективности и по сей день.Суть радиотерапии заключается в местном воздействии ионизирующей радиации (гамма-лучей) на очаг пораженных лимфатических узлов или других тканей, в которых имеются опухолевые клетки и специфические гранулемы. Радиационное излучение, проходя через живые клетки организма, вызывает повреждение на уровне генетического аппарата (приводит к множественным мутациям ДНК, несовместимым с дальнейшим существованием и размножением клетки). Опухолевые клетки Рид-Березовского-Штернберга и клетки Ходжкина чрезвычайно чувствительны к такому виду терапии, в результате чего отмечается быстрая их гибель.
Известно много различных вариантов радиотерапии при лимфогранулематозе, однако сегодня наиболее распространен метод радикального мантиевидного облучения, применяемый при I – II стадиях заболевания. Суть его заключается в одновременном облучении подчелюстных, всех шейных и подмышечных лимфоузлов, увеличенных лимфоузлов грудной клетки, а также прилежащих зон и органов, в которые могли мигрировать опухолевые клетки.
Весь цикл лечения составляет 4 – 5 недель. Суммарная доза радиации равняется 36 Греям (Грей – единица измерения поглощенной дозы ионизирующего излучения). Обычно производится 20 сеансов, на каждом из которых пациент получает дозу в 180 сантиГрей (сГр). При больших объемах лимфоузлов суммарная доза может быть увеличена до 44 Грей.
В III и IV стадиях лимфогранулематоза, когда опухолевые клетки распространены по всему организму, применение одной только радиотерапии нецелесообразно и малоэффективно. В таком случае проводится комбинация лучевой и медикаментозной терапии.
Медикаментозное лечение
Целью химиотерапии лимфогранулематоза является остановка деления и уничтожение всех опухолевых клеток в организме. Данный метод с успехом применяется при любых формах заболевания (в комбинации с радиотерапией).На сегодняшний день разработано несколько эффективных схем медикаментозного лечения лимфогранулематоза, в которых используются различные комбинации противоопухолевых медикаментов. В среднем курс лечения длится 14 – 30 дней, в течение которых каждый лекарственный препарат назначаются в определенное время и в определенной дозе.
Схемы химиотерапии при лимфоме Ходжкина
| Схема ABVD (аббревиатура, составленная из первых букв используемых медикаментов) | ||
| Название препарата | Механизм лечебного действия | Способ применения и дозы |
| Адриамицин | Антибактериальный препарат, обладающий противоопухолевым эффектом. Механизм действия заключается в связывании с ДНК опухолевых (а также нормальных) клеток и остановке синтеза нуклеиновых кислот, что делает невозможным процесс клеточного деления. Кроме того, данный препарат приводит к образованию свободных радикалов кислорода, которые разрушают клеточную мембрану и все органоиды, приводя к гибели клетки. | Внутривенно, в 1 и 15 дни лечебного курса, в дозе 25 миллиграмм на 1 квадратный метр поверхности тела человека (мг/м2). |
| Блеомицин | Противоопухолевый эффект данного препарата обусловлен его повреждающим действием на уровне генетического аппарата. Он приводит к разрушению ДНК, что делает невозможным дальнейшее деление опухолевых клеток. | Внутривенно, в 1 и 15 дни курса, в дозе 10 мг/м2. |
| Винбластин | Данный препарат вызывает разрушение особого белка тубулина, который необходим для поддержания формы клетки и ее нормального функционирования. В отсутствии тубулина невозможно нормальное клеточное деление. | Внутривенно, в 1 и 15 дни курса, в дозе 6 мг/м2. |
| Дакарбазин | Цитостатический препарат, который блокирует синтез нуклеиновых кислот в ядре клетки, останавливая процессы клеточного деления. | Внутривенно, в 1 и 15 дни курса, в дозе 375 мг/м2. |
| Схема BEACOPP | ||
| Блеомицин | Механизм действия описан выше. | Внутривенно, на 8 день курса, в дозе 10 мг/м2. |
| Этопозид | Блокирует процессы клеточного деления за счет разрушения ДНК в ядре клеток. | Внутривенно, с 1 по 3 день курса, в дозе 200 мг/м2. |
| Адрибластин (адриамицин) | Механизм действия описан выше. | Внутривенно, в 1 день курса, в дозе 25 мг/м2. |
| Циклофосфан | Цитостатический препарат, который действует преимущественно на опухолевые клетки. Нарушает синтез нуклеиновых кислот, блокирует образование белков и клеточное деление. | Внутривенно, в 1 день курса, в дозе 650 мг/м2. |
| Винкристин | Противоопухолевый эффект данного препарата обусловлен:
| Внутривенно, на 8 день курса, в дозе 1,5 – 2 мг/м2. |
| Прокарбазин | Данный препарат накапливается преимущественно в опухолевых клетках, окисляется и превращается в токсические вещества – перекисные радикалы, которые разрушают клеточную мембрану и органоиды. | Внутрь, в виде таблеток, с 1 по 7 день курса. Принимать 1 раз в день, в дозе 100 мг/м2. |
| Преднизолон | Гормональный препарат, который угнетает деятельность иммунной системы организма, а также обладает противовоспалительным эффектом. При лимфогранулематозе назначается с целью уменьшения процессов воспаления в пораженных органах, что приводит к устранению системных проявлений заболевания. | Внутрь, в виде таблеток, с 1 по 14 день курса. Принимать 1 раз в день, в дозе 40 мг/м2. |
В I и II стадиях лимфогранулематоза при отсутствии системных проявлений заболевания обычно применяется 2 курса ABVD в комбинации с радиотерапией. При распространенном опухолевом процессе (который соответствует III – IV стадиям) проводится 8 курсов химиотерапии (по одной из схем). Обычно это приводит к значительному уменьшению размеров лимфатических узлов, которые потом подвергаются воздействию радиотерапии.
Правильное проведение описанного выше лечения приводит к наступлению стойкой ремиссии у большинства пациентов с лимфомой Ходжкина.
Признаками эффективности лечения являются:
- уменьшение и исчезновение системных проявлений заболевания;
- уменьшение лимфатических узлов (подтвержденное клинически и с помощью КТ);
- нормализация нарушенных функций дыхательной, пищеварительной и других систем организма;
- отсутствие опухолевых клеток при нескольких последовательных гистологических исследованиях пораженных лимфоузлов.
«Химиотерапия спасения» при лимфогранулематозе (схема DHAP)
| Название препарата | Механизм лечебного действия | Способ применения и дозы |
| Цисплатин | Противоопухолевый препарат, который встраивается в структуру клеточной ДНК и изменяет ее, что приводит к длительному угнетению образования нуклеиновых кислот и гибели клетки. | Внутривенно, капельно, в течение 24 часов. Назначается в первый день курса в дозе 100 мг/м2. |
| Цитарабин | Препарат включается в структуру нуклеиновых кислот, нарушая процесс их образования. | Внутривенно, капельно, в течение 3 часов. Назначается дважды в первый день курса, с интервалом в 12 часов, в дозе 2 г/м2 (общая суточная доза – 4 г/м2). |
| Дексаметазон | Механизм действия такой же, как у преднизолона (описан выше). | Внутривенно, с 1 по 4 день курса, в дозе 40 мг/м2. |
Даже после проведения данного лечения высока вероятность рецидива и дальнейшего прогрессирования заболевания с самыми неблагоприятными последствиями. В связи с этим рекомендуется проведение радикальной химиотерапии с использованием максимально высоких доз противоопухолевых медикаментов. Целью такого лечения является уничтожение опухолевых клеток, устойчивых к обычным дозам препаратов.
Неминуемым побочным эффектом радикальной химиотерапии является гибель всех кроветворных клеток в организме, поэтому обязательным завершающим этапом такого лечения является пересадка донорского костного мозга.
Хирургическое лечение
Хирургическое лечение лимфогранулематоза назначается в очень редких случаях, когда химиотерапия и радиотерапия оказываются неэффективными. Чаще такое лечение носит паллиативный характер (проводится с целью улучшения общего состояния пациента, но не излечивает основного заболевания).Оперативным путем могут быть удалены огромные конгломераты лимфатических узлов, которые сдавливают и нарушают функционирование соседних органов. Также может быть удалена увеличенная селезенка (спленэктомия) и другие внутренние органы, изменения которых приобрели необратимый характер и представляют непосредственную угрозу для жизни пациента.
Прогноз при лимфогранулематозе
 Лимфогранулематоз относится к числу опухолевых заболеваний, которые могут быть полностью излечены. Если диагноз поставлен вовремя и назначено адекватное и своевременное лечение, то прогноз благоприятен - выздоравливает более 80% пациентов.
Лимфогранулематоз относится к числу опухолевых заболеваний, которые могут быть полностью излечены. Если диагноз поставлен вовремя и назначено адекватное и своевременное лечение, то прогноз благоприятен - выздоравливает более 80% пациентов.Прогноз при лимфогранулематозе обусловлен:
- Стадией заболевания. При установлении диагноза на I – II стадиях и проведении комплексного лечения (химиотерапия + радиотерапия) полная ремиссия наступает более чем в 90% случаев. Если лечение начато на III – IV стадиях, прогноз менее благоприятный – ремиссии удается достичь у 80% больных.
- Гистологическим вариантом заболевания. При лимфогистиоцитарном варианте и при нодулярном склерозе происходит нарушение структуры лимфатических узлов, однако возможно полное или частичное их восстановление. При смешанно-клеточном варианте и особенно при лимфоидном истощении происходят необратимые изменения пораженных лимфоузлов, а также уменьшается количество нормальных лимфоцитов в организме, что является неблагоприятным прогностическим признаком.
- Поражением внутренних органов и систем. При наличии метастазов во внутренние органы может наблюдаться нарушение их структуры и функции, которое часто носит необратимый характер.
- Наличием рецидивов. После радикальной химиотерапии у 10 – 30% пациентов наблюдается обострение заболевания в течение нескольких месяцев или лет, что является неблагоприятным прогностическим признаком.
- Эффективностью проводимого лечения. Примерно в 2 – 5% случаев встречаются формы, устойчивые ко всем видам терапии.