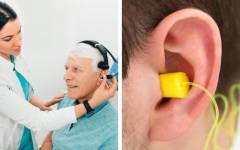
Кто такой сурдолог?
Сурдолог представляет собой врача, узко специализирующегося на заболеваниях среднего и внутреннего уха, проявлением которых является снижение или полная утеря слухового восприятия. Кроме того, данный специалист занимается проблемами восстановления слуха путем лечения приведшего к данному нарушению заболевания, если это представляется возможным, или путем установки и настройки искусственного слухового аппарата.
Чем занимается сурдолог?
В повседневной практической деятельности сурдолог занимается диагностикой и лечением заболеваний среднего и внутреннего уха, приведших к частичному или полному снижению слухового восприятия. Большинство пациентов впервые попадают к нему на прием по направлению оториноларинголога (ЛОР-врача).
Методы диагностики в сурдологии разнообразны и, вместе с тем, редко применяются в других областях медицины. Часть из них являются субъективными, то есть допускающими влияние человеческого фактора.
Другие методы диагностики являются сугубо объективными, построенными на данных тонко настроенной аппаратуры, на которую не распространяется человеческое влияние.
Процесс лечения нарушений слуха может потребовать как терапевтических, так и хирургических подходов. В связи с вышесказанным, сурдологи подразделяются на специалистов с терапевтическим и хирургическим уклоном. Как правило, хирург-сурдолог является оперирующим оториноларингологом (ЛОР) и помимо операций на органе слуха совершает и другие интервенции, характерные для данной области медицины. Современные методы хирургического лечения заболеваний слуха в особенности кондуктивной тугоухости значительно прогрессировали за последние десятилетия. Применение аутотрансплантации (пересадка тканей, когда донор и реципиент являются одним и тем же лицом) в значительной степени позволяет вернуть слух и улучшить качество жизни.
Помимо всего прочего сурдолог занимается подбором и тонкой настройкой внешних аппаратов для усиления слуха. Также он инструктирует пациента об особенностях использования имеющейся у него модели.
Следует помнить, что тугоухость может быть вызвана не только заболеваниями слухового аппарата. В ряде причин она вызывается патологическими состояниями центральной нервной системы и реже иммунной системы. Осложнения некоторых инфекционных заболеваний и травм также могут привести к односторонней или двусторонней потере слуха. Нередко опухолевые процессы становятся причиной ухудшения слуха. Поэтому сурдологи тесно кооперируют с неврологами, нейрохирургами, инфекционистами, иммунологами, оториноларингологами, травматологами, онкологами, ревматологами, а также специалистами в области лучевой и инструментальной диагностики (рентген, ультразвуковое исследование, компьютерная томография и магнитно-резонансная томография и др.).
Таким образом, самостоятельно сурдолог занимается лечением преимущественно хронических форм тугоухости и глухоты. Лечением заболеваний смешанной этиологии (причины) и острого течения сурдолог также может заниматься, однако вместе с другими специалистами.
Сурдолог специализируется на лечении таких заболеваний как:
- старческая тугоухость;
- отосклероз;
- тимпаносклероз;
- травматическая тугоухость;
- медикаментозная тугоухость;
- болезнь Меньера;
- аномалии развития органа слуха и др.
Существуют и другие причины тугоухости и глухоты, однако их лечением занимается не сурдолог, а оториноларинголог или врачи других направленностей.
Старческая тугоухость (пресбиакузис)
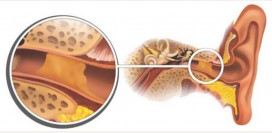
Старческая тугоухость представляет собой патологический процесс возрастного отмирания волосковых клеток внутреннего уха, ответственных за восприятие и трансформацию механических колебаний эндолимфы в электрические импульсы, передающиеся впоследствии в слуховой анализатор головного мозга.
Данный процесс может быть как наследственным, так и вызванным влиянием неблагоприятных факторов окружающей среды, основным из которых является длительное нахождение в условиях высокой зашумленности.
Клинически старческая тугоухость проявляется двусторонним постепенным снижением слуха вплоть до полной глухоты. По достижении глухоты патологический процесс не останавливается. В условиях отсутствия раздражения слухового нерва происходит его постепенная атрофия, результатом которой является полная невозможность восстановления слуха даже с применением кохлеарного имплантата.
Отосклероз
Отосклероз представляет собой заболевание, при котором происходит увеличение размеров слуховых косточек среднего уха за счет их фиброза и последующей оссификации (окостенения). Еще одним проявлением данного заболевания является сращение стремечка и овального окна – места передачи усиленных слуховыми косточками механических колебаний эндолимфе, находящейся в просвете перепончатого лабиринта.
Причины заболевания окончательно не установлены, однако предполагается, что их несколько. В первую очередь, рассматривается наследственная предрасположенность. Помимо этого, отмечена связь с гормональными изменениями в организме, поскольку заболевание чаще проявляется у женщин в период начала менструаций, менопаузы. Еще одним предрасполагающим фактором является хронический воспалительный процесс среднего уха.
Симптомы отосклероза проявляются постепенно, начинаясь с ухудшения слуха с одной стороны. Позднее ухудшение слуха становится двусторонним. В некоторых случаях заболевание дебютирует в младенческом возрасте из-за врожденных аномалий развития или наследственных заболеваний, связанных с нарушением процессов обмена веществ в хрящевой и костной ткани.
Тимпаносклероз
Тимпаносклероз представляет собой заболевание среднего уха, при котором в его полости разрастается соединительная ткань, блокирующая нормальную работу звукопроводящего аппарата и приводящая, таким образом, к развитию тугоухости по кондуктивному типу. Причина данного заболевания чаще всего кроется в частых средних отитах – воспалительных заболеваниях среднего уха. Тем не менее, встречаются случаи тимпаносклероза без предшествовавших ему отитов, что говорит о некоторой наследственной предрасположенности к данному заболеванию. Деформация и разрыв барабанной перепонки ведет к значительной прогрессии тугоухости.
Клинически тимпаносклероз проявляется постепенным ухудшением слуха с одной стороны. Однако благодаря компенсаторным возможностям головного мозга данный симптом распознается, когда функция органа слуха с пораженной стороны составляет 30 - 50% от нормы, что достаточно плачевно. Двусторонний тимпаносклероз встречается значительно реже.
Травматическая тугоухость
Травматическая тугоухость представляет собой чаще одностороннее ухудшение слухового восприятия вследствие перенесенной травмы. Говоря о травме, следует упомянуть, что под данное понятие подходит как банальный механический удар, так и резкое воздействие интенсивного звука или давления высокой силы.
В мирное время травматическая тугоухость может являться следствием травм височной кости, при которых происходит нарушение герметичности и целостности барабанной полости и структур внутреннего уха, а также самого слухового нерва. Таким образом, локализация анатомического участка, на котором происходит прерывание передачи звуковых колебаний, может быть различной. Обратимость нарушений слуха зависит от тяжести внутренних повреждений и индивидуальна для каждого конкретного случая.
В военное время процент травматизма значительно увеличивается, как и пути получения повреждений. Одной из наиболее характерных причин тугоухости и глухоты является контузия головного мозга при воздействии на него взрывной волны. При этом происходит нарушение целостности всех отделов слухового анализатора. В первую очередь, происходит разрыв барабанных перепонок, повреждение слуховых косточек и отмирание большей части рецепторов улитки и лабиринта (орган равновесия). Кроме того, резкое изменение положения головы при контакте с взрывной волной ведет к прямому удару по веществу головного мозга и к более сильному контрудару с противоположной стороны. Если данные воздействия оказываются на височные области, где располагаются анализаторы слуха, то происходит резкая потеря слуха, который, впрочем, постепенно восстанавливается, но редко в полном объеме. Также не следует забывать и о возможности формирования субдуральной гематомы, оказывающей давление на вещество мозга.
Наконец, не следует упускать из виду возможность получения проникающего ранения барабанной полости. Такие травмы наносятся, как правило, режущим, колющим или огнестрельным типом оружия. Их тяжесть зависит от глубины проникновения и от того, поражена ли костная часть наружного слухового прохода или нет. Особенностью таких ран является практически абсолютная вероятность заражения. Заражение, в свою очередь, ведет к отеку и увеличению объема повреждений, если необходимое лечение не будет назначено в наиболее кратчайшие сроки. В случае глубокого проникновения травматического агента велика вероятность повреждения крупных кровеносных сосудов, нервов и ликворных путей. Во всех трех случаях прогноз крайне неблагоприятен в связи с рисками массивного кровотечения, менингита, резкого снижения внутричерепного давления с развитием вклинения мозга и т. д.
Медикаментозная тугоухость
Любое лекарство является биологически активным веществом, способствующим изменению метаболизма в тканях таким образом, чтобы поправить состояние здоровья в больных тканях. Однако не следует забывать, что помимо желаемого эффекта лекарственные вещества оказывают влияние на ткани всего организма (при системном применении), причем данное влияние не всегда является положительным. В частности, временное или постоянное снижение слухового восприятия может развиться под действием большого количества лекарств из различных групп. Механизм их патогенного влияния не всегда известен, но в данном случае такая информация носит скорее научный, нежели практический характер.
Наиболее сильное ототоксическое (нарушающее целостность тканей уха) действие оказывают антибиотики из группы аминогликозидов (стрептомицин, гентамицин, амикацин и др.). Данные препараты при неразумном применении у взрослых ведут к снижению слуха, у детей могут привести практически к полной глухоте. Применение данных антибиотиков при беременности даже в терапевтических дозах способствует развитию врожденных пороков развития органов слуха у будущего ребенка.
Менее выраженным ототоксическим действием обладают нестероидные противовоспалительные препараты (диклофенак, аспирин, нимесулид, индометацин и др.), комбинированные оральные контрацептивы (фемостон, тризистон и др.), психотропные препараты (амитриптилин, карбамазепин, оксазепам и др.), представители других групп антибиотиков (ванкомицин, ристомицин, полимиксин и др.). Многие противораковые препараты (цисплатин, циклофосфан, метотрексат и др.) также обладают широким спектром побочных действий, в числе которых находится и ототоксичность. Список препаратов со слабым и умеренным ототоксическим действием является еще более внушительным.
Болезнь Меньера
Болезнь Меньера представляет собой достаточно редкое заболевание, при котором происходит повышение давления эндолимфы внутри перепончатого лабиринта внутреннего уха. Причины заболевания многочисленны, что означает, что какой-либо определенности в отношении его этиологии пока нет. Среди наиболее вероятных причин различают хронические воспалительные процессы, генетическую предрасположенность к нарушению баланса между формированием и утилизацией эндолимфы (жидкость, циркулирующая во внутреннем ухе) и др.
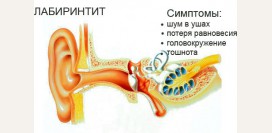
Клинически заболевание проявляется прогрессирующим нарушением слуха сначала с одной стороны, а затем и с другой, приступами потери координации и шумом в ушах. В некоторых случаях появляются вегетативные нарушения, связанные с нарушением равновесия (приливы, тошнота, сухость во рту, головные боли и др.).
Аномалии развития органа слуха
Врожденные аномалии развития органа слуха могут быть причиной тугоухости и глухоты. Причиной их формирования могут служить различные хромосомные аберрации (погрешности, нарушения), появившиеся в результате определенной несовместимости геномов партнеров или влияния внешних факторов (прием ототоксичных медикаментов, ионизирующее излучение и др.). Некоторые из данных аномалий поддаются коррекции, а остальные пока нет.
К тугоухости и глухоте могут привести следующие аномалии развития органа слуха:
- агенезия (недоразвитие) наружного слухового прохода;
- атрезия наружного слухового прохода (слепо оканчивающийся наружный слуховой проход);
- агенезия слуховых косточек;
- агенезия улитки;
- заращение овального окна и др.
С какими симптомами обращаются к сурдологу?
Основным симптомом, с которым пациенты обращаются к сурдологу, является плохой слух. Однако для сбора наиболее точных сведений о заболевании могут потребоваться некоторые дополнительные детали. Например, важно знать является ли ухудшение слуха односторонним или двусторонним, в каком возрасте начало прогрессировать заболевание и какова была эволюция симптомов. Также сурдолога могут заинтересовать сопутствующие жалобы, такие как жар, боль, шум в ушах, выделение жидкости из наружного слухового прохода, ухудшение координации и др.
Симптомы, с которым следует обращаться к сурдологу
| Симптом | Механизм возникновения симптома | Дополнительные исследования, необходимые для диагностики причины симптома | Заболевания, о которых может свидетельствовать симптом |
| Одно-сторонняя тугоухость/глухота | - травматическое повреждение (воспаление, отек, гематома);
- кальцификация овального окна преддверья улитки;
- атрофия волосковых клеток улитки;
- одностороннее недоразвитие улитки, слуховых косточек, барабанной перепонки или наружного слухового прохода и др.
| - КТ (компьютерная томография черепа и головного мозга);
- церебральная ангиография;
- цифровая рентгенография черепа в нескольких проекциях;
- отоакустическая эмиссия;
- рентгенография околоносовых пазух;
- МРТ (магнитно-резонансная томография черепа и головного мозга);
- камертональное исследование слуха;
- тональная аудиометрия;
- вестибулярные пробы;
- метод слуховых вызванных потенциалов;
- допплерография сосудов головного мозга;
- реоэнцефалография;
- сцинтиграфия головного мозга;
- отоскопия и микроотоскопия;
- диагностическая тимпанотомия;
- тимпанометрия;
- ушная манометрия;
- УЗИ органов брюшной полости, забрюшинного пространства и малого таза;
- цифровая рентгенография легких;
- проба Вальсальвы;
- проба Тойнби;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови (С-реактивный белок, тимоловая проба, общий белок, общий иммуноглобулин Е, креатининфосфокиназа фракция ВВ и др.);
- коагулограмма (протромбиновый индекс, международное нормализированное отношение, частично активированное тромбопластиновое время и др.);
- онкомаркеры;
- микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки;
- цитологическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости;
- гистологическое исследование биоптата (фрагмент ткани, отобранный для исследований) и др.
| - отосклероз (начальная стадия);
- тимпаносклероз;
- травматическая тугоухость;
- болезнь Меньера (начальная стадия);
- аномалии развития органа слуха;
- инсульт головного мозга в зоне слухового анализатора;
- серная пробка;
- односторонний средний отит;
- евстахиит (воспаление евстахиевой трубы, соединяющей ротовую и барабанную полость);
- объемное образование (киста, опухоль) в области слухового анализатора;
- опухоль, локализованная в барабанной полости или среднем ухе и др.
|
| Двусторонняя тугоухость/глухота | - атрофия или некроз (отмирание) волосковых клеток улитки;
- фиброз слуховых косточек;
- кальцификация (окостенение) перепончатого лабиринта;
- двусторонняя агенезия (недоразвитие) слуховых косточек, барабанной перепонки, наружного слухового прохода или улитки;
- двустороннее воспаление структур среднего уха и евстахиевой трубы и др.
| - тональная аудиометрия;
- речевая аудиометрия;
- камертональные пробы;
- акустическая импедансометрия (тимпанометрия);
- электрокохлеография;
- электроэнцефалография;
- метод слуховых вызванных потенциалов;
- отоакустическая эмиссия;
- допплерография сосудов головного мозга;
- цифровая рентгенография черепа в нескольких проекциях;
- КТ черепа и головного мозга;
- МРТ черепа и головного мозга;
- церебральная ангиография;
- сцинтиграфия головного мозга;
- реоэнцефалография;
- вестибулярные пробы;
- отоскопия и микроотоскопия;
- диагностическая тимпанотомия;
- проба Вальсальвы;
- проба Тойнби;
- УЗИ органов брюшной полости, забрюшинного пространства, малого таза;
- цифровая рентгенография легких;
- ушная манометрия;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- онкомаркеры;
- микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки;
- микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости;
- гистологическое исследование биоптата и др.
| - старческая тугоухость;
- медикаментозная тугоухость;
- отосклероз (стадия развернутых клинических проявлений);
- двусторонний посттравматический тимпаносклероз (редко);
- травматическая тугоухость (редко);
- болезнь Меньера (стадия развернутых клинических проявлений);
- двусторонняя агенезия (недоразвитие) слуховых косточек;
- двусторонняя атрезия (заращение) наружного слухового прохода;
- двусторонний средний отит;
- двусторонний евстахиит;
- двусторонняя серная пробка;
- инсульт головного мозга в области слухового анализатора;
- объемное образование (киста, опухоль) в области слухового анализатора и др.
|
| Шум в ушах | - постоянное или периодическое раздражение волосковых клеток внутреннего уха;
- раздражение проводящих путей слухового анализатора;
- раздражение непосредственно височной доли головного мозга;
- нарушение кровообращения на любом из сегментов слухового анализатора и др.
| - тональная аудиометрия;
- камертональные пробы;
- речевая аудиометрия;
- электрокохлеография;
- тимпанометрия;
- допплерография сосудов шейного отдела позвоночника и головного мозга;
- реоэнцефалография;
- УЗИ (ультразвуковое исследование) головного мозга;
- КТ головного мозга и черепа;
- МРТ головного мозга и черепа;
- церебральная ангиография;
- сцинтиграфия головного мозга;
- вестибулярные пробы;
- отоскопия и микроотоскопия;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- онкомаркеры;
- микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости;
- микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки;
- цитологическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- гистологическое исследование биоптата и др.
| - старческая тугоухость;
- болезнь Меньера;
- лабиринтит (воспаление перепончатого лабиринта внутреннего уха);
- медикаментозная тугоухость;
- травматическая тугоухость;
- неврит слухового нерва;
- артериальная гипертензия;
- повышенное внутричерепное давление;
- шейный остеохондроз;
- злокачественная опухоль;
- аневризма одной из мозговых артерий;
- ранние признаки инсульта головного мозга;
- средний отит и др.
|
| Боль в ушах | - пороговое раздражение болевых рецепторов или надпороговое раздражение остальных типов рецепторов, иннервирующих все отделы уха.
| - отоскопия;
- КТ черепа;
- сцинтиграфия черепа и головного мозга;
- тимпанометрия;
- проба Вальсальвы;
- проба Тойнби;
- ушная манометрия (с осторожностью);
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- онкомаркеры;
- микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки;
- цитологическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- гистологическое исследование биоптата и др.
| - средний отит;
- наружный отит (в т. ч. серная пробка);
- евстахиит;
- неврит слухового нерва;
- травма уха;
- злокачественное новообразование в тканях уха и др.
|
Лихорадка
(чувство жара) | - возбуждение центра терморегуляции, осуществляемое медиаторами воспалительного процесса.
| - отоскопия и микроотоскопия;
- КТ черепа и головного мозга;
- сцинтиграфия черепа и головного мозга;
- вестибулярные пробы;
- проба Вальсальвы;
- проба Тойнби;
- ушная манометрия;
- УЗИ органов брюшной полости, забрюшинного пространства, малого таза;
- цифровая рентгенография легких;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- онкомаркеры;
- микроскопическое, бактериологическое и цитологическое исследование спинномозговой жидкости;
- микроскопическое исследование выделений из зева, носа и наружного слухового прохода;
- бактериологическое исследование выделений из зева, носа и наружного слухового прохода;
- цитологическое исследование выделений из зева, носа и наружного слухового прохода;
- гистологическое исследование биоптата и др.
| - средний отит;
- наружный отит;
- лабиринтит;
- евстахиит;
- злокачественные опухоли в фазе роста и распада;
- менингит и др.
|
| Ухудшение координации, голово-кружения | - чрезмерное раздражение рецепторов отолитовой мембраны, расположенных в лабиринте среднего уха;
- раздражение коры мозжечка;
- раздражение вестибулярных ядер, расположенных под дном четвертого желудочка головного мозга.
| - тональная аудиометрия;
- камертональные пробы;
- акустическая импедансометрия (тимпанометрия);
- вестибулярные пробы;
- электрокохлеография;
- электроэнцефалография;
- УЗИ головного мозга;
- УЗИ органов брюшной полости, забрюшинного пространства, малого таза;
- цифровая рентгенография легких;
- допплерография сосудов шейного отдела позвоночника и головного мозга;
- КТ черепа, головного мозга (надпочечников при скачках артериального давления);
- МРТ черепа и головного мозга;
- церебральная ангиография;
- сцинтиграфия головного мозга;
- реоэнцефалография;
- диагностическая тимпанотомия;
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- онкомаркеры;
- микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости;
- микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки;
- цитологическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- гистологическое исследование биоптата и др.
| - болезнь Меньера;
- лабиринтит (инфекционный, травматический);
- аномалии развития внутреннего уха;
- злокачественная опухоль, произрастающая из тканей внутреннего уха;
- травматическое повреждение внутреннего уха;
- контузия головного мозга;
- инсульт головного мозга;
- внешнее сдавление мозжечка и вестибулярных ядер головного мозга (опухоль, киста, аневризма, вклинение ствола мозга в большое затылочное отверстие и др.);
- артериальная гипертензия (эссенциальная или вследствие феохромоцитомы);
- повышенное внутричерепное давление и др.
|
| Выделение жидкости из наружного слухового прохода | - просачивание крови или лимфы (сукровицы) при ранении наружного слухового прохода;
- просачивание воспалительного экссудата из барабанной полости при нарушении целостности барабанной перепонки;
- просачивание эндолимфы, перилимфы и ликвора (спинномозговой жидкости) при воспалении структур внутреннего уха или при переломе основания черепа.
| - отоскопия и микроотоскопия;
- КТ черепа и головного мозга;
- МРТ черепа и головного мозга;
- цифровая рентгенография черепа в нескольких проекциях;
- диагностическая тимпанотомия;
- сцинтиграфия черепа и головного мозга;
- проба Вальсальвы;
- проба Тойнби;
- ушная манометрия (с осторожностью);
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- онкомаркеры;
- микроскопическое, цитологическое и бактериологическое исследование выделений из уха;
- микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости;
- гистологическое исследование биоптата и др.
| - наружный отит;
- средний отит (в т. ч. евстахиит);
- лабиринтит;
- перелом основания черепа в области средней черепной ямки;
- злокачественная опухоль в стадии распада и др.
|
Какие исследования проводит сурдолог?
Для постановки диагноза сурдолог нуждается в дополнительных инструментальных исследованиях. Предмет его изучения, а именно структуры среднего и внутреннего уха, находится глубоко в костной ткани черепа и не может быть исследован методом простой отоскопии или микроотоскопии. Более того, для определения функций того или иного отдела слухового анализатора необходимо их изучение не только путем визуальной оценки, но и путем исследования их физических свойств. С этой целью применяются специфические для сурдологии методы, такие как импедансометрия, камертональные пробы и др.
Инструментальные исследования, проводимые и назначаемые сурдологом
| Вид исследования | Метод проведения исследования | Заболевания, выявляемые при помощи данного исследования |
| Тональная аудиометрия | Исследование проводится в специально оборудованной комнате, в которую не проникает звук из внешнего мира. На пациента одеваются наушники, в которых раздаются звуки различных частот, начиная с наименьшей громкости. Затем громкость звука постепенно увеличивают до тех пор, пока пациент его не услышит. Таким образом, оценивают воздушную проводимость. Затем наушники снимают и к срединной линии черепа или к сосцевидным отросткам прикладывается специальный излучатель звуков, называемый костным телефоном, после чего процедура повторяется (чередование частот и различных интенсивностей звука). Таким образом, исследуется костная проводимость. Исходя из полученных данных, выстраиваются графики воздушной и костной проводимости звуков, по форме которых определяют состояние рецепторного отдела звукового анализатора и локализуют область нарушений, если таковые имеются. | - старческая тугоухость;
- отосклероз;
- тимпаносклероз;
- травматическая тугоухость;
- медикаментозная тугоухость;
- болезнь Меньера;
- аномалии развития органа слуха и др.
|
| Речевая аудиометрия | Речевая аудиометрия основана на тех же принципах, что и тональная аудиометрия, однако вместо звуков различных частот используются слова и фразы, которые пациент должен повторить. Таким образом, определяется наименьшая интенсивность звука, при котором пациент распознает 2/3 сказанной речи (объем, необходимый для понимания смысла сказанного). | - старческая тугоухость;
- отосклероз;
- тимпаносклероз;
- травматическая тугоухость;
- медикаментозная тугоухость;
- болезнь Меньера;
- аномалии развития органа слуха и др.
|
| Камертональные пробы | Исследование проводится в специально оборудованной комнате, в которую не проникают внешние звуки. Существует множество вариаций данного метода, однако их принцип во многом схож. Один вариант подразумевает использование набора камертонов различных частот. Другой вариант предполагает использование одного камертона стандартной частоты с определением разницы в восприятии звука при воздушном и костном его проведении. | - старческая тугоухость;
- отосклероз;
- тимпаносклероз;
- травматическая тугоухость;
- медикаментозная тугоухость;
- болезнь Меньера;
- аномалии развития органа слуха и др.
|
Акустическая импедансометрия
(тимпанометрия) | Метод проводится в изолированной от посторонних звуков комнате. При первом его варианте пациенту в ухо помещают резиновую трубку, подключенную к аппарату. Затем давление в трубке попеременно возрастает и снижается. Барабанная перепонка при этом движется, оказывая определенное сопротивление. Цифры давления, при котором происходит смещение барабанной перепонки, регистрируют и сравнивают с нормальными значениями.
При втором варианте метода пациенту в ухо вводится динамик, подающий резкие и громкие звуки. В норме при данной силе звука срабатывает защитный рефлекс, проявляющийся напряжением мышц стремени и снижением интенсивности звука. При отсутствии рефлекса тест повторяют, увеличивая силу звука до момента его появления (рефлекса). | - старческая тугоухость;
- отосклероз;
- тимпаносклероз;
- медикаментозная тугоухость;
- травматическая тугоухость;
- евстахиит;
- неврит слухового нерва;
- подбор и настройка слухового аппарата и кохлеарного имплантата и др.
|
| Электрокохлеография | В зависимости от способа наложения метод требует проведения общей анестезии или помещения пациента в звуконепроницаемую комнату. Принцип метода заключается в формировании звуковых посылок с определенными характеристиками частоты и силы звука и последующей регистрацией потенциалов, которые возникают в улитке. | - старческая тугоухость;
- болезнь Меньера;
- травматическая тугоухость;
- медикаментозная тугоухость;
- подготовка к установке слухового аппарата или кохлеарного имплантата;
- неврит слухового нерва и др.
|
| Отоакустическая эмиссия | При данном методе в наружный слуховой проход помещается высокочувствительный датчик, регистрирующий звуковые колебания, производимые движением волосковых клеток улитки. Отсутствие данных колебаний свидетельствует о патологии среднего уха и высокой вероятности тугоухости и глухоты. | - скрининг новорожденных на предмет аномалий развития внутреннего уха;
- старческая тугоухость;
- медикаментозная тугоухость;
- травматическая тугоухость;
- болезнь Меньера и др.
|
| Электроэнцефалография | При данном методе исследования к голове пациента прикрепляются специальные электроды, причем желателен наиболее тесный кожный контакт. Суть метода заключается в регистрации электрической активности головного мозга. | - дифференциальная диагностика патологий анализатора слуха с другими заболеваниями центральной нервной системы.
|
| Метод слуховых вызванных потенциалов | При данном методе поочередно в каждое ухо пациента вставляется головной телефон, формирующий звуки в виде щелчков определенных частот. Параллельно с этим с поверхности головы посредством специальных электродов считываются потенциалы, отражающие электрическую активность слухового нерва и слухового анализатора. | - старческая тугоухость;
- травматическая тугоухость;
- медикаментозная тугоухость;
- болезнь Меньера;
- аномалии развития внутреннего уха;
- последствия инсульта головного мозга;
- скрининг детей всех возрастных групп на предмет нарушения слуха;
- подбор и настройка кохлеарного имплантата и др.
|
| Допплерография сосудов шейного отдела позвоночника и головного мозга | Исследование проводится как в положении пациента лежа, так и сидя. На кожу шеи и головы в местах приложения ультразвукового излучателя наносится гель, снижающий степень отражения ультразвуковых волн при контакте с воздухом. Принцип метода состоит в регистрации разницы, между временем, необходимым, для того чтобы ультразвуковая волна достигла клеток крови, и времени, необходимого для ее возвращения к источнику. Если данная разница оказывается положительной, то кровяной поток удаляется от излучателя и наоборот. Полученные данные выводятся на экран в виде изображения внутренних структур, причем кровеносные сосуды окрашиваются в красный или синий цвет в зависимости от направления кровотока. | - аневризма артерий головного мозга;
- сосудистые аномалии артерий головного мозга;
- ишемический инсульт головного мозга;
- аномалия Кимерли (дополнительная костная дужка в первом шейном позвонке, сдавливающая позвоночную артерию);
- субдуральная гематома;
- опухоли головного мозга и их метастазы (редко) и др.
|
| Церебральная ангиография | Инструментальное рентгенологическое исследование с введением контрастного вещества в артериальное русло ниже исследуемой области. Введение катетера осуществляется чаще всего через бедренную артерию, после чего он подводится к сонной артерии (предпочтительно под контролем УЗИ или допплерографии). Затем одновременно производят пуск контрастного вещества и выполняют серию частых рентгеновских снимков (при классической ангиографии). В результате получается набор снимков, отражающий пошаговое распространение контрастного вещества по сосудам головного мозга. Большая степень информативности достигается при сочетании ангиографии и КТ, МРТ или ПЭТ (позитронно-эмиссионная томография). | - аневризмы артерий головного мозга;
- сосудистые аномалии артерий головного мозга;
- опухоли головного мозга и их метастазы;
- ишемический инсульт головного мозга;
- компрессия кровеносных сосудов со стороны костных образований, кист и др.
|
| Реоэнцефалография | К исследуемой области головы в проекции интересуемых кровеносных сосудов с применением уплотнительного геля прикладываются электроды. Затем в исследуемую область мозга подается электрический ток низкой силы и высокой частоты. Датчики в это время регистрируют электрическое сопротивление, оказываемое кровеносными сосудами. Принцип метода основан на различии в сопротивлении тканей мозга при различном их кровенаполнении. Изменение характера тока предоставляет возможность исследовать сосуды различной толщины и диаметра, что полезно для оценки характера артериального и венозного кровообращения. | |
| КТ (компьютерная томография) черепа и головного мозга | При данном исследовании пациент находится в положении лежа на спине, на специальном столе, который вводится в полукруглый контур аппарата. Принцип компьютерной томографии подразумевает одновременное выполнение большого числа рентгеновских снимков в различных проекциях с последующим их совмещением и созданием трехмерной модели тела и внутренних анатомических структур. Благодаря высокой разрешающей способности современных аппаратов представляется возможным визуализировать детали размером в 1 - 2 мм. | - травматическая тугоухость (переломы височной кости, субдуральная гематома, нарушение структур среднего и внутреннего уха и др.);
- аномалии развития органа слуха;
- инсульт головного мозга;
- сосудистые аномалии головного мозга (при использовании контрастного вещества);
- отосклероз;
- болезнь Меньера (редко);
- неврит слухового нерва;
- евстахиит;
- злокачественные опухоли головного мозга в области слухового анализатора;
- повышенное внутричерепное давление;
- вклинения головного мозга;
- рассеянный склероз;
- менингоэнцефалит и др.
|
| МРТ (магнитно-резонансная томография) черепа и головного мозга | Данное исследование подразумевает помещение пациента в горизонтальном положении на спине в специальный туннель, представляющий собой контур аппарата. Во время его работы создается магнитное поле, в котором каждый атом водорода в теле пациента начинает излучать фотоны (пучки энергии) заранее известных длин волн. Фотоны регистрируются множеством датчиков, расположенных в контуре аппарата, после чего полученные данные суммируются, и воссоздается трехмерная реконструкция тела. Разрешающая способность современных магнитных томографов позволяет различать детали размером до 1 - 2 мм. | - инсульт головного мозга;
- сосудистые аномалии головного мозга (при использовании контрастного вещества);
- травматическая тугоухость;
- средний отит;
- неврит слухового нерва;
- лабиринтит;
- евстахиит;
- отосклероз;
- болезнь Меньера (редко);
- злокачественные опухоли и их метастазы;
- рассеянный склероз;
- менингоэнцефалит;
- арахноидит (воспаление паутинной оболочки головного мозга);
- внутричерепное давление;
- вклинения головного мозга;
- аномалии развития органа слуха и др.
|
| Цифровая рентгенография черепа в нескольких проекциях | При данном исследовании пациент должен находиться на специальном рентгенопрозрачном столе в положении лежа на спине и сохранять неподвижность в той позе, которую придал ему рентгенолог. Далее на доли секунды через его голову пропускается ионизирующее излучение, частично поглощаемое тканями в зависимости от их плотности. Прошедшее излучение улавливается специальными датчиками, расположенными под столом, на котором лежит пациент. По данным датчиков на экран выводится изображение костных и частично мягкотканных структур головы. Данный метод доступнее КТ и в целом менее информативен, однако в некоторых случаях он способен выявить патологии, на которые редко обращают внимание при описании томографии. | - травматическая тугоухость;
- скрытые переломы скуловых и височных костей;
- воспалительные заболевания околоносовых пазух;
- опухолевые процессы;
- кисты околоносовых полостей;
- кисты головного мозга;
- перелом костной части наружного слухового прохода и др.
|
| Рентгенография околоносовых пазух | Положение пациента лежа на спине. Прицел рентгеновского аппарата наводится на проекцию лицевого черепа, после чего выполняется снимок. Принцип метода основан на различной поглощаемости ионизирующего излучения тканями тела. | - воспалительные заболевания околоносовых пазух;
- кисты околоносовых полостей;
- опухолевые процессы в околоносовых пазухах (полип, аденокарцинома) и др.
|
| Сцинтиграфия черепа и головного мозга | При данном исследовании в кровеносное русло пациента вводится радиофармпрепарат, поглощающийся нейронами головного мозга. Интенсивность его поглощения тканями напрямую зависит от степени их кровоснабжения.
Затем пациент помещается в гамма-камеру, снабженную большим количеством датчиков, регистрирующих ионизирующее излучение с каждого квадратного миллиметра поверхности его тела. Полученные данные приводятся в виде двухмерного изображения, на котором тело пациента представлено участками с различной степенью поглощения радиофармпрепарата. Через несколько часов радиофармпрепарат бесследно выводится из организма. | - инсульт головного мозга (как острое состояние, так и остаточные явления);
- сосудистые аномалии головного мозга (преимущественно сужения);
- рассеянный склероз;
- контроль эффективности тромболитической терапии (медикаментозное расплавление тромба);
- контроль эффективности эндоваскулярной тромбэктомии (эндоскопический метод внутрисосудистого разрушения тромба);
- злокачественные опухоли и их метастазы и др.
|
| Вестибулярные пробы | При данных пробах пациента подвергают различным манипуляциям, приводящим к раздражению рецепторов отолитовой мембраны его вестибулярного аппарата. В частности, к таким пробам относят вращательную, калорическую, пневматическую пробу и др. | - болезнь Меньера;
- лабиринтит;
- травматическая тугоухость;
- остаточные явления инсульта головного мозга в зоне слухового анализатора;
- объемные образования внутреннего уха и головного мозга и др.
|
| Отоскопия и микроотоскопия | Отоскопией называется осмотр наружного слухового прохода и барабанной перепонки с использованием отоскопа. Отоскоп представляет собой прибор, направляющий узкий луч света в наружный слуховой проход и позволяющий при этом его тщательный осмотр. Микроотоскопия отличается от простой отоскопии применением специальной увеличительной техники для более тщательного осмотра и проведения сложных хирургических манипуляций. | - тимпаносклероз;
- средний отит;
- наружный отит;
- травматический разрыв барабанной перепонки;
- серные пробки;
- контроль при проведении микрохирургических операций;
- объемные образования наружного слухового прохода и реже барабанной полости (при поврежденной барабанной перепонке) и др.
|
| Диагностическая тимпанотомия | Данное исследование подразумевает хирургическое вскрытие барабанной перепонки с целью получения доступа к анатомическим структурам барабанной полости и внутреннего уха. В рамках данной процедуры часто извлекают фрагменты ткани для гистологического исследования. | - злокачественные или полостные образования в среднем или внутреннем ухе;
- средний отит (редко);
- травматическая тугоухость и др.
|
| Проба Вальсальвы | Данная проба проводится путем выполнения выдоха при закрытом носе и рте. При этом происходит повышение давления в носоглотке, размыкание евстахиевых труб, повышение давления в барабанной полости и выпячивание барабанной перепонки. Положительная проба характеризуется двусторонним ослаблением слуха и щелчком, характерным для прогиба барабанной перепонки наружу. | - евстахиит;
- отосклероз;
- средний отит;
- объемные образования, давящие на евстахиевы трубы;
- дифференциальная диагностика с патологией внутреннего уха и др.
|
| Проба Тойнби | Проба проводится путем выполнения глотания при зажатом носе. При этом происходит резкое снижение давления в глотке, размыкание евстахиевых труб, снижение давления в барабанной полости и вдавливание барабанной перепонки внутрь полости. При положительной пробе пациент испытывает ухудшение слуха с обеих сторон и характерный щелчок, свидетельствующий о прогибе барабанной перепонки внутрь. | - евстахиит;
- отосклероз;
- средний отит;
- объемные образования, давящие на евстахиевы трубы;
- дифференциальная диагностика с патологией внутреннего уха и др.
|
| Ушная манометрия | Данное исследование проводится путем введения в наружный слуховой проход пациента трубки и ее герметизации с помощью уплотнителя из упругого материала. Далее в наружный конец трубки помещается капля спирта таким образом, чтобы была видна граница жидкости и воздуха. Затем пациента просят выполнить несколько последовательных глотков. В норме глотательные движения вызывают изменение давления в барабанной полости, что отражается в смещении границы раздела спирта и воздуха в трубке. Если этого не происходит, то пациента просят последовательно выполнить пробу Тойнби и пробу Вальсальвы, отражающей различные степени нарушения функции евстахиевых труб. | - евстахиит;
- отосклероз;
- объемные образования, давящие на евстахиевы трубы;
- тимпаносклероз и др.
|
| УЗИ (ультразвуковое исследование) органов брюшной полости, забрюшинного пространства и малого таза | Во время данного исследования пациент находится в горизонтальном положении (в большинстве случаев). На его живот наносится гель, снижающий количество помех при исследовании, после чего прикладывается излучатель и датчик отраженных ультразвуковых волн. Метод основан на различной отражающей способности тканей тела при контакте с ультразвуковыми волнами. В результате на экране аппарата отображается схематическое изображение внутренних анатомических структур. Современные ультразвуковые аппараты достигают разрешающей способности в 3 - 4 мм, однако проигрывают в глубине проникновения КТ и МРТ. | - злокачественные новообразования, способные распространить метастазы в головной мозг (в частности в область слухового анализатора);
- хронические очаги инфекции;
- острые хирургические состояния и др.
|
| Цифровая рентгенография легких | При данном исследовании пациент может находиться как в положении лежа, так и стоя, прижимаясь к рентгенопрозрачному столу. Через область грудной клетки на доли секунды пропускается ионизирующее излучение. Датчики позади стола регистрируют прошедшее сквозь тело излучение, практически мгновенно выводя полученные данные на экран компьютера. Принцип метода основывается на различной поглощаемости рентгеновского излучения тканями, в зависимости от их плотности. | - злокачественные опухоли легких, способные метастазировать в головной мозг;
- метастазы злокачественных опухолей (иной локализации) в легких;
- хронические очаги инфекции;
- туберкулез и др.
|
Какие лабораторные анализы назначает сурдолог?
По сравнению с остальными специальностями сурдолог назначает несколько меньшее число лабораторных анализов. Первоочередной его задачей является исключение острого воспалительного процесса, для чего применяются стандартные анализы, такие как общий анализ крови, мочи и биохимический анализ крови. Более специфические исследования проводятся с целью диагностики непосредственной причины тугоухости или глухоты.
Сурдолог назначает такие лабораторные анализы как:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- коагулограмма;
- онкомаркеры;
- микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки;
- цитологическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки;
- микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости;
- гистологическое исследование биоптата и др.
Общий анализ крови
Общий анализ крови важен в любой области медицины, поскольку позволяет на самых ранних этапах диагностики ориентироваться в предположительной причине заболевания и его тяжести.
Первым показателем, на который следует обратить внимание, является концентрация эритроцитов (красных кровяных телец) и гемоглобина. Снижение данного показателя ниже нормы может отмечаться как при хронических анемиях, так и при острых кровопотерях, причиной которых могут быть злокачественные опухоли, нарушения функций костного мозга, внутренние и внешние кровотечения. Такие пациенты редко попадают к сурдологу в виду тяжести их состояния и обычно нуждаются в специалисте другого профиля. Тем не менее, как симптом, снижение слухового восприятия может возникнуть в результате низкого артериального давления при кровотечениях или сильном физическом истощении.
Вторым важным показателем является концентрация лейкоцитов (белых кровяных телец) в крови, а также лейкоцитарная формула – долевое разделение лейкоцитов разных видов. Снижение количества лейкоцитов может отмечаться в норме у пожилых людей или в патологии при иммунодефицитных заболеваниях (ВИЧ – вирус иммунодефицита человека). Повышение уровня лейкоцитов говорит о воспалительном процессе. Если данное увеличение происходит преимущественно за счет фракции палочкоядерных нейтрофилов (подвид лейкоцитов), то возбудителем воспаления является бактерия, к которой могут быть применены антибиотики. Если лейкоциты увеличены за счет лимфоцитов или моноцитов (подвиды лейкоцитов), то воспаление является вирусным или аутоиммунным, и антибиотики в данном случае не помогут. В редких случаях увеличение лейкоцитов может происходить за счет фракции эозинофилов (подвид лейкоцитов). Такой анализ свидетельствует либо об аллергическом заболевании в острой фазе, либо о паразитарной инвазии. Как первая, так и вторая причина редко приводит к ухудшению слуха, тем не менее, их не следует сбрасывать со счетов.
Тромбоциты или кровяные пластинки ответственны за остановку кровотечений. Снижение их количества, соответственно, чревато спонтанными кровотечениями и может служить симптомом заболевания печени, селезенки или костного мозга. В редких случаях тромбоцитопения (снижение количества тромбоцитов в крови) отмечается при хронических кровотечениях или паранеопластическом синдроме. Значительно чаще отмечается тромбоцитоз (увеличение количества тромбоцитов в крови). Данный показатель часто сопутствует любому воспалительному процессу и реже встречается при онкологических заболеваниях кроветворной системы.
Дополнительным к общему анализу крови показателем, проводимым по умолчанию в большинстве лабораторий, является скорость оседания эритроцитов. Ее увеличение параллельно с лейкоцитозом (увеличением количества лейкоцитов в крови) свидетельствует об интенсивности воспалительного процесса, в то время как изолированное ее увеличение (без лейкоцитоза) является одним из косвенных признаков возможного онкологического заболевания.
Общий анализ мочи
Общий анализ мочи в сурдологии является неспецифичным дисциплине исследованием, однако он необходим для полноценной дифференциальной диагностики с заболеваниями других органов и систем. Основной его задачей является выявление воспалительного процесса. По сути, все показатели данного анализа являются важными, однако на некоторые из них следует обратить особое внимание. В частности, речь идет о количестве лейкоцитов в моче, увеличение которых непосредственно указывает на воспалительный процесс в мочеполовой системе. Также на воспалительный процесс указывает защелачивание мочи, увеличение в ней концентрации белка, снижение прозрачности, появление различных включений (цилиндров, бактерий, грибка, слизи и др.).
Биохимический анализ крови
Биохимический анализ крови позволяет исследователю получить информацию о состоянии и качестве функционирования всех систем организма. В сурдологии данные анализы необходимы как для подтверждения заболеваний из данной области медицины, так и для дифференциальной диагностики с патологиями из других областей.
Спектр биохимических анализов крайне велик, причем точное их число не известно никому, поскольку регулярно разрабатываются и внедряются новые лабораторные методы диагностики. Тем не менее, существует ряд наиболее часто назначаемых исследований. В их число входит С-реактивный белок, тимоловая проба, общий белок, ревмопробы (антистрептолизин-О, циркулирующие иммунные комплексы, ревматоидный фактор и др.), билирубин и его фракции, трансаминазы, креатинин, мочевина, альфа-амилаза, общий холестерин, липопротеиды высокой и низкой плотности и многое другое.
Так, С-реактивный белок увеличивается при воспалительных заболеваниях преимущественно с аутоиммунным компонентом, в то время как тимоловая проба отражает выраженность любого воспалительного процесса. Общий белок увеличивается при инфекционных, ревматоидных и онкологических заболеваниях. Снижение уровня общего белка наблюдается при заболеваниях печени, почек, кишечника, при хронических кровотечениях, ожогах и онкологических заболеваниях (в терминальных стадиях). Высокое клиническое значение имеет разделение белков крови на фракции и определение, за счет какой из них происходит увеличение или снижение общего белка.
Ревмопробы применяются с целью диагностики системных заболеваний соединительной ткани. Билирубин и трансаминазы используются для оценки функции печени. Креатинин и мочевина отражает полноценность выделительной функции почек. Альфа-амилаза отражает выраженность воспалительного процесса в поджелудочной железе. Показатели общего холестерина, триглицеридов, а также липопротеидов высокой и низкой плотности свидетельствуют об интенсивности жирового обмена в организме и выявляют риски тромботических осложнений при сахарном диабете, ишемической болезни сердца и др.
Помимо вышеперечисленных анализов существует еще огромное их множество. Большинство являются узконаправленными, то есть применяются с целью диагностики одного или нескольких патогенетически схожих состояний.
Коагулограмма
Под коагулограммой подразумевается ряд лабораторных анализов, характеризующих различные звенья механизма свертывания крови. Среди данных анализов различают протромбиновый индекс, частично активированное тромбопластиновое время, тромбиновое время и др.
В сурдологии коагулограмма применяется с целью исключения причин тугоухости, связанных с образованием тромбов или избыточной проницаемостью кровеносных сосудов.
Онкомаркеры
Онкомаркеры представляют собой особые вещества, появляющиеся в организме при формировании в нем злокачественной опухоли в результате ее взаимодействия с клетками иммунной системы. Также онкомаркерами могут являться некоторые метаболиты опухолевых клеток, продукты их распада или даже некоторые синтезируемые ими биологически активные вещества.
В сурдологии онкомаркеры применяются нечасто в связи с тем, что данные анализы не всегда обладают достаточной специфичностью. Тем не менее, их следует иметь в виду как одну из возможных диагностических опций.
Микроскопическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки
Мазок представляет собой тонкий слой вещества, нанесенный на предметное стекло и укрытый сверху покровным стеклом. В качестве исследуемого субстрата могут использоваться как жидкие среды, так и твердые вещества, обработанные предварительно механически и/или химически.
Микроскопическое исследование мазка предполагает простое его изучение под микроскопом при стандартном увеличении. В некоторых случаях мазок предварительно окрашивают для более четкого выявления некоторых его элементов. Способ окраски зависит от преследуемых целей.
Сурдолог назначает данный анализ с целью ранней диагностики определенных состояний. В частности, с его помощью представляется возможным определение крови, ликвора, грибков или бактерий в исследуемом образце. Таким образом, неоспоримым преимуществом данного метода является его оперативность. Однако его недостатком является невысокая информативность, не позволяющая точно определить вид возбудителя, определяя лишь его групповую принадлежность.
Бактериологическое исследование (посев) мазка наружного слухового прохода, носоглотки и ротоглотки
Бактериологическое исследование подразумевает посев образца выделений на жидкие и твердые питательные среды с последующим помещением пробирок и чашек Петри в термостат на необходимое для роста время. По прошествии данного времени питательные среды извлекают из термостата и подвергают выросшие на них колонии различным методам идентификации. Среди таких методов различают дифференциацию по внешним признакам, иммуноферментные реакции, химические реакции и др. Кроме того, во время данного исследования осуществляется определение чувствительности возбудителя к различным антибиотикам для подбора наиболее эффективных комбинаций.
Таким образом, бактериологическое исследование предоставляет точную информацию о возбудителе заболевания, если им является бактерия. Однако, как и любого метода, у него есть свои недостатки, основным из которых является время, необходимое на его проведение, которое в некоторых случаях может достигать нескольких недель. Большинство пациентов с острыми состояниями за это время поправляются на назначенном эмпирическом (подобранным согласно внешним признакам заболевания и клиническому опыту врача) лечении.
Цитологическое исследование мазка наружного слухового прохода, носоглотки и ротоглотки
Цитологическое исследование направлено на определение степени атипии клеток в исследуемом образце. Чем сильнее исследуемые клетки отличаются от нормальных клеток такого же типа, тем более атипичными они являются. Соответственно, чем выше уровень атипии клеток, тем более злокачественными они являются.
Таким образом, цитологическое исследование позволяет проводить предварительную диагностику онкологических заболеваний. Окончательный результат оглашается лишь по результатам гистологического исследования. В сурдологии данное исследование необходимо при наличии необъяснимых выделений из наружного слухового прохода. Реже атипичные клетки при злокачественных образованиях органа слуха могут быть обнаружены в секретах носовой и ротовой полости.
Микроскопическое, цитологическое и бактериологическое исследование спинномозговой жидкости
Вышеперечисленные исследования спинномозговой жидкости применяются в сурдологии для диагностики нарушений слуха, вызванных инсультами головного мозга, менингоэнцефалитами, субдуральными гематомами, злокачественными опухолями головного мозга и их метастазами.
Гистологическое исследование биоптата
Гистологическое исследование является золотым стандартом диагностики многих заболеваний. Для его проведения необходим образец ткани из очага заболевания, а лучше не менее трех образцов для увеличения шанса нахождения патологических изменений в них. В качестве биоптата (образца ткани) могут выступать фрагменты эпителия наружного слухового прохода и барабанной полости, оболочек головного мозга, тканей головного мозга, небольших участков слуховых косточек и др.
Полученные образцы тканей специальным образом замораживаются, после чего при помощи микротома (аппарат, выполняющий тончайшие срезы) ткань биоптата нарезается на множество лоскутов толщиной в 10 - 20 микрон. Впоследствии часть срезов окрашивается различными способами для более четкого выделения определенных элементов на общем фоне. Завершающим этапом исследования является изучение полученных срезов под микроскопом. Данный этап в отличие от предыдущих должен проводиться только врачом-патологоанатомом или судмедэкспертом.
Преимущество данного метода исследования перед остальными заключается в его несравненно высокой информативности при условии опытности врача, исследующего образцы. Тем не менее, не редкостью являются случаи диагностических ошибок при использовании гистологического метода исследования. Среди их причин чаще всего встречаются ошибки при заборе биоптата, то есть извлечение здоровых тканей вместо патологически измененных. Также не следует списывать со счетов человеческий фактор, проявляющийся в невнимательности или недостаточной подготовке врача.
Какие болезни лечит сурдолог?
Сурдолог специализируется на лечении заболеваний, проявляющихся тугоухостью или глухотой. Основной частью его пациентов являются люди с хроническим течением болезни (старческая тугоухость, отосклероз и др.). Однако данный специалист также может оказать неоценимую помощь и при острых состояниях, таких как тугоухость при воспалительных заболеваниях среднего и внутреннего уха, неврит слухового нерва, травматическая тугоухость и др. Однако следует отметить, что некоторые заболевания являются смешанными, то есть принадлежащими сразу к нескольким областям медицины, поэтому сурдологу часто приходится кооперироваться с неврологами, нейрохирургами, онкологами и др.
Заболевания, которые лечит сурдолог
| Заболевание | Основные методы лечения | Приблизительная длительность лечения | Прогноз |
| Старческая тугоухость | - использование внешних усилителей слуха;
- применение кохлеарных имплантатов;
- медикаментозная фармакотерапия (малоэффективна) и др.
| Применение внешних усилителей слуха не требует подготовки. После установки прибора эффект ощущается сразу. Кохлеарные имплантаты устанавливаются не так просто и требуют проведения достаточно сложной хирургической операции. Кроме того, после операции мозг пациента на протяжении нескольких месяцев (и более) учится распознавать сигналы аппарата, однако результат обычно превосходит все ожидания, поскольку пациенты с наиболее тяжелой формой тугоухости начинают слышать и распознавать речь. Медикаментозная терапия ввиду низкой эффективности может применяться длительное время. | В большинстве случаев прогноз является благоприятным. Чем раньше начинается лечение, тем медленнее прогрессирует утрата слуха. Лишь те пациенты, которые несколько лет к ряду прожили без слуха в полной тишине, рискуют не восстановить его даже с применением кохлеарного имплантата по причине атрофии слухового нерва. |
| Отосклероз | - использование внешних усилителей слуха;
- хирургическое вмешательство (стапедопластика, стапедэктомия).
| Применение аппаратов для усиления слуха не требует особых навыков. Их эффект проявляется моментально после включения. Хирургическое вмешательство применимо только при достаточно полноценной функции улитки. Восстановительный период составляет не более двух недель. | В большинстве случаев прогноз благоприятный. Ношение внешних слуховых аппаратов не влияет на динамику заболевания в отличие от старческого склероза, и со временем может потребоваться хирургическое лечение. Эффективность стапедопластики при современном уровне развития медицины высока. Вероятность улучшения слуха после операции составляет 90 - 95%. |
| Тимпаносклероз | - медикаментозная фармакотерапия (фибринолитические ферменты с осторожностью, антигистаминные препараты, алоэ и др.);
- физиотерапия (электрофорез с лидазой, УВЧ-терапия, ультразвуковая терапия и др.);
- хирургическое лечение (удаление фибриновых наложений);
- применение внешних усилителей звука;
- применение кохлеарного имплантата (при невозможности восстановления звукопроводящего аппарата среднего уха).
| Длительность медикаментозного и физиотерапевтического лечения не ограничена, поскольку данные методы сравнительно малоэффективны. Удаление фибриновых наложений хирургическим путем проводится под местным наркозом и не является высоко травматичной операцией, поэтому период восстановления после нее составляет не более 1 - 2 недель. Использование усилителей слуха приводит к желаемому эффекту сразу после надевания аппарата, однако малоэффективно при выраженном фиброзе. Кохлеарный имплантат является последним рубежом в борьбе с тимпаносклерозом. Подготовительный и послеоперационный период в сумме составляет не более 2 - 3 недель. | Прогноз зависит от множества факторов, в частности, от выраженности и давности процесса. Чем раньше диагностировано заболевание и начато лечение, тем более оно эффективно. Хирургические методы лечения зависят от квалификации сурдолога-хирурга, выполняющего операцию. В большинстве случаев они восстанавливают слух, однако, к сожалению, не редки случаи рецидива (повторного обострения) заболевания в более тяжелой форме, чем изначально, в связи с тем, что сама хирургическая операция вызывает более выраженные повреждения тканей, чем были до этого. Усилители слуха используются при умеренном тимпаносклерозе и являются достаточно эффективными. Кохлеарная имплантация применима при запущенном тимпаносклерозе и невозможности проведения хирургической чистки барабанной полости. |
| Травматическая тугоухость | - медикаментозная фармакотерапия (обезболивающие, противовоспалительные средства, антибиотики и др.);
- физиотерапия (УВЧ-терапия, ультразвуковая терапия, электрофорез);
- хирургическое лечение;
- внешние усилители слуха;
- применение кохлеарного имплантата и др.
| Длительность лечения полностью зависит от особенностей травмы. Консервативное лечение применимо при тугоухости, вызванной воспалительными заболеваниями. При правильно подобранной комбинации лекарственных средств лечение занимает, как правило, не более 7 - 10 дней. Применение физиотерапевтических методов лечения оправдано в период восстановления после травмы, который может растянуться на несколько месяцев и даже лет. Хирургическое лечение показано в тех случаях, когда причина тугоухости не может быть устранена иными методами. Усилители слуха и кохлеарные имплантаты применяются только вне периода острого воспалительного процесса, иначе они могут его усугубить. Длительность восстановительного и адаптационного периода после установки кохлеарного имплантата составляет от нескольких месяцев до одного года. | Прогноз травматической тугоухости напрямую зависит от тяжести полученных повреждений. Чем больше структур повреждено, тем более интенсивное потребуется лечение и тем меньше шансы на восстановление слуха. Нарушение целостности структур головного мозга несет угрозу не только слуху, но и жизни больного. |
| Медикаментозная тугоухость | - детоксикационные мероприятия (искусственная рвота, слабительные препараты);
- методы экстракорпоральной очистки крови (гемодиализ, гемосорбция, плазмаферез и др.);
- внешние усилители слуха.
| Длительность лечения зависит от скорости развития тугоухости и времени, на протяжении которого она сохраняется. Резко возникшая тугоухость чаще является обратимой при своевременной отмене препарата, ее вызвавшего. Слух возвращается при этом в сроки от нескольких дней до 2 - 3 недель. Постепенно прогрессирующая медикаментозная тугоухость чаще является необратимой. В некоторых случаях может оказаться эффективным кохлеарный имплантат. | Прогноз медикаментозной тугоухости зависит от вида вызвавшего ее препарата, от периода его использования и применяемых доз. Применение кохлеарного имплантата чаще является неэффективным по сравнению со старческой тугоухостью или отосклерозом. |
| Болезнь Меньера | - медикаментозная фармакотерапия (мочегонные средства, периферические сосудорасширяющие средства, глюкокортикостероиды и др.);
- поведенческая терапия (ограничение соли, алкоголя, курения и др.);
- хирургическое лечение и др.
| Согласно общепринятому мнению ухудшение слуха при болезни Меньера происходит после каждого очередного приступа, причем восстановление всегда является неполным. Поэтому единственным способом приостановить прогрессию тугоухости является как можно более скорое купирование приступа и предотвращение каждого последующего приступа. Таким образом, для того чтобы держать заболевание под относительным контролем, потребуется постоянное медикаментозное лечение и соблюдение ограничений на протяжении всей жизни. | Прогноз болезни Меньера один – тугоухость и выраженные нарушения координации. В большинстве случаев своевременно начатое лечение позволяет поддерживать оптимальное качество жизни на протяжении многих лет. Однако при некоторых вариантах заболевания медикаментозное лечение не эффективно, и единственным методом лечения остается хирургическая операция на лабиринте внутреннего уха, эффективность которой может быть различной. |
| Аномалии развития органа слуха | - хирургическое лечение;
- внедрение кохлеарного имплантата.
| Длительность лечения продиктована сложностью оперативного вмешательства и продолжительностью восстановительного периода, который составляет обычно не более нескольких месяцев. | Эффективность слуховосстановительных операций индивидуальна и зависит от множества факторов, среди которых наиболее важны такие как вид аномалии, ее функциональная значимость, объем предстоящей операции и опыт хирурга. |
Остальные заболевания, перечисленные в данной статье (инсульт головного мозга, злокачественные опухоли, менингоэнцефалит, вклинения головного мозга, субдуральные гематомы, воспалительные заболевания среднего и внутреннего уха и др.), сурдолог лечит лишь в составе врачебного консилиума, причем его роль в данных случаях является весьма второстепенной.