Боль в пояснице, которую также называют
люмбалгией, является довольно распространенной жалобой на приеме у врача. Данная
боль может возникать на фоне поражения позвоночного столба, мышц, связок, суставов, некоторых органов брюшной полости, спинного мозга и его оболочек, подкожно-жировой клетчатки или
кожи. Также боль в пояснице может являться следствием некоторых патологий или врожденных заболеваний тазовых костей, конечностей, грудной клетки или брюшной полости.
Анатомия поясничной области
![]()
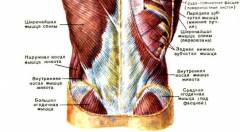
Область поясницы, по сути, является частью задней брюшной стенки. Верхняя граница поясничной области проходит по нижнему краю нижних ребер, а также по остистому отростку (
непарный отросток позвонка, который направляется по срединной линии от задней поверхности дуги позвонка) второго грудного позвонка. Снизу данную область ограничивают гребни подвздошных костей (
верхняя часть подвздошной кости) и крестцовая кость. Боковыми границами являются задние подмышечные линии, которые проходят от заднего края подмышечной ямки.
Кожный покров поясничной области является толстым и довольно легко собирается в складки. За подкожно-жировой клетчаткой и поверхностной фасцией спины (
тонкая оболочка, которая состоит из соединительной ткани) располагается жировая ткань, которая также распространяется и на ягодичную область, формируя так называемую ягодичную подушку.
В поясничной области выделяют внутренний (
медиальный) и наружный (
латеральный) отдел. Границей между данными отделами является наружный край мышцы, которая выпрямляет позвоночный столб.
В медиальном отделе поясничной области выделяют следующие структуры: - Собственная фасция спины представляет собой тонкую пластинку из соединительной ткани, которая сверху покрывает мышцы поверхностного отдела поясничной области. Данная фасция состоит из двух листков – поверхностного и глубокого. Первый листок развит довольно слабо (тонкий), в то время как второй листок имеет большую толщину. В области мышцы, выпрямляющей позвоночник, глубокий листок формирует пояснично-грудную фасцию, которая состоит из большого числа сухожильных волокон.
- Мышца, выпрямляющая позвоночник, по сути, представляет собой самую длинную и самую мощную мышцу всей спины. Располагается данная мышца в своеобразном желобе, который сформирован остистыми и поперечными отростками позвонков (боковые отростки, которые отходят от дуги позвонка). Свое начало мышца берет от задней поверхности крестцовой кости, а также от заднего отдела подвздошного гребня и остистых отростков последних двух или трех поясничных позвонков. При продвижении вверх, мышца разделяется на три мышечных тяжа (ближе к позвоночному столбу располагается остистая мышца, по центру находится длиннейшая мышца, а сбоку – подвздошно-реберная мышца). Двустороннее сокращение этой мышцы приводит к разгибанию позвоночника и удерживанию всего корпуса в вертикальном положении. В свою очередь, одностороннее сокращение мышцы, выпрямляющей позвоночник, приводит к наклонению позвоночного столба в соответствующую сторону. Стоит заметить, что мышца, выпрямляющая позвоночник, участвует в акте дыхания, так как небольшая часть мышечных пучков способна опускать ребра.
- Квадратная мышца поясницы является четырехугольным и плоским мышечным пучком, который берет свое начало от подвздошно-поясничной связки, гребня подвздошной кости и поперечных отростков первых пяти поясничных позвонков. Крепится же квадратная мышца поясницы к нижнему краю последнего ребра, а также к поперечным отросткам первых двух поясничных позвонков. Функция этой мышцы является практически идентичной функции мышцы, выпрямляющей позвоночник.
- Большая поясничная мышца по своей форме является длинной и веретенообразной мышцей. Поверхностные пучки данной мышцы начинаются на боковой поверхности последнего грудного и четырех верхних поясничных позвонков, в то время как более глубокие пучки берут свое начало от всех поперечных отростков поясничных позвонков. Направляясь вниз, мышца постепенно суживается и, объединяясь с подвздошной мышцей на уровне крыла подвздошной кости, формирует общую подвздошно-поясничную мышцу. Функцией большой поясничной мышцы является сгибание и поворот кнаружи (супинация) бедренной кости. Мышца также помогает сгибать поясничный отдел, если нога находится в фиксированном положении.
- Дугообразные связки диафрагмы являются уплотненными участками внутренностной фасции живота. Всего выделяют две дугообразные связки диафрагмы – медиальную (расположена ближе к срединной линии) и латеральную (боковую). Медиальная дугообразная связка расположена над большой поясничной мышцей, а латеральная дугообразная связка проходит поперек большой квадратной мышцы поясницы и соединяет поперечный отросток второго поясничного позвонка с последним ребром.
В латеральном отделе поясничной области располагаются мягкие ткани, которые также относятся и к мышцам брюшной полости.
В латеральном отделе выделяют следующие структуры: - Широчайшая мышца спины – самая поверхностная мышца латерального отдела, занимающая всю нижнюю часть спины. Эта мышца берет свое начало от остистых отростков пяти последних позвонков грудного отдела, от всех позвонков поясничного и крестцового отдела, от гребня подвздошной кости, от четырех нижних ребер, а также от поверхностного листка пояснично-грудной фасции. Верхние мышечные пучки направляются вбок, образуя заднюю стенку подмышечной полости, а нижние – косо вверх и вбок. Прикрепляется широчайшая мышца спины к плечевой кости, а именно – к малому бугорку. Мышца отвечает за приведение плеча к туловищу, а также за вращение верхней конечности вовнутрь (пронация). Если рука фиксирована, то тогда мышца приближает к ней туловище и способна расширять грудную клетку.
- Наружная косая мышца живота расположена на боковой, а также передней поверхности живота и частично переходит на грудную клетку. Мышца начинается на наружной поверхности последних семи ребер и прикрепляется к подвздошной кости, белой линии живота (волокнистая структура, которая проходит по срединной линии живота), а также к лобковому симфизу (сочленение двух лобковых костей). Наружная косая мышца живота при одностороннем сокращении поворачивает корпус в противоположную сторону, а при двустороннем – несколько опускает ребра, сгибает позвоночный столб.
- Нижняя задняя зубчатая мышца живота пролегает в месте перехода поясничного отдела в грудной. Свое начало данная мышца берет от остистых отростков двух нижних грудных позвонков и трех верхних поясничных. Продвигаясь косо вверх, мышца прикрепляется к нижним четырем ребрам. Функцией нижней задней зубчатой мышцы живота является опускание нижних ребер.
- Внутренняя косая мышца живота представляет собой плоскую сухожильно-мышечную пластинку, которая расположена под наружной косой мышцей живота. Начинается мышца от подвздошного гребня, паховой связки и от пояснично-грудной фасции. Направляясь веерообразно, мышца крепится к наружной части нижних ребер, а также частично вплетается в белую линию живота. Двустороннее сокращение данной мышцы сгибает позвоночный столб и тянет грудную клетку книзу. В свою очередь, одностороннее сокращение поворачивает корпус в соответствующую сторону. Если грудная клетка фиксирована, то мышца поднимает таз.
- Поперечная мышца живота расположена непосредственно под внутренней косой мышцей живота. Данная мышца является тонкой сухожильно-мышечной пластинкой, которая берет свое начало от внутренней поверхности 7 – 8 ребра, гребня подвздошной кости, паховой связки и пояснично-грудной фасции. Мышечные пучки вплетаются в полулунную линию (место перехода мышечной части поперечной мышцы живота в сухожилие). Также мышца участвует в образовании белой линии живота. Поперечная мышца живота входит в состав брюшного пресса и способна уменьшать объем брюшной полости, а также оттягивать ребра вперед. Одностороннее сокращение данной мышцы сгибает корпус в соответствующую сторону.
Стоит отметить, что в поясничной области имеются так называемые слабые места, в которые могут проникать гнойники или через которые в некоторых случаях выходят поясничные
грыжи.
В поясничном отделе имеются следующие слабые места: - Треугольник Пти формируется в месте, где расходятся края наружной косой мышцы живота и широчайшей мышцы спины. Основанием данного треугольника является подвздошная кость. В свою очередь, дно треугольника образовано внутренней косой мышцей живота. Треугольник Пти является слабым местом поясничной области, так как здесь мышечный слой является относительно невыраженным.
- Ромб Лесгафта – Грюнфельда образован краями внутренней косой мышцы живота и нижней задней зубчатой мышцы живота. Верхней границей ромба является нижний край нижней задней зубчатой мышцы живота, а снизу и снаружи ромб ограничен задним краем внутренней косой мышцы живота. Внутренней границей данного образования служит край мышцы, выпрямляющей позвоночник. Дно ромба представлено апоневрозом (широкая сухожильная пластинка) поперечной мышцей живота.
За мышечным слоем следует поперечная фасция, которая, по сути, является частью общей фасции живота. Чуть глубже расположена забрюшинная клетчатка, а за ней позадибрюшинная фасция, которая заключает в себе почку, надпочечник вместе с мочеточником.
Артерии, которые расположены в области поясницы являются ветвями брюшной аорты, а также срединной крестцовой артерией. Вверху артерии поясничной области сообщаются (
анастомозируют) с ветвями межреберных артерий, а внизу – с ветвями подвздошных артерий. Отток венозной крови осуществляется венами, которые относятся к системе нижней, а также верхней полой вены. Нервы в поясничной области являются ветвями пояснично-крестцового сплетения.
Какие структуры могут воспаляться в пояснице?
![]()
Люмбалгия (
боль в поясничной области) может возникать на фоне воспаления какой-либо ткани или органа, который находится в забрюшинном пространстве. Боль в данной области может возникать остро или же иметь хронический характер.
В поясничной области могут воспаляться следующие ткани и органы: - Кожа поясничной области может поражаться гноеродными микробами (стафилококками и стрептококками). Данные болезнетворные микроорганизмы могут поражать волосы, потовые и сальные железы. При фурункуле в патологический процесс (гнойно-некротическое воспаление) вовлекается стержень волоса, а также окружающие его ткани. При данной патологии наиболее выраженная боль наблюдается на третий или четвертый день, когда стержень фурункула подвергается гнойному расплавлению (также повреждаются и нервные окончания). При фурункулезе (возникновение на коже фурункулов на различных стадиях развития) возникает высокая температура (вплоть до 39 – 40ºС), озноб, сильные головные боли. Другой патологией, которая может поражать кожный покров поясницы, является карбункул. Карбункул характеризуется поражением сразу нескольких волосяных фолликул (стержень волоса), которые располагаются вблизи друг друга. В итоге образуется общий инфильтрат (скопление лимфы, крови и некоторых клеток), который может достигать в диаметре до 6 – 10 сантиметров. В отличие от фурункула, карбункул является более болезненным образованием и протекает с выраженными симптомами общей интоксикации организма (слабость, снижение работоспособности, снижение аппетита, головная боль, головокружение и др.). Также кожа поясничной области может поражаться и при эктиме (проникновению в кожу стрептококков). В ходе данной пиодермии (поражение кожи гноеродными бактериями) на кожном покрове формируется небольшой пузырек с гноем, который в дальнейшем трансформируется в язвочку. Именно данная язвочка является довольно болезненным образованием.
- Жировая клетчатка может вовлекаться в воспалительный процесс при панкреонекрозе (гибель тканей поджелудочной железы) или при гнойном поражении почек, надпочечников или других структур, находящихся в забрюшинном пространстве. Забрюшинная флегмона (гнойное расплавление клетчатки) протекает малоспецифично. На начальном этапе температура тела поднимается до 37 – 38ºС, может возникать озноб и недомогание. В дальнейшем в поясничной области возникает боль тянущего или пульсирующего характера, которая постепенно становится разлитой (боль может отдавать в ягодицу или в живот). Стоит отметить, что болевые ощущения усиливаются во время движения и заставляют человека принимать вынужденное лежачее положение.
- Позвоночный столб. Неинфекционное воспаление позвоночника с поражением поясничного и крестцового отдела, а также околопозвоночных тканей (болезнь Бехтерева) также приводит к болевому синдрому. Боль локализуется не только по ходу позвоночного столба, но также и в мышцах. Помимо боли в позвоночнике, появляется чувство скованности, которая возникает в покое и постепенно уменьшается во время движения. По мере прогрессирования болезни Бехтерева в тазобедренных суставах появляется боль и скованность, а в позвоночнике практически блокируются все активные движения из-за сращения суставных поверхностей позвонков. Также позвоночник может поражаться при туберкулезе, бруцеллезе (инфекция, передаваемая от больных животных людям, которая поражает различные внутренние органы) или остеомиелите (гнойное воспаление костной ткани).
- Мышцы и связки поясничного отдела также могут вовлекаться в воспалительный процесс. Чаще всего данные ткани воспаляются на фоне травматических повреждений, переохлаждения или при длительном пребывании в вынужденном положении.
- Почки. Воспаление почечной лоханки (полость в форме воронки, которая соединяет почку и мочеточник) и межклеточного вещества почки (гломерулонефрит) также характеризуется возникновением боли в поясничной области. Патологические изменения сильнее всего затрагивают почечные канальца, через которые происходит фильтрация крови.
- Аппендикс (червеобразный отросток). Если аппендикс расположен в нетипичной позиции (позади слепой кишки), то при его воспалении (аппендицит) возникает сильная боль в поясничной области. Стоит отметить, что острый аппендицит является показанием для экстренной госпитализации и проведения хирургической операции.
Подпишитесь на Здоровьесберегающий видеоканал


Причины болей в пояснице
![]()
Существует довольно большое количество причин, которые способны вызвать болевые ощущения в поясничной области. У спортсменов чаще всего диагностируют
растяжение мышц и связок, в то время как у пожилых людей обнаруживают
остеохондроз поясничного отдела, который приводит к появлению
межпозвоночной грыжи, которая способна сдавливать спинномозговые корешки спинного мозга.
Причины болей в пояснице
| Название заболевания | Механизм возникновения болей в пояснице | Другие симптомы заболевания |
Фурункул
(гнойно-некротическое воспаление стержня волоса) | Боль возникает вследствие раздражения или разрушения болевых рецепторов, расположенных вокруг волосяного стержня (фолликула). Самая интенсивная боль возникает на третьи или четвертые сутки, когда происходит гнойное расплавление центральной части фурункула (стержня фурункула). | Как правило, температура тела повышается до 37,5 – 38ºС. После того как гнойно-некротическая масса подверглась отторжению или удалению, боль стихает. Кожа на месте фурункула в течение нескольких дней рубцуется. |
Фурункулез
(возникновение на коже фурункулов на различных стадиях развития) | Тот же что и при фурункуле. | На месте появления фурункулов кожа может болеть, зудеть и покалывать. При фурункулезе возникает общее недомогание организма с симптомами интоксикации (головная боль, головокружение, слабость, снижение аппетита, тошнота, рвота). Температура тела может подниматься вплоть до 39 – 40ºС. Иногда может возникать потеря сознания. |
Карбункул
(воспаление нескольких волосяных стержней, расположенных рядом) | Тот же, что и при фурункуле. | При слиянии нескольких пораженных волосяных фолликул образуется инфильтрат довольно больших размеров (до 8 – 10 см). Данный инфильтрат является крайне болезненным и напряженным. При данной патологии возникает лихорадка (вплоть до 40ºС), озноб, тошнота и/или рвота, головная боль. |
Эктима
(поражение кожи стрептококком) | Болевые ощущения возникают из-за глубокой и болезненной язвы, которая появляется на месте небольшого поверхностного гнойничка (фликтена). В течение нескольких дней язва рубцуется, и боль постепенно уменьшается. | В первые дни после начала заболевания на коже образуется пузырь небольших размеров, который содержит гной или гнойно-геморрагическое содержимое (гной с примесью крови). Через пару недель фликтена засыхает, после чего сверху нее формируется корка. После того как корка отторгается, на поверхности кожи виднеется крайне болезненная язва. |
Болезнь Бехтерева
(анкилозирующий спондилит) | Боль возникает вследствие воспалительного процесса в межпозвоночных суставах. Дело в том, что при воспалении выделяется большое количество биологически активных веществ (брадикинин), которые вызывают и усиливают болевые ощущения. Стоит заметить, что боль, как правило, беспокоит ночью или утром. Кроме того, постепенно усиливается нагрузка на мышцы позвоночника. В итоге в них возникает патологическое напряжение и боль. | По мере прогрессирования патологии боль и скованность, которые локализуются в пояснице и крестце, могут распространяться на весь позвоночный столб, а также на тазобедренные суставы. Иногда в патологический процесс могут вовлекаться коленные, голеностопные и локтевые суставы (периферическая форма заболевания). У болезни Бехтерева также имеются и внесуставные проявления. К ним относятся такие патологии как иридоциклит (воспаление радужной оболочки глаза), аортит (воспаление стенки аорты), недостаточность сердечных клапанов (чаще всего аортального клапана), перикардит (воспаление наружной соединительнотканной оболочки сердца). |
Забрюшинная флегмона
(разлитой нагноительный процесс, локализующийся в забрюшинной клетчатке) | Скопление гноя в забрюшинном пространстве сдавливает кровеносные сосуды и нервные ткани, что и вызывает чувство боли различной интенсивности. Также при данном патологическом состоянии происходит выделение биологически активных веществ, которые усиливают боль (брадикинин). Боль обычно пульсирующая и тянущая. | На начальном этапе может беспокоить общее недомогание, лихорадка (37 – 38ºС) и озноб. В дальнейшем боль усиливается, особенно во время ходьбы. Необходимо заметить, что боль может распространяться в крестцовую или ягодичную область, а также в живот. |
Миозит
(воспаление мышечной ткани) | Воспаленные мышцы поясницы могут значительно сдавливать кровеносные сосуды, в которых находятся нервные рецепторы, а также нервы, расположенные в поверхностных и глубоких слоях. Сдавливание нервной ткани и приводит к появлению боли. | Миалгия, или мышечная боль, несколько усиливается при надавливании на воспаленную мышцу, во время движения, в покое или при смене погоды. В некоторых случаях над областью поражения мышц поясницы определяется уплотнение тканей, а также покраснение кожного покрова. Хронический миозит приводит к утрате функциональности мышц (атрофия). Иногда в воспалительный процесс могут вовлекаться новые мышцы. |
Остеохондроз поясничного отдела
(дистрофические изменения межпозвоночных дисков) | Снижение эластичности хрящевой ткани межпозвоночных дисков постепенно ведет к уменьшению пространства между соседними позвонками. В дальнейшем образуется грыжа, которая смещаясь, может сдавливать нервные корешки и ганглии (скопление нервных клеток) спинного мозга. Болевые ощущения бывают постоянными или могут возникать в виде прострелов. Боль может локализоваться не только в поясничном отделе, но также отдавать в ягодицу или ногу (при сдавливании седалищного нерва). | Боль усиливается на фоне физической нагрузки или психоэмоционального перенапряжения. В некоторых случаях может повышаться потливость (гипергидроз). Мышцы, которые иннервируются пораженным нервом, теряют свою функциональность, становятся слабыми и вялыми, что, в конечном счете, приводит к их атрофии. В ягодицах и нижних конечностях могут возникать неприятные ощущения (покалывание, онемение, жжение). |
Сколиоз поясничного отдела
(искривление позвоночника) | Сколиотическое искривление поясничных позвонков может приводить к защемлению спинномозговых корешков, что и вызывает боль разной интенсивности. Также стоит отметить, что сколиоз приводит к раннему развитию остеохондроза. | Помимо нарушения осанки, может быть нарушено нормальное положение тазовых костей, а также органов малого таза (мочевой пузырь, матка с придатками, прямая кишка). |
Болезнь Шейермана-Мау
(кифоз подростков) | Вследствие того, что некоторые позвонки подвергаются деформации, а межпозвоночные диски - патологической перестройке по типу фиброза (хрящевая ткань заменяется на соединительную), происходит искривление позвоночного столба в верхней части спины (грудной кифоз). Мышцы поясницы не способны справиться с постоянной нагрузкой, что и приводит к их патологическому напряжению и возникновению боли. | Повышенная утомляемость, а также возникновение болей в пояснице при выполнении умеренной физической нагрузки или при длительном сидении. Сильная боль свидетельствует о вовлечении в патологический процесс поясничных позвонков. |
Бруцеллез позвоночника
(поражение позвоночного столба возбудителем бруцеллеза) | Повреждение одного или нескольких позвонков приводит к склеротическим изменениям и формированию боковых остеофитов (патологические наросты, которые образуются из тела позвоночника), которые могут сдавливать нервные ткани. | Появляется лихорадка (37 – 38ºС), озноб, общее недомогание, повышенная потливость, боль в суставах нижних конечностей. Нередко бруцеллез позвоночника приводит к остеомиелиту (гнойное поражение позвонков). |
| Туберкулез позвоночника | Разрушение тел позвонков приводит к сдавливанию нервных корешков (радикулопатия). Кроме того, нервные структуры могут сдавливаться локальным скоплением гноя (абсцесс). | Температура тела может подниматься до 37 – 38ºС. Появляется общая слабость, боль в мышцах спины, которые носят тянущий и ноющий характер. По мере прогрессирования болезни болевой синдром усиливается. В некоторых случаях боль становится нестерпимой. В позвоночнике появляется скованность, нарушается осанка, а также походка. Из-за постоянного патологического напряжения мышц спины происходит их частичная, а в дальнейшем и полная атрофия (утрата функциональности). |
Остеомиелит позвоночника
(гнойное поражение позвонков и окружающих тканей) | Скопление гноя может сдавливать нервную ткань спинного мозга, спинномозговые корешки, мышечные ткани, кровеносные сосуды. Боль постоянная и довольно сильная. В некоторых случаях образуются свищи (патологические каналы), через которые гной может проникать в более поверхностные ткани и сдавливать нервные рецепторы, находящиеся в мышцах, подкожно-жировой клетчатке или коже. | Температура может подниматься до 39 – 40ºС. Выявляют увеличение числа сердечных сокращений (тахикардия), а также снижение артериального давления (гипотония). Нередко возникает нарушение сознания и судороги. Болевые ощущения несколько нарастают в ночное время. |
Острый аппендицит
(воспаление аппендикса) | Боль в пояснице при аппендиците может возникать в том случае, когда червеобразный отросток (аппендикс) расположен позади слепой кишки (ретроцекально) как внутрибрюшинно, так и забрюшинно. Боль возникает из-за омертвения (некроз) тканей аппендикса, а также вследствие сдавливания кровеносных сосудов, в которых находятся болевые окончания. | Температура тела поднимается до 37 – 38,5ºС. Возникает тошнота и 1 – 2 кратная рвота. Аппетит полностью отсутствует. В некоторых случаях может возникать диарея, повышение частоты сердечных сокращений. Боль может распространяться в позвоночник, в правое подреберье или в подвздошную область. |
| Кишечная непроходимость | Боль возникает при сдавливании кишечником брыжейки, в которой расположены нервные стволы, а также кровеносных сосудов. В зависимости от типа кишечной непроходимости (динамической, механической или смешанной) боль может быть постоянной и распирающей или схваткообразной и сильной. | Главным симптомом является боль в животе, которая может отдавать в поясничную область. При прогрессировании заболевания боль стихает из-за полной атонии кишечника и угнетения перистальтики и моторики. Также возникает тошнота и многократная и неукротимая рвота. Живот становится вздутым, выявляется его асимметрия. Кроме того, возникает задержка стула и газов. |
| Почечная колика | Боль возникает вследствие нарушения почечного кровоснабжения, которое возникает из-за повышения давления в лоханках (полость в форме воронки, которая соединяет почку и мочеточник). В свою очередь, давление в лоханках повышается из-за их переполнения мочой. Боль возникает внезапно и носит приступообразный характер. Необходимо заметить, что приступ боли может длиться от нескольких секунд или минут до нескольких десятков часов. | Боль может распространяться (иррадиировать) в поясничную паховую или надлобковую область, в нижние конечности. Приступ боли приводит к увеличению частоты мочеиспускания. После прекращения приступа боли в поясничной области сохраняется тупая и ноющая боль. Нередко возникает тошнота и рвота. Количество выделяемой мочи полностью или практически полностью прекращается (анурия, олигурия) при окклюзии мочеточника камнем. |
Пиелонефрит
(неспецифическое воспаление лоханки и почечной ткани) | Воспаление соединительной ткани почки и клубочкового аппарата (морфофункциональная единица почки) приводит к застою мочи и перерастяжению лоханок, что и вызывает боль.
Если пиелонефрит возник вследствие закупорки мочеточника или лоханки камнем, то тогда возникает выраженная и приступообразная боль. В случае если речь идет о необструктивном пиелонефрите (возникает на фоне нисходящей или восходящей инфекции), то тогда боль тупая и ноющая. | Температура тела может повышаться до 38 – 40ºС. Возникает озноб, общее недомогание, тошнота и/или рвота. Также наблюдается снижение аппетита. Если пиелонефрит развивается на фоне воспаления мочевого пузыря (цистит) или мочеиспускательного канала (уретрит), то возможны нарушения мочеиспускания (дизурические явления). |
Также боли в пояснице могут возникать по следующим причинам: - Растяжение мышц и связок поясничного отдела чаще всего возникает у спортсменов при чрезмерных физических нагрузках или при использовании неправильной техники. Помимо боли, которая является следствием сильного спазма мышечной ткани, возникает чувство скованности в позвоночнике и отек тканей. При ушибе мягких тканей может возникать гематома (локальное скопление крови), которая способна усиливать боль из-за сдавливания окружающих тканей, в которых расположены нервные рецепторы.
- Переломы позвоночника в поясничном отделе. Чаще всего речь идет о компрессионном переломе позвоночника, который возникает при чрезмерном сгибании позвоночника или о переломах поперечных и остистых отростков. О компрессионном переломе говорит постоянная боль в позиции стоя или сидя, которая практически полностью исчезает, если человек ложиться. Кроме боли может возникать потеря чувствительности и слабость в промежности и в нижних конечностях.
- Опухоли позвоночника как доброкачественные (остеобластома, остеоидная остеома, гемангиома и др.), так и злокачественные (миелома, остеосаркома, проникновение метастазов в позвоночник) приводят к возникновению болей, которые могут иметь различную интенсивность. Боли довольно часто иррадиируют в нижние конечности, а иногда и в верхние. Характерной особенностью таких болей является отсутствие терапевтического эффекта от использования обезболивающих медикаментов. Также возникает слабость и онемение в нижних конечностях (в некоторых случаях - паралич), нарушение акта мочеиспускания и дефекации, нарушение осанки.
Диагностика причин болей в пояснице
![]()
В зависимости от причины, вызвавшей боль в пояснице, может понадобиться консультация таких врачей как терапевт, нефролог, хирург, дерматолог, ортопед, травматолог, невролог или инфекционист.
Для диагностики таких видов пиодермии (
поражение кожи, вызванное проникновением гноеродных бактерий) как фурункул, карбункул или эктима необходима консультация хирурга или дерматолога. Точный диагноз ставится исходя из клинической картины патологии, а также на основе визуального осмотра пораженного участка кожного покрова. Чтобы определить тип возбудителя (
стафилококк и/или стрептококк) прибегают к проведению бактериального посева, а также делают антибиотикограмму (
определяют чувствительность возбудителя к разным антибиотикам).
Диагностику миозита проводит врач-невролог. Учитываются характерные жалобы, клиническая картина заболевания, а также данные электромиографии (
метод регистрации электрических потенциалов, исходящих от мышц). Иногда прибегают к ультразвуковому исследованию (
УЗИ) для исследования мышечной ткани для оценивания их структуры и степени повреждения. В
общем анализе крови чаще всего обнаруживают повышение
скорости оседания эритроцитов, повышение числа белых кровяных клеток, повышение С-реактивного белка (
один из белков острой фазы воспаления).
Анкилозирующий спондилит (
болезнь Бехтерева) диагностирует врач-ревматолог. Для того чтобы подтвердить диагноз учитываются специфические симптомы такие как боль и скованность в позвоночнике, которые усиливаются в состоянии покоя, а также боль в грудной клетке. Также необходимо провести
магнитно-резонансную томографию позвоночника или рентгенографию. Стоит отметить, что магнитно-резонансная томография является более чувствительным методом и позволяет обнаружить патологические изменения в самом начале заболевания. Кроме того, обязательно проводят общий анализ крови, в котором чаще всего обнаруживается повышение СОЭ (
скорость оседания эритроцитов).
Диагностика забрюшинной флегмоны должна проводиться терапевтом или хирургом. Вялотекущие флегмоны диагностировать крайне тяжело, так как симптоматика крайне не выразительна (
особенно при уже назначенном лечении по поводу другого заболевания). Острые флегмоны диагностируются путем прощупывания болезненного объемного формирования (
инфильтрата). В общем анализе крови отмечаются характерные для воспалительного процесса повышение количества белых кровяных телец (
лейкоцитов), сдвиг лейкоцитарной формулы влево (
увеличение количества молодых форм нейтрофилов) и повышение скорости оседания эритроцитов.
Болезнь Шейермана-Мау должна диагностироваться в подростковом возрасте врачом-ортопедом. Одним из ведущих клинических проявлений заболевания является увеличение выраженности грудного кифоза (
физиологическое искривление грудного отдела позвоночника), который не устраняется даже при максимальном разгибании позвоночника. При прогрессировании заболевания на рентгеновских снимках выявляют клиновидную деформацию тел позвоночника грудного и поясничного отдела. При магнитно-резонансной томографии и косвенно на рентгеновских снимках можно выявить дистрофические изменения в межпозвоночных дисках. Стоит отметить, что на начальных этапах данного заболевания клиническая картина крайне неспецифична и диагностировать болезнь Шейермана-Мау очень проблематично.
Диагноз бруцеллез позвоночника должен ставить врач-инфекционист. Важными данными для подтверждения такого диагноза является подтверждение наличия контакта с животными (
крупный рогатый скот, мелкий рогатый скот или свиньи) или употребление в пищу недостаточно термически обработанных продуктов животноводства. Также учитывается клиническая картина заболевания. Подтверждение диагноза проводится путем постановки специфических лабораторных анализов, которые обнаруживают возбудителя в крови (
полимеразная цепная реакция, посев крови, реакция Райта).
Для того чтобы выявить туберкулезное поражение позвоночника выполняют рентгенографию или
компьютерную томографию (
снимок делается в двух проекциях). На снимках обнаруживаются очаги разрушения позвонков, секвестры (
участки полностью разрушенной костной ткани), а также, в некоторых случаях, тени, которые говорят о натечных локальных скоплениях гноя. Для того чтобы подтвердить диагноз, необходимо сделать бактериальный посев участков пораженной костной ткани или содержимого абсцесса. В анализе крови обнаруживаются признаки воспалительного процесса – повышение скорости оседания эритроцитов, повышенная концентрация С-реактивного белка, увеличение количества белых кровяных телец. Также ставят туберкулиновую пробу, которая в большинстве случаев будет положительной. Диагноз подтверждается ортопедом.
Подтвердить диагноз остеохондроз поясничного отдела может невролог. Диагноз ставится на основе типичных клинических признаков заболевания (
боль по ходу пораженного нерва, односторонняя атрофия мышц, а также нарушение чувствительности сдавленного нерва). Подтверждение диагноза осуществляется при помощи рентгенографии или магнитно-резонансной томографии (
«золотой стандарт диагностики») поясничного отдела. На снимках можно увидеть дистрофические изменения в межпозвоночных дисках, а также место и степень сдавливания спинномозгового корешка.
Сколиоз должен диагностироваться ортопедом. Чаще всего данная патология выявляется еще в детском возрасте. Чтобы определить степень или выраженность сколиозного искривления используют сколиозометр или выявляют углы искривления на рентгенограмме позвоночника. Именно рентгенологический метод позволяет выявить сколиоз на самых ранних этапах заболевания.
Диагностика остеомиелита позвоночника осуществляется врачом-ортопедом, терапевтом или хирургом. При диагностике учитывается клиническая картина заболевания, а также рентгенография или томография. Стоит отметить, что «золотым стандартом» является томография (
компьютерная или магнитно-резонансная), которая позволяет выявлять объем и степень повреждений костной ткани позвоночника. При наличии свищей проводят фистулографию (
заполнение канала свища контрастным веществом с последующей рентгенографией).
Острый аппендицит диагностирует хирург, терапевт или врач скорой помощи. При атипичном положении аппендикса (
если он расположен позади слепой кишки, а не снизу от нее) клиническая картина несколько отличается от классической. Для подтверждения ретроцекального аппендицита на правый треугольник Пти надавливают пальцем, а затем резко убирают его вследствие чего боль, резко усиливается (
симптом Габая). Также характерна болезненность при надавливании пальцем на правый треугольник Пти (
симптом Яуре-Розанова).
Диагностика кишечной непроходимости проводится хирургом. Диагноз подтверждается путем выявления различных характерных симптомов кишечной непроходимости (
выслушивание «шума плеска» над петлями кишечника и др.). На рентгене выявляют горизонтальные уровни жидкости, а над ними пузыри газа (
симптом Клойбера) и поперечную исчерченность кишечника (
симптом керкринговых складок). Ультразвуковое исследование обнаруживает расширенную область кишечника, утолщение стенки кишечника при механической кишечной непроходимости (
закупорка кишечника на каком-либо уровне) или чрезмерное скопление газов и жидкости – при динамической кишечной непроходимости (
нарушение двигательной функции кишечника).
Почечная колика должна диагностироваться хирургом или урологом. Диагноз ставится на основе жалоб, а также внутривенной урографии. Данный метод позволяет после введения контрастного вещества рентгенологически визуализировать, на каком уровне произошла окклюзия (
закупорка) мочеточника. Также можно обнаружить патологические изменения мочевых путей, изменение позиции почки, расширение почечных лоханок.
Для диагностики пиелонефрита необходимо проконсультироваться с врачом-нефрологом. Учитываются характерные симптомы заболевания, а также проводят
анализ мочи, общий и
биохимический анализ крови, бактериологическое исследование мочи в которых обнаруживают различные признаки воспалительного процесса в мочевыделительной системе. Кроме того, выполняют ультразвуковое исследование, обзорную и экскреторную урографию (
обычная и контрастная рентгенография почек, мочеточников и мочевого пузыря) или компьютерную томографию для уточнения диагноза.
Что делать при болях в пояснице?
![]()
Боль, возникающая в поясничной области, свидетельствует о травме или патологическом изменении в мышцах, связках, позвоночнике, спинномозговых корешках или некоторых органах брюшной полости.
Первая помощь
При растяжении мышц и связок поясницы в первые минуты нужно приложить к ним холод. Для этого можно использовать пузырь со льдом, гипотермический (
холодовой) пакет или любую ткань, предварительно смоченную в холодной воде. Под действием холода поверхностные кровеносные сосуды подвергаются спазмированию, что предотвращает нарастание отека. В то же время, холод несколько снижает чувствительность болевых рецепторов, что способствует уменьшению выраженности болевых ощущений. Для того чтобы предотвратить последующее повреждение мягких тканей и связок необходимо с момента травмы полностью ограничить нагрузку на позвоночник. При сильных болевых ощущениях целесообразно дать обезболивающее средство (
анальгин, парацетамол, пенталгин). Также на место ушиба или растяжения следует наносить мази на основе
кетопрофена или
диклофенака для уменьшения воспаления, снижения отека и устранения болевых ощущений.
Если боль возникает вследствие серьезной травмы и есть вероятность перелома позвонков, следует полностью ограничить движения в позвоночнике. Также следует дать обезболивающее средство (
ненаркотическое или наркотическое) для купирования болевого синдрома. В дальнейшем следует вызвать бригаду скорой помощи для немедленной госпитализации пострадавшего.
Медикаментозное и хирургическое лечение
В зависимости от заболевания лечение могут проводить консервативным путем, при этом используя различные лекарственные препараты, или же оперативным. Хирургическая операция нужна в том случае, когда речь идет о серьезной патологии органов брюшной полости.
Лечение болей в пояснице | Название заболевания | Лечение |
Фурункул
(гнойно-некротическое воспаление стержня волоса, вызванное стафилококком) | Лечение неосложненного фурункула, как правило, проводят медикаментозно. Кожный покров вокруг стержня фурункула следует несколько раз в сутки обрабатывать антисептическим средством (этиловый спирт). На этапе, когда на коже возникает плотная и болезненная пустула (гнойничок), пораженный кожный покров следует обрабатывать спиртовым раствором йода и прикладывать сухое тепло. На этапе, когда стержень фурункула полностью сформирован, хирург может удалить покрышку или же наложить повязку с веществами, которые способствуют удалению верхних слоев кожи (кератолитические вещества). Осложненный фурункул (распространение воспалительного процесса вглубь) лечат с помощью антибиотикотерапии (ампициллин, эритромицин, тетрациклин и др.). Данные лекарственные препараты могут назначаться как местно, так и внутрь. |
Фурункулез
(возникновение на коже нескольких фурункулов на различных стадиях развития) | Такое же, как и лечение фурункула. Кроме того, может использоваться стафилококковый анатоксин, который усиливает образование антител (белковые молекулы, которые используются для узнавания и уничтожения чужеродных объектов, в том числе и микроорганизмов) к стафилококковому экзотоксину. |
Карбункул
(воспаление нескольких волосяных стержней, расположенных рядом) | На начальном этапе назначают прием антибиотиков широкого спектра действия (ампициллин или ампиокс). Поверхность карбункула вначале обрабатывают этиловым спиртом, а затем прикладывают стерильную повязку. Для купирования болевого синдрома назначают обезболивающие препараты (парацетамол, ибупрофен, анальгин). Если очаг некроза (омертвение тканей) уже сформирован, то необходима хирургическая операция. Операцию проводят под местной анестезией. С помощью остроконечного скальпеля прокалывают одну из стенок гнойника, а затем дренируют полость. В послеоперационном периоде также показана антибиотикотерапия. |
Эктима
(поражение кожи стрептококком) | Поверхностный гнойник (фликтена) нужно вскрыть, а затем помазать кожу зеленкой, дезинфицирующей мазью (белая ртутная мазь 5%, ихтиоловая мазь 10%). Хроническую форму заболевания лечат с помощью антибиотиков (тетрациклин, сульфадимезин). |
Болезнь Бехтерева
(анкилозирующий спондилит) | Терапия сводится к использованию нестероидных противовоспалительных препаратов (индометацин, диклофенак, напроксен, кетопрофен) и глюкокортикоидов (преднизолон, гидрокортизон), которые подавляют воспалительный процесс. Также широко используются блокаторы ФНО-α (фактор некроза опухоли альфа), действие которых направлено на подавление воспалительного процесса (устекинумаб, адалимумаб, инфликсимаб). В период затихания симптомов заболевания (ремиссия) назначаются физиотерапевтические процедуры. Наиболее предпочтительным является фонофорез с гормональными препаратами (комплексное применение глюкокортикоидной мази и ультразвуковой терапии), ультразвуковое воздействие, а также аппликации парафина на область пораженных суставов. |
Забрюшинная флегмона
(разлитой нагноительный процесс, локализующийся в забрюшинной клетчатке) | Чаще всего лечение проводят консервативно. Для лечения используют антибиотики, к которым чувствительны стафилококки или стрептококки, которые чаще всего становятся возбудителями флегмон (антибиотики β-лактамного ряда, макролиды, линкозамиды). При отсутствии необходимого терапевтического эффекта прибегают к хирургической операции. В ходе операции, которую проводят под общим наркозом, клетчаточное пространство вскрывают и дренируют. В послеоперационном периоде также назначается адекватная антибиотикотерапия. |
Миозит
(воспаление мышечной ткани) | Лечение проводят с помощью физиотерапевтических процедур. Как правило, назначается иглоукалывание, лечебный массаж, лечебная физкультура, а также электростимуляция мышечной ткани (стимулирующее воздействие электрического тока на мышцы). Иногда прибегают к использованию фармакопунктуры (введение лекарственных средств в специальные точки). Для купирования болей назначают принимать внутрь анальгезирующие препараты (парацетамол, анальгин, ибупрофен, аспирин) или использовать наружно гели или мази на основе диклофенака и кетопрофена. |
Болезнь Шейермана-Мау
(кифоз подростков) | На ранних этапах заболевания проводится консервативное лечение. Назначается комплекс специальных упражнений (лечебная физкультура), которые укрепляют мышцы спины, лечебный массаж спины, плаванье. Сон должен осуществляться на жесткой поверхности. При прогрессировании заболевания физическую нагрузку ограничивают. Также назначают комплекс упражнений для реклинации деформации (исправление деформации позвоночника с использованием силы, действующей в противоположном направлении). Сильная боль в поясничном и грудном отделе позвоночника служит показанием для хирургической операции. В ходе такой операции (остеотомии) поврежденные позвонки разрезаются и фиксируются в необходимом положении. Для этого используют трансплантаты, которые представляют собой винты и пластины. |
| Бруцеллез позвоночника | Лечение подразумевает назначение двух или трех антибиотиков. Наиболее часто используют доксициклин, стрептомицин, тетрациклин, флероксацин и гентамицин. Также назначают витаминотерапию. Если наблюдаются значительные патологические изменения позвоночника, то является целесообразным провести хирургическую операцию. |
| Туберкулез позвоночника | Помимо консервативного метода лечения с использованием противотуберкулезных препаратов (изониазид, рифампицин, этамбутол, пиразинамид) также необходима и операция на позвоночник. В ходе операции удаляется нежизнеспособная костная ткань. Полости свищевых ходов (патологический канал, который соединяет пораженную полость с более поверхностными тканями) и абсцессов промываются раствором антибиотиков и антисептиков. При значительных патологических изменениях позвоночника (наличие грубых анатомических дефектов) операция не способна устранить инвалидизацию, однако ее проводят для снижения тяжести заболевания. Стоит отметить, что важное значение в лечении туберкулеза занимает усиленное питание. Рацион должен быть сбалансирован, высококалориен и содержать большое количество витаминов и минеральных веществ. Помимо этого, к общеукрепляющему лечению относится гелиотерапия (лечение лучами солнца), а также аэротерапия (пребывание человека на свежем воздухе). |
Остеохондроз поясничного отдела
(дистрофические изменения межпозвоночных дисков) | Чаще всего лечение проводится консервативным путем. Пациентам назначают принимать нестероидные противовоспалительные препараты внутрь (анальгин, баралгин, нурофен, пенталгин), а также использовать гели и мази для наружного применения (кетопрофен, диклофенак, мелоксикам). Для восстановления хрящевой ткани межпозвоночных дисков назначают принимать хондропротекторы (хондроксид, артра, хондротек, хондролон, румалон). Для купирования сильных болей в пояснице используют миорелаксанты, которые снижают двигательную активность мышечной ткани (мидокалм, тизанидин), а также проводят внутрикостные блокады с введением раствора лидокаина в губчатое вещество позвонка. Кроме того, назначают различные физиотерапевтические процедуры (электрофорез, фонофорез), лечебную физкультуру, массаж, рефлексотерапию (иглоукалывание), мануальную терапию (мануальное воздействие на мышцы и позвонки с целью уменьшить боль и увеличить амплитуду движения). Важно придерживаться диеты, которая способствует похудению, для того чтобы снизить нагрузку на позвоночный столб. В некоторых случаях, когда консервативное лечение не купирует болевой синдром или при возникновении синдрома конского хвоста (комплекс неврологических симптомов, которые возникают при сдавливании терминального пучка спинномозговых нервов), прибегают к хирургическому лечению. Для этого корректируют или удаляют межпозвоночную грыжу или другую структуру (остеофит, фасеточный сустав, задняя часть позвонка), которая привела к сдавливанию спинномозгового корешка, а затем проводят стабилизацию позвоночника путем использования винтов, стержней, пластин или костных трансплантатов из донорской или собственной костной ткани (спондилодез). |
| Сколиоз поясничного отдела | В зависимости от степени сколиотического искривления позвоночника лечение может быть консервативным или хирургическим. Первый тип лечения подразумевает выполнение специальных гимнастических упражнений по Шрот, а также ношение корсетов Шено, которые позволяют постепенно нормализовать осанку. Также рекомендуется спать на жесткой поверхности или ортопедических матрасах. Стоит отметить, что сколиоз можно полностью скорректировать вышеупомянутыми методами лишь в подростковом возрасте, так как в более старшем возрасте изменения в позвонках, межпозвоночных дисках и околопозвоночных тканях не поддаются полной корректировке консервативным методом. В случае если выявлен сколиоз 3 или 4 степени с существенным искривлением позвоночника, прибегают к хирургической операции. Позвоночник фиксируется в нужном положении с помощью металлических стержней, которые крепятся к позвоночнику шурупами или крючками. Стоит отметить, что вследствие данной операции тела позвонков сращиваются, что приводит к утрате подвижности определенного сегмента позвоночного столба. Также операция необходима, когда сколиоз появился на фоне врожденной аномалии позвоночника. |
Остеомиелит позвоночника
(гнойное поражение позвонков и окружающих тканей) | Консервативное лечение подразумевает использование больших доз антибиотиков (цефалоспорины, фторхинолоны, аминогликозиды), проведение дезинтоксикационной терапии (переливание плазмы и кровезаменителей), прием иммуностимулирующих препаратов, поливитаминных комплексов, обезболивающих. Крайне важен постельный режим с полным ограничением движений в позвоночнике. Чем раньше начато медикаментозное лечение с использованием антибактериальных препаратов, тем больше вероятность остановить патологический процесс. В некоторых случаях требуется хирургическое вмешательство. Как правило, к операции прибегают в тяжелых и запущенных случаях. В ходе операции в пораженных позвонках делают отверстия, через которые осуществляют дренаж. Также вскрывают и промывают раствором антисептиков и антибиотиков все гнойники (флегмоны). |
Ретроцекальный аппендицит
(воспаление аппендикса, расположенного позади слепой кишки) | Лечение только хирургическое. Операция чаще всего проводится под общей анестезией. Доступ к червеобразному отростку осуществляют через забрюшинное пространство (ретроградная аппендэктомия). В ходе операции аппендикс удаляют, перевязав при этом его брыжейку (соединительная ткань, при помощи которой органы прикрепляются к задней стенке живота) и кровеносные сосуды. Культю червеобразного отростка погружают в купол слепой кишки и фиксируют швами. |
| Кишечная непроходимость | В абсолютном большинстве случаев лечение предполагает хирургическое вмешательство. Выполняют лапаротомию, в ходе которой доступ к кишечнику достигается довольно широким разрезом. Перед началом каких-либо манипуляций проводят блокаду брыжейки толстого и тонкого кишечника новокаином. После того как обнаружен нежизнеспособный сегмент кишечника его удаляют, а культи сшивают «бок в бок» или «конец в конец». |
| Почечная колика | Купируют сильную боль с помощью спазмолитических (дротаверин, папаверин) и обезболивающих (промедол, трамадол) средств. Также рекомендуют прикладывать грелку на поясничную область, а также принимать горячую ванну (45 – 50ºС). Если почечная колика вызвана окклюзией мочеточника камнем, то прибегают к дроблению конкремента (камня) ультразвуковыми волнами (литотрипсия). При неэффективности вышеперечисленных мероприятий проводят катетеризацию мочеточника или лоханки (введение катетера с целью обеспечить отток мочи). |
Пиелонефрит
(неспецифическое воспаление лоханки и почечной ткани) | Консервативное лечение подразумевает использование антибактериальных препаратов. Чаще всего используют фторхинолоны вместе с цефалоспоринами или пенициллин вместе с аминогликозидами. Также применяют антикоагулянты (гепарин, фенилин) и антиагреганты (трентал, курантил), которые понижают свертываемость крови и несколько облегчают течение болезни. Кроме того, назначаются противовоспалительные медикаменты (парацетамол, нимесулид) для купирования лихорадки и уменьшения воспалительной реакции. Для лечения обструктивной формы пиелонефрита также используют катетеризацию мочеточника, для того чтобы обеспечить нормальный отток мочи. В зависимости от степени поражения почечной ткани может понадобиться хирургическая операция для удаления нежизнеспособной ткани (частичное или полное удаление почки). |
Особенности болей в пояснице
![]()
Боль в пояснице при некоторых заболеваниях может отражаться в живот, в грудную клетку, в нижние и/или верхние конечности и иметь разный характер. Болевые ощущения могут свидетельствовать о крайне серьезных патологиях, именно поэтому при обнаружении данного симптома необходимо своевременно обращаться к врачу.
Почему болит поясница и живот?
Некоторые заболевания органов брюшной полости могут вызывать боль не только в животе, но также и отражаться в область поясницы. Данные заболевания носят инфекционный характер и сопровождаются повышением температуры тела, ознобом и признаками общей интоксикации.
Следующие заболевания приводят к возникновению болей в животе и пояснице: - Острый аппендицит в некоторых случаях служит причиной не только болей в правой подвздошной области (правая нижняя часть живота), но также и в поясничной. Такая ситуация возможна в том случае, когда аппендикс (червеобразный отросток) расположен не снизу от слепой кишки, а сзади от нее (ретроцекальное положение аппендикса). Для данной патологии помимо повышения температуры до 37 – 38,5ºС характерна также тошнота и однократная или двукратная рвота. Кроме того, возможна диарея. Аппетит при аппендиците полностью отсутствует. Стоит отметить, что острый аппендицит является показанием для экстренной госпитализации и проведения хирургической операции, так как данная патология может привести к перитониту (воспаление брюшины с нарушением функционирования множества органов) и сепсису (заражение крови).
- Кишечная непроходимость может становиться причиной разлитой боли в животе и в поясничной области. В некоторых случаях боль бывает крайне сильной и наблюдается при некрозе (омертвение) тканей кишечника. В дальнейшем при отмирании болевых рецепторов боль постепенно уменьшается. Помимо боли возникает тошнота и рвота (неукротимая и многократная). Выявляется вздутие и асимметрия живота вследствие задержки стула и газов.
- Дизентерия и некоторые другие кишечные инфекции способны вызывать не только сильную боль в животе, но также и иррадиировать (отражаться) в поясницу. Также возникает общая интоксикация организма, слабость, снижение аппетита, головная боль, расстройство стула (диарея). При более тяжелой форме дизентерии наблюдается тахикардия (увеличение числа сердечных сокращений) и гипотония (снижение артериального давления).
Почему болит поясница и отдает в ногу?
Довольно часто боль в пояснице с иррадиацией в нижнюю конечность наблюдается при
ишиасе (
воспаление седалищного нерва). Данный нерв формируют два нижних спинномозговых корешка поясничного отдела и пять корешков крестцового сплетения. Седалищный нерв, по сути, осуществляет иннервацию всей задней поверхности нижней конечности (
включая стопу).
Для ишиаса характерно появление односторонней боли, которая возникает в поясничной области и может отражаться в ягодицу, бедро, голень и стопу. Болевые ощущения носят разный характер. Чаще всего их описывают как колющие, жгучие или стреляющие. Иногда в ноге ощущается жжение или онемение. Для ишиаса характерно усиление боли во время ходьбы, а также в позиции сидя и стоя.
К воспалению седалищного нерва могут приводить следующие заболевания: - Остеохондроз позвоночника (поясничный отдел) является наиболее частой причиной ишиаса. Остеохондроз приводит к дистрофическим изменениям в межпозвоночных дисках и образованию межпозвоночных грыж. В конечном счете, данные изменения приводят к разрушению периферической части диска и выпячиванию его центральной части, которая довольно часто сдавливает седалищный нерв.
- Наличие патологических разрастаний (остеофиты) в поясничном и крестцовом отделе позвоночника. Остеофиты формируются вследствие дегенеративно-дистрофических заболеваний позвоночника, таких как остеохондроз, при остеомиелите (гнойное поражение костной ткани), вследствие переломов позвоночника. Остеофиты, достигая довольно крупных размеров, также могут сдавливать седалищный нерв.
- Синдром грушевидной мышцы проявляется патологическим напряжением и воспалением данной мышцы ягодичной области. В свою очередь, воспаленная грушевидная мышца увеличивается в размере и сдавливает седалищный нерв, который проходит рядом.
Почему болит поясница и отдает в бок?
Боль в пояснице с отражением (
иррадиация) в бок возникает при некоторых патологиях брюшной полости и забрюшинного пространства. В большинстве случаев данная симптоматика свидетельствует о серьезной патологии, которая требует незамедлительной диагностики и лечения.
Боль в пояснице с иррадиацией в бок встречается при следующих патологиях: - Язва двенадцатиперстной кишки и желудка проявляется болью в животе, которая может отдавать в поясницу и левый бок. Для язвенной болезни характерны ночные и «голодные» боли. Также возникает изжога, тошнота и/или рвота. Стоит отметить, что обострение язвенной болезни чаще всего возникает весной или осенью (присутствует сезонность).
- Пиелонефрит является неспецифическим воспалением лоханки (полость в форме воронки, которая соединяет почку и мочеточник) и почечной ткани. Пиелонефрит приводит к возникновению внезапной боли, которая носит приступообразный характер и может длиться от нескольких минут до нескольких часов и даже дней. Кроме того, температура тела повышается до 38 – 40ºС, возникает озноб, тошнота и рвота, а также общее недомогание. В некоторых случаях может происходить нарушение мочеиспускания.
- Почечная колика. Боль при почечной колике может отдавать не только в поясницу, но и в бок, паховую и надлобковую область, а иногда и в бедро. Приступ сильной боли вынуждает человека принять вынужденное положение. После приступа остается тянущая боль в пояснице. В некоторых случаях может возникать тошнота и/или рвота.
- Аппендицит представляет собой воспаление аппендикса (червеобразный отросток). Если аппендикс располагается в нетипичной позиции (сзади от слепой кишки), то его воспаление приведет к возникновению острой боли в пояснице и правом боку. При остром аппендиците наблюдается повышение температуры тела до 37 – 38ºС, полное отсутствие аппетита, слабость. Также возникает тошнота и однократная или двукратная рвота. Появление вышеупомянутых симптомов является прямым показанием к госпитализации.
Почему болит поясница у женщин?
Боль в пояснице у женщин может возникать вследствие некоторых заболеваний мочеполового аппарата, а также во время
беременности. В некоторых случаях поясничная боль также может сопутствовать
предменструальному синдрому (
психоэмоциональные, обменные, вегето-сосудистые нарушения, возникающие за несколько дней до менструации).
У женщин боль в спине может возникать в следующих ситуациях: - Аднексит (сальпингоофорит) представляет собой патологию, при которой происходит воспаление придатков матки (яичники и маточные трубы). При остром аднексите появляется сильная боль в пояснице и внизу живота. Кроме того, повышается температура тела (38 – 38,5ºС), появляется озноб, повышается потливость. Довольно часто возникают мышечные боли, а также головные боли. Хроническое течение аднексита проявляется тупой и нощей болью в нижней части живота, в паху, а иногда и во влагалище. Также боль иррадиирует (распространяется) в поясницу и в таз.
- Беременность. При беременности происходит перераспределение нагрузки на позвоночник. В итоге нагрузка на поясничный отдел позвоночника и мышечно-связочный аппарат в несколько раз возрастает, что приводит к возникновению болей разной интенсивности. Необходимо упомянуть тот факт, что чаще всего боль в пояснице во время беременности возникает у беременных со слабыми мышцами спины и пресса, а также у тех женщин, кто имеет лишний вес или страдает от ожирения.
- Предменструальный синдром в довольно редких случаях становится причиной возникновения болей в поясничной области. Некоторые ученые объясняют данное явление тем, что при изменении гормонального фона происходит увеличение мышечного тонуса, приводящее к перенапряжению мышц спины и в частности мышц поясницы.
Каковы причины тянущей боли в пояснице?
Тянущие боли в пояснице чаще всего свидетельствуют о спазме мышц. Стойкое напряжение мышечной ткани (
спазм) может возникать из-за сильного физического перенапряжения, при длительном пребывании в неудобной позиции или при некоторых заболеваниях.
Выделяют следующие причины возникновения тянущих болей в пояснице: - Растяжение связок и мышц является одной из самых частых причин тянущих болевых ощущений в пояснице, особенно у спортсменов и людей, ведущих активный образ жизни. В зависимости от степени повреждения боль может быть как острой, так и тянущей. Также возникает отек тканей и скованность движений. В некоторых случаях при ушибе мышц может возникать гематома (локальное скопление крови), которая способна сдавливать окружающие ткани и усиливать боль.
- Длительное нахождение в неудобной позе довольно часто приводит к боли в пояснице. Чаще всего боли возникают из-за долгого сидячего положения, так как именно в позиции сидя позвоночный столб и мышцы испытывают максимальную нагрузку. Иногда боль возникает и утром после пробуждения. Это говорит о том, что человек спал на неудобной кровати и/или в неудобной позе, что привело к спазму мышц поясницы.
- Воспаление мышц поясницы возникает при ушибе напряженных мышц или при их переохлаждении. Боль обычно ноющая, тянущая и усиливается при движении. Если вовремя не лечить миозит (воспаление мышц), то тогда происходит частичная или полная утрата функциональности мышечных тканей.
![]()
Почему болит поясница при беременности?
Во время беременности центр тяжести тела несколько смещается, что приводит к увеличению нагрузки на позвоночный столб. Поясничный отдел при этом выгибается, а мышцы и связки поясницы находятся в постоянном напряжении. Постепенно данное напряжение приводит к возникновению болевых ощущений. Боль в пояснице может появляться на разных сроках беременности. Чаще всего боль возникает на пятом месяце беременности, а наиболее интенсивная боль – в конце беременности (
8 – 9 месяц). Дело в том, что именно в конце беременности ребенок начинает давить на поясницу, тем самым, усиливая боль.
Боль также может отражаться в ягодицу, бедро, голень и стопу (
наблюдается при сдавливании седалищного нерва). Характер болей может быть разным, но чаще всего их описывают как стреляющие, жгучие или колющие. Нередко возникает чувство жжения и покалывания в ноге.
Стоит отметить, что чаще всего боль в пояснице возникает у беременных с лишним весом или ожирением, а также у тех женщин, у которых плохо развиты мышцы спины и пресса. Также в группу риска входят женщины, у которых до беременности был диагностирован остеохондроз позвоночника (
дистрофические изменения межпозвоночных дисков) или сколиоз (
искривление позвоночника). В этом случае боль в пояснице может продолжать беспокоить и после
родов.
Почему болит поясница слева?
Боли в пояснице слева могут возникать на фоне различных патологий позвоночника, при повреждении мышечно-связочного аппарата, а также при некоторых заболеваниях органов брюшной полости и забрюшинного пространства.
Ниже представлены самые частые причины левосторонних болей в пояснице: - Язва желудка и двенадцатиперстной кишки обычно проявляется болями в верхней части живота, которые могут отдавать в грудной и поясничный сегмент позвоночника, а также в левую часть поясницы. Характерно появление «голодных» болей (купируются после приема пищи) и ночных болей. Также при язвенной болезни возникает изжога, тошнота, а порой и рвота.
- Левосторонняя почечная колика чаще всего возникает из-за окклюзии (закупорка) мочеточника камнем. При этом возникает резкая и сильная боль, которая отдает в пах, в левый бок, а иногда и в бедро. После приступа боль несколько стихает и становится тянущей.
- Остеохондроз представляет собой патологию, при которой поражается хрящевая ткань межпозвоночных дисков. В итоге периферическая часть межпозвоночного диска разрушается, а центральная часть, выпячиваясь, сдавливает нервные корешки спинного мозга. Если происходит защемление левого спинномозгового корешка, то это приводит к слабости мышц, расположенных слева от позвоночного столба. Также боль может отражаться в ягодицу и нижнюю конечность (ишиас).
- Растяжение мышц и связок поясницы слева довольно часто возникает при выполнении тяжелой физической работы в сочетании с наклоном туловища. Такой тип повреждения нередко возникает у нетренированных людей или у спортсменов при чрезмерной нагрузке. При растяжении мышечно-связочного аппарата возникает боль различной интенсивности. Также характерно появление отека тканей и ограничение движения в позвоночнике.
Почему болит и тянет поясницу после массажа?
Небольшая боль в мышцах может появляться после первых сеансов массажа. Связанно это с тем, что у нетренированных людей в мышцах во время массажа вырабатывается молочная кислота. Именно молочная кислота и вызывает болезненные ощущения в мышцах. В течение последующих сеансов боль постепенно полностью стихает. Однако, в некоторых случаях, боль может говорить о неправильной технике проведения массажа, проведении массажа во время обострения болевого синдрома, связанного с заболеванием позвоночного столба или о наличии противопоказаний к массажу.
Если боль в пояснице сохраняется в течение трех и более дней, а также если боль локализуется в позвоночнике, то это повод прекратить массаж, так как он может только усугубить боль. Следует также незамедлительно проконсультироваться с врачом для выявления причины данных болей. Стоит отметить, что у массажа спины имеются некоторые противопоказания.
Среди противопоказаний к проведению массажа стоит отметить следующие: - опухоли;
- болезни кроветворной системы;
- аллергические заболевания с кожной сыпью;
- высокая температура тела;
- атеросклероз сосудов головного мозга (закупорка сосудов атеросклеротическими бляшками);
- гипертонические и гипотонические кризы (выраженное повышение или понижение артериального давления);
- некоторые психические заболевания;
- гнойно-воспалительные заболевания;
- ишемия миокарда (снижение притока артериальной крови к сердечной мышце).


 Область поясницы, по сути, является частью задней брюшной стенки. Верхняя граница поясничной области проходит по нижнему краю нижних ребер, а также по остистому отростку (непарный отросток позвонка, который направляется по срединной линии от задней поверхности дуги позвонка) второго грудного позвонка. Снизу данную область ограничивают гребни подвздошных костей (верхняя часть подвздошной кости) и крестцовая кость. Боковыми границами являются задние подмышечные линии, которые проходят от заднего края подмышечной ямки.
Область поясницы, по сути, является частью задней брюшной стенки. Верхняя граница поясничной области проходит по нижнему краю нижних ребер, а также по остистому отростку (непарный отросток позвонка, который направляется по срединной линии от задней поверхности дуги позвонка) второго грудного позвонка. Снизу данную область ограничивают гребни подвздошных костей (верхняя часть подвздошной кости) и крестцовая кость. Боковыми границами являются задние подмышечные линии, которые проходят от заднего края подмышечной ямки.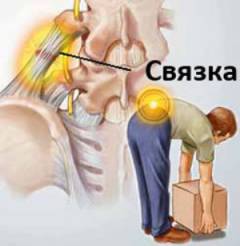 Люмбалгия (боль в поясничной области) может возникать на фоне воспаления какой-либо ткани или органа, который находится в забрюшинном пространстве. Боль в данной области может возникать остро или же иметь хронический характер.
Люмбалгия (боль в поясничной области) может возникать на фоне воспаления какой-либо ткани или органа, который находится в забрюшинном пространстве. Боль в данной области может возникать остро или же иметь хронический характер.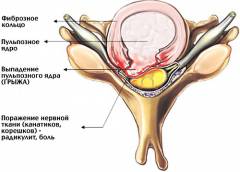 Существует довольно большое количество причин, которые способны вызвать болевые ощущения в поясничной области. У спортсменов чаще всего диагностируют растяжение мышц и связок, в то время как у пожилых людей обнаруживают остеохондроз поясничного отдела, который приводит к появлению межпозвоночной грыжи, которая способна сдавливать спинномозговые корешки спинного мозга.
Существует довольно большое количество причин, которые способны вызвать болевые ощущения в поясничной области. У спортсменов чаще всего диагностируют растяжение мышц и связок, в то время как у пожилых людей обнаруживают остеохондроз поясничного отдела, который приводит к появлению межпозвоночной грыжи, которая способна сдавливать спинномозговые корешки спинного мозга.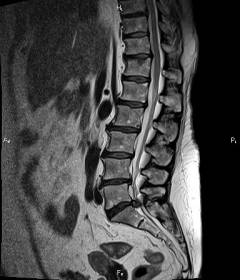 В зависимости от причины, вызвавшей боль в пояснице, может понадобиться консультация таких врачей как терапевт, нефролог, хирург, дерматолог, ортопед, травматолог, невролог или инфекционист.
В зависимости от причины, вызвавшей боль в пояснице, может понадобиться консультация таких врачей как терапевт, нефролог, хирург, дерматолог, ортопед, травматолог, невролог или инфекционист. Боль, возникающая в поясничной области, свидетельствует о травме или патологическом изменении в мышцах, связках, позвоночнике, спинномозговых корешках или некоторых органах брюшной полости.
Боль, возникающая в поясничной области, свидетельствует о травме или патологическом изменении в мышцах, связках, позвоночнике, спинномозговых корешках или некоторых органах брюшной полости. Боль в пояснице при некоторых заболеваниях может отражаться в живот, в грудную клетку, в нижние и/или верхние конечности и иметь разный характер. Болевые ощущения могут свидетельствовать о крайне серьезных патологиях, именно поэтому при обнаружении данного симптома необходимо своевременно обращаться к врачу.
Боль в пояснице при некоторых заболеваниях может отражаться в живот, в грудную клетку, в нижние и/или верхние конечности и иметь разный характер. Болевые ощущения могут свидетельствовать о крайне серьезных патологиях, именно поэтому при обнаружении данного симптома необходимо своевременно обращаться к врачу.