Что такое артрит голеностопного сустава?
Артрит – это воспалительное заболевание суставов, вызванное различными причинами. В воспалительный процесс вовлекаются все структуры пораженного сустава (синовиальная оболочка, капсула, хрящ). Данная патология является широко распространенной во всем мире.
![Артрит голеностопного сустава]()
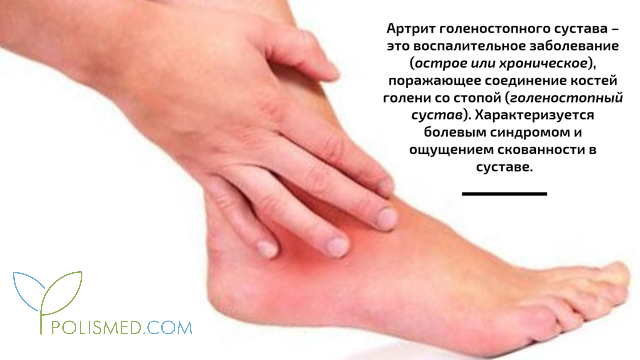
Артрит голеностопного сустава – это воспалительное заболевание (острое или хроническое), поражающее соединение костей голени со стопой (голеностопный сустав). Характеризуется болевым синдромом и ощущением скованности в суставе. По сравнению с воспалением тазобедренного или коленного суставов, первичное поражение голеностопного сустава встречается реже. Данное заболевание может возникнуть по разным причинам. Многие пациенты с артритом голеностопного сустава ранее перенесли какую-либо травму или имеют генетическую предрасположенность к развитию артрита. Существуют различные варианты лечения данной патологии, но для выбора наиболее подходящей тактики необходимо вовремя выявить ее наличие и правильно установить причину.
Анатомия области голеностопного сустава
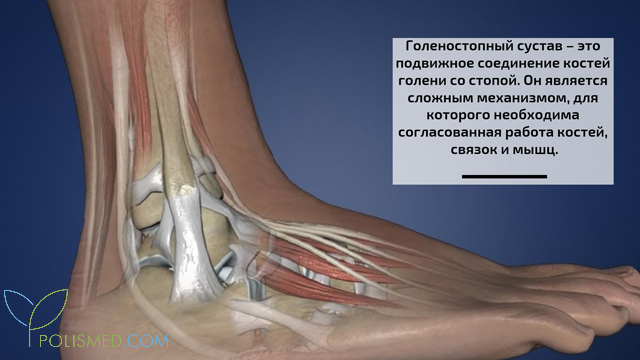
Голеностопный сустав – это подвижное соединение костей голени со стопой. Он является сложным механизмом, для которого необходима согласованная работа костей, связок и мышц. Вокруг сустава располагается сеть кровеносных сосудов и нервных сплетений, которые обеспечивают питание тканей и выполнение движений. Голеностопный сустав образован тремя костями - таранной, большеберцовой и малоберцовой. Таранная кость встраивается между большеберцовой и малоберцовой. Костные выступы, располагающиеся по бокам сустава, называются лодыжками. Различают наружную (латеральную) и внутреннюю (медиальную) лодыжки. Внутри сустава кости покрыты хрящом, который представляет собой эластичную ткань и обеспечивает гладкое и безболезненное скольжение между костями при движении.
Снаружи сустав окружен связками (плотные тяжи), которые обеспечивают его удержание в нормальном положении. С наружной стороны сустава располагаются три боковые связки - передняя малоберцово-таранная, малоберцово-пяточная, задняя малоберцово-таранная. С внутренней стороны сустав поддерживает дельтовидная связка.
Соединение между большеберцовой и малоберцовой костями в суставе обеспечивает синдесмоз (собственно, соединение). Он, в свою очередь, состоит из трех связок - передняя межберцовая, задняя межберцовая и поперечная. Над синдесмозом располагается межкостная мембрана, соединяющая кости между собой.
![Анатомия голеностопного сустава]()
Рядом с суставом располагаются мышцы и сухожилия, которые обеспечивают его движение. Позади сустава находится ахиллово (пяточное) сухожилие, способствующее прикреплению икроножной и камбаловидной мышц к пяточной кости. Глубже располагается сухожилие задней большеберцовой мышцы. На передней поверхности располагается сухожилие передней большеберцовой мышцы. С наружной стороны проходит сухожилие длинной и короткой малоберцовых мышц.
Различают следующие мышцы голеностопного сустава:
- мышцы-сгибатели – обеспечивают сгибание в суставе (задняя большеберцовая, трехглавая мышца голени, подошвенная, длинный сгибатель большого пальца стопы и длинный сгибатель пальцев стопы);
- мышцы-разгибатели – обеспечивают разгибание в суставе (передняя большеберцовая, длинный разгибатель большого пальца стопы, длинный разгибатель пальцев стопы);
- мышцы-супинаторы – обеспечивают движение сустава кнаружи (передняя большеберцовая, длинный разгибатель большого пальца);
- мышцы-пронаторы – обеспечивают движение сустава внутрь (короткая и длинная малоберцовые мышцы, третья малоберцовая мышцы).
Снаружи сустав укреплен соединительно-тканной оболочкой (суставной капсулой), которая образует герметически замкнутую суставную полость. Изнутри, за исключением хрящевых участков, суставная капсула выстлана синовиальной оболочкой. Синовиальная оболочка богата кровеносными сосудами и нервами. Она обеспечивает обмен веществ в полости сустава, питание суставного хряща, осуществляет дополнительную амортизацию суставов за счет выработки синовиальной жидкости. Также синовиальная оболочка обеспечивает защитную функцию, препятствуя распространению воспалительного процесса с кости в полость сустава.
Подпишитесь на Здоровьесберегающий видеоканал


Какими могут быть артриты голеностопного сустава?
Развитие артрита голеностопного сустава возникает, как правило, из-за постоянной нагрузки, которая приходится на этот сустав. Другой причиной, которая может способствовать развитию воспалительного процесса является какая-либо травма в области голеностопного сустава (перелом, вывих, растяжение связок). Хрящи голеностопного сустава более устойчивы к нагрузкам и менее чувствительны к механическим повреждениям по сравнению с хрящами коленных суставов, тем не менее, они чаще подвержены различного рода травмам. В зависимости от причины, длительности течения заболевания, характера воспалительного процесса существуют различные классификации.
![Виды артрита голеностопного сустава]()
По течению различают следующие виды:
- острый артрит голеностопного сустава – характеризуется быстрым (резким) началом и сопровождается сильной болью в суставах;
- хронический артрит голеностопного сустава – развивается постепенно, болевые ощущения менее выражены.
По происхождению различают следующие виды:
- первичный артрит голеностопного сустава – диагностируется при непосредственном поражении голеностопного сустава;
- вторичный артрит голеностопного сустава – диагностируется при поражении голеностопного сустава на фоне какой-либо имеющейся патологии.
В зависимости от причины различают следующие виды:
- Ревматоидный артрит голеностопного сустава. Представляет собой хроническое воспалительное заболевание аутоиммунной природы (иммунная система воспринимает собственные ткани, как чужие, и начинает повреждать их). При ревматоидном артрите поражаются, преимущественно, суставы кистей и стоп с постепенным развитием в них эрозивно-деструктивных (разрушающих) изменений, приводящих к инвалидизации пациента. Воспалительные изменения происходят симметрично, начиная с синовиальной оболочки, мягких тканей суставов, хрящей.
- Реактивный артрит голеностопного сустава. Представляет собой воспалительное заболевание суставов, которое развивается на фоне какой-либо инфекции (инфекции носоглотки, желудочно-кишечного тракта, мочеполовой системы) и является одним из ее клинических проявлений. Для реактивного артрита характерно несимметричное поражение суставов (преимущественно, мелкие суставы нижних конечностей, голеностопный и коленный суставы), сухожилий, связок. Также могут развиваться уретрит (учащенное мочеиспускание, сопровождающееся болью и жжением) и конъюнктивит (слезотечение, покраснение глаз).
- Псориатический артрит голеностопного сустава. Представляет собой хроническое прогрессирующее системное заболевание, развивающееся на фоне существующего псориаза (заболевание кожи). Патологический процесс поражает, преимущественно, опорно-двигательный аппарат и приводит к развитию воспаления, эрозивного (разрушающего) артрита, а также внутрисуставному рассасыванию костной ткани.
- Подагрический артрит голеностопного сустава. Представляет собой хроническое заболевание, связанное с нарушением обмена веществ в организме. В результате этого в суставах откладываются кристаллы мочевой кислоты, что приводит к развитию воспалительного процесса и образованию подагрических узлов (тофусов).
- Посттравматический артрит голеностопного сустава. Посттравматический артрит обусловлен механическим повреждением (травмой), полученным в результате ушиба, вывиха, перелома, растяжения или разрыва связок с вовлечением в патологический процесс суставной капсулы, хрящей, связок, мышц или сухожилий.
Основные признаки артрита голеностопного сустава
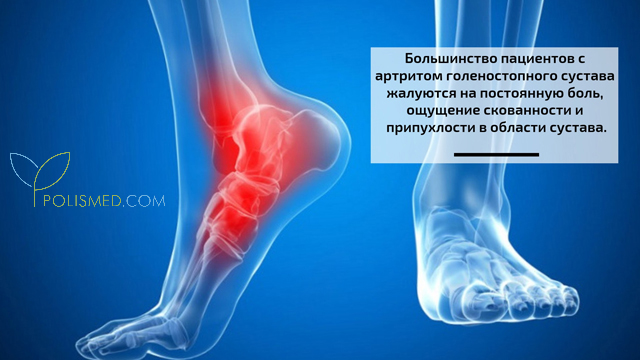
Большинство пациентов с артритом голеностопного сустава жалуются на постоянную боль, ощущение скованности и припухлости в области сустава. Однако далеко не каждый придает значение этим симптомам, списывая все на обычную усталость ног после рабочего дня. В это время заболевание прогрессирует и может привести к необратимым последствиям (деформация стопы, инвалидность). Большая часть пациентов обращается к врачу при ощущении постоянной слабости и нестерпимой боли. При затяжном течении заболевания возникает значительное ограничение подвижности стопы, пациенту становится тяжело передвигаться. При гнойном артрите, который развивается при прямом попадании инфекции в сустав, присоединяются такие симптомы как повышение температуры, озноб, слабость, головная боль.
![Признаки артрита голеностопного сустава]()
Основными признаками, характерными для развития воспалительного процесса, являются покраснение, отечность, местное повышение температуры, боль и нарушение функции сустава.
Основные признаки артрита голеностопного сустава
| Признак | Как проявляется? |
| Покраснение (гиперемия) | При остром артрите голеностопного сустава наблюдается быстрое появление покраснения кожи над суставом. Это говорит о продолжающемся остром воспалении или обострении хронического процесса. При хроническом течении заболевания по утрам покраснения кожи может не наблюдаться. |
| Отечность (припухлость) | При развитии отечности область голеностопного сустава увеличивается в объеме. При надавливании в месте отеков остаются ямочки (вдавления). Привычная обувь становится тесной, могут оставаться следы от врезавшихся резинок носков. |
| Местное повышение температуры | Из-за воспалительного процесса в голеностопном суставе может возникать местное повышение температуры. Область пораженного сустава на ощупь будет горячее, чем здоровые ткани. |
| Боль | Болезненные ощущения в области голеностопного сустава зависят от причины и стадии воспалительного процесса. При ревматоидном артрите наиболее интенсивные боли пациенты ощущают по утрам, а к вечеру боли стихают (уменьшаются). Вначале боли беспокоят только при движениях, но при прогрессировании заболевания сохраняются и в покое. Многие пациенты жалуются на усиление болевых ощущений в суставе в ночное время. |
| Скованность и ограничение подвижности | На начальных стадиях заболевания пациенты ощущают скованность и незначительное ограничение подвижности в области пораженных суставов. При ревматоидном артрите пациенты жалуются, преимущественно, на утреннюю скованность, которая длится более одного часа. При прогрессировании воспалительного процесса у этой категории больных наблюдается ограничение пассивных и активных движений в пораженных суставах. |
Диагностика артрита голеностопного сустава
Диагностику артрита голеностопного сустава начинают со сбора анамнеза (история заболевания). Врач должен выяснить у пациента о всевозможных травмах, включая переломы, растяжения связок или периодическую нестабильность голеностопного сустава. Так как боль является основным признаком при артрите голеностопного сустава необходимо выяснить ее характеристики (интенсивность боли, когда ощущается, после чего усиливается). Также необходимо уточнить особенности профессиональной деятельности, бытовые условия.
![Диагностика артрита голеностопного сустава]()
После выяснения необходимой для постановки диагноза информации врач осматривает пораженные суставы и проводит их пальпацию (ощупывание). С помощью осмотра и пальпации можно выявить основные признаки артрита голеностопного сустава (покраснение, припухлость, местное повышение температуры, болезненность). Врач может попросить пациента выполнить некоторые движения в суставе (сгибание, разгибание, круговые движения). Возникновение трудностей в их выполнении будет свидетельствовать об ограничении подвижности в суставе. По результатам опроса и осмотра для подтверждения диагноза назначаются дополнительные лабораторные и инструментальные исследования.
Как выглядит артрит голеностопного сустава на рентгене?
Рентгенография при артрите голеностопного сустава является одним из основных методов диагностики, с помощью которого можно выявить патологические изменения в костях и окружающих тканях. При этом исследовании рентгеновские лучи проходят через лодыжку для создания двухмерного изображения костей, образующих сустав. Для подтверждения диагноза проводится рентгенография обоих суставов, даже если беспокоит только один. В таком случае здоровый сустав сравнивают с пораженным. Рентгенография голеностопного сустава выполняется в нескольких проекциях (с разных сторон) - передне-задней, боковой.
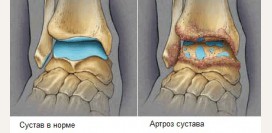
При выполнении рентгеновского снимка голеностопных суставов врач может обнаружить характерные признаки артрита. Особое внимание обращают на суставную щель, которая обычно сужается при данной патологии. Полное сужение суставной щели говорит об анкилозе (полная неподвижность сустава). Также врач может обнаружить различные переломы, костные наросты (шпоры), деструктивные (разрушающие) изменения в костях. Костные шпоры свидетельствуют о том, что кости пытались компенсировать потерю хряща за счет дополнительного разрастания костной ткани. В полости сустава можно определить наличие жидкости.
Рентгенологически различают следующие стадии поражения голеностопного сустава:
- 0 стадия – нормальный сустав или субхондральный склероз (начальные нарушения, затрагивающие суставной хрящ);
- 1 стадия – наличие остеофитов (патологические наросты на поверхности костной ткани) без сужения суставной щели;
- 2 стадия – сужение суставной щели с или без наличия остеофитов;
- 3 стадия – тотальное (полное) или субтотальное сужение суставной щели.
Как выглядит артрит голеностопного сустава на МРТ?
Магнитно-резонансная томография (МРТ) является высокоинформативным и дорогостоящим методом диагностики. Данный метод исследования позволяет выявить или исключить патологические изменения в голеностопном суставе, оценить состояние хряща и мягких тканей, окружающих голеностопный сустав. МРТ также может назначаться в том случае, когда присутствуют области очагового артрита (костно-хрящевые поражения таранной кости). Магнитно-резонансная томография помогает в постановке диагноза артрита голеностопного сустава, выявляя самые мелкие повреждения костной ткани, суставного хряща, а также разрывы связок, мышц, сухожилий.
Принцип работы МРТ основан на воздействии магнитного поля. Процедура проводится в положении пациента в горизонтальном положении на специальном выдвижном столе. Перед ее проведением необходимо снять с себя все металлические предметы. По сравнению с длительностью выполнения рентгеновского снимка проведение МРТ требует больше времени. Для получения качественного снимка пациент должен оставаться неподвижным в течение примерно 30 минут. Снимки голеностопного сустава могут быть выполнены в разных проекциях.
Что выявляют на УЗИ при артрите голеностопного сустава?
У большинства пациентов с артритом голеностопного сустава с помощью УЗИ (ультразвукового исследования) можно выявить истончение (уменьшение толщины) хряща, эрозии (в зависимости от стадии и активности заболевания), воспаление сухожилий, наличие тофусов (подагрические узлы). Также можно определить утолщение синовиальной оболочки и скопление жидкости в суставной сумке.
Принцип работы УЗИ основан на прохождении ультразвуковых волн через ткани разной плотности и разном отражении от них. Информация воспринимается с помощью специального датчика и передается на монитор в виде графического изображения. Ультразвуковое исследование выполняется при недостаточности информации для постановки диагноза. С помощью данного исследования можно выявить поражение всех анатомических структур сустава.
Какие лабораторные анализы позволяют выявить признаки артрита голеностопного сустава?
Лабораторные анализы не позволяют подтвердить или опровергнуть диагноз артрита голеностопного сустава, но они могут быть назначены с целью выявить другие нарушения (различные инфекции, подагра), которые могут провоцировать развитие данной патологии. Лабораторные тесты могут помочь определить, как организм реагирует на назначенное лечение (после установления диагноза) и убедиться в отсутствии побочных эффектов. Большая часть анализов для пациентов с артритом голеностопного сустава включает в себя различные анализы крови, так как в ней содержится огромное количество информации о работе всего организма. Все анализы должны рассматриваться специалистами в комплексе с другими методами диагностики.
Лабораторные анализы
| Название анализа | Как проводится? | Что выявляет? |
| Общий анализ крови | - общий анализ крови рекомендуется сдавать на голодный желудок, после восьмичасового голодания;
- кровь берется из пальца или из вены;
- если кровь берется из вены, тогда выше предполагаемого места укола накладывают жгут (для достаточного наполнения вен кровью) и просят несколько раз сжать и разжать кулак;
- место укола обеззараживают спиртовой салфеткой;
- проводят пункцию (прокол) шприцом (при заборе крови из вены) или пластинкой с острыми зубцами (при заборе крови из пальца);
- убедившись, что игла попала в вену, жгут снимают;
- набирают необходимое количество крови в одноразовую стерильную пробирку;
- иглу извлекают;
- к месту прокола прикладывают спиртовую салфетку и просят плотно удерживать в течение 3 – 5 минут во избежание формирования гематомы (синяка);
- полученную кровь отправляют на исследование.
| - могут быть выявлены признаки воспаления, такие как повышение количества лейкоцитов (белые клетки крови) и скорости оседания эритроцитов (СОЭ);
- в зависимости от того насколько повышены показатели можно предположить острое это воспаление или хроническое;
- у некоторых пациентов может наблюдаться снижение количества эритроцитов (красные клетки крови) и снижение гематокрита (соотношение клеток крови к плазме), которые могут быть внесуставным проявлением хронического воспалительного процесса.
|
| Биохимический анализ крови | - биохимический анализ крови необходимо сдавать натощак (спустя 8 – 12 часов после последнего приема пищи);
- накануне сдачи крови необходимо ограничить эмоциональную и физическую нагрузку;
- за несколько часов (2 – 3) до исследования не рекомендуется курить;
- кровь для анализа берут из вены;
- выше места укола накладывают жгут;
- место укола протирают спиртовой салфеткой с целью обеззараживания;
- стерильную одноразовую иглу вводят в вену;
- снимают жгут;
- набирают необходимое количество крови для исследования;
- иглу извлекают и на несколько минут прикладывают спиртовую салфетку.
| - при подагрическом артрите может быть повышено содержание мочевой кислоты, которая является одним из признаков подагры;
- после назначения некоторых лекарственных препаратов может нарушаться работа печени, поэтому оценивают уровень печеночных ферментов (АЛТ, АСТ), общий белок;
- биохимический анализ крови может быть назначен для контроля и оценки эффективности лечения.
|
| Ревмопробы (ревматоидный фактор, антистрептолизин-О, С-реактивный белок) | - повышение одного или нескольких показателей говорит о наличии воспалительного процесса в суставах;
- повышение ревматоидного фактора в крови говорит об аутоиммунном происхождении заболевания (когда иммунная система атакует здоровые ткани);
- антистрептолизин-О может быть повышен при реактивном артрите;
- С-реактивный белок повышается при острой фазе заболевания.
|
| Общий анализ мочи | - за несколько дней до сдачи общего анализа мочи ограничивают потребление продуктов, которые могут окрашивать мочу (свекла, морковь, различные маринады);
- исключают мочегонные и другие лекарственные препараты;
- накануне вечером и утром проводят гигиену половых органов теплой водой (без мыла);
- анализ мочи сдается утром;
- моча собирается в пластиковый одноразовый контейнер;
- первую порцию мочи пропускают (около 50 мл);
- затем, не прерывая мочеиспускания, собирают вторую порцию (среднюю) мочи (около 100 – 150 мл);
- контейнер плотно закрывают крышкой и отправляют в лабораторию для дальнейшего исследования.
| - повышение концентрации мочевой кислоты в моче с одновременным ее повышением в крови говорит о наличии такого заболевания как подагра, а значит, у пациента возможен подагрический артрит голеностопного сустава;
- помимо этого, в моче исследуют объем, цвет, плотность мочи;
- биохимические (белок, глюкоза, билирубин) и микроскопические (эритроциты, лейкоциты, эпителий, бактерии) показатели.
|
Лечение артрита голеностопного сустава
Существует несколько методов лечения артрита голеностопного сустава - медикаментозный и хирургический, а также физиотерапия и кинетотерапия. Лечением артрита голеностопного сустава занимается врач-ревматолог или травматолог-ортопед. Как правило, лечение начальных стадий артрита начинают с замены обычной обуви на ортопедическую, ограничения нагрузки на сустав и приема противовоспалительных препаратов. Для разгрузки, фиксации и нормализации функции поврежденного сустава врач может рекомендовать ношение ортезов или регулируемых фиксаторов лодыжек.
![Лечение артрита голеностопного сустава]()
Медикаментозное лечение
Медикаментозное лечение назначается с целью облегчить симптомы и замедлить прогрессирование артрита голеностопного сустава. Перед назначением лекарственных препаратов врач должен учитывать возможные побочные действия и взаимодействие с другими лекарственными средствами, витаминами и биологически активными добавками. Высокая вероятность развития побочных эффектов (желудочно-кишечные кровотечения, инсульт, сердечно-сосудистые заболевания) требует разумного назначения нестероидных противовоспалительных препаратов. Перед назначением лечения данной группой препаратов пациенты должны быть тщательно обследованы, чтобы свести к минимуму риск нежелательных эффектов.
Медикаментозное лечение
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения |
| Нестероидные противовоспалительные препараты (НПВП) | | - оказывают противовоспалительное действие;
- способствуют ослаблению болевого синдрома как в покое, так и при движении;
- обезболивающее действие связано с угнетающим влиянием на центры головного мозга, которые отвечают за болевую чувствительность;
- уменьшают отечность, утреннюю скованность и припухлость суставов;
- способствуют увеличению объема движений.
| - НПВП могут назначаться в виде таблеток, ректальных свечей или инъекций;
- при хроническом течении чаще назначаются таблетированные формы НПВП;
- НПВП в виде ректальных свечей назначают для уменьшения возможных признаков диспепсии (изжога, тошнота);
- инъекционные формы назначаются для лечения острых болей (не более трех дней).
|
| Глюкокортикостероиды | - преднизолон;
- метилпреднизолон;
- бетаметазон;
- триамцинолон;
- дексаметазон.
| - внутрисуставные инъекции оказывают противовоспалительное действие за счет уменьшения количества лейкоцитов в синовиальной жидкости и снижения уровня лизосомальных ферментов;
- подавляют высвобождение медиаторов воспаления;
- способствуют уменьшению симптомов артрита голеностопного сустава, таких как боль, скованность, припухлость.
| - могут назначаться внутрь в виде таблеток, внутримышечно, внутривенно или внутрисуставно;
- внутрисуставные инъекции рекомендуется вводить не более 3 – 4 раз в год;
- перерыв между инъекциями должен быть минимум 3 – 4 месяца;
- внутрисуставные инъекции глюкокортикостероидов применяют после неэффективного лечения нестероидными противовоспалительными препаратами.
|
| Анальгетики (обезболивающие препараты) | | - оказывают обезболивающее действие;
- обладают слабым противовоспалительным действием.
| - большинство препаратов применяются внутрь в виде таблеток;
- капсаицин применяется наружно в виде мази;
- наркотические обезболивающие препараты назначаются не всем пациентам и не рекомендуются для длительного применения;
- обезболивающие препараты, как правило, назначаются в комплексе с НПВП для усиления их эффекта.
|
| Антибактериальные препараты | | - перечисленные антибактериальные препараты обладают широким спектром действия (влияют на многие бактерии);
- некоторые из препаратов оказывают бактериостатическое действие, которое основано на временном подавлении способности микроорганизмов к размножению за счет нарушения выработки (синтеза) белков в микробной клетке;
- другая часть препаратов оказывает бактерицидное действие, которое заключается в гибели микроорганизмов за счет повреждающего воздействия на их клеточные стенки.
| - курс лечения антибактериальными препаратами длится 7 – 14 дней;
- препараты принимают внутрь в виде таблеток;
- назначаются только при присоединении инфекции.
|
| Витамины | - витамины группы В;
- витамин С;
- кальций и витамин D3;
- витамин Е.
| - витамины способствуют улучшению обменных процессов в поврежденном суставе и в организме в целом;
- витамины группы В уменьшают болезненные ощущения и скованность, увеличивают подвижность в суставах;
- витамин С участвует в выработке коллагена, который необходим для строительства костей, восстановления хрящей, укрепления сухожилий и связок;
- кальций и витамин D3 способствуют укреплению костей;
- витамин Е снижает скорость разрушения суставных тканей и уменьшает болевые ощущения.
| - витамины чаще всего назначаются в таблетированной форме в виде различных витаминных комплексов.
|
| Хондропротекторы | - глюкозамин сульфат;
- хондроитин сульфат.
| - улучшают питание суставного хряща;
- препятствуют дальнейшему разрушению хрящевой ткани за счет улучшения ее эластичности;
- способствуют восстановлению дефектов хряща;
- уменьшают боли при движениях, улучшают подвижность суставов;
- защищают поврежденный хрящ от метаболического разрушения, вызываемого НПВП и глюкокортикостероидами;
- нормализуют выработку внутрисуставной жидкости;
- оказывают умеренное противовоспалительное действие.
| - данная группа препаратов применяется внутрь в виде таблеток или капсул.
|
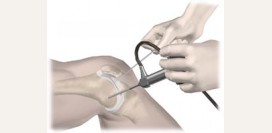
Хирургическое лечение
В результате неэффективности консервативных (нехирургических) методов лечения артрита голеностопного сустава может быть показано хирургическое вмешательство. Существует несколько вариантов такого лечения. При выборе любого из них необходимо учитывать наличие у пациента сопутствующих заболеваний и оценить, каков будет результат после проведенного хирургического вмешательства.
Различают следующие виды хирургических операций:
- Артродезирование голеностопного сустава – золотой стандарт в лечении последней стадии артрита. Суть данной хирургической операции заключается в полном обездвиживании сустава, за счет удаления пораженной части, фиксации сустава в правильном анатомическом положении и постепенном сращении рядом расположенных костей. Голеностопный сустав фиксируется с помощью специального стержня, который впоследствии самостоятельно разрушается организмом, исключая необходимость повторной операции для его удаления.
- Тотальная артропластика голеностопного сустава – это хирургическая операция по замене голеностопного сустава с использованием высокотехнологичного эндопротеза (изготовлен из металла или пластика). Данную операцию проводят при наличии постоянных болей, отечности, ограничении движений или неправильном положении сустава, которые влияют на повседневную жизнь. После операции пациенты отмечают уменьшение болей и увеличение объема движений.
- Дистракционная артропластика – это малоинвазивная (минимальная область вмешательства) хирургическая операция, которая основана на использовании внешнего фиксатора. Проведение данной операции основано на механической разгрузке больного сустава, чтобы восстановить его функции и уменьшить болевые ощущения. При этом движение в голеностопном суставе сохраняется. При наличии костных разрастаний (остеофитов) и других повреждений они удаляются во время операции с целью стимулировать формирование нового хряща.
Физиотерапия
Физиотерапия является обязательным компонентом лечения артрита голеностопного сустава. Различные физиотерапевтические процедуры оказывают благоприятное воздействие, уменьшая воспалительный процесс, болевые ощущения и расширяя диапазон движений в пораженном суставе.
Выбрать необходимые физиотерапевтические процедуры поможет врач-физиотерапевт, который в каждом конкретном случае разрабатывает индивидуальную схему лечения. При этом важно оценить необходимость проведения данной процедуры на данный момент, выявить возможные противопоказания. Для каждого пациента (в зависимости от возраста, общего состояния) подбираются определенные параметры физиотерапевтических процедур. Регулируется допустимая концентрация лекарственных средств, а также длительность лечения.
Физиотерапевтическое лечение
| Метод физиотерапии | Что представляет собой? | Какое лечебное действие оказывает физиотерапия при артрите голеностопного сустава? |
| УФО (ультрафиолетовое облучение) | Ультрафиолетовое облучение представляет собой применение ультрафиолетовых лучей средней длины волны с лечебно-профилактической целью. Для проведения данной процедуры пациента просят раздеться и располагают его на расстоянии 12 – 15 сантиметров от аппарата. Время воздействия на голеностопный сустав составляет от 15 до 30 минут (до покраснения кожи). Продолжительность курса лечения составляет 6 процедур, которые проводятся через день. | - ультрафиолетовые лучи оказывают противовоспалительное, болеутоляющее, восстанавливающее действие;
- стимулируется выработка витамина D, повышаются защитные силы организма.
|
| Ультразвук | Ультразвуковая терапия – применение ультразвуковых колебаний различной частоты. Воздействие ультразвуковыми волнами проводят на область поражения (место проекции боли). Продолжительность процедуры ультразвуковой терапии зависит от площади воздействия. В среднем, это занимает от одной до пяти минут. Курс лечения состоит из 10 – 12 процедур, которые проводятся через день, а при хорошей переносимости могут назначаться и каждый день. | - ультразвуковая терапия улучшает и ускоряет обменные процессы;
- уменьшает воспаление и способствует рассасыванию отека в области сустава;
- способствует ускорению восстановления поврежденных структур сустава;
- стимулирует кровообращение и лимфообращение в области воздействия.
|
| Лекарственный электрофорез | Лекарственный электрофорез представляет собой воздействие на организм постоянным электрическим током, в сочетании с введением лекарственного вещества через кожу. Для проведения данной процедуры специальные прокладки (прослойки) смачивают в растворе с лекарственным веществом, затем покрывают защитой и прикрепляют электроды на область сустава. Через эти электроды проводится электрический ток. Электроды, в свою очередь, соединены с аппаратом для проведения электрофореза. Процедура длится около 20 минут и проводится каждый день или через день. Курс лечения составляет 10 – 12 процедур. | - лекарственный электрофорез оказывает противовоспалительное, обезболивающее действие;
- способствует уменьшению отеков, снижению мышечного тонуса (напряжения), ускорению восстановления (регенерации) тканей.
|
| Магнитотерапия | Магнитотерапия представляет собой метод лечения постоянным или импульсным (переменным) магнитным полем. Для проведения процедуры на область голеностопного сустава (через салфетки) прикладывают специальные магнитные индукторы (проводники) и подключают к аппарату. Продолжительность процедуры составляет 15 минут. Один курс магнитотерапии включает 7 – 10 сеансов. | - магнитотерапия способствует уменьшению воспалительных реакций;
- ускоряет восстановление поврежденных тканей;
- усиливает кровоток в области воздействия магнитным полем.
|
| Парафинолечение | Парафинолечение является разновидностью теплолечения, которое заключается в применении медицинского парафина (продукт перегонки нефти). Перед началом проведения процедуры парафин стерилизуют в течение 15 минут. Затем расплавленный парафин наносят на пораженный голеностопный сустав толщиной слоя 1 – 2 сантиметра. Сверху накрывают клеенкой или вощаной бумагой, а поверх этого дополнительно укрывают слоем ваты или одеялом. Парафинолечение проводится каждый день или через день в течение 30 – 60 минут. Курс лечения состоит из 10 – 12 процедур. | - парафинолечение способствует уменьшению болевых ощущений и мышечного напряжения;
- стимулирует восстановление поврежденных тканей;
- в зоне воздействия парафина расширяются сосуды, улучшается кровоток.
|
| Грязелечение (пелоидотерапия) | Грязелечение представляет собой метод лечения, основанный на воздействии лечебными грязями на организм человека. Лечебные грязи содержат большое количество биологически активных веществ (витамины, гормоноподобные вещества) и живых микроорганизмов. Процедура грязелечения может производиться различными методами (грязевые ванны, компрессы, обертывания). Метод подбирается для каждого пациента индивидуально. Длительность процедуры, в среднем, от 15 до 30 минут. Курс обычно включает 10 – 15 процедур, которые проводятся раз в 2 – 3 дня. | - грязелечение оказывает противовоспалительное, обезболивающее действие;
- в месте наложения грязи повышается температура кожи, улучшается кровоток и происходит усвоение (всасывание) полезных веществ из грязи.
|
| Гидромассаж | Гидромассаж представляет собой водную процедуру, во время которой голеностопный сустав массируется водной струей, подаваемой под давлением. Длительность процедуры зависит от напора воды, ее температуры и угла струи. В среднем, составляет от 5 до 15 минут. Курс лечения состоит из 10 – 12 процедур, которые проводятся каждый день или через день. | - гидромассаж способствует уменьшению воспаления, мышечных спазмов;
- улучшает кровоток;
- активизирует обменные процессы в тканях.
|
Кинетотерапия
Кинетотерапия является лечебной методикой, направленной на оздоровление и укрепление опорно-двигательного аппарата. Целями кинетотерапии при артрите голеностопного сустава являются восстановление мышечной силы и увеличение подвижности сустава. Кинетотерапия представляет собой лечение движением. Различают активный (лечебная физкультура) и пассивный (массаж, механотерапия) методы кинетотерапии.
Физические упражнения оказывают положительное влияние на течение артрита голеностопного сустава особенно на ранних стадиях. Регулярные занятия лечебной физкультурой способствуют улучшению кровотока в пораженной зоне, укреплению мышц, которые окружают голеностопный сустав, тем самым, уменьшая нагрузку на этот сустав. Также пациенты отмечают уменьшение болей и замедление прогрессирования заболевания. Основной целью, которую преследуют при выполнении лечебной гимнастики, является повышение эластичности связок и улучшение функциональной деятельности сустава. При выраженной отечности сустава с выполнением упражнений лучше повременить. Как правило, все упражнения выполняются медленно, не спеша. Каждое упражнение необходимо повторять 10 – 15 раз до ощущения тепла в суставах. Постепенно число повторений рекомендуется увеличивать.
Рекомендуют выполнение следующих физических упражнений:
- круговые движения стопой;
- поднятие на носочки (при наличии опоры);
- катание мяча или палки стопой;
- поднятие мелких предметов с помощью пальцев ног;
- перекатывание с пятки на носочек;
- сгибание и разгибание стопы и пальцев ног в положении сидя.
Массаж голеностопного сустава – это метод лечения, когда применяется механическое воздействие на область голеностопного сустава с помощью выполнения определенных приемов (давление, растирание, поглаживание) руками или посредством специальных аппаратов. При этом нога вытянута вдоль кушетки. Длительность массажа составляет около 10 – 15 минут. Курс лечения состоит из 10 – 20 сеансов. Лечебный массаж способствует улучшению кровообращения и питания тканей, нормализует обмен веществ (метаболизм), оказывает тонизирующий и обезболивающий эффекты. Также массаж способствует снятию мышечного напряжения и положительно влияет на опорно-двигательную систему, увеличивая подвижность суставов.
Механотерапия – это комплекс лечебных, профилактических и восстановительных упражнений с помощью специальных тренажеров. Целями механотерапии являются улучшение или восстановление подвижности голеностопного сустава, профилактика различных осложнений, связанных с длительной иммобилизацией (неподвижностью). Сустав разрабатывается за счет физиологических движений, выполняемых аппаратом с учетом индивидуальных настроек. Данная методика обладает тонизирующим и трофическим воздействием на опорно-двигательный аппарат за счет замещения и восстановления нарушенных функций. Механотерапия способствует улучшению циркуляции крови, увеличению тонуса мышц.
Когда нужна иммобилизация?
Иммобилизация (создание неподвижности) голеностопного сустава необходима, как правило, в острую стадию артрита, а также при воспалительных процессах в околосуставных структурах - сухожилиях, суставных сумках. При этом могут применять иммобилизующие (статические) ортопедические приспособления (ортезы). Эти приспособления обеспечивают суставу оптимальное фиксированное положение - либо наиболее функционально выгодное, либо необходимое для исправления деформации (изменения формы) сустава. Ортез обеспечивает защиту и поддержание в состоянии покоя костные, связочные структуры и мягкие ткани голеностопа. Данный фиксатор улучшает кровообращение, стимулирует лимфоток, уменьшает отечность и воспаление, способствует восстановлению связочного аппарата, нормализует объем движений в суставе, а также ускоряет процесс восстановления.
Иммобилизующий ортез представляет собой тканевый ботинок, который изготовлен из нескольких слоев материала (хлопка). По бокам имеются четыре металлических ребра (различной степени жесткости), которые изогнуты по форме ноги и покрыты специальным материалом для удобного прилегания к костным выступам сустава. Ортез крепится на ноге с помощью текстильных застежек или шнурков, которые также регулируют давление на ткани.
Профилактика и прогноз артрита голеностопного сустава
Риск развития артрита голеностопного сустава увеличивается с возрастом. Важным моментом предупреждения его возникновения является проведение профилактических мер, начиная с молодого возраста. Регулярные умеренные физические нагрузки способствуют улучшению кровообращения и укреплению мышц.
![Профилактика и прогноз артрита голеностопного сустава]()
Различают следующие меры профилактики артрита голеностопного сустава:
- поддержание нормальной массы тела (избыточный вес увеличивает нагрузку на суставы);
- ограничение лишних нагрузок на суставы и мышцы;
- регулярные занятия физическими упражнениями (способствуют улучшению кровообращения, укреплению мышц, а также препятствуют развитию скованности в суставах);
- полноценное и разнообразное питание (включать в рацион кальций и полиненасыщенные жирные кислоты);
- своевременное лечение инфекций и травм;
- использование ортопедической помощи (стельки-супинаторы, ортезы, трости, поручни для опоры при движении в остром периоде заболевания);
- запрет на курение и прием алкогольных напитков;
- использование защитного снаряжения при занятиях опасными видами спорта.
Долгосрочный прогноз при артрите голеностопного сустава зависит от исходной причины заболевания, характера воспалительного процесса, степени поражения сустава и от общего состояния пациента. При реактивном артрите прогноз более благоприятный, чем при ревматоидном артрите, когда возможна деформация голеностопного сустава и потеря двигательной функции. Данная патология является медленно прогрессирующим хроническим заболеванием. Своевременная диагностика артрита голеностопного сустава и назначение адекватного лечения способствуют замедлению его прогрессирования. В тяжелых случаях пациент может утратить функцию пораженного сустава и стать инвалидом.
![Часто задаваемые вопросы]()
Что представляет собой артрозо-артрит голеностопного сустава?
Артрозо-артрит голеностопного сустава представляет собой хроническое заболевание, при котором наблюдается воспалительный процесс в суставе и постепенное разрушение хряща, покрывающего суставные поверхности большеберцовой, малоберцовой и таранной костей. Данная патология может развиться после острого воспалительного эпизода, на фоне длительного хронического воспаления, а также после получения некоторых травм или переломов костей, участвующих в образовании голеностопного сустава.
Клинически артрозо-артрит начинает проявляться кратковременными болями (тупыми, ноющими) в области голеностопного сустава, которые усиливаются при физических нагрузках. Позже появляется отек суставных тканей и покраснение кожи, которые являются признаками артрита. Характерным для артроза является скованность, которая наблюдается чаще по утрам или после отдыха, а также ограничение подвижности в суставе. В некоторых случаях (при прогрессировании заболевания) возникают так называемые симптомы блока, которые характеризуются резкой болью и невозможностью временно выполнять какие-либо движения в суставе. Пациенты могут отмечать негромкий хруст или щелчки (скрип, треск) при движении, которые возникают при трении друг об друга деформированных суставных поверхностей и разросшейся костной ткани.
Постоянное ощущение боли при ходьбе или в покое, перенапряжение мышечного аппарата негативно влияет на суставной хрящ и кости, перегружая и изнашивая эти структуры. Так как перегрузка голеностопного сустава является основной причиной развития артрозо-артрита, то заболевание чаще всего можно наблюдать у профессиональных спортсменов и людей пожилого возраста. Голеностопный сустав подвергается избыточным нагрузкам, происходит сдавление кровеносных сосудов и нервов. Длительное нарушение кровообращения способствует уменьшению выработки синовиальной жидкости, ухудшению скольжения суставных поверхностей, хрящ постепенно истончается и разрушается. При артрозо-артрите часто возникает ущемление нервов из-за отечности окружающих тканей.
Многие пациенты обращаются за помощью к врачу уже в запущенных случаях заболевания. Учитывая то, что артрозо-артрит голеностопного сустава начинается с появления периодических болей – большинство пациентов списывают это на обычное утомление. В то время как заболевание прогрессирует и медленно разрушает хрящ, постепенно приводя к потере функции сустава. При присоединении воспалительного компонента процесс деструкции (разрушения) протекает быстрее. Важно своевременно обратиться к врачу, провести диагностику и начать лечение.
Какие могут быть причины артрита голеностопного сустава?
Артрит голеностопного сустава может возникать на фоне системных заболеваний, различного рода травм, перенесенных инфекций, нарушений обмена веществ, генетической предрасположенности. Предрасполагающими факторами могут служить вредные привычки, избыточная масса тела, ношение неудобной обуви, гормональные нарушения, переохлаждение.
![Причины артрита голеностопного сустава]()
К системным заболеваниям, которые могут вести к развитию артрита голеностопного сустава относят псориаз, системную красную волчанку, периферическую форму болезни Бехтерева. Псориаз представляет собой неинфекционное заболевание кожи, при котором могут повреждаться и суставы (псориатический артрит). Системная красная волчанка – это хроническое аутоиммунное (иммунная система атакует собственные ткани пациента) заболевание, которое поражает кожу, суставы, кроветворную систему, сердце, почки и центральную нервную систему. Периферическая форма болезни Бехтерева представляет собой хроническое воспалительное заболевание позвоночника и периферических суставов (коленные, голеностопные и др.), которое приводит к анкилозу суставов (сращению), ограничивая движения.
К травмам, способным вызвать развитие артрита голеностопного сустава относят различные механические повреждения голеностопа (сухожилий, хрящей, связок), растяжения, разрывы связок, а также сильные ушибы, переломы.
Артрит голеностопного сустава может возникать в скором времени после перенесенной инфекции или одновременно с ней. Наиболее часто такая проблема может возникнуть на фоне инфекций носоглотки (тонзиллит, грипп), желудочно-кишечного тракта (иерсиниоз, сальмонеллез) и мочеполовой системы (микоплазмоз, хламидиоз). Развитие артрита (в данном случае реактивного) связано с попаданием инфекционного возбудителя из очага первичного инфицирования в суставы.
Основной причиной развития артрита голеностопного сустава на фоне нарушенного метаболизма (обмена веществ) является подагра. Это хроническое заболевание, которое связано с нарушением мочекислого обмена. В крови и моче повышается уровень мочевой кислоты. Организм не справляется с ее выведением, что приводит к отложению кристаллов мочевой кислоты (уратов) в суставах и образованию тофусов (подагрических узлов).
Генетическая предрасположенность (наследственность) является достаточно частой причиной развития ревматоидного артрита голеностопного сустава. Его развитие связывают с нарушениями в иммунной системе у предрасположенных лиц. При этом образуются так называемые иммунные комплексы, которые обладают свойством откладываться в тканях и приводят к повреждению суставов.
При наличии любого из перечисленных заболеваний или предрасполагающих факторов необходимо предпринять соответствующие меры профилактики, чтобы предупредить развитие артрита голеностопного сустава и других возможных осложнений.
Может ли развиться артрит голеностопного сустава у детей?
Артрит голеностопного сустава может развиться в любом возрасте как у взрослых, так и у детей. Наиболее частой причиной его развития в детском возрасте являются перенесенные кишечные, респираторные или мочеполовые инфекции. Из возбудителей кишечных инфекций наиболее часто встречаются такие как сальмонеллы, иерсинии, шигеллы, из респираторных – микоплазма и хламидии (респираторный хламидиоз), а из мочеполовых – хламидии (урогенитальный хламидиоз). К другим причинам относят травмы, сбои в работе иммунной системы, а также аллергические реакции, возникающие в ответ на определенные раздражители (пищевые продукты, шерсть животных, пыльцу растений). Развитие артрита голеностопного сустава чаще наблюдают в холодное время года, когда иммунитет ослаблен и дети наиболее подвержены воздействию различных инфекций.
Маленькие дети редко могут объяснить, что их беспокоит, поэтому родителям следует быть особенно осторожными и обращать внимание на любые изменения. Заболевание, как правило, начинается внезапно с повышения температуры и общего ухудшения самочувствия ребенка. Основными проявлениями реактивного артрита (после инфекций) являются воспалительный процесс, чувство боли и припухлость в голеностопном суставе. В зависимости от возбудителя заболевания могут развиваться конъюнктивит (воспаление слизистой оболочки глаза), увеит (воспаление сосудистой оболочки глаза). Во рту могут появляться афтозные язвочки, а при мочеполовой инфекции может развиваться уретрит (воспаление мочеиспускательного канала), цервицит (воспаление шейки матки), баланит (воспаление головки полового члена). На ладонях и стопах может появляться сыпь.
Наличие у ребенка одновременно таких симптомов как уретрит, конъюнктивит и артрит может говорить о развитии синдрома Рейтера. Данный синдром развивается через 2 – 4 недели после перенесенной инфекции. В отсутствии своевременного лечения синдром Рейтера может осложняться деформацией суставов или формированием анкилоза (сращения), нарушением зрения, функций почек и сердца. Необходимо вовремя обнаружить изменения в организме ребенка и обратиться к врачу для постановки правильного диагноза и назначения адекватного лечения.
Какими народными средствами лечат артрит голеностопного сустава?
Лечение артрита голеностопного сустава народными средствами рекомендуется проводить только после консультации с лечащим врачом. Даже самые безопасные средства имеют свои противопоказания. Также немаловажным является сочетание народных средств лечения с медикаментозной терапией. Нельзя игнорировать медикаментозное лечение, так как в отсутствии адекватной терапии некоторые виды артрита могут приводить к необратимым последствиям. При обострении воспалительного процесса и гнойных формах артрита голеностопного сустава не разрешаются некоторые виды народного лечения, так как могут только усугубить состояние пациента. Народные методы лишь временно могут помочь облегчить основные симптомы артрита голеностопного сустава. Для того чтобы остановить прогрессирование заболевания и не допустить развитие осложнений, не стоит ограничиваться только народной медициной.
![Народные средства лечения артрит голеностопного сустава]()
Народные средства лечения артрита голеностопного сустава
| Народное средство | Как готовят? | Какой эффект оказывает? |
| Отвар луковой шелухи | Стакан луковой шелухи необходимо залить кипятком (1 литр) и поставить варить в течение 15 минут. Полученный отвар процеживают и принимают по полстакана несколько раз в день. | - обладает противовоспалительным эффектом;
- оказывает противоотечное действие;
- способствует улучшению кровообращения.
|
| Отвар листьев брусники | Две столовые ложки высушенных листьев брусники необходимо залить водой (500 мл), довести до кипения и варить еще 15 минут. После чего полученный отвар охлаждают, процеживают и выпивают по полстакана 3 – 4 раза в день. | - оказывает противовоспалительное и противоотечное действие.
|
| Солевой компресс | Две столовые ложки морской соли необходимо развести в теплой воде (200 мл) до полного растворения. После чего смочить ткань (бинт в несколько слоев) в полученном растворе и приложить к области воспаленного сустава. Курс лечения длится около трех недель. | - оказывает обезболивающее и противовоспалительное действие;
- способствует уменьшению отечности.
|
| Пихтовые ванночки | Необходимо набрать в тазик теплую воду, добавить несколько капель (5 – 6) пихтового масла и опустить в него ноги. Длительность процедуры 10 – 15 минут. После этого можно втирать пихтовое масло в больные суставы, предварительно разбавив его нейтральным косметическим маслом в пропорции один к одному. Курс лечения составляет 10 – 12 дней. | - оказывают противовоспалительное, противоотечное действие;
- обладают болеутоляющим действием;
- нормализуют питание хрящевой ткани;
- улучшают циркуляцию крови и лимфы.
|
| Компресс из хрена | Корень хрена необходимо натереть на мелкой терке. Затем выложить его на марлю и приложить к больному месту. Обвязать целлофаном и теплым шарфом. Через некоторое время ощущается жжение. Держать необходимо до тех пор, пока можно выдерживать это жжение. Также можно прикладывать свежие листья хрена. После снятия компресса рекомендуется смазать эту область детским кремом, чтобы избежать ожога. | - оказывает противовоспалительное действие;
- снимает отечность;
- обладает антисептическим (обеззараживающим) воздействием.
|
Помогает ли диета при артрите голеностопного сустава?
Диета оказывает положительное влияние на течение артрита голеностопного сустава. Сочетание медикаментозного лечения, регулярных физических нагрузок и диеты способствует улучшению общего самочувствия пациента и облегчает симптомы заболевания. Лечебное питание должно быть направлено на уменьшение воспалительных явлений, укрепление соединительнотканных структур и коррекцию обменных нарушений. Для каждого пациента должна быть подобрана индивидуальная диета, которая будет зависеть от активности артрита, сопутствующих заболеваний (в частности органов пищеварения), а также осложнений. Для снижения нагрузки на больные суставы предполагается тщательный контроль за набором веса.
Общими принципами диеты являются:
- частые приемы пищи (4 – 6 раз в день);
- отварная, запеченная пища;
- увеличение объема выпиваемой жидкости (чистая вода, сок, морс, травяные отвары);
- употребление витаминов и минералов;
- исключение высококалорийных продуктов (кроме жирных сортов рыбы);
- исключение жирной, острой пищи;
- исключение пасленовых (помидор, перец, баклажан и другие), которые могут повышать риск развития болевого синдрома;
- ограничение потребления соли.
При хроническом течении заболевания в период ремиссии (отсутствие клинических проявлений) рекомендуется обогащать организм витаминами. Для этого могут рекомендовать фруктово-овощные дни, когда пациент употребляет в пищу только сырые овощи и фрукты. Обычно ее назначают дважды в месяц. Это помогает разгрузить обмен веществ, запастись витаминами, солями калия и некоторыми ферментами.
Сбалансированная диета является хорошей профилактической мерой в развитии артрита голеностопного сустава, а также оказывает благоприятное влияние в комплексе с другими лечебными мероприятиями.
Что включает в себя диета при артрите голеностопного сустава?
Диета при артрите голеностопного сустава должна включать в себя продукты, богатые кальцием, хондроитином, витаминами и минералами. При этом необходимо отказаться от употребления простых углеводов и жиров. Простые углеводы, к которым относится сахар, мед, варенье рекомендуется уменьшить в активную фазу заболевания (при обострении), особенно если пациент принимает лечение глюкокортикостероидами. Это связано с возможным развитием аллергических реакций и ухудшением общего состояния. В период ремиссии (отсутствие клинических проявлений), а также при лечении глюкокортикостероидами увеличивают суточное употребление белка с пищей.
![Диета при артрите голеностопного сустава]()
Рекомендуется употребление следующих продуктов:
- зелень (за исключением ревеня и щавеля);
- фрукты (киви, лимон, мандарин, слива, яблоко);
- овощи (капуста, морковь, лук);
- молочные продукты (сыр, творог, кефир, ряженка);
- каши из цельнозерновых круп (пшеница, рис, овес);
- жирные сорта рыбы (лосось, тунец, скумбрия, сардина);
- орехи (миндаль), семечки.
Не рекомендуется употребление следующих продуктов:
- мясные продукты (содержат в своем составе так называемые пурины и арахидоновую кислоту, способные вызывать воспаление);
- сладости и шоколад (способствуют набору веса);
- соль (способствует задержке воды в организме и возникновению отечности);
- фаст-фуд (содержит вредные вещества, способствует набору лишнего веса и нарушает кровообращение);
- крепкий чай и кофе (вымывают кальций из костей);
- алкогольные напитки (ускоряют процесс истончения хрящей).
Примерное меню на неделю
| Первый день | - завтрак - яблоко и слива, некрепкий зеленый чай;
- второй завтрак - овощной бульон;
- обед - овощной салат (огурец, морковь), овощной суп, рисовая каша с лососем, фрукты;
- ужин - овощной салат (свекла, пастернак), тушеные бобы, печеное яблоко;
- перед сном - ряженка.
|
| Второй день | - завтрак - гроздь винограда и банан, зеленый чай без сахара;
- второй завтрак - отварное яйцо (белок);
- обед - овощной суп, куриные котлеты, овощной салат (морковь, редис), фрукты;
- ужин - творожная запеканка, овощной салат (морковь, свекла, огурец);
- перед сном - нежирный кефир.
|
| Третий день | - завтрак - овсяная каша с черносливом, зеленый чай;
- второй завтрак - яблоко (сырое или запеченное);
- обед - овощной салат (зеленая капуста), овощной суп, рыбные тефтели, картофельное пюре, компот;
- ужин - куриная грудка на пару, цветная капуста;
- перед сном - творог с ягодами.
|
| Четвертый день | - завтрак - фруктовый салат, ягодный морс;
- второй завтрак - творожная запеканка;
- обед - овощной салат (огурец, листья салата, сельдерей), рыбный суп, тушеная стручковая фасоль;
- ужин - овощной салат (капуста, морковь, сладкий перец), запеченный картофель, котлеты на пару;
- перед сном - нежирный кефир.
|
| Пятый день | - завтрак - овощной салат, зеленый чай, омлет из белка;
- второй завтрак - яблоко;
- обед - суп из свеклы, куриная грудка с кабачками на пару, компот из сухофруктов;
- ужин - рыба на пару, зеленая фасоль, ягодный морс;
- перед сном - нежирный кефир.
|
| Шестой день | - завтрак - гречневая каша, овощной салат, зеленый чай;
- второй завтрак - свежие фрукты;
- обед - овощной суп, овощной салат (капуста, огурец, миндаль), тушеный кролик с рисом, несладкий компот;
- ужин - творожный пудинг, овсяная каша на воде с фруктами;
- перед сном - простокваша.
|
| Седьмой день | - завтрак - творожная запеканка, яичный белок, зеленый чай;
- второй завтрак - овощной салат (морковь);
- обед - овощной суп, отварное куриное филе, пшеничная каша, свежевыжатый сок (гранатовый);
- ужин - морковная запеканка, запеченный картофель;
- перед сном - простокваша.
|
Присваивают ли группу инвалидности при артрите голеностопного сустава?
Инвалидность при артрите голеностопного сустава могут присвоить при тяжелом течении заболевания, когда оно носит необратимый характер. В большинстве случаев инвалидность оформляют пациентам с поражением нескольких суставов. У таких больных, как правило, заболевание длится годами (хроническое течение), не вводится в ремиссию (отсутствие клинических проявлений) и не поддается лечению. Пациенты жалуются на серьезные ограничения в трудоспособности, которые связаны с развитием артроза (разрушение сустава) или деформацией (изменение формы) суставов. Эти изменения сопровождаются скованностью, ограничением подвижности суставов, больной не имеет возможности обслуживать себя в быту.
Присвоением группы инвалидности занимается врачебно-трудовая экспертная комиссия (ВТЭК). В зависимости от присвоенной группы понадобится проходить периодическое переосвидетельствование (1 – 2 раза в год). При необратимых последствиях и неэффективности всевозможных методов лечения по истечении пяти лет группа инвалидности присваивается без указания срока переосвидетельствования. Также в случае положительных или отрицательных сдвигов в динамике заболевания группа инвалидности может изменяться.
![Инвалидность при артрите голеностопного сустава]()
Факторами, влияющими на получение группы инвалидности, являются:
- быстрое прогрессирование заболевания;
- вовлечение нескольких крупных суставов (коленные, тазобедренные);
- поражение других органов или систем;
- частые обострения заболевания;
- серьезные нарушения работоспособности.
Некоторым пациентам, у которых заболевание протекает в острой форме и поддается лечению, могут оформить временную утрату трудоспособности на определенный срок.
Критериями временной утраты трудоспособности являются:
- на один месяц – умеренное течение заболевания, трудоспособность практически не нарушена, болезнь хорошо реагирует на лечение;
- на 2 – 3 месяца – тяжелое течение заболевания с выраженным воспалительным процессом, лечение малоэффективно, больной нуждается в специализированном лечении в отделении ревматологии;
- на 3 – 5 месяцев – крайне тяжелое течение заболевания, консервативное (нехирургическое) лечение неэффективно, пациенту рекомендуется хирургическое вмешательство.
По истечении пяти месяцев временной утраты трудоспособности и отсутствии результатов лечения могут оформить инвалидность.
Берут ли в армию с артритом голеностопного сустава?
Неосложненный артрит голеностопного сустава, который протекает без обострений, не является противопоказанием для несения службы в армии. Существуют некоторые условия, по которым возможно освобождение от службы в армии и получение военного билета. Голеностопный сустав является крупным суставом нижних конечностей. При его воспалении может развиваться боль, припухлость, скованность и ограничение движений в суставе. Если призывник страдает артритом голеностопного или другого крупного сустава (коленный, тазобедренный) с нарушением функции, то он может получить отсрочку или может быть освобожден от службы в армии. Для освобождения от несения службы необходимо медицинское заключение, подтверждающее наличие данного заболевания. Врач учитывает степень нарушения функции сустава, которая определяется по амплитуде движений. Медицинское обследование должно быть проведено в стационаре (больнице), после чего составляется акт о состоянии здоровья, где указывается соответствующий диагноз.
Служба в армии предполагает наличие физического и психического здоровья. В силу того, что солдаты подвержены постоянным физическим нагрузкам (бег, маршировка, прыжки) – наличие артрита голеностопного сустава может отрицательно сказываться на их выносливости. Длительная избыточная нагрузка, оказываемая на голеностопный сустав, ускоряет его разрушение и может вести к необратимым последствиям.
Временную отсрочку получают призывники, у которых заболевание протекает в легкой форме без значительного ограничения подвижности в голеностопном суставе. При хорошей реакции на назначенное лечение, когда заметно улучшение функций в суставе призывник также получает временную отсрочку. В тяжелых случаях, когда возникает деформация и необратимое разрушение сустава, неподдающееся лечению – оформляется инвалидность.