На тридцать седьмой неделе беременности симптомы у будущей мамы усиливаются, но потерпеть осталось совсем немного: уже очень скоро ваш малыш появится на свет. Плод полностью сформирован и практически ничем не отличается от новорожденного. Его органы и системы готовы к самостоятельному функционированию. Если роды происходят в начале 38 недели беременности, они уже считаются срочными, то есть ребенок родился в срок и не является недоношенным.
Признаки и симптомы 37 недели беременности
![симптомы 37 недели беременности]()
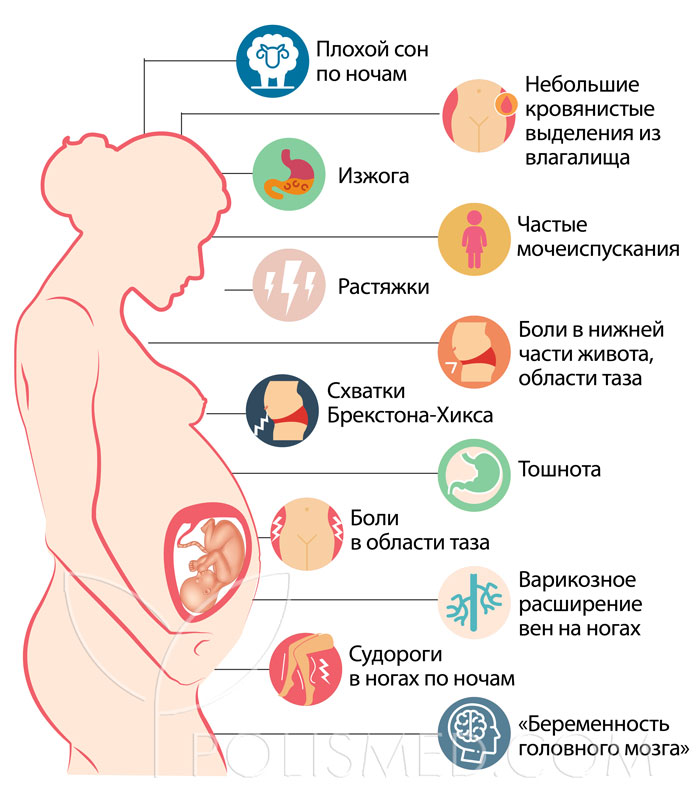
На тридцать седьмой неделе беременности многие симптомы третьего триместра выражены довольно сильно. Некоторые из них даже можно принять за проявления начавшихся родов.
Изжога беспокоит из-за давления, которое матка оказывает снизу на желудок, и из-за расслабления мышечного жома на границе между желудком и пищеводом в результате действия гормонов. Если плод уже опустился, то этот симптом будет выражен не так сильно, как раньше.
Небольшие кровянистые выделения из влагалища – норма в третьем триместре беременности. Они возникают из-за того, что шейка матки готовится к родам, становится более нежной, и ее легко травмировать. Например, небольшие следы крови на белье можно заметить после полового акта. В этом нет ничего страшного. Если крови выделяется больше, чем несколько капель, нужно обратиться к врачу.
Растяжки продолжают возникать на коже живота и груди, так как эти части тела в третьем триместре сильно увеличиваются в размерах. Кожа здесь растягивается, и ткани, которые находятся под ней, надрываются. Можно использовать некоторые увлажняющие средства, но по большому счету устранить растяжки нельзя – придется потерпеть до конца беременности. После родов они не исчезнут совсем, но станут почти незаметными. Для того чтобы улучшить состояние кожи, используйте смягчающие масла. Пейте больше жидкости, даже если вас тянет в туалет каждые две минуты. Хорошая гидратация помогает улучшить состояние кожи.
Боли в нижней части живота, в области таза, частые мочеиспускания – эти симптомы присутствовали и ранее, но теперь они могут усилиться. У многих женщин на поздних сроках беременности ребенок опускается вниз. Из-за этого уменьшается высота стояния дна матки, становится легче дышать (так как опустившееся дно матки теперь не так сильно ограничивает движения диафрагмы и легких). Но плод начинает сильнее давить на сосуды и нервы в области таза, на мочевой пузырь.
Плохой сон – распространенный симптом в конце третьего триместра. Бодрствование посреди ночи – привычная ситуация для многих будущих мам на 37 неделе. Это происходит по многим причинам: частые переживания, стрессы, эффекты гормонов, большой живот, из-за которого никак не удается улечься поудобнее, боли в пояснице. Для того чтобы улучшить сон, днем нужно заниматься физическими упражнениями (конечно же, в пределах разумного) и пить больше жидкости (но не ночь). Кофеин во время беременности не противопоказан, но нужно ограничиться одной чашкой некрепкого кофе в день.
Схватки Брэкстона-Хикса к концу беременности усиливаются, становятся более частыми, иногда даже болезненными. В них нет ничего страшного: так ваше тело готовится к предстоящим родам.
Тошнота. У многих будущих мам возвращается симптом, который беспокоил в первом триместре, но теперь он имеет несколько иные причины. Увеличенная матка давит на желудок. По той же причине женщина быстро наедается, не хочется есть, беспокоит дискомфорт в животе. Тошнота может свидетельствовать о том, что скоро начнутся роды. Если она сильная и сопровождается рвотой, нужно немедленно обратиться к врачу. Такие симптомы могут свидетельствовать о преэклампсии или о серьезном осложнении беременности – HELLP-синдроме.
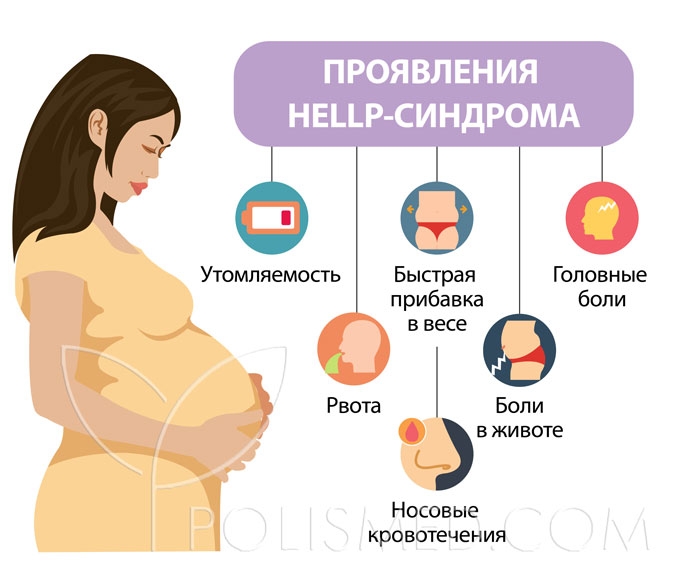
Что такое HELLP-синдром?
Название этого состояния происходит от первых букв английских названий его основных проявлений:
- Hemolysis – гемолиз – разрушение красных кровяных телец (эритроцитов).
- Elevated Liver enzymes – повышение активности печеночных ферментов.
- Lоw Platelet соunt – тромбоцитопения – снижение уровня тромбоцитов в крови.
Основные проявления HELLP-синдрома: тошнота и рвота, головные боли, боли в области желудка и под правым ребром, отеки, усиление рефлексов.
Причины данного состояния до конца не известны. Некоторые ученые склонны рассматривать его как разновидность преэклампсии, другие считают самостоятельной патологией. Чаще всего HELLP-синдром развивается в третьем триместре, после 35 недели беременности. Основные факторы риска: возраст будущей мамы больше 34 лет, многоплодная беременность. Эффективных методов профилактики не существует.
![HELLP синдром]()
HELLP-синдром может приводить к опасным осложнениям, включая отслойку плаценты, отек легких, ДВС-синдром, кровоизлияние в ткань печени, респираторный дистресс-синдром новорожденного, острую почечную недостаточность.
Лучший способ справиться с этой патологией – родоразрешение. До родов медицинская помощь может включать следующие мероприятия:
- Госпитализация в стационар и постельный режим.
- Кортикостероиды (препараты гормонов коры надпочечников) – чтобы ускорить созревание легких ребенка.
- Сульфат магния (магнезия) с целью профилактики судорог.
- Переливание крови при сильном снижении уровня тромбоцитов.
- Препараты против повышенного кровяного давления.
Варикозное расширение вен на ногах может также нарастать на 37 неделе беременности. Если вас беспокоит этот симптом, вы можете улучшить состояние ваших ног с помощью следующих рекомендаций:
- Спите на левом боку. Такая поза считается оптимальной для нормальной циркуляции крови в сосудах таза и нижних конечностей.
- Когда лежите – поместите ноги в приподнятом положении. Например, можно положить их на подушку или опереть о стену.
Боли в области таза беспокоят из-за сдавления маткой сосудов и нервов, повышения нагрузки на поясницу, «размягчения» связок и лобкового сочленения из-за гормонов. Иногда болевые ощущения становятся довольно сильными. Уменьшить их поможет бандаж для будущих мам.
Судороги в ногах по ночам – одна из причин нарушения сна в третьем триместре беременности. Их причины до конца не изучены, но известно, что уменьшить этот симптом помогает обильное питье, достаточное потребление кальция и магния.
«Беременность головного мозга». Так образно называют состояние, которое характеризуется ухудшением памяти, концентрации внимания. Сейчас вы можете забывать все: какие продукты у вас есть в холодильнике, куда вы положили мобильный телефон, зарядили ли его, где в доме лежат те или иные вещи. Не стоит переживать: после родов вы придете в норму. А пока можете использовать бумажные стикеры и «напоминалки» в смартфоне.
Беременность на 37 неделе двойней
![Двойня]()
В 57% случаев двойняшки появляются на свет на 37 неделе беременности. Так что, если в вашем животике два малыша, и ваша беременность все еще продолжается, вы относитесь к меньшинству. На данном сроке ваши малыши уже вполне готовы к самостоятельной жизни. Появление на свет раньше «стандартных» 40 недель – привычное дело для двойняшек, в большинстве случаев они рождаются вполне здоровыми, им лишь требуется немного больше заботы со стороны медицинского персонала.
Большинство симптомов, которые мы перечислили выше, при двуплодной беременности выражены сильнее, чем при одноплодной. Живот, как правило, больше увеличивается в размерах (но это индивидуально и зависит в том числе от телосложения будущей мамы). Более интенсивно идет прибавка в весе.
Тридцать седьмая неделя беременности – это сколько?
Существует два способа расчета срока беременности:
- Эмбриональный срок отсчитывают с момента оплодотворения. Это более правильно, но на практике применяется редко. Ни одна женщина не может точно сказать, когда ее яйцеклетка была оплодотворена сперматозоидом, потому что это не сопровождалось какими-либо заметными симптомами. Оплодотворение могло произойти после любого полового акта или на следующий день после последнего из них.
- Акушерский срок строго говоря является «неправильным», но его намного проще рассчитывать, поэтому именно им пользуются акушеры-гинекологи. Его отсчитывают с первого дня последних месячных. Как правило, женщина может точно назвать эту дату. В реальности же оплодотворение происходит примерно на две недели позже.
Таким образом, соотношения между акушерским и эмбриональным сроком беременности выглядят следующим образом:
- 37 недель акушерского срока – это 35 недель эмбрионального.
- 37 недель эмбрионального срока – это 39 недель акушерского.
Если рассчитывать по акушерскому сроку, роды в среднем происходят на 40 неделе, а если по эмбриональному – на 38 неделе.
Сейчас вы беременны примерно 8 месяцев и 1 неделю. До родов осталось около трех недель.
Рассчитать, какой срок беременности в неделях, и вычислить дату родов по последней менструации
Что происходит с плодом на 37 неделе беременности?
![плод на 37 неделе беременности]()
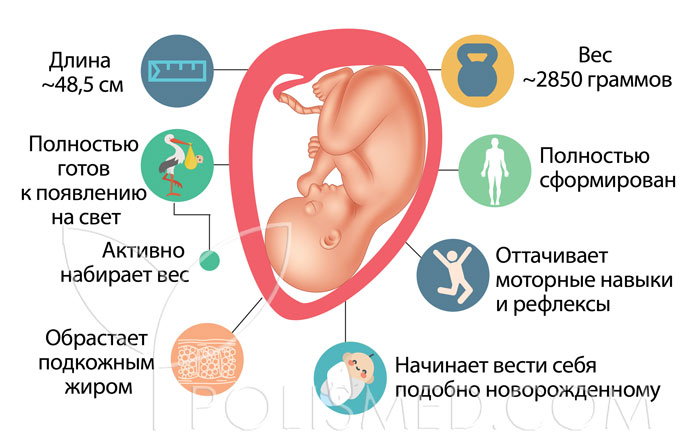
На тридцать седьмой неделе беременности плод достигает размеров кочана римского салата. Длина его тела составляет около 48,5 см, масса – 2850 граммов. Конечно же, это лишь средние показатели. На самом деле все детки разные. Во многом это зависит от наследственности. Одни женщины рожают миниатюрных крох, другие – «богатырей».
Организм ребенка практически полностью готов к появлению на свет и самостоятельному функционированию. Ему осталось «дозреть» всего немного.
В настоящее время ваш будущий ребенок занят тем, что оттачивает моторные навыки и рефлексы, которые потребуются ему после появления на свет. Его движения настолько точны, что он может захватывать небольшие предметы, например, свой носик. Малыш часто сосет палец, так он «тренируется» питаться из вашей груди. Он постоянно заглатывает и «вдыхает» амниотическую жидкость.
Тело будущего ребенка продолжает «обрастать» подкожным жиром. Сейчас этот процесс уже практически завершен. Жировая ткань помогает регулировать температуру тела, и теперь стали не нужны тонкие волоски (лануго), которые покрывали тело плода и помогали сохранять тепло. К родам они чаще всего выпадают, но могут временно сохраняться у малышей, появившихся на свет раньше срока.
Движения плода в животике мамы
На последних неделях беременности поведение плода в животике несколько меняется, и это главным образом связано с двумя факторами:
- В матке становится все меньше свободного пространства. В такой тесноте малыш не может, как прежде, совершать акробатические номера, сильно размахивать ножками и ручками. Движения в животе становятся как бы более «приглушенными». Теперь они напоминают не резкие толчки, а более плавные надавливания, перекатывания.
- По мере созревания нервной системы, будущий ребенок начинает вести себя подобно новорожденному. Большую часть дня он спит.
Однако, вы по-прежнему должны ощущать движения в животе в течение дня. Нужно регулярно их подсчитывать, как вы делали это раньше.
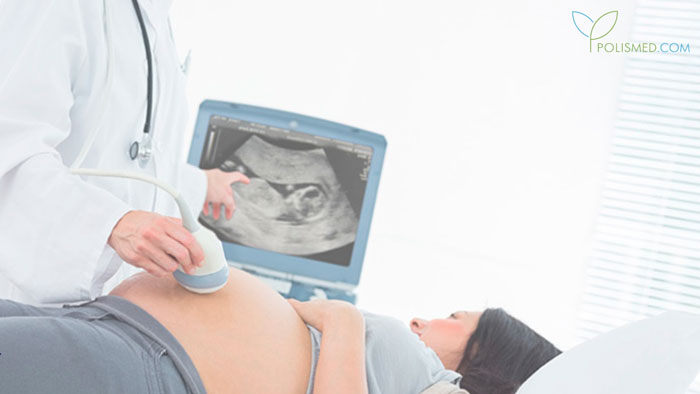
УЗИ на 37 неделе беременности
![УЗИ на 37 неделе]()
Если вы вовремя прошли третий пренатальный УЗ-скрининг, вам больше не нужны ультразвуковые исследования. Их могут назначить только по особым показаниям – если беременность протекает с осложнениями.
Во время УЗИ на тридцать седьмой неделе беременности врач оценивает внешние черты строения плода, его основные размеры, опорно-двигательный аппарат, работу сердца, крупных кровеносных сосудов, состояние плаценты.
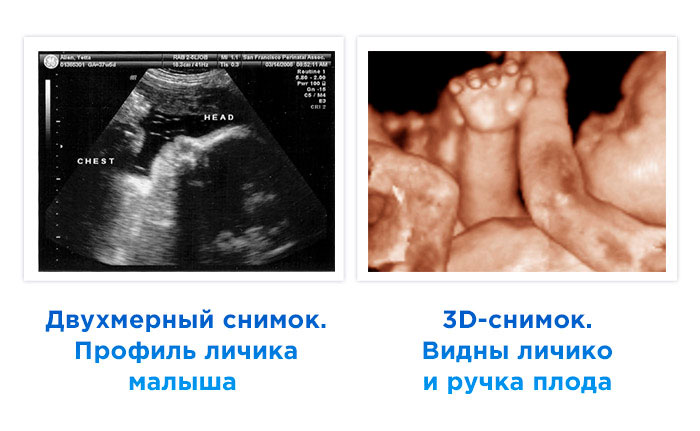
Если вы только сейчас проходите плановое исследование, врач распечатает и отдаст вам на память трехмерные снимки личика вашего малыша. Во время доплерографии аппарат издает характерные шумы – это работает сердце плода.
Врач ультразвуковой диагностики оценивает такие основные показатели, как:
| Показатель | Значение в норме на 37 неделе беременности |
| Толщина плаценты – показатель, по которому можно судить, насколько эффективно она снабжает организм ребенка кислородом и питательными веществами. | 2,78–4,58 см |
| Степень зрелости плаценты (оценивается вместе с ее толщиной) | 2–3 |
| Индекс амниотической жидкости – показатель, который характеризует количество околоплодных вод. | 66–275 |
| Бипариетальный размер – поперечный размер головки, расстояние между теменными буграми. | 8,3–9,6 см |
| Лобно-затылочный размер – продольный размер головки, расстояние между наиболее выступающими частями лобной и затылочной кости. | 10,6–12,4 см |
| Окружность головки | 30,7–35,3 см |
| Окружность живота | 29,9–36,1 см |
| Длина бедренной кости | 6,3–7,7 см |
| Длина костей голени | 5,3–6,6 см |
| Длина плечевой кости | 5,5–6,7 см |
| Длина костей предплечья | 5,1–5,9 см |
Внешний вид снимков, полученных во время ультразвукового исследования на 37 неделе беременности:
![УЗИ снимки на 37 неделе]()
Что происходит с маткой и животом на 37 неделе беременности?
На тридцать седьмой неделе беременности матка достигает максимального размера. Ее вес в среднем составляет 1 кг, объем – 4–5 литров. Дно матки поднялось до максимального уровня еще на 36 неделе беременности – на 36–37 см, до уровня грудины – и теперь больше не растет. Окружность живота сейчас составляет 90–95 см. К концу беременности она еще немного увеличится.
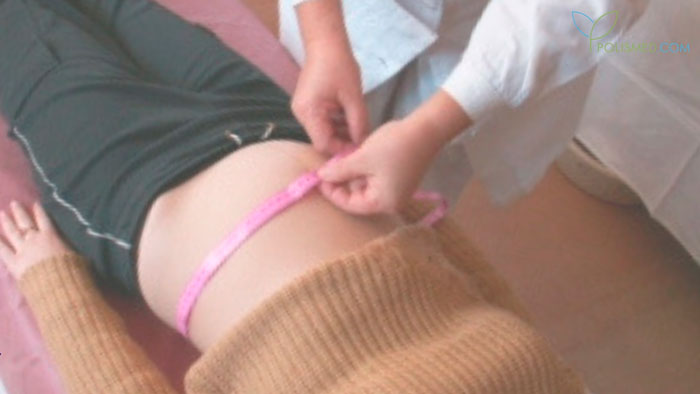
Как правильно измерить окружность живота?
![измерение окружности живота]()
Первое, о чем нужно помнить – измерение этого показателя проводится в положении лежа. Если вы будете стоять, результат может исказиться из-за деформации поясничного отдела позвоночника или сильного растяжения брюшной стенки. Для того чтобы получить точный результат, нужно обернуть сантиметровую ленту вокруг живота, при этом спереди она должна находиться на уровне пупка, а сзади – на уровне максимального изгиба поясницы.
Если ваши показатели немного отличаются от нормы – не стоит переживать. Скорее всего, ваши цифры будут отличаться, если вы имеете худощавое или полное телосложение. Окружность живота будет больше при многоплодной беременности.
Есть повод для беспокойства, если окружность живота прежде равномерно увеличивалась, а затем перестала расти. Это может говорить о том, что с плодом не все в порядке. Нужно выполнить УЗИ. Сейчас, в конце третьего триместра, врач в женской консультации приглашает вас на осмотры чаще, чем раньше – раз в неделю, поэтому он вовремя заметит, если ваш живот перестанет увеличиваться, и примет соответствующие меры.
На 37 неделе беременности начинается «старение» плаценты. К родам она должна достигнуть третьей степени зрелости.
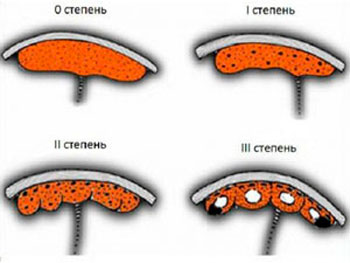
Что такое степень зрелости плаценты?
Плацента – орган, который формируется в связи с беременностью и соединяет организм плода с маминым. Для будущего ребенка она заменяет легкие, пищеварительную систему и почки. Ее сосуды обеспечивают организм малыша питательными веществами и кислородом, помогают вывести отработанные продукты обмена.
![зрелость плаценты]()
Для того чтобы плод нормально развивался, плацента должна хорошо выполнять свои функции. В течение беременности с ней происходят некоторые изменения, в первую очередь связанные с ее толщиной и структурой. Плацента полностью сформирована к 15 неделе, затем она постепенно созревает, а потом «стареет».
Выделяют четыре степени зрелости плаценты: их определяют по признакам во время УЗИ:
- 0 степень. Сохраняется до 30 недели беременности. Ее структура является однородной, а хориональная пластинка – ровной и гладкой.
- 1 степень. Характерна до 34 недели беременности. На хориональной пластинке появляются неровности, а внутри плаценты визуализируются отдельные эхогенные включения.
- 2 степень. Определяется до 37 недели беременности. Плацента местами истончается. Ее поверхность начинает покрываться кальцификатами – отложениями солей. Внутри видны линейные эхогенные зоны. Углубления на поверхности хориональной пластинки увеличиваются, но пока не достигают базальной пластинки. Все эти изменения не мешают полноценной работе плаценты, и будущий ребенок от них не страдает.
- 3 степень. Считается нормой с 37 недели беременности до родов. Углубления в хориональной пластинке достигают базальной пластинки. Эхогенные зоны внутри плаценты становятся крупными, частично сливаются.
![степени зрелости плаценты]()
Что такое преждевременное старение плаценты, и чем оно грозит?
Старение плаценты – нормальный процесс, который происходит к концу беременности. Он проявляется в виде уменьшения ее толщины и отложений солей. Преждевременным старением называется ситуация, когда возраст плаценты не соответствует сроку беременности. Например, если на 32–33 неделе было проведено УЗИ, и специалист в заключении указал вторую степень зрелости плаценты – это преждевременное старение. Нужно принимать некоторые меры. Во-первых, необходимо провести допплерографию и оценить маточно-плацентарный кровоток. Как правило, он оказывается нарушенным.
В такой ситуации плод находится в состоянии гипоксии (кислородного голодания), и будущей маме назначают специальное лечение. Оно направлено на снижение тонуса матки. Благодаря этому улучшается маточно-плацентарный кровоток, плод получает больше кислорода и питательных веществ. Женщине рекомендуют больше бывать на свежем воздухе.
Если обнаружено преждевременное старение плаценты, но при этом кровоток в ней не нарушен, проводят профилактическое лечение.
Степень зрелости плаценты может быть слишком высокой для данного срока беременности из-за таких причин, как:
- внутриутробные инфекции;
- курение и употребление алкоголя женщиной во время беременности;
- гестационный диабет;
- резус-конфликт между матерью и плодом.
Иногда созревание плаценты происходит позже нормального срока. Такие случаи встречаются очень редко. Как правило, это происходит при врожденных пороках развития у плода.
Степень зрелости плаценты – очень важный показатель, который помогает выявить некоторые осложнения во время беременности. Это одна из причин, почему всем будущим мамам так важно проходить УЗИ в третьем триместре.
Сколько должна прибавить в весе будущая мама?
К концу беременности в среднем женщины набирают от 10 до 12,5 кг, но в каждом конкретном случае эти показатели могут отличаться и зависят от разных факторов. Лишь примерно треть от этой массы приходится на ребенка. Остальные килограммы женщина набирает за счет матки, плаценты, увеличения объема крови, околоплодных вод. Тело будущей мамы накапливает жировую ткань, потому что за родами последует период грудного вскармливания.
Массу тела во время беременности нужно измерять регулярно, и для этого полезно обзавестись домашними напольными весами. Если вес растет равномерно – поводов для беспокойства нет. Если же он неожиданно начал увеличиваться очень быстро, или напротив, перестал расти – нужно обратиться к врачу.
Рассчитать прибавку веса у мамы при беременности по неделям
Как правильно питаться на 37 неделе беременности?
В конце третьего триместра, как и в течение всей беременности, важно придерживаться здорового рациона, в котором должны присутствовать все необходимые питательные вещества. Все органы вашего будущего малыша полностью сформированы, но они еще продолжают созревать, ребенок по-прежнему активно растет. Поэтому важно, чтобы вы хорошо питались. Вот рекомендации по ежедневным нормам основных продуктов:
- Фрукты и овощи: 5 в день, причем, разных видов.
- Углеводы и крахмалистые вещества: при каждом приеме пищи. Это может быть картошка, цельнозерновой хлеб, макароны, крупы, рис, кус-кус.
- Нежирное молоко и молочные продукты: 2–3 раза в день. Это поможет удовлетворить потребности ребенка в кальции, ведь сейчас у него активно формируется костная ткань (этот процесс продолжится после рождения и завершится только к 20 годам).
- Продукты, богатые белком: 2 раза в день. Нужно есть нежирное мясо, рыбу, птицу, бобовые, чечевицу, яйца, грибы, орехи, сою.
- Жирная рыба: 1–2 раза в неделю. Она обеспечит вас и ребенка омега-3 жирными кислотами.
![питание на 37 неделе]()
Как и на протяжении всего третьего триместра, сейчас вам нужно ежедневно потреблять 200 дополнительных калорий сверх рекомендованной для женщин нормы. Но их нельзя набирать за счет шоколада, конфет, пирожных, фаст-фуда. Ешьте здоровую пищу.
Какие витамины необходимы женщине на 37 неделе беременности?
- Как и во втором триместре, у вас по-прежнему повышена потребность в фолиевой кислоте. Поэтому стоит есть побольше продуктов из цельного зерна, зеленых листовых овощей. Кстати, полезны хлопья и прочие сухие завтраки, обогащенные витаминами: почитайте состав на упаковках, когда в следующий раз будете в магазине.
- На протяжении всей беременности вам и ребенку нужно много витамина D. Существует не так много богатых им продуктов. Ешьте яйца, жирную рыбу. Больше гуляйте на свежем воздухе, чтобы витамин вырабатывался в вашей коже под действием солнечных лучей.
- Потребность в витамине C (аскорбиновой кислоте) в третьем триместре повышена примерно на 25%. Поэтому каждый день в рационе должен присутствовать, как минимум, один из этих продуктов: грейпфруты или другие цитрусовые, ягоды (черная смородина, черника, клубника), квашеная капуста, чай с шиповником, облепиха.
- Потребность в витамине A тоже повышена, хотя и ненамного. Он содержится в разных фруктах и овощах, нежирном молоке и молочных продуктах. Еще витамин A содержится в печени, но есть ее регулярно будущим мамам не рекомендуется. В ней витамина очень много, можно получить «передозировку» и интоксикацию, опасную для будущего ребенка.
Многие акушеры-гинекологи рекомендуют будущим мамам принимать до конца беременности поливитамины. Особенно важен витамин D в дозировке 10 мкг в день – в том числе и после родов, если мама кормит малыша грудью.
Как с помощью правильного питания контролировать вес во время беременности?
В течение третьего триместра женщина набирает в среднем по 450–500 г в неделю. Ближе к родам этот показатель уменьшается в два раза. Слишком быстрый набор массы нежелателен, как минимум, по трем причинам:
- От лишних килограммов будет сложнее избавиться после родов.
- Роды могут протекать тяжелее.
- Это может сказаться на здоровье вашего будущего ребенка.
Весом можно управлять с помощью рациона. В первую очередь не слушайте народную мудрость, которая советует во время беременности «есть за двоих». Вам нужно лишь 200 дополнительных калорий ежедневно. Ешьте, когда вы голодны, и не делайте этого через силу, «потому что надо».
Максимально откажитесь от продуктов, которые содержат много жира и сахара. Они не только заставляют вас набирать лишние килограммы, но и плохо влияют на здоровье. И не забывайте о том, что вам по-прежнему ежедневно нужна физическая активность – если, конечно, врач не порекомендовал ее ограничить из-за каких-либо патологических состояний.
Физическая активность
Самый простой вид физической активности, который поможет вам поддерживать себя в форме в конце беременности – прогулки на свежем воздухе. Они улучшают не только состояние мышц ног и таза, но и работу сердечно-сосудистой системы. Во время них ваш организм насыщается кислородом, а в коже вырабатывается витамин D. Выходить лучше всего в парк, туда, где нет машин, и есть ровные поверхности для ходьбы. Будьте осторожны, если на улице гололед: сейчас из-за большого веса матки и плода у вас изменен центр тяжести, походка стала более неуклюжей, вы можете легко оступиться и поскользнуться.
Дома можно заняться приседаниями. Они тоже укрепляют мышцы ног и тазового пояса. Держитесь за спинку стула и медленно опускайтесь на корточки, насколько сможете. Останьтесь в такой позе 20 минут, затем встаньте. Во время упражнения ваши стопы должны быть направлены немного в разные стороны, не нужно держать их параллельно.
Приседаниями нельзя заниматься, если вас беспокоят боли в области таза и в паховой области, если у вас диагностировали предлежание плаценты.
Из йогических асан полезно выполнять «позу кошки». Оно хорошо помогает справиться с болями в пояснице. Расстелите на полу коврик для йоги и встаньте на него на четвереньки. Ноги и руки поставьте на ширине плеч. Во время выдоха выгните спину так, чтобы вершина дуги смотрела вверх, подтяните живот к пояснице. Голова при этом должна быть наклонена вниз. Во время следующего вдоха вернитесь в исходную позицию. Повторите упражнение 5–8 раз.
![активность]()
Очень здорово, если вы посещаете бассейн. Во время беременности занятия в воде особенно полезны, потому что в это время уменьшаются нагрузки на мышцы, суставы ног и поясницу. Это помогает снять напряжение, болевой синдром. Лучше всего заниматься в специальной группе для будущих мам с квалифицированным инструктором.
![плавание на 37 неделе]()
Не стоит забывать и о специальных упражнениях для мышц тазового дна – они называются упражнениями Кегеля. Для того, чтобы почувствовать эти мышцы, нужно попытаться остановить поток мочи во время мочеиспускания. Если регулярно выполнять упражнение, роды будут протекать легче, уменьшится вероятность опущения матки и влагалища, развития стрессового недержания мочи.
Даже если вы прежде никогда не занимались спортом и в целом вели малоподвижный образ жизни, никогда не поздно начать. Это однозначно принесет пользу вашему здоровью и улучшит течение родов. Главное – начинать постепенно, с небольших нагрузок, прислушиваясь к собственным ощущениям.
Можно ли заниматься сексом?
Даже на последних неделях беременности интимная близость не противопоказана – конечно же, в разумных пределах и без чрезмерного фанатизма. Нет никаких доказательств того, что половые контакты как-то могут повредить ребенку или привести к преждевременным родам.
Основные правила безопасности:
- Нельзя заниматься сексом в таких позициях, когда вы можете случайно упасть на живот или на него может сильно надавить партнер.
- Помните о риске ЗППП (заболеваний, передающихся половым путем) и об их опасности для вашего будущего ребенка. Поэтому, если у вашего партнера есть признаки мочеполовой инфекции, от половых контактов нужно воздержаться. Беспорядочные половые связи для будущих мам однозначно противопоказаны.
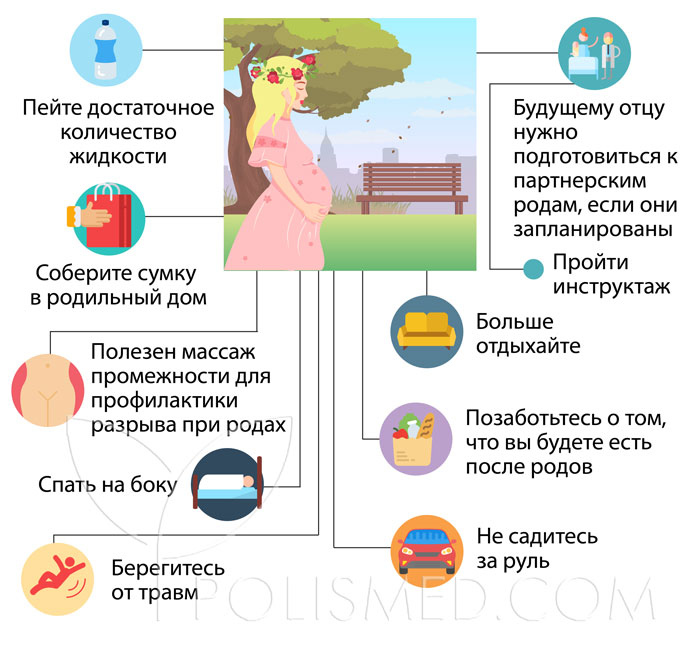
Советы для женщин на 37 неделе беременности
![Советы для женщин на 37 неделе]()
- Пейте достаточное количество жидкости. Частые мочеиспускания и небольшие отеки – не повод ограничивать количество потребляемой воды. Обезвоживание намного опаснее: в третьем триместре оно может привести к преждевременным родам.
- Соберите сумку в родильный дом, если вы не сделали этого ранее. Она должна быть постоянно наготове.
- Позаботьтесь о том, что вы будете есть после родов. Когда вы вернетесь домой вместе с малышом, вы будете постоянно заняты заботой о нем, и у вас может совсем не оказаться времени на походы в магазин и приготовления пищи для себя. Однако, для кормящих мам важно полноценно питаться. Хорошее решение – запасти продукты заранее в морозильной камере.
- Больше отдыхайте. Ближе к родам будущая мама начинает все быстрее уставать, все чаще ее беспокоит усталость, плохое общее самочувствие. Сейчас как никогда нужен полноценный отдых. Но и о физической активности тоже не стоит забывать – естественно, в разумных пределах.
Какие исследования нужно пройти?
В конце третьего триместра вам нужно посещать врача в женской консультации еженедельно. Во время очередного приема акушер-гинеколог осмотрит вас, измерит ваш вес, артериальное давление, пульс, проверит, нет ли отеков, варикозного расширения вен.
![посещение врача]()
Если вы еще не проходили третье УЗИ и кардиотокографию, доктор направит вас на эти исследования. При необходимости вам назначат общий анализ крови, мочи и другие лабораторные тесты.
В каких случаях нужно обратиться к врачу?
В любых сомнительных случаях, при любых необычных симптомах лучше обратиться за помощью к врачам. Усиливающиеся отеки, тошнота и рвота, повышение артериального давления, нечеткость зрения, – возможные признаки преэклампсии. Поводом для беспокойства должны стать такие симптомы, как повышение температуры, обильные, кровянистые, непривычного цвета и с неприятным запахом выделения из влагалища, проявления ОРВИ, сильная диарея, головные боли, которые не проходят после отдыха.
Что нужно знать о признаках начавшихся родов?
![признаки родов]()
Тридцать седьмая неделя беременности – время, когда не будет лишним вспомнить о признаках начинающихся родов. Это может начаться в любой момент, и вы должны быть готовы. Все симптомы можно разделить на две категории: те, которые свидетельствуют о том, что роды начнутся очень скоро, и те, которые возникают, когда роды уже начались.
Симптомы, которые говорят о том, что роды начнутся в скором времени (но точный срок назвать невозможно – всегда бывает по-разному):
- Отхождение слизистой пробки. Во время беременности эта пробка закрывает выход из матки. Когда она отходит, возникают непривычно густые выделения из влагалища: в виде одного «шарика» или несколькими небольшими порциями. Иногда в выделениях присутствует примесь крови.
- Тошнота. Обычно она возникает незадолго перед родами, но может быть проявлением некоторых осложнений, таких как преэклампсия или HELLP-синдром.
- Диарея. Когда гормоны готовят организм к родам, они усиливают сокращения стенки кишечника, в итоге может возникнуть жидкий стул.
Симптомы, которые говорят о том, что роды уже начались:
- Отхождение вод. Из влагалища выделяется достаточно большое количество водянистой жидкости. Как правило, в течение 12 часов после этого начинаются роды.
- Родовые схватки. От «тренировочных» они отличаются тем, что не прекращаются в течение длительного времени (если схватки продолжаются более 5 минут – скорее всего, начались роды), усиливаются, становятся более частыми, болезненными. Если женщина беременна впервые, схватки могут продолжаться несколько часов, после чего становятся более сильными – начинаются «активные роды».
- Боль в пояснице. Если она беспокоила в течение всего третьего триместра, то перед родами существенно усиливается.
Возникновение этих симптомов говорит о том, что нужно собирать вещи и ехать в родильный дом.
Как врач определяет, что у женщины начались роды?
Существуют некоторые признаки, по которым акушер-гинеколог может судить о том, что малыш скоро появится на свет:
- Раскрытие шейки матки. Оно должно составлять 10 см, чтобы ребенок мог пройти через родовые пути.
- Длина влагалищной части шейки матки. Укорачивается с 4 см и более до 2 см и менее.
- Консистенция (степень зрелости) шейки матки. Обычно она по плотности как хрящи носа, а перед родами становится мягкая, как слизистая оболочка щеки.
- Толщина стенок влагалищной части шейки матки. Уменьшается с 2 см до 0,5 см.
- Расположение шейки матки в полости таза. К родам оно меняется, чтобы обеспечить прохождение ребенка по родовым путям.
- Положение плода. Чем ниже он успел опуститься, тем выше вероятность, что скоро он появится на свет.
Все эти признаки ненадежны, их нужно оценивать вместе с симптомами, которые испытывает сама женщина. Изменения со стороны шейки матки могут произойти в одночасье, в других случаях для этого требуются недели или даже месяцы. Например, шейка матки может оказаться раскрытой уже в начале третьего триместра, а роды начнутся только на 40 неделе. У некоторых женщин с утра шейка матки закрыта, а к обеду происходит полное открытие, и начинаются роды.
Как отличить настоящие родовые схватки от «тренировочных»?
Зачастую схватки Брэкстона-Хикса можно спутать с истинными родовыми, особенно в конце третьего триместра, когда они становятся более сильными и болезненными. Есть три признака, по которым вы можете различить их:
- «Тренировочные» схватки всегда нерегулярные и быстро исчезают. Родовые тоже поначалу могут быть такими, но со временем они становятся более регулярными.
- Схватки Брэкстона-Хикса, как правило, ощущаются в нижней части живота. Родовые схватки начинаются в нижней части спины.
- Ложные схватки проходят, если сменить положение тела или немного походить. Истинные будут усиливаться, несмотря на ваши действия.
Какие лекарства можно принимать на 37 неделе беременности?
![лекарства на 37 неделе]()
К лекарствам на протяжении всей беременности нужно относиться с осторожностью. Прежде чем принимать тот или иной препарат, вы должны, как минимум, внимательно прочитать инструкцию и убедиться, что он безопасен для будущих мам. Но лучше проконсультироваться с врачом. Зачастую при назначении тех или иных лекарств во время беременности приходится искать компромисс: учитывать, насколько опасность того или иного заболевания перевешивает риски побочных эффектов и вреда для будущего ребенка. Не стоит заниматься самолечением.
Ниже приведен список препаратов, которые безопасны для будущих мам:
| Патология | Примечания | Названия препаратов |
| Простуда, кашель | Многие лекарства против простуды содержат набор разных ингредиентов, поэтому нужно внимательно читать состав на упаковке. | - Парацетамол при повышенной температуре – со строгим соблюдением дозировок, указанных в инструкции.
- Горячий чай с медом или лимоном.
- Декстрометорфан – средство от кашля.
- При заложенном носе – паровые ингаляции, капли и спреи на основе морской воды или физиологического раствора.
|
| Запор | С этим симптомом в первую очередь нужно попытаться справиться без лекарств. Пейте больше жидкости – примерно 8 стаканов в день по 200 мл. Ешьте больше продуктов, богатых клетчаткой. Поддерживайте физическую активность. Если все это не помогает, можно рассмотреть применение медикаментозных препаратов. | - Препараты на основе лактулозы, например, дюфалак. Они размягчают стул и облегчают его продвижение по кишечнику.
- Микролакс – слабительное в виде микроклизм.
|
| Аллергические реакции | Обычно с аллергией борются с помощью антигистаминных средств. Во время беременности их не рекомендуется принимать, так как нет доказательств того, что они полностью безопасны. Также стоит избегать сосудосуживающих капель, в которых действующими веществами являются: фенилэфрин, псевдоэфедрин, оксиметазолин, ксилометазолин. | - Спреи для носа или глазные капли с кромогликатом натрия.
- Спреи для носа с кортикостероидами (препаратами гормонов коры надпочечников), такими как беклометазон. Но эти средства можно использовать лишь в течение короткого времени.
- Из антигистаминных средств относительно безопасен хлорфенирамин, но его применяют только в случаях крайней необходимости. Он особенно не рекомендован в третьем триместре беременности.
- При заложенности носа – паровые ингаляции.
|
| Изжога | Как и с запорами, с этим симптомом беременности в первую очередь нужно бороться немедикаментозными методами: - Старайтесь избегать острой, кислой пищи.
- Не лежите после еды.
- Не наедайтесь на ночь.
- Принимайте пищу частыми небольшими порциями.
Если эти меры не помогают – можно прибегнуть к медикаментозным препаратам. | - Во время беременности разрешены к применению практически все антациды – препараты, которые нейтрализуют соляную кислоту в желудке. Но нельзя применять бикарбонат натрия (пищевую соду).
- Альгинаты – эти препараты также применяются в качестве антацидов.
- Препараты, которые уменьшают выработку желудочного сока и соляной кислоты: ранитидин, омепразол.
|
| Боль в спине, пояснице, шее, суставах, головная боль | Головные боли часто бывают связаны с обезвоживанием, поэтому в первую очередь нужно проконтролировать, какое количество жидкости вы потребляете в течение дня. С болями в пояснице помогают бороться физические упражнения, ношение бандажа для будущих мам. | - Из обезболивающих препаратов можно принимать парацетамол, но строго придерживаясь дозировок, указанных в инструкции.
- Кодеин и дигидрокодеин – только по назначению врача и в течение коротких промежутков времени, так как они могут вызывать абстинентный синдром («ломку») и проблемы с дыханием у ребенка.
|
Будущим мамам нужно избегать прием препаратов из группы нестероидных противовоспалительных средств (НПВС), таких как ибупрофен и аспирин. На 37 неделе беременности они могут привести к маловодию (уменьшению количества околоплодных вод), нарушить течение родов. Иногда, в крайних случаях, врач может разрешить прием небольших доз аспирина.
В третьем триместре опасны препараты для лечения мигрени, такие как эрготамин и метизергид. Они способны привести к мертворождению. Более безопасными считаются лекарственные средства из группы триптанов.
Антикоагулянты (препараты, снижающие свертываемость крови), такие как варфарин, могут привести к кровотечениям.
Иногда приходится идти на некоторые риски. Если беременность протекает на фоне хронических патологий, и будущая мама должна постоянно принимать препараты, врач постарается подобрать оптимальные дозировки, назначить лекарства, которые наиболее безопасны. В таких ситуациях решение всегда нужно принимать индивидуально.