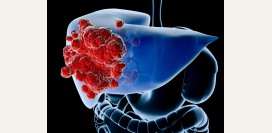
Что такое гепатомегалия?
Гепатомегалия – синдром, характеризующийся патологическим истинным увеличением печени в размерах. В переводе с греческого языка - «hepar» - печень и «megas» - большой. О гепатомегалии говорят, когда размер печени превышает 12 сантиметров по правой среднеключичной линии, а край левой доли пальпируется в эпигастральной области. Гепатомегалия не является самостоятельным заболеванием – это общий симптом многих болезней печени, а также патологий других органов. Поэтому для определения причины увеличения печени в размере проводят всестороннее обследование пациента.
![Гепатомегалия]()
Анатомия печени
Печень (лат. - hepar) – непарный орган, расположенный в брюшной полости в правом и частично в левом подреберье и относящийся к пищеварительной системе. Является самой большой железой в организме (железа - орган, вырабатывающий специфические биологически активные химические вещества). Печень имеет клиновидную форму, мягкую консистенцию, красно – бурый цвет. Масса печени взрослого человека варьирует от 1500 до 1700 граммов. Размеры печени – справа налево – 25 – 30 сантиметров, спереди назад – 20 – 25 сантиметров (правая доля) и 15 – 16 сантиметров (левая доля).
Границы печени определяют относительно опознавательных линий на грудной клетке, к которым относятся:
- средняя подмышечная линия – линия, идущая вертикально вниз от середины подмышечных впадин (справа и слева);
- срединно-ключичная линия (среднеключичная линия) – линия, идущая от середины ключицы перпендикулярно вниз (справа и слева).
В печени различают:
- Верхнюю границу. Наиболее высокая точка правой доли печени находится на уровне четвертого межреберья справа и спереди на уровне среднеключичной линии (на 1 сантиметр ниже правого соска). Наиболее высокая точка левой доли печени определяется на уровне пятого межреберья слева от грудины.
- Нижнюю границу. Нижняя граница печени справа определяется на уровне десятого межреберья по средней подмышечной линии. Далее нижняя граница следует по реберной дуге налево, выходя из-под дуги на уровне правой среднеключичной линии и пересекая надчревную область. Между мечевидным отростком и пупочным кольцом нижний край печени пересекает белую линию живота, продолжаясь влево и вверх. На уровне восьмого реберного хряща слева печень заходит под реберную дугу.
Печень делится на:
- правую долю – крупную и имеющую большую толщину часть печени (в 6 раз больше левой доли);
- левую долю – меньшую часть печени.
Французский хирург и анатом Клод Куино разделил печень на сегменты. Сегмент – это участок паренхимы печени, имеющий пирамидальную форму и прилегающий к печеночной триаде – ветви воротной вены 2 порядка, сопутствующей ей ветви собственной печеночной артерии, соответствующей ветви печеночного протока.
Согласно классификации Куино в печени различают (против часовой стрелки):
- I сегмент - хвостатый сегмент левой доли печени;
- II сегмент – задний сегмент левой доли печени;
- III сегмент – передний сегмент левой доли печени;
- IV сегмент – квадратный сегмент левой доли печени;
- V сегмент – средний верхнепередний сегмент правой доли печени;
- VI сегмент – латеральный нижнепередний сегмент правой доли печени;
- VII сегмент – латеральный нижнезадний сегмент правой доли печени;
- VIII сегмент – средний верхнезадний сегмент правой доли печени.
В печени различают:
- Диафрагмальную поверхность. Является верхней частью печени, имеет выпуклую форму, покрыта куполом диафрагмы.
- Висцеральную поверхность. Является нижней, местами вогнутой частью печени. Вогнутые части являются местами вдавления от подлежащих внутренних органов – желудка, двенадцатиперстной кишки, поперечной ободочной кишки, желчного пузыря, правой почки и надпочечника.
На диафрагмальной поверхности различают:
- верхнюю часть – обращена к сухожильному центру диафрагмы;
- правую часть – обращена к боковой стенке живота справа;
- переднюю часть – обращена кпереди, к передней стенке живота, к реберной части диафрагмы;
- заднюю часть – обращена в строну спины.
На висцеральной поверхности располагаются:
- правая продольная борозда – представляет продольную ямку (отпечаток находящегося в ней желчного пузыря);
- левая продольная борозда – состоит из переднего отдела (щель круглой связки) и заднего отдела (щель венозной связки);
- поперечная борозда – является воротами печени и содержит собственную печеночную артерию, общий печеночный проток и воротную вену.
Три борозды (две вертикальные и одна продольная) делят висцеральную поверхность печени на:
- нижнюю поверхность левой доли печени – отграничена левой бороздой;
- нижнюю поверхность правой доли печени – отграничена правой бороздой;
- передний участок (квадратная доля печени) – отграничена поперечной бороздой;
- задний участок (хвостатая доля печени) – отграничена поперечной бороздой.
Гистологически (гистология – наука о строении тканей) в печени различают:
- Паренхиму. Паренхима – это основная функциональная ткань, состоящая из клеток печени (гепатоцитов). Паренхима имеет дольчатое строение. Печеночная долька является основной структурной единицей печени (их общее количество достигает 500 тысяч). Долька имеет форму призмы и включает – печеночные пластинки, внутридольковые синусоидные гемокапилляры, желчные капилляры, перисинусоидальное пространство Диссе, центральную вену.
- Строму. Строма – это остов паренхиматозного органа, состоящий из соединительной ткани. В строме проходят нервные волокна, кровеносные сосуды, лимфатические сосуды. Строма печени включает (от внутреннего слоя кнаружи) – тонкие междольковые прослойки, соединительнотканную капсулу (фиброзную оболочку печени, глиссонову капсулу), висцеральный листок брюшины.
Кровоснабжение печени осуществляется собственной печеночной артерией. Также в печень поступает и венозная кровь (лишенная кислорода и обогащенная углекислым газом вследствие тканевого обмена) чрез портальную (воротную) вену. По портальной вене в печень попадает кровь от всех непарных органов брюшной полости – желудка, тонкого кишечника, селезенки. В печени данная кровь очищается от продуктов обмена и токсинов. Отток крови из печени осуществляется кавальной системой вен – совокупностью кровеносных сосудов, которые впадают в нижнюю полую вену. Иннервация печени обеспечивается чревным сплетением, блуждающим нервом и правым диафрагмальным нервом.
Печень выполняет более 500 функций, но к основным функциям печени относятся:
- детоксикация – обезвреживание токсичных соединений из внешней среды (лекарственные препараты, алкоголь), инактивация и выведение продуктов обмена веществ;
- обмен минералов и витаминов – депонирование жирорастворимых витаминов (Д, К, Е), водорастворимых витаминов (В, РР, С), микроэлементов (железо, медь);
- синтез гормонов – тромбопоэтин, гепцидин, соматомедин;
- синтез белков иммунной системы – антител, иммуноглобулинов;
- регуляция обмена веществ – белкового обмена, углеводного обмена и липидного обмена;
- синтез факторов свертывающей и противосвертывающей системы крови – фактор I (фибриноген), фактор II (протромбин), а также факторы V, VII, IX, X, XI, XII, XIII, ингибиторы фибринолиза и свертывания;
- участие в процессе пищеварения – синтез желчи;
- участие в обмене билирубина – связывание и выведение билирубина;
- депонирование крови – в печени хранится большой объем крови (изолированный от общего кровотока), который высвобождается в общий кровоток при большой кровопотере или повышенной потребности в гемоглобине.
Подпишитесь на Здоровьесберегающий видеоканал


Формы и причины гепатомегалии
Гепатомегалию классифицируют по причине возникновения, по степени выраженности и по площади поражения.
По степени выраженности различают:
- умеренную гепатомегалию – незначительное увеличение печени (на 1 – 2 сантиметра);
- выраженную гепатомегалию – увеличение печени более чем на 10 сантиметров от нормы.
По площади поражения различают:
- парциальную гепатомегалию – увеличение части печени, одной доли;
- диффузную гепатомегалию – равномерное увеличение печени по всей площади органа.
К увеличению печени могут привести многие патологии различной этиологии (причины). Некоторые патологии вызывают увеличение не только печени, но и селезенки. Данный синдром называется гепатоспленомегалия.
![Формы и причины гепатомегалии]()
Гепатоспленомегалия характерна для:
- цирроза печени – патологии печени, характеризующейся замещением ткани печени соединительной тканью и образованием рубцов;
- болезни Гоше – наследственной патологии, характеризующейся дефицитом фермента, который расщепляет продукты обмена клеток;
- болезни Ниманна-Пика – наследственной патологии, для которой характерно нарушение обмена жиров (липидов) и их накопление в органах (печени, селезенке, головном мозге, легких);
- болезни и синдрома Бадда-Киари – тромбоза печеночных вен на уровне их впадения в нижнюю полую вену, что нарушает отток крови из печени;
- сепсиса – тяжелой патологии, системной воспалительной реакции, вызванной попаданием в кровь и ткани патогенных микроорганизмов и продуктов их жизнедеятельности (токсинов);
- саркоидоза – системного воспалительного заболевания неинфекционной природы, поражающего многие органы с образованием в их тканях гранулем (очагового роста клеток соединительной ткани, сопровождающегося воспалением);
- лимфогранулематоза – злокачественного заболевания лимфоидной ткани;
- инфекционного эндокардита – воспаления эндокарда (внутренней оболочки сердца), вызванного попаданием инфекции;
- инфекционных патологий – инфекционного мононуклеоза, бруцеллеза, малярии, лептоспироза;
- болезни крови – хронического лимфолейкоза, хронического миелолейкоза, эритремии, острого лейкоза, остеомиелофиброза.
Различают семь основных групп патологий, приводящих к гепатомегалии.
К патологиям, вызывающим гепатомегалию, относятся:
- воспалительные заболевания;
- инфильтративные процессы;
- изменения печени фиброзного характера;
- застойные процессы в печени;
- очаговые поражения печени;
- смешанные поражения печени.
Воспалительные заболевания
Воспалительный процесс – защитный механизм, возникающий в ответ на воздействие патогенного фактора или повреждения и направленный на его устранение.
Воспалительные заболевания, которые могут привести к гепатомегалии, делятся на:
- Воспаления инфекционного происхождения (этиологии). Причиной воспалительного процесса могут стать вирусы, бактерии, простейшие, паразиты. К патологиям, спровоцированным вирусами, относятся вирусный гепатит А, гепатит B, гепатит С, гепатит Д, гепатит Е, желтая лихорадка, герпес, инфекционный мононуклеоз. К патологиям бактериальной этиологии относятся туберкулез, сепсис, лептоспироз, листериоз, иерсиниоз, бруцеллез, туляремия, сифилис, тиф, дифтерия. К патологиям, вызванным простейшими и гельминтами (паразитическими червями), относятся малярия, токсоплазмоз, лямблиоз, амебиаз, описторхоз, токсокароз, эхинококкоз.
- Воспаления токсического происхождения (этиологии). Воспалительные процессы в печени могут возникнуть в ответ на повреждающее действие токсинов. Токсическое воздействие на печень оказывают алкоголь, химические вещества (ртуть, свинец, хлороформ, медь, мышьяк, нитробензол), лекарственные препараты (фторотан, тетрациклин, аспирин).
- Воспаления аутоиммунного происхождения (этиологии). Аутоиммунные заболевания появляются в результате сбоя в работе иммунной системы. При аутоиммунном поражении печени иммунная система человека распознает собственные печеночные клетки как чужеродные и атакует их. В результате этого возникает прогрессирующий воспалительный процесс в печени. К аутоиммунным патологиям печени относятся аутоиммунный гепатит, первичный склерозирующий холангит, первичный билиарный цирроз.
Инфильтративные процессы
Инфильтративные процессы – это накопление в ткани печени триглицеридов (жиров), микроэлементов (железа, меди), холестерина, сфингомиелина и др., в результате чего развивается гепатомегалия.
К инфильтративным процессам в печени приводят:
- наследственные метаболические дефекты (нарушение обмена веществ) – нарушение обмена аминокислот (тирозинемия), нарушение обмена углеводов (галактоземия, гликогенозы, фруктоземия), нарушение обмена жиров (болезнь Ниманна-Пика, болезнь Гоше), нарушение обмена меди (болезнь Вильсона-Коновалова), нарушение обмена железа (гемохроматоз), а также порфирия, муковисцидоз, семейная гиперпротеинемия, амилоидоз, недостаточность α1-антитрипсина и др.
- хроническое нарушение питания – чрезмерное употребление жиров (жировая инфильтрация печени) и углеводов, недостаточное употребление белков, гипотрофия II – III степени;
- патологии эндокринных желез – тиреотоксикоз, сахарный диабет;
- патологии крови – лейкоз, гистиоцитоз, гемолитическая анемия, лимфогранулематоз, неходжкинская лимфома, синдром Якша–Гайема;
- патологии органов желудочно-кишечного тракта (ЖКТ) – демпинг–синдром, язвенная болезнь, рак желудка, панкреатит, патологии желчного пузыря, неспецифический язвенный колит, пострезекционный синдром;
- заболевания соединительной ткани – склеродермия, синдром Шегрена, ревматоидный артрит, ревматизм, системная красная волчанка, дерматомиозит, узелковый периартериит, системные васкулиты;
- реактивные изменения вследствие хирургических вмешательств, ожогов и т. д. – реактивные изменения печени, возникающие вследствие воздействия разных факторов, связанных или не связанных напрямую с данным органом.
Изменения печени фиброзного характера
При хронических воспалительных процессах здоровая ткань печени замещается соединительной тканью. Данный патологический процесс называется фиброзом. Эти изменения являются защитными и обеспечивают изоляцию очага воспаления от окружающей ткани и системного кровотока. Постепенно фиброз переходит в цирроз. Цирроз – это патологические изменения печени, включающие не только разрастание соединительной ткани, но и нарушение архитектоники печени (нарушение взаимосвязи между портальными трактами, тяжами гепатоцитов, центральными венами).
Застойные процессы в печени
Застойные процессы в печени являются следствием нарушения венозного оттока или оттока желчи, что проявляется увеличением печени в размере.
К гепатомегалии приводят:
- сосудистый застой – синдром Бадда-Киари, миокардит, констриктивный перикардит, сердечная недостаточность;
- холестаз (застой желчи) – атрезия желчных путей, киста общего желчного протока, холангит, закупорка желчных путей (камни, паразиты, опухоли).
Очаговые поражения печени
Очаговые поражения печени характеризуются наличием патологического процесса на определенном участке печени.
К очаговым поражениям печени, приводящим к гепатомегалии, относятся:
- опухоли – первичные опухоли (гепатобластома, гепатоцеллюлярная карцинома, кавернозная гемангиома, ангиосаркома), метастазы в печень (опухоль Вильмса, аденокарцинома, нейробластома);
- кисты – солитарные (одиночные) кисты, ложные кисты, поликистоз, эхинококковые кисты (паразитарные);
- абсцесс печени – отграниченная полость, заполненная гнойным содержимым.
Смешанные поражения печени
Поражение печени могут вызвать несколько сопутствующих патологий. Особенно уязвимы пациенты пожилого возраста с большим количеством сопутствующих патологий и сниженным иммунитетом. При наличии нескольких патологий, поражающих печень, повреждения более выраженные, процесс выздоровления длительнее и прогноз чаще неблагоприятный.
Симптомы гепатомегалии
Симптоматика гепатомегалии зависит от степени и площади поражения органа. При небольшом увеличении печени патология длительное время протекает бессимптомно и выявляется случайно при медицинском осмотре (рутинном или по поводу какой-либо патологии). Значительное увеличение печени не проходит незаметно и приводит к появлению ряда жалоб со стороны пациента.
![Симптомы гепатомегалии]()
Гепатомегалия сопровождается множеством симптомов, не связных с увеличением печени. Такое разнообразие клинических проявлений обусловлено большим количеством этологических факторов гепатомегалии – патологий печени и других органов вирусной, бактериальной, аутоиммунной, генетической природы. К таким жалобам относятся боли в суставах (ревматоидный артрит, ревматизм), жажда (сахарный диабет), одышка при физической нагрузке (сердечная недостаточность), резкая потеря веса (онкологические заболевания) и другие.
Перед врачом стоит задача не только диагностировать у пациента гепатомегалию, но также определить всевозможные патологии, которые могли стать причиной увеличения печени. Для этого нужно внимательно изучить жалобы и симптомы пациента.
Общие симптомы гепатомегалии
| Симптом | Механизм появления | Как проявляется? |
| Боль, дискомфорт в области правого подреберья | Печень не имеет нервных окончаний, поэтому при ее патологии обычно отсутствуют болевые ощущения. Но при увеличении печени в размере растягивается фиброзная капсула органа, богатая нервными окончаниями, что и приводит к появлению болевых ощущений. | Гепатомегалия проявляется чувством дискомфорта в области правого подреберья. Резкие движения, повороты туловища могут сопровождаться болевыми ощущениями. Также у пациента может возникнуть чувство распирания справа. |
| Желтушность кожных покровов и видимых слизистых оболочек | Окрашивание кожных покровов и видимых слизистых оболочек в желтый цвет происходит при повышенном содержании билирубина (желтого пигмента) в тканях и крови. Накопление билирубина происходит при чрезмерном разрушении эритроцитов, нарушении связывания билирубина в печени, нарушении его выведения с желчью и обратным всасыванием в кровь. | Желтуха проявляется окрашиванием кожных покровов, видимых слизистых оболочек, склер в желтый цвет. Окрашивание может быть различной интенсивности – от светло-желтого до темно-оранжевого. В некоторых случаях (при патологии гепатобилиарной системы) моча приобретает темно-коричневый цвет. |
| Кожный зуд | Кожный зуд чаще появляется при холестазе. При этом в плазму попадает большое количество солей желчных кислот, которые раздражают нервный окончания, вызывая зуд. | При патологии печени зуд длительный, выраженный, генерализованный. Обычно усиливается в ночное время суток. |
| Ухудшение общего состояния, астения | Печень выполняет множество функций, в числе которых дезинтоксикация и выведение продуктов обмена. При нарушении работы печени в организме могут накапливаться токсичные продукты обмена веществ. Головной мозг очень чувствителен к действию токсинов. | Нарушение функции печени часто сопровождается ухудшением самочувствия, слабостью, сонливостью, раздражительностью, быстрой утомляемостью, снижением работоспособности. |
| Диспепсические явления | Диспепсические явления при патологии печени появляются в результате нарушения пищеварительной функции печени, в частности нарушения выделения желчи. | Диспепсические явления при патологиях печени могут выражаться нарушением аппетита, нарушением стула (запоры, расстройство стула), появлением привкуса горечи во рту, тошнотой, рвотой и т. д. |
Диагностика гепатомегалии
Диагностика гепатомегалии включает обширный ряд лабораторных и инструментальных исследований всех органов и систем. Тщательное обследование пациента необходимо для исключения всех возможных причин увеличения печени. Диагностикой гепатомегалии занимаются терапевт, гепатолог, гастроэнтеролог. Во время консультации специалист выясняет жалобы пациента, проводит общий осмотр, назначает исследование и оптимальное лечение в каждом конкретном случае. При необходимости специалист направляет пациента на консультацию к кардиологу, ревматологу, онкологу, инфекционисту, эндокринологу и др.
![Диагностика гепатомегалии]()
Консультация врача включает:
- сбор анамнеза;
- общий осмотр;
- лабораторные исследования;
- инструментальные исследования;
- постановку диагноза;
- выбор тактики лечения.
Сбор анамнеза
Анамнез – это информация о жизни и здоровье пациента. Правильно собранный анамнез зачастую позволяет точно установить диагноз до лабораторных и инструментальных исследований. Также ознакомление врача с привычками пациента, режимом питания, сопутствующими патологиями позволяет подобрать эффективное лечение, откорректировать питание и дать относительный прогноз жизни больного.
При сборе анамнеза врача интересуют:
- биографические данные пациента – паспортные данные пациента (ФИО, дата рождения), место жительства, место работы, контактный телефон;
- жалобы пациента и история настоящего заболевания – данные о жалобах пациента (детальное описание симптомов), периоде появления симптомов, лечении настоящего заболевания (в случае если пациент ранее обращался с данной патологией к врачам);
- анамнез жизни – данные о детстве пациента (росте и развитии), жилищных и рабочих условиях, семье, вредных привычках, характере питания и т. д.
- история перенесенных заболеваний и хирургических вмешательств – данные о перенесенных патологиях, сопутствующих патологиях, хирургических вмешательствах, стоматологическом лечении, половой жизни (с целью исключить вирусные гепатиты);
- семейный анамнез – данные о заболеваниях, поражающих печень, у ближайших родственников;
- аллергологический анамнез – данные об аллергии на лекарственные препараты, продуты, животных и т. д.
Общий осмотр
Для общего осмотра пациента просят раздеться до пояса. Осмотр проводят в теплом помещении, в условиях хорошего освещения. Врач использует медицинские одноразовые перчатки, одноразовый шпатель, стетоскоп (для аускультации), тонометр (для измерения артериального давления).
Физикальный осмотр включает:
- Общий осмотр. При общем осмотре врач оценивает цвет и влажность кожных покровов, видимых слизистых оболочек и склер. При вирусных гепатитах, желчекаменной болезни, циррозе, наличии метастазов в печени и др. патологиях может наблюдаться желтушность кожных покровов, склер и слизистых оболочек. При обезвоживании тургор кожи будет снижен. При циррозе, портальной гипертензии, застойных явлениях в большом круге кровообращения при правожелудочковой сердечной недостаточности у пациента может скапливаться жидкость в брюшной полости (до 25 литров). Данная патология называется асцитом. При портальной гипертензии на передней брюшной стенке возможно появление расширенных подкожных вен (симптом - «голова медузы»). Также при патологиях печени на коже наблюдаются петехии - точечные кровоизлияния. У пациента возможно появление отеков, повышение температуры тела.
- Аускультацию. Аускультация представляет физический метод диагностики, заключающийся в выслушивании звуков, появляющихся в процессе функционирования внутренних органов. Аускультацию проводят при помощи специального прибора – стетоскопа. Во время диагностики врач проводит аускультацию легких, сердца, а так же брюшной полости. При перигепатите (воспалении ткани, окружающей печень) возможно выслушивание над печенью шума трения брюшины. Перигепатит сопровождается многими патологиями печени – циррозом, абсцессом печени.
- Перкуссию. Перкуссия – метод диагностического исследования, осуществляемый путем простукивания определенных участков тела и анализа звуков, получаемых в процессе перкуссии. Перкуссию печени проводят по методу Курлова. При проведении исследования пациент находится в положении лежа с согнутыми в коленных суставах ногами. Врач располагается справа от пациента, левую руку кладет на живот (параллельно искомой границе), а указательным пальцем правой руки постукивает по пальцу-плессиметру левой руки. При перкуссии печень дает тупой звук, поэтому перкуссию начинают несколько выше (или ниже) от предполагаемой границы печени и идут вниз (или вверх) до получения тупого звука.
- Пальпацию. Пальпация – метод диагностики, осуществляемый путем ощупывания тела больного. При помощи пальпации врач оценивает расположение органов, их плотность, консистенцию, эластичность, подвижность. Также во время исследования специалист может выявить образования, увеличение органа в размере и его болезненность. Печень пальпируют по методу Образцова-Стражеско. Врач проводит пальпацию печени после перкуторного определения ее границ. Для проведения исследования пациент должен находиться в положении лежа на спине с согнутыми в коленных суставах ногами. Правую руку врач кладет в область подреберья справа, на 2 – 3 сантиметра ниже границы печени, определенной перкуторно. Левую руку располагает в нижнем отделе грудной клетки, что ограничивает подвижность грудной клетки при дыхании. В норме нижний край печени вовсе не пальпируется или пальпируется по правой срединно-ключичной линии у края реберной дуги (в 90% случаев). При гепатомегалии нижний край печени находится на несколько сантиметров ниже края реберной дуги, а левая доля печени пальпируется в эпигастральной области. При патологии печени ее край может быть плотным, при опухолях – бугристым, при застойной печени – закругленным. Также пальпация печени может сопровождаться болезненными ощущениями.
Лабораторные исследования
Лабораторные исследования позволяют оценить функции внутренних органов и систем, а также выявить их нарушение. Для лабораторных исследований у пациента набирают 10 миллилитров крови из локтевой вены. В специальной пробирке (с консервантами или антикоагулянтами) биологический материал передают в лабораторию.
Основные правила при сдаче анализа крови следующие:
- забор крови проводится натощак в утренние часы, обычно после 12 часов голодания;
- за 2 – 3 дня до лабораторного исследования крови исключают прием алкоголя, медикаментов (при возможности), жирной пищи, также исключаются интенсивные физические нагрузки, посещение сауны;
- за несколько часов до забора крови запрещается курить;
- сдачу крови на анализ проводят до инструментальных исследований (рентгена, КТ, МРТ).
К лабораторным методам исследования при гепатомегалии относятся:
- Общий анализ крови. При общем анализе крови исследуют уровень лейкоцитов, тромбоцитов, ретикулоцитов, сегментоядерных нейтрофилов, лимфоцитов и т. д. Данный анализ позволяет выявить наличие воспалительного процесса, интоксикации организма, снижение иммунитета и др.
- Биохимический анализ крови. К биохимическому анализу крови относятся определение уровня глюкозы, мочевины, креатинина, амилазы и др. Данный анализ применяют для исключения патологий со стороны печени, поджелудочной железы, почек.
- Липидограмма. Липидограмма – это комплексное исследование, определяющее уровень общего холестерина, липопротеинов высокой плотности (ЛПВП), липопротеинов низкой плотности (ЛПНП), триглицеридов. Анализ позволяет выявить нарушение липидного обмена (при жировом гепатозе).
- Функциональные методы. Функциональные методы исследования печени позволяют оценить основные функции печени. Исследуют обмен углеводов, белков, липидов, пигментов (билирубина), микроэлементов (железа, меди). Также оценивают активность ферментов, экскреторную (выделительную функцию) и детоксикационную функцию печени.
- Индикаторные тесты. При индикаторных тестах проводят оценку цитолиза (АЛТ, АСТ), оценку холестаза (щелочная фосфатаза, общий и связанный билирубин, гамма-глютамилтранспептидаза), оценку иммунных нарушений (ревматоидный фактор, IgA, IgM, IgG).
- Иммунологическая диагностика. Иммунологическая диагностика исследует специфическое взаимодействие антител и антигенов. Антиген – вещество, которое организм воспринимает как чужеродное, а антитело – белковое соединение плазмы крови, образующееся для уничтожения антигена. Иммунологическая диагностика позволяет выявить аутоиммунные патологии, новообразования, инфекционные и паразитарные патологии и др.
- Вирусологическая диагностика. Применяется для диагностики и дифференциального диагноза вирусных гепатитов.
- Общий анализ мочи. Общий анализ мочи может указать на патологии печени. Повышение уровня уробилиногена в моче обусловлено нарушением функции печени.
- Анализ кала (копрограмма). Анализ кала позволит выявить нарушение работы органов желудочно-кишечного тракта, паразитарную инвазию. При патологии желчного пузыря и желчевыводящих путей каловые массы приобретают выраженный желтый цвет или серо-белый оттенок.
- Фибромакс. Фибромакс представляет лабораторный диагностический тест, который позволяет определить фиброз, стеатоз, установить стадию фиброза, оценить активность воспалительного процесса. Тест проводят на основании 10 биохимических показателей крови – АЛТ, АСТ, ГГТ, аполипопротеина А1, альфа2-макроглобулина, гаптоглобина, глюкозы, общего билирубина, общего холестерина, триглицеридов.
Инструментальные исследования
Инструментальные исследования позволяют оценить размеры, структуру, плотность органов, а также их функции. Данные диагностические методы способствуют выявлению патологий различных органов и систем организма, одним из проявлений которых стала гепатомегалия. Список необходимых инструментальных исследований пациента может варьировать в зависимости от основной патологии.
При гепатомегалии врачу необходимо исследовать размеры печени, ее структуру и плотность. Также инструментальная диагностика позволит выявить ряд патологий печени – абсцесс, эхинококкоз, фиброз, цирроз, жировое перерождение и др.
Инструментальные исследования при гепатомегалии
| Метод диагностики | Суть метода | Какие признаки/патологии выявляет? | Противопоказания |
| Ультразвуковое исследование (УЗИ) брюшной полости | При УЗИ печени при помощи специального датчика через ткани тела человека пропускают ультразвуковые волны, которые отражаются с различной интенсивностью в зависимости от плотности структур. Отраженные лучи улавливаются тем же датчиком и передаются на монитор, выстраивая изображение исследуемой структуры организма. | - гепатомегалия;
- стеатогепатоз;
- цирроз печени;
- острый/хронический гепатит;
- метастазы в печени при онкологических патологиях;
- опухоль печени – гепатоцеллюлярная карцинома (гепатома);
- кисты печени;
- абсцесс печени;
- эхинококкоз печени.
| - ультразвуковое исследование является безопасным методом инструментальной диагностики и не имеет противопоказаний.
|
| Компьютерная томография (КТ) | Компьютерная томография представляет метод рентгенологического исследования. При КТ через тело человека в исследуемой области пропускают рентгеновские лучи под различным углом, что позволяет получить послойное изображение анатомических структур. В некоторых случаях применяют контрастное вещество для улучшения визуализации. | - гепатомегалия;
- новообразования;
- абсцесс печени (размер, локализация);
- кисты печени;
- метастазы в печени;
- эхинококкоз;
- цирроз печени;
- очаги вирусных или инфекционных поражений печени;
- патология сосудов печени и желчевыводящих протоков;
- травма органа, (степень травмы, наличие кровоизлияний).
| |
| Магнитно-резонансная томография (МРТ) | Суть метода МРТ заключается в воздействии на тело человека мощного электромагнитного поля и регистрации электромагнитного отклика ядер атомов водорода. На мониторе проектируется изображение анатомических структур организма. Для лучшей визуализации применяют МРТ с контрастированием. | - патологии сосудов печени и желчевыводящих путей (обструкция, стриктура);
- патологические изменения паренхимы печени – дистрофия, воспаление, новообразования;
- жировое перерождение печени (стеатогепатоз);
- абсцесс печени;
- киста печени;
- эхинококкоз печени;
- аномалии строения печени, желчного пузыря, желчных путей;
- холестаз;
- метастазы в печени;
- новообразования.
| - наличие дефибриллятора;
- наличие механического искусственного клапана в сердце;
- беременность (I триместр);
- наличие татуировок с металлосодержащей краской;
- ожирение (вес пациента более 120 кг);
- клаустрофобия;
- психические заболевания, неадекватное поведение пациента;
- для МРТ с контрастированием – беременность/лактация, проведение гемодиализа, почечная недостаточность, аллергия на контрастное вещество.
|
| Сцинтиграфия печени | Сцинтиграфия – метод радиологического исследования, заключающийся в регистрации излучения радиоактивных изотопов. Для проведения исследования в вену вводят радиоактивное вещество (технеций), которое поглощается печенью. Затем гамма-томограф анализирует распределение изотопа в организме и печени. | - патологические изменения паренхимы печени – жировое перерождение, очаги воспаления;
- абсцесс печени;
- киста печени;
- метастазы в печени;
- патологические изменения со стороны сосудов и желчевыводящих путей;
- фиброз;
- цирроз;
- гепатомегалия;
- новообразования печени – ангиосаркома, кавернозная гемангиома, гепатобластома, гепатоцеллюлярная карцинома.
| - беременность/лактация;
- аллергия на радиофармацевтический препарат.
|
| Пункционная биопсия печени | Пункционная биопсия печени представляет иссечение участка печени с последующим гистологическим исследованием. Для этого под контролем УЗИ вводят специальную длинную иглу в печень и иссекают часть ткани. Полученный биоматериал передают в лабораторию для дальнейшего гистологического исследования. | - стеатогепатоз (определяют степень);
- фиброз;
- цирроз;
- опухоль печени (определение типа опухоли, ее злокачественность);
- степень и характер поражения печени при различных нарушениях обмена веществ, паразитарных инвазиях, инфекционном поражении.
| - гнойные процессы в печени (абсцесс), брюшной полости, плевральной полости;
- напряженный асцит;
- кома;
- психические патологии пациента;
- геморрагический диатез, склонность к кровотечению;
- выраженная портальная гипертензия, билиарная гипертензия;
- инфицированное поражение кожи в области пункции.
|
Постановка диагноза и выбор тактики лечения
Тщательное лабораторное и инструментальное обследование пациента позволяет установить точный диагноз, от которого будет зависеть тактика и длительность лечения. Лечением пациента занимается профильный врач, то есть онколог будет лечить онкологические патологии, кардиолог – патологии сердца и сосудов, ревматолог – системные заболевания соединительной ткани, инфекционист – инфекционные болезни печени и т. д. Гепатолог или гастроэнтеролог в ходе основного лечения может назначить препараты, обеспечивающие защиту и восстановление печени.
Лечение гепатомегалии
При лечении гепатомегалии основное внимание уделяют патологиям, которые привели к увеличению печени. Терапию в данном случае проводят профильные специалисты. Задача гепатолога заключается в защите печени от негативного воздействия повреждающих факторов, повышении защитных сил организма, способствованию быстрому восстановлению печени.
![Лечение гепатомегалии]()
При онкологических патологиях для лечения применяют радиотерапию и химиотерапию. Хирургические патологии печени (абсцесс, киста, эхинококкоз) лечат путем оперативного вмешательства - дренирования полости абсцесса, удаления эхинококковой кисты, солитарной кисты печени и т. д. При сердечно-сосудистых патологиях применяют селективные бета-блокаторы, антикоагулянты, антигипоксанты, гиполипидемические препараты, диуретики (мочегонные) и т. д.
Лекарственные препараты, применяемые при гепатомегалии
| Группа лекарственных препаратов | Представители группы | Механизм лечебного действия | Показания |
| Гепатопротекторы (лекарственные препараты, защищающие печень от негативного воздействия патогенных факторов) | Эссенциальные фосфолипиды: | Нормализуют обмен липидов, белков, восстанавливают структуру клеток печени, препятствуют образованию соединительной ткани в печени, улучшают дезинтоксикационную функцию печени. | - хронические гепатиты;
- цирроз печени;
- стеатогепатоз;
- токсическое поражение печени;
- длительный прием медикаментов;
- восстановительный период после оперативного вмешательства на печени.
|
| Производные аминокислот: | Снижают повышенный уровень аммиака в организме при патологиях печени. Оказывают антиоксидантное, нейропротекторное (защита нервных клеток), регенерирующее, детоксикационное действие. Оказывает холеретическое действие (желчегонное). | - внутрипеченочный холестаз;
- жировая дистрофия печени;
- хронические гепатиты;
- цирроз печени;
- печеночная энцефалопатия;
- токсическое поражение печени.
|
| Препараты урсодезоксихолевой кислоты: | Оказывает желчегонное, иммуномодулирующее действие, снижает синтез холестерина в печени. | - первичный билиарный цирроз печени;
- холестериновые камни желчного пузыря.
|
| Препараты растительного происхождения: - силимар;
- аллохол;
- карсил;
- гепабене.
| Оказывает антитоксическое, гепатопротекторное действие (защита гепатоцитов от негативного влияния патогенных факторов). | - хронический гепатит;
- цирроз печени;
- токсическое повреждение печени;
- стеатогепатоз;
- восстановительный период после перенесенного гепатита.
|
| Гиполипидемические препараты (снижающие уровень липидов в крови) | Статины: - симвастатин;
- аторвастатин.
| Способствуют снижению концентрации холестерина, липопротеинов низкой плотности (ЛПНП) в крови, увеличивают концентрацию липопротеинов высокой плотности (ЛПВП). | - гиперхолестеринемия;
- стеатогепатоз.
|
| Противовирусные препараты | Ингибиторы обратной транскриптазы, аналоги нуклеозидов: | Способствует блокированию синтеза ДНК и РНК вируса. | - вирусный гепатит В;
- вирусный гепатит С.
|
| Интерфероны: - циклоферон;
- интерферон лейкоцитарный человеческий;
- виферон.
| Блокируют репродукцию вируса, стимулируют иммунную систему человека. |
| Иммуномодуляторы (препараты, способствующие укреплению иммунной системы) | Иммуномодуляторы: | Оказывают детоксикационное, антиоксидантное, общеукрепляющее действие. Способствуют усилению иммунной защиты организма. | - вирусные гепатиты;
- постоперационный период;
- онкологические заболевания;
- вирусные и бактериальные инфекции.
|
| Энтеросорбенты | Энтеросорбенты: - энтеросгель;
- лактофильтрум;
- дюфалак;
- полифепан.
| Оказывают дезинтоксикационное действие путем связывания и выведения из организма патогенных бактерий, бактериальных токсинов, лекарственных препаратов, алкоголя, солей тяжелых металлов, избытка продуктов обмена веществ. | - вирусный гепатит;
- токсический гепатит;
- цирроз печени;
- печеночная энцефалопатия;
- интоксикация организма.
|
Диета при гепатомегалии
Коррекция питания, безусловно, является неотъемлемой частью терапии заболеваний печени. При патологии печени пациентам показана лечебная диета №5, разработанная специалистом по диетологическому лечению – Мануилом Певзнером. Диета оказывает эффективное лечебное действие на печень при гепатомегалии, способствует ее быстрому восстановлению, повышению иммунитета, профилактике патологий печени, нормализации веса.
![Диета при гепатомегалии]()
Основными принципами диеты при гепатомегалии являются:
- дробное питание – употребление пищи мелкими порциями до 6 раз в день (каждые 3 – 4 часа);
- ограниченное употребление соли – рекомендуется употреблять не более 10 граммов соли в день;
- прием теплой пищи – следует исключить употребление горячей или холодной пищи;
- правильная термическая обработка пищи – рекомендуется готовить пищу на пару, варить, тушить или запекать;
- прием пищи кашеобразной консистенции – перед употреблением пищу необходимо измельчить в блендере;
- ограниченная калорийность рациона – не более 2000 килокалорий в сутки;
- достаточное употребление воды – рекомендуется выпивать 2 литра воды в сутки;
- ограниченное употребление жиров - не более 90 граммов жиров в сутки, 30% от рекомендуемого количества жиров должны составлять растительные жиры (подсолнечное масло, льняное масло, оливковое масло, кокосовое масло, кукурузное масло и др.);
- ограниченное употребление углеводов - не более 400 граммов углеводов в сутки (80 граммов из них - сахар);
- ограниченное употребление белков – не более 90 граммов в сутки (60% белков должны составлять белки животного происхождения).
Диета №5 по Певзнеру
| Продукты, допускаемые в рационе | Продукты, запрещенные в рационе |
- макароны, вермишель из твердых сортов пшеницы;
- некислые сорта фруктов и ягод;
- сухофрукты, компоты, муссы, кисели;
- пудинг (паровой, запеченный);
- натуральные овощные и фруктовые соки;
- травяной чай, отвар шиповника;
- пряности и травы – листья петрушки, укропа, лавровый лист, корица, гвоздика;
- растительное масло, сливочное масло;
- сухое печенье, бисквит, сухари, вчерашний хлеб (черный, белый);
- крупы – рис, гречка, овсяная крупа, манная крупа;
- диетическое мясо (кроличье мясо, куриная грудка);
- нежирная рыба (хек, судак, лещ);
- молочные продукты (сметана, кефир, творог);
- варенье из сладких ягод и фруктов;
- сахар, мед, зефир, пастила (не более 70 граммов в день);
- овощи (морковь, свекла);
- супы (овощные, фруктовые, молочные).
| - алкоголь;
- грибы;
- шоколад;
- какао;
- черный кофе;
- соленья;
- консервы;
- газированные напитки;
- субпродукты (сердце, желудок, язык, печень);
- жирные сорта мяса (гусиное мясо, утиное мясо);
- жирные сорта рыбы;
- бобовые;
- уксус;
- мороженное;
- сдобное тесто, слоеное тесто;
- лук;
- шпинат;
- щавель;
- редис;
- цветная капуста;
- чеснок;
- ревень;
- репа;
- жирные, жареные, острые, маринованные, копченые блюда, колбасы;
- яйца (в жареном и вареном виде).
|
Лечится ли гепатомегалия народными средствами?
Народные средства могут стать эффективным дополнением в лечении гепатомегалии на фоне медикаментозного лечения. Лекарственные травы оказывают желчегонный, противовоспалительный, обезболивающий, общеукрепляющий эффект. Химические компоненты лекарственных трав применяют для создания лекарственных препаратов – карсил, гепабене, бонджигар, гепатофальк. Перед началом лечения необходимо проконсультироваться с врачом, так как лекарственные травы могут быть противопоказаны при некоторых патологиях.
При гепатомегалии применяют:
- Расторопшу. Расторопша оказывает желчегонное, дезинтоксикационное, антиоксидантное, противовоспалительное действие, а также укрепляет стенки сосудов, усиливает перистальтику кишечника, нормализует водно-солевой обмен. Рекомендуют применять при холецистите, гепатитах, патологиях органов ЖКТ, артериальной гипертонии. Расторопшу можно приобрести аптеке. Для лечения гепатомегалии применяют шрот расторопши – покрышки зерен растения. Шрот расторопши применяют 3 раза в день до еды по 1 чайной ложке, обильно запивая водой. Период применения – 30 – 40 дней с перерывом 2 – 3 недели.
- Мяту перечную. Мята перечная обладает желчегонным, обезболивающим, вяжущим, седативным, антисептическим действием. Применяют мяту перечную при гепатитах, холецистите, холангите, холестазе, заболеваниях органов ЖКТ. Для приготовления настоя 2 столовые ложки измельченных сухих листьев мяты насыпают в термос и заливают 300 миллилитрами кипятка. После суток настой процеживают и выпивают в течение дня. Период применения – 1 неделя.
- Бессмертник песчаный. Усиливает образование и выведение желчи. Применяют при глистных инвазиях, патологиях печени, желчного пузыря, общей слабости и др. Для приготовления настоя берут 10 граммов цветков бессмертника и заливают 200 миллилитрами теплой воды. Полученную смесь кипятят на водяной бане около 30 минут. После того как настой остынет его процеживают и добавляют кипяченую воду до исходного объема. Принимают ежедневно 3 раза в день по 1 столовой ложке до еды на протяжении 1 недели.
- Одуванчик лекарственный. Одуванчик лекарственный обладает противовоспалительным, желчегонным, спазмолитическим, иммуностимулирующим, общетонизирующим действием, а также способствует улучшению аппетита и нормализации основного обмена веществ. Для приготовления настоя используют цветки и траву одуванчика в одинаковой пропорции. Двадцать граммов сухих цветков и двадцать граммов сушеной травы смешивают и томят в 400 миллилитрах воды на медленном огне около 15 минут. Полученный настой процеживают, остужают и принимают по 40 миллилитров 4 раза в день после еды. Период применения – 1 – 2 недели.
- Ромашку аптечную. Ромашка аптечная оказывает желчегонное, спазмолитическое, антисептическое действие, а также стимулирующее действие на железы ЖКТ. Применяют при гепатитах, холециститах, спазмах в животе, кожной сыпи. Для приготовления настоя используют сушеные цветочные корзинки ромашки. Две чайные ложки сушеного вещества заливают 200 миллилитрами горячей воды. Затем настой плотно накрывают и оставляют настояться около 4 - 5 часов. Принимают по 50 миллилитров подогретого настоя 2 – 3 раза в день до или после еды.
![Часто задаваемые вопросы]()
Какой врач лечит гепатомегалию?
Лечением гепатомегалии печеночной этиологии занимаются терапевт, инфекционист, гастроэнтеролог, гепатолог. При других патологиях, спровоцировавших гепатомегалию, лечением основного заболевания занимается соответствующий специалист – эндокринолог (тиреотоксикоз), онколог (метастазы в печени, лейкоз, лимфогранулематоз, гепатобластома), ревматолог (системные заболевания соединительной ткани). Лечением хирургических патологий занимается хирург. К патологиям хирургического профиля относятся абсцесс печени, эхинококкоз печени, киста печени, желчекаменная болезнь.
Терапевт – специалист по внутренним болезням. При появлении симптомов болезни печени необходимо обратиться к участковому врачу. Врач проведет общий осмотр, лабораторное исследование, инструментальное обследование пациента и при необходимости направит к узкому специалисту.
Гастроэнтеролог – специалист, занимающийся диагностикой и лечением патологий органов желудочно-кишечного тракта (ЖКТ).
Инфекционист – специалист, занимающийся диагностикой и лечением патологий инфекционной природы. Инфекционист занимается терапией вирусных гепатитов – гепатита А, гепатита В, гепатита С.
Гепатолог – специалист, занимающийся профилактикой, диагностикой и лечением патологий печени и желчевыводящих путей. В компетенцию гепатолога входит терапия жировой дистрофии печени (стеатогепатоза, жирового гепатоза), желчекаменной болезни, доброкачественной гипербилирубинемии (болезни Жильбера), гепатитов (аутоиммунной этиологии, вирусной этиологии, бактериальной этиологии), цирроза печени и других патологий.
Как определить, что печень увеличена?
Выявить увеличение печени может только врач. Самостоятельно определить гепатомегалию пациенту не удастся. Даже при нащупывании края увеличенной печени, пациент не всегда сможет определить что это. Поэтому не стоит заниматься самодиагностикой и тем более самолечением. Чем раньше пациент обратится за медицинской помощью, тем больше у него шансов на эффективное лечение и выздоровление.
![Определение увеличения печени]()
Врач сможет выявить гепатомегалию у пациента даже при простом физикальном обследовании - перкуссии печени, пальпации печени. Дополнительные методы инструментального исследования (УЗИ печени, КТ печени) позволят более точно определить размеры печени, а также выявить патологии, которые стали причиной гепатомегалии и патологические изменения в паренхиме органа. Дополнительно специалист назначит ряд лабораторных исследований (общий билирубин, АЛТ, АСТ и др.), которые позволят оценить функции печени.
Для исключения проблем со здоровьем необходимо ежегодно проходить медицинское обследование. Особенно это важно для людей, находящихся в группе риска – медицинского персонала, пациентов, перенесших хирургическое или стоматологическое лечение. Необходимо незамедлительно обратиться к врачу в случае появления симптомов, характерных для поражения печени.
К врачу необходимо обратиться при:
- желтушности кожных покровов и слизистых оболочек;
- вздутии живота;
- боли и дискомфорте в правом подреберье;
- лихорадке;
- появлении тошноты;
- отсутствии аппетита;
- внезапной потере массы тела;
- повышенной утомляемости;
- появлении зуда кожных покровов;
- появлении паукообразной ангиомы (сосудистой опухоли).
При диагностировании гепатомегалии необходимо строго следовать рекомендациям врача, пройти полный курс лечения, а также периодически проходить лабораторные и инструментальные исследования.
Можно ли вылечить гепатомегалию?
Во многих случаях гепатомегалия поддается лечению. При увеличении печени терапевтические мероприятия направлены не на сам синдром – гепатомегалию, а на патологию, ставшую причиной гепатомегалии. При устранении негативного фактора со временем размеры печени возвращаются в пределы нормы.
Детям до 7 лет не проводят терапию умеренной гепатомегалии (при условии отсутствия других симптомов). В этот период гепатомегалия является физиологической. У взрослых для лечения патологий, сопровождающихся гепатомегалией, применяют медикаментозное лечение, хирургическое лечение, диетотерапию, физиотерапию. Паразитарные инвазии, многие инфекционные патологии, токсический гепатит, гепатит А полностью поддаются медикаментозному лечению. Хирургическому лечению с благоприятным прогнозом подлежат абсцесс печени, эхинококкоз печени, солитарные кисты печени, желчекаменная болезнь.
Хронические патологии намного сложнее поддаются лечению. Пациент постоянно находится на учете у лечащего врача. Целью лечения хронических патологий является уменьшение или ослабление симптоматики (периоды ремиссии), а также поддержание адекватной функциональной деятельности органа. Прогноз жизни при хронических патологиях (вирусных гепатитах, системных заболеваниях соединительной ткани, сердечной недостаточности) относительно благоприятный при условии правильного лечения и регулярного обследования. Прогноз жизни при гепатомегалии на фоне онкологических патологий неблагоприятный с высоким риском летального исхода.
Какие причины увеличения печени у ребенка?
К увеличению печени у ребенка приводят многие патологии печеной и внепеченочной этиологии (причины). При диагностике гепатомегалии у ребенка важно учитывать его возраст, так как до 7 лет небольшое увеличение печени в размере (до 1 – 2 сантиметров) является нормой. Обусловлено это функциями печени во время внутриутробного развития, а также неравномерным темпом роста печени и всего организма в целом.
![Причины увеличения печени у ребенка]()
Во время внутриутробного развития (с 5 – 6 недели) печень плода выполняет функцию кроветворения, которая угасает к рождению. Также с 9 недели внутриутробного развития в печени плода накапливаются гликоген и жир, в 2 – 3 превышающие по количеству запасы у взрослого человека. Это необходимая мера для первых дней жизни ребенка, когда еще не установилась лактация и в организм новорожденного не поступает необходимое количество питательных веществ. До 3 лет, ввиду неравномерного темпа роста печени и тела ребенка, сохраняется физиологическая умеренная гепатомегалия, которая полностью проходит к 7 годам.
В первый год жизни ребенка печень не имеет дольчатого строения, но характеризуется обильным кровоснабжением, слабо развитой соединительной тканью и тонкой фиброзной капсулой. Под воздействием многих неблагоприятных факторов печень ребенка поражается, что может привести к патологической гепатомегалии.
Общими этиологическими факторами (причинами) гепатомегалии у ребенка являются:
- сосудистые факторы – синдром Бадда-Киари (закупоривание тромбом печеночных вен);
- инфекционные факторы – вирусный гепатит (гепатит В, гепатит С), сепсис, инфекционный мононуклеоз, паразитарные инвазии, детские инфекции (краснуха, корь, скарлатина, эпидемический паротит, коклюш, ветряная оспа);
- неопластические факторы – лимфогранулематоз, лейкоз, метастазы в печени;
- дегенеративные факторы – гепатоз, правожелудочковая недостаточность;
- интоксикационные факторы – лекарственные препараты, токсины (природные токсины, токсические синтетические соединения);
- врожденные факторы – билиарная атрезия;
- аутоиммунные факторы – системная красная волчанка, ревматоидный артрит, дерматомиозит;
- наследственные факторы – талассемия;
- травматические факторы – травмы печени;
- эндокринные факторы – синдром Мориака (комплекс симптомов при тяжелом течении сахарного диабета, одним из симптомов является жировая инфильтрация печени), сахарный диабет.
Основными причинами гепатомегалии у детей в первые месяцы жизни являются:
- инфекционные заболевания – вирусный гепатит, вирус Эпштейна-Барр, вирус герпеса;
- холестатические нарушения – билиарная атрезия, синдром прогрессирующего семейного интрагепатического холестаза, холелитиаз;
- метаболические патологии – болезнь Ниманна-Пика, фруктоземия, галактоземия, пигментный гепатоз, неонатальная болезнь накопления железа, альфа-1-антитрипсиновая недостаточность;
- опухоли – опухоли печени, метастазы в печени;
- лекарственные и токсические поражения печени – интоксикация парацетамолом, гипервитаминоз А.
Берут ли в армию с увеличенной печенью?
Прием в армию призывника с гепатомегалией зависит от многих факторов – причины гепатомегалии, сопутствующих патологий, общего состояния здоровья. Медицинский осмотр осуществляется специальной медкомиссией, включающей терапевта, хирурга, психиатра, окулиста, невропатолога, оториноларинголога и др. Обследование проводится поверхностное, то есть включает сбор анамнеза и внешний осмотр. Поэтому часто заключение о состоянии здоровья призывника является неточным, а то и ошибочным. Для того чтобы этого избежать, призывник должен представить комиссии документы, свидетельствующие о наличии заболевания, результаты лабораторных исследований и инструментальных исследований.
На основании осмотра и ознакомления с медицинскими документами призывника комиссия выносит заключение о годности к военной службе на основании Расписания болезней (официальное название «Положение о военно-врачебной экспертизе»). Данный документ представляет перечень патологий (около 2 тысяч заболеваний) с классификацией их этиологии (причины) и степени тяжести. Расписание болезней включает классификацию категорий годности (А-Д), которые основаны на базе патологии и ее степени тяжести, а также определяют годность призывника и вид войск, куда будет направлен новобранец.
Классификация категорий годности включает:
- категорию А (А1, А2) – категория абсолютно здоровых лиц, годных к военной службе;
- категорию Б (Б1, Б2) – категория включает относительно здоровых лиц с несущественными отклонениями в физиологии, годных к военной службе с незначительным ограничением;
- категорию В – относятся лица с наличием серьезных патологий, ограниченно годных к военной службе только в военное время (освобождены от призыва);
- категорию Г – относятся лица, временно не годные к прохождению военной службы (отсрочка призыва на полгода) на основании медицинских показаний, которые, по прошествии указанного срока, должны повторно пройти медкомиссию;
- категорию Д – категория лиц с тяжелыми патологиями, которые полностью освобождаются от несения службы (и в мирное, и в военное время).
К категории Б относятся патологии печени и других органов с незначительным нарушением функций органа, среди которых:
- дискинезия желчных путей;
- ферментопатические гипербилирубинемии;
- холестероз желчного пузыря.
К категории В относятся патологии печени с умеренным нарушением функций органа и частыми обострениями заболевания, среди которых:
- хронические гепатиты с умеренной активностью и/или сопровождающиеся нарушением функции печени.
К категории Д относятся патологии печени с серьезным нарушением функций, среди которых:
- цирроз печени;
- хронические активные прогрессирующие гепатиты;
- осложнения после хирургических вмешательств (желчный свищ, панкреатический свищ);
- последствия реконструктивных хирургических вмешательств по поводу патологий желчевыводящих путей.
Результаты медицинского обследования вносятся в специальный медицинский документ – акт исследования состояния здоровья. При невозможности определить состояние здоровья призывника и его годность к армии, комиссия назначает дополнительные лабораторные и инструментальные исследования в медицинском учреждении. Отказ призывника от дополнительного исследования расценивается как уклон от службы в армии.
Можно ли заниматься спортом при увеличенной печени?
При гепатомегалии не только можно, но и нужно заниматься спортом. Спорт способствует снижению веса, улучшению обмена веществ, укреплению мышц, повышению сопротивляемости организма, улучшению кровоснабжения внутренних органов. Но и в спорте существуют ограничения и правила.
Перед началом занятий спортом необходимо проконсультироваться с лечащим врачом, особенно при наличии патологий со стороны сердечно-сосудистой системы. Врач подберет подходящий вид физической активности и оптимальный объем нагрузки для пациента.
![Спорт при увеличенной печени]()
Во время интенсивной физической нагрузки печень выводит большое количество продуктов распада, что повышает нагрузку на орган. Усугубляет данное состояние нерациональное питание, строгая диета и/или чрезмерное употребление белков с целью увеличения мышечной массы. В результате в организм не поступает необходимое количество жирных кислот, витаминов, антиоксидантов и нарушается нормальная функция печени с последующим развитием неалкогольного жирового гепатоза. Поэтому во время занятий спортом необходимо правильно питаться, восполняя суточную норму белков, жиров, углеводов и витаминов.
Дополнительно для защиты печени необходимо принимать эссенциальные фосфолипиды. Фосфолипиды являются структурным компонентом клеточных мембран, способствуют выведению токсинов из организма, обладают гепатопротекторным действием (защищают печень от воздействия негативных факторов). Суточная потребность в фосфолипидах – 10 граммов, а с интенсивными нагрузками возрастает и суточная потребность. Поэтому помимо потребления продуктов, богатых фосфолипидами (бобовых, орехов, соевого масла, льняного масла, кунжутного масла, семечек), дополнительно принимают лекарственные препараты, содержащие эссенциальные фосфолипиды – эссливер форте, эссенциале форте, антралив, фосфоглив и др.
Пациентам с гепатомегалией рекомендуется заниматься плаваньем, легким бегом, ездой на велосипеде, йогой, пилатесом, ходьбой. Во время занятий спортом необходимо внимательно следить за своим самочувствием.
Гепатомегалия и гепатоз – одно и то же?
Гепатомегалия и гепатоз – это абсолютно разные патологии печени. Гепатоз – это самостоятельное заболевание, а гепатомегалия – это синдром (совокупность симптомов), появляющийся при многих патологиях печени (в том числе и гепатоза) и других органов и систем.
Гепатомегалия – это патологическое истинное увеличение печени. При гепатомегалии размер печени превышает 12 сантиметров по среднеключичной линии, а край левой доли определяется в эпигастральной области. К гепатомегалии приводят цирроз, гепатоз, гепатиты вирусной этиологии, абсцессы печени, метастатическое поражение печени, синдром Бадда-Киари, патологии соединительной ткани и др. Для диагностики патологии проводят общий осмотр, пальпацию печени, перкуссию печени, инструментальные исследования (УЗИ, МРТ, КТ, сцинтиграфию), лабораторные исследования (определяют уровень билирубина, щелочной фосфатазы, АЛТ, АСТ, вирусные маркеры гепатита и др.). Тактика лечения и прогноз зависят от основной патологии, которая привела к гепатомегалии.
Гепатоз – общее название всех патологий печени, при которых нарушается обмен веществ в гепатоцитах (клетках печени). Это приводит к повреждению структуры клеток и нарушению межклеточного пространства, а затем и к нарушению функций органа. По типу нарушения обмена различают жировой гепатоз (другие названия патологии - стеатоз, стеатогепатоз, жировая инфильтрация печени, «жирная» печень, жировая дистрофия, жировое перерождение печени) и пигментный гепатоз. Стеатоз – нарушение обмена веществ в печени, характеризующееся накоплением липидов (жиров) в гепатоцитах. К стеатозу приводят алкоголизм, синдром Кушинга, сахарный диабет, ожирение, микседема, вирусные и токсические гепатиты, прием некоторых лекарственных препаратов (антибиотиков, цитостатиков, нестероидных противовоспалительных средств, гормональных препаратов) и другие. Пигментный гепатоз – это группа наследственных патологий, характеризующихся нарушением обмена пигмента печени – билирубина. К пигментным гепатозам относятся синдром Жильбера, синдром Ротора, синдром Криглера-Найяра, синдром Дабина-Джонсона.
Сколько живут при гепатомегалии?
Продолжительность жизни при гепатомегалии напрямую зависит от основной патологии, вызвавшей увеличение печени в размере. Также большое влияние на продолжительность и качество жизни пациента играет степень тяжести патологии, эффективность лечения, период начала лечения (на какой стадии патологии было начато лечение), образ жизни пациента (соблюдение диеты, физическая активность).
Продолжительность жизни пациента с гепатомегалией, вызванной:
- Воспалительными заболеваниями печени. При аутоиммунном гепатите процент 10-летней выживаемости среди пациентов, получающих адекватное лечение, составляет более 90%. Неблагоприятный прогноз в случае аутоиммунного гепатита, сопровождающегося циррозом, а также при отсутствии ремиссии после 2 лет терапии. Вирусный гепатит А не влияет на продолжительность жизни. Гепатит В более опасное заболевание, которое в тяжелых случаях приводит к циррозу и раку печени, сокращая продолжительность жизни. Гепатит С называют «тихим убийцей», так как протекает бессимптомно и чаще выявляется уже в запущенной стадии, сопровождающейся циррозом, асцитом или злокачественной опухолью печени.
- Инфильтративными процессами. Патологии органов ЖКТ при адекватной терапии не оказывают влияние на продолжительность жизни. Продолжительность жизни при жировом перерождении печени (стеатозе) зависит от эффективности терапии и наличия осложнений. Так, при стеатозе, сопровождающимся циррозом печени, выживаемость пациентов значительно сокращается (в зависимости от стадии цирроза). При заболеваниях соединительной ткани качество и продолжительность жизни зависят от эффективности лечения и ремиссии. При системной красной волчанке в 10% случаев исход неблагоприятный, при дерматомиозите выживаемость составляет 90% в течение 5 лет после постановки диагноза.
- Изменениями печени фиброзного характера. Продолжительность жизни при циррозе печени значительно сокращается и зависит от стадии патологии. При 1 стадии цирроза (компенсированной стадии) продолжительность жизни более 7 лет от момента диагностирования патологии (в некоторых случаях до 20 лет). При циррозе 2 стадии (субкомпенсированной стадии) продолжительность жизни составляет более 4 – 5 лет. При циррозе 3 стадии (декомпенсированной стадии) максимальная продолжительность жизни составляет 4 года.
- Застойными процессами в печени. При своевременной диагностике и адекватном лечении прогноз жизни при холестазе благоприятный. При синдроме Бадда-Киари 10-летняя выживаемость составляет 55% всех случаев. Прогноз жизни при правожелудочковой сердечной недостаточности чаще неблагоприятный с высоким процентом летальных исходов.
- Очаговыми поражениями печени. Прогноз жизни при одиночном абсцессе печени и своевременно начатом лечении благоприятный – полное выздоровление в 90% случаев. Отсутствие лечения и множественные абсцессы печени могут привести к летальному исходу. Одиночная киста и адекватное лечение также приводят к выздоровлению пациента, в то время как множественные кисты и отсутствие лечения приводят к печеночной недостаточности и летальному исходу. Прогноз при онкологических заболеваниях, особенно с метастазами в печени, чаще неблагоприятный – большинство пациентов живут от 6 до 18 месяцев.
- Смешанными поражениями печени. Смешанные поражения печени неблагоприятно влияют на продолжительность жизни пациента. Это обусловлено влиянием нескольких негативных факторов на печень, снижению иммунитета, прогрессированием патологических изменений в ткани печени, развитием осложнений и т. д.
Какие последствия гепатомегалии?
Неправильно говорить об осложнениях гепатомегалии. К осложнениям приводят патологические процессы и заболевания, которые стали причиной гепатомегалии. Осложнения возникают при поздно выявленной патологии, отсутствии лечения, неэффективности назначенного лечения, несоблюдении пациентом рекомендаций врача, декомпенсированная стадия патологии и т. д.
![Последствия гепатомегалии]()
К наиболее грозным последствиям поражения печени, сопровождающейся гепатомегалией, относятся:
- асцит – патологическое скопление свободной жидкости в брюшной полости (до 25 литров жидкости);
- варикозное расширение вен пищевода – причиной варикозного расширения вен пищевода является портальная гипертензия при циррозе, хронических гепатитах, эхинококкозе печени, опухоли печени, при хронической сердечной недостаточности и др.;
- печеночная энцефалопатия – представляет потенциально обратимое нарушение психической и нервной деятельности, которое возникает при любых патологиях печени, сопровождающихся печеночно-клеточной недостаточностью;
- печеночная недостаточность – совокупность симптомов, возникающих в результате нарушения функций печени при повреждении ее паренхимы (ткани);
- фиброз печени – замещение здоровой ткани печени соединительной тканью с появлением рубцов, возникающее при хронических воспалительных процессах;
- карцинома печени – злокачественная первичная опухоль печени.
При соблюдении диеты, приеме лекарственных препаратов, периодическом медицинском обследовании пациенту удается не только избежать осложнений, но также увеличить продолжительность жизни и улучшить ее качество.